Obiettivi di apprendimento
- Descrizione dell'ipovolemia
- Trattamento e gestione perioperatoria dell'ipovolemia
- Gestione di uno shock ipovolemico
Definizione e meccanismi
- Conosciuto anche come deplezione del volume o contrazione del volume è uno stato di volume del fluido extracellulare anormalmente basso
- Il mantenimento di un adeguato equilibrio dei fluidi è la chiave per preservare l'omeostasi
- Causato da una perdita sia di sodio che di acqua o da una diminuzione del volume del sangue
- L'ipovolemia si riferisce alla perdita di liquido extracellulare e non deve essere confusa con la disidratazione
- L'ipovolemia non trattata o perdite di volume eccessive e rapide possono portare a shock ipovolemico
- Il trattamento immediato per l'ipovolemia è necessario per prevenire danni agli organi potenzialmente letali, shock o morte
Segni e sintomi
- Vertigini
- Mal di testa
- Debolezza
- Sete
- stanchezza
- Crampi muscolari
- Incapace di fare pipì (urinare) o il colore dell'urina è più scuro del normale
Shock ipovolemico:
- Tachicardia
- Ipotensione
- Pelle pallida o fredda
- cianosi
- Confusione
- Difficoltà a respirare o respirazione rapida
- Sudorazione eccessiva
- oliguria
- Dolore addominale e toracico
- Mani e piedi freddi
Fasi di shock ipovolemico
| Stage 1 | Stage 2 | Stage 3 | Stage 4 | |
|---|---|---|---|---|
| Perdita di sangue | Fino al 15% (750 ml) | 15–30% (750–1500 ml) | 30–40% (1500–2000 ml) | Oltre il 40% (oltre 2000 ml) |
| Pressione sanguigna | Normale (mantenuto per vasocostrizione) | Aumento della pressione diastolica | PA sistolica < 100 | PA sistolica < 70 |
| Frequenza cardiaca | Normale | Leggera tachicardia (> 100 bpm) | Tachicardia (> 120 bpm) | Tachicardia estrema (> 140 bpm) con polso debole |
| Frequenza respiratoria | Normale | Aumentato (> 20) | Tachipnoico (> 30) | Tachipnea estrema |
| Stato mentale | Normale | Lieve ansia, irrequieto | Alterato, confuso | LOC diminuito, letargia, coma |
| Pelle | Pallido | Pallido, fresco, umido | Aumento della diaforesi | Diaforesi estrema; screziatura possibile |
| Riempimento capillare | Normale | Ritardato | Ritardato | Assente |
| Produzione di urina | Normale | 20-30 ml/ora | 20 ml / h | Trascurabile |
Cause
| Renale | Extrarenale | Ipovolemia relativa associata all'anestesia |
|---|---|---|
| Eccesso diuretico Carenza di mineralcorticoidi chetonuria Diuresi osmotica Sindrome da perdita di sale cerebrale Nefropatie con perdita di sali | Perdite gastrointestinali: vomito e diarrea Perdite cutanee: sudorazione eccessiva e ustioni Perdite respiratorie: iperventilazione Accumulo di fluido nei terzi spazi: - Pancreatite acuta - Blocco intestinale - Aumento della permeabilità vascolare - Ipoalbuminemia Emorragia interna Trauma | Diminuzione della produzione simpatica centrale Diminuzione delle risposte riflesse cardiovascolari Diminuzione dell'attività riflessa dei barocettori Diminuzione della risposta contrattile del VSM o della sensibilità agli agonisti neuroumorali e degli adrenorecettori (p. es., noradrenalina) Meccanismi depressi che regolano il Ca2+ citosolico del VSM Ridotta concentrazione di Ca2+ intracellulare VSM Ridotto trasporto di ioni del canale del calcio di tipo L VSM Ridotta sensibilità del miofilamento VSM al calcio Attivazione dei canali K+ATP |
Complicazioni
- Shock
- ischemica penalità
- Infarto miocardico
- Insufficienza epatica
- Insufficienza renale acuta
- Insufficienza multiorgano
- Morte
Diagnosi differenziale
- Gravidanza
- Sepsi
- Ipoglicemia
- Anafilassi
- Anemia
- Insufficienza cardiaca
- Bradicardia
- Patologia valvolare
Diagnosi
- Esame fisico
- Catetere venoso centrale
- Linea arteriosa
- Analisi del sangue: urea ed elettroliti, pannello metabolico di base, emocromo completo, glicemia, gruppo sanguigno e screening
- Polso, temperatura corporea e pressione sanguigna
- Test di funzionalità renale
- Ultrasuono
- ecocardiogramma
Trattamento
- La sostituzione del fluido dipende dal tipo di fluido che è stato perso:
- Trasfusione di sangue
- Plasma fresco congelato
- Altri fattori della coagulazione
- Soluzione cristalloide: soluzione di Ringer lattato → riempire sia gli spazi interstiziali che intravascolari
- Colloidi (sostituti del plasma): albumina sierica umana (5% e 25%), destrano, gelatina, amido idrossietilico (HES) → rimanere all'interno dello spazio intravascolare
- Trattamento di malattie, ferite o ustioni
- Ripristinare bilancio elettrolitico
Gestione perioperatoria
- Ridurre al minimo i tempi di digiuno preoperatorio
- Incoraggiare l'assunzione illimitata di liquidi chiari fino a 2 h prima della chirurgia elettiva
- Valuta la reattività ai fluidi negli adulti emodinamicamente instabili per tutto il periodo perioperatorio con sollevamento passivo della gamba seguito dalla misurazione della pressione arteriosa o (idealmente) della gittata sistolica
- Somministrare fluidi IV con un bilancio idrico complessivamente positivo di 1-2 L alla fine dell'intervento chirurgico
- In caso di chirurgia addominale maggiore, fornire una velocità media di infusione di liquido cristalloide di 10-12 ml/kg/h durante l'intervento chirurgico e di 1.5 ml/kg/h nelle 24 ore postoperatorie
- Assicurarsi che lo stato del volume intravascolare sia ottimizzato prima di aggiungere la terapia vasopressoria
- Misurare la risposta ai fluidi nei pazienti ad alto rischio sottoposti a chirurgia maggiore utilizzando un monitor emodinamico avanzato
- Applicare una strategia emodinamica mirata all'obiettivo e, se necessario, introdurre un vasopressore o un inotropo
- Mirare alla transizione precoce dalla terapia fluida IV alla terapia orale dopo l'intervento chirurgico
- Essere consapevoli del fatto che l'anestesia può anche portare a relativa ipovolemia
- Identificare e trattare l'ipovolemia relativa
- Controllo:
- Frequenza cardiaca e ritmo
- Pressione arteriosa/CVP
- Pulsossimetria
- Anidride carbonica di fine espirazione
- Concentrazioni di anestetici inalanti
- Emogasanalisi arteriosa
- lattato
- Selezione di una strategia di gestione dei fluidi:
-
- Chirurgia minimamente/moderatamente invasiva: 1-2 L di una procedura elettrolitica bilanciata somministrata per un periodo di 30-120 minuti
- Principali procedure invasive:
- Strategia restrittiva: sostituire solo i liquidi persi durante la procedura (circa 3 mL/kg/h) se la perdita ematica prevista è < 500 mL e/o senza spostamenti di liquidi
- Terapia orientata all'obiettivo (GDT): per le procedure con una perdita ematica prevista > 500 ml e/o spostamenti di fluidi, utilizzare la GDT con parametri emodinamici dinamici invasivi
- Evitare approcci liberali o a volume fisso che portano alla somministrazione di grandi volumi di soluzione cristalloide, edema tissutale e esiti avversi associati
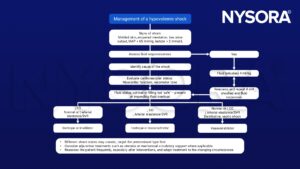
Gestione di uno shock ipovolemico
Lettura suggerita
- Joshi, G. 2022. Gestione dei fluidi intraoperatoria. Aggiornato. https://www.uptodate.com/contents/intraoperative-fluid-management#H254311346
- Jha, A., Zilahi, G., Rhodes, A., 2021. Terapia vasoattiva in stato di shock. BJA Education 21, 270–277.
- Timothy E. Miller, Paul S. Myles; Fluidoterapia perioperatoria per chirurgia maggiore. Anestesiologia 2019; 130:825–832.
- Noel Morgan J, Muir WW. Ipovolemia relativa associata all'anestesia: meccanismi, monitoraggio e considerazioni sul trattamento. Front Vet Sci. 2018;5:53.
- Al-Khafaji, A., Webb, A. 2004. Rianimazione fluida. Formazione continua in Anestesia Critical Care & Pain. 4;4:127-131.
Ci piacerebbe avere tue notizie. Se dovessi rilevare errori, inviaci un'e-mail [email protected]