Elizabeth Gartner, Elisabeth Fouché, Olivier Choquet, Admir Hadzic e Jerry D. Vloka
INTRODUZIONE
Victor Pauchet, chirurgo francese, descrisse per la prima volta il blocco del nervo sciatico ne L'Anesthesie Regionale nel 1920: “il sito di inserimento dell'ago per il blocco del nervo sciatico a livello dell'anca: 3 cm lungo la perpendicolare che taglia in due una linea tracciata tra il nervo sciatico grande trocantere e la spina iliaca posteriore superiore”. Da allora questa tecnica è stata chiamata "The classic approach of Labat", forse perché è stata descritta per la prima volta nella letteratura in lingua inglese nel 1923 da Gaston Labat, uno studente di Pauchet, nel suo libro Regional Anesthesia: Its Technic and Clinical Application. Il libro di Labat ha subito diverse ristampe della prima edizione di uno dei primi libri di testo in lingua inglese di anestesia regionale. Curiosamente, questo libro era molto simile a L'Anesthesie Regionale. Nello stesso anno, Labat ha fondato l'American Society of Regional Anesthesia (ASRA). Aneddoticamente, Labat intendeva chiamare il nuovo gruppo "The Labat Society" in proprio onore, ma il nome ASRA rimane oggi come lo conosciamo. Alon Winnie alla fine modificò l'approccio Labat nel 1975. Alternative, come l'approccio anteriore descritto da George Beck nel 1963 e l'approccio litotomico descritto da Prithvi Raj nel 1975, furono escogitate per consentire il blocco del nervo sciatico nel paziente supino. Sono stati proposti numerosi altri approcci, la maggior parte dei quali include modifiche minori. Le più utili di queste nuove tecniche sono probabilmente l'approccio sottogluteo e parasacrale introdotto rispettivamente da Pia di Benedetto e Philippe Cuvillon. In questo capitolo, ci concentreremo sull'approccio classico al blocco del nervo sciatico, sulle modificazioni parasacrali e sottogluteali e sull'approccio anteriore.
Indicazioni e controindicazioni
Le indicazioni per il blocco del nervo sciatico includono la chirurgia degli arti inferiori, combinata con a femorale o blocco del compartimento psoas. Per la chirurgia distale dell'arto inferiore, invece, approcci più distali come blocco della caviglia or blocco del nervo sciatico popliteo sono preferibili quando possibile. Si noti che il blocco del nervo sciatico spesso deve essere combinato con blocchi aggiuntivi, ad esempio plesso lombare (nervo femorale o safeno) quando si desidera l'anestesia dell'intero arto inferiore.
Controindicazioni al blocco del nervo sciatico possono includere includere locale infezione e piaghe da decubito nel sito di inserimento, coagulopatia, disturbi preesistenti del sistema nervoso centrale o periferico e allergia all'anestesia locale.
Anatomia funzionale
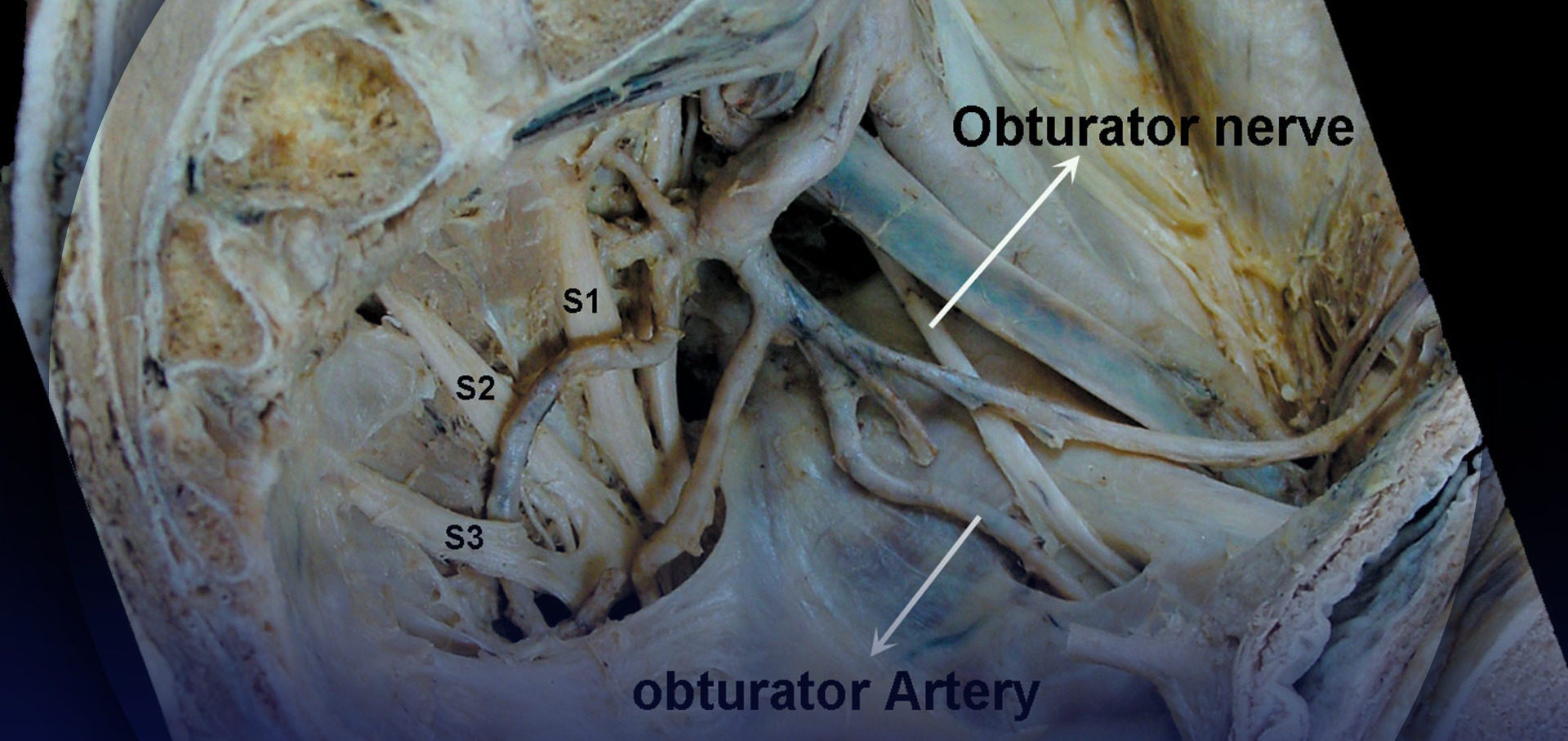
L'unione del tronco lombosacrale con i primi tre nervi sacrali forma il plesso sacrale (Figure 1 ). Il tronco lombosacrale origina dall'anastomosi degli ultimi due nervi lombari con il ramo anteriore del primo nervo sacrale. Questa struttura riceve i rami anteriori del secondo e del terzo nervo sacrale, formando il plesso sacrale. Il plesso sacrale ha la forma di un triangolo che punta verso l'incisura sciatica, con la sua base che si estende attraverso i forami sacrali anteriori. Poggia sulla faccia anteriore del muscolo piriforme ed è ricoperto dalla fascia pelvica, che lo separa dai vasi ipogastrici e dagli organi pelvici. Sette nervi derivano dal plesso sacrale: sei rami collaterali e un ramo terminale: il nervo sciatico, il nervo più grande del plesso (Figure 2 ).
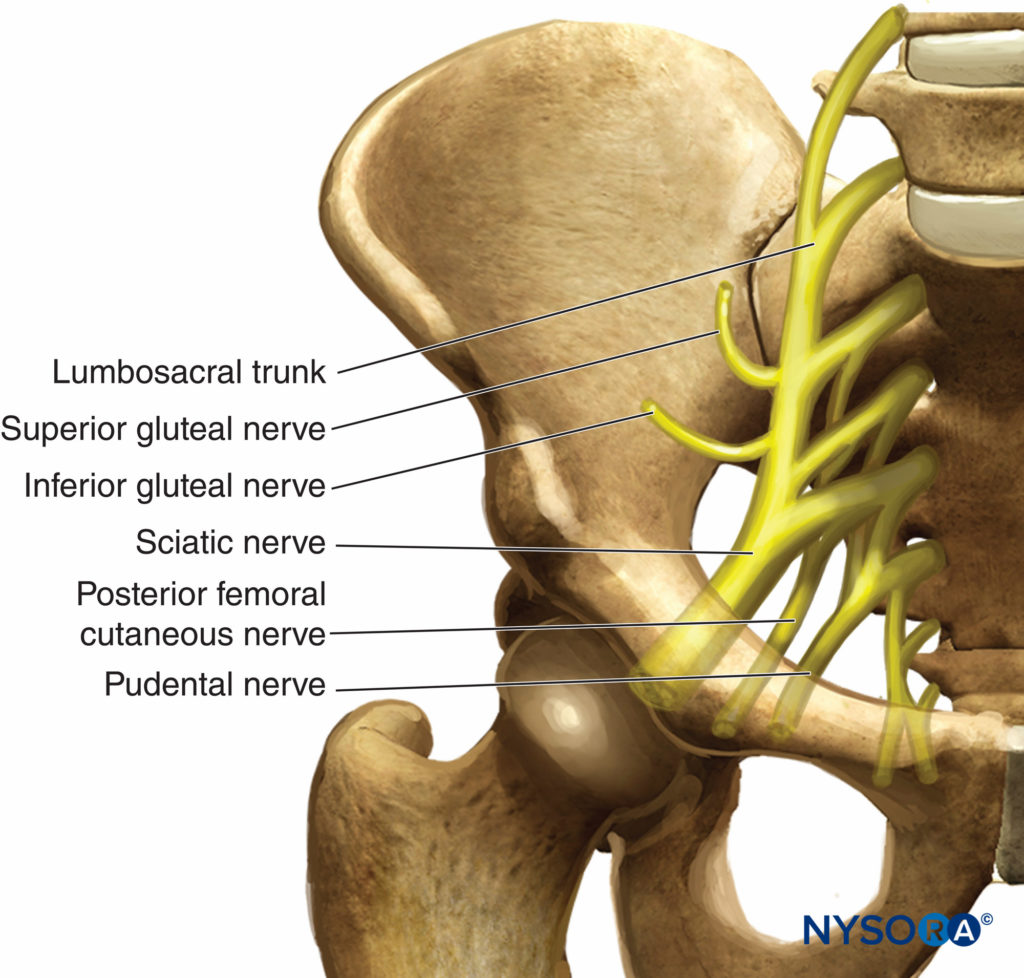
FIGURA 1. Formazione del plesso sacrale.
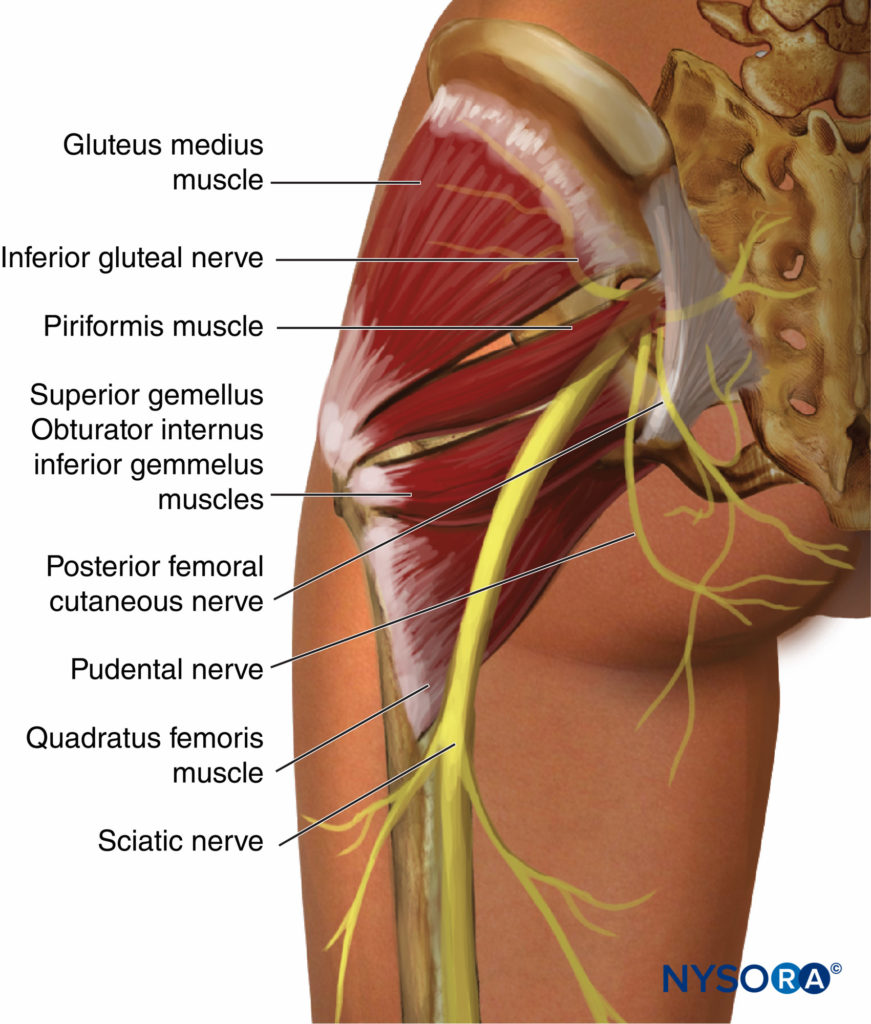
FIGURA 2. Decorso del nervo sciatico all'uscita dal bacino.
Il nervo sciatico è il più grande nervo periferico del corpo e misura più di 1 cm di larghezza alla sua origine. Esce dal bacino attraverso l'incisura sciatica maggiore sotto il muscolo piriforme, quindi discende tra il grande trocantere del femore e la tuberosità ischiatica. Il nervo corre quindi lungo la parte posteriore della coscia fino al terzo inferiore del femore, dove diverge in due grandi rami, i nervi tibiale e peroneo comune. Questa divisione può verificarsi a qualsiasi livello prossimale al terzo inferiore del femore. I nervi peroneo e tibiale comuni sono separati dalla loro insorgenza al plesso sacrale (15%); in questo caso, il nervo peroneo comune perfora tipicamente il muscolo piriforme. Il decorso del nervo sciatico può essere stimato tracciando una linea sul dorso della coscia che inizia dall'apice della fossa poplitea fino al punto medio della linea che unisce la tuberosità ischiatica all'apice del grande trocantere. Dal suo esordio, il nervo sciatico emette anche numerosi rami articolari (anca, ginocchio) e muscolari.
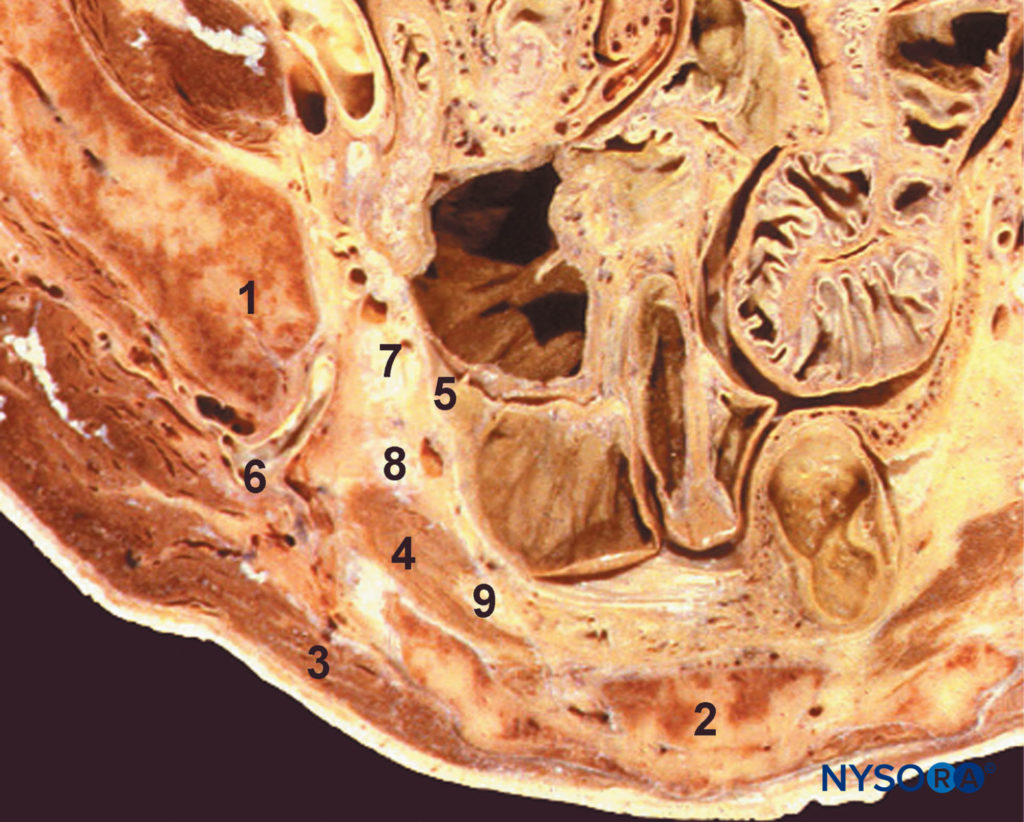
FIGURA 3. Zona parasacrale. Sezione trasversale a livello S3. 1, osso iliaco; 2, sacro; 3, muscolo gluteo; 4, muscolo piriforme; 5, aponeurosi pelvica; 6, plesso gluteo inferiore; 7, tronco lombosacrale; 8, prima radice sacrale; 9, seconda radice sacrale
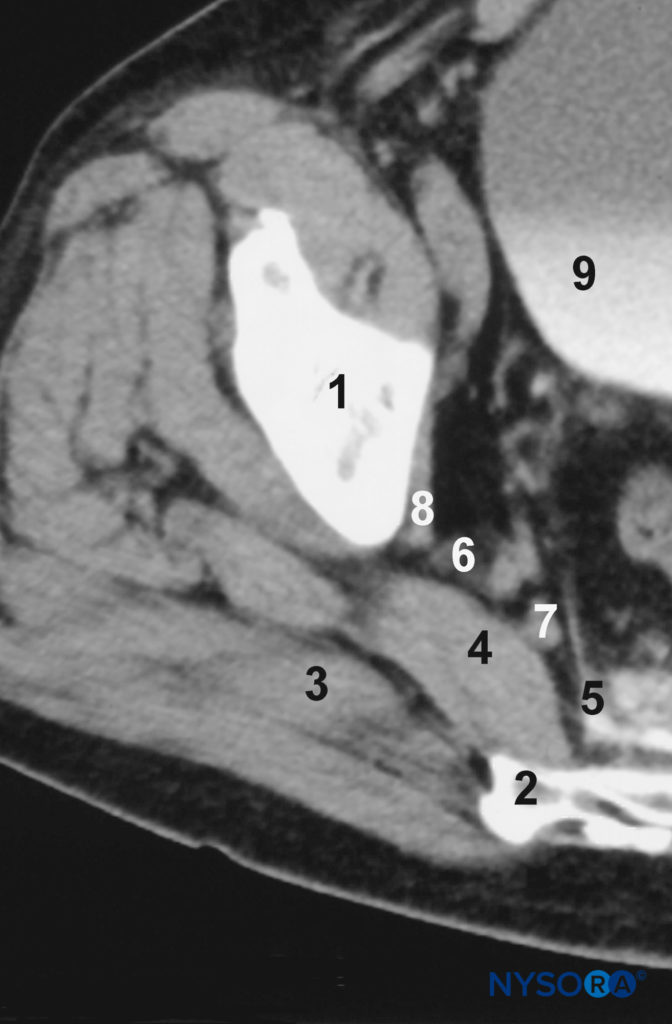
FIGURA 4. Scansione tomografica computerizzata (TC) dell'area parasacrale, a livello S3. 1, osso iliaco; 2, sacro; 3, muscolo gluteo; 4, muscolo piriforme; 5, aponeurosi pelvica; 6, plesso gluteo inferiore; 7, tronco lombosacrale; 8, prima radice sacrale; 9, vescica.
Nella parte superiore del suo corso, il nervo sciatico giace in profondità nel muscolo gluteo massimo e poggia sulla superficie posteriore dell'ischio (Figure 3 e 4). Il nervo sciatico attraversa i rotatori esterni, l'otturatore interno e i muscoli gemelli, quindi passa al quadrato femorale. Il quadrato femorale separa il nervo sciatico dall'otturatore esterno e dall'articolazione dell'anca. Medialmente, il nervo cutaneo posteriore della coscia e il plesso gluteo inferiore accompagnano il nervo sciatico, mentre più distalmente il nervo sciatico giace sull'adduttore magnus. Il capo lungo del bicipite femorale attraversa obliquamente il nervo sciatico. I rami articolari del nervo sciatico sorgono dalla parte superiore del nervo e forniscono l'articolazione dell'anca perforando la parte posteriore della sua capsula. Tuttavia, i rami articolari sono talvolta derivati direttamente dal plesso sacrale. I rami muscolari del nervo sciatico innervano il gluteo, il bicipite femorale, la testa ischiatica dell'adduttore magnus, il semitendinoso e i muscoli semimembranosi (Figure 5 ; Tabella 1). I rami per la testa ischiatica del muscolo adduttore magnus e semimembranoso derivano da un tronco comune. Il nervo del capo corto del bicipite femorale proviene dalla divisione peroneale comune, mentre gli altri rami muscolari derivano dalla divisione tibiale del nervo sciatico.
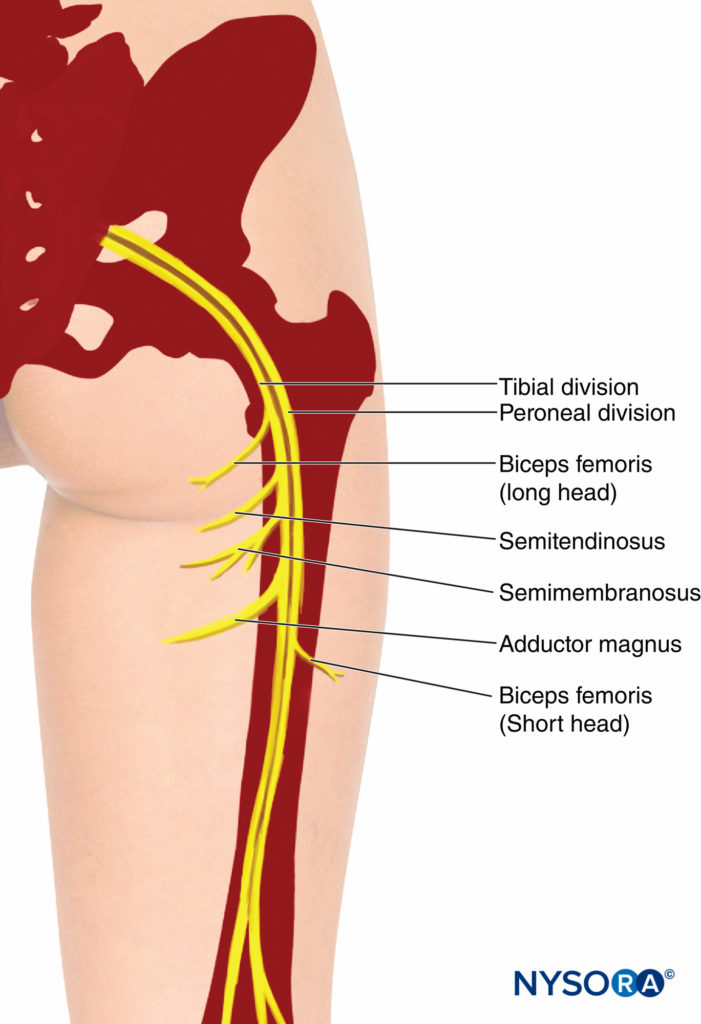
FIGURA 5. Nervo sciatico. Corso discendente e rami motori verso i muscoli posteriori della coscia.
TABELLA 1. Rami, sorgente e innervazione motoria del plesso sacrale.
| Nervo | Fonte | Innervazione muscolare |
|---|---|---|
| Nervo al muscolo otturatore interno | Tronco lombosacrale e S1 | Otturatore interno |
| Nervo gluteo superiore | Tronco lombosacrale e S1 | Gluteus medius Gluteus minimus Tensore della fascia lata |
| Nervo al muscolo piriforme | S2 | piriforme |
| Nervo al bicipite femorale superiore | Porzione anteriore del plesso | Bicipite femorale superiore |
| Nervo al bicipite femorale inferiore e quadrato femorale | Porzione anteriore del plesso | bicipite femorale inferiore Quadrato femorale Ramo all'articolazione coxofemorale |
| Nervo cutaneo femorale posteriore (nervo sciatico minore) | Tronco lombosacrale, S1, S2 | Gluteo inferiore n. al muscolo grande gluteo Ramo sensoriale al gluteo, alla coscia, alla fossa poplitea e all'aspetto laterale del ginocchio |
L'area parasacrale è delimitata dorsalmente dall'aponeurosi ventrale del muscolo piriforme, medialmente dall'aponeurosi pelvica e lateralmente dall'aponeurosi del muscolo otturatore interno. La componente peroneale comune passa attraverso il muscolo piriforme o sopra di esso e solo la componente tibiale passa sotto il muscolo.
Gli elementi tibiale e peroneo comune del nervo sciatico hanno ciascuno il proprio strato esterno di epinevrio. Entrambi i componenti sono ulteriormente racchiusi da un denso strato di tessuto connettivo, che va dall'origine del nervo sciatico alla sua biforcazione. A questo strato sono stati dati diversi nomi nel corso degli anni, ma ultimamente viene comunemente chiamato “guaina paraneurale” del nervo sciatico. È stato dimostrato che l'iniezione di anestetico locale in profondità in questa guaina (ma al di fuori dell'epineurio dei nervi tibiale o peroneo comune) si diffonde a una distanza considerevole prossimalmente e distalmente e provoca un blocco denso a rapida insorgenza. Questa non è considerata un'iniezione "intraneurale" poiché l'iniezione avviene al di fuori dell'epinevrio.
Scelta dell'anestetico locale
Nonostante le sue grandi dimensioni, il blocco sciatico richiede un volume relativamente basso di anestetico locale per ottenere l'anestesia dell'intero tronco del nervo. In genere sono sufficienti 20–25 ml di anestetico locale. La scelta del tipo e della concentrazione dell'anestetico locale dovrebbe essere basata sul fatto che il blocco sia pianificato per l'anestesia chirurgica o per la gestione del dolore (Tabella 2). Quando si cerca un sollievo dal dolore prolungato, l'anestetico locale ad azione prolungata può essere più appropriato. L'aggiunta di epinefrina può essere giustificata nei pazienti sottoposti ad amputazione sopra il ginocchio, nei quali si desidera un'analgesia prolungata.
TABELLA 2. Scelte anestetiche locali per il blocco del nervo sciatico: durata dell'anestesia e dell'analgesia.
| Esordio (min) | Anestesia (h) | Analgesia (ore) | |
|---|---|---|---|
| 3% 2-cloroprocaina | 10-15 | 2 | 2.5 |
| 1.5% di mepivacaina | 10-15 | 4-5 | 5-8 |
| 2% lidocaina | 10-20 | 5-6 | 5-8 |
| 0.5% di ropivacaina | 15-20 | 6-12 | 6-24 |
| 0.75% di ropivacaina | 10-15 | 8-12 | 8-24 |
| 0.5% di bupivacaina | 15-30 | 8-16 | 10-48 |
Attrezzatura
Come con tutte le tecniche di anestesia regionale, la frequenza cardiaca, la pressione sanguigna e la pulsossimetria vengono regolarmente monitorate prima di eseguire il blocco. Le attrezzature per la rianimazione e i farmaci di emergenza devono essere immediatamente disponibili e pronti per l'uso. L'ossigeno supplementare tramite maschera facciale viene utilizzato di routine prima di somministrare la sedazione. Viene preparato un vassoio per anestesia regionale standard con la seguente attrezzatura:
- Asciugamani sterili e 4 pollici. × 4 pollici confezioni di garze
- Siringa da 20 ml con anestetico locale
- Guanti sterili, pennarello ed elettrodo di superficie
- Un ago da 1.5 pollici, calibro 25 per infiltrazione cutanea
- Un ago stimolante isolato, lungo 10 cm, a smusso corto (15 cm per l'approccio anteriore)
- Stimolatore del nervo periferico
- Monitor della pressione di iniezione
Scopri Attrezzature per Anestesia Regionale.
Interpretazione delle risposte alla stimolazione nervosa
Le contrazioni dei muscoli posteriori della coscia, del polpaccio, del piede o delle dita dei piedi a 0.3–0.5 mA di corrente possono essere tutte utilizzate come segni di una corretta localizzazione del plesso sciatico (nervo). Tabella 3 presenta risposte comuni a stimolazione nervosa e la linea di condotta da intraprendere per ottenere la risposta adeguata.
TABELLA 3. Risposte comuni alla stimolazione nervosa e all'azione da intraprendere.
| Risposta ottenuta | Interpretazione | Problema | Action |
|---|---|---|---|
| Contrazione locale del muscolo gluteo | Stimolazione diretta del muscolo gluteo | Posizionamento dell'ago troppo superficiale (superficiale). | Continua ad avanzare con l'ago |
| L'ago entra in contatto con l'osso ma la contrazione locale del muscolo gluteo non viene provocata | Ago inserito vicino alla parte caudale dell'osso iliaco o alla parte laterale dell'osso sacro | Inserimento dell'ago troppo superiore o troppo mediale | Reindirizzare leggermente lateralmente e caudalmente l'ago |
| L'ago incontra contrazioni ossee e sciatiche provocate | L'ago ha mancato il piano del nervo sciatico e viene fermato dall'articolazione dell'anca o dall'osso ischiatico | Ago inserito troppo lateralmente (articolazione dell'anca) o medialmente (osso ischiatico) | Ritira l'ago e reindirizza leggermente medialmente o lateralmente (5–10 gradi) |
| Contrazione del tendine del ginocchio | Stimolazione del tronco principale del nervo sciatico | Nessuno. Questi rami sono all'interno della guaina del nervo sciatico a questo livello | Accettare e iniettare anestetico locale |
| L'ago è stato posizionato in profondità (10 cm) ma non sono state provocate contrazioni e nessun contatto con l'osso | L'ago è passato attraverso la tacca sciatica | Posizionamento dell'ago troppo basso | Ritirare e reindirizzare l'ago leggermente lateralmente o cefalo |
| Parestesie degli organi genitali | L'ago stimola le radici inferiori del plesso sacrale (nervo pudendo) | Posizionamento dell'ago troppo inferiore e troppo mediale | Ritirare e reindirizzare l'ago leggermente cefalo e lateralmente |
DINAMICA A BLOCCHI E GESTIONE PERIOPERATIVA
Il blocco del nervo sciatico può causare disagio al paziente perché l'ago passa attraverso i muscoli glutei. Un'adeguata sedazione e analgesia sono importanti per garantire il comfort del paziente. Il midazolam 2–4 mg può essere somministrato per il posizionamento del paziente e l'alfentanil 500–750 mcg viene somministrato appena prima dell'inserimento dell'ago. Un tempo tipico di insorgenza di questo blocco è di 10-25 minuti, a seconda del tipo, della concentrazione e del volume dell'anestetico locale utilizzato. I primi segni di insorgenza del blocco sono solitamente segnalati dal paziente come la sensazione che il piede sia "diverso" o che non possa muovere le dita dei piedi.
Consigli NYSORA
- Può verificarsi un'anestesia cutanea inadeguata nonostante un'apparente tempestiva insorgenza del blocco. L'infiltrazione locale nel sito dell'incisione da parte del chirurgo è spesso tutto ciò che è necessario per consentire l'intervento chirurgico.
APPROCCI POSTERIORI AL BLOCCO DEL NERVO SCIATICO
considerazioni generali
L'approccio posteriore al blocco sciatico ha un'ampia applicabilità clinica per la chirurgia e la gestione del dolore dell'arto inferiore. Il blocco richiede esperienza con blocchi nervosi più basilari per una pratica sicura e di successo. È particolarmente adatto per interventi chirurgici su ginocchio, polpaccio, tendine d'Achille, caviglia e piede. Fornisce un'anestesia completa della gamba sotto il ginocchio ad eccezione della striscia mediale della pelle, che è innervata dal nervo safeno (Figure 6 ). Quando combinato con a nervo femorale or blocco del plesso lombare, è possibile ottenere l'anestesia di quasi tutta la gamba.
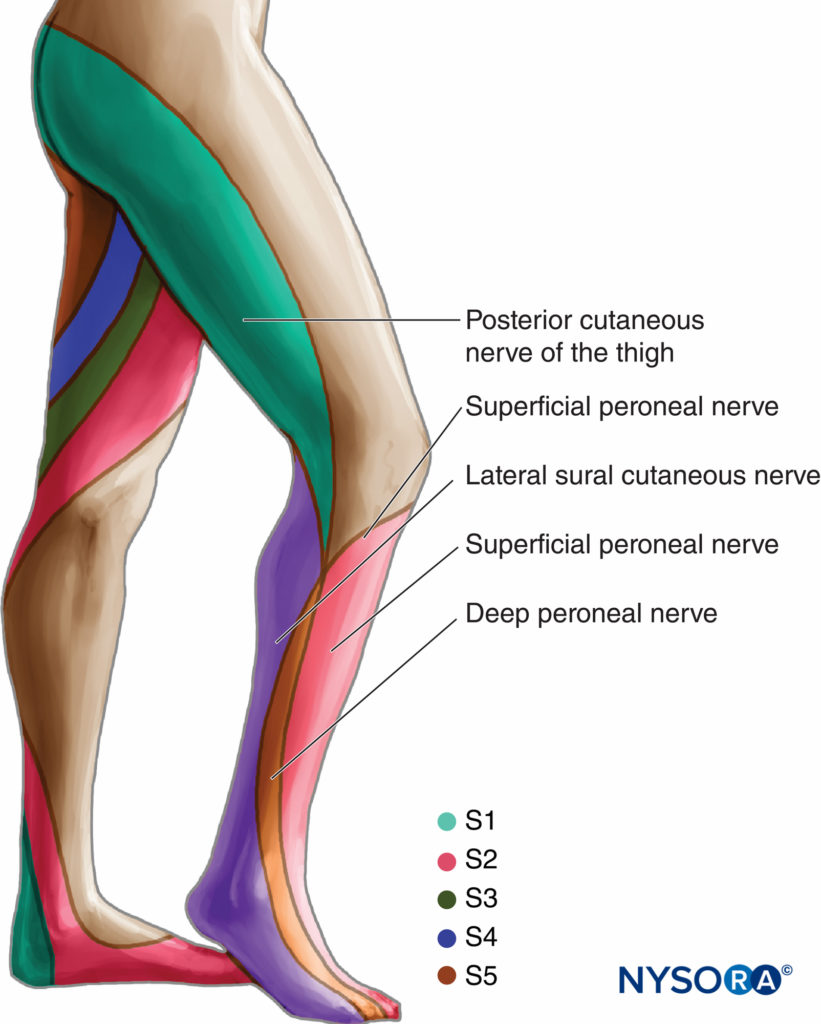
FIGURA 6. Nervo sciatico. Innervazione cutanea.
Distribuzione dell'anestesia
Il blocco del nervo sciatico provoca l'anestesia della pelle dell'aspetto posteriore della coscia, dei muscoli posteriori della coscia e dei bicipiti, di parte delle articolazioni dell'anca e del ginocchio e dell'intera gamba sotto il ginocchio, ad eccezione della pelle della parte mediale aspetto della parte inferiore della gamba (vedi Figure 6 ). A seconda del livello di intervento chirurgico, l'aggiunta di a safena or blocco del nervo femorale potrebbe essere richiesto.
Approccio posteriore classico
Punti di riferimento anatomici
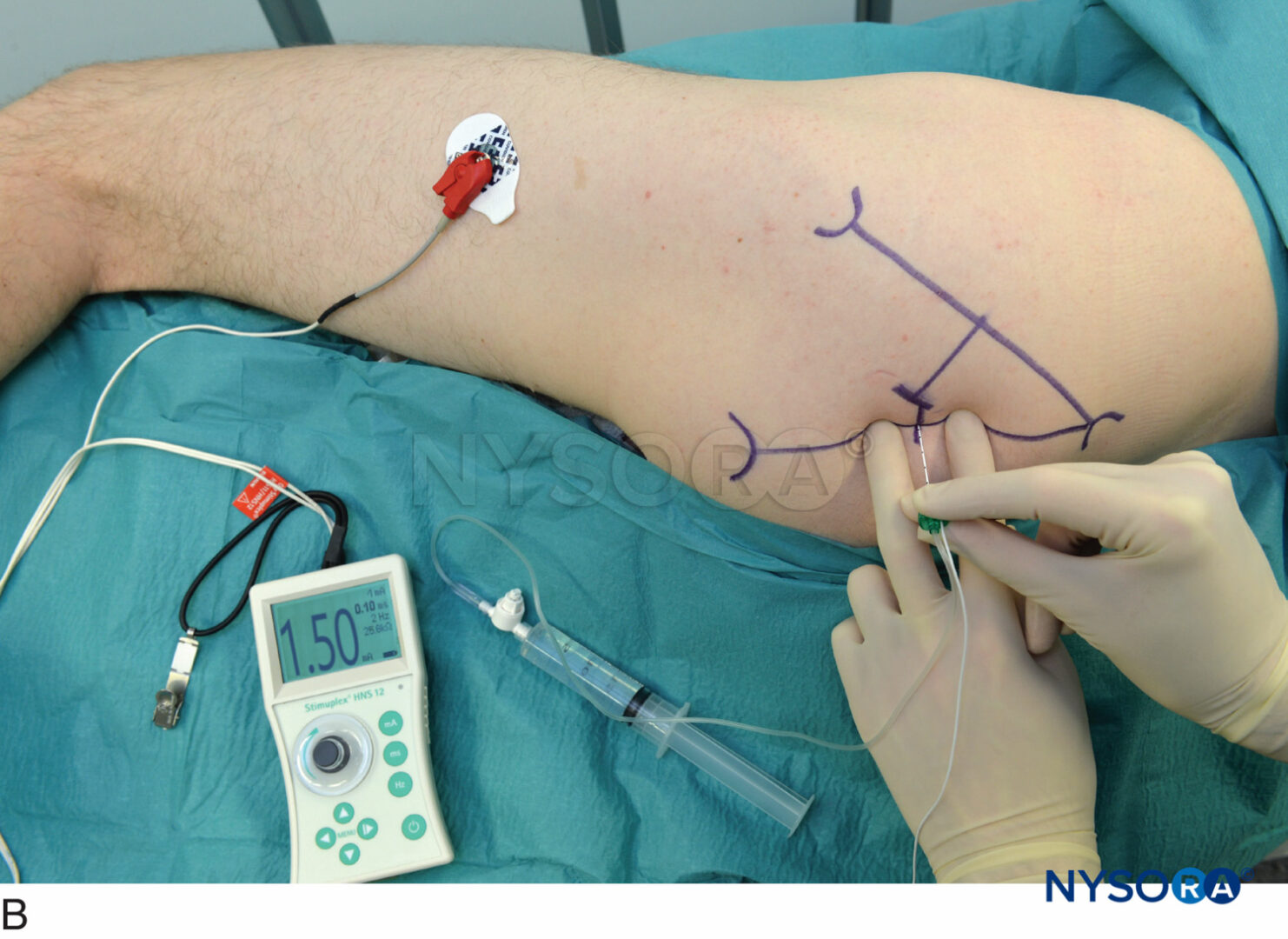
I punti di riferimento per l'approccio posteriore al blocco sciatico sono facilmente identificabili nella maggior parte dei pazienti (Figure 7 ). Una corretta tecnica di palpazione è della massima importanza perché il tessuto adiposo sopra l'area glutea può oscurare queste protuberanze ossee. I punti di riferimento sono delineati da un pennarello:
- Grande trocantere
- Spina iliaca posteriore superiore
- Sito di inserimento dell'ago 4 cm distalmente al punto medio tra i due punti di riferimento
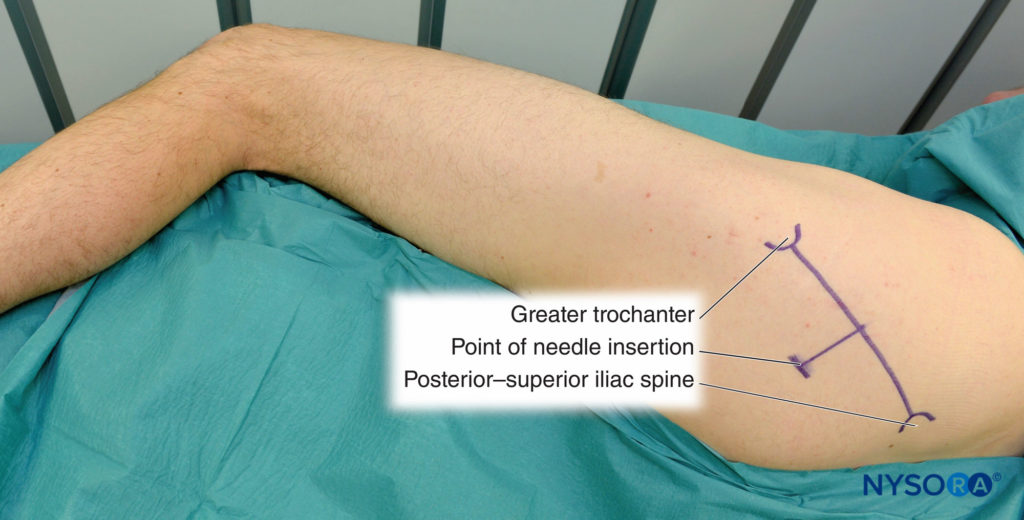
FIGURA 7. Blocco del nervo sciatico, approccio posteriore.
Tecnica
Il paziente è in posizione di decubito laterale con una leggera flessione in avanti inclinare–questo previene il “cedimento” dei tessuti molli nella zona dei glutei e facilita notevolmente il posizionamento dei blocchi. Il piede sul lato da bloccare deve essere posizionato sopra la gamba dipendente in modo da poter notare facilmente contrazioni del piede o delle dita dei piedi. Dopo la pulizia con una soluzione antisettica, l'anestetico locale viene infiltrato per via sottocutanea nel sito di inserimento dell'ago determinato.
Consigli NYSORA
- Alzare l'altezza del letto a sufficienza e assumere una posizione ergonomica per consentire una posizione comoda e stabile per il paziente durante il posizionamento del blocco e per l'osservazione delle risposte motorie alla stimolazione nervosa.
Le dita della mano palpante devono essere premute saldamente sul muscolo gluteo per ridurre la distanza pelle-nervo (Figure 8
). La mano palpante non deve essere mossa durante il posizionamento del blocco; anche piccoli movimenti della mano palpante possono modificare sostanzialmente la posizione del sito di inserimento dell'ago perché la pelle e i tessuti molli nella regione dei glutei sono altamente mobili. L'ago viene introdotto con un angolo perpendicolare al piano sferico della pelle (Figura 8A e B). Il stimolatore nervoso dovrebbe essere inizialmente impostato per fornire 1.0–1.5 mA di corrente (2 Hz, 100 μsec) per consentire il rilevamento delle contrazioni dei muscoli glutei e la stimolazione del nervo sciatico.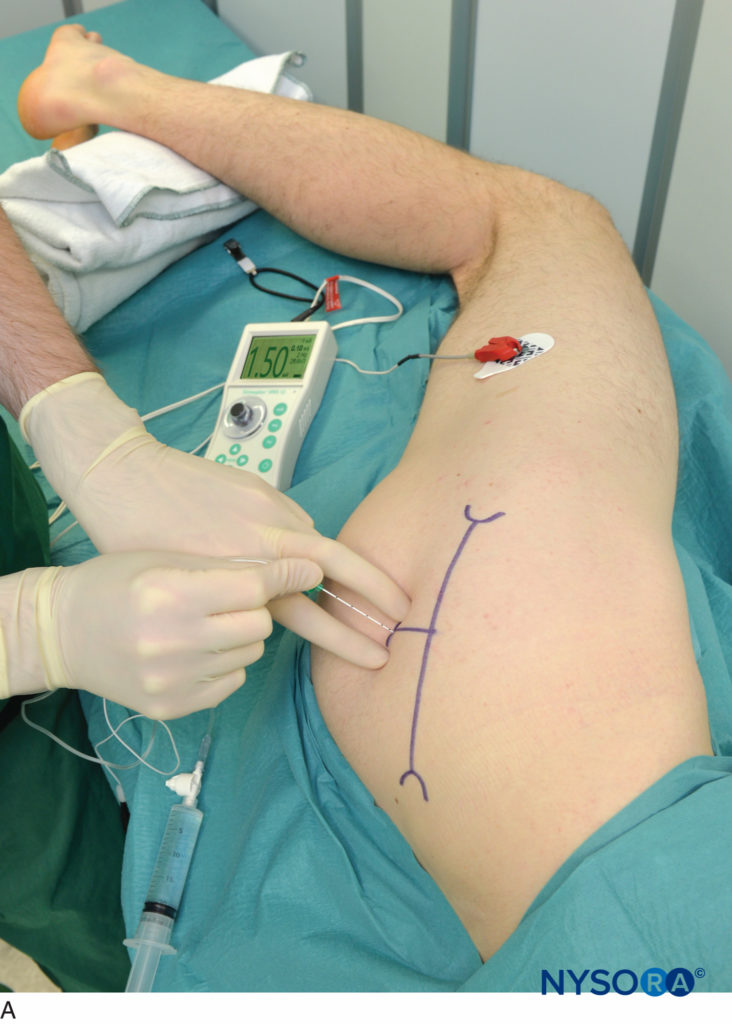
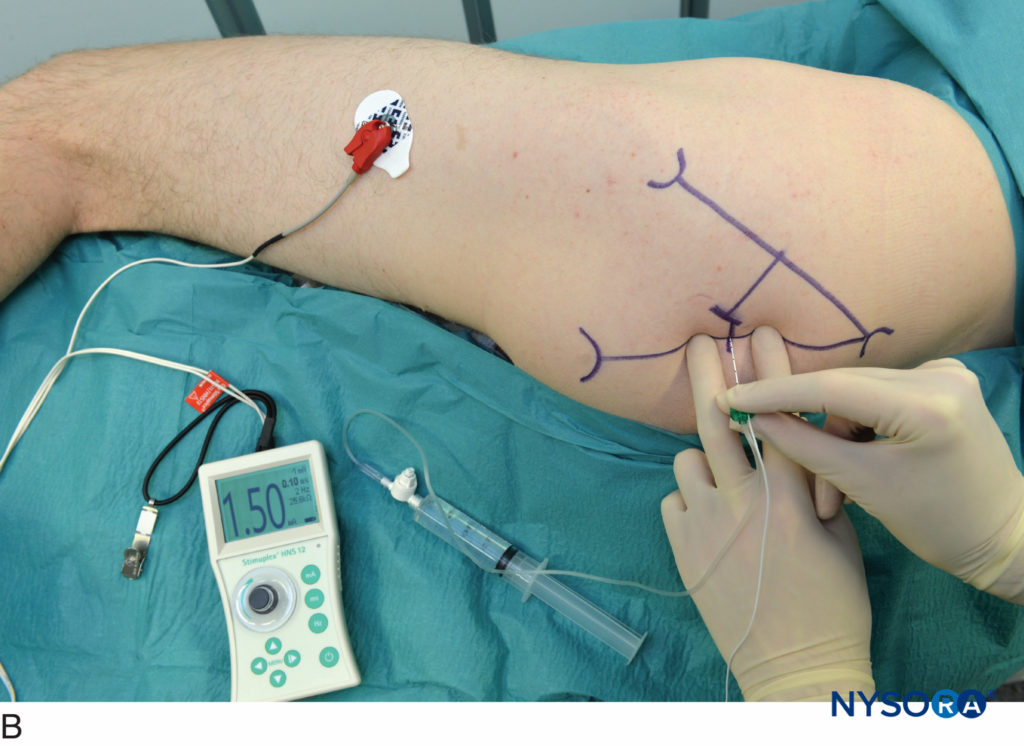
FIGURA 8. A e B. Blocco del nervo sciatico, approccio posteriore. L'inserimento dell'ago avviene sul piano perpendicolare; la mano palpante viene premuta con decisione per ridurre la distanza pelle-nervo e stabilizzare l'anatomia.
Quando l'ago è avanzato, le prime contrazioni osservate provengono dai muscoli glutei. Queste contrazioni indicano semplicemente che la posizione dell'ago è ancora troppo bassa. L'obiettivo è ottenere contrazioni visibili o palpabili dei muscoli posteriori della coscia, dei muscoli del polpaccio, del piede o delle dita dei piedi con una corrente di 0.3–0.5 mA. Le contrazioni dei muscoli posteriori della coscia sono ugualmente accettabili perché questo approccio blocca il nervo prossimale alla separazione dei rami neuronali dai muscoli posteriori della coscia. Una volta che le contrazioni dei glutei scompaiono, si osserva una rapida risposta del nervo sciatico alla stimolazione (contrazioni del tendine del ginocchio, del polpaccio, del piede o delle dita dei piedi). Dopo aver ottenuto la stimolazione iniziale del nervo sciatico, la corrente di stimolazione viene gradualmente ridotta fino a quando non si vedono o si avvertono ancora contrazioni a 0.3–0.5 mA di corrente. Ciò si verifica in genere a una profondità di 5–8 cm. Dopo l'aspirazione negativa del sangue, vengono iniettati 15–25 ml di anestetico locale (Figure 9 ). Qualsiasi resistenza all'iniezione di anestetico locale dovrebbe indurre l'estrazione dell'ago di 1 mm. L'iniezione viene quindi ripetuta. La resistenza persistente alle iniezioni dovrebbe indurre il ritiro completo dell'ago e garantire la pervietà dell'ago prima della reintroduzione.
FIGURA 9. Blocco del nervo sciatico, approccio posteriore. Dispersione dell'anestetico locale dopo l'iniezione.
Consigli NYSORA
- Poiché il livello del blocco con questo approccio è al di sopra della partenza dei rami per i muscoli posteriori della coscia, la contrazione di uno qualsiasi dei muscoli posteriori della coscia può essere accettata come un segno affidabile di localizzazione del nervo sciatico senza cercare deliberatamente la risposta del piede.
- Quando il primo passaggio dell'ago non determina la localizzazione del nervo, non considerarlo un fallimento. Utilizzare invece un approccio sistematico alla risoluzione dei problemi:
- Accertarsi che lo stimolatore nervoso sia funzionante, correttamente collegato e impostato per fornire la corrente desiderata.
- Visualizzare mentalmente il piano di inserimento iniziale dell'ago e reindirizzare l'ago in una direzione leggermente caudale (5–10 gradi) al piano di inserimento iniziale.
- Se la manovra di cui sopra non riesce, ritirare l'ago sulla pelle e reindirizzarlo leggermente cefalea (5–10 gradi) al piano di inserimento iniziale.
- L'impossibilità di ottenere i muscoli posteriori della coscia o la risposta del piede alla stimolazione nervosa dovrebbe richiedere una rivalutazione dei punti di riferimento e della posizione del paziente.
Blocco continuo
Il blocco del nervo sciatico continuo è una tecnica di anestesia regionale avanzata e si raccomanda l'esperienza con la tecnica a colpo singolo per garantirne l'efficacia e la sicurezza. Il blocco del nervo sciatico continuo è stato descritto da Gross nel 1956. L'attuale tecnica utilizzata è simile all'iniezione a colpo singolo; tuttavia è necessaria una leggera angolazione dell'ago in direzione caudale per facilitare l'infilatura del catetere. Il fissaggio e la manutenzione del catetere sono facili e convenienti. Questa tecnica può essere utilizzata per la chirurgia e la gestione del dolore postoperatorio in pazienti sottoposti a un'ampia varietà di interventi chirurgici alla parte inferiore della gamba, del piede e della caviglia. Forse l'unica indicazione più importante per l'uso di questo blocco è per l'amputazione dell'arto inferiore.
Tecnica
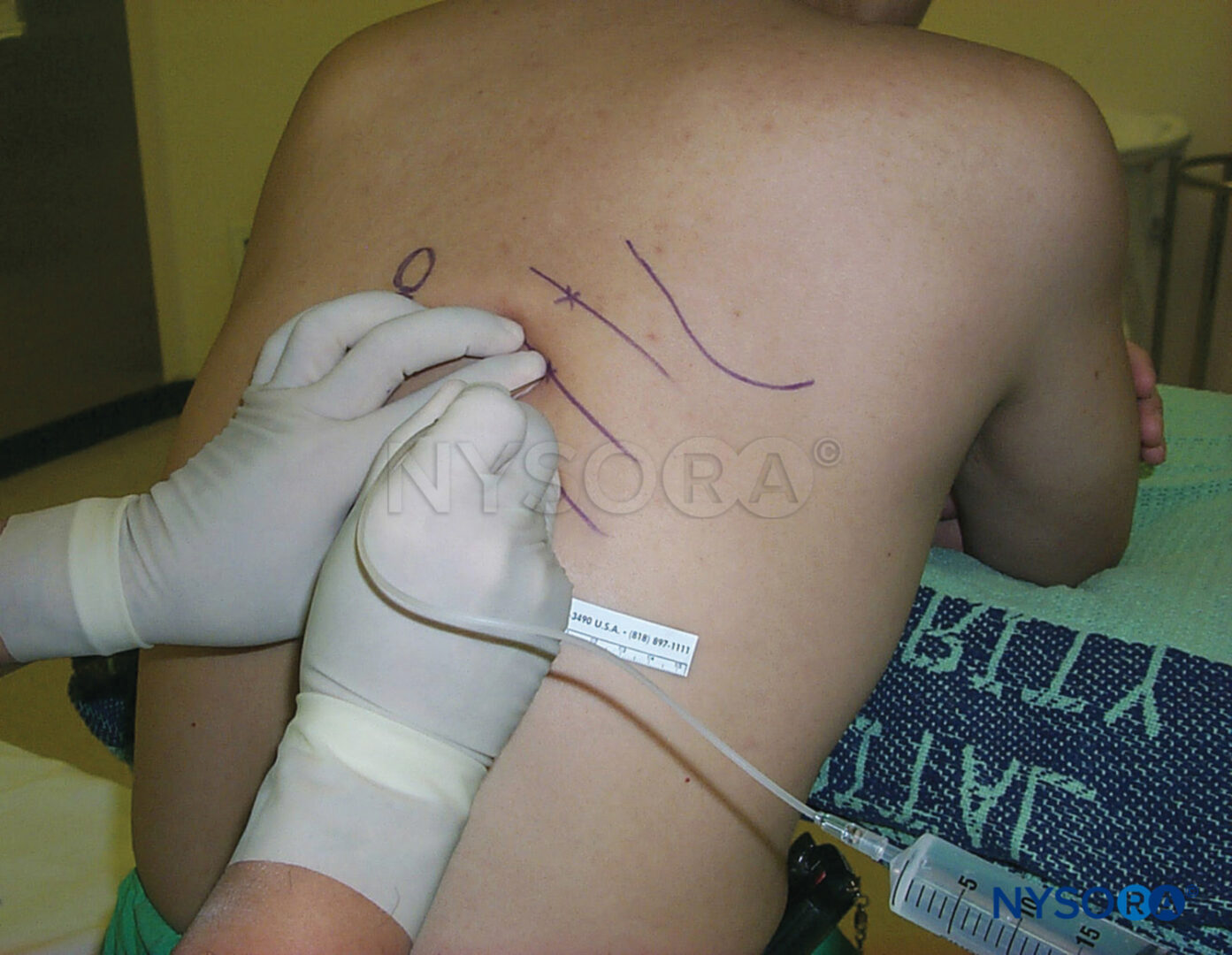
Il posizionamento del paziente, la marcatura dei punti di riferimento, la preparazione della pelle e l'infiltrazione di anestetico locale vengono eseguiti come descritto sopra. Un ago stimolante isolato lungo 8-10 cm (preferibilmente con punta in stile Tuohy) viene inserito nello stesso modo della tecnica a iniezione singola. L'apertura dell'ago deve essere rivolta distalmente (rivolta verso il piede del paziente) per facilitare l'inserimento del catetere.
Consigli NYSORA
- Quando l'inserimento del catetere risulta difficile, può essere utile abbassare l'angolo dell'ago.
- È utile iniettare un po' di anestetico locale per via intramuscolare per prevenire il dolore all'avanzamento di aghi di calibro più grande e a punta smussata tipicamente utilizzati per questo blocco.
Dopo aver ottenuto il risposta motoria a una corrente di 0.3–0.5 mA, viene iniettato un bolo di 20 mL di anestetico locale. Segue l'inserimento del catetere 5 cm oltre la punta dell'ago (Figure 10 ). Il catetere viene quindi aspirato per verificare la presenza di un posizionamento intravascolare involontario.
Sono state proposte numerose tecniche per fissare il catetere alla pelle. Una preparazione cutanea al benzoino seguita dall'applicazione di una medicazione trasparente e di un nastro di stoffa è uno di questi metodi semplici ed efficaci. La porta di infusione deve essere chiaramente contrassegnata come "blocco sciatico continuo".
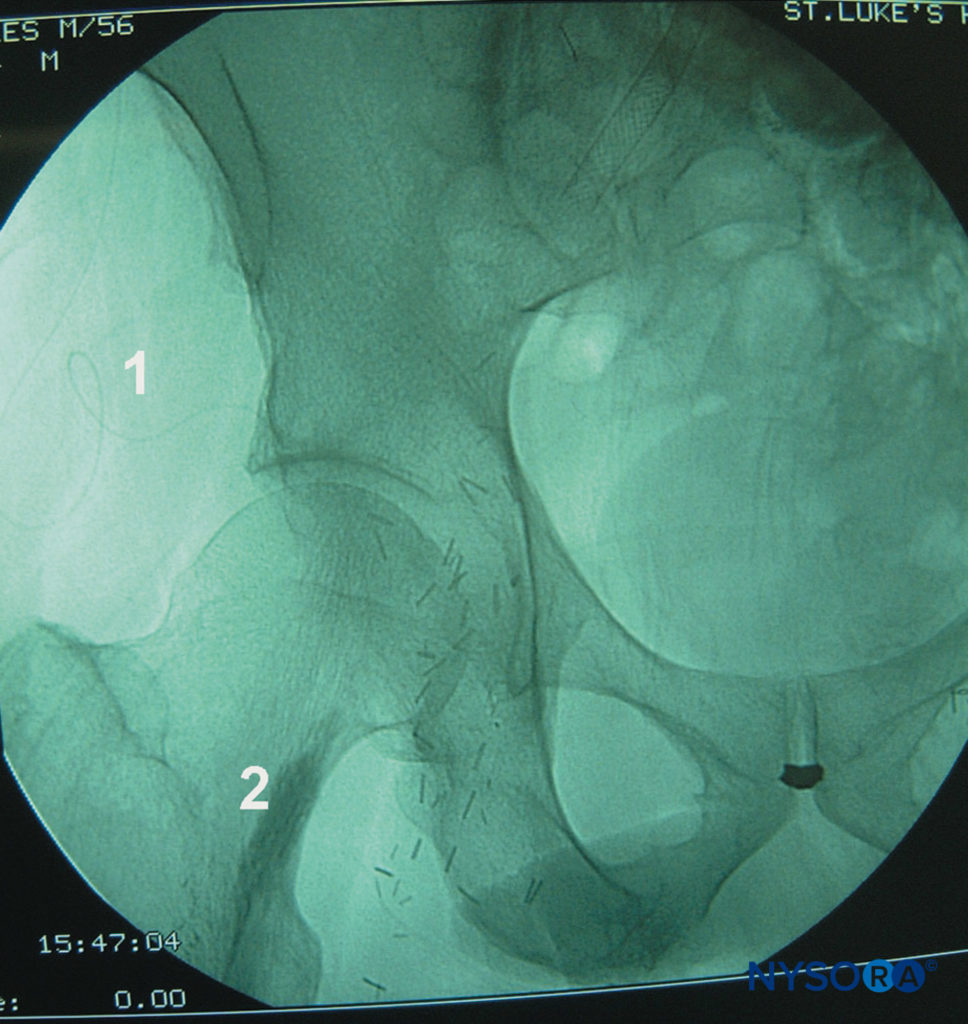
FIGURA 10. Blocco del nervo sciatico continuo, approccio posteriore. Viene mostrato il decorso del catetere (1) e l'area di contrasto a forma fusiforme che indica la diffusione dell'anestetico locale nella guaina del nervo sciatico (2). In questo esempio vengono iniettati solo 2 ml di anestetico locale.
Infusione Continua
Infusione continua viene sempre iniziato dopo un bolo iniziale di anestetico locale diluito attraverso il catetere. La ropivacaina allo 0.2% è comunemente usata per questo scopo (15–20 ml). Sono adatte anche soluzioni diluite di bupivacaina o L-bupivacaina, ma possono causare un blocco motorio indesideratamente maggiore. L'infusione viene iniziata a 10 ml/h o 5 ml/h quando è prevista una dose di analgesia controllata dal paziente (PCA) (5 ml).
Approccio parasacrale
Descritto da Mansour nel 1993, il blocco del nervo sciatico parasacrale è adatto per l'infusione continua di anestetico locale. Inoltre, questo blocco ha le caratteristiche di un blocco del plesso e produce l'anestesia dell'intero plesso sacrale e del nervo otturatore. Ripart ha riportato una percentuale di successo del 94% nella sua serie di 400 casi di blocco del nervo sciatico parasacrale. L'approccio parasacrale al blocco sciatico ha un'ampia applicabilità clinica per la chirurgia e la gestione del dolore dell'arto inferiore, in particolare se combinato con un femorale o blocco del compartimento psoas. Questa tecnica è associata ad un alto tasso di successo ed è particolarmente adatta per la chirurgia della fossa poplitea e del ginocchio.
Distribuzione dell'anestesia
Il blocco del nervo sciatico parasacrale provoca l'anestesia della pelle dei muscoli posteriori della coscia, dei muscoli posteriori della coscia e del bicipite femorale; parte dell'articolazione dell'anca e del ginocchio; e l'intera gamba sotto il ginocchio eccetto la pelle cutanea mediale della parte inferiore della gamba (vedi Figure 6 ). Morris ha dimostrato l'estensione dell'anestesia al nervo otturatore dopo il blocco del nervo sciatico, come testato dalla presenza di debolezza del muscolo adduttore su scala numerica. Jochum, tuttavia, ha suggerito che il nervo otturatore è sporadicamente colpito dal blocco del nervo sciatico parasacrale.
Punti di riferimento anatomici
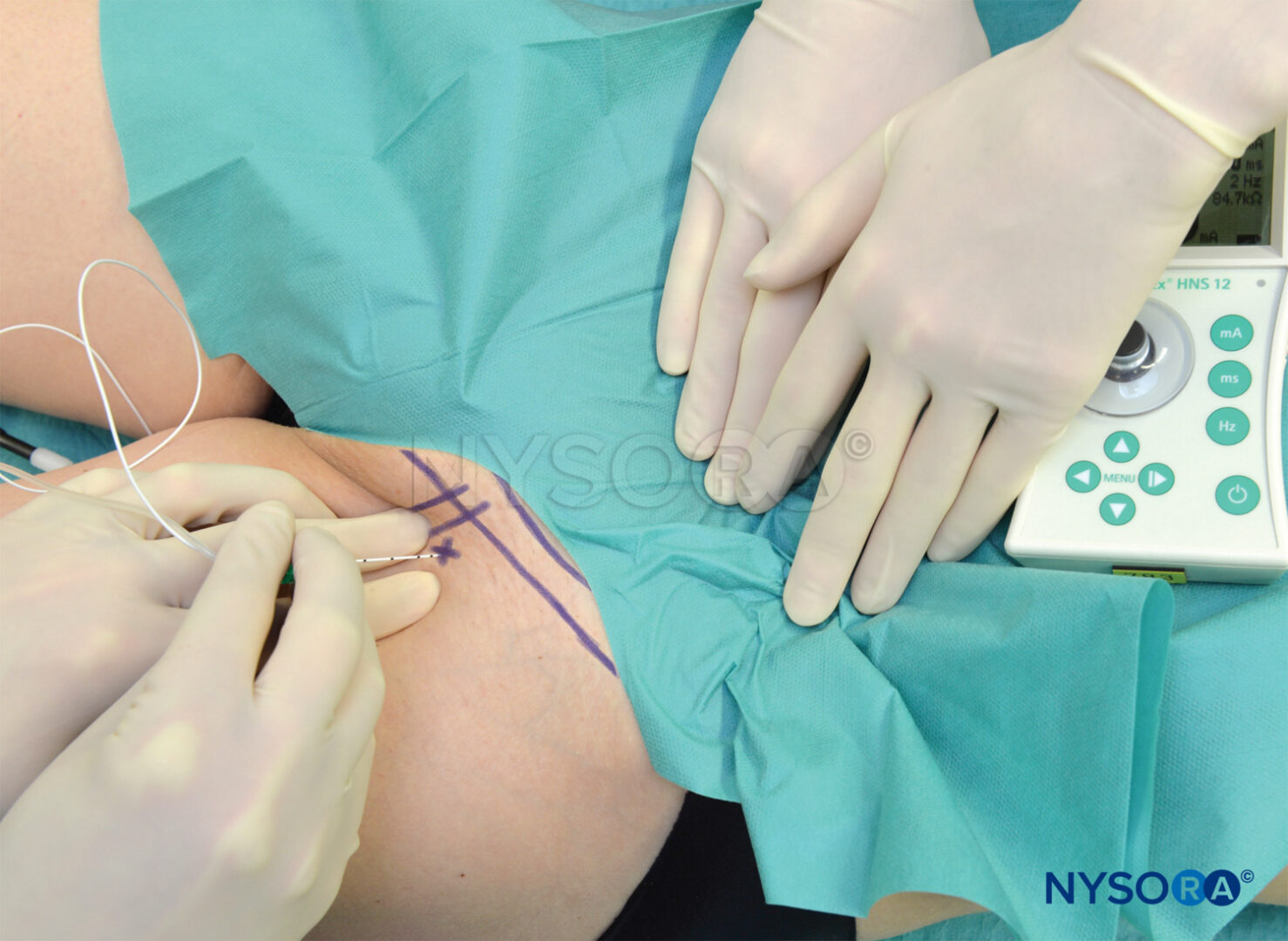
I punti di riferimento per l'approccio parasacrale al blocco sciatico sono facilmente identificabili nella maggior parte dei pazienti (Figure 11 ). Un'attenta tecnica di palpazione è importante perché il tessuto adiposo sopra l'area glutea può oscurare queste protuberanze ossee (Figure 12 e 13). I seguenti punti di riferimento sono delineati da un pennarello:
- Spina iliaca posteriore-superiore (PSI)
- Tuberosità ischiatica (IT)
- Viene tracciata una linea tra il PSIS e l'IT. Il punto di inserimento dell'ago si trova a 6 cm di distanza dal PSIS su questa linea. L'ago isolato viene inserito a questo punto e fatto avanzare su un piano sagittale.
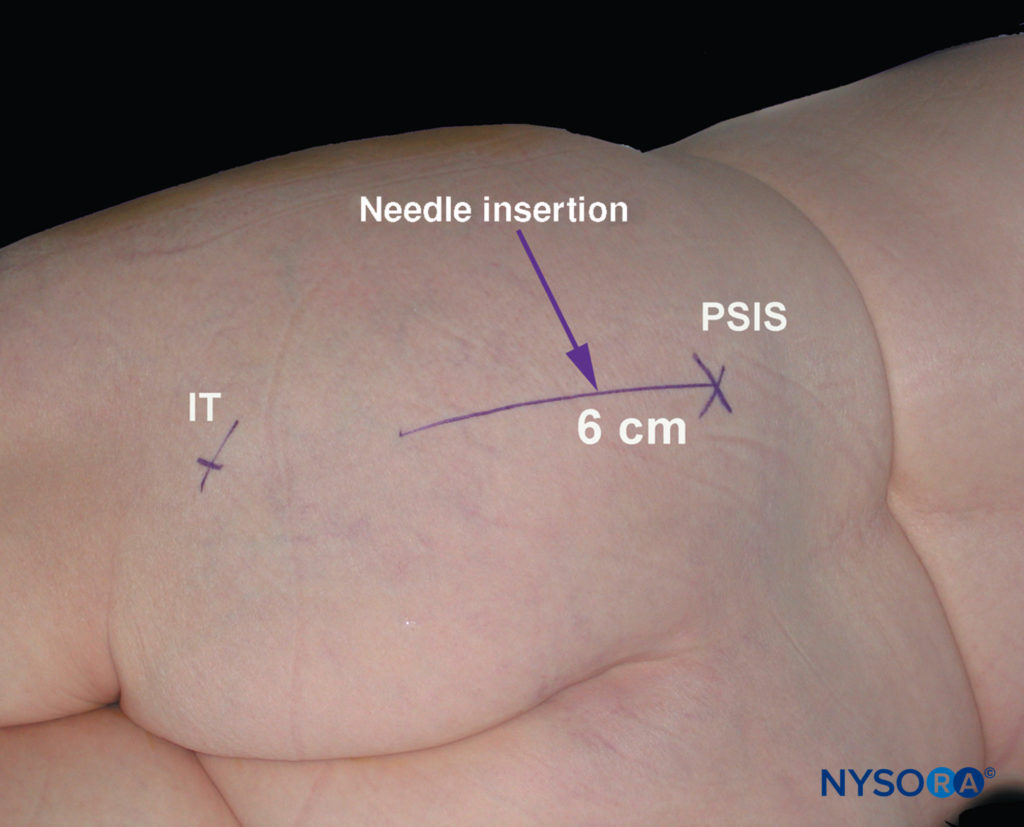
FIGURA 11. Approccio parasacrale al blocco del nervo sciatico. Sono mostrate la spina iliaca posteriore superiore (PSIS) e la tuberosità ischiatica (IT). Il sito di inserimento dell'ago è contrassegnato come 6 cm caudad al PSIS sulla linea che collega PSIS con IT
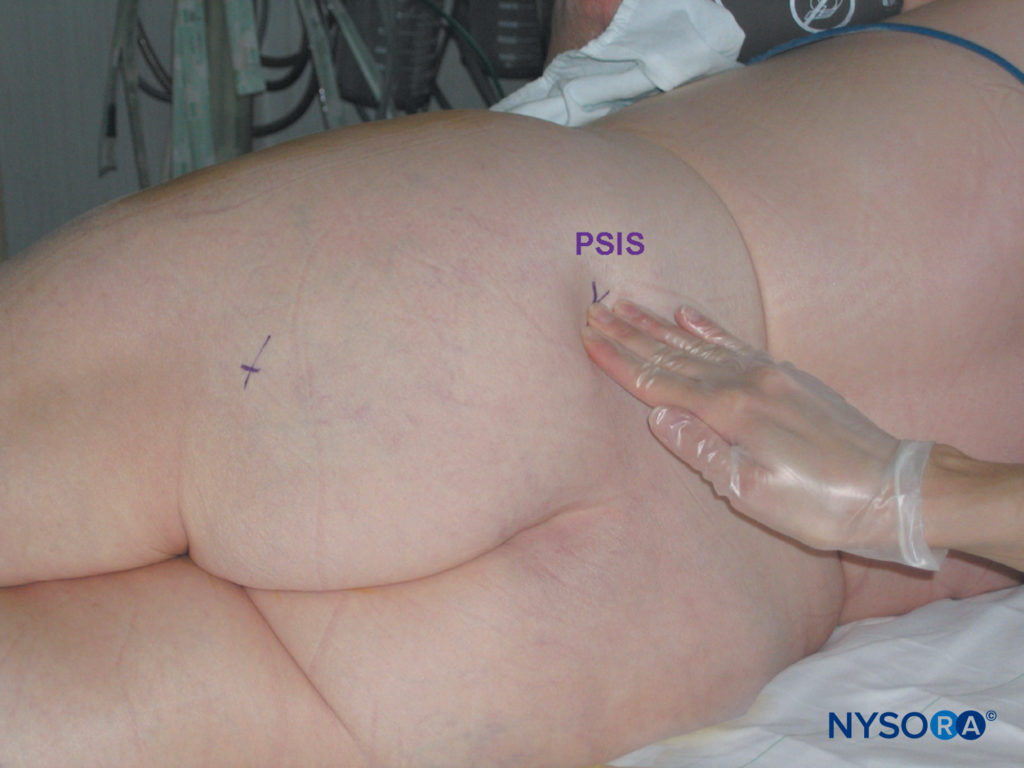
FIGURA 12. Blocco del nervo sciatico parasacrale. Tecnica di palpazione per identificare la spina iliaca posteriore superiore (PSIS).
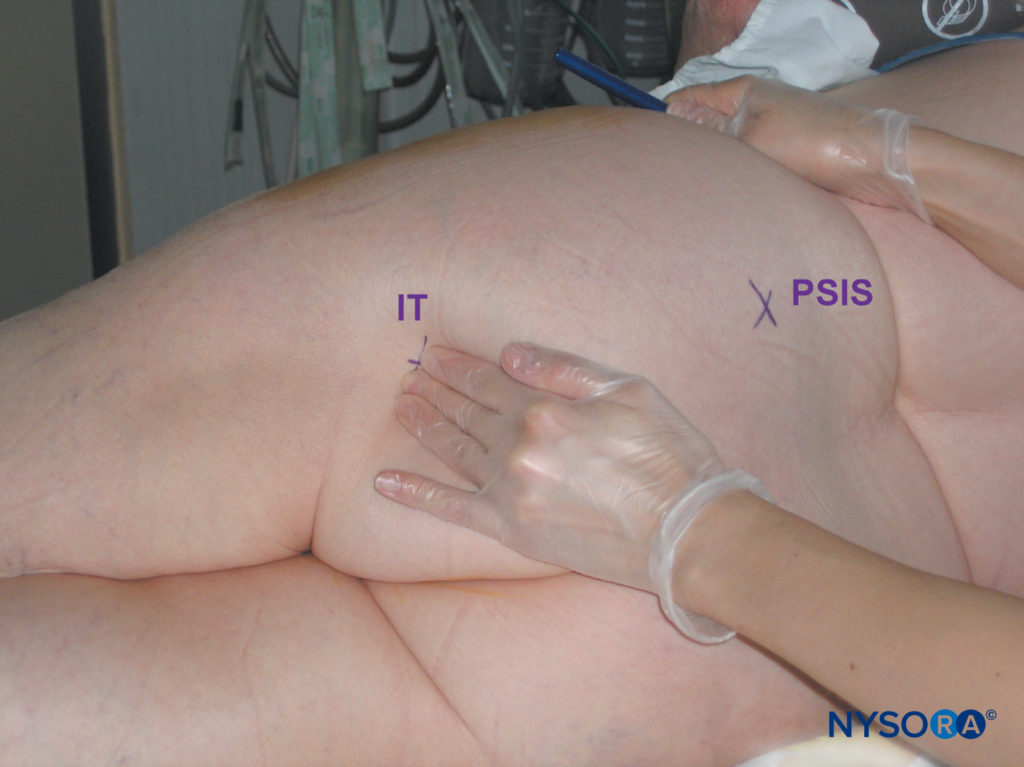
FIGURA 13. Blocco del nervo sciatico parasacrale. Tecnica di palpazione adeguata per identificare la tuberosità ischiatica. (IT, tuberosità ischiatica; PSIS, spina iliaca posteriore superiore.)
Tecnica
Il paziente è posizionato in una posizione di decubito laterale, simile a quella richiesta per l'approccio posteriore classico al blocco sciatico (Figure 13 ). L'arto dipendente è tenuto dritto mentre l'arto da bloccare è flesso sia all'anca che al ginocchio. Un'appropriata sedazione e analgesia sono obbligatorie per garantire il comfort del paziente durante tutta la procedura. Dopo la pulizia con una soluzione antisettica, l'anestetico locale viene infiltrato per via sottocutanea nel sito di inserimento dell'ago determinato.
- Il contatto con l'osso indica solitamente il contatto dell'ago con le ali dell'osso sacro o dell'osso iliaco, superiormente e vicino all'incisura sciatica maggiore.
- In questo caso, l'ago viene ritirato e reindirizzato leggermente caudalmente e lateralmente.
- Il contatto con l'osso può essere utilizzato come test di profondità. Viene annotata la profondità dell'ago; l'ago non deve essere avanzato più di 2 cm oltre questa profondità. In questo sito, il nervo sciatico viene avvicinato alla sommità del grande forame sciatico lasciando il bacino. L'avanzamento dell'ago più in profondità può esporre i visceri e i vasi pelvici al rischio di lesioni.
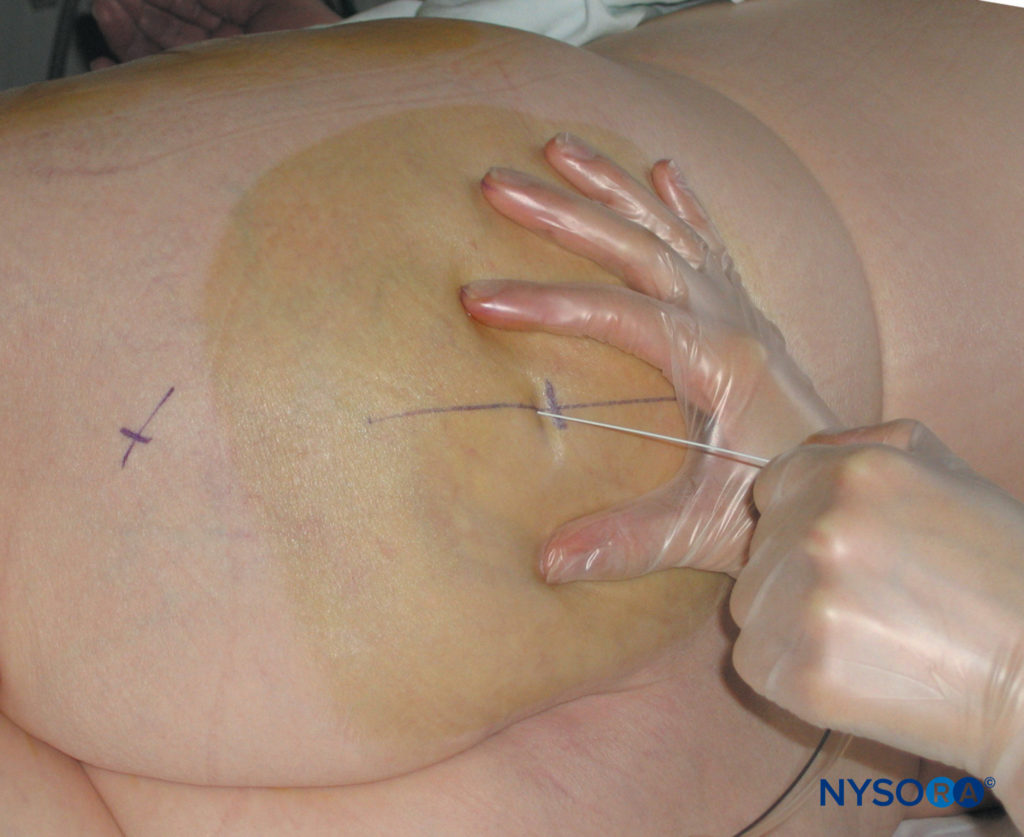
FIGURA 14. Blocco del nervo sciatico parasacrale. L'inserimento dell'ago è perpendicolare al piano orizzontale.
L'ago viene inserito perpendicolarmente alla pelle e fatto avanzare lentamente (Figure 14 ). La risposta motoria del plesso sciatico si ottiene solitamente ad una profondità compresa tra 6 e 8 cm. L'obiettivo è ottenere contrazioni visibili o palpabili dei muscoli posteriori della coscia, dei muscoli del polpaccio, del piede o delle dita dei piedi con un'intensità di corrente di 0.3–0.5 mA. La risposta motoria distale può essere una risposta tibiale o peroneale: non è necessario stimolare entrambe le componenti (Figure 15 ). Le contrazioni dei muscoli posteriori della coscia sono ugualmente accettabili perché questo approccio blocca il nervo sciatico prossimalmente alla separazione dei rami neuronali dai muscoli posteriori della coscia.
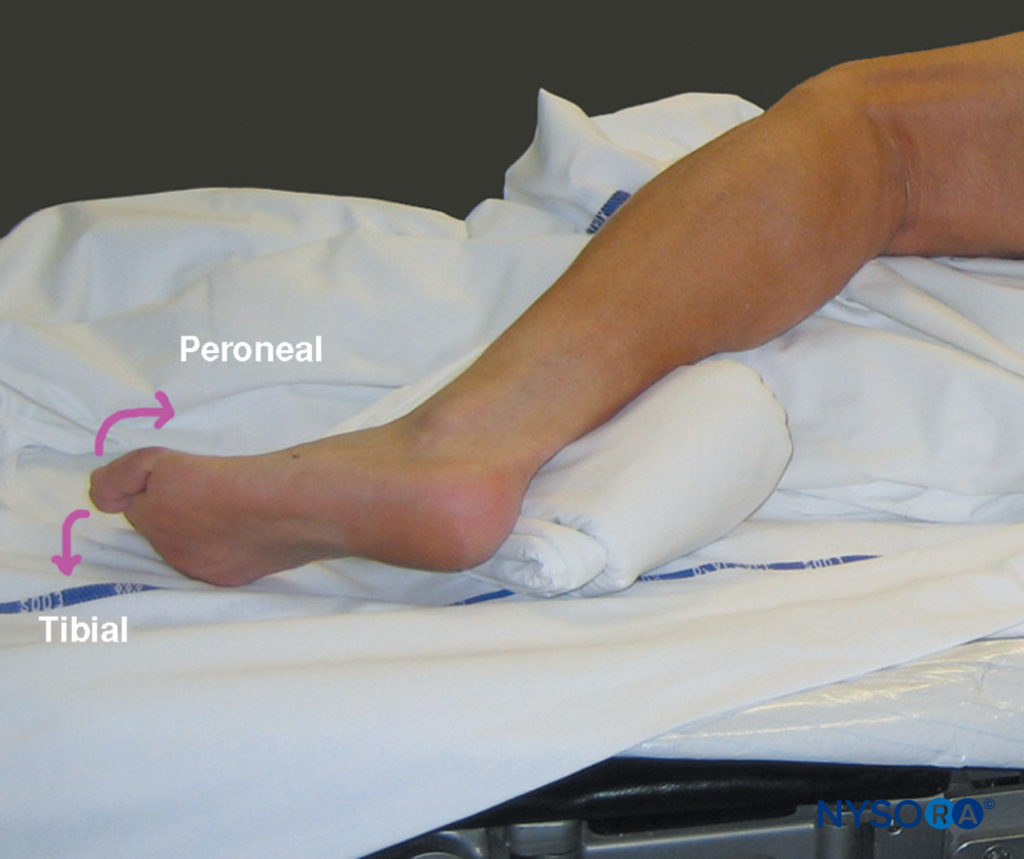
FIGURA 15. Stimolazione del nervo sciatico: la risposta motoria del nervo peroneo e tibiale comune indica una corretta localizzazione del nervo sciatico.
Una volta ottenuta una risposta adeguata, si iniettano lentamente 20-25 ml di anestetico locale con aspirazione intermittente (Figure 16 ).
Cuvillon et al. ha confrontato il blocco del nervo sciatico parasacrale con l'approccio di Winnie con una o due stimolazioni. L'approccio di Winnie che utilizza la tecnica della doppia iniezione richiedeva più tempo per eseguire il blocco rispetto alla tecnica a iniezione singola di Winnie e al metodo parasacrale. Sebbene l'insorgenza dei blocchi sensoriali e motori fosse significativamente più rapida con il metodo della doppia iniezione, il tempo aggiuntivo necessario per eseguire il blocco della doppia iniezione ha eliminato il vantaggio dell'insorgenza più rapida.
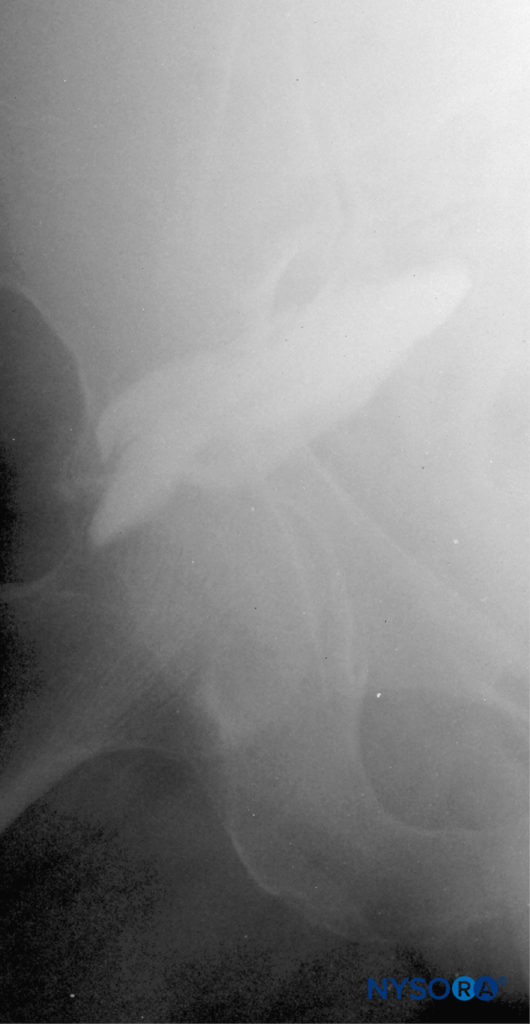
FIGURA 16. Blocco del nervo parasacrale: dispersione del contrasto dopo l'iniezione, segno di contrasto “negativo” e tipica distribuzione fusiforme dell'iniettato.
Blocco del nervo sciatico parasacrale continuo
Il blocco continuo del nervo sciatico parasacrale è simile all'iniezione singola; tuttavia, è necessaria una leggera angolazione caudale dell'ago per facilitare l'infilatura del catetere. Messa in sicurezza e manutenzione del catetere sono facili e convenienti. Questa tecnica può essere utilizzata per la chirurgia e la gestione del dolore postoperatorio in pazienti sottoposti a un'ampia varietà di interventi chirurgici al ginocchio, alla parte inferiore della gamba, al piede e alla caviglia. La tecnica è identica alla tecnica a iniezione singola, tranne per l'uso di un ago a blocco continuo (Figure 17 ). L'apertura dell'ago deve essere rivolta distalmente per facilitare l'inserimento del catetere. L'intensità iniziale della corrente di stimolazione dovrebbe essere 1.0–1.5 mA.
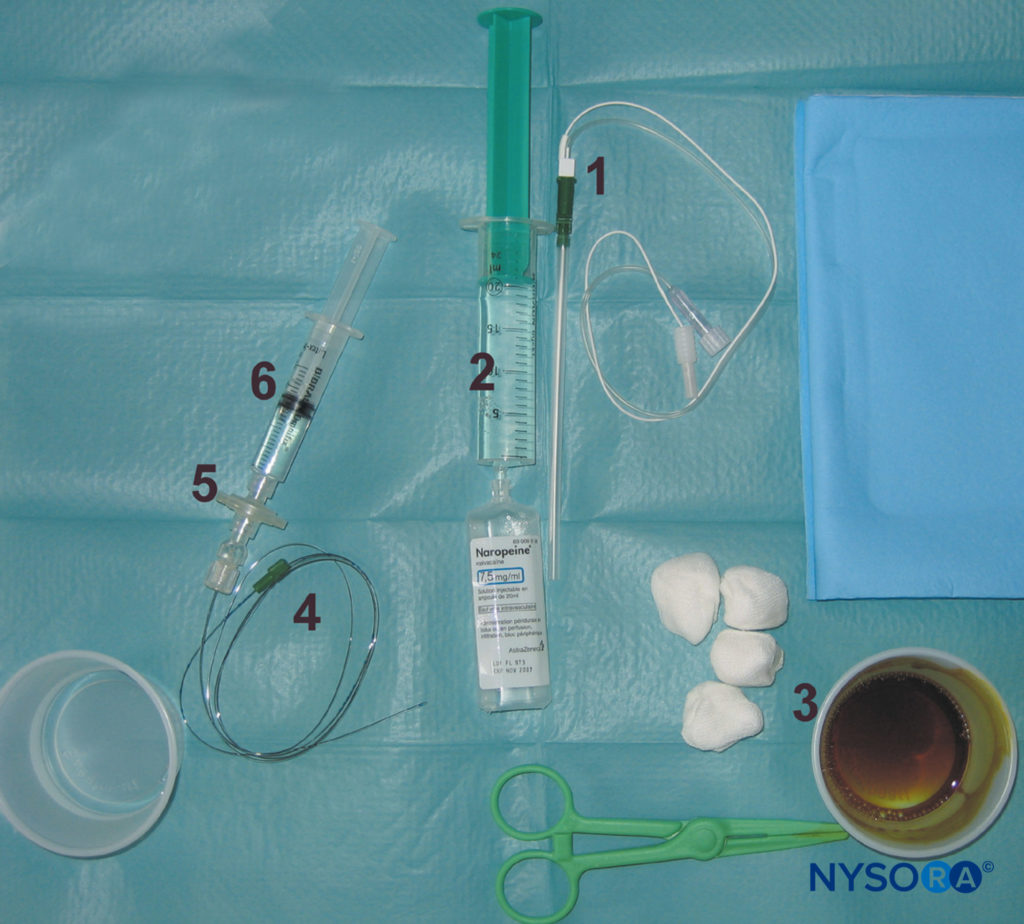
FIGURA 17. Attrezzatura per blocco sciatico continuo
Consigli NYSORA
- È utile iniettare un anestetico locale per via intramuscolare per diminuire il dolore durante il posizionamento del continuo blocco nervoso ago.
Dopo aver ottenuto la risposta motoria a 0.3–0.5 mA, viene iniettato un bolo di 20 ml di anestetico locale e il catetere inserito 3-5 cm oltre la punta dell'ago. Se si desidera la conferma del posizionamento del catetere, è possibile iniettare mezzi di contrasto attraverso il catetere e studiare le immagini radiografiche. La presenza di un fuso lungo 2-3 cm con orientamento obliquo che attraversa l'incisura sciatica sulla radiografia antero-posteriore e/o l'ombreggiatura delle radici sacrali è considerata indice di iniezione nel piano corretto e posizionamento adeguato del catetere (vedi Figure 18 ). Dopo aver fissato il catetere, an infusione (p. es., ropivacaina 0.2% a 5 ml/ora con bolo controllato dal paziente di 5 ml/q60 min).
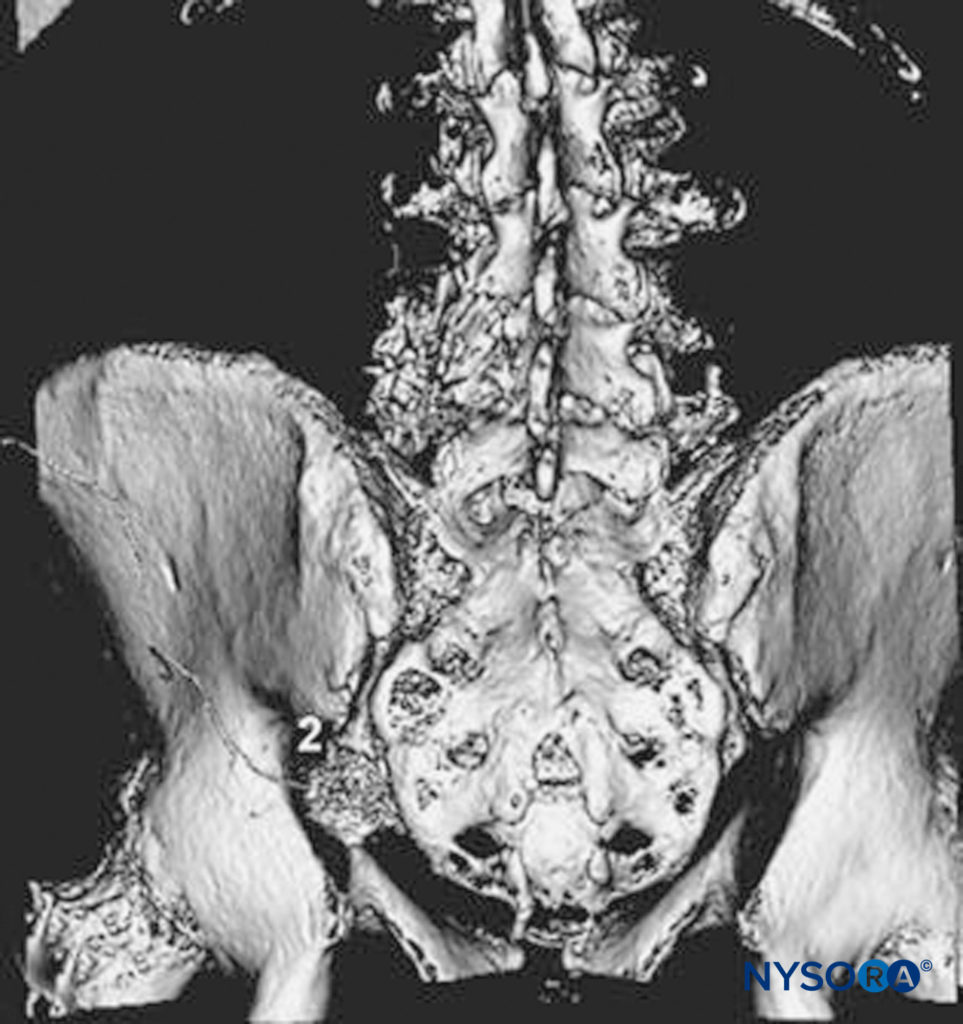
FIGURA 18. Blocco sciatico parasacrale: mostrato il decorso del catetere e la visualizzazione dell'iniettato attorno al nervo sciatico.
APPROCCI ALTERNATIVI POSTERIORI
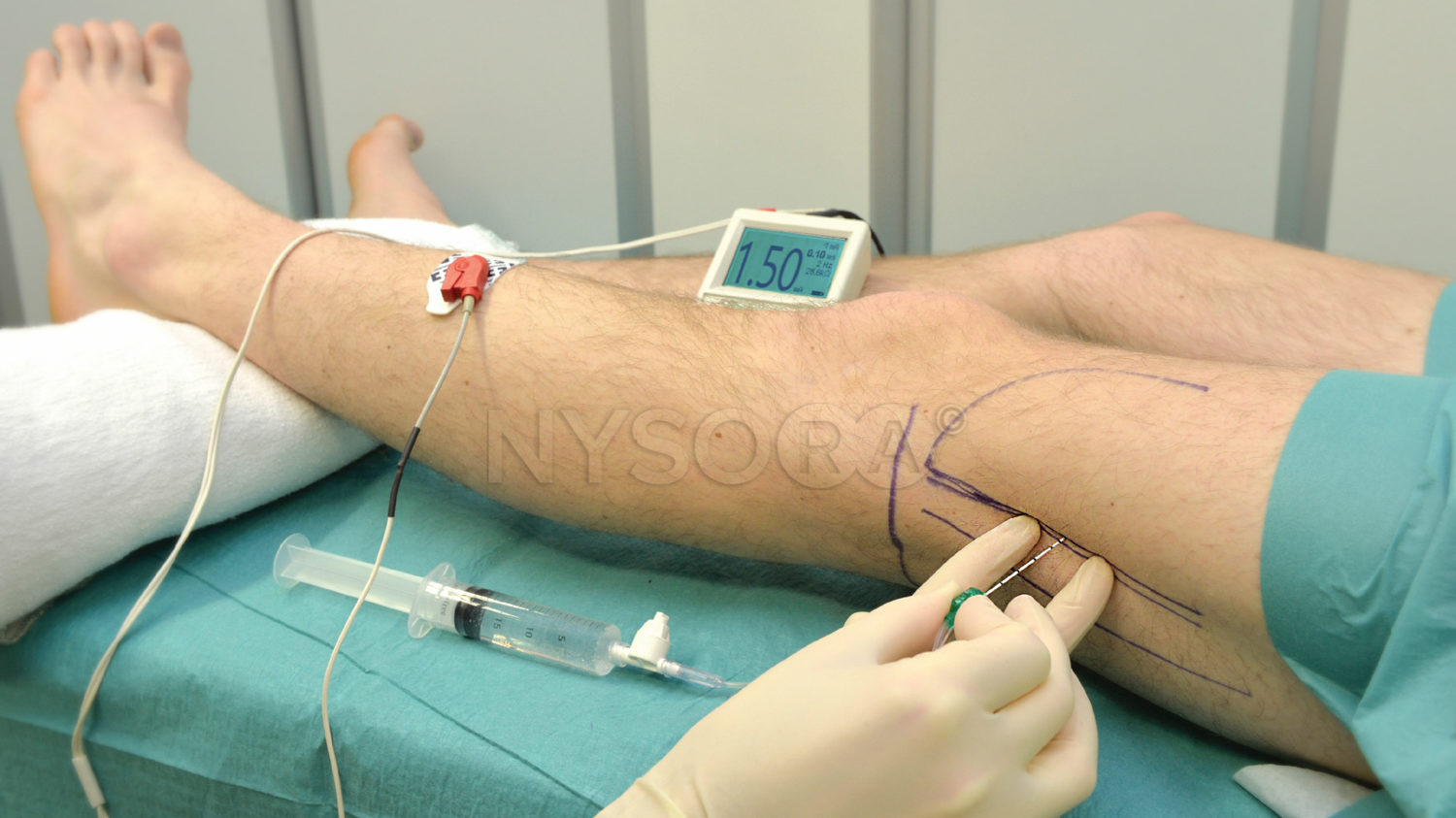
Di Benedetto ha descritto un approccio sottogluteale al blocco del nervo sciatico nel 2002. Questa tecnica è una buona alternativa agli approcci più prossimali al nervo sciatico, con il potenziale per ridurre il disagio provato dal paziente durante il posizionamento del blocco. I punti di riferimento con l'approccio sottogluteale sono il grande trocantere del femore, la tuberosità ischiatica e una linea tra i due con il punto medio segnato. Dal punto medio, un'altra linea viene tracciata perpendicolarmente ed estesa di 4 cm nella direzione caudale per identificare il punto di inserimento dell'ago. Per questo approccio vengono utilizzati un ago da 20, 10 cm e uno stimolatore del nervo e vengono iniettati 20 ml di anestetico locale quando si ottengono contrazioni del nervo sciatico a ≤0.5 mA di corrente.
Da notare, l'approccio sottogluteale ecoguidato al blocco sciatico è diventato una delle tecniche di blocco del nervo sciatico più comuni nella moderna anestesia regionale. Gli approcci tradizionali al nervo sciatico a livello pelvico richiedono l'identificazione delle strutture ossee pelviche. Sebbene la dimensione dei glutei sia variabile tra i diversi individui e nello stesso individuo nel tempo, la relazione del nervo sciatico con il bacino è costante per tutta la vita. Utilizzando questa premessa, Franco ha suggerito un approccio più semplificato al blocco del nervo sciatico che non richiede la palpazione delle strutture ossee profonde. I punti di riferimento con questo approccio sono la linea mediana del solco intergluteale e un punto a 10 cm lateralmente alla linea mediana del solco intergluteale dove verrà inserito l'ago del blocco. La curvatura dei glutei viene ignorata quando si individua il punto di inserimento dell'ago. È necessario prestare attenzione a non allungare i tessuti molli quando si contrassegna il sito di inserimento dell'ago poiché si verificherà un successivo rinculo dei tessuti, causando una sottovalutazione della distanza dal nervo. Il paziente è in posizione prona o laterale e l'ago viene inserito parallelamente alla linea mediana.
Complicazioni negli approcci posteriori e come evitarle
Tabella 4 elenca le istruzioni sulle possibili complicanze del blocco del nervo sciatico e sui metodi per ridurre il rischio.
TABELLA 4. Complicazioni e come evitarle.
| Infezione | Utilizzare una rigorosa tecnica asettica |
| Ematoma | Evitare l'inserimento di più aghi, in particolare nei pazienti anticoagulati |
| Puntura vascolare | Evitare l'inserimento profondo dell'ago (vasi pelvici) |
| Tossicità da anestetico locale | Evitare l'uso di grandi volumi e dosi di anestetico locale a causa della vicinanza dei grandi vasi e del potenziale rapido assorbimento L'iniezione di anestetico locale deve essere eseguita lentamente e con aspirazione frequente per escludere l'iniezione intravascolare |
| Lesione del nervo | Il nervo sciatico ha una predisposizione unica per lesioni meccaniche e da pressione Utilizzare la stimolazione nervosa e l'avanzamento lento dell'ago Non iniettare mai l'anestesia locale quando il paziente lamenta dolore o quando si nota una pressione anormalmente elevata durante l'iniezione Non presumere mai che l'ago sia ostruito da detriti di tessuto quando si incontra la resistenza all'iniezione Quando si ottiene la stimolazione con un'intensità di corrente <0.2 mA, ritirare leggermente l'ago per ottenere la stessa risposta con un'intensità di corrente >0.2 mA prima di iniettare l'anestetico locale |
| Lesione del nervo | Far avanzare l'ago lentamente quando cessano le contrazioni del muscolo gluteo per evitare di impalare il nervo sciatico su un ago che avanza rapidamente |
| Altro (Eolico) | Istruire il paziente e il personale infermieristico sulla cura dell'estremità insensibile Spiegare la necessità di frequenti riposizionamenti del corpo per evitare stiramenti e ischemia prolungata (seduta) sul nervo sciatico anestetizzato Consigliare l'imbottitura del tallone durante il riposo a letto prolungato o il sonno per prevenire lo sviluppo di piaghe da decubito |
| Perforazione degli organi pelvici | Dirigere l'ago medialmente dovrebbe essere esercitato tenendo presente questa complicazione |
| Anestesia del nervo pudendo | Il nervo pudendo, un ramo del plesso sacrale, può essere anestetizzato dal blocco del nervo parasacrale a causa della diffusione dell'anestesia locale iniettata Informare i pazienti che questo problema è transitorio |
| Laccio | L'iniezione dell'anestetico locale all'interno della guaina del nervo sciatico, l'adrenalina e un laccio emostatico sul sito di iniezione possono combinarsi per causare l'ischemia del nervo sciatico |
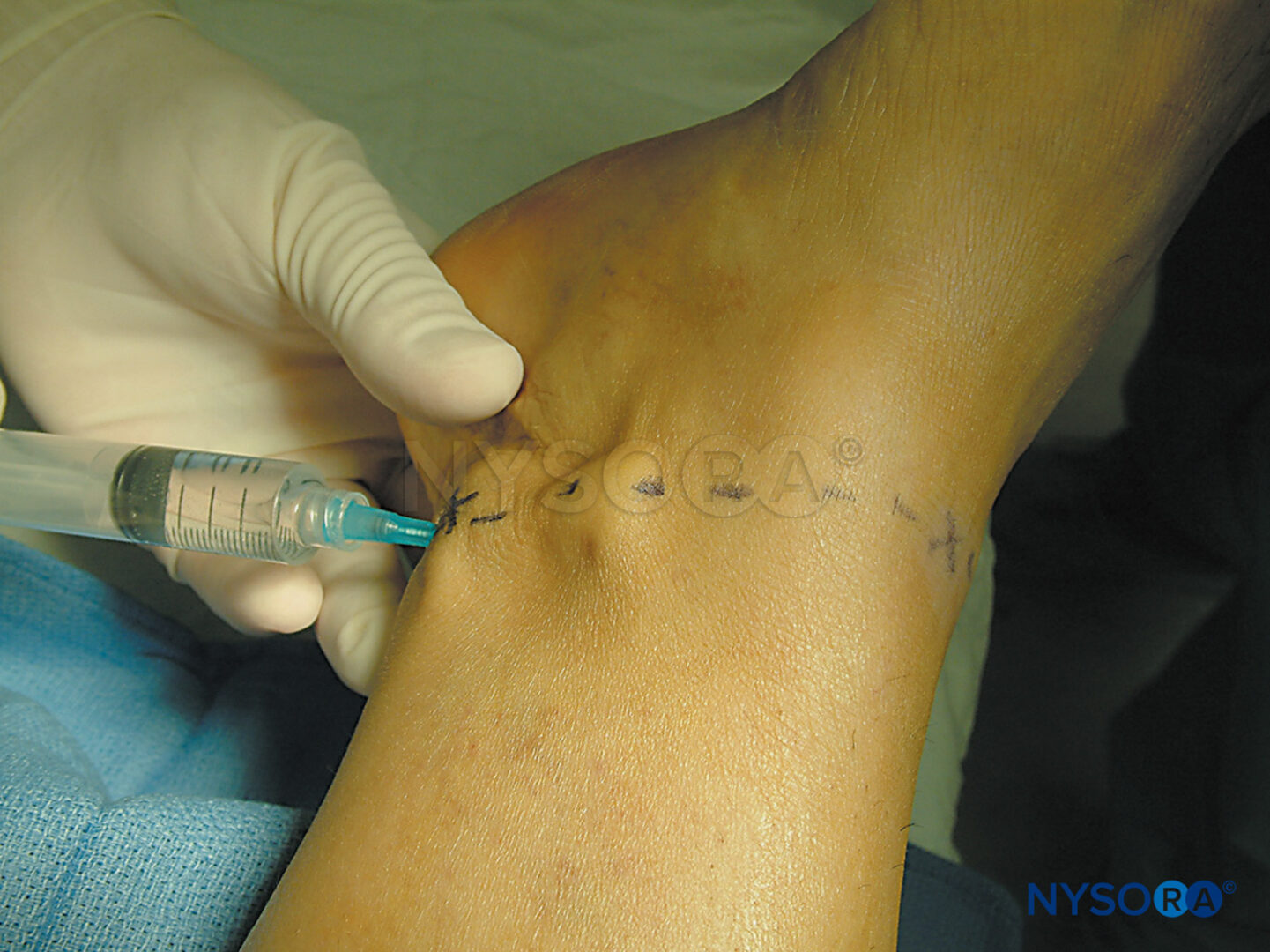
APPROCCIO ANTERIORE
considerazioni generali
L'approccio anteriore al blocco sciatico è una tecnica avanzata di blocco del nervo. Il blocco è adatto per interventi chirurgici alla gamba sotto il ginocchio, in particolare alla caviglia e al piede. Fornisce un'anestesia completa della gamba sotto il ginocchio ad eccezione della fascia mediale di pelle innervata dal nervo safeno (Figure 19 ). Quando combinato con a blocco del nervo femorale, si ottiene l'anestesia dell'intero ginocchio e della parte inferiore della gamba. L'approccio anteriore è molto meno clinicamente applicabile rispetto agli approcci posteriori perché la distribuzione dell'anestesia è più limitata ed è richiesto un livello più elevato di abilità. Inoltre, questa tecnica non è adatta per l'inserimento del catetere a causa della posizione profonda e dell'angolo perpendicolare di inserimento dell'ago necessario per raggiungere il nervo sciatico. Di conseguenza, questo blocco è meglio riservato ai pazienti che non possono essere facilmente spostati nella posizione laterale necessaria per l'approccio posteriore; ad esempio, pazienti con lesioni spinali o in anestesia generale.
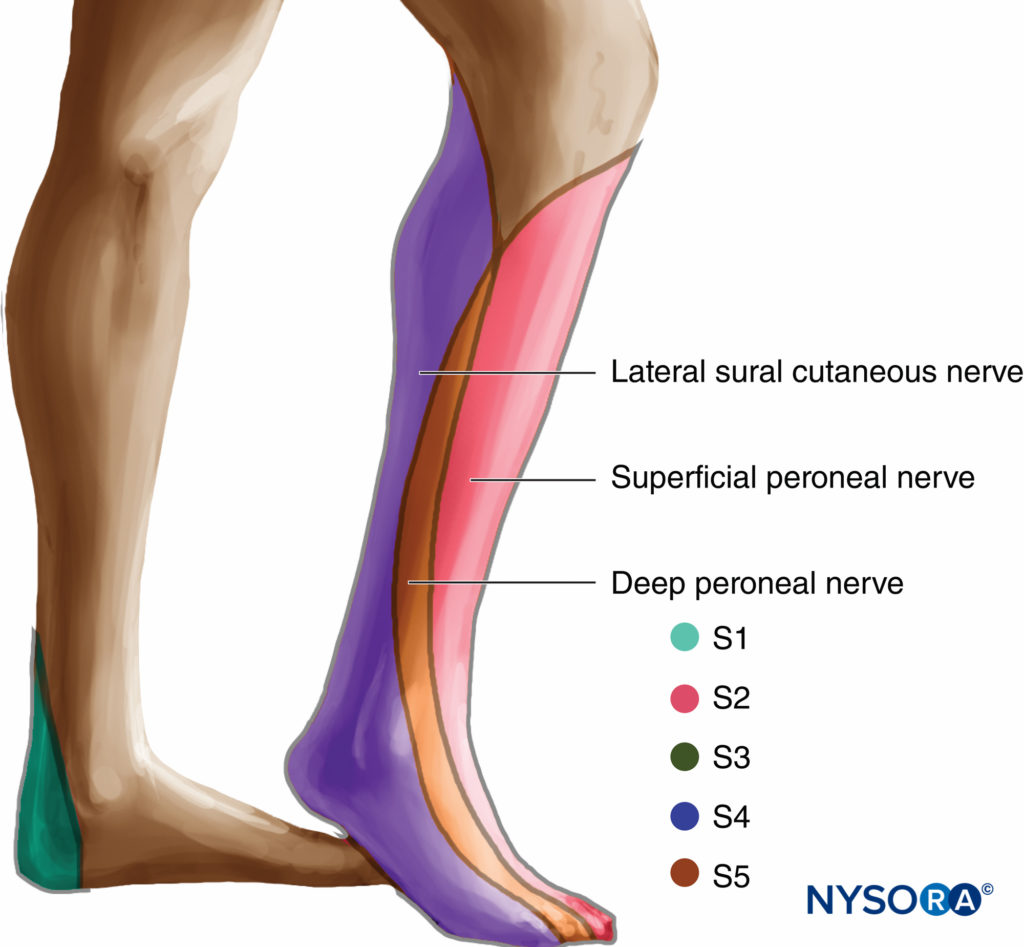
FIGURA 19. Distribuzione dell'anestesia con approccio anteriore al blocco del nervo sciatico
Dopo la descrizione originale di Beck, diversi clinici hanno tentato di escogitare punti di riferimento e tecniche più affidabili per questo blocco. Tuttavia, tutti gli approcci descritti derivano il sito di inserimento dell'ago in punti quasi identici indipendentemente dal fatto che utilizzino prominenze ossee, tessuti molli o arteria femorale come punti di riferimento. Inoltre, anche se questi diversi approcci variavano leggermente nel sito di inserimento dell'ago, il lungo percorso dell'ago richiesto per raggiungere il nervo sciatico (8–12 cm) e la tendenza degli aghi lunghi e a punta smussata a piegarsi durante l'inserimento attraverso i tessuti rendono prive di significato tali differenze quando si tratta di aumentare la precisione della tecnica.
Attrezzatura
Viene preparato un vassoio per anestesia regionale standard con la seguente attrezzatura:
- Asciugamani sterili e 4 pollici × 4 pollici confezioni di garze
- Siringhe da 20 ml con anestetico locale
- Guanti sterili, pennarello ed elettrodo di superficie
- Un ago da 1.5 pollici, calibro 25 per infiltrazione cutanea
- Un ago stimolante isolato, lungo 15 cm, a smusso corto
- Stimolatore del nervo periferico
Scopri Attrezzature per Anestesia Regionale.
Punti di riferimento anatomici
I seguenti punti di riferimento dovrebbero essere regolarmente delineati usando un pennarello (Figure 20 ):
- Piega femorale
- Polso dell'arteria femorale
- Punto di inserimento dell'ago segnato a 4-5 cm distalmente sulla linea che passa attraverso il polso dell'arteria femorale e perpendicolare alla piega femorale
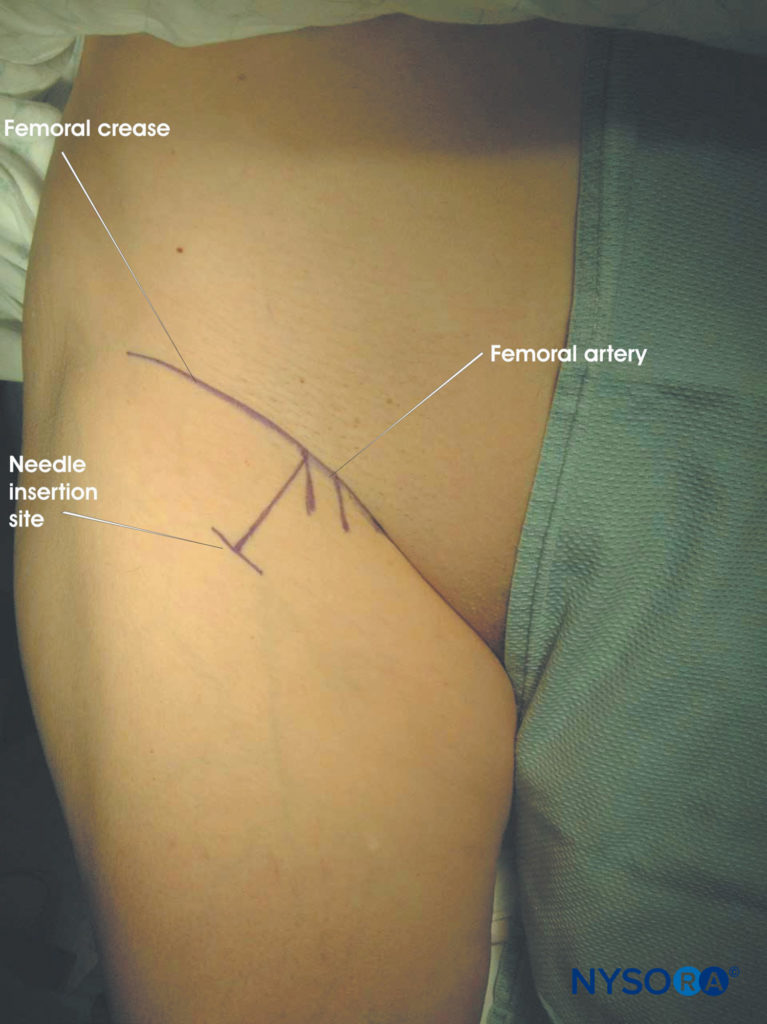
FIGURA 20. Blocco del nervo sciatico attraverso l'approccio anteriore.
Tecnica
La gamba è completamente tesa sul lettino con il paziente in posizione supina. Dopo aver pulito l'area con una soluzione antisettica, l'anestetico locale viene infiltrato per via sottocutanea nel sito di inserimento dell'ago. Le dita della mano palpante devono essere premute saldamente contro il muscolo quadricipite per ridurre la distanza pelle-nervo. L'ago del blocco (collegato a a stimolatore nervoso impostato per erogare una corrente di 1.5 mA) viene introdotto ad angolo perpendicolare al piano della pelle (Figure 21 ). La risposta motoria del nervo sciatico si ottiene in genere a una profondità di 8-12 cm. Le risposte accettabili sono contrazioni visibili o palpabili dei muscoli del polpaccio, del piede o delle dita dei piedi a una corrente di 0.3–0.5 mA. Dopo l'aspirazione negativa del sangue, vengono iniettati lentamente 20 ml di anestetico locale. Se alto pressione di iniezione viene rilevato, l'ago deve essere ritirato di 1 mm e riprovare l'iniezione. Se alto pressione di iniezione persiste, l'ago deve essere estratto e lavato prima di ulteriori tentativi.
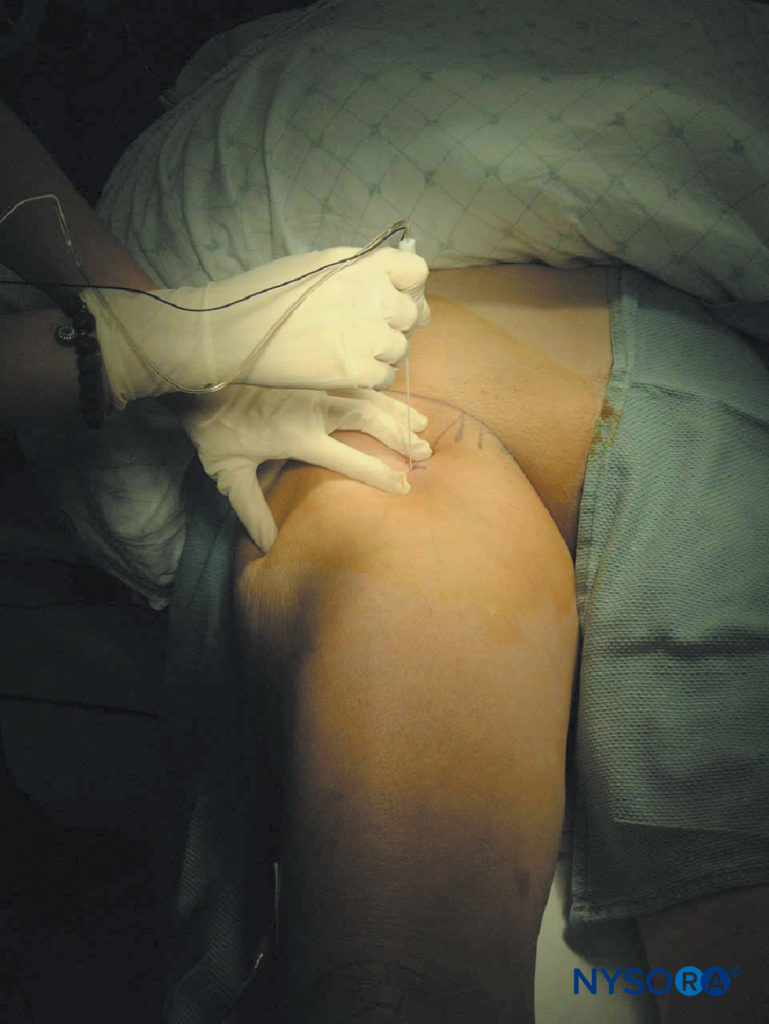
FIGURA 21. Blocco del nervo sciatico attraverso l'approccio anteriore. Inserimento dell'ago.
Consigli NYSORA
- Le contrazioni locali del muscolo quadricipite sono spesso provocate durante l'avanzamento dell'ago. L'ago dovrebbe essere avanzato oltre queste contrazioni.
- Sebbene vi sia la preoccupazione di una lesione del nervo femorale con l'ulteriore avanzamento dell'ago, a questo livello, il nervo femorale è diviso in rami terminali più piccoli che sono mobili ed è improbabile che vengano penetrati da un ago a punta smussata che avanza lentamente.
- Appoggiare il tallone del paziente sulla superficie del letto può impedire al piede di contrarsi anche quando il nervo sciatico è stimolato. Questo può essere evitato posizionando la caviglia su un poggiapiedi o facendo palpare continuamente il polpaccio o il tendine di Achille da un assistente.
- Poiché i rami dei muscoli posteriori della coscia possono allontanarsi dal tronco principale del nervo sciatico a livello di inserimento dell'ago, le contrazioni dei muscoli posteriori della coscia non dovrebbero essere accettate come un segno affidabile di localizzazione del nervo sciatico.
Il contatto osseo si incontra spesso durante l'avanzamento dell'ago. Ciò indica che l'ago è entrato in contatto con il femore (di solito il piccolo trocantere). In questo caso, il piede viene prima ruotato lateralmente, il che dovrebbe far oscillare il piccolo trocantere fuori dal percorso dell'ago e consentire un avanzamento più profondo dell'ago e la localizzazione del nervo. Se questa manovra fallisce, l'ago viene reindirizzato leggermente medialmente o reinserito più medialmente. Tabella 5 elenca alcune risposte comuni alla stimolazione nervosa e il corso d'azione da intraprendere per ottenere la risposta corretta.
TABELLA 5. Interpretazione delle risposte alla stimolazione nervosa.
| Risposta ottenuta | Interpretazione | Problema | Action |
|---|---|---|---|
| Contrazione del muscolo quadricipite (contrazione della rotula) | Comune; stimolazione dei rami del nervo femorale | Posizionamento dell'ago troppo superficiale (superficiale). | Continua ad avanzare con l'ago |
| Contrazione locale nell'area della piega femorale | Stimolazione diretta dei muscoli ileopsoas o pettineus | Inserimento dell'ago troppo superiore | Interrompere la procedura e rivalutare i punti di riferimento |
| Contrazione del tendine del ginocchio | L'ago può stimolare i rami del nervo sciatico ai muscoli posteriori della coscia; è anche possibile la stimolazione diretta dei muscoli posteriori della coscia con una corrente più elevata | Inaffidabile-difficile determinare se l'ago si trova in prossimità del nervo sciatico | Ritira l'ago e reindirizza leggermente medialmente o lateralmente (5–10 gradi) |
| L'ago è posizionato in profondità (12–15 cm) ma non sono state provocate contrazioni e l'osso non è stato contattato | L'ago è probabilmente troppo mediale | Ritira e reindirizza leggermente lateralmente | |
| Contrazioni del polpaccio, del piede o delle dita dei piedi | Stimolazione del nervo sciatico | Nona | Accettare e iniettare anestetico locale |
SOMMARIO
Sebbene il blocco del nervo sciatico sia stato descritto nel 1920, molti professionisti hanno evitato questo blocco a causa della sua complessità percepita. Il blocco del nervo sciatico è una tecnica importante che l'anestesista regionale deve padroneggiare perché la combinazione di questo blocco e un blocco del nervo femorale o un blocco del plesso lombare può anestetizzare quasi l'intera gamba. Sebbene il blocco del nervo sciatico posteriore abbia un livello intermedio di difficoltà, con la pratica e la conoscenza dell'anatomia si possono raggiungere alte percentuali di successo. Sono stati proposti molti approcci; i più rilevanti sono stati presentati in questo capitolo. Infine, quasi tutti gli approcci descritti sono simili nell'efficacia clinica; pertanto, si raccomanda di apprendere bene un singolo approccio poiché ciò sarebbe sufficiente per la maggior parte delle indicazioni cliniche.
BIBLIOGRAFIA
- Sherwood-Dunn B: Anestesia regionale: (tecnica di Victor Pauchet). Filadelfia, Pennsylvania: Davis, 1921.
- Labat G: Anestesia regionale: la sua tecnica e applicazione clinica. Filadelfia, Pennsylvania: Saunders, 1924.
- Côté AV, Vachon CA, Horlocker TT: Da Victor Pauchet a Gaston Labat: la trasformazione dell'anestesia regionale dalla pratica del chirurgo al medico anestesista. Anesth Analg 2003;96(4): 1193-1200.
- Winnie AP: Anestesia regionale. Surg Clin North Am 1975;55: 861–892.
- Beck GP: approccio anteriore al blocco del nervo sciatico. Anestesiologia 1963;24:222–224.
- Raj PP, Parks RI, Watson TD, Jenkins MT: un nuovo approccio supino in posizione singola al blocco del nervo sciatico-femorale. Anesth Analg 1975;54: 489–493.
- di Benedetto P, Bertini L, Casati A, et al: Un nuovo approccio posteriore al blocco del nervo sciatico: un confronto prospettico randomizzato con l'approccio posteriore classico. Anesth Analg 2001;93:1040–1044.
- Cuvillon P, Ripart J, Jeannes P, et al: confronto tra l'approccio parasacrale e l'approccio posteriore, con tecniche di iniezione singola e doppia, per bloccare il nervo sciatico. Anestesiologia 2003;98:1436–1441.
- Mansour NY, Bennetts FE: uno studio osservazionale sul plesso lombare continuo combinato e blocchi del nervo sciatico a colpo singolo per l'analgesia post-chirurgia del ginocchio. Reg Anesth 1996;21:287–291.
- Babinski MA, Machado FA, Costa WS: una rara variazione nella divisione alta del nervo sciatico che circonda il muscolo gemello superiore. Eur J Morphol 2003;41:41–42.
- Vloka JD, Hadzic A, April EW, et al: Divisione del nervo sciatico nella fossa poplitea e sue possibili implicazioni nel blocco del nervo popliteo. Anesth Analg 2001;92:215–217.
- Andersen HL, Andersen SL, Tranum-Jensen J: Iniezione all'interno della guaina paraneurale del nervo sciatico: confronto diretto tra ecografia, anatomia macroscopica e analisi istologica. Antidolorifico Reg Anesth. 2012;37:410–413. 1
- Vloka JD, Hadzić A, Lesser JB: una guaina epineurale comune per i nervi nella fossa poplitea e le sue possibili implicazioni per il blocco del nervo sciatico. Anesth Anal. 1997;84:387–390.
- Franco CD: Tessuti connettivi associati ai nervi periferici. Antidolorifico Reg Anesth. 2012;37:363–365.
- Smith BE, Siggins D: blocco del nervo sciatico a basso volume e alta concentrazione. Anestesia 1988;43:8–11.
- Sinnott CJ, Strichartz GR: Levobupivacaina contro ropivacaina per il blocco del nervo sciatico nel ratto. Reg Anesth Pain Med 2003;28:294–303.
- Eledjam JJ, Ripart J, Viel E: applicazione clinica della ropivacaina per l'arto inferiore. Curr Top Med Chem 2001;1:227–231.
- Casati A, Fanelli G, Borghi B, Torri G: Ropivacaina o mepivacaina al 2% per i blocchi nervosi periferici degli arti inferiori. Gruppo di Studio sull'Anestesia Ortopedica della Società Italiana di Anestesia, Analgesia e Terapia Intensiva. Anestesiologia 1999;90:1047–1152.
- Hadzic A, Vloka J: blocchi nervosi periferici: principi e pratica. New York, NY: McGraw-Hill, 2004.
- Bruelle P, Muller L, Bassoul B, Eledjam JJ: Blocco del nervo sciatico. Cah Anesthesiol 1994;42:785–791.
- Dalens B, Tanguy A, Vanneuville G: blocchi del nervo sciatico nei bambini: confronto degli approcci posteriore, anteriore e laterale in 180 pazienti pediatrici. Anesth Analg 1990;70:131–137.
- Gross G: blocco continuo del nervo sciatico. Fr. J Anaesth 1956;28: 373–376.
- Ilfeld BM, Thanikary LJ, Morey TE, et al: Infusione di anestetico locale perineurale sciatico popliteo: un confronto di tre regimi di dosaggio per l'analgesia postoperatoria. Anestesiologia 2004;101:970–977.
- di Benedetto P, Casati A, Bertini L: Blocco continuo del nervo sciatico sottogluteo dopo chirurgia ortopedica del piede e della caviglia: confronto di due tecniche di infusione. Reg Anesth Pain Med 2002;27:168–172.
- Mansour NY: Rivalutare il blocco del nervo sciatico: un altro punto di riferimento da considerare. Reg Anesth 1993; 18:322–323.
- Morris GF, Lang SA: Blocco del nervo sciatico parasacrale continuo: due casi clinici. Reg Anesth 1997;22:469–472.
- Morris GF, Lang SA, Dust WN, Van der Wal M: Il blocco del nervo sciatico parasacrale. Reg Anesth 1997;22:223–228.
- Ripart J, Cuvillon P, Nouvellon E, et al: Approccio parasacrale per bloccare il nervo sciatico: un'indagine su 400 casi. Reg Anesth Antidolorifico 2005;30:193–197.
- Bertini L, Borghi B, Grossi P, et al: Blocco periferico continuo nella chirurgia del piede. Minerva Anestesio 2001;67:103–108.
- di Benedetto P, Borghi B, Ricci A, van Oven H: Anestesia locoregionale degli arti inferiori. Minerva Anestesio 2001;67:56–64.
- Ho AM, Karmakar MK: blocco combinato del plesso lombare paravertebrale e del nervo sciatico parasacrale per la riduzione della frattura dell'anca in un paziente con stenosi aortica grave. Can J Anaesth 2002;49:946–950.
- Jochum D, Iohom G, Choquet O, et al: Aggiunta di un blocco del nervo otturatore selettivo al blocco del nervo sciatico parasacrale: una valutazione. Anesth Analg 2004;99:1544–1549.
- Bailey SL, Parkinson SK, Little WL, Simmerman SR: blocco del nervo sciatico. Un confronto tra tecnica di iniezione singola e doppia. Reg Anesth 1994; 19:9–13.
- Gaertner E, Lascurain P, Venet C, et al: Blocco sciatico parasacrale continuo: uno studio radiografico. Anesth Analg 2004;98:831–834.
- Bendtsen TF, Lönnqvist PA, Jepsen KV: Risultati preliminari di un nuovo approccio ecoguidato per bloccare il plesso sacrale: lo spostamento parallelo parasacrale. Fr. J. Anaesth. 2011;107:278–280.
- Souron V, Eyrolle L, Rosencher N: Il blocco del plesso sacrale di Mansour: una tecnica efficace per il blocco continuo. Reg Anesth Antidolorifico 2000;25:208–209.
- Chelly J, Fanelli G, Casati A (a cura di): Blocchi nervosi periferici continui: una guida illustrata. St. Louis, MO: Mosby, 2001.
- di Benedetto P, Casati A, Bertini L, Fanelli G: Approccio sottogluteale posteriore per bloccare il nervo sciatico: descrizione della tecnica ed esperienze cliniche iniziali. Eur J Anaesthesiol 2002;19:682–686.
- Franco CD: Approccio posteriore al nervo sciatico negli adulti: è ancora necessaria la geometria euclidea? Anestesiologia 2003;98:723–728.
- Magora F, Pessachovitch B, Shoham I: blocco del nervo sciatico dall'approccio anteriore per operazioni sull'estremità inferiore. Fr. J. Anaesth 1974; 46:121–123.
- McNicol LR: Approccio anteriore al blocco del nervo sciatico nei bambini: perdita di resistenza o stimolatore nervoso per identificare il compartimento neurovascolare. Anesth Analg 1987;66:1199–1200.
- McNicol LR: blocco del nervo sciatico per bambini. Blocco del nervo sciatico mediante approccio anteriore per alleviare il dolore postoperatorio. Anestesia 1985;40: 410–414.
- Mansour NY: Approccio anteriore rivisitato e un altro nuovo blocco del nervo sciatico in posizione supina. Reg Anesth 1993;18:265–266.
- Chelly JE, Delaunay L: Un nuovo approccio anteriore al blocco del nervo sciatico. Anestesiologia 1999;91:1655–1660.
- Vloka JD, Hadzic A, April E, Thys DM: Approccio anteriore al blocco del nervo sciatico: gli effetti della rotazione della gamba. Anesth Analg 2001;92:460–462.
- Van Elstraete AC, Poey C, Lebrun T, Pastureau F: Nuovi punti di riferimento per l'approccio anteriore al blocco del nervo sciatico: imaging e studio clinico. Anesth Analg 2002;95:214–218.
- Hadzic A, Vloka JD: approccio anteriore al blocco del nervo sciatico. In: Hadzic A, Vloka J (a cura di): blocchi nervosi periferici. New York, NY: McGraw-Hill, 2004.