Anthony M.-H. Ho, Robbert Buck, Malikah Latmore, Matthew Levine e Manoj K. Karmakar
INTRODUZIONE
I nervi intercostali (ICN) innervano le parti principali della pelle e della muscolatura del torace e della parete addominale. Il blocco di questi nervi fu descritto per la prima volta da Braun nel 1907 nel libro di testo Die Lokalanastsie. Negli anni '1940, i medici notarono che i blocchi nervosi intercostali (ICNB) possono ridurre le complicanze polmonari e il fabbisogno di oppioidi dopo un intervento chirurgico all'addome superiore. Nel 1981 è stato introdotto l'ICNB continuo per superare i problemi associati alle iniezioni multiple ripetute. Oggi, l'ICNB viene utilizzato in una varietà di condizioni di dolore acuto e cronico che colpiscono il torace e la parte superiore dell'addome, compresa la chirurgia del seno e della parete toracica. L'introduzione della guida ecografica nella pratica dell'anestesia regionale ne facilita ulteriormente la pratica. Gli svantaggi del blocco intercostale, tuttavia, includono il requisito di competenza tecnica, rischi di pneumotorace e tossicità da anestetico locale con più livelli di blocco.
INDICAZIONI
L'ICNB fornisce un'eccellente analgesia nei pazienti con fratture costali e per il dolore post-chirurgico dopo interventi chirurgici al torace e all'addome superiore come toracotomia, toracostomia, mastectomia, gastrostomia e colecistectomia. I parametri respiratori in genere mostrano miglioramenti impressionanti nel sollievo dal dolore. è richiesto il blocco dei due dermatomi sopra e dei due sotto il livello dell'incisione chirurgica. L'ICNB non blocca il dolore addominale viscerale, per il quale è necessario un blocco del plesso celiaco. L'ICNB neurolitico viene utilizzato per gestire condizioni di dolore cronico come il dolore postmastectomia (T2) e il dolore posttoracotomico.
CONTROINDICAZIONI
- Disturbi di coagulazione, anche se questa non è una controindicazione assoluta
- Locali infezione, mancanza di competenze e attrezzature per la rianimazione
ANATOMIA FUNZIONALE
Quando i nervi toracici da T1 a T12 emergono dai rispettivi forami intervertebrali, si dividono nei rami seguenti (Figure 1 ):
- I rami comunicanti anteriori grigi e bianchi accoppiati, che passano anteriormente al ganglio e alla catena simpatici.
- Il ramo cutaneo posteriore, che fornisce pelle e muscoli nella regione paravertebrale.
- Il ramo ventrale (ICN, l'obiettivo principale di questo capitolo).
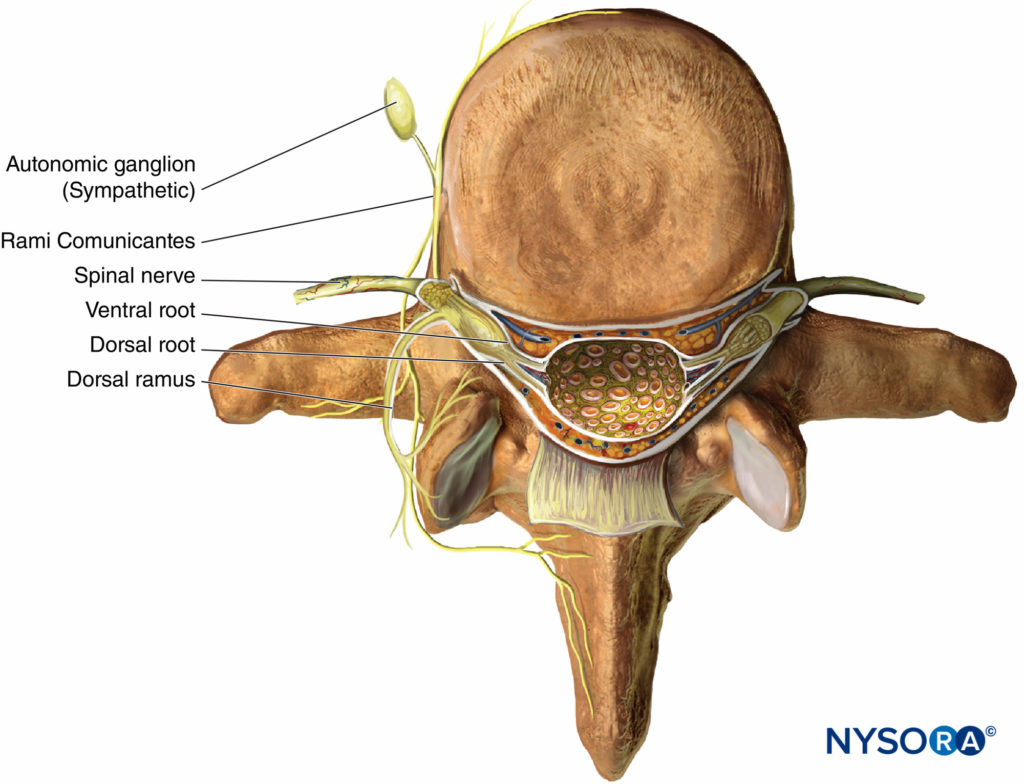
Figure 1 . Anatomia del nervo spinale.
T1 e T2 inviano fibre nervose agli arti superiori e alla parte superiore del torace, da T3 a T6 forniscono il torace, da T7 a T11 forniscono il torace inferiore e l'addome e T12 innervano la parete addominale e la pelle della parte anteriore della regione glutea (Figure 2 ).
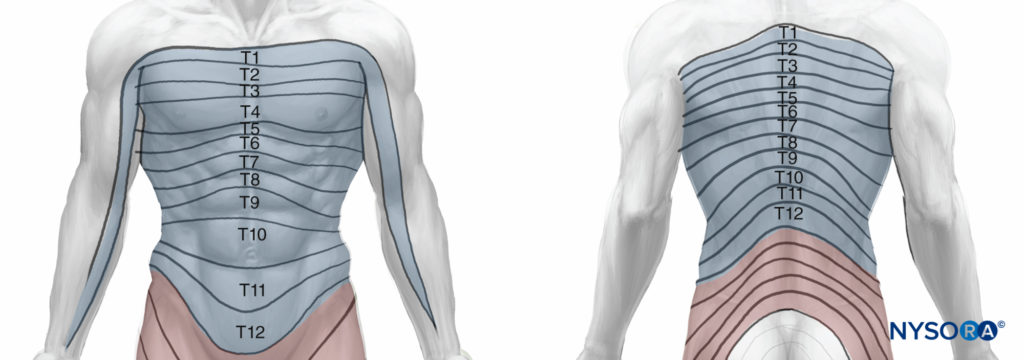
Figure 2 . Distribuzione dermatologica dei nervi intercostali.
Portando sia fibre sensoriali che motorie, l'ICN perfora la membrana intercostale posteriore a circa 3 cm (negli adulti) distalmente al forame intervertebrale per entrare nel boschetto sottocostale dove, per la maggior parte, continua a correre parallela alla costola, sebbene i rami possano spesso si trovano ovunque tra costole adiacenti. Il suo corso all'interno del torace è inserito tra la pleura parietale e i muscoli intercostali più interni (intercostalis intimus) e i muscoli intercostali esterni ed interni (Figure 3 ed 4). Appena anteriormente alla linea medioascellare, emana il ramo cutaneo laterale. Quando l'ICN si avvicina alla linea mediana, gira anteriormente e perfora i muscoli e la pelle sovrastanti per terminare come ramo cutaneo anteriore.
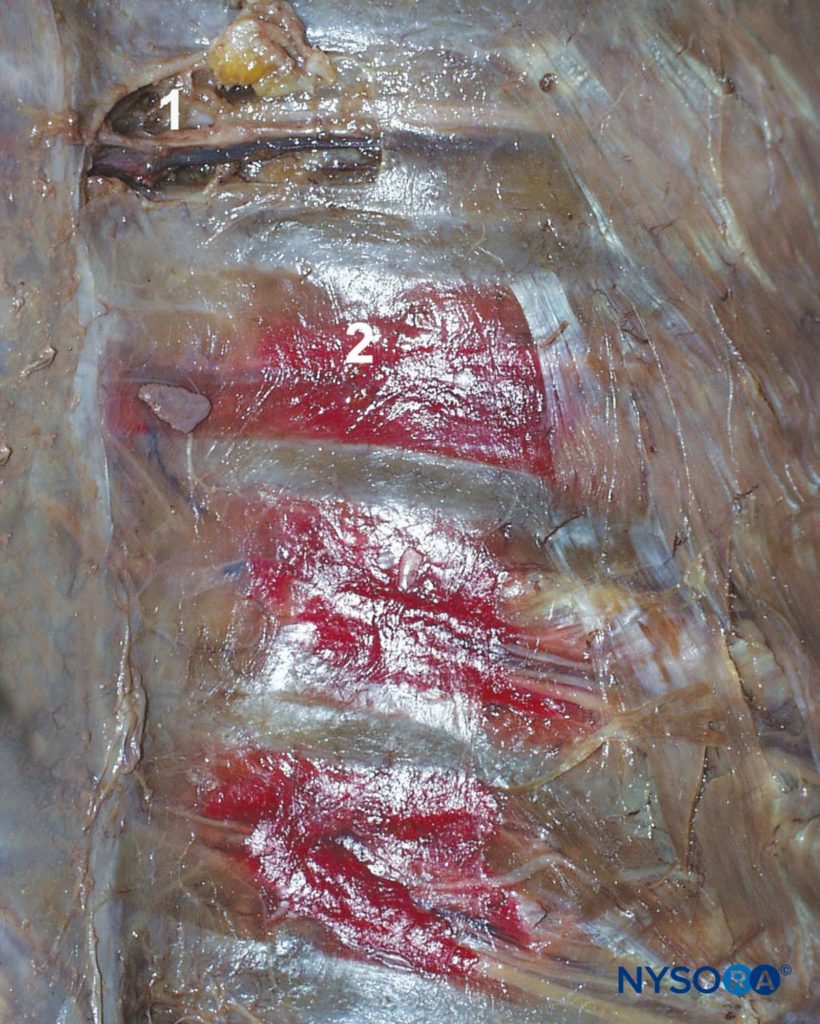
Figure 3 Nervi intercostali (accompagnati da arteria e vena intercostali) mostrati nel solco intercostale visti dall'interno della cavità toracica aperta in un cadavere. Il colorante rosso illustra la diffusione di soluzioni iniettate nel solco intercostale durante il blocco intercostale. 1. Nervo intercostale. 2. Distribuzione del colorante dopo l'iniezione nel solco intracostale.
Tuttavia, ci sono molte variazioni anatomiche. Il primo nervo toracico (T1) non ha un ramo cutaneo anteriore, di solito non ha un ramo cutaneo laterale e la maggior parte delle sue fibre lascia lo spazio intercostale attraversando il collo della prima costola per unirsi a quelle di C8, mentre un fascio più piccolo continua su un vero corso intercostale per rifornire i muscoli dello spazio intercostale. Alcune fibre di T2 e T3 danno origine al nervo intercostobrachiale, che innerva l'ascella e la pelle della parte mediale del braccio fino al gomito. Inoltre, il ramo ventrale di T12 è simile agli altri ICN ma è chiamato nervo sottocostale perché non è posizionato tra due costole.
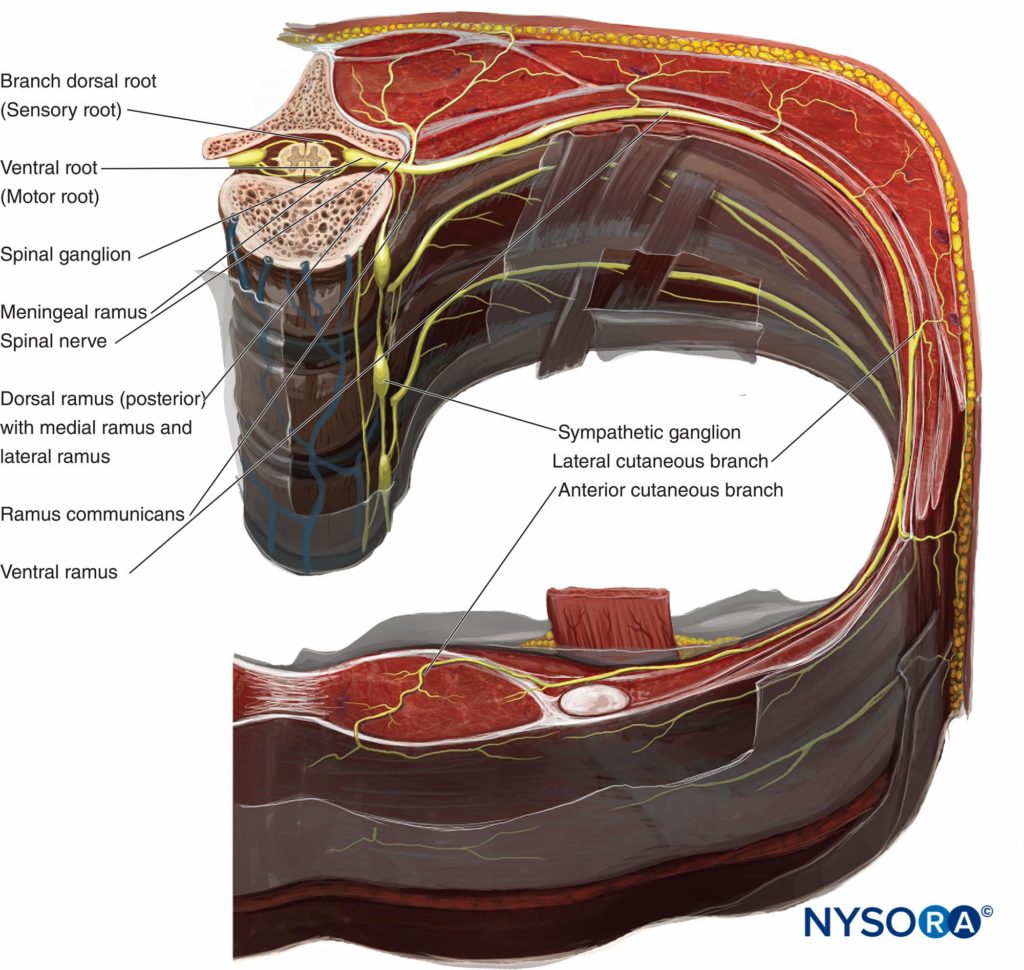
Figure 4 . Anatomia del nervo intercostale.
Ramo cutaneo laterale
I rami cutanei laterali da T2 a T11 perforano obliquamente i muscoli intercostali interni ed esterni prima di dividersi nei rami anteriore e posteriore (vedi Figure 4 ). Questi rami forniscono i muscoli e la pelle del busto laterale. La fornitura di rami anteriori di T7-T11 innerva la pelle fino al bordo laterale del retto addominale. I rami posteriori di T7–T11 forniscono la pelle sovrastante il latissimus dorsi. Il ramo cutaneo laterale di T12 non si divide. La maggior parte del ramo ventrale di T12 si unisce a quello di L1 per formare i nervi ileoipogastrico, ileoinguinale e genitofemorale; il resto perfora il muscolo addominale trasverso (TAM) per viaggiare tra TAM e il muscolo obliquo interno.
Ramo cutaneo anteriore
I rami cutanei anteriori da T2 a T6 perforano gli intercostali esterni e i muscoli pettorali maggiori per entrare nella fascia superficiale vicino al bordo laterale dello sterno per rifornire la pelle della parte anteriore del torace vicino alla linea mediana e leggermente oltre (vedi Figure 4 ). Esistono rami più piccoli (da T1 a T6) per rifornire i muscoli intercostali e la pleura parietale e questi rami possono incrociarsi negli spazi intercostali adiacenti. I rami cutanei anteriori da T7 a T12 perforano la guaina del retto posteriore per fornire i nervi motori al muscolo retto e le fibre sensoriali alla pelle della parete addominale anteriore. Alcuni rami finali da T7 a T12 continuano anteriormente e, insieme a L1, innervano il peritoneo parietale della parete addominale. Il loro decorso anteriore continua e diventa superficiale vicino alla linea alba per fornire l'innervazione cutanea alla linea mediana dell'addome e un paio di centimetri oltre. Per ulteriori informazioni, vedere Anatomia funzionale dell'anestesia regionale.
MECCANISMO DI BLOCCO E DISTRIBUZIONE DELL'ANESTESIA
L'ICNB blocca le fibre sensoriali e motorie omolaterali degli ICN. La soluzione di anestetico locale iniettata nel solco sottocostale si diffonde sia distalmente che prossimalmente; parte dell'iniettato può entrare anche nello spazio paravertebrale. (vedere Figure 3 ).
TECNICA
Dovrebbe essere stabilita una linea endovenosa e dovrebbero essere prontamente disponibili farmaci per la rianimazione. La sedazione e l'analgesia sono sempre usate con giudizio. Tuttavia, l'ICNB può essere eseguito in un paziente anestetizzato anestesia spinale è stato riportato in pazienti in cui l'ICNB è stato eseguito in anestesia generale e si teme che il rischio di pneumotorace possa aumentare in un paziente in ventilazione a pressione positiva. Dopo il blocco, il paziente deve essere monitorato per potenziali complicanze, in particolare pneumotorace ritardato, tossicità da anestetico locale, ematoma, e occorrenza di anestesia spinale (rara).
L'ICN può essere bloccato ovunque prossimalmente alla linea medioascellare, dove si stacca il ramo cutaneo laterale. Nei bambini, il blocco viene comunemente eseguito in corrispondenza della linea ascellare posteriore o, in alternativa, appena lateralmente ai muscoli paraspinali, all'angolo della costola. Negli adulti, il sito più comune per ICNB è all'angolo della costola (6–8 cm dai processi spinosi; Figure 5 ). All'angolo della costola, la costola è relativamente superficiale e facile da palpare e il solco sottocostale è il più largo. Il nervo è inferiore all'arteria intercostale posteriore, che è inferiore alla vena intercostale (Figure 6 ) (mnemonico: VAN [vena/arteria/nervo]). I VAN sono circondati da tessuto adiposo e sono inseriti tra i muscoli intercostali interni e intercostali interni (intercostalis intimus). Il nervo spesso scorre come tre o quattro fasci separati, senza una guaina endoneurale che lo racchiude, rendendolo facilmente accessibile per il blocco. Il blocco dei nervi intercostali medialmente all'angolo della costola non è raccomandato perché i nervi si trovano in profondità rispetto alla membrana intercostale posteriore con pochissimo tessuto tra essa e la pleura parietale e il muscolo sacrospinale sovrastante rende difficile la palpazione costale. D'altra parte, il blocco distale alla linea ascellare anteriore è più difficile perché il nervo ha lasciato il solco sottocostale ed è rientrato nello spazio intercostale e si trova nella sostanza del muscolo intercostale interno.
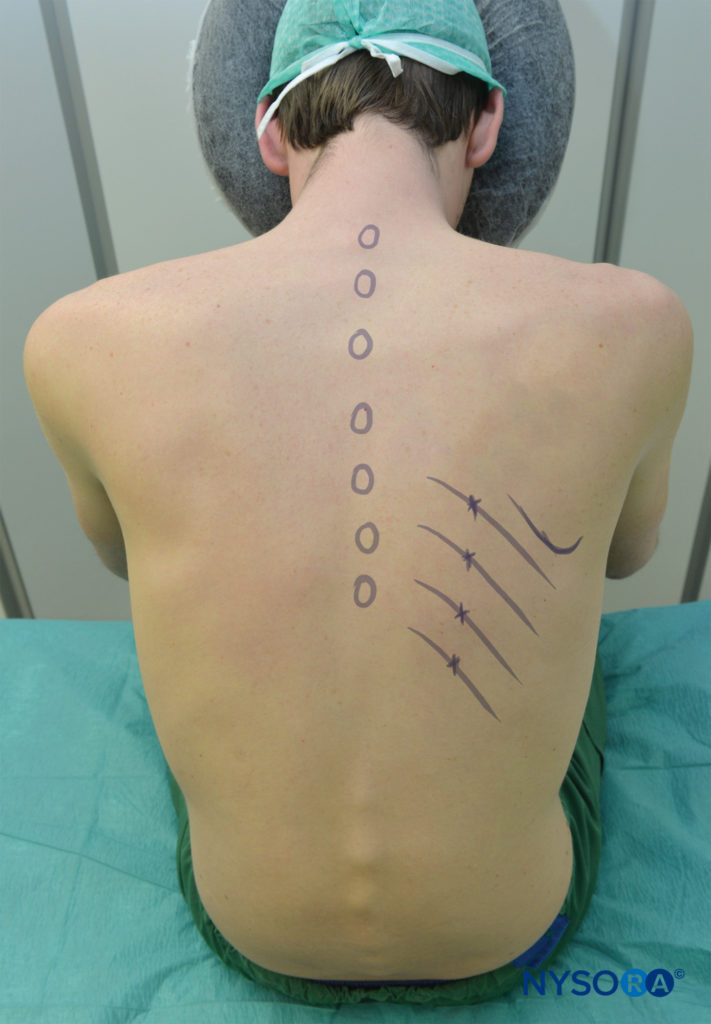
Figure 5 . Il paziente seduto dovrebbe sporgersi leggermente in avanti ed essere sostenuto. Le braccia devono tirare le scapole lateralmente per facilitare l'accesso agli angoli costali posteriori sopra T7. I bordi inferiori delle costole da bloccare sono segnati appena lateralmente al bordo laterale del gruppo muscolare sacrospinale (paraspinale), in corrispondenza degli angoli delle costole. I punti di ingresso dell'ago sono segnati a 6–8 cm dalla linea mediana nella maggior parte degli adulti.
L'ICNB può essere eseguito con il paziente in posizione prona, seduta o laterale (lato blocco verso l'alto). In posizione prona, un cuscino deve essere posizionato sotto la parte superiore dell'addome del paziente e le braccia possono penzolare dai lati. Il paziente seduto dovrebbe sporgersi leggermente in avanti tenendo un cuscino ed essere sostenuto. Le braccia dovrebbero essere in avanti. La posizione del braccio in entrambe le posizioni è quella di tirare le scapole lateralmente e facilitare l'accesso agli angoli costali posteriori sopra T7 (vedi Figure 5 ). In condizioni asettiche, i siti di blocco vengono identificati.
Consigli NYSORA
- Le costole possono essere contate a partire dalla dodicesima costa, oppure dalla settima costa (punta inferiore della scapola).
- I bordi inferiori delle costole da bloccare sono segnati appena lateralmente al bordo laterale del gruppo muscolare sacrospinale (paraspinale) (di solito 6–8 cm dalla linea mediana alle costole inferiori e 4–7 cm dalla linea mediana al nervature superiori), corrispondenti agli angoli delle nervature.
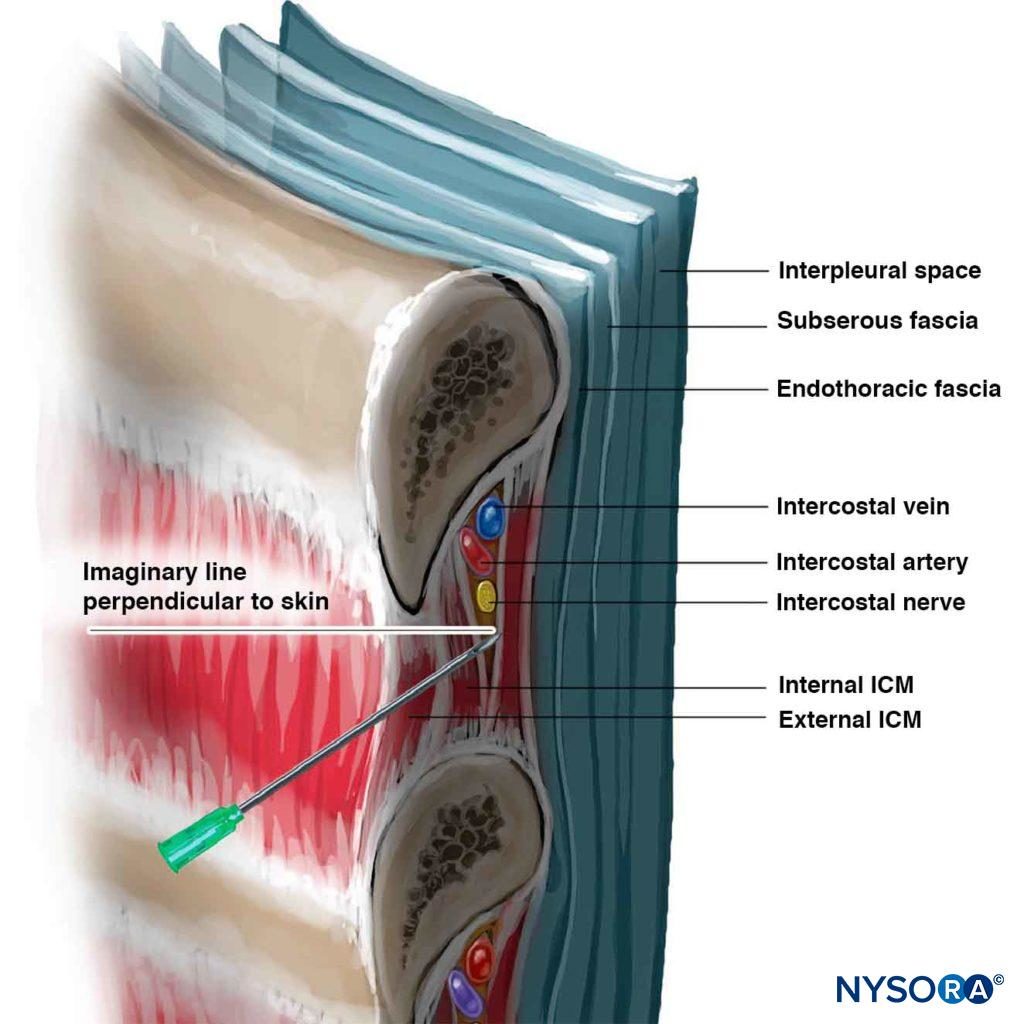
Figure 6 . Angolo dell'ago necessario per entrare nel solco intercostale. Notare la relazione dei vasi intercostali con il nervo.
Si palpano e si marcano i margini inferiori delle costole da bloccare (vedi Figure 5 ). I siti di ingresso dell'ago sono infiltrati con lidocaina 1%–2%. Un sito di ingresso è ben posizionato quando un ago viene introdotto attraverso di esso a 20 gradi cefalica (piano sagittale; vedi Figure 6 ) raschia sotto il bordo inferiore della costola e raggiunge il solco sottocostale. La pelle viene prima disegnata cefalica con la mano palpante di circa 1 cm e un ago da 4 a 5 cm, da 22 a 24 gauge (per iniezione a iniezione singola) viene introdotto attraverso il sito di ingresso prescelto a 20 gradi angolo cefalico con lo smusso rivolto verso la cefalea. L'ago viene fatto avanzare fino a quando non entra in contatto con la costola a una profondità inferiore a 1 cm nella maggior parte dei pazienti. Una piccola quantità di anestetico locale può essere iniettata per anestetizzare il periostio. Con la mano palpante che tiene l'ago saldamente e appoggiato saldamente sulla schiena del paziente, la mano che effettua l'iniezione "cammina" delicatamente l'ago caudalmente mentre la pelle può tornare indietro sulla costola (Figure 7 ).
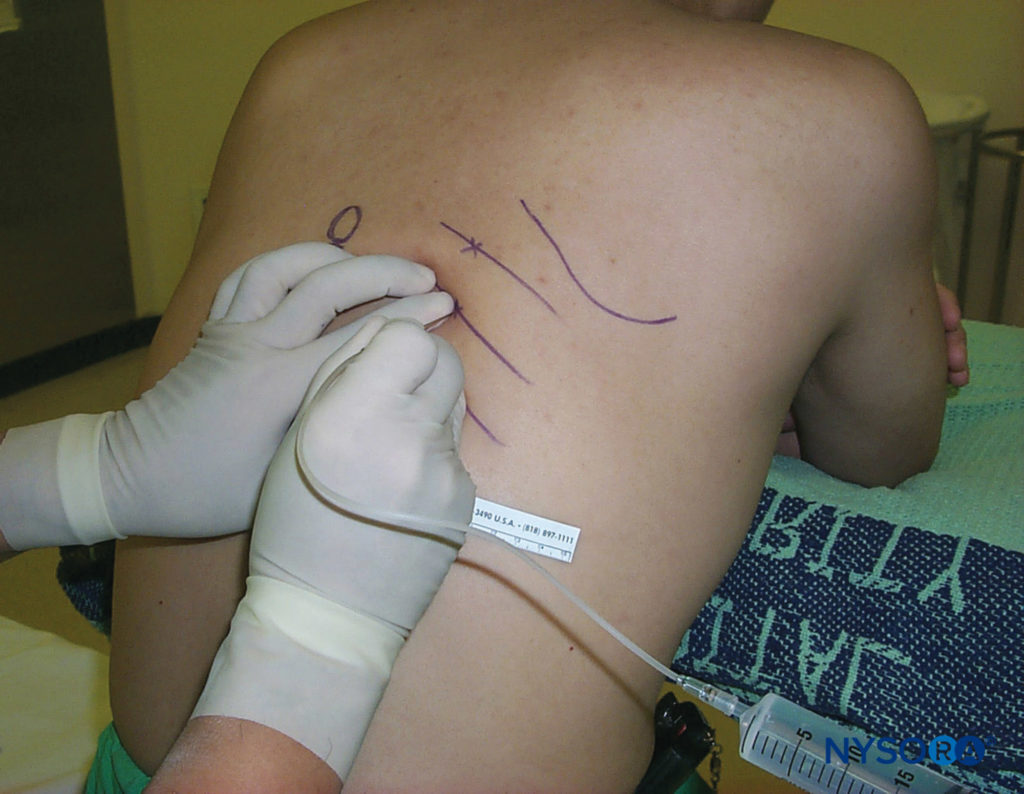
Figure 7 . Con la mano palpante che tiene l'ago saldamente e appoggiato saldamente sulla schiena del paziente per controllare l'avanzamento dell'ago, la mano che esegue l'iniezione "cammina" delicatamente l'ago caudalmente mentre la pelle può tornare indietro sulla costola.
L'ago è ora avanzato di alcuni mm, mantenendo l'angolo di inclinazione cefalico di 20 gradi (anche un leggero angolo di punta caudale dell'ago riduce notevolmente le possibilità di successo). Si può avvertire un sottile "cedimento" o "scoppio" della fascia del muscolo intercostale interno, soprattutto se si utilizza un ago a smusso corto. Poiché la distanza media dall'aspetto posteriore della costola alla pleura è in media di 8 mm, l'avanzamento dell'ago molto oltre pochi mm aumenta il rischio di pneumotorace. La parestesia, sebbene non attivamente ricercata, si verifica occasionalmente come ulteriore conferma del corretto posizionamento dell'ago. La guida radiologica è consigliata per i blocchi neurolitici. A questo punto, all'aspirazione negativa del sangue, vengono iniettati 3-5 ml di anestetico locale. Per un singolo ICNB, è desiderabile bloccare almeno un ICN cefalico e uno caudale perché è comune un certo grado di innervazione sovrapposta da ICN adiacenti. Per garantire che la punta dell'ago rimanga nella posizione ottimale, insensibile ai movimenti della mano e del torace, alcuni medici preferiscono collegare il tubo di prolunga tra l'ago e la siringa e chiedere a un assistente di eseguire l'aspirazione e l'iniezione.
il blocco da T1 a T7 è tecnicamente più impegnativo a causa delle scapole e dei muscoli romboidali. Per questo motivo preferiamo eseguire a blocco paravertebrale toracico o un blocco epidurale quando è richiesto un blocco toracico alto.
ATREZZATURA
- Ago: colpo singolo: ago da 20 a 22 cm da 4 a 5 (adulti)
- Posizionamento del catetere: ago Tuohy da 18 a 20 gauge (adulti)
- Siringa e ago per infiltrazione locale
- Siringa con tubo di prolunga
- Apparecchiature e farmaci per la sterilizzazione e la rianimazione, teli, pennarelli, cuscino, fluoroscopio portatile (per blocchi neurolitici)
Scopri Attrezzatura per blocchi nervosi periferici.
SCELTA DELL'ANESTETICO LOCALE
La scelta di Anestetico locale per l'ICNB a iniezione singola include bupivacaina 0.25%–0.5%, lidocaina 1%–2% con epinefrina 1/200,000–1/400,000 e ropivacaina 0.5%. Da tre a 5 ml di anestetico locale vengono iniettati a ciascun livello durante un ICNB a iniezioni multiple. La durata dell'azione è solitamente di 12 ± 6 h. L'aggiunta di epinefrina alla bupivacaina o alla ropivacaina non prolunga significativamente la durata del blocco, ma può rallentare l'assorbimento sistemico e aumentare del 30% la dose massima consentita con una singola iniezione. La dose massima di bupivacaina è compresa tra 2 (per soluzione normale) e 3 (con epinefrina) mg/kg/iniezione (totale in una volta)7 e 7–10 mg/kg/giorno. La dose massima di lidocaina è fino a 5-7 (con adrenalina) mg/kg/iniezione7 e 20 mg/kg/giorno. Secondo quanto riferito, i volontari possono tollerare il 30% in più di ropivacaina rispetto alla bupivacaina prima che si sviluppino sintomi neurologici. La dose massima per iniezione singola di ropivacaina è 2.5 mg/kg e 4 mg/kg con adrenalina, mentre la dose massima giornaliera è 9-12 mg/kg/24 h. La singola iniezione massima di epinefrina come additivo è di 4 mcg/kg. I siti vascolari favoriscono un assorbimento più rapido dell'anestetico locale e i livelli ematici di anestetici locali dopo l'ICNB sono più elevati rispetto alla maggior parte delle altre procedure di anestesia regionale. Pertanto, è consigliabile lasciare un margine di sicurezza tra le dosi somministrate e le dosi massime raccomandate, soprattutto nei bambini piccoli; gli anziani; pazienti debilitati; e quelli con insufficienza cardiaca, epatica o renale sottostante. Per continuo infusione, i pazienti di solito possono tollerare un aumento graduale del livello plasmatico di anestetico locale meglio degli aumenti acuti. Un regime raccomandato è una dose di carico di 0.3 ml/kg seguita da un'infusione di 0.1 ml/kg/ora di bupivacaina 0.25% o lidocaina 1%.
Consigli NYSORA
- Il miglior sito di inserimento dell'ago per ICNB è l'angolo della costola, circa 7 cm lateralmente alla linea mediana negli adulti.
- L'angolo ideale di ingresso nel solco sottocostale è di circa 20 gradi cefalici.
- L'analgesia epidurale può essere un'alternativa più adatta agli ICNB bilaterali a causa del rischio di pneumotorace bilaterale e della potenziale tossicità dell'anestetico locale dovuto alla grande dose di anestetico locale richiesta.
- ICNB sopra T7 può essere difficile a causa delle scapole; dovrebbe essere presa in considerazione una tecnica alternativa come il blocco paravertebrale o epidurale.
COMPLICAZIONI
La preoccupazione principale è un pneumotorace, che può verificarsi in circa l'1%. Il pneumotorace tensivo e la conseguente necessità di toracostomia del tubo, tuttavia, è raro. Se viene rilevato uno pneumotorace asintomatico, la migliore gestione è l'osservazione, la rassicurazione e, se necessario, l'ossigeno supplementare. Il peritoneo e i visceri addominali sono a rischio di penetrazione quando le ICN inferiori sono bloccate. L'assorbimento dell'anestetico locale dallo spazio intercostale è rapido; la concentrazione plasmatica arteriosa raggiunge il picco in 5-10 minuti e la concentrazione plasmatica venosa raggiunge il picco alcuni minuti dopo.
SOMMARIO
ICNB è un'utile tecnica di anestesia regionale; che è molto efficace nel controllare il dolore che coinvolge il torace e la parte superiore dell'addome. Sebbene vi sia il rischio di pneumotorace e tossicità da anestetico locale, questi possono essere ridotti con una tecnica adeguata e tenendo conto della dose massima consentita di farmaco. L'uso corretto di ICNB include il bilanciamento dei suoi vantaggi e svantaggi rispetto a quelli di tecniche alternative come epidurale ed blocco paravertebrale. Con esperienza e indicazioni adeguate, il blocco del nervo intercostale può fornire un'opzione anestetica particolarmente adatta nei pazienti in cui le scelte di anestesia generale o regionale possono essere limitate.
BIBLIOGRAFIA
- Strømskag KE, Kleiven S: Intercostali continui e blocchi nervosi interpleurici. Tech Reg Anesth Pain Manage 1998;2:79–89.
- Karmakar MK, Ho AMH: Gestione del dolore acuto di pazienti con costole fratturate multiple. J Trauma 2003;54:612–615.
- Karmakar MK, Critchley LAH, Ho AMH, et al: Infusione paravertebrale toracica continua di bupivacaina per la gestione del dolore in pazienti con costole fratturate multiple. Cassa 2003;123:424–431.
- Kopacz DJ, Thompson GE: Blocchi intercostali per chirurgia toracica e addominale. Tech Reg Anesth Pain Manage 1998;2:25–29.
- Nunn JF, Slavin G: blocco del nervo intercostale posteriore per alleviare il dolore dopo colecistectomia. Basi anatomiche ed efficacia. Fr. J Anaesth 1980;52:253–60.
- Barron DJ, Tolan MJ, Lea RE: uno studio randomizzato controllato di analgesia extrapleurica continua post-toracotomia: efficacia e scelta dell'anestetico locale. Eur J Anaesthesiol 1999;16:236–245.
- Lagan G, McLure HA: Revisione degli agenti anestetici locali. Curr Anaesth Crit Care 2004;15:247–254.
- Scott DB, Lee A, Fagan D, et al: Tossicità acuta della ropivacaina rispetto a quella della bupivacaina. Anesth Analg 1989;69:563–569.
- Vandepitte C, Gautier P, Bellen P, Murata H, Salviz EA, Hadzic A. Uso del blocco nervoso intercostale ecoguidato come unica tecnica anestetica in un paziente ad alto rischio con distrofia muscolare di Duchenne. Acta Anaesthesiol Belg. 2013;64(2):91-94.
Anthony M.-H. Ho, Robbert Buck, Malikah Latmore, Matthew Levine e Manoj K. Karmakar

