André van Zundert e Admir Hadzic
INTRODUZIONE
Stimolazione del nervo periferico (PNS), uno strumento importante per aiutare la somministrazione dei blocchi nervosi periferici. I miglioramenti nella tecnologia di localizzazione dei nervi elettrici hanno portato a una serie di stimolatori nervosi disponibili in commercio che sono superiori e più avanzati rispetto ai dispositivi più vecchi. Con l'introduzione dei blocchi nervosi guidati da ultrasuoni, tuttavia, c'è stata confusione sul ruolo della stimolazione nervosa nell'impostazione dei blocchi nervosi guidati da ultrasuoni. Questa recensione si concentra sulle basi della stimolazione nervosa con un breve background storico, gli ultimi sviluppi nella tecnologia e il ruolo della stimolazione nervosa con blocchi nervosi periferici guidati da ultrasuoni.
STORIA
I fatti in breve
- 1780: Luigi Galvani è il primo a descrivere l'effetto della stimolazione elettrica neuromuscolare in un esperimento con una rana.
- 1912: Perthes sviluppa e descrive uno stimolatore nervoso elettrico.
- 1955: Pearson introduce il concetto di aghi isolati per la localizzazione dei nervi.
- 1962: Greenblatt e Denson hanno introdotto uno stimolatore nervoso portatile a stato solido con uscita di corrente variabile e ne hanno descritto l'uso per la localizzazione del nervo.
- 1973: Montgomery et al hanno dimostrato che gli aghi non isolati richiedono ampiezze di corrente significativamente più elevate rispetto agli aghi isolati.
- 1984: Ford et al hanno riportato una mancanza di precisione con aghi non isolati una volta che la punta dell'ago ha superato il nervo bersaglio.
- Ford et al hanno suggerito l'uso di stimolatori nervosi con una fonte di corrente costante, sulla base del confronto delle caratteristiche elettriche degli stimolatori nervosi periferici.
- Nel 2004, Hadzic & Vloka ha definito le caratteristiche elettriche e suggerito standard di produzione per i moderni stimolatori nervosi.
Ci sono voluti quasi 100 anni dal concetto di stimolazione nervosa all'adozione dell'elettrolocalizzazione durante il blocco dei nervi periferici negli anni '1990. L'introduzione più diffusa della stimolazione nervosa nella pratica del blocco nervoso periferico ha portato alla ricerca sul rapporto ago-nervo e sull'effetto della durata dello stimolo. Più recentemente, i principi della stimolazione elettrica del nervo sono stati applicati alla mappatura della superficie dei nervi periferici utilizzando la guida percutanea dell'elettrodo per la conferma e il posizionamento del catetere epidurale e del catetere periferico. Questo capitolo discute l'elettrofisiologia della stimolazione nervosa, gli stimolatori nervosi elettrici, le varie modalità di localizzazione dei nervi periferici e l'integrazione della tecnologia nel regno dell'anestesia regionale ecoguidata.
Che cos'è la stimolazione elettrica dei nervi periferici?
La stimolazione elettrica del nervo in anestesia regionale è un metodo di utilizzo di uno stimolo elettrico a bassa intensità (fino a 5 mA) e di breve durata (da 0.05 a 1 ms) (con una frequenza di ripetizione da 1 a 2 Hz) per ottenere una risposta definita ( contrazione o sensazione muscolare) per localizzare un nervo periferico o un plesso nervoso con un ago (isolato) prima di iniettare anestetico locale in prossimità del nervo per bloccare la conduzione nervosa per un intervento chirurgico o per la gestione del dolore acuto. L'uso della stimolazione nervosa può riconoscere un'iniezione di posizionamento dell'ago intraneurale o intrafascicolare, prevenire un ulteriore avanzamento dell'ago a livello intraneurale e aiutare a ridurre il rischio di lesioni nervose.
La stimolazione nervosa elettrica può essere utilizzata per una tecnica a iniezione singola, nonché come guida durante l'inserimento di cateteri a blocco nervoso continuo. Più recentemente, la guida ecografica in combinazione con la stimolazione nervosa ("doppio monitoraggio") è diventata una pratica comune per guidare il posizionamento dell'ago e una solida documentazione medico-legale delle procedure di blocco nervoso.
Indicazioni per l'uso del SNP
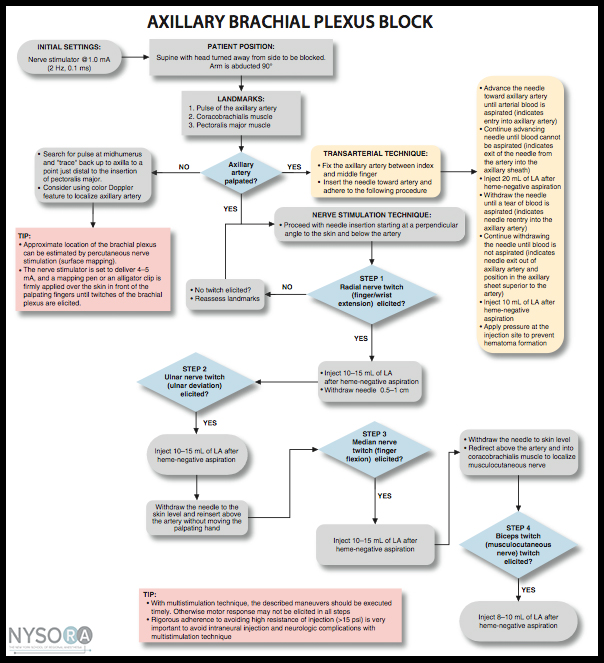
In linea di principio, quasi tutti i plessi o altri grandi nervi periferici possono essere localizzati utilizzando il PNS. Se utilizzato con la guida ecografica, il PNS diventa principalmente uno strumento di sicurezza. L'obiettivo della stimolazione nervosa è posizionare la punta dell'ago (più specificamente, il suo orifizio per l'iniezione) in prossimità del nervo bersaglio per iniettare l'anestetico locale all'interno dello spazio tissutale che contiene il nervo. Se utilizzato con la guida ecografica, il PNS diventa principalmente uno strumento di sicurezza. Una risposta motoria inaspettata durante l'avanzamento dell'ago può avvisare l'operatore che l'ago è nelle immediate vicinanze del nervo e quindi impedire un ulteriore avanzamento dell'ago quando la posizione della punta dell'ago non è ben visibile sugli ultrasuoni. La risposta motoria (contrazione) al SNP è obiettiva, affidabile e indipendente dalla risposta (soggettiva) del paziente. Anche con la guida ecografica, la stimolazione nervosa è spesso utile per confermare che la struttura dell'immagine è effettivamente il nervo che si cerca. Allo stesso modo, la relazione ago-nervo potrebbe non essere sempre visualizzata sugli ultrasuoni; può verificarsi una risposta motoria inaspettata, avvertendo l'operatore che l'ago è già in prossimità del nervo. Il verificarsi di una risposta motoria a un'intensità di corrente inferiore a 0.5 mA può servire come indicatore di un contatto ago-nervo o posizionamento dell'ago intraneurale. Sebbene questa risposta possa non essere presente anche con una posizione dell'ago intraneurale (bassa sensibilità), la sua presenza è essenzialmente sempre indicativa di posizionamento intraneurale (elevata specificità). Viene fornito un algoritmo per utilizzare la stimolazione nervosa come strumento di monitoraggio durante i blocchi guidati da ultrasuoni Figure 1 .
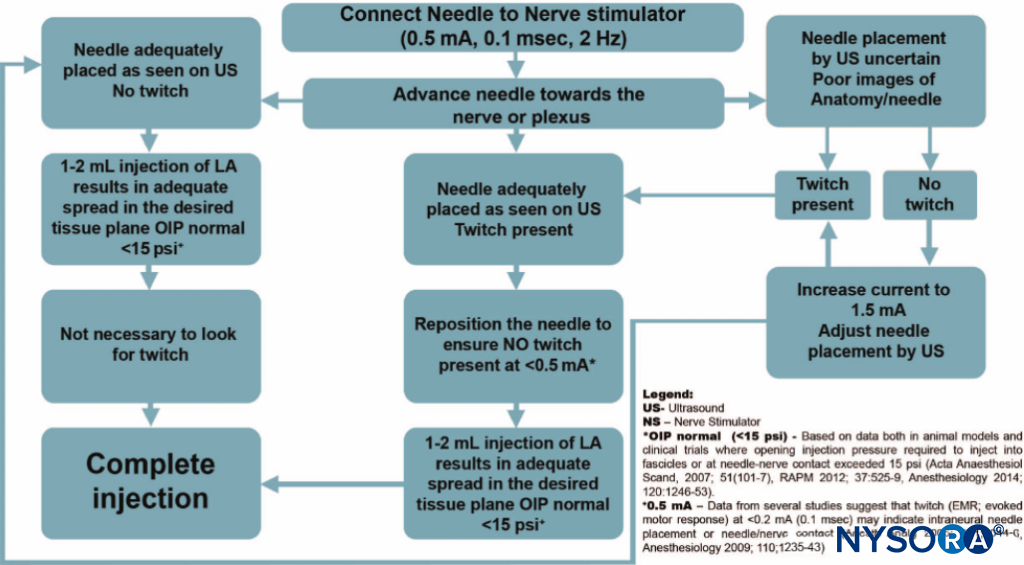
FIGURA 1. Un algoritmo per l'uso della stimolazione nervosa con blocchi nervosi guidati da ultrasuoni. Si noti che lo stimolatore nervoso qui viene utilizzato principalmente come strumento di monitoraggio della sicurezza, piuttosto che come strumento di localizzazione del nervo. Lo stimolatore è impostato su 0.5 mA (0.1 ms) e la corrente viene raramente manipolata. Si ottiene invece una risposta motoria; viene prestata particolare attenzione poiché ciò indica un'intima relazione ago-nervoso. Invece di regolare l'intensità della corrente per determinare a quale corrente si estingue la risposta motoria, l'ago viene leggermente ritirato per abolire la risposta e allontanare la punta dell'ago dal nervo. Viene quindi iniettata una piccola quantità di anestetico locale per determinare la posizione della punta dell'ago evitando una pressione di apertura superiore a 15 psi. LA, anestetico locale; OIP, pressione di iniezione di apertura.
Gli svantaggi del PNS includono la necessità di apparecchiature aggiuntive (stimolatore nervoso e aghi isolati), il maggior costo degli aghi isolati e casi eccezionali per i quali può essere difficile suscitare una risposta motoria.
Consigli NYSORA
- Il verificarsi di una risposta motoria a 0.5 mA (0.1 ms) indica il contatto ago-nervo o il posizionamento dell'ago intraneurale.
- Il verificarsi della risposta del motore a 0.5 mA dovrebbe richiedere cautela. Il medico deve interrompere l'avanzamento dell'ago, ritirare l'ago di 1 mm e iniettare 1 ml di anestetico locale (supponendo che la pressione di apertura sia inferiore a 15 psi) per determinare la posizione della punta dell'ago e regolare di conseguenza l'ago e il processo di iniezione.
- Non si deve fare affidamento sul SNP in un paziente che riceve miorilassanti.
- La presenza di anestesia spinale o epidurale non influisce negativamente sull'affidabilità del SNP.
- Tecniche di iniezione multiple possono ridurre la sensibilità del SNP a causa del blocco nervoso parziale che si verifica tra le iniezioni.
BASE DI NEUROFISIOLOGIA ED ELETTROFISIOLOGIA
Potenziale di membrana, potenziale di riposo, depolarizzazione, potenziale d'azione e propagazione dell'impulso
Tutte le cellule viventi hanno un potenziale di membrana (un potenziale di tensione attraverso la loro membrana, misurato dall'esterno verso l'interno), che varia (a seconda della specie e del tipo di cellula) da circa –60 a –100 mV. Le cellule nervose e muscolari nei mammiferi hanno tipicamente un potenziale di membrana (potenziale di riposo) di circa –90 mV.
Solo le cellule nervose e muscolari hanno la capacità di produrre impulsi elettrici uniformi, detti potenziali d'azione (talvolta chiamati spike), che si propagano lungo le loro membrane, specialmente lungo le lunghe estensioni delle cellule nervose (fibre nervose, assoni). Una diminuzione della differenza di potenziale elettrico (p. es., da –90 a –55 mV, o depolarizzazione) provoca un potenziale d'azione. Se la depolarizzazione supera una certa soglia, viene generato un potenziale d'azione o una serie di potenziali d'azione dalla membrana nervosa (detta anche sparo) secondo la regola del tutto o niente, con conseguente propagazione del potenziale d'azione lungo la fibra nervosa ( assone). Per depolarizzare la membrana nervosa dall'esterno della cellula (stimolazione extracellulare), la polarità negativa dello stimolo elettrico è più efficace nel rimuovere la carica positiva dall'esterno della membrana. Questo a sua volta diminuisce il potenziale attraverso la membrana verso il livello di soglia.
Esistono vari tipi di fibre nervose. Ogni tipo di fibra può essere distinto anatomicamente per diametro e grado di mielinizzazione. La mielinizzazione è formata da uno strato isolante di cellule di Schwann avvolte attorno alle fibre nervose. Queste caratteristiche determinano in gran parte il comportamento elettrofisiologico di diverse fibre nervose, ovvero la velocità di propagazione dell'impulso dei potenziali d'azione e la soglia di eccitabilità. Più comunemente, le caratteristiche distintive sono le fibre motorie (p. es., Aα, Aβ) e le fibre del dolore (C). Le fibre motorie Aα hanno il diametro più grande e il più alto grado di mielinizzazione e quindi la più alta velocità di propagazione dell'impulso e una soglia relativamente bassa per la stimolazione esterna. Le fibre C (che trasmettono un dolore intenso e sordo) hanno una mielinizzazione minima o nulla e hanno un diametro inferiore. Di conseguenza, la velocità di propagazione in queste fibre è relativamente bassa e i livelli di soglia alla stimolazione esterna, in generale, sono più elevati.
Esistono molte altre fibre efferenti, che trasmettono risposte da vari recettori cutanei o fusi muscolari (Aδ). Sono più sottili delle fibre Aα e hanno una minore mielinizzazione. Alcune di queste fibre sensoriali (afferenti), avendo un livello di soglia relativamente basso, trasmettono la tipica sensazione di formicolio associata a un livello inferiore di sensazione di dolore quando stimolate elettricamente (simile alla sensazione quando si colpisce l'“osso divertente”). Tale sensazione può verificarsi durante la stimolazione transcutanea prima che venga suscitata una risposta motoria.
La struttura anatomica di base delle fibre mieliniche Aα (motore) e delle fibre C non mielinizzate (dolore) è mostrata schematicamente in Figure 2 . La relazione tra diversi stimoli e l'attivazione del potenziale d'azione nelle fibre motorie e del dolore è illustrata in Figure 3A e 3B, Rispettivamente.
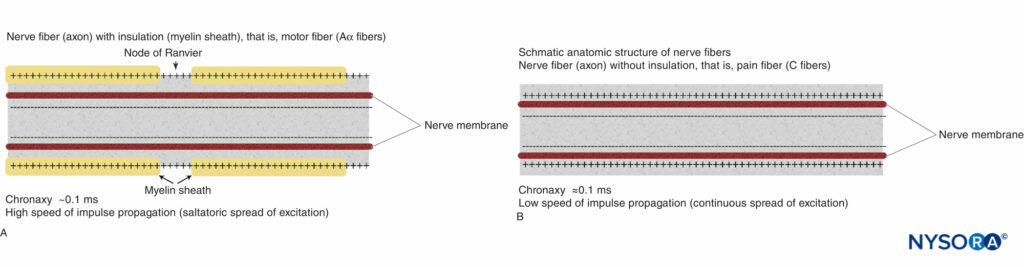
FIGURA 2. Strutture anatomiche schematiche delle fibre nervose. A: Fibra nervosa (assone) con isolamento (guaina mielinica), (fibre Aα). B: Fibra nervosa (assone) senza isolamento (fibra C).
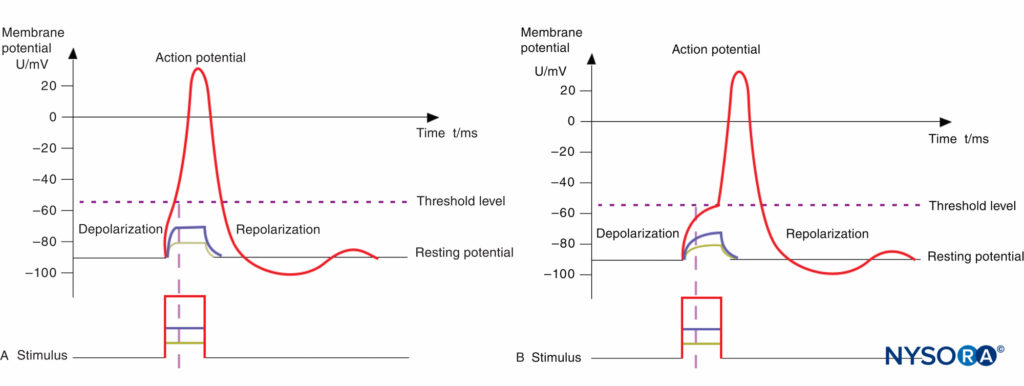
FIGURA 3. A: Potenziale d'azione, livello di soglia e stimolo. Le fibre motorie hanno una cronassia corta a causa della capacità relativamente bassa della loro membrana mielinizzata (conteggiano solo l'area dei nodi di Ranvier; vedere la Figura 14-1); pertanto, basta poco tempo per depolarizzare la membrana fino al livello di soglia. B: Potenziale d'azione, livello di soglia e stimolo. Le fibre del dolore hanno una lunga cronassia a causa della maggiore capacità della loro membrana non mielinizzata (l'intera area della membrana conta); pertanto, ci vuole più tempo per depolarizzare la membrana fino al livello di soglia. Brevi impulsi (come indicato dalla linea tratteggiata verticale) non sarebbero in grado di depolarizzare la membrana al di sotto del livello di soglia.
Livello soglia, reobase, cronassia
Una certa intensità di corrente minima è necessaria ad una data durata dell'impulso per raggiungere il livello di soglia di eccitazione. La corrente di soglia più bassa (a durate di impulso infinitamente lunghe) è chiamata reobase. La durata dell'impulso (ampiezza dell'impulso) al doppio della corrente di base reo è chiamata cronassia. Gli impulsi elettrici con la durata della cronassia sono più efficaci (ad ampiezze relativamente basse) per suscitare potenziali d'azione. Questo è il motivo per cui la risposta motoria può essere suscitata con una durata dell'impulso così breve (ad es. 0.1 ms) ad ampiezze di corrente relativamente basse evitando la stimolazione delle fibre del dolore di tipo C. Le cifre tipiche della cronassia sono 50–100 μs (fibre Aα), 170 μs (fibre Aδ) e 400 μs o superiori (fibre C). La relazione tra la reobase e la cronassia per le fibre motorie rispetto alle fibre nervose del dolore è illustrata in Figure 4 .
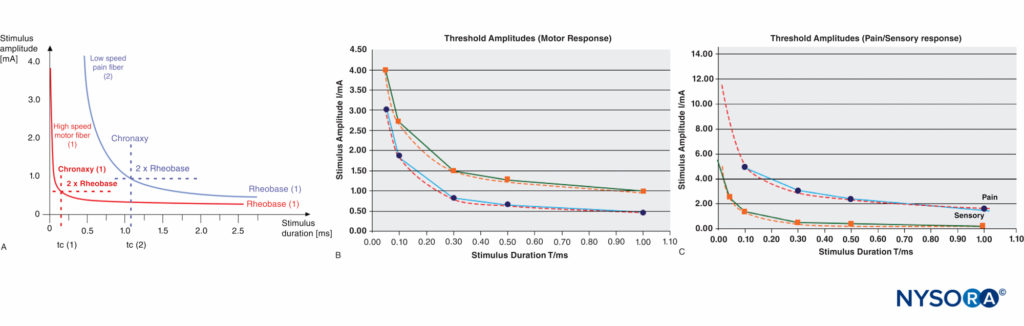
FIGURA 4. A: Confronto delle curve di soglia, della cronassia e del livello di reobase delle fibre motorie (ad alta velocità) e del dolore (a bassa velocità). B: Dati sperimentali, ampiezze soglia ottenute con stimolazione percutanea (Stimuplex Pen e Stimuplex HNS 12). Stimolazione ottenuta con stimolazione percutanea del nervo mediano vicino al polso alla ricerca della risposta motoria del pollice. C: Ampiezze soglia ottenute con stimolazione percutanea (Stimuplex Pen e Stimuplex HNS 12). Stimolazione dei nervi mediano e radiale vicino al polso e al centro dell'avambraccio alla ricerca di parestesia elettrica (sensazione di formicolio) al medio e all'anulare (nervo mediano) o sensazione di dolore superficiale vicino al polso (nervo radiale), rispettivamente.
Impedenza, durata dell'impulso e corrente costante
Il circuito elettrico è formato dallo stimolatore nervoso, dall'ago del blocco nervoso e dal suo design della punta, dalle caratteristiche dei tessuti del paziente, dalla pelle, dall'elettrodo cutaneo (elettrodo di messa a terra) e dai cavi che collegano tutti gli elementi. La resistenza di questo circuito non è solo una semplice equazione del resistore di Ohm a causa delle capacità specifiche del tessuto, dell'interfaccia elettrodo-pelle elettrocardiografica (ECG) e della punta dell'ago, che influenzano la resistenza complessiva. La capacità nel circuito descritto varia con il contenuto di frequenza della corrente di stimolazione ed è chiamata impedenza o resistenza complessa, che dipende dal contenuto di frequenza dello stimolo. In generale, più breve è l'impulso, maggiore è il suo contenuto di frequenza e, di conseguenza, minore è l'impedenza di un circuito con una data capacità. Al contrario, una durata dell'impulso più lunga ha un contenuto di frequenza inferiore. Ad esempio, per uno stimolo di 0.1 ms, il contenuto della frequenza principale è 10 kHz più le sue armoniche, mentre per un impulso di 1.0 ms, il contenuto della frequenza principale è 1 kHz più le armoniche). In realtà, l'impedenza della punta dell'ago e l'impedenza elettrodo-pelle hanno l'impatto maggiore. L'impedenza della punta dell'ago dipende in gran parte dalla geometria e dall'isolamento (area conduttiva). L'impedenza elettrodo-pelle può variare considerevolmente da individuo a individuo (p. es., tipo di pelle, stato di idratazione) e può essere influenzata dalla qualità dell'elettrodo ECG utilizzato.
A causa dell'impedenza variabile nel circuito, creata principalmente dalla punta dell'ago e dall'interfaccia elettrodo-pelle, è necessario uno stimolatore nervoso con una sorgente di corrente costante e una potenza di uscita (tensione) sufficiente per compensare l'ampia gamma di impedenze riscontrate clinicamente .
USO CLINICO DELLA STIMOLAZIONE DEL NERVO PERIFERICO
Installazione e controllo dell'attrezzatura
Di seguito sono riportati alcuni aspetti importanti per una corretta elettrolocalizzazione dei nervi periferici utilizzando il PNS:
- Utilizzare solo uno stimolatore nervoso appositamente prodotto per i blocchi nervosi.
- Utilizzare aghi per stimolazione nervosa isolati (Tabella 1).
- Utilizzare elettrodi cutanei di alta qualità a bassa impedenza.
- Alcuni elettrodi ECG a basso prezzo possono avere un'impedenza/resistenza troppo alta.
- Prima di iniziare la procedura, verificare il corretto funzionamento dello stimolatore nervoso e dei cavi di collegamento.
- Durante la procedura, controllare frequentemente per assicurarsi che la corrente venga erogata e che non si verifichi la disconnessione dei cavi.
- Il design dei connettori dovrebbe impedire un collegamento con polarità errata.
- Collegare l'ago di stimolazione nervosa allo stimolatore nervoso (che dovrebbe essere acceso) e impostare l'ampiezza e la durata attuali sui livelli desiderati.
- Per i blocchi superficiali, selezionare 1.0 mA come intensità di corrente iniziale.
- Per i blocchi profondi, selezionare 1.5 mA come intensità di corrente iniziale.
- Selezionare tra 0.1 e 0.3 ms di durata corrente per la maggior parte degli scopi.
- Con la guida a ultrasuoni, selezionare la corrente come 0.5 mA; raramente è necessario modificare la corrente poiché non si cerca la risposta motoria con guida ecografica. Tuttavia, quando viene evocato inaspettatamente, avverte l'operatore che l'ago si trova nelle immediate vicinanze del nervo o è posizionato intraneuricamente.
TABELLA 1. Dimensioni dell'ago di stimolazione consigliate per vari blocchi nervosi.
| Blocco nervoso | Tecnica a colpo singolo Lunghezza (mm) | Tecnica a colpo singolo Dimensioni, diametro esterno (mm/G) | Tecnica del catetere (ago introduttore) Lunghezza (mm) | Tecnica del catetere (ago introduttore) Dimensioni, diametro esterno (mm/G) |
|---|---|---|---|---|
| Interscaleno anteriore | 25-50 | 0.5-0.7 / 25-22 | 33-55 | 1.1-1.3 / 20-18 |
| Interscaleno posteriore | 80-100 | 0.7/22 | 80-110 | 1.3/18 |
| Infraclaveare verticale (VIB) | 50 | 0.7/22 | 50-55 | 1.3/18 |
| Blocco ascellare | 35-50 | 0.5-0.7 / 25-22 | 40-55 | 1.3/18 |
| Soprascapolare | 35-50 | 0.5-0.7 / 25-22 | 40-55 | 1.3/18 |
| Scomparto psoas | 80-120 | 0.7-0.8 / 22-21 | 80-150 | 1.3/18 |
| Nervo femorale | 50 | 0.7/22 | 50-55 | 1.3/18 |
| Nervo safeno | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| Otturatore | 80 | 0.7/22 | 80 | 1.3/18 |
| Sciatico parasacrale | 80-120 | 0.7-0.8 / 22-21 | 80-110 | 1.3/18 |
| sciatica transglutea | 80-100 | 0.7-0.8 / 22-21 | 80-110 | 1.3/18 |
| Sciatico anteriore | 100-150 | 0.7-0.9 / 22-20 | 100-150 | 1.3/18 |
| sciatico sottotrocanterico | 80-100 | 0.7-0.8 / 22-21 | 80-110 | 1.3/18 |
| Sciatico laterale distale | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| Sciatico popliteo | 50 | 0.7/22 | 55 | 1.3/18 |
Nota: le dimensioni dell'ago di localizzazione del nervo fornite sono solo stime; a seconda delle dimensioni del paziente, potrebbe essere necessario un ago di dimensioni leggermente più corte o più lunghe. Alcuni produttori offrono anche misure di aghi più piccole per uso pediatrico.
Non devono essere utilizzati aghi più lunghi del necessario per una determinata procedura di blocco perché il rischio di complicanze può aumentare quando si inserisce l'ago troppo in profondità.
Mappatura nervosa transcutanea (di superficie).
Quando non viene utilizzata la guida ecografica, è possibile utilizzare una penna per la mappatura dei nervi per localizzare i nervi superficiali (fino a una profondità massima di circa 3 cm) con stimolazione nervosa transcutanea prima dell'inserimento dell'ago del blocco nervoso. La mappatura del nervo transcutaneo è particolarmente utile quando si identifica il sito migliore per l'inserimento dell'ago in pazienti con anatomia difficile o quando i punti di riferimento risultano difficili da identificare. Figure 5 mostra diverse penne disponibili per la mappatura dei nervi.
La mappatura dei nervi è utile anche quando si insegna l'anatomia della superficie. Va notato che è necessaria una maggiore durata dello stimolo (p. es., 1 ms) per realizzare la stimolazione nervosa transcutanea, poiché è necessaria una maggiore energia per suscitare una risposta motoria dalle strutture neurali per via transcutanea. La punta dell'elettrodo della penna deve avere una punta atraumatica a forma di palla. Il diametro della punta conduttiva non deve essere maggiore di circa 3 mm per fornire una densità di corrente e una discriminazione spaziale sufficienti, cosa che potrebbe non essere il caso con diametri di punta maggiori. Tieni presente che molti stimolatori nervosi non forniscono la durata dell'impulso richiesta di 1 ms o una fonte di corrente costante sufficientemente forte (5 mA al minimo, carico di uscita di 12 kΩ) per utilizzare in modo affidabile una penna per la mappatura dei nervi. Pertanto, si consiglia di accoppiare la penna di mappatura e lo stimolatore nervoso, idealmente, acquistandoli dallo stesso produttore.

FIGURA 5. Configurazione della punta di diversi PNS di mappatura nervosa disponibili in commercio. Da sinistra a destra: Stimuplex Pen (B. Braun, Melsungen (Germania); penna per la mappatura dei nervi (Pajunk, Germania); NeuroMap (HDC, USA).
La stimolazione transcutanea da una penna per la mappatura dei nervi può causare diversi tipi di sensazioni dovute alla stimolazione di varie cellule sensoriali della pelle. Questo può essere percepito come formicolio, una puntura di spillo o anche una leggera sensazione di bruciore. La percezione varia notevolmente tra gli individui. La maggior parte dei pazienti tollera bene la stimolazione transcutanea con una penna per la mappatura dei nervi; tuttavia, alcuni individui lo descrivono come scomodo o addirittura doloroso (a seconda dell'ampiezza e della durata dello stimolo). Tuttavia, la quantità di energia erogata dagli stimolatori nervosi con un'uscita massima di 5 mA con una durata dell'impulso di 1 ms è troppo bassa per creare lesioni alla pelle o ai nervi. Una premedicazione moderata è generalmente sufficiente per rendere la procedura ben tollerata dai pazienti. La mappatura della superficie è stata suggerita come strumento utile nella formazione dei residenti ed è diventata particolarmente popolare nell'anestesia regionale pediatrica negli anni 2000. Tuttavia, il suo uso è stato raro con l'avvento della guida ecografica.
Guida degli elettrodi percutanei
La guida percutanea dell'elettrodo combina la stimolazione nervosa transcutanea (mappatura del nervo) con la guida dell'ago del blocco nervoso. In sostanza, un piccolo dispositivo di puntamento è montato e bloccato su un ago per blocco nervoso convenzionale, che consente alla punta conduttiva dell'ago di entrare in contatto con la pelle senza graffiare o penetrare la pelle. Una volta ottenuta la migliore risposta, l'ago viene fatto avanzare attraverso la pelle nel modo consueto e il resto dell'apparato continua a stabilizzare l'ago e guidarlo verso il bersaglio. Il dispositivo consente inoltre all'operatore di praticare rientranze nella pelle e nel tessuto in modo che la distanza iniziale tra la punta dell'ago a livello della pelle e il nervo bersaglio sia ridotta e l'ago del blocco nervoso abbia una distanza minore da percorrere attraverso il tessuto. La tecnica consente la prelocalizzazione del nervo o dei nervi bersaglio prima della puntura cutanea (Figure 6 ).
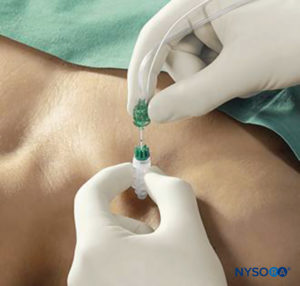
FIGURA 6. Tecnica di guida percutanea degli elettrodi utilizzando Stimuplex Guide (B. Braun, Melsungen, Germania) durante una procedura di blocco infraclavicolare verticale.
Utilizzo dello stimolatore nervoso
L'ampiezza iniziale utilizzata per la stimolazione nervosa dipende dalla pratica locale e dalla profondità del nervo cutaneo proiettata. Per i nervi superficiali, nella maggior parte dei casi viene scelta un'ampiezza di 1 mA per iniziare. Per i nervi più profondi, potrebbe essere necessario aumentare l'ampiezza della corrente iniziale tra 1.5 e 3 mA fino a quando la risposta motoria non viene suscitata a una distanza di sicurezza dal nervo. Un'intensità di corrente troppo elevata, tuttavia, può portare a stimolazione muscolare diretta o disagio per il paziente, entrambi indesiderati.
Una volta ottenuta la risposta muscolare ricercata, l'ampiezza dell'intensità della corrente viene gradualmente ridotta e l'ago viene fatto avanzare lentamente ulteriormente. L'ago deve essere fatto avanzare lentamente per evitare un avanzamento troppo rapido tra gli stimoli. L'avanzamento dell'ago e la riduzione della corrente continuano fino a quando non si ottiene la risposta motoria desiderata con una corrente di 0.2–0.5 mA con una durata dello stimolo di 0.1 ms. Il livello di soglia e la durata dello stimolo sono interdipendenti; in generale, una breve durata dell'impulso è un miglior discriminatore della distanza tra l'ago e il nervo. Quando la contrazione motoria viene persa durante l'avanzamento dell'ago, l'intensità dello stimolo deve essere prima aumentata per riguadagnare la contrazione muscolare piuttosto che muovere l'ago alla cieca. Una volta posizionato correttamente l'ago, abbastanza vicino al nervo con un'ampiezza di corrente di circa 0.3 mA e una durata dell'impulso di 0.1 ms, vengono iniettati 1-2 ml di anestetico locale come dose di prova utilizzando una bassa pressione di iniezione di apertura, che abolisce la contrazione muscolare . L'iniettato altamente conduttivo (p. es., anestetico locale o normale soluzione salina) cortocircuita la corrente al tessuto circostante, annullando efficacemente la risposta motoria. In tali situazioni, l'aumento dell'ampiezza potrebbe non riportare la contrazione muscolare. Tsui e Kropelin hanno dimostrato che l'iniezione di destrosio al 5% in acqua (D5W; che ha una bassa conduttività) non porta alla perdita della contrazione muscolare se la posizione dell'ago non viene modificata. Quindi, viene iniettata la quantità totale di anestetico locale appropriato per il blocco nervoso desiderato.
Va ricordato che l'assenza della risposta motoria con una corrente stimolante fino a 1.5 mA non esclude il posizionamento dell'ago intraneurale (bassa sensibilità). Tuttavia, la presenza di una risposta motoria con una corrente a bassa intensità (≤0.2 mA, 0.1 ms) si verifica solo con il posizionamento dell'ago intraneurale e, possibilmente, intrafascicolare. Per questo motivo, se la risposta motoria è ancora presente a 0.2 mA o meno (0.1 ms), l'ago deve essere leggermente ritirato per evitare il rischio di iniezione intrafascicolare. Il principio dell'approccio ago-nervo e la sua relazione con la stimolazione è illustrato in Figure 7A, 7B e 7C.
Per evitare o ridurre al minimo il disagio per il paziente durante la procedura di localizzazione del nervo, si raccomanda di evitare una corrente di stimolazione troppo elevata. Anche in questo caso, l'ago non dovrebbe essere fatto avanzare troppo velocemente perché ciò può aumentare il rischio di lesioni. Inoltre, la posizione migliore dell'ago, che produce una buona risposta motoria vicino alla soglia, potrebbe non essere percepita.
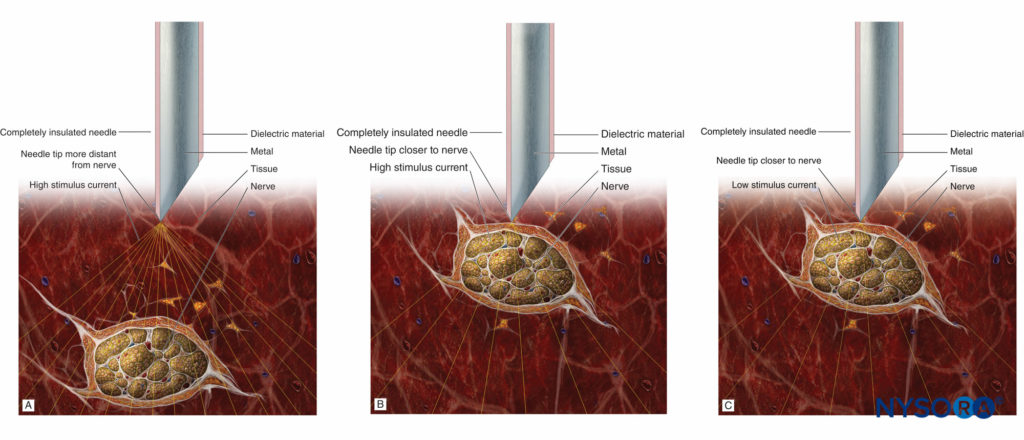
FIGURA 7. A: Ago di stimolazione a una distanza dal nervo e una corrente di stimolo elevata che provoca una risposta motoria debole. B: Ago di stimolazione vicino al nervo e alta corrente di stimolo che provocano una forte risposta motoria. C: Ago di stimolazione vicino al nervo e corrente di stimolo bassa (vicino alla soglia) che provoca una risposta motoria debole.
Il ruolo della misurazione dell'impedenza
La misurazione dell'impedenza può fornire informazioni aggiuntive se il circuito elettrico è ottimale. Teoricamente, l'impedenza può identificare il posizionamento intraneurale o intravascolare della punta dell'ago. Tsui e colleghi hanno riferito che l'impedenza elettrica quasi raddoppia (da 12.1 a 23.2 kΩ), il che è significativo, quando l'ago viene fatto avanzare da una posizione extraneurale a una intraneurale in un nervo sciatico suino. Allo stesso modo, l'iniezione di una piccola quantità di D5W, che ha un'impedenza elevata, si traduce in un aumento significativamente maggiore dell'impedenza nel tessuto perineurale rispetto allo spazio intravascolare. Pertanto, la misurazione dell'impedenza prima e dopo l'iniezione di destrosio può potenzialmente rilevare il posizionamento intravascolare della punta dell'ago, identificando così il posizionamento prima dell'iniezione di anestetico locale. In questo rapporto, l'impedenza di base perineurale (25.3 ± 2.0 kΩ) era significativamente superiore a quella intravascolare (17.2 ± 1.8 kΩ). All'iniezione di 3 mL di D5W, l'impedenza perineurale è aumentata di 22.1 ± 6.7 kΩ per raggiungere un picco di 50.2 ± 7.6 kΩ ed è rimasta quasi costante a circa 42 kΩ durante il tempo di iniezione di 30 s. Al contrario, l'impedenza intravascolare è aumentata solo di 2.5 ± 0.9 kΩ, che è significativamente inferiore rispetto alla posizione dell'ago perineurale. Al momento, tuttavia, sono necessari più dati prima che questi risultati possano essere incorporati come ulteriore metodo di monitoraggio della sicurezza nella pratica clinica, sebbene vi siano stati recenti progressi significativi in questo senso.
Stimolazione nervosa elettrica sequenziale
La stimolazione nervosa attuale utilizza stimoli di durata identica (tipicamente 0.1 ms), di solito a una frequenza di ripetizione di 1 o 2 Hz. Un problema comune durante la stimolazione nervosa è che la risposta motoria evocata viene spesso persa mentre si sposta l'ago per ottimizzarne la posizione. In questi casi, si raccomanda all'operatore di aumentare l'ampiezza dello stimolo (mA) o di aumentare la durata dell'impulso (ms), quest'ultima potrebbe non essere possibile. In alternativa, l'operatore può compiere un paio di passaggi, a seconda del tipo di stimolatore nervoso utilizzato. La tecnica SENSe (stimolazione nervosa elettrica sequenziale) incorpora uno stimolo aggiuntivo con una durata dell'impulso più lunga dopo due impulsi regolari della durata di 0.1 ms, creando una frequenza di stimolazione di 3 Hz. Il terzo impulso più lungo fornisce più carica rispetto ai primi due e quindi ha una portata più lunga nel tessuto. Di conseguenza, una risposta motoria evocata viene spesso provocata a 1 Hz, anche quando l'ago è distante dal nervo. Una volta che la punta dell'ago è posizionata più vicino al nervo, si vedono contrazioni muscolari a 3 Hz. Il vantaggio della tecnica SENSe è che viene mantenuta una risposta motoria (a 1/s) anche quando le contrazioni precedentemente suscitate dai primi due impulsi vengono perse a causa del leggero movimento dell'ago. Questa caratteristica impedisce all'operatore di muovere l'ago "alla cieca".
Figure 8 mostra esempi dei particolari modelli di impulso SENSe a diverse ampiezze di stimolo. Alla fine, l'ampiezza della soglia target rimane la stessa del solito (circa 0.3 mA) ma a 3 stimoli al secondo. Con la tecnica SENSe, una risposta motoria di solo 1/s indica che l'ago non è ancora posizionato correttamente. Simile alla mappatura della superficie, l'utilità di questa tecnologia è sostanzialmente diminuita.
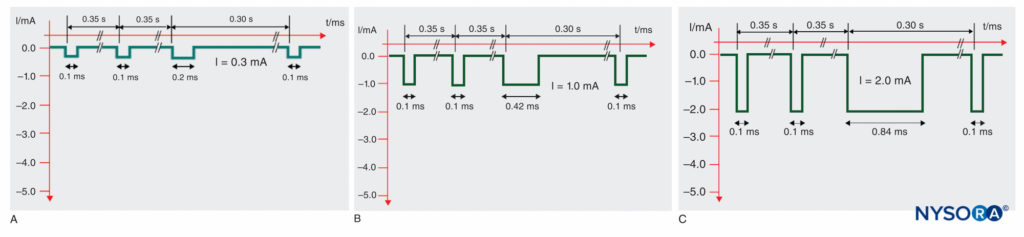
FIGURA 8. Modello di impulso di stimolazione elettrica del nervo sequenziale (SENSe) dello stimolatore nervoso Stimuplex HNS 12 (B. Braun, Melsungen, Germania) a seconda dell'ampiezza effettiva dello stimolo. La durata dell'impulso del terzo impulso diminuisce con l'ampiezza dello stimolo inferiore a 2.5 mA da 1.0 ms a un minimo di 0.2 ms rispetto alla durata dell'impulso costante di 0.1 ms dei primi due impulsi. A: Modello di impulso a 0.3 mA (livello di soglia). B: modello di impulso a 1.0 mA. C: modello di impulso a 2.0 mA.
Risoluzione dei problemi durante la stimolazione nervosa
Tabella 2 elenca i problemi più comuni riscontrati durante l'elettrolocalizzazione dei nervi periferici e l'azione correttiva.
TABELLA 2. Problemi comuni riscontrati durante l'elettrolocalizzazione dei nervi periferici e l'azione correttiva.
| Problema | Soluzione |
|---|---|
| Lo stimolatore nervoso non funziona affatto. | Controllare e sostituire la batteria; fare riferimento al manuale dell'operatore dello stimolatore. |
| Lo stimolatore nervoso smette improvvisamente di funzionare | Controllare e sostituire la batteria. |
| Non si ottiene alcuna risposta motoria nonostante l'appropriato posizionamento dell'ago. | Controllare i connettori, l'elettrodo cutaneo, i cavi e l'ago di stimolazione per un circuito interrotto o un'impedenza troppo alta. |
| Controllare e assicurarsi che la corrente scorra, nessun indicatore di disconnessione sullo stimolatore. | |
| Controllare l'impostazione dell'ampiezza (mA) e della durata dell'impulso. | |
| Controllare l'impostazione dello stimolatore (alcuni stimolatori hanno una modalità test o una modalità pausa, che impedisce l'erogazione di corrente). | |
| La risposta motoria scompare e non può essere recuperata anche dopo l'aumento dell'ampiezza e della durata dello stimolo. | Verificare le cause elencate in precedenza. Può essere causato dall'iniezione di anestetico locale. |
CARATTERISTICHE DEGLI STIMOLATORI NERVOSI MODERNI PER BLOCCHI NERVOSI
Caratteristiche più importanti degli stimolatori nervosi
Questa sezione affronta le caratteristiche più importanti degli stimolatori nervosi per il monitoraggio durante blocco nervoso procedure.
Caratteristiche elettriche
- Una sorgente di corrente costante regolabile con un intervallo operativo di 10 kΩ, minimo, carico di uscita (impedenza) e idealmente a 15 kΩ o superiore.
- Ampiezza dello stimolo regolabile (0–5 mA).
- Un display digitale ampio e di facile lettura della corrente effettiva erogata.
- Una durata dell'impulso selezionabile (larghezza), almeno tra 0.1 e 1.0 ms (le fibre motorie vengono stimolate più facilmente con correnti di durata inferiore [0.1 ms] mentre le fibre sensoriali richiedono una durata dello stimolo più lunga [1.0 ms]).
- Una frequenza di stimolo compresa tra 1 e 3 Hz (che significa da 1 a 3 impulsi al secondo). Il miglior compromesso è 2 Hz, che dovrebbe essere l'impostazione predefinita
- Un impulso di uscita rettangolare monofasico per fornire stimoli riproducibili.
- Parametri di avvio configurabili in modo che la macchina sia conforme al protocollo ospedaliero ed evitare errori quando più utenti lavorano con lo stesso dispositivo (0.5 mA all'avvio, durata dell'impulso 0.1 ms, frequenza di stimolazione 2 Hz).
- Si consiglia di visualizzare l'impedenza del circuito (kΩ) per consentire all'operatore di verificare l'integrità del circuito elettrico e di rilevare un potenziale posizionamento intraneurale o intravascolare della punta dell'ago.
- Un processo di autocontrollo automatico del funzionamento interno dell'unità con un messaggio di avviso se qualcosa non va nel circuito.
Caratteristiche di sicurezza
- Utilizzo facile e intuitivo.
- Un display ampio e di facile lettura.
- Intervallo di corrente limitato (0–5 mA) perché un'ampiezza troppo alta può essere dolorosa o scomoda per il paziente.
- Una visualizzazione di tutti i parametri rilevanti, come ampiezza (mA) (in alternativa carica dello stimolo [nC]), durata dello stimolo (ms), frequenza dello stimolo (Hz), impedenza (kΩ) e stato della batteria.
- Chiara identificazione della polarità di uscita (polarità negativa sull'ago).
- Istruzioni per l'uso significative, con elenchi di campi di lavoro e tolleranze consentite.
- Il funzionamento a batteria dello stimolatore nervoso, al contrario del funzionamento elettrico, fornisce sicurezza intrinseca; non vi è alcun rischio di gravi scosse elettriche o ustioni causate da un cortocircuito alla rete elettrica principale.
- L'energia massima erogata da uno stimolatore nervoso con 5 mA e segnale di uscita a 95 V con una durata dell'impulso di 1 ms è di soli 0.475 mW.
- Le unità combinate per la stimolazione nervosa elettrica periferica (per il blocco dei nervi periferici) e transcutanea (per la misurazione del rilassamento muscolare) non devono essere utilizzate perché la funzione transcutanea ha prodotto una carica di energia elevata indesiderata.
Allarmi/avvisi:
- Allarme circuito aperto/disconnessione (ottico e acustico).
- Avvertimento/indicazione se l'impedenza è troppo alta, ovvero non viene erogata la corrente desiderata.
- È consigliabile visualizzare l'impedenza effettiva.
- Indicazione o allarme di ampiezza prossima alla soglia.
- Allarme batteria scarica.
- Allarme malfunzionamento interno.
Tabella 3 fornisce un confronto delle caratteristiche più importanti degli stimolatori nervosi comunemente usati.
TABELLA 3. Confronto delle caratteristiche più rilevanti dei moderni stimolatori nervosi.
| Prodotto/azienda caratteristica | Stimuplex HNS 12 (con SENSE) B. Braun | Stimuplex HNS 11 (sostituito da HNS 12) B. Braun | Stimuplex DIG RC B. Braun | Sensore multistimolante Pajunk | Multistimo Vario Pajunk | Multistimo Plex Pajunk | Plessigono vygon | Polistimo II Polimedico | Tracciante III Life Tech | Neurotraccia III/NMS 300 HDC/Xavant la tecnologia |
|---|---|---|---|---|---|---|---|---|---|---|
| Impostazione dell'ampiezza | Quadrante digitale, 1 o 2 giri per il fondo scala | Quadrante analogico | Quadrante analogico | quadrante digitale | Tasti su/giù | Tasti su/giù | Tasti su/giù digitali | Quadrante analogico | Quadrante analogico | Tasti su/giù |
| Dimensioni del display [LxA, mm]/tipo | LCD grafico 62 × 41 | LCD standard 50×20 | 21 × 8 LED rossi | LCD personalizzato 47 × 36 | LCD personalizzato 47 × 18 | LCD personalizzato 47 × 18 | LCD personalizzato 47.5 × 33.5 | LCD standard 50×20 | LCD standard 50×20 | LCD grafico 41 × 22 |
| Intervallo di corrente [mA] | 0-1 0-5 | 0-1 0-5 | 0.2-5 | 0-6 0-60 (solo per mappatura nervosa, max. 1 kOhm) | 0-6 0-60 (solo per TENS, max. 1.3 kOhm) | 0-6 | 0-6 (a 0.05 ms) 0-5 (a 0.15 ms) 0-4 (a 0.3 ms) | 0-1 0-5 | 0.05-5 0.05-1.5 (con pedale) | 0.1-5 0-20 (mappatura dei nervi) 0-80 (DECINE) |
| Massimo tensione di uscita [V] | 95 | 61 | 32 | 65 | 80 | 80 | 48 | 72 | 60 | 400 (per DECINE) |
| Massimo carico di uscita (impedenza) nominale/max. | 12/17 kOhm (5mA) 90 kOhm (1mA) | 12/12 kOhm (mA) 60 kOhm (mA) | 6/6 kOhm (5mA) 30 kOhm (mA) | 12/13 kOhm (5mA) 65 kOhm (1mA) | 12/15 kOhm (5mA) 80 kOhm (1mA) | 12/15 kOhm (5mA) 80 kOhm (1mA) | 9/9 kOhm (5mA) 48 kOhm (1mA) | 10/13 (5mA) 72 kOhm (1mA) | 12/11 kOhm (5mA) | 80 kOhm (5mA) (per DECINE) |
| Durata dell'impulso [ms] | 0.05 0.1 0.3 0.5 1.0 | 0.1 0.3 1.0 | 0.1 | 0.05 0.1 0.2 0.3 0.5 1.0 | 0.1 0.3 0.5 1.0 | 0.1 | 0.05 0.15 0.3 | 0.1 0.3 1.0 | 0.05 0.1 0.3 0.5 1.0 | 0.04-0.200 |
| Frequenza stimolo [Hz] | 1, 2, 3 (SENSO) | 1, 2 | 1, 2 | 1, 2 | 1, 2, TOF, 50 Hz, 100 Hz | 1, 2 | 1, 2, 4 | 1, 2, 3, 4, 5 | 1, 2 | 1, 2 TOF, DB, 50 Hz, 100 Hz |
| Visualizzazione della corrente del paziente | SI | SI attivato da chiave | NO | SI | SI attivato da chiave | NO | SI | SI | NO | NO |
| Visualizzazione della corrente impostata | SI se la corrente del paziente è inferiore | SI attivato da chiave | SI lampeggia se la corrente del paziente è inferiore | SI se si preme il tasto PAUSA o si ruota il quadrante | SI attivato da chiave | SI (Permanente) | SI se il quadrante è ruotato | SI attivato da chiave | SI | SI nessuna indicazione se la corrente del paziente devia dal valore visualizzato |
| Visualizzazione della durata dell'impulso (ms) | SI | LED tasto SI | - | SI | SI | - | SI | LED tasto SI | SI | NO |
| Visualizzazione dell'impedenza | 0-90 kOhm | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| Visualizzazione della carica (nC) | Opzionale, oltre alla visualizzazione di mA | NO | NO | NO | NO | NO | Alternativa a mA | NO | NO | NO |
| Segnali di allarme | Suoni speciali di allarme e avviso; LED (rosso/giallo/verde), visualizzazione dei rispettivi messaggi di testo | Modifica del segnale acustico e il LED smette di lampeggiare quando non c'è corrente, icona del display | Nessun tono e nessun LED giallo lampeggia in assenza di corrente; display lampeggiante se la corrente è inferiore a quella impostata | Modifica del segnale acustico in assenza di corrente, icona sul display | Cambio del segnale acustico, simbolo sul display, il LED smette di lampeggiare in assenza di corrente | Cambio del segnale acustico, simbolo sul display, il LED smette di lampeggiare in assenza di corrente | Tono costante se circuito aperto, display lampeggiante se la corrente è inferiore a quella impostata | Il tono del clic cambia, il LED smette di lampeggiare quando la corrente è inferiore a quella impostata | Display lampeggiante e segnali acustici su circuito aperto | Segnale acustico e simbolo display per circuito aperto; nessuna indicazione se la corrente è inferiore a quella impostata |
| Avviso ampiezza soglia | Acustica, LED giallo e visualizzazione del messaggio di testo | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| Menu per configurazione e funzionalità | SÌ, menu di testo completo, 26 lingue | NO | NO | NO (impostazione senza menu) | NO | NO | NO | NO | NO | SÌ, testo limitato |
| Mappatura del nervo percutaneo | SI penna stimolatore | SI penna stimolatore | NO | SI Penna + sonda bipolare | NO | NO | NO | NO | NO | SI Penna NeuroMap |
| Controllo remoto | RC portatile | NO | RC portatile | NO | NO | NO | NO | NO | Pedale RC | NO |
| Potenza assorbita a 5 mA in uscita [mA] | 3.6 | 3.6 (LED tasti spenti) | 6.0 | 4.8 | 4.2 | 5.0 | 15.5 | 11.8 (LED tasti spenti) | Non ci sono dati | 5.7 |
| Dimensioni A × L × P [mm] | 157 × 81 × 35 | 145 × 80 × 39 | 126 × 77 × 38 | 120 × 65 × 22 | 121 × 65 × 22 | 122 × 65 × 22 | 200 × 94 × 40 | 245 × 80 × 39 | 153 × 83 × 57 | 125 × 80 × 37 |
| Peso con batteria [g] | 277 | 266 | 210 | 167 | 168 | 169 | 251 | 247 | 275 | 235 |
Aghi stimolanti
Un moderno ago stimolante dovrebbe avere le seguenti caratteristiche:
- Un mozzo e un albero dell'ago completamente isolati per evitare perdite di corrente
- Contrassegni di profondità per una facile identificazione e documentazione della profondità di inserimento dell'ago
Le figure 9A e 9B mostrano un confronto delle caratteristiche elettriche di aghi non isolati e isolati con smusso non rivestito (Figura 9A) e aghi completamente rivestiti con un elettrodo puntiforme (Figura 9B). Anche se un ago non isolato prevede una certa discriminazione (cambiamento nell'ampiezza della soglia) mentre si avvicina al nervo, non c'è praticamente alcuna capacità di discriminare una volta che la punta dell'ago ha superato il nervo. Pertanto, la discriminazione spaziale vicino al nervo è più precisa negli aghi con una punta dell'elettrodo puntiforme (Figura 9B) rispetto agli aghi con smusso non rivestito (Figura 9A).
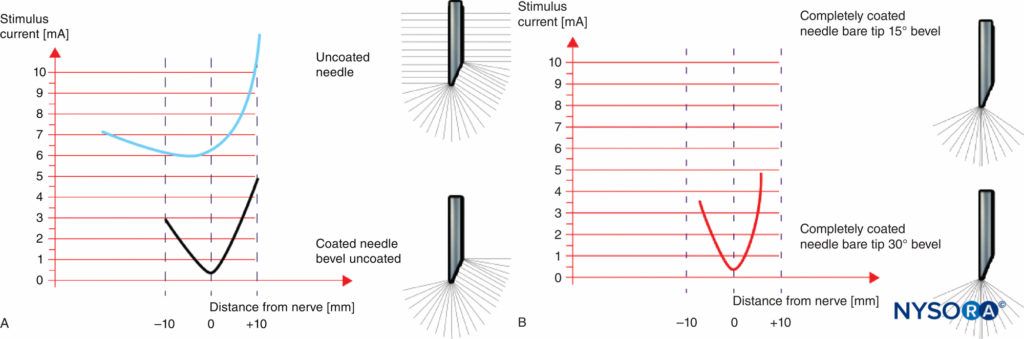
FIGURA 9. A: Ampiezza soglia raggiunta con un ago non rivestito e un ago rivestito con uno smusso non rivestito. B: Ampiezza soglia raggiunta con un ago completamente rivestito e un elettrodo puntiforme.
Connettori
Connettori e cavi devono essere completamente isolati e includere un connettore di sicurezza per prevenire la dispersione di corrente e il rischio di carica elettrica se l'ago non è collegato allo stimolatore. Per la tecnica dell'ago immobile dovrebbe essere presente un tubo di estensione con un connettore Luer lock.
Visualizzazione dell'ago sotto imaging ad ultrasuoni
Poiché l'ecografia viene utilizzata più frequentemente (in particolare con l'uso della tecnica della "doppia guida"), l'importanza di una buona visualizzazione dell'ago del blocco nervoso sta diventando un'ulteriore caratteristica importante. La visibilità (segnale di riflessione distinto) della punta dell'ago è sicuramente l'aspetto più importante perché questa è la parte dell'ago che si trova nell'area bersaglio vicino al nervo. Tuttavia, in particolare quando si utilizza l'approccio in piano, anche la visibilità dello stelo dell'ago è interessante perché aiuta ad allineare correttamente l'ago con il raggio di ultrasuoni per visualizzare l'intera lunghezza del nervo bersaglio.
Cateteri stimolanti
In linea di principio, i cateteri stimolanti funzionano come aghi isolati. Il corpo del catetere è realizzato in materiale plastico isolante e di solito contiene un filo metallico all'interno, che conduce la corrente al suo elettrodo a punta esposta. Di solito, tali cateteri stimolanti vengono posizionati utilizzando un ago per blocco nervoso continuo, che viene posizionato prima utilizzando la stimolazione nervosa come descritto. Funge da ago introduttore per il catetere. Una volta posizionato questo ago vicino al nervo o al plesso da bloccare, il catetere stimolante viene introdotto attraverso di esso e lo stimolatore nervoso viene collegato al catetere. La stimolazione attraverso il catetere dovrebbe riconfermare che la punta del catetere è posizionata in prossimità del nervo o dei nervi bersaglio. Tuttavia, va notato che le correnti di soglia con cateteri stimolatori possono essere notevolmente superiori. L'iniezione di anestetico locale o soluzione fisiologica (che viene spesso utilizzata per allargare più facilmente lo spazio per l'infilatura del catetere) dovrebbe essere evitata perché ciò può aumentare considerevolmente la corrente di soglia e può persino impedire una risposta motoria. D5W può essere utilizzato per evitare di perdere una risposta del motore. Dall'introduzione del monitoraggio ecografico della distribuzione dell'anestetico locale dopo il posizionamento dell'ago o del catetere, i cateteri stimolatori sono diventati quasi obsoleti. Questo perché il test finale del posizionamento della punta del catetere nella posizione terapeutica è la distribuzione dell'iniettato nel piano tissutale che contiene il nervo o il plesso. Poiché il catetere stimolante può essere posizionato nella posizione corretta senza ottenere la risposta motoria, l'utilizzo della stimolazione attraverso il catetere spesso porta a manipolazioni non necessarie dell'ago e del catetere. Il monitoraggio della stimolazione nervosa dell'iniezione singola o del posizionamento continuo dell'ago è utile per evitare il contatto ago-nervo o il posizionamento intraneurale e aiutare a ridurre il rischio di infiammazione del nervo o iniezione intraneurale e conseguente lesione. Al contrario, i cateteri sono flessibili ed è altamente improbabile che causino traumi nervosi o vengano inseriti in un fascicolo.
Consigli NYSORA
- Utilizzare la stimolazione del nervo corrente a bassa intensità (0.5 mA) con blocchi nervosi guidati da ultrasuoni e non modificare l'intensità della corrente durante la procedura.
- Per i blocchi nervosi guidati da stimolatore nervoso, regolare l'ampiezza della corrente dello stimolo: 1 mA (blocchi superficiali), 2 mA (blocchi più profondi) (p. es., compartimento psoas e blocchi sciatici profondi), 0.1 ms.
- Non iniettare se la corrente di soglia è 0.2–0.3 mA o inferiore (0.1 ms) o se la pressione di iniezione di apertura.
Per una recensione più completa, continua a leggere: Monitoraggio, documentazione e consenso per le procedure di anestesia regionale.
BIBLIOGRAFIA
- Luigi Galvani (1737–1798). nd http://en.wikipedia.org/wiki/Galvani.
- von Perthes G: Überleitungsanästhesie unter Zuhilfenahme elektrischer Reizung. Munch Med Wochenschr 1912;47:2545–2548.
- Pearson RB: Blocco nervoso in riabilitazione: una tecnica di localizzazione dell'ago. Arch Phys Med Rehabil 1955;26:631–633.
- Greenblatt GM, Denson JS: localizzatore di stimolatori nervosi dell'ago. Blocchi nervosi con un nuovo strumento per localizzare i nervi. Anesth Analg 1962;41:599–602.
- Montgomery SJ, Raj PP, Nettles D, Jenkins MT: L'uso dello stimolatore nervoso con aghi sfoderati standard nel blocco nervoso. Anesth Analg 1973;52:827–831.
- Ford DJ, Pither C, Raj PP: Confronto di aghi isolati e non isolati per localizzare i nervi periferici con uno stimolatore nervoso periferico. Anesth Analg 1984;63:925–928.
- Ford DJ, Pither CE, Raj PP: Caratteristiche elettriche degli stimolatori nervosi periferici: implicazioni per la localizzazione del nervo. Reg Anesth 1984;9:73–77.
- Pither CE, Ford DJ, Raij PP: L'uso di stimolatori nervosi periferici per l'anestesia regionale, una revisione delle caratteristiche sperimentali, della tecnica e delle applicazioni cliniche. Reg Anesth 1985; 10:49–58.
- Hadzic A, Vloka JD, Claudio RE, Thys DM, Santos AC: Localizzazione del nervo elettrico: effetti del posizionamento degli elettrodi cutanei e durata dello stimolo sulla risposta motoria. Anestesiologia 2004;100:1526–1530.
- Kaiser H, Neuburger M: Quanto vicino è abbastanza vicino, quanto vicino è abbastanza sicuro? Reg Anesth Antidolorifico 2002;27:227–228.
- Neuburger M, Rotzinger M, Kaiser H: stimolazione nervosa elettrica in relazione alla forza dell'impulso. Uno studio quantitativo della distanza del punto elettrodo al nervo. Acta Anaesthesiol Scand 2007;51:942–948.
- Bosenberg AT, Raw R, Boezaart AP: mappatura della superficie dei nervi periferici nei bambini con uno stimolatore nervoso. Paediatr Anaesth 2002;12:398–403.
- Urmey WF, Grossi P: guida per elettrodo percutaneo. Una tecnica non invasiva per la prelocalizzazione dei nervi periferici per facilitare il plesso periferico o il blocco nervoso. Reg Anesth Antidolorifico 2002;27:261–267.
- Urmey WF, Grossi P: guida percutanea degli elettrodi e guida sottocutanea degli elettrodi stimolanti. Modifiche della tecnica originale. Reg Anesth Pain Med 2003;28:253–255.
- Capdevilla X, Lopez S, Bernard N, et al: Guida percutanea dell'elettrodo utilizzando l'ago isolato per la prelocalizzazione dei nervi periferici durante i blocchi del plesso ascellare. Reg Anesth Antidolorifico 2004;29:206–211.
- Tsui BC, Gupta S, Finucane B: Conferma del posizionamento del catetere epidurale mediante stimolazione nervosa. Can J Anesth 1998;45:640–644.
- Tsui BC, Guenther C, Emery D, Finucane B: determinazione della posizione del catetere epidurale mediante stimolazione nervosa con conferma radiologica. Reg Anesth Antidolorifico 2000;25:306–309.
- Tsui BC, Seal R, Koller J, Entwistle L, Haugen R, Kearney R: Analgesia epidurale toracica tramite l'approccio caudale in pazienti pediatrici sottoposti a fundoplicatio utilizzando la guida della stimolazione nervosa. Anesth Analg 2001;93:1152–1155.
- Boezaart AP, de Beer JF, du Toit C. van Rooyen K: Una nuova tecnica di blocco nervoso interscalenico continuo. Can J Anesth 1999;46:275–281.
- Kaiser H. Periphere elektrische Nervenstimulation. In Niesel HC, Van Aken H (a cura di): Regionalanästhesie, Lokalanästhesie, Regionale Schmerztherapie, 2a edizione. Thieme, 2002.
- Gadsden J, Latmore M, Levine DM, Robinson A: Un'elevata pressione di iniezione di apertura è associata al contatto ago-nervo e ago-fascia durante il blocco del nervo femorale. Reg Anesth Antidolorifico 2016;41:50–55.
- Gadsden JC, Choi JJ, Lin E, Robinson A: La pressione di iniezione di apertura rileva costantemente il contatto ago-nervo durante il blocco del plesso brachiale interscalenico guidato da ultrasuoni. Anestesiologia 2014;120:1246–1253.
- Tsui BC, Kropelin B: L'effetto elettrofisiologico del destrosio al 5% in acqua sulla stimolazione del nervo periferico a colpo singolo. Anesth Analg 2005;100:1837–1839.
- Tsui BC: Impedenza elettrica per distinguere il posizionamento dell'ago intraneurale da quello extraneurale nei nervi suini durante l'esposizione diretta e la guida ecografica. Anestesiologia 2008;109:479–483.
- Tsui BC, Chin JH: impedenza elettrica per avvertire del posizionamento dell'ago intravascolare. Estratto ASRA 2007. Reg Anesth Pain Med 2007;32:A-51.
- Urmey WF, Grossi P: Uso di stimoli nervosi elettrici sequenziali (SENS) per la localizzazione del nervo sciatico e del plesso lombare. Reg Anesth Antidolorifico 2006;31:463–469.
- Jochum D, Iohom G, Diarra DP, Loughnane F, Dupré LJ, Bouaziz H: una valutazione obiettiva degli stimolatori nervosi utilizzati per il blocco nervoso periferico. Anestesia 2006;61:557–564.
- Denny NM, Barber N, Sildown DJ: Valutazione di un sistema di aghi Tuohy isolato per il posizionamento di cateteri del plesso brachiale interscalenico. Anestesia 2003;58:554–557.
APPENDICE: GLOSSARIO DEI PARAMETRI FISICI
Tensione, potenziale, corrente, resistenza/impedenza
La tensione U è la differenza di potenziale elettrico tra due punti che trasportano quantità diverse di carica positiva e negativa. Viene misurato in volt (V) o millivolt (mV). La tensione può essere paragonata al livello di riempimento di un serbatoio d'acqua, che determina la pressione all'uscita inferiore (Figura 10A). Nei moderni stimolatori nervosi che utilizzano sorgenti a corrente costante, la tensione viene adattata automaticamente e non può (o non è necessario) essere influenzata dall'utente.
La corrente I è la misura del flusso di una carica positiva o negativa. È espresso in ampere (A) o milliampere (mA). La corrente può essere paragonata al flusso dell'acqua. Una carica totale Q applicata a un nervo è uguale al prodotto dell'intensità I della corrente applicata e della durata t dell'impulso quadrato della corrente: Q = I × t.
L'intensità di corrente minima I richiesta per produrre un potenziale d'azione può essere espressa dalla relazione dove t è la durata dell'impulso, c è la costante di tempo della membrana nervosa correlata alla cronassia.
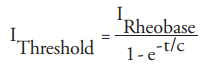
La resistenza elettrica R limita il flusso di corrente ad una determinata tensione (vedi legge di Ohm) e viene misurata in ohm (Ω) o kilo-Ohm (kΩ).
Se è coinvolta una capacità oltre alla resistenza di Ohm (che è il caso di qualsiasi tessuto), la resistenza diventa una cosiddetta resistenza complessa o impedenza. La principale differenza tra i due è che il valore dell'impedenza dipende dalla frequenza della tensione/corrente applicata, il che non è il caso di un resistore di Ohm. Nella pratica clinica, ciò significa che l'impedenza del tessuto è maggiore per le basse frequenze (cioè, una lunga durata dell'impulso) e più bassa per le frequenze più alte (cioè, una breve durata dell'impulso). Di conseguenza, una sorgente di corrente costante (che fornisce impulsi di maggiore durata, ad es. 1 ms contro 0.1 ms) deve avere uno stadio di uscita più potente (tensione di uscita più elevata) per compensare la maggiore impedenza tissutale coinvolta e per fornire il corrente desiderata. Tuttavia, i principi di base della legge di Ohm rimangono gli stessi.
Legge di Ohm
La legge di Ohm descrive la relazione tra tensione, resistenza e corrente secondo l'equazione
![]()
o al contrario,
![]()
Ciò significa che, a una data tensione, la corrente cambia con la resistenza. Se deve essere raggiunta una corrente costante (come necessario per la stimolazione nervosa), la tensione deve adattarsi alla resistenza variabile dell'intero circuito elettrico. Per la localizzazione del nervo in particolare, la tensione deve adattarsi alla resistenza della punta dell'ago, dell'interfaccia elettrodo-pelle e degli strati di tessuto. Una fonte di corrente costante lo fa automaticamente. La legge di Ohm e il principio funzionale di una sorgente a corrente costante sono illustrati in Figure 10A, 10B e 10C.
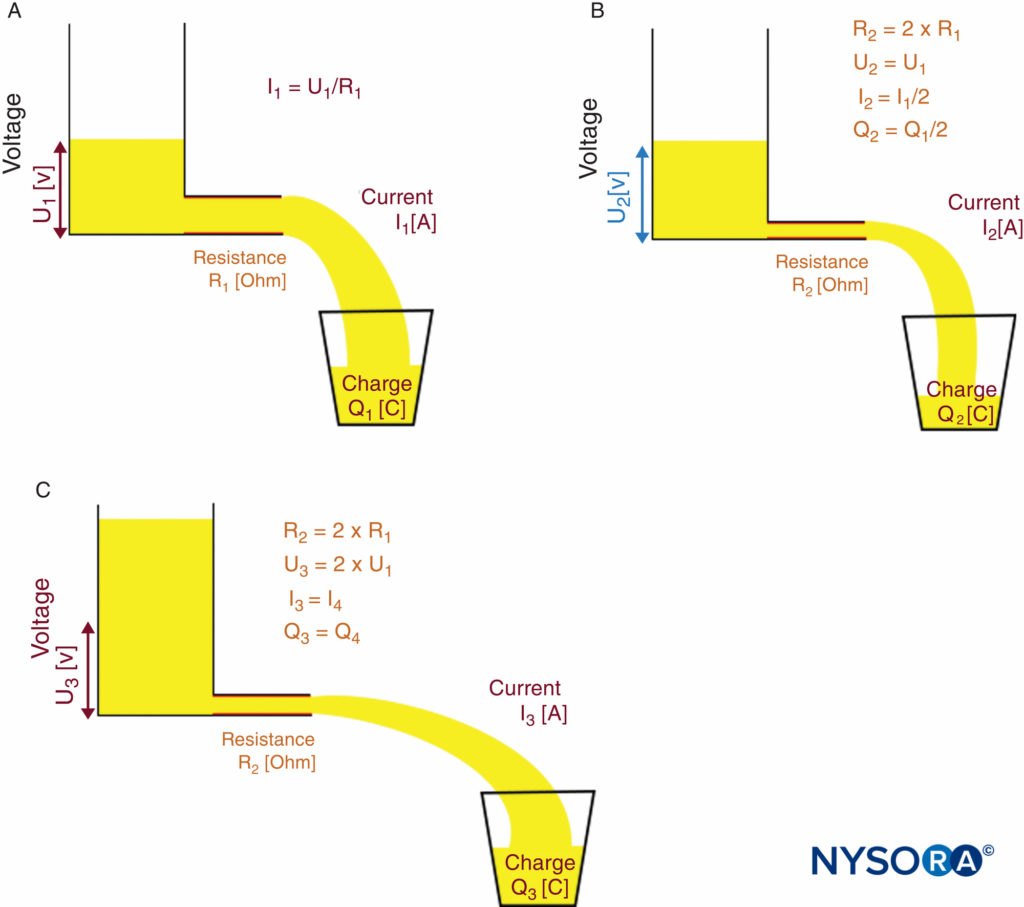
FIGURA 10. Legge di Ohm e principio di una sorgente di corrente costante. Principio di funzionamento di una sorgente a corrente costante. A: Bassa resistenza R1 richiede tensione U1 per raggiungere la corrente desiderata I1.B: Alta resistenza R2 = 2×R1 fa diminuire la corrente I a I2 = I1/2 se la tensione U rimane costante (U2 = u1). C: La sorgente a corrente costante aumenta automaticamente la tensione di uscita a U3 = 2 × U1 per compensare la maggiore resistenza R2; pertanto, la corrente I aumenta al livello desiderato di I3 = I1
Legge di Coulomb, campo elettrico, densità di corrente e carica
Secondo la legge di Coulomb, l'intensità del campo elettrico, e quindi la corrispondente densità di corrente J, in relazione alla distanza dalla sorgente di corrente è data da dove k è una costante, e I0 è la corrente iniziale. Ciò significa che la corrente (o carica) che raggiunge il nervo diminuisce di un fattore 4 se la distanza dal nervo è raddoppiata, o al contrario, aumenta di un fattore 4 se la distanza è divisa a metà (condizioni ideali presunto).
![]()
La carica Q è il prodotto della corrente moltiplicata per il tempo ed è espressa in ampere-secondi (As) o coulomb (C). Ad esempio, le batterie ricaricabili hanno spesso un'indicazione di Ah o mAh come misura della loro capacità di carica (kilo = 1000 o 103; milli = 0.001 o 10-3; micro = 0.000001 o 10-6; nano = 0.000000001 o 10-9).
Energia degli impulsi elettrici forniti dagli stimolatori nervosi e relativi effetti della temperatura
Secondo un calcolo dello scenario peggiore, l'aumento di temperatura causato da uno stimolo di 5 mA di corrente e 1 ms di durata a una tensione di uscita massima di 95 V sarebbe inferiore a 0.5 C se tutta l'energia fosse concentrata all'interno di un piccolo volume di solo 1 mm3 e nessuna dissipazione di temperatura nel tessuto circostante. Questo calcolo può essere applicato per la punta di un ago per stimolazione nervosa.
Sarebbe l'energia massima E dell'impulso elettrico fornito da un comune stimolatore nervoso
E ≤ U × I × t = 95 V × 5 mA × 1 ms = 0.475 mWs = 0.475 mJ
L'equivalente calorico dell'acqua è cw = 4.19 J g-1 K-1.
Uno stimolo crea una differenza di temperatura DT entro 1 mm3 di tessuto attorno alla punta di un ago di stimolazione nervosa. Per il calcolo che segue, si assume che il tessuto contenga almeno il 50% di acqua e la massa M di 1 mm3 di tessuto è 1 mg.
DT ≤ 2 × E/(M × cw) = 2 × 0.475 × 10-3 J/(10-3 g × 4.19 g/K) = 0.45 K
Cioè, l'aumento massimo della temperatura in questo calcolo dello scenario peggiore è inferiore a 0.5 C. In pratica, ciò significa che l'effetto della temperatura della normale stimolazione nervosa sul tessuto può essere trascurato.