Les objectifs d'apprentissage
- Décrire la dysplasie bronchopulmonaire
- Comprendre la physiopathologie de la dysplasie bronchopulmonaire
- Reconnaître les facteurs de risque de développer une dysplasie bronchopulmonaire
- Prise en charge anesthésique d'un patient pédiatrique avec dysplasie broncho-pulmonaire
Définition et mécanismes
- La dysplasie broncho-pulmonaire (DBP) est une maladie pulmonaire chronique dans laquelle nourrissons prématurés nécessitent de l'oxygène à long terme car les alvéoles présentes ne sont pas suffisamment matures pour fonctionner correctement
- Les bébés ne naissent pas avec le trouble borderline, la condition résulte de dommages aux poumons, généralement causés par la ventilation mécanique et l'utilisation à long terme d'oxygène
- Le trouble borderline est plus fréquent chez les nourrissons de faible poids à la naissance et chez ceux qui reçoivent une ventilation mécanique prolongée pour traiter le syndrome de détresse respiratoire
- Le trouble borderline se développe le plus souvent au cours des 4 premières semaines après la naissance
| Critères de diagnostic du trouble borderline | |
|---|---|
| Les nourrissons nécessitant un supplément d'oxygène à 28 jours sont diagnostiqués, via une évaluation à 36 semaines d'âge postmenstruel, comme ayant : | |
| TPL léger | Air ambiant du nourrisson |
| TPL modéré | Nourrisson nécessitant <30 % de FiO2 |
| TPL sévère | Nourrisson nécessitant > 30 % de FiO2 ou une ventilation à pression positive |
Signes et symptômes
- Hypoxémie
- Hypercapnie
- Craquements, respiration sifflante et diminution des bruits respiratoires
- Augmentation des sécrétions bronchiques
- Hyperinflation
- Problèmes d'alimentation dus à une intubation prolongée (hypersensibilité oro-tactile/aversion orale)
- Nécessité de poursuivre l'oxygénothérapie après l'âge gestationnel de 36 semaines
- Infections répétées des voies respiratoires inférieures pouvant nécessiter une hospitalisation
- Croissance et développement retardés
Causes
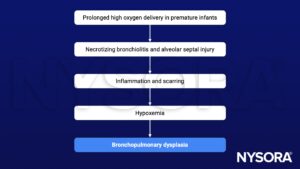
Les facteurs de risque
- Facteurs prénatals
- Prématurité
- Facteurs postnatals
- Ventilation mécanique
- État septique
- Toxicité de l'oxygène
- Persistance du canal artériel
Complications
- Maladie des voies respiratoires et morbidité respiratoire dues à une intubation trachéale prolongée et à une ventilation mécanique
- Développement de la trachéomalacie et de la bronchomalacie
- Épisodes BPD : événements cyanotiques aigus causés par une augmentation de la compliance des voies respiratoires centrales
- Sténose sous-glottique
- Granulomes des voies respiratoires
- Pseudopolypes
- Obstruction persistante des voies respiratoires et hyperréactivité
- Hypertension pulmonaire
- Cor pulmonaire
Physiopathologie
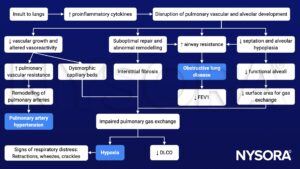
Traitement
- Il n'y a pas de remède pour le trouble borderline, le traitement vise à minimiser les dommages pulmonaires supplémentaires et à fournir un soutien aux poumons du nourrisson
- Traitement de l'oxygène
- Pression nasale positive continue (PPCN)
- Pression positive des voies respiratoires à deux niveaux (BiPAP)
- Médicaments
- Diurétiques: Diminution du liquide dans et autour des alvéoles
- Bronchodilatateurs: Détendez les muscles autour des voies respiratoires, élargissez les ouvertures des voies respiratoires et facilitez la respiration
- Corticostéroïdes: Réduire et/ou prévenir l'inflammation dans les poumons, réduire l'enflure de la trachée et diminuer la production de mucus
- Immunisation virale : Prévenir l'infection (c'est-à-dire le virus respiratoire syncytial)
Gestion


Prévention
- Administration prénatale de stéroïdes
- Thérapie tensioactive
- Stratégies de ventilation améliorées pour minimiser les lésions pulmonaires
Garder en tete
- Le trouble borderline est l'un des troubles pulmonaires les plus courants rencontrés par les anesthésistes pédiatriques
- BPD, une séquelle commune de naissance prématurée, est associée à une maladie persistante des voies respiratoires et hypertension pulmonaire
- Les effets anesthésiques peuvent avoir des conséquences potentiellement mortelles chez les patients borderline (réserve respiratoire limitée)
- Peropératoire bronchospasmes ou collapsus des voies respiratoires → hypoxémie, hypertension pulmonaire aiguë, insuffisance cardiaque droite, arythmies, et la mort
- Les effets sur la contractilité myocardique peuvent altérer la fonction ventriculaire droite → réduction du débit cardiaque et atteinte cardiovasculaire → cœur pulmonaire
- Infections respiratoires (c'est-à-dire une pneumonie) peut encore compliquer l'évolution périopératoire
Lecture suggérée
- Lauer R, Vadi M, Mason L. Prise en charge anesthésique de l'enfant atteint d'une maladie pulmonaire coexistante. BJA. 2012;109(1):i47-i59.
Nous aimerions avoir de vos nouvelles. Si vous détectez des erreurs, envoyez-nous un e-mail serviceclient@nysora.com

