Alain Borgeat, Matthew Levine, Malikah Latmore, Sam Van Boxstael e Stephan Blumenthal
INTRODUZIONE
I primi blocchi del plesso brachiale furono eseguiti da William Stewart Halsted, nel 1885, al Roosevelt Hospital di New York City. Nel 1902, George Washington Crile descrisse un "approccio aperto" per esporre il plesso (ascellare). facilitare l'assunzione diretta di cocaina. La necessità di esposizione chirurgica del plesso brachiale ha portato a una limitata utilità clinica di questa tecnica.
La situazione è cambiata all'inizio del 1900 quando è stato descritto per la prima volta l'accesso percutaneo al plesso brachiale. Nel 1925, luglio Etienne1 riportò il riuscito blocco del plesso brachiale inserendo un ago a metà strada tra il bordo laterale del muscolo sternocleidomastoideo e il bordo anteriore del muscolo trapezio a livello della membrana cricotiroidea, effettuando un'unica iniezione nella zona circostante i muscoli scaleni.
Questo approccio è stato molto probabilmente la prima tecnica di blocco interscalenico clinicamente utile. Nel 1970, Alon Winnie descrisse il primo approccio percutaneo coerentemente efficace e tecnicamente adatto al blocco del plesso brachiale. La tecnica prevedeva la palpazione del solco interscalenico a livello della cartilagine cricoidea e l'iniezione di anestetico locale tra i muscoli scaleni anteriori e medi. L'approccio di Winnie è stato modificato nel corso degli anni per includere lievi variazioni alla tecnica come il posizionamento del catetere perineurale. Tuttavia, il successo di questo approccio e l'adozione diffusa del blocco del plesso brachiale interscalenico come "anestesia spinale unilaterale per l'arto superiore", dovrebbero essere attribuiti esclusivamente ad Alon Winnie.
Più recentemente, l'introduzione di tecniche ecoguidate ha consentito ulteriori perfezionamenti e una migliore consistenza del blocco con ridotti volumi di anestetico locale.(vedi Blocco del plesso brachiale interscalenico guidato da ultrasuoni)
indicazioni
Il blocco interscalenico è indicato per le procedure sulla spalla e sull'omero prossimale, nonché sui due terzi laterali della clavicola. Il blocco interscalenico può essere utilizzato anche per la chirurgia del braccio o dell'avambraccio; tuttavia, la maggiore incidenza di blocco incompleto del tronco inferiore con questa tecnica può fornire un'analgesia inadeguata nella distribuzione ulnare. Il posizionamento e il comfort del paziente, le preferenze del chirurgo e la durata dell'intervento possono richiedere la co-somministrazione di un anestetico generale. Un catetere interscalenico può essere inserito per un'analgesia postoperatoria prolungata (Tabella 1).
TABELLA 1. Singola iniezione vs scelta della tecnica: catetere interscalenico secondo chirurgia.
| Tipo di intervento chirurgico | Tipo di blocco Singola iniezione | Catetere |
|---|---|---|
| Chirurgia Aperta | ||
| Artroplastica | + | + |
| Riparazione della cuffia dei rotatori | + | + |
| Artrolisi | + | + |
| Acromioplastica | + | + |
| La riparazione di Bankart | + | + |
| Latarjet | + | + |
| Omero prossimale osteosintesi | + | ± |
| acromioclavicular resezione | + | - |
| Lussazione della spalla | + | - |
| Osteosintesi della clavicola | + (± superficiale blocco cervicale) | - |
| Chirurgia artroscopica | ||
| Riparazione della cuffia dei rotatori | + | + |
| Artrolisi | + | + |
| La riparazione di Bankart | + | ± |
| Acromioplastica | + | ± |
Consigli NYSORA
- Fino al 70% dei pazienti riferisce un forte dolore al movimento dopo un intervento chirurgico alla spalla maggiore a cielo aperto, che è più che dopo l'isterectomia (60%), la gastrectomia o la toracotomia (60%).
- La chirurgia maggiore della spalla comporta un massiccio input nocicettivo dai tessuti articolari e periarticolari riccamente innervati, che producono dolore somatico profondo continuo e attacchi di spasmo riflesso dei muscoli.
- Le strutture periarticolari mostrano non solo afferenze C, ma anche A alfa e A delta, quest'ultime scarsamente bloccate dagli oppioidi, il che spiega la relativa inefficacia degli oppioidi nel controllare questo tipo di dolore postoperatorio.
Controindicazioni
Le controindicazioni assolute includono il rifiuto del paziente, l'infezione locale, il sanguinamento attivo in an paziente anticoagulato, e comprovata allergia all'anestetico locale. Le controindicazioni relative comprendono la malattia ostruttiva cronica delle vie aeree, la paresi controlaterale dei nervi frenici o laringei ricorrenti e un precedente deficit neurologico del braccio coinvolto. I rischi ei benefici della tecnica anestetica scelta devono essere discussi con il paziente e il chirurgo.
Consigli NYSORA
- L'infiltrazione cutanea del sito del porto artroscopico posteriore con anestetico locale è spesso necessaria per la chirurgia artroscopica della spalla oltre al blocco interscalenico.
Anatomia
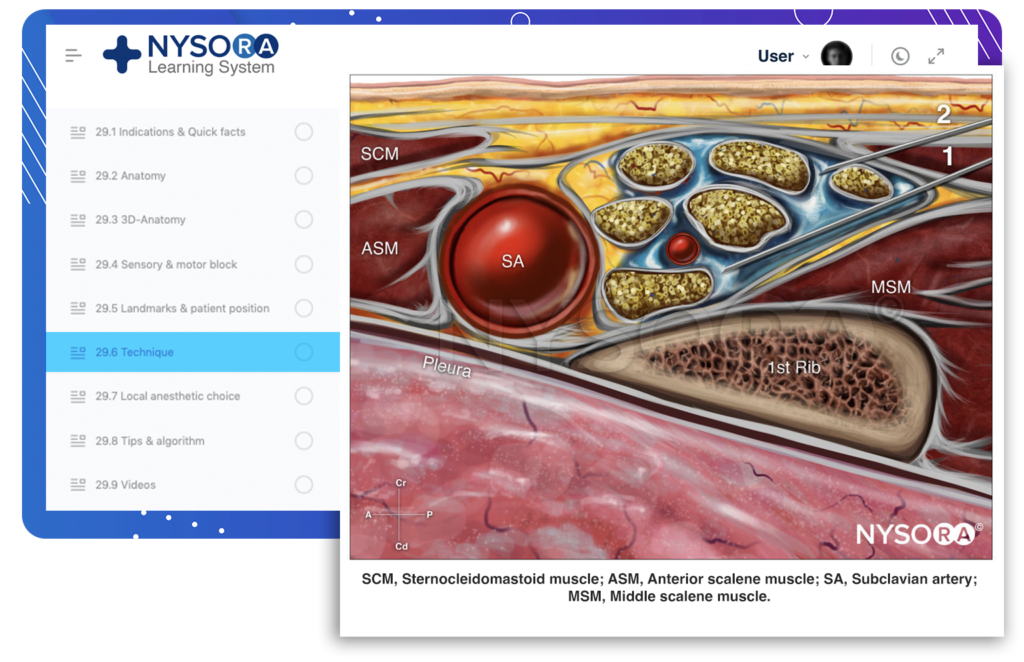
Il plesso è formato dai rami ventrali dal quinto all'ottavo nervo cervicale e dalla maggior parte del ramo ventrale del primo nervo toracico (Figure 1 ). Inoltre, piccoli contributi possono essere forniti dal quarto nervo cervicale e dal secondo nervo toracico. Esistono molteplici interconnessioni complesse tra gli elementi neurali del plesso brachiale mentre si dirigono dal solco interscalenico ai loro punti finali nei nervi terminali. Tuttavia, la maggior parte di ciò che accade a queste radici mentre diventano nervi periferici non è un'informazione clinicamente essenziale per il medico.
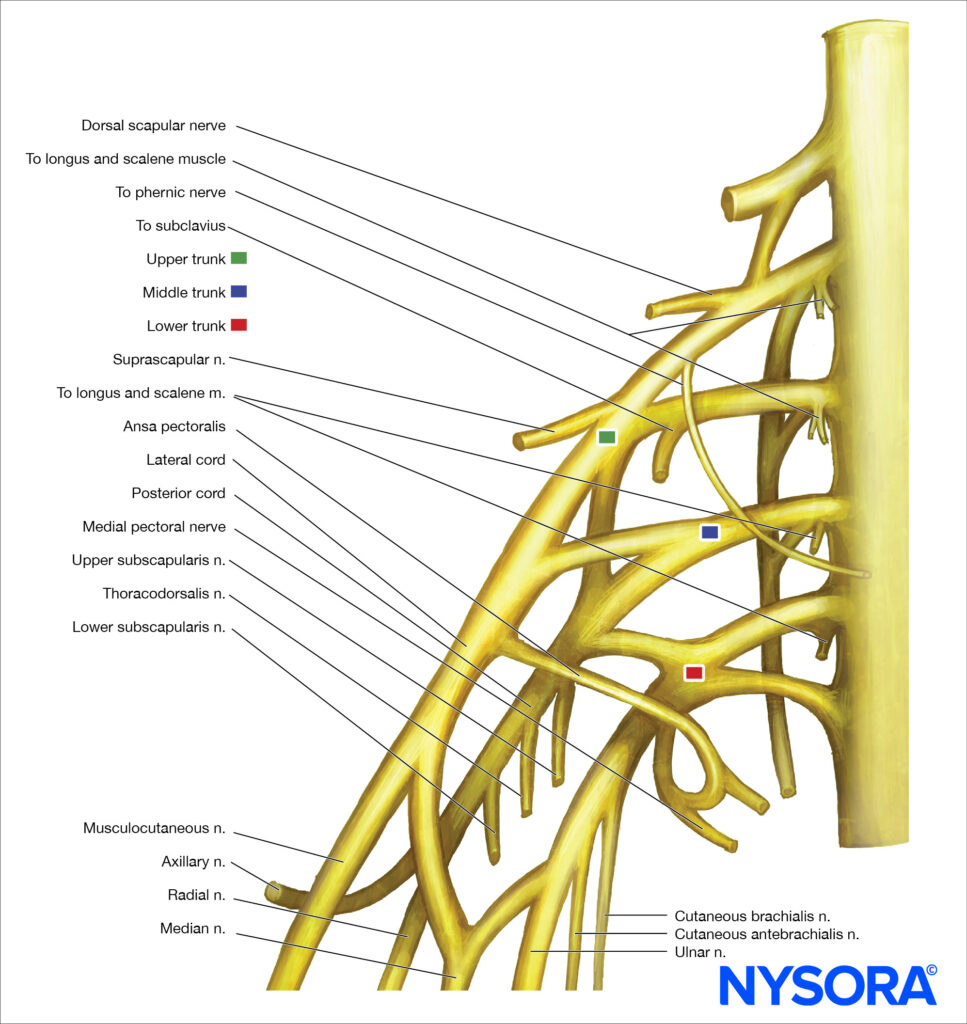
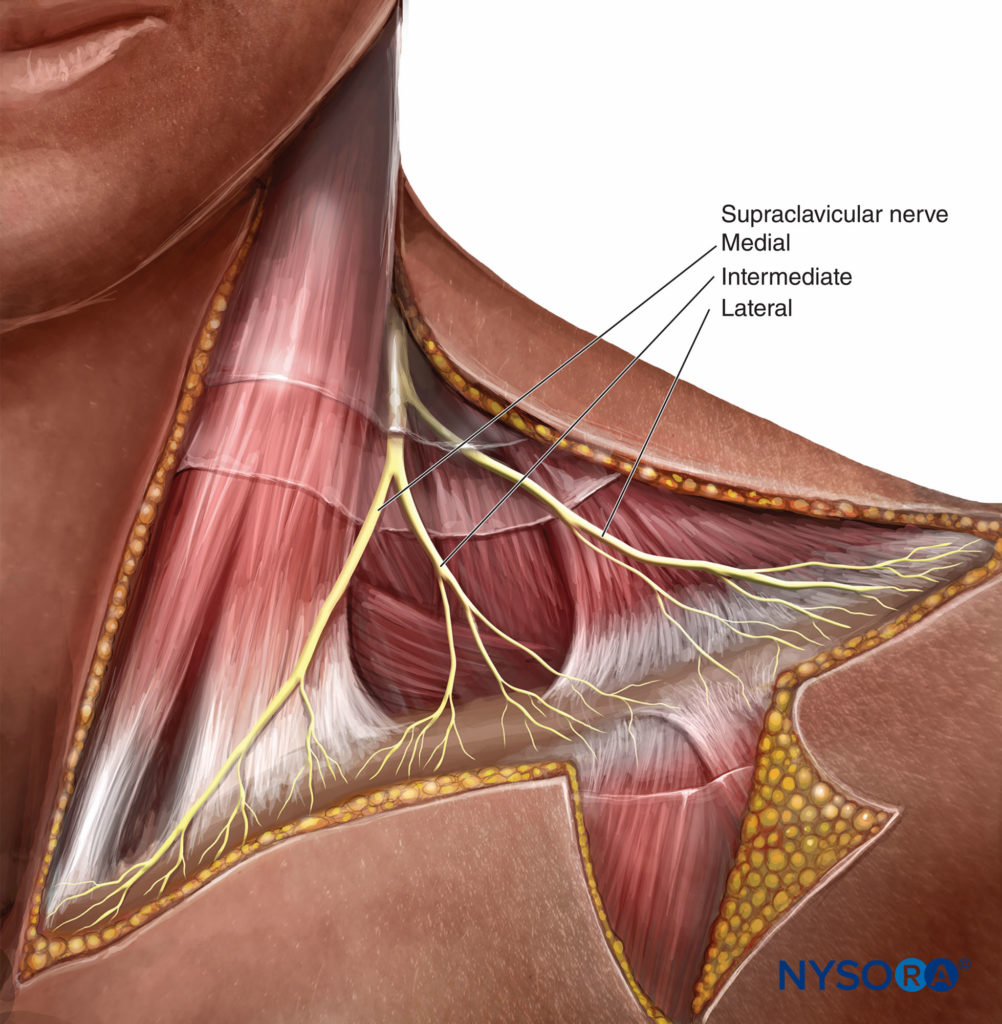
FIGURA 1. Organizzazione del plesso brachiale. Tuttavia, la disposizione spaziale dei tronchi (superiore, medio e inferiore) e l'interpretazione della risposta motoria con la stimolazione nervosa possono essere importanti. (Tabella 2).Il plesso brachiale fornisce tutte le funzioni motorie e la maggior parte delle funzioni sensoriali della spalla eccetto le parti cutanee cefaliche della spalla. Questi sono innervati dai nervi sopraclavicolari originati dalla parte inferiore del plesso cervicale superficiale (C3–4) (Figure 2 ) che forniscono la sensazione alla spalla sopra la clavicola, i primi due spazi intercostali anteriormente, il triangolo cervicale posteriore e la parte superiore del torace in quest'area, nonché alla punta della spalla.
TABELLA 2 Distribuzione del plesso brachiale.
| Nervi) | Segmento(i) spinale(i) | Distribuzione |
|---|---|---|
| Nervo succlavio | Da C4 a C6 | Muscolo succlavio |
| Nervo scapolare dorsale | C4 – C5 | Muscoli romboidi e muscolo elevatore della scapola |
| Nervo toracico lungo | Da C5 a C7 | Muscolo dentato anteriore |
| Nervo soprascapolare | C4, C5, C6 | Muscoli sovraspinato e infraspinato |
| Nervi pettorali (mediale e laterale) | Da C5 a T1 | Muscoli pettorali |
| Nervi sottoscapolari | C5, C6 | Muscoli sottoscapolare e grande rotondo |
| Nervo toracodorsale | Da C6 a C8 | Muscolo di Latissimus dorsi |
| nervo ascellare | C5 e C6 | Muscoli deltoidi e piccoli del rotondo; pelle della spalla |
| Nervo radiale | Da C5 a T1 | Muscoli estensori del braccio e dell'avambraccio (tricipite brachiale, estensore radiale del carpo, estensore del carpo ulnare) e brachioradiale; estensione digitale e muscolo abduttore del pollice; pelle sopra superficie posterolaterale del braccio |
| Nervo muscolocutaneo | Da C5 a C7 | Muscoli flessori del braccio (bicipite brachiale, brachiale, coracobrachiale); pelle sulla superficie laterale dell'avambraccio |
| Nervo mediano | Da C6 a T1 | Muscoli flessori dell'avambraccio (flessore radiale del carpo, palmaris longus); pronatore quadrato e pronatore rotondo; flessori digitali (attraverso il nervo interosseo palmare); pelle sopra anterolaterale superficie della mano |
| Nervo ulnare | C8, T1 | Muscolo flessore ulnare del carpo, muscolo adduttore del pollice e piccoli muscoli digitali, pelle sulla superficie mediale della mano |
Solo tre nervi del plesso brachiale innervano la spalla. Il più prossimale di questi è il nervo cutaneo brachiale laterale superiore, un ramo del nervo ascellare che innerva il lato laterale della spalla e la pelle sovrastante il muscolo deltoide. Il lato mediale superiore del braccio è innervato sia dal nervo cutaneo brachiale mediale che dal nervo cutaneo intercostobrachiale. Nella porzione anteriore del braccio sopra il muscolo bicipite, la pelle è innervata dal nervo cutaneo antebrachiale mediale.
A parte l'apporto di nervi cutanei alla spalla, l'innervazione dell'articolazione merita un'attenzione particolare. In generale, un nervo che attraversa un'articolazione dà rami che innervano quell'articolazione. Pertanto, i nervi che forniscono i legamenti, la capsula e la membrana sinoviale della spalla derivano dai nervi ascellari, soprascapolari, sottoscapolari e muscolocutanei.
I contributi relativi di questi nervi non sono costanti e l'apporto dal nervo muscolocutaneo può essere molto piccolo o completamente assente. Anteriormente, il nervo ascellare e soprascapolare forniscono la maggior parte dell'alimentazione nervosa alla capsula e all'articolazione gleno-omerale (Figure 3 ). In alcuni casi, il nervo muscolocutaneo può innervare la porzione antero-superiore dell'articolazione. Inoltre, la capsula anteriore può essere fornita dai nervi sottoscapolare o dal cordone posteriore del plesso brachiale dopo aver perforato il muscolo sottoscapolare.
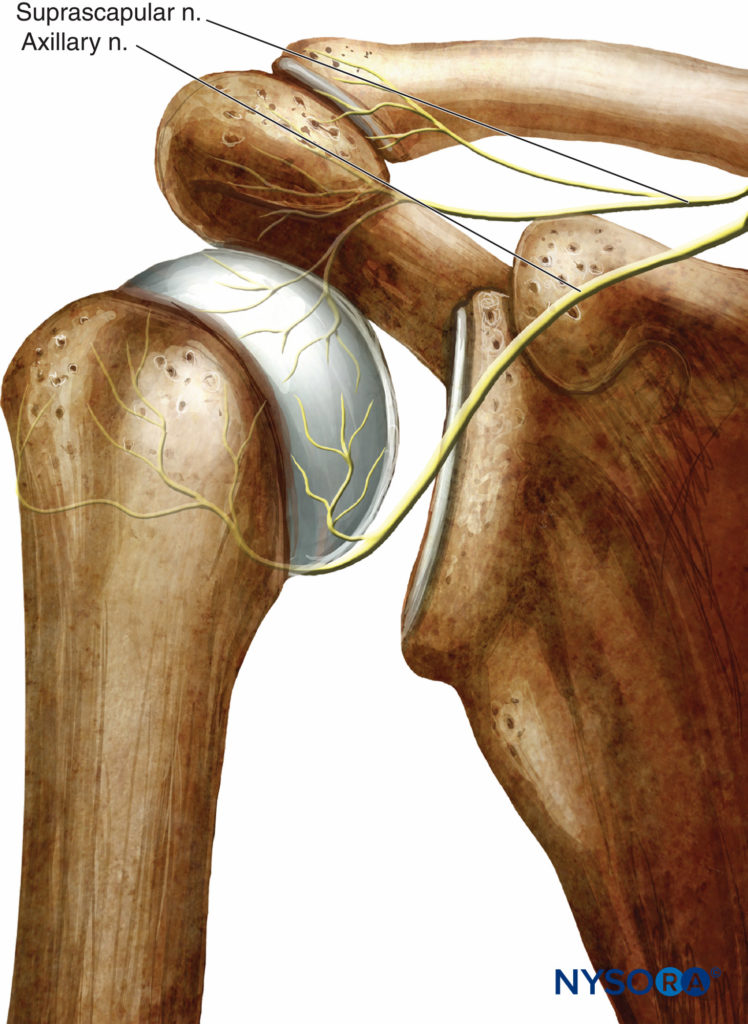
FIGURA 3. L'innervazione della porzione anteriore della spalla. I nervi ascellari e soprascapolari costituiscono la maggior parte dell'apporto nervoso alla capsula e all'articolazione gleno-omerale.
Superiormente, il contributo primario proviene da due rami del nervo soprascapolare, un ramo che fornisce l'articolazione acromioclavicolare e procede anteriormente fino al processo coracoideo e al legamento coracoacromiale e l'altro ramo che raggiunge la faccia posteriore dell'articolazione. Altri nervi che contribuiscono a questa regione dell'articolazione sono il nervo ascellare e il nervo muscolocutaneo. Posteriormente, i nervi principali sono il nervo soprascapolare nella regione superiore e il nervo ascellare nella regione inferiore (Figure 4 ). Inferiormente, la porzione anteriore è fornita principalmente dal nervo ascellare e la porzione posteriore è fornita da una combinazione del nervo ascellare e delle ramificazioni inferiori del nervo soprascapolare.
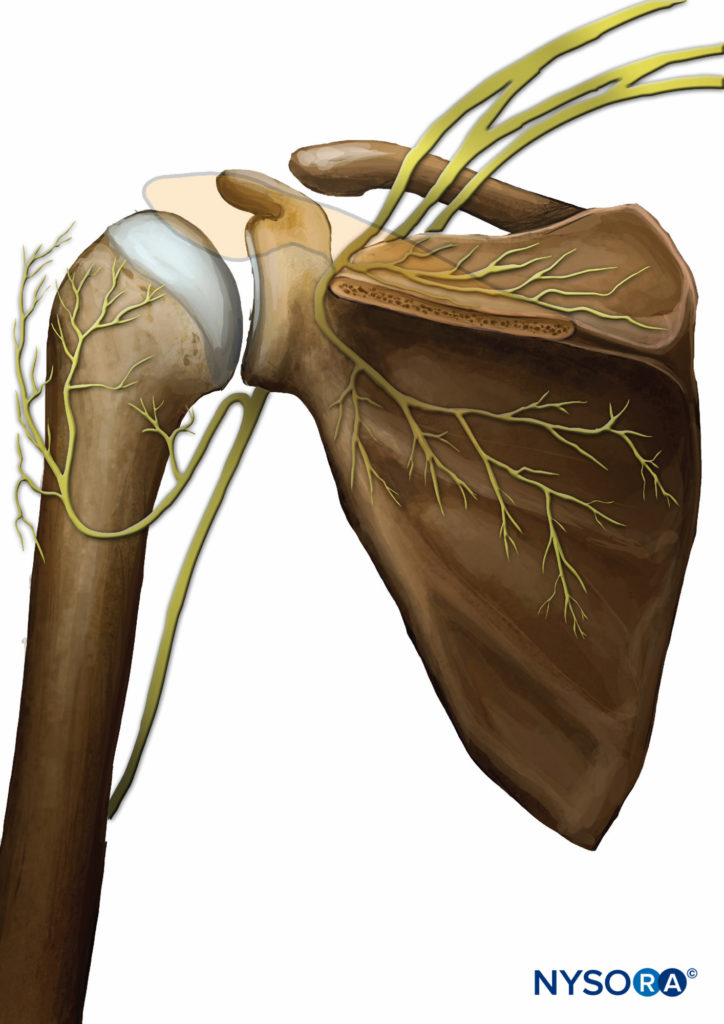
FIGURA 4. L'innervazione posteriore dell'articolazione della spalla. I nervi primari sono il sopracapsulare e l'ascellare.
Consigli NYSORA
- Chirurgia artroscopica della spalla: nervi importanti per l'anestesia: nervi sopraclavicolare, soprascapolare e ascellare (radiale).
- Chirurgia della spalla aperta: la conoscenza dell'approccio chirurgico è importante perché la chirurgia può coinvolgere anche i territori dei nervi cutanei mediani cutanei, intercostobrachiali e mediani antebrachiali.
Luoghi di interesse
I seguenti punti di riferimento dell'anatomia della superficie sono importanti per identificare lo spazio interscaleno:
- Testa sternale del muscolo sternocleidomastoideo
- Testa clavicolare del muscolo sternocleidomastoideo
- Bordo superiore della cartilagine cricoidea
- Clavicola (Figure 5 )
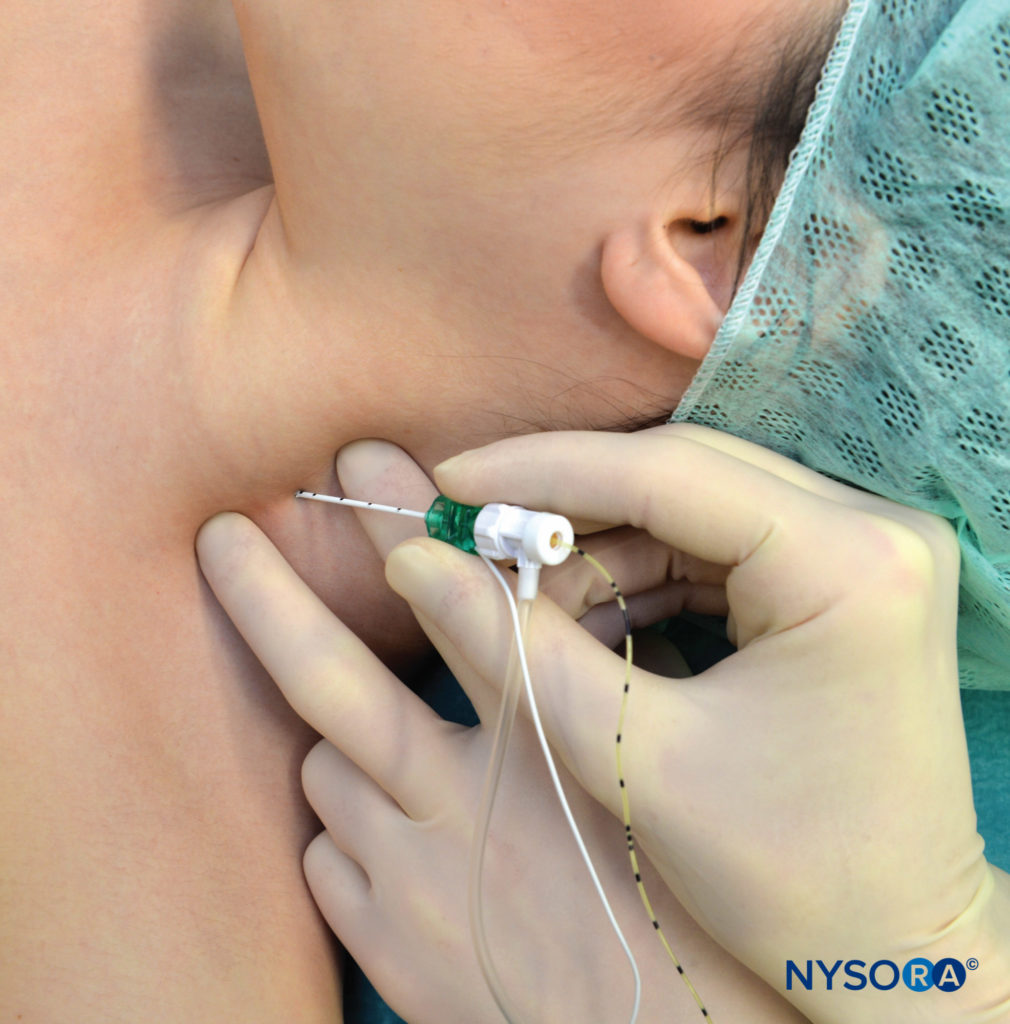
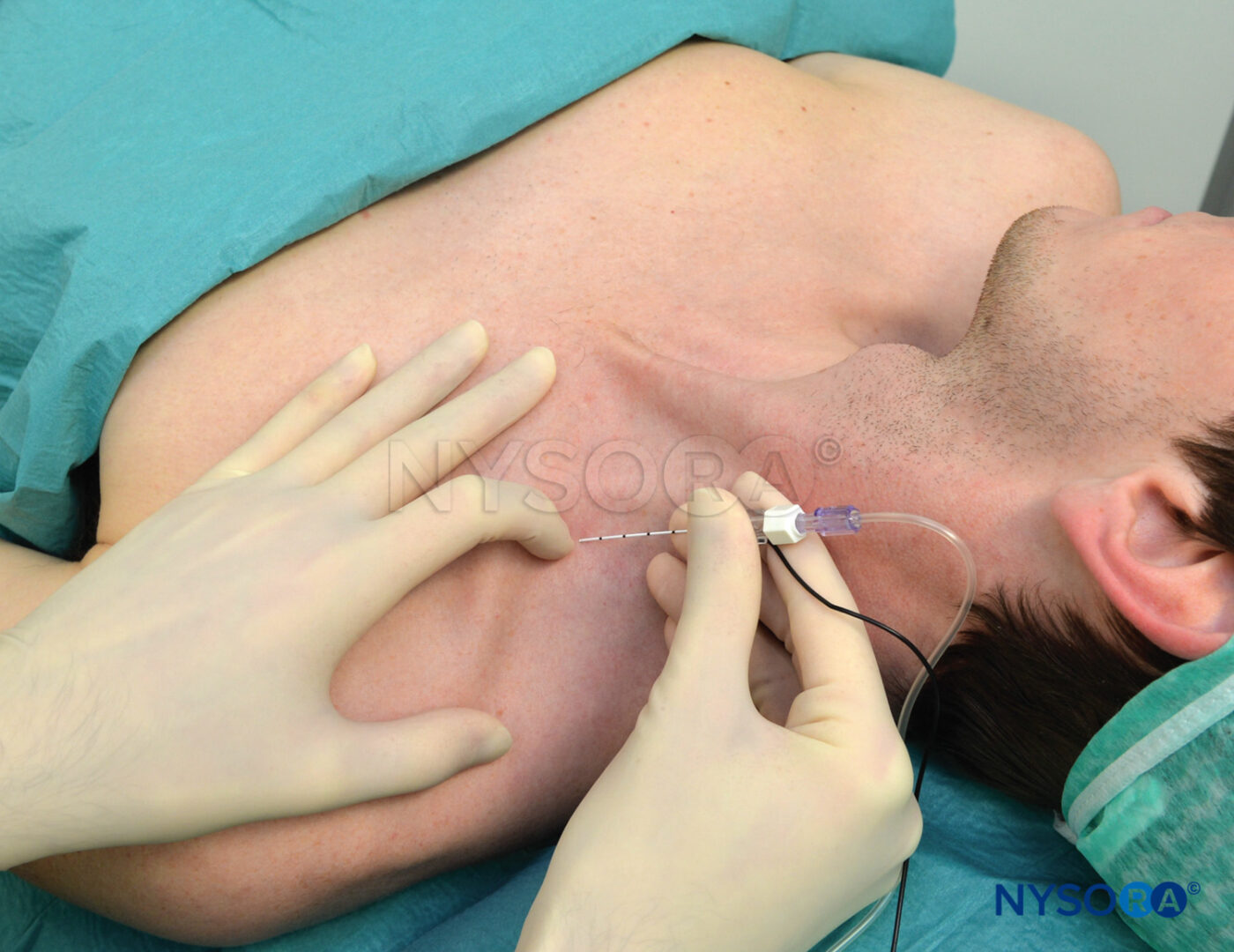
FIGURA 5. Blocco continuo del plesso brachiale interscalenico. L'ago viene inserito tra i muscoli scaleni anteriori e medi nella direzione raffigurata. L'ago non deve essere posizionato a una profondità superiore a 2-3 cm nella maggior parte dei pazienti.
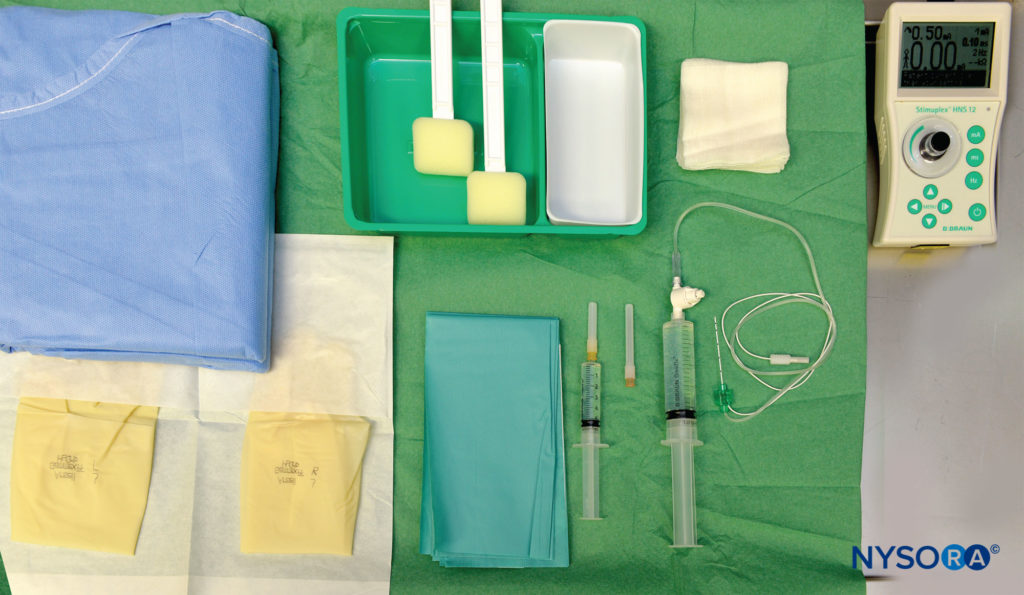
Attrezzatura per tecnica a iniezione singola
L'attrezzatura per anestesia regionale standard per un blocco a colpo singolo è composta dai seguenti elementi (Figure 6 ):
- Pennarello, righello
- Guanti sterili
- Stimolatore del nervo periferico, elettrodo di superficie
- Soluzione disinfettante e confezioni di garza sterile Ago stimolante isolato calibro 2, a smusso corto, da 5 a 22 cm
- Siringhe con anestetico locale
- Monitor della pressione di iniezione
Scopri Attrezzatura per blocchi nervosi periferici.
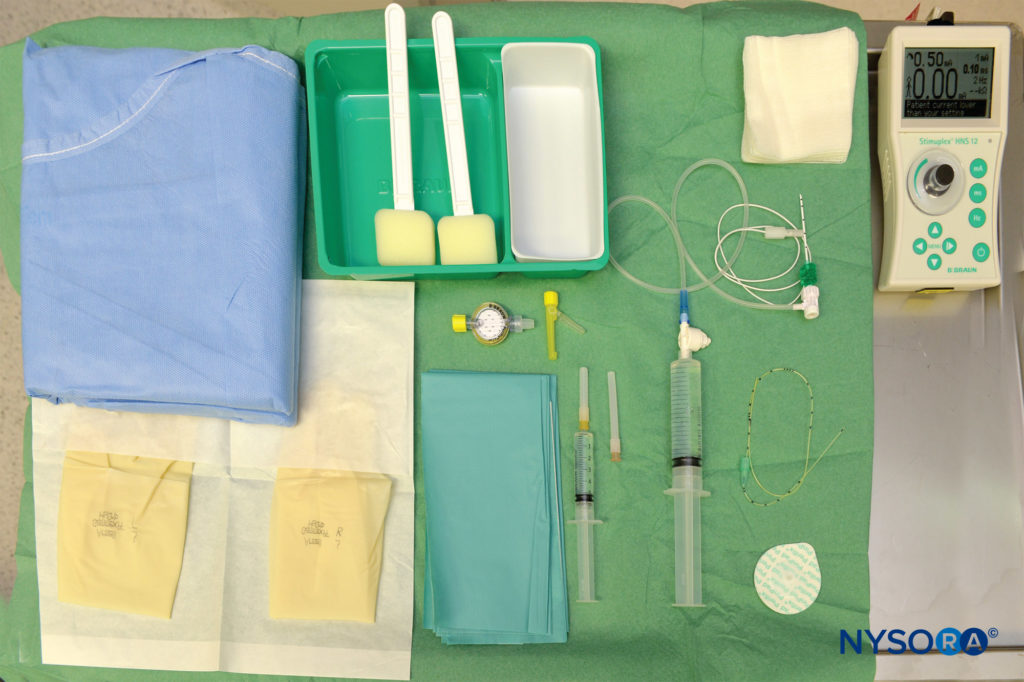
Attrezzatura per la tecnica continua
L'attrezzatura per anestesia regionale standard per un blocco nervoso continuo è composta dai seguenti elementi (Figure 7 ).
- Pennarello, righello
- Stimolatore del nervo periferico, elettrodo di superficie
- Soluzione disinfettante, confezioni di garze sterili
- Teli trasparenti sterili
- Siringhe con anestetico locale per infiltrazione cutanea e iniezione di blocco
- Ago da 25 mm, calibro 25 per l'infiltrazione cutanea nel punto di puntura e per il tunneling
- Un set con ago stimolante per blocco nervoso continuo e catetere
- Materiale adesivo per il fissaggio del catetere
Scopri Attrezzatura per blocchi nervosi periferici continui.
APPROCCI E TECNICHE PER IL BLOCCO DEL PLESSO BRACCIALE A LIVELLO DEL COLLO
Diversi approcci al blocco del plesso brachiale interscalenico sono stati descritti con l'uso di a stimolatore nervoso. In questo capitolo, descriviamo la tecnica classica (Winnie) e le modifiche comuni, incluso l'approccio interscalenico basso. L'approccio posteriore (paravertebrale) e le sue modifiche sono state in gran parte abbandonate per motivi di sicurezza e saranno omesse da questo volume.
Tecnica Classica (Winnie)
L'approccio classico di Winnie viene eseguito a livello della sesta vertebra cervicale. Winnie originariamente usava una tecnica di parestesia; tuttavia, la maggior parte dei professionisti alla fine ha adottato la stimolazione nervosa.
- Il paziente viene posto in posizione semiseduta o supina con la testa girata dal lato da bloccare.
- Al paziente viene chiesto di sollevare leggermente la testa per mettere in risalto la testa clavicolare del muscolo sternocleidomastoideo.
- L'indice e il medio della mano non dominante sono posizionati immediatamente dietro il bordo laterale del muscolo sternocleidomastoideo. Il paziente viene istruito a rilassarsi in modo che le dita palpanti possano essere spostate medialmente dietro questo muscolo e infine sdraiarsi sul ventre del muscolo scaleno anteriore.
- Le dita palpanti vengono quindi fatte rotolare lateralmente attraverso il ventre del muscolo scaleno anteriore fino a quando non cadono nel solco interscaleno (formato dai muscoli scaleni anteriori e posteriori).
- Con entrambe le dita nel solco interscaleno, un ago a smusso corto da 1.5 pollici, calibro 22 viene inserito tra le dita a livello di C6 in una direzione perpendicolare alla pelle su ogni piano.
- Dopo aver ottenuto una risposta motoria, viene eseguita l'aspirazione per escludere il posizionamento intravascolare o intratecale. Mentre il paziente viene attentamente monitorato per segni di tossicità da anestetico locale o iniezione subaracnoidea involontaria, vengono iniettati lentamente 15-20 ml di anestetico locale.
Consigli NYSORA
- Nella descrizione originale di Winnie, l'ago viene fatto avanzare lentamente fino a quando non viene suscitata una parestesia o fino a quando non si incontra il processo trasversale.
- La parestesia al di sotto del livello della spalla è ricercata perché una parestesia alla spalla potrebbe derivare dalla stimolazione del nervo soprascapolare all'interno o all'esterno dello spazio interscaleno.
- Se l'osso viene contattato senza produrre una parestesia, questo è probabilmente il processo trasversale e l'ago dovrebbe essere delicatamente "spostato" anteriormente millimetro per millimetro fino a quando non viene evocata una parestesia o una risposta motoria.
Le complicazioni riportate con questa tecnica sono l'anestesia spinale totale, anestesia epidurale, iniezione del midollo spinale cervicale con conseguente paraplegia, nonché iniezioni nell'arteria vertebrale. È più probabile che queste complicazioni si verifichino con la tecnica classica rispetto alle sue modifiche perché l'ago è diretto perpendicolarmente verso il midollo spinale. Sebbene sia una complicanza rara, può verificarsi anche il pneumotorace. Questa tecnica non è adatta per il posizionamento di un catetere interscalenico a causa dell'approccio perpendicolare ai tronchi.
Blocco del plesso brachiale interscalenico basso
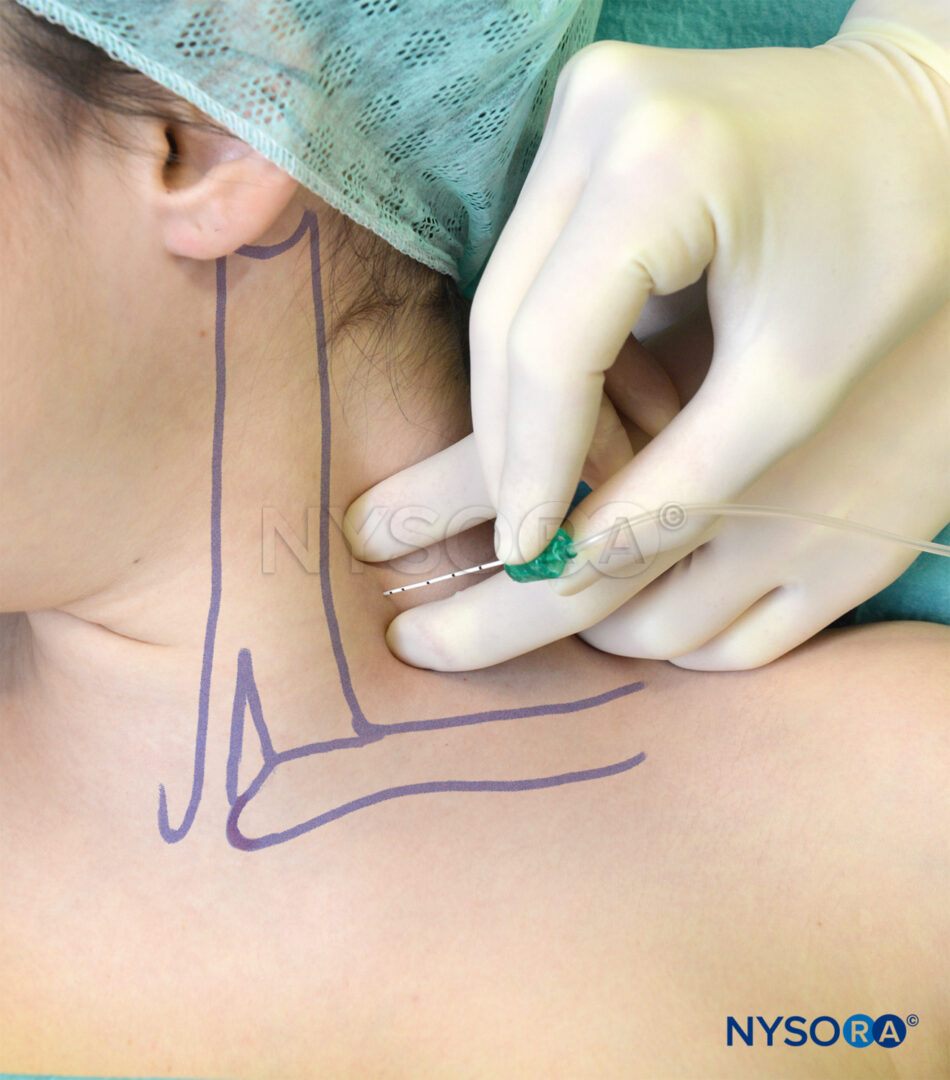
La tecnica a basso interscaleno del blocco del plesso brachiale differisce per tre aspetti importanti dall'approccio classico e dalle sue modificazioni (Figure 5 ).
- L'inserimento dell'ago è significativamente inferiore rispetto all'approccio classico, il che dovrebbe ridurre il rischio che l'ago entri nel cordone cervicale o nell'arteria vertebrale.
- Il plesso brachiale è molto superficiale in questa posizione; la distanza tra la pelle e il plesso brachiale è spesso inferiore a 1 cm e raramente più profonda di 2 cm.
- Il blocco può essere considerato un incrocio tra un classico blocco interscalenico (il plesso si avvicina nel solco interscalenico distale) e un blocco sopraclavicolare (l'inserimento dell'ago è leggermente al di sopra della clavicola).
Contrariamente agli altri approcci, l'approccio interscalenico basso fornisce un'anestesia affidabile per gli interventi chirurgici alla spalla, al gomito e all'avambraccio allo stesso modo.
Luoghi di interesse
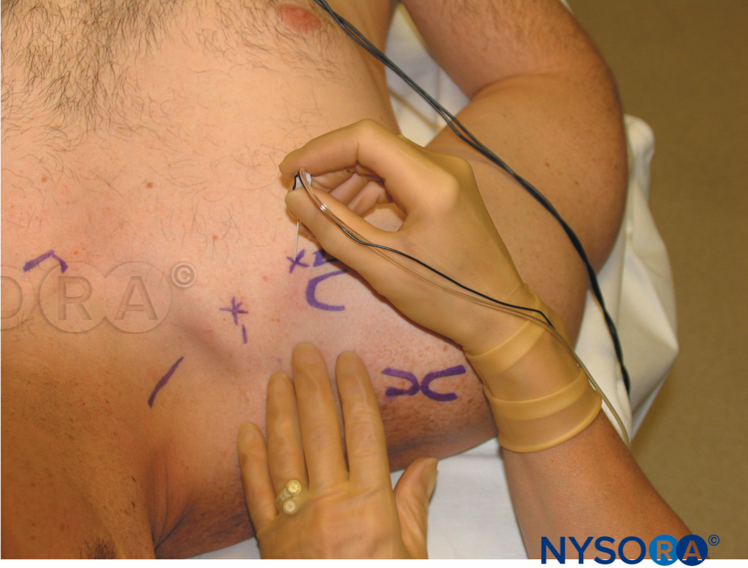
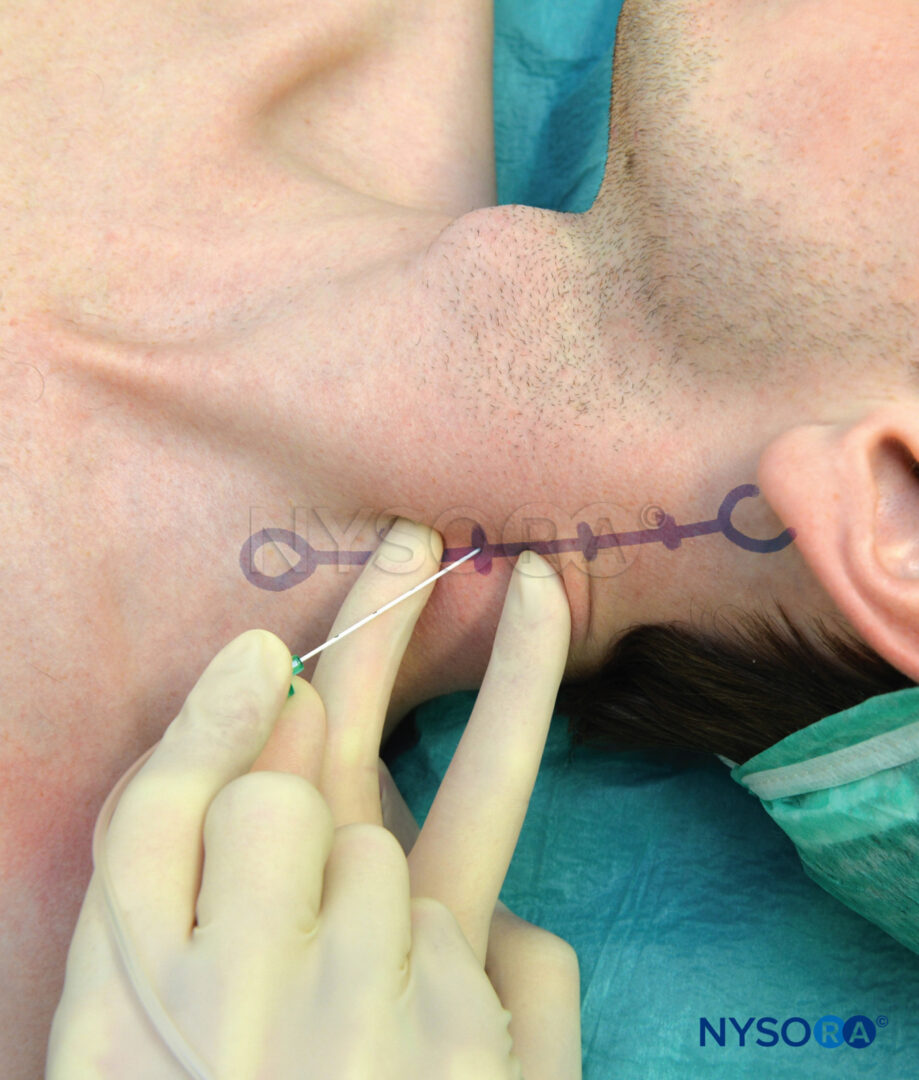
I punti di riferimento per l'approccio a basso interscaleno sono i seguenti (Figure 8 ):
- Clavicola
- Bordo posteriore della testa clavicolare del muscolo sternocleidomastoideo
- Vena giugulare esterna
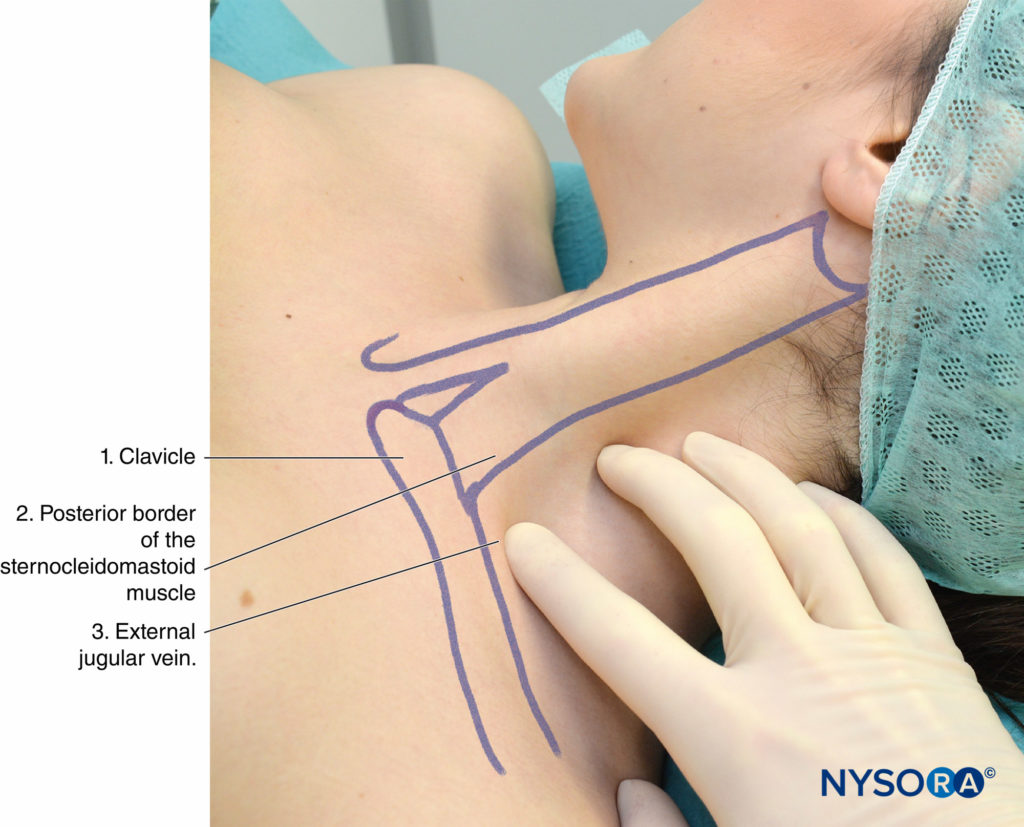
FIGURA 8. Punti di riferimento per l'approccio interscalenico basso al blocco del plesso brachiale: (1) Clavicola. (2) Bordo posteriore del muscolo sternocleidomastoideo. (3) Vena giugulare esterna. Le dita palpanti sono posizionate nella "scanalatura" scalena tra i muscoli scaleni anteriori e medi.
I punti di riferimento per l'approccio interscalenico basso sono accentuati dalle seguenti manovre, che dovrebbero essere eseguite di routine:
- Chiedere al paziente di guardare leggermente lontano dal lato da bloccare. Questo tende il muscolo sternocleidomastoideo.
- Chiedere al paziente di raggiungere il ginocchio omolaterale sul lato da bloccare o tirare il polso del paziente verso il ginocchio. Questo appiattisce la pelle del collo e aiuta a identificare sia i muscoli scaleni che la vena giugulare esterna.
- Chiedere al paziente di sollevare la testa dal tavolo mentre è rivolto dall'altra parte. Questo tende il muscolo sternocleidomastoideo e aiuta a identificare il bordo posteriore della testa clavicolare.
Tecnica
Le dita della mano palpante devono essere premute delicatamente tra i muscoli scaleni anteriore e medio per ridurre la distanza tra la pelle e il plesso brachiale (Figure 9 ).
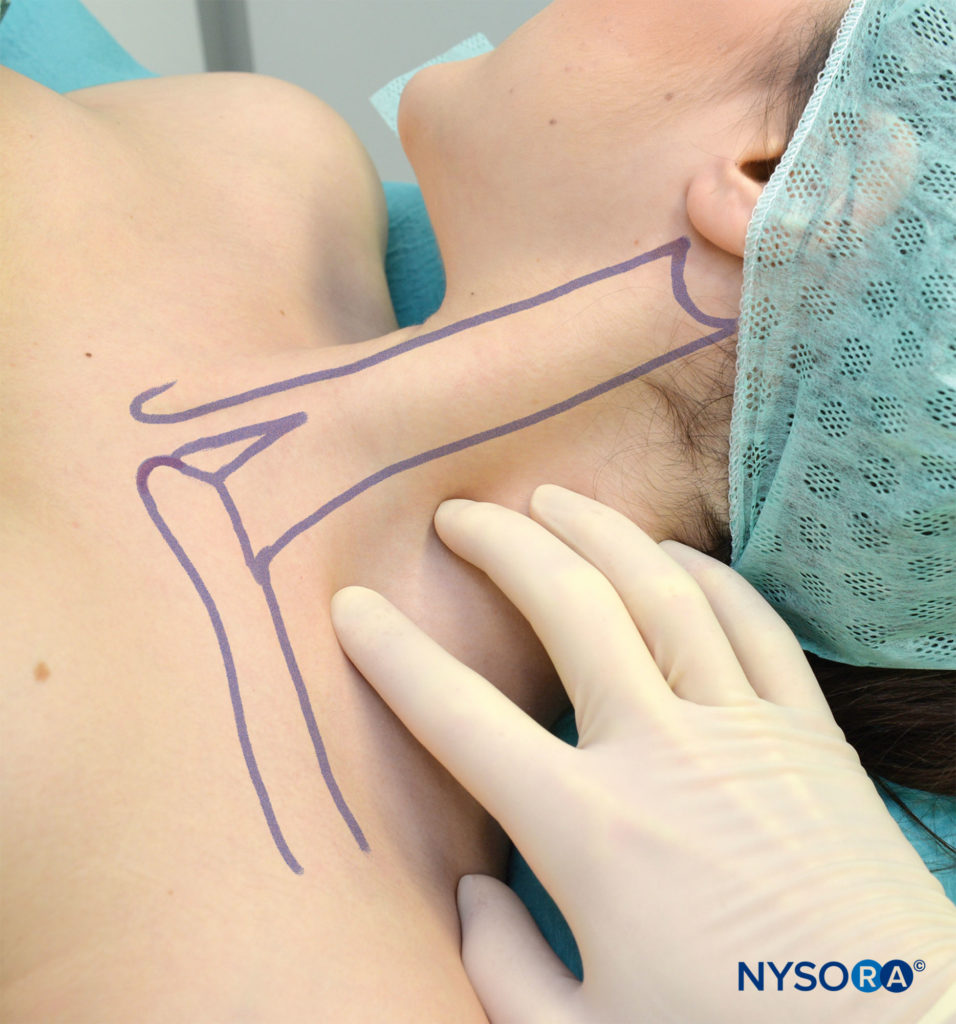
FIGURA 9. Le dita della mano palpante sono posizionate davanti alla vena giugulare esterna e nel solco interscaleno costituito dai muscoli scaleni anteriori e medi. Il solco interscalenico è il più ampio e facile da palpare in questa posizione.
La mano palpante non deve essere spostata durante l'intera procedura per consentire un preciso reindirizzamento dell'ago. Un ago collegato ad a stimolatore nervoso è inserito tra le dita palpanti e avanzato ad angolo quasi perpendicolare alla pelle e in leggera direzione caudale (Figure 10 ). Lo stimolatore nervoso deve essere inizialmente impostato per erogare 1 mA (2 Hz, 100 μsec). L'ago viene fatto avanzare lentamente. Una volta che viene suscitata una qualsiasi risposta motoria del plesso brachiale, vengono iniettati lentamente 15-20 ml di anestetico locale, con aspirazione intermittente.
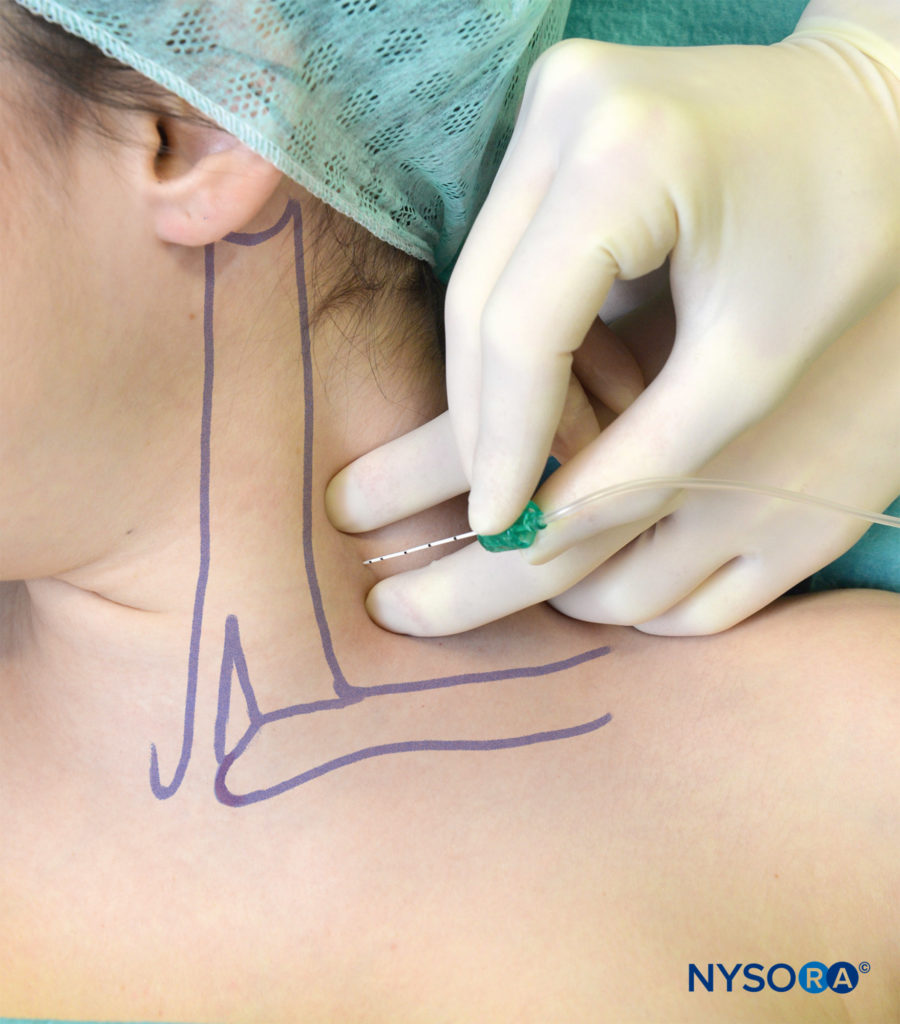
FIGURA 10. Blocco interscalenico basso. L'angolo corretto della direzione dell'ago è mediale con una leggera angolazione caudale.
Sono mostrate alcune risposte comuni alla stimolazione nervosa e il corso d'azione per ottenere la risposta adeguata Tabella 3. Le seguenti risposte motorie possono essere tutte accettate come localizzazione riuscita del plesso brachiale con un tasso di successo simile:
- Muscolo pettorale
- Muscolo deltoide
- Muscoli tricipiti
- Qualsiasi contrazione della mano o dell'avambraccio
- Muscolo bicipite
3. Guida alla risoluzione dei problemi del blocco interscaleno.
| Risposta ottenuta | Interpretazione | Problema | Action |
|---|---|---|---|
| Contrazione locale dei muscoli del collo | Stimolazione diretta dei muscoli scaleni anteriori o sternocleidomastoideo | Il passaggio dell'ago è sul piano sbagliato; di solito anteriore e mediale al plesso | Ritirare l'ago sulla pelle e reinserirlo di 15 gradi posteriormente |
| L'ago entra in contatto con l'osso a 1–2 cm di profondità; non si vedono contrazioni | L'ago viene fermato dal processo trasversale | L'ago è inserito troppo posteriormente; l'ago entra in contatto con i tubercoli anteriori del processo trasversale | Ritirare l'ago sulla pelle e reinserirlo di 15 gradi in avanti |
| Contrazioni del diaframma | Il risultato della stimolazione del nervo frenico | L'ago è inserito troppo anteriormente e medialmente | Estrarre l'ago e reinserirlo di 15 gradi posteriormente e lateralmente |
| Si è notato sangue arterioso nel tubo | Puntura dell'arteria carotide (molto probabile) | L'inserimento e l'angolazione dell'ago sono troppo anteriori | Ritirare l'ago e applicare pressione per 5 min; reinserire 1–2 cm dietro |
| Contrazione del muscolo pettorale | Stimolazione del plesso brachiale (C4–C5) | Accettare e iniettare anestetico locale | |
| Contrazione della scapola | Contrazione del muscolo dentato anteriore; stimolazione del nervo toracodorsale | La posizione dell'ago è posteriore/in profondità rispetto al plesso brachiale | Ritirare l'ago sulla pelle e reinserire l'ago anteriormente |
| Il muscolo trapezio si contrae | Stimolazione del nervo accessorio | Ago posteriormente al plesso brachiale | Estrarre l'ago e inserirlo più anteriormente |
| Contrazione di pettorali, deltoide, tricipiti, bicipiti, avambraccio e muscoli della mano | Stimolazione del plesso brachiale | Nona | Accettare e iniettare anestetico locale |
Blocco continuo del plesso brachiale interscaleno
Il blocco continuo del plesso brachiale interscalenico è una tecnica avanzata. Paradossalmente, sebbene il blocco interscalenico a colpo singolo sia una delle tecniche intermedie più facili da eseguire e padroneggiare, il posizionamento del catetere nel solco interscalenico è molto più impegnativo. Ciò è in parte dovuto alla posizione poco profonda del plesso brachiale e alle difficoltà di stabilizzare l'ago durante l'avanzamento del catetere. Questa tecnica fornisce un'eccellente analgesia nei pazienti dopo un intervento chirurgico alla spalla, al braccio e al gomito.
Tecnica
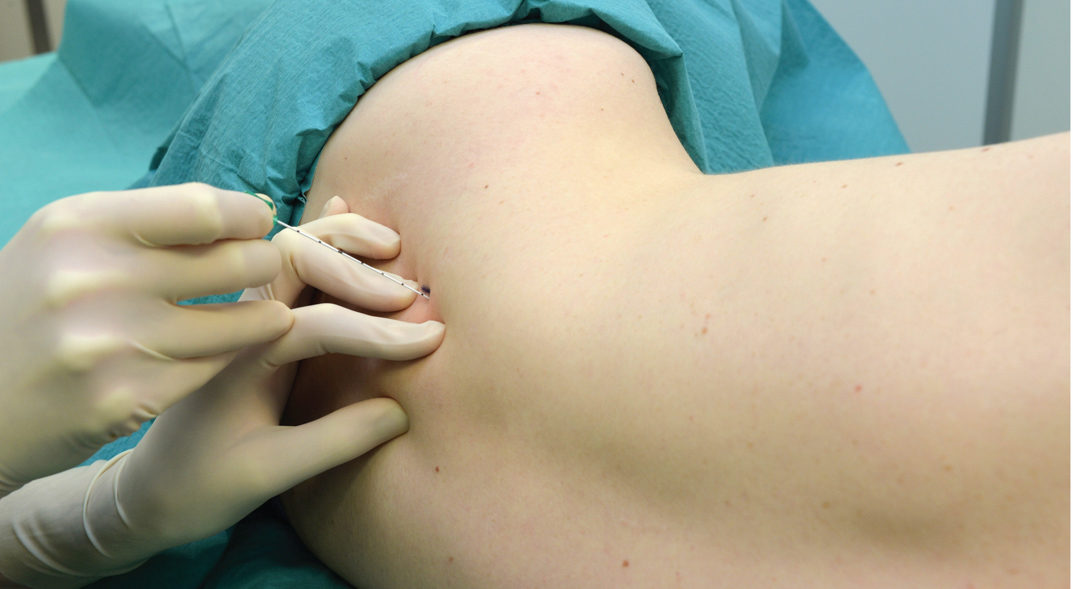
Il paziente è posizionato nella stessa posizione della tecnica a iniezione singola. Dopo l'anestesia locale, un ago lungo 5 cm attaccato a a stimolatore nervoso (1.0 mA) viene inserito con un angolo leggermente caudale e fatto avanzare fino a quando la contrazione del plesso brachiale non viene provocata a 0.2–0.5 mA (Figure 11 ). Prestando meticolosa attenzione alla posizione dell'ago, il catetere viene inserito a circa 3 cm oltre la punta dell'ago e fissato alla pelle.
Il catetere deve essere attentamente controllato per il posizionamento intravascolare prima di somministrare grandi volumi o un'infusione di anestetici locali. Prima di iniziare l'infusione di anestetico locale, si controlla la pervietà del catetere e si esclude il posizionamento intravascolare somministrando un piccolo volume (2-3 ml di lidocaina all'1% con epinefrina 1:300,000). La gestione dell'infusione continua di anestetico locale è discussa nella sezione sulla gestione intraoperatoria di seguito.
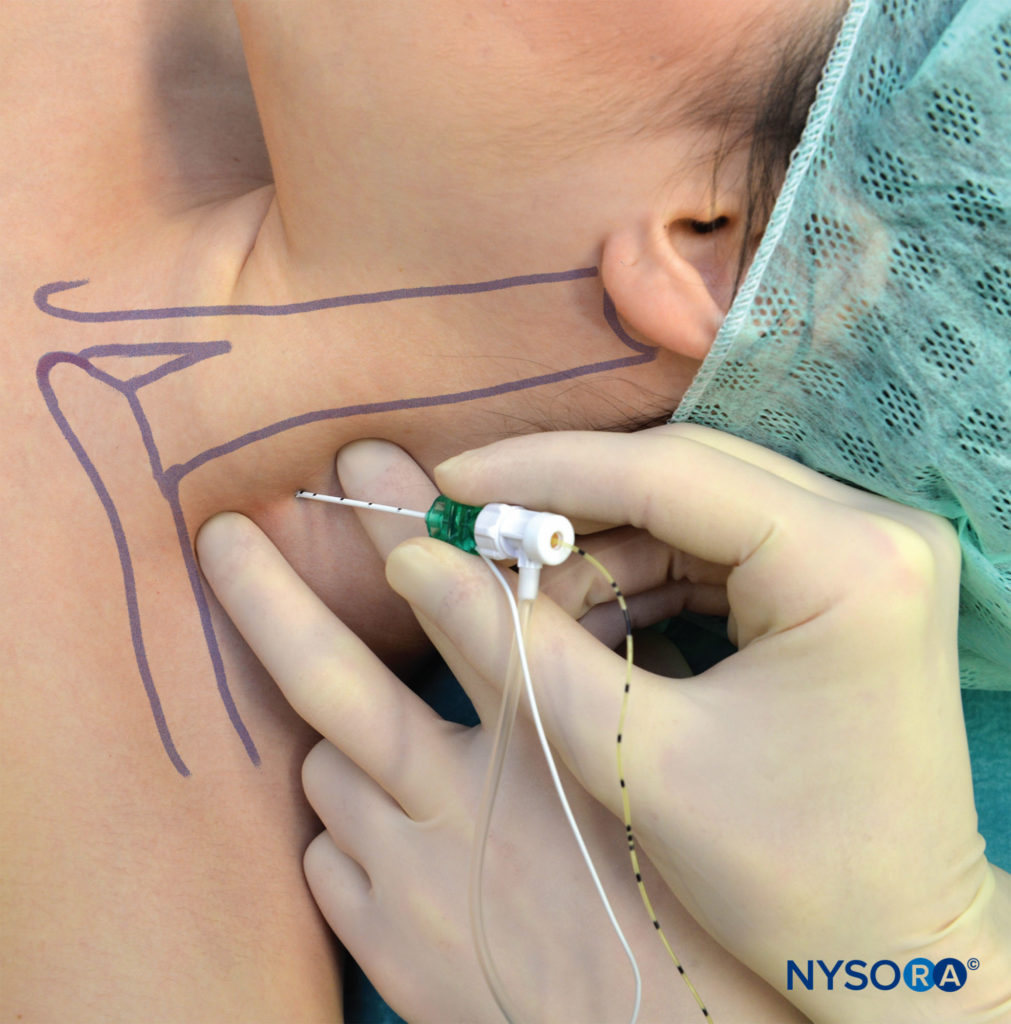
FIGURA 11. Blocco interscalenico continuo. Notare il basso angolo di inserimento dell'ago, necessario per facilitare l'inserimento del catetere.
Perla clinica
Le seguenti manovre aiutano a localizzare il solco interscalenico:
- Chiedere al paziente di girare la testa lontano dal lato da bloccare e quindi di sollevare la testa dal lettino. Questa manovra tende il muscolo sternocleidomastoideo e aiuta a identificare il bordo laterale della testa clavicolare del muscolo sternocleidomastoideo.
- In alcuni pazienti, la testa clavicolare dello sternocleidomastoideo
e i muscoli scaleni anteriori sono raggruppati insieme. Il praticante può chiedere di annusare mentre il praticante posiziona saldamente le dita sui muscoli. I muscoli scaleni anteriore e medio si contraggono durante questa manovra, facilitando la palpazione e il riconoscimento dello spazio scaleno
GESTIONE INTRAOPERATORIA DI UN BLOCCO INTERSCALENE DURANTE LA CHIRURGIA DELLA SPALLA
La sedazione è quasi sempre utile per migliorare il comfort e la soddisfazione del paziente. Ciò è in linea con la preferenza della maggior parte dei chirurghi che i loro pazienti dormano durante l'intervento chirurgico, così come la preferenza della maggior parte dei pazienti.
I farmaci più comunemente usati per raggiungere questo obiettivo sono il propofol, il midazolam e un oppioide per via endovenosa. Applicare di routine una maschera facciale con ossigeno (4–6 l/min). I pazienti devono essere tenuti al caldo usando aria forzata o coperte calde.
L'inizio dei brividi può trasformare un anestetico regionale di successo in una sfida intraoperatoria significativa. L'uso intraoperatorio di apparecchiature pneumatiche vicino all'orecchio del paziente può causare livelli di rumore superiori a 100 dB. È necessaria una quantità significativa di sedazione per mascherare questo rumore. L'uso di tappi per le orecchie, cuffie con o senza musica o coperte per proteggere le orecchie del paziente può fare una differenza sostanziale nel loro comfort e ridurre la quantità di farmaci sedativi necessari. L'iperidratazione dovrebbe essere evitata perché ai pazienti in genere non viene somministrato un catetere urinario e la sensazione di vescica piena può causare un notevole disagio al paziente. È una buona idea chiedere ai pazienti di svuotare la vescica prima di somministrare qualsiasi farmaco.
Scelta dell'anestetico locale
Per le tecniche a iniezione singola, è possibile utilizzare una varietà di anestetici locali (Tabella 4), a seconda della durata e della densità del blocco desiderate. Il volume tipico di anestetico locale utilizzato per i blocchi interscalenici è di 15-20 ml di ropivacaina 0.5% o 0.75%. La clonidina, ma non gli oppioidi, può prolungare la durata dell'anestesia e dell'analgesia con anestetici locali ad azione intermedia. L'aggiunta di epinefrina prolunga anche la durata d'azione della maggior parte degli anestetici locali.
Infusione continua di anestetici locali attraverso un catetere interscalenico rispetto alla tradizionale analgesia controllata dal paziente (PCA) con oppioidi fornisce un controllo significativamente migliore del dolore, con una minore incidenza di effetti collaterali e una maggiore soddisfazione del paziente. I cateteri vengono generalmente lasciati in posizione per 2-3 giorni. Un regime tipico per l'infusione continua sarebbe l'uso di ropivacaina allo 0.2% a una velocità di 5 ml/h con un bolo controllato dal paziente di 5 ml ogni 60 minuti.
TABELLA 4. Miscele di anestetico locale utilizzate per le tecniche di singola iniezione.
| Esordio (min) | Anestesia (h) | Analgesia (ore) | |
|---|---|---|---|
| 3% 2-cloroprocaina (+ HCO3 + epinefina) | 5-10 | 1.5 | 2 |
| 1.5% di mepivacaina (+HCO3) | 10-20 | 2-3 | 2-4 |
| 1.5% di mepivacaina (+ HCO3 + epinefrina) | 5-15 | 2.5-4 | 3-6 |
| 2% Lidocaina (+ HCO3) | 10-20 | 2.5-3 | 2-5 |
| 2% lidocaina (+ HCO3 + epinefrina) | 5-15 | 3-6 | 5-8 |
| 0.5% di ropivacaina | 15-20 | 6-8 | 8-12 |
| 0.75% di ropivacaina | 5-15 | 8-10 | 12-18 |
| 0.5% di bupivacaina (+ epinefrina) | 20-30 | 8-10 | 16-18 |
EFFETTI COLLATERALI E COMPLICANZE E COME EVITARLI
Le complicazioni associate alle diverse tecniche di blocco interscalenico sono riassunte in (Tabella 5).
TABELLA 5. Complicazioni del blocco interscalenico per approccio.
| Winnie | più tardi | Laterale modificato | |
|---|---|---|---|
| Iniezione spinale | ++ | ++ | - |
| Iniezione epidurale | ++ | ++ | - |
| Iniezione dell'arteria vertebrale | + | (+) | - |
| Iniezione intravenosa | + | + | + |
| Pneumotorace | + | + | + |
| Disagio | (+) | ++ | (+) |
| Condizioni per il posizionamento del catetere | - | + | ++ |
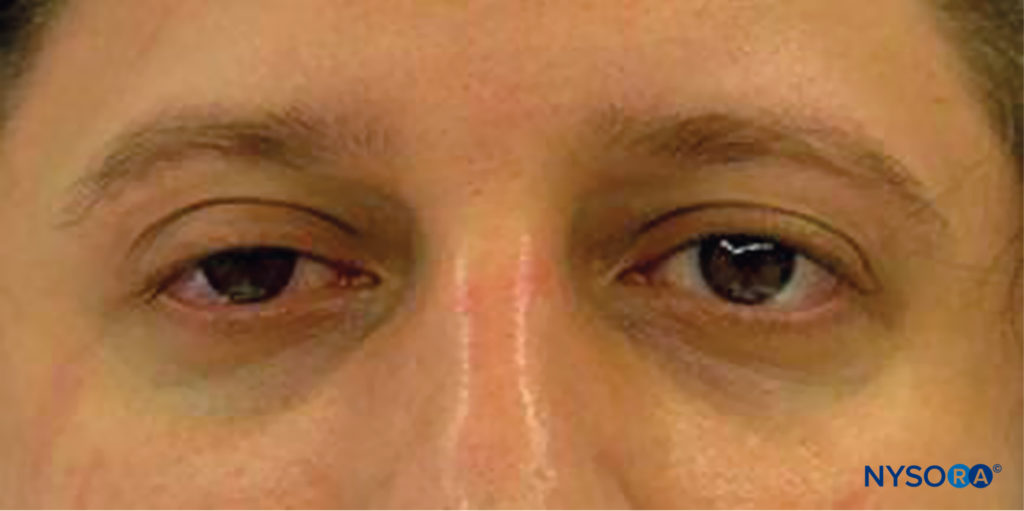
FIGURA 12. La sindrome di Horner è comune dopo il blocco interscalenico e consiste in ptosi, miosi ed enoftalmia.
Gli effetti collaterali più comuni riscontrati dopo il blocco interscalenico sono la raucedine (10%-20%) dovuta al blocco del nervo laringeo ricorrente, che si verifica più frequentemente sul lato destro. La sindrome di Horner è caratterizzata da ptosi, miosi ed enoftalmia dovute alla diffusione della soluzione di anestetico locale sulla catena del ganglio cervicale simpatico (compreso il ganglio dello stellatum) (Figure 12 ). La ragione di questa complicanza è la diffusione dell'anestetico locale attorno al muscolo scaleno anteriore dietro l'arteria carotide e la vena giugulare interna verso il muscolo lungo del collo (Figure 13 ). Ciò provoca il blocco del ganglio cervicale (sindrome di Horner) e del nervo frenico, che si trovano in quest'area.
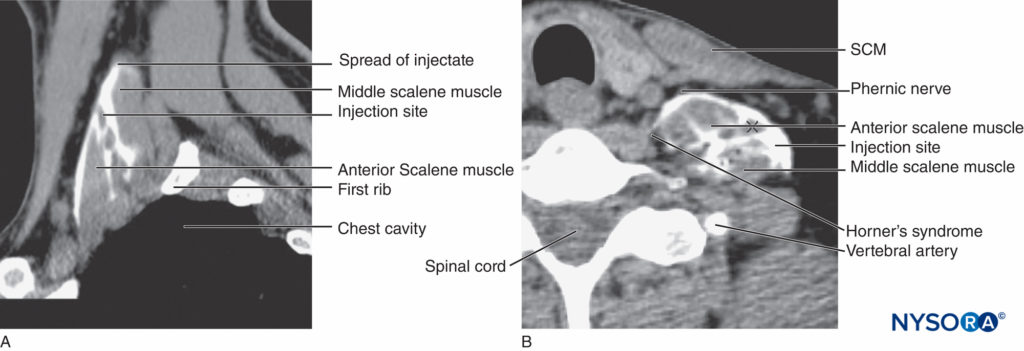
FIGURA 13. Diffusione della soluzione dopo l'iniezione nello spazio interscalano. Il contrasto si vede nello spazio scaleno attorno al plesso brachiale e si disperde sotto la fascia cervicale sui muscoli scaleni anteriori e medi. Questa diffusione aiuta a spiegare l'occorrenza comune del blocco frenico e della sindrome di Horner dopo ISBPB.
Inoltre, il nervo laringeo superiore (Figure 14 ) possono essere interessati. Si verifica nel 40%–60% dei pazienti e si risolve con la risoluzione del blocco; la rassicurazione del paziente è tutto ciò che è necessario per la gestione. La paresi emidiaframmatica omolaterale è un reperto comune e può essere presente in quasi il 100% dei pazienti (Figure 15 ). Tuttavia, questo rappresenta raramente un problema clinico e la maggior parte dei pazienti non ne è a conoscenza. Il riflesso paradossale di Bezold-Jarisch (presenza di bradicardia e ipotensione; incidenza 15%–30%) può verificarsi quando il paziente viene messo in posizione seduta per un intervento chirurgico alla spalla e può essere prevenuto evitando l'ipovolemia. È facilmente trattabile con la somministrazione di atropina ed efedrina.
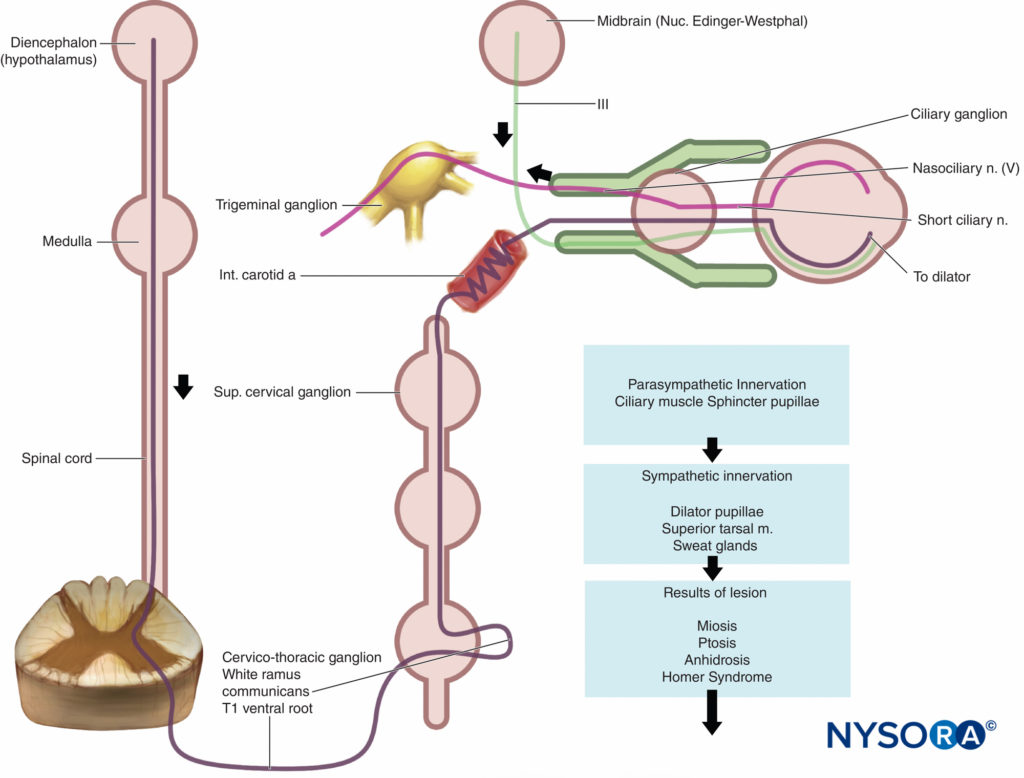
FIGURA 14. La sindrome di Horner deriva dall'interruzione del percorso simpatico ovunque dall'ipotalamo (diencefalo) all'occhio.
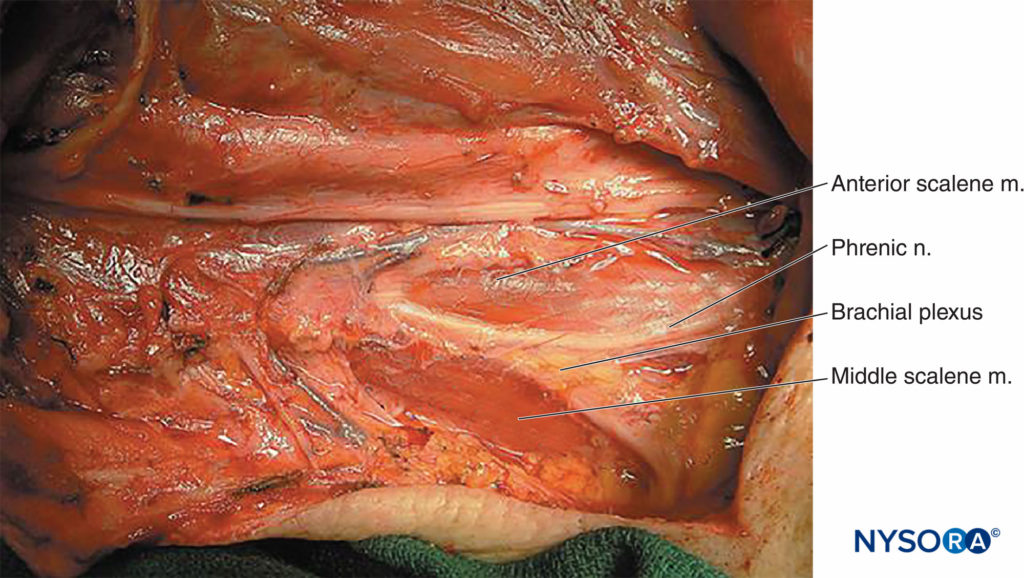
FIGURA 15. La dissezione del collo rivela la relazione tra il nervo frenico, che lascia il plesso brachiale anteriormente, e il resto del plesso brachiale, che rimane inserito tra i muscoli scaleni anteriori e medi.
Complicanze precoci (subito dopo la somministrazione del blocco), come ad es epidurale, spinale, o l'iniezione intravascolare sono principalmente correlate all'approccio scelto (vedi Tabella 5). Complicazioni tardive includono neuropatia, lesione del plesso meccanico e infezione.
Le lesioni nervose sono una complicanza ben nota dell'anestesia, sebbene le lesioni nervose direttamente attribuibili al blocco interscalenico siano estremamente rare.
Fattori correlati alla posizione del paziente, come l'uso di tutori per le spalle e la posizione della testa, la posizione errata delle braccia e l'estensione prolungata del collo possono aumentare il rischio di lesioni. Sono disponibili pochi dati sul tasso di complicanze legate all'uso dei cateteri interscalenici continui. Tabella 6 elenca le complicazioni segnalate dei blocchi interscalenici e suggerimenti su come evitarli.
TABELLA 6. Complicazioni e come evitarle.
| Infezione | • Viene utilizzata una rigorosa tecnica asettica |
| Ematoma | • Evitare l'inserimento di più aghi, in particolare nei pazienti anticoagulati • Applicare una pressione costante per 5 minuti quando l'arteria carotide viene perforata inavvertitamente • Utilizzare un ago di calibro più piccolo per localizzare il plesso brachiale in pazienti con anatomia difficile • In assenza di sanguinamento spontaneo, l'uso di terapia anticoagulante non deve essere considerato una controindicazione per questo blocco |
| Puntura vascolare | • La puntura vascolare non è comune con questa tecnica • Applicare una pressione costante per 5 minuti quando l'arteria carotide viene perforata |
| Tossicità da anestetico locale | • La tossicità sistemica dovuta all'assorbimento di anestetico locale dopo il blocco interscalenico è rara • La tossicità sistemica si verifica più comunemente durante o subito dopo l'iniezione di anestetico locale; questo è più comunemente causato da un'iniezione intravascolare involontaria o dalla canalizzazione di anestetico locale iniettato con forza in piccole vene o canali linfatici tagliati durante la manipolazione dell'ago • Grandi volumi di anestetico a lunga durata d'azione dovrebbero essere riconsiderati nei pazienti più anziani e fragili. • Durante l'iniezione deve essere eseguita un'aspirazione attenta e frequente • Evitare l'iniezione forte e veloce di anestetico locale |
| Lesione del nervo | • Non iniettare mai anestetico locale quando si incontra una pressione anormale all'iniezione (pressione di apertura >15 psi) • L'anestetico locale non deve mai essere iniettato quando il paziente lamenta un forte dolore o mostra una reazione di astinenza all'iniezione |
| Anestesia spinale totale | • Quando si ottiene la stimolazione con intensità di corrente <0.2 mA, l'ago deve essere tirato indietro per ottenere la stessa risposta con corrente >0.2 mA prima di iniettare anestetico locale per evitare l'iniezione nelle maniche durali e la conseguente diffusione epidurale o spinale • Non iniettare mai anestetico locale quando si incontra una pressione anormale durante l'iniezione |
| Sindrome di Horner | • Il verificarsi di ptosi ipsilaterale, iperemia della congiuntiva e congestione nasale è comune e dipende dal sito di iniezione (meno comune con l'approccio interscalenico basso) e dal volume totale di anestetico locale iniettato; i pazienti devono essere informati sull'insorgenza di questa sindrome e rassicurati sulla sua natura benigna |
| Paralisi diaframmatica | • Comunemente presente; evitare il blocco interscalenico o un grande volume di anestetico locale nei pazienti |
SOMMARIO
Il blocco nervoso interscalenico è una delle tecniche di blocco nervoso più applicabili clinicamente. Con un'adeguata formazione, attrezzatura e precauzioni di monitoraggio, la tecnica si traduce in un tasso di successo prevedibile, un'eccellente anestesia e un'eccellente analgesia postoperatoria.
Questo testo è un esempio di contenuto del Compendio di Anestesia Regionale sul NYSORA LMS.
di NYSORA Compendio di Anestesia Regionale è semplicemente il curriculum più completo e pratico sull'anestesia regionale dalla A alla Z, con i contenuti Premium di NYSORA. A differenza dei libri di testo e degli e-book, il Compendio è continuamente aggiornato e presenta i video, le animazioni e i contenuti visivi più recenti di NYSORA.
Il Compendio è uno dei numerosi corsi di formazione gold standard sul sistema di apprendimento di NYSORA (NYSORA LMS) e la registrazione a NYSORALMS.com è libero. L'accesso COMPLETO al Compendio, tuttavia, si basa su un abbonamento annuale, poiché richiede un esercito di illustratori, editor di video e un team educativo per continuare a renderlo il MIGLIOR strumento per l'educazione su tutto l'anestesia regionale. Mentre puoi pensare al compendio come a un ebook sugli steroidi, un rapido test drive ti darà un'idea in tempo reale di quanto sia incredibile il compendio. Il tuo abbonamento trasformerà il modo in cui leggi l'anestesia regionale:
- Impara visivamente: tutto ciò che è regionale, comprese le procedure di blocco spinale, epidurale e nervoso e i protocolli di gestione
- Esamina le istruzioni dettagliate sulle tecniche per oltre 60 blocchi nervosi
- Accedi alle favolose illustrazioni, animazioni e video di NYSORA (come Reverse Ultrasound Anatomy)
- Accedi alle informazioni RA su qualsiasi dispositivo tramite la piattaforma desktop e l'app mobile
- Ricevi aggiornamenti in tempo reale
- Rivedere le infografiche per la preparazione all'esame (es. EDRA)
- Utilizza il feed della community con discussioni su casi reali, immagini e video vengono pubblicati e discussi sia dagli iscritti che dai massimi esperti mondiali.
Anche se non desideri iscriverti al Compendio, registrati al NYSORA LMS, sii il primo a sapere cosa c'è di nuovo nell'anestesia regionale e partecipa alle discussioni sui casi.
Ecco di cosa si nutre l'attività NYSORA LMS sembra:
Siamo convinti che una volta sperimentato il Compendio sul canale NYSORA LMS, e non tornerai mai più ai tuoi vecchi libri e il tuo abbonamento supporterà il mantenimento di NYSORA.com gratuito per il resto del mondo.
Lettura aggiuntiva
- Etienne J: Anestesia regionale: la sua applicazione nel trattamento chirurgico del cancro della mammella [francese], Faculté de Médecin de Paris, 1925.
- Winnie AP: blocco del plesso brachiale interscalenico. Anesth Analg 1970;49:455–466.
- Borgeat A, Ekatodramis G: Anestesia per chirurgia della spalla. Best Pract Res Clin Anaesthesiol 2002; 16:211–225.
- Kapral S, Greher M, Huber G, et al: La guida ecografica migliora il tasso di successo del blocco del plesso brachiale interscalenico. Reg Anesth Antidolorifico 2008;33:253–258.
- McNaught A, Shastri U, Carmichael N, et al: L'ecografia riduce il volume anestetico locale minimo efficace rispetto alla stimolazione del nervo periferico per il blocco interscalenico. Fr. J Anaesth 2011;106: 124–130.
- Gautier P, Vandepitte C, Ramquet C, et al: Il volume anestetico minimo efficace dello 0.75% di ropivacaina nel blocco del plesso brachiale interscalenico ecoguidato. Anesth Analg 2011;113:951–955.
- Bonica JJ: Basi anatomiche e fisiologiche della nocicezione e del dolore. In Bonica JJ (a cura di). La gestione del dolore, 2a ed. Filadelfia, Pennsylvania: Lea & Febiger, 1990, pp 28–94.
- Bonica JJ (a cura di): Dolore postoperatorio. In The Management of Pain, 2a ed. Filadelfia, Pennsylvania: Lea e Febiger, 1990, pp 461–480
- Hollinshead WH: Anatomia per chirurghi, 3a ed. Filadelfia, Pennsylvania: Harper & Row, 198
- DePalma AF: Chirurgia della spalla, 3a ed. Filadelfia, Pennsylvania: Lippincott, 1983
- Gardner E: L'innervazione dell'articolazione della spalla. Anat Rec 1948; 102:1–18
- Dutton RP, Eckhardt WF 3rd, Sunder N: Anestesia spinale totale dopo blocco interscalenico del plesso brachiale. Anestesiologia 1994;80: 939–941
- Ross S, Scarborough CD: Anestesia spinale totale dopo blocco del plesso brachiale. Anestesiologia 1973;39:458.
- Scammell SJ: Caso clinico: anestesia epidurale involontaria come complicanza del blocco del plesso brachiale interscalenico. Terapia intensiva di Anaesth 1979;7:56–57.
- Benumof JL: Perdita permanente della funzione del midollo cervicale associata al blocco interscalenico eseguito in anestesia generale. Anestesiologia 2000;93:151–154.
- Pippa P, Cominelli E, Marinelli C, Aito S: blocco del plesso brachiale utilizzando l'approccio posteriore. Eur J Anaesthesiol 1990;7:411–420.
- Dagli G, Guzeldemir ME, Volkan Acar H: Gli effetti e gli effetti collaterali del blocco del plesso brachiale interscalenico mediante approccio posteriore. Reg Anesth Pain Med 1998;23:87–91.
- Rucci FS, Pippa P, Barbagli R, Doni L: Quanti blocchi interscalenici ci sono? Un confronto tra l'approccio laterale e posteriore. Eur J Anaesthesiol 1993;10:303–307.
- Boezaart AP, De Beer JF, Nell ML: Esperienza precoce con blocco paravertebrale cervicale continuo utilizzando un catetere stimolante. Reg Anesth Antidolorifico 2003;28:406–413.
- Meier G, Bauereis C, Heinrich C: [Catetere del plesso brachiale interscalenico per anestesia e terapia del dolore postoperatoria. Esperienza con una tecnica modificata]. Anestesista 1997;46:715–719.
- Hadzic A, Vloka JD (a cura di): blocco del plesso brachiale interscalenico. Nei blocchi nervosi periferici: principi e pratica. New York, NY: McGraw-Hill, 2003, pp 1009–1029.
- Estratto basso interscaleno dalla presentazione ASRA 2005.
- Dickerman D, Vloka JD, Koorn R, Hadzic A: livelli di rumore eccessivi durante la chirurgia ortopedica. Reg Anesth 1997;22:97.
- Brown AR, Weiss R, Greenberg C, et al: Blocco interscalenico per artroscopia della spalla: confronto con l'anestesia generale. Artroscopia 1993;9:295–300.
- Tetzlaff JE, Yoon HJ, O'Hara J, et al: L'alcalinizzazione della mepivacaina accelera l'insorgenza del blocco interscalenico per la chirurgia della spalla. Reg Anesth Antidolorifico 1990;15:242–244.
- Klein SM, Greengrass RA, Steele SM, et al: un confronto tra lo 0.5% di bupivacaina, lo 0.5% di ropivacaina e lo 0.75% di ropivacaina per il blocco del plesso brachiale interscalenico. Anesth Analg 1998;87:1316–1319.
- Casati A, Borghi B, Fanelli G, et al: Anestesia e analgesia del plesso brachiale interscalenico per la chirurgia della spalla aperta: un confronto randomizzato in doppio cieco tra levobupivacaina e ropivacaina. Anesth Analg 2003;96:253–259.
- Singelyn FJ, Gouverneur JM, Robert A: Una dose minima di clonidina aggiunta alla mepivacaina prolunga la durata dell'anestesia e dell'analgesia dopo il blocco del plesso brachiale ascellare. Anesth Analg 1996;83:1046–1050.
- Picard PR, Tramer MR, McQuay HJ, Moore RA: Efficacia analgesica degli oppioidi periferici (tutti tranne intra-articolari): una revisione sistematica qualitativa di studi randomizzati e controllati. Dolore 1997;72:309–318.
- Bouaziz H, Kinirons BP, Macalou D, et al: Sufentanil non prolunga la durata dell'analgesia in un blocco del plesso brachiale della mepivacaina: uno studio di risposta alla dose. Anesth Analg 2000;90:383–387.
- Tetzlaff JE, Yoon HJ, Brems J, Javorsky T: L'alcalinizzazione della mepivacaina migliora la qualità del blocco motorio associato all'anestesia del plesso brachiale interscalenico per la chirurgia della spalla. Reg Anesth Pain Med 1995;20:128–132.
- Hadzic A, Williams BA, Kraca PE, et al: Per la chirurgia ambulatoriale della cuffia dei rotatori, l'anestesia con blocco nervoso fornisce un recupero in giornata superiore rispetto all'anestesia generale. Anesthesiology 2005;102:1001–1007.Klein SM, Grant SA, Greengrass RA, et al: Blocco del plesso brachiale interscalenico con un sistema di inserimento del catetere continuo e una pompa per infusione monouso. Anesth Analg 2000;91:1473–1478.
- Borgeat A, Schappi B, Biasca N, Gerber C: Analgesia controllata dal paziente dopo un intervento chirurgico importante alla spalla: analgesia interscalenica controllata dal paziente contro analgesia controllata dal paziente. Anestesiologia 1997;87:1343–1347
- Singelyn FJ, Seguy S, Gouverneur JM: Analgesia del plesso brachiale interscalenico dopo chirurgia della spalla aperta: infusione continua rispetto a quella controllata dal paziente. Anesth Analg 1999;89:1216–1220.
- Borgeat A, Tewes E, Biasca N, Gerber C: Analgesia interscalenica controllata dal paziente con ropivacaina dopo un intervento chirurgico importante alla spalla: PCA vs PCA. Fr. J Anaesth 1998;81:603–605.
- Borgeat A, Kalberer F, Jacob H, et al: analgesia interscalenica controllata dal paziente con ropivacaina 0.2% rispetto a bupivacaina 0.15% dopo un intervento chirurgico maggiore alla spalla aperta: gli effetti sulla funzione motoria della mano. Anesth Analg 2001;92:218–223.
- Rosenberg PH, Heinonen E: sensibilità differenziale delle fibre nervose A e C agli anestetici locali ammidici a lunga durata d'azione. Fr. J Anaesth 1983;55:163–167.
- Wildsmith JA, Brown DT, Paul D, Johnson S: Relazioni struttura-attività nel blocco nervoso differenziale ad alta e bassa frequenza
- Urmey WF, Talts KH, Shrarock NE: incidenza del cento per cento di paresi emi-diaframmatica associata all'anestesia del plesso brachiale interscalenico come diagnosticata mediante ecografia. Anesth Analg 1991;72:498–503
- Todd MM, Brown DL: Anestesia regionale e gestione del dolore postoperatorio: benefici a lungo termine da un intervento a breve termine. Anestesiologia 1999;91:1–2.
- Kroll DA, Caplan RA, Posner K, et al: danno nervoso associato all'anestesia. Anestesiologia 1990;73:202–207.
- Borgeat A, Ekatodramis G, Kalberer F, Benz C: Complicanze acute e non acute associate al blocco interscalenico e alla chirurgia della spalla: uno studio prospettico. Anestesiologia 2001;95:875–880.
- Borgeat A, Dullenkopf A, Ekatodramis G, Nagy L: Valutazione dell'approccio modificato laterale per blocco interscalenico continuo dopo chirurgia della spalla. Anestesiologia 2003;99:436–442.