Carlo D. Franco, Bram Byloos e Ilvana Hasanbegovic
INTRODUZIONE
Il blocco sopraclavicolare è una delle numerose tecniche utilizzate per anestetizzare il plesso brachiale. Il blocco viene eseguito a livello dei tronchi del plesso brachiale dove la quasi totalità dell'innervazione sensoriale, motoria e simpatica dell'estremità superiore è trasportata in sole tre strutture nervose confinate in una superficie molto piccola. Di conseguenza, questa tecnica fornisce tipicamente un blocco prevedibile e denso con insorgenza rapida. Nel 1911, Georg Hirschel descrisse un approccio chirurgico al plesso brachiale nell'ascella. Pochi mesi dopo, Diedrich Kulenkampff, in Germania, ha eseguito il primo approccio sopraclavicolare percutaneo, secondo quanto riferito su se stesso. La tecnica fu pubblicata nel 1928 da Kulenkampff e Persky. Come da loro descritto, la tecnica veniva eseguita con il paziente in posizione seduta ("basta una sedia normale") o in posizione supina con un cuscino tra le spalle. L'operatore si è seduto su uno sgabello al fianco del paziente. L'ago è stato inserito sopra il punto medio della clavicola dove si poteva sentire il polso dell'arteria succlavia ed è stato diretto medialmente verso il processo spinoso di T2 o T3. La familiarità di Kulenkampff con l'anatomia del plesso brachiale gli ha permesso di riconoscere che "il modo migliore per raggiungere i tronchi era nelle vicinanze dell'arteria succlavia sopra la prima costola". Anche la sua tecnica era semplice: "tutti i rami del plesso potevano essere anestetizzati attraverso un'unica iniezione". Queste due affermazioni sono valide ancora oggi. Purtroppo. il suo consiglio sulla direzione dell'ago comportava un rischio intrinsecamente alto di pneumotorace. La popolarità del blocco sopraclavicolare rimase impareggiabile per tutta la prima metà del XX secolo fino al secondo dopoguerra. Durante questo periodo la tecnica ha subito diverse modifiche, la maggior parte delle quali intese a ridurre il rischio di pneumotorace. L'introduzione delle tecniche ascellari da parte di Accardo e Adriani nel 20 e di Burnham1949 nel 10 segnò l'inizio del declino dell'entusiasmo per il blocco sopraclavicolare.
I blocco ascellare è stato particolarmente reso popolare dopo una pubblicazione sulla rivista Anesthesiology di Rudolph De Jong nel 1961. L'articolo era basato su dissezioni di cadavere e includeva l'ormai noto calcolo di 42 ml come volume necessario per riempire un cilindro lungo 6 cm (guaina ascellare) ; secondo De Jong, questa dose "dovrebbe essere sufficiente per bagnare completamente tutti i rami del plesso brachiale". L'articolo era anche critico nei confronti dell'approccio sopraclavicolare. Per coincidenza, la stessa rivista ha pubblicato un articolo di Brand e Papper, che ha confrontato le tecniche ascellari e sopraclavicolari e ha avvertito del tasso del 6.1% di pneumotorace spesso citato per il blocco sopraclavicolare. Modifiche più moderne del blocco sopraclavicolare includono la tecnica perivascolare succlavia di Alon Winnie e Vincent Collins e la tecnica "plumb-bob" di Brown e collaboratori. Il primo è più un concetto che una tecnica radicalmente diversa, affermando che l'anestesia del plesso viene eseguita attorno a un vaso principale (perivascolare) e all'interno dei confini di una guaina. Per il resto, la loro tecnica è simile a quella di Murphey, che nel 1944 descrisse una tecnica a iniezione singola eseguita appena lateralmente al muscolo scaleno anteriore dirigendo la caudale dell'ago.
La tecnica del filo a piombo, pubblicata nel 1993, si basa su dissezioni di cadavere e risonanza magnetica eseguite su volontari. In questa tecnica, l'ago viene introdotto sopra la clavicola, appena lateralmente al muscolo sternocleidomastoideo (SCM) e avanzato perpendicolarmente al plesso in direzione anteroposteriore. Se l'ago manca il plesso, la cupola pleurica potrebbe essere penetrata. Molti ricercatori sembrano percepire il blocco sopraclavicolare come complesso e associato a un rischio significativo di pneumotorace. Tuttavia, la sua rapida insorgenza, l'anestesia densa e prevedibile e l'alto tasso di successo lo rendono un approccio molto utile, che, secondo Brown e collaboratori, non ha rivali con altre tecniche. Infatti, nella nostra pratica, l'approccio sopraclavicolare è la pietra angolare dell'anestesia regionale dell'arto superiore distale e lo utilizziamo estensivamente con un tasso molto basso di complicanze.
INDICAZIONI
Il blocco sopraclavicolare fornisce anestesia e analgesia all'estremità superiore sotto la spalla. È una scelta eccellente per la chirurgia del gomito e della mano.
CONTROINDICAZIONI
Controindicazioni generali all'uso di questa tecnica sono quelle che si applicano a qualsiasi blocco regionale, come un'infezione locale, significativa coagulazione anomalie e incapacità di cooperare durante il posizionamento del blocco o l'intervento chirurgico. Piace blocco interscalenico, il blocco sopraclavicolare non viene utilizzato bilateralmente o in pazienti con compromissione respiratoria a causa del potenziale rischio di pneumotorace o blocco del nervo frenico.
Anatomia del plesso brachiale sopra la clavicola
I plesso brachiale è formato da cinque radici originate dalle divisioni ventrali da C5 a T1. Le radici si trovano tra i muscoli scaleni anteriori e medi (Figure 1 ). Il muscolo scaleno anteriore ha origine dai tubercoli anteriori dei processi trasversi da C3 a C6 e si inserisce sul tubercolo scaleno della superficie superiore della prima costola. Il muscolo scaleno medio ha origine nei tubercoli posteriori dei processi trasversi da C2 a C7 e si inserisce sulla superficie superiore della prima costola dietro il solco succlavio. Le cinque radici convergono l'una verso l'altra per formare tre tronchi - superiore, medio e inferiore - che sono impilati uno sopra l'altro mentre attraversano il solco interscaleno triangolare, formato tra i muscoli scaleni anteriori e medi. Questo spazio diventa più ampio sul piano antero-posteriore quando i muscoli si avvicinano alla loro inserzione sulla prima costola. L'arteria succlavia accompagna il plesso brachiale nel solco interscalenico anteriormente al tronco inferiore. Sebbene le radici del plesso siano lunghe, i tronchi sono corti quasi quanto larghi, dando presto origine a divisioni anteriori e posteriori quando raggiungono la clavicola.
Figure 1 mostra l'anatomia clinica del plesso brachiale e delle strutture circostanti nell'area sopraclavicolare. La pleura può potenzialmente essere lesa in due punti durante un blocco sopraclavicolare; la cupola pleurica e il primo spazio intercostale. La cupola pleurica è l'apice della pleura parietale, circoscritta dalla prima costola. La prima costola è un osso corto, largo e appiattito a forma di lettera C. Il suo bordo mediale forma il confine esterno della cupola pleurica. Lo scaleno anteriore, inserendosi in questo lembo della prima costola, viene a contatto medialmente con la cupola pleurica. Non c'è cupola pleurica laterale al muscolo scaleno anteriore. Il primo spazio intercostale, invece, è per la maggior parte infraclavicolare (v Figure 1 ) e di conseguenza non dovrebbe essere raggiunto quando si esegue correttamente un blocco sopraclavicolare.
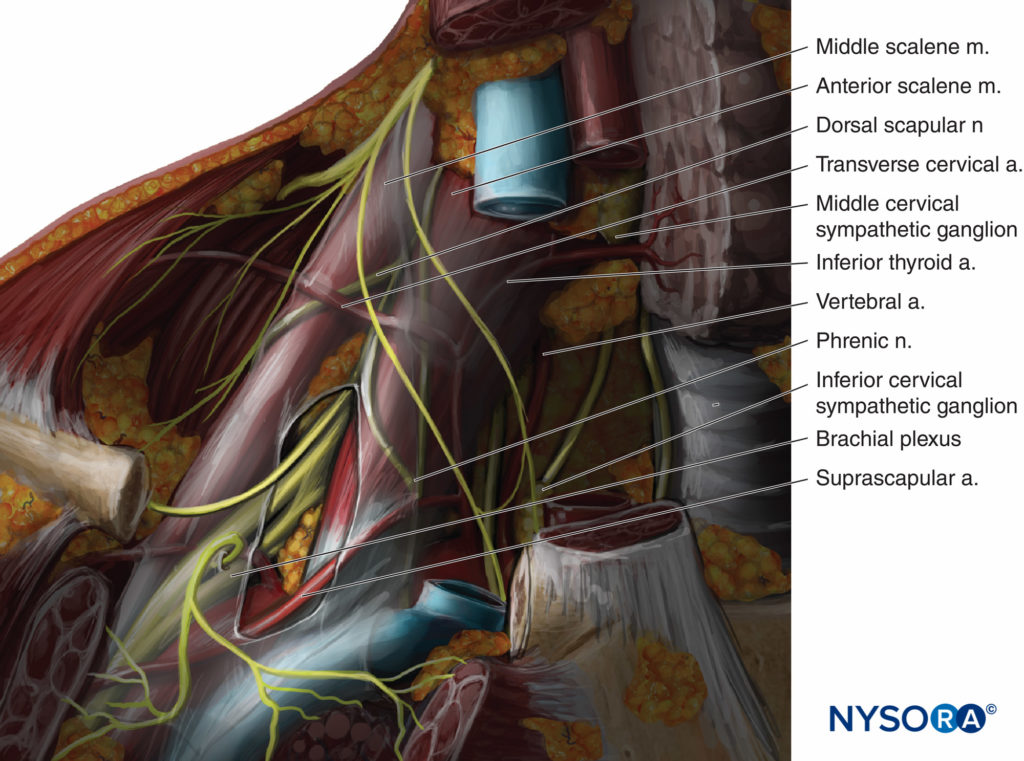
FIGURA 1. Anatomia del plesso brachiale nello spazio interscalenico basso e nell'area sopraclavicolare.
Consigli NYSORA
- Con la spalla abbassata, i tre tronchi del plesso brachiale si trovano sopra la clavicola; pertanto, l'ago del blocco non dovrebbe mai raggiungere il livello inferiore della clavicola durante un blocco sopraclavicolare.
- Il primo spazio intercostale si trova al di sotto della clavicola, quindi la sua penetrazione è improbabile durante un blocco sopraclavicolare correttamente eseguito.
- L'ago non deve mai attraversare il piano parasagittale medialmente al muscolo scaleno anteriore a causa del rischio di pneumotorace.
- Il muscolo SCM si inserisce sul terzo mediale della clavicola e il muscolo trapezio sul terzo laterale di essa, lasciando il terzo medio per il fascio neurovascolare. Queste proporzioni vengono mantenute indipendentemente dalle dimensioni del paziente.
- Poiché il plesso brachiale si sposta da mediale a laterale mentre discende, più in alto nell'area sopraclaveare più mediale (più vicino al SCM) si trova il plesso.
PUNTI DI RIFERIMENTO
La tecnica descritta in questo capitolo combina la semplicità della tecnica originale di Kulenkampff a iniezione singola con importanti principi anatomici, che dovrebbero rendere la tecnica più sicura rispetto alla descrizione originale. I principali punti di riferimento per questo blocco sono l'inserimento laterale del muscolo SCM nella clavicola, la clavicola stessa e la linea mediana del paziente. Questi tre punti di riferimento sono facilmente identificabili nella maggior parte dei pazienti.
ATREZZATURA
- Guanti
- Soluzione antisettica per la disinfezione della pelle
- Pennarello
- Garza sterile
- Due siringhe da 20 ml per soluzione di anestetico locale
- Una siringa da 1 ml con un ago calibro 25 per pomfi cutanei
- Un ago isolato da 5 cm, a smusso corto, calibro 22
- Elettrodo di superficie
- Stimolatore nervoso
- Monitor della pressione di iniezione
Scopri Attrezzature per Anestesia Regionale.
TECNICA
Idealmente, il blocco viene eseguito in una sala dedicata all'anestesia regionale con standard dell'American Society of Anesthesiologists (ASA) monitor, una fonte di ossigeno, apparecchiature per l'aspirazione e la rianimazione e farmaci, inclusa l'emulsione lipidica. Deve essere predisposto un piano di emergenza per affrontare in modo sicuro e rapido qualsiasi emergenza che potrebbe sorgere. Se non controindicato, questo blocco viene eseguito al meglio dopo la premedicazione (p. es., midazolam 1 mg più fentanil 50 mcg EV per l'adulto medio). Nei pazienti giovani e sani, questa dose può essere ripetuta secondo necessità. È meglio mantenere il paziente sedato ma collaborativo e in grado di riferire il dolore o qualsiasi disagio indebito. Il blocco viene eseguito con il paziente in posizione semiseduta con la testa ruotata sul lato opposto come mostrato in Figura 2A. La posizione semiseduta è più comoda della posizione supina sia per il paziente che per l'operatore. Poiché il posizionamento del paziente è molto importante in anestesia regionale, l'operatore non deve cercare di riconoscere alcun punto di riferimento finché il paziente non ha adottato la posizione desiderata. Al paziente viene chiesto di abbassare la spalla e flettere il gomito, in modo che l'avambraccio poggi in grembo. Il polso è supinato in modo che il palmo della mano sia rivolto verso il viso del paziente, come mostrato in Figura 2B. Questa manovra consente il rilevamento di qualsiasi movimento sottile del dito prodotto dalla stimolazione nervosa. Se il paziente non può supinare il polso, viene posizionato un rotolo sotto di esso in modo che le dita siano libere di muoversi. L'operatore di solito sta sul lato da bloccare, quindi per un blocco sul lato sinistro, la palpazione viene eseguita con la mano sinistra e l'ago viene manipolato con la destra (vedi Figura 2B). Per un blocco sul lato destro, l'operatore manipola l'ago con la mano sinistra e palpa con la destra. Tuttavia, l'operatore può scegliere di manipolare l'ago con la propria mano preferita indipendentemente dal lato del blocco.
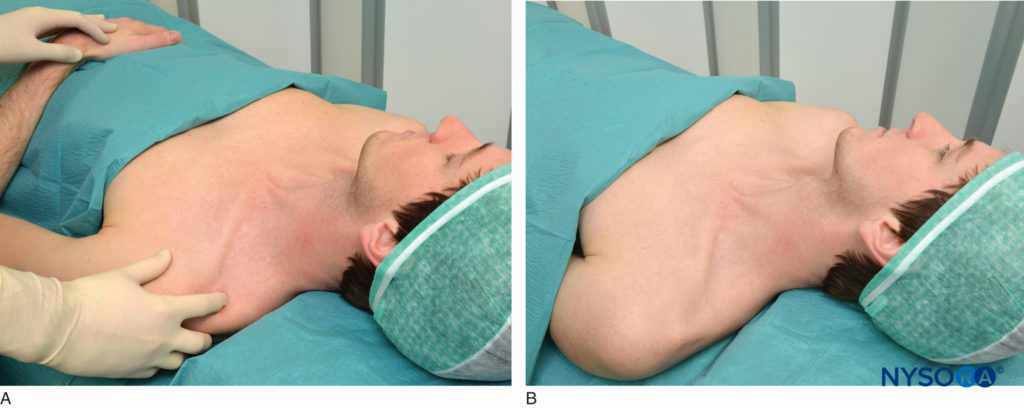
FIGURA 2 A: Posizionamento del paziente. Il paziente giace in posizione semiseduta o supina con la testa girata dal lato da bloccare. B: La spalla è in basso, il gomito è flesso e il palmo della mano poggia sul grembo del paziente mentre è girato verso il suo viso.
Punto di ingresso dell'ago
Con il paziente nella posizione semiseduta descritta e la spalla in giù, il bordo laterale (posteriore) del muscolo SCM viene identificato e seguito distalmente fino al punto in cui incontra la clavicola. Questo punto particolare è segnato sulla pelle sopra la clavicola, come mostrato in Figure 3 . Il bordo laterale del SCM è solitamente ben visibile al livello in cui lo attraversa la vena giugulare esterna. Da questo livello, il confine può essere tracciato caudalmente fino al punto in cui incontra la clavicola. A questo livello viene tracciata una linea parasagittale (parallela alla linea mediana) per riconoscere un'area mediale ad essa a rischio di pneumotorace. Il punto di ingresso dell'ago si trova lateralmente a questo piano parasagittale, separato da una distanza che chiamiamo "margine di sicurezza". Questa distanza è di circa 1 cm (2.5 pollice) lateralmente all'inserimento dell'SCM sulla clavicola, come mostrato in Figure 4 . Il margine di sicurezza può essere stabilito in alternativa utilizzando una distanza pari alla larghezza della testa clavicolare dell'SCM al suo inserimento sulla clavicola. Il dito indice palpante è posizionato in questo sito come mostrato in Figure 5 . Di solito disegniamo due frecce in questa posizione che puntano l'una verso l'altra. La freccia prossimale, sopra il dito, serve per localizzare il punto di ingresso dell'ago, quella distale indica la direzione del percorso dell'ago. L'ago viene inserito immediatamente cefalo al dito palpante e fatto avanzare prima perpendicolarmente alla pelle per 2-5 mm (a seconda della quantità di tessuto sottocutaneo del paziente) e poi ruotato caudalmente sotto il dito palpante per farlo avanzare in una direzione parallela alla linea mediana, come mostrato in Figure 5 . Il blocco dovrebbe avvenire sopra la clavicola, sotto il dito palpante. Come obiettivo ci piace suscitare una contrazione muscolare isolata in tutte le dita sia in flessione che in estensione per confermare la vicinanza dell'ago ai tronchi inferiori del plesso. Qualsiasi altra risposta comporta una percentuale di successo significativamente inferiore. Se è necessario riposizionare l'ago, l'ago viene ritirato e l'angolo viene regolato sul piano antero-posteriore, ma sempre parallelo alla linea mediana e mai diretto medialmente
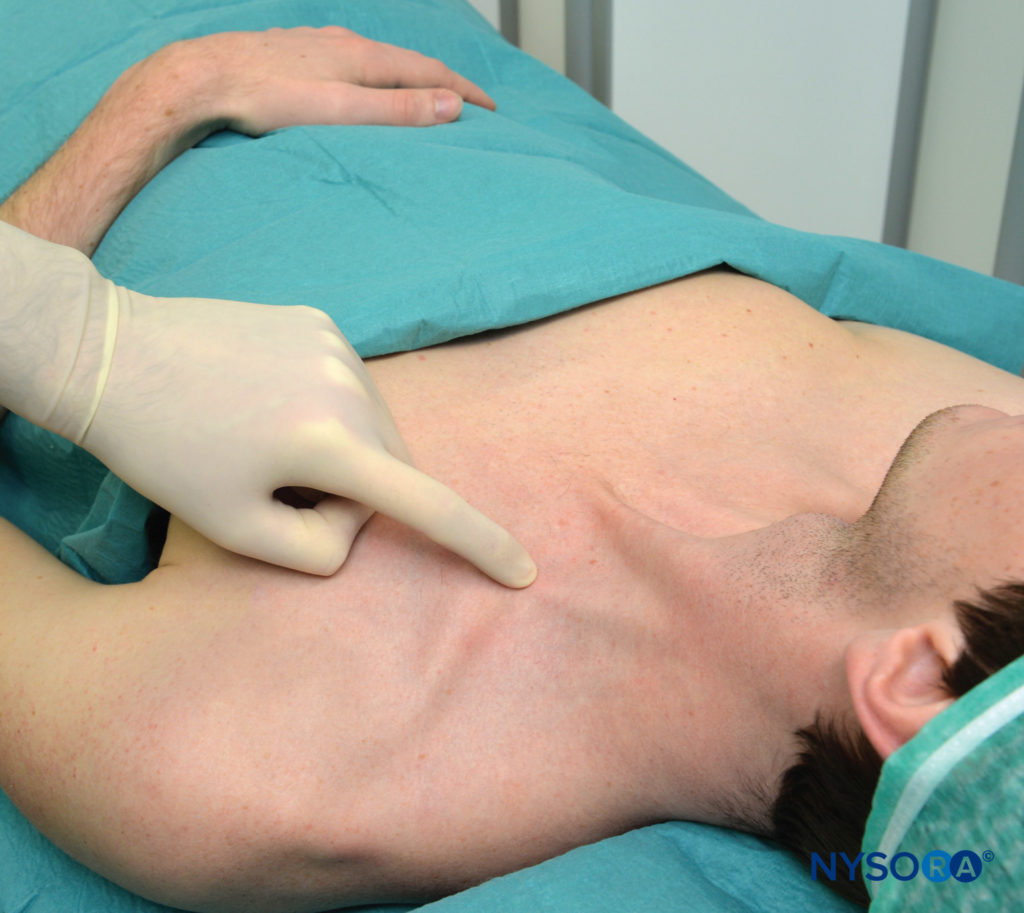
FIGURA 3. Punti di riferimento. L'inserimento laterale dell'SCM alla clavicola è mostrato sotto il dito palpante.
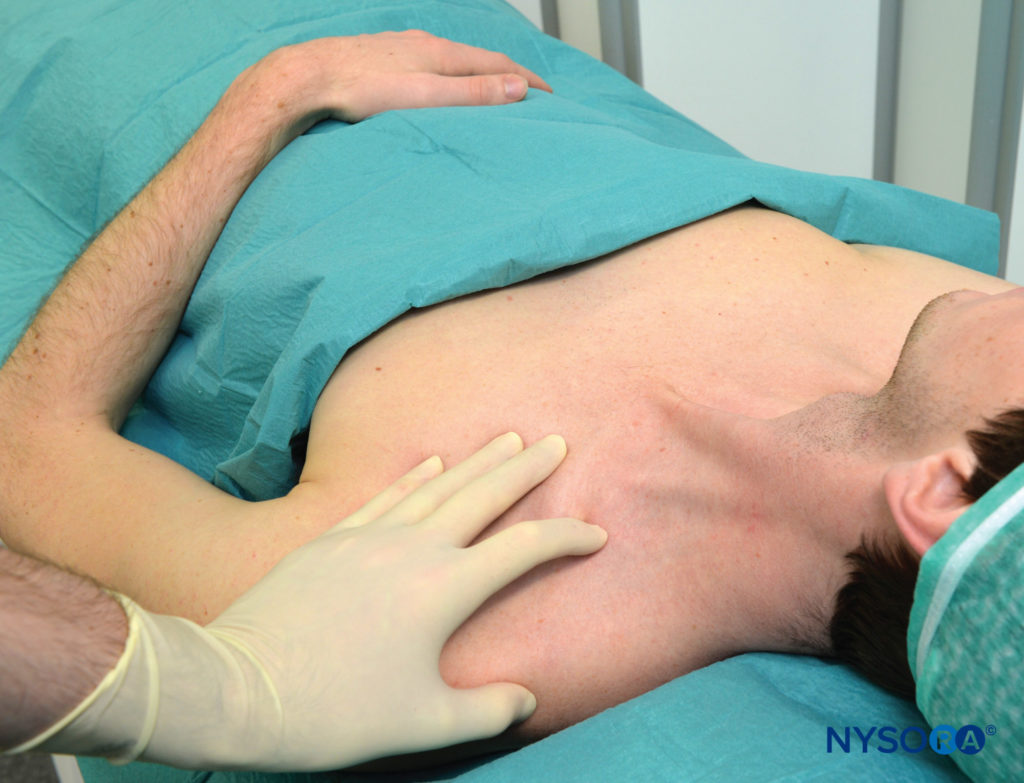
FIGURA 4. Margine di sicurezza. Una distanza di circa 1 cm (2.5 pollice) viene misurata lateralmente dall'SCM, per garantire il posizionamento dell'ago lontano dalla cupola pleurica.
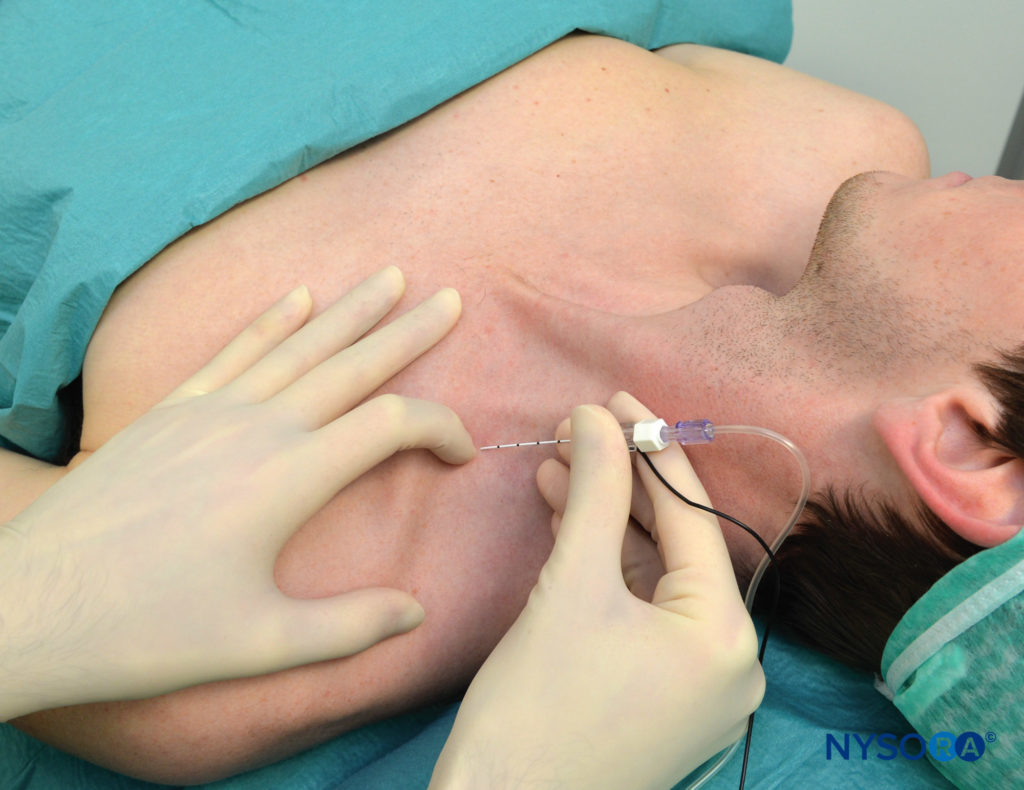
FIGURA 5. Punto di entrata e direzione dell'ago. Il punto di ingresso dell'ago si trova appena cefalica rispetto al dito palpante e un dito sopra la clavicola. L'ago viene prima introdotto perpendicolarmente alla pelle, quindi ruotato e fatto avanzare parallelamente alla linea mediana.
Impostazioni dello stimolatore nervoso
I stimolatore nervoso è inizialmente impostato su un'intensità di corrente di circa 0.8 mA e un'ampiezza di impulso di 100 μs. Una volta ottenuta la risposta desiderata (cioè una contrazione muscolare delle dita) viene avviata l'iniezione senza ridurre la corrente del nervo stimolatore. Questa è una caratteristica unica del blocco sopraclavicolare. Uno studio ha dimostrato che l'insorgenza, la durata e la percentuale di successo con un blocco sopraclavicolare non vengono influenzati riducendo lo stimolatore nervoso a 0.9 mA o meno.18 Sopraclavicolare e blocchi del plesso lombare sono gli unici blocchi nervosi periferici in cui si consiglia di iniettare a una corrente superiore a 0.5 mA.
Consigli NYSORA
- Il bordo laterale del muscolo SCM segue una linea retta dalla mastoide alla clavicola.
- L'ago viene inserito in una direzione parallela alla linea mediana.
- A seconda del peso del paziente, il dito palpante deve esercitare una pressione diversa sui tessuti più profondi. Questa manovra aiuta ad avvicinare il plesso alla pelle e accorcia la traiettoria dell'ago.
- L'ago non deve mai essere inserito a una profondità superiore a 1 cm (2.5 pollice) se non è presente una contrazione dal plesso brachiale.
- Poiché i tronchi sono contigui, le contrazioni provocate da un tronco seguono l'altro senza interruzioni. Se invece le contrazioni scompaiono prima di raggiungere la parte inferiore del tronco, l'ago viene ritirato fino al punto della contrazione precedente e fatto avanzare con una leggera modifica dell'angolo di inserzione anteroposteriore.
- Il margine di sicurezza di circa 1 cm (2.5 pollice) lateralmente all'inserimento dell'SCM sulla clavicola fornisce una distanza di sicurezza laterale al limite esterno della cupola pleurica per lo spostamento dell'ago. A causa della ripida direzione verso il basso dei tronchi, aumentare questa distanza lateralmente può impedire all'ago di entrare in contatto con il plesso sopra la clavicola o perdere del tutto i tronchi corti.
- Nel blocco sopraclavicolare, una corrente iniziale dello stimolatore del nervo di 0.8 mA è sufficientemente alta da produrre una guida nel plesso, ma sufficientemente bassa da garantire una vicinanza sufficiente per un blocco riuscito.
- Il rischio di iniezione intraneurale è ridotto al minimo utilizzando basse pressioni di iniezione e una tecnica meticolosa.
- L'iniezione viene eseguita lentamente con frequenti aspirazioni osservando attentamente il paziente.
- Se si avverte dolore o pressione anormale in qualsiasi momento durante l'iniezione, l'ago deve essere ritirato di 1-2 mm, dopodiché viene effettuata una nuova valutazione.
TECNICA CONTINUA
Tradizionalmente, la tecnica sopraclavicolare non è stata considerata una scelta ottimale per il posizionamento dei cateteri. La grande mobilità del collo in questa posizione comporta il rischio di dislocazione del catetere. Tunneling del catetere al infraclavicolare il livello potrebbe aiutare a rendere il catetere più stabile; però; pochi dati sono attualmente disponibili su questo argomento.
SCELTE DI ANESTETICI LOCALI PER TECNICHE A COLPO SINGOLO E CON CATETERE
La maggior parte degli interventi chirurgici agli arti superiori eseguiti in anestesia regionale durano 1-3 ore. Di conseguenza, utilizziamo più comunemente 30 ml di mepivacaina all'1.5% con 1:200,000 di epinefrina, che fornisce circa 3-4 ore di anestesia. La stessa soluzione anestetica senza epinefrina fornisce circa 2-3 ore di anestesia. Per accelerare l'insorgenza del blocco, è possibile aggiungere 2 ml di bicarbonato di sodio all'8.4% ogni 20 ml di soluzione di mepivacaina. Le soluzioni di levobupivacaina, ropivacaina o bupivacaina forniscono un'anestesia ad azione più lunga (5-7 ore) quando necessario. Studi recenti hanno suggerito che l'uso di guida ecografica può ridurre il volume necessario per un blocco riuscito. Per le tecniche continue, può essere somministrata una dose in bolo di circa 10–15 ml di soluzione di anestetico locale, seguita da un infusione velocità di 8-10 ml/ora. A tale scopo può essere utilizzata una soluzione allo 0.2% di ropivacaina. È possibile aggiungere un bolo controllato dal paziente di 3–5 Ll ogni 30–60 minuti, con l'infusione basale ridotta a circa 5 ml/h. Il dolore episodico intenso deve essere trattato con un bolo di anestetico locale perché il semplice aumento della velocità di infusione potrebbe richiedere diverse ore per avere effetto.
GESTIONE PERIOPERATIVA
Il paziente che riceve blocchi a iniezione singola può sottoporsi a un intervento chirurgico in sedazione endovenosa titolata al comfort del paziente. I requisiti di sedazione variano da paziente a paziente e vanno da piccoli boli intermittenti di midazolam o fentanil, a un'infusione di propofol a 25-50 mcg/kg/min, fino a una leggera anestesia generale.
COMPLICAZIONI
Gli effetti collaterali comuni associati a questa tecnica includono il blocco del nervo frenico con paralisi diaframmatica e il blocco del nervo simpatico con lo sviluppo della sindrome di Horner. Questi sono in genere autolimitanti e non richiedono intervento. Secondo quanto riferito, il blocco del nervo frenico si verifica circa il 50% delle volte, sebbene questo possa essere ridotto dall'uso della guida ecografica. Iniezione intravascolare con tossicità sistemica da anestetico locale ed ematoma può verificarsi anche la formazione. Per ridurre il rischio, è necessario un alto livello di vigilanza a causa della ricca vascolarizzazione della regione sopraclavicolare. Nel caso del blocco sopraclavicolare, ciò può essere dovuto alla puntura delle arterie succlavia, cervicale trasversale o scapolare dorsale, tutte localizzate vicino al plesso a questo livello. Il pneumotorace si verifica con una frequenza del 6.1%, un'incidenza riportata nel 1961 che confrontava 230 blocchi sopraclaveari consecutivi con 246 blocchi ascellari consecutivi. Tuttavia, il confronto non è stato né in cieco né randomizzato e lo studio ha utilizzato diverse tecniche. Al contrario, questa complicazione è rara nella letteratura moderna. Viene spesso menzionato che il pneumotorace che complica un blocco sopraclavicolare ha un esordio ritardato. Sebbene tali casi siano stati pubblicati in letteratura, la maggior parte degli pneumotoraci riportati è stata diagnosticata entro poche ore dalla procedura e prima della dimissione del paziente. Sulla base della letteratura disponibile, il pneumotorace associato al blocco sopraclavicolare è raro, tipicamente piccolo e si manifesta entro poche ore dalla procedura. In alcuni casi la sua presentazione può essere ritardata fino a 12 ore.
SOMMARIO
Il blocco sopraclavicolare è un approccio affidabile e ad insorgenza rapida per l'anestesia del plesso brachiale. L'anatomia del plesso brachiale, con i suoi tre tronchi confinati in una superficie molto ridotta, offre un'elevata percentuale di successo per ottenere l'anestesia nell'estremità superiore sotto la spalla. Una combinazione di buone conoscenze anatomiche, punti di riferimento semplici e tecnica meticolosa sono fondamentali per un tasso di successo costante e limitarne il potenziale di complicanze.
BIBLIOGRAFIA
- Moore D: Approccio sopraclavicolare per blocco del plesso brachiale. In Moore D (a cura di): Blocco regionale. Un manuale per l'uso nella pratica clinica di medicina e chirurgia, 4a ed. Thomas, Springfield, IL: 1981, pp 221–242.
- Lanz E, Theiss D, Jankovic D: L'estensione del blocco seguendo varie tecniche di blocco del plesso brachiale. Anesth Analg 1983;62:55–58.
- Urmey W: blocchi dell'estremità superiore. In Brown D (a cura di): Anestesia regionale e analgesia. Filadelfia, Pennsylvania: Saunders, 1996; pagine 254–278.
- Kulenkampff D, Persky M: Anestesia del plesso brachiale. Le sue indicazioni, la tecnica ei pericoli. Ann Surg 1928;87:883–891.
- Labat G: Anestesia regionale. La sua applicazione tecnica e clinica. Filadelfia, Pennsylvania: Saunders, 1922.
- Patrick J: La tecnica dell'anestesia con blocco del plesso brachiale. Br J Surg 1940;27:734–739.
- Murphey D: Anestesia con blocco del plesso brachiale: una tecnica migliorata. Ann Surg 1944;119:935–943.
- Winnie A: Anestesia del plesso. Tecniche perivascolari del blocco del plesso brachiale. Filadelfia, Pennsylvania: Saunders, 1993.
- Accardo N, Adriani J: Blocco del plesso brachiale: una tecnica semplificata che utilizza la via ascellare. Sud Med J 1949;42:920.
- Burnham P: Anestesia regionale dei grandi nervi della parte superiore del braccio. Anestesiologia 1958;19:281–284.
- De Jong R: blocco ascellare del plesso brachiale. Anestesiologia 1961;22:215–225.
- Brand L, Papper E: un confronto tra le tecniche sopraclavicolari e ascellari per i blocchi del plesso brachiale. Anestesiologia 1961;22:226–229.
- Winnie A, Collins V: La tecnica perivascolare succlavia dell'anestesia del plesso brachiale. Anestesiologia 1964;25:353–363.
- Brown DL, Cahill D, Bridenbaugh D: Blocco del nervo sopraclavicolare: analisi anatomica di un metodo per prevenire il pneumotorace. Anesth Analg 1993;76:530–534.
- Franco C, Vieira Z: 1,001 blocchi del plesso brachiale perivascolare succlavia: successo con uno stimolatore nervoso. Reg Anesth Antidolorifico 2000;25:41–46.
- Franco CD: Il blocco perivascolare della succlavia. Tech Reg Anesth Pain Manage 1999; 3: 212–216.
- Haleem, Shahla; Siddiqui, Ahsan K.; Mowafi, Hany A. Stimolatore del nervo ha evocato la risposta motoria prevedendo un blocco del plesso brachiale sopraclavicolare riuscito; Più Anestesia e Analgesia. 110(6):1745-1746, giugno 2010.
- Franco C, Domashevich V, Voronov G, et al: Il blocco sopraclavicolare con uno stimolatore nervoso: diminuire o non diminuire, questo è il problema. Anesth Analg 2004;98:1167–1171.
- Kant A, Gupta PK, Zohar S, et al: Applicazione del metodo di rivalutazione continua agli studi di determinazione della dose in anestesia regionale: una stima della dose di ED95 per lo 0.5% di bupivacaina per il blocco sopraclavicolare ecoguidato. Anestesiologia. 2013;119:29–35.
- Neal J, Moore J, Kopacz D, et al: Analisi quantitativa della funzione respiratoria, motoria e sensoriale dopo blocco sopraclavicolare. Anesth Analg 1998;86:1239–1244.
- Renes SH, Spoormans HH, Gielen MJ, et al: La paresi emidiaframmatica può essere evitata nel blocco del plesso brachiale sopraclavicolare ecoguidato. Antidolorifico Reg Anesth. 2009;34:595–599
- Murata H, Sakai A, Hadzic A, Sumikawa K.: La presenza di arterie scapolari cervicali e dorsali trasversali in tre posizioni della sonda a ultrasuoni comunemente utilizzate nel blocco del plesso brachiale sopraclaveare. Anesth Anal. 2012;115:470–473.
- Greengrass R, Steele S, Moretti G, et al: Blocchi nervosi periferici. In Raj P (a cura di): Manuale di anestesia regionale. New York, NY: Churchill Livingstone, 2002, pp 325–377
- Neal J, Hebl J, Gerancher J, et al: Anestesia del plesso brachiale: elementi essenziali della nostra attuale comprensione. Reg Anesth Antidolorifico 2002;27:402–428
- Harley N, Gjessing J: Una valutazione critica del blocco del plesso brachiale sopraclaveare. Anestesia 1969;24:564–570.

