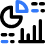Philippe E. Gautier, Catherine Vandepitte e Jeff Gadsden
FATTI
- Indicazioni: chirurgia della spalla e della parte superiore del braccio, chirurgia della clavicola (in combinazione con blocco del nervo del plesso cervicale)
- Posizione del trasduttore: trasversale sul collo, 3–4 cm sopra la clavicola, sopra la vena giugulare esterna
- Obiettivo: diffusione dell'anestetico locale intorno al tronco superiore e medio del plesso brachiale, tra i muscoli scaleni anteriore e medio
- Anestetico locale: 7–15 ml
CONSIDERAZIONI GENERALI
Guida degli Stati Uniti consente la visualizzazione della diffusione dell'anestetico locale e ulteriori iniezioni attorno al plesso brachiale, se necessario, per garantire un'adeguata diffusione dell'anestetico locale, migliorando il successo del blocco nervoso. La capacità di visualizzare la diffusione dell'anestetico locale e di iniettare aliquote multiple consente anche una riduzione del volume di anestetico locale necessario per realizzare il blocco nervoso.
ANATOMIA DEGLI ULTRASUONI
Il plesso brachiale a livello interscalenico si vede lateralmente all'arteria carotide e alla vena giugulare interna, tra i muscoli scaleni anteriore e medio (Figure 1 e 2).
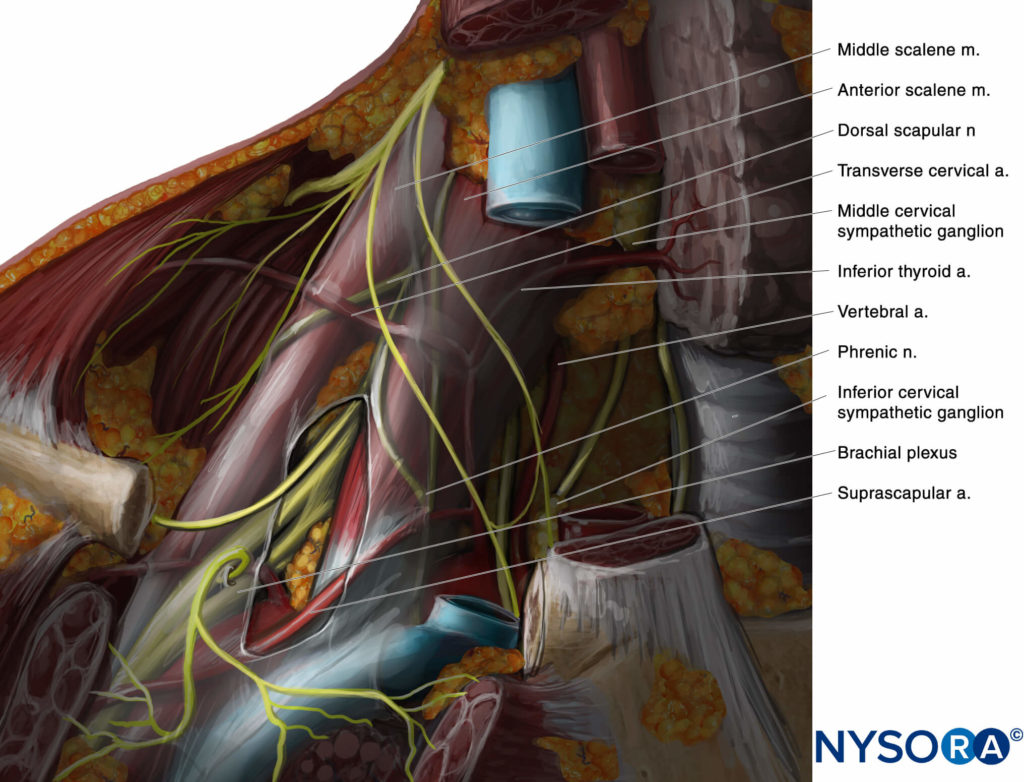
FIGURA 1. Relazioni anatomiche del plesso brachiale a livello interscalenico
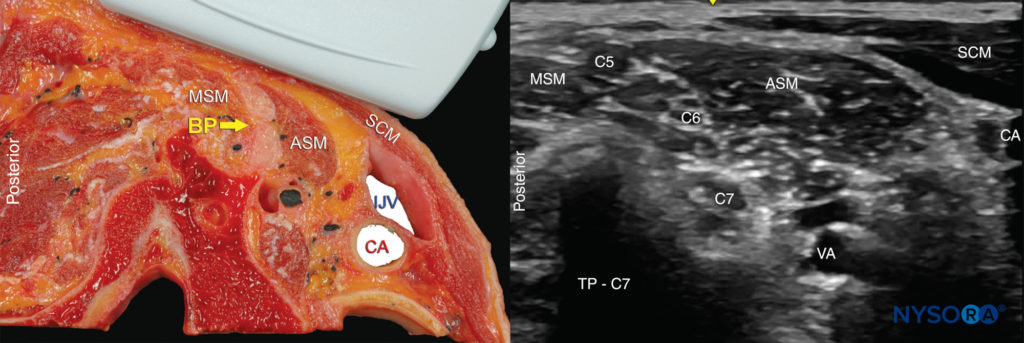
FIGURA 2. Anatomia della sezione trasversale per il blocco del nervo brachiale interscaleno e la posizione del trasduttore per ottenere le viste desiderate. Il plesso (BP) è visibile tra il muscolo scaleno medio (MSM) lateralmente e il muscolo scaleno anteriore (ASM) medialmente. L'immagine ecografica include una vista parziale del bordo laterale del muscolo sternocleidomastoideo (SCM), della vena giugulare interna (IJV), dell'arteria carotide (CA) e del processo trasverso di C7 (TP-C7).
La fascia prevertebrale, il plesso cervicale superficiale e il muscolo sternocleidomastoideo sono visibili in superficie rispetto al plesso. Il trasduttore viene spostato nella direzione prossimale-distale finché due o più elementi del plesso brachiale non sono visibili nello spazio tra i muscoli scaleni. A seconda della profondità di campo selezionata e del livello a cui viene eseguita la scansione, è possibile vedere la prima costola e/o l'apice del polmone. Il plesso brachiale è tipicamente visualizzato a una profondità di 1-3 cm.
Dal Compendio dell'anestesia regionale: Priming cognitivo per un blocco del plesso brachiale interscalenico.
blocco DISTRIBUZIONE
L'approccio interscalenico al blocco del plesso brachiale si traduce in un'anestesia affidabile della spalla e della parte superiore del braccio (Figure 3 ). Anche i rami sopraclavicolari del plesso cervicale, che forniscono la pelle sopra l'acromion e la clavicola, sono bloccati a causa della diffusione prossimale e superficiale dell'anestetico locale. Il tronco inferiore (C8-T1) viene solitamente risparmiato a meno che l'iniezione non avvenga a un livello più distale del plesso brachiale.

FIGURA 3. Distribuzione sensoriale del blocco nervoso del plesso brachiale interscalenico (in rosso). L'area di distribuzione del nervo ulnare (C8-T1) può essere ottenuta anche utilizzando un volume maggiore (ad es. 15-20 ml) e utilizzando un blocco del nervo interscalenico basso in cui l'iniezione avviene tra l'ISB e il blocco del nervo sopraclavicolare.
ATREZZATURA
L'attrezzatura necessaria per un blocco nervoso del plesso brachiale interscalenico include quanto segue:
- Macchina ad ultrasuoni con trasduttore lineare (8–14 MHz), guaina sterile e gel
- Vassoio standard per blocchi nervosi
- Una siringa da 20 ml contenente l'anestetico locale
- Un ago stimolatore isolato da 5 cm, calibro 22, a smusso corto
- Stimolatore del nervo periferico
- Apertura del sistema di monitoraggio della pressione di iniezione
- Guanti sterili
Scopri Attrezzatura per blocchi nervosi periferici
PUNTI DI RIFERIMENTO E POSIZIONAMENTO DEL PAZIENTE
È appropriata qualsiasi posizione che consenta un posizionamento confortevole del trasduttore a ultrasuoni e l'avanzamento dell'ago. Il blocco nervoso viene tipicamente eseguito con il paziente in posizione supina, su sedia a sdraio o in decubito semi-laterale, con la testa del paziente rivolta in direzione opposta al lato da bloccare (Figure 4 ). Quest'ultima posizione può risultare più ergonomica, soprattutto durante un approccio in piano dal lato laterale, in cui l'ago entra nella pelle nella parte posterolaterale del collo. Una leggera elevazione della testata del letto è spesso più confortevole per il paziente e consente un migliore drenaggio e una minore prominenza delle vene del collo. Al paziente dovrebbe essere chiesto di raggiungere il ginocchio omolaterale per abbassare la spalla e fornire più spazio per l'esecuzione del blocco nervoso.
Conoscenza del sottostante anatomia e la posizione del plesso brachiale è importante per facilitare il riconoscimento del anatomia ecografica. La scansione di solito inizia appena sotto il livello della cartilagine cricoide e medialmente al muscolo sternocleidomastoideo con l'obiettivo di identificare l'arteria carotide.
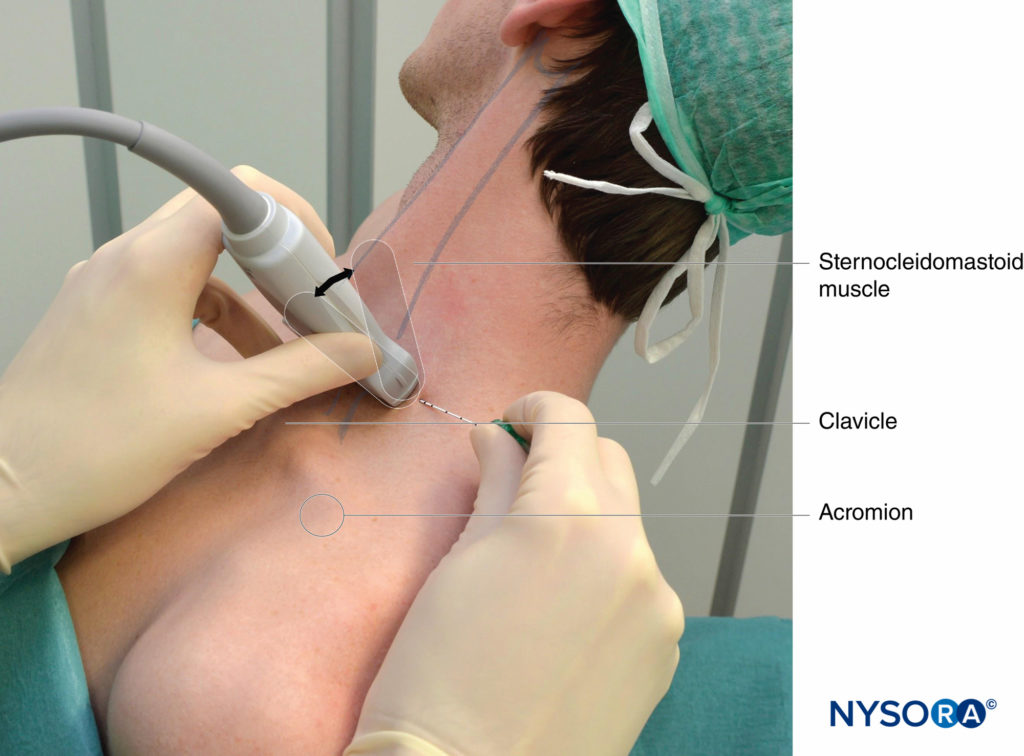
FIGURA 4. Blocco nervoso del plesso brachiale interscalenico ecoguidato: posizione del trasduttore e dell'ago per ottenere l'immagine ecografica desiderata per un approccio in piano. La conoscenza dei punti di riferimento esterni facilita e riduce notevolmente il tempo necessario per ottenere la vista necessaria per le prestazioni del blocco nervoso. Il trasduttore è posizionato dietro la testa clavicolare del muscolo sternocleidomastoideo (SCM) e sopra la vena giugulare esterna (non visibile). Il paziente è in posizione semiseduta. Inclinare il trasduttore nella direzione caudale può facilitare il riconoscimento del plesso brachiale (freccia).
GOAL
L'obiettivo di questo blocco nervoso consiste nel posizionare l'ago nello spazio tissutale tra i muscoli scaleni anteriore e medio e iniettare l'anestetico locale finché la diffusione attorno al plesso brachiale non viene documentata mediante ecografia. Il volume dell'anestetico locale e il numero di inserimenti dell'ago vengono determinati durante la procedura e in base all'adeguatezza della diffusione osservata dell'anestetico locale.
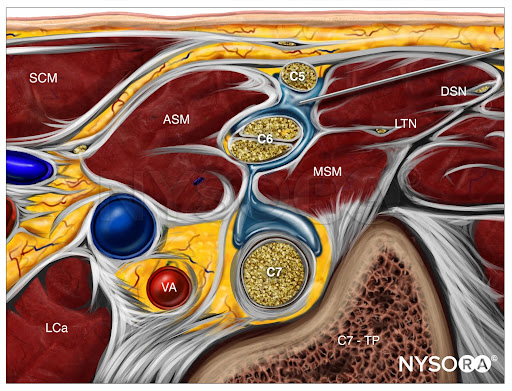
Dal Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy per un blocco del plesso brachiale interscalenico con inserimento dell'ago in piano e diffusione dell'anestetico locale (blu). SCM, sternocleidomastoideo; ASM, muscolo scaleno anteriore; LCa, muscolo lungo del capo; VA, arteria vertebrale; MSM, muscolo scaleno medio; LTN, nervo toracico lungo; DSN, nervo scapolare dorsale; C7-TP, processo trasversale di C7.
TECNICA
Con il paziente nella posizione corretta, la pelle viene disinfettata e il trasduttore viene posizionato sul piano trasversale per identificare l'arteria carotide (Figura 5-A). Una volta identificata l'arteria, il trasduttore viene spostato leggermente lateralmente lungo il collo. L'obiettivo è identificare i muscoli scaleni anteriori e medi e gli elementi del plesso brachiale che si trova tra di loro. Si consiglia di utilizzare il color doppler identificare le strutture vascolari ed evitarle. L'ago viene quindi inserito in piano verso il plesso brachiale, tipicamente in direzione laterale-mediale (Figure 6 ), sebbene sia possibile utilizzare un orientamento dell'ago mediale-laterale se non c'è spazio per il primo. L'ago dovrebbe essere sempre puntato tra le radici invece che direttamente su di esse per ridurre al minimo il rischio di lesioni nervose accidentali. Quando l'ago attraversa la fascia prevertebrale, spesso si apprezza un certo "pop". quando stimolazione nervosa viene utilizzato (0.5 mA, 0.1 msec), l'ingresso dell'ago nel solco interscaleno è spesso associato a una risposta motoria della spalla, del braccio o dell'avambraccio come ulteriore conferma del corretto posizionamento dell'ago. Dopo un'attenta aspirazione per escludere il posizionamento dell'ago intravascolare, vengono iniettati 1-2 ml di anestetico locale per verificare il corretto posizionamento dell'ago (Figura 7-A). È necessario garantire che l'elevata resistenza all'iniezione sia assente per ridurre il rischio di iniezione intrafascicolare. L'iniezione di diversi millilitri di anestetico locale spesso sposta il plesso brachiale lontano dall'ago. Un ulteriore avanzamento dell'ago di 1–2 mm verso il plesso brachiale può essere utile per garantire la corretta diffusione dell'anestetico locale (Figura 7-B). Quando l'iniezione dell'anestetico locale non sembra provocare una diffusione intorno al plesso brachiale, possono essere necessari ulteriori riposizionamento dell'ago e iniezioni.
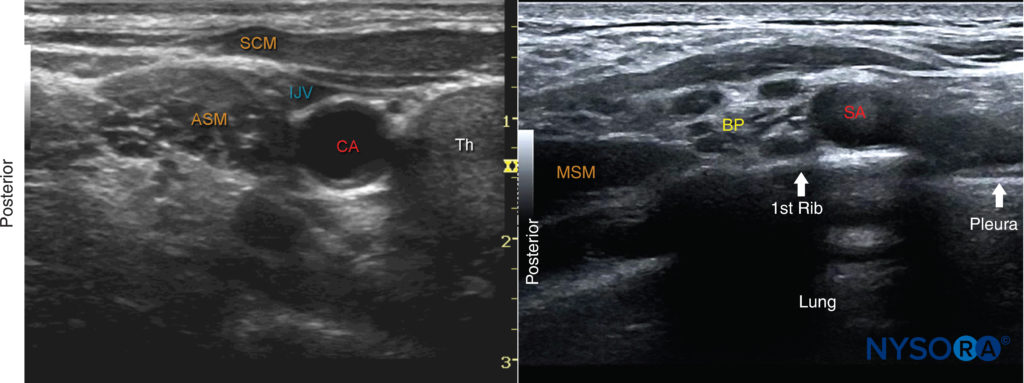
FIGURA 5. (A)Immagine ecografica appena al di sotto del livello della cartilagine cricoidea e medialmente al muscolo sternocleidomastoideo (SCM). ASM, muscolo scaleno anteriore; CA, arteria carotide; IJV, vena giugulare interna; SCM, muscolo sternocleidomastoideo; Th, ghiandola tiroidea. (B) Vista del plesso brachiale (BP) alla fossa sopraclavicolare. Quando l'identificazione del plesso brachiale a livello interscalenico risulta difficile, il trasduttore viene posizionato in corrispondenza della fossa sopraclavicolare per identificare la PA superficiale e posteriore all'arteria succlavia (SA). Il trasduttore viene quindi spostato lentamente cefalea visualizzando continuamente il plesso brachiale fino a raggiungere il livello desiderato.
CONSIGLI DI NYSORA
• Quando la visualizzazione del plesso brachiale tra i muscoli scaleni risulta difficoltosa, può essere utilizzata una tecnica di “traceback”. Il trasduttore viene abbassato nella fossa sopraclavicolare. In questa posizione, il plesso brachiale è identificato posteriormente e superficialmente all'arteria succlavia (Figura 5-B). Da qui, il plesso brachiale viene tracciato cranialmente al livello desiderato.
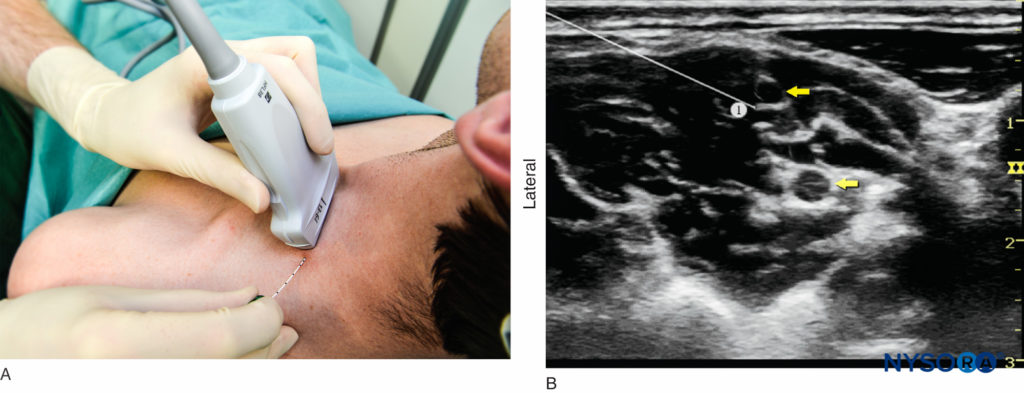
FIGURA 6. (A) Posizionamento del trasduttore e inserimento dell'ago. (B) Posizione dell'ago (1) per il blocco nervoso del plesso brachiale interscalenico utilizzando un approccio in piano. La punta dell'ago si vede a contatto con gli elementi del plesso brachiale (frecce gialle); ciò si traduce sempre in un'elevata pressione di iniezione (> 15 psi), indicando che l'ago deve essere ritirato leggermente lontano dal tronco.
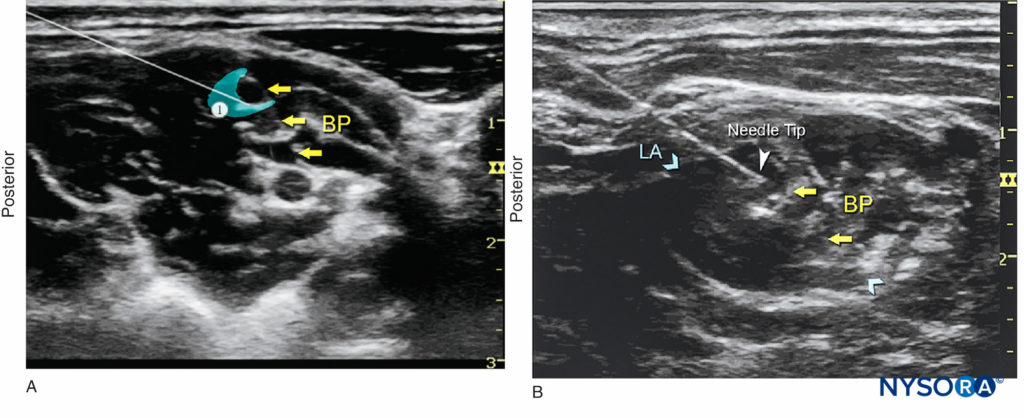
FIGURA 7. (A) Un piccolo volume di anestetico locale (area ombreggiata in blu) viene iniettato attraverso l'ago per confermare il corretto posizionamento dell'ago. Una punta dell'ago posizionata correttamente comporterà la distribuzione dell'anestetico locale tra e/o lungo le radici del plesso brachiale (BP). (B) Un posizionamento effettivo dell'ago (punta di freccia bianca) nel solco interscalenico, con dispersione di anestetico locale (LA) (area o frecce blu) che circonda il BP.
CONSIGLI
• Non è necessario suscitare una risposta motoria stimolazione nervosa; tuttavia, quando si verifica a intensità < 0.5 mA, l'ago deve essere leggermente ritirato prima dell'iniezione poiché potrebbe essere intraneurale.
• Il collo è un'area altamente vascolare e occorre prestare attenzione per evitare il posizionamento dell'ago o l'iniezione nelle strutture vascolari. Di particolare importanza è evitare l'arteria vertebrale e i rami del tronco tireocervicale: l'arteria tiroidea inferiore, l'arteria soprascapolare e l'arteria cervicale trasversale. Uso color doppler imaging almeno una volta prima di inserire l'ago per individuare qualsiasi vaso che potrebbe trovarsi nel percorso dell'ago. Le variazioni anatomiche sono comuni.
• Non iniettare mai contro un'elevata resistenza poiché tale resistenza può indicare un contatto ago-nervo o un'iniezione intrafascicolare. Un alto pressione di iniezione di apertura (> 15 psi) è sempre presente con il contatto ago-radice. Pertanto, un'iniezione apparentemente extraneurale può, in effetti, essere subepineurale. Un'iniezione intraneurale può diffondersi prossimalmente nel canale spinale.
• Una manovra utile per garantire l'iniezione nel compartimento corretto, dopo aver iniettato 5–7 ml, consiste nel tracciare il plesso fino alla fossa sopraclavicolare (mantenendo l'ago fermo per evitare lesioni). Se l'iniezione viene eseguita all'interno della "guaina" del plesso brachiale, si può vedere molto chiaramente la corretta diffusione (vedi Figura 8-A). La sonda può quindi essere spostata indietro fino a visualizzare l'ago per completare l'iniezione. Se il plesso brachiale appare invariato nell'area sopraclavicolare, ci si deve chiedere se l'iniezione è stata eseguita al di fuori del compartimento corretto (vedi Figura 8-B).
• L'inserimento da laterale a mediale è spesso scelto per prevenire lesioni al nervo frenico, che si trova tipicamente anteriormente allo scaleno anteriore, anche se si dovrebbe essere consapevoli del fatto che il nervo scapolare dorsale e il nervo toracico lungo di solito decorrono attraverso lo scaleno medio e potrebbe anche essere ferito (Figure 9
).
• È comune che C6 e C7 si dividano prossimalmente. È prudente evitare l'iniezione tra i nervi provenienti da una singola radice, poiché ciò potrebbe comportare un'iniezione intraneurale. Invece, è più sicuro iniettare tra C5 e C6, superficiale a C5, o profondo a C6 (Figure 10
).
• Un'altra variazione anatomica relativamente comune prevede che la radice C5 viaggi attraverso lo scaleno anteriore per parte del suo decorso (Figure 11
). Per bloccare il nervo questa variante anatomica, la radice deve essere tracciata distalmente fino a quando non entra nel solco interscaleno.
• È meglio evitare iniezioni multiple poiché di solito non sono necessarie per bloccare con successo i nervi del plesso brachiale e possono comportare un rischio maggiore di lesioni nervose.
• In un paziente adulto, 7–15 ml di anestetico locale sono generalmente sufficienti per un rapido e rapido inizio del blocco. Possono essere efficaci anche volumi più piccoli di anestetico locale;12,13 tuttavia, il tasso di successo di volumi più piccoli nella pratica clinica quotidiana può essere inferiore a quelli riportati in studi clinici meticolosamente condotti.
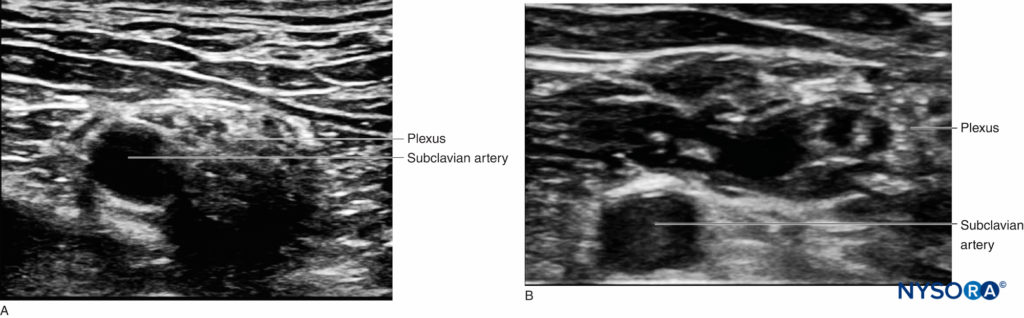
FIGURA 8. Diffusione della soluzione di anestetico locale nell'area sopraclavicolare durante l'esecuzione del blocco nervoso interscalenico. (A) Prima dell'iniezione. (B) Dopo l'iniezione di 10 ml a livello interscalenico. I nervi laterali all'arteria succlavia sono circondati da anestetico locale e appaiono più profondi. Ciò conferma che l'iniezione è stata eseguita nello spazio corretto.
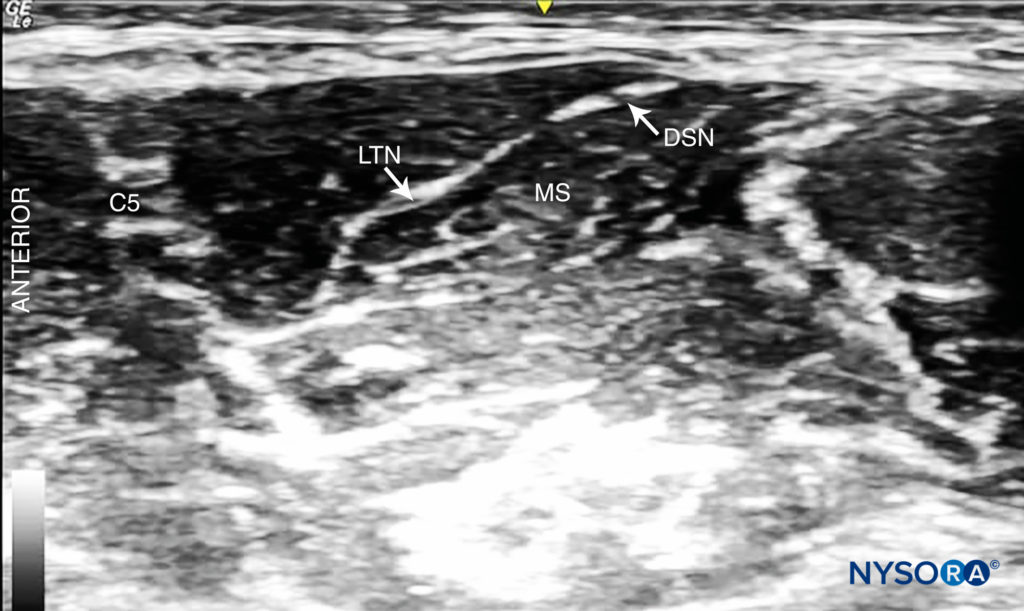
FIGURA 9. Nervo scapolare dorsale (DSN) e nervo toracico lungo (LTN) visibili nel muscolo scaleno medio (SM).
Blocco del NERVO FRENICO
Il blocco del nervo frenico è comune dopo l'ISB e può compromettere la funzione respiratoria in pazienti con patologia polmonare preesistente. Quattro strategie principali14 possono essere utilizzate in questi pazienti per fornire analgesia dopo un intervento chirurgico alla spalla evitando il blocco frenico: (1) diminuzione del volume dell'anestetico locale; (2) eseguire l'ISB più caudad nel collo, intorno a C7; (3) utilizzando a blocco nervoso sopraclavicolare; e (4) utilizzando a blocco nervoso soprascapolare (possibilmente in associazione con un blocco del nervo ascellare). Il nervo frenico si trova appena superficialmente al solco interscaleno a livello della cartilagine cricoidea e decorre caudalmente e anteriormente e distalmente lungo l'aspetto superficiale del muscolo scaleno anteriore lungo il collo. L'uso di un basso volume di anestetico locale (p. es., 5 ml) riduce l'incidenza del blocco del nervo frenico ma può anche ridurre la durata dell'analgesia e possibilmente diminuire la percentuale di successo. Volumi maggiori (10 ml) iniettati a livello della cricoide causerebbero il blocco del nervo frenico.
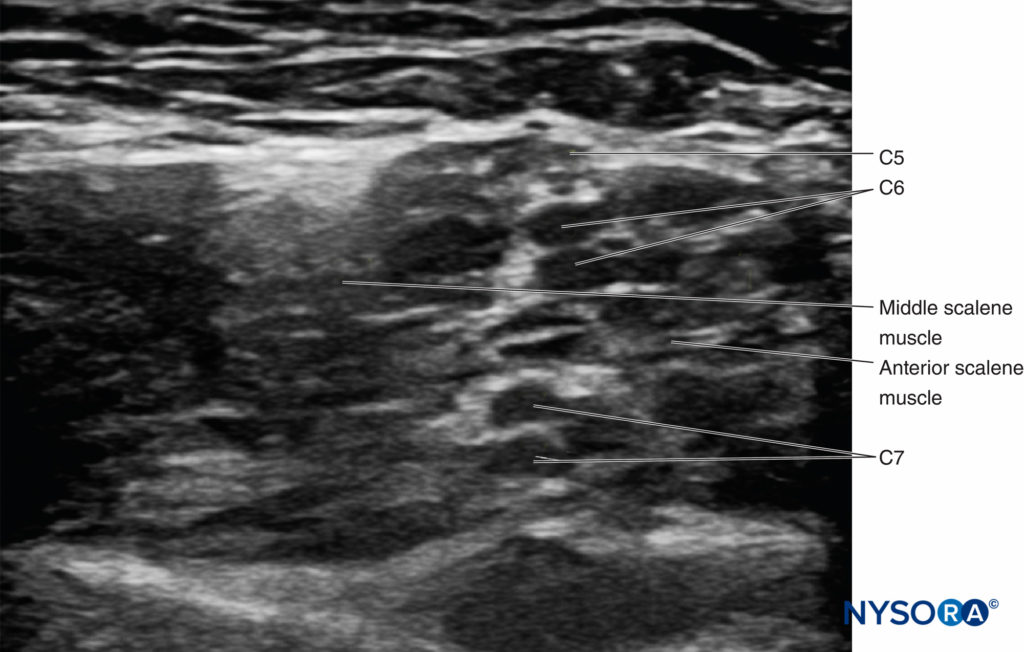
FIGURA 10. Dividi le radici C6 e C7 nel solco interscaleno.
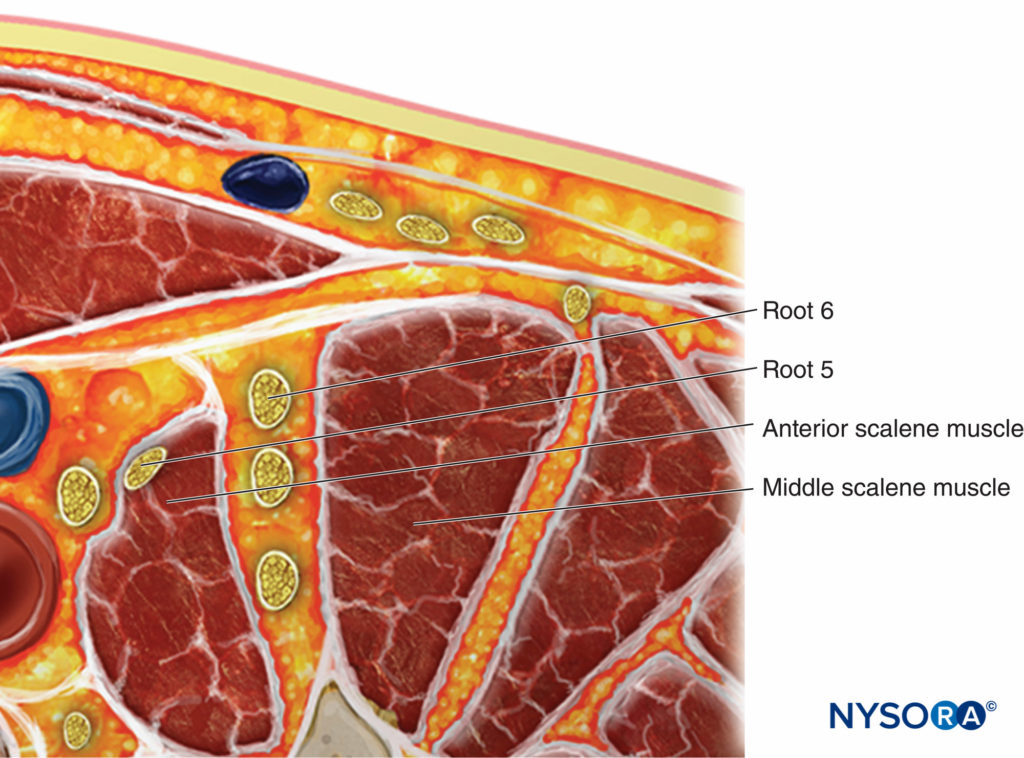
FIGURA 11. Variazione anatomica che mostra la radice C5 situata nel muscolo scaleno anteriore. Per bloccare il nervo questa variante anatomica, la radice deve essere tracciata distalmente fino a quando non entra nel solco interscaleno.
La funzione del nervo frenico può essere valutata mediante ecografia Modalità M. durante la quale una sonda curvilinea a bassa frequenza viene posizionata sotto la gabbia toracica sulla linea ascellare anteriore per valutare il movimento dell'emidiaframma (Figure 12 ). Da notare, alcuni autori hanno raccomandato di utilizzare una combinazione di nervo soprascapolare e blocco del nervo ascellare per fornire un'analgesia postoperatoria con un blocco motorio minimo distale alla spalla con un minor rischio di blocco del nervo frenico e altre complicanze del blocco del nervo interscalenico. I nervi presi di mira sono piccoli e possono risultare difficili da trovare nei pazienti obesi. Inoltre, questi blocchi nervosi non forniranno l'anestesia chirurgica. Un altro problema che deve essere considerato è la paralisi persistente del nervo frenico. C'è poco accordo su ciò che causa la paralisi persistente del nervo frenico, ma sembra essere almeno in parte correlato all'infiammazione e all'intrappolamento del nervo piuttosto che al trauma diretto dell'ago. È stato suggerito un contributo della malattia del rachide cervicale. Possono essere coinvolti altri fattori, poiché la maggior parte dei pazienti nelle serie pubblicate erano maschi, sovrappeso o obesi e di mezza età.
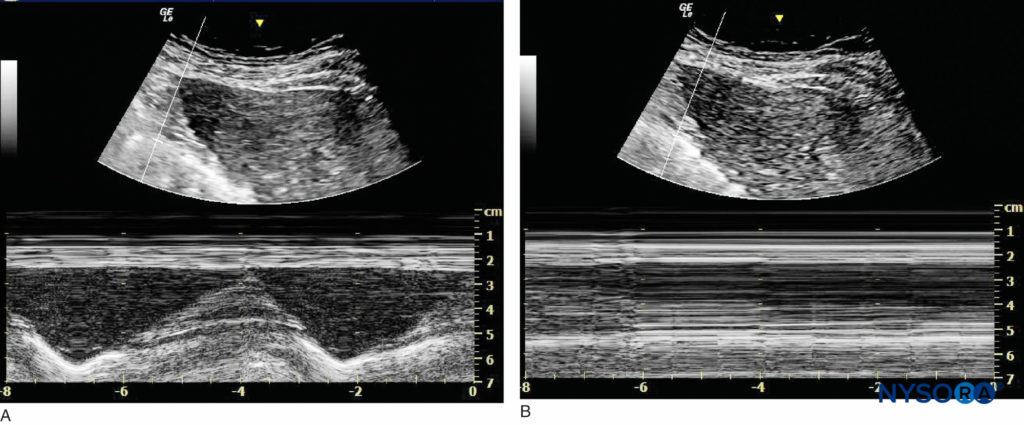
FIGURA 12. Imaging dell'emidiaframma destro sotto la gabbia toracica sulla linea anteriore. (A) Prima del blocco nervoso interscalenico. (B) Dopo blocco del nervo interscalenico con blocco del nervo frenico.
BLOCCO NERVOSO INTERSCALENE CONTINUO GUIDATO DA ULTRASUONI
L'obiettivo del blocco nervoso interscalenico continuo è posizionare il catetere in prossimità degli elementi del plesso brachiale tra i muscoli scaleni. La procedura consiste in: (1) posizionamento dell'ago; (2) iniezione di LA per assicurare la corretta posizione della punta dell'ago e "aprire lo spazio" per il catetere (3) avanzamento del catetere; (4) Iniezione attraverso il catetere durante il monitoraggio ecografico per verificarne la posizione terapeutica e (5) fissaggio del catetere. Per le prime due fasi della procedura, è possibile utilizzare gli ultrasuoni per garantire la precisione. L'ago viene tipicamente inserito in piano dalla direzione laterale-mediale e sotto la fascia prevertebrale per entrare nello spazio interscaleno (Figure 13 ), sebbene possano essere utilizzati anche altri orientamenti dell'ago, come fuori piano o puntando caudad. Il corretto posizionamento dell'ago può anche essere confermato ottenendo una risposta motoria del muscolo deltoide, del braccio o dell'avambraccio (0.5 mA, 0.1 msec), a quel punto possono essere iniettati 4-5 ml di anestetico locale. Questa piccola dose di anestetico locale serve a garantire un'adeguata distribuzione dell'anestetico locale ea rendere più confortevole per il paziente l'avanzamento del catetere. Questa prima fase della procedura non differisce in modo significativo dalla tecnica a iniezione singola.

FIGURA 13. Imaging dell'emidiaframma destro sotto la gabbia toracica sulla linea anteriore. (A) Prima del blocco nervoso interscalenico. (B) Dopo blocco del nervo interscalenico con blocco del nervo frenico.
La seconda fase della procedura prevede il mantenimento dell'ago nella posizione corretta e l'inserimento del catetere a 2–3 cm nello spazio interscaleno in prossimità del plesso brachiale (Figure 14 ). L'inserimento del catetere può essere effettuato da un solo operatore o con un assistente. La corretta posizione del catetere può essere confermata visualizzando il percorso del catetere o mediante un'iniezione di anestetico locale attraverso il catetere. Quando ciò si rivela difficile, un'alternativa consiste nell'iniettare una piccola quantità di aria (1 ml) per confermare la posizione della punta del catetere. Il catetere viene fissato mediante nastro adesivo alla pelle con o senza tunneling. Alcuni medici preferiscono l'uno all'altro. Tuttavia, la decisione su quale metodo utilizzare può essere basata sull'età del paziente, sulla durata della terapia con catetere e/o sull'anatomia. Il tunneling può essere preferito nei pazienti più anziani con obesità o rilassamento cutaneo sul collo o quando è prevista una durata più lunga dell'infusione del catetere. Due principali svantaggi del tunneling sono il rischio di dislocazione del catetere durante il tunneling e la potenziale formazione di cicatrici. Sono disponibili numerosi dispositivi di fissaggio del catetere per aiutare a stabilizzare il catetere. Per ulteriori informazioni vedere Blocchi nervosi periferici continui: soluzioni anestetiche locali e strategie di infusione.
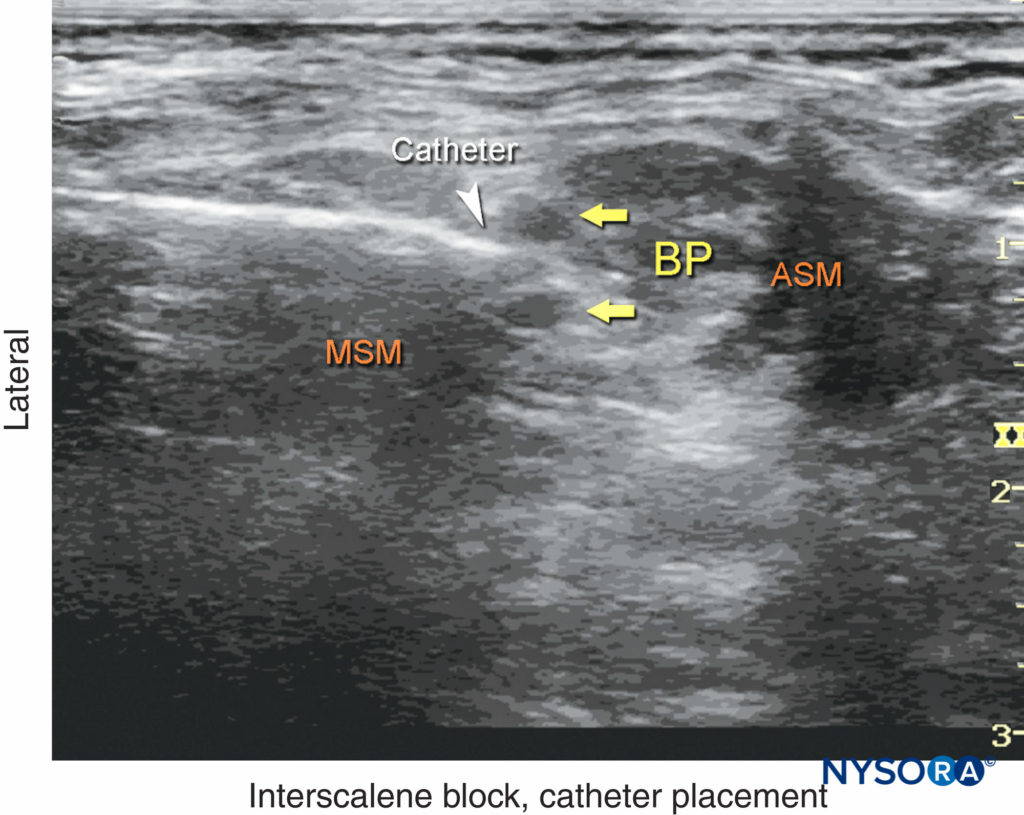
FIGURA 14. Un'immagine ecografica che mostra ago e catetere (punta di freccia bianca) inseriti nello spazio interscaleno tra i muscoli scaleni anteriore (ASM) e medio (MSM). BP, plesso brachiale.
CONSIGLI
• Possono essere utilizzati sia cateteri stimolanti che non stimolanti. Poiché la risposta motoria alla stimolazione del catetere può essere assente anche con il posizionamento ideale del catetere, l'uso di cateteri stimolanti può portare a manipolazioni non necessarie dell'ago e del catetere per ottenere risposte motorie evocate.
• La tecnica del catetere sull'ago è stata recentemente reintrodotta come alternativa alla realizzazione del blocco interscalenico continuo.
Per ulteriori informazioni sul blocco nervoso interscalenico, vedere Blocco del plesso brachiale interscaleno - Tecnica dei punti di riferimento e dello stimolatore nervoso.
È possibile trovare video supplementari relativi a questo blocco nervoso all'indirizzo Blocco nervoso del plesso brachiale interscalenico guidato da ultrasuoni e video di anatomia inversa.
Questo testo era un esempio di contenuto del Compendio di Anestesia Regionale sul NYSORA LMS.
di NYSORA Compendio di Anestesia Regionale è semplicemente il curriculum più completo e pratico sull'anestesia regionale dalla A alla Z, con i contenuti Premium di NYSORA. A differenza dei libri di testo e degli e-book, il Compendio è continuamente aggiornato e presenta i video, le animazioni e i contenuti visivi più recenti di NYSORA.
Il Compendio è uno dei numerosi corsi di formazione gold standard sul sistema di apprendimento di NYSORA (NYSORA LMS) e la registrazione a NYSORALMS.com è libero. L'accesso COMPLETO al Compendio, tuttavia, si basa su un abbonamento annuale, poiché richiede un esercito di illustratori, editor di video e un team educativo per continuare a renderlo il MIGLIOR strumento per l'educazione su tutto l'anestesia regionale. Mentre puoi pensare al compendio come a un ebook sugli steroidi, un rapido test drive ti darà un'idea in tempo reale di quanto sia incredibile il compendio. Il tuo abbonamento trasformerà il modo in cui leggi l'anestesia regionale:
- Impara visivamente: tutto ciò che è regionale, comprese le procedure di blocco spinale, epidurale e nervoso e i protocolli di gestione
- Esamina le istruzioni dettagliate sulle tecniche per oltre 60 blocchi nervosi
- Accedi alle favolose illustrazioni, animazioni e video di NYSORA (come Reverse Ultrasound Anatomy)
- Accedi alle informazioni RA su qualsiasi dispositivo tramite la piattaforma desktop e l'app mobile
- Ricevi aggiornamenti in tempo reale
- Rivedere le infografiche per la preparazione all'esame (es. EDRA)
- Utilizza il feed della community con discussioni su casi reali, immagini e video vengono pubblicati e discussi sia dagli iscritti che dai massimi esperti mondiali.
Anche se non desideri iscriverti al Compendio, registrati al NYSORA LMS, sii il primo a sapere cosa c'è di nuovo nell'anestesia regionale e partecipa alle discussioni sui casi.
Ecco di cosa si nutre l'attività NYSORA LMS sembra:
Siamo convinti che una volta sperimentato il Compendio sul NYSORA LMS, e non tornerai mai più ai tuoi vecchi libri e il tuo abbonamento supporterà il mantenimento di NYSORA.com gratuito per il resto del mondo.
Lettura aggiuntiva
- Gautier P, Vandepitte C, Ramquet C, DeCoopman M, Xu D, Hadzic A: il volume anestetico minimo efficace dello 0.75% di ropivacaina nel blocco nervoso del plesso brachiale interscalenico ecoguidato. Anesth Analg 2011;113:951–955.
- Vandepitte C, Gautier P, Xu D, Salviz EA, Hadzic A: volume effettivo di
ropivacaina 0.75% attraverso un catetere necessario per il blocco del plesso brachiale interscalenico. Anestesiologia 2013;118:863–867. - Tsui BC, Lou L: Imparare l'approccio del "traceback" per il blocco nervoso interscaleno. Anestesia 2014;69:83–85.
- Muhly WT, Orebaugh SL: Sonoanatomia del sistema vascolare nelle regioni sopraclaveari e interscaleniche rilevanti per il blocco del nervo del plesso brachiale. Acta Anaesthesiol Scand 2011;55:1247–1253.
- Moayeri N, Bigeleisen PE, Groen GJ: Architettura quantitativa del plesso brachiale e dei compartimenti circostanti e loro possibile significato per i blocchi nervosi del plesso. Anestesiologia 2008;108:299–304.
- Orebaugh SL, McFadden K, Skorupan H, Bigeleisen PE: iniezione subepineurial nel posizionamento della punta dell'ago interscalenico ecoguidato. Reg Anesth Antidolorifico 2010;35:450–454.
- Orebaugh SL, Mukalel JJ, Krediet AC, et al: Iniezione della radice del plesso brachiale in un modello di cadavere umano: distribuzione dell'iniezione ed effetti sulla nevassi. Reg Anesth Antidolorifico 2012;37:525–529.
- Hanson NA, Auyong DB: Identificazione ecografica sistematica dei nervi scapolare dorsale e toracico lungo durante il blocco del nervo interscalenico. Reg Anesth Antidolorifico 2013;38:54–57.
- Thomas SE, Winchester JB, Hickman G, DeBusk E: un caso confermato di lesione al nervo toracico lungo a seguito di un approccio posteriore a un blocco nervoso interscalenico. Reg Anesth Antidolorifico 2013;38:370.
- Saporito A: Lesione del nervo scapolare dorsale: una complicazione dell'ecografia guidata
blocco nervoso interscalenico. Fr. J Anaesth 2013;111:840–841. - Gutton C, Choquet O, Antonini F, Grossi P: Bloc interscalénique échoguidé: variazioni anatomiques et implication clinique [Blocco del nervo interscalenico guidato da ultrasuoni: influenza delle variazioni anatomiche nella pratica clinica]. Ann padre Anesth Reanim 2010;29:770–775.
- Gautier P, Vandepitte C, Ramquet C, DeCoopman M, Xu D, Hadzic A: Il volume anestetico minimo efficace dello 0.75% di ropivacaina nel blocco nervoso del plesso brachiale interscalenico ecoguidato. Anesth Analg 2011;113:951–955.
- Falcão LF, Perez MV, de Castro I, Yamashita AM, Tardelli MA, Amaral JL: volume minimo efficace dello 0.5% di bupivacaina con epinefrina nel blocco nervoso del plesso brachiale interscalenico ecoguidato. Fr. J Anaesth 2013; 110:450–455.
- Verelst P, van Zundert A: Impatto respiratorio delle strategie analgesiche per la chirurgia della spalla. Reg Anesth Antidolorifico 2013;38:50–53.
- Koscielniak-Nielsen ZJ: il catetere sopraclaveare può essere un'alternativa al catetere interscalenico nei pazienti a rischio di insufficienza respiratoria dopo
chirurgia della spalla. Reg Anesth Antidolorifico 2013;38:251. - Kessler J, Schafhalter-Zoppoth I, Gray AT: uno studio ecografico del nervo frenico nel triangolo cervicale posteriore: implicazioni per il blocco nervoso del plesso brachiale interscaleno. Reg Anesth Antidolorifico 2008;33:545–550.
- Lee JH, Cho SH, Kim SH, et al: Ropivacaina per il blocco del nervo interscalenico ecoguidato: 5 ml forniscono un'analgesia simile ma una paralisi del nervo frenico inferiore a 10 ml. Can J Anaesth 2011;58:1001–1006.
- Smith HM, Duncan CM, Hebl JR: Utilità clinica del blocco interscalenico a basso volume guidato da ultrasuoni: controindicazioni riconsiderate. J Ultrasound Med 2009;28:1251–1258.
- Renes SH, van Geffen GJ, Rettig HC, Gielen MJ, Scheffer GJ: Volume minimo efficace di anestetico locale per l'analgesia della spalla mediante blocco nervoso ecoguidato alla radice C7 con valutazione della funzione polmonare. Reg Anesth Antidolorifico 2010;35:529–534.
- Fredrickson MJ, Abeysekera A, White R: studio randomizzato dell'effetto del volume e della concentrazione dell'anestetico locale sulla durata del blocco nervoso periferico. Reg Anesth Antidolorifico 2012;37:495–501.
- Sinha SK, Abrams JH, Barnett JT, et al: Diminuendo il volume dell'anestetico locale da 20 a 10 ml per il blocco nervoso interscalenico ecoguidato a livello cricoide non si riduce l'incidenza della paresi emidiaframmatica. Reg Anesth Antidolorifico 2011;36:17–20.
- Mantovani D, Nagdev A: valutazione ecografica di un emidiaframma paralizzato da blocco nervoso del plesso brachiale interscalenico ecoguidato. Am J Emerg Med 2012;30:2099.e5–7.
- Lee SM, Park SE, Nam YS, et al: Efficacia analgesica del blocco nervoso nell'artroscopia della spalla: confronto tra blocchi nervosi interscalenici, soprascapolari e ascellari. Knee Surg Sport Traumatol Arthrosc 2012;20: 2573–2578.
- Pitombo PF, Meira Barros R, Matos MA, Pinheiro Módolo NS: il blocco selettivo del nervo soprascapolare e ascellare fornisce un'analgesia adeguata e un blocco del nervo motorio minimo. Confronto con il blocco nervoso interscalenico. Braz J Anesthesiol 2013;63:45–51.
- Lee JJ, Kim DY, Hwang JT, et al: Effetto del blocco del nervo ascellare guidato ecograficamente combinato con il blocco del nervo soprascapolare nella riparazione artroscopica della cuffia dei rotatori: uno studio randomizzato controllato. Artroscopia 2014;30:906–914.
- Rothe C, Steen-Hansen C, Lund J, Jenstrup MT, Lange KH: blocco nervoso ecoguidato del nervo soprascapolare: uno studio volontario di un nuovo approccio prossimale. Acta Anaesthesiol Scand 2014;58:1228–1232.
- Kim YA, Yoon KB, Kwon TD, Kim DH, Yoon DM: valutazione dei punti di riferimento anatomici per il blocco del nervo ascellare nello spazio quadrilatero. Acta Anaesthesiol Scand 2014;58:567–571.
- Kaufman MR, Elkwood AI, Rose MI, et al: Trattamento chirurgico della paralisi permanente del diaframma dopo il blocco del nervo interscaleno per la chirurgia della spalla. Anestesiologia 2013;119:484–487.
- Pakala SR, Beckman JD, Lyman S, Zayas VM: La malattia della colonna vertebrale cervicale è un fattore di rischio per la paresi del nervo frenico persistente dopo il blocco del nervo interscalenico. Reg Anesth Antidolorifico 2013;38:239–242.
- Bellew B, Harrop-Griffiths WA, Bedforth N: blocchi nervosi del plesso brachiale interscalenico e paralisi del nervo frenico. Anestesiologia 2014;120:1056–1057.
- Birnbaum J, Kip M, Spies CD, et al: L'effetto dei cateteri stimolanti rispetto a quelli non stimolanti per i blocchi nervosi del plesso interscalenico continui nella gestione del dolore a breve termine. J Clin Anesth 2007; 19:434–439.
- Ip V, Tsui B: La sicurezza di una tecnica interscalenica catetere su ago. Anestesia 2013;68:774–775.
Blocco nervoso interscalenico a iniezione singola guidato da ultrasuoni
- Albrecht E, Kirkham KR, Taffé P, et al: La distanza ago-nervo massima efficace per il blocco nervoso interscalenico ecoguidato: uno studio esplorativo. Reg Anesth Antidolorifico 2014;39:56–60.
- Avellanet M, Sala-Blanch X, Rodrigo L, Gonzalez-Viejo MA: plessopatia permanente del tronco superiore dopo blocco nervoso del plesso brachiale interscalenico. J Clin Monit Comput 2016;30:51–54.
- Burckett-St Laurent D, Chan V, Chin KJ: perfezionamento del blocco nervoso del plesso brachiale interscalenico ecoguidato: l'approccio del tronco superiore. Can J Anaesth 2014;61:1098–1102.
- Errando CL, Muñoz-Devesa L, Soldado MA: Bloqueo interescalénico guiado por ecografía en un paciente con alteraciones anatómicas de la region supraclavicular secundarias a radioterapia y cirugía [Blocco del nervo interscaleno guidato da ultrasuoni in un paziente con anomalie anatomiche sopraclavicolari dovute a radioterapia e chirurgia ]. Rev. Esp Anestesiol Reanim 2011;58:312–314.
- Falcão LF, Perez MV, de Castro I, Yamashita AM, Tardelli MA, Amaral JL: volume minimo efficace dello 0.5% di bupivacaina con epinefrina nel blocco nervoso del plesso brachiale interscalenico ecoguidato. Fr. J Anaesth 2013;110:450–455.
- Fredrickson MJ, Kilfoyle DH: Analisi delle complicanze neurologiche di 1000 blocchi nervosi periferici guidati da ultrasuoni per chirurgia ortopedica elettiva: uno studio prospettico. Anestesia 2009;64:836–844.
- Fritsch G, Hudelmaier M, Danninger T, Brummett C, Bock M, McCoy M: La perdita bilaterale della funzione neurale dopo il blocco del plesso interscalenico può essere causata dalla diffusione epidurale di anestetici locali: uno studio su cadavere. Reg Anesth Antidolorifico 2013;38:64–68.
- Gadsden J, Hadzic A, Gandhi K, et al: L'effetto della miscelazione dell'1.5% di mepivacaina e dello 0.5% di bupivacaina sulla durata dell'analgesia e sulla latenza dell'insorgenza del blocco nervoso nel blocco nervoso interscalenico ecoguidato. Anesth Analg 2011; 112: 471–476.
- Ihnatsenka B, Boezaart AP: Sonoanatomia applicata del triangolo posteriore del collo. Int J Shoulder Surg 2010; 4:63–74.
- Koff MD, Cohen JA, McIntyre JJ, Carr CF, Sites BD: grave plessopatia brachiale dopo un blocco nervoso a iniezione singola ecoguidato per artroplastica totale della spalla in un paziente con sclerosi multipla. Anestesiologia 2008;108:325–328.
- Lang RS, Kentor ML, Vallejo M, Bigeleisen P, Wisniewski SR, Orebaugh SL: L'impatto della distribuzione dell'anestetico locale sull'insorgenza del blocco nervoso nel blocco nervoso interscalenico ecoguidato. Acta Anaesthesiol Scand 2012;56:1146–1151.
- Liu SS, Gordon MA, Shaw PM, Wilfred S, Shetty T, Yadeau JT: un registro clinico prospettico dell'anestesia regionale ecoguidata per la chirurgia ambulatoriale della spalla. Anesth Analg 2010;111:617–623.
- Liu SS, YaDeau JT, Shaw PM, Wilfred S, Shetty T, Gordon M: Incidenza di iniezione intraneurale non intenzionale e complicanze neurologiche post-operatorie con blocchi nervosi interscalenici e sopraclavicolari ecoguidati. Anestesia 2011;66:168–174.
- Lu IC, Hsu HT, Soo LY, et al: esame ecografico per la posizione ottimale della testa per il blocco nervoso del plesso brachiale interscaleno. Acta Anaesthesiol Taiwan 2007;45:73–78.
- Madison SJ, Humsi J, Loland VJ, et al: Blocco del nervo radice/tronco (interscaleno) guidato da ultrasuoni per anestesia della mano e dell'avambraccio. Reg Anesth Antidolorifico 2013;38:226–232.
- Marhofer P, Harrop-Griffiths W, Willschke H, Kirchmair L: Quindici anni di guida ecografica in anestesia regionale: parte 2: sviluppi recenti nelle tecniche di blocco nervoso. Fr. J Anaesth 2010;104:673–683.
- McNaught A, McHardy P, Awad IT: blocco nervoso interscalenico posteriore: una serie di casi ecoguidati e panoramica di storia, anatomia e tecniche. Pain Res Manag 2010;15:219–223.
- McNaught A, Shastri U, Carmichael N, et al: L'ecografia riduce il volume anestetico locale minimo efficace rispetto alla stimolazione del nervo periferico per il blocco del nervo interscalenico. Fr. J Anaesth 2011; 106:124–30.
- Natsis K, Totlis T, Didagelos M, Tsakotos G, Vlassis K, Skandalakis P: muscolo Scalenus minimus: sopravvalutato o no? Uno studio anatomico. Am Surg 2013;79:372–374.
- Orebaugh SL, McFadden K, Skorupan H, Bigeleisen PE: iniezione subepineurial nel posizionamento della punta dell'ago interscalenico ecoguidato. Reg Anesth Antidolorifico 2010;35:450–454.
- Plante T, Rontes O, Bloc S, Delbos A: Diffusione dell'anestetico locale durante un blocco nervoso interscalenico ecoguidato: il sito di iniezione influenza la diffusione? Acta Anaesthesiol Scand 2011;55:664–669.
- Renes SH, van Geffen GJ, Rettig HC, Gielen MJ, Scheffer GJ: Volume minimo efficace di anestetico locale per l'analgesia della spalla mediante blocco nervoso ecoguidato alla radice C7 con valutazione della funzione polmonare. Reg Anesth Antidolorifico 2010;35:529–534.
- Roessel T, Wiessner D, Heller AR, Zimmermann T, Koch T, Litz RJ: alta risoluzione blocco nervoso del plesso interscalenico alto ecoguidato per endoarteriectomia carotidea. Reg Anesth Antidolorifico 2007;32:247–253.
- Soeding P, Eizenberg N: Articolo di revisione: considerazioni anatomiche per la guida ecografica per l'anestesia regionale del collo e dell'arto superiore. Can J Anaesth 2009;56:518–533.
- Spence BC, Beach ML, Gallagher JD, Sites BD: blocchi nervosi interscalenici guidati da ultrasuoni: capire dove iniettare l'anestetico locale. Anestesia 2011;66:509–514.
Blocco nervoso interscalenico continuo ecoguidato
- Antonakakis JG, siti BD, Shiffrin J: approccio posteriore guidato da ultrasuoni per il posizionamento di un catetere interscalenico continuo. Reg Anesth Antidolorifico 2009;34:64–68.
Fredrickson MJ, Ball CM, Dalgleish AJ: Efficacia analgesica di un blocco nervoso interscaleno continuo rispetto a una singola iniezione per la chirurgia artroscopica della spalla minore. Reg Anesth Antidolorifico 2010;35:28–33. - Fredrickson MJ, Price DJ: Efficacia analgesica della ropivacaina 0.2% vs 0.4% tramite un catetere ambulatoriale perineurale C5-6 radice/tronco superiore ecoguidato. Fr. J Anaesth 2009; 103:434–439.
- Fredrickson MJ, Ball CM, Dalgleish AJ: posizionamento del catetere interscalenico con approccio posteriore rispetto a anterolaterale: uno studio prospettico randomizzato. Reg Anesth Antidolorifico 2011;36:125–133.
- Fredrickson MJ, Ball CM, Dalgleish AJ, Stewart AW, Short TG: un confronto randomizzato prospettico di ultrasuoni e neurostimolazione come punti terminali dell'ago per il posizionamento del catetere interscalenico. Anesth Analg 2009;108:1695–1700.
- Mariano ER, Afra R, Loland VJ, et al: Blocco nervoso del plesso brachiale interscalenico continuo tramite un approccio posteriore guidato da ultrasuoni: uno studio randomizzato, a tripla maschera, controllato con placebo. Anesth Analg 2009;108:1688–1694.
- Mariano ER, Loland VJ, Ilfeld BM: posizionamento del catetere perineurale interscalenico utilizzando un approccio posteriore ecoguidato. Reg Anesth Antidolorifico 2009;34:60–63.
- Shin HJ, Ahn JH, Jung HI, et al: Fattibilità dell'approccio posteriore guidato da ultrasuoni per il posizionamento del catetere interscalenico durante la chirurgia artroscopica della spalla. coreano J Anesthesiol 2011;61:475–481.