Les objectifs d'apprentissage
- Décrire l'insuffisance corticosurrénalienne
- Reconnaître les symptômes et les signes d'insuffisance surrénalienne aiguë
- Prise en charge anesthésique d'un patient insuffisant corticosurrénalien
Définition et mécanismes
- Les glandes surrénales des patients atteints d'insuffisance corticosurrénalienne ne produisent pas des niveaux adéquats d'hormones stéroïdes (c.-à-d. glucocorticoïdes [cortisol), minéralocorticoïdes [aldostérone] et androgènes)
- Ces hormones jouent un rôle important dans l'homéostasie de la pression artérielle, l'équilibre électrolytique et hydrique et le métabolisme.
| Type | Mécanisme |
|---|---|
| Insuffisance surrénalienne primaire (maladie d'Addison) | Sécrétion déficiente de glucocorticoïdes par les glandes surrénales. Les glandes surrénales sont directement touchées, ce qui réduit également la production de minéralocorticoïdes. |
| Insuffisance surrénalienne secondaire | Sécrétion déficiente de l'hormone adrénocorticotropine (ACTH) par l'hypophyse et diminution subséquente de la stimulation surrénalienne. Les glandes surrénales ne sont pas directement affectées, donc la production de minéralocorticoïdes est peu impactée. |
| Insuffisance surrénalienne tertiaire | Sécrétion déficiente de l'hormone de libération de la corticotropine (CRH) par l'hypothalamus, provoquant une réduction en aval de la production d'ACTH et par la suite une diminution de la stimulation surrénalienne. Les glandes surrénales ne sont pas directement affectées, donc la production de minéralocorticoïdes est peu impactée. |
Signes et symptômes
- État aigu (crise addisonienne) : Douleurs abdominales, vomissements, déshydratation et hypotension (surtout postural)
- État chronique: Début insidieux avec fatigue, anorexie, perte de poids et posture hypotension (perte de sel et d'eau)
- Pigmentation accrue
- Hypoglycémie
- Hyponatrémie
- Hyperkaliémie
- Urée sérique élevée
- Désorientation
- Faiblesse
- Vertiges
- Collapsus cardiovasculaire
- Douleurs musculaires et articulaires
- Nausées, vomissements, diarrhée
Complications
- Crise Addisonienne : Situation potentiellement mortelle entraînant hypotension, l'hypoglycémieet une hyperkaliémie nécessitant un traitement d'urgence (c.-à-d. hydrocortisone IV et soutien liquidien). Elle peut résulter d'une maladie d'Addison non diagnostiquée ou non traitée associée à un stress soudain sur le corps (c'est-à-dire une blessure, une infection ou une maladie).
- La maladie d'Addison auto-immune peut être associée à d'autres maladies auto-immunes (p. ex., anémie pernicieuse et Maladie de Graves)
Traitement
- Doses physiologiques de remplacement des corticoïdes pour tous les types d'insuffisance corticosurrénalienne
- Traitement de la crise surrénalienne (aiguë)
- Liquides IV
- Glucocorticoïdes IV (c'est-à-dire hydrocortisone) et minéralocorticoïdes (c'est-à-dire fludrocortisone)
- Mesures de soutien et correction de tout problème supplémentaire (par exemple, anomalies électrolytiques)
- Traitement de l'insuffisance surrénalienne chronique
- Glucocorticoïdes oraux (c'est-à-dire hydrocortisone, prednisone, méthylprednisolone ou dexaméthasone) pour remplacer le cortisol
- Minéralocorticoïdes oraux (c'est-à-dire fludrocortisone) pour remplacer l'aldostérone, en cas d'insuffisance corticosurrénalienne primaire
- Androgènes oraux (c'est-à-dire déhydroépiandrostérone) pour remplacer les androgènes, si nécessaire
Symptômes d'une corticothérapie à long terme
- Hypertension
- Atrophie de la peau
- Myopathie
- Arthrite
- Ostéoporose
- Maladie de l'artère coronaire
- Secondaire diabète sucré
- Réponse immunitaire supprimée
- Cicatrisation des plaies avec facultés affaiblies
Considérations anesthésiques
- Situation potentiellement mortelle : choc, déshydratation, hypotension
- Considérations physiologiques
- Cardiovasculaire: Altération de la contractilité myocardique, arythmies secondaires à une hyperkaliémie
- État des volumes : Déshydratation (2-3 L)
- Un déséquilibre électrolytique: Hyperkaliémie, hyponatrémie (diminution du niveau de conscience, convulsions) et l'hypoglycémie (diminution du niveau de conscience, convulsions)
- Considérations pharmacologiques
- Diminution des catécholamines circulantes (envisager la vasopressine en cas d'hypotension)
- Induit par la succinylcholine hyperkaliémie
Gestion

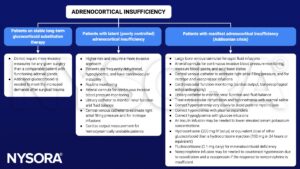
Voir aussi Considérations sur les stéroïdes périopératoires
Garder en tete
- Stress de la chirurgie, infection ou qui vous peut entraîner une décompensation de l'insuffisance corticosurrénalienne et conduire à une crise addisonienne
- Une corticothérapie prolongée peut supprimer l'axe HPA sans provoquer de symptômes → les symptômes se manifestent si les stéroïdes sont suspendus ou si la dose n'est pas adaptée aux besoins accrus
- Les patients sous traitement de substitution aux corticostéroïdes nécessitent une augmentation périopératoire de la dose pour compenser les besoins accrus posés par le traumatisme de la chirurgie
- Les patients présentant une insuffisance corticosurrénalienne non traitée ne doivent pas être programmés pour une chirurgie élective tant que la corticothérapie n'a pas été administrée pendant une durée suffisante.
- Les patients présentant une insuffisance corticosurrénalienne manifeste non traitée ou une crise addisonienne se présentant pour une chirurgie d'urgence sont des patients à haut risque et nécessitent une surveillance peropératoire invasive
Lecture suggérée
- Pollard BJ, Kitchen G. Manuel d'anesthésie clinique. 4e éd. groupe Taylor & Francis; 2018. Chapitre 6 Système endocrinien.
- Davies MJ, Hardman JG. Anesthésie et maladie corticosurrénalienne. Formation continue en anesthésie. Soins intensifs et douleur. 2005;5(4):122-126.
Nous aimerions avoir de vos nouvelles. Si vous détectez des erreurs, envoyez-nous un e-mail serviceclient@nysora.com

