Obiettivi di apprendimento
- Segni di distacco della placenta
- Gradi di distacco della placenta
- Gestione del distacco di placenta
Definizione e meccanismi
- Emorragia derivante dalla prematura separazione di una placenta normalmente situata
- Separazione del letto placentare dalla decidua basalis prima del parto
- Si verifica nell'1% delle gravidanze
- Principale causa di sanguinamento vaginale nella seconda metà della gravidanza
- Emergenza con alta morbilità/mortalità materna e fetale
- Principali complicazioni:
- Shock emorragico
- Lesione renale acuta
- Coagulopatia
- Morte fetale
- Morte materna
- Fornire neonato prematuro
- Complicanze associate alla trasfusione
- Isterectomia
- La recidiva è stata riportata nel 4-12% dei casi
Segni e sintomi
- Fattori diagnostici chiave:
- Sanguinamento vaginale (sebbene circa il 20% dei casi non abbia sanguinamento)
- Tenerezza uterina
- Contrazioni rapide
- Dolore addominale
- Anomalie della frequenza cardiaca fetale
- Le implicazioni cliniche di un distacco della placenta variano in base all'entità della separazione e alla posizione della separazione
- Il distacco della placenta può essere completo o parziale e marginale o centrale
- La classificazione del distacco della placenta si basa sui seguenti risultati clinici:
| Classe 0: asintomatico | Classe 1: lieve | Classe 2: moderata | Classe 3: Grave |
|---|---|---|---|
| Scoperta di un coagulo di sangue sul lato materno di una placenta partorita La diagnosi viene fatta retrospettivamente | Nessun segno di sanguinamento vaginale o una piccola quantità di sanguinamento vaginale Lieve tenerezza uterina Pressione arteriosa materna e frequenza cardiaca entro limiti normali Nessun segno di sofferenza fetale | Nessun segno di sanguinamento vaginale a una quantità moderata di sanguinamento vaginale Dolorabilità uterina significativa con contrazioni tetaniche Alterazione dei segni vitali: tachicardia materna, alterazioni ortostatiche della pressione arteriosa Evidenza di sofferenza fetale Alterazione del profilo della coagulazione: ipofibrinogenemia | Nessun segno di sanguinamento vaginale o abbondante sanguinamento vaginale Utero tetanico/consistenza a tavola alla palpazione Shock materno Alterazione del profilo della coagulazione: ipofibrinogenemia e coagulopatia Morte fetale |
- La classificazione di 0 o 1 è solitamente associata a una separazione parziale e marginale
- Considerando che la classificazione di 2 o 3 è associata alla separazione completa o centrale
Fasi di shock ipovolemico
| Ho compensato | II Lieve | III Moderato | IV Grave | |
|---|---|---|---|---|
| Perdita di sangue | <15%; 750–1000 ml | 15-30%; 1000-1500 ml | 30-40%; 1500-2000 ml | >40%; ≥2000 ml |
| Frequenza cardiaca (battiti/min) | <100 | > 100 | > 120 | > 140 |
| Pressione arteriosa | Normale; vasocostrizione ridistribuisce il flusso sanguigno, lieve aumento della pressione diastolica | Cambiamenti ortostatici nella pressione arteriosa, la vasocostrizione si intensifica negli organi non critici (pelle, muscoli, intestino) | Marcatamente diminuito (pressione arteriosa sistolica <90 mm Hg); la vasocostrizione riduce la perfusione agli organi addominali | Profondamente diminuito (pressione arteriosa sistolica <80 mm Hg); diminuzione della perfusione agli organi vitali (cervello, cuore) |
| Respirazione | Normale | Lieve aumento | Tachipnea moderata | Tachipnea marcata: insufficienza respiratoria |
| Stato mentale | Normale, leggermente ansioso | Lievemente ansioso, agitato | Confuso, agitato | Ottundimento |
| Produzione di urina (ml/h) | > 30 | 20-30 | <20 | Nessuno (anuria) |
| Riempimento capillare | Normale (<2 s) | >2 secondi; pelle umida | Solitamente >3 s; pelle fresca e pallida | >3 secondi; pelle fredda e screziata |
Fattori di rischio
- Anamnesi ed eventi ostetrici passati:
- Sigarette
- Cocaina uso
- Età materna oltre 35 anni
- Ipertensione
- Distacco placentare in una precedente gravidanza
- Gravidanza in corso:
- Gravidanze multiple in gestazione
- Polidramnios
- preeclampsia
- Decompressione uterina improvvisa
- Cordone ombelicale corto
- Inaspettato trauma
Cause
- L'esatta eziologia è sconosciuta
- La causa specifica è spesso sconosciuta
- Trauma o lesioni all'addome
- Raramente un cordone ombelicale corto o una rapida perdita di liquido amniotico
Diagnosi
- Segni/sintomi clinici
- Ultrasuoni (comunque bassa sensibilità)
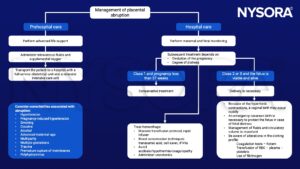
Management
Lettura suggerita
- Schmidt P, Skelly CL, Raines DA. Distacco placentare. In: StatPearls. L'isola del tesoro (FL): StatPearls Publishing; 1 aprile 2022.
- Walfish, M., Neuman, A., Wlody, D., 2009. Emorragia materna. Giornale britannico di anestesia 103, i47-i56.
Ci piacerebbe avere tue notizie. Se dovessi rilevare errori, inviaci un'e-mail servizioclienti@nysora.com

