Alain Borgeat, Matthew Levine, Malikah Latmore, Sam Van Boxstael et Stephan Blumenthal
INTRODUCTION
Les premiers blocs du plexus brachial ont été réalisés par William Stewart Halsted, en 1885, au Roosevelt Hospital de New York. En 1902, George Washington Crile a décrit une « approche ouverte » pour exposer le plexus (axillaire) facilitant l'application directe de cocaïne. La nécessité d'une exposition chirurgicale de la plexus brachial conduit à une utilité clinique limitée de cette technique.
Cela a changé au début des années 1900 lorsque l'accès percutané au plexus brachial a été décrit pour la première fois. En 1925, July Etienne1 rapporte le succès du bloc du plexus brachial en insérant une aiguille à mi-chemin entre le bord latéral du muscle sternocléidomastoïdien et le bord antérieur du muscle trapèze au niveau de la membrane cricothyroïdienne, en faisant une seule injection dans la zone autour les muscles scalènes.
Cette approche était très probablement la première technique de bloc interscalène cliniquement utile. En 1970, Alon Winnie a décrit la première approche percutanée efficace et techniquement appropriée du bloc du plexus brachial. La technique consistait à palper le sillon interscalénique au niveau du cartilage cricoïde et à injecter un anesthésique local entre les muscles scalènes antérieur et moyen. L'approche de Winnie a été modifiée au fil des ans pour inclure de légères variations de la technique telles que le placement du cathéter périneural. Cependant, le succès de cette approche et l'adoption généralisée du bloc interscalénique du plexus brachial comme "anesthésie rachidienne unilatérale pour le membre supérieur" doivent être attribués uniquement à Alon Winnie.
Plus récemment, l'introduction de techniques guidées par ultrasons a permis des améliorations supplémentaires et une meilleure cohérence des blocs avec des volumes d'anesthésie locale réduits. (voir Bloc du plexus brachial interscalénique guidé par échographie)
Les indications
Le bloc interscalénique est indiqué pour les interventions sur l'épaule et l'humérus proximal ainsi que sur les deux tiers latéraux de la clavicule. Le bloc interscalène peut également être utilisé pour la chirurgie du bras ou de l'avant-bras ; cependant, l'incidence plus élevée de bloc incomplet du tronc inférieur avec cette technique peut fournir une analgésie inadéquate dans la distribution ulnaire. Le positionnement et le confort du patient, les préférences du chirurgien et la durée de l'intervention peuvent nécessiter l'administration concomitante d'une anesthésie générale. Un cathéter interscalénique peut être inséré pour une analgésie postopératoire prolongée (Tableau 1).
TABLE 1. Mono-injection vs choix de la technique : cathéter interscalénique selon chirurgie.
| Type de chirurgie | Type de bloc Injection unique | Cathéter |
|---|---|---|
| Chirurgie ouverte | ||
| Arthroplastie | + | + |
| Réparation de la coiffe des rotateurs | + | + |
| Arthrolyse | + | + |
| Acromioplastie | + | + |
| La réparation de Bankart | + | + |
| Latarjet | + | + |
| Humérus proximal ostéosynthèse | + | ± |
| Acromio-claviculaire résection | + | - |
| Luxation de l'épaule | + | - |
| Ostéosynthèse claviculaire | + (± superficiel bloc cervical) | - |
| Chirurgie arthroscopique | ||
| Réparation de la coiffe des rotateurs | + | + |
| Arthrolyse | + | + |
| La réparation de Bankart | + | ± |
| Acromioplastie | + | ± |
Conseils NYSORA
- Jusqu'à 70 % des patientes signalent des douleurs intenses lors des mouvements après une chirurgie ouverte majeure de l'épaule, ce qui est plus qu'après une hystérectomie (60 %), une gastrectomie ou une thoracotomie (60 %).
- La chirurgie majeure de l'épaule implique un apport nociceptif massif des tissus articulaires et périarticulaires richement innervés, qui produit une douleur somatique profonde continue et des épisodes de spasmes réflexes des muscles.
- Les structures périarticulaires présentent non seulement des afférences C, mais également des afférences A alpha et A delta, ces dernières étant mal bloquées par les opioïdes, ce qui explique la relative inefficacité des opioïdes pour contrôler ce type de douleur postopératoire.
Contre-indications
Les contre-indications absolues incluent le refus du patient, une infection locale, un saignement actif dans un patient anticoagulé, et allergie avérée à l'anesthésie locale. Les contre-indications relatives comprennent la maladie obstructive chronique des voies respiratoires, la parésie controlatérale des nerfs phréniques ou laryngés récurrents et un déficit neurologique antérieur du bras impliqué. Les risques et les bénéfices de la technique d'anesthésie choisie doivent être discutés avec le patient et le chirurgien.
Conseils NYSORA
- L'infiltration cutanée du site de la chambre arthroscopique postérieure avec un anesthésique local est souvent nécessaire pour la chirurgie arthroscopique de l'épaule en plus du bloc interscalénique.
Anatomie
Le plexus est formé par la branche ventrale des cinquième à huitième nerfs cervicaux et la plus grande partie de la branche ventrale du premier nerf thoracique (Figure 1). De plus, de petites contributions peuvent être apportées par le quatrième nerf cervical et le deuxième nerf thoracique. Il existe de multiples interconnexions complexes entre les éléments neuronaux du plexus brachial lors de leur parcours du sillon interscalène à leurs extrémités dans les nerfs terminaux. Cependant, la plupart de ce qui arrive à ces racines sur leur chemin pour devenir des nerfs périphériques n'est pas une information cliniquement essentielle pour le praticien.
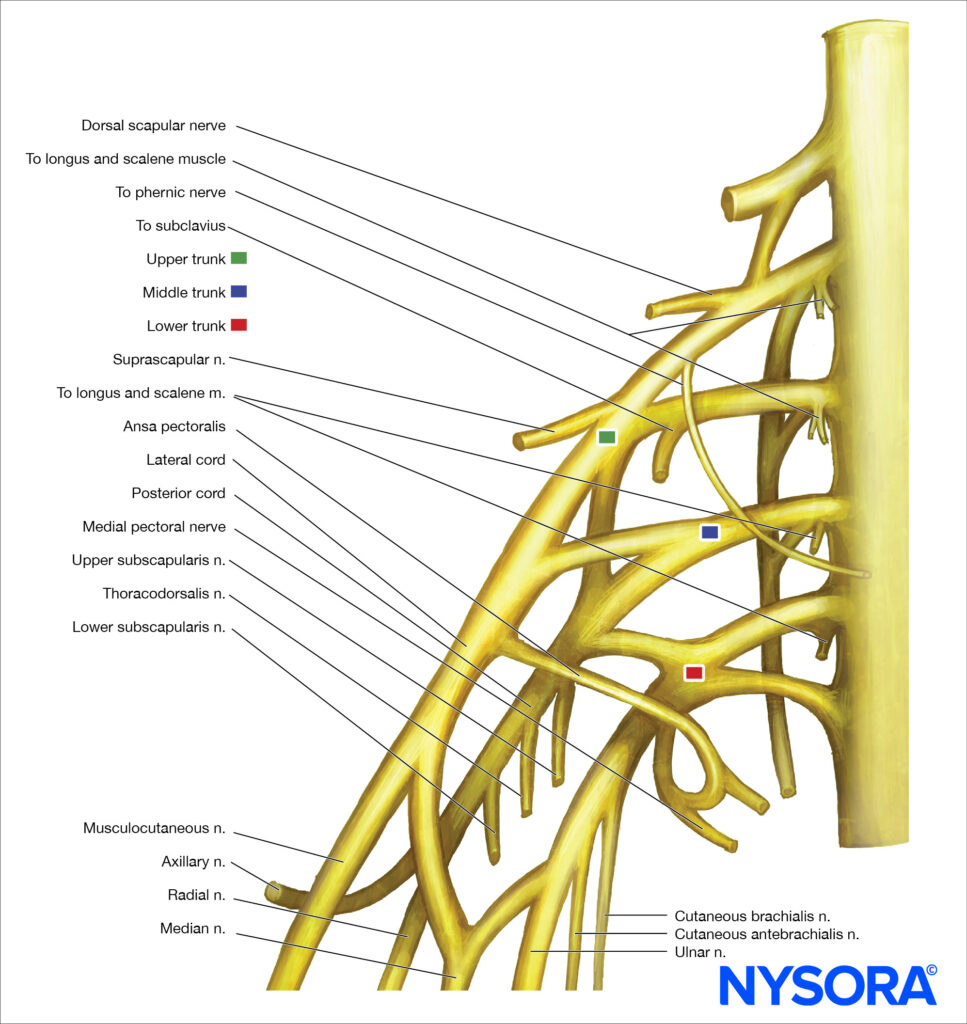
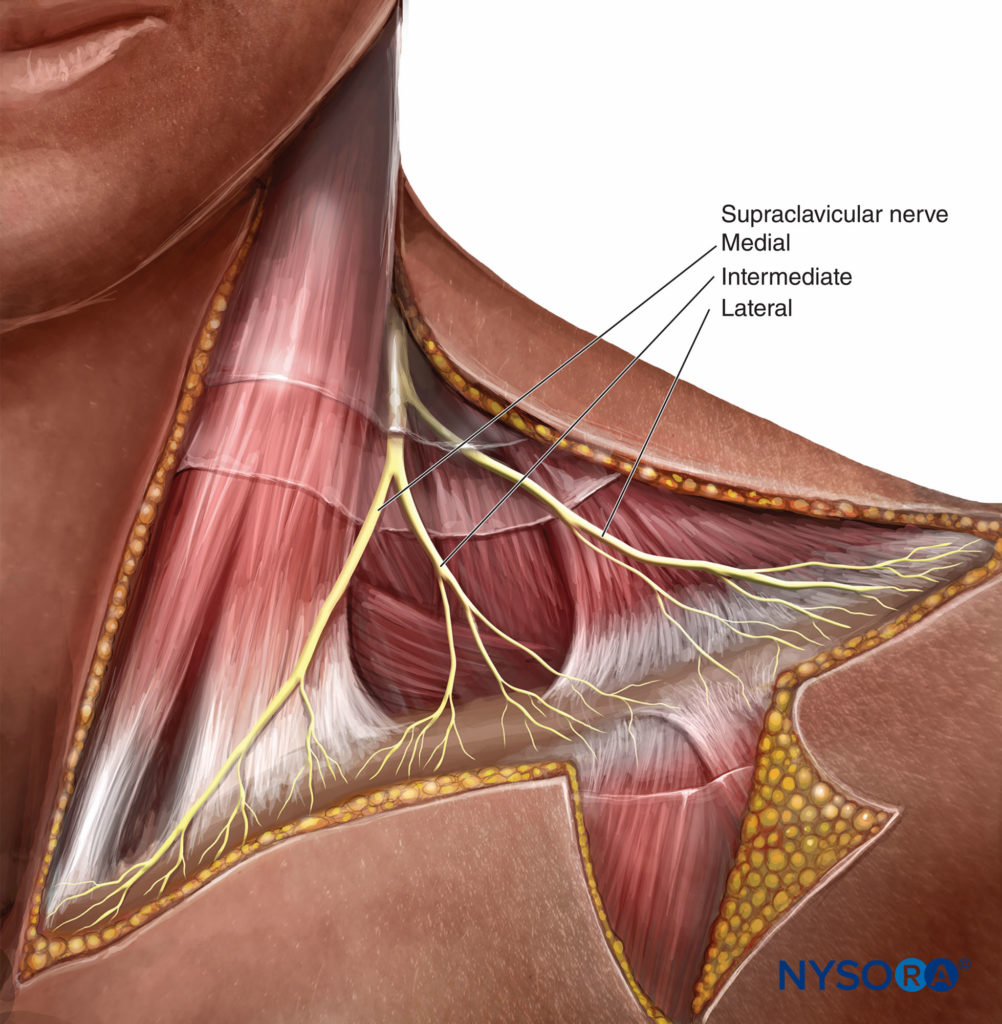
FIGURE 1. Organisation du plexus brachial. Cependant, la disposition spatiale des troncs (supérieur, moyen et inférieur) et l'interprétation de la réponse motrice avec stimulation nerveuse peuvent être importantes. (Tableau 2).Le plexus brachial fournit toutes les fonctions motrices et la plupart des fonctions sensorielles de l'épaule, à l'exception des parties cutanées céphaliques de l'épaule. Ceux-ci sont innervés par les nerfs supraclaviculaires issus de la partie inférieure du plexus cervical superficiel (C3–4) (Figure 2) qui fournissent la sensation à l'épaule au-dessus de la clavicule, les deux premiers espaces intercostaux en avant, le triangle cervical postérieur et le haut du thorax dans cette zone ainsi qu'à la pointe de l'épaule.
TABLEAU 2 Répartition du plexus brachial.
| Nerfs) | Segment(s) de la colonne vertébrale | Distribution |
|---|---|---|
| Nerf sous-clavier | C4 à C6 | Muscle sous-clavier |
| Nerf scapulaire dorsal | C4-C5 | Muscles rhomboïdes et muscle releveur de l'omoplate |
| Nerf thoracique long | C5 à C7 | Muscle dentelé antérieur |
| Nerf suprascapulaire | C4, C5, C6 | Muscles sus-épineux et sous-épineux |
| Nerfs pectoraux (médial et latéral) | C5 à T1 | Muscles pectoraux |
| Nerfs sous-scapulaires | C5, C6 | Muscles sous-scapulaire et grand rond |
| Nerf thoracodorsal | C6 à C8 | Muscle grand dorsal |
| Nerf axillaire | C5 et C6 | Muscles deltoïde et petit rond ; peau d'épaule |
| Nerf radial | C5 à T1 | Muscles extenseurs du bras et de l'avant-bras (triceps brachial, extensor carpi radialis, extensor carpi ulnaris) et muscle brachioradialis ; extension digitale et muscle abducteur du pouce ; peau sur face postéro-latérale du bras |
| Nerf musculo-cutané | C5 à C7 | Muscles fléchisseurs du bras (biceps brachial, brachialis, coracobrachialis); peau sur la surface latérale de l'avant-bras |
| Nerf médian | C6 à T1 | Muscles fléchisseurs de l'avant-bras (flexor carpi radialis, palmaris longus); les muscles carré pronateur et rond pronateur ; fléchisseurs numériques (à travers le nerf interosseux palmaire); peau sur antérolatérale surface de la main |
| Nerf ulnaire | C8, T1 | Muscle fléchisseur ulnaire du carpe, muscle adducteur du pouce et petits muscles digitaux, peau sur la surface médiale de la main |
Seuls trois nerfs du plexus brachial innervent l'épaule. Le plus proximal d'entre eux est le nerf cutané brachial latéral supérieur, une branche du nerf axillaire qui innerve le côté latéral de l'épaule et la peau recouvrant le muscle deltoïde. Le côté médial supérieur du bras est innervé à la fois par le nerf cutané brachial médial et le nerf cutané intercostobrachial. Dans la partie antérieure du bras au-dessus du muscle biceps, la peau est innervée par le nerf cutané antébrachial médial.
Outre l'innervation cutanée de l'épaule, l'innervation de l'articulation mérite une attention particulière. En général, un nerf traversant une articulation donne des branches qui innervent cette articulation. Par conséquent, les nerfs irriguant les ligaments, la capsule et la membrane synoviale de l'épaule dérivent des nerfs axillaires, suprascapulaires, sous-scapulaires et musculo-cutanés.
Les contributions relatives de ces nerfs ne sont pas constantes et l'apport du nerf musculo-cutané peut être très faible ou complètement absent. En avant, le nerf axillaire et le nerf suprascapulaire fournissent la majeure partie de l'innervation de la capsule et de l'articulation gléno-humérale (Figure 3). Dans certains cas, le nerf musculo-cutané peut innerver la partie antéro-supérieure de l'articulation. De plus, la capsule antérieure peut être alimentée soit par les nerfs sous-scapulaires, soit par le cordon postérieur du plexus brachial après avoir percé le muscle sous-scapulaire.
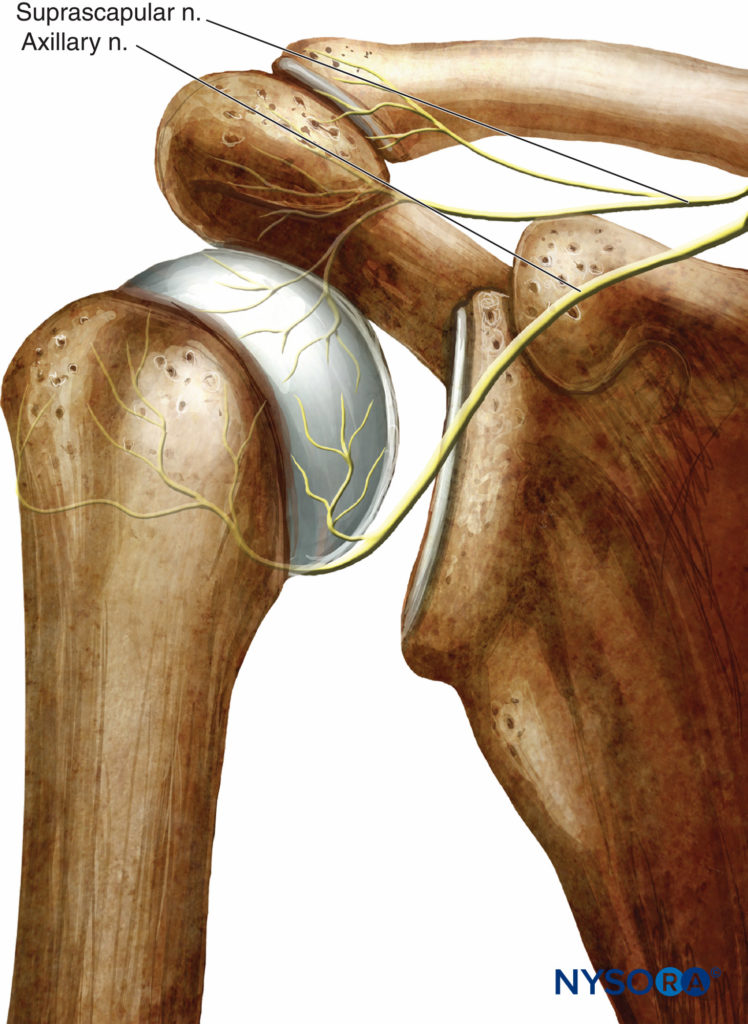
FIGURE 3. L'innervation de la partie antérieure de l'épaule. Les nerfs axillaires et suprascapulaires constituent la majeure partie de l'innervation de la capsule et de l'articulation gléno-humérale.
Supérieurement, l'apport primaire provient de deux branches du nerf suprascapulaire, une branche alimentant l'articulation acromio-claviculaire et se prolongeant en avant jusqu'au processus coracoïde et au ligament coraco-acromial et l'autre branche atteignant la face postérieure de l'articulation. Les autres nerfs contribuant à cette région de l'articulation sont le nerf axillaire et le nerf musculo-cutané. En arrière, les principaux nerfs sont le nerf suprascapulaire dans la région supérieure et le nerf axillaire dans la région inférieure (Figure 4). En bas, la partie antérieure est alimentée principalement par le nerf axillaire, et la partie postérieure est alimentée par une combinaison du nerf axillaire et des ramifications inférieures du nerf suprascapulaire.
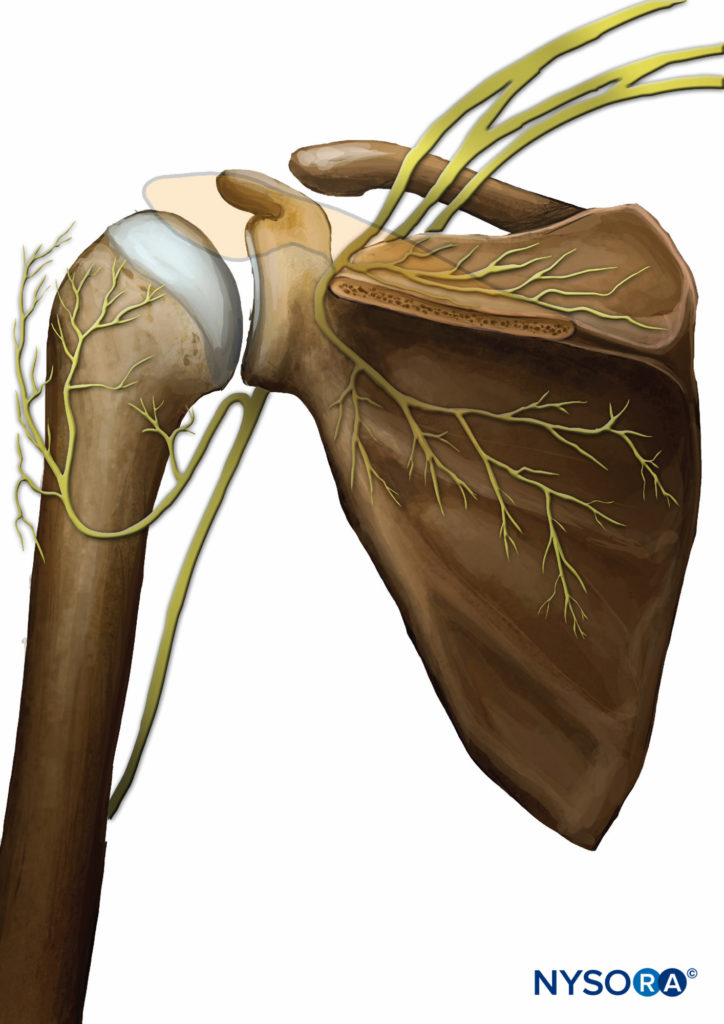
FIGURE 4. L'innervation postérieure de l'articulation de l'épaule. Les nerfs primaires sont le supra capsulaire et l'axillaire.
Conseils NYSORA
- Chirurgie arthroscopique de l'épaule : Nerfs importants pour l'anesthésie : nerfs supraclaviculaire, suprascapulaire et axillaire (radial).
- Chirurgie ouverte de l'épaule : La connaissance de l'abord chirurgical est importante car la chirurgie peut également impliquer les territoires des nerfs cutanés médians, intercostobrachiaux et cutanés antébrachiaux médians.
Repères
Les repères d'anatomie de surface suivants sont importants pour identifier l'espace interscalène :
- Chef sternal du muscle sternocléidomastoïdien
- Tête claviculaire du muscle sternocléidomastoïdien
- Bord supérieur du cartilage cricoïde
- Clavicule (Figure 5)
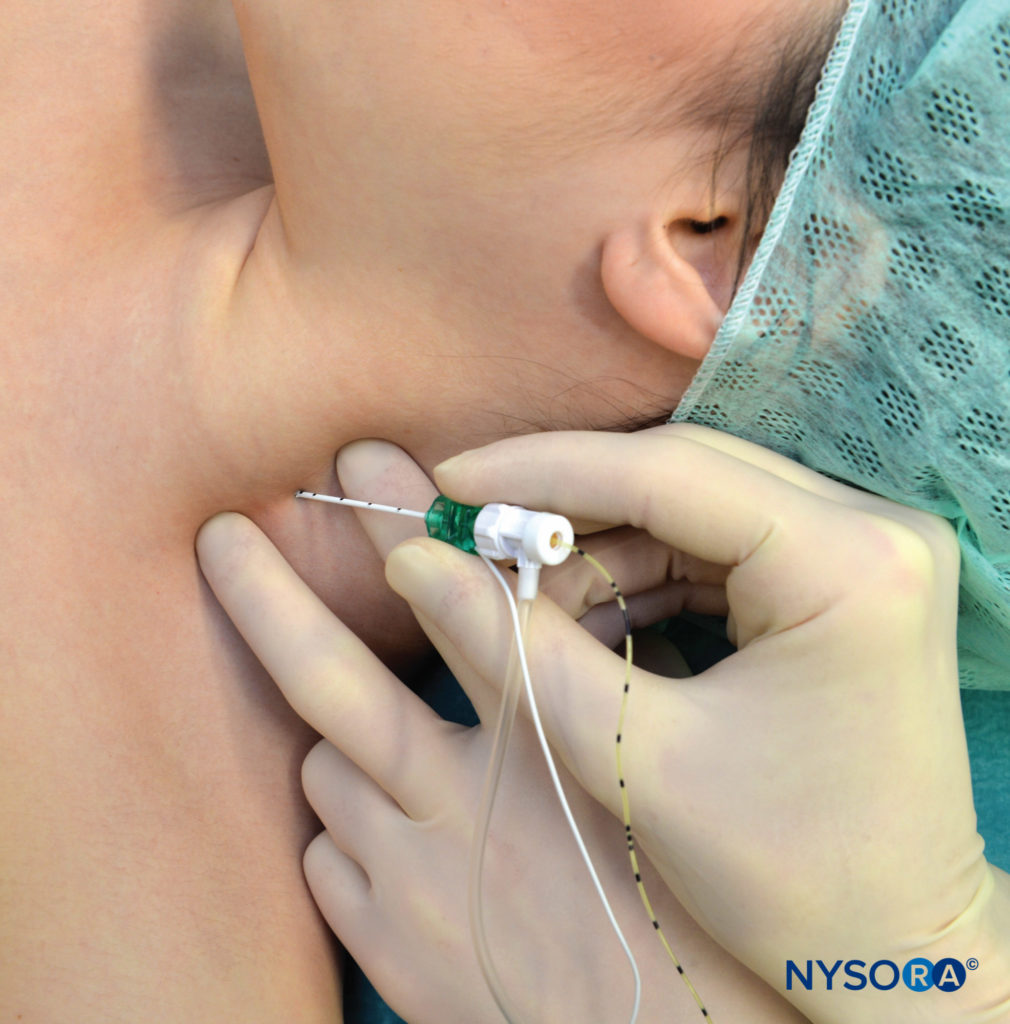
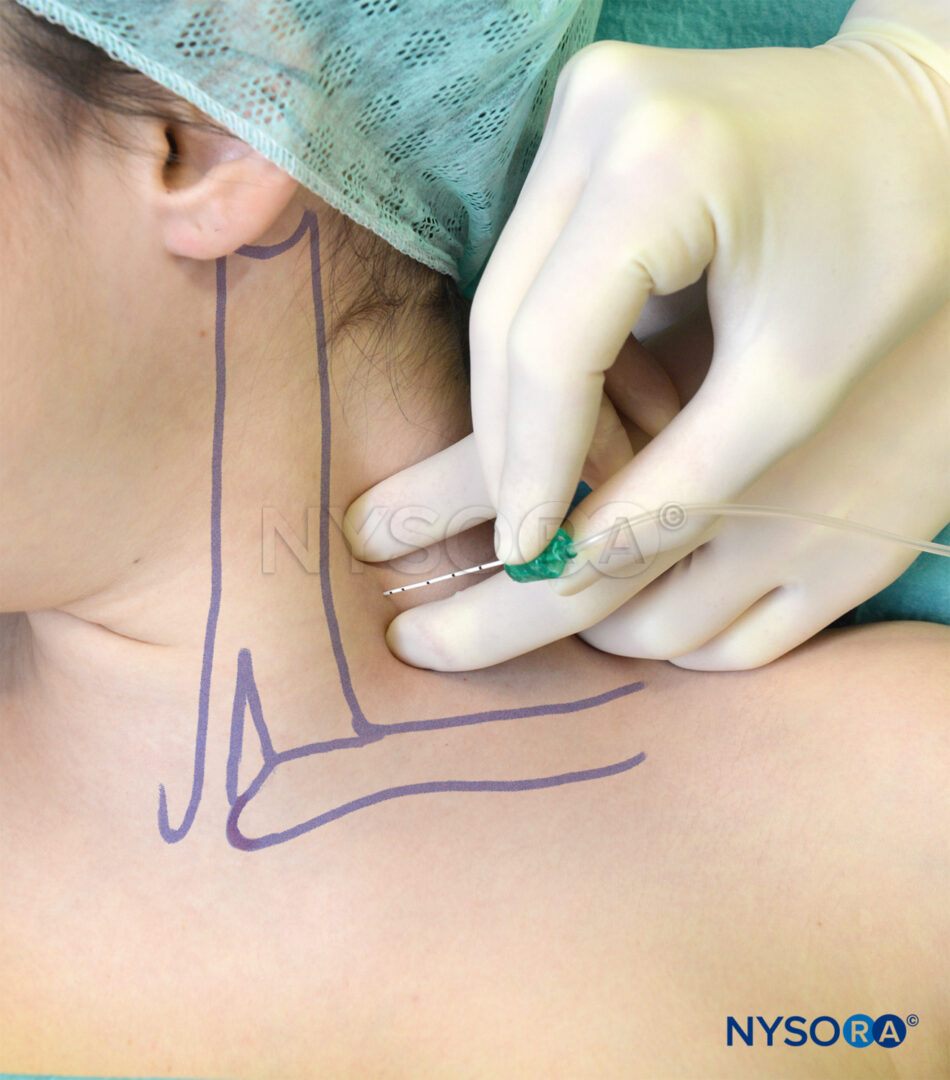
FIGURE 5. Bloc interscalénique continu du plexus brachial. L'aiguille est insérée entre les muscles scalènes antérieur et moyen dans la direction illustrée. L'aiguille ne doit pas être placée à plus de 2-3 cm chez la plupart des patients.
Équipement pour la technique d'injection unique
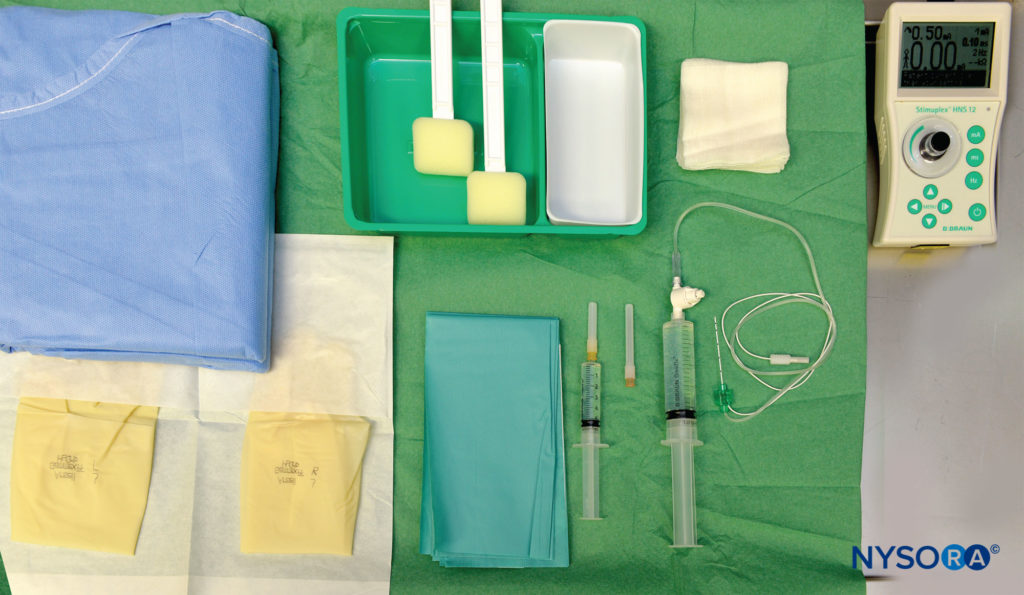
L'équipement d'anesthésie régionale standard pour un bloc à injection unique comprend les éléments suivants (Figure 6):
- Marqueur, règle
- Gants stériles
- Stimulateur nerveux périphérique, électrode de surface
- Solution désinfectante et compresses de gaze stérile Aiguille stimulante isolée de 2 à 5 cm, à biseau court, calibre 22
- Seringues avec anesthésique local
- Moniteur de pression d'injection
En savoir plus sur Équipement pour blocs nerveux périphériques.
Équipement pour la technique continue
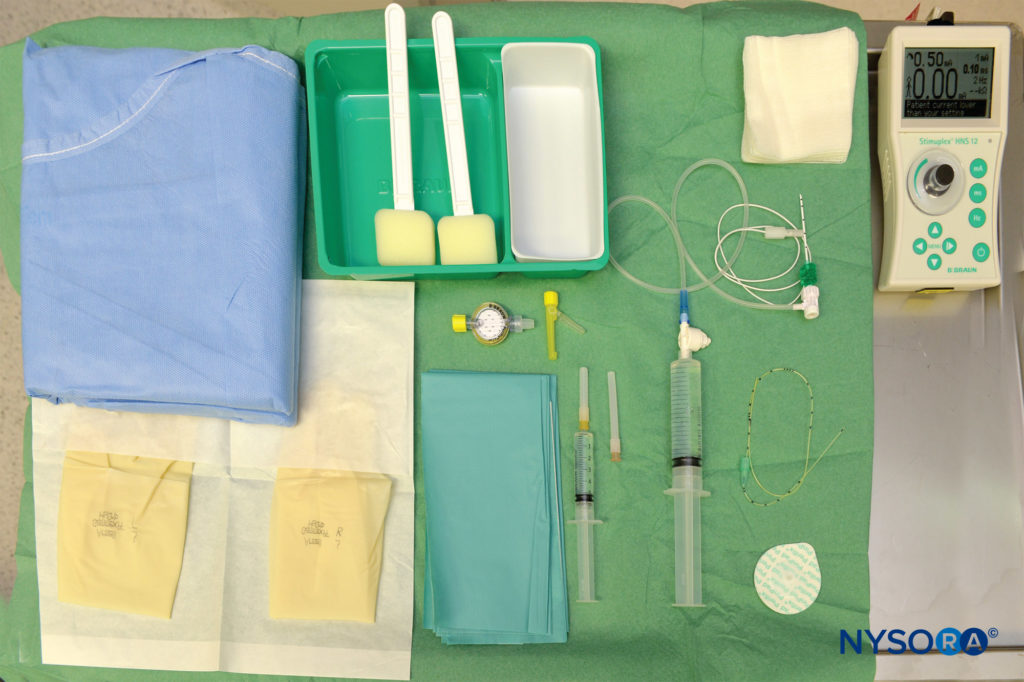
L'équipement d'anesthésie régionale standard pour un bloc nerveux continu comprend les éléments suivants (Figure 7).
- Marqueur, règle
- Stimulateur nerveux périphérique, électrode de surface
- Solution désinfectante, compresses de gaze stérile
- Champs transparents stériles
- Seringues avec anesthésique local pour infiltration cutanée et injection en bloc
- Aiguille de 25 mm, calibre 25 pour l'infiltration cutanée au point de ponction et pour le tunnelage
- Un ensemble avec aiguille stimulante pour bloc nerveux continu et cathéter
- Matériau adhésif pour fixer le cathéter
En savoir plus sur Équipement pour blocs nerveux périphériques continus.
APPROCHES ET TECHNIQUES DE BLOCAGE DU PLEXUS BRACHIAL AU NIVEAU DU COU
Plusieurs approches du bloc interscalénique du plexus brachial ont été décrites avec l'utilisation d'un stimulateur nerveux. Dans ce chapitre, nous décrivons la technique classique (Winnie) et les modifications courantes, y compris l'approche interscalène basse. L'approche postérieure (paravertébrale) et ses modifications ont été largement abandonnées pour des raisons de sécurité et seront omises de ce volume.
Technique classique (Winnie)
L'approche classique de Winnie est réalisée au niveau de la sixième vertèbre cervicale. Winnie utilisait à l'origine une technique de paresthésie ; cependant, la plupart des praticiens ont finalement adopté la stimulation nerveuse.
- Le patient est placé en position semi-assise ou couchée, la tête tournée du côté à bloquer.
- Le patient est invité à élever légèrement la tête pour mettre en évidence la tête claviculaire du muscle sternocléidomastoïdien.
- L'index et le majeur de la main non dominante sont placés immédiatement derrière le bord latéral du muscle sternocléidomastoïdien. Le patient est invité à se détendre afin que les doigts palpateurs puissent être déplacés médialement derrière ce muscle et enfin se coucher sur le ventre du muscle scalène antérieur.
- Les doigts palpateurs sont ensuite enroulés latéralement sur le ventre du muscle scalène antérieur jusqu'à ce qu'ils tombent dans le sillon interscalène (formé par les muscles scalènes antérieur et postérieur).
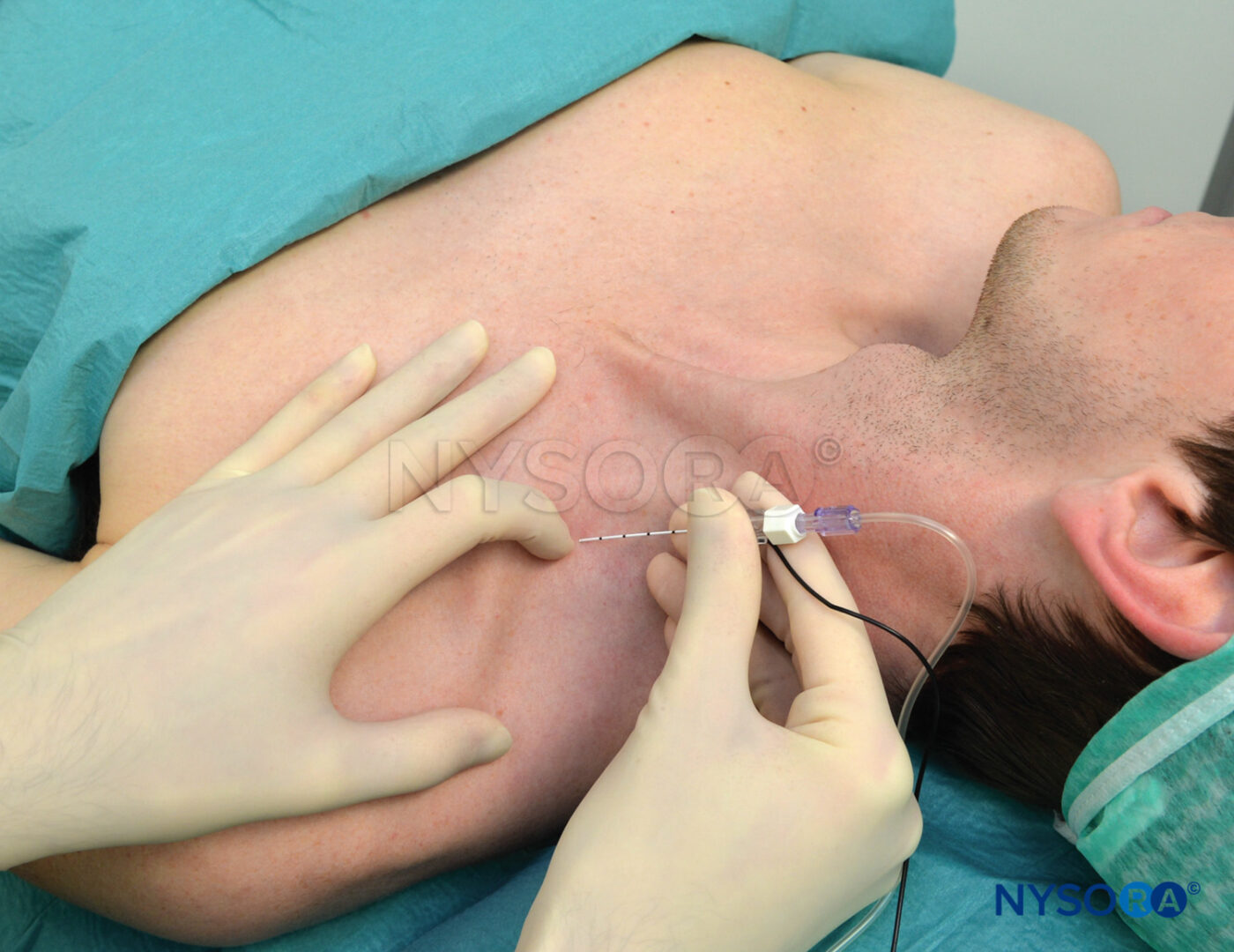
- Avec les deux doigts dans le sillon interscalénique, une aiguille à biseau court de calibre 1.5 de 22 pouce est insérée entre les doigts au niveau de C6 dans une direction perpendiculaire à la peau dans tous les plans.
- Après obtention d'une réponse motrice, une aspiration est réalisée pour exclure un placement intravasculaire ou intrathécal. Alors que le patient est surveillé de près pour des signes de toxicité anesthésique locale ou d'injection sous-arachnoïdienne par inadvertance, 15 à 20 ml d'anesthésique local sont lentement injectés.
Conseils NYSORA
- Dans la description originale de Winnie, l'aiguille est avancée lentement jusqu'à ce qu'une paresthésie soit provoquée ou jusqu'à ce que l'apophyse transverse soit rencontrée.
- Une paresthésie sous le niveau de l'épaule est recherchée car une paresthésie de l'épaule pourrait résulter d'une stimulation du nerf suprascapulaire à l'intérieur ou à l'extérieur de l'espace interscalénique.
- Si l'os est contacté sans produire de paresthésie, il s'agit probablement de l'apophyse transverse et l'aiguille doit être doucement "rejetée" vers l'avant millimètre par millimètre jusqu'à ce qu'une paresthésie ou une réponse motrice soit évoquée.
Les complications signalées avec cette technique sont la rachianesthésie totale, anesthésie péridurale, injection de la moelle épinière cervicale avec paraplégie résultante, ainsi que des injections dans l'artère vertébrale. Ces complications sont plus susceptibles de se produire avec la technique classique que ses modifications car l'aiguille est dirigée perpendiculairement vers la moelle épinière. Bien qu'il s'agisse d'une complication peu fréquente, un pneumothorax peut également survenir. Cette technique est peu adaptée à la mise en place d'un cathéter interscalénique du fait de l'abord perpendiculaire aux troncs.
Bloc du plexus brachial interscalène bas
La technique interscalène basse du bloc du plexus brachial diffère par trois aspects importants de l'approche classique et de ses modifications (Figure 5).
- L'insertion de l'aiguille est significativement plus faible qu'avec l'approche classique, ce qui devrait réduire le risque de pénétration de l'aiguille dans la moelle cervicale ou l'artère vertébrale.
- Le plexus brachial est très superficiel à cet endroit ; la distance entre la peau et le bloc du plexus brachial est souvent inférieure à 1 cm et rarement plus profonde que 2 cm.
- Le bloc peut être considéré comme un croisement entre un classique bloc interscalénique (le plexus est abordé dans le sillon interscalénique distal) et un bloc sus-claviculaire (l'insertion de l'aiguille se fait légèrement au-dessus de la clavicule).
Contrairement aux autres approches, l'approche à faible interscalène fournit une anesthésie fiable pour les chirurgies de l'épaule, du coude et de l'avant-bras.
Repères
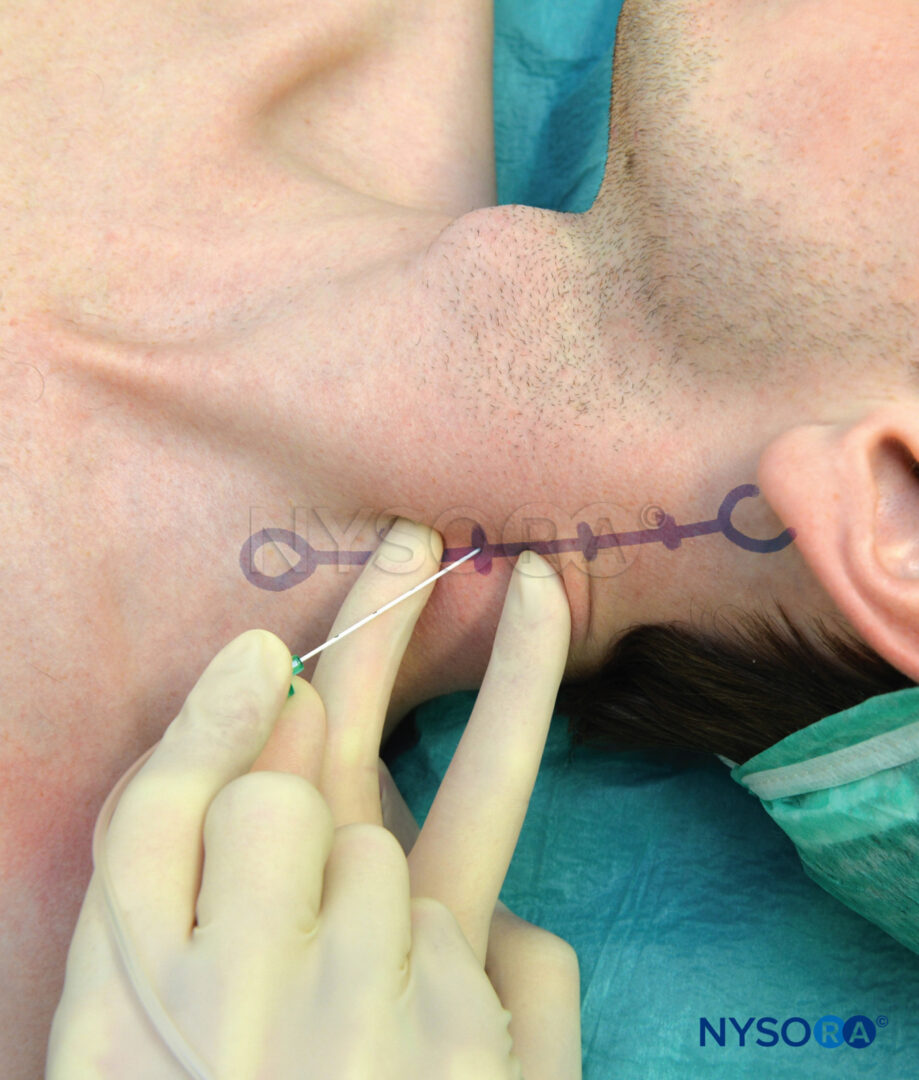
Les repères pour l'approche interscalène bas sont les suivants (Figure 8):
- Clavicule
- Bord postérieur du chef claviculaire du muscle sternocléidomastoïdien
- Veine jugulaire externe
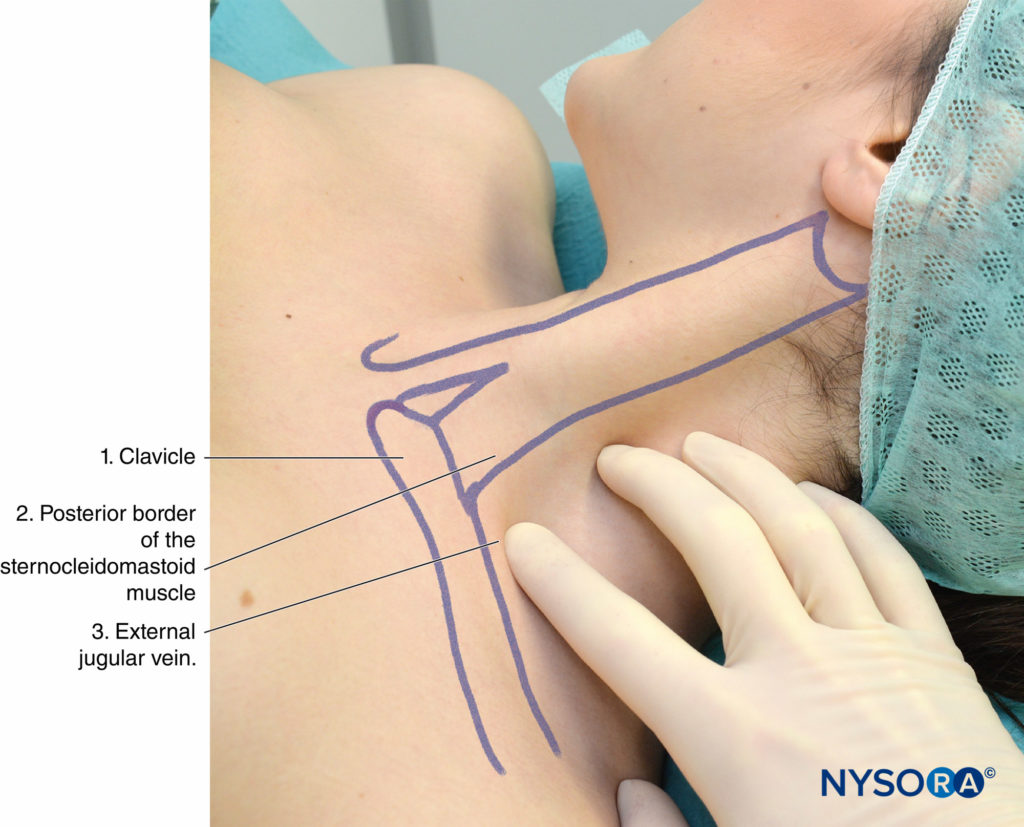
FIGURE 8. Repères pour l'approche interscalénique basse du bloc du plexus brachial : (1) Clavicule. (2) Bord postérieur du muscle sternocléidomastoïdien. (3) Veine jugulaire externe. Les doigts palpateurs sont positionnés dans le « sillon » scalène entre les muscles scalènes antérieur et moyen.
Les repères de l'abord interscalène bas sont accentués par les manœuvres suivantes, qui doivent être réalisées systématiquement :
- Demandez au patient de faire face légèrement à l'opposé du côté à bloquer. Cela tend le muscle sternocléidomastoïdien.
- Demandez au patient d'atteindre le genou ipsilatéral du côté à bloquer ou tirez le poignet du patient vers son genou. Cela aplatit la peau du cou et aide à identifier à la fois les muscles scalènes et la veine jugulaire externe.
- Demandez au patient de lever la tête de la table tout en faisant face. Cela tend le muscle sternocléidomastoïdien et aide à identifier le bord postérieur de la tête claviculaire.
Technique
Les doigts de la main qui palpe doivent être légèrement pressés entre les muscles scalènes antérieur et moyen pour réduire la distance entre la peau et le plexus brachial (Figure 9).
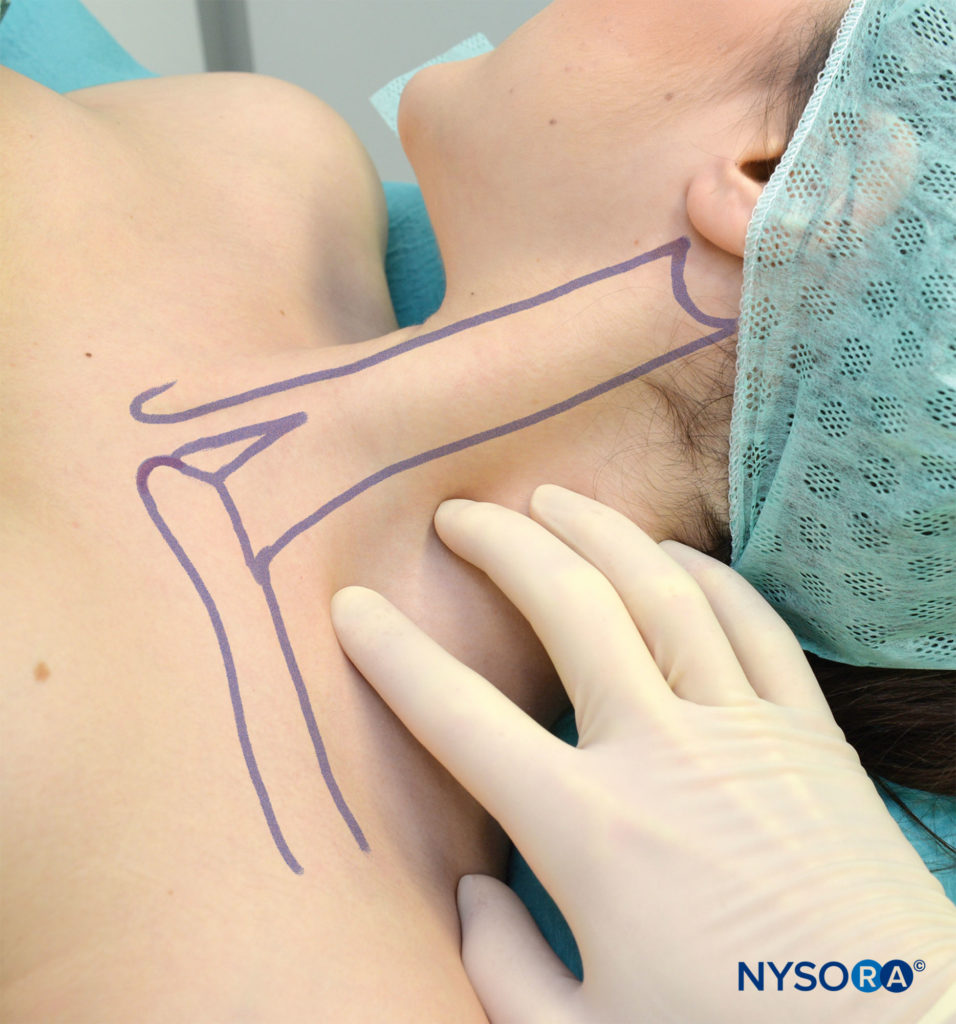
FIGURE 9. Les doigts de la main palpante sont positionnés devant la veine jugulaire externe et dans le sillon interscalénique constitué des muscles scalènes antérieur et moyen. Le sillon interscalénique est le plus large et le plus facile à palper dans cette position.
La main qui palpe ne doit pas bouger pendant toute la procédure pour permettre une redirection précise de l'aiguille. Une aiguille reliée à un stimulateur nerveux est inséré entre les doigts palpateurs et avancé à un angle presque perpendiculaire à la peau et dans une direction légèrement caudale (Figure 10). Le stimulateur nerveux doit être initialement réglé pour délivrer 1 mA (2 Hz, 100 μsec). L'aiguille est avancée lentement. Une fois qu'une réponse motrice du plexus brachial est déclenchée, 15 à 20 ml d'anesthésique local sont injectés lentement, avec une aspiration intermittente.
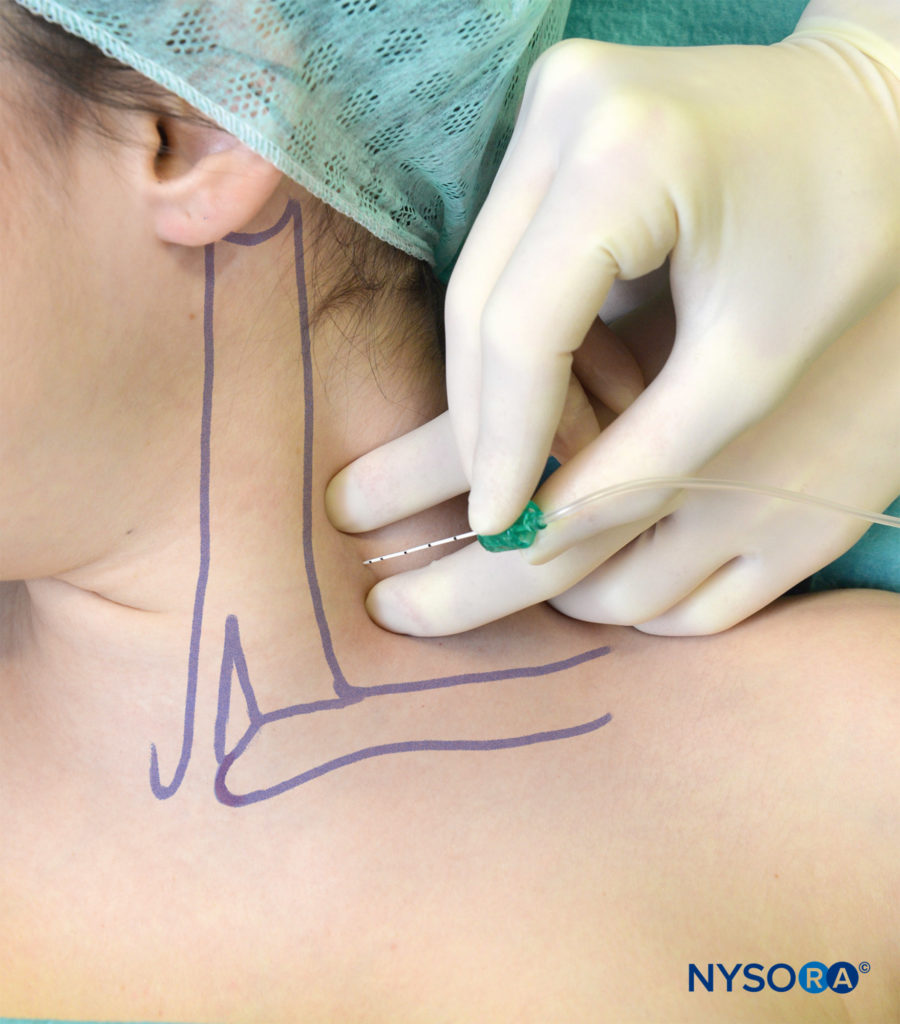
FIGURE 10. Bloc interscalène bas. L'angle approprié de la direction de l'aiguille est médial avec une légère angulation caudale.
Certaines réponses courantes à la stimulation nerveuse et le plan d'action pour obtenir la réponse appropriée sont présentés dans Tableau 3. Les réponses motrices suivantes peuvent toutes être acceptées comme une localisation réussie du plexus brachial avec un taux de réussite similaire :
- Muscle pectoral
- Muscle deltoïde
- Muscles triceps
- Toute secousse de la main ou de l'avant-bras
- Muscle biceps
3. Guide de dépannage du bloc interscalène.
| Réponse obtenue | Interprétation | Problème | Action |
|---|---|---|---|
| Contraction locale des muscles du cou | Stimulation directe des muscles scalènes antérieurs ou sternocléoïdomatoïdiens | Le passage de l'aiguille est dans le mauvais plan ; généralement antérieur et médial au plexus | Retirez l'aiguille de la peau et réinsérez 15 degrés vers l'arrière |
| L'aiguille entre en contact avec l'os à 1–2 cm de profondeur ; pas de secousses vues | L'aiguille est arrêtée par l'apophyse transverse | L'aiguille est insérée trop en arrière ; l'aiguille entre en contact avec les tubercules antérieurs de l'apophyse transverse | Retirez l'aiguille de la peau et réinsérez 15 degrés vers l'avant |
| Secousses du diaphragme | Le résultat de la stimulation du nerf phrénique | L'aiguille est insérée trop en avant et en dedans | Retirez l'aiguille et réinsérez 15 degrés postérieur et latéral |
| Sang artériel remarqué dans la tubulure | Ponction de l'artère carotide (le plus probable) | L'insertion et l'angulation de l'aiguille sont trop antérieures | Retirer l'aiguille et appliquer une pression pendant 5 min ; réinsérer 1–2 cm postérieur |
| Contraction des muscles pectoraux | Stimulation du plexus brachial (C4–C5) | Accepter et injecter l'anesthésique local | |
| Contraction de l'omoplate | Contraction du muscle dentelé antérieur ; stimulation du nerf thoracodorsal | La position de l'aiguille est postérieure/profonde au plexus brachial | Retirez l'aiguille de la peau et réinsérez l'aiguille en avant |
| Contractions des muscles trapèzes | Stimulation des nerfs accessoires | Aiguille postérieure au plexus brachial | Retirer l'aiguille et l'insérer plus en avant |
| Contraction des pectoraux, du deltoïde, des triceps, des biceps, des avant-bras et des muscles de la main | Stimulation du plexus brachial | Aucun | Accepter et injecter l'anesthésique local |
Bloc continu interscalénique du plexus brachial
Le bloc interscalénique continu du plexus brachial est une technique de pointe. Paradoxalement, bien que le bloc interscalénique monocoup soit l'une des techniques intermédiaires les plus faciles à réaliser et à maîtriser, la mise en place du cathéter dans le sillon interscalénique est beaucoup plus délicate. Cela est dû en partie à la position peu profonde du plexus brachial et aux difficultés de stabilisation de l'aiguille pendant l'avancement du cathéter. Cette technique offre une excellente analgésie chez les patients après une chirurgie de l'épaule, du bras et du coude.
Technique
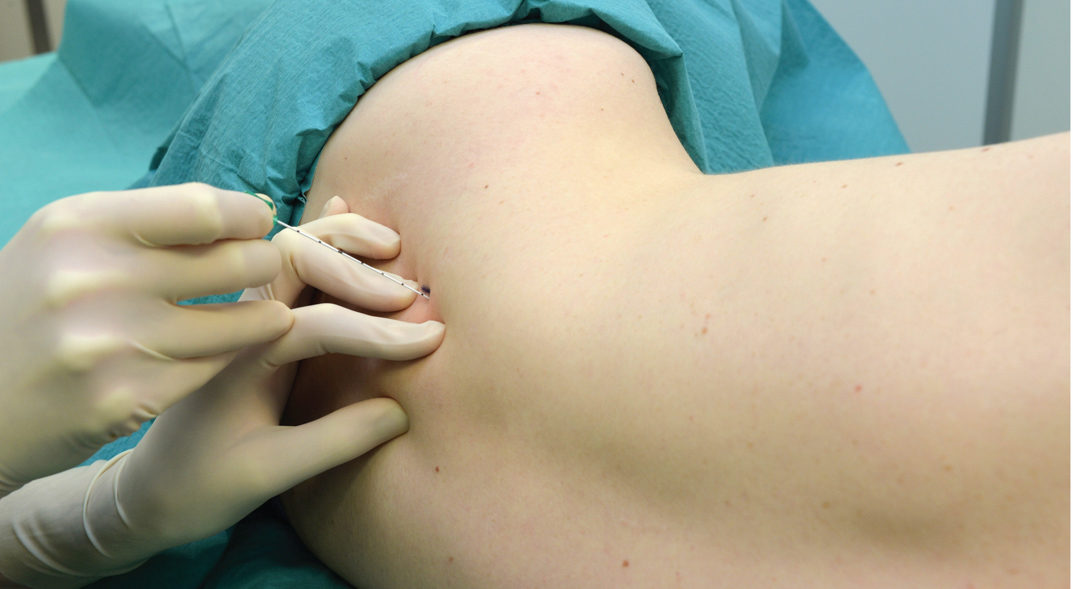
Le patient est positionné dans la même position que dans la technique d'injection unique. Après anesthésie locale, une aiguille de 5 cm de long attachée à un stimulateur nerveux (1.0 mA) est inséré à un angle légèrement caudal et avancé jusqu'à ce que la contraction du plexus brachial soit déclenchée à 0.2-0.5 mA (Figure 11). Tout en prêtant une attention méticuleuse à la position de l'aiguille, le cathéter est inséré à environ 3 cm au-delà de la pointe de l'aiguille et fixé à la peau.
Le cathéter doit être soigneusement vérifié pour le placement intravasculaire avant d'administrer de grands volumes ou une perfusion d'anesthésiques locaux. Avant de commencer la perfusion d'anesthésique local, la perméabilité du cathéter est d'abord vérifiée et le placement intravasculaire est exclu en administrant un petit volume (2 à 3 ml de lidocaïne à 1% avec épinéphrine 1: 300,000 XNUMX). La gestion de la perfusion continue d'anesthésique local est abordée dans la section sur la gestion peropératoire ci-dessous.
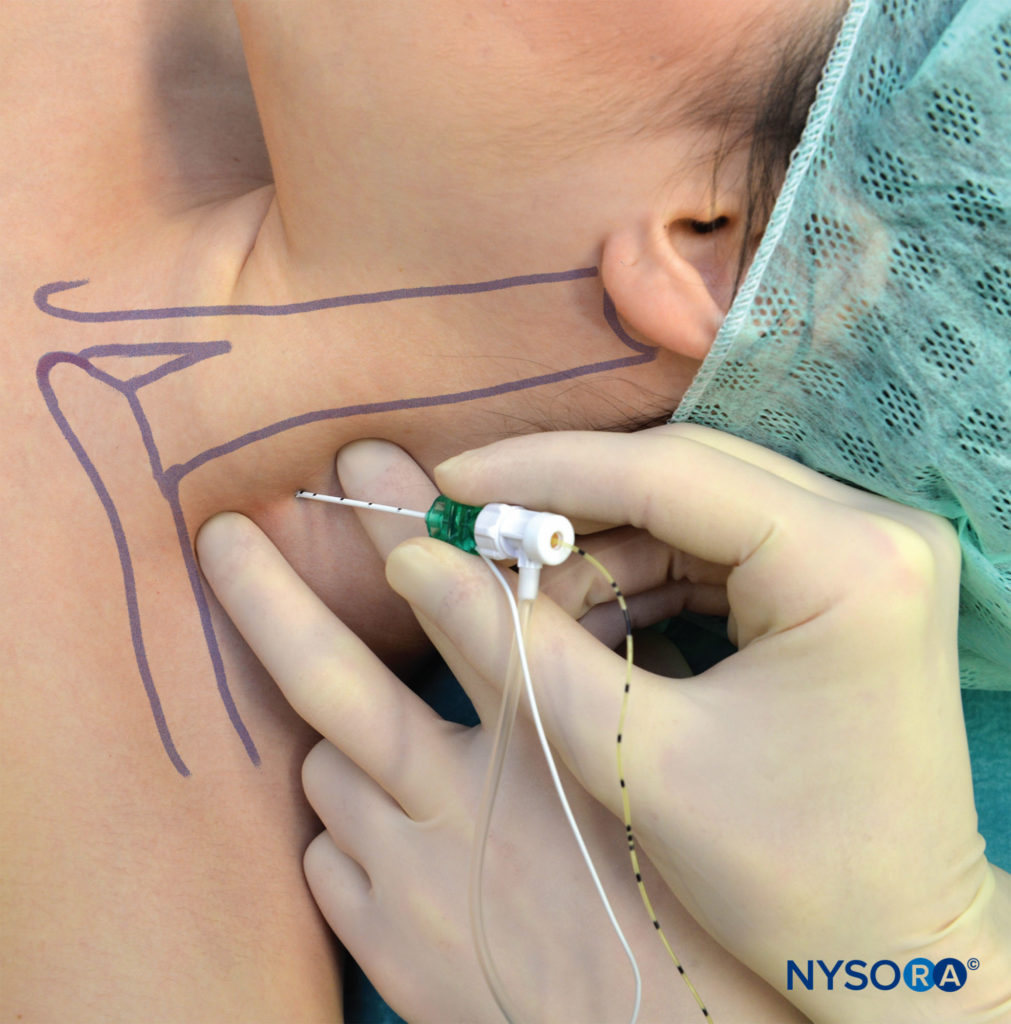
FIGURE 11. Bloc interscalène continu. Notez le faible angle d'insertion de l'aiguille, qui est nécessaire pour faciliter l'insertion du cathéter.
Perle clinique
Les manœuvres suivantes permettent de localiser le sillon interscalénique :
- Demander au patient de détourner la tête du côté à bloquer puis de lever la tête de la table. Cette manœuvre tend le muscle sternocléidomastoïdien et aide à identifier le bord latéral de la tête claviculaire du muscle sternocléidomastoïdien.
- Chez certains patients, le chef claviculaire du sternocléidomastoïdien
et les muscles scalènes antérieurs sont regroupés. Le praticien peut demander au reniflement pendant que le praticien place fermement les doigts sur les muscles. Les muscles scalènes antérieur et moyen se contractent lors de cette manœuvre, facilitant leur palpation et la reconnaissance de l'espace scalène
PRISE EN CHARGE PEROPÉRATOIRE D'UN BLOC INTERSCALÉNIEN AU COURS D'UNE CHIRURGIE DE L'ÉPAULE
La sédation est presque toujours utile pour améliorer le confort et la satisfaction du patient. Ceci est conforme à la préférence de la plupart des chirurgiens pour que leurs patients soient «endormis» pendant la chirurgie, comme c'est également la préférence de la plupart des patients.
Les médicaments les plus couramment utilisés pour y parvenir sont le propofol, le midazolam et un opioïde intraveineux. Un masque facial avec de l'oxygène (4–6 L/min) doit être appliqué systématiquement. Les patients doivent être maintenus au chaud en utilisant de l'air pulsé ou des couvertures chaudes.
L'apparition de frissons peut transformer une anesthésie régionale réussie en un défi peropératoire important. L'utilisation peropératoire d'un équipement pneumatique à proximité de l'oreille du patient peut entraîner des niveaux de bruit supérieurs à 100 dB. Une quantité importante de sédation est nécessaire pour masquer ce bruit. L'utilisation de bouchons d'oreille, d'écouteurs avec ou sans musique ou de couvertures pour protéger les oreilles du patient peut faire une différence substantielle dans son confort et réduire la quantité de médicaments sédatifs nécessaires. L'hyperhydratation doit être évitée car les patients ne reçoivent généralement pas de cathéter urinaire et la sensation d'une vessie pleine peut causer un inconfort considérable au patient. C'est une bonne idée de demander aux patients de vider leur vessie avant d'administrer des médicaments.
Choix de l'anesthésique local
Pour les techniques à injection unique, une variété d'anesthésiques locaux peuvent être utilisés (Tableau 4), en fonction de la durée et de la densité de bloc souhaitées. Le volume typique d'anesthésique local utilisé pour les blocs interscalènes est de 15 à 20 mL de ropivacaïne 0.5 % ou 0.75 %. La clonidine, mais pas les opioïdes, peut prolonger la durée de l'anesthésie et de l'analgésie avec des anesthésiques locaux à action intermédiaire. L'ajout d'épinéphrine prolonge également la durée d'action de la plupart des anesthésiques locaux.
Perfusion continue des anesthésiques locaux via un cathéter interscalène par rapport à l'analgésie contrôlée par le patient (PCA) traditionnelle avec des opioïdes permet un contrôle de la douleur significativement meilleur, avec une incidence moindre d'effets secondaires et une plus grande satisfaction des patients. Les cathéters sont généralement laissés en place pendant 2 à 3 jours. Un schéma typique de perfusion continue consisterait à utiliser de la ropivacaïne 0.2 % à un débit de 5 ml/h avec un bolus contrôlé par le patient de 5 ml toutes les 60 minutes.
TABLE 4. Mélanges d'anesthésiques locaux utilisés pour les techniques d'injection unique.
| Début (min) | Anesthésie (h) | Analgésie (h) | |
|---|---|---|---|
| 3% 2-chloroprocaïne (+ HCO3 + épinéphine) | 5-10 | 1.5 | 2 |
| 1.5 % de mépivacaïne (+HCO3) | 10-20 | 2-3 | 2-4 |
| 1.5 % de mépivacaïne (+ HCO3 + épinéphrine) | 5-15 | 2.5-4 | 3-6 |
| 2% Lidocaïne (+ HCO3) | 10-20 | 2.5-3 | 2-5 |
| 2% de lidocaïne (+ HCO3 + épinéphrine) | 5-15 | 3-6 | 5-8 |
| Ropivacaïne 0.5 % | 15-20 | 6-8 | 8-12 |
| Ropivacaïne 0.75 % | 5-15 | 8-10 | 12-18 |
| 0.5 % de bupivacaïne (+ épinéphrine) | 20-30 | 8-10 | 16-18 |
EFFETS SECONDAIRES ET COMPLICATIONS ET COMMENT LES ÉVITER
Les complications liées aux différentes techniques de bloc interscalène sont résumées dans (Tableau 5).
TABLE 5. Complications du bloc interscalénique selon l'approche.
| Winnie | plus tard | Latéral modifié | |
|---|---|---|---|
| Injection rachidienne | ++ | ++ | - |
| Injection péridurale | ++ | ++ | - |
| Injection dans l'artère vertébrale | + | (+) | - |
| Injection intraveineuse | + | + | + |
| Pneumothorax | + | + | + |
| Inconfort | (+) | ++ | (+) |
| Conditions de placement du cathéter | - | + | ++ |
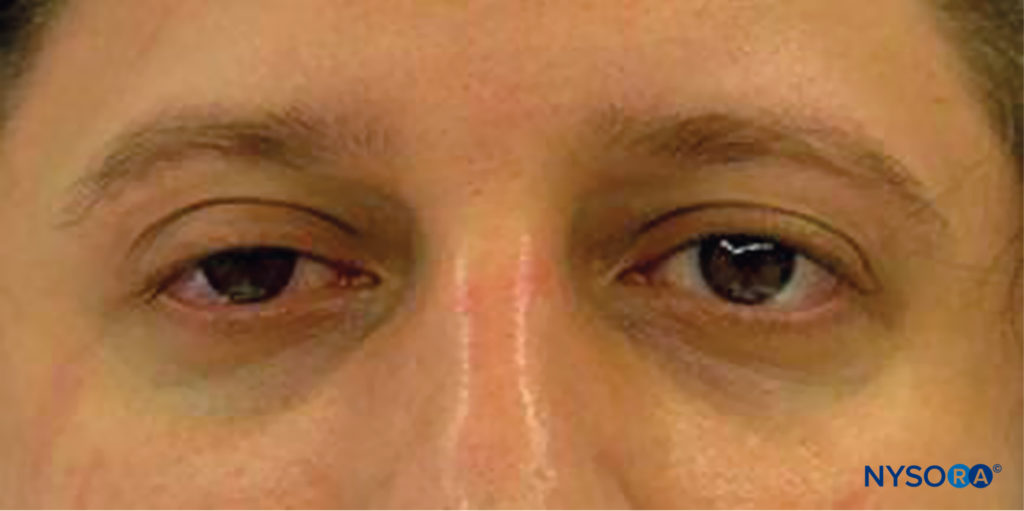
FIGURE 12. Le syndrome de Horner est fréquent après un bloc interscalénique et consiste en un ptosis, un myosis et une énophtalmie.
Les effets secondaires les plus fréquemment rencontrés après un bloc interscalénique sont l'enrouement (10 % à 20 %) dû au blocage du nerf laryngé récurrent, qui survient plus fréquemment du côté droit. Le syndrome de Horner est caractérisé par un ptosis, un myosis et une énophtalmie dus à la diffusion de la solution anesthésique locale sur la chaîne sympathique des ganglions cervicaux (dont le ganglion stellaire) (Figure 12). La raison de cette complication est la propagation de l'anesthésique local autour du muscle scalène antérieur derrière l'artère carotide et la veine jugulaire interne vers le muscle longus colli (Figure 13). Il en résulte un bloc du ganglion cervical (syndrome de Horner) et du nerf phrénique, qui sont situés dans cette zone.
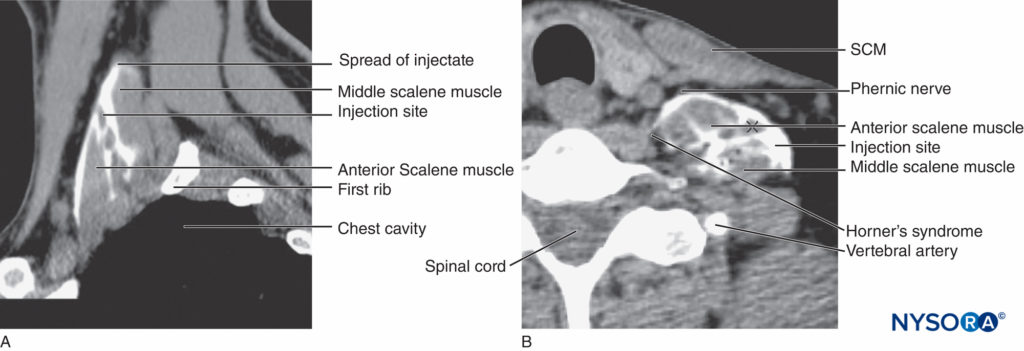
FIGURE 13. Etalement de la solution après injection dans l'espace interscalane. Le contraste est observé dans l'espace scalène autour du plexus brachial et se disperse sous le fascia cervical sur les muscles scalènes antérieurs et moyens. Cette propagation aide à expliquer l'occurrence courante du bloc phrénique et du syndrome de Horner après l'ISPBB.
De plus, le nerf laryngé supérieur (Figure 14) peut être affecté. Il survient chez 40 % à 60 % des patients et disparaît avec la résolution du bloc ; le réconfort du patient est tout ce qui est nécessaire pour la prise en charge. La parésie hémidiaphragmatique ipsilatérale est une observation courante et peut être présente chez près de 100 % des patients (Figure 15). Cependant, cela présente rarement un problème clinique, et la plupart des patients n'en sont pas conscients. Le réflexe paradoxal de Bezold-Jarisch (apparition d'une bradycardie et d'une hypotension ; incidence 15 à 30 %) peut survenir lorsque le patient est placé en position assise pour une chirurgie de l'épaule et peut être prévenu en évitant l'hypovolémie. Il est facilement traité par l'administration d'atropine et d'éphédrine.
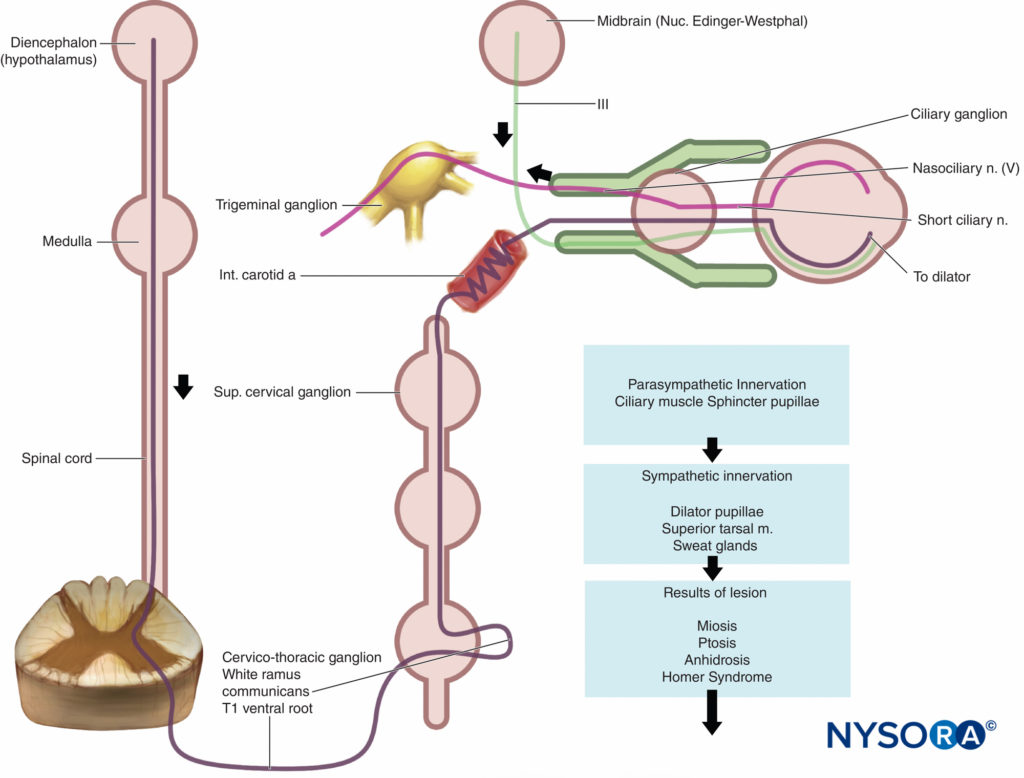
FIGURE 14. Le syndrome de Horner résulte de l'interruption de la voie sympathique n'importe où de l'hypothalamus (diencéphale) à l'œil.
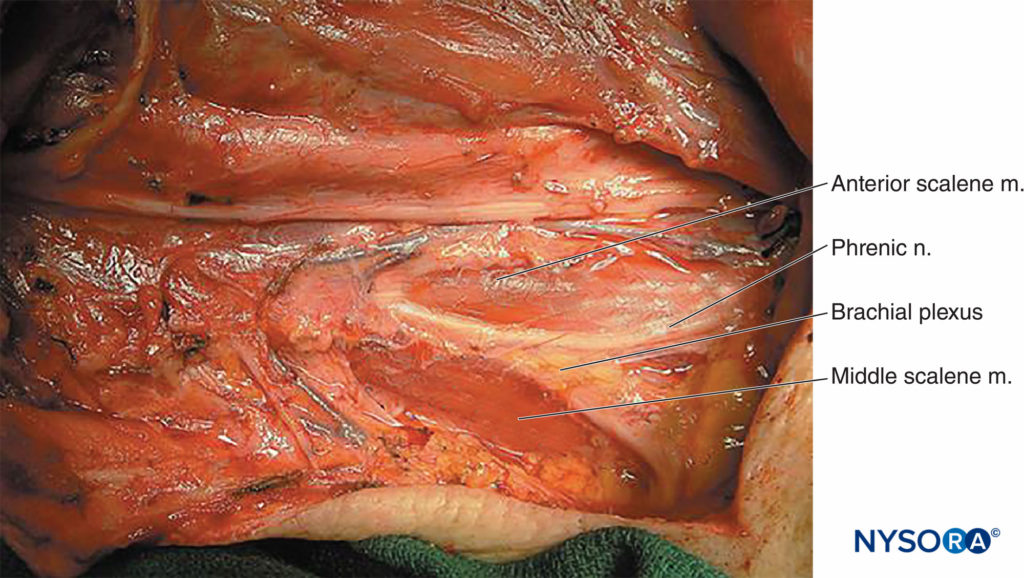
FIGURE 15. La dissection du cou révèle la relation entre le nerf phrénique, qui quitte le plexus brachial en avant, et le reste du plexus brachial, qui reste pris en sandwich entre les muscles scalènes antérieur et moyen.
Complications précoces (peu après l'administration du bloc), telles que péridurale, spinal, ou injection intravasculaire sont principalement liés à l'approche choisie (voir Tableau 5). Les complications tardives comprennent neuropathie, lésion mécanique du plexus, et infection.
Les lésions nerveuses sont une complication bien connue de l'anesthésie, bien que les lésions nerveuses directement attribuables au bloc interscalénique soient extrêmement rares.
Les facteurs liés à la position du patient, tels que l'utilisation d'attelles d'épaule et la position de la tête, la mauvaise position des bras et l'extension soutenue du cou peuvent augmenter le risque de blessure. Peu de données sont disponibles sur le taux de complications liées à l'utilisation des cathéters interscalènes continus. Tableau 6 répertorie les complications rapportées des blocs interscalènes et propose des suggestions pour les éviter.
TABLE 6. Les complications et comment les éviter.
| Infection | • Une technique d'asepsie stricte est utilisée |
| Hématome | • Éviter les insertions multiples d'aiguilles, en particulier chez les patients sous anticoagulation • Appliquer une pression constante pendant 5 minutes lorsque l'artère carotide est perforée par inadvertance • Utilisez une aiguille de plus petit calibre pour localiser le plexus brachial chez les patients présentant une anatomie difficile • En l'absence de saignement spontané, l'utilisation d'un traitement anticoagulant ne doit pas être considérée comme une contre-indication à ce bloc |
| Ponction vasculaire | • La ponction vasculaire n'est pas courante avec cette technique • Appliquer une pression constante pendant 5 min lorsque l'artère carotide est ponctionnée |
| Toxicité des anesthésiques locaux | • La toxicité systémique due à l'absorption d'anesthésique local après un bloc interscalénique est rare • La toxicité systémique survient le plus souvent pendant ou peu de temps après l'injection d'un anesthésique local ; ceci est le plus souvent causé par une injection intravasculaire par inadvertance ou la canalisation d'un anesthésique local injecté de force dans de petites veines ou des canaux lymphatiques coupés lors de la manipulation de l'aiguille • De grands volumes d'anesthésique à action prolongée doivent être reconsidérés chez les patients âgés et fragiles. • Une aspiration soigneuse et fréquente doit être effectuée pendant l'injection • Éviter l'injection forcée et rapide d'anesthésique local |
| Blessure au nerf | • N'injectez jamais d'anesthésique local en cas de pression anormale lors de l'injection (pression d'ouverture > 15 psi) • L'anesthésique local ne doit jamais être injecté lorsque le patient se plaint de douleurs intenses ou présente une réaction de sevrage à l'injection |
| Rachianesthésie totale | • Lorsque la stimulation est obtenue avec une intensité de courant <0.2 mA, l'aiguille doit être retirée pour obtenir la même réponse avec un courant >0.2 mA avant d'injecter l'anesthésique local afin d'éviter l'injection dans les gaines durales et la propagation épidurale ou rachidienne qui en résulte. • N'injectez jamais d'anesthésique local lorsqu'une pression anormale sur l'injection est rencontrée |
| Syndrome de Horner | • La survenue d'un ptosis homolatéral, d'une hyperémie de la conjonctive et d'une congestion nasale est fréquente et dépend du site d'injection (moins fréquent avec l'approche interscalène basse) et du volume total d'anesthésique local injecté ; les patients doivent être informés de la survenue de ce syndrome et rassurés sur son caractère bénin |
| Paralysie diaphragmatique | • Communément présent ; éviter un bloc interscalénique ou un volume important d'anesthésique local chez les patients |
EN RÉSUMÉ
Le bloc nerveux interscalénique est l'une des techniques de bloc nerveux les plus applicables cliniquement. Avec une formation, un équipement et des précautions de surveillance appropriés, la technique se traduit par un taux de réussite prévisible, une excellente anesthésie et une superbe analgésie postopératoire.
Ce texte est un échantillon du contenu de la Recueil d'anesthésie régionale sur le LMS NYSORA.
NYSORA Recueil d'anesthésie régionale est tout simplement le programme le plus complet et le plus pratique sur l'anesthésie régionale de A à Z, avec le contenu Premium de NYSORA. Contrairement aux manuels et aux livres électroniques, le Compendium est continuellement mis à jour et présente les dernières vidéos, animations et contenus visuels de NYSORA.
Le Compendium est l'un des nombreux cours de formation de référence sur le système d'apprentissage de NYSORA (le NYSORA LMS), et l'inscription à NYSORALMS.com est libre. L'accès COMPLET au Compendium, cependant, est basé sur un abonnement annuel, car il nécessite une armée d'illustrateurs, de monteurs vidéo et une équipe pédagogique pour continuer à en faire le MEILLEUR outil d'éducation sur tout ce qui concerne l'anesthésie régionale. Bien que vous puissiez considérer le compendium comme un ebook sur les stéroïdes, un essai rapide vous donnera une idée en temps réel de l'incroyable réalité du Compendium. Votre abonnement transformera votre façon de lire sur l'anesthésie régionale :
- Apprenez visuellement : tout ce qui est régional, y compris les procédures et les protocoles de gestion de la colonne vertébrale, de la péridurale et du bloc nerveux
- Passez en revue les instructions techniques étape par étape pour plus de 60 blocs nerveux
- Accédez aux illustrations, animations et vidéos légendaires de NYSORA (telles que Reverse Ultrasound Anatomy)
- Accédez aux informations RA sur n'importe quel appareil via la plate-forme de bureau et l'application mobile
- Obtenez des mises à jour en temps réel
- Examiner les infographies pour la préparation aux examens (par exemple, EDRA)
- Utilisez le flux communautaire avec des discussions de cas réels, des images et des vidéos sont publiées et discutées par les abonnés et les meilleurs experts du monde.
Même si vous ne souhaitez pas vous abonner au Compendium, inscrivez-vous au NYSORA LMS, soyez le premier informé des nouveautés en anesthésie régionale et participez aux discussions de cas.
Voici de quoi se nourrit l'activité NYSORA LMS ressemble à:
Nous sommes convaincus qu'une fois que vous aurez expérimenté le Compendium sur le NYSORA LMS, et vous ne reviendrez jamais à vos anciens livres, et votre abonnement vous permettra de garder NYSORA.com gratuit pour le reste du monde.
Lecture complémentaire
- Etienne J : L'anesthésie régionale : son application au traitement chirurgical du cancer du sein, Faculté de Médecin de Paris, 1925.
- Winnie AP : bloc interscalénique du plexus brachial. Anesth Analg 1970;49:455–466.
- Borgeat A, Ekatodramis G : Anesthésie pour chirurgie de l'épaule. Best Pract Res Clin Anaesthesiol 2002;16:211–225.
- Kapral S, Greher M, Huber G, et al : le guidage échographique améliore le taux de réussite du bloc interscalénique du plexus brachial. Reg Anesth Pain Med 2008;33:253–258.
- McNaught A, Shastri U, Carmichael N, et al : l'échographie réduit le volume d'anesthésie locale efficace minimum par rapport à la stimulation des nerfs périphériques pour le bloc interscalénique. Br J Anaesth 2011;106 : 124–130.
- Gautier P, Vandepitte C, Ramquet C, et al : Le volume anesthésique efficace minimum de 0.75 % de ropivacaïne dans le bloc du plexus brachial interscalénique guidé par échographie. Anesth Analg 2011;113:951–955.
- Bonica JJ : Bases anatomiques et physiologiques de la nociception et de la douleur. Dans Bonica JJ (ed). La gestion de la douleur, 2e éd. Philadelphie, Pennsylvanie : Lea & Febiger, 1990, pp 28–94.
- Bonica JJ (éd.) : Douleur postopératoire. Dans La gestion de la douleur, 2e éd. Philadelphie, Pennsylvanie : Lea & Febiger, 1990, pp 461–480
- Hollinshead WH: Anatomie pour les chirurgiens, 3e éd. Philadelphie, Pennsylvanie : Harper & Row, 198
- DePalma AF : Chirurgie de l'épaule, 3e éd. Philadelphie, Pennsylvanie : Lippincott, 1983
- Gardner E : L'innervation de l'articulation de l'épaule. Anat Rec 1948; 102:1–18
- Dutton RP, Eckhardt WF 3e, Sunder N : Rachianesthésie totale après bloc interscalénique du plexus brachial. Anesthésiologie 1994 ; 80 : 939–941
- Ross S, Scarborough CD : Anesthésie rachidienne totale après bloc du plexus brachial. Anesthésiologie 1973;39:458.
- Scammell SJ : rapport de cas : anesthésie péridurale par inadvertance en tant que complication du bloc interscalénique du plexus brachial. Anaesth Intensive Care 1979 ; 7 : 56–57.
- Benumof JL : Perte définitive de la fonction de la moelle cervicale associée au bloc interscalénique réalisé sous anesthésie générale. Anesthésiologie 2000 ;93 : 151–154.
- Pippa P, Cominelli E, Marinelli C, Aito S : bloc du plexus brachial par voie postérieure. Eur J Anaesthesiol 1990;7:411–420.
- Dagli G, Guzeldemir ME, Volkan Acar H : Les effets et les effets secondaires du bloc du plexus brachial interscalène par voie postérieure. Reg Anesth Pain Med 1998;23:87–91.
- Rucci FS, Pippa P, Barbagli R, Doni L : Combien y a-t-il de blocs interscaléniques ? Une comparaison entre l'approche latérale et postérieure. Eur J Anaesthesiol 1993;10:303–307.
- Boezaart AP, De Beer JF, Nell ML : Expérience précoce du bloc paravertébral cervical continu à l'aide d'un cathéter stimulant. Reg Anesth Pain Med 2003;28:406–413.
- Meier G, Bauereis C, Heinrich C : [Cathéter interscalénique du plexus brachial pour l'anesthésie et le traitement de la douleur postopératoire. Expérience avec une technique modifiée]. Anesthésiste 1997;46:715–719.
- Hadzic A, Vloka JD (eds) : Bloc interscalénique du plexus brachial. Dans Blocs nerveux périphériques : principes et pratique. New York, NY : McGraw-Hill, 2003, pp 1009-1029.
- Résumé bas interscalène de la présentation ASRA 2005.
- Dickerman D, Vloka JD, Koorn R, Hadzic A : Niveaux de bruit excessifs pendant la chirurgie orthopédique. Reg Anesth 1997;22:97.
- Brown AR, Weiss R, Greenberg C, et al : Bloc interscalénique pour arthroscopie de l'épaule : comparaison avec l'anesthésie générale. Arthroscopie 1993;9:295–300.
- Tetzlaff JE, Yoon HJ, O'Hara J, et al : l'alcalinisation de la mépivacaïne accélère l'apparition du bloc interscalène pour la chirurgie de l'épaule. Reg Anesth Pain Med 1990;15:242–244.
- Klein SM, Greengrass RA, Steele SM, et al : Une comparaison de 0.5 % de bupivacaïne, 0.5 % de ropivacaïne et 0.75 % de ropivacaïne pour le bloc du plexus brachial interscalène. Anesth Analg 1998;87:1316–1319.
- Casati A, Borghi B, Fanelli G, et al: Anesthésie et analgésie du plexus brachial interscalène pour la chirurgie de l'épaule ouverte: Une comparaison randomisée en double aveugle entre la lévobupivacaïne et la ropivacaïne. Anesth Analg 2003;96:253–259.
- Singelyn FJ, Gouverneur JM, Robert A : Une dose minimale de clonidine ajoutée à la mépivacaïne prolonge la durée de l'anesthésie et de l'analgésie après bloc axillaire du plexus brachial. Anesth Analg 1996;83:1046–1050.
- Picard PR, Tramer MR, McQuay HJ, Moore RA : Efficacité analgésique des opioïdes périphériques (tous sauf intra-articulaires) : une revue systématique qualitative d'essais contrôlés randomisés. Douleur 1997 ; 72 : 309–318.
- Bouaziz H, Kinirons BP, Macalou D, et al : le sufentanil ne prolonge pas la durée de l'analgésie dans un bloc du plexus brachial à la mépivacaïne : une étude dose-réponse. Anesth Analg 2000;90:383–387.
- Tetzlaff JE, Yoon HJ, Brems J, Javorsky T : L'alcalinisation de la mépivacaïne améliore la qualité du bloc moteur associé à l'anesthésie interscalène du plexus brachial pour la chirurgie de l'épaule. Reg Anesth Pain Med 1995;20:128–132.
- Hadzic A, Williams BA, Kraca PE, et al : Pour la chirurgie ambulatoire de la coiffe des rotateurs, l'anesthésie par bloc nerveux offre une récupération supérieure le jour même par rapport à l'anesthésie générale. Anesthesiology 2005;102:1001–1007.Klein SM, Grant SA, Greengrass RA, et al : bloc du plexus brachial interscalène avec un système d'insertion de cathéter continu et une pompe à perfusion jetable. Anesth Analg 2000;91:1473–1478.
- Borgeat A, Schappi B, Biasca N, Gerber C : Analgésie contrôlée par le patient après une chirurgie majeure de l'épaule : analgésie interscalène contrôlée par le patient versus analgésie contrôlée par le patient. Anesthésiologie 1997;87:1343–1347
- Singelyn FJ, Seguy S, Gouverneur JM : Analgésie interscalénique du plexus brachial après chirurgie ouverte de l'épaule : perfusion continue versus contrôlée par le patient. Anesth Analg 1999;89:1216–1220.
- Borgeat A, Tewes E, Biasca N, Gerber C : Analgésie interscalénique contrôlée par le patient avec de la ropivacaïne après une chirurgie majeure de l'épaule : PCIA vs PCA. Br J Anaesth 1998;81:603–605.
- Borgeat A, Kalberer F, Jacob H, et al : Analgésie interscalénique contrôlée par le patient avec ropivacaïne 0.2 % contre bupivacaïne 0.15 % après une chirurgie majeure de l'épaule ouverte : les effets sur la fonction motrice de la main. Anesth Analg 2001;92:218–223.
- Rosenberg PH, Heinonen E : Sensibilité différentielle des fibres nerveuses A et C aux anesthésiques locaux amides à action prolongée. Br J Anaesth 1983;55:163–167.
- Wildsmith JA, Brown DT, Paul D, Johnson S : Relations structure-activité dans le bloc nerveux différentiel à haute et basse fréquence
- Urmey WF, Talts KH, Shrarock NE : Incidence à 1991 % de la parésie hémi-diaphragmatique associée à une anesthésie du plexus brachial interscalène diagnostiquée par échographie. Anesth Analg 72;498:503–XNUMX
- Todd MM, Brown DL : Anesthésie régionale et gestion de la douleur postopératoire : avantages à long terme d'une intervention à court terme. Anesthésiologie 1999 ; 91 : 1–2.
- Kroll DA, Caplan RA, Posner K, et al : lésion nerveuse associée à l'anesthésie. Anesthésiologie 1990 ; 73 : 202–207.
- Borgeat A, Ekatodramis G, Kalberer F, Benz C : Complications aiguës et non aiguës associées au bloc interscalène et à la chirurgie de l'épaule : une étude prospective. Anesthésiologie 2001;95 :875–880.
- Borgeat A, Dullenkopf A, Ekatodramis G, Nagy L : Évaluation de l'approche latérale modifiée pour le bloc interscalénique continu après chirurgie de l'épaule. Anesthésiologie 2003 ; 99 : 436–442.