Carlo D. Franco, Bram Byloos et Ilvana Hasanbegovic
INTRODUCTION
Le bloc supraclaviculaire est l'une des nombreuses techniques utilisées pour anesthésier le plexus brachial. Le bloc est réalisé au niveau des troncs du plexus brachial où la quasi-totalité de l'innervation sensorielle, motrice et sympathique du membre supérieur est portée par seulement trois structures nerveuses confinées sur une très petite surface. Par conséquent, cette technique fournit généralement un bloc prévisible et dense avec un début rapide. En 1911, Georg Hirschel a décrit une approche chirurgicale du plexus brachial dans l'aisselle. Quelques mois plus tard, Diedrich Kulenkampff, en Allemagne, a réalisé la première approche supraclaviculaire percutanée, apparemment sur lui-même. La technique a été publiée en 1928 par Kulenkampff et Persky. Comme ils l'ont décrit, la technique a été réalisée avec le patient en position assise ("une chaise ordinaire suffira") ou en position couchée avec un oreiller entre les épaules. L'opérateur s'est assis sur un tabouret à côté du patient. L'aiguille était insérée au-dessus du point médian de la clavicule où le pouls de l'artère sous-clavière pouvait être ressentie et était dirigée médialement vers l'apophyse épineuse de T2 ou T3. La familiarité de Kulenkampff avec l'anatomie du plexus brachial lui a permis de reconnaître que "la meilleure façon d'atteindre les troncs était dans le voisinage de l'artère sous-clavière au-dessus de la première côte". Sa technique était également simple : « toutes les branches du plexus pouvaient être anesthésiées par une seule injection ». Ces deux affirmations sont toujours valables aujourd'hui. Malheureusement. ses conseils sur la direction de l'aiguille comportaient un risque intrinsèquement élevé de pneumothorax. La popularité du bloc supraclaviculaire est restée inégalée pendant toute la première moitié du XXe siècle jusqu'à bien après la Seconde Guerre mondiale. Pendant ce temps, la technique a subi plusieurs modifications, la plupart visant à réduire le risque de pneumothorax. L'introduction des techniques axillaires par Accardo et Adriani en 20 et par Burnham1949 en 10 marque le début du déclin de l'engouement pour le bloc sus-claviculaire.
La bloc axillaire a été particulièrement popularisé après une publication dans la revue Anesthesiology de Rudolph De Jong en 1961. L'article était basé sur des dissections de cadavres et incluait le calcul désormais bien connu de 42 mL comme volume nécessaire pour remplir un cylindre de 6 cm de long (gaine axillaire) ; selon De Jong, cette dose "devrait être suffisante pour baigner complètement toutes les branches du plexus brachial". L'article critiquait également l'approche supraclaviculaire. Par coïncidence, le même journal a publié un article de Brand et Papper, qui comparaient les techniques axillaires et supraclaviculaires et mettaient en garde contre le taux de 6.1 % de pneumothorax fréquemment cité pour le bloc supraclaviculaire. Des modifications plus modernes du bloc supraclaviculaire incluent la technique périvasculaire sous-clavière d'Alon Winnie et Vincent Collins et la technique du « fil à plomb » de Brown et collaborateurs. Le premier est plus un concept qu'une technique radicalement différente, indiquant que l'anesthésie du plexus est réalisée autour d'un vaisseau principal (périvasculaire) et dans les limites d'une gaine. Sinon, leur technique est similaire à celle de Murphey, qui en 1944, a décrit une technique d'injection unique effectuée juste latéralement au muscle scalène antérieur dirigeant la caudade de l'aiguille.
La technique du fil à plomb, publiée en 1993, est basée sur des dissections de cadavres et une imagerie par résonance magnétique réalisées sur des volontaires. Dans cette technique, l'aiguille est introduite au-dessus de la clavicule, juste latéralement au muscle sternocléidomastoïdien (SCM) et avancée perpendiculairement au plexus dans une direction antéropostérieure. Si l'aiguille manque le plexus, le dôme pleural pourrait être pénétré. De nombreux investigateurs semblent percevoir le bloc sus-claviculaire comme complexe et associé à un risque important de pneumothorax. Cependant, son apparition rapide, son anesthésie dense et prévisible et son taux de réussite élevé en font une approche très utile, qui, selon Brown et ses collaborateurs, est "inégalée" par d'autres techniques. En effet, dans notre pratique, l'abord sus-claviculaire est la pierre angulaire de l'anesthésie régionale distale du membre supérieur, et nous l'utilisons largement avec un très faible taux de complications.
INDICATIONS
Le bloc supraclaviculaire assure l'anesthésie et l'analgésie du membre supérieur sous l'épaule. C'est un excellent choix pour la chirurgie du coude et de la main.
CONTRE-INDICATIONS
Les contre-indications générales à l'utilisation de cette technique sont celles qui s'appliquent à tout bloc régional, comme une infection locale, une coagulation anomalies et incapacité à coopérer lors de la mise en place d'un bloc ou d'une intervention chirurgicale. Comme bloc interscalénique, le bloc supraclaviculaire n'est pas utilisé de manière bilatérale ou chez les patients souffrant d'insuffisance respiratoire en raison du risque potentiel de pneumothorax ou de bloc nerveux phrénique.
ANATOMIE DU PLEXUS BRACHIAL AU-DESSUS DE LA CLAVICULE
La plexus brachial est formé de cinq racines provenant des divisions ventrales de C5 à T1. Les racines se situent entre les muscles scalènes antérieur et moyen (Figure 1). Le muscle scalène antérieur provient des tubercules antérieurs des processus transverses de C3 à C6 et s'insère sur le tubercule scalène de la surface supérieure de la première côte. Le muscle scalène moyen prend naissance dans les tubercules postérieurs des processus transverses de C2 à C7 et s'insère sur la surface supérieure de la première côte derrière le sillon sous-clavier. Les cinq racines convergent les unes vers les autres pour former trois troncs - supérieur, moyen et inférieur - qui sont empilés les uns sur les autres lorsqu'ils traversent la rainure interscalène triangulaire, formée entre les muscles scalènes antérieur et moyen. Cet espace s'élargit dans le plan antéropostérieur au fur et à mesure que les muscles se rapprochent de leur insertion sur la première côte. L'artère sous-clavière accompagne le plexus brachial dans le sillon interscalénique en avant du tronc inférieur. Bien que les racines du plexus soient longues, les troncs sont presque aussi courts que larges, donnant bientôt lieu à des divisions antérieures et postérieures lorsqu'ils atteignent la clavicule.
Figure 1 montre l'anatomie clinique du plexus brachial et des structures environnantes dans la région supraclaviculaire. La plèvre peut potentiellement être lésée à deux endroits lors d'un bloc sus-claviculaire ; le dôme pleural et le premier espace intercostal. Le dôme pleural est le sommet de la plèvre pariétale, circonscrit par la première côte. La première côte est un os court, large et aplati en forme de lettre C. Son bord médial forme la limite externe du dôme pleural. Le scalène antérieur, en s'insérant dans ce bord de la première côte, vient en contact médialement avec le dôme pleural. Il n'y a pas de dôme pleural latéral au muscle scalène antérieur. Le premier espace intercostal, quant à lui, est majoritairement sous-claviculaire (voir Figure 1) et par conséquent ne doit pas être atteint lorsqu'un bloc sus-claviculaire est correctement réalisé.
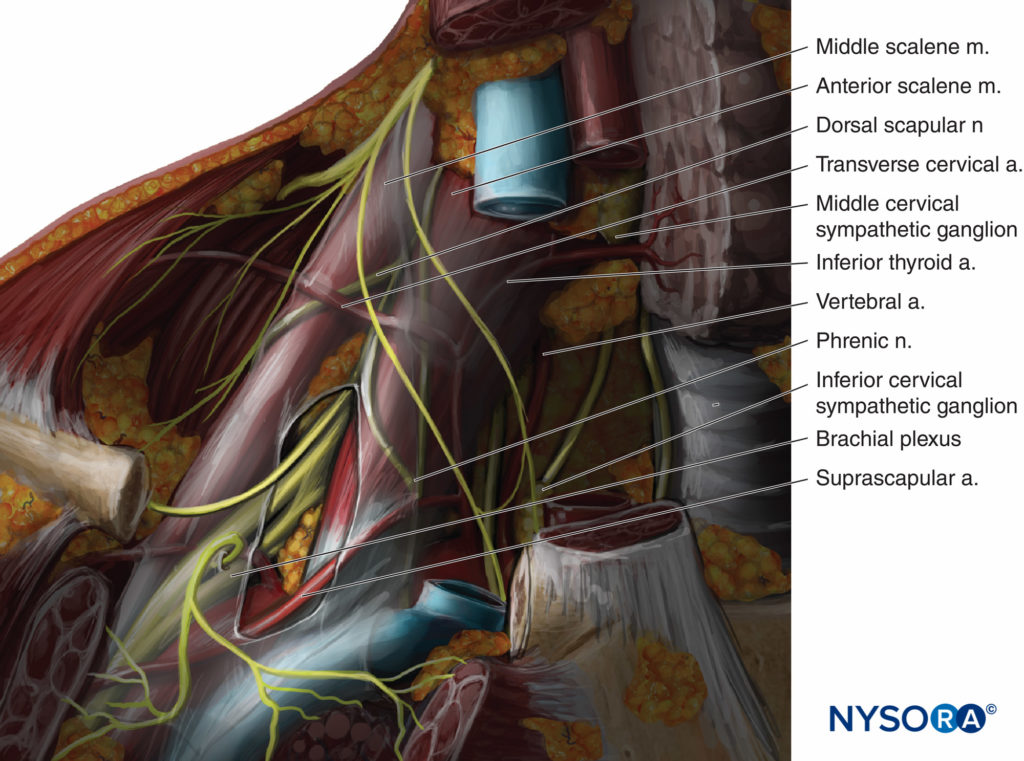
FIGURE 1. Anatomie du plexus brachial au niveau de l'espace interscalène bas et de la région sus-claviculaire.
Conseils NYSORA
- L'épaule abaissée, les trois troncs du plexus brachial sont situés au-dessus de la clavicule; par conséquent, l'aiguille de bloc ne devrait jamais avoir besoin d'atteindre le dessous de la clavicule pendant un bloc supraclaviculaire.
- Le premier espace intercostal est situé sous la clavicule, sa pénétration est donc peu probable lors d'un bloc supraclaviculaire correctement réalisé.
- L'aiguille ne doit jamais traverser le plan parasagittal en dedans du muscle scalène antérieur en raison du risque de pneumothorax.
- Le muscle SCM s'insère sur le tiers médial de la clavicule et le muscle trapèze sur le tiers latéral de celle-ci, laissant le tiers moyen au faisceau neurovasculaire. Ces proportions sont maintenues quelle que soit la taille du patient.
- Étant donné que le plexus brachial se déplace de médial à latéral lorsqu'il descend, plus haut dans la zone supraclaviculaire, plus le plexus est médian (plus près du SCM).
REPÈRES
La technique décrite dans ce chapitre combine la simplicité de la technique originale de Kulenkampff à injection unique avec des principes anatomiques importants, ce qui devrait rendre la technique plus sûre que la description originale. Les repères principaux de ce bloc sont l'insertion latérale du muscle SCM dans la clavicule, la clavicule elle-même et la ligne médiane du patient. Ces trois repères sont facilement identifiables chez la majorité des patients.
LES MEILLEURS ÉQUIPEMENTS
- Gants
- Solution antiseptique pour la désinfection de la peau
- Marqueur
- Gaze stérile
- Deux seringues de 20 ml pour solution anesthésique locale
- Une seringue de 1 ml avec une aiguille de calibre 25 pour les papules cutanées
- Une aiguille isolée de calibre 5 à biseau court de 22 cm
- Électrode de surface
- Stimulateur nerveux
- Moniteur de pression d'injection
En savoir plus sur Équipement pour l'anesthésie régionale.
TECHNIQUE
Idéalement, le bloc est réalisé dans une salle dédiée à l'anesthésie régionale au standard de l'American Society of Anesthesiologists (ASA) moniteurs, une source d'oxygène, un équipement d'aspiration et de réanimation et des médicaments, y compris une émulsion lipidique. Un plan d'urgence pour les urgences doit être en place pour faire face en toute sécurité et rapidement à toute urgence qui pourrait survenir. S'il n'est pas contre-indiqué, ce bloc est mieux réalisé après une prémédication (p. ex., midazolam 1 mg plus fentanyl 50 mcg IV pour l'adulte moyen). Chez les patients jeunes et en bonne santé, cette dose peut être répétée si nécessaire. Il est préférable de garder le patient sous sédation, mais coopératif et capable de relater la douleur ou tout inconfort excessif. Le bloc est réalisé avec le patient en position semi-assise avec la tête tournée vers le côté opposé comme indiqué dans Figure 2A. La position semi-assise est plus confortable que la position couchée tant pour le patient que pour l'opérateur. Étant donné que le positionnement du patient est très important en anesthésie régionale, l'opérateur ne doit pas essayer de reconnaître les repères tant que le patient n'a pas adopté la position souhaitée. On demande au patient d'abaisser l'épaule et de fléchir le coude, de sorte que l'avant-bras repose sur les genoux. Le poignet est en supination de manière à ce que la paume de la main soit face au visage du patient, comme indiqué dans Figure 2B. Cette manœuvre permet de détecter tout mouvement subtil du doigt produit par la stimulation nerveuse. Si le patient ne peut pas supiner son poignet, un rouleau est placé en dessous pour que les doigts soient libres de bouger. L'opérateur se tient généralement du côté à bloquer, donc pour un blocage du côté gauche, la palpation se fait avec la main gauche et l'aiguille est manipulée avec la droite (voir Figure 2B). Pour un bloc droit, l'opérateur manipule l'aiguille avec la main gauche et palpe avec la droite. Cependant, l'opérateur peut choisir de manipuler l'aiguille avec sa main préférée, quel que soit le côté du bloc.
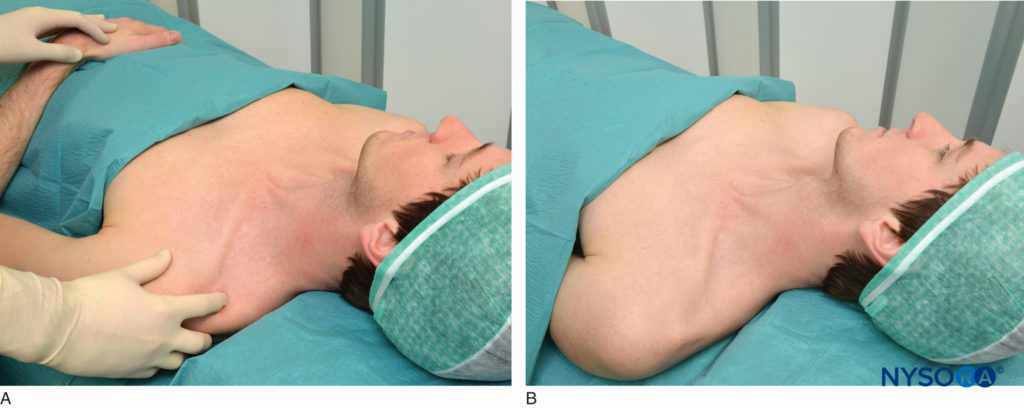
FIGURE 2A: Positionnement du patient. Le patient est allongé en position semi-assise ou couchée, la tête tournée du côté à bloquer. B: L'épaule est abaissée, le coude est fléchi et la paume de la main repose sur les genoux du patient tandis qu'elle est tournée vers son visage.
Point d'entrée de l'aiguille
Avec le patient dans la position semi-assise décrite et l'épaule vers le bas, le bord latéral (postérieur) du muscle SCM est identifié et suivi distalement jusqu'au point où il rencontre la clavicule. Ce point particulier est marqué sur la peau au-dessus de la clavicule, comme indiqué dans Figure 3. Le bord latéral du SCM est généralement clairement visible au niveau où la veine jugulaire externe le croise. À partir de ce niveau, la frontière peut être tracée caudalement jusqu'au point où elle rencontre la clavicule. Une ligne parasagittale (parallèle à la ligne médiane) est tracée à ce niveau pour reconnaître une zone médiale à risque de pneumothorax. Le point d'entrée de l'aiguille se trouve latéralement à ce plan parasagittal, séparé par une distance que nous appelons "marge de sécurité". Cette distance est d'environ 1 po (2.5 cm) latéralement à l'insertion du SCM sur la clavicule, comme indiqué dans Figure 4. La marge de sécurité peut être alternativement établie en utilisant une distance égale à la largeur de la tête claviculaire du SCM à son insertion sur la clavicule. L'index palpant est placé sur ce site comme indiqué dans Figure 5. Nous dessinons habituellement deux flèches à cet endroit pointant l'une vers l'autre. La flèche proximale, au-dessus du doigt, sert à localiser le point d'entrée de l'aiguille, la flèche distale indique la direction du trajet de l'aiguille. L'aiguille est insérée immédiatement en céphalée par rapport au doigt palpant et avancée d'abord perpendiculairement à la peau sur 2 à 5 mm (selon la quantité de tissu sous-cutané du patient), puis tournée caudalement sous le doigt palpant pour l'avancer dans une direction qui est parallèle à la ligne médiane, comme indiqué dans Figure 5. Le bloc doit avoir lieu au-dessus de la clavicule, sous le doigt palpant. Comme objectif, nous aimons provoquer une contraction musculaire isolée dans tous les doigts, en flexion ou en extension, pour confirmer la proximité de l'aiguille avec les troncs inférieurs du plexus. Toute autre réponse entraîne un taux de réussite nettement inférieur. Si un repositionnement de l'aiguille est nécessaire, l'aiguille est retirée et l'angle est ajusté dans le plan antéropostérieur, mais toujours parallèle à la ligne médiane et jamais dirigé médialement
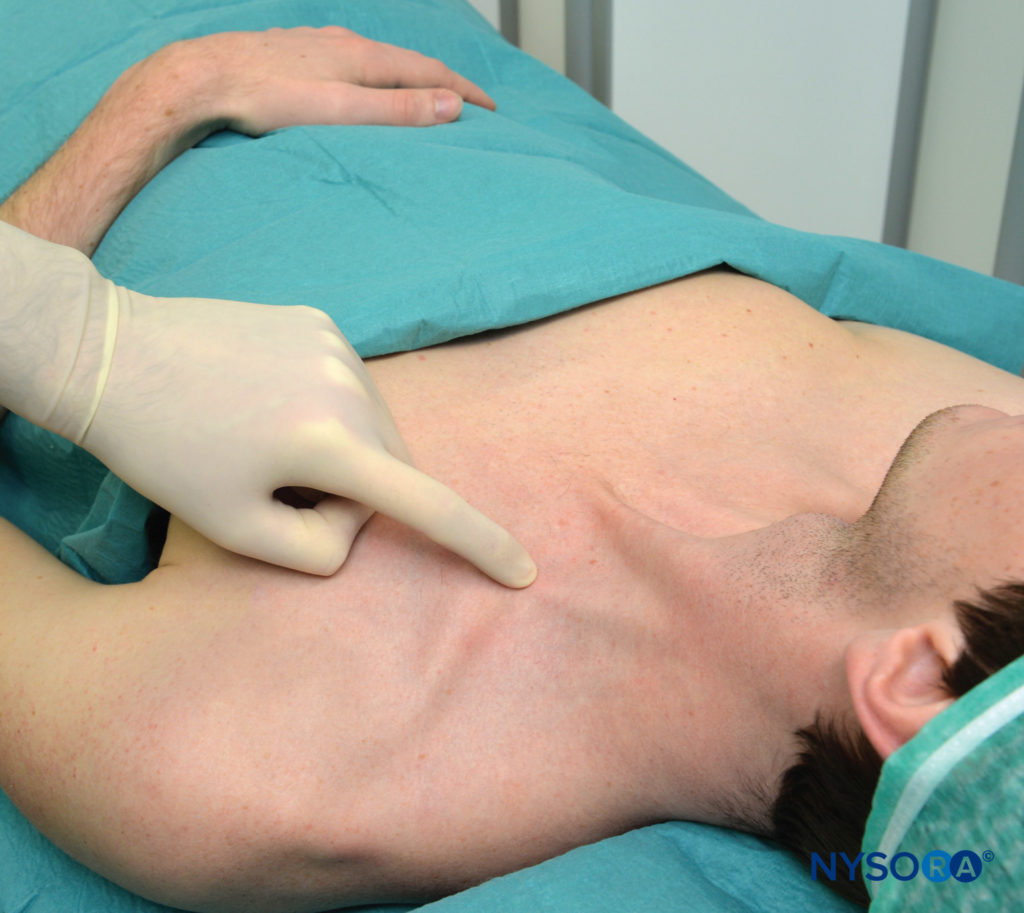
FIGURE 3. Repères. L'insertion latérale du SCM à la clavicule est montrée sous le doigt palpant.
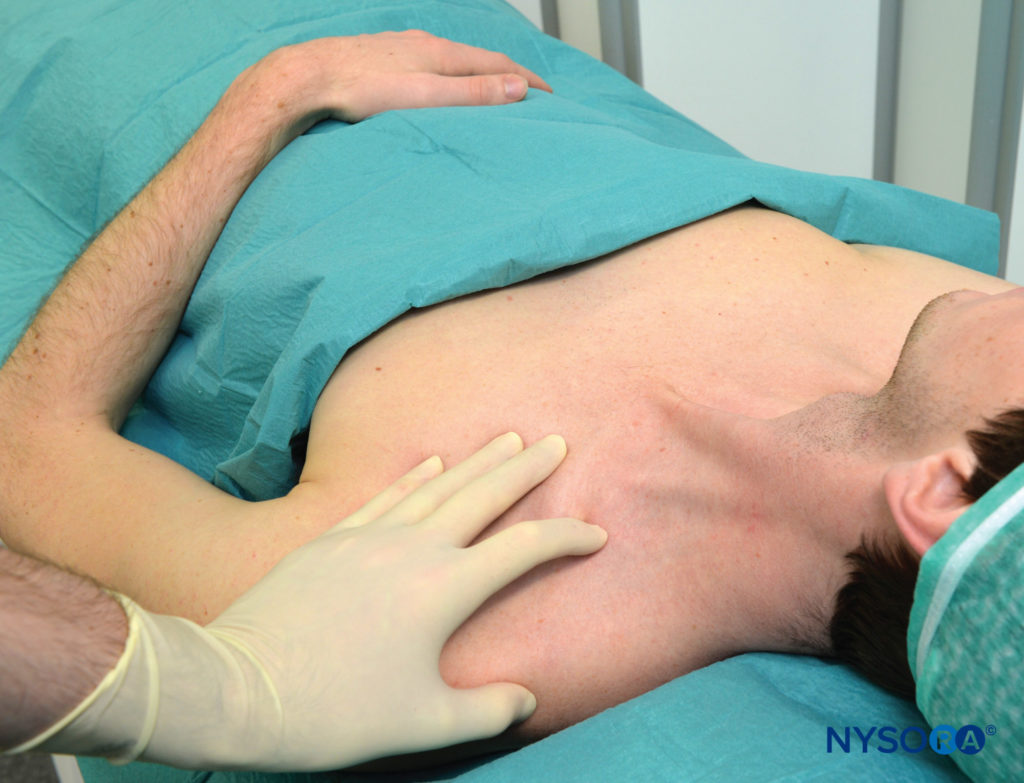
FIGURE 4. Marge de sécurité. Une distance d'environ 1 po (2.5 cm) est mesurée latéralement à partir du SCM, pour assurer le placement de l'aiguille loin du dôme pleural.
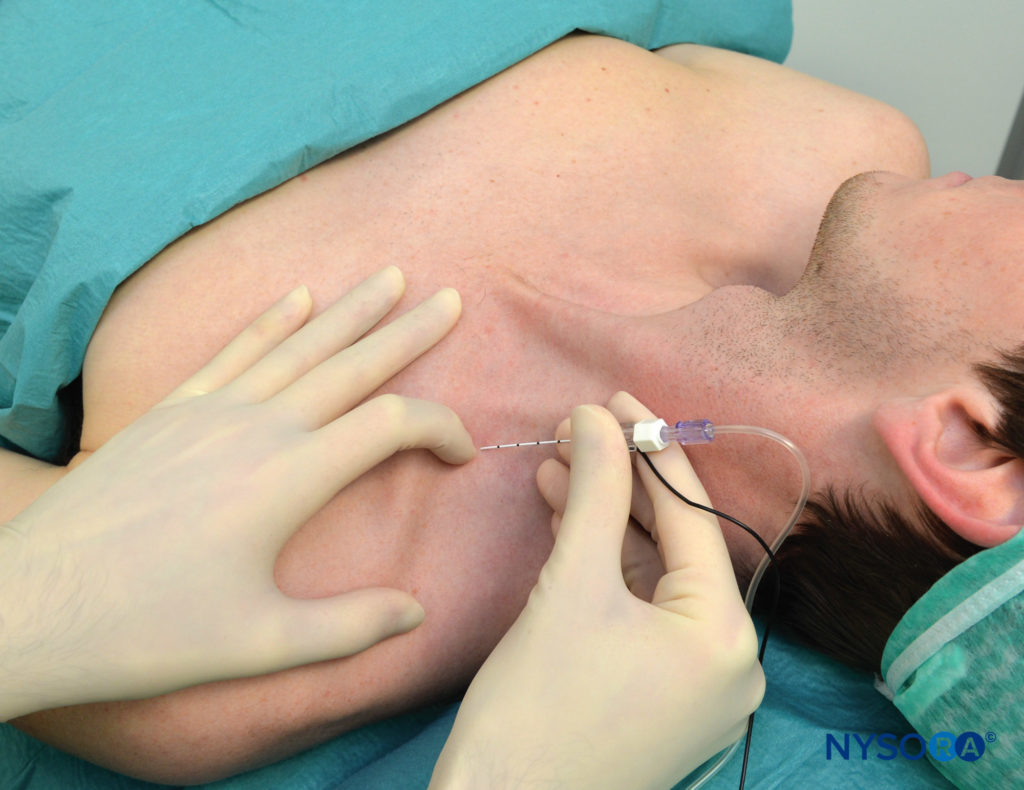
FIGURE 5. Point d'entrée et direction de l'aiguille. Le point d'entrée de l'aiguille est situé juste en dessus du doigt palpant et à un travers de doigt au-dessus de la clavicule. L'aiguille est d'abord introduite perpendiculairement à la peau, puis tournée et avancée parallèlement à la ligne médiane.
Paramètres du stimulateur nerveux
La stimulateur nerveux est initialement réglé sur une intensité de courant d'environ 0.8 mA et une largeur d'impulsion de 100 μs. Une fois que la réponse souhaitée est obtenue (c'est-à-dire une contraction musculaire des doigts), l'injection est initiée sans réduire le courant du stimulateur nerveux. Il s'agit d'une caractéristique unique du bloc supraclaviculaire. Une étude a montré que le début, la durée et le taux de réussite d'un bloc supraclaviculaire ne sont pas affectés par la réduction du stimulateur nerveux à 0.9 mA ou moins.18 Supraclaviculaire et blocs du plexus lombaire sont les seuls blocs nerveux périphériques dans lesquels une injection à un courant supérieur à 0.5 mA est recommandée.
Conseils NYSORA
- Le bord latéral du muscle SCM suit une ligne droite de la mastoïde à la clavicule.
- L'aiguille est insérée dans une direction parallèle à la ligne médiane.
- Selon le poids du patient, le doigt qui palpe doit exercer différentes pressions sur les tissus plus profonds. Cette manœuvre permet de rapprocher le plexus de la peau et raccourcit la trajectoire de l'aiguille.
- L'aiguille ne doit jamais être insérée à plus de 1 po (2.5 cm) si une contraction du plexus brachial n'est pas présente.
- Parce que les troncs sont contigus, les secousses déclenchées d'un tronc se succèdent sans interruption. Si les secousses disparaissent plutôt avant d'atteindre le tronc inférieur, l'aiguille est retirée au point de la secousse précédente et avancée avec une légère modification de l'angle d'insertion antéropostérieur.
- La marge de sécurité d'environ 1 po (2.5 cm) latéralement à l'insertion du SCM sur la clavicule fournit une distance de sécurité latérale à la limite extérieure du dôme pleural pour que l'aiguille puisse se déplacer. En raison de la direction descendante abrupte des troncs, augmenter cette distance latéralement peut empêcher l'aiguille d'entrer en contact avec le plexus au-dessus de la clavicule ou manquer complètement les troncs courts.
- Dans le bloc supraclaviculaire, un courant initial de stimulation nerveuse de 0.8 mA est suffisamment élevé pour produire un guidage dans le plexus, mais suffisamment faible pour assurer une proximité suffisante pour un bloc réussi.
- Le risque d'injection intraneurale est minimisé en utilisant de faibles pressions d'injection et une technique méticuleuse.
- L'injection est effectuée lentement avec des aspirations fréquentes tout en observant attentivement le patient.
- Si une douleur ou une pression anormale est ressentie à un moment quelconque de l'injection, l'aiguille doit être retirée de 1 à 2 mm, après quoi une nouvelle évaluation est effectuée.
TECHNIQUE CONTINUE
Traditionnellement, la technique supraclaviculaire n'a pas été considérée comme un choix optimal pour le placement des cathéters. La grande mobilité du col à cet endroit comporte un risque de délogement du cathéter. Tunnellisation du cathéter vers le infraclaviculaire le niveau pourrait aider à rendre le cathéter plus stable ; toutefois; peu de données sont actuellement disponibles sur ce sujet.
CHOIX D'ANESTHÉSIQUES LOCAUX POUR LES TECHNIQUES À COUP UNIQUE ET À CATHÉTER
La plupart des chirurgies des membres supérieurs réalisées sous anesthésie régionale durent de 1 à 3 heures. Par conséquent, nous utilisons le plus souvent 30 mL de mépivacaïne à 1.5 % avec de l'épinéphrine à 1:200,000 3, ce qui fournit environ 4 à 2 heures d'anesthésie. La même solution anesthésique sans épinéphrine fournit environ 3 à 2 heures d'anesthésie. Pour accélérer l'apparition du bloc, 8.4 mL de bicarbonate de sodium à 20 % peuvent être ajoutés à chaque 5 mL de solution de mépivacaïne. Les solutions de lévobupivacaïne, de ropivacaïne ou de bupivacaïne fournissent une anesthésie à action plus longue (7 à XNUMX heures) si nécessaire. Des études récentes ont suggéré que l'utilisation de guidage échographique peut réduire le volume nécessaire pour un blocage réussi. Pour les techniques continues, une dose bolus d'environ 10 à 15 ml de solution anesthésique locale peut être administrée, suivie d'un infusion débit de 8 à 10 mL/h. Une solution de ropivacaïne à 0.2 % peut être utilisée à cet effet. Un bolus contrôlé par le patient de 3 à 5 Ll toutes les 30 à 60 minutes peut être ajouté, la perfusion basale étant réduite à environ 5 mL/h. Les accès douloureux paroxystiques doivent être traités avec un bolus d'anesthésique local, car la simple augmentation du débit de perfusion peut prendre plusieurs heures avant d'avoir un effet.
PRISE EN CHARGE PÉRIOPÉRATOIRE
Le patient qui reçoit des blocs monocoup peut subir une intervention chirurgicale sous sédation intraveineuse titrée au confort du patient. Les besoins en sédation varient d'un patient à l'autre et vont de petits bolus intermittents de midazolam ou de fentanyl à une perfusion de propofol à 25-50 mcg/kg/min, en passant par une anesthésie générale légère.
COMPLICATIONS
Les effets secondaires courants associés à cette technique comprennent le bloc nerveux phrénique avec paralysie diaphragmatique et le bloc nerveux sympathique avec développement du syndrome de Horner. Ceux-ci sont généralement spontanément résolutifs et ne nécessitent pas d'intervention. Le bloc nerveux phrénique se produirait environ 50% du temps, bien que cela puisse être réduit par l'utilisation du guidage par ultrasons. Injection intravasculaire avec toxicité anesthésique locale systémique et ecchymose formation peut également se produire. Pour réduire le risque, un haut niveau de vigilance est nécessaire en raison de la vascularisation riche de la région supraclaviculaire. Dans le cas du bloc sus-claviculaire, cela peut être dû à la ponction des artères sous-clavières, cervicales transverses ou scapulaires dorsales, toutes situées près du plexus à ce niveau. Le pneumothorax survient aussi souvent que 6.1%, ce qui était une incidence rapportée en 1961 qui comparait 230 blocs supraclaviculaires consécutifs à 246 blocs axillaires consécutifs. Cependant, la comparaison n'était ni en aveugle ni randomisée, et l'étude a utilisé plusieurs techniques différentes. En revanche, cette complication est rare dans la littérature moderne. Il est fréquemment mentionné que le pneumothorax compliquant un bloc sus-claviculaire est d'apparition tardive. Bien que de tels cas aient été publiés dans la littérature, la plupart des pneumothorax rapportés ont été diagnostiqués dans les heures suivant l'intervention et avant la sortie du patient. Sur la base de la littérature disponible, le pneumothorax associé au bloc supraclaviculaire est rare, généralement de petite taille, et il se présente dans les quelques heures suivant la procédure. Dans certains cas, sa présentation peut être retardée jusqu'à 12 heures.
RÉSUMÉ
Le bloc supraclaviculaire est une approche fiable et rapide de l'anesthésie du plexus brachial. L'anatomie du plexus brachial, avec ses trois troncs confinés sur une surface très réduite, permet un taux de réussite élevé pour réaliser une anesthésie du membre supérieur sous l'épaule. Une combinaison de bonnes connaissances anatomiques, de repères simples et d'une technique méticuleuse est primordiale pour un taux de réussite constant et limiter son potentiel de complications.
Références
- Moore D : Abord supraclaviculaire pour bloc du plexus brachial. In Moore D (éd.) : Bloc Régional. Un manuel à utiliser dans la pratique clinique de la médecine et de la chirurgie, 4e éd. Thomas, Springfield, IL : 1981, pp 221–242.
- Lanz E, Theiss D, Jankovic D : L'étendue du bloc suivant diverses techniques de bloc du plexus brachial. Anesth Analg 1983;62:55–58.
- Urmey W : Blocs des membres supérieurs. In Brown D (ed): Anesthésie régionale et analgésie. Philadelphie, PA : Saunders, 1996 ; pp 254–278.
- Kulenkampff D, Persky M : Anesthésie du plexus brachial. Ses indications, sa technique et ses dangers. Ann Surg 1928;87:883–891.
- Labat G : Anesthésie Régionale. Son application technique et clinique. Philadelphie, Pennsylvanie : Saunders, 1922.
- Patrick J : La technique d'anesthésie par bloc du plexus brachial. Br J Surg 1940;27:734–739.
- Murphey D : Anesthésie par bloc du plexus brachial : une technique améliorée. Ann Surg 1944;119:935–943.
- Winnie A : Anesthésie du plexus. Techniques périvasculaires du bloc du plexus brachial. Philadelphie, PA : Saunders, 1993.
- Accardo N, Adriani J : Bloc du plexus brachial : une technique simplifiée utilisant la voie axillaire. Sud Med J 1949;42:920.
- Burnham P : Anesthésie régionale des gros nerfs de la partie supérieure du bras. Anesthésiologie 1958 ; 19 : 281–284.
- De Jong R : Bloc axillaire du plexus brachial. Anesthésiologie 1961 ; 22 : 215–225.
- Brand L, Papper E : Une comparaison des techniques supraclaviculaires et axillaires pour les blocs du plexus brachial. Anesthésiologie 1961 ; 22 : 226–229.
- Winnie A, Collins V : La technique périvasculaire sous-clavière de l'anesthésie du plexus brachial. Anesthésiologie 1964 ; 25 : 353–363.
- Brown DL, Cahill D, Bridenbaugh D : Bloc nerveux supraclaviculaire : analyse anatomique d'une méthode de prévention du pneumothorax. Anesth Analg 1993;76:530–534.
- Franco C, Vieira Z : 1,001 2000 blocs périvasculaires sous-claviers du plexus brachial : succès avec un stimulateur nerveux. Reg Anesth Pain Med 25;41:46–XNUMX.
- Franco CD : Le bloc périvasculaire sous-clavier. Tech Reg Anesth Pain Manage 1999;3:212–216.
- Haleem, Shahla ; Siddiqui, Ahsan K.; Mowafi, Hany A. Le stimulateur nerveux a évoqué une réponse motrice prédisant un bloc du plexus brachial supraclaviculaire réussi ; Plus d'anesthésie et d'analgésie. 110(6):1745-1746, juin 2010.
- Franco C, Domashevich V, Voronov G, et al : Le bloc supraclaviculaire avec un stimulateur nerveux : Diminuer ou ne pas diminuer, telle est la question. Anesth Analg 2004;98:1167–1171.
- Kant A, Gupta PK, Zohar S, et al : Application de la méthode de réévaluation continue aux études de recherche de dose en anesthésie régionale : une estimation de la dose ED95 pour la bupivacaïne à 0.5 % pour le bloc supraclaviculaire guidé par échographie. Anesthésiologie. 2013;119:29–35.
- Neal J, Moore J, Kopacz D, et al : analyse quantitative des fonctions respiratoires, motrices et sensorielles après un bloc supraclaviculaire. Anesth Analg 1998;86:1239–1244.
- Renes SH, Spoormans HH, Gielen MJ, et al : la parésie hémidiaphragmatique peut être évitée dans le bloc du plexus brachial supraclaviculaire guidé par échographie. Reg Anesth Douleur Med. 2009;34:595–599
- Murata H, Sakai A, Hadzic A, Sumikawa K. : La présence d'artères scapulaires cervicales et dorsales transversales à trois positions de sonde échographique couramment utilisées dans le bloc du plexus brachial supraclaviculaire. Anesth Analg. 2012;115:470–473.
- Greengrass R, Steele S, Moretti G, et al : blocs nerveux périphériques. Dans Raj P (ed): Manuel d'anesthésie régionale. New York, NY: Churchill Livingstone, 2002, pp 325-377
- Neal J, Hebl J, Gerancher J, et al : Anesthésie du plexus brachial : éléments essentiels de notre compréhension actuelle. Reg Anesth Pain Med 2002;27:402–428
- Harley N, Gjessing J : Une évaluation critique du bloc du plexus brachial supraclaviculaire. Anesthésie 1969 ; 24 : 564–570.

