Jerry D. Vloka, Ann-Sofie Smeets, Tony Tsai et Cedric Bouts
INTRODUCTION
L'anesthésie du plexus cervical a été développée au début du 20ème siècle avec deux approches principales utilisées. En 1912, Kappis décrit une approche postérieure de la plexus cervical et brachial, qui tentait de bloquer les nerfs à leur point d'émergence de la colonne vertébrale. L'approche postérieure a été préconisée car l'artère et la veine vertébrales se situent en avant du plexus. Cependant, l'aiguille doit traverser les muscles extenseurs du cou, ce qui provoque une gêne considérable, et le long trajet de l'aiguille est plus dangereux. Par conséquent, cette technique n'est pas recommandée en routine pour le bloc cervical ou du plexus brachial.
En 1914, Heidenhein a décrit l'approche latérale, qui a formé la base des techniques ultérieures d'anesthésie du plexus cervical. Victor Pauchet a également décrit une approche latérale pour bloquer le plexus cervical en 1920 et l'a recommandée par rapport à l'approche postérieure. Winnie a revisité l'approche latérale du bloc du plexus cervical en 1975 et a décrit une technique simplifiée à injection unique. L'approche latérale est actuellement l'approche la plus couramment utilisée et sera décrite dans ce chapitre.
INDICATIONS ET CONTRE-INDICATIONS
Les blocs profonds et superficiels du plexus cervical peuvent être utilisés dans une variété d'interventions chirurgicales, y compris la chirurgie superficielle du cou et des épaules et la chirurgie de la thyroïde. Son utilisation est la plus courante dans l'endartériectomie carotidienne, dans laquelle un patient éveillé s'auto-surveille pour assurer un flux sanguin cérébral adéquat pendant le clampage de l'artère carotide (Figure 1). Depuis la description de la première endartériectomie carotidienne en 1954 par Eastcott, le nombre de ces opérations ne cesse de croître chaque année. L'anesthésie régionale est un choix anesthésique viable pour la chirurgie carotidienne, bien que le débat se poursuive quant à savoir si elle améliore les résultats pour les patients. Le plus grand essai randomisé à ce jour sur ce sujet (essai GALA) n'a montré aucune différence dans les taux d'AVC ou de mortalité à 30 jours, une conclusion qui a été étayée par une méta-analyse récente.
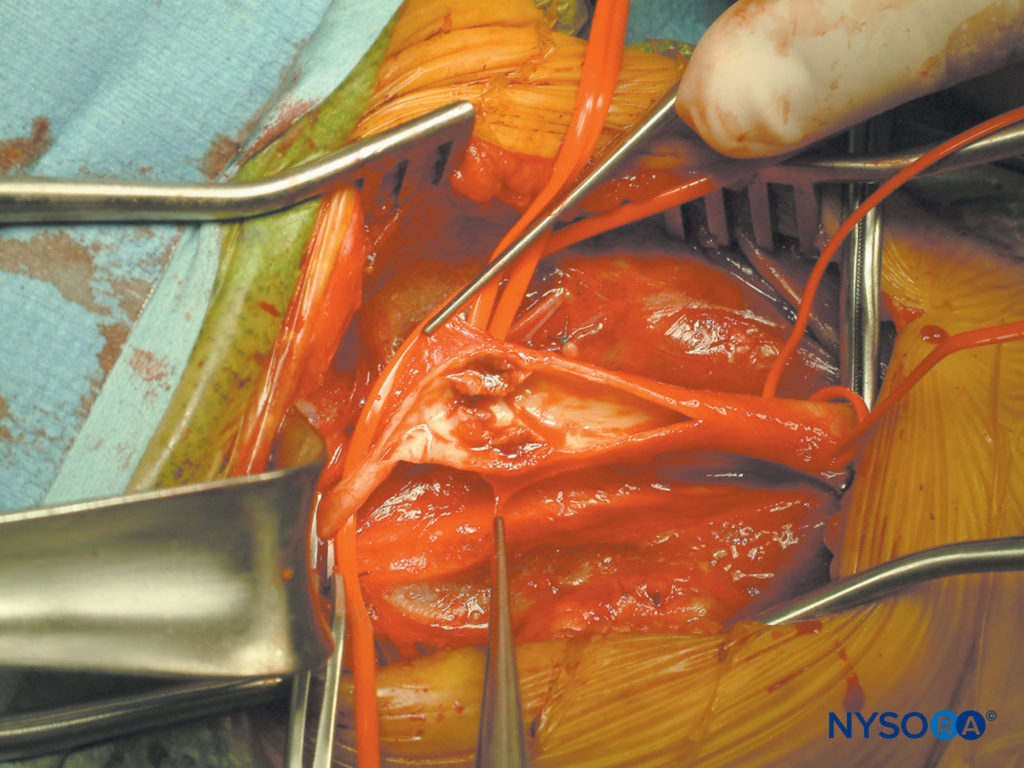
Figure 1. Endartériectomie carotidienne. L'image montre une artère carotide ouverte et clampée et une plaque à l'intérieur de sa paroi.
Le bloc superficiel du plexus cervical peut être utilisé pour de nombreuses chirurgies superficielles dans la région du cou, y compris la dissection des ganglions lymphatiques, l'excision des kystes de la fente thyréoglosse ou branchiale, l'endartériectomie carotidienne et la chirurgie d'accès vasculaire.
Les comparaisons des blocs superficiels et profonds du plexus cervical pour l'endartériectomie carotidienne ont soit montré une équivalence, soit favorisé le bloc superficiel en raison du moindre risque de complications.
Bien que les blocs du plexus cervical profond et superficiel puissent être réalisés séparément, ils ont été utilisés par certains également en combinaison pour l'anesthésie et l'analgésie postopératoire pour la chirurgie de la tête et du cou.
Les contre-indications à la réalisation d'un bloc du plexus cervical comprennent le refus du patient, infection, et chirurgie antérieure ou radiothérapie au cou. De même, en raison du risque de parésie du nerf phrénique, le bloc du plexus cervical profond est relativement contre-indiqué chez les patients présentant une paralysie du nerf phrénique controlatéral et une atteinte pulmonaire importante.
Bloc ANATOMIE FONCTIONNELLE DU PLEXUS CERVICAL PROFOND
La plexus cervical est formé par les divisions antérieures des quatre nerfs cervicaux supérieurs (Figure 2). Le plexus est situé sur la face antérieure des quatre vertèbres cervicales supérieures, reposant sur les muscles releveur de l'angle de l'omoplate et scalène moyen, et est recouvert par le muscle sternocléidomastoïdien.
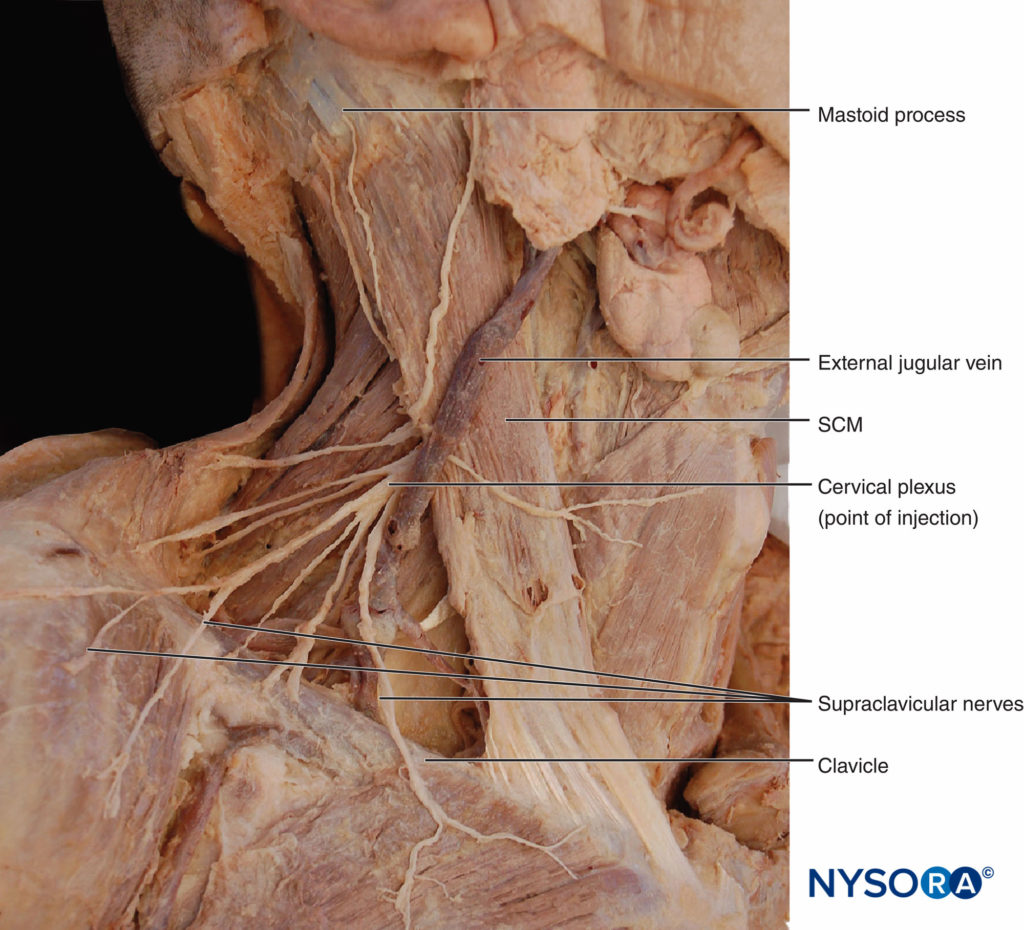
Figure 2. Anatomie du plexus cervical.
Les racines dorsale et ventrale se combinent pour former les nerfs rachidiens lorsqu'ils sortent par le foramen intervertébral. La première racine cervicale est avant tout un nerf moteur et présente peu d'intérêt pour l'anesthésie locorégionale. Les branches antérieures des deuxième à quatrième nerfs cervicaux forment le plexus cervical. Les branches du plexus cervical superficiel innervent la peau et les structures superficielles de la tête, du cou et des épaules (Figure 3). Les branches du plexus cervical profond innervent les structures profondes du cou, y compris les muscles du cou antérieur et le diaphragme, qui est innervé par le nerf phrénique. Les troisième et quatrième nerfs cervicaux envoient une branche au nerf spinal accessoire, ou directement dans la surface profonde du trapèze pour fournir des fibres sensorielles à ce muscle. Le quatrième nerf cervical peut envoyer une branche vers le bas pour rejoindre le cinquième nerf cervical et participer à la formation du plexus brachial.
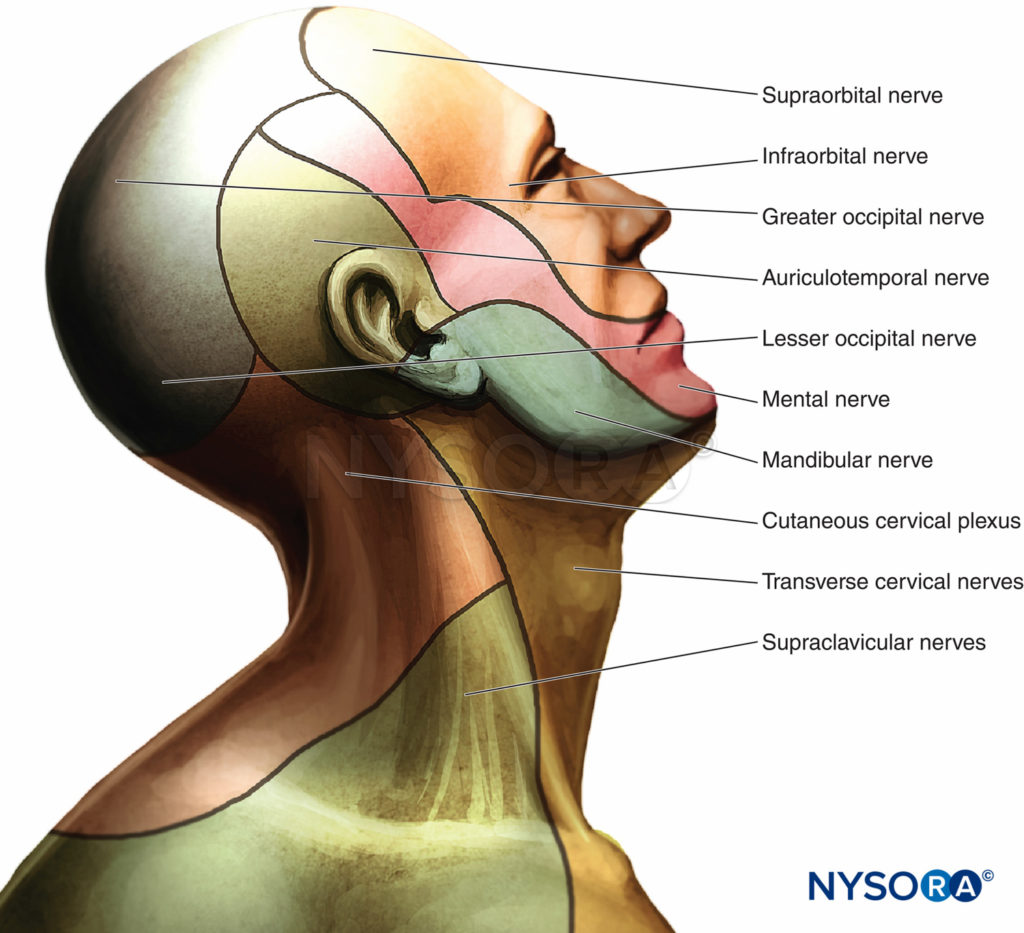
Figure 3.. Innervation de la tête et du cou
L'innervation cutanée des blocs profonds et superficiels du plexus cervical comprend la peau du col antérolatéral et les zones antéauriculaire et rétroauriculaire (Figure 3). Pour en savoir plus sur la distribution du plexus cervical, voir Anatomie fonctionnelle de l'anesthésie régionale.
Repères anatomiques
Les trois points de repère suivants pour un bloc du plexus cervical profond sont identifiés et marqués (Figure 4):
- Processus mastoïde
- Tubercule de Chassaignac (apophyse transverse de la sixième vertèbre cervicale)
- Le bord postérieur du muscle sternocléidomastoïdien
Figure 4. Repères anatomiques du plexus cervical. Les estimations des apophyses transverses C2-C3-C4-C5-C6 sont présentées.
Pour estimer la ligne d'insertion de l'aiguille qui recouvre les apophyses transverses, l'apophyse mastoïdienne (MP) et le tubercule de Chassaignac, qui est l'apophyse transverse de la sixième vertèbre cervicale (C6), sont identifiés et marqués (Figure 5).
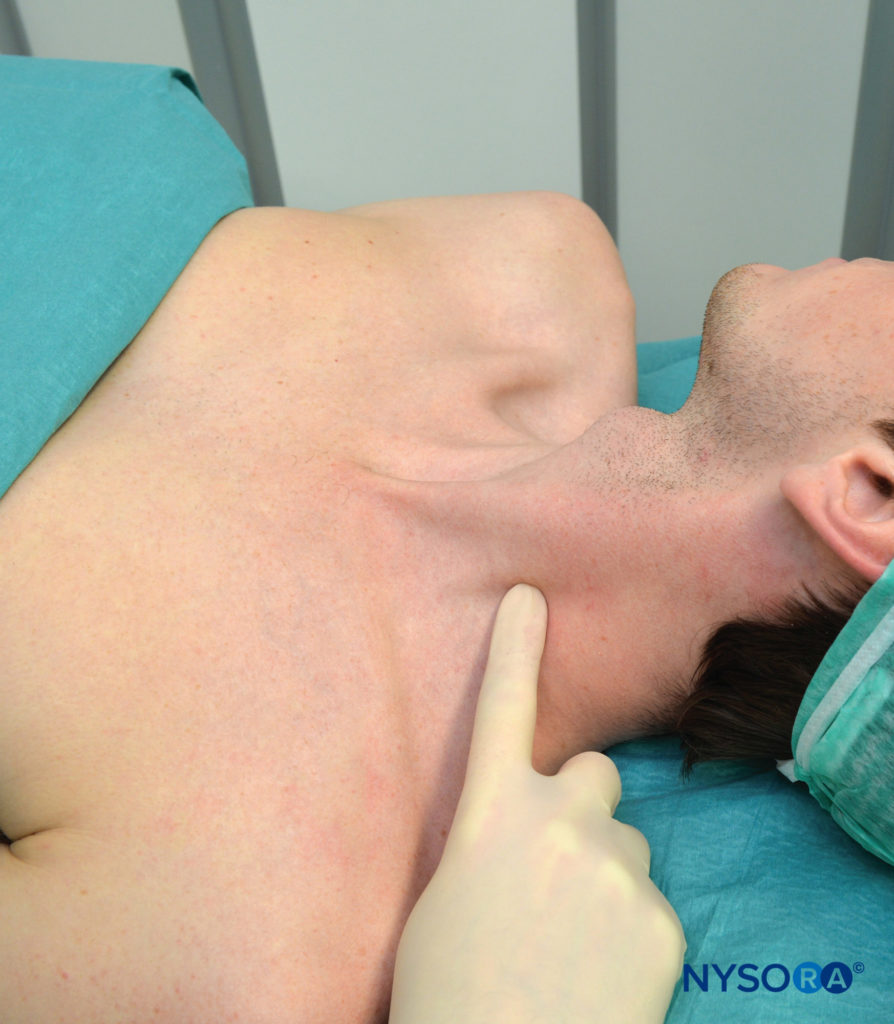
Figure 5. Palpation de l'apophyse transverse de C6.
L'apophyse transverse de C6 est généralement facilement palpable derrière la tête claviculaire du muscle sternocléidomastoïdien au niveau juste en dessous du cartilage cricoïde (Figure 6). Ensuite, une ligne est tracée reliant le MP au tubercule de Chassaignac. Placez la main palpatrice juste derrière le bord postérieur du muscle sternocléidomastoïdien. Une fois cette ligne tracée, étiquetez les sites d'insertion sur les C2, C3 et C4, qui sont respectivement situés sur la ligne MP-C6 2 cm, 4 cm et 6 cm, respectivement, caudal au processus mastoïdien.
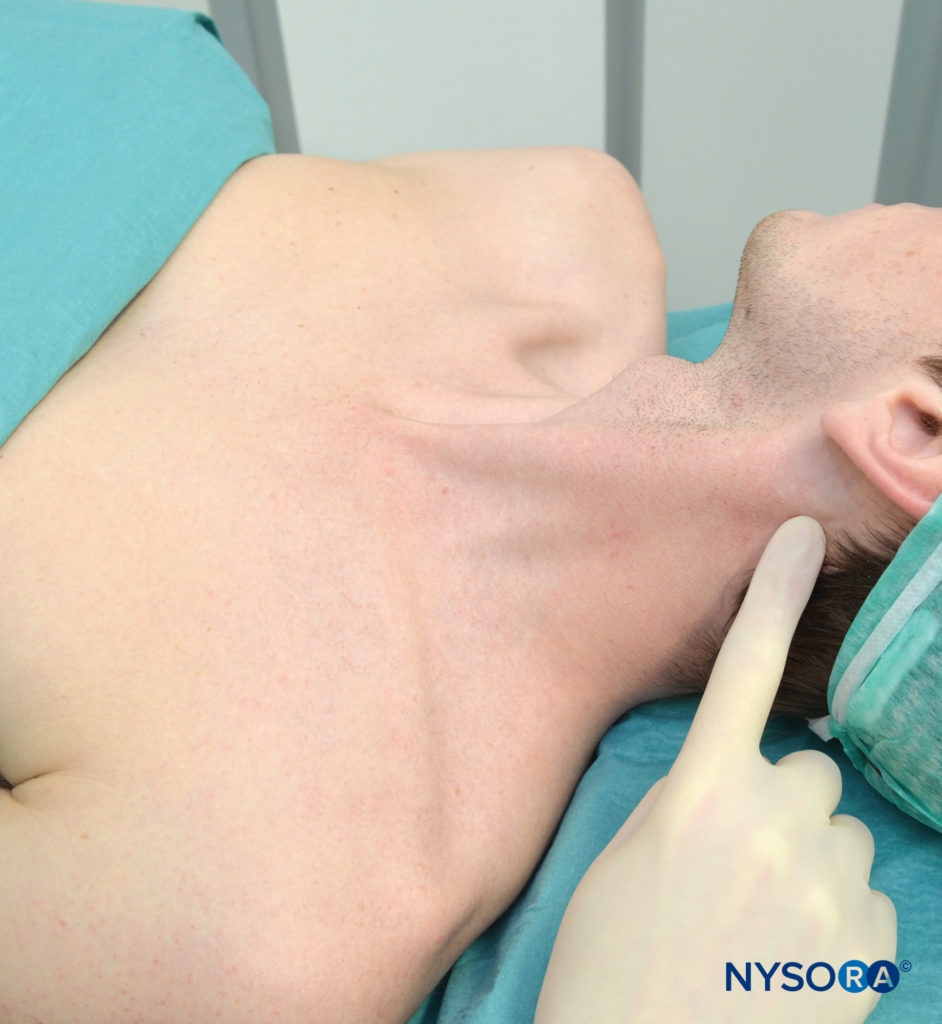
Figure 6. Palpation de l'apophyse mastoïdienne.
Il est également possible d'effectuer une seule injection au niveau C3, ce qui est considéré comme sûr et efficace.
- Les distances spécifiées pour l'espacement le long des apophyses transverses à différents niveaux sont au mieux des estimations.
- Une fois que deux processus transverses voisins sont identifiés, l'espacement entre les autres processus transverses suit un schéma similaire.
Conseils NYSORA
Choix de l'anesthésique local
Un bloc du plexus cervical profond nécessite 3 à 5 ml d'anesthésique local par niveau pour assurer un bloc fiable. À l'exception peut-être des patients atteints d'une maladie respiratoire grave qui dépendent de leur nerf phrénique pour ventiler adéquatement, la plupart des patients bénéficient de l'utilisation d'un anesthésique local à action prolongée. Tableau 1 montre les anesthésiques locaux couramment utilisés avec le début et la durée de l'anesthésie et de l'analgésie pour les blocs du plexus cervical profond. La ropivacaïne 0.5 % fournit un bloc de bonne qualité de plus longue durée, et c'est l'un des choix les plus courants pour la chirurgie d'endartériectomie carotidienne.
TABLE 1. Anesthésiques locaux couramment utilisés pour les blocs du plexus cervical profond.
| Début (min) | Anesthésie (h) | Analgésie (h) | |
|---|---|---|---|
| 1.5% Mépivacaïne (+HCO3 – + épinéphrine) | 10-15 | 2.0-2.5 | 3-6 |
| 2% de lidocaïne (+HCO3 – + épinéphrine) | 10-15 | 2-3 | 3-6 |
| 0.5% Ropivacaïne | 10-20 | 3-4 | 4-10 |
| 0.25% Bupivacaïne (+ épinéphrine) | 10-20 | 3-4 | 4-10 |
Matériel
Un plateau d'anesthésie régionale standard est préparé avec le matériel suivant :
- Serviettes stériles et 4 po. × 4 po. des tampons de gaze
- Seringue(s) de 20 ml avec anesthésique local
- Gants stériles et marqueur
- Une aiguille de calibre 1.5 de 25 po pour l'infiltration cutanée
- Une aiguille de 1.5 po de long, de calibre 22, à biseau court
En savoir plus sur Équipement pour l'anesthésie régionale.
Technique
Après avoir nettoyé la peau avec une solution antiseptique, un anesthésique local est infiltré par voie sous-cutanée le long de la ligne estimant la position des processus transverses. L'aiguille doit entrer en contact avec le tubercule postérieur de l'apophyse transverse où les nerfs rachidiens aux niveaux individuels sont situés juste devant l'apophyse transverse.
L'aiguille de bloc est reliée à une seringue avec anesthésique local via un tube flexible. L'aiguille de bloc est insérée entre les doigts palpateurs et avancée à un angle perpendiculaire à la peau. Une légère orientation caudale de l'aiguille empêche l'insertion par inadvertance de l'aiguille vers la moelle épinière cervicale. L'aiguille ne doit jamais être orientée vers la tête. L'aiguille est avancée lentement jusqu'au contact de l'apophyse transverse (Figure 7). À ce stade, l'aiguille est retirée de 1 à 2 mm et stabilisée pour l'injection de 4 ml d'anesthésique local par niveau après aspiration négative du sang. L'aiguille de bloc est ensuite retirée et la procédure est répétée à des niveaux consécutifs.
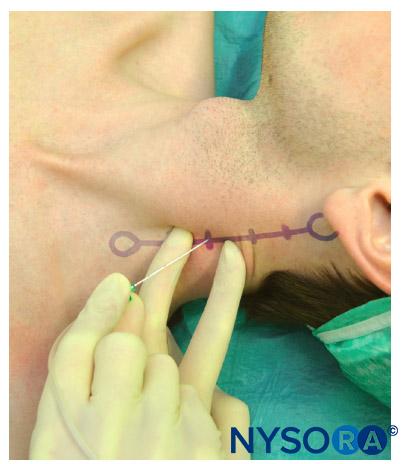
Figure 7. Insertion de l'aiguille pour bloquer un seul niveau cervical lors d'un bloc cervical profond.
Conseils NYSORA
- Le processus transverse est généralement contacté à une profondeur de 1 à 2 cm chez la plupart des patients.
- N'avancez jamais l'aiguille au-delà de 2.5 cm en raison du risque de lésion de la moelle épinière.
- La paresthésie est souvent provoquée à proximité de l'apophyse transverse mais ne doit pas être considérée comme le placement réussi de l'aiguille en raison de son motif rayonnant non spécifique
Dynamique des blocs et gestion périopératoire
Bien que la mise en place d'un bloc cervical profond puisse être inconfortable pour le patient, une sédation excessive doit être évitée. Pendant la chirurgie, la gestion des voies respiratoires peut être difficile en raison de la proximité du champ opératoire. Les chirurgies comme l'endartériectomie carotidienne exigent que le patient soit coopératif pour l'évaluation neurologique peropératoire. Une sédation excessive et le manque de coopération du patient qui en résulte peuvent entraîner une agitation et des mouvements du patient pendant l'opération.
Le temps d'apparition de ce bloc est de 10 à 15 min. Le premier signe d'apparition est une diminution de la sensation dans la distribution des composants respectifs du plexus cervical. Il convient de noter qu'en raison de la disposition complexe de la couverture neuronale des différentes couches de la région du cou ainsi que de la couverture transversale du côté controlatéral, l'anesthésie réalisée avec un bloc du plexus cervical est souvent incomplète et son utilisation nécessite souvent une connaissance approfondie. chirurgien qui est qualifié pour compléter le bloc avec un anesthésique local si nécessaire.
Conseils NYSORA
- La chirurgie carotidienne nécessite également un blocage des branches nerveuses glossopharyngées, ce qui est facilement réalisé en peropératoire en injectant l'anesthésique local à l'intérieur de la gaine de l'artère carotide.
Bloc ANATOMIE FONCTIONNELLE DU PLEXUS CERVICAL SUPERFICIEL
Le superficiel plexus cervical innerve la peau du col antérolatéral (voir Figure 3). Les branches terminales émergent sous la forme de quatre nerfs distincts du bord postérieur du muscle sternocléidomastoïdien. Le nerf occipital inférieur est généralement une branche directe de la tige principale du deuxième nerf cervical. La plus grande partie restante de cette tige s'unit ensuite à une partie du troisième nerf cervical pour former un tronc qui donne naissance aux nerfs cervicaux auriculaires et transversaux. Une autre partie du troisième nerf cervical descend pour s'unir à une partie majeure du quatrième nerf cervical pour former un tronc supraclaviculaire, qui se divise ensuite en trois groupes de nerfs supraclaviculaires.
Repères anatomiques
Une ligne s'étendant de l'apophyse mastoïdienne à C6 est tracée comme décrit ci-dessus (Figure 8). Le site d'insertion de l'aiguille est marqué au milieu de cette ligne. C'est là que les branches du plexus cervical superficiel émergent derrière le bord postérieur du muscle sternocléidomastoïdien.
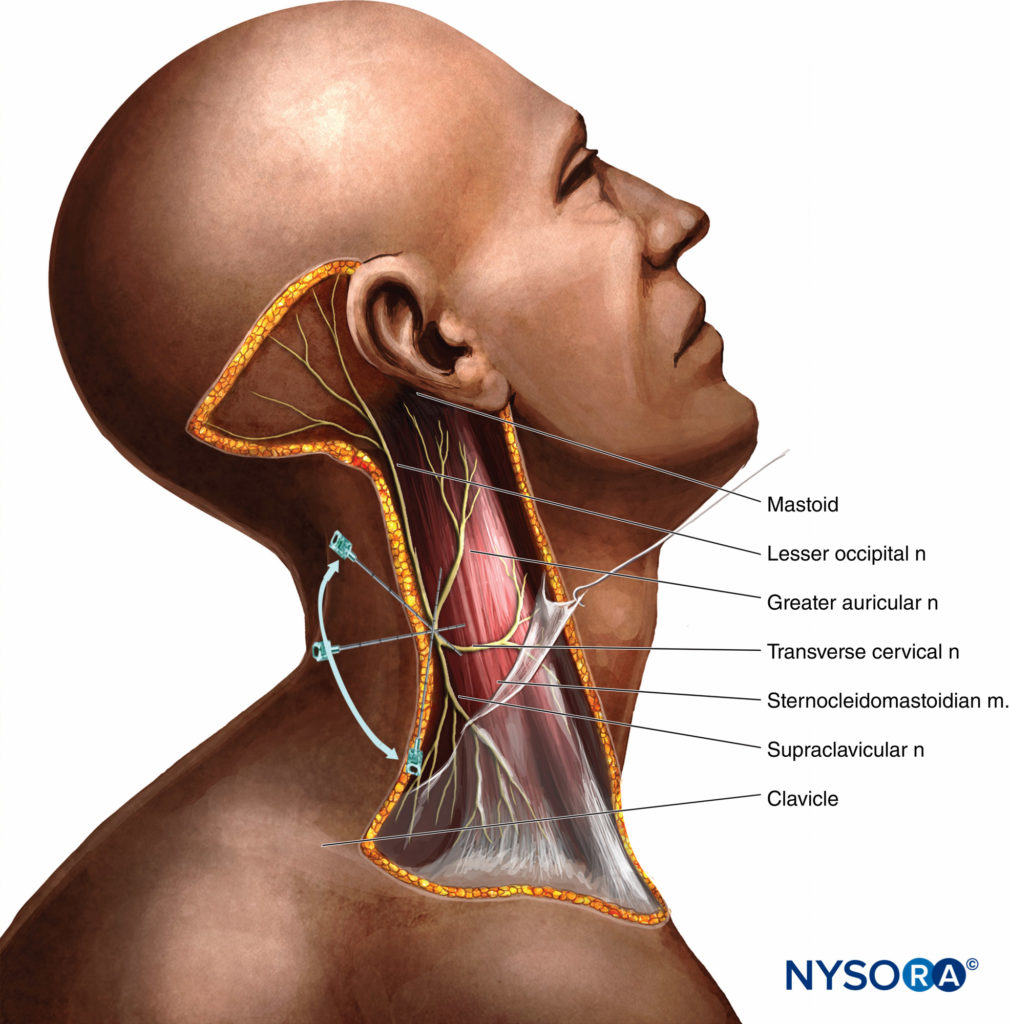
Figure 8. Bloc nerveux supraclaviculaire. Une injection initiale de 3 ml d'anesthésique local est déposée au point médian du muscle sternocléidomastoïdien, suivie de 7 ml injectés par voie sous-cutanée dans une direction caudale et céphalique le long du bord postérieur du muscle.
Choix de l'anesthésique local
Le bloc superficiel du plexus cervical nécessite 10 à 15 ml d'anesthésique local (3 à 5 ml par redirection/injection). Étant donné qu'un bloc moteur n'est pas recherché avec cette technique, une concentration plus faible d'anesthésique local à action prolongée est le plus souvent utilisée (p. ex., 0.2 à 0.5 % de ropivacaïne ou 0.25 % de bupivacaïne). Une concentration plus élevée, cependant, peut entraîner à la fois un taux de réussite plus élevé et une durée de blocage plus longue. Tableau 1 montre les choix d'anesthésie locale, avec l'heure de début et la durée de l'anesthésie et de l'analgésie.
Matériel
Un plateau d'anesthésie régionale standard est préparé avec le matériel suivant :
- Serviettes stériles et 4 po. × 4 po. des tampons de gaze
- Seringue de 20 ml avec anesthésique local
- Gants stériles, marqueur
- Une aiguille de calibre 1.5 de 25 po pour l'infiltration des blocs
En savoir plus sur Équipement pour l'anesthésie régionale.
Technique
Les repères anatomiques et le point d'insertion de l'aiguille sont marqués comme décrit ci-dessus. Après avoir nettoyé la peau avec une solution antiseptique, une papule cutanée est soulevée au site d'insertion de l'aiguille à l'aide d'une aiguille de calibre 25. À l'aide d'une technique « en éventail » avec des redirections d'aiguille supérieur-inférieur, l'anesthésique local est injecté le long du bord postérieur du muscle sternocléidomastoïdien 2 à 3 cm en dessous puis au-dessus du site d'insertion de l'aiguille. L'objectif est d'obtenir un blocage des quatre branches principales du plexus cervical superficiel.
Le but de l'injection est d'infiltrer l'anesthésique local par voie sous-cutanée et derrière le muscle sternocléidomastoïdien. L'insertion profonde de l'aiguille doit être évitée (p. ex., > 1 à 2 cm).
Dynamique des blocs et gestion périopératoire
Le bloc superficiel du plexus cervical est associé à un léger inconfort du patient, donc peu ou pas de sédation devrait être nécessaire.
Semblable au bloc du plexus cervical profond, la couverture sensorielle du cou est complexe et un degré de couverture croisée des branches du plexus cervical du côté opposé du cou doit être attendu. Le temps d'apparition de ce bloc est de 10 à 15 minutes; le premier signe du bloc est une diminution de la sensation dans la distribution du plexus cervical superficiel.
Le guidage échographique peut également être utilisé lors de la réalisation du bloc superficiel du plexus cervical, bien que les études à ce jour n'aient pas démontré un avantage par rapport à une technique basée sur les repères.
Conseils NYSORA
- Une injection sous-cutanée de la ligne médiane de l'anesthésique local s'étendant du cartilage thyroïde distalement à l'encoche suprasternale bloquera également les branches se croisant du côté opposé.
- Le plexus cervical superficiel peut être considéré comme un bloc de « champ » et est très utile pour prévenir la douleur des écarteurs cutanés chirurgicaux sur la face médiale du cou.
LES COMPLICATIONS ET COMMENT LES EVITER
Des complications peuvent survenir avec les blocs du plexus cervical profonds et superficiels (Tableau 2). Infection, ecchymose formation, bloc nerveux phrénique, toxicité anesthésique locale, lésions nerveuses, et sous-arachnoïdien par inadvertance ou anesthésie péridurale peuvent tous se produire lors de l'exécution de ces blocs. Dans une vaste étude prospective de 1000 blocs pour la chirurgie de l'artère carotide, Davies et ses collègues ont rapporté seulement 6 blocs (0.6 %) montrant des signes d'injection intravasculaire. D'autres complications possibles comprennent les accidents ischémiques transitoires pendant la chirurgie ou dans la période postopératoire et le bloc du nerf laryngé récurrent. Comme pour les autres blocs nerveux, le risque de complications peut être réduit par une technique méticuleuse et une attention aux détails.
TABLE 2. Complications du bloc du plexus cervical et moyens de les éviter.
| Infection | • Faible risque • Une technique d'asepsie stricte est utilisée |
| Hématome | • Éviter les insertions multiples d'aiguilles, en particulier chez les patients sous anticoagulation • Maintenez 5 minutes de pression constante sur le site si l'artère carotide est perforée par inadvertance |
| Blocage du nerf phrénique | • Le bloc du nerf phrénique (parésie diaphragmatique) se produit invariablement avec un bloc du plexus cervical profond • Un bloc cervical profond doit être soigneusement envisagé chez les patients atteints d'une maladie respiratoire grave • Le bloc cervical profond bilatéral chez ces patients peut être contre-indiqué • le bloc du nerf phrénique ne survient pas après un bloc superficiel du plexus cervical |
| Toxicité des anesthésiques locaux | • La toxicité du système nerveux central est la conséquence la plus grave du bloc du plexus cervical • Cette complication survient en raison de la riche vascularisation du cou, y compris les vaisseaux des artères vertébrales et carotides, et est généralement causée par une injection intravasculaire accidentelle d'anesthésique local plutôt que par absorption. • Une aspiration soigneuse et fréquente doit être effectuée pendant l'injection |
| Blessure au nerf | • L'anesthésique local ne doit jamais être injecté contre résistance ou lorsque le patient se plaint d'une douleur intense lors de l'injection |
| Anesthésie rachidienne | • Cette complication peut survenir avec l'injection d'un plus grand volume d'anesthésique local à l'intérieur du manchon dural qui accompagne les nerfs du plexus cervical • Il convient de noter qu'un test d'aspiration négatif pour le LCR n'exclut pas la possibilité d'une propagation intrathécale de l'anesthésique local • Éviter un volume élevé et une pression excessive lors de l'injection sont les meilleures mesures pour éviter cette complication |
RÉSUMÉ
En résumé, les blocs du plexus cervical sont utilisés en clinique depuis près d'un siècle. Bien que des modifications aient été apportées aux approches décrites pour la première fois, l'approche la plus courante reste l'approche latérale du bloc du plexus cervical profond.
Références
- Kappis H : Über Leitunganaesthesie am Bauch, Brust, Arm, und Hals durch injection aus Foramen intervertebrale. Munchen Med Wschr 1912;59:794–796.
- Boezaart AP, Koorn R, Rosenquist RW : approche paravertébrale du plexus brachial : une amélioration anatomique de la technique. Reg Anesth Pain Med 2003;28:241–244.
- Koorn R, Tenhundfel Fear KM, Miller C, Boezaart A :: L'utilisation du bloc paravertébral cervical comme seul anesthésique pour la chirurgie de l'épaule chez un patient morbide : Un rapport de cas. Reg Anesth Pain Med 2004;29:227–229.
- Borene SC, Rosenquist RW, Koorn R, et al : une indication pour le bloc paravertébral cervical continu (approche postérieure de l'espace interscalénique). Anesth Analg 2003;97:898–900.
- Boezaart AP, Koorn R, Borene S, et al : bloc continu du plexus brachial utilisant l'approche postérieure. Reg Anesth Pain Med 2003;28:70–71.
- Heidenhein L : Opérations sur le cou. In Braun H (ed): Anesthésie locale, sa base scientifique et son utilisation pratique. Philadelphie, Pennsylvanie : Lea & Febiger, 1914, pp 268–269.
- Sherwood-Dunn B : Anesthésie régionale (technique de Victor Pauchet). Philadelphie, Pennsylvanie : FA Davis, 1920.
- Winnie AP, Ramamurthy S, Durrani Z, et al : bloc du plexus cervical interscalène : une technique à injection unique. Anesth Analg 1975;54:370–375.
- Todesco J, Williams RT : Prise en charge anesthésique d'un patient avec une grosse masse au cou. Can J Anaesth 1994;41:157–160.
- Kulkarni RS, Braverman LE, Patwardhan NA : Bloc bilatéral du plexus cervical pour la thyroïdectomie et la parathyroïdectomie chez les patients sains et à haut risque. J Endocrinol Invest 1996;19:714–718.
- Eastcott HH, Pickering GW, Rob CG : Reconstruction de l'artère carotide interne chez un patient présentant des crises intermittentes d'hémiplégie. Lancet 1954 ; 267 : 994–996.
- Stoneham MD, Knighton JD : Anesthésie régionale pour endartériectomie carotidienne. Br J Anaesth 1999;82:910–919.
- Davies MJ, Silbert BS, Scott DA, et al : bloc du plexus cervical superficiel et profond pour la chirurgie de l'artère carotide : une étude prospective de 1000 1997 blocs. Reg Anesth Pain Med 22;442:446–XNUMX.
- Stoneburner JM, Nishanian GP, Cukingnan RA, et al : En-darterectomie carotidienne sous anesthésie régionale : une référence pour la pose de stents. Am Surg 2002;68:1120–1123.
- Harbaugh RE, Pikus HJ : Endartériectomie carotidienne avec anesthésie régionale. Neurochirurgie 2001;49:642–645.
- McCleary AJ, Maritati G, Gough MJ : Endartériectomie carotidienne ; anesthésie locale ou générale ? Eur J Vasc Endovasc Surg 2001;22:1–12.
- Melliere D, Desgranges P, Becquemin JP, et al : Chirurgie de la carotide interne : anesthésie locorégionale ou générale ? Ann Chir 2000;125:530–538.
- Stone ME Jr, Kunjummen BJ, Moran JC, et al : La formation supervisée des résidents en chirurgie générale en endartériectomie carotidienne effectuée sur des patients éveillés sous bloc régional est sûre et souhaitable. Am Surg 2000 ; 66:781–786.
- Knighton JD, Stoneham MD : Endartériectomie carotidienne. Une enquête sur la pratique anesthésique au Royaume-Uni. Anesthésie 2000 ; 55 : 481–485.
20. Lehot JJ, Durand PG : Anesthésie pour endartériectomie carotidienne. Rev Esp Anestesiol Reanim 2001;48:499–507. - Santamaria G, Britti RD, Tescione M, et al : Comparaison entre l'anesthésie locale et générale pour l'endartériectomie carotidienne. Une analyse rétrospective. Minerva Anestesiol 2004;70:771–778.
- Bowyer MW, Zierold D, Loftus JP, et al : Endartériectomie carotidienne : une comparaison de l'anesthésie régionale par rapport à l'anesthésie générale dans 500 opérations. Ann Vasc Surg 2000;14:145–151.
- Papavasiliou AK, Magnadottir HB, Gonda T, et al : résultats cliniques après endartériectomie carotidienne : comparaison de l'utilisation des anesthésiques régionaux et généraux. J Neurosurg 2000;92:291–296.
- Stoughton J, Nath RL, Abbott WM : Comparaison de la surveillance simultanée de l'état électroencéphalographique et mental pendant l'endartériectomie carotidienne avec l'anesthésie régionale. J Vasc Surg 1998;28 : 1014–1021
- Bonalumi F, Vitiello R, Miglierina L, et al : endartériectomie carotidienne sous anesthésie locorégionale. Ann Ital Chir 1997;68:453–461.
- GALA Trial Collaborative Group : Anesthésie générale versus anesthésie locale pour la chirurgie carotidienne (GALA) : un essai contrôlé randomisé multicentrique. Lancet 2008;372:2132–2142.
- Vaniyapong T, Chongruksut W, Rerkasem K : anesthésie locale versus générale pour endartériectomie carotidienne. Cochrane Database Syst Rev. 2013 ; 19h12.
- Brull SJ : Bloc superficiel du plexus cervical pour l'insertion d'un cathéter artériel pulmonaire. Crit Care Med 1992;20:1362–1363.
- Pandit JJ, Bree S, Dillon P, et al : une comparaison entre le bloc du plexus cervical superficiel et combiné (superficiel et profond) pour l'endartériectomie carotidienne : une étude prospective randomisée. Anesth Analg 2000;91 : 781–786.
- Stoneham MD, Doyle AR, Knighton JD, et al : Comparaison prospective et randomisée du bloc du plexus cervical profond ou superficiel pour la chirurgie d'endartériectomie carotidienne. Anesthésiologie 1998;89:907–912.
- JJ Pandit JJ, Satya-Krishna, Gration P : Bloc du plexus cervical superficiel ou profond pour l'endartériectomie carotidienne : une revue systématique des complications Br J Anaesth, 99 (2007), pp. 159–169.
- Aunac S, Carlier M, Singelyn F, et al : L'efficacité analgésique du bloc bilatéral combiné du plexus cervical superficiel et profond administré avant la chirurgie thyroïdienne sous anesthésie générale. Anesth Analg 2002;95 : 746–750.
- Masters RD, Castresana EJ, Castresana MR : Bloc du plexus cervical superficiel et profond : considérations techniques. AANA J 1995;63:235–243.
- Dieudonne N, Gomola A, Bonnichon P, et al : Prévention des douleurs postopératoires après chirurgie thyroïdienne : une étude randomisée en double aveugle des blocs bilatéraux du plexus cervical superficiel. Anesth Analg 2001;92 : 1538–1542.
- Gratz I, Deal E, Larijani GE, et al : Le nombre d'injections n'influence pas l'absorption de la bupivacaïne après un bloc du plexus cervical pour une endartériectomie carotidienne. J Clin Anesth 2005;17:263–266.
- Umbrain VJ, van Gorp VL, Schmedding E, et al : Ropivacaïne 3.75 mg/ml, 5 mg/ml ou 7.5 mg/ml pour le bloc du plexus cervical pendant l'endartériectomie carotidienne. Reg Anesth Pain Med 2004;29:312–316.
- Leoni A, Magrin S, Mascotto G, et al : Anesthésie du plexus cervical pour endartériectomie carotidienne : comparaison de la ropivacaïne et de la mépivacaïne. Can J Anaesth 2000;47:185–187.
- Gürkan Y, Taş Z, Toker K, Solak M: Le bloc bilatéral du plexus cervical guidé par échographie réduit la consommation postopératoire d'opioïdes après une chirurgie thyroïdienne. J Clin Monit Comput. 2015 ; 29(5):579–584.
- Tran DQ, Dugani S, Finlayson RJ : Une comparaison randomisée entre le bloc du plexus cervical superficiel guidé par échographie et basé sur les repères. Reg Anesth Pain Med 2010;35(6):539–543.
- Pandit JJ, McLaren ID, Crider B : Efficacité et sécurité du bloc superficiel du plexus cervical pour l'endartériectomie carotidienne. Br J Anaesth 1999; 83:970–972.
- Carling A, Simmonds M : Complications de l'anesthésie régionale pour l'endartériectomie carotidienne. Br J Anaesth 2000;84:797–800.
- Emery G, Handley G, Davies MJ, et al : Incidence du bloc nerveux phrénique et de l'hypercapnie chez les patients subissant une endartériectomie carotidienne sous bloc du plexus cervical. Anaesth Intensive Care 1998;26 : 377–381.
- Stoneham MD, Wakefield TW : Détresse respiratoire aiguë après un bloc du plexus cervical profond. J Cardiothorac Vasc Anesth 1998;12:197–198.
- Castresana MR, Masters RD, Castresana EJ, et al : Incidence et signification clinique de la parésie hémidiaphragmatique chez les patients subissant une endartériectomie carotidienne au cours d'une anesthésie par bloc du plexus cervical. J Neurosurg Anesthesiol 1994;6:21–23.
- Johnson TR : Accident ischémique transitoire au cours d'un bloc du plexus cervical profond. Br J Anaesth 1999;83:965–967.
- Lawrence PF, Alves JC, Jicha D, et al : Incidence, moment et causes de l'ischémie cérébrale pendant l'endartériectomie carotidienne avec anesthésie régionale. J Vasc Surg 1998;27:329–334.
- Harris RJ, Benveniste G : Bloc du nerf laryngé récurrent chez les patients subissant une endartériectomie carotidienne sous bloc du plexus cervical. Anaesth Intensive Care 2000 ;28 : 431–433.
- Bergeron P, Benichou H, Dupont M, et al : Chirurgie carotidienne sous anesthésie par bloc cervical. Une méthode simple de protection cardiaque et cérébrale chez les patients à haut risque. Int Angiol 1989; 8: 70–80.
- Shah DM, Darling RC 3rd, Chang BB, et al : Endartériectomie carotidienne chez des patients éveillés : sa sécurité, son acceptabilité et ses résultats. J Vasc Surg 1994;19:1015–1019.
- Lee KS, Davis CH Jr, McWhorter JM : Faible morbidité et mortalité de l'endartériectomie carotidienne réalisée sous anesthésie régionale. J Neurosurg 1988;69:483–487.
- Love A, Hollyoak MA : Endartériectomie carotidienne et anesthésie locale : réduire les catastrophes. Cardiovasc Surg 2000;8:429–435.

