INTRODUCCIÓN
Estimulación de nervios periféricos (PNS), una herramienta importante para ayudar a la administración de bloqueos de nervios periféricos. Las mejoras en la tecnología de localización nerviosa eléctrica han dado lugar a una serie de estimuladores nerviosos disponibles comercialmente que son superiores y más avanzados en comparación con los dispositivos más antiguos. Sin embargo, con la introducción de los bloqueos nerviosos guiados por ultrasonido, ha habido confusión sobre el papel de la estimulación nerviosa en el contexto de los bloqueos nerviosos guiados por ultrasonido. Esta revisión se centra en los fundamentos de la estimulación nerviosa con una breve reseña histórica, los últimos avances en la tecnología y el papel de la estimulación nerviosa con bloqueos nerviosos periféricos guiados por ecografía.
HISTORIA
Datos generales
- 1780: Luigi Galvani fue el primero en describir el efecto de la estimulación neuromuscular eléctrica en un experimento con ranas.
- 1912: Perthes desarrolló y describió un estimulador nervioso eléctrico.
- 1955: Pearson introdujo el concepto de agujas aisladas para la localización de nervios.
- 1962: Greenblatt y Denson introdujeron un estimulador nervioso portátil de estado sólido con salida de corriente variable y describieron su uso para la localización de nervios.
- 1973: Montgomery et al demostraron que las agujas sin aislamiento requieren amplitudes de corriente significativamente más altas que las agujas con aislamiento.
- 1984: Ford et al informaron una falta de precisión con agujas sin aislamiento una vez que la punta de la aguja pasó el nervio objetivo.
- Ford et al sugirieron el uso de estimuladores nerviosos con una fuente de corriente constante, basándose en la comparación de las características eléctricas de los estimuladores nerviosos periféricos.
- En 2004, Hadzic & Vloka definió las características eléctricas y sugirió el estándar de fabricación para los estimuladores nerviosos modernos.
Pasaron casi 100 años desde el concepto de estimulación nerviosa hasta la adopción de la electrolocalización durante el bloqueo de nervios periféricos en la década de 1990. La introducción más generalizada de la estimulación nerviosa en la práctica del bloqueo de nervios periféricos condujo a la investigación sobre la relación aguja-nervio y el efecto de la duración del estímulo. Más recientemente, los principios de la estimulación nerviosa eléctrica se aplicaron al mapeo de la superficie de los nervios periféricos utilizando la guía de electrodos percutáneos para la confirmación y la colocación del catéter epidural y la colocación del catéter periférico. Este capítulo analiza la electrofisiología de la estimulación nerviosa, los estimuladores nerviosos eléctricos, varios modos de localización de los nervios periféricos y la integración de la tecnología en el campo de la anestesia regional guiada por ultrasonido.
¿Qué es la estimulación eléctrica de los nervios periféricos?
La estimulación nerviosa eléctrica en la anestesia regional es un método que utiliza un estímulo eléctrico de baja intensidad (hasta 5 mA) y de corta duración (0.05 a 1 ms) (a una frecuencia de repetición de 1 a 2 Hz) para obtener una respuesta definida. contracción o sensación muscular) para localizar un nervio periférico o un plexo nervioso con una aguja (aislada) antes de inyectar el anestésico local en las proximidades del nervio para bloquear la conducción nerviosa para la cirugía o el tratamiento del dolor agudo. El uso de estimulación nerviosa puede reconocer una inyección de colocación de aguja intraneural o intrafascicular, evitar un mayor avance de la aguja intraneuralmente y ayudar a reducir el riesgo de lesión nerviosa.
La estimulación nerviosa eléctrica se puede utilizar para una técnica de inyección única, así como para guiar durante la inserción de catéteres de bloqueo nervioso continuo. Más recientemente, la guía por ultrasonido en combinación con la estimulación nerviosa ("monitorización dual") se ha convertido en una práctica común para guiar la colocación de la aguja y la sólida documentación médico-legal de los procedimientos de bloqueo nervioso.
Indicaciones para el uso de PNS
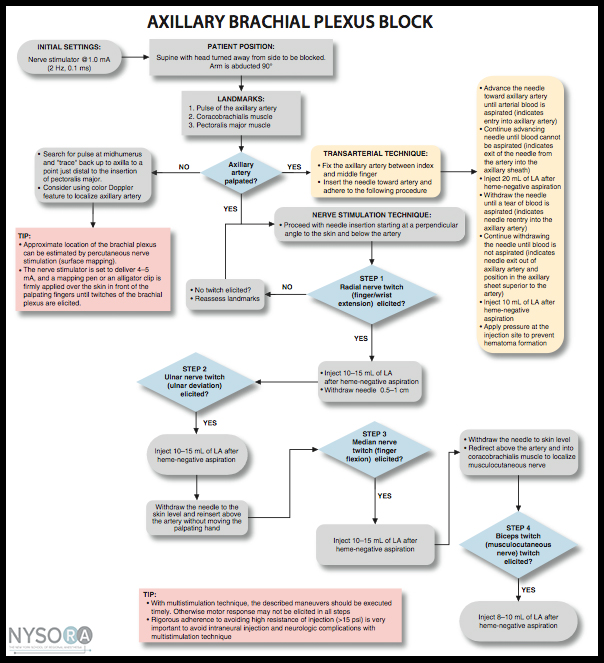
En principio, casi todos los plexos u otros nervios periféricos grandes pueden localizarse mediante PNS. Cuando se utiliza con guía por ultrasonido, el PNS se convierte principalmente en una herramienta de seguridad. El objetivo de la estimulación nerviosa es colocar la punta de la aguja (más específicamente, su orificio para la inyección) muy cerca del nervio objetivo para inyectar el anestésico local dentro del espacio del tejido que contiene el nervio. Cuando se utiliza con guía por ultrasonido, el PNS se convierte principalmente en una herramienta de seguridad. Una respuesta motora inesperada durante el avance de la aguja puede alertar al operador de que la aguja se encuentra en las inmediaciones del nervio y, por lo tanto, evitar que la aguja siga avanzando cuando la posición de la punta de la aguja no se ve bien en la ecografía. La respuesta motora (contracción) al SNP es objetiva, fiable e independiente de la respuesta (subjetiva) del paciente. Incluso con la guía de ultrasonido, la estimulación nerviosa a menudo es útil para confirmar que la estructura de la imagen es realmente el nervio que se busca. Asimismo, la relación aguja-nervio no siempre puede visualizarse en la ecografía; puede ocurrir una respuesta motora inesperada, alertando al operador que la aguja ya está muy cerca del nervio. La aparición de una respuesta motora a una intensidad de corriente inferior a 0.5 mA puede servir como indicador de un contacto entre la aguja y el nervio o de la colocación de una aguja intraneural. Aunque esta respuesta puede no estar presente incluso con una posición intraneural de la aguja (baja sensibilidad), su presencia siempre es esencialmente indicativa de una colocación intraneural (alta especificidad). En Figura 1 y XNUMX.
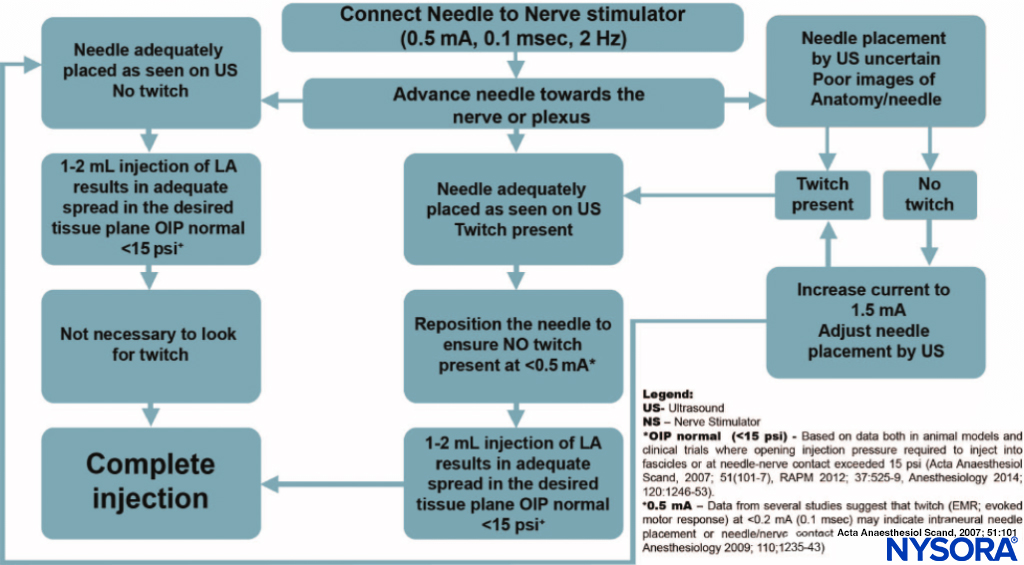
FIGURA 1. Un algoritmo para el uso de la estimulación nerviosa con bloqueos nerviosos guiados por ultrasonido. Tenga en cuenta que el estimulador de nervios aquí se utiliza principalmente como una herramienta de control de seguridad, en lugar de una herramienta de localización de nervios. El estimulador se establece en 0.5 mA (0.1 ms) y la corriente rara vez se manipula. En cambio, se obtiene una respuesta motora; se debe tener precaución adicional ya que esto indica una relación íntima entre la aguja y el nervio. En lugar de ajustar la intensidad de la corriente para determinar a qué corriente se extingue la respuesta motora, la aguja se retira ligeramente para anular la respuesta y distanciar la punta de la aguja del nervio. Luego se inyecta una pequeña cantidad de anestésico local para determinar la ubicación de la punta de la aguja mientras se evita una presión de apertura superior a 15 psi. LA, anestésico local; OIP, presión de inyección de apertura.
Las desventajas de la PNS incluyen la necesidad de equipo adicional (estimulador nervioso y agujas aisladas), el mayor costo de las agujas aisladas y casos excepcionales en los que puede ser difícil obtener una respuesta motora.
Consejos NYSORA
- La aparición de una respuesta motora a 0.5 mA (0.1 ms) indica contacto entre la aguja y el nervio o la colocación de una aguja intraneural.
- La ocurrencia de la respuesta del motor a 0.5 mA debe generar precaución. El médico debe dejar de hacer avanzar la aguja, retirarla 1 mm e inyectar 1 ml de anestésico local (suponiendo que la presión de apertura sea inferior a 15 psi) para determinar la posición de la punta de la aguja y ajustar la aguja y el proceso de inyección en consecuencia.
- No se debe confiar en el SNP en un paciente que recibe relajantes musculares.
- La presencia de anestesia raquídea o epidural no afecta negativamente a la fiabilidad de la PNS.
- Las técnicas de inyección múltiple pueden disminuir la sensibilidad del SNP debido al bloqueo nervioso parcial que se produce entre las inyecciones.
FUNDAMENTOS DE NEUROFISIOLOGIA Y ELECTROFISIOLOGIA
Potencial de membrana, potencial de reposo, despolarización, potencial de acción y propagación de impulsos
Todas las células vivas tienen un potencial de membrana (un potencial de voltaje a través de su membrana, medido desde el exterior hacia el interior), que varía (según la especie y el tipo de célula) de aproximadamente –60 a –100 mV. Las células nerviosas y musculares de los mamíferos suelen tener un potencial de membrana (potencial de reposo) de aproximadamente –90 mV.
Solo las células nerviosas y musculares tienen la capacidad de producir pulsos eléctricos uniformes, llamados potenciales de acción (a veces llamados picos), que se propagan a lo largo de sus membranas, especialmente a lo largo de las extensiones largas de las células nerviosas (fibras nerviosas, axones). Una disminución en la diferencia de potencial eléctrico (p. ej., de –90 a –55 mV, o despolarización) provoca un potencial de acción. Si la despolarización supera un cierto umbral, la membrana nerviosa genera un potencial de acción o una serie de potenciales de acción (también denominado disparo) de acuerdo con la regla de todo o nada, lo que da como resultado la propagación del potencial de acción a lo largo de la fibra nerviosa ( axón). Para despolarizar la membrana nerviosa desde el exterior de la célula (estimulación extracelular), la polaridad negativa del estímulo eléctrico es más eficaz para eliminar la carga positiva del exterior de la membrana. Esto a su vez disminuye el potencial a través de la membrana hacia el nivel de umbral.
Hay varios tipos de fibras nerviosas. Cada tipo de fibra se puede distinguir anatómicamente por su diámetro y grado de mielinización. La mielinización está formada por una capa aislante de células de Schwann que envuelve las fibras nerviosas. Estas características determinan en gran medida el comportamiento electrofisiológico de las diferentes fibras nerviosas, es decir, la velocidad de propagación del impulso de los potenciales de acción y el umbral de excitabilidad. Más comúnmente, las características distintivas son las fibras motoras (p. ej., Aα, Aβ) y las fibras del dolor (C). Las fibras motoras Aα tienen el mayor diámetro y el mayor grado de mielinización y, por lo tanto, la mayor velocidad de propagación del impulso y un umbral relativamente bajo para la estimulación externa. Las fibras C (que transmiten un dolor intenso y sordo) tienen poca o ninguna mielinización y son de menor diámetro. En consecuencia, la velocidad de propagación en estas fibras es relativamente baja y los niveles de umbral a la estimulación externa, en general, son más altos.
Hay varias otras fibras eferentes que transmiten respuestas desde varios receptores de la piel o husos musculares (Aδ). Estas son más delgadas que las fibras Aα y tienen menos mielinización. Algunas de estas fibras sensoriales (aferentes), que tienen un nivel de umbral relativamente bajo, transmiten la típica sensación de hormigueo asociada con un nivel más bajo de sensación de dolor cuando se estimulan eléctricamente (similar a la sensación cuando se golpea el “hueso de la risa”). Tal sensación puede ocurrir durante la estimulación transcutánea antes de que se provoque una respuesta motora.
La estructura anatómica básica de las fibras Aα mielínicas (motoras) y las fibras C no mielínicas (dolor) se muestra esquemáticamente en Figura 2 y XNUMX. La relación entre diferentes estímulos y la activación del potencial de acción en las fibras motoras y del dolor se ilustra en Figuras 3A y 3B, respectivamente.
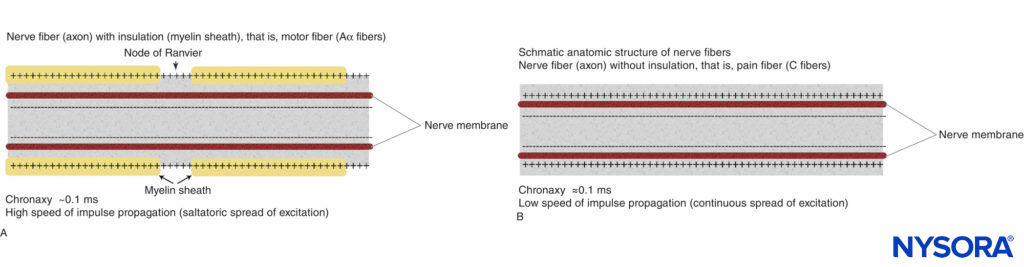
FIGURA 2. Estructuras anatómicas esquemáticas de las fibras nerviosas. A: Fibra nerviosa (axón) con aislamiento (vaina de mielina), (fibras Aα). B: Fibra nerviosa (axón) sin aislamiento (fibra C).
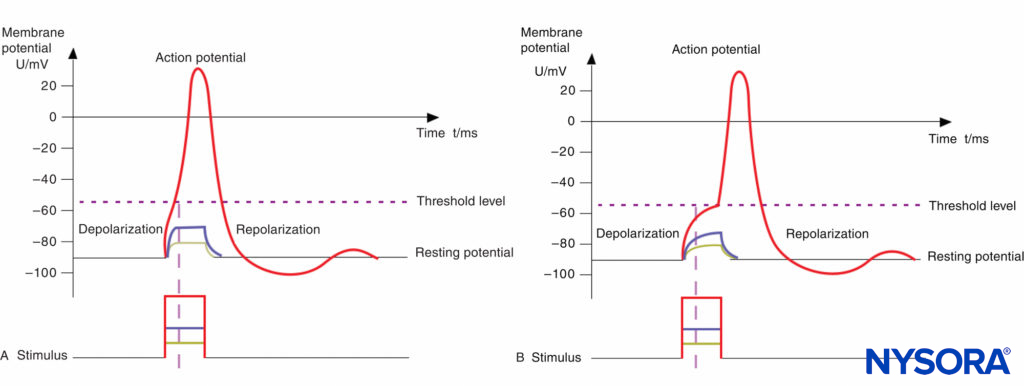
FIGURA 3. A: potencial de acción, nivel de umbral y estímulo. Las fibras motoras tienen una cronaxia corta debido a la capacitancia relativamente baja de su membrana mielínica (solo cuenta el área de los nódulos de Ranvier; véase la figura 14-1); por lo tanto, lleva poco tiempo despolarizar la membrana hasta el nivel de umbral. B: potencial de acción, nivel de umbral y estímulo. Las fibras del dolor tienen una cronaxia prolongada debido a la mayor capacitancia de su membrana no mielinizada (toda el área de la membrana cuenta); por lo tanto, lleva más tiempo despolarizar la membrana hasta el nivel de umbral. Los impulsos cortos (como lo indica la línea de puntos vertical) no podrían despolarizar la membrana por debajo del nivel de umbral.
Nivel de umbral, reobase, cronaxia
Es necesaria una cierta intensidad de corriente mínima en una duración de pulso dada para alcanzar el nivel de umbral de excitación. El umbral de corriente más bajo (a duraciones de pulso infinitamente largas) se llama reobase. La duración del pulso (ancho del pulso) al doble de la corriente de reobase se llama cronaxia. Los pulsos eléctricos con la duración de la cronaxia son más efectivos (a amplitudes relativamente bajas) para provocar potenciales de acción. Esta es la razón por la que la respuesta motora puede provocarse con una duración de pulso tan corta (p. ej., 0.1 ms) con amplitudes de corriente relativamente bajas mientras se evita la estimulación de las fibras de dolor de tipo C. Las cifras típicas de cronaxia son 50–100 μs (fibras Aα), 170 μs (fibras Aδ) y 400 μs o más (fibras C). La relación de la reobase con la cronaxia de las fibras motoras frente a las fibras nerviosas del dolor se ilustra en Figura 4 y XNUMX.
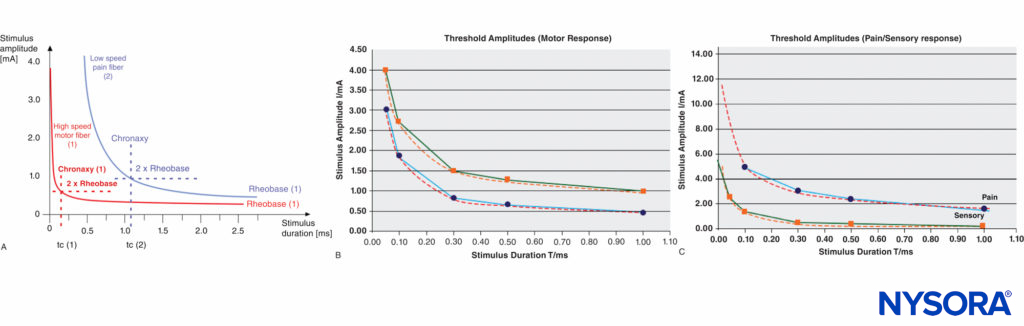
FIGURA 4. A: comparación de las curvas de umbral, la cronaxia y el nivel de reobase de las fibras motoras (alta velocidad) y dolorosas (baja velocidad). B: Datos experimentales, amplitudes umbral obtenidas con estimulación percutánea (Stimuplex Pen y Stimuplex HNS 12). Estimulación obtenida con estimulación percutánea del nervio mediano cerca de la muñeca buscando respuesta motora del pulgar. C: amplitudes umbral obtenidas con estimulación percutánea (Stimuplex Pen y Stimuplex HNS 12). Estimulación de los nervios mediano y radial cerca de la muñeca y en el medio antebrazo en busca de parestesias eléctricas (sensación de hormigueo) en los dedos medio y anular (nervio mediano) o sensación de dolor superficial cerca de la muñeca (nervio radial), respectivamente.
Impedancia, duración del impulso y corriente constante
El circuito eléctrico está formado por el estimulador de nervios, la aguja bloqueadora de nervios y el diseño de su punta, las características del tejido del paciente, la piel, el electrodo de piel (electrodo de puesta a tierra), y los cables que conectan todos los elementos. La resistencia de este circuito no es simplemente una ecuación de resistencia de Ohm debido a las capacitancias específicas del tejido, la interfaz electrocardiográfica (ECG) del electrodo a la piel y la punta de la aguja, que influyen en la resistencia general. La capacitancia en el circuito descrito varía con el contenido de frecuencia de la corriente de estimulación, y se denomina impedancia o resistencia compleja, que depende del contenido de frecuencia del estímulo. En general, cuanto más corto es el impulso, mayor es su contenido de frecuencia y, en consecuencia, menor es la impedancia de un circuito con una capacitancia dada. Por el contrario, una duración de pulso más larga tiene un contenido de frecuencia más bajo. Por ejemplo, para un estímulo de 0.1 ms, el contenido de frecuencia principal es de 10 kHz más sus armónicos, mientras que para un impulso de 1.0 ms, el contenido de frecuencia principal es de 1 kHz más sus armónicos). En realidad, la impedancia de la punta de la aguja y la impedancia del electrodo a la piel tienen el mayor impacto. La impedancia de la punta de la aguja depende en gran medida de la geometría y el aislamiento (área conductora). La impedancia entre el electrodo y la piel puede variar considerablemente de una persona a otra (p. ej., tipo de piel, estado de hidratación) y puede verse influida por la calidad del electrodo de ECG utilizado.
Debido a la impedancia variable en el circuito, creada principalmente por la punta de la aguja y la interfaz entre el electrodo y la piel, se necesita un estimulador nervioso con una fuente de corriente constante y suficiente potencia de salida (voltaje) para compensar la amplia gama de impedancias encontradas clínicamente. .
USO CLÍNICO DE LA ESTIMULACIÓN DE LOS NERVIOS PERIFÉRICOS
Configuración y verificación del equipo
Los siguientes son algunos aspectos importantes para la electrolocalización exitosa de los nervios periféricos usando PNS:
- Utilice únicamente un estimulador de nervios fabricado específicamente para bloqueos de nervios.
- Use agujas de estimulación nerviosa aisladas (Tabla 1).
- Utilice electrodos cutáneos de alta calidad con baja impedancia.
- Algunos electrodos de ECG de menor precio pueden tener una impedancia/resistencia demasiado alta.
- Antes de iniciar el procedimiento, verifique el correcto funcionamiento del estimulador nervioso y los cables de conexión.
- Durante el procedimiento, compruebe con frecuencia para asegurarse de que se está suministrando corriente y de que no se produce la desconexión de los cables.
- El diseño de los conectores debe evitar una conexión de polaridad defectuosa.
- Conecte la aguja de estimulación nerviosa al estimulador nervioso (que debe estar encendido) y ajuste la amplitud y la duración de la corriente a los niveles deseados.
- Para bloques superficiales, seleccione 1.0 mA como intensidad de corriente inicial.
- Para bloques profundos, seleccione 1.5 mA como intensidad de corriente inicial.
- Seleccione entre 0.1 y 0.3 ms de duración actual para la mayoría de los propósitos.
- Con guía de ultrasonido, seleccione la corriente como 0.5 mA; rara vez es necesario cambiar la corriente ya que no se busca respuesta motora con guía ecográfica. Sin embargo, cuando se activa inesperadamente, advierte al operador que la aguja está en las inmediaciones del nervio o colocada intraneuralmente.
TABLA 1. Tamaños de aguja de estimulación recomendados para varios bloqueos nerviosos.
| Bloqueo nervioso | Técnica de disparo único Longitud (mm) | Técnica de disparo único Tamaño, DE (mm/G) | Técnica del catéter (aguja introductora) Longitud (mm) | Técnica del catéter (aguja introductora) Tamaño, DE (mm/G) |
|---|---|---|---|---|
| interescalénico anterior | 25-50 | 0.5 – 0.7 / 25 – 22 | 33-55 | 1.1 – 1.3 / 20 – 18 |
| interescalénico posterior | 80-100 | 0.7/22 | 80-110 | 1.3/18 |
| Infraclavicular vertical (VIB) | 50 | 0.7/22 | 50-55 | 1.3/18 |
| bloqueo axilar | 35-50 | 0.5 – 0.7 / 25 – 22 | 40-55 | 1.3/18 |
| Supraescapular | 35-50 | 0.5 – 0.7 / 25 – 22 | 40-55 | 1.3/18 |
| compartimento del psoas | 80-120 | 0.7 – 0.8 / 22 – 21 | 80-150 | 1.3/18 |
| Nervio femoral | 50 | 0.7/22 | 50-55 | 1.3/18 |
| nervio safeno | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| Obturador | 80 | 0.7/22 | 80 | 1.3/18 |
| Ciática parasacra | 80-120 | 0.7 – 0.8 / 22 – 21 | 80-110 | 1.3/18 |
| Ciático transglúteo | 80-100 | 0.7 – 0.8 / 22 – 21 | 80-110 | 1.3/18 |
| ciático anterior | 100-150 | 0.7 – 0.9 / 22 – 20 | 100-150 | 1.3/18 |
| ciático subtrocantérico | 80-100 | 0.7 – 0.8 / 22 – 21 | 80-110 | 1.3/18 |
| Ciático distal lateral | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| ciático poplíteo | 50 | 0.7/22 | 55 | 1.3/18 |
Nota: Los tamaños de las agujas de localización de nervios proporcionados son solo estimaciones; dependiendo del tamaño del paciente, es posible que se necesite una aguja un poco más corta o más larga. Algunos fabricantes también ofrecen tamaños de aguja más pequeños para uso pediátrico.
No se deben usar agujas que sean más largas de lo necesario para un procedimiento de bloqueo dado porque el riesgo de complicaciones puede aumentar al insertar la aguja demasiado profundamente.
Mapeo nervioso transcutáneo (superficial)
Cuando no se usa la guía por ultrasonido, se puede usar un lápiz de mapeo de nervios para localizar los nervios superficiales (hasta una profundidad máxima de aproximadamente 3 cm) con estimulación nerviosa transcutánea antes de insertar la aguja de bloqueo de nervios. El mapeo transcutáneo de nervios es particularmente útil para identificar el mejor sitio para la inserción de la aguja en pacientes con anatomía difícil o cuando los puntos de referencia resultan difíciles de identificar. Figura 5 y XNUMX muestra varias plumas de mapeo de nervios disponibles.
El mapeo de nervios también es útil cuando se enseña anatomía superficial. Cabe señalar que se necesita una mayor duración del estímulo (p. ej., 1 ms) para lograr la estimulación nerviosa transcutánea, ya que se requiere una energía mayor para provocar una respuesta motora de las estructuras neurales por vía transcutánea. La punta del electrodo de la pluma debe tener una punta atraumática en forma de bola. El diámetro de la punta conductora no debe ser mayor de aproximadamente 3 mm para proporcionar suficiente densidad de corriente y discriminación espacial, lo que puede no ser el caso con diámetros de punta más grandes. Tenga en cuenta que muchos estimuladores nerviosos no proporcionan la duración de impulso requerida de 1 ms o una fuente de corriente constante lo suficientemente fuerte (5 mA como mínimo, carga de salida de 12 kΩ) para usar de manera confiable un lápiz de mapeo de nervios. Por lo tanto, se recomienda que el lápiz de mapeo y el estimulador de nervios se emparejen, idealmente, adquiriéndolos del mismo fabricante.

FIGURA 5. Configuración de la punta de varios PNS de mapeo de nervios disponibles comercialmente. De izquierda a derecha: Stimuplex Pen (B. Braun, Melsungen (Alemania); lápiz de mapeo de nervios (Pajunk, Alemania); NeuroMap (HDC, EE. UU.).
La estimulación transcutánea de un lápiz de mapeo de nervios puede causar varios tipos de sensaciones debido a la estimulación de varias células sensoriales en la piel. Esto se puede sentir como hormigueo, un pinchazo o incluso una ligera sensación de ardor. La percepción varía mucho entre los individuos. La mayoría de los pacientes toleran bien la estimulación transcutánea con un lápiz de mapeo de nervios; sin embargo, algunas personas lo describen como incómodo o incluso doloroso (dependiendo de la amplitud y duración del estímulo). Sin embargo, la cantidad de energía suministrada por los estimuladores nerviosos con una salida máxima de 5 mA con una duración de pulso de 1 ms es demasiado baja para crear lesiones en la piel o los nervios. La premedicación moderada suele ser suficiente para que los pacientes toleren bien el procedimiento. El mapeo de superficies se sugirió como una herramienta útil en el entrenamiento de los residentes y se hizo particularmente popular en la anestesia regional pediátrica en la década de 2000. Sin embargo, su uso ha sido poco frecuente con el advenimiento de la guía por ultrasonido.
Guía de electrodos percutáneos
La guía de electrodos percutáneos combina la estimulación nerviosa transcutánea (mapeo de nervios) con la guía de aguja de bloqueo nervioso. En esencia, se monta un pequeño dispositivo de puntería y se bloquea en una aguja convencional de bloqueo de nervios, lo que permite que la punta conductora de la aguja entre en contacto con la piel sin rayar ni penetrar la piel. Una vez que se obtiene la mejor respuesta, se avanza la aguja a través de la piel de la manera habitual, y el resto del aparato continúa estabilizando la aguja y guiándola hacia el objetivo. El dispositivo también permite al operador hacer muescas en la piel y el tejido para que la distancia inicial entre la punta de la aguja al nivel de la piel y el nervio objetivo se reduzca, y la aguja de bloqueo del nervio tenga menos distancia para viajar a través del tejido. La técnica permite la preubicación de los nervios objetivo antes de la punción de la piel (Figura 6 y XNUMX).
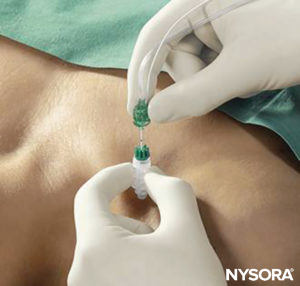
FIGURA 6. Técnica de guía de electrodos percutáneos utilizando Stimuplex Guide (B. Braun, Melsungen, Alemania) durante un procedimiento de bloqueo infraclavicular vertical.
Funcionamiento del estimulador de nervios
La amplitud inicial utilizada para la estimulación nerviosa depende de la práctica local y de la profundidad piel-nervio proyectada. Para nervios superficiales, en la mayoría de los casos se elige una amplitud de 1 mA para iniciar. Para nervios más profundos, puede ser necesario aumentar la amplitud de la corriente inicial entre 1.5 y 3 mA hasta que se produzca una respuesta motora a una distancia segura del nervio. Sin embargo, una intensidad de corriente demasiado alta puede provocar una estimulación muscular directa o molestias para el paciente, siendo ambas cosas indeseables.
Una vez que se obtiene la respuesta muscular buscada, la amplitud de la intensidad de la corriente se reduce gradualmente y la aguja se avanza lentamente más. La aguja debe avanzar lentamente para evitar un avance demasiado rápido entre los estímulos. El avance de la aguja y la reducción de corriente continúan hasta que se logra la respuesta motora deseada con una corriente de 0.2 a 0.5 mA con una duración de estímulo de 0.1 ms. El nivel de umbral y la duración del estímulo son interdependientes; en general, una duración de pulso corta es un mejor discriminador de la distancia entre la aguja y el nervio. Cuando se pierde la contracción motora durante el avance de la aguja, primero se debe aumentar la intensidad del estímulo para recuperar la contracción muscular en lugar de mover la aguja a ciegas. Una vez que la aguja se coloca correctamente, lo suficientemente cerca del nervio con una amplitud de corriente de alrededor de 0.3 mA y una duración del pulso de 0.1 ms, se inyectan 1 a 2 ml de anestésico local como dosis de prueba utilizando una presión de inyección de apertura baja, lo que elimina la contracción muscular. . El inyectado altamente conductivo (p. ej., anestésico local o solución salina normal) produce un cortocircuito en la corriente hacia el tejido circundante, anulando efectivamente la respuesta motora. En tales situaciones, es posible que aumentar la amplitud no recupere la contracción muscular. Tsui y Kropelin demostraron que la inyección de dextrosa al 5% en agua (D5W, que tiene baja conductividad) no conduce a la pérdida de la contracción muscular si no se cambia la posición de la aguja. Luego, se inyecta la cantidad total de anestésico local apropiado para el bloqueo nervioso deseado.
Cabe recordar que la ausencia de respuesta motora con una corriente estimulante de hasta 1.5 mA no descarta la colocación de aguja intraneural (baja sensibilidad). Sin embargo, la presencia de una respuesta motora con una corriente de baja intensidad (≤0.2 mA, 0.1 ms) ocurre solo con la colocación de agujas intraneurales y, posiblemente, intrafasciculares. Por este motivo, si la respuesta motora sigue presente a 0.2 mA o menos (0.1 ms), la aguja debe retirarse ligeramente para evitar el riesgo de inyección intrafascicular. El principio del enfoque de aguja a nervio y su relación con la estimulación se describe en Figuras 7A, 7B y 7C.
Para evitar o minimizar la incomodidad del paciente durante el procedimiento de localización del nervio, se recomienda evitar una corriente estimulante demasiado alta. Nuevamente, la aguja no debe avanzar demasiado rápido porque esto puede aumentar el riesgo de lesiones. Además, se puede pasar por alto la mejor posición de la aguja, que produce una buena respuesta motora cercana al umbral.
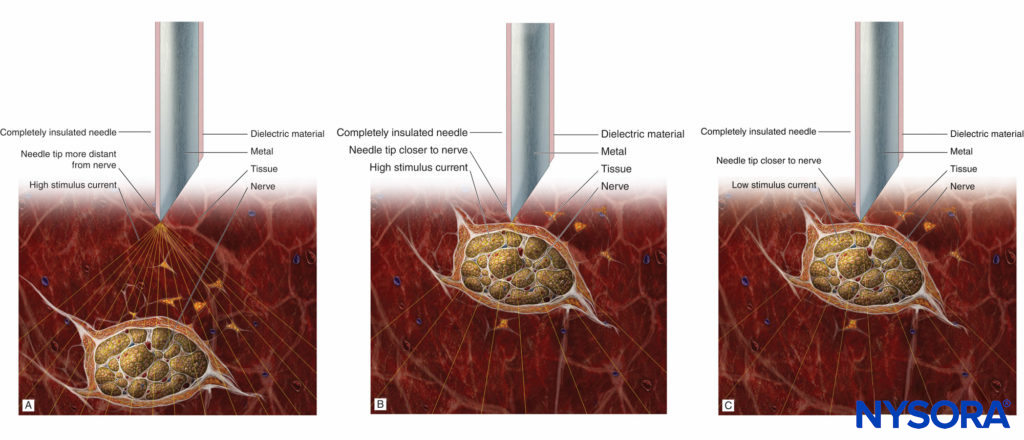
FIGURA 7. A: Aguja de estimulación a distancia del nervio y alta corriente de estímulo provocando una respuesta motora débil. B: Aguja de estimulación cerca del nervio y alta corriente de estímulo que provoca una fuerte respuesta motora. C: aguja de estimulación cerca del nervio y corriente de estímulo baja (cerca del umbral) que provoca una respuesta motora débil.
El papel de la medición de la impedancia
La medición de la impedancia puede proporcionar información adicional si el circuito eléctrico es óptimo. Teóricamente, la impedancia puede identificar la colocación intraneural o intravascular de la punta de la aguja. Tsui y sus colegas informaron que la impedancia eléctrica casi se duplica (12.1 a 23.2 kΩ), lo cual es significativo, cuando la aguja se hace avanzar de una posición extraneural a intraneural en un nervio ciático porcino. Asimismo, la inyección de una pequeña cantidad de D5W, que tiene una alta impedancia, da como resultado un aumento de impedancia significativamente mayor en el tejido perineural que en el espacio intravascular. Por lo tanto, la medición de la impedancia antes y después de la inyección de dextrosa puede detectar potencialmente la colocación intravascular de la punta de la aguja, identificando así la colocación antes de la inyección del anestésico local. En este informe, la impedancia basal perineural (25.3 ± 2.0 kΩ) fue significativamente mayor que la intravascular (17.2 ± 1.8 kΩ). Con la inyección de 3 ml de D5W, la impedancia perineural aumentó en 22.1 ± 6.7 kΩ para alcanzar un pico de 50.2 ± 7.6 kΩ y permaneció casi constante en alrededor de 42 kΩ durante el tiempo de inyección de 30 s. Por el contrario, la impedancia intravascular aumentó solo en 2.5 ± 0.9 kΩ, que es significativamente menor en comparación con la posición de la aguja perineural. En la actualidad, sin embargo, se necesitan más datos antes de que estos hallazgos puedan incorporarse como un método adicional de control de la seguridad en la práctica clínica, aunque ha habido importantes avances recientes en este sentido.
Estimulación nerviosa eléctrica secuencial
La estimulación nerviosa actual utiliza estímulos de duración idéntica (típicamente 0.1 ms), generalmente a una frecuencia de repetición de 1 o 2 Hz. Un problema común durante la estimulación nerviosa es que la respuesta motora evocada a menudo se pierde mientras se mueve la aguja para optimizar su posición. En tales casos, se recomienda que el operador aumente la amplitud del estímulo (mA) o aumente la duración del impulso (ms), lo último de los cuales puede no ser posible. Alternativamente, el operador puede realizar un par de pasos, según el tipo de estimulador nervioso utilizado. La técnica SENSe (estimulación nerviosa eléctrica secuencial) incorpora un estímulo adicional con una duración de pulso más larga después de dos impulsos regulares de 0.1 ms de duración, creando una frecuencia de estimulación de 3 Hz. El tercer impulso, más largo, entrega más carga que los dos primeros y, por lo tanto, tiene un mayor alcance en el tejido. En consecuencia, a menudo se provoca una respuesta motora evocada a 1 Hz, incluso cuando la aguja está lejos del nervio. Una vez que la punta de la aguja se coloca más cerca del nervio, se observan espasmos musculares a 3 Hz. La ventaja de la técnica SENSe es que se mantiene una respuesta motora (a 1/s) incluso cuando las contracciones provocadas previamente por los dos primeros impulsos se pierden debido al ligero movimiento de la aguja. Esta función evita que el operador mueva la aguja "a ciegas".
Figura 8 y XNUMX muestra ejemplos de los patrones de impulso SENSe particulares en diferentes amplitudes de estímulo. Eventualmente, la amplitud del umbral objetivo sigue siendo la misma que de costumbre (alrededor de 0.3 mA) pero a 3 estímulos por segundo. Con la técnica SENSe, una respuesta motora de solo 1/s indica que la aguja aún no está colocada correctamente. De manera similar al mapeo de superficie, la utilidad de esta tecnología ha disminuido sustancialmente.
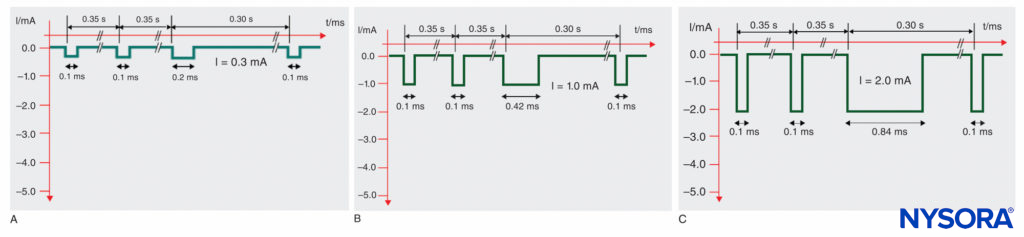
FIGURA 8. Patrón de impulso de estimulación nerviosa eléctrica secuencial (SENSe) del estimulador nervioso Stimuplex HNS 12 (B. Braun, Melsungen, Alemania) en función de la amplitud del estímulo real. La duración del impulso del tercer impulso disminuye con la amplitud del estímulo por debajo de 2.5 mA desde 1.0 ms hasta un mínimo de 0.2 ms en comparación con la duración constante del impulso de 0.1 ms de los dos primeros impulsos. A: patrón de impulsos a 0.3 mA (nivel de umbral). B: Patrón de impulso a 1.0 mA. C: Patrón de impulso a 2.0 mA.
Solución de problemas durante la estimulación nerviosa
Tabla 2 enumera los problemas más comunes encontrados durante la electrolocalización de los nervios periféricos y la acción correctiva.
TABLA 2. Problemas comunes encontrados durante la electrolocalización de nervios periféricos y acción correctiva.
| Primaria | Solución: |
|---|---|
| El estimulador nervioso no funciona en absoluto. | Verifique y reemplace la batería; consulte el manual del operador del estimulador. |
| El estimulador nervioso deja de funcionar repentinamente | Revise y reemplace la batería. |
| No se logra ninguna respuesta motora a pesar de la colocación adecuada de la aguja. | Compruebe los conectores, el electrodo para la piel, los cables y la aguja de estimulación en busca de un circuito interrumpido o una impedancia demasiado alta. |
| Verifique y asegúrese de que la corriente esté fluyendo; no hay indicador de desconexión en el estimulador. | |
| Compruebe el ajuste de la amplitud (mA) y la duración del impulso. | |
| Verifique la configuración del estimulador (algunos estimuladores tienen un modo de prueba o un modo de pausa, lo que impide la administración de corriente). | |
| La respuesta motora desaparece y no puede recuperarse incluso después de aumentar la amplitud y la duración del estímulo. | Compruebe las causas enumeradas anteriormente. Puede ser causado por la inyección de anestésico local. |
CARACTERÍSTICAS DE LOS MODERNOS ESTIMULADORES NERVIOSOS PARA BLOQUEOS NERVIOSOS
Características más importantes de los estimuladores nerviosos
Esta sección aborda las características más importantes de los estimuladores nerviosos para el seguimiento durante bloqueo nervioso procedimientos.
Características eléctricas
- Una fuente de corriente constante ajustable con un rango operativo de 10 kΩ, como mínimo, carga de salida (impedancia), e idealmente a 15 kΩ o más.
- Amplitud de estímulo ajustable (0–5 mA).
- Una pantalla digital grande y fácil de leer de la corriente real suministrada.
- Una duración (ancho) de pulso seleccionable, al menos entre 0.1 y 1.0 ms (las fibras motoras se estimulan más fácilmente con corrientes de menor duración [0.1 ms] mientras que las fibras sensoriales requieren una duración de estímulo más larga [1.0 ms]).
- Una frecuencia de estímulo entre 1 y 3 Hz (es decir, de 1 a 3 pulsos por segundo). El mejor compromiso es 2 Hz, que debería ser el predeterminado
- Un pulso de salida rectangular monofásico para proporcionar estímulos reproducibles.
- Parámetros de inicio configurables para que la máquina cumpla con el protocolo del hospital y para evitar errores cuando varios usuarios trabajan con el mismo dispositivo (0.5 mA en el inicio, duración del pulso de 0.1 ms, frecuencia de estimulación de 2 Hz).
- Se recomienda una visualización de la impedancia del circuito (kΩ) para que el operador pueda comprobar la integridad del circuito eléctrico y detectar una posible colocación intraneural o intravascular de la punta de la aguja.
- Un proceso automático de autocomprobación del funcionamiento interno de la unidad con un mensaje de advertencia si algo anda mal en el circuito.
Características de seguridad
- Uso fácil e intuitivo.
- Una pantalla grande y fácil de leer.
- Rango de corriente limitado (0-5 mA) porque una amplitud demasiado alta puede ser dolorosa o incómoda para el paciente.
- Una pantalla de todos los parámetros relevantes, como la amplitud (mA) (alternativamente, la carga del estímulo [nC]), la duración del estímulo (ms), la frecuencia del estímulo (Hz), la impedancia (kΩ) y el estado de la batería.
- Clara identificación de la polaridad de salida (polaridad negativa en la aguja).
- Instrucciones de uso significativas, con listas de rangos operativos y tolerancias permitidas.
- El funcionamiento con batería del estimulador nervioso, a diferencia del funcionamiento eléctrico, proporciona seguridad intrínseca; no hay riesgo de descarga eléctrica grave o quemaduras causadas por un cortocircuito en el suministro principal de electricidad.
- La energía máxima suministrada por un estimulador nervioso con una señal de salida de 5 mA y 95 V con una duración de impulso de 1 ms es de solo 0.475 mWs.
- Las unidades combinadas de estimulación nerviosa eléctrica periférica (para el bloqueo de los nervios periféricos) y transcutánea (para la medición de la relajación muscular) no deben utilizarse porque la función transcutánea produce una carga de alta energía no deseada.
Alarmas/advertencias:
- Alarma de circuito abierto/desconexión (óptica y acústica).
- Advertencia/indicación si la impedancia es demasiado alta, es decir, no se entrega la corriente deseada.
- Se recomienda mostrar la impedancia real.
- Indicación o alarma de amplitud cercana al umbral.
- Alarma de batería baja.
- Alarma de mal funcionamiento interno.
Tabla 3 proporciona una comparación de las características más importantes de los estimuladores nerviosos de uso común.
TABLA 3. Comparación de las características más relevantes de los estimuladores nerviosos modernos.
| Producto/empresa Característica | Stimuplex SNP 12 (con SENSe) B. Braun | Estimuplex HNS 11 (reemplazado por SNP 12) B. Braun | Stimuplex DIGRC B. Braun | Sensor de estimulación múltiple Pajunco | Multiestimulador Vario Pajunk | Multiestimulador Plex Pajunk | Plexígono Vygón | Polistim II Polimédico | Trazador III Tecnología de la vida | neurotraza III/NMS 300 HDC/Xavant la tecnología |
|---|---|---|---|---|---|---|---|---|---|---|
| Ajuste de amplitud | Esfera digital, 1 o 2 vueltas para fondo de escala | Esfera analógica | Esfera analógica | Dial digital | Teclas arriba/abajo | Teclas arriba/abajo | Teclas de marcación digital arriba/abajo | Esfera analógica | Esfera analógica | Teclas arriba/abajo |
| Tamaño de pantalla [An. x Al., mm]/tipo | LCD gráfico de 62 × 41 | LCD estándar de 50 × 20 | LED rojo 21 × 8 | Pantalla LCD personalizada de 47 × 36 | Pantalla LCD personalizada de 47 × 18 | Pantalla LCD personalizada de 47 × 18 | Pantalla LCD personalizada de 47.5 × 33.5 | LCD estándar de 50 × 20 | LCD estándar de 50 × 20 | LCD gráfico de 41 × 22 |
| Rango de corriente [mA] | 0-1 0-5 | 0-1 0-5 | 0.2-5 | 0-6 0-60 (solo para mapeo de nervios, máx. 1 kOhm) | 0-6 0-60 (solo para TENS, máx. 1.3 kOhm) | 0-6 | 0-6 (a 0.05 ms) 0-5 (a 0.15 ms) 0-4 (a 0.3 ms) | 0-1 0-5 | 0.05-5 0.05-1.5 (con pedal) | 0.1-5 0-20 (mapeo nervioso) 0-80 (DECENAS) |
| máx. tensión de salida [V] | 95 | 61 | 32 | 65 | 80 | 80 | 48 | 72 | 60 | 400 (para decenas) |
| máx. carga de salida (impedancia) nominal/máx. | 12/17 kiloohmios (5 mA) 90 kiloohmios (1 mA) | 12/12 kiloohmios (mA) 60 kiloohmios (mA) | 6/6 kiloohmios (5 mA) 30 kiloohmios (mA) | 12/13 kiloohmios (5 mA) 65 kiloohmios (1 mA) | 12/15 kiloohmios (5 mA) 80 kiloohmios (1 mA) | 12/15 kiloohmios (5 mA) 80 kiloohmios (1 mA) | 9/9 kiloohmios (5 mA) 48 kiloohmios (1 mA) | 10/13 (5mA) 72 kiloohmios (1 mA) | 12/11 kiloohmios (5 mA) | 80 kiloohmios (5 mA) (para decenas) |
| Duración del impulso [ms] | 0.05, 0.1, 0.3, 0.5, 1.0 | 0.1, 0.3, 1.0 | 0.1 | 0.05, 0.1, 0.2, 0.3, 0.5, 1.0 | 0.1, 0.3, 0.5, 1.0 | 0.1 | 0.05, 0.15, 0.3 | 0.1, 0.3, 1.0 | 0.05, 0.1, 0.3, 0.5, 1.0 | 0.04-0.200 |
| Frecuencia de estímulo [Hz] | 1, 2, 3 (SENTIDO) | de 1 | de 1 | de 1 | 1, 2, TOF, 50 Hz, 100 Hz | de 1 | 1, 2, 4 | 1, 2, 3, 4, 5 | de 1 | 1, 2 TOF, DB, 50 Hz, 100 Hz |
| Visualización de la corriente del paciente | Si | SI activado por llave | NO | Si | SI activado por llave | NO | Si | Si | NO | NO |
| Visualización de la corriente establecida | Si si la corriente del paciente es menor | Si activado por llave | Si parpadea si la corriente del paciente es menor | Si si se presiona la tecla PAUSA o se gira el dial | Si activado por llave | Si (Permanente) | Si si el dial está girado | Si activado por llave | Si | Si no hay indicación si la corriente del paciente se desvía del valor mostrado |
| Visualización de la duración del impulso (ms) | Si | LED tecla SÍ | - | Si | Si | - | Si | LED tecla SÍ | Si | NO |
| Visualización de impedancia | 0-90 kiloohmios | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| Visualización de carga (nC) | Opcional, además de visualización de mA | NO | NO | NO | NO | NO | Alternativa a mA | NO | NO | NO |
| Señales de alarma | Sonidos especiales de alarma y advertencia; LED (rojo/amarillo/verde), visualización de los respectivos mensajes de texto | Cambio de tono de pitido y el LED deja de parpadear cuando no hay corriente, muestra el icono | No hay tono y no parpadea el LED amarillo si no hay corriente; pantalla parpadeante si la corriente es inferior a la establecida | Cambio de tono de pitido si no hay corriente, icono de pantalla | Cambio de tono de pitido, símbolo de pantalla, LED deja de parpadear si no hay corriente | Cambio de tono de pitido, símbolo de pantalla, LED deja de parpadear si no hay corriente | Tono constante si hay circuito abierto, pantalla parpadeante si la corriente es inferior a la establecida | El tono de clic cambia, el LED deja de parpadear cuando la corriente es inferior a la establecida | Pantalla intermitente y chirridos en circuito abierto | Tono de chirrido y símbolo de visualización para circuito abierto; no hay indicación si la corriente es inferior a la establecida |
| Advertencia de amplitud de umbral | Acústico, LED amarillo y visualización de mensaje de texto | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| Menú de configuración y características | SÍ, menú de texto completo, 26 idiomas | NO | NO | NO (configuración sin menú) | NO | NO | NO | NO | NO | SÍ, texto limitado |
| Mapeo percutáneo de nervios | Si bolígrafo estimulante | Si bolígrafo estimulante | NO | Si Bolígrafo + sonda bipolar | NO | NO | NO | NO | NO | Si bolígrafo NeuroMap |
| Control remoto | RC de mano | NO | RC de mano | NO | NO | NO | NO | NO | Pedal RC | NO |
| Consumo de energía con salida de 5 mA [mA] | 3.6 | 3.6 (LED de teclas apagados) | 6.0 | 4.8 | 4.2 | 5.0 | 15.5 | 11.8 (LED de teclas apagados) | No hay datos | 5.7 |
| Tamaño Al × An × Pr [mm] | 157 x 81 x 35 | 145 x 80 x 39 | 126 x 77 x 38 | 120 x 65 x 22 | 121 x 65 x 22 | 122 x 65 x 22 | 200 x 94 x 40 | 245 x 80 x 39 | 153 x 83 x 57 | 125 x 80 x 37 |
| Peso con batería [g] | 277 | 266 | 210 | 167 | 168 | 169 | 251 | 247 | 275 | 235 |
Agujas estimulantes
Una aguja estimulante moderna debe tener las siguientes características:
- Un cubo de aguja y un eje completamente aislados para evitar fugas de corriente.
- Marcas de profundidad para una fácil identificación y documentación de la profundidad de inserción de la aguja
Las Figuras 9A y 9B muestran una comparación de las características eléctricas de agujas aisladas y no aisladas con bisel sin recubrimiento (Figura 9A) y agujas completamente recubiertas con un electrodo de punta (Figura 9B). Aunque una aguja sin aislamiento proporciona cierta discriminación (cambio en la amplitud del umbral) mientras se acerca al nervio, prácticamente no hay capacidad para discriminar una vez que la punta de la aguja ha pasado el nervio. Por lo tanto, la discriminación espacial cerca del nervio es más precisa en agujas con una punta de electrodo puntiforme (Figura 9B) en comparación con agujas con un bisel sin recubrimiento (Figura 9A).
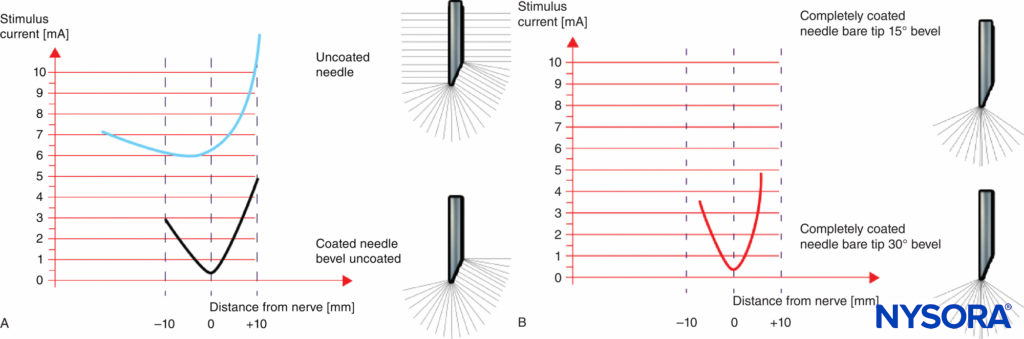
FIGURA 9. A: Umbral de amplitud logrado con una aguja sin recubrimiento y una aguja recubierta con un bisel sin recubrimiento. B: Umbral de amplitud logrado con una aguja totalmente recubierta y un electrodo de punta.
Conectores
Los conectores y cables deben estar completamente aislados e incluir un conector de seguridad para evitar fugas de corriente y el riesgo de carga eléctrica si la aguja no está conectada al estimulador. Debe haber un tubo de extensión con un conector Luer lock para la técnica de aguja inmóvil.
Visualización de la aguja bajo imágenes de ultrasonido
Debido a que las imágenes por ultrasonido se usan con más frecuencia (en particular con el uso de la técnica de "doble guía"), la importancia de una buena visualización de la aguja de bloqueo del nervio se está convirtiendo en una característica adicional importante. La visibilidad (señal de reflexión distintiva) de la punta de la aguja ciertamente es el aspecto más importante porque esta es la parte de la aguja que se coloca en el área objetivo junto al nervio. Sin embargo, en particular cuando se utiliza el enfoque en el plano, la visibilidad del eje de la aguja también es interesante porque ayuda a alinear la aguja correctamente con el haz de ultrasonido para visualizar toda la longitud hasta el nervio objetivo.
Catéteres estimulantes
En principio, los catéteres estimulantes funcionan como agujas aisladas. El cuerpo del catéter está hecho de material plástico aislante y generalmente contiene un alambre metálico en su interior, que conduce la corriente a su electrodo de punta expuesto. Por lo general, dichos catéteres estimulantes se colocan usando una aguja de bloqueo nervioso continuo, que se coloca usando primero estimulación nerviosa como se describe. Actúa como aguja introductora del catéter. Una vez colocada esta aguja cerca del nervio o plexo a bloquear, se introduce a través de ella el catéter estimulador y se conecta el estimulador nervioso al catéter. La estimulación a través del catéter debe volver a confirmar que la punta del catéter está colocada muy cerca de los nervios objetivo. Sin embargo, debe tenerse en cuenta que las corrientes de umbral con catéteres estimulantes pueden ser considerablemente más altas. Debe evitarse la inyección de anestésico local o solución salina (que se usa con frecuencia para ampliar el espacio para enhebrar el catéter más fácilmente) porque esto puede aumentar considerablemente el umbral de corriente e incluso puede impedir una respuesta motora. D5W se puede utilizar para evitar perder una respuesta motora. Desde la introducción de la monitorización por ultrasonido de la distribución del anestésico local después de la colocación de la aguja o el catéter, los catéteres de estimulación se han vuelto casi obsoletos. Esto se debe a que la última prueba de la colocación de la punta del catéter en la posición terapéutica es la distribución del inyectado en el plano del tejido que contiene el nervio o el plexo. Debido a que el catéter de estimulación se puede colocar en la posición adecuada sin obtener la respuesta motora, el uso de la estimulación a través del catéter a menudo conducirá a una manipulación innecesaria de la aguja y el catéter. El control de la estimulación nerviosa de la inyección única o la colocación continua de la aguja es útil para evitar el contacto de la aguja con el nervio o la colocación intraneural y ayudar a disminuir el riesgo de inflamación nerviosa o inyección intraneural y la lesión consiguiente. Por el contrario, los catéteres son flexibles y es muy poco probable que causen un trauma nervioso o que se inserten en un fascículo.
Consejos NYSORA
- Utilice estimulación nerviosa actual de baja intensidad (0.5 mA) con bloqueos nerviosos guiados por ultrasonido y no cambie la intensidad actual durante el procedimiento.
- Para bloqueos nerviosos guiados por estimulador nervioso, ajuste la amplitud de la corriente de estímulo: 1 mA (bloqueos superficiales), 2 mA (bloqueos más profundos) (p. ej., bloqueos del compartimiento del psoas y ciático profundo), 0.1 ms.
- No inyecte si el umbral de corriente es de 0.2 a 0.3 mA o menos (0.1 ms) o la presión de inyección de apertura.
Para una revisión más completa, continúa leyendo: Monitoreo, Documentación y Consentimiento para Procedimientos de Anestesia Regional.
ANEXO: GLOSARIO DE PARÁMETROS FÍSICOS
Voltaje, Potencial, Corriente, Resistencia/Impedancia
El voltaje U es la diferencia de potencial eléctrico entre dos puntos que llevan diferentes cantidades de carga positiva y negativa. Se mide en voltios (V) o milivoltios (mV). El voltaje se puede comparar con el nivel lleno de un tanque de agua, que determina la presión en la salida inferior (Figura 10A). En los estimuladores nerviosos modernos que utilizan fuentes de corriente constante, el voltaje se adapta automáticamente y no puede (o no necesita) ser influenciado por el usuario.
La corriente I es la medida del flujo de una carga positiva o negativa. Se expresa en amperios (A) o miliamperios (mA). La corriente se puede comparar con el flujo de agua. Una carga total Q aplicada a un nervio es igual al producto de la intensidad I de la corriente aplicada y la duración t del pulso cuadrado de la corriente: Q = I × t.
La intensidad de corriente mínima I requerida para producir un potencial de acción puede expresarse mediante la relación donde t es la duración del pulso, c es la constante de tiempo de la membrana nerviosa relacionada con la cronaxia.
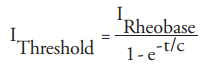
La resistencia eléctrica R limita el flujo de corriente a un voltaje dado (ver la ley de Ohm) y se mide en ohmios (Ω) o kilo-Ohmios (kΩ).
Si hay capacitancia además de la resistencia de Ohm involucrada (que es el caso de cualquier tejido), la resistencia se convierte en la llamada resistencia compleja o impedancia. La principal diferencia entre los dos es que el valor de la impedancia depende de la frecuencia del voltaje/corriente aplicados, que no es el caso de una resistencia de Ohm. En la práctica clínica, esto significa que la impedancia del tejido es mayor para frecuencias bajas (es decir, una duración de pulso larga) y menor para frecuencias más altas (es decir, una duración de pulso corta). En consecuencia, una fuente de corriente constante (que emite impulsos de mayor duración, p. ej., 1 ms frente a 0.1 ms) debe tener una etapa de salida más fuerte (voltaje de salida más alto) para compensar la mayor impedancia del tejido involucrada y entregar la corriente deseada. Sin embargo, los principios básicos de la ley de Ohm siguen siendo los mismos.
Ley de Ohm
La ley de Ohm describe la relación entre voltaje, resistencia y corriente según la ecuación
![]()
o por el contrario,
![]()
Esto significa que, a un voltaje dado, la corriente cambia con la resistencia. Si se debe lograr una corriente constante (como se necesita para la estimulación nerviosa), el voltaje debe adaptarse a la resistencia variable de todo el circuito eléctrico. Para la localización de nervios en particular, el voltaje debe adaptarse a la resistencia de la punta de la aguja, la interfaz electrodo-piel y las capas de tejido. Una fuente de corriente constante hace esto automáticamente. La ley de Ohm y el principio funcional de una fuente de corriente constante se ilustran en Figuras 10A, 10B y 10C.
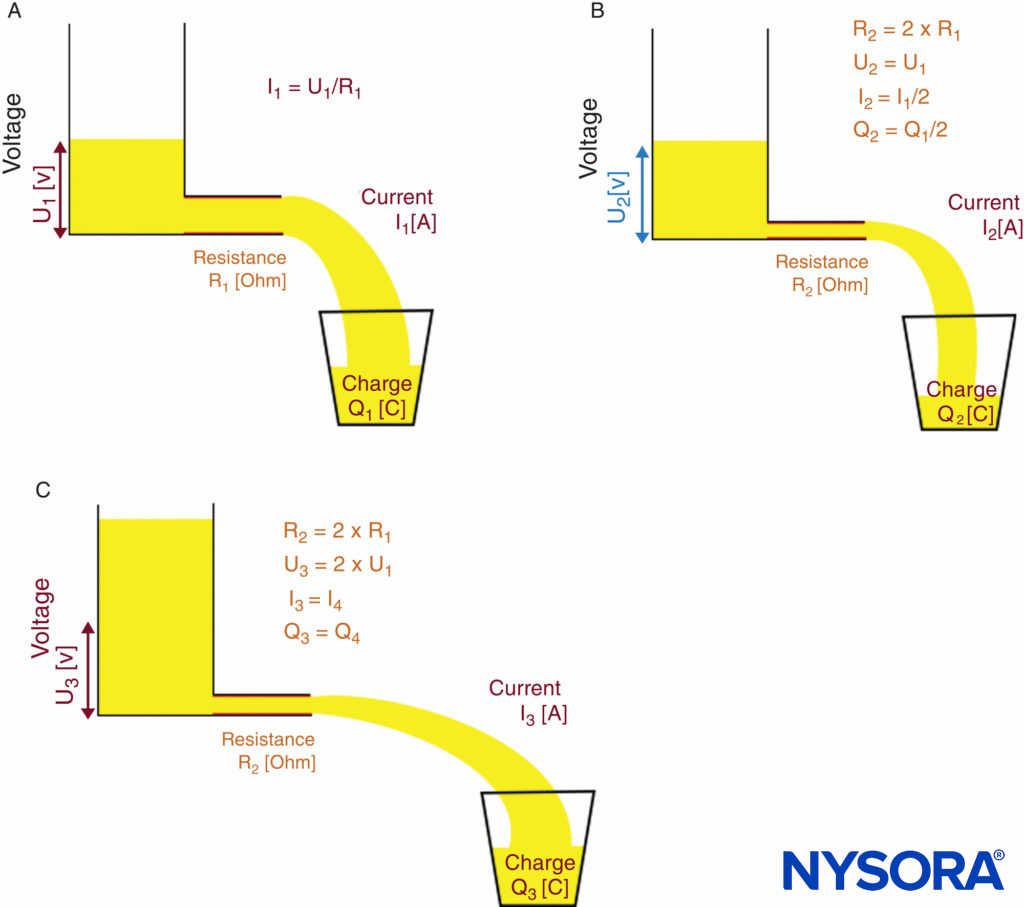
FIGURA 10. Ley de Ohm y principio de una fuente de corriente constante. Principio de funcionamiento de una fuente de corriente constante. A: R de baja resistencia1 requiere voltaje U1 para lograr la corriente deseada I1.B: R de alta resistencia2 = 2×R1 hace que la corriente I disminuya a I2 = I1/2 si el voltaje U permanece constante (U2 = tu1). C: la fuente de corriente constante aumenta automáticamente el voltaje de salida a U3 = 2×U1 para compensar la mayor resistencia R2; por lo tanto, la corriente I aumenta al nivel deseado de I3 = I1
Ley de Coulomb, campo eléctrico, densidad de corriente y carga
De acuerdo con la ley de Coulomb, la fuerza del campo eléctrico, y por lo tanto la correspondiente densidad de corriente J, en relación con la distancia desde la fuente de corriente viene dada por donde k es una constante, y I0 es la corriente inicial. Esto significa que la corriente (o carga) que llega al nervio disminuye por un factor de 4 si se duplica la distancia al nervio, o por el contrario, aumenta por un factor de 4 si la distancia se divide por la mitad (condiciones ideales ficticio).
![]()
La carga Q es el producto de la corriente multiplicada por el tiempo y se expresa en amperios-segundos (As) o culombios (C). Por ejemplo, las baterías recargables suelen tener una indicación de Ah o mAh como medida de su capacidad de carga (kilo = 1000 o 103; mili = 0.001 o 10-3; micro = 0.000001 o 10-6; nano = 0.000000001 o 10-9).
Energía de impulsos eléctricos administrados por estimuladores nerviosos y efectos de temperatura relacionados
De acuerdo con el cálculo del peor de los casos, el aumento de temperatura causado por un estímulo de corriente de 5 mA y una duración de 1 ms a un voltaje de salida máximo de 95 V sería inferior a 0.5 C si toda la energía se concentrara dentro de un pequeño volumen de sólo 1 mm3 y no se produjo disipación de temperatura en el tejido circundante. Este cálculo se puede aplicar a la punta de una aguja de estimulación nerviosa.
La energía máxima E del impulso eléctrico entregado por un estimulador nervioso común sería
E ≤ U × I × t = 95 V × 5 mA × 1 ms = 0.475 mWs = 0.475 mJ
El equivalente calórico del agua es cw = 4.19 J g-1 K-1.
Un estímulo crea una diferencia de temperatura DT dentro de 1 mm3 de tejido alrededor de la punta de una aguja de estimulación nerviosa. Para el cálculo que sigue, se supone que el tejido contiene un mínimo de 50% de agua, y la masa M de 1 mm3 de tejido es de 1 mg.
DT ≤ 2 × E/(M × cw) = 2 × 0.475 × 10-3 J/(10-3 g × 4.19 g/K) = 0.45 K
Es decir, el aumento máximo de temperatura en este cálculo del peor de los casos es inferior a 0.5 C. En la práctica, esto significa que se puede despreciar el efecto de temperatura de la estimulación nerviosa normal sobre el tejido.
Actualizaciones clínicas
Coudray y otros (Revista de Anestesia Clínica, 2021) realizó un ensayo controlado aleatorizado (100 pacientes; 235 nervios analizados) que comparó la monitorización triple dinámica —detección de presión en la punta de la aguja en tiempo real (RTPS) más estimulación nerviosa decremental (comenzando con 1.5 mA) con ultrasonido— versus estimulación convencional fija de baja corriente (0.2 mA) y manómetro en línea durante el bloqueo nervioso periférico guiado por ultrasonido. La inyección intraneural ocurrió en el 0.8% de los nervios en el grupo de monitorización triple versus 12.8% en los controles, con tasas significativamente menores de eventos de punción nerviosa y contacto aguja-nervio en el brazo de intervención. No se observaron complicaciones neurológicas a largo plazo; los autores concluyen que combinar la monitorización continua de la presión (corte ≤15 psi) con estimulación nerviosa dinámica mejora la detección de la posición insegura de la aguja y reduce el riesgo de inyección intraneural involuntaria durante el bloqueo nervioso periférico guiado por ultrasonido.
- Leer más sobre el estudio AQUÍ.