Manoj K. Karmakar, Roy A. Greengrass, Malikah Latmore y Matthew Levin
BLOQUEO PARAVERTEBRAL TORÁCICO
El bloqueo paravertebral torácico (TPVB) es la técnica de inyectar anestesia local junto a la vértebra torácica cerca de donde los nervios espinales emergen del agujero intervertebral. Esto produce un bloqueo nervioso unilateral, segmentario, somático y simpático, que es eficaz para la anestesia y en el tratamiento del dolor agudo y crónico de origen unilateral del tórax y el abdomen. Se cree que Hugo Sellheim de Leipzig (1871-1936) fue pionero en TPVB en 1905. Kappis, en 1919, desarrolló la técnica de inyección paravertebral, que es comparable a la que se usa en la actualidad.
Aunque el bloqueo paravertebral (PVB) fue bastante popular a principios del siglo XX, parecía haber caído en desgracia durante la última parte del siglo; la razón por la cual no se conoce. En 1900, Eason y Wyatt volvieron a popularizar la técnica después de describir la colocación de un catéter paravertebral. Nuestra comprensión de la seguridad y eficacia de TPVB ha mejorado significativamente en los últimos 1979 años, con un renovado interés en esta técnica. Actualmente se utiliza no solo para la analgesia sino también para la anestesia quirúrgica, y su aplicación se ha extendido a los niños. Introducción de ultrasonido a la práctica de la anestesia regional condujo a los esfuerzos renovados para aumentar la seguridad y la consistencia de los PVB.
Anatomía
El espacio paravertebral torácico (TPVS) es un espacio en forma de cuña ubicado a ambos lados de la columna vertebral (Figura 1 y XNUMX). La pleura parietal forma el límite anterolateral. La base está formada por el cuerpo vertebral, el disco intervertebral y el agujero intervertebral con su contenido.
El proceso transverso y el ligamento costotransverso superior forman el límite posterior. Situada entre la pleura parietal en la parte anterior y el ligamento costotransverso superior en la parte posterior, se encuentra una estructura fibroelástica, la fascia endotorácica, que es la fascia profunda del tórax.Figuras 1 a 3). Medialmente, la fascia endotorácica se une al periostio del cuerpo vertebral. Una capa de tejido conjuntivo areolar laxo, la fascia subserosa, se encuentra entre la pleura parietal y la fascia endotorácica.
Por lo tanto, hay dos compartimentos fasciales potenciales en el TPVS: el compartimento paravertebral extrapleural anterior y el compartimento paravertebral subendotorácico posterior (ver Figuras 1 y 2). El TPVS contiene tejido adiposo dentro del cual se encuentran el nervio intercostal (espinal), la rama dorsal, los vasos intercostales y las ramas comunicantes y anteriormente la cadena simpática. Los nervios espinales están segmentados en pequeños haces y yacen libremente en el tejido adiposo del TPVS, lo que los hace accesibles a las soluciones anestésicas locales inyectadas en el TPVS. El TPVS se comunica con el espacio epidural medialmente y con el espacio intercostal lateralmente.
Los TPVS a cada lado de la vértebra torácica también se comunican entre sí a través del espacio epidural y prevertebral. La extensión craneal del TPVS es difícil de definir y puede variar significativamente; sin embargo, existe una diseminación paravertebral directa del medio de contraste radiopaco desde el espacio paravertebral torácico al cervical, lo que indica continuidad anatómica. El TPVS también se comunica caudalmente a través de los ligamentos arqueados medial y lateral con el espacio retroperitoneal detrás de la fascia transversalis, donde se encuentran los nervios espinales lumbares.
Aprenda más sobre Anatomía neuroaxial.
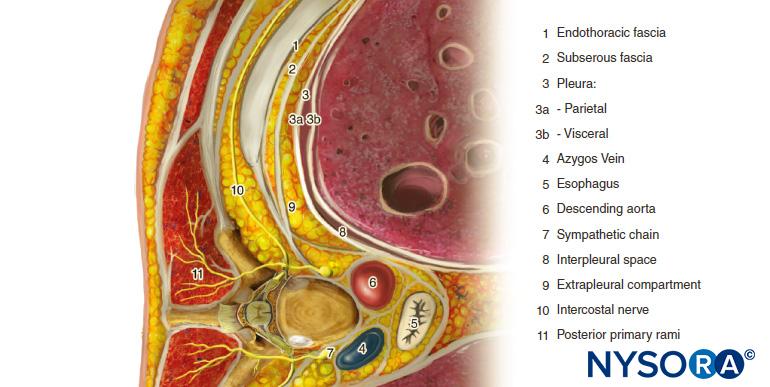
FIGURA 1. Anatomía del espacio paravertebral torácico, cavidad torácica y nervios intercostales.
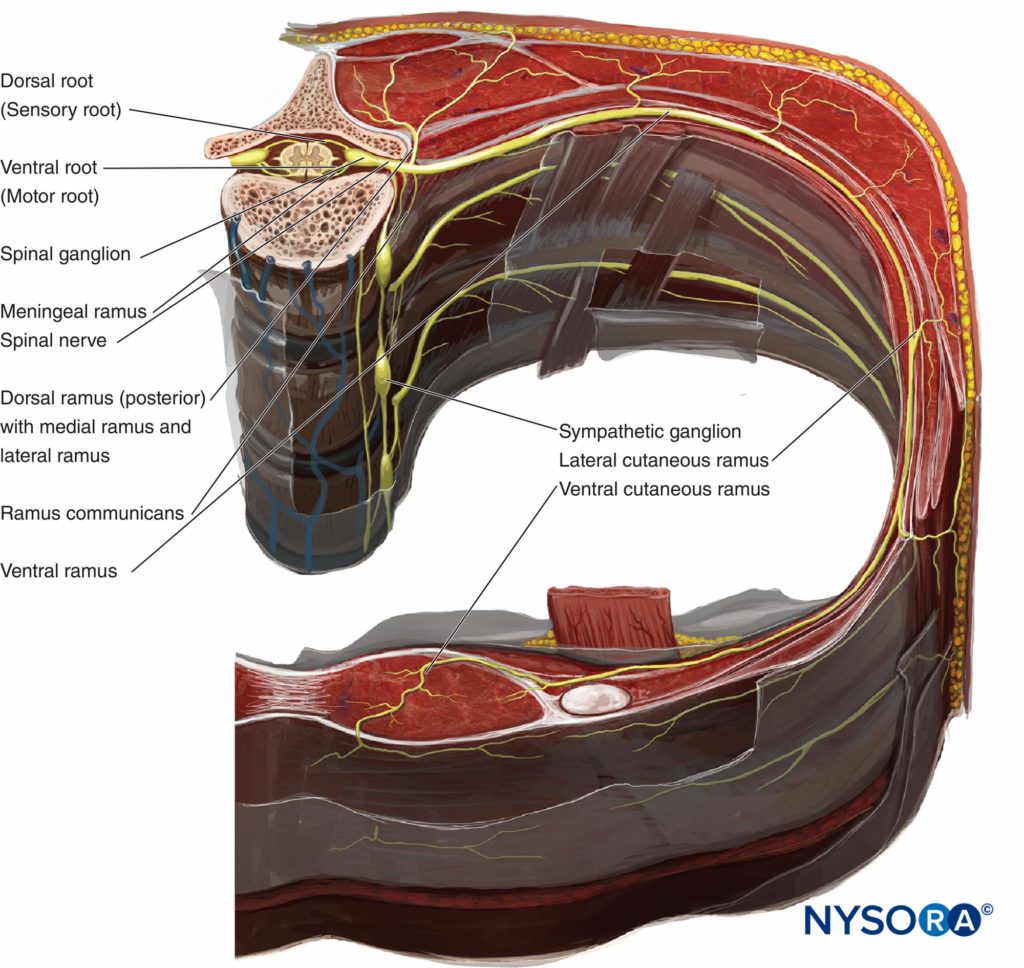
FIGURA 2. Anatomía transversal de la vértebra y la pared torácica que demuestra la relación del espacio paraverretral, los ganglios simpáticos, los nervios espinal e intercostal.
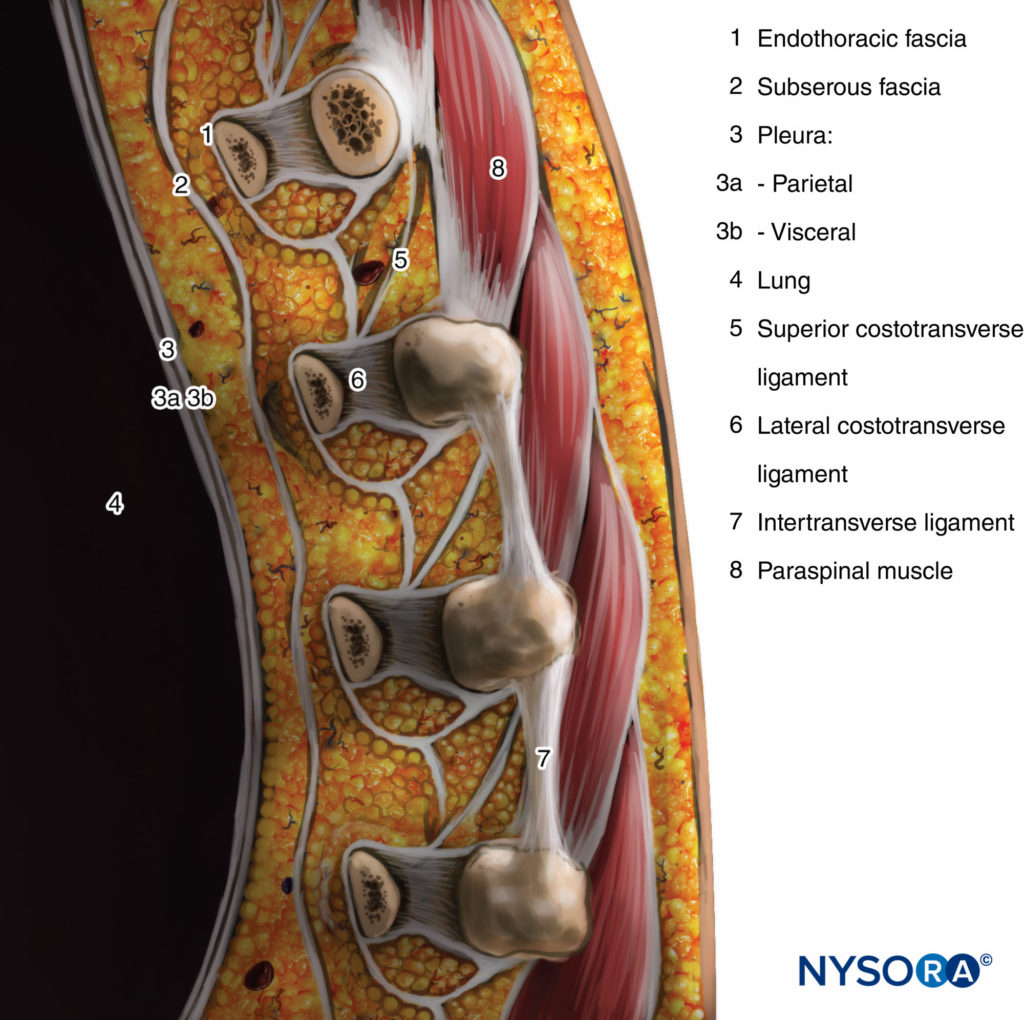
FIGURA 3. Corte sagital a través del espacio paravertebral torácico.
Mecanismo de Bloqueo y Distribución de Anestesia
VPTP produce bloqueo nervioso somático y simpático ipsilateral (Figura 4 y XNUMX) debido a un efecto directo del anestésico local sobre los nervios somáticos y simpáticos en el TPVS, extensión al espacio intercostal lateralmente y al espacio epidural medialmente. La contribución global de la extensión epidural a la distribución dermatomal de la anestesia después de un VPTP no está bien definida. Sin embargo, en la mayoría de los pacientes probablemente ocurre cierto grado de propagación ipsilateral del anestésico local hacia el espacio epidural, lo que resulta en una mayor distribución de la anestesia que la que ocurre con la propagación paravertebral sola. La distribución dermatomal de la anestesia después de una sola inyección de un gran volumen varía y, a menudo, es impredecible, pero las soluciones inyectadas se distribuyen rutinariamente tanto en dirección cefálica como caudal hasta el lugar de la inyección hasta cierto punto.Figura 5 y XNUMX). No obstante, la técnica de inyección múltiple, en la que se inyectan pequeños volúmenes (3 a 4 ml) de anestésico local en varios niveles torácicos contiguos, es preferible a la inyección única de gran volumen. Esto es particularmente importante cuando se desea una anestesia confiable sobre varios dermatomas torácicos ipsilaterales, como cuando se usa TPVB para anestesia durante la cirugía de mama. La anestesia contralateral segmentaria, adyacente al lugar de la inyección, ocurre en aproximadamente el 10 % de los pacientes después de una sola inyección de VPTP y puede deberse a la diseminación epidural o prevertebral.

FIGURA 4. Anestesia torácica segmentaria lograda con bloqueos paravertebrales.
FIGURA 5. Aplicación de 3 mL de solución anestésica local después de un bloqueo paravertebral (columna lumbar).
Puede ocurrir anestesia simétrica bilateral debido a la extensión epidural extensa oa la inyección intratecal no intencional en un manguito dural, particularmente cuando la aguja se dirige medialmente o cuando se usa un volumen mayor de anestésico local (>25 ml). Por esta razón, los pacientes deben ser monitoreados usando la misma vigilancia y los mismos métodos que los empleados para la inyección usando la inyección única de gran volumen. técnica epidural. Los nervios ilioinguinal e iliohipogástrico ipsilaterales también pueden verse afectados ocasionalmente después de inyecciones paravertebrales torácicas inferiores. Esto se debe a la diseminación epidural o a la extensión de la fascia subendotorácica al espacio retroperitoneal donde se encuentran los nervios espinales lumbares. Se desconoce el efecto de la gravedad sobre la propagación dermatomal de la anestesia después de la VPTP, pero puede haber una tendencia a la acumulación preferencial de la solución inyectada hacia los niveles dependientes.
- Tecnologia
Es preferible realizar la VPTP con el paciente sentado porque la anatomía de la superficie se visualiza mejor y los pacientes suelen estar más cómodos. Sin embargo, cuando esto no es posible o práctico, la VPTP también se puede realizar con el paciente en posición lateral o prono. El número y los niveles de inyecciones se seleccionan de acuerdo con la extensión deseada de la anestesia local. En este ejemplo, se describe la descripción del TPVB para cirugía mamaria. Los puntos de referencia de la superficie se identifican y marcan con un marcador de piel antes de colocar el bloque (Figura 6 y XNUMX). También se hacen marcas en la piel 2.5 cm laterales a la línea media en los niveles torácicos que se van a bloquear.
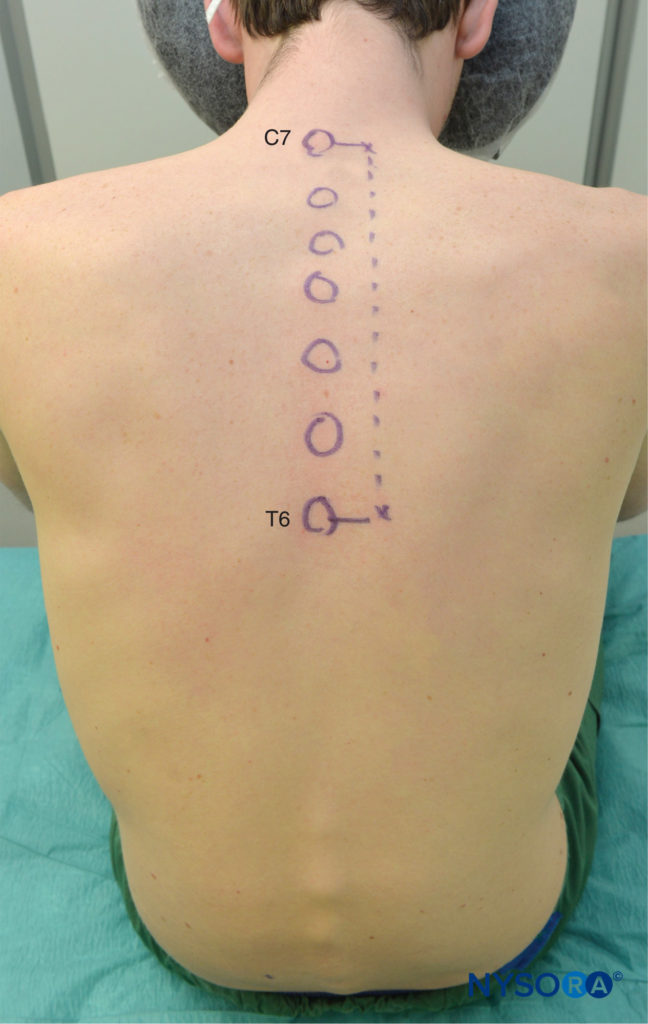
FIGURA 6. Puntos de referencia superficiales para bloqueos paravertebrales torácicos.
Estas marcas indican los sitios de inserción de la aguja y deben estar sobre el proceso transverso de la vértebra (Figura 7 y XNUMX). La bandeja de anestesia regional estándar está preparado y se debe mantener una asepsia estricta durante la colocación del bloque. Se recomienda una aguja Tuohy de calibre 22 para TPVB (Figura 8 y XNUMX). Idealmente, la aguja debe tener marcas de profundidad en su eje. Alternativamente, un protector de profundidad (ver Figura 8 y XNUMX) es recomendado. Se utiliza un equipo epidural si se planea la inserción de un catéter en el TPVS. La TPVB requiere una premedicación adecuada para garantizar la aceptación y la comodidad del paciente durante la colocación del bloque.
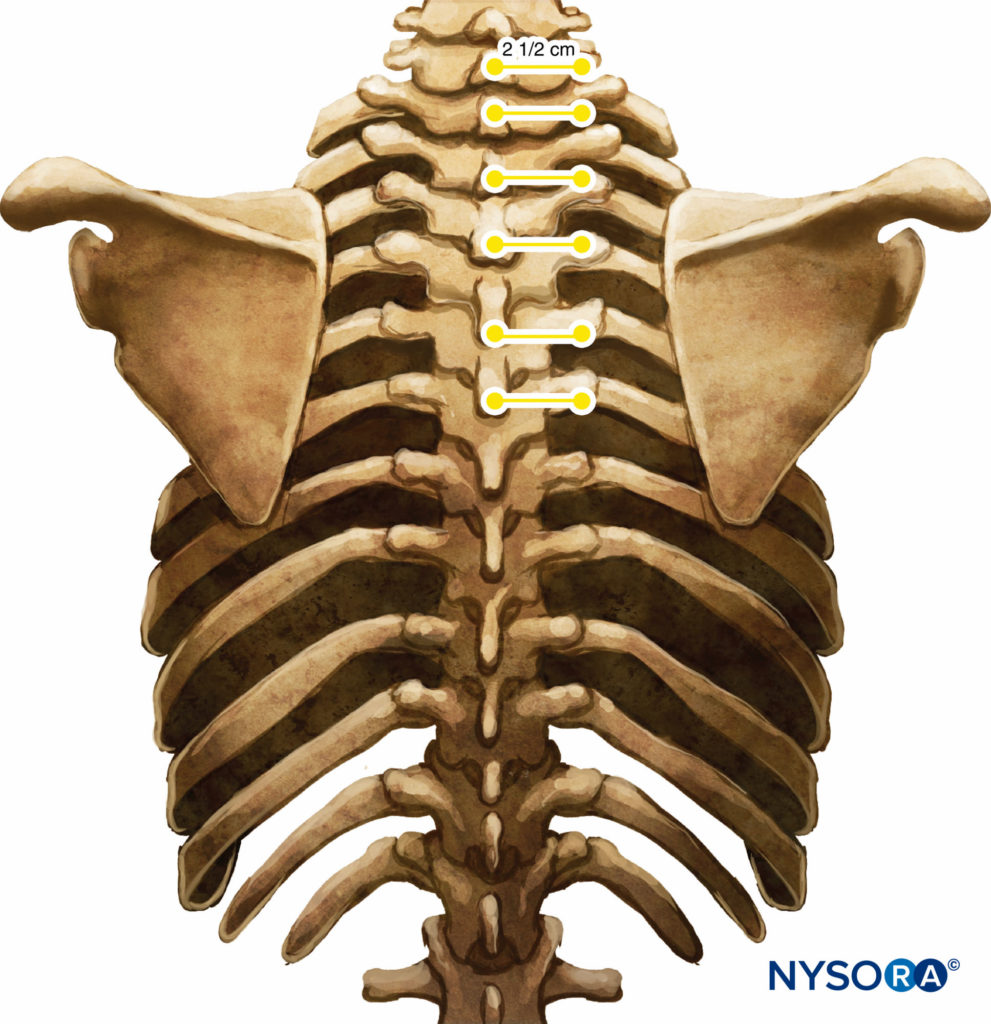
FIGURA 7. Relación entre las apófisis espinosas y transversas.
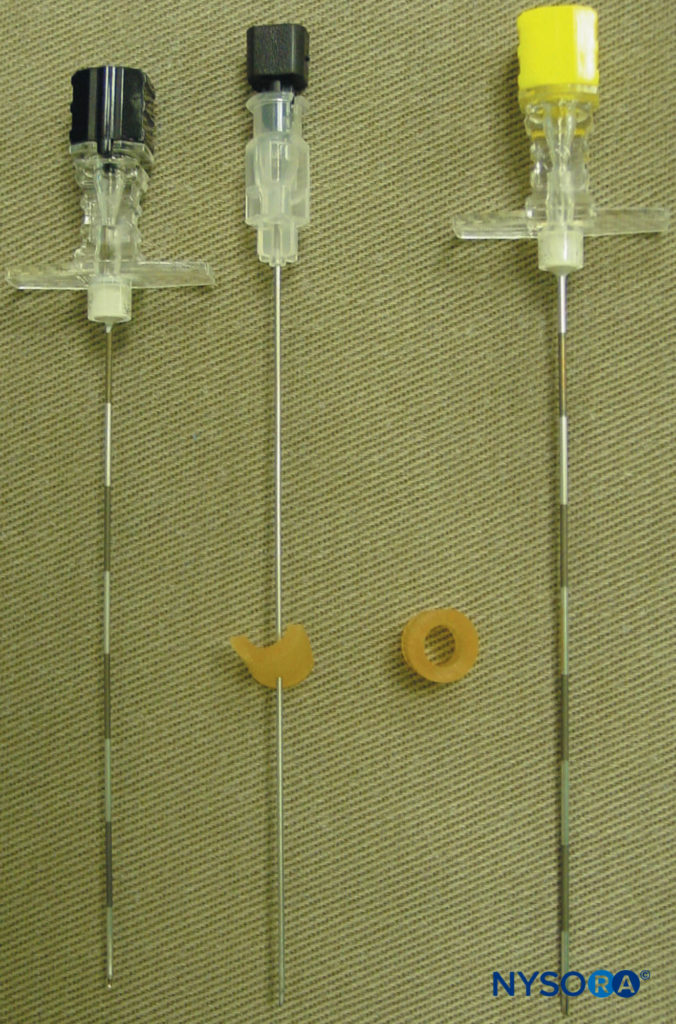
FIGURA 8. Agujas comúnmente utilizadas para un bloqueo paravertebral torácico de inyección única o múltiple. Tenga en cuenta el protector de profundidad que se adjunta a la aguja para evaluar la profundidad.
Técnica de pérdida de resistencia
Hay varias técnicas diferentes de TPVB. La técnica clásica consiste en provocar la pérdida de resistencia. La piel y el tejido subyacente se infiltran con lidocaína al 1% y la aguja de bloqueo se inserta perpendicular a la piel en todos los planos para contactar con el proceso transverso de la vértebra. Tenga en cuenta que debido a la angulación aguda de las espinas torácicas en la región torácica media, el proceso transverso que se contacta es el de la vértebra inferior (Figuras 9 y 10).
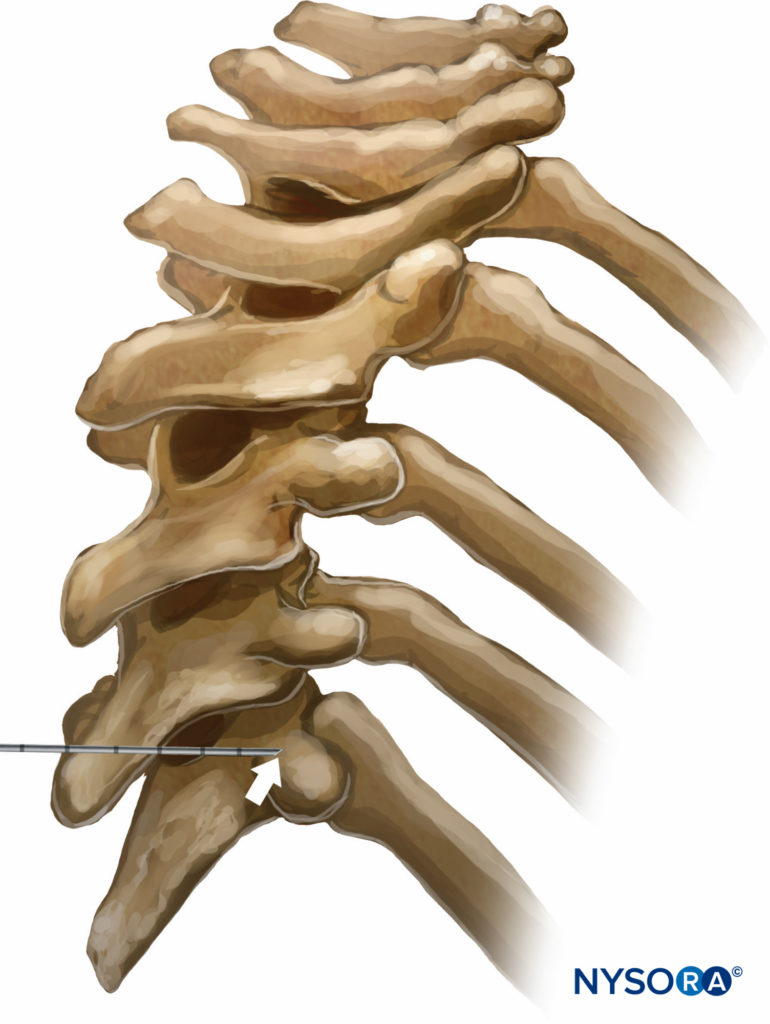
FIGURA 9. Relación entre las apófisis espinosas y transversas a nivel torácico. Debido a la pronunciada angulación hacia abajo de las apófisis espinosas en los niveles torácicos, la aguja insertada al nivel de la apófisis espinosa entra en contacto con la apófisis transversa que pertenece a la vértebra debajo de ella.
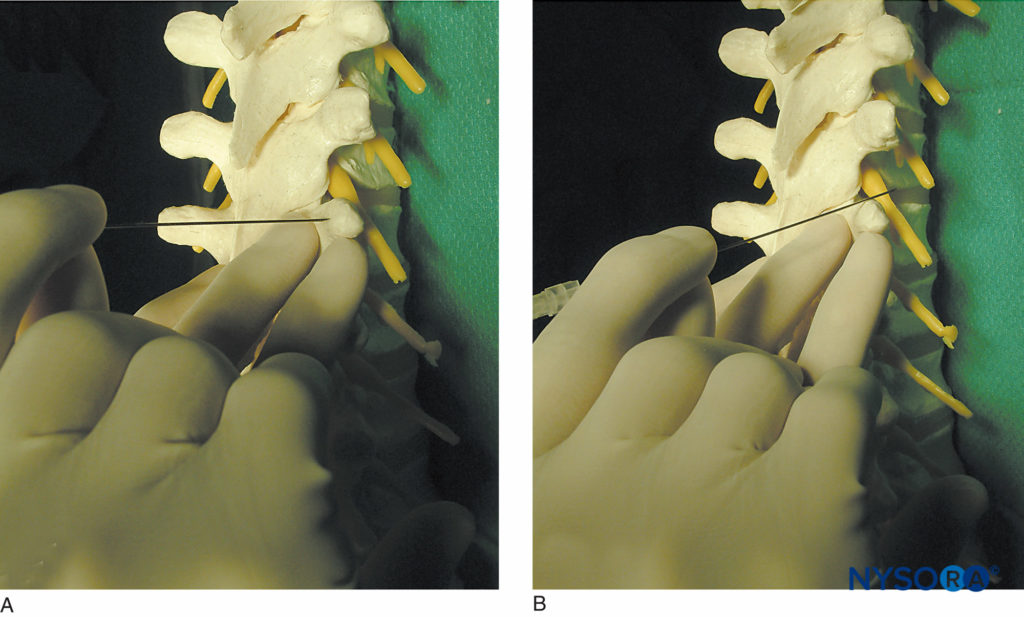
FIGURA 10. Técnica de “caminar fuera” del proceso transversal. A: La aguja se muestra en contacto con el proceso transversal. B: se muestra la aguja saliendo de la cara superior del proceso transverso. Caminar hacia abajo puede ser más seguro a nivel torácico.
La profundidad a la que se contacta con el proceso transverso varía (3 a 4 cm) y depende de la complexión del individuo y del nivel al que se inserta la aguja. La profundidad es más profunda a nivel de la columna cervical y lumbar y menos profunda a nivel torácico.
Durante la inserción de la aguja, es posible pasar por alto el proceso transverso y, sin darse cuenta, perforar la pleura. Por lo tanto, es imperativo buscar y hacer contacto con el proceso transverso antes de avanzar demasiado la aguja y correr el riesgo de punción pleural. Para minimizar esta complicación, la aguja de bloqueo debe insertarse inicialmente solo a una profundidad máxima de 4 cm a nivel torácico y 5 cm a nivel cervical y lumbar. Si no se hace contacto con el hueso, se debe suponer que la aguja se encuentra entre dos apófisis transversas adyacentes. La aguja debe retirarse hasta el tejido subcutáneo y reinsertarse en dirección cefálica o caudal a la misma profundidad (4 cm) hasta contactar con el hueso.
Si aún no se encuentra hueso, se avanza la aguja un centímetro más y se repite el procedimiento anterior hasta que se identifica el proceso transverso. Luego, la aguja se mueve por encima o por debajo (más seguro) del proceso transverso y se avanza gradualmente hasta que se provoca una pérdida de resistencia a medida que la aguja atraviesa el ligamento costotransverso superior hacia el TPVS (Figura 11 y XNUMX; ver Figura 3 y XNUMX).
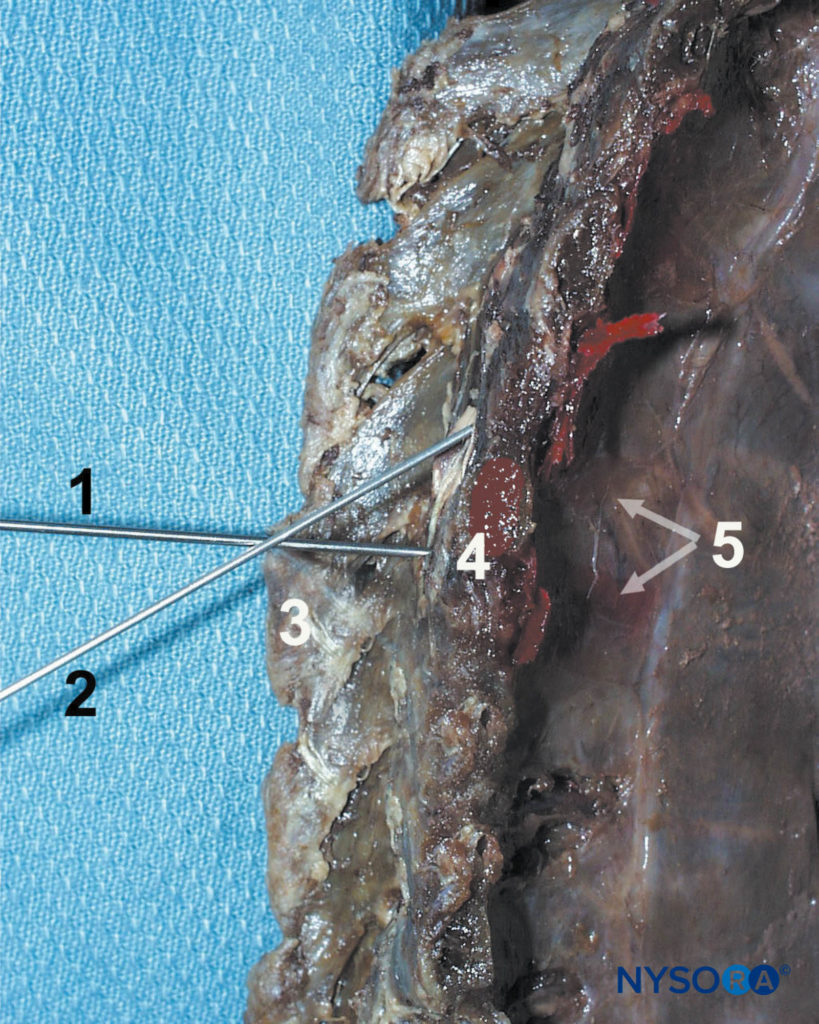
FIGURA 11. Técnica de bloqueo paravertebral. Primero se hace avanzar la aguja (1) para hacer contacto con el proceso transverso (4), luego se redirige hacia la cabeza (2) o caudal para alejarse del proceso transverso y entrar en el espacio paravertebral. Otras estructuras que se muestran son la apófisis espinosa (3) y la dispersión del tinte en el espacio paravertebral y el surco intercostal.
Consejos NYSORA
- Se recomienda "caminar" desde la parte inferior del proceso transversal en caso de que la aguja haya entrado en contacto con la costilla en lugar del proceso transversal. Cuando esto sucede, alejarse de la costilla en dirección cefálica puede provocar neumotórax.
- Esto generalmente ocurre dentro de 1.0 a 1.5 cm desde el borde superior del proceso transverso (ver Figura 3 y XNUMX). Aunque se puede apreciar un sutil "chasquido" cuando la aguja atraviesa el proceso costotransverso superior, no se debe confiar por completo en esto. En su lugar, la profundidad de la colocación de la aguja debe guiarse por el contacto óseo inicial (proceso transverso de la piel + 1.0–1.5 cm).
Técnica de distancia predeterminada
La TPVB también se puede realizar haciendo avanzar la aguja una distancia fija predeterminada (1 cm) una vez que la aguja se retira del proceso transversal, sin provocar pérdida de resistencia (Figura 12A y B). Los defensores de esta técnica la han utilizado con mucho éxito con bajo riesgo de neumotórax. Se recomienda el uso de un marcador de profundidad para evitar una punción pleural o pulmonar inadvertida.
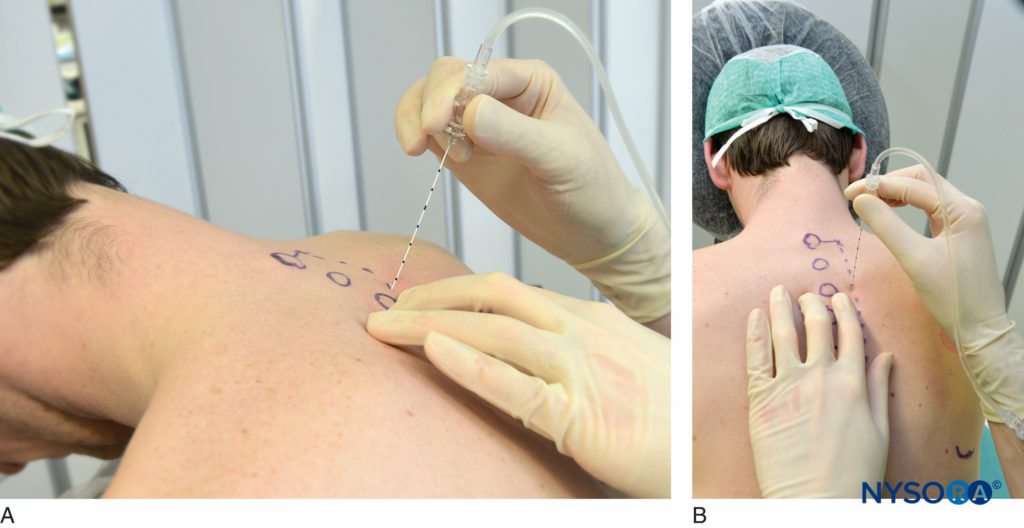
FIGURA 12. Ángulo de la aguja para hacer contacto con la apófisis transversa (A) y alejarse de la apófisis transversa hacia abajo (B). Una vez que se contacta con el proceso transversal, se retira la aguja y se inserta 1.5 cm más profundo prestando atención a las marcas de profundidad o usando un tapón de goma (Figura 8).
Consejos NYSORA
- Realice TPVB con el paciente en posición sentada.
- Los puntos de referencia de la superficie siempre deben identificarse y marcarse con un marcador de piel.
- Utilice agujas con marcas de profundidad para facilitar la estimación de la profundidad de inserción.
- Es imperativo buscar y hacer contacto con el proceso transversal antes de avanzar más con la aguja.
- La profundidad a la que se contacta con el proceso transverso varía en el mismo paciente a diferentes niveles torácicos. Es más profunda en la región cervical, torácica superior e inferior y menos profunda en la región torácica media.
- La aguja no debe avanzar más de 1.5 cm más allá del contacto con el proceso transversal.
- Evite dirigir la aguja medialmente para evitar un percance accidental con la aguja epidural o intratecal.
- Colocación de Catéter Paravertebral Torácico
Si se planea un TPVB continuo (CTPVB), un catéter se inserta a través de una aguja Tuohy en el TPVS. A diferencia del cateterismo epidural, suele encontrarse cierta resistencia durante la inserción del catéter paravertebral. Esto se puede facilitar inyectando de 5 a 10 ml de solución salina para crear un espacio antes de la inserción del catéter. Un paso inusualmente continuo del catéter debe despertar la sospecha de una colocación interpleural. Quizás el método más seguro y simple para colocar un catéter en el TPVS es colocarlo bajo visión directa desde dentro de la cavidad torácica abierta. Obviamente, esto requiere un tórax abierto y, por lo tanto, se realiza exclusivamente en pacientes sometidos a una toracotomía.
Esta técnica consiste en reflejar la pleura parietal desde el margen posterior de la herida hacia los cuerpos vertebrales sobre varios segmentos torácicos, creando así una bolsa paravertebral extrapleural (Figura 13 y XNUMX) en el que se coloca un catéter insertado percutáneamente contra los ángulos de las costillas expuestas. La pleura se vuelve a unir a la pared torácica y el tórax se cierra. Este método se puede combinar de manera muy eficaz con una inyección paravertebral torácica percutánea preincisional de una sola inyección para proporcionar analgesia perioperatoria durante la cirugía torácica.
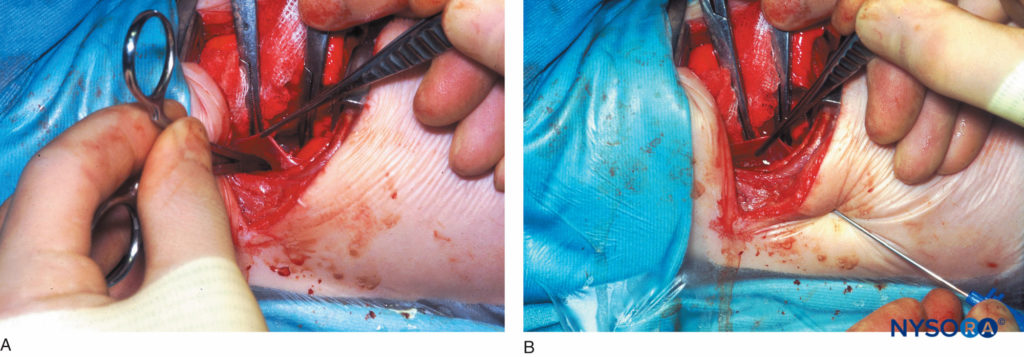
FIGURA 13. A: Colocación de un catéter paravertebral extrapleural bajo visión directa en un lactante. La figura muestra un fórceps arterial curvo que se ha insertado en el bolsillo paravertebral extrapleural que se creó reflejando la pleura parietal desde el margen posterior de la herida hasta los cuerpos vertebrales sobre varios dermatomas torácicos. B: Colocación de un catéter paravertebral extrapleural bajo visión directa en un lactante. La figura muestra una aguja Tuohy que se ha insertado desde el espacio intercostal inferior hasta el espacio paravertebral torácico; es decir, el bolsillo paravertebral extrapleural previamente creado. Luego se inserta un catéter a través de la aguja Tuohy y se fija contra los ángulos de las costillas expuestas, después de lo cual se vuelve a colocar la pleura y se cierra el tórax.
Consejos NYSORA
- Inyectar solución salina o la dosis en bolo del anestésico local antes de la inserción del catéter facilita la inserción de un catéter.
- El paso muy fácil del catéter (> 6 cm) debe hacer sospechar la colocación intrapleural.- El catéter no debe insertarse > 3 cm para evitar su migración hacia el espacio epidural.
indicaciones
TPVB está indicado para anestesia y analgesia para procedimientos quirúrgicos unilaterales en el tórax y el abdomen. Las indicaciones comúnmente reportadas se enumeran en Mesa 1. También se ha informado el uso de VPPC bilateral.
TABLA 1. Indicaciones del bloqueo paravertebral torácico.
| Anestesia |
|---|
| Cirugía del busto |
| Herniorrafia (anestesia toracolumbar) |
| Exploración de heridas torácicas |
| Analgesia postoperatoria (como parte de un régimen analgésico equilibrado) |
|---|
| Toracotomía |
| Cirugía esofágica toracoabdominal |
| Cirugía videotoracoscópica asistida |
| Colecistectomia |
| Cirugía renal |
| Cirugía del busto |
| herniorrafia |
| Resección hepática |
| Apendicectomía |
| Cirugía cardíaca mínimamente invasiva |
| Cirugía cardiaca convencional (TPVB bilateral) |
| Manejo del Dolor Crónico |
|---|
| Neuralgia benigna y maligna |
| Observaciones |
|---|
| Neuralgia postherpética |
| Alivio del dolor torácico pleurítico |
| Múltiples costillas fracturadas |
| Tratamiento de la hiperhidrosis |
| Dolor de la cápsula hepática después de un traumatismo abdominal cerrado |
Black Latte contraindicaciones
Las contraindicaciones para TPVB incluyen infección en el sitio de inyección, alergia al fármaco anestésico local, empiema y masa neoplásica que ocupa el espacio paravertebral. Coagulopatía, trastornos hemorrágicos o pacientes que reciben anticoagulante los medicamentos son una contraindicación relativa para TPVB. Se debe tener precaución en pacientes con cifoescoliosis o columna vertebral deformada y aquellos que han tenido cirugía torácica previa. La deformidad del tórax en el primero puede predisponer a la punción tecal o pleural involuntaria, y la anatomía paravertebral alterada debido a la obliteración fibrótica del espacio paravertebral o las adherencias del pulmón a la pared torácica en el segundo pueden predisponer a la punción pulmonar.
Elección de anestesia local
Dado que la TPVB no produce debilidad motora de las extremidades, casi siempre es deseable una analgesia duradera con la TPVB. En consecuencia, normalmente se utilizan fármacos anestésicos locales de acción prolongada. Estos incluyen bupivacaína o levobupivacaína al 0.5 % y ropivacaína al 0.5 %. Para la VPTP de inyección única, se inyectan 20 a 25 ml de anestésico local en alícuotas, mientras que para la VPTP de inyección múltiple, se inyectan 4 a 5 ml de anestésico local en cada nivel planificado. La dosis máxima de anestésico local debe ajustarse en pacientes ancianos, desnutridos y frágiles.
El TPVS está bien vascularizado, lo que conduce a una absorción relativamente rápida del anestésico local en la circulación sistémica. En consecuencia, la concentración plasmática máxima del agente anestésico local se alcanza rápidamente. Las soluciones anestésicas locales que contienen epinefrina (2.5–5.0 mcg/mL) pueden usarse durante la inyección inicial porque reduce la absorción sistémica y, por lo tanto, reduce el potencial de toxicidad.
La epinefrina también ayuda a aumentar la dosis máxima permitida de anestésico local. La duración de la anestesia después de TPVB varía de 3 a 4 h, pero la analgesia suele durar mucho más (8 a 18 h). Si se planifica un VPTP continuo (CTPVB), p. ej., para la analgesia posoperatoria después de una toracotomía o para el alivio continuo del dolor de múltiples costillas fracturadas, entonces infusión de bupivacaína o levobupivacaína al 0.25 % o ropivacaína al 0.2 % a razón de 0.1 a 0.2 ml/kg/h después de la inyección en bolo inicial y se continúa durante 3 a 4 días o según se indique. Según nuestra experiencia, el uso de una concentración más alta de anestésico local (p. ej., bupivacaína al 0.5 % en lugar de al 0.25 %) para el CTPVB no da como resultado una mejor calidad de la analgesia y puede aumentar el potencial de anestesia local toxicidad.
Consejos NYSORA
- Considere el uso de lidocaína o cloroprocaína para la infiltración cutánea y subcutánea para reducir la dosis total del anestésico local de acción prolongada más tóxico.
- Use un anestésico local de acción prolongada que contenga epinefrina (p. ej., 1:200 000 o 1:400 000) porque reduce la absorción sistémica y, por lo tanto, el potencial de toxicidad sistémica.
- La dosis de anestésico local debe ajustarse en los ancianos y en aquellos con deterioro de la función hepática y renal.
Manejo Práctico del Bloqueo Paravertebral Torácico
Cirugía de Mama
La inyección paravertebral torácica de anestésico local en múltiples niveles (C7 a T6) junto con sedación intravenosa es eficaz para la anestesia quirúrgica durante una cirugía mamaria mayor.Figura 14 y XNUMX). La apófisis espinosa C7 es la apófisis espinosa cervical más prominente; el borde inferior de la escápula corresponde a T7. En comparación con los pacientes que reciben solo anestesia general (AG), los pacientes que reciben una VPTP de inyecciones múltiples para una cirugía mamaria mayor tienen menos dolor posoperatorio, requieren menos analgésicos y tienen menos náuseas y vómitos después de la cirugía.
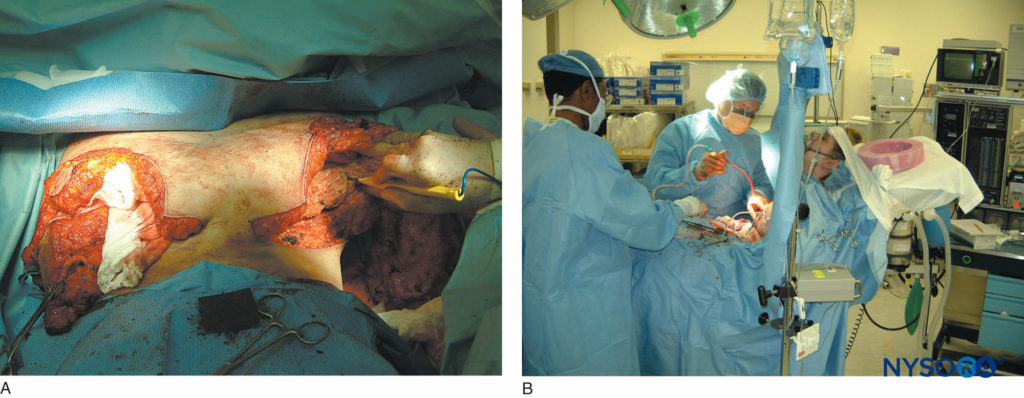
FIGURA 14. A: Cirugía extensa de reconstrucción mamaria realizada bajo bloqueo paravertebral. B: El paciente es sedado con infusión de propofol. Las imágenes demuestran cuán potentes pueden ser los bloqueos paravertebrales como técnicas anestésicas y analgésicas.
Sin embargo, para utilizar eficazmente la técnica de VPPB de inyección múltiple para la anestesia durante la cirugía mamaria, se debe comprender la compleja inervación de la mama. La pared torácica anterior y lateral recibe inervación sensorial de las ramas cutáneas anterior y lateral de los nervios intercostales (T2 a T6), la axila (T1-T2), la región infraclavicular de los nervios supraclaviculares (C4-C5) y el nervio pectoral. músculos de los nervios pectorales lateral (C5-C6) y medial (C7-C8).
También puede haber inervación sensorial superpuesta del lado contralateral del tórax. Esta compleja inervación de la mama desde los segmentos espinales C4-T6 explica por qué la VPTP puede no proporcionar una anestesia completa para la disección sobre el músculo pectoral o la región infraclavicular. Sin embargo, esto se puede superar con una sedación adecuada durante la cirugía, así como con inyecciones de anestésico local por parte del cirujano durante la operación en las áreas sensibles. Inyección de un anestésico local por vía subcutánea a lo largo del borde inferior de la clavícula o para realizar bloqueo del plexo cervical para anestesiar los nervios supraclaviculares (C4-C5) minimizará las molestias y los requerimientos de sedantes y analgésicos durante la cirugía.
Se puede usar una combinación de midazolam, infusión de propofol u opioides intravenosos para brindar comodidad a los pacientes durante la operación. La dexmedetomidina, un agonista de los receptores adrenérgicos α2 altamente selectivo, con sus propiedades sedantes, analgésicas y mínimas o nulas de depresión respiratoria, es una alternativa útil para la sedación durante la cirugía mamaria bajo VPTP.
Cuando se combina con anestesia general, se puede utilizar una inyección única de VPTP con ropivacaína (2 mg/kg diluida a 20 ml con solución salina al 0.9 %) con epinefrina 1:200 000, realizada antes de la inducción de la AG. Esto proporciona una excelente analgesia posoperatoria, reduce el requerimiento de analgésicos posoperatorios, reduce los vómitos posoperatorios, facilita la reanudación más temprana de la ingesta de líquidos por vía oral, reduce la disminución posoperatoria de la función respiratoria y aumenta la recuperación de la mecánica respiratoria posoperatoria.
Alivio del dolor postoracotomía
CTPVB es un método eficaz para proporcionar analgesia después de la toracotomía (Figura 15 y XNUMX). Idealmente, la VPTP debe establecerse antes de la incisión de la toracotomía, a través de un catéter que se inserta por vía percutánea, y continuar durante 4 a 5 días después de la cirugía. Sin embargo, si se coloca un catéter paravertebral extrapleural bajo visión directa desde dentro del tórax durante la cirugía, se puede realizar una VPTP de una sola inyección al nivel de la incisión de la toracotomía antes de la incisión quirúrgica y se inicia una infusión continua de anestésico local. después de la colocación del catéter. La analgesia lograda por CTPVB es comparable a analgesia epidural pero con menos hipotensión, retención urinaria y los efectos secundarios comúnmente observados con la administración epidural de opioides. El requerimiento de opiáceos con tal enfoque se reduce significativamente por el CTPVB, y la analgesia es superior a la IVPCA sola.
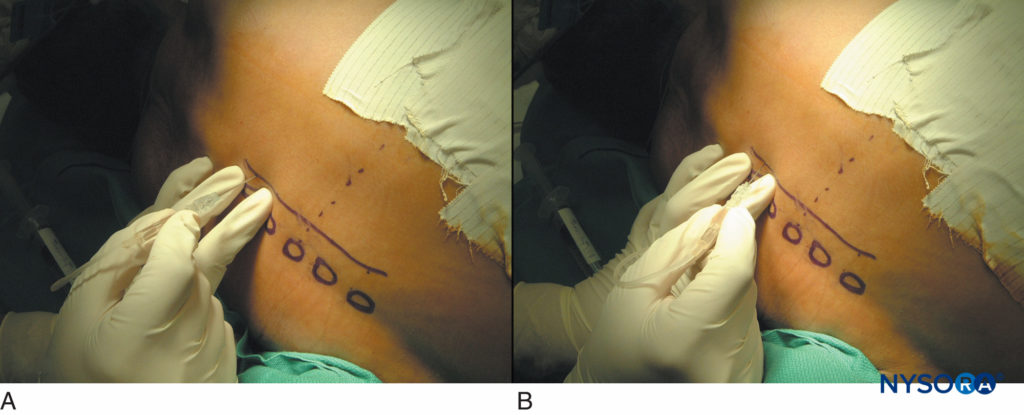
FIGURA 15. Bloqueos paravertebrales torácicos en pacientes después de una toracotomía. Una secuencia típica de tocar el proceso transverso (A) y caminar 1 cm más profundo hacia el proceso transverso superior o inferior (B).
Múltiples costillas fracturadas
TPVB es un método eficaz para proporcionar alivio del dolor en pacientes con múltiples costillas fracturadas unilateralmente. Una sola inyección paravertebral torácica de 25 ml de bupivacaína al 0.5% produce alivio del dolor durante una media de 10 h y mejora la función respiratoria y los gases en sangre arterial. Para evitar la recurrencia del dolor y el deterioro de la función respiratoria, se puede insertar un catéter paravertebral torácico a mitad de camino entre la costilla fracturada más alta y la más baja, y se puede iniciar una CTPVB después de la administración de la inyección en bolo inicial.
CTPVB en combinación con un AINE proporciona un alivio continuo del dolor y produce una mejora sostenida en los parámetros respiratorios y la oxigenación arterial. Dado que el VPTP no causa retención urinaria ni afecta la función motora de las extremidades inferiores, es útil en pacientes con múltiples fracturas costales que también tienen trauma espinal lumbar concomitante, ya que también permite la evaluación neurológica para detectar signos de compresión de la médula espinal.
Consideraciones farmacocinéticas
Dosis relativamente grandes de anestésicos locales se usan comúnmente durante CTPVB. Por lo tanto, existe el potencial para toxicidad de los anestésicos locales, y los pacientes deben ser monitoreados de cerca durante CTPVB y la infusión debe detenerse si se desarrollan signos. Durante una infusión paravertebral torácica prolongada hay una acumulación progresiva de anestésico local en el plasma, y la concentración plasmática del fármaco puede exceder el umbral de toxicidad del sistema nervioso central (p. ej., 2.0 a 4.5 mcg/mL para la bupivacaína). A pesar de la acumulación sistémica, la toxicidad por anestésicos locales es rara. Esto puede deberse a que, aunque la concentración plasmática total del anestésico local aumenta en el posoperatorio, la fracción libre del fármaco permanece invariable y puede deberse al aumento posoperatorio de la concentración de glucoproteína ácida α1, la proteína que se une a los fármacos anestésicos locales. . También hay un mayor aumento en el enantiómero S-bupivacaína, que se asocia con menor toxicidad, que el enantiómero R. Debido a la preocupación por la acumulación sistémica y la toxicidad del anestésico local con la infusión paravertebral prolongada, es preferible utilizar un anestésico local con menor potencial de toxicidad, como la ropivacaína. También hay que tener precaución en el anciano y pacientes frágiles, así como en pacientes con deterioro de la función hepática y renal.
Complicaciones y cómo evitarlas
Según los datos publicados, la incidencia de complicaciones después de la VPTP es relativamente baja y varía entre el 2.6 % y el 5 %. Estos incluyen punción vascular (3.8%), hipotensión (4.6%), punción pleural (1.1%) y neumotórax (0.5%). A diferencia de torácica anestesia epidural, la hipotensión es rara en pacientes normovolémicos después de VPTP porque el bloqueo simpático es unilateral. Sin embargo, el TPVB puede desenmascarar la hipovolemia y provocar hipotensión. Por lo tanto, TPVB debe usarse con precaución en pacientes hipovolémicos o hemodinámicamente lábiles. Sin embargo, la hipotensión es rara incluso después de VPPB bilateral, probablemente debido a la naturaleza segmentaria del bloqueo simpático bilateral.
La punción pleural y el neumotórax son dos complicaciones que suelen disuadir a los anestesiólogos de realizar una VPTP. La punción pleural inadvertida es poco común después de VPTP y puede no resultar en un neumotórax, que suele ser menor y puede tratarse de forma conservadora. Pistas que sugieren punción pleural durante una VPTP pérdida pronunciada de resistencia cuando la aguja entra en la cavidad torácica, tos, aparición de dolor torácico o de hombro agudo o hiperventilación repentina. Contrariamente a la creencia común, no se puede aspirar aire a través de la aguja a menos que también se perfore inadvertidamente el pulmón o se aspire el aire que pudo haber entrado en la cavidad pleural durante la extracción del estilete. Dichos pacientes deben ser monitoreados de cerca por el posible desarrollo de un neumotórax. Debe tenerse en cuenta que el neumotórax puede tener un inicio tardío y una radiografía de tórax tomada demasiado pronto para excluir un neumotórax puede no ser concluyente. Incluso un estudio radiológico con contraste utilizando una radiografía de tórax puede ser difícil de interpretar porque el contraste intrapleural se dispersa rápidamente, no define ningún plano anatómico específico y tiende a extenderse a los ángulos diafragmáticos o la fisura horizontal. Toxicidad por anestésicos locales sistémicos puede ocurrir debido a una inyección intravascular involuntaria o por el uso de una dosis excesiva de anestésico local. La solución de anestésico local debe inyectarse en alícuotas, y la dosis debe ajustarse en el paciente anciano y frágil. Se sugiere una solución de anestésico local que contenga epinefrina para permitir el reconocimiento de la inyección intravascular y reducir la absorción del anestésico local en la circulación sistémica. Inadvertido epiduralinyección subdural o intratecal y anestesia espinal también puede ocurrir. Los datos publicados sugieren que estas complicaciones son más frecuentes cuando la aguja se dirige medialmente, pero también pueden ocurrir con una aguja colocada normalmente debido a la proximidad de la aguja al manguito dural y al agujero intervertebral. Por lo tanto, nunca se debe dirigir la aguja medialmente y se debe tener cuidado para excluir la inyección intratecal mediante la realización rutinaria de una prueba de aspiración antes de la inyección. El síndrome de Horner homolateral transitorio puede desarrollarse ocasionalmente después de TPVB. Esto se debe a la diseminación cefálica del anestésico local al ganglio estrellado oa las fibras preganglionares de los primeros segmentos de la médula espinal torácica. También se ha informado síndrome de Horner bilateral y puede deberse a diseminación epidural o prevertebral al ganglio estrellado contralateral. Los cambios sensoriales en el brazo y la extremidad inferior también pueden ocurrir después de un TPVB. El primero se debe a la propagación del anestésico local a los componentes inferiores del plexo braquial ipsilateral (C8 y T1), y el segundo se debe a la extensión de la fascia subendotorácica al espacio retroperitoneal ipsilateral donde se encuentran los nervios espinales lumbares (discutido anteriormente) , pero no se puede excluir la diseminación epidural como causa. El bloqueo motor o la anestesia bilateral simétrica que involucra la extremidad inferior son raros. Por lo general, sugiere una diseminación epidural significativa y puede ser más común si se inyectan grandes volúmenes de anestésico local (>25 a 30 ml) en un solo nivel. Por lo tanto, si se desea una amplia distribución segmentaria de la anestesia, es preferible realizar la técnica de inyecciones múltiples o inyectar un volumen menor de anestésico local en varios niveles separados por algunos dermatomas.
BLOQUEO PARAVERTEBRAL LUMBAR
El bloqueo paravertebral lumbar (LPVB) es técnicamente similar a un TPVB pero debido a las diferencias en la anatomía entre los espacios paravertebrales torácicos y lumbares, las dos técnicas paravertebrales se describen por separado. El LPVB se usa más comúnmente en combinación con un TPVB, como bloqueo paravertebral toracolumbar, para la anestesia quirúrgica durante la herniorrafia inguinal.
Anatomía
El espacio paravertebral lumbar (LPVS) está limitado anterolateralmente por el músculo psoas mayor; medialmente por los cuerpos vertebrales, los discos intervertebrales y el agujero intervertebral con su contenido; y posteriormente por el proceso transverso y los ligamentos que se interponen entre los procesos transversos contiguos. A diferencia del TPVS, que contiene tejido adiposo, el LPVS está ocupado principalmente por el músculo psoas mayor. El músculo psoas mayor se compone de una parte anterior carnosa que forma la masa principal del músculo y una parte posterior accesoria delgada. El bulto principal se origina en la superficie anterolateral de los cuerpos vertebrales y la parte accesoria se origina en la superficie anterior del proceso transverso. Las dos partes se fusionan para formar el músculo psoas mayor, excepto cerca de los cuerpos vertebrales, donde las dos partes están separadas por una delgada fascia dentro de la cual se encuentran las raíces de los nervios espinales lumbares y las venas lumbares ascendentes. Las ramas ventrales de las raíces nerviosas espinales lumbares se extienden lateralmente en este plano intramuscular formado por las dos partes del músculo psoas mayor y forman el plexo lumbar dentro de la sustancia del músculo psoas mayor. El músculo psoas está envuelto por una vaina fibrosa, “la vaina del psoas”, que continúa lateralmente como la fascia que cubre el músculo cuadrado lumbar. Durante un LPVB, el anestésico local se inyecta anterior al proceso transverso en un espacio triangular entre las dos partes del músculo psoas mayor que contiene la raíz del nervio espinal lumbar. El LPVS se comunica medialmente con el espacio epidural.
Una serie de arcos tendinosos se extiende a través de las partes constreñidas de los cuerpos vertebrales lumbares, que son atravesados por las arterias y venas lumbares y las fibras simpáticas. Estos arcos tendinosos pueden proporcionar una vía para la propagación del anestésico local desde el LPVS a la superficie anterolateral del cuerpo vertebral, el espacio prevertebral y el lado contralateral y pueden ser la vía a través de la cual la cadena simpática lumbar ipsolateral puede estar ocasionalmente involucrada.
Aprenda más sobre Anatomía neuroaxial.
- Mecanismo de Bloqueo y Distribución de
Anestesia
Una inyección paravertebral lumbar produce anestesia dermatomal ipsilateral (Figura 16 y XNUMX) por un efecto directo del anestésico local sobre los nervios espinales lumbares y por extensión medial hacia el espacio epidural a través del agujero intervertebral. La contribución de propagación epidural Se desconoce la distribución general de la anestesia después de un LPVB, pero probablemente ocurre en la mayoría de los pacientes y depende del volumen de anestésico local inyectado a un nivel determinado.
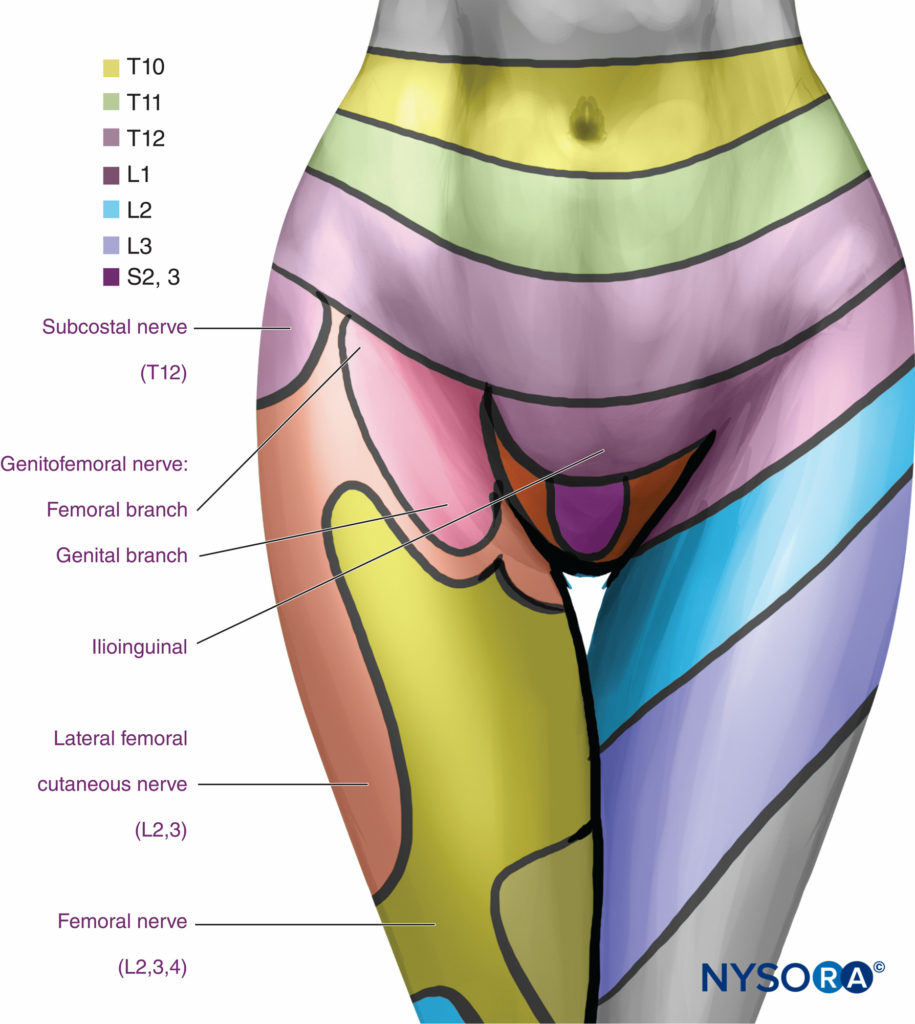
FIGURA 16. Distribución segmentaria de la anestesia con niveles paravertebrales lumbares.
El bloqueo simpático homolateral también puede ocurrir debido a la propagación epidural o la propagación del anestésico local anteriormente a través de los arcos tendinosos hacia las ramas comunicantes o la cadena simpática lumbar.
- Tecnologia
El bloqueo paravertebral lumbar se puede realizar con el paciente en posición sentada, lateral o prona. Los puntos de referencia de la superficie deben identificarse y marcarse con un marcador de piel antes de colocar el bloque. La apófisis espinosa de la vértebra en los niveles a bloquear representa la línea media, la cresta ilíaca corresponde al interespacio L3-L4 y la punta de la escápula corresponde a la apófisis espinosa T7. También se hacen marcas en la piel 2.5 cm laterales a la línea media en los niveles que se van a bloquear (Figura 17A) o se puede dibujar una línea de 2.5 cm lateral a la línea media y realizar las inyecciones a lo largo de esta línea (Figura 17B y C).
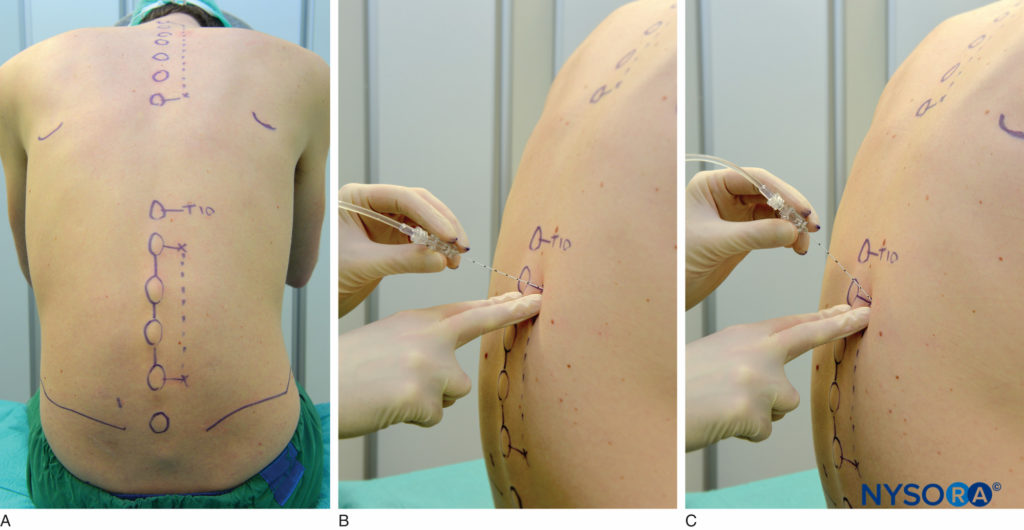
FIGURA 17. A: puntos de referencia de la superficie y sitios de inserción de la aguja para el bloqueo paravertebral lumbar. B y C: Inserción de la aguja.
A anestesia regional estándar la bandeja está preparada; se debe mantener una estricta asepsia durante la colocación del bloque. Una aguja de punta Tuohy de 8 cm, calibre 22 (ver Figura 1-8) se utiliza para LPVB. De manera similar a las recomendaciones para TPVB, el uso de agujas con marcas de profundidad en el eje de la aguja o un protector que indique la profundidad (ver Figura 1-8) es recomendado. Avanzar la aguja en una distancia fija predeterminada (1.5 a 2.0 cm) más allá del proceso transversal, sin provocar parestesia, es el método más comúnmente utilizado para realizar LPVB. La aguja de bloqueo se inserta perpendicular a la piel hasta que se contacta con el proceso transversal. La profundidad a la que se contacta con el proceso transverso es variable (4 a 6 cm) y depende de la complexión del paciente. Una vez que se identifica el proceso transverso, se anota la marca en la aguja o se ajusta el marcador de profundidad para que esté 1.5–2.0 cm más allá de la profundidad del proceso transverso de la piel. Luego se retira la aguja al tejido subcutáneo y se reinserta en un ángulo superior o inferior de 10 a 15 grados para que se deslice fuera del borde superior o inferior del proceso transverso, de manera similar a la técnica en el bloqueo paravertebral torácico (ver Figura 11 y XNUMX). La aguja se avanza otros 1.5–2.0 cm más allá del contacto con el proceso transversal o hasta alcanzar el marcador de profundidad. Después de la aspiración negativa de sangre o líquido cefalorraquídeo (LCR), se inyecta el anestésico local. Dado que la propagación del anestésico local después de una sola inyección paravertebral lumbar de gran volumen es impredecible, la técnica de inyecciones múltiples en la que se inyectan 4 a 5 ml de anestésico local en cada nivel es la más utilizada.
Elección de anestesia local
En cuanto a la VPPB, los agentes anestésicos locales de acción prolongada como la bupivacaína al 0.5 %, la ropivacaína al 0.5 % o la levobupivacaína al 0.5 % se usan comúnmente para la LPVB. Durante una inyección múltiple de LPVB, se inyectan 4 a 5 ml del anestésico local en cada nivel. La anestesia se desarrolla en alrededor de 15 a 30 minutos y dura de 3 a 6 h. La analgesia también es de larga duración (12 a 18 h) y generalmente supera la duración de la anestesia. No hay datos sobre la farmacocinética del anestésico local después de LPVB. Sin embargo, la adición de epinefrina (2.5 a 5.0 mcg/mL) al anestésico local puede reducir la absorción sistémica y reducir el potencial de toxicidad.
Indicaciones y contraindicaciones.
LPVB se usa comúnmente en combinación con TPVB (T10 a L2) para la anestesia quirúrgica durante la herniorrafia inguinal. También puede ser eficaz para el rescate de pacientes con dolor intenso después de un reemplazo total de cadera. También se puede utilizar con fines de diagnóstico durante la evaluación del dolor en la ingle o genital, como el que sigue al síndrome de atrapamiento del nervio después de una herniorrafia inguinal.
Las contraindicaciones para LPVB son similares a las de TPVB, pero se debe tener precaución en pacientes que están anticoagulado o están recibiendo anticoagulantes profilácticos desde que se informó un hematoma del psoas con plexopatía lumbar.
Complicaciones y cómo evitarlas
Los datos publicados sugieren que la complicación es rara después de LPVB. Sin embargo, es posible inyectar inadvertidamente anestésico local en los espacios intravascular, epidural o intratecal durante el LPVB, y esto puede ser más común si la aguja se dirige medialmente. Por lo tanto, la dirección de la aguja de bloqueo debe mantenerse perpendicular a la piel durante la inserción y debe evitarse la angulación medial. También puede ocurrir una inyección intraperitoneal o una lesión visceral (renal), aunque esto puede ocurrir solo como resultado de un error técnico grave. Si el nervio espinal L2 está bloqueado (nervio femoral L2-L4), puede producirse una debilidad motora que afecte al músculo cuádriceps ipsolateral.
RESUMEN
Es necesario un entrenamiento adecuado para adquirir las técnicas estereotácticas requeridas para asegurar una alta tasa de éxito. El bloqueo paravertebral torácico produce un bloqueo nervioso somático y simpático unilateral que es adecuado para la anestesia quirúrgica durante la cirugía mamaria y para la analgesia cuando el dolor es de origen unilateral en el tórax o el abdomen. También se ha descrito como terapia analgésica de rescate en pacientes con fracturas costales y compromiso respiratorio. El bloqueo paravertebral lumbar se utiliza con menos frecuencia en la práctica clínica. Como bloqueo paravertebral toracolumbar, es eficaz para la anestesia quirúrgica durante la herniorrafia inguinal.
La estabilidad hemodinámica generalmente se mantiene después de un bloqueo paravertebral debido a la naturaleza unilateral del bloqueo simpático. La función motora de la vejiga y de los miembros inferiores también se conserva y no se requiere vigilancia de enfermería adicional durante el período postoperatorio. También se han informado aplicaciones clínicas exitosas de un bloqueo paravertebral bilateral.
Referencias
- Karmakar MK: Bloqueo paravertebral torácico. Anestesiología 2001;95:771–780.
- Richardson J, Lonnqvist PA: bloqueo paravertebral torácico. Hermano J Anaesth 1998;81:230–238.
- Cheema SP, Ilsley D, Richardson J, et al: Un estudio termográfico de analgesia paravertebral. Anestesia 1995;50:118–121.
- Eason MJ, Wyatt R: Bloqueo torácico paravertebral: una reevaluación. Anestesia 1979;34:638–642.
- Coveney E, Weltz CR, Greengrass R, et al: Uso de anestesia de bloqueo paravertebral en el manejo quirúrgico del cáncer de mama: experiencia en 156 casos. Ann Surg 1998;227:496–501.
- Greengrass R, O'Brien F, Lyerly K, et al: Bloque paravertebral para cirugía de cáncer de mama. Can J Anaesth 1996;43:858–861.
- Klein SM, Bergh A, Steele SM, et al: bloqueo paravertebral torácico para cirugía mamaria. Anesth Analg 2000;90:1402–1405.
- Karmakar MK, Booker PD, Franks R, et al: Infusión paravertebral extrapleural continua de bupivacaína para la analgesia posterior a la toracotomía en bebés pequeños. Hermano J Anaesth 1996;76:811–815.
- Lonnquist PA, Hesser U: Distribución radiológica y clínica del bloqueo paravertebral torácico en bebés y niños. Paediatr Anaesth 1993;3: 83–87.
- Lonnqvist PA: bloqueo paravertebral continuo en niños. Experiencia inicial [ver comentarios]. Anestesia 1992;47:607–609.
- Dugan DJ, Samson PC: Importancia quirúrgica de la fascia endotorácica. La base anatómica de la empiemectomía y otras técnicas extrapleurales. Am J Surg 1975; 130: 151–158.
- Karmakar MK, Kwok WH, Kew J: bloqueo paravertebral torácico: evidencia radiológica de propagación contralateral anterior a los cuerpos vertebrales. Hermano J Anaesth 2000;84:263–265.
- Karmakar MK, Chung DC: Variabilidad de un bloqueo paravertebral torácico. ¿Estamos ignorando la fascia endotorácica? [carta]. Reg Anesth Pain Med 2000;25:325–327.
- Moore DC, Bush WH, Scurlock JE: Bloqueo del nervio intercostal: un estudio anatómico radiográfico de la técnica y la absorción en humanos. Anesth Analg 1980;59:815–825.
- Tenicela R, Pollan SB: Técnica de bloqueo paravertebral-peridural: un bloqueo torácico unilateral. Clin J. Pain 1990;6:227–234.
- Nunn JF, Slavin G: Bloqueo del nervio intercostal posterior para el alivio del dolor después de la colecistectomía. Base anatómica y eficacia. Hermano J Anaesth 1980;52:253–260.
- Conacher ID: Inyección de resina de espacios paravertebrales torácicos. Hermano J Anaesth 1988;61:657–661.
- Purcell-Jones G, Pither CE, Justins DM: Bloqueo nervioso somático paravertebral: un estudio clínico, radiográfico y tomográfico computarizado en pacientes con dolor crónico. Anesth Analg 1989;68:32–39.
- Karmakar MK, Gin T, Ho AM: Anestesia toraco-lumbar homolateral y diseminación paravertebral después de una inyección paravertebral torácica baja. Hermano J Anaesth 2001;87:312–316.
- Saito T, Gallagher ET, Cutler S, et al: Anestesia unilateral extendida. ¿Nueva técnica o anestesia paravertebral? Reg Anesth 1996;21:304–307.
- Saito T, Den S, Tanuma K, et al: Bases anatómicas para el bloqueo anestésico paravertebral: comunicación fluida entre las regiones paravertebrales torácica y lumbar. Surg Radiol Anat 1999;21:359–363.
- Karmakar MK, Critchley LA, Ho AM, et al: Infusión paravertebral torácica continua de bupivacaína para el tratamiento del dolor en pacientes con múltiples costillas fracturadas. Pecho 2003; 123: 424–431.
- Gilbert J, Hultman J: bloqueo paravertebral torácico: un método de control del dolor. Acta Anaesthesiol Scand 1989;33:142–145.
- Richardson J, Jones J, Atkinson R: El efecto del bloqueo paravertebral torácico en los potenciales evocados somatosensoriales intercostales. Anesth Analg 1998;87:373–376.
- Sabanathan S, Smith PJ, Pradhan GN, et al: Bloqueo continuo del nervio intercostal para el alivio del dolor después de la toracotomía. Ann Thorac Surg 1988;46:425–426.
- Richardson J, Sabanathan S, Jones J, et al: Una comparación prospectiva y aleatoria de bupivacaína epidural o paravertebral equilibrada preoperatoria y continua sobre el dolor postoracotomía, la función pulmonar y las respuestas al estrés. Hermano J Anaesth 1999;83:387–392.
- Weltz CR, Greengrass RA, Lyerly HK: Manejo quirúrgico ambulatorio del carcinoma de mama mediante bloqueo paravertebral. Ann Surg 1995;222:19–26.
- Sabanathan S, Mearns AJ, Bickford SP, et al: Eficacia del bloqueo nervioso intercostal extrapleural continuo sobre el dolor posterior a la toracotomía y la mecánica pulmonar. Br J Surg 1990;77:221–225.
- Matthews PJ, Govenden V: Comparación de infusiones paravertebrales y extradurales continuas de bupivacaína para el alivio del dolor después de una toracotomía. Hermano J Anaesth 1989;62:204–205.
- Carabine UA, Gilliland H, Johnston JR, et al: Alivio del dolor por toracotomía. Comparación de los requerimientos de morfina usando una infusión extrapleural de bupivacaína. Reg Anesth 1995;20:412–417.
- Karmakar MK, Chui PT, Joynt GM, et al: bloqueo paravertebral torácico para el tratamiento del dolor asociado con múltiples costillas fracturadas en pacientes con trauma espinal lumbar concomitante. Reg Anesth Pain Med 2001;26:169–173.
- Dauphin A, Gupta RN, Young JE, et al: Concentraciones séricas de bupivacaína durante la infusión extrapleural continua. Can J Anaesth 1997;44: 367–370.
- Berrisford RG, Sabanathan S, Mearns AJ, et al: Concentraciones plasmáticas de bupivacaína y sus enantiómeros durante el bloqueo continuo del nervio intercostal extrapleural. Hermano J Anaesth 1993;70:201–204.
- Clark BJ, Hamdi A, Berrisford RG, et al: Ensayo de cromatografía líquida de alto rendimiento quiral y de fase reversa de bupivacaína y su
enantiómeros en muestras clínicas tras infusión extraplural continua. J Chromatogr 1991;553:383–390. - Lonnqvist PA, MacKenzie J, Soni AK, et al: Bloque paravertebral. Tasa de fracaso y complicaciones. Anestesia 1995;50:813–815.
- Richardson J, Sabanathan S: Analgesia paravertebral torácica. Acta Anaesthesiol Scand 1995;39:1005–1015.
- Farny J, Drolet P, Girard M: Anatomía del abordaje posterior al bloqueo del plexo lumbar. Can J Anaesth 1994;41:480–485.
- Klein SM, Greengrass RA, Weltz C, et al: Bloqueo del nervio somático paravertebral para la herniorrafia inguinal ambulatoria: un informe de caso ampliado de 22 pacientes. Reg Anesth Pain Med 1998;23:306–310.
- Wassef MR, Randazzo T, Ward W: El bloqueo de la raíz del nervio paravertebral para la herniorrafia inguinal: una comparación con el enfoque de bloqueo de campo. Reg Anesth Pain Med 1998;23:451–456.
- Murata H, Salviz EA, Chen S, Vandepitte C, Hadzic A. Informe de caso: bloqueo paravertebral torácico continuo guiado por ecografía para el tratamiento ambulatorio del dolor agudo de fracturas costales unilaterales multinivel Anesth Analg. 2013 enero; 116 (1): 255–257.

