Benaifer D. Preziosi, Adam T. Hershkin, Paul J. Seider y Gregory M. Casey
INTRODUCCIÓN
Los procedimientos quirúrgicos orales y dentales a menudo se realizan en un entorno ambulatorio. La anestesia regional es el método más común para anestesiar al paciente antes de los procedimientos en el consultorio.
Se pueden utilizar varias técnicas muy eficaces y prácticas para lograr la anestesia de la dentición y los tejidos circundantes duros y blandos del maxilar y la mandíbula. El tipo de procedimiento a realizar así como la ubicación del procedimiento determinan la técnica de anestesia a utilizar. Técnicas anestésicas orofaciales se puede clasificar en tres categorías principales: infiltración local, bloqueo de campo y bloqueo nervioso.
La técnica de infiltración local anestesia las terminaciones nerviosas terminales del plexo dentario (Figura 1 y XNUMX).
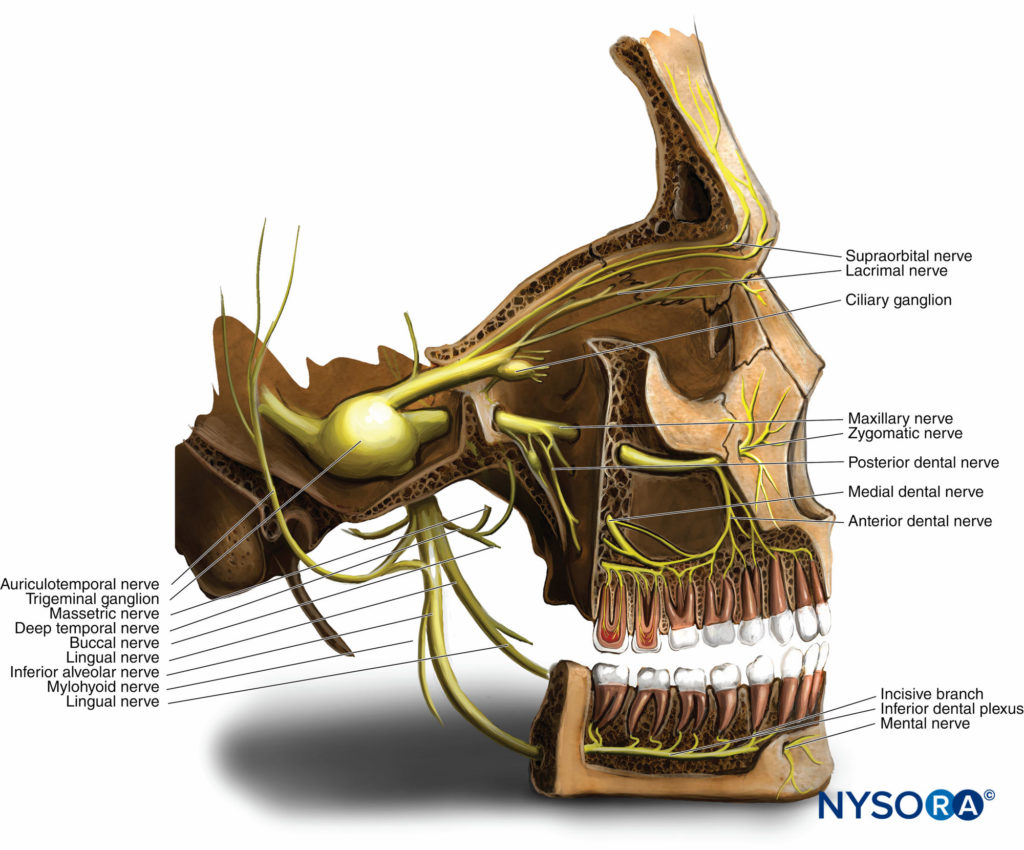
Figura 1 y XNUMX. Anatomía del nervio trigémino. La raíz sensorial del nervio trigémino da lugar a la división oftálmica (V1), la división maxilar (V2) y la división mandibular (V3) del ganglio trigémino.
Esta técnica está indicada cuando un diente individual o un área aislada específica requiere anestesia. El procedimiento se realiza en las inmediaciones del sitio de infiltración.
El bloqueo de campo anestesia las ramas nerviosas terminales en el área de tratamiento. Luego, el tratamiento se puede realizar en un área ligeramente distal al lugar de la inyección. Los odontólogos y maxilofaciales suelen utilizar la deposición de anestésico local en el ápice de un diente con el fin de lograr anestesia pulpar y de tejidos blandos. Aunque esto comúnmente se denomina “infiltración local”, ya que la terminal. En esta técnica se anestesian las ramas terminales de los nervios; dicha infiltración se denomina más correctamente bloqueo de campo. En contraste, el bloqueo nervioso Anestesia la rama principal de un nervio específico, permitiendo realizar el tratamiento en la región inervada por el nervio.
Esta sección revisa la anatomía esencial de los nervios orofaciales y detalla los enfoques prácticos para realizar bloqueos nerviosos y anestesia por infiltración para una variedad de procedimientos quirúrgicos en esta región.
ANATOMÍA DEL NERVIO TRIGÉMINO
Consideraciones Generales
La anestesia de los dientes y los tejidos blandos y duros de la cavidad oral se puede lograr con el bloqueo de las ramas del nervio trigémino (quinto nervio craneal). De hecho, la anestesia regional, de campo y local del maxilar y la mandíbula se logra mediante el depósito de la solución anestésica cerca de las ramas nerviosas terminales o del tronco nervioso principal del nervio trigémino.
El mayor de todos los nervios craneales, el nervio trigémino da lugar a una pequeña raíz motora, que se origina en el núcleo motor dentro de la protuberancia y el bulbo raquídeo, y una raíz sensorial más grande, que encuentra su origen en la cara anterior de la protuberancia (ver Figura 1 y XNUMX). El nervio viaja hacia adelante desde la fosa craneal posterior hasta la porción petrosa del hueso temporal dentro de la fosa craneal media. Aquí, la raíz sensorial forma el ganglio del trigémino (semilunar o gasseriano), situado dentro de la cavidad de Meckel en la superficie anterior de la porción petrosa del hueso temporal. Los ganglios están emparejados, uno inerva cada lado de la cara. La raíz sensorial del nervio trigémino da lugar a la división oftálmica (V1), la división maxilar (V2) y la división mandibular (V3) del ganglio trigémino (ver Figura 1 y XNUMX).
La raíz motora viaja desde el tronco del encéfalo junto con la raíz sensorial, pero separada de ella. Luego sale de la fosa craneal media a través del foramen oval después de pasar por debajo del ganglio del trigémino en dirección lateral e inferior. La raíz motora sale de la fosa craneal media junto con la tercera división de la raíz sensorial: el nervio mandibular. Luego se une con el nervio mandibular para formar un solo tronco nervioso después de salir del cráneo. Las fibras motoras inervan los músculos de la masticación (masetero, temporal, pterigoideo medial y pterigoideo lateral) y los músculos milohioideo, vientre anterior del digástrico, tensor del velo palatino y tensor del tímpano.
La División Oftálmica
La más pequeña de las tres divisiones, la división oftálmica (V1), es puramente sensorial y viaja anteriormente en la pared lateral del seno cavernoso en la fosa craneal media hasta la parte medial de la fisura orbitaria superior. Antes de su entrada en la órbita a través de la fisura orbitaria superior, el nervio oftálmico se divide en tres ramas: frontal, nasociliar y lagrimal.
El nervio frontal es la rama más grande de la división oftálmica y viaja anteriormente en la órbita, terminando como los nervios supratroclear y supraorbitario. El nervio supratroclear se encuentra medial al nervio supraorbitario e inerva la piel y la conjuntiva de la porción medial del párpado superior y la piel sobre la parte inferior de la frente cerca de la línea media. El nervio supraorbitario inerva la piel y la conjuntiva de la porción central del párpado superior, la piel de la frente y el cuero cabelludo hasta el hueso parietal y la sutura lambdoidea.
La rama nasociliar viaja a lo largo de la cara medial del techo de la órbita y emite varias ramas. La cavidad nasal y la piel en el vértice y el ala de la nariz están inervadas por los nervios etmoidal anterior y nasal externo. El nervio nasal interno inerva la membrana mucosa de la porción anterior del tabique nasal y la pared lateral de la cavidad nasal. La rama infratroclear inerva la piel del saco lagrimal, la carúncula lagrimal y la porción adyacente del costado de la nariz. El nervio etmoidal posterior inerva los senos etmoidal y esfenoidal. Los nervios ciliares corto y largo inervan el globo ocular.
El nervio lagrimal inerva la piel y la conjuntiva de la porción lateral del párpado superior y es la rama más pequeña de la división oftálmica.
Más información sobre Anestesia Local y Regional para Cirugía Oftálmica.
La División Maxilar
La división maxilar (V2) del nervio trigémino también es una división puramente sensorial. Con origen en el ganglio del trigémino en la fosa craneal media, el nervio maxilar se desplaza hacia adelante a lo largo de la pared lateral del seno cavernoso. Poco después de salir del ganglio del trigémino, el nervio maxilar emite la única rama dentro del cráneo: el nervio meníngeo medio. Luego sale del cráneo a través del foramen rotundum, ubicado en el ala mayor del hueso esfenoides. Después de salir del agujero redondo, el nervio ingresa a un espacio ubicado detrás y debajo de la cavidad orbitaria conocido como fosa pterigopalatina. Después de emitir varias ramas dentro de la fosa, el nervio ingresa a la órbita a través de la fisura orbitaria inferior, en cuyo punto se convierte en el nervio infraorbitario. A lo largo del piso de la órbita en el surco infraorbitario, el nervio ingresa al canal infraorbitario y emerge hacia la cara a través del agujero infraorbitario.
El nervio meníngeo medio es la única rama de la división maxilar dentro del cráneo; proporciona inervación sensorial a la duramadre en la fosa craneal media. Dentro de la fosa pterigopalatina, se desprenden varias ramas, incluidos los nervios pterigopalatino, cigomático y alveolar posterosuperior. Los nervios pterigopalatinos son dos nervios cortos que se fusionan dentro del ganglio pterigopalatino y luego dan lugar a varias ramas. Contienen fibras parasimpáticas posganglionares, que pasan a lo largo del nervio cigomático hasta el nervio lagrimal que inerva la glándula lagrimal, así como fibras sensoriales hacia la órbita, la nariz, el paladar y la faringe. Las fibras sensoriales de la órbita inervan el periostio orbitario.
Las ramas nasales inervan la cara posterior del tabique nasal, la membrana mucosa de los cornetes superior y medio y el seno etmoidal posterior. El tabique nasal anterior, el piso de la nariz y el premaxilar de canino a canino están inervados por una rama conocida como nervio nasopalatino. El nervio nasopalatino discurre hacia abajo y hacia delante desde el techo de la cavidad nasal hasta el suelo para entrar en el canal incisivo. Luego ingresa a la cavidad oral a través del agujero incisivo para irrigar la mucosa palatina del premaxilar.
El paladar duro y blando están inervados por las ramas palatinas: los nervios palatinos mayor (anterior) y menor (medio y posterior). Después de descender a través del canal pterigopalatino, el nervio palatino mayor sale del agujero palatino mayor hacia el paladar duro. El nervio proporciona inervación sensorial a la mucosa palatina y al hueso del paladar duro y blando. Los nervios palatinos menores emergen del agujero palatino menor para inervar el paladar blando y la región amigdalina.
La rama faríngea sale del ganglio pterigopalatino desde su cara posterior para inervar la nasofaringe.
El nervio cigomático da lugar a dos ramas después de pasar anteriormente desde la fosa pterigopalatina hasta la órbita. El nervio pasa a través de la fisura orbitaria inferior y se divide en los nervios cigomáticofacial y cigomáticotemporal, que inervan la piel sobre la prominencia malar y la piel sobre el costado de la frente, respectivamente. El nervio cigomático también se comunica con la división oftálmica a través del nervio lagrimal y envía fibras a la glándula lagrimal.
El nervio alveolar superior posterior (PSA) se ramifica dentro de la fosa pterigopalatina antes de que el nervio maxilar entre en la órbita. El PSA viaja hacia abajo a lo largo de la cara posterior del maxilar para irrigar la dentición del molar maxilar, incluidos el ligamento periodontal y los tejidos pulpares, así como la encía adyacente y el proceso alveolar. El PSA también inerva la membrana mucosa del seno maxilar. Es de importancia clínica señalar que el PSA no siempre inerva la raíz mesiovestibular del primer molar. Se han realizado varios estudios de disección rastreando la inervación del primer molar hasta el tronco original. Estos estudios han demostrado las variaciones en los patrones de inervación del primer molar, y esto tiene importancia clínica cuando se desea la anestesia de este diente.
En un estudio de Loetscher y Walton, se diseccionaron 29 maxilares humanos para observar los patrones de inervación del primer molar. El estudio evaluó los patrones de inervación de los nervios alveolares superior posterior, medio y anterior en el primer molar.
Se encontró que los nervios alveolares superior posterior y anterior estaban presentes en el 100% (29/29) de las muestras. Se encontró que el nervio alveolar superior medio (MSA) estaba presente el 72% del tiempo (21/29 especímenes). Los nervios se rastrearon desde el primer molar hasta las ramas parentales en 18 de los especímenes. Se encontró que el nervio PSA proporciona inervación en el 72% (13/18) de las muestras. El nervio MSA proporcionó inervación en el 28 % (5/18) de las muestras, mientras que el nervio alveolar anterosuperior no proporcionó inervación al primer molar en ninguna de las muestras. En ausencia del nervio MSA, el nervio PSA puede proporcionar inervación a la región premolar. En un estudio realizado por McDaniel, se descalcificaron y diseccionaron 50 maxilares para demostrar los patrones de inervación de los dientes maxilares. Se encontró que el nervio PSA inerva la región premolar en el 26% de las disecciones cuando el nervio MSA no estaba presente. Tabla 1 enumera las ramas de las divisiones oftálmica, maxilar y mandibular.
TABLA 1. Sucursales de tres divisiones principales.
| División Oftálmica | División maxilar | División mandibular |
|---|---|---|
| 1 frontal • Supratroclear • Supraorbitario | 1. meníngea media | 1. Tronco principal • Nervioso espinoso • Nervio al pterigoideo |
| 2. Nasociliar • Etmoides anterior • Nasal externa • Nasal interna • Infratroclear • Etmoides posterior • Ciliar corto y largo | 2. Nervios pterigopalatinos • Fibras sensoriales a la órbita • Ramas nasales • Nervio nasopalatino • Nervio palatino mayor • Nervio palatino menor • Rama faríngea | 2. División anterior • Massetérico • Temporal profundo • pterigoideo lateral • Nervio bucal |
| 3.Lagrimal | 3.cigomático • Cigomáticofacial • Cigomaticotemporal | 3. División posterior • Auriculotemporal • Idiomas • Alveolar inferior • Nervio del milohioideo |
| 4. Nervio alveolar superior posterior | ||
| 5. Infraorbitario • Alveolar superior medio • Alveolar anterosuperior • Palpebral inferior • Nasales laterales • Labial superior |
Dentro del canal infraorbitario, la división maxilar se conoce como nervio infraorbitario y emite los nervios alveolares superior medio y anterior. Cuando está presente, el nervio MSA desciende a lo largo de la pared lateral del seno maxilar para inervar el primer y segundo premolar. Proporciona sensibilidad al ligamento periodontal, tejidos pulpares, encía y proceso alveolar de la región premolar, así como la raíz mesiobucal del primer molar en algunos casos. En un estudio realizado por Heasman, se realizaron disecciones de 19 cabezas de cadáveres humanos y se encontró que la MSA estaba presente en siete especímenes. Loetscher y Walton3 encontraron que la posición mesial o distal en la que el nervio MSA se une al plexo dentario (una anastomosis de los nervios alveolares superior posterior, medio y anterosuperior que se describe a continuación) determina su contribución a la inervación del primer molar. Se encontró que las muestras en las que el MSA se unía al plexo mesial al primer molar tenían inervación del primer molar por el PSA y los premolares por el MSA.
Los especímenes en los que el MSA se unió al plexo distal al primer molar demostraron la inervación del primer molar por el MSA. En su ausencia, la región premolar deriva su inervación del PSA y de los nervios alveolares anterosuperiores. El nervio alveolar anterosuperior desciende dentro de la pared anterior del seno maxilar. Una pequeña rama terminal del nervio alveolar anterosuperior se comunica con el MSA para inervar una pequeña área de la pared lateral y el piso de la nariz. También proporciona inervación sensorial al ligamento periodontal, el tejido pulpar, la encía y el proceso alveolar de los dientes caninos e incisivos centrales y laterales. En ausencia del MSA, se ha demostrado que el nervio alveolar anterosuperior proporciona inervación a los dientes premolares. En el estudio de McDaniel mencionado anteriormente, se demostró que el nervio alveolar anterosuperior proporciona inervación a la región premolar en el 36 % de las muestras en las que no se encontró el nervio MSA.
Los tres nervios alveolares superiores se anastomosan para formar una red conocida como plexo dental, que comprende ramas terminales que salen de los troncos nerviosos más grandes. Estas ramas terminales se conocen como nervios dental, interdental e interradicular. Los nervios dentales inervan cada raíz de cada diente individual en el maxilar entrando en la raíz a través del agujero apical y suministrando sensibilidad a la pulpa. Las ramas interdentales e interradiculares proporcionan sensibilidad a los ligamentos periodontales, las papilas interdentales y la encía bucal de los dientes adyacentes.
El nervio infraorbitario se divide en tres ramas terminales después de emerger a través del agujero infraorbitario hacia la cara. Los nervios palpebral inferior, nasal externo y labial superior suministran inervación sensorial a la piel del párpado inferior, la cara lateral de la nariz y la piel y las membranas mucosas del labio superior, respectivamente.
La división mandibular
La rama más grande del nervio trigémino, la rama mandibular (V3), es sensitiva y motora (Figura 2 y XNUMX). La raíz sensorial surge del ganglio del trigémino, mientras que la raíz motora surge del núcleo motor de la protuberancia y el bulbo raquídeo. La raíz sensitiva atraviesa el agujero oval casi inmediatamente después de salir del ganglio del trigémino. La raíz motora pasa por debajo del ganglio ya través del foramen oval para unirse con la raíz sensorial justo fuera del cráneo, formando el tronco principal del nervio mandibular. El nervio luego se divide en divisiones anterior y posterior. El nervio mandibular emite ramas de su tronco principal, así como de las divisiones anterior y posterior.
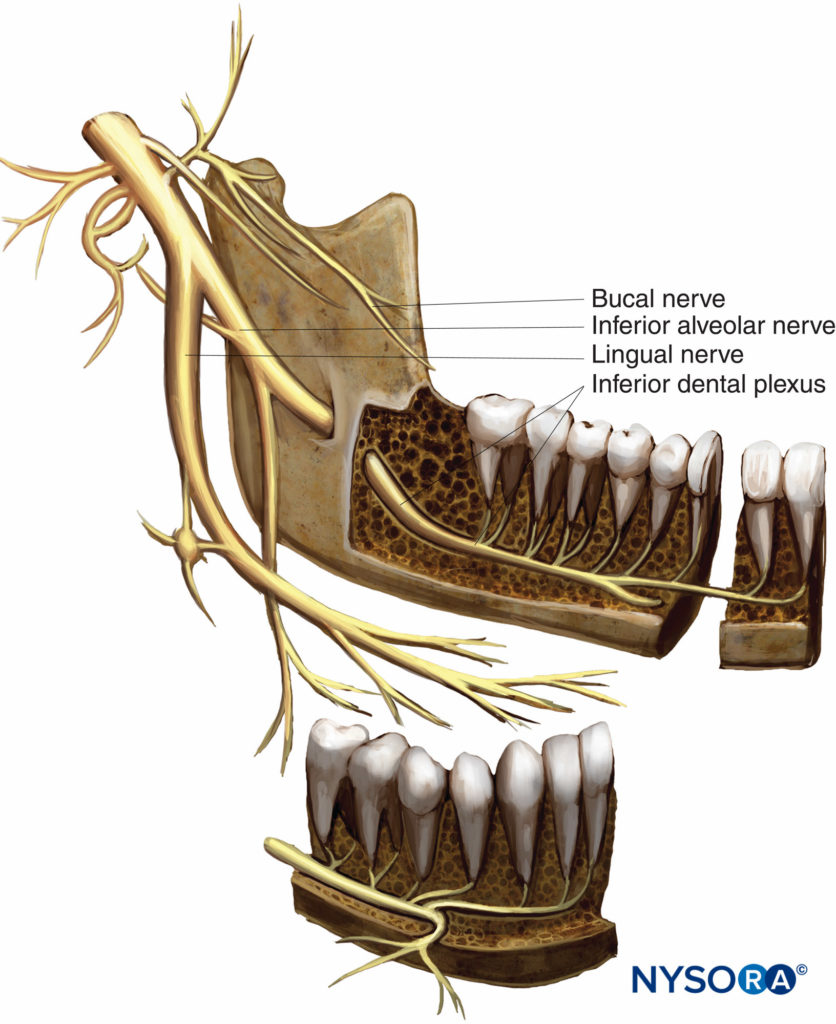
Figura 2 y XNUMX. Anatomía del nervio mandibular.
El tronco principal emite dos ramas conocidas como el nervio espinoso (rama meníngea) y el nervio pterigoideo medial. Después de ramificarse del tronco principal, el nervio espinoso vuelve a entrar en el cráneo, junto con la arteria meníngea media, a través del agujero espinoso. El nervio espinoso irriga las meninges de la fosa craneal media, así como las celdillas aéreas mastoideas. El nervio del pterigoideo medial es una pequeña rama motora que inerva el músculo pterigoideo medial (interno). Emite dos ramas que inervan los músculos tensor tympani y tensor veli palatini. La división anterior del nervio mandibular emite tres ramas motoras y una rama sensorial. Los nervios masetero, temporal profundo y pterigoideo lateral inervan los músculos masetero, temporal y pterigoideo lateral (externo), respectivamente. La división sensorial conocida como nervio bucal (buccinador o bucal largo), se extiende hacia delante entre las dos cabezas del músculo pterigoideo lateral, junto con la cara inferior del músculo temporal hasta el borde anterior del músculo masetero. Aquí pasa anterolateralmente para entrar en el músculo buccinador; sin embargo, no inerva este músculo. El músculo buccinador está inervado por la rama bucal del nervio facial. El nervio bucal proporciona inervación sensorial a la piel de la mejilla, la mucosa bucal y la encía bucal en la región molar mandibular. La división posterior de la rama mandibular emite dos ramas sensoriales (los nervios auriculotemporal y lingual) y una rama formada por fibras sensoriales y motoras (el nervio alveolar inferior).
El nervio auriculotemporal cruza la porción superior de la glándula parótida, asciende por detrás de la articulación temporomandibular y emite varias ramas sensoriales a la piel de la aurícula, el meato auditivo externo, la membrana timpánica, la región temporal, la articulación temporomandibular y la glándula parótida a través del secretomotor parasimpático posganglionar. fibras del ganglio ótico.
El nervio lingual discurre inferiormente en el espacio pterigomandibular entre la cara medial de la rama de la mandíbula y la cara lateral del músculo pterigoideo medial. Luego viaja anteromedialmente por debajo del borde inferior del músculo constrictor faríngeo superior profundo al rafa pterigomandibular. Luego, el nervio lingual continúa anteriormente en la región submandibular a lo largo del músculo hiogloso, cruzando el conducto submandibular en sentido inferior y medial para terminar en la profundidad de la glándula sublingual. El nervio lingual proporciona inervación sensitiva a los dos tercios anteriores de la lengua, la mucosa del suelo de la boca y la encía lingual.
La rama alveolar inferior del nervio mandibular desciende en la región entre la cara lateral del ligamento esfenomandibular y la cara medial de la rama de la mandíbula. Viaja junto con, pero lateral y posterior al nervio lingual. Mientras el nervio lingual continúa descendiendo dentro del espacio pterigomandibular, el nervio alveolar inferior ingresa al canal mandibular a través del agujero mandibular. Justo antes de ingresar al canal mandibular, el nervio alveolar inferior emite una rama motora conocida como nervio milohioideo (discutido más adelante). El nervio acompaña a la arteria y la vena alveolares inferiores dentro del canal mandibular y se divide en las ramas nerviosas mentoniana e incisiva en el agujero mentoniano. El nervio alveolar inferior proporciona sensibilidad a los dientes posteriores mandibulares.
El nervio incisivo es una rama del nervio alveolar inferior que continúa dentro del canal mandibular para proporcionar inervación sensorial a los dientes anteriores mandibulares.
El nervio mentoniano emerge del agujero mentoniano para proporcionar inervación sensorial a la mucosa en la región premolar/canina, así como a la piel del mentón y el labio inferior.
El nervio milohioideo se ramifica del nervio alveolar inferior antes de su entrada en el canal mandibular. Viaja dentro del surco milohioideo y a lo largo de la cara medial del cuerpo de la mandíbula para inervar el músculo milohioideo, así como el vientre anterior del músculo digástrico.
EQUIPOS PARA ANESTESIA REGIONAL MAXILAR Y MANDIBULAR
La administración de anestesia regional del maxilar y la mandíbula se logra mediante el uso de una jeringa dental, aguja y cartucho anestésico. Varios tipos de jeringas dentales están disponibles para su uso. Sin embargo, la más común es la jeringa de aspiración de tipo cartucho, metálica, de retrocarga. La jeringa consta de un anillo para el pulgar, una empuñadura para el dedo, un cilindro que contiene el pistón con un arpón y un adaptador de aguja (Figura 3 y XNUMX). Se adjunta una aguja al adaptador de la aguja, que se acopla al diafragma de goma del cartucho dental (Figura 4 y XNUMX). El cartucho anestésico se coloca en el cilindro de la jeringa desde el costado (carga de nalgas). El cilindro contiene un pistón con un arpón que engancha el tapón de goma al final del cartucho anestésico (Figura 5 y XNUMX). Una vez colocados la aguja y el cartucho, se da un golpecito enérgico en la parte posterior del anillo del pulgar para asegurarse de que el arpón haya enganchado el tapón de goma en el extremo del cartucho de anestésico (Figura 6 y XNUMX).
Más información sobre Equipos para Anestesia Regional.
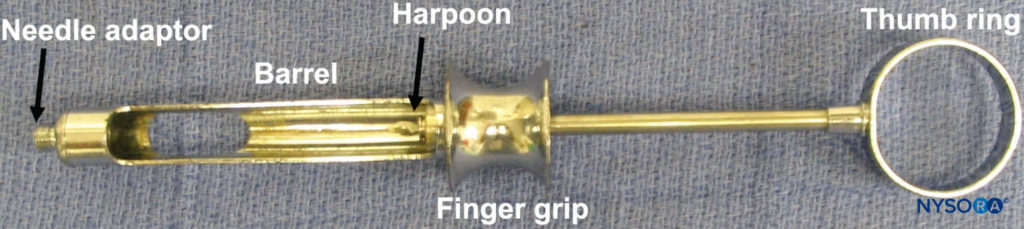
Figura 3 y XNUMX. Jeringa de aspiración, metálica, tipo cartucho, de retrocarga.
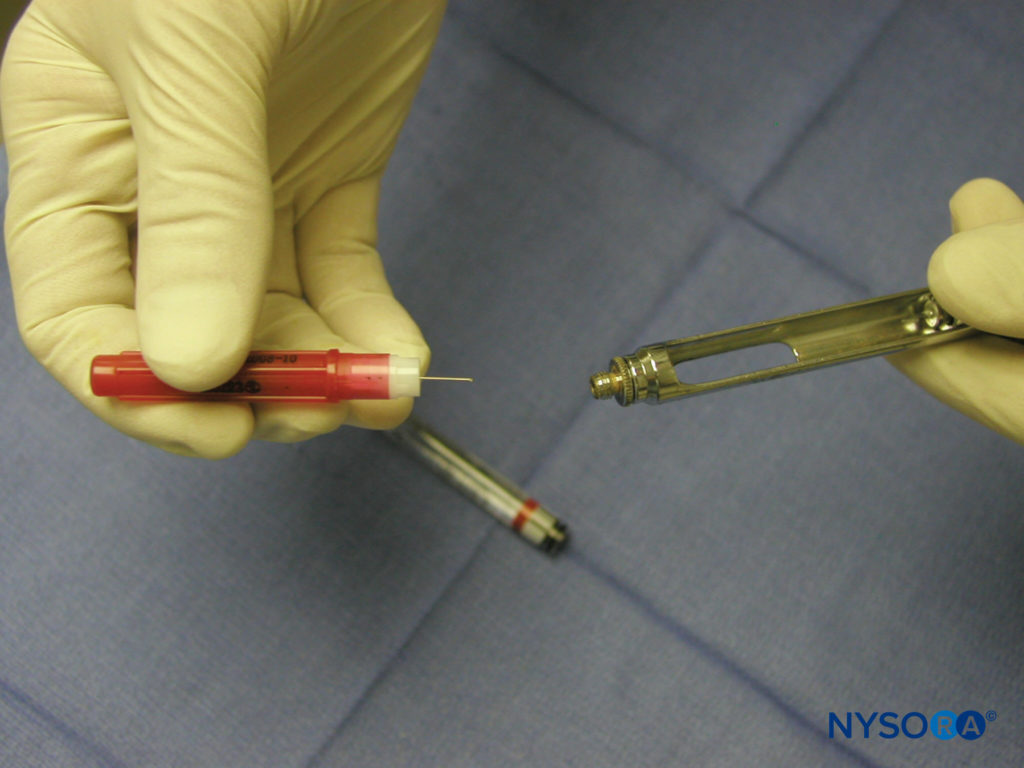
Figura 4 y XNUMX. Montaje aguja-jeringa. Una aguja está unida al adaptador de aguja.
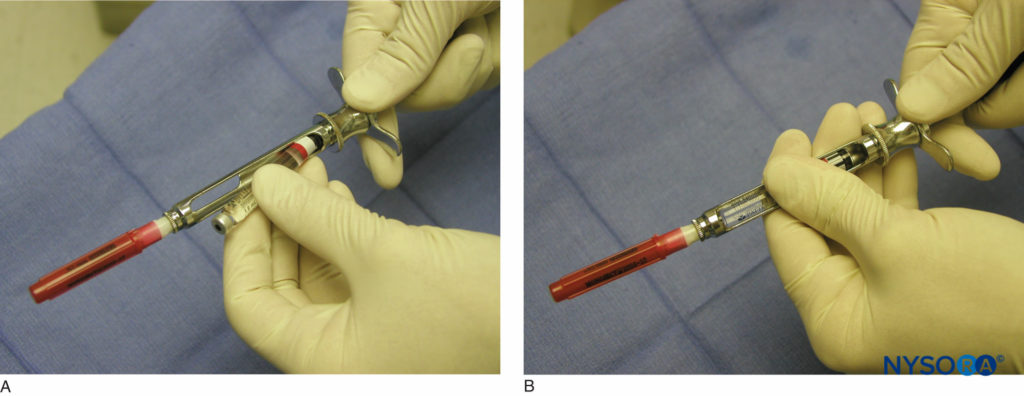
Figura 5 y XNUMX. A: Montaje aguja-jeringa. El cartucho anestésico se coloca en el cilindro de la jeringa desde el costado (carga de nalgas). B: Un pistón con un arpón engancha el tapón de goma en el extremo del cartucho anestésico mientras que el adaptador de la aguja engancha el diafragma de goma del cartucho dental.
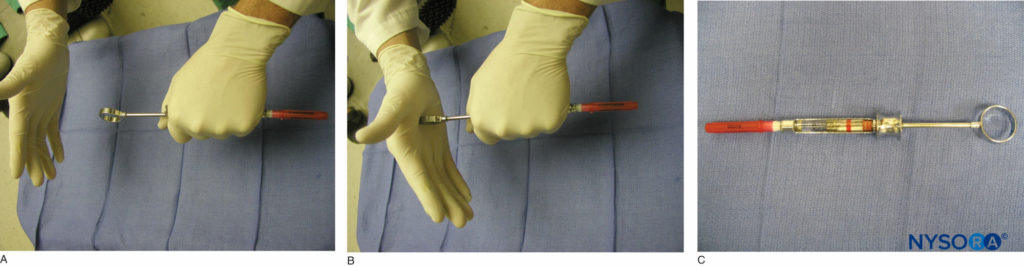
Figura 6 y XNUMX. A y B: Montaje aguja-jeringa. Se da un golpe enérgico en la parte posterior del anillo para el pulgar para asegurarse de que el arpón se haya enganchado en el tapón de goma al final del cartucho de anestésico. C: Una jeringa anestésica totalmente cargada.
Las agujas dentales se denominan en términos de su calibre, que corresponde al diámetro del lumen de la aguja. El aumento del calibre corresponde a un diámetro de luz más pequeño. Las agujas de calibre 25 y 27 se utilizan con mayor frecuencia para la anestesia regional maxilar y mandibular y están disponibles en longitudes largas y cortas. La longitud de la aguja se mide desde la punta de la aguja hasta el cubo. La aguja larga convencional tiene una longitud de aproximadamente 40 mm, mientras que la aguja corta tiene aproximadamente 25 mm. Existen variaciones en la longitud de la aguja, según el fabricante.
Los cartuchos de anestesia son cilindros de vidrio de 1.8 ml precargados con un tapón de goma en un extremo y una tapa de aluminio con un diafragma en el otro extremo (Figura 7 y XNUMX). El contenido de un cartucho de anestésico es el anestésico local, el vasoconstrictor (también está disponible el anestésico sin vasoconstrictor), el conservante del vasoconstrictor (bisulfito de sodio), el cloruro de sodio y el agua destilada. Los anestésicos más comunes utilizados en la práctica clínica son los anestésicos amida: lidocaína y mepivacaína. Otros anestésicos de amida disponibles para usar son prilocaína, articaína, bupivacaína y etidocaína. Los anestésicos Esther no se usan con tanta frecuencia, pero siguen estando disponibles. La procaína, la procaína más la propoxicaína, la cloroprocaína y la tetracaína son algunos anestésicos tipo éster comunes (Tabla 2). El armamento adicional incluye gasa seca, antiséptico tópico y anestésico. El lugar de la inyección debe secarse con una gasa y debe usarse un antiséptico tópico para limpiar el área. Se aplica anestesia tópica en el área de la inyección para minimizar las molestias durante la inserción de la aguja en la membrana mucosa (Figura 8 y XNUMX). Las preparaciones tópicas comunes incluyen benzocaína, sulfato de butacaína, clorhidrato de cocaína, clorhidrato de diclonina, lidocaína y clorhidrato de tetracaína.

Figura 7 y XNUMX. A: Cartuchos dentales. El tapón de goma está en el extremo derecho del cartucho, mientras que la tapa de aluminio con el diafragma está en el extremo izquierdo del cartucho. B: Envases de anestésico dental.
El clínico siempre debe observar las precauciones universales; estos incluyen el uso de guantes protectores, máscara y protección para los ojos. Después de retirar la aguja cuando se ha completado un bloqueo, siempre se debe volver a tapar la aguja con cuidado para evitar lesiones accidentales por pinchazo de aguja al operador.
La retracción del tejido blando para la visualización del lugar de la inyección se debe realizar con el uso de un espejo dental o un instrumento de retracción. Esto se recomienda para todas las técnicas regionales maxilares y mandibulares discutidas a continuación. El uso de un instrumento en lugar de los dedos ayuda a evitar lesiones accidentales por pinchazo de aguja al operador.
Figura 8 y XNUMX. Anestesia tópica. Antes de la inyección, se puede aplicar un anestésico tópico en la mucosa del área de la inyección para minimizar las molestias del paciente.
TÉCNICAS DE ANESTESIA REGIONAL MAXILAR
Las técnicas más utilizadas en la anestesia maxilar incluyen la infiltración supraperióstica (local), la inyección del ligamento periodontal (intraligamentario), el bloqueo del nervio PSA, el bloqueo del nervio MSA, el bloqueo del nervio alveolar anterosuperior, el bloqueo del nervio palatino mayor, el bloqueo del nervio nasopalatino, la infiltración local del paladar. , e inyección intrapulpar (Tabla 3). De menor aplicación clínica son el bloqueo del nervio maxilar y la inyección intraseptal.
TABLA 3. Técnicas de anestesia para el tratamiento de una zona localizada o de uno o dos dientes.
| Tecnologia | Área anestesiada |
|---|---|
| Inyección supraperióstica | Dientes individuales y tejido blando bucal |
| Inyección de ligamento periodontal | Dientes individuales y tejido blando bucal |
| inyección intraseptal | Tejido blando localizado |
| inyección intrapulpar | Diente individual |
Infiltración supraperióstica (local)
La infiltración supraperióstica o local es una de las técnicas más sencillas y utilizadas para conseguir la anestesia de la dentición maxilar. Esta técnica está indicada cuando se va a tratar cualquier diente individual o tejido blando en un área localizada. Las contraindicaciones de esta técnica son la necesidad de anestesiar varios dientes adyacentes entre sí (en cuyo caso, la técnica preferida es un bloqueo nervioso), la inflamación aguda y la infección en el área que se va a anestesiar y, de manera menos significativa, la densidad del hueso que recubre el ápices de los dientes. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
Identifique el diente a anestesiar y la altura del pliegue mucobucal sobre el diente. Este será el lugar de la inyección. El operador diestro debe permanecer en la posición de las 9 a las 10 horas, mientras que el operador zurdo debe permanecer en la posición de las 2 a las 3 horas. Retraiga el labio y oriente la jeringa con el bisel hacia el hueso. Esto evita molestias por el contacto de la aguja con el hueso y minimiza el riesgo de rasgar el periostio con la punta de la aguja. Inserte la aguja a la altura del pliegue mucobucal por encima del diente a una profundidad de no más de unos pocos milímetros y aspire (Figura 9 y XNUMX). Si la aspiración es negativa, inyecte lentamente de un tercio a la mitad (0.6 a 1.2 ml) de un cartucho de solución anestésica en el transcurso de 30 segundos. Retire la jeringa y vuelva a tapar la aguja. La administración exitosa proporciona anestesia al diente y al tejido blando asociado en 2 a 4 minutos. Si no se ha logrado la anestesia adecuada, repita el procedimiento y deposite otro tercio o la mitad del cartucho de solución anestésica.
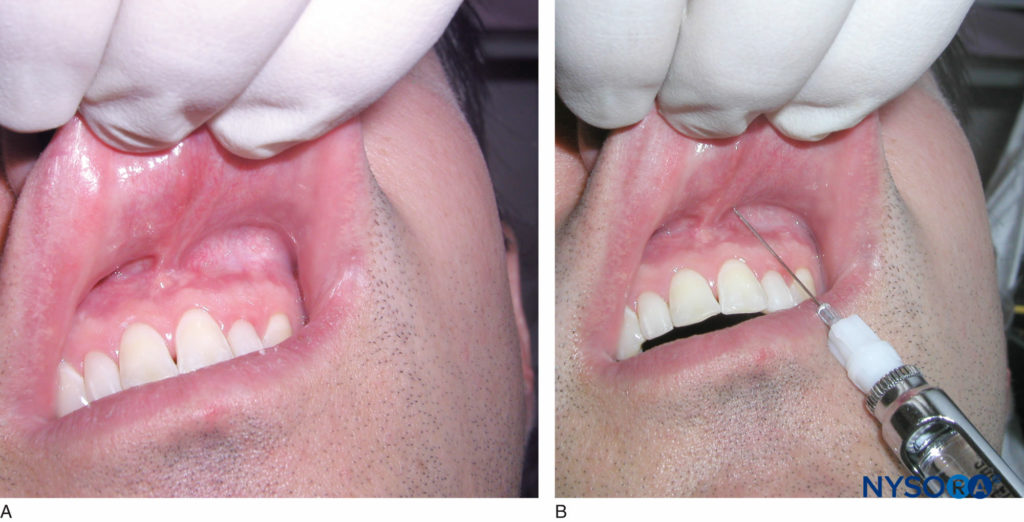
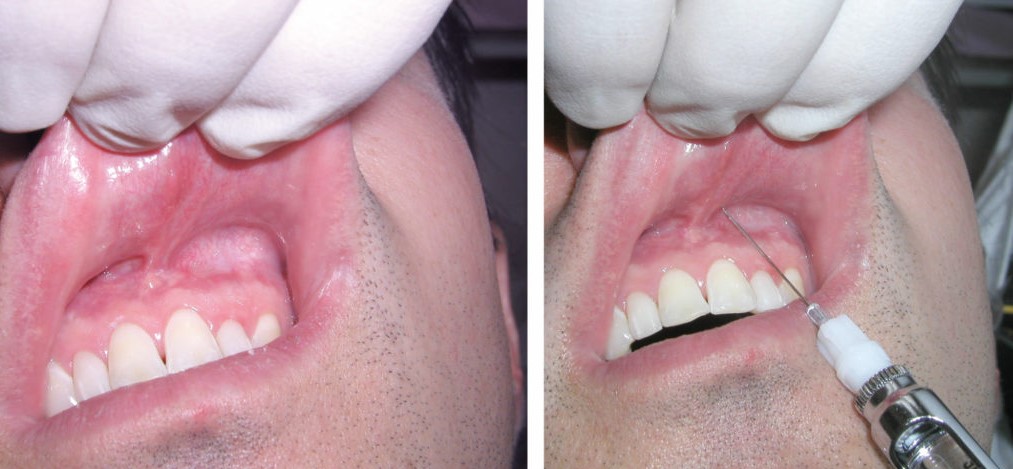
Figura 9 y XNUMX. A: Localice la altura del pliegue mucobucal sobre el diente a anestesiar. B: Cuadro clínico que muestra una infiltración local del diente incisivo central superior izquierdo. Obsérvese la penetración de la aguja a la altura del pliegue mucobucal por encima del incisivo central superior izquierdo.
Inyección de ligamento periodontal (intraligamentario)
La inyección del ligamento periodontal, o intraligamentario, es un complemento útil de la inyección supraperióstica o del bloqueo nervioso. A menudo, se utiliza como complemento de estas técnicas para conseguir una anestesia profunda de la zona a tratar. Las indicaciones para el uso de la técnica de inyección intraligamentaria son la necesidad de anestesiar un diente o dientes individuales, la necesidad de anestesia de tejidos blandos en la vecindad inmediata de un diente y la anestesia parcial después de un bloqueo de campo o nervio. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
Identifique el diente o el área de tejido blando que se va a anestesiar. El surco entre la encía y el diente es el sitio de inyección para la inyección del ligamento periodontal. Coloque al paciente en posición supina. Para el operador diestro, retraiga el labio con un instrumento de retracción sostenido con la mano izquierda y párese donde el diente y la encía sean claramente visibles. Lo mismo se aplica al operador zurdo, excepto que el instrumento de retracción se sostiene con la mano derecha. Sostenga la jeringa paralela al eje longitudinal del diente en la cara mesial o distal. Inserte la aguja (con el bisel hacia la raíz) hasta la profundidad del surco gingival (Figura 10 y XNUMX). Avance la aguja hasta encontrar resistencia. Luego, administre una pequeña cantidad de anestésico (0.2 ml) lentamente en el transcurso de 20 a 30 segundos. Es normal experimentar resistencia al flujo de anestésico. La ejecución exitosa de esta técnica proporciona anestesia pulpar y de tejidos blandos al diente o dientes individuales que se van a tratar.
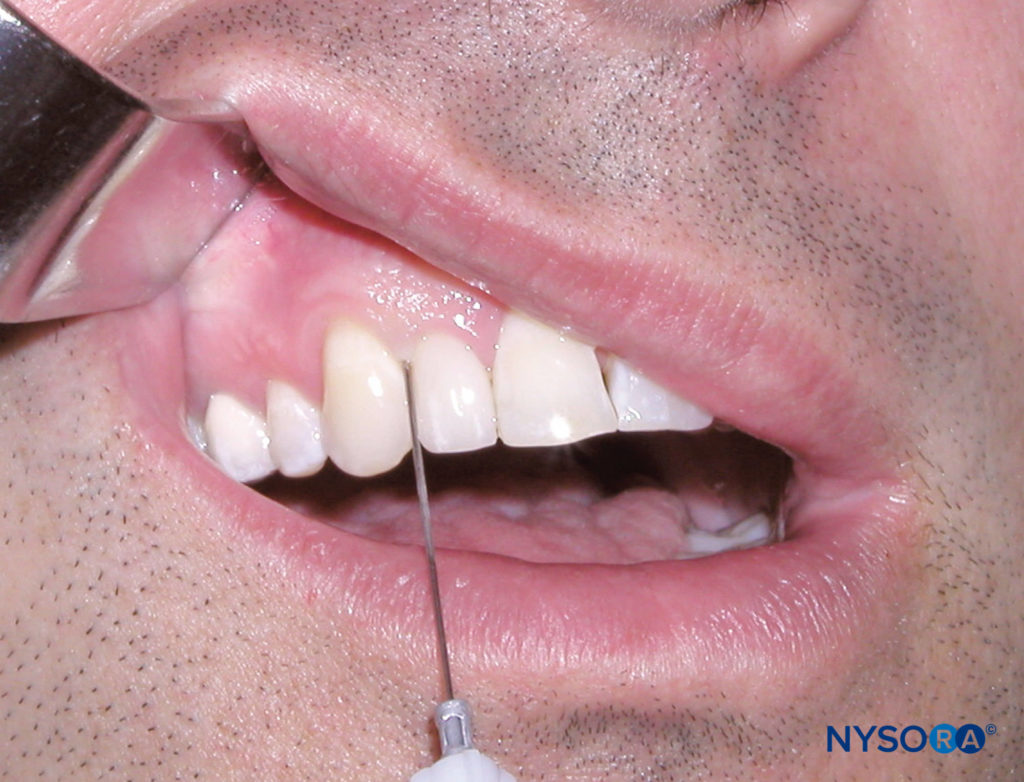
Figura 10 y XNUMX. Imagen clínica que representa una inyección de ligamento periodontal. Tenga en cuenta la posición de la aguja entre el surco gingival y el diente con la aguja paralela al eje longitudinal del diente.
Bloqueo del nervio alveolar superior posterior
El bloqueo nervioso PSA, también conocido como bloqueo de la tuberosidad o bloqueo cigomático, se utiliza para lograr la anestesia de los molares superiores hasta el primer molar, con excepción de su raíz mesiovestibular en algunos casos. Una posible complicación de esta técnica es el riesgo de formación de hematoma por inyección de anestésico en el plexo venoso pterigoideo o por punción accidental de la arteria maxilar. La aspiración antes de la inyección está indicada cuando se administra el bloque de PSA. Las indicaciones de esta técnica son la necesidad de anestesiar múltiples molares. La anestesia se puede lograr con menos penetraciones de la aguja que con la técnica supraperióstica, brindando mayor comodidad al paciente. El bloqueo de PSA se puede administrar para proporcionar anestesia a los molares superiores cuando hay inflamación e infección agudas.
Si se logra una anestesia inadecuada mediante la técnica supraperióstica, se puede utilizar el bloqueo de PSA para lograr una anestesia más profunda y de mayor duración. El bloqueo de PSA también proporciona anestesia a la región premolar en un cierto porcentaje de pacientes en los que el MSA está ausente. Las contraindicaciones del procedimiento están relacionadas con el riesgo de formación de hematomas. En personas con trastornos de la coagulación, se debe tener cuidado para evitar la inyección en el plexo pterigoideo o la punción de la arteria maxilar. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
Identifique la altura del pliegue mucobucal sobre el segundo molar. Este es el lugar de la inyección. El operador diestro debe permanecer en la posición de las 9 a las 10 horas, mientras que el operador zurdo debe permanecer en la posición de las 2 a las 3 horas. Retraiga el labio con un instrumento de retracción. Sostenga la jeringa con el bisel hacia el hueso. Inserte la aguja a la altura del pliegue mucobucal por encima del segundo molar superior en un ángulo de 45 grados dirigido hacia arriba, hacia atrás y hacia adentro (un movimiento continuo). Avanzar la aguja a una profundidad de tres cuartos de su longitud total (Figura 11 y XNUMX). No se debe sentir resistencia mientras se avanza la aguja a través del tejido blando. Si se hace contacto con el hueso, la angulación medial es demasiado grande. Retraiga lentamente la aguja (sin quitarla) y lleve el cilindro de la jeringa hacia el plano oclusal. Esto permite que la aguja se incline un poco más lateralmente a la cara posterior del maxilar. Haga avanzar la aguja, aspire e inyecte un cartucho de solución anestésica lentamente durante 1 minuto, aspirando con frecuencia durante la administración.
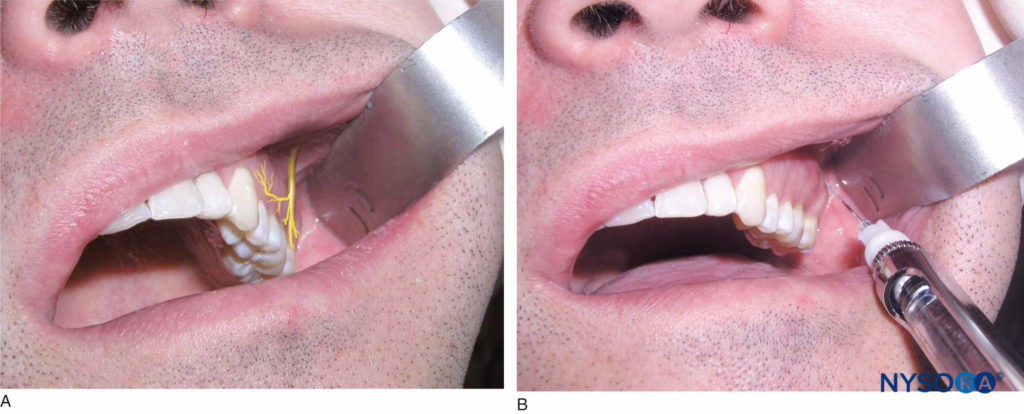
Figura 11 y XNUMX. A: Ubicación del nervio alveolar superior posterior (PSA). B: Posición de la aguja durante el bloqueo del nervio PSA. La aguja se inserta a la altura del pliegue mucobucal por encima del segundo molar superior en un ángulo de 45 grados dirigido hacia arriba, medial y posteriormente.
Antes de inyectar, se debe aspirar en dos planos para evitar una inyección accidental en el plexo pterigoideo. Después de la primera aspiración, se debe girar la aguja un cuarto de vuelta. Luego, el operador debe volver a aspirar. Si se produce una aspiración positiva, retraiga lentamente la aguja y vuelva a aspirar en dos planos. Una técnica de inyección exitosa da como resultado la anestesia de los molares superiores (con la excepción de la raíz mesiovestibular del primer molar en algunos casos) y el tejido blando asociado en la cara bucal.
Bloqueo del nervio alveolar superior medio
El bloqueo del nervio MSA es útil para los procedimientos en los que los dientes premolares maxilares o la raíz mesiovestibular del primer molar requieren anestesia. Aunque no siempre está presente, es útil si los bloqueos del nervio alveolar superior posterior o anterior o la infiltración supraperióstica no logran una anestesia adecuada.
Para las personas en las que el nervio MSA está ausente, el PSA y los nervios alveolares anterosuperiores proporcionan inervación a los dientes premolares superiores y la raíz mesiovestibular del primer molar. Las contraindicaciones para el procedimiento incluyen inflamación aguda e infección en el área de la inyección o un procedimiento que involucre un diente en el que la infiltración local sea suficiente. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
Identifique la altura del pliegue mucobucal por encima del segundo premolar maxilar. Este es el lugar de la inyección. El operador diestro debe permanecer en la posición de las 9 a las 10 horas, mientras que el operador zurdo debe permanecer en la posición de las 2 a las 3 horas. Retraiga el labio con un instrumento de retracción e inserte la aguja hasta que la punta esté por encima del ápice del segundo premolar (Figura 12 y XNUMX). Aspire e inyecte dos tercios de un cartucho de solución anestésica lentamente en el transcurso de 1 minuto. La ejecución exitosa de esta técnica brinda anestesia a la pulpa, el tejido blando circundante y el hueso del primer y segundo premolar y la raíz mesiovestibular del primer molar.
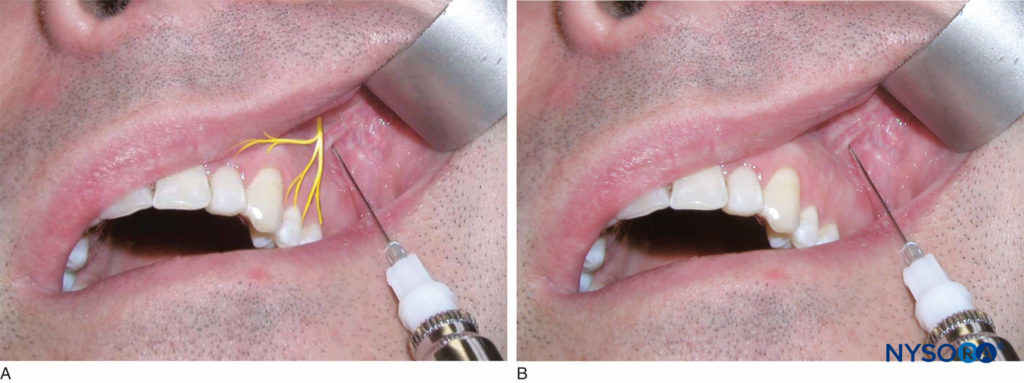
Figura 12 y XNUMX. A: Ubicación del nervio alveolar superior medio. B: La aguja se inserta a la altura del pliegue mucobucal por encima del segundo premolar maxilar.
Bloqueo del nervio alveolar superior anterior (infraorbitario)
El bloqueo del nervio alveolar anterosuperior, o infraorbitario, es una técnica útil para lograr la anestesia de los incisivos y caninos centrales y laterales superiores, así como del tejido blando circundante en la cara bucal. En pacientes que no tienen un nervio MSA, el nervio alveolar anterosuperior también puede inervar los dientes premolares y la raíz mesiovestibular del primer molar. Las indicaciones para el uso de esta técnica incluyen procedimientos que involucran múltiples dientes y anestesia inadecuada de la técnica supraperióstica. Se prefiere una aguja larga de calibre 25 para esta técnica.
Procedimiento
Coloque al paciente en posición supina. Identifique la altura del pliegue mucobucal por encima del primer premolar maxilar. Este es el lugar de la inyección. El operador diestro debe pararse en la posición de las 10 en punto, mientras que el operador zurdo debe pararse en la posición de las 2 en punto. Identifique la muesca infraorbitaria en el borde orbitario inferior (Figura 13a). El agujero infraorbitario se encuentra justo por debajo de la muesca, generalmente en línea con el segundo premolar. El paciente siente una ligera molestia cuando se aplica presión digital en el foramen. Es útil, pero no necesario, marcar la posición del agujero infraorbitario. Retraiga el labio con un instrumento de retracción mientras observa la ubicación del agujero. Oriente el bisel de la aguja hacia el hueso e insértela a la altura del pliegue mucobucal por encima del primer premolar (Figura 13b).
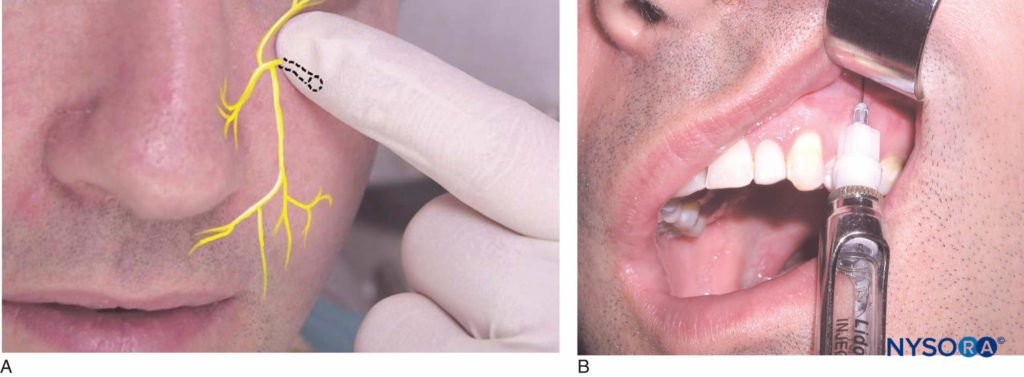
Figura 13 y XNUMX. A: Ubicación del nervio infraorbitario. B: La aguja se mantiene paralela al eje mayor del primer premolar maxilar y se inserta a la altura del pliegue mucobucal por encima del primer premolar.
La jeringa debe inclinarse hacia el agujero infraorbitario y mantenerse paralela al eje longitudinal del primer premolar para evitar golpear el hueso maxilar de forma prematura. La aguja se avanza en el tejido blando hasta que se hace contacto con el hueso sobre el techo del foramen. Esto es aproximadamente la mitad de la longitud de la aguja; sin embargo, la longitud varía de un individuo a otro. Después de la aspiración, aproximadamente de la mitad a dos tercios (0.9 a 1.2 ml) del cartucho de anestésico se deposita lentamente en el transcurso de 1 minuto. Se recomienda mantener la presión sobre el lugar de la inyección para facilitar la difusión de la solución anestésica en el foramen. La ejecución exitosa de esta técnica da como resultado la anestesia del párpado inferior, la cara lateral de la nariz y el labio superior. También se logra anestesia pulpar de los incisivos centrales y laterales maxilares, caninos, tejidos blandos bucales y hueso. En un determinado porcentaje de personas también se anestesian los dientes premolares y la raíz mesiovestibular del primer molar.
Bloqueo del nervio palatino mayor
El bloqueo del nervio palatino mayor es útil cuando el tratamiento es necesario en la cara palatina de la dentición premolar y molar superior. Esta técnica se dirige al área justo anterior al canal palatino mayor. El nervio palatino mayor sale del canal y viaja hacia adelante entre el hueso y el tejido blando del paladar.
Las contraindicaciones de esta técnica son la inflamación aguda y la infección en el lugar de la inyección. Se prefiere una aguja larga de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en decúbito supino con el mentón inclinado hacia arriba para poder ver el área que se va a anestesiar. El operador diestro debe pararse en la posición de las 8 en punto, mientras que el operador zurdo debe pararse en la posición de las 4 en punto. Con un hisopo de algodón, ubique el agujero palatino mayor colocándolo sobre el tejido palatino aproximadamente 1 cm medial a la unión de los segundos y terceros molares (Figura 14 y XNUMX). Aunque esta es la posición habitual del foramen, puede ubicarse ligeramente anterior o posterior a esta ubicación. Presione suavemente el hisopo en el tejido hasta que se sienta la depresión creada por el foramen.
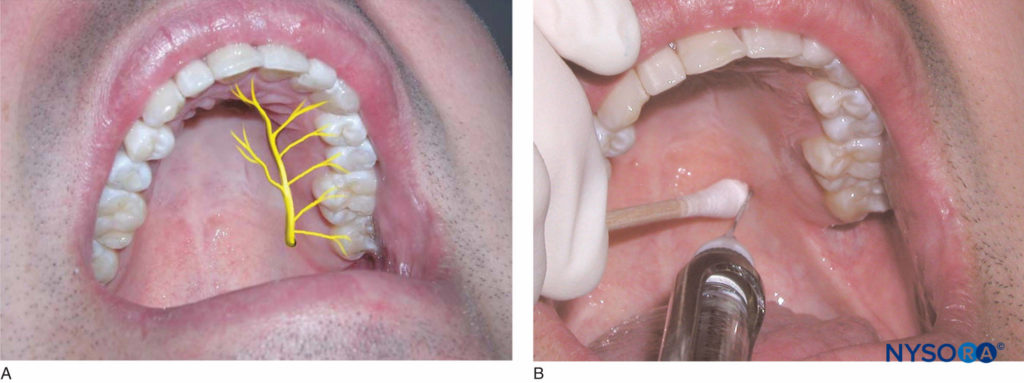
Figura 14 y XNUMX. A: Ubicación del nervio palatino mayor. B: El área de inserción para el bloqueo del nervio palatino mayor es de 1 cm medial a la unión de los segundos y terceros molares maxilares.
Malamed y Trieger encontraron que el foramen se encuentra medial a la mitad anterior del tercer molar aproximadamente el 50% de las veces, medial a la mitad posterior del segundo molar aproximadamente el 39% de las veces y medial a la mitad posterior del tercero. molar aproximadamente el 9% de las veces. El área de aproximadamente 1 a 2 mm anterior al foramen es el sitio de inyección objetivo. Usando el hisopo de algodón, aplique presión en el área del foramen hasta que el tejido blanquee. Apunte la jeringa de forma perpendicular al lugar de la inyección, que está 1–2 mm por delante del agujero. Mientras mantiene la presión sobre el foramen, inyecte pequeños volúmenes de solución anestésica a medida que la aguja avanza a través del tejido hasta que haga contacto con el hueso. El tejido blanqueará en el área que rodea el lugar de la inyección. La profundidad de penetración no suele ser superior a unos pocos milímetros. Una vez que se haga contacto con el hueso, aspire e inyecte aproximadamente una cuarta parte (0.45 ml) de la solución anestésica. El operador normalmente siente resistencia al depósito de la solución anestésica. Esta técnica proporciona anestesia a la mucosa palatina y al paladar duro desde el primer premolar anteriormente hasta la cara posterior del paladar duro y hasta la línea media medialmente.
Bloqueo del nervio nasopalatino
El bloqueo del nervio nasopalatino, también conocido como bloqueo del nervio incisivo o bloqueo del nervio esfenopalatino, anestesia los nervios nasopalatinos bilateralmente. En esta técnica, la solución anestésica se deposita en la zona del agujero incisivo. Esta técnica está indicada cuando el tratamiento requiere anestesia de la cara lingual de múltiples dientes anteriores. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en decúbito supino con el mentón inclinado hacia arriba para poder ver el área que se va a anestesiar. El operador diestro debe estar en la posición de las 9 en punto, mientras que el operador zurdo debe estar en la posición de las 3 en punto. Identifique las papilas incisivas. El área directamente lateral a la papila incisiva es el sitio de inyección. Con un hisopo de algodón, mantenga la presión sobre la papila incisiva. Inserte la aguja lateralmente a la papila con el bisel contra el tejido (Figura 15 y XNUMX). Avance la aguja lentamente hacia el agujero incisivo mientras deposita pequeños volúmenes de anestésico y mantiene la presión sobre la papila. Una vez que se haga contacto con el hueso, retraiga la aguja aproximadamente 1 mm, aspire e inyecte un cuarto (0.45 ml) de un cartucho de solución anestésica en el transcurso de 30 segundos. El palidez de los tejidos circundantes y la resistencia al depósito de la solución anestésica son normales. Se proporciona anestesia al tejido blando y duro de la cara lingual de los dientes anteriores desde la parte distal del canino en un lado hasta la parte distal del canino en el lado opuesto.
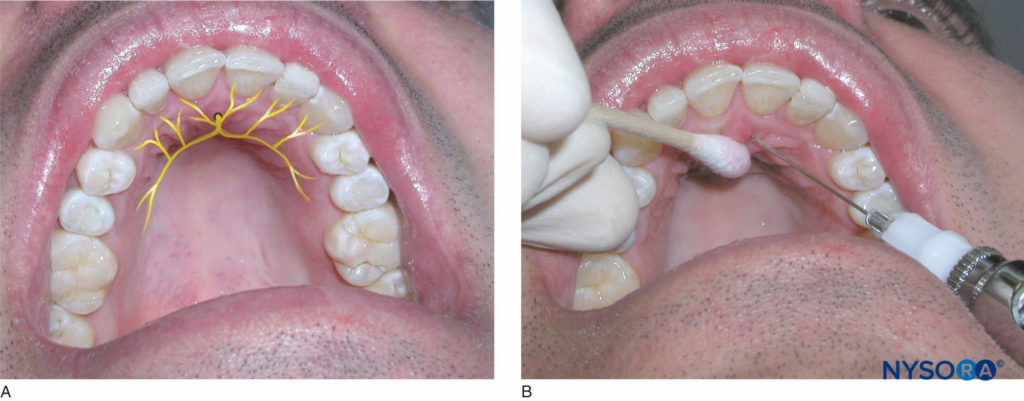
Figura 15 y XNUMX. A: Ubicación del nervio nasopalatino. B: La inserción de la aguja es justo lateral a la papila incisiva para el bloqueo del nervio nasopalatino.
Infiltración palatina local
La administración de anestésicos locales para la anestesia palatina de uno o dos dientes es común en la práctica clínica. Cuando no se desea un bloqueo, la infiltración local proporciona una anestesia palatina eficaz de los dientes individuales que se van a tratar. Las contraindicaciones incluyen inflamación aguda e infección en el área que se va a anestesiar. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en decúbito supino con el mentón inclinado hacia arriba para poder ver el área que se va a anestesiar. Identifique el área a anestesiar. El operador diestro debe estar en la posición de las 10 en punto, mientras que el operador zurdo debe estar en la posición de las 2 en punto. El área de penetración de la aguja es de 5 a 10 mm por palatino hasta el centro de la corona. Aplique presión directamente detrás del lugar de la inyección con un hisopo de algodón. Inserte la aguja en un ángulo de 45 grados con respecto al lugar de la inyección con el bisel inclinado hacia el tejido blando (Figura 16 y XNUMX). Mientras mantiene la presión detrás del lugar de la inyección, avance la aguja y deposite lentamente la solución anestésica a medida que penetra el tejido blando. Avance la aguja hasta que haga contacto con el hueso. La profundidad de penetración no suele ser superior a unos pocos milímetros. El tejido está muy firmemente adherido al periostio subyacente en esta región, lo que genera resistencia al depósito del anestésico local. No se necesitan más de 0.2 a 0.4 ml de solución anestésica para proporcionar una anestesia palatina adecuada. El blanqueamiento del tejido en el lugar de la inyección sigue inmediatamente al depósito del anestésico local. La administración exitosa de anestésico usando esta técnica da como resultado hemostasia y anestesia del tejido palatino en el área de inyección.
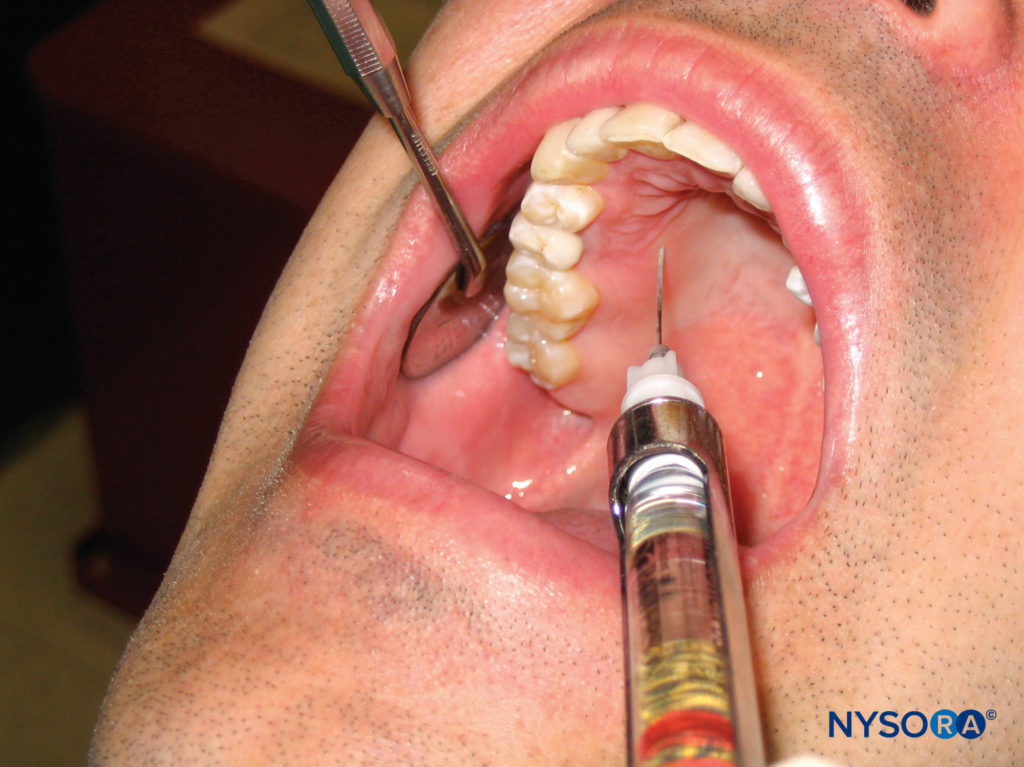
Figura 16 y XNUMX. Infiltración local en la cara palatina del primer premolar superior derecho. La aguja se inserta aproximadamente de 5 a 10 mm por palatino hasta el centro de la corona.
Inyección Intrapulpar
La inyección intrapulpar implica la anestesia del nervio dentro del canal pulpar del diente individual que se va a tratar. Cuando no se puede lograr el control del dolor por ninguno de los métodos mencionados, se puede usar el método intrapulpar una vez que la cámara pulpar está abierta. No existen contraindicaciones para el uso de esta técnica, ya que en ocasiones es el único método eficaz para controlar el dolor. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en decúbito supino con el mentón inclinado hacia arriba para poder ver el área que se va a anestesiar. Identifique el diente a anestesiar. El operador diestro debe estar en la posición de las 10 en punto, mientras que el operador zurdo debe estar en la posición de las 2 en punto. Suponiendo que la cámara pulpar ha sido abierta por un profesional dental experimentado, coloque la aguja en la cámara pulpar y deposite una gota de anestésico. Avance la aguja hacia el canal pulpar y deposite otros 0.2 ml de solución de anestésico local. Puede ser necesario doblar la aguja para acceder a la cámara, especialmente en los dientes posteriores. El paciente generalmente experimenta un breve período de dolor significativo cuando la solución ingresa al canal, seguido de un alivio inmediato del dolor.
Bloqueo del nervio maxilar
Utilizado con menos frecuencia en la práctica clínica, el bloqueo del nervio maxilar (bloqueo de segunda división) proporciona anestesia de un hemimaxilar. Esta técnica es útil para procedimientos que requieren anestesia de múltiples dientes y tejido blando bucal y palatino circundante en un cuadrante o cuando la inflamación e infección agudas impiden la administración exitosa de anestesia por los métodos mencionados anteriormente. Hay dos técnicas que se pueden utilizar para lograr el bloqueo del nervio maxilar: el abordaje de la tuberosidad alta y el abordaje del canal palatino mayor. El abordaje de la tuberosidad alta conlleva el riesgo de formación de hematomas y, por lo tanto, está contraindicado en pacientes con trastornos de la coagulación. La arteria maxilar es el vaso de principal preocupación con el abordaje de la tuberosidad alta.
Ambas técnicas están contraindicadas cuando hay inflamación aguda e infección en el lugar de la inyección.
Abordaje de alta tuberosidad
Se prefiere una aguja larga de calibre 25 para esta técnica. El paciente debe estar en decúbito supino con el mentón inclinado hacia arriba para poder ver el área que se va a anestesiar. Identifique el área a anestesiar. El operador diestro debe estar en la posición de las 10 en punto, mientras que el operador zurdo debe estar en la posición de las 2 en punto. Esta técnica anestesia el nervio maxilar a medida que viaja a través de la fosa pterigopalatina. Identifique la altura del pliegue mucobucal justo distal al segundo molar superior. Este es el lugar de la inyección. La aguja debe penetrar en el tejido en un ángulo de 45 grados dirigido posterior, superior y medialmente, como en el bloqueo del nervio PSA (Figura 11b). El bisel debe estar orientado hacia el hueso. La aguja se hace avanzar hasta una profundidad de aproximadamente 30 mm o unos pocos milímetros por debajo del cubo.
A esta profundidad, la aguja se encuentra dentro de la fosa pterigopalatina. A continuación, el operador debe aspirar, girar la aguja un cuarto de vuelta y aspirar de nuevo. Una vez establecida la aspiración negativa en dos planos, inyecte lentamente un cartucho de solución anestésica en el transcurso de 1 minuto. Luego, la aguja se retira lentamente y se vuelve a tapar.
La administración exitosa del anestésico mediante el abordaje de la tuberosidad alta brinda anestesia a todo el hemimaxilar en el lado ipsolateral del bloqueo. Esto incluye anestesia pulpar de los dientes maxilares; el tejido blando bucal y palatino hasta medialmente hasta la línea media; y la piel del labio superior, cara lateral de la nariz y párpado inferior.
Abordaje del Gran Canal Palatino
Se prefiere una aguja larga de calibre 25 para esta técnica. Coloque al paciente en posición supina. El operador diestro debe estar en la posición de las 10 en punto, mientras que el operador zurdo debe estar en la posición de las 2 en punto. Identifique el agujero palatino mayor como se describe en la técnica para el bloqueo del nervio palatino mayor. El tejido directamente sobre el agujero palatino mayor es el objetivo de la inyección. Esta técnica anestesia el nervio maxilar a medida que viaja a través de la fosa pterigopalatina a través del canal palatino mayor. Aplique presión en el área sobre el agujero palatino mayor con un aplicador con punta de algodón.
Administrar un bloqueo del nervio palatino mayor utilizando la técnica mencionada (ver Figura 14b). Cuando se logre una anestesia palatina adecuada, busque suavemente el agujero palatino mayor con la punta de la aguja. Para esta técnica, la jeringa debe sujetarse de modo que la aguja apunte hacia atrás. Puede ser necesario cambiar la angulación de la aguja para localizar el foramen.
En un estudio de caso realizado por Malamed y Trieger, la mayoría de los canales tenían un ángulo de 45 a 50 grados. Una vez localizado el foramen, avanzar la aguja hasta una profundidad de 30 mm. Si encuentra resistencia, retire la aguja unos pocos milímetros y vuelva a introducirla en un ángulo diferente. Malamed y Trieger encontraron obstrucciones óseas que impedían el paso de la aguja en aproximadamente el 5-15% de los conductos. Si se encuentra resistencia temprano y el operador no puede hacer avanzar la aguja en el canal más de unos pocos milímetros, se debe cancelar el procedimiento y se debe considerar el abordaje de la tuberosidad alta. Si no encuentra resistencia y la penetración en el canal es exitosa, aspire en dos planos como se describió anteriormente y deposite lentamente un cartucho de solución de anestésico local. Al igual que con el abordaje de la tuberosidad alta, el hemimaxilar del lado ipsolateral se anestesia cuando se realiza la inyección con éxito con esta técnica.
Inyección intraseptal
La técnica intraseptal es un complemento útil de las técnicas antes mencionadas (supraperióstica, PSA, MSA y alveolar anterosuperior). Aunque no se usa con tanta frecuencia en la práctica clínica, la técnica ofrece la ventaja adicional de la hemostasia en el área de la inyección. Con esta técnica se anestesian las terminaciones nerviosas terminales en el tejido blando y duro circundante de los dientes individuales. Las contraindicaciones para el procedimiento incluyen inflamación aguda e infección en el lugar de la inyección. Se prefiere una aguja corta de calibre 27 para esta técnica.
Procedimiento
Coloque al paciente en posición supina. El área objetivo son las palpilas interdentales 2–3 mm apical al vértice del triángulo papilar (Figura 17 y XNUMX). El operador diestro debe estar en la posición de las 10 en punto, mientras que el operador zurdo debe estar en la posición de las 2 en punto. El operador puede pedirle al paciente que gire la cabeza para obtener una visibilidad óptima. La jeringa se sostiene en un ángulo de 45 grados con respecto al eje longitudinal del diente con el bisel hacia el ápice de la raíz. La aguja se inserta en el tejido blando y se avanza hasta que se hace contacto con el hueso. Se deben administrar unas gotas de anestésico en este momento. Luego se avanza la aguja hacia el tabique interdental y se depositan 0.2 ml de solución anestésica. Se espera resistencia al flujo de la solución anestésica y poco tiempo después de administrar la solución anestésica se produce isquemia del tejido blando que rodea el lugar de la inyección.
Tabla 4 enumera las técnicas de anestesia maxilar y mandibular para el tratamiento de un cuadrante o varios dientes.
TABLA 4. Técnicas de anestesia para el tratamiento de un cuadrante o múltiples dientes.
| Tecnologia | Área anestesiada |
|---|---|
| Maxilar | |
| Bloqueo del nervio alveolar superior posterior | Molares maxilares (excepto la raíz mesiovestibular del primer molar maxilar en algunos casos), tejido duro y blando en la cara bucal |
| Bloqueo del nervio alveolar superior medio | Raíz mesiovestibular del primer molar maxilar (en algunos casos), premolares y tejido circundante duro y blando en la cara bucal |
| Bloqueo del nervio alveolar superior anterior (infraorbitario) | Incisivos y caninos centrales y laterales maxilares, que rodean el tejido duro y blando en la cara bucal, raíz mesiovestibular del primer molar superior (en algunos casos) |
| Bloqueo del nervio palatino mayor | Mucosa palatina y paladar duro desde el primer premolar por delante hasta la cara posterior del paladar duro y hasta la línea media medialmente |
| Bloqueo del nervio nasopalatino | Tejidos duros y blandos de la cara lingual de los dientes anteriores superiores desde distal del canino en un lado hasta distal del canino en el lado contralateral |
| Bloqueo del nervio maxilar | Hemimaxilla en el lado de la inyección (dientes; tejido duro y blando, bucal y lingual) |
| mandibular | |
| Bloqueo del nervio alveolar inferior | Dientes mandibulares en el lado de la inyección, tejidos blandos y duros bucales y linguales, labio inferior |
| Bloqueo del nervio bucal | Tejido blando bucal de la región molar |
| Bloqueo del nervio mandibular de Gow-Gates | Dientes mandibulares hasta la línea media; tejido duro y blando de aspecto bucal y lingual; dos tercios anteriores de la lengua; piso de la boca; piel sobre el cigoma, cara posterior de la mejilla y región temporal del lado de la inyección |
| Vazirani-Akinosi boca cerrada | Dientes mandibulares hasta la línea media, tejido duro y blando de la cara bucal, dos tercios anteriores de la lengua, piso de la boca |
| Bloqueo de nervio mental | Tejido blando bucal anterior al agujero mentoniano, labio inferior, mentón |
| Bloqueo nervioso incisivo | Premolares, caninos, incisivos, labio inferior, piel sobre el mentón, tejido blando bucal anterior al agujero mentoniano |
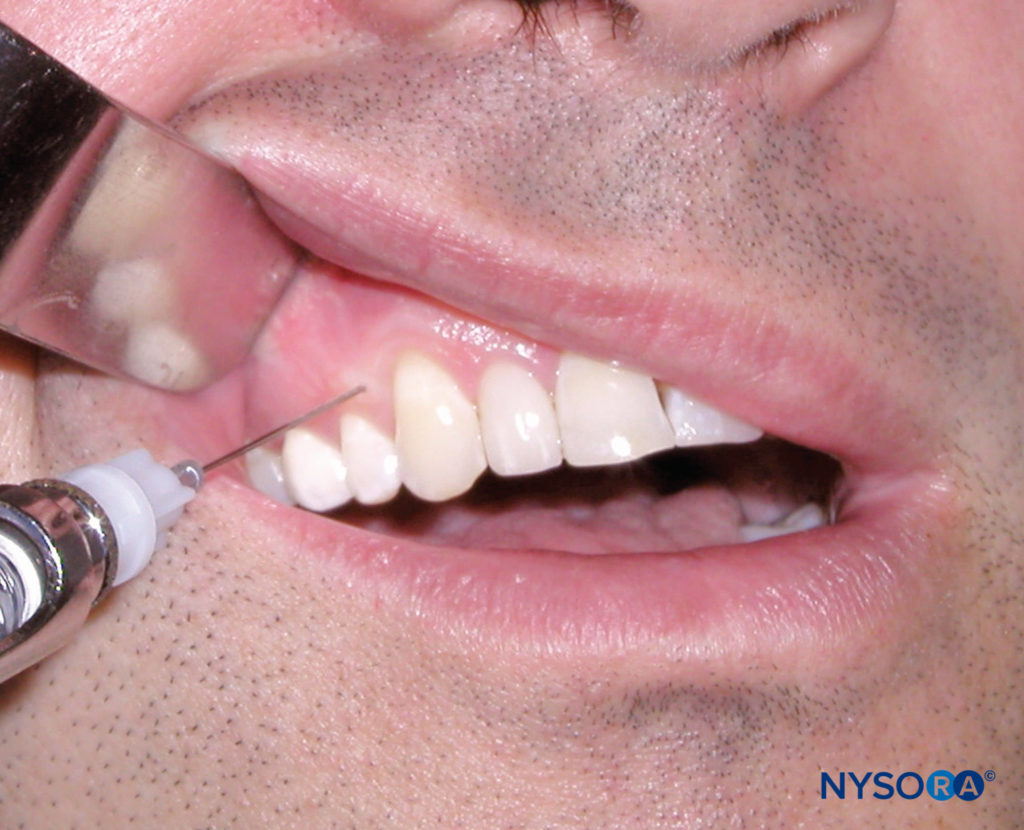
Figura 17 y XNUMX. Técnica intraseptal. Tenga en cuenta la posición de la aguja de 3 mm apical al vértice del triángulo papilar.
TÉCNICAS DE ANESTESIA REGIONAL MANDIBULAR
Las técnicas utilizadas en la práctica clínica para la anestesia de los tejidos duros y blandos de la mandíbula incluyen la técnica supraperióstica, la inyección del ligamento periodontal, la anestesia intrapulpar, la inyección intraseptal, el bloqueo del nervio alveolar inferior, el bloqueo del nervio bucal largo, la técnica de Gow-Gates, Vazirani-Akinosi bloqueo mandibular con boca cerrada, bloqueo del nervio mentoniano y bloqueo del nervio incisivo.
Las técnicas supraperióstica, del ligamento periodontal, intrapulpar e intraseptal se ejecutan de la misma manera descrita para la anestesia maxilar. Al anestesiar la mandíbula, el paciente debe estar en posición semisupina o reclinada. El operador diestro debe permanecer en la posición de las 9 a las 10 horas, mientras que el operador zurdo debe permanecer en la posición de las 3 a las 4 horas.
Bloqueo del nervio alveolar inferior
El bloqueo del nervio dentario inferior es una de las técnicas más utilizadas en la anestesia regional mandibular. Es extremadamente útil cuando varios dientes en un cuadrante requieren tratamiento. Si bien es efectiva, esta técnica conlleva una alta tasa de falla incluso cuando se mantiene un estricto cumplimiento del protocolo. El objetivo de esta técnica es el nervio mandibular a medida que viaja a lo largo de la cara medial de la rama antes de entrar en el agujero mandibular. También se anestesian los nervios lingual, mentoniano e incisivo. Se prefiere una aguja larga de calibre 25 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto.
Con la boca del paciente abierta al máximo, identifique la escotadura coronoides y el rafa pterigomandibular. Tres cuartas partes de la distancia anteroposterior entre estos dos puntos de referencia y aproximadamente 6 a 10 mm por encima del plano oclusal es el sitio de inyección. Utilice un instrumento de retracción para retraer la mejilla y lleve la aguja al sitio de inyección desde la región del premolar contralateral. A medida que la aguja atraviesa el tejido blando, deposite 1 o 2 gotas de solución anestésica. Avance la aguja hasta que haga contacto con el hueso. Luego, retire la aguja 1 mm y redirija la aguja hacia atrás llevando el cilindro de la jeringa hacia el plano oclusal (Figuras 18a y 18b). Avance la aguja hasta las tres cuartas partes de su profundidad, aspire e inyecte las tres cuartas partes de un cartucho de solución anestésica lentamente en el transcurso de 1 minuto. A medida que se retira la aguja, continúe depositando la cuarta parte restante de la solución anestésica para anestesiar el nervio lingual (Figura 18c). La ejecución exitosa de esta técnica da como resultado la anestesia de los dientes mandibulares en el lado ipsilateral a la línea media, el tejido blando bucal y lingual asociado, la cara lateral de la lengua en el lado ipsilateral y el labio inferior en el lado ipsilateral.
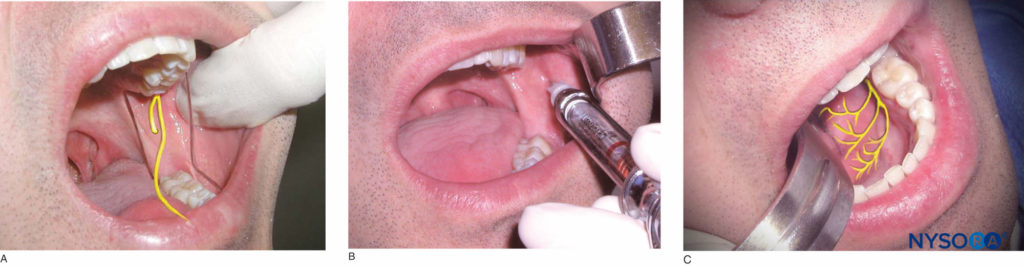
Figura 18 y XNUMX. A: Ubicación del nervio alveolar inferior. B: Después de hacer contacto con el hueso, la aguja se redirige hacia atrás llevando el cilindro de la jeringa hacia el plano oclusal. Luego se avanza la aguja hasta las tres cuartas partes de su profundidad. C: Ubicación del nervio lingual, que se anestesia durante la administración de un bloqueo del nervio alveolar inferior.
Bloqueo del nervio bucal
El bloqueo del nervio bucal, también conocido como bloqueo bucal largo o bloqueo del buccinador, es un complemento útil del bloqueo del nervio alveolar inferior cuando está indicada la manipulación del tejido blando bucal en la región molar mandibular. El objetivo de esta técnica es el nervio bucal cuando pasa sobre la cara anterior de la rama. Las contraindicaciones para el procedimiento incluyen inflamación aguda e infección en el lugar de la inyección. Se prefiere una aguja larga de calibre 25 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto. Identifique el diente molar más distal del lado a tratar. El tejido justo distal y bucal al último diente molar es el área objetivo para la inyección (Figura 19 y XNUMX). Utilice un instrumento de retracción para retraer la mejilla. El bisel de la aguja debe estar hacia el hueso y la jeringa debe mantenerse paralela al plano oclusal del lado de la inyección. La aguja se inserta en el tejido blando y se administran unas gotas de solución anestésica. La aguja se avanza aproximadamente 1-2 mm hasta que se haga contacto con el hueso. Una vez que se hace contacto con el hueso y la aspiración es negativa, se depositan 0.2 mL de solución de anestésico local. Se retira la aguja y se vuelve a tapar. La ejecución exitosa de esta técnica da como resultado la anestesia del tejido blando bucal de la región molar mandibular.
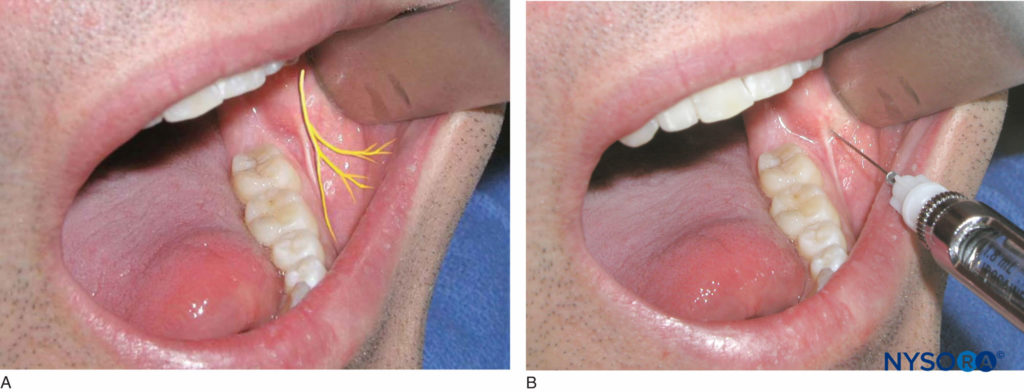
Figura 19 y XNUMX. A: Ubicación del nervio bucal. B: El tejido distal y bucal al último diente molar es el área objetivo para la inyección.
Técnica de Gow-Gates
La técnica de Gow-Gates, o bloqueo nervioso de tercera división, es una alternativa útil al bloqueo del nervio alveolar inferior y se usa a menudo cuando este último no proporciona la anestesia adecuada. Las ventajas de esta técnica en comparación con la técnica alveolar inferior son su baja tasa de fracaso y su baja incidencia de aspiración positiva. La técnica de Gow-Gates anestesia los nervios auriculotemporal, alveolar inferior, bucal, mentoniano, incisivo, milohioideo y lingual. Las contraindicaciones incluyen inflamación aguda e infección en el lugar de la inyección y pacientes trismáticos. Se prefiere una aguja larga de calibre 25 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto. El área objetivo de esta técnica es el cuello del cóndilo debajo del área de inserción del músculo pterigoideo lateral. Se utiliza un instrumento de retracción para retraer la mejilla. Se pide al paciente que abra al máximo y se identifica la cúspide mesiolingual del segundo molar superior del lado de la anestesia deseada. El sitio de inserción de la aguja debe ser distal al segundo molar superior al nivel de la cúspide mesiolingual. Lleve la aguja al sitio de inserción en un plano que sea paralelo a una línea imaginaria trazada desde la muesca intertrágica hasta la comisura de la boca del mismo lado que la inyección (Figura 20 y XNUMX). La orientación del bisel de la aguja no es importante en esta técnica. Haga avanzar la aguja a través del tejido blando aproximadamente 25 mm hasta que haga contacto con el hueso. Este es el cuello del cóndilo. Una vez que se haga contacto con el hueso, retire la aguja 1 mm y aspire. Redirija la aguja hacia arriba y vuelva a aspirar. Si la aspiración en dos planos es negativa, inyecte lentamente un cartucho de solución de anestésico local en el transcurso de 1 minuto. La ejecución exitosa de esta técnica proporciona anestesia a los dientes mandibulares ipsilaterales hasta la línea media y al tejido blando y duro bucal y lingual asociado. Los dos tercios anteriores de la lengua; el suelo de la boca; y también se anestesia la piel sobre el cigoma, la cara posterior de la mejilla y la región temporal en el lado ipsilateral de la inyección.
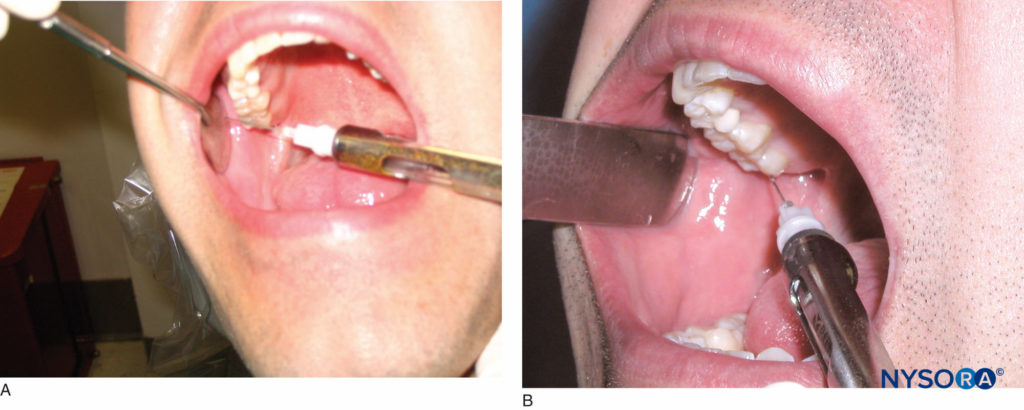
Figura 20 y XNUMX. A: Se pide al paciente que abra la boca al máximo. La cúspide mesiolingual del segundo molar superior es el punto de referencia para la altura de la inyección. B: Luego, la aguja se mueve distalmente y se mantiene paralela a una línea imaginaria trazada desde la muesca intertrágica hasta la comisura de la boca.
Bloque mandibular de boca cerrada Vazirani-Akinosi
El bloqueo mandibular a boca cerrada de Vazirani-Akinosi es una técnica útil para pacientes con apertura limitada por trismo o anquilosis de la articulación temporomandibular. La apertura mandibular limitada impide la administración del bloqueo del nervio alveolar inferior o el uso de la técnica de Gow-Gates, que requieren que el paciente se abra al máximo. Otras ventajas de esta técnica son el riesgo mínimo de traumatismo en el nervio, la arteria y la vena alveolares inferiores y el músculo pterigoideo; una baja tasa de complicaciones; y molestias mínimas tras la inyección. Las contraindicaciones para esta técnica son la inflamación aguda y la infección en el espacio pterigomandibular, la deformidad o el tumor en la región de la tuberosidad maxilar y la incapacidad para visualizar la cara medial de la rama. Se prefiere una aguja larga de calibre 25 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto. El margen gingival por encima de los segundos y terceros molares maxilares y el rafae pterigomandibular sirven como puntos de referencia para esta técnica. Se utiliza un instrumento de retracción para estirar la mejilla lateralmente. El paciente debe ocluir suavemente sobre los dientes posteriores. La aguja se mantiene paralela al plano oclusal al nivel del margen gingival de los segundos y terceros molares maxilares. El bisel se aleja del hueso que mira hacia la línea media. La aguja se avanza a través de la membrana mucosa y el músculo buccinador para entrar en el espacio pterigomandibular. La aguja se inserta aproximadamente entre la mitad y las tres cuartas partes de su longitud. En este punto, la aguja estará en la sección media del espacio ptyerygomandibular. Aspirar; si es negativo, se deposita un cartucho de solución de anestésico local en el transcurso de 1 minuto. La difusión y la gravitación de la solución anestésica local anestesian los nervios lingual y bucal largo además del nervio alveolar inferior. La ejecución exitosa de esta técnica proporciona anestesia de los dientes mandibulares ipsilaterales hasta la línea media y los tejidos blandos y duros bucales y linguales asociados. También se anestesian los dos tercios anteriores de la lengua y el suelo de la boca.
Bloqueo del nervio mental
El bloqueo del nervio mentoniano está indicado para procedimientos en los que es necesaria la manipulación del tejido blando bucal anterior al agujero mentoniano. Las contraindicaciones de esta técnica son la inflamación aguda y la infección en el lugar de la inyección. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto. El área objetivo es la altura del pliegue mucobucal sobre el agujero mentoniano (Figuras 21a y 21b). El foramen se puede palpar manualmente aplicando una suave presión con los dedos sobre el cuerpo de la mandíbula en el área de los ápices de los premolares. El paciente sentirá una ligera molestia a la palpación del foramen. Utilice un instrumento de retracción para retraer el tejido blando. La aguja se dirige hacia el agujero mentoniano con el bisel hacia el hueso. Penetre el tejido blando hasta una profundidad de 5 mm, aspire e inyecte aproximadamente 0.6 ml de solución anestésica. La ejecución exitosa de esta técnica da como resultado la anestesia del tejido blando bucal anterior al agujero, el labio inferior y el mentón en el lado de la inyección.
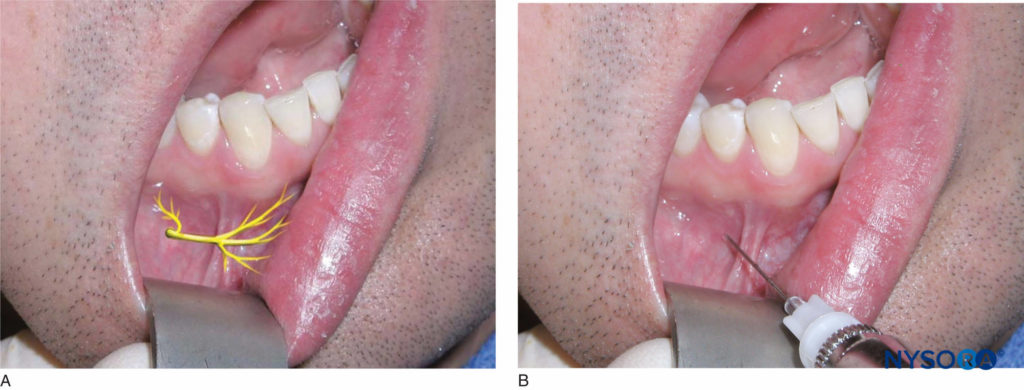
Figura 21 y XNUMX. A: Ubicación de los nervios mentoniano e incisivo. B: Bloqueo de los nervios mental e incisivo. La aguja se inserta a la altura del pliegue mucobucal sobre el agujero mentoniano tanto para el bloqueo del nervio mentoniano como para el bloqueo del nervio incisivo.
Bloqueo nervioso incisivo
El bloqueo nervioso incisivo no se utiliza con tanta frecuencia en la práctica clínica; sin embargo, resulta muy útil cuando el tratamiento se limita a los dientes anteriores mandibulares y no es necesaria la anestesia de todo el cuadrante. La técnica es casi idéntica al bloqueo del nervio mental pero con un paso adicional. Tanto el nervio mentoniano como el incisivo se anestesian con esta técnica. Las contraindicaciones de esta técnica son la inflamación aguda y la infección en el lugar de la inyección. Se prefiere una aguja corta de calibre 25 o 27 para esta técnica.
Procedimiento
El paciente debe estar en posición semisupina. El operador diestro debe estar en la posición de las 8 en punto, mientras que el operador zurdo debe estar en la posición de las 4 en punto. El área objetivo es la altura del pliegue mucobucal sobre el agujero mentoniano (ver Figura 21b). Identifique el agujero mentoniano como se describió anteriormente. Administre al paciente un bloqueo del nervio mental como se describe anteriormente y aplique presión digital en el lugar de la inyección durante la administración de la solución anestésica. Continúe aplicando presión digital en el lugar de la inyección de 2 a 3 minutos después de completar la inyección para ayudar a que el anestésico se difunda en el foramen. La implementación exitosa de esta técnica brinda anestesia a los premolares, caninos, dientes incisivos, labio inferior, piel del mentón y tejido blando bucal anterior al agujero mentoniano.
Referencias
- Malamed SF: Manual de anestesia local, 4ª ed. Maryland Heights, MI: Mosby, 1997
- Snell RS: Anatomía clínica para estudiantes de medicina, 5.ª ed. Nueva York: Little, Brown, 1995
- Loetscher CA, Walton RE: Patrones de inervación del primer molar superior: un estudio de disección. Cirugía Oral Oral Med Oral Pathol 1988; 65:86–90
- McDaniel WM: Variaciones en las distribuciones nerviosas de los dientes maxilares. J Dent Res 1956; 35: 916–921
- Heasman PA: Anatomía clínica de los nervios alveolares superiores. Br J Cirugía maxilofacial oral 1884; 22: 439–447
- Malamed SF, Trieger N: Bloqueo del nervio maxilar intraoral: un estudio anatómico y clínico. Programa de Anestesia 1983;30:44–48
- Poore TE, Carney F: Bloqueo del nervio maxilar: una técnica útil. J Oral Surg 1973;31:749–755
- Gow-Gates GAE: Anestesia de conducción mandibular: una nueva técnica que utiliza puntos de referencia extraorales. Cirugía Oral 1973;36:321–328
- Akinosi JO: Un nuevo enfoque para el bloqueo del nervio mandibular. Br J Oral Maxilofacial Surg 1977;15:83–87
- Vazirani SJ: Bloqueo del nervio mandibular con boca cerrada: una nueva técnica. Dent Digest 1960; 66: 10–13