Chrystelle Sola, Christophe Dadure, Olivier Choquet y Xavier Capdevila
INTRODUCCIÓN
La anestesia regional se usa comúnmente para el manejo del dolor posoperatorio para disminuir el dolor posoperatorio y el consumo de opiáceos después de una cirugía de cabeza y cuello. Se pueden usar innumerables técnicas para el manejo del dolor agudo y crónico, ya sea para procedimientos diagnósticos o terapéuticos. Debido a la proximidad de los nervios craneales y cervicales a muchas estructuras vitales en un área compacta, la eficacia y seguridad de los bloqueos nerviosos cefálicos se basan en un conocimiento preciso y detallado de las relaciones anatómicas del nervio seleccionado, sus trayectos profundos y superficiales y la territorios sensoriales finales.
La inervación sensorial de la cara y el cuello es suministrada por el nervio trigémino (quinto par craneal o V) y las raíces nerviosas cervicales C2-C4 que constituyen el plexo cervical superficial.Figura 1A).
Esta sección describe los bloqueos nerviosos regionales clínicamente aplicables de la cara para el manejo del dolor crónico y perioperatorio. Para cada bloqueo nervioso se describe específicamente la anatomía práctica, las indicaciones, la técnica y el tipo de complicaciones.
NERVIO TRIGÉMINO
El quinto par craneal transporta componentes sensoriales y motores. El ganglio del trigémino (ganglio semilunar o de Gasser) se encuentra en la cavidad de Meckel, una invaginación de la duramadre cerca del vértice de la porción petrosa del hueso temporal en la fosa craneal posterior. Las fibras posganglionares salen del ganglio para formar tres nervios:
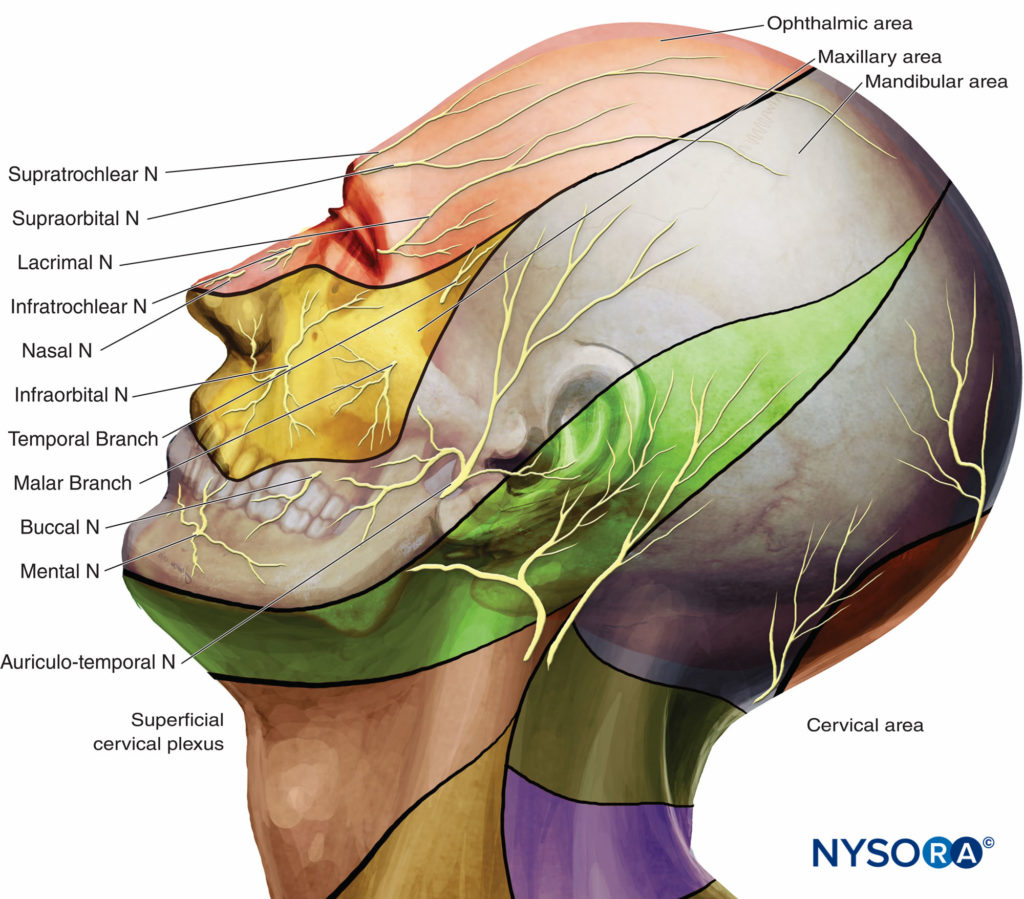
• El nervio oftálmico (V1), un nervio sensorial, se divide en tres ramas (nervios lagrimal, frontal y nasociliar) antes de entrar en la órbita a través de la fisura orbitaria superior. Inerva la frente, las cejas, los párpados superiores y la zona anterior de la nariz (Figura 1B).
• El nervio maxilar (V2), un nervio puramente sensorial, sale de la fosa craneal media a través del agujero redondo, pasa adelante y lateralmente a través de la fosa pterigopalatina y llega al suelo de la órbita por el agujero infraorbitario. Inerva el párpado inferior, el labio superior, la porción lateral de la nariz y el tabique nasal, la mejilla, el techo de la boca, los huesos, los dientes y el seno maxilar, y los paladares blando y duro.Figura 1B).
• El nervio mandibular (V3) es un nervio mixto sensorial y motor (para los músculos de la masticación). Después de salir del cráneo a través del foramen oval, entrega ramas sensoriales que irrigan la parte anterior de la oreja, el área temporal, los dos tercios anteriores de la lengua y la piel, la mucosa, los dientes y el hueso de la mandíbula.Figura 1B).
Estos nervios sensoriales pueden bloquearse en su punto de salida del cráneo (V2 y V3) o, más distal y superficialmente, en su salida de los huesos faciales (V1, V2, V3) (Figura 1 y XNUMX).
Consejos NYSORA
• El bloqueo neural del ganglio del trigémino se reserva para pacientes con neuralgia del trigémino que no responden al tratamiento farmacológico.
• El bloqueo nervioso del ganglio del trigémino y sus divisiones primarias a menudo se usa como prueba de diagnóstico para predecir la respuesta al bloqueo neural antes de proceder con
neurólisis.
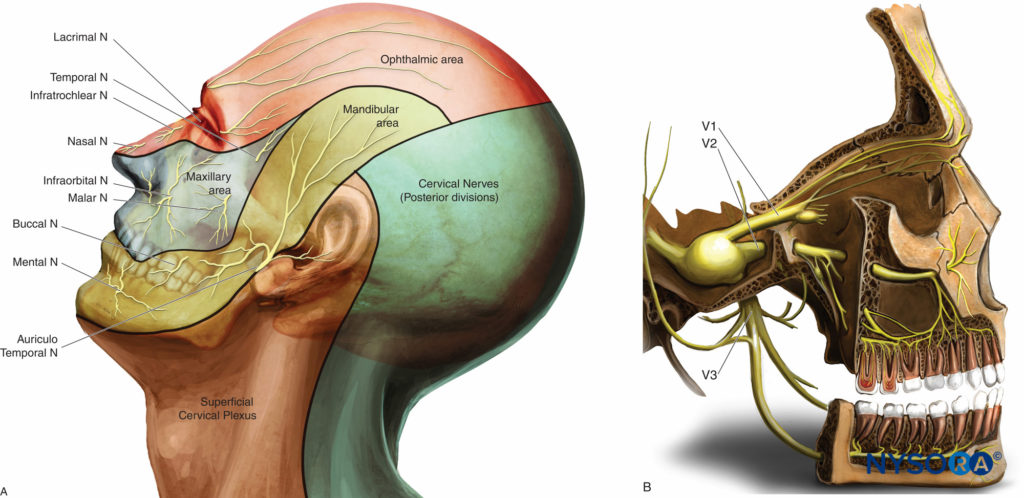
Figura 1 y XNUMX. Inervación de la cara. A: Dermatomas de cabeza, cuello y cara. B: Distribución de las tres ramas del nervio trigémino.
Los bloqueos superficiales del nervio trigémino
Para los bloqueos superficiales del nervio trigémino, la solución de anestésico local debe inyectarse muy cerca de las tres ramas superficiales terminales individuales de las divisiones del nervio trigémino: nervio frontal (del nervio oftálmico, división V1); nervio infraorbitario (del nervio maxilar, división V2); y nervio mentoniano (rama terminal sensorial del nervio mandibular, división V3). Cada nervio está anatómicamente cerca de su respectivo agujero, generalmente ubicado en una línea trazada sagitalmente a través de la pupila (Figura 2 y XNUMX).
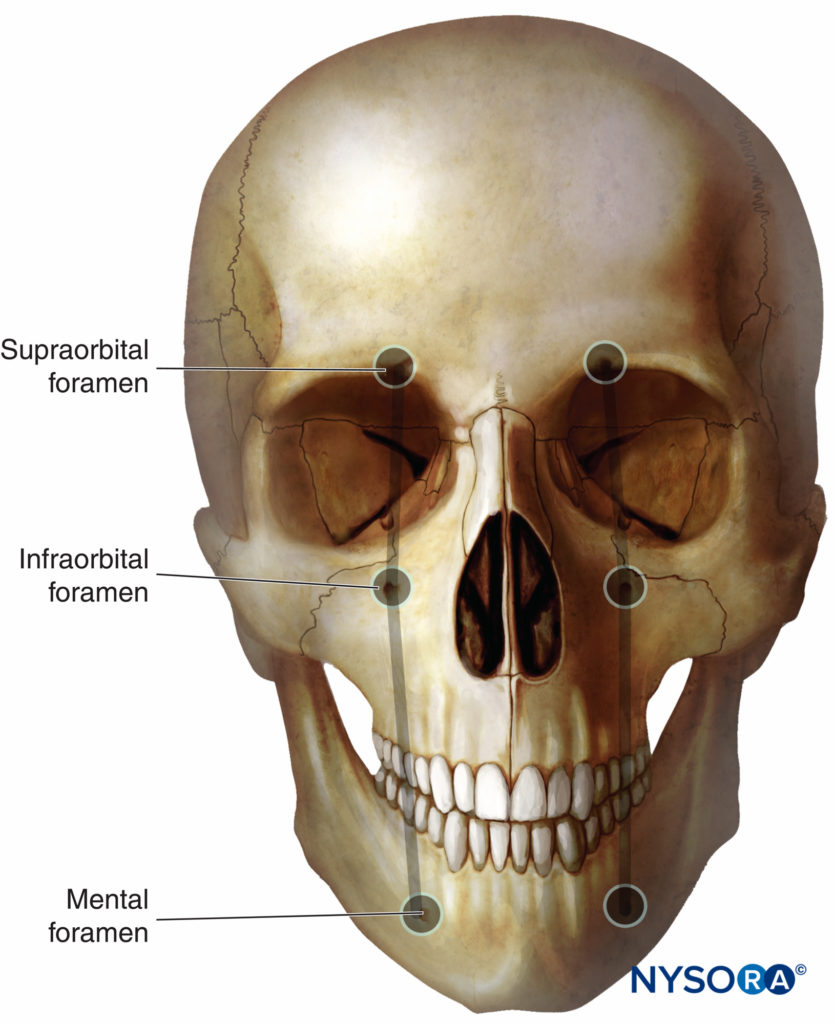
Figura 2 y XNUMX. Las ramas sensoriales terminales del nervio trigémino salen del hueso facial a través de los agujeros supraorbitario, infraorbitario y mentoniano, que se encuentran en la intersección con la línea vertical que pasa sobre la pupila centrada ipsilateral.
Bloqueo del Nervio Frontal (Ramos Supraorbitario y Supratroclear)
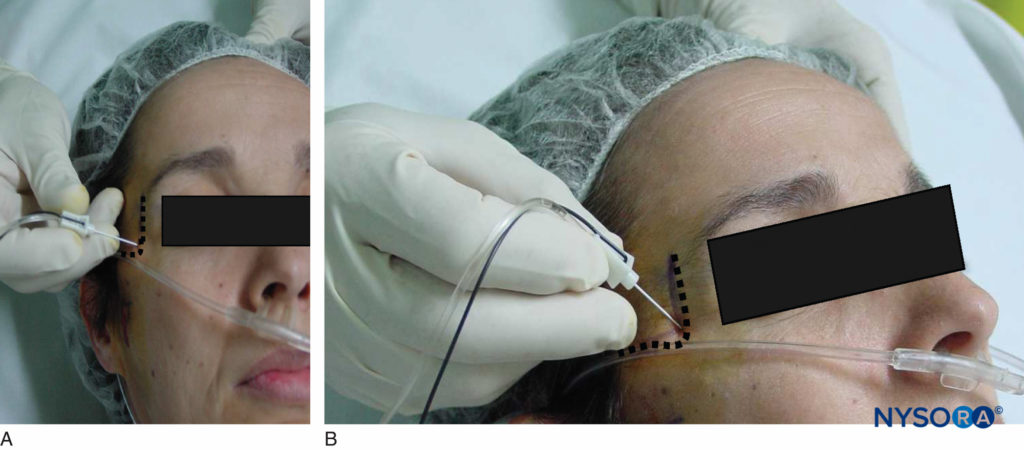
Anatomía El nervio frontal ingresa a la órbita en la fisura orbitaria superior y se divide en las ramas supraorbitaria y supratroclear. El nervio supraorbitario sale con sus vasos a través del agujero supraorbitario y continúa superiormente entre el elevador palpebrae superioris y el periostio. El nervio supratroclear aparece más medial a través de la escotadura supraorbitaria. Estas dos ramas suministran la inervación sensorial al cuero cabelludo frontal y la frente, la parte medial del párpado superior y la raíz de la nariz.Figuras 3A y 3B).
Indicación El bloqueo del nervio frontal es útil para la cirugía de la parte inferior de la frente y el párpado superior, como la reparación de una laceración, craneotomías frontales, colocación de una derivación ventriculoperitoneal frontal, colocación del reservorio Ommaya y procedimientos quirúrgicos plásticos, incluida la escisión del nevus pigmentado del cuero cabelludo anterior, tumor benigno con injerto de piel o escisión de quiste dermoide. Con frecuencia, la cirugía en un lado de la frente requiere un bloqueo nervioso suplementario del nervio supratroclear contralateral debido a las distribuciones superpuestas de los nervios.
Se ha descrito el bloqueo nervioso de las ramas del nervio oftálmico para el tratamiento de los ataques agudos de migraña localizados en la región ocular y retroocular y en el tratamiento del dolor relacionado con el herpes zóster agudo.
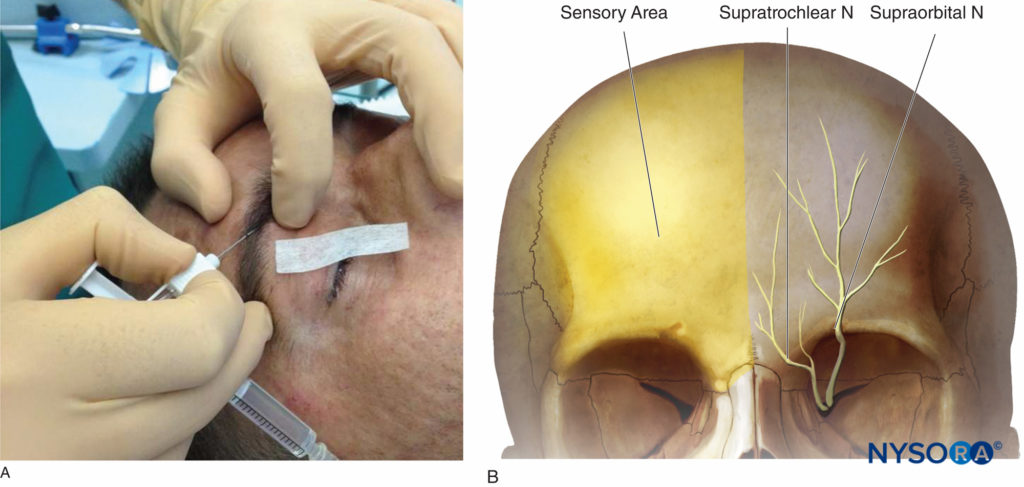
Figura 3 y XNUMX. A: Bloqueo nervioso supraorbitario y supratroclear. B: Área sensorial de los nervios supraorbitario y supratroclear.
Técnica de referencia clásica El agujero supraorbitario puede palparse fácilmente siguiendo el borde de la órbita a 2 cm de la línea media en adultos (intersección del tercio medial y los dos tercios laterales). Se encuentra aproximadamente en el mismo plano sagital que la pupila en la mayoría de los pacientes. La aguja (aguja intradérmica calibre 25 en adultos, calibre 30 en niños) se introduce 0.5 cm por debajo del borde inferior de la ceja y se dirige medial y cefálicamente. Cuando la punta de la aguja está cerca de la escotadura supraorbitaria, después de la aspiración de prueba y con precaución de no penetrar en el agujero, se puede inyectar una solución de anestésico local (0.5 a 1 ml), creando una roncha subcutánea. Para un bloqueo del nervio supratroclear, el punto de referencia está en la parte superior del ángulo formado por la ceja y la espina nasal donde el nervio está en contacto con el hueso. El nervio supratroclear se puede bloquear inmediatamente después del bloqueo del nervio supraorbitario, sin retirar la aguja, dirigiendo la aguja aproximadamente 1 cm hacia la línea media e inyectando 0.5 ml adicionales de anestésico local. Después de la inyección, se aplica una presión firme para una mejor difusión del anestésico y prevención de la equimosis.
Complicaciones rara vez se informan durante la realización de este bloqueo nervioso y pueden incluir hematoma, inyección intravascular y daño del globo ocular.
Consejos NYSORA
Las siguientes son complicaciones específicas asociadas con los bloqueos nerviosos de cabeza y cuello:
• La colocación subaracnoidea o epidural del anestésico local puede conducir a una anestesia espinal y del tronco encefálico alta.
• Las convulsiones generalizadas pueden ocurrir incluso con la inyección de pequeños volúmenes intraarteriales de anestésico local (0.5 ml o menos) a medida que el flujo de sangre arterial continúa directamente desde las arterias de la cabeza y el cuello hacia el cerebro.
• Formación de hematomas.
• La dificultad respiratoria puede resultar del bloqueo de los nervios frénicos o laríngeos recurrentes, neumotórax o pérdida de la función sensorial o motora de los nervios de las vías respiratorias.
Bloqueo del Nervio Infraorbitario
Anatomía La rama terminal del nervio maxilar (V2, la segunda división del nervio trigémino) se denomina nervio infraorbitario cuando llega a la fosa infraorbitaria. Sale del cráneo a través del agujero infraorbitario en dirección caudal y medial y se divide en varias ramas sensoriales: los nervios palpebral inferior, nasal lateral y labial superior. La arteria y la vena infraorbitaria discurren paralelas muy cerca del nervio. Los territorios del nervio infraorbitario incluyen la piel y la membrana mucosa del labio superior y el párpado inferior y la mejilla entre ellos y al lado lateral de la nariz (Figuras 4A y 4B).
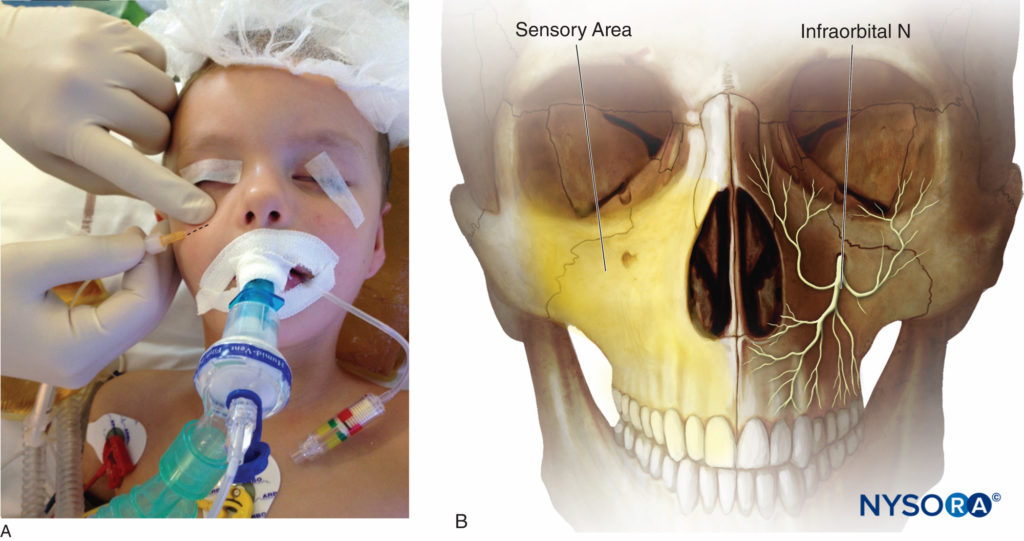
Figura 4 y XNUMX. A: Bloqueo del nervio infraorbitario. B: Área sensorial del nervio infraorbitario.
indicaciones El bloqueo del nervio infraorbitario se usa comúnmente en neonatos, lactantes y niños mayores sometidos a reparación de labio hendido para proporcionar analgesia postoperatoria temprana sin el riesgo potencial de depresión respiratoria que puede ocurrir cuando se usan analgésicos opioides. Las otras indicaciones principales son las cirugías del párpado inferior, el labio superior, la mejilla media, la cirugía endoscópica de los senos paranasales, la rinoplastia o reparación del tabique nasal y la hipofisectomía transesfenoidal.
Consejos NYSORA
• El nervio infraorbitario es el nervio sensorial. A medida que el nervio sale del agujero infraorbitario, inerva la piel del párpado inferior, la nariz, la mejilla y el labio superior.
• Se acompaña de la arteria y la vena infraorbitaria.
Hito clásico Técnicas Para las técnicas clásicas de puntos de referencia, se pueden utilizar dos enfoques para realizar este bloqueo nervioso: los enfoques intraoral y extraoral. Independientemente de la técnica elegida, es necesario evitar la penetración del foramen para evitar daños en el globo ocular. Esto se puede hacer manteniendo un dedo en el agujero durante todo el procedimiento.
• Para el abordaje intraoral, el primer punto de referencia es el agujero infraorbitario, que se localiza justo debajo del borde orbitario, en la intersección de una línea vertical dibujada caudalmente a través del centro de la pupila y una línea horizontal a través del ala nasal. Luego se palpan el incisivo y el primer premolar. Se inserta una aguja de calibre 25 a 27 en la mucosa bucal en el surco subsulcal al nivel del canino o del primer premolar y se dirige hacia arriba y hacia afuera en la fosa del canino. Se mantiene un dedo sobre el agujero infraorbitario para evaluar la ubicación adecuada de la punta de la aguja y evitar dañar el globo ocular por el avance cefálico accidental de la aguja hacia la órbita. Luego, se inyectan 1 a 3 ml de anestésico local después de la aspiración negativa.
• Para el abordaje extraoral, se palpa el agujero infraorbitario (ver discusión anterior). Una aguja de calibre 25 a 27 se avanza perpendicularmente en dirección cefálica y medial hacia el agujero hasta que se aprecie resistencia ósea. Debido a que el eje del agujero infraorbitario está orientado caudal y medialmente, un abordaje de lateral a medial reduce el riesgo de penetración del agujero. Siempre se coloca un dedo a la altura del agujero infraorbitario para evitar un mayor avance cefálico de la aguja, y se recomienda una presión suave para evitar la formación de hematomas.
Complicaciones Hematoma son posibles la formación de parestesias persistentes del labio superior, el entumecimiento prolongado del labio superior y la colocación intravascular. Un riesgo grave (pero raro) es la penetración del foramen, que puede provocar daño nervioso por compresión en el canal infraorbitario estrecho, o la penetración de la aguja en el piso orbitario endeble y daño al contenido orbitario. No se aconseja el abordaje intraoral en neonatos y lactantes pequeños debido a la proximidad de la órbita.
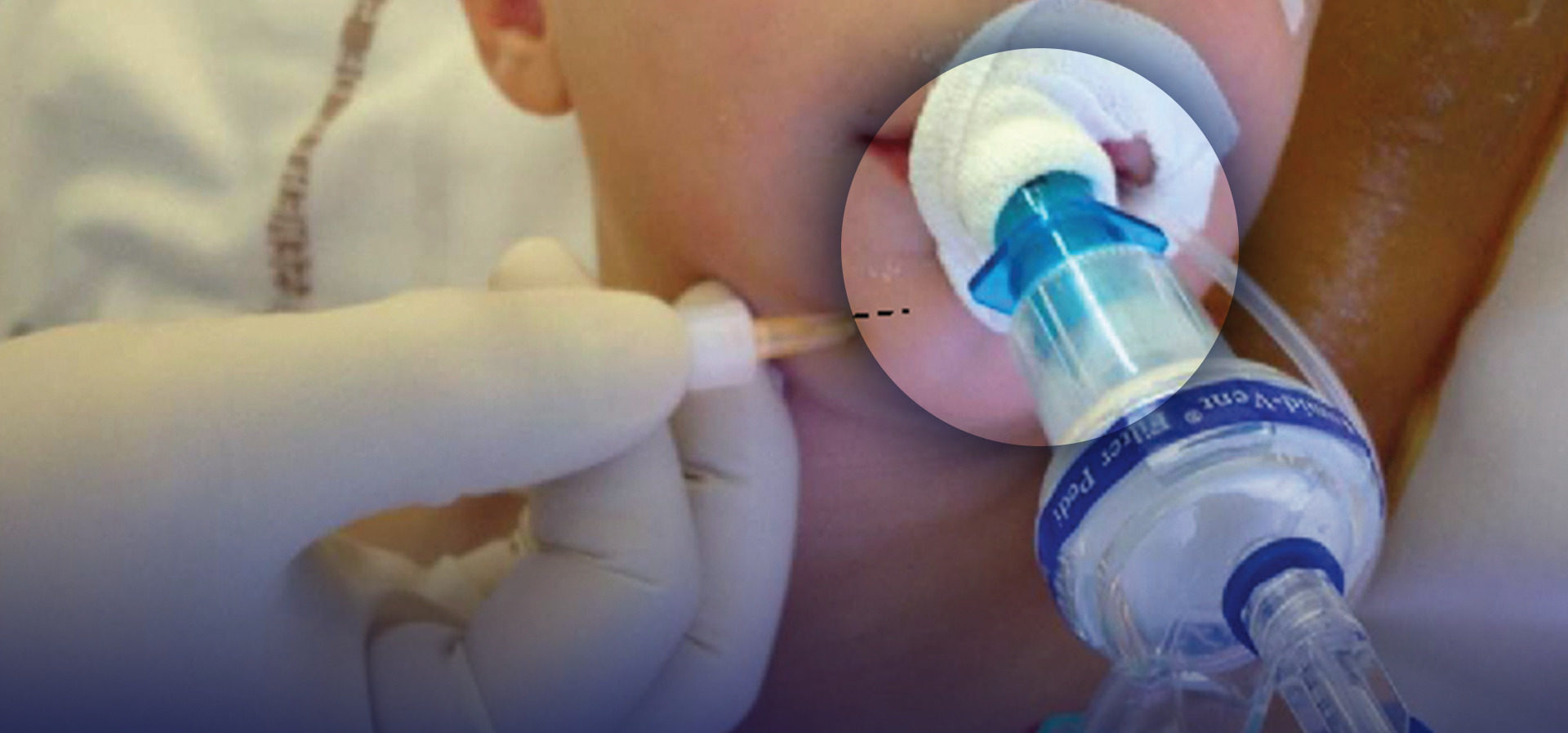
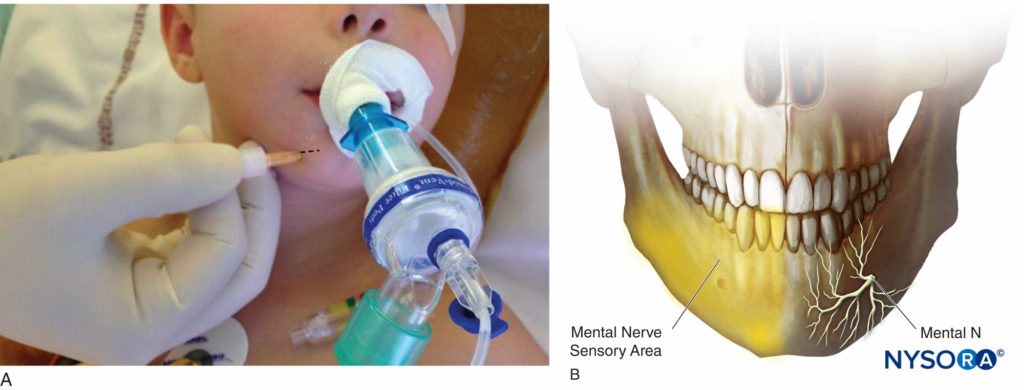
Bloqueo del Nervio Mental
Anatomía El nervio mentoniano es la rama terminal del nervio alveolar (la rama más grande del nervio mandibular, V3). Emerge en el agujero mentoniano y se divide en tres ramas: una rama descendente a la piel del mentón y dos ramas ascendentes a la piel, mucosas labiales del labio inferior, así como los dientes anteriores (Figuras 5A y 5B).
indicaciones Procedimientos que involucran hemangiomas, reparación de laceraciones y otras cirugías que involucran el labio inferior, la piel del mentón y los dientes incisivos y caninos.
Técnica de referencia clásica Para la técnica de referencia clásica, el agujero mentoniano se ubica en línea con la pupila en el proceso mentoniano de la mandíbula, con respecto al diente premolar inferior. La punción con una aguja de calibre 25 a 27 se realiza 1 cm lateral al agujero palpado. La aguja se dirige de lateral a medial para evitar la penetración del foramen.
Similar al bloqueo del nervio infraorbitario, se puede utilizar una vía intraoral: se retrae el labio inferior y se introduce la aguja a través de la mucosa frente al primer premolar inferior. La aguja se dirige hacia abajo y hacia afuera, hacia el agujero mentoniano que se palpa con el dedo.
Complicaciones Hematoma Se ha informado formación y parestesia persistente. Con menos frecuencia, se produce la penetración del foramen, lo que puede provocar daño nervioso permanente o inyección vascular.
Técnica de guía por ultrasonido para bloqueos del nervio trigémino superficial
El abordaje guiado por ultrasonido Es factible localizar el foramen de referencia para el bloqueo del nervio trigémino superficial. Usando un transductor lineal de alta frecuencia, el hueso aparece como un borde lineal hiperecoico (línea blanca) con una sombra anecoica (oscura) subyacente. En los agujeros de estos tres nervios, la interrupción dentro de la línea hiperecoica indica una discontinuidad en el hueso ("brecha ósea"). Además, el ultrasonido puede visualizar vasos satélites cerca de cada nervio usando el Doppler color función. La vista en tiempo real de la extensión de la inyección puede ayudar a evitar la inyección intravascular, la lesión del nervio por la aguja o la inyección en el foramen.
Para localizar la muesca supraorbitaria (foramen), la sonda se ubica transversalmente sobre el borde orbital (Figura 6A).
El agujero infraorbitario se puede visualizar colocando la sonda de ultrasonido horizontal o verticalmente en el plano sagital. Se realizan movimientos finos de traslación de medial a lateral a lo largo del margen orbitario inferior para resaltar la interrupción de la tabla ósea (Figura 6B).
Finalmente, el agujero mentoniano se localiza utilizando un plano transversal o sagital con barrido dinámico entre los bordes superior e inferior de la mandíbula (Figura 6C).
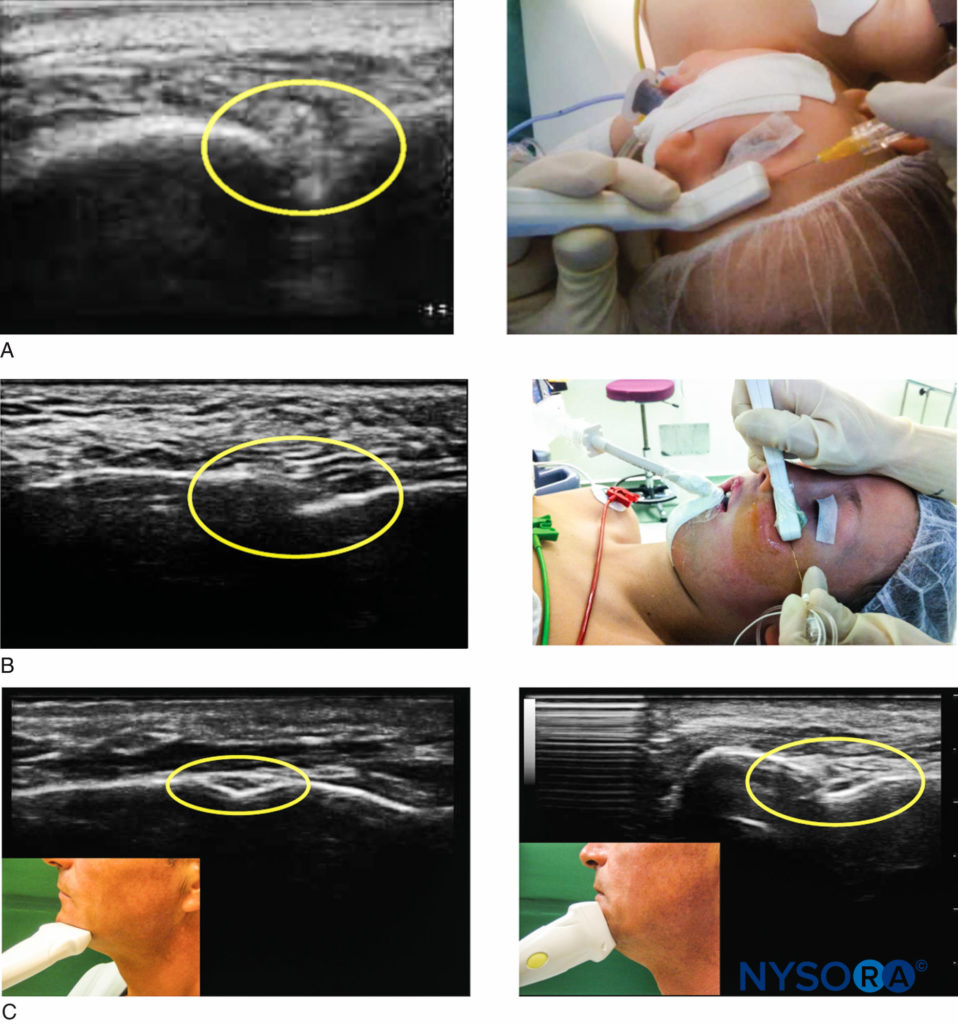
Figura 6 y XNUMX. Imágenes de ultrasonido para el bloqueo del nervio trigémino superficial. A: El bloqueo del nervio supraorbitario bajo guía ecográfica. B: El bloqueo del nervio infraorbitario bajo guía ecográfica. C: El bloqueo del nervio mentoniano bajo guía ecográfica.
Consejos NYSORA
Las siguientes son complicaciones específicas asociadas con bloqueos de nervios superficiales de la cara:
• Vasoespasmo de la arteria facial.
• La lesión nerviosa es rara y la mayoría de los casos son transitorios y se resuelven por completo. Sin embargo, se necesita una cuidadosa atención para evitar la inyección en los forámenes, cuyas consecuencias podrían conducir a un daño neurológico permanente.
• Inyección intravascular y toxicidad sistémica: pueden ocurrir convulsiones generalizadas incluso con la inyección de pequeños volúmenes intraarteriales de anestésico local (0.5 ml o menos) a medida que el flujo de sangre arterial continúa directamente desde las arterias de la cara hacia el cerebro.
• Formación de equimosis y hematomas. Esta complicación se puede disminuir después de técnicas de bloqueo de nervios superficiales usando una aguja de calibre 25 o 27 y aplicando una presión manual inmediatamente después de la inyección.
• La infección del tracto de la aguja es una complicación muy poco frecuente.
El bloqueo del nervio maxilar
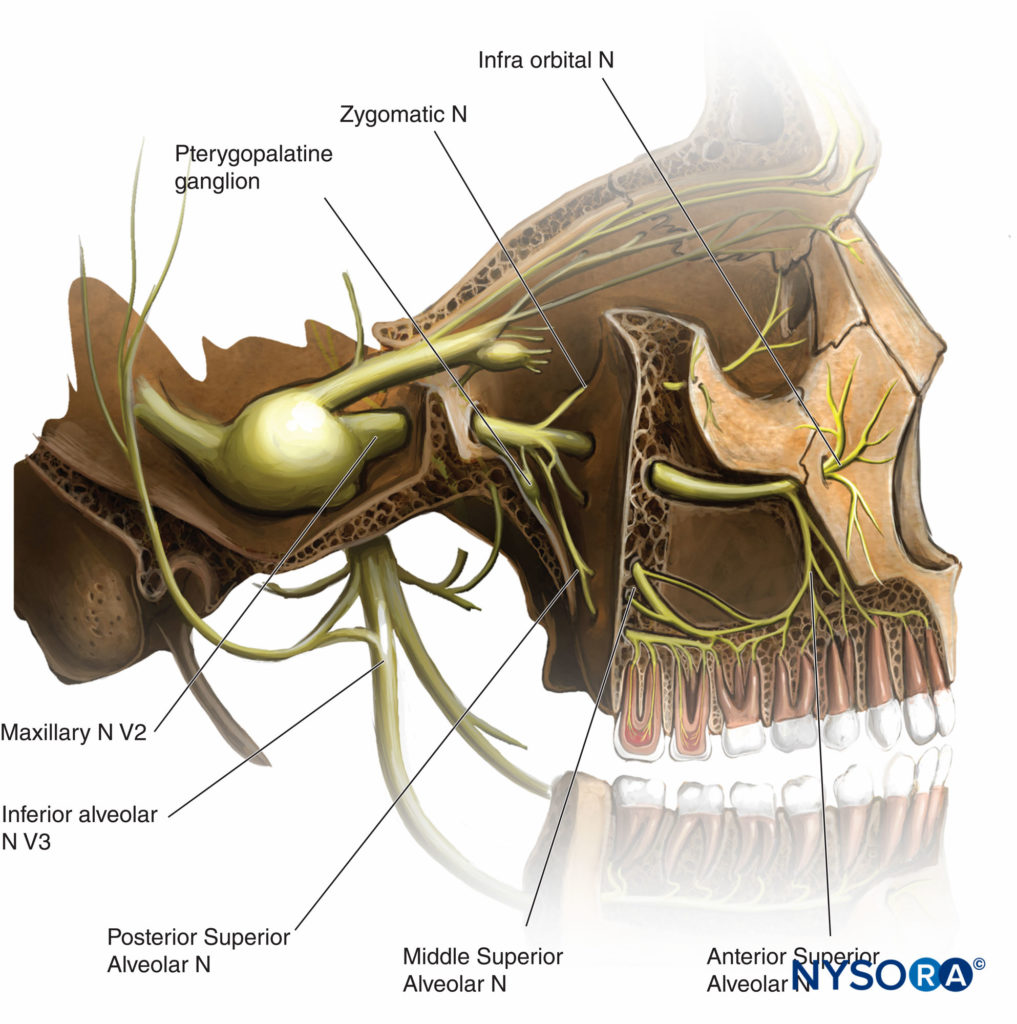
Anatomía
El nervio maxilar sale del cráneo a través del agujero redondo antes de dividirse en ramas terminales (Tabla 1 y Figura 7 y XNUMX). Excepto el nervio meníngeo medio (la rama intracraneal que inerva la duramadre), todas las ramas (ramas cigomáticas, nervio alveolar superior, ramas pterigopalatina y parasimpática, ramas palatina y faríngea) surgen en la fosa pterigopalatina.
TABLA 1. Ramas de la división maxilar.
| 1. Nervio meníngeo medio |
| 2. nervio pterigopalatino • Fibras sensoriales a la órbita • Ramas nasales • Nervio nasopalatino • Nervio palatino mayor • Nervio palatino menor • Rama faríngea |
| 3. Nervios cigomáticos • Cigomáticofacial • Cigomaticotemporal |
| 4. Nervio alveolar superior posterior |
| 5. Nervio infraorbitario • Antes de las salidas del canal infraorbitario • Alveolar superior medio • Alveolar anterosuperior • Después de las salidas del canal infraorbitario • Palpebral inferior • Nasal lateral (externa) • Labial superior |
Fuera de la bóveda craneal, el nervio maxilar suministra ramas sensoriales a
• la piel de la sien y la mejilla
• el tabique nasal y la pared nasal lateral
• el paladar blando y óseo
• dientes superiores y seno maxilar
• el territorio del nervio infraorbitario (anteriormente descrito)
En la parte superior de la fosa pterigopalatina, el nervio maxilar es accesible para un bloqueo completo del nervio maxilar. Los territorios abastecidos por este bloqueo nervioso completo son los siguientes:
• superficial: párpado inferior, ala de la nariz, mejilla, labio superior, cigomático cutáneo y zona temporal
• profundo: dientes superiores, zona palatina, hueso maxilar
indicaciones
Este bloqueo nervioso se ofrece principalmente como complemento de la anestesia general para la cirugía de cáncer mayor del maxilar superior, el seno etmoidal y la fosa pterigomaxilar o infratemporal. En niños, bilateral bloqueos nerviosos maxilares mejorar la analgesia perioperatoria y favorecer la reanudación precoz de la alimentación tras la reparación del paladar hendido congénito. Muchos otros procedimientos pueden beneficiarse de un bloqueo del nervio maxilar, como el trauma maxilar (Lefort I), la osteotomía maxilar o el manejo diagnóstico y terapéutico de las neuralgias del trigémino.
Técnica de referencia clásica
Muchas aproximaciones a la técnica clásica de puntos de referencia
(Figura 8 y XNUMX) han sido descritos.
• El abordaje infracigomático anterior presenta riesgos significativos, incluyendo punción de la arteria maxilar, punción de la pared faríngea posterior,
absceso submucoso o inyección intraorbitaria a través de la fisura orbitaria superior.
• El abordaje supracigomático parece ser el más seguro y fácilmente reproducible tanto en niños como en pacientes adultos. El paciente se coloca en decúbito supino con la cabeza en posición neutra. El punto de entrada de la aguja se encuentra en el ángulo formado por el borde superior del arco cigomático por debajo y el borde orbitario posterior por delante. La aguja (calibre 22 a 25) se inserta perpendicular a la piel y se avanza hasta alcanzar el ala mayor del esfenoides a una profundidad de aproximadamente 10 a 15 mm (Figura 8A). A continuación, la aguja se reorienta en dirección caudal y posterior (Figura 8B) y avanzó otros 35–45 mm para llegar a la fosa pterigopalatina. Después de una prueba de aspiración de sangre negativa, se inyectan lentamente 0.1 mL kg-1 hasta un máximo de 5 mL de solución anestésica local.
Estimulación nerviosa puede ayudar a localizar la fosa pterigopalatina: La estimulación nerviosa se asocia con parestesia coincidiendo con la frecuencia de estimulación del estimulador nervioso. En niños anestesiados, se puede notar la estimulación del músculo temporal que resulta en una contracción mandibular. La desaparición de la contracción muscular anuncia el paso por el músculo temporal y la entrada en la fosa pterigomaxilar.
Técnica de guía por ultrasonido
Los (Figura 9 y XNUMX), el transductor de ultrasonido se coloca en la zona infracigomática, sobre el maxilar, con una inclinación de 45° tanto en el plano frontal como en el horizontal. La ubicación de la sonda permite la visualización de la fosa pterigopalatina, limitada anteriormente por el maxilar y posteriormente por el ala mayor del esfenoides. La aguja se avanza utilizando un enfoque fuera del plano. La guía de ultrasonido en tiempo real permite la localización directa de la arteria maxilar interna, la identificación de la punta de la aguja y la distribución de la solución anestésica local dentro de la fosa pterigopalatina.
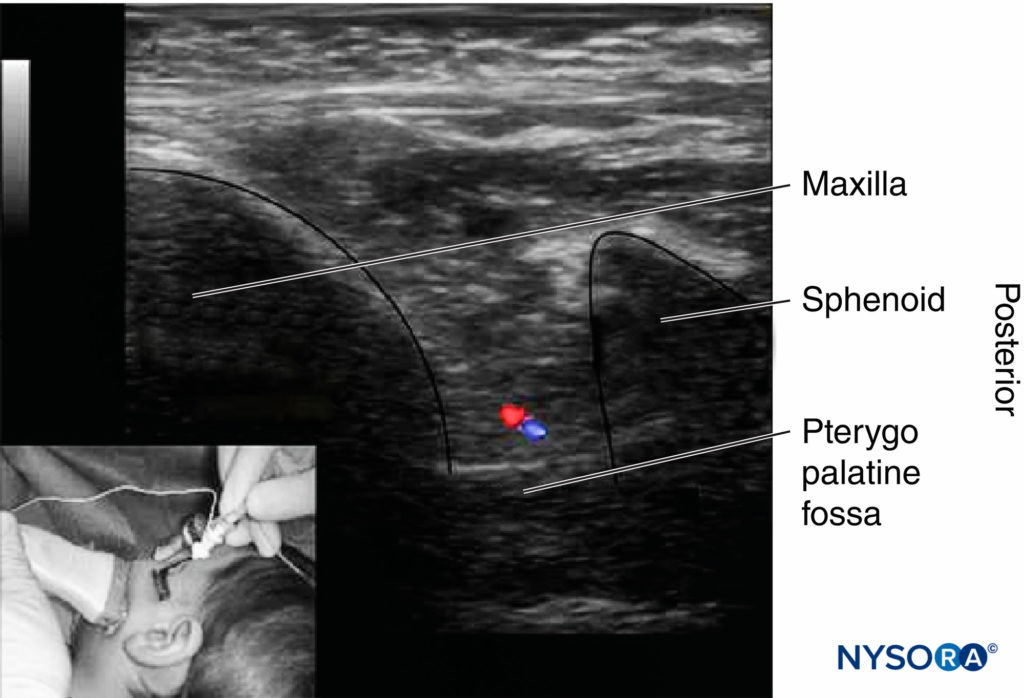
Figura 9 y XNUMX. Imágenes de ultrasonido para la fosa pterigopalatina limitada por el maxilar (anterior) y el ala mayor del esfenoides (posterior). Los vasos maxilares se encuentran ventrales e inferiores al nervio maxilar en el fondo de la fosa pterigopalatina.
Complicaciones
El bloqueo nervioso puede fallar debido a puntos de referencia óseos inadecuados o a una posición inadecuada de la punta de la aguja fuera de la fosa pterigomaxilar. Las complicaciones incluyen cefalea, parálisis facial, trismo y hematoma.
El bloqueo del nervio mandibular
Anatomía
El nervio mandibular, la rama más grande del nervio trigémino, sale del cráneo a través del agujero oval del ala mayor del esfenoides. Se divide en una rama anterior, que proporciona inervación motora a los músculos temporal, masetero, pterigoideo, milohioideo, tensor del tímpano y palatino, así como una rama sensitiva, el nervio bucal. El gran tronco posterior se divide en los nervios auriculotemporal, lingual y alveolar inferior (que alcanzan el agujero mentoniano, convirtiéndose en el nervio mentoniano) (Tabla 2 y Figura 10 y XNUMX).
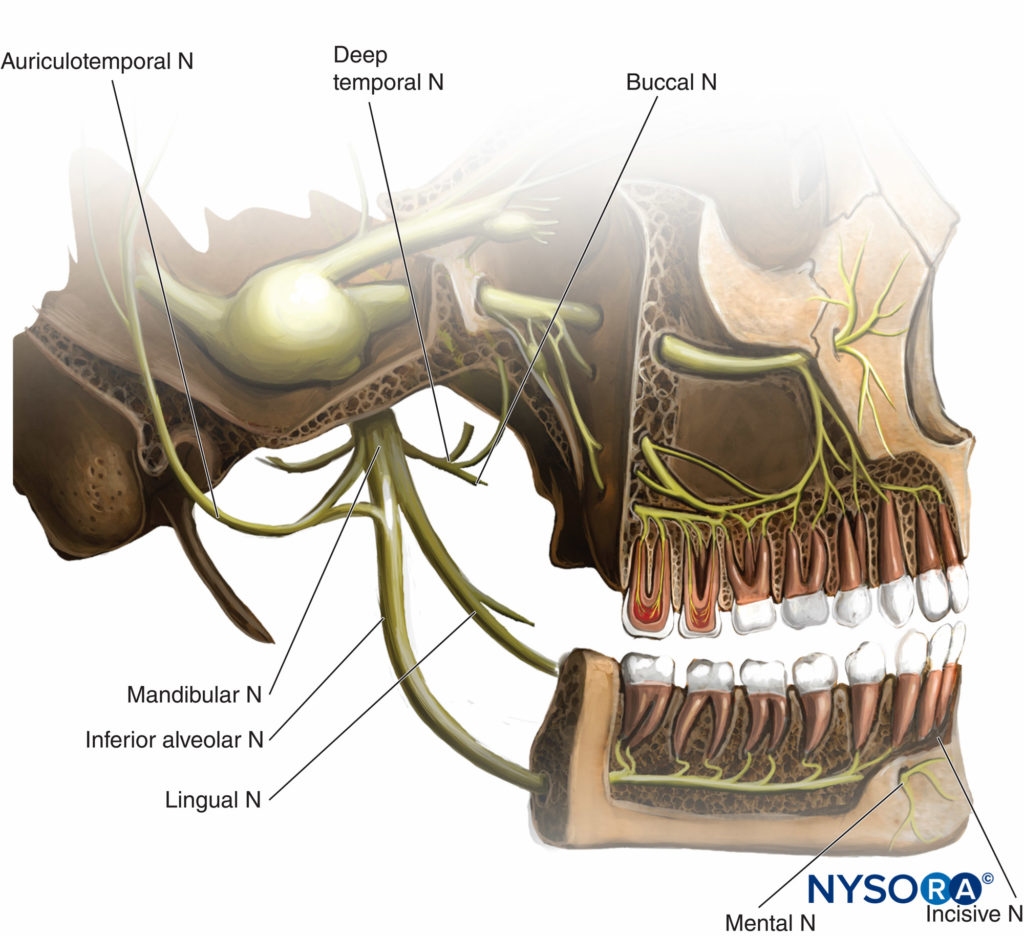
Figura 10 y XNUMX. Se cierra la división del nervio mandibular y su relación con las estructuras vasculares.
TABLA 2. Ramas de la división mandibular.
| 1. Nervio meníngeo recurrente |
| 2. Nervios motores • pterigoideo medial • Massetérico • Temporal profundo (2) • pterigoideo lateral |
| 3. Nervio bucal • Nervio temporal (superior) • Nervio buccinador (inferior) |
| 4. Nervio auriculotemporal • Comunicación con el nervio facial y el ganglio ótico (a la parótida) • nervio articular |
| 5. nervio lingual • Vía de la cuerda del tímpano (VII) Sensaciones gustativas en el tercio anterior de la lengua. |
| 6. Nervio alveolar inferior • Odontología • Incisivo • Mental |
El nervio mandibular está bloqueado donde el nervio emerge a través del foramen oval. El bloqueo nervioso completo produce anestesia del hueso mandibular homolateral, los dientes inferiores hasta la línea media, los tejidos blandos y duros bucales y linguales, los dos tercios anteriores de la lengua, el suelo de la boca, el meato auditivo externo y el pabellón auricular en su zona anterior, la piel de la mandíbula, la parte posterior de la mejilla y el área temporal (excepto el área del ángulo de la mandíbula, que está inervada por el plexo cervical superficial).
indicaciones
La cirugía en el labio inferior, la piel o el hueso de la mandíbula (incluidos los dientes inferiores) y los dos tercios anteriores de la lengua se pueden realizar con esta técnica. Este bloqueo nervioso podría ser útil en pacientes con cáncer o traumatismos. Las condiciones de dolor crónico no maligno, como la neuralgia del trigémino, vascular o posherpética, también son buenas indicaciones para el bloqueo del nervio mandibular.
Técnica de referencia clásica
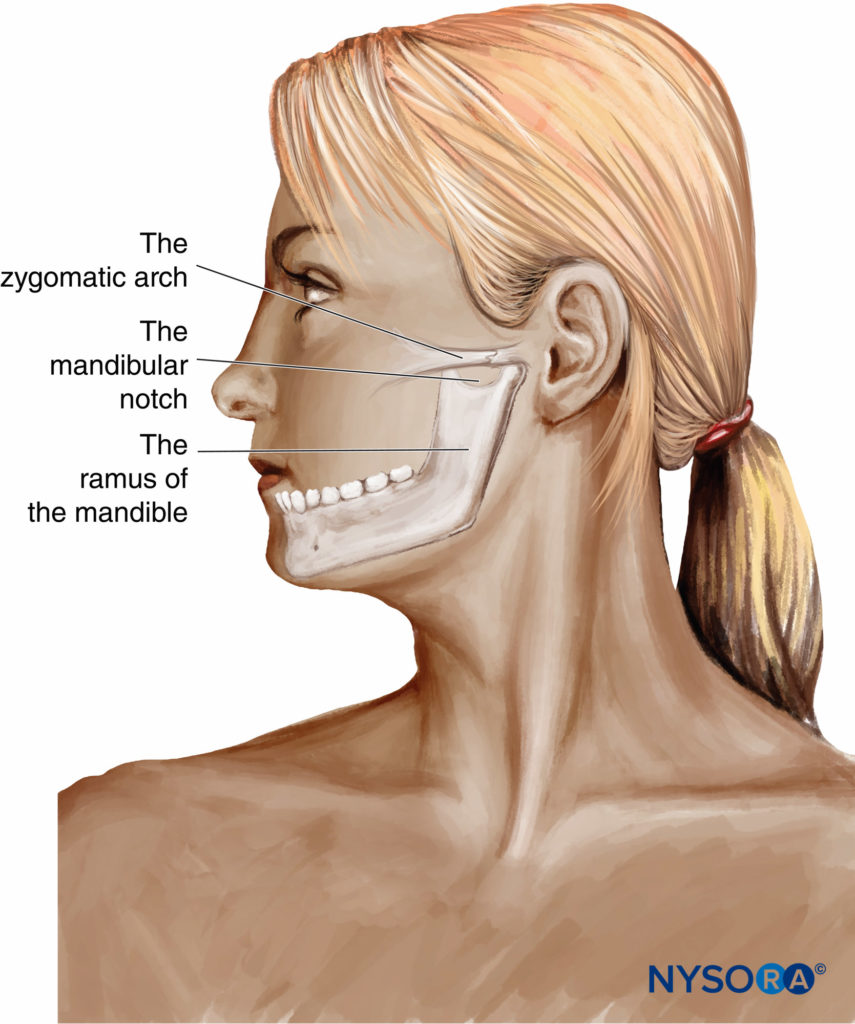
En la técnica clásica de puntos de referencia, el área de punción está delimitada por el arco cigomático en la parte superior y la muesca mandibular justo por delante y por debajo del trago de la oreja. El punto de entrada de la aguja se encuentra entre las apófisis coronoides y condíleas de la rama de la mandíbula. Para evitar el riesgo de punción arterial, se recomienda introducir la aguja lo más alto posible en el espacio entre el arco cigomático y el centro de la escotadura mandibular (Figura 11 y XNUMX). Después de la penetración cutánea perpendicular y el avance de 2 a 4 cm hacia la placa pterigoidea lateral, la aguja de calibre 22 a 25 se avanza hacia atrás y hacia abajo, guiada por la contracción de elevación de la mandíbula. La profundidad requerida para contactar con la mandíbula no debe ser mayor de 5 a 6 cm. Se determina la intensidad mínima de estimulación (alrededor de 0.5 mA) y se inyecta lentamente de 0.1 mL kg-1 a un máximo de 5 mL de solución de anestésico local después de la aspiración de sangre negativa. Este procedimiento transcutáneo con neuroestimulación se asocia con una alta tasa de éxito.
Complicaciones
El riesgo de punción de las arterias maxilar interna o meníngea media (Figura 10 y XNUMX) puede ser alto cuando la aguja se inserta demasiado alto en el espacio entre las apófisis coronoides y condilar. Después de una inyección de un gran volumen de solución anestésica local, se ha informado bloqueo transitorio del nervio facial, que se resolvió espontáneamente sin secuelas.
Bloqueo nervioso regional de la nariz
Anatomía
La inervación de la nariz y la cavidad nasal es compleja e involucra las ramas oftálmica (V1) y maxilar (V2) del nervio trigémino (Figuras 12A y 12B)
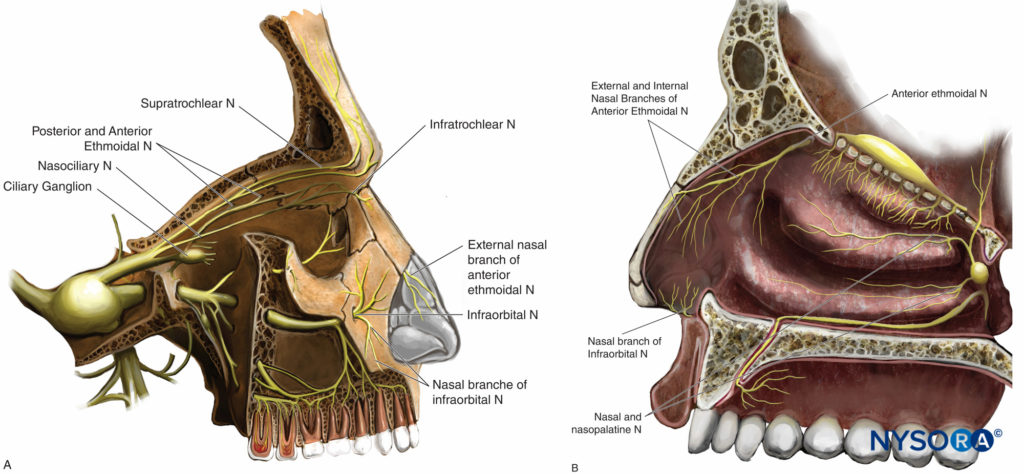
Figura 12 y XNUMX. Inervación de la nariz y cavidad nasal. A: Nariz externa. B: Tabique y cavidad nasal.
• El nervio nasociliar (una rama del nervio oftálmico, V1) emite, dentro de la cavidad orbitaria, las siguientes ramas: el nervio etmoidal posterior, los nervios ciliares largos, ramas que se comunican con el ganglio ciliar, el nervio etmoidal anterior y el nervio infratroclear. nervio. Las ramas etmoidales irrigan la mitad superior y anterior de la cavidad nasal y los senos esfenoidal, etmoidal y frontal. Las ramas nasales interna y externa del nervio etmoidal anterior inervan la parte anterior del tabique, la pared lateral de la cavidad nasal, el hueso nasal y la piel hasta la punta de la nariz.
• El nervio supratroclear (rama terminal del nervio frontal, V1) inerva la raíz de la nariz.
• Las divisiones nasal y nasopalatina del nervio maxilar (V2) inervan la cara posterior del tabique y la cavidad nasal.
• El nervio infraorbitario (rama terminal de V2) inerva las alas de la nariz y el tabique móvil.
indicaciones
A menudo se requieren bloqueos nerviosos bilaterales. En la mayoría de los casos de cirugía intranasal y septoplastia, se necesita anestesia tópica o infiltración por parte de los cirujanos para complementar la analgesia y disminuir el sangrado por vasoconstricción usando epinefrina.
Las indicaciones actuales para el bloqueo del nervio "nasal" incluyen rinoplastia, extirpación de pólipos, reparación de fracturas nasales y reparación de laceraciones de la piel nasal.
Técnica Clásica
En la técnica clásica, el nervio nasociliar se bloquea antes de su división en ramas nasales del nervio etmoidal anterior y el nervio infratroclear, cerca del agujero etmoidal. En este lugar, se deben usar soluciones sin epinefrina para evitar el riesgo de espasmo de la arteria retiniana. Se inserta una aguja intradérmica (15 a 30 mm; calibre 25 a 27) 1 cm por encima del canto interno, a medio camino entre el pliegue palpebral posterior y la ceja. Luego se dirige medialmente y hacia atrás para contactar con el techo óseo de la órbita. A una profundidad de 1.5 cm, la aguja debe estar en el agujero etmoidal anterior; luego se inyecta lentamente un máximo de 2 ml de solución de anestésico local después de una prueba de aspiración negativa. La inyección continua mientras se retira la aguja permite el bloqueo del nervio nasal externo. La compresión del ángulo interior del ojo por el dedo promueve la difusión de la solución al foramen.
El nervio infratroclear puede bloquearse infiltrándose en el borde superomedial de la órbita ya lo largo de su pared medial. La rama nasal externa del nervio etmoidal anterior también puede bloquearse por infiltración en la unión del hueso nasal y el cartílago nasal.
Acompañado de un bloqueo del nervio infraorbitario y un bloqueo del nervio del ganglio pterigopalatino mediante la aplicación tópica de anestésico local, la anestesia completa de la cavidad nasal, el tabique y la pared lateral de la nariz parece eficaz.
Complicaciones
La mayoría de las complicaciones reportadas son menores y transitorias: edema palpebral, diplopía por parálisis del músculo oblicuo superior del ojo, ptosis y equimosis en el sitio de punción o hematoma secundario a punción del vaso etmoidal. Se han descrito casos raros de hemorragia retrobulbar.
BLOQUEOS NERVIOSOS REGIONALES DEL OÍDO EXTERNO
Anatomía
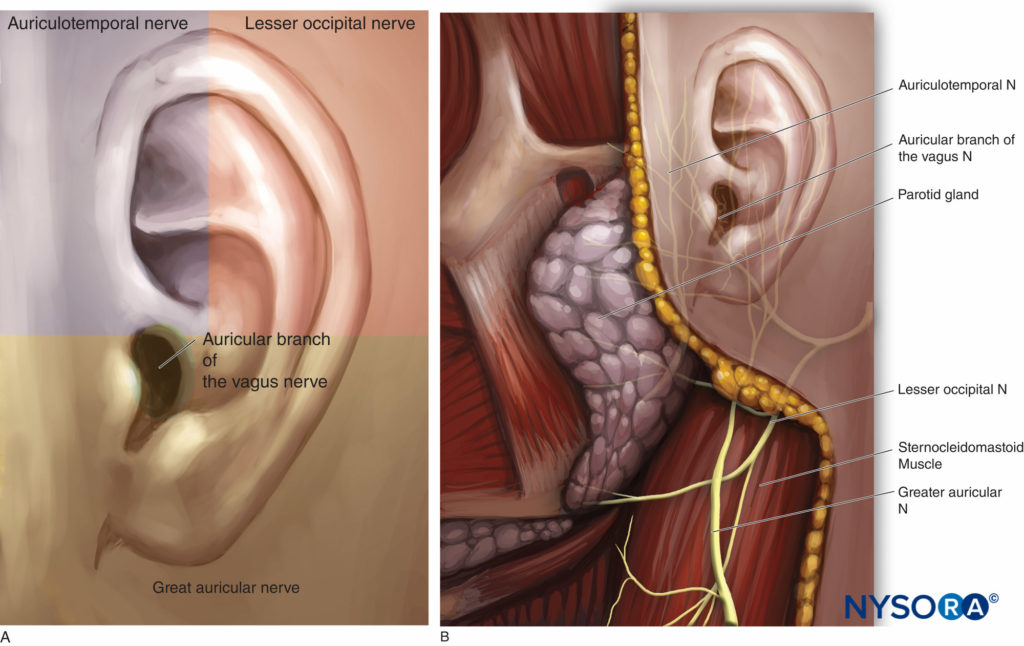
La inervación del pabellón auricular la proporcionan principalmente el nervio trigémino y el plexo cervical.Figuras 13A y 13B).
• Los dos tercios superiores de la superficie anterior están inervados por la rama auriculotemporal de la división mandibular del nervio trigémino. El nervio auriculotemporal pasa a través de la glándula parótida para ascender por delante del canal auditivo con la arteria temporal superficial y pasando superiormente superficial al arco cigomático.
• La superficie posterior de la oreja y el tercio inferior de su superficie anterior dependen del nervio auricular mayor y del nervio occipital menor, dos ramas del plexo cervical.
• El nervio auricular mayor surge de las raíces nerviosas cervicales segunda y tercera, emerge del borde posterior del músculo esternocleidomastoideo y asciende (dividiéndose en ramas anterior y posterior) a la mandíbula, la glándula parótida y el pabellón auricular. Irriga la cara posterior inferior del pabellón auricular, el lóbulo y la piel del ángulo de la mandíbula.
• El nervio occipital menor se origina en las ramas primarias ventrales de las raíces cervicales segunda y tercera e inerva la parte superior del lóbulo de la oreja y la zona occipital lateral.
• La rama auricular del nervio vago (nervio de Arnold) inerva la concha y la mayor parte de la pared posterior del meato auditivo externo (zona de Ramsay Hunt), así como la porción inferior de la membrana timpánica.
Indicación
Este bloqueo nervioso es útil para la analgesia después de varios procedimientos dolorosos como incisión y drenaje de un absceso o hematoma, sutura de laceraciones del oído o de la piel que rodea el oído, incisiones postauriculares como cirugía timpanomastoidea e implantes cocleares, otoplastia o corrección quirúrgica. de “orejas de murciélago”.
En los niños sometidos a cirugía timpanomastoidea, el bloqueo del nervio auricular mayor proporciona analgesia, con una menor incidencia de náuseas y vómitos posoperatorios secundarios a la evitación o reducción de la necesidad de opioides.
Técnicas Clásicas
Para las técnicas clásicas, el bloqueo nervioso de campo regional alrededor de la aurícula permite la anestesia de cada rama nerviosa involucrada en la inervación sensorial del oído externo, excepto el área de Ramsay Hunt (Figura 14A).
• El nervio auriculotemporal se puede bloquear inyectando una solución anestésica local por encima de la porción posterior del cigoma, anterior a la oreja y detrás de la arteria temporal superficial. La aguja (calibre 27) se inserta anterior y superior al trago. Es necesario tener precaución debido a la proximidad de la arteria temporal.
• El nervio auricular mayor y los nervios occipitales menores pueden bloquearse distalmente sobre el proceso mastoideo posterior a la oreja. La aguja se inserta detrás del lóbulo inferior de la oreja y se avanza siguiendo la curva del surco posterior.
• La infiltración con la técnica de bloqueo del nervio anular también proporciona una analgesia eficiente adicional del oído externo (Figura 14B).
El bloqueo nervioso del plexo cervical superficial anestesia el nervio occipital menor y el nervio auricular mayor, dos de sus ramas terminales. Esta técnica se describe en otra parte de este volumen.
Recientemente, se describió un bloqueo nervioso de la rama auricular del nervio vago para el control del dolor después de la miringotomía y la colocación del tubo, la timpanoplastia y el parche de papel para la membrana timpánica rota. Para realizar este bloqueo nervioso, se evierte el trago, se inserta una aguja de calibre 30 en el trago y, después de la aspiración, se inyectan 0.2 ml de solución anestésica local (Figura 14C).
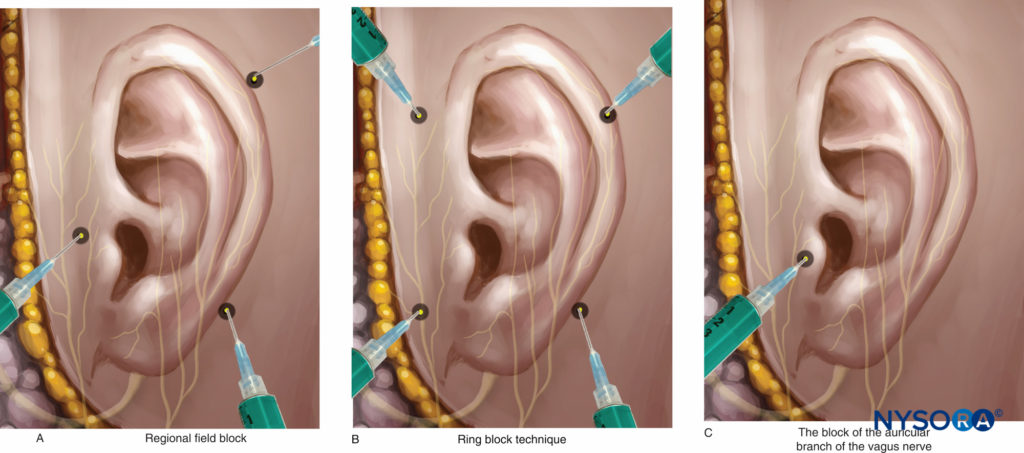
Figura 14 y XNUMX. Técnicas de bloqueo del nervio del oído externo. A: Bloqueo nervioso de campo regional. B: Técnica de bloqueo nervioso en anillo. C: Bloqueo del nervio auricular.
Complicaciones
Las inyecciones intravasculares, el hematoma, el bloqueo profundo del nervio cervical, el posible bloqueo del nervio frénico y la incapacidad transitoria para encoger el hombro son posibles efectos adversos del abordaje del plexo cervical superficial detrás del músculo esternocleidomastoideo.
El sangrado del sitio de entrada de la aguja es raro, y la inyección intravascular debe evitarse mediante aspiración cuidadosa.
BLOQUEOS NERVIOSOS DE LA CABEZA
Bloqueo del nervio occipital mayor
Anatomía
El nervio occipital mayor (NGO) surge de la segunda raíz nerviosa cervical que emerge entre el atlas y el eje. Asciende entre el obliquus capitis inferior y el semispinalis capitis antes de perforar este último músculo. Luego se vuelve subcutáneo perforando la aponeurosis del trapecio, ligeramente inferior a la línea nucal superior. En este punto, el GON se localiza casi siempre inmediatamente medial a la arteria occipital.
El GON proporciona inervación cutánea a la mayor parte del cuero cabelludo posterior desde el nivel de la protuberancia occipital externa hasta el vértice.
indicaciones
Este bloqueo nervioso es útil para el alivio del dolor después de craneotomías posteriores, revisión o inserción de una derivación ventriculoperitoneal, así como para el diagnóstico y tratamiento del dolor secundario a diversos síndromes de cefalea, como cefalea primaria, cefalea cervicogénica, migraña, neuralgia occipital y cefalea tensional. .
Técnica de referencia clásica
El GON está ubicado aproximadamente a dos tercios de la distancia en una línea trazada desde el centro de la mastoides hasta la protuberancia occipital externa a lo largo de la línea nucal superior, donde se encuentra medial a la arteria occipital. La pulsación de la arteria occipital es fácil de palpar. La palpación en esta área puede provocar una parestesia o sensación de incomodidad en la distribución del nervio. Se puede usar una aguja de calibre 25 o 27 dependiendo del tamaño del paciente.
La aguja se dirige a 90° hacia el occipucio; después de la aspiración, se inyectan 1 a 3 ml de anestésico local. Cuando se retira la aguja, se debe mantener la presión sobre el lugar de la inyección para promover el empapado del nervio con anestésico local y lograr la hemostasia. El entumecimiento en la parte superior de la cabeza es un signo de un bloqueo nervioso exitoso.
Existe una variabilidad considerable entre pacientes en la ubicación del nervio, con una alta variabilidad (1.5 a 7.5 cm) de la distancia del GON a la línea media a nivel horizontal entre la protuberancia occipital externa y el proceso mastoideo. Más recientemente se ha descrito la guía ecográfica para realizar este bloqueo nervioso.
Técnica de guía por ultrasonido
En la técnica clásica de bloqueo del nervio distal, a nivel de la línea nucal superior, la sonda de ultrasonido se colocó inicialmente en un plano transversal con el centro de la sonda lateral a la protuberancia occipital externa (Figura 15 y XNUMX, área 1).
Un abordaje más proximal al nivel de la segunda vértebra cervical (C2), fue desarrollado por Greher y col. En este nuevo sitio, el GON se encuentra superficial al músculo oblicuo de la cabeza inferior; la relación del GON con este músculo parece constante y fiable. El transductor de ultrasonido se mueve hacia abajo sobre el atlas (C1) hasta la ubicación de la apófisis espinosa de C2 (que siempre es bífida). Luego, la sonda se mueve lateralmente para identificar el músculo oblicuo de la cabeza inferior del cuello (Figura 15 y XNUMX, área 2). El GON se puede visualizar fácilmente a este nivel, cruzando el músculo obliquus capitis inferior de caudal a rostral y de lateral a medial.Figura 16 y XNUMX).
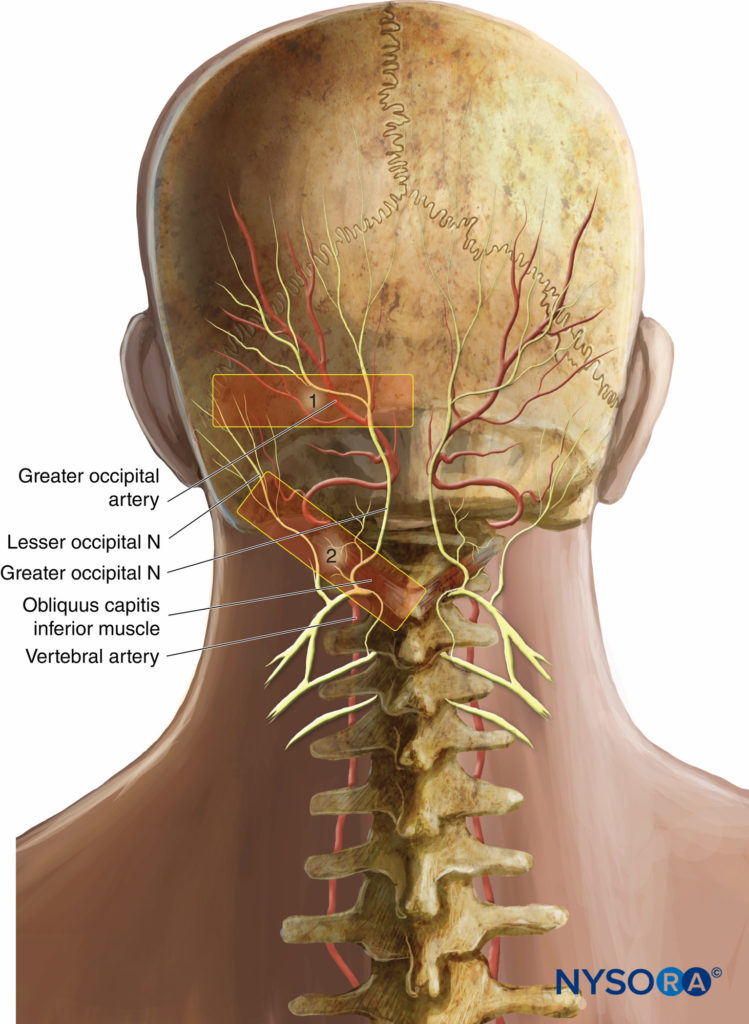
Figura 15 y XNUMX Posiciones del transductor para bloqueos nerviosos del GON guiados por ultrasonido. 1, Sitio de bloqueo nervioso clásico en la línea nucal superior; 2, nuevo sitio de bloqueo nervioso en C2, sobre el músculo obliquus capitis inferior.
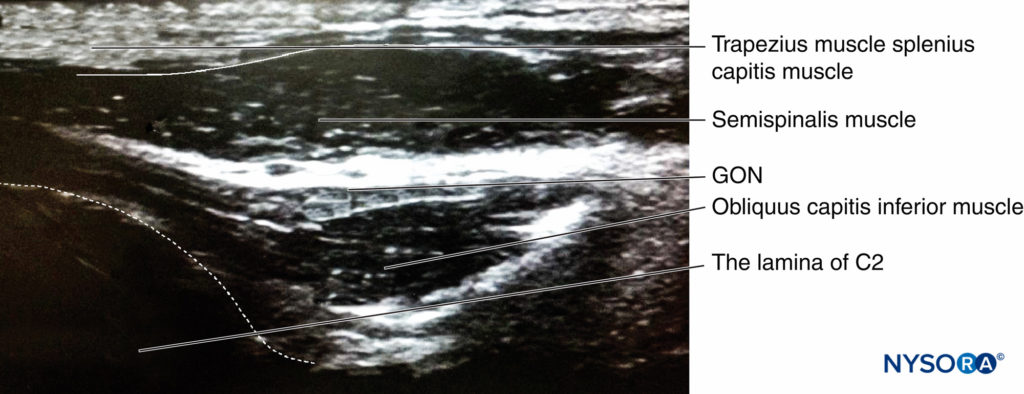
Figura 16 y XNUMX. Ecografía del nervio occipital mayor. La sonda se coloca a lo largo del eje longitudinal del músculo oblicuo inferior de la cabeza (Figura 15, 2).
Complicaciones
Hay relativamente pocas complicaciones debido a la ubicación superficial del nervio. La inyección intravascular siempre es posible y se previene realizando una aspiración cuidadosa antes de la inyección. Se debe tener precaución porque la arteria vertebral y la médula espinal están muy cerca del GON. La arteria vertebral es lateral al GON profunda al músculo oblicuo de la cabeza inferior y la lámina del atlas, mientras que la médula espinal es medial y nuevamente profunda al músculo.
Bloqueo del nervio del cuero cabelludo
Anatomía
El "bloqueo del nervio del cuero cabelludo" se describe clásicamente con el bloqueo potencial de siete nervios, incluidas las ramas de las ramas espinales cervicales y de la división del trigémino (Figura 17 y XNUMX).
• Los nervios occipital mayor, occipital menor y auricular mayor se originan en las ramas ventral y dorsal de los nervios espinales C2 y C3. El GON viaja hasta el vértice y el nervio occipital menor inerva la piel detrás de la oreja.
• La división oftálmica del nervio trigémino emite, a través del nervio frontal, los nervios supraorbitario y supratroclear, que inervan la piel desde la frente hasta la sutura lamboidal.
• El nervio cigomaticotemporal es una de las dos ramas del nervio cigomático que surgen de la división maxilar del nervio trigémino. Inerva una pequeña área de la frente y el área temporal.
• El nervio auriculotemporal surge de la división mandibular del nervio trigémino. Inerva la porción posterior de la piel de la sien.
Indicación
Los bloqueos nerviosos del cuero cabelludo se utilizan en adultos y niños para una variedad de procedimientos de cabeza y cuello, así como en neurocirugía o en el tratamiento diagnóstico y terapéutico del dolor crónico (p. ej., cefaleas de etiología muscular y nerviosa).
Las razones comunes para administrar anestesia en el cuero cabelludo son la reparación de una laceración, la extracción de un cuerpo extraño o la exploración de heridas en el cuero cabelludo y el drenaje de abscesos o hematomas subdurales.
En neurocirugía, pueden ocurrir reacciones hemodinámicas adversas durante una craneotomía debido a eventos algogénicos o reflexogénicos (inserción de los pines craneales del soporte de cabeza Mayfield, incisión del cuero cabelludo, craneotomía e incisión dural). Estas reacciones pueden modularse con anestesia local o regional, con el beneficio adicional de la analgesia posoperatoria.
La anestesia local para el bloqueo del cuero cabelludo es esencial en el manejo anestésico intraoperatorio de los pacientes que se someten a una craneotomía despierto. Los bloqueos nerviosos locales del cuero cabelludo son particularmente útiles cuando se necesita la cooperación del paciente para realizar pruebas funcionales durante el procedimiento neuroquirúrgico, como durante la cirugía de epilepsia y la estimulación cerebral profunda para la enfermedad de Parkinson. resecciones de lesiones localizadas cerca o dentro de áreas corticales motoras, cognitivas o sensoriales funcionalmente esenciales.
Anestesia infiltrativa
Todos los nervios involucrados en la sensibilidad del cuero cabelludo se vuelven superficiales y accesibles a la anestesia. Para el bloqueo nervioso de todo el cuero cabelludo es necesaria una infiltración circunferencial de solución anestésica local (con epinefrina 1:200,000) por encima de una línea imaginaria trazada desde la protuberancia occipital hasta las cejas, pasando por el borde superior de la oreja. Se requieren aproximadamente 30 ml para realizar este bloqueo del nervio anular alrededor del cuero cabelludo.
Técnica de “Bloqueo Nervioso Regional”
Para la técnica de “bloqueos nerviosos regionales”, los nervios supraorbitario y supratroclear se bloquean con una aguja intradérmica a medida que emergen de la órbita.
• Los nervios auriculotemporales están bloqueados 1.5 cm por delante de la oreja a nivel del trago (ver la sección de bloqueos nerviosos regionales del oído externo).
• Las ramas postauriculares de los nervios auriculares mayores se bloquean 1.5 cm por detrás de la oreja a nivel del trago (ver la sección sobre bloqueos nerviosos regionales del oído externo).
• Los nervios occipitales mayor y menor se bloquean infiltrando a lo largo de la línea nucal superior, aproximadamente a medio camino entre la protuberancia occipital y la apófisis mastoides (ver la sección sobre bloqueo del nervio GON).
Complicaciones
La complicación más común asociada con la anestesia del cuero cabelludo es la formación de hematomas en el lugar de la inyección. Se sugiere una aspiración cuidadosa para evitar una inyección potencialmente intravascular; debido a la alta vascularización del cuero cabelludo, el uso de una solución anestésica diluida con 1:100,000 1 o 200,000:XNUMX XNUMX de epinefrina generalmente se considera seguro para prevenir los niveles tóxicos del fármaco en plasma.
CONCLUSIÓN
Un número de bloqueo nervioso Los procedimientos se pueden utilizar para procedimientos quirúrgicos realizados en la cara y el cuero cabelludo. Se puede anestesiar toda el área de la cara mediante cinco bloqueos nerviosos simples, lo que proporciona una anestesia adecuada para procedimientos cutáneos, así como para el manejo del dolor perioperatorio en cirugía ortopédica, craneofacial y oncológica.
Este texto es una muestra del contenido de la Compendio de Anestesia Regional en NYSORA LMS.
de NYSORA Compendio de Anestesia Regional es simplemente el plan de estudios más completo y práctico sobre anestesia regional de la A a la Z, que presenta el contenido Premium de NYSORA. A diferencia de los libros de texto y los libros electrónicos, el Compendio se actualiza continuamente y presenta los videos, animaciones y contenido visual más nuevos de NYSORA.
El Compendio es uno de varios cursos educativos estándar de oro sobre el Sistema de aprendizaje de NYSORA (NYSORA LMS), y la inscripción para NYSORALMS.com está libre. Sin embargo, el acceso COMPLETO al Compendio se basa en una suscripción anual, ya que requiere un ejército de ilustradores, editores de video y un equipo educativo para continuar convirtiéndolo en la MEJOR herramienta para la educación en todo lo relacionado con la anestesia regional. Si bien puede pensar en el compendio como un libro electrónico sobre esteroides, una prueba rápida le dará una idea en tiempo real de lo increíble que es realmente el Compendio. Su suscripción transformará la forma en que lee sobre la anestesia regional:
- Aprenda visualmente: todo lo regional, incluidos los procedimientos de bloqueo espinal, epidural y nervioso y los protocolos de manejo
- Revise las instrucciones de técnicas paso a paso para más de 60 bloqueos nerviosos
- Acceda a las ilustraciones, animaciones y videos legendarios de NYSORA (como Reverse Ultrasound Anatomy)
- Acceda a la información de RA en cualquier dispositivo a través de la plataforma de escritorio y la aplicación móvil
- Obtenga actualizaciones en tiempo real
- Revise las infografías para la preparación del examen (por ejemplo, EDRA)
- Use el feed de la comunidad con discusiones de casos reales, imágenes y videos publicados y discutidos por suscriptores y los mejores expertos del mundo por igual.
Incluso si no desea suscribirse al Compendio, regístrese en el LMS NYSORA, sea el primero en saber qué hay de nuevo en anestesia regional y participe en discusiones de casos.
Esto es de lo que se alimenta la actividad LMS NYSORA parece:
Estamos convencidos que una vez que experimentas la Compendio en LMS NYSORA, y nunca volverá a sus libros antiguos, y su suscripción ayudará a mantener NYSORA.com gratis para el resto del mundo.
Lectura adicional
- Suresh S, Bellig G: Anestesia regional en un recién nacido de muy bajo peso al nacer para un procedimiento neuroquirúrgico. Reg Anesth Pain Med 2004;29:58–59.
- Suresh S, Wagner AM: Escisiones del cuero cabelludo: “adelantándose” al dolor. Pediatr Dermatol 2001;18:74–76.
- Dimitriou V, Iatrou C, Malefaki A, Pratsas C, Simopoulos C, Voyagis GS: bloqueo de las ramas del nervio oftálmico en el tratamiento del ataque agudo de migraña. Oriente Medio J Anesthesiol 2002;16:499–504.
- Gain P, Thuret G, Chiquet C, et al: bloqueos nerviosos anestésicos faciales en el tratamiento del dolor agudo durante el zoster oftálmico. J Fr Ophtalmol 2003; 26:7–14.
- Bosenberg AT: bloqueos nerviosos de la cara y el cuello. Tech Reg Anesth Pain Manag 1999;3:196–203.
- Bosenberg AT, Kimble FW: Bloqueo del nervio infraorbitario en neonatos para la reparación del labio hendido: estudio anatómico y aplicación clínica. Br. J. Anaesth 1995; 74:506–508.
- Prabhu KP, Wig J, Grewal S: El bloqueo nervioso infraorbitario bilateral es superior a la infiltración periincisional para la analgesia después de la reparación del labio hendido. Scand J Plast Reconstr Surg Hand Surg 1999;33:83–87.
- Higashizawa T, Koga Y: Efecto del bloqueo del nervio infraorbitario bajo anestesia general sobre el consumo de isoflurano y el dolor posoperatorio en la cirugía endoscópica endonasal del seno maxilar. J Anesth 2001; 15: 136–138.
- McAdam D, Muro K, Suresh S: El uso del bloqueo del nervio infraorbitario para el control del dolor posoperatorio después de la hipofisectomía transesfenoidal. Reg Anesth Pain Med 2005;30:572–573.
- Tsui BC: imágenes de ultrasonido para localizar forámenes para el bloqueo superficial del nervio trigémino. Can J Anaesth 2009;56:704–706.
- Mesnil M, Dadure C, Captier G, et al: Un nuevo enfoque para la analgesia perioperatoria de la reparación del paladar hendido en bebés: el bloqueo del nervio maxilar supracigomático bilateral. Pediatr Anaesth 2010;20:343–349.
- Han KR, Kim C, Chae YJ, Kim DW: Eficacia y seguridad de la lidocaína de alta concentración para el bloqueo del nervio trigémino en pacientes con neuralgia del trigémino. Int J Clin Pract 2008;62:248–254.
- Sola C, Raux O, Savath L, Macq C, Capdevila X, Dadure C: Características de la guía por ultrasonido y eficiencia de los bloqueos del nervio maxilar supracigomático en bebés: un estudio prospectivo descriptivo. Paediatr Anaesth 2012; 22:841–846.
- Giles WC, Iverson KC, King JD, Hill FC, Woody EA, Bouknight AL: Incisión y drenaje seguido de reparación con sutura de colchonero del hematoma auricular. Laringoscopio 2007;117:2097–2099.
- Brown DJ, Jaffe JE, Henson JK: Manejo avanzado de laceraciones. Emerg Med Clin North Am 2007;25:83–99.
- Suresh S, Barcelona SL, Young NM, Seligman I, Heffner CL, Cote CJ: Alivio del dolor posoperatorio en niños sometidos a cirugía timpanomastoidea: ¿Es mejor un bloqueo nervioso regional que los opioides? Anesth Analg 2002;94:859–862, índice.
- Cregg N, Conway F, Casey W: Analgesia después de la otoplastia: bloqueo nervioso regional versus infiltración anestésica local del oído. Can J Anaesth 1996; 43:141–147.
- Suresh S, Voronov P: Bloqueos de cabeza y cuello en bebés, niños y adolescentes. Pediatr Anaesth 2012;22:81–87.
- Loukas M, El-Sedfy A, Tubbs RS, et al: Identificación de puntos de referencia del nervio occipital mayor para el tratamiento de la neuralgia occipital. Folia Morphol (Warsz) 2006;65:337–342.
- Greher M, Moriggl B, Curatolo M, Kirchmair L, Eichenberger U: visualización ecográfica y bloqueo guiado por ultrasonido del nervio occipital mayor: una comparación de dos técnicas selectivas confirmadas por disección anatómica. Hermano J Anaesth 2010;104:637–642.
- Pinosky ML, Fishman RL, Reeves ST, et al: El efecto del bloqueo del nervio craneal con bupivacaína en la respuesta hemodinámica a la craneotomía. Anesth Analg 1996;83:1256–1261.
- Nguyen A, Girard F, Boudreault D, et al: Los bloqueos nerviosos del cuero cabelludo disminuyen la intensidad del dolor después de la craneotomía. Anesth Analg 2001;93:1272–1276.
- Bilotta F, Rosa G: “Anestesia” para neurocirugía despierto. Curr Opin Anaesthesiol 2009;22:560–565.
- Sinha PK, Koshy T, Gayatri P, Smitha V, Abraham M, Rathod RC: Anestesia para craneotomía despierto: un estudio retrospectivo. Neurol India 2007;55:376–381.