Laura Clark
INTRODUCCIÓN
El bloqueo del plexo braquial infraclavicular proporciona un bloqueo del brazo por debajo del hombro. A diferencia del abordaje axilar, se puede realizar sin abducción del brazo, lo que lo hace útil para pacientes con movilidad limitada del hombro. Se puede colocar un catéter continuo al ser más accesible y cómodo para un catéter que la axila. Se considera que Georg Hirschel, en 1911, realizó el primer bloqueo axilar percutáneo porque abordó el plexo desde la axila. Su objetivo era colocar el anestésico local encima de la primera costilla a través de la axila. Descubrió después de sus propias disecciones del plexo la razón de la incompletitud del bloqueo axilar y fue el primero en describir que los nervios axilares y musculocutáneos se separaban del plexo mucho más arriba que en la axila. Sin embargo, las agujas a principios del siglo XX no eran lo suficientemente largas para llegar a esta área y bloquear esos nervios.
Para remediar este problema en 1911, Diedrich Kulenkampff supraclavicular pronto seguiría la descripción. Sintió que su técnica era más segura y precisa que la de Hirschel, pero después del éxito inicial, surgieron informes de complicaciones de neumotórax. En 1914, Bazy describió la inyección debajo de la clavícula justo medial al proceso coracoides a lo largo de una línea que conecta con el tubérculo de Chassaignac. La trayectoria de la aguja apuntaba lejos de la axila, cerca de la clavícula, y se consideró que presentaba pocas posibilidades de daño pleural. Varias modificaciones ocurrieron en los siguientes 8 años. Babitszky dijo que "discutir la relación anatómica y la técnica más a fondo sería superfluo, ya que es habitual familiarizarse con la anatomía del campo en cuestión en el cadáver cada vez que se tiende a utilizar una técnica desconocida". Gaston Labat, en 1922, esencialmente redescribió la técnica de Bazy en su libro de texto, Anestesia regional, al igual que Achille Dogliotti en 1939. Sin embargo, la técnica pareció desvanecerse en la oscuridad. Por ejemplo, el bloqueo infraclavicular no se incluyó en el Bloque regional de Daniel Moore en 1981 ni en el Bloque neural en anestesia clínica y manejo del dolor de Michael Cousins y Phillip Bridenbaugh.
A Prithvi Raj se le atribuye la reintroducción del enfoque en 1973 con modificaciones de las descripciones anteriores. Describió el punto de entrada inicial en el punto medio de la clavícula y dirigió la aguja lateralmente hacia la axila utilizando un estimulador nervioso. Sus datos sugirieron una virtual ausencia de riesgo de neumotórax con la técnica. y un bloqueo más completo de los nervios musculocutáneo y cubital. Sin embargo, estos resultados no fueron reproducibles en la práctica clínica de otros médicos. Kurt Whiffler, en 1981, describió lo que comúnmente se conoce hoy como el bloque coracoides. El lugar de la inyección estaba muy cerca del detallado por Sims, pero Whiffler consideró que el hombro debía estar hundido con la cabeza girada hacia el lado opuesto y el brazo en abducción de 45 grados con respecto a la pared torácica para acercar el plexo al proceso coracoides. Para estimar la profundidad del plexo se identifican dos puntos. Uno es el punto más allá del punto medio de la clavícula donde desaparece el pulso subclavio. El segundo punto se encuentra determinando el pulso más alto de la arteria en la axila y colocando el pulgar de la misma mano sobre la superficie anterior de la pared torácica que corresponde a ese punto. Esos puntos se conectan y luego se inserta la aguja inferior y medial al proceso coracoides en esa línea hasta la profundidad que se ha estimado el plexo. Whiffler no usó un estimulador de nervios porque sintió que “este enfoque más simple no requiere un estimulador de nervios”. Se utilizaron inyecciones incrementales hasta un volumen total de 40 mL, retirando la aguja 1 cm una o dos veces.
En 1983, el libro de Alon Winnie, Plexus Anesthesia, describe varios enfoques infraclaviculares, incluidas las técnicas de Raj (1973), Sims (1977) y Whiffler (1981), aunque no dedica una sección al bloqueo infraclavicular. Afirma que “ninguna de las técnicas infraclaviculares parece ofrecer ventajas significativas sobre las técnicas perivasculares más establecidas…”, y documenta una vez más que la vaina se puede introducir a cualquier nivel. El bloqueo infraclavicular ganó popularidad en la década de 1990 junto con el auge de la anestesia regional. Oivind Klaastad, en 1999, realizó un estudio de imágenes por resonancia magnética (IRM) y determinó que si se seguía exactamente como se describe, la aguja no estaba muy cerca de las cuerdas. En un número importante de casos las cuerdas se encontraban caudales y posteriores al blanco. Además, la distancia más corta de la trayectoria de la aguja a la pleura fue de solo 10 mm, y en un caso golpeó la pleura. Klaastad concluyó que un abordaje más lateral lo haría más preciso y reduciría el riesgo de complicaciones. Esto era en realidad lo que Raj había encontrado clínicamente y estaba sugiriendo en conferencias, pero no había publicado. Había cambiado el punto de inserción de la aguja para estar en una línea entre la pulsación de la arteria subclavia y braquial ya 2.5 cm de esta línea, cruzando con el borde inferior de la clavícula. Esto es lo que comúnmente se conoce como el abordaje de Raj modificado. En este capítulo se describirán cuatro abordajes: (1) bloqueo infraclavicular vertical como lo describen Kilka y colegas, (2) abordaje coracoideo descrito por Whiffler11 y modificado por Wilson et al., 3) el abordaje de Raj modificado y 4) el abordaje lateral y sagital descrito por Klaastad et al., que se utiliza con frecuencia para la ecografía.
INDICACIONES Y CONTRAINDICACIONES
Consejos NYSORA
- La distribución de la anestesia consiste en la mano, la muñeca, el antebrazo, el codo y la mayor parte de la parte superior del brazo.
- Las indicaciones son similares a las del bloqueo axilar; Cirugía de mano, antebrazo, codo y fístula arteriovenosa.
- Este enfoque permite una mayor aplicabilidad debido a una mayor cobertura y evita la necesidad de un posicionamiento especial del brazo (abducción).
Las indicaciones para el bloqueo infraclavicular son las mismas que para bloque axilar pero la anestesia completa del brazo se obtiene desde la parte inferior del hombro hasta la mano, lo que la hace aplicable para cualquier cirugía hasta el hombro, pero sin incluirlo. Un torniquete se tolera bien sin la suplementación del nervio intercostobraquial. Se pueden realizar bloqueos bilaterales sin temor a bloquear el nervio frénico. El proceso coracoides y los puntos de referencia de la clavícula son fácilmente palpables incluso en pacientes obesos. La técnica también favorece la colocación continua del catéter y la infusión a largo plazo. Aparte de las contraindicaciones obligatorias de infección en o cerca del sitio o coagulopatía existente, no existen contraindicaciones específicas para el bloqueo infraclavicular. Coagulopatía es una contraindicación relativa y se basa en la relación riesgo-beneficio.
ANATOMÍA FUNCIONAL
Consejos NYSORA
- El bloqueo se produce a nivel de los cordones del plexo braquial por debajo de la clavícula.
- Tres cordones rodean la arteria axilar.
- La anatomía del plexo braquial es compleja en esta zona y existe variabilidad.
- El cordón lateral es el más superficial, el cordón posterior se encuentra a continuación, el cordón medial es el más profundo y está debajo de la arteria axilar.
- El cordón lateral y el cordón medial contienen cada uno la mitad del nervio mediano.
- El cordón posterior contiene todo el nervio radial.
- El nervio musculocutáneo suele estar fuera pero muy cerca del cordón lateral.
La anatomía pertinente se ilustra en Figura 1 y XNUMX. Las divisiones existen como plexo braquial cruza la primera costilla hacia el área infraclavicular. Se originan en los troncos y se dividen en divisiones anterior y posterior, de ahí el origen del nombre división. Las divisiones anteriores generalmente inervan los músculos flexores (que con mayor frecuencia se ubican en la parte anterior) y las divisiones posteriores generalmente inervan los músculos extensores (que generalmente son posteriores). los plexo braquial realiza la mayoría de sus cambios principales en el área infraclavicular en solo unos pocos centímetros a medida que se tuerce y gira desde un curso paralelo en el cuello para rodear circunferencialmente la arteria axilar en el área infraclavicular y progresa hacia la axila como nervios terminales. Se produce una mezcla de los nervios y su organización puede ser bastante compleja. Figura 2 y XNUMX muestra el curso del plexo braquial desde el interescalénico hasta el área infraclavicular. Los términos anatómicos para las cuerdas se basan con el cuerpo en posición anatómica y relativa a su centro; no es así como se encuentra clínicamente el plexo braquial. Muchos libros de texto presentan diagramas bidimensionales en lugar de tridimensionales del plexo en esta área, lo que contribuye a la confusión. Sin embargo, una sólida comprensión de la organización tridimensional del plexo es quizás el factor más importante para su bloqueo exitoso.
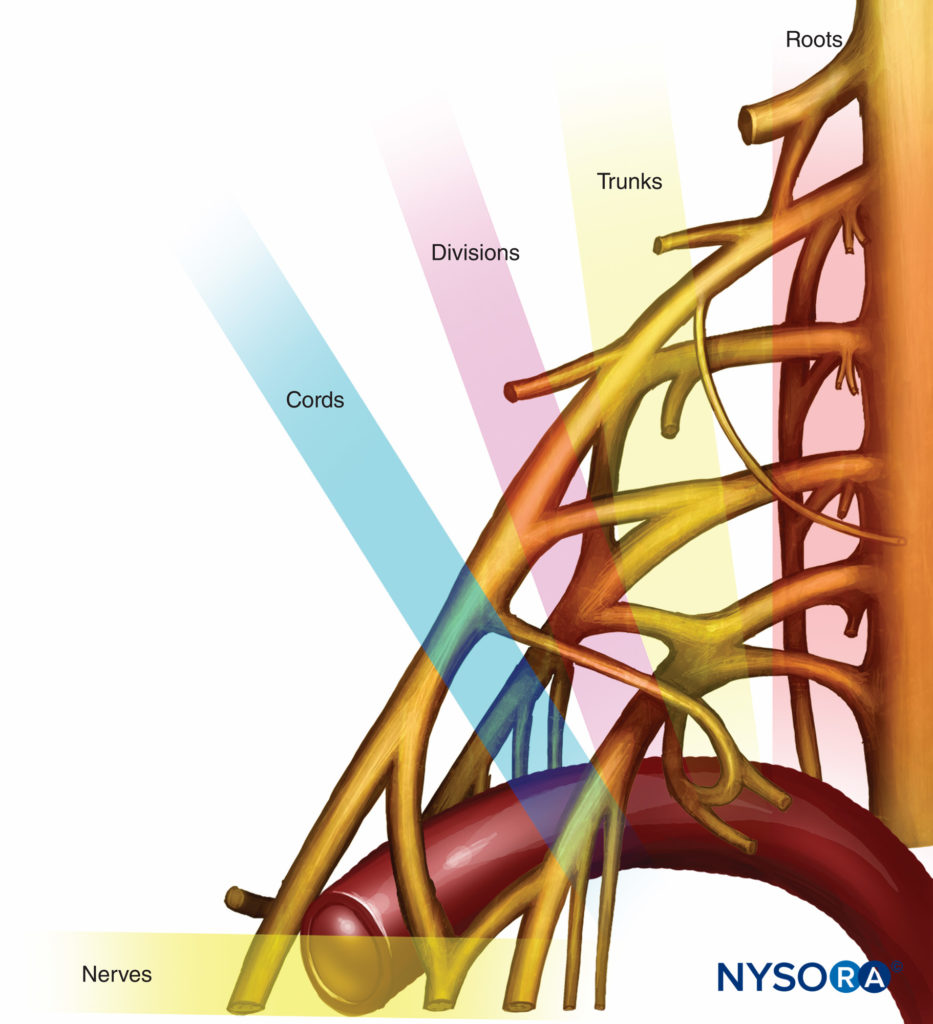
FIGURA 1. Organización del plexo braquial.
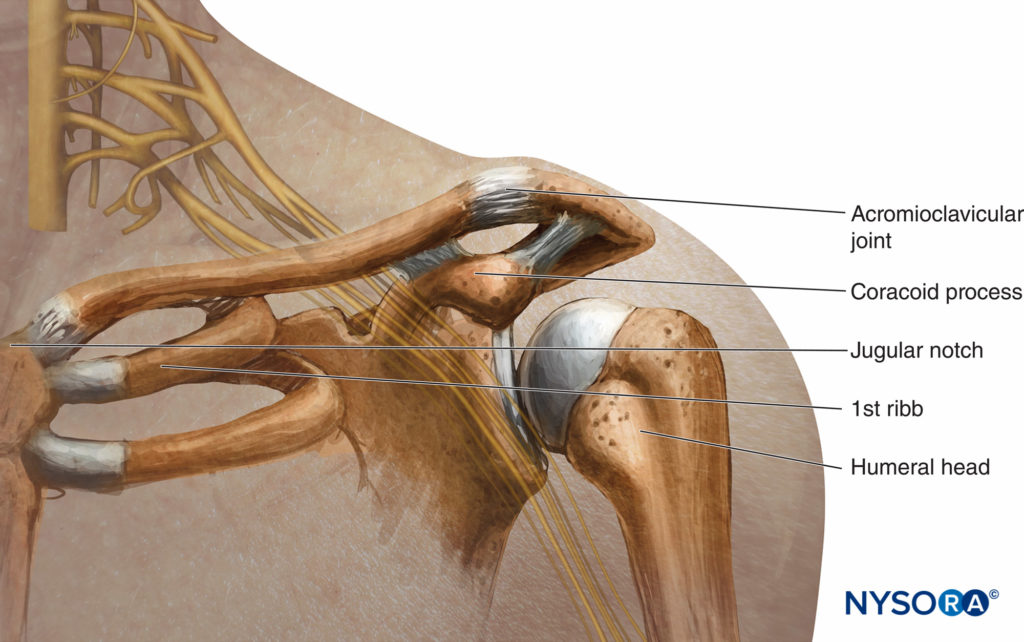
FIGURA 2. Relación del plexo braquial, la clavícula y la apófisis coracoides.
Divisiones, ramas, cordones y nervios terminales
Las divisiones anteriores del tronco superior (C5 y C6) y medio (C7) se unen para formar el cordón lateral, que se encuentra lateral a la arteria axilar y más superficial al tórax anterior. Las divisiones anteriores del tronco inferior (C8 y T1) forman el cordón medial. Se encuentra medial a la arteria axilar y es el más profundo de la pared torácica. El cordón posterior se forma a partir de todas las divisiones posteriores (C5 a T1) y se encuentra posterior a la arteria justo debajo del cordón lateral. Los cordones terminan en ramas terminales que son nervios mixtos, que contienen componentes sensoriales y motores. Son las ramas musculocutánea, cubital, mediana, axilar y radial. Otras ramas también salen del plexo antes de la formación de los nervios terminales. No están mezclados y son únicos en el sentido de que son nervios sensoriales o motores. Estos nervios a menudo no se abordan, pero son importantes porque las ramas motoras pueden estimularse durante la realización de un bloqueo y saber dónde se originan ayudará a determinar dónde ubicar la punta de la aguja. mesas 1 y 2 Enumere las ramas del plexo braquial y su inervación.
TABLA 1. Ramas del plexo braquial.
| Inervación motora | Movimiento observado | Inervación sensorial | |
|---|---|---|---|
| Lateral | |||
| Nervio pectoral lateral | Pectoral mayor | Contracción del pectoral | |
| Nervio escapular dorsal | Romboide mayor y menor; elevador de la escápula | Aduce y rota el hombro, levanta la escápula | |
| Posterior | |||
| Subescapular superior | Subescapular (parte superomedial) | Rotación medial o brazo | |
| Toracodorsal | Latissimus dorsi | Abducción de brazo | |
| Subescapular inferior | Subescapular (parte lateral), redondo mayor | Rotación interna, aducción de hombro | |
| Axilar | Deltoides, redondo menor | Elevación de la parte superior del brazo | Piel del brazo lateral superior |
| medio | |||
| pectoral medial | Pectoral menor y mayor | Contracción del pectoral | |
| cutáneo medial nervio del brazo | Piel del lado medial o Brazo |
||
| Nervio cutáneo medial del antebrazo | Piel del lado medial o antebrazo |
TABLA 2. Nervios terminales del plexo braquial.
| Inervación motora | Movimiento observado | Inervación sensorial | |
|---|---|---|---|
| Lateral | |||
| Musculocutáneo | Coracobraquial, bíceps braquial, braquial | Flexión de codo | Piel del lado lateral del antebrazo |
| Mediana | Flexor superficial de los dedos— todos, pronador redondo, flexor del carpo radial palmar largo | Flexión de los primeros dedos, oposición de pulgar | Piel de la mitad radial de la palma y lado palmer de radial tres y a medios dígitos |
| Posterior | |||
| Radial | Braquiorradial, abductor del pulgar longus, músculos extensores de la muñeca y los dedos | Abducción del pulgar, extensión de la muñeca y los dedos | Piel del brazo posterior, antebrazo y mano |
| medio | |||
| Cubital | Abductor pollicis interosei músculos intrínsecos de la mano | Contracción de la 4ª y quinto dedo y pulgar secuestro | Piel de la cara medial de la muñeca y mano y ulner uno y medio dígitos |
| Mediana | Flexor superficial de los dedos— todos, pronador leres, flexor carpi radial palmar largo | Flexión de los primeros 31/2 dedos, oposición de pulgar | Piel de la mitad radial de la palma y lado palmer de radial tres y a medios dígitos |
Nota: Todas las ramas del cordón medial llevan fibras C8 y T1, y las de los segmentos espinales superiores en el plexo braquial (C5 a C6) tienden a inervar los músculos más proximales en la extremidad superior, mientras que los segmentos inferiores (C8, T1) tienden a inervan músculos más distales, como los de la mano (T1). La variación anatómica y la mezcla de fibras de los fascículos lateral y medial hace imposible decir con certeza qué fascículo está siendo estimulado con la respuesta del nervio mediano distal.
ANATOMÍA CLÍNICA
Un diagrama esquemático simplificado del plexo se muestra en Figura 1 y XNUMX. Este diagrama muestra el plexo tal como realmente existe y una representación más clínica de cómo se encuentra cuando se realiza un bloqueo infraclavicular. Como se muestra, el cordón posterior no es en realidad el cordón más posterior, sino que se encuentra entre los cordones lateral y medial. La imagen anatómica más útil es en el plano sagital, como se muestra en Figura 3 y XNUMX. Esta figura ilustra el plexo braquial al nivel del bloqueo infraclavicular para mostrar esta relación. La relación mostrada en Figura 3 y XNUMX es útil para guiar la colocación de la aguja mientras se realiza este bloqueo. La vista sagital que se muestra aquí ilustra los cordones en una vista de primer plano que rodea la arteria.
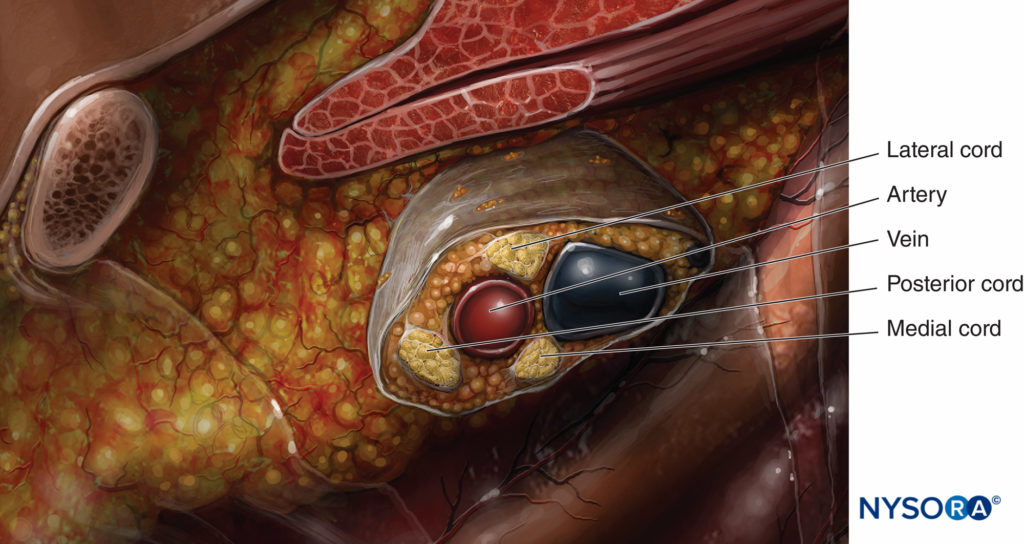
FIGURA 3. Vista cercana de la relación de los cordones del plexo braquial al nivel del bloqueo infraclavicular con la arteria subclavia/axilar.
Una vez que se aprende esta relación, la capacidad de cambiar las direcciones de la aguja para el posicionamiento correcto se basa en la anatomía, y disminuye la necesidad de pases posteriores para lograr una colocación exitosa. El cordón que con mayor frecuencia se encuentra primero al realizar el bloqueo infraclavicular es el cordón lateral porque es el más superficial. Justo más allá del cordón lateral está el cordón posterior, que está muy cerca pero un poco más profundo que el cordón lateral. El cordón medial es en realidad caudal o por debajo de la arteria axilar, como se puede ver en la vista sagital en Figura 3 y XNUMX. El diagrama esquemático del cable que se muestra en Figura 4 y XNUMX demuestra el ángulo de 90 grados de inserción de la aguja para el cordón lateral y posterior. Esta figura también ilustra la proximidad de la arteria y el riesgo de perforar la arteria al intentar encontrar el cordón medial. La anatomía del plexo varía ampliamente entre los individuos. El estudio de MRI de Sauter reveló que los cordones se encuentran dentro de los 2 cm del centro de la arteria, aproximadamente dentro de dos tercios de un círculo. Figura 5 y XNUMX.
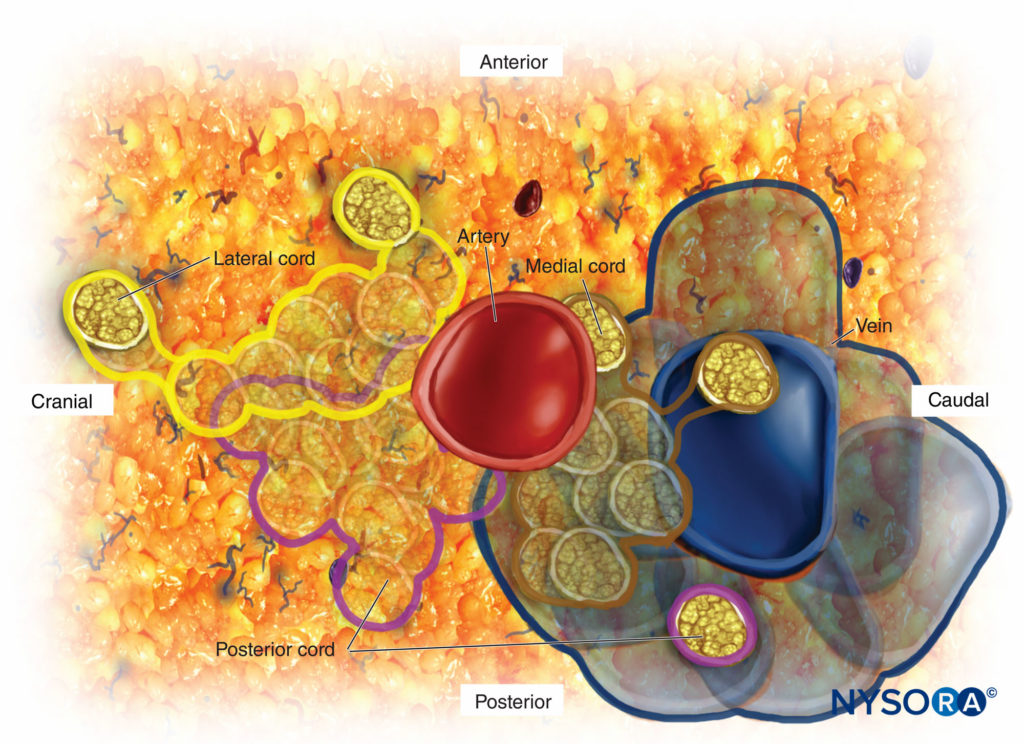
FIGURA 4. Esquema de la relación de los cordones del plexo braquial con la arteria subclavia/axilar.
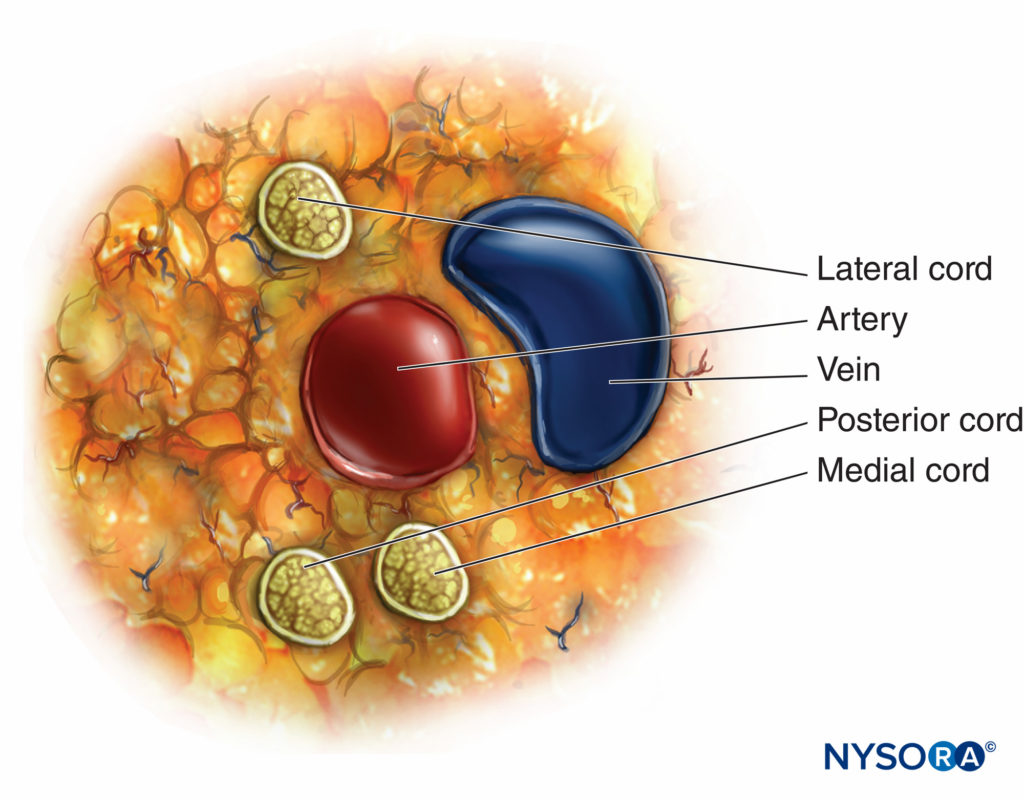
FIGURA 5. Variaciones anatómicas del plexo braquial infraclavicular entre individuos.
El Cordón Lateral
El fascículo lateral inerva la mitad lateral del nervio mediano y las ramas de los nervios musculocutáneo y pectoral (v. mesas 1 y 2). Esta porción lateral del nervio mediano es la inervación motora de los músculos flexores del antebrazo, flexor radial del carpo, pronador redondo (pronación del antebrazo) y el músculo tenar del pulgar. Proporciona inervación sensorial desde el pulgar hasta la mitad lateral del cuarto dedo, incluidas las puntas dorsales. La respuesta motora más distal sería la flexión de los dedos o la flexión y oposición del pulgar. El pulgar también tiene inervación motora del nervio cubital, lo que puede resultar confuso si se trata de interpretar una contracción aislada del pulgar. El nervio cubital inerva el aductor del pulgar, el flexor corto del pulgar y el primer músculo interóseo dorsal. Estos músculos aducen radialmente el pulgar. El flexor corto del pulgar asiste en la oposición del pulgar. La inervación del nervio mediano del flexor largo del pulgar, el abductor corto del pulgar y el oponente del pulgar son los principales flexores para la oposición del pulgar.
El nervio musculocutáneo tiene solo ramas musculares por encima del codo y es puramente sensorial por debajo del codo cuando se convierte en el nervio cutáneo antebraquial lateral. La respuesta motora es la flexión del codo por la contracción del bíceps y la sensibilidad en la parte media del antebrazo. La relación anatómica del nervio musculocutáneo con las cuerdas y la apófisis coracoides es pertinente al bloqueo infraclavicular. Podría considerarse una rama porque sale temprano, pero se parece más a un nervio terminal porque tiene inervaciones sensoriales y motoras. Las variaciones en la anatomía del plexo braquial son comunes. Debido a que el nervio musculocutáneo sale con mayor frecuencia del cordón lateral bastante temprano, se considera que la estimulación de este nervio es un indicador poco confiable de la estimulación del cordón lateral. A menudo se superpone al cordón lateral, que será estimulado con un avance más profundo de la aguja a medida que pasa por el punto de estimulación del nervio musculocutáneo. Figura 6 y XNUMX representa el cordón lateral con su respuesta motora manual estimulada.
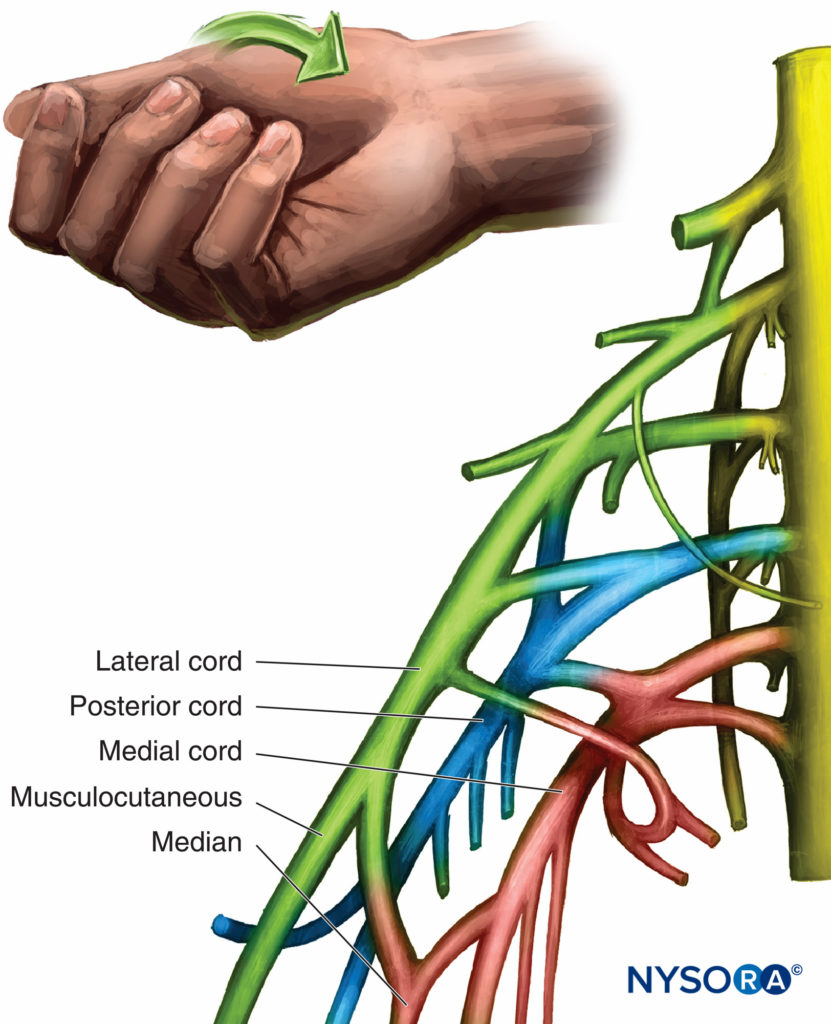
FIGURA 6. Organización y respuesta motora del cordón lateral.
El Cordón Posterior
El cordón posterior es justo profundo o inferior al cordón lateral. Los nervios axilar, toracodorsal y subescapular superior e inferior son las ramas del cordón posterior. Están involucrados en el movimiento de la parte superior del brazo y el movimiento y la rotación del hombro, así como en la aducción del hombro y la abducción del brazo. La rama que se encuentra con más frecuencia es el nervio axilar porque a menudo se ha separado de la médula antes de la apófisis coracoides. El nervio axilar al deltoides eleva la parte superior del brazo. Además de sus ramas, el cordón posterior es responsable del nervio radial completo. Las respuestas distales a la estimulación son la abducción del pulgar y la extensión de la muñeca y los dedos.Figura 7 y XNUMX). El músculo braquiorradial está inervado por el nervio radial y se clasifica como extensor. Su estimulación debe caracterizarse porque puede confundirse con una respuesta del nervio mediano porque en realidad flexiona la articulación del codo. La flexión del codo con desviación radial de la muñeca representa la estimulación del músculo braquiorradial y una respuesta del cordón posterior. La aguja debe reajustarse para obtener una respuesta más distal del nervio radial.
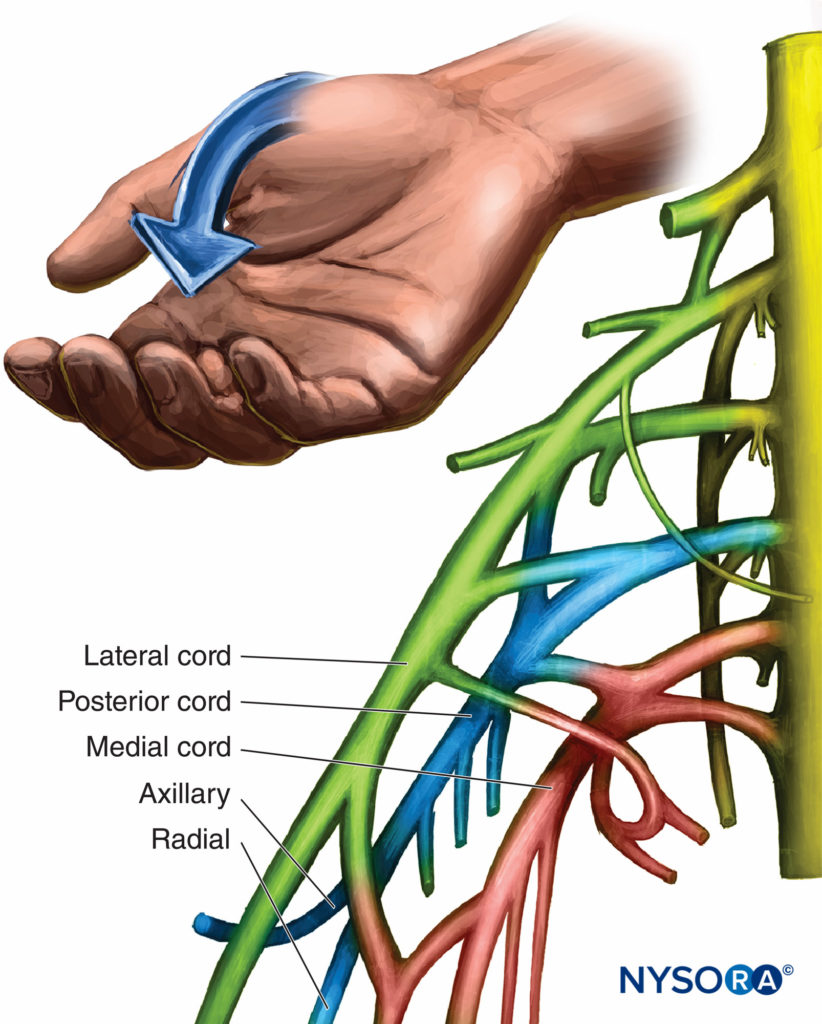
FIGURA 7. Organización y respuesta motora del cordón posterior.
El cordón medial
El cordón medial se ramifica en el nervio cubital y la mitad medial del nervio mediano. Las ramas incluyen los nervios pectoral medial, cutáneo braquial medial y cutáneo antebraquial medial. Estas ramas inervan la piel de las superficies anterior y medial del antebrazo hasta la muñeca. El nervio cubital inerva la mitad de los dedos cuarto y quinto, el aductor del pulgar y todos los interóseos, lo que da como resultado la contracción de los dedos cuarto y quinto y la aducción del pulgar. La estimulación del nervio mediano da como resultado la flexión y la sensibilidad de los primeros tres dedos y medio, la oposición del pulgar y la sensibilidad de la palma.Figura 8 y XNUMX). A diferencia del bloqueo axilar, las respuestas a la estimulación del nervio mediano durante el bloqueo infraclavicular podrían surgir del cordón lateral o medial.
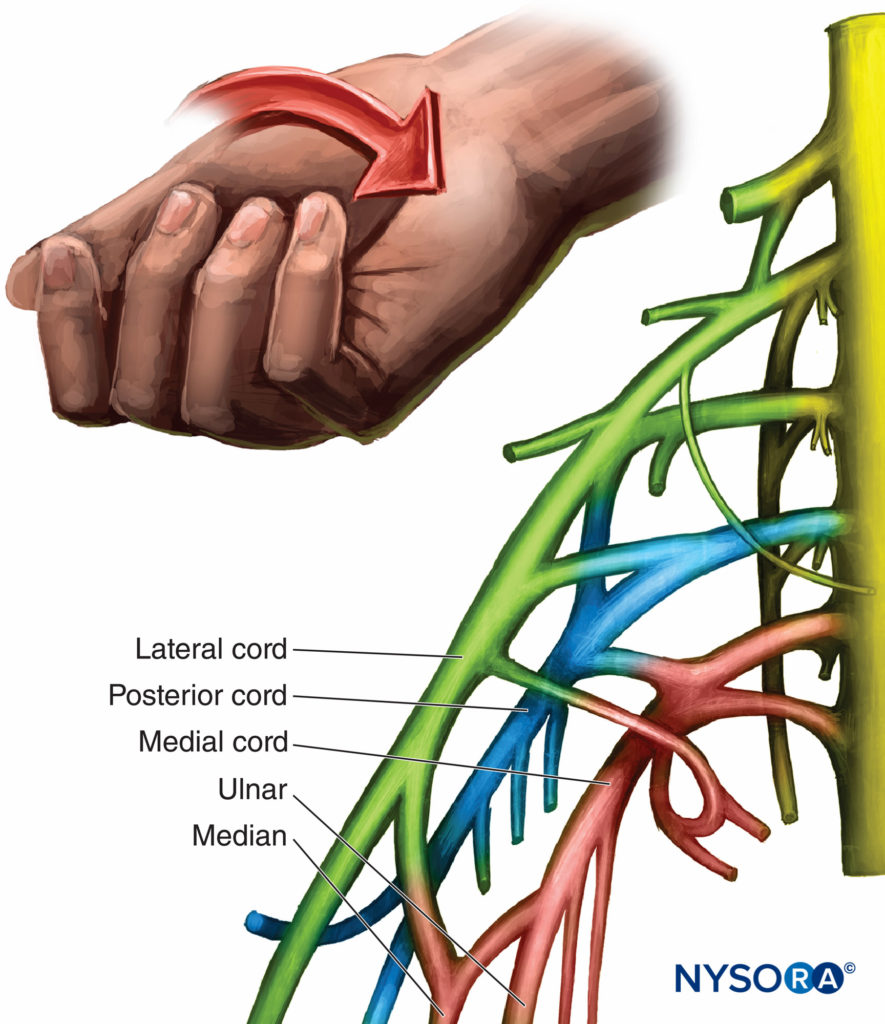
FIGURA 8. Organización y respuesta motora del cordón medial.
Los estudios clásicos de la topografía de las fibras del nervio mediano realizados por Sunderland identificaron fibras del pronador redondo y flexor radial del carpo en la raíz lateral, junto con nervios del flexor profundo de los dedos, flexor largo del pulgar y músculos tenares intrínsecos en la raíz medial. Los estudios de lesiones nerviosas también sugieren que las fibras medianas de los flexores de los dedos se encuentran con mayor probabilidad en el cordón medial y la raíz medial del nervio mediano. Con la anatomía del plexo que ocurre con mayor frecuencia, la flexión de los dedos probablemente identifica la estimulación del cordón (o raíz) medial, pero la flexión de la muñeca puede resultar de la estimulación del cordón (o raíz) mediana o lateral. mesas 1 y 2 resumir las cuerdas, las ramas, los nervios terminales y su respuesta al estímulo motor. Debido a la variabilidad anatómica y la mezcla del nervio mediano entre los fascículos medial y lateral, se enumeran las mismas respuestas para ambos nervios. Excepto en raras variantes, el nervio cubital se transporta dentro del cordón medial. Obtenga más información sobre la distribución del plexo braquial en Anatomía de la Anestesia Regional Funcional.
HITOS Y TÉCNICA
Reglas generales
Los puntos de referencia óseos utilizados en la mayoría de los abordajes son la clavícula, la fosa yugular o escotadura, la articulación acromioclavicular y la apófisis coracoides, representadas en Figura 9 y XNUMX.
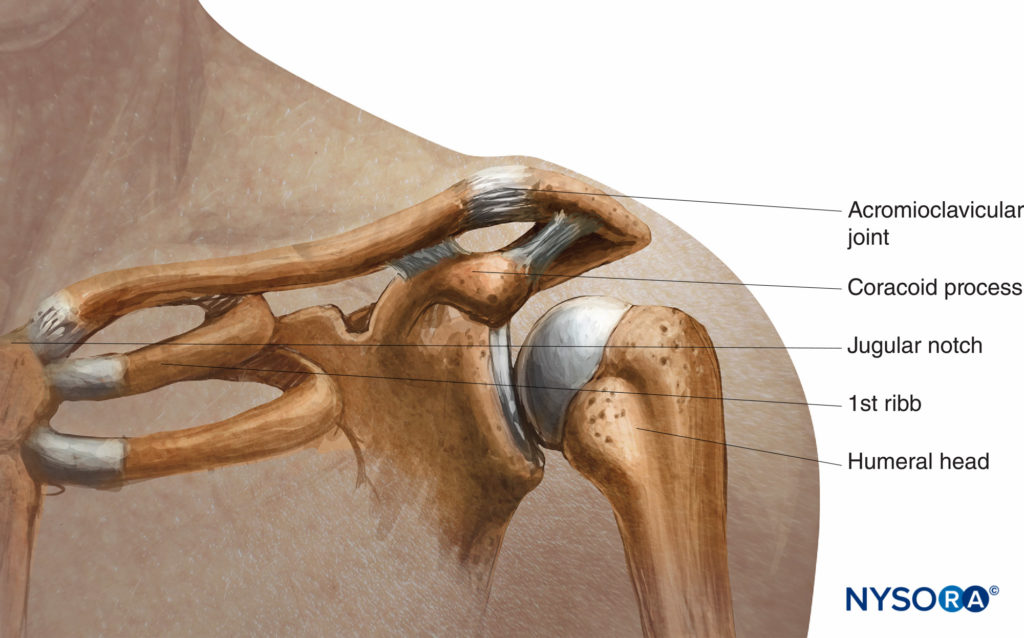
FIGURA 9. Relación de la escotadura yugular (esternal), la clavícula y la apófisis coracoides.
ENFOQUE RAJ MODIFICADO
Se necesita una pequeña cantidad, aproximadamente 5 ml o menos, de anestésico local para la piel y el tejido subcutáneo. Se debe tener cuidado de evitar la pleura y nunca dirigir la aguja en dirección medial. Si no se encuentra el plexo, la aguja debe retirarse y redirigirse secuencialmente por un factor de 10 grados en dirección cefálica o caudal. Si esas maniobras no tienen éxito, se deben volver a evaluar los puntos de referencia antes de intentar otra pasada. Ajustes iniciales en el estimulador nervioso son 1.5 mA, con una respuesta aceptable a menos de 0.5 mA. Son preferibles las respuestas motoras distales (por debajo del codo). El bloqueo infraclavicular es un bloqueo de gran volumen y se necesitan 30 ml de anestésico local para bloquear todo el plexo braquial. Algunas soluciones anestésicas locales de uso común se enumeran en Tabla 3.
TABLA 3. Soluciones anestésicas locales para bloqueo infraclavicular.
| Duración | Anestésico | |
|---|---|---|
| Short (1.5–3.0 horas) | cloroprocaína al 3% | |
| 1.5% de lidocaína | ||
| No inyecte cuando el paciente se queja de dolor o 1.0%–1.5% mepivacaína | ||
| Intermedio (4–5 horas) | Lidocaína al 2% + epinefrina | |
| 1.0% -1.5% mepivacaína | ||
| Duradero (10–14 horas) | 0.25% -0.50% bupivacaína | (0.0625 %–0.1 % para infusión) |
| ropivacaína al 0.50% | 0.1%–0.2% para infusión) |
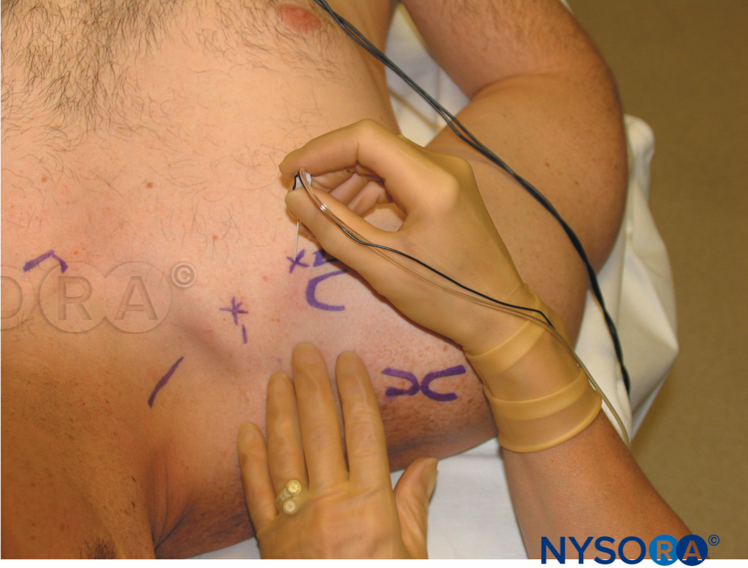
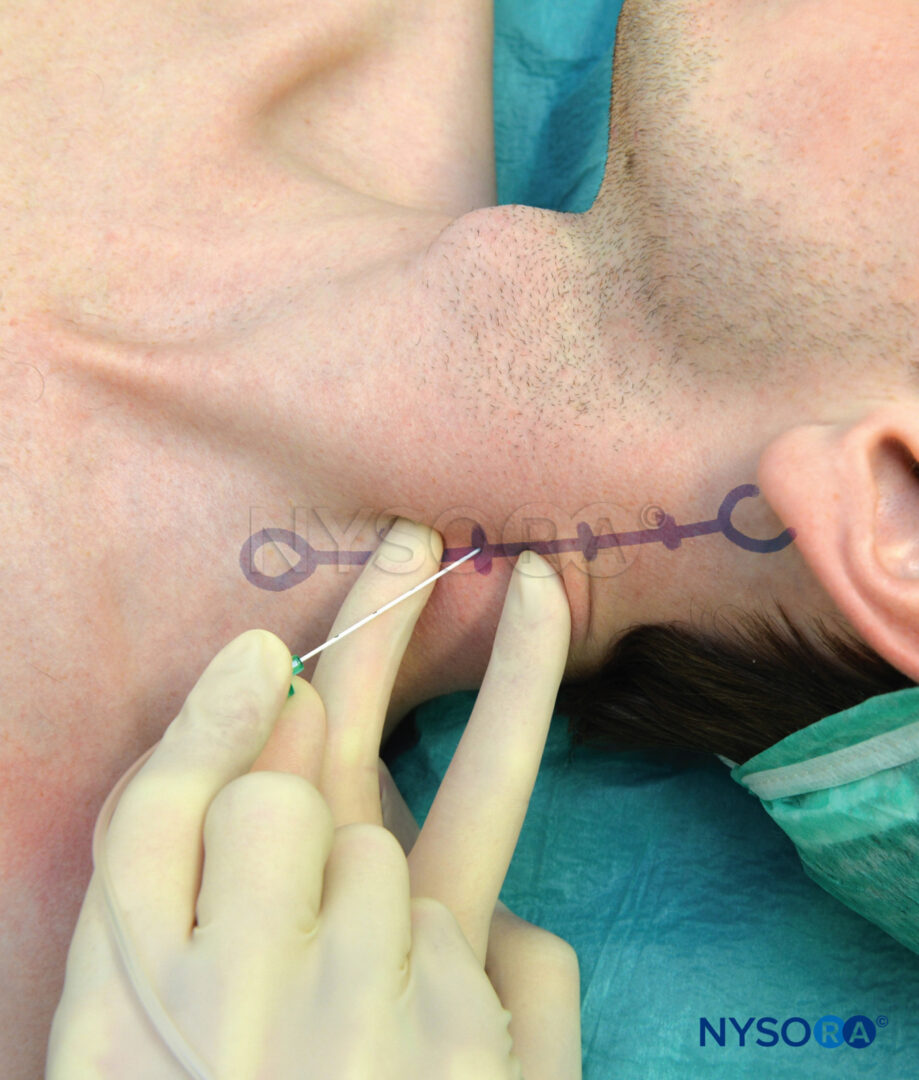
El paciente está en posición de decúbito con la cabeza girada hacia el otro lado. Se palpa la arteria subclavia donde cruza la clavícula, o se marca el punto medio de la clavícula. La arteria braquial se palpa y se marca en el borde lateral del músculo pectoral. Se hace una línea que une estos dos puntos con la inserción de la aguja de 2.5 a 3.0 cm por debajo del punto medio de la clavícula en un ángulo de 45 a 65 grados hacia la arteria axilar (Figura 10 y XNUMX). El operador se para en el lado opuesto al sitio de colocación del bloque. La piel se infiltra con anestésico local en la piel y el músculo pectoral. Los dos primeros dedos de la mano que palpa sujetan la piel en el punto de inserción y la aguja se avanza en un ángulo de 45 a 65 grados hacia el punto de pulsación braquial o paralela a una línea que conecta la cabeza clavicular medial con la coracoides. proceso si no se puede sentir la pulsación (Figura 11 y XNUMX). Si no se encuentra el plexo, la aguja debe retirarse y redirigirse 10 grados en dirección cefálica o caudal, según el ángulo de origen de la inserción. En ningún momento se debe apuntar la aguja en sentido medial o posterior hacia el pulmón.
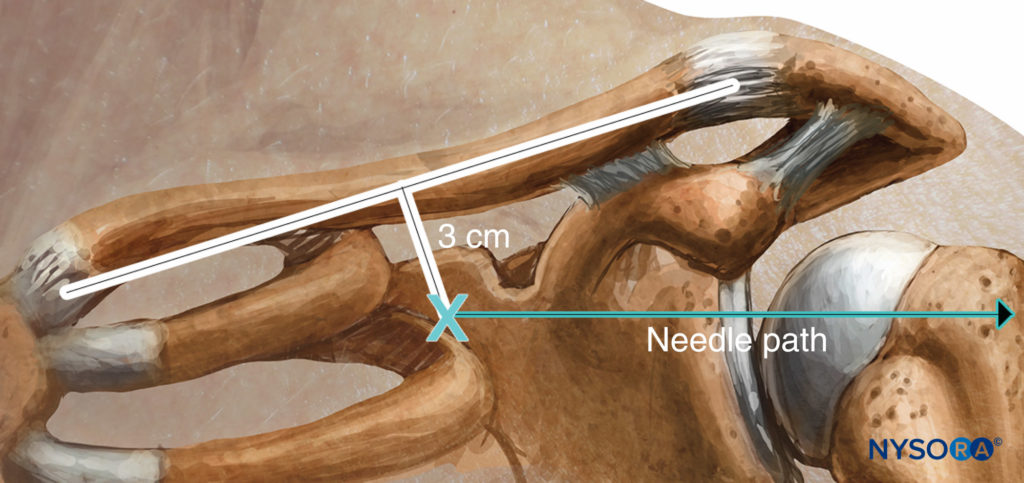
FIGURA 10. Abordaje de Raj: Puntos de referencia y plano de inserción de la aguja.
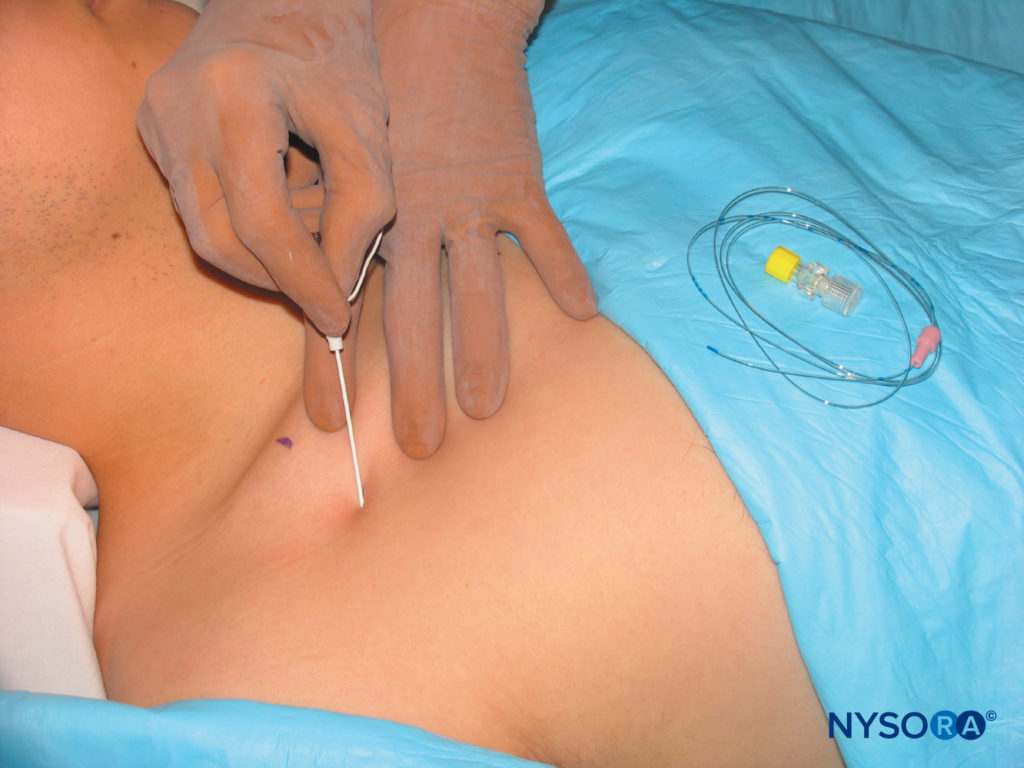
FIGURA 11. Abordaje de Raj: Inserción y orientación de la aguja.
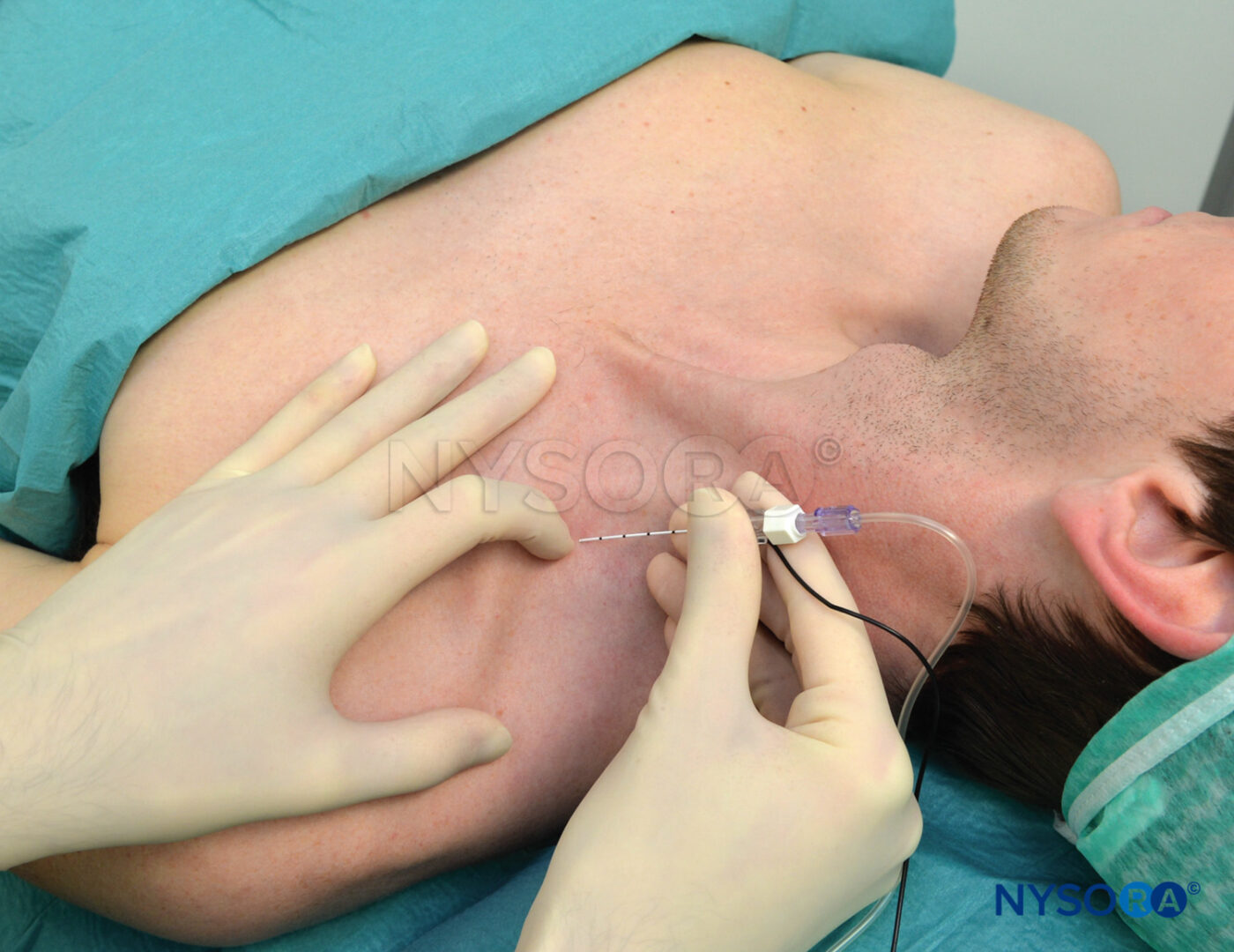
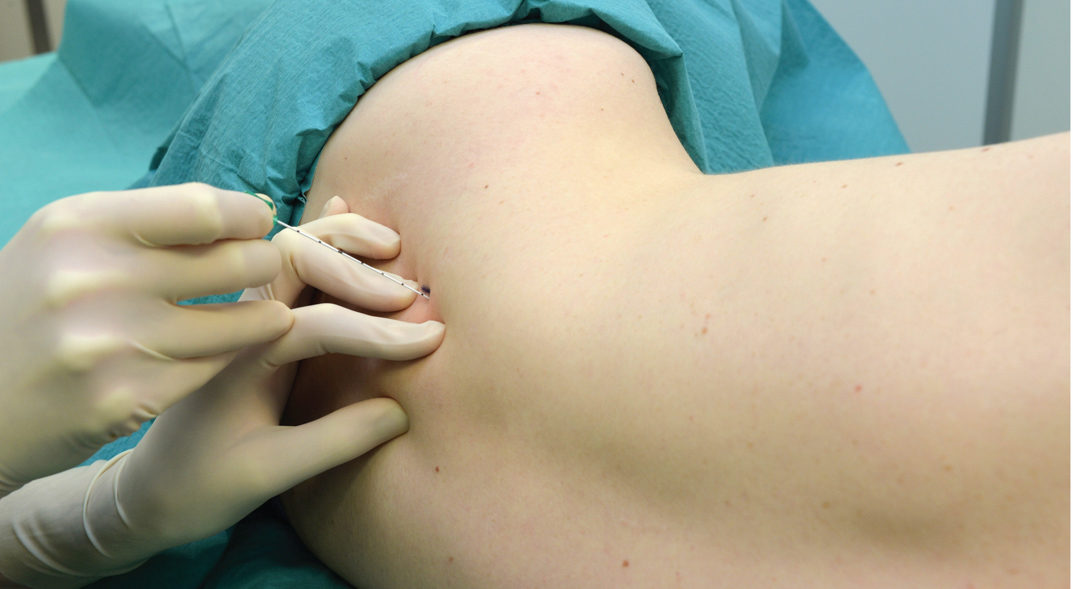
BLOQUE INFRACLAVICULAR VERTICAL
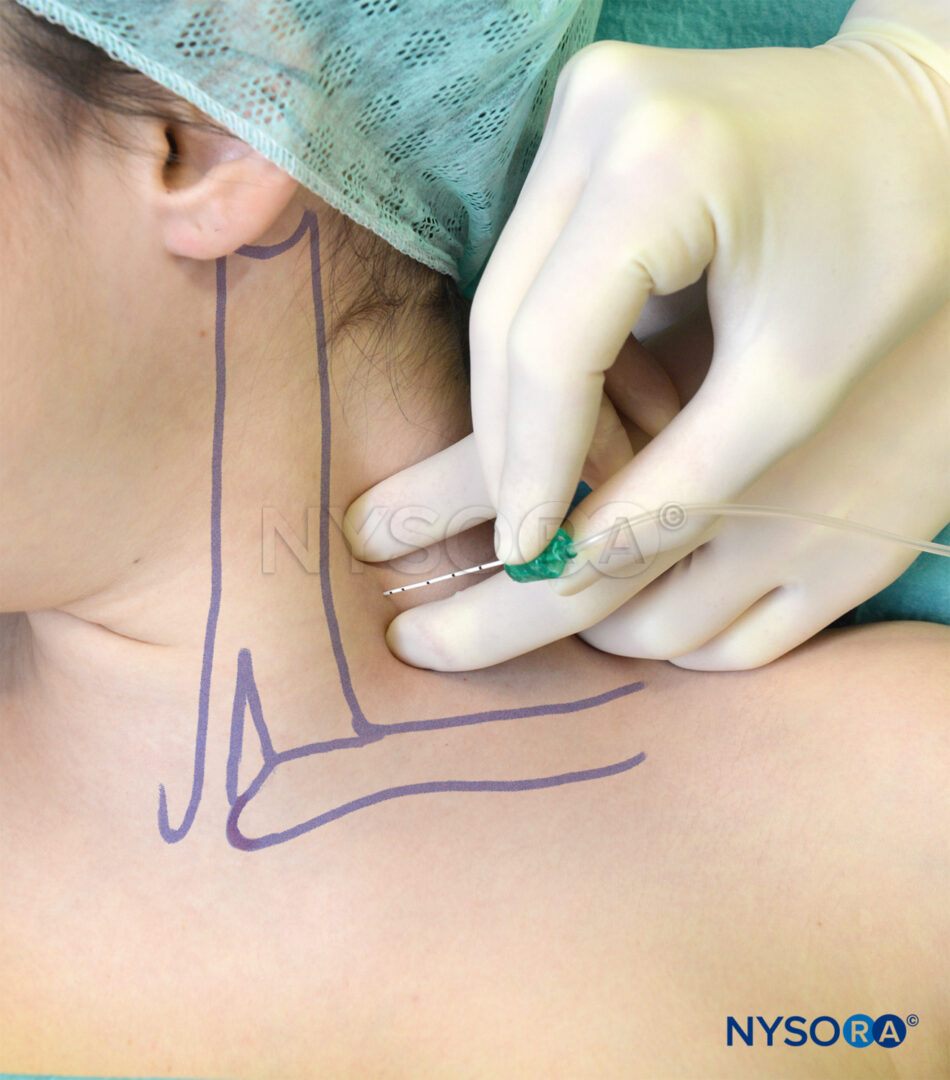
El bloqueo infraclavicular vertical fue descrito por Kilka y colaboradores en 1995. Los puntos de referencia son el punto medio de una línea desde la mitad de la escotadura yugular y el proceso ventral del acromion (Figura 12 y XNUMX). El paciente está acostado en posición supina con el antebrazo relajado sobre el pecho con la cabeza ligeramente girada hacia un lado.
- La inserción de la aguja se realiza en el punto medio de la línea que va desde la fosa yugular hasta la articulación acromioclavicular.
- La inserción es justo debajo de la clavícula.
- La aguja asume un ángulo de aguja de 90 grados.
- Se utiliza una aguja de 50 mm
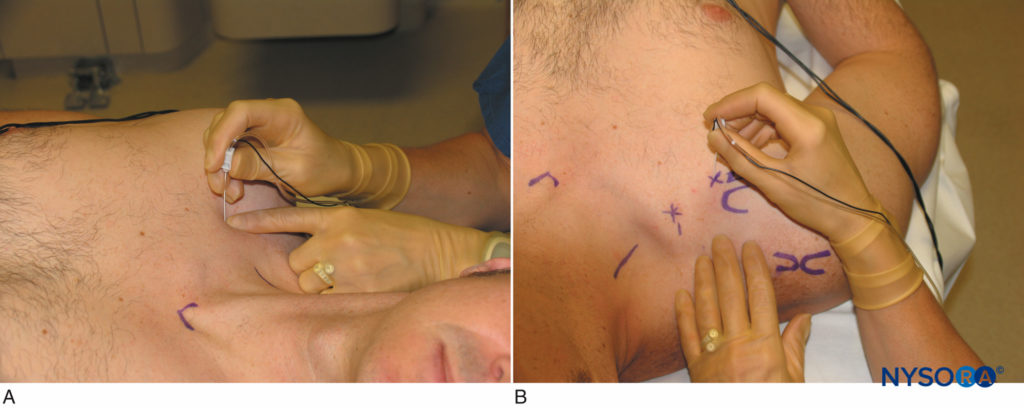
FIGURA 12. A Y B. Abordaje vertical: Inserción y orientación de la aguja.
Se inserta una aguja de 50 mm cerca de la clavícula en un ángulo de 90 grados (ver Figura 12 y XNUMX). El anestésico local se inyecta después de obtener un estímulo distal de 0.5 mA o menos. Si en la primera pasada la aguja no encuentra el plexo, sólo se cambia el ángulo manteniendo el mismo plano 10 grados caudal o cefálicamente. La aguja nunca se dirige de manera medial.
Consejos NYSORA
Los tres errores más comunes que aumentan el riesgo de neumotórax son:
- Inserción demasiado medial de la aguja.
- Profundidad de inserción de la aguja > 6 cm
- Dirección medial de la aguja
Adams describió una tasa de éxito mejorada al mover el sitio de punción 1 cm lateralmente. La tasa de bloqueo fallido (definido como la necesidad de analgésicos o sedantes adicionales) se redujo al 8.3 %, aunque esto puede depender del tamaño del paciente. Utilizando la evaluación ultrasonográfica, Greher y sus colegas demostraron la anatomía topográfica en voluntarios y compararon el enfoque clásico con un sitio de punción determinado por la ubicación del plexo por ultrasonido de alta resolución. Se encontró una clara tendencia a un sitio de punción más lateral, especialmente en mujeres. Descubrieron que cuando la línea desde la fosa yugular hasta el acromion medía 22.0-22.5 cm, el sitio de punción estaba exactamente en el centro de esta línea. Sin embargo, por cada 1 cm de disminución en la longitud de esta línea, el sitio de punción se movió 2 mm lateralmente desde el centro y por cada 1 cm de aumento, el sitio de punción se movió 2 mm medialmente.
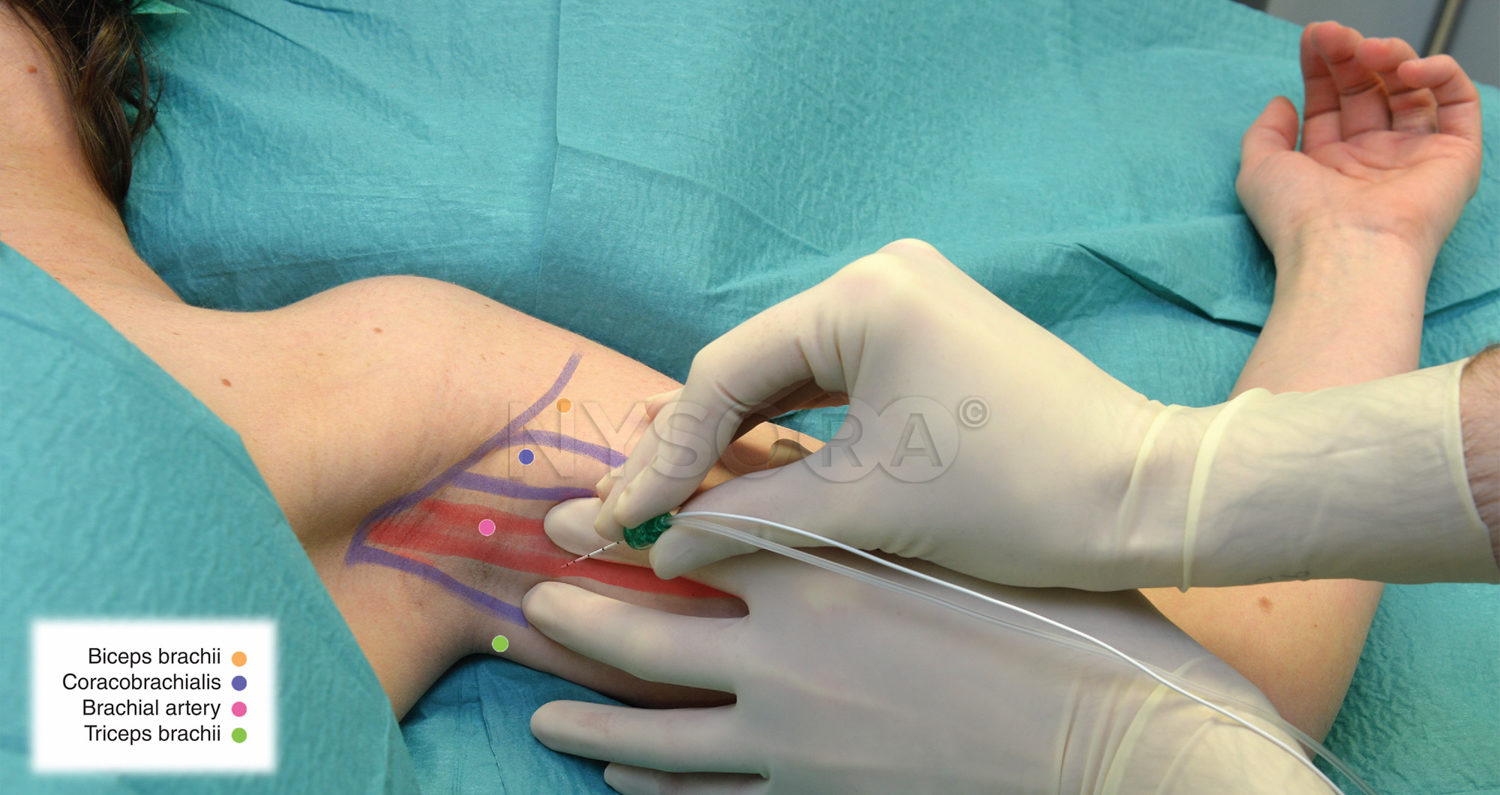
TÉCNICA CORACOIDES (BLOQUEO)
El bloqueo coracoides descrito por Whiffler11 en 1981 utilizó un sitio de entrada de la aguja que con mayor frecuencia es inferior y medial al proceso coracoides. En 1998, Wilson revisó las resonancias magnéticas y localizó un punto 2 cm medial a la apófisis coracoides y 2 cm caudal. En este sitio de entrada en la piel, la inserción posterior directa de la aguja hace contacto con los cordones en un rango medio de 4.24 cm ± 1.49 (2.25–7.75 cm) en hombres y 4.01 ± 1.29 cm (2.25–6.5 cm) en mujeres. Como se muestra en Figura 13 y XNUMX, se palpa la punta lateral de la apófisis coracoides (no el borde medial). Kapral19 en 1999 describió un abordaje lateral con el paciente en la misma posición. El punto de inserción de la aguja es lateral al punto lateral de la apófisis coracoides. Después de identificar la apófisis coracoides tocando el hueso, la aguja de 7 cm se retira 2 a 3 mm y se redirige por debajo de la apófisis coracoides 2 a 3 cm hasta alcanzar el plexo braquial. La distancia habitual era de 5.5 a 6.5 cm. Rodríguez describió su serie de bloqueos coracoides como más cercanos a la apófisis coracoides al hacer su sitio de punción 1 cm inferior y 1 cm medial a la apófisis coracoides. Informó una tasa de éxito similar.
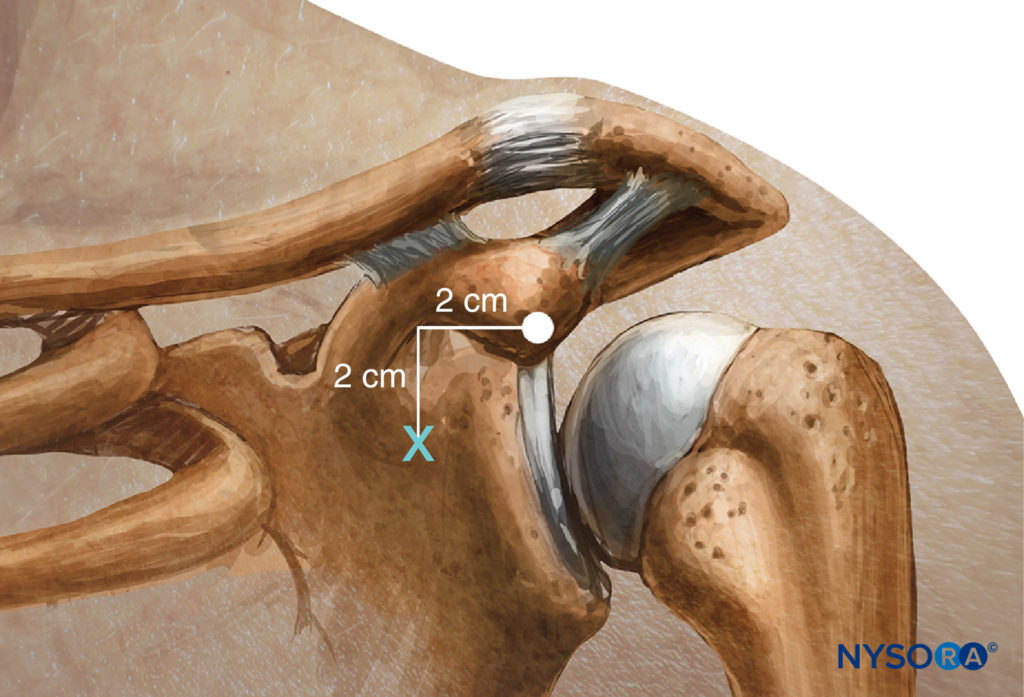
FIGURA 13. Abordaje coracoides: puntos de referencia.
LOS HITOS DE LA TÉCNICA LATERAL Y SAGITTAL
En 2004, Klaastad y colaboradores describieron esta técnica y la probaron en un modelo de resonancia magnética. El punto de inserción de la aguja es la intersección entre la clavícula y la apófisis coracoides (ver Figura 2 y XNUMX). La aguja se avanza 15 grados hacia atrás, siempre estrictamente en el plano sagital junto a la apófisis coracoides mientras se apoya en el borde anteroinferior de la clavícula. Todas las direcciones de la aguja en este método se adhieren estrictamente al plano sagital a través de esta prominencia coracoides. El cordón posterior y el cordón medial se alcanzaron con más frecuencia que el cordón lateral. La profundidad de inserción no debe ser superior a 6.5 cm. Aunque los cordones generalmente se alcanzan antes que la arteria y la vena axilares, la punción de estos vasos y de la vena cefálica siempre es una posibilidad.
Klaastad y colaboradores informaron que en ocasiones necesitaban insertar la aguja más de 6.5 cm (su profundidad segura máxima estimada) para obtener un contacto nervioso satisfactorio y no habían tenido ningún caso de neumotórax. La aguja puede encontrar un vaso. Aunque inicialmente se usó con un estimulador nervioso, esta técnica se ha convertido en el método preferido para su uso con la localización por ultrasonido de los cordones del plexo braquial. Los cordones son superiores y posteriores a la arteria axilar, más comúnmente a una profundidad de 4 a 6 cm. Aunque siempre es posible puncionar la arteria, la trayectoria de este abordaje parece evitar la punción de los vasos axilares porque las cuerdas se encuentran cefálicas a la arteria y 2 a 3 cm cefálicas a la cavidad pleural. El uso de ultrasonido puede mejorar el éxito del bloqueo y disminuir la morbilidad en comparación con el estimulador nervioso solo.
INYECCIÓN ÚNICA VS INYECCIÓN MÚLTIPLE Y TÉCNICA CONTINUA
Se ha informado que la estimulación única tiene tasas de éxito del 82% al 100%. Gaertner y sus colegas compararon la estimulación única con la estimulación de las tres cuerdas. La multiestimulación tomó un poco más de tiempo (9.0 vs 7.5 min); sin embargo, 2 de los 40 pacientes en el grupo de multiestimulación fueron excluidos porque no se pudieron localizar tres cables en 15 minutos. Se consideró adecuada una respuesta distal en la mano o la muñeca con 10 ml de anestésico local inyectado en cada sitio. En el grupo de estimulación única, se inyectaron 30 ml de anestésico local después de identificar una respuesta única de cualquier cordón, (Figura 14 y XNUMX). Aunque su tasa general de éxito fue baja para ambas técnicas (40.0 % para la estimulación única y 72.5 % para la estimulación múltiple), Gaertner y sus colegas informaron que la estimulación múltiple fue significativamente más exitosa que la única. La cantidad de anestésico local, 30 ml, podría haber contribuido a la disminución general de la tasa de éxito. Sin embargo, estos investigadores atribuyeron la mayor parte de la diferencia en el éxito general a la definición variable de éxito en la literatura.
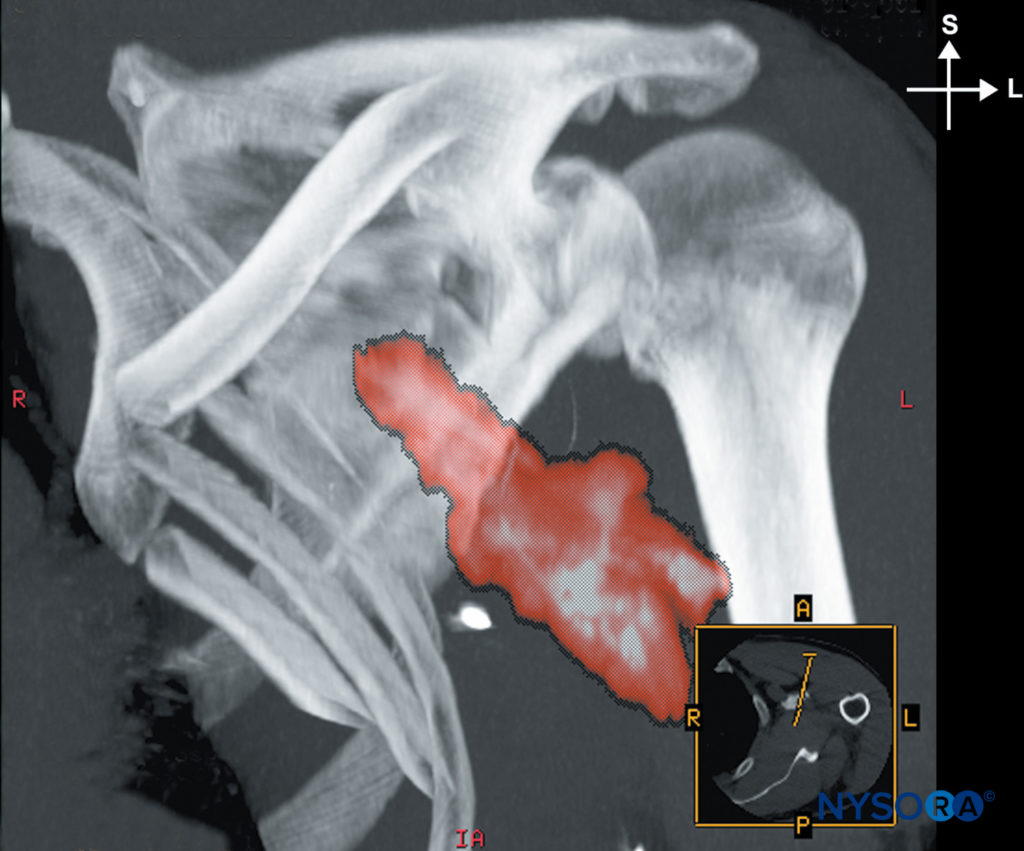
FIGURA 14. Distribución del anestésico local después de la inyección a través de un catéter permanente.
La cirugía de la mano constituye gran parte de las cirugías en estos estudios. La mayoría de las cirugías de mano se pueden realizar con dos o tres de los nervios de la mano bloqueados si están en la distribución correcta de la cirugía. Gaertner y sus colegas sintieron que se deberían usar criterios más estrictos. Un bloqueo motor y sensorial completo de todos los nervios fue necesario para sus criterios de éxito en comparación con el éxito definido como completar el procedimiento sin suplementos o la necesidad de anestesia general. Rodríguez y colaboradores21 demuestran un ejemplo de este criterio en un ensayo controlado aleatorio que compara la inyección de 42 ml de mepivacaína mediante una técnica de inyección única, doble o triple. Se encontró un bloqueo motor significativamente menos completo con la inyección única frente a la inyección doble o triple. No se encontraron diferencias significativas en los grupos de doble o triple inyección. En otro estudio, que comparó la estimulación única y la doble, el 22 % del grupo de estimulación única tuvo una respuesta musculocutánea o axilar.
Los investigadores afirman que las recomendaciones para no aceptar estas respuestas se basan en un informe anecdótico publicado sobre un abordaje no coracoides. La inyección doble se sugirió como el mejor equilibrio entre eficacia y comodidad para los pacientes y dio como resultado tiempos de ejecución de bloqueo más cortos y menores tasas de punción vascular en comparación con la inyección de estimulación triple. Deluze y colaboradores encontraron una tasa efectiva similar al comparar la estimulación única con la estimulación triple utilizando 40 ml de ropivacaína al 0.75 %.
Técnica Continua
El bloqueo infraclavicular es muy adecuado para el bloqueo nervioso continuo. Comodidad del paciente y catéter asegurar son más fáciles de lograr con un catéter infraclavicular en lugar de un vendaje en el axilar área. Si la distribución del dolor es en el nervio axilar o en las áreas musculocutáneas, la posibilidad de un bloqueo sensorial constante de esas áreas y el alivio del dolor son mayores.
Todos los enfoques se han utilizado con éxito con una técnica continua, y no hay evidencia abrumadora que favorezca un enfoque en particular.
Consejos NYSORA
- El proceso coracoides se puede encontrar fácilmente incluso en pacientes obesos. El dedo medio se coloca justo debajo de la clavícula y la mano se mueve lateralmente hacia el hombro. La primera prominencia ósea que se palpa con el dedo índice es la apófisis coracoides. La cabeza del paciente debe girarse hacia el lado opuesto.
RESUMEN
El bloqueo infraclavicular proporciona una alternativa útil al bloqueo axilar para la cirugía del brazo. El bloque es fiable para la cirugía y apto para la técnica de ultrasonido y se puede utilizar para técnicas continuas y de disparo único.
Para una revisión más completa del bloqueo infraclavicular, consulte Bloqueo del plexo braquial infraclavicular guiado por ecografía.
Referencias
- Hirschel G: Die Anasthesierung des Plexus brachialis bei Operationen der oberen Extremitat. MMW Munch Med Wochenschr 1911;58:1555–1556.
- Kulenkampff D: Anasthesie des Plexus brachialis. Zentralbl Chir 1911; 8: 1337–1350.
- Bazy L, Pouchet V, Sourdat V y otros: J Anesth Reg 1917;222–225.
- De Zentralbl Chir 45, 1918. En Winnie AP: Plexus Anesthesia. Filadelfia, Pensilvania: Saunders, 1983, págs. 215–217.
- Anestesia regional de Labat: su técnica y aplicación clínica, Filadelfia, PA: Saunders, 1923, p 223.
- Dogliotti AM: Anestesia: Narcosis, Local, Regional, Espinal. SB Debour: Chicago, 1939.
- Moore DC: Bloque regional, 4ª ed. Springfield, IL: Thomas, 1981.
- Cousins MJ, Bridenbaugh PO: Bloqueo neural en anestesia clínica y manejo del dolor. Filadelfia, Pensilvania: Lippincott, 1980.
- Raj PP, Montgomery SJ, Nettles D, et al. Bloqueo infraclaficular del plexo braquial: un nuevo enfoque. Anesth Analg 1973;52:897–904.
- Sims JK: una modificación de los puntos de referencia para el abordaje infraclavicular del bloqueo del plexo braquial. Anesth Analg 1977;56:554–557.
- Whiffler K: Bloqueo coracoides: una técnica segura y fácil. Hermano J Anaesth 1981;53:845.
- Winnie AP: anestesia del plexo. Filadelfia, Pensilvania: Saunders, 1983.
- Klaastad O, Lileas FG, Rotnes JS, et al. La resonancia magnética demuestra falta de precisión en la colocación de la aguja por el bloqueo del plexo braquial infraclavicular descrito por Raj et al. Anesth Analg 1999;88:593–598.
- Kilka HG, Geiger P, Mehrkens HH: Bloqueo infraclavicular. Un nuevo método para la anestesia de la extremidad superior: un estudio anatómico y clínico. Anestesista 1995;44:339–344.
- Wilson JL, Brown DL, Wongy GY: Bloqueo del plexo braquial infraclavicular: anatomía parasagital importante para la técnica coracoide. Anesth Analg 1998;87:870–873.
- Gelberman RH: Reparación y Reconstrucción Operativa de Nervios. Filadelfia, Pensilvania: Lippincott, 1991, pág. 1288.
- Sunderland S: La topografía intraneural de los nervios radial, mediano y cubital. Cerebro 1945; 68 (pt 4): 243–299.
- Weller RS, Gerancher JC: Bloqueo del plexo braquial: "mejor" enfoque y "mejor" respuesta evocada: ¿dónde estamos? Reg Anesth Pain Med 2004;29:520–523.
- Kapral S, Jandrasits O, Schabernig C, et al. Bloqueo del plexo infraclavicular lateral versus bloqueo axilar para cirugía de mano y antebrazo. Acta Anaesthesiol Scand 1999;43:1047–1052.
- Greher M, Retzl G, Niel P, et al. La evaluación ecográfica de la anatomía topográfica en voluntarios sugiere una modificación del bloqueo infraclavicular. Hermano J Anaesth 2002;88:621–624.
- Rodríguez J, Bárcena M, Taboada-Muiz M, et al. Una comparación de inyecciones únicas versus múltiples en el grado de anestesia con bloqueo del plexo braquial infraclavicular coracoides. Anesth Analg 2004;99:1225–1230.
- Rodríguez J, Bárcena M, Lagunilla J, et al. Mayor tasa de éxito con el bloqueo del plexo braquial infraclavicular utilizando una técnica de inyección dual. J Clin Anestesia 2004;16:251–256.
- Klaastad O, Smith HG, Smedby O, et al. Un novedoso bloqueo infraclavicular del plexo braquial: la técnica lateral y sagital, desarrollada por estudios de resonancia magnética. Anesth Analg 2004;98:252–256.
- Gaertner E, Estebe JP, Zamfir A, et al. Bloqueo del plexo infraclavicular: inyección múltiple versus inyección única. Reg Anesth Pain Med 2002;27:590–594.
- Klaastad O, Smith HJ, Smedby O, et al. Respuesta a la carta al editor. Anesth Analg 2004;99:950–951.
- Brull R, McCartney C, Chan V: Un enfoque novedoso para el bloqueo del plexo braquial infraclavicular: la experiencia del ultrasonido [Carta]. Anesth Analg 2004;99:950.
- Borgeat A, Ekatodramis G, Dumont C: Una evaluación del bloqueo infraclavicular a través de un enfoque modificado de la técnica de Raj. Anesth Analg 2001:93:436–441.
- Jandard C, Gentili ME, Girard F, et al. Bloqueo infraclavicular con abordaje lateral y estimulación nerviosa: Alcance de la anestesia y efectos adversos. Reg Anesth Pain Med 2002;27:37–42.
- Fitzgibbon DR, Deps AD, Erjavec MK: bloqueo nervioso musculocutáneo selectivo y anestesia del plexo braquial infraclavicular. Reg Anesth 1995;20:239–241.
- Rodríguez J, Taboada-Muiz M, Bárcena M, et al. Respuesta del nervio mediano versus musculocutáneo con una sola inyección de bloqueo coracoides infraclavicular. Reg. Anesth Pain Med 2004:29:534–538.
- Deluze A, Gentili ME, et al. Una comparación de un bloqueo del plexo infraclavicular lateral de estimulación única con un bloqueo axilar de estimulación triple. Reg Anesth Pain Med 2003;28:89–94.
- Mehrkens HH, Geiger PK: Bloqueo continuo del plexo braquial a través del abordaje infraclavicular vertical. Anestesia 1998; 53 (Suplemento 2):
19-20. - Macaire P, Gaertner E, Capdevila X: Analgesia regional postoperatoria continua en el hogar. Minerva Anestesiol 2001;67:109–116.