Anna Carrera, Ana M. López, Xavier Sala-Blanch, Eldan Kapur, Ilvana Hasanbegovic y Admir Hadzic
INTRODUCCIÓN
La práctica de la anestesia regional es inconcebible sin un conocimiento profundo de la anatomía funcional de la anestesia regional. Así como la técnica quirúrgica se basa en la anatomía quirúrgica o la patología se apoya en la anatomía patológica, la información anatómica necesaria para la práctica de la anestesia regional debe ser específica para esta aplicación. En el pasado, muchas técnicas y enfoques de bloqueo nervioso fueron ideados por académicos basándose simplemente en diagramas y esquemas anatómicos idealizados, en lugar de en la anatomía funcional. Sin embargo, una vez que se disecan las capas anatómicas y las láminas de tejido, la anatomía de las estructuras nerviosas sin las vainas de tejido que las rodean tiene poca relevancia para la práctica clínica de la anestesia regional. Esto se debe a que la colocación precisa de la aguja y la difusión del anestésico local después de una inyección dependen de la interacción entre las estructuras neurológicas y los tejidos vecinos donde se acumula el anestésico local, más que de la mera organización anatómica de los nervios y plexos. Mucha investigación sobre anestesia regional funcional, un término introducido por el Dr. Jerry Vloka en la década de 1990, ha contribuido a una mejor comprensión de la anatomía del bloqueo nervioso regional. Además, la introducción de la ecografía en la práctica de la anestesia regional ha aclarado aún más la relación de la aguja y el nervio y la dinámica de propagación del anestésico local.
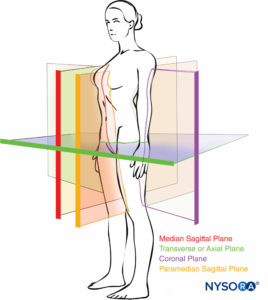
El objetivo de este capítulo es proporcionar una descripción general y bastante concisa de la anatomía relevante para la práctica de la anestesia regional; Las discusiones anatómicas más específicas relacionadas con las técnicas de anestesia regional individuales se detallan en sus respectivos capítulos. Se remite al lector Figura 1 para una orientación más fácil de los planos del cuerpo discutidos a lo largo del libro.
ANATOMÍA DE LOS NERVIOS PERIFÉRICOS
Todos los nervios periféricos tienen una estructura similar. los neurona Es la unidad neuronal funcional básica responsable de la conducción de los impulsos nerviosos. Las neuronas son las células más largas del cuerpo, muchas alcanzan un metro de longitud. La mayoría de las neuronas son incapaces de dividirse en circunstancias normales y tienen una capacidad limitada para repararse después de una lesión. Una neurona típica consta de un cuerpo celular (soma) que contiene un núcleo grande. El cuerpo celular está unido a varios procesos de ramificación, llamados dendritas, y un solo axón. Las dendritas reciben mensajes entrantes; los axones conducen los mensajes salientes. Los axones varían en longitud y solo hay uno por neurona. En los nervios periféricos, los axones son largos y delgados. También se les llama fibras nerviosas. El nervio periférico se compone de tres partes: (1) neuronas somatosensoriales o aferentes, (2) neuronas motoras o eferentes y (3) neuronas autonómicas.
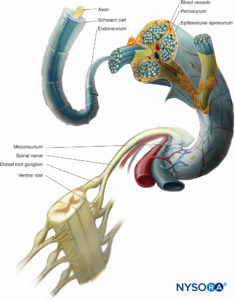
Las fibras nerviosas individuales se unen, algo así como los alambres individuales en un cable eléctrico (Figura 2). En el nervio periférico, los axones individuales están cubiertos por el endoneuro, que es una capa delicada de tejido conectivo laxo alrededor de cada axón. Los grupos de axones están estrechamente asociados dentro de un haz llamado fascículo nervioso que está rodeado por el perineuro, que imparte fuerza mecánica al nervio periférico. En los procedimientos quirúrgicos, el perineurio sujeta las suturas sin desgarrarse. Además de su fuerza mecánica, el perineuro funciona como una barrera de difusión para el fascículo, aislando el espacio endoneural alrededor del axón del tejido circundante. Esta barrera ayuda a preservar el medio iónico del axón y funciona como una barrera hemato-nerviosa. los perineurio rodea cada fascículo y se divide con él en cada punto de ramificación. Los haces fasciculares, a su vez, están incrustados en tejido conjuntivo laxo llamado epineuro interfascicular, que contiene tejido adiposo, fibroblastos, mastocitos, vasos sanguíneos (con pequeñas fibras nerviosas que inervan estos vasos) y linfáticos. Por el contrario, un tejido colágeno más denso forma el epineuro que rodea todo el nervio y lo sujeta libremente al tejido conectivo a través del cual viaja.
Cabe destacar que los haces fasciculares no son continuos a lo largo del nervio periférico. Se dividen y se anastomosan entre sí cada pocos milímetros. Sin embargo, los axones dentro de un pequeño conjunto de haces adyacentes se redistribuyen de modo que los axones permanecen aproximadamente en el mismo cuadrante del nervio durante varios centímetros. Esta disposición es una preocupación práctica para los cirujanos que intentan reparar un nervio cortado. Si el corte está limpio, es posible suturar haces fasciculares individuales. En tal escenario, existe una mayor posibilidad de que el segmento distal de los nervios que hacen sinapsis con los músculos se suture al muñón central de los axones motores o sensoriales. En tales casos, es más probable una buena recuperación funcional. Sin embargo, si falta un segmento corto del nervio, es posible que los fascículos en los diversos cuadrantes del muñón ya no se correspondan entre sí, que no sea posible una buena alineación axial y que la recuperación funcional esté muy comprometida o sea improbable. Esta disposición del nervio periférico ayuda a explicar por qué las inyecciones intraneurales pueden tener consecuencias desastrosas.
El tejido conectivo de un nervio es más resistente, en comparación con las propias fibras nerviosas, y permite una cierta cantidad de "estiramiento" sin dañar las fibras nerviosas. Por ejemplo, los axones son algo "ondulados" y, cuando se estiran, el tejido conectivo que los rodea también se estira, lo que le brinda cierta protección. Esta característica juega un papel de "seguridad" en el bloqueo nervioso al permitir que los nervios sean "empujados" en lugar de perforados por el avance de la aguja, como se ve a menudo en la ecografía. Por esta razón, es prudente evitar estirar los nervios y los plexos nerviosos durante el bloqueo nervioso (p. ej., en los bloqueos del plexo braquial axilar y algunos abordajes del bloqueo ciático).
La paraneurio Consiste en tejido conectivo laxo que mantiene una relación estable entre estructuras adyacentes que llenan el espacio entre ellas, como los haces neurovasculares de los tabiques intermusculares. Este tejido contribuye a la movilidad funcional de los nervios durante el movimiento articular y muscular.
Los nervios reciben sangre de los vasos sanguíneos adyacentes que corren a lo largo de su curso. Estas ramas que alimentan a los nervios más grandes son de tamaño macroscópico y están dispuestas de manera irregular, formando anastomosis para convertirse en vasos que corren longitudinalmente que irrigan el nervio y emiten ramas subsidiarias. Aunque la vaina de tejido conjuntivo que envuelve los nervios sirve para proteger a los nervios del estiramiento, también se cree que la lesión neuronal después del bloqueo nervioso puede deberse, al menos en parte, a la presión o estiramiento dentro de las vainas conectivas que no se estiran bien y la consiguiente interferencia. con el aporte vascular al nervio.
Comunicación entre los sistemas nerviosos central y periférico
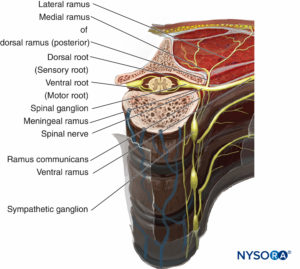
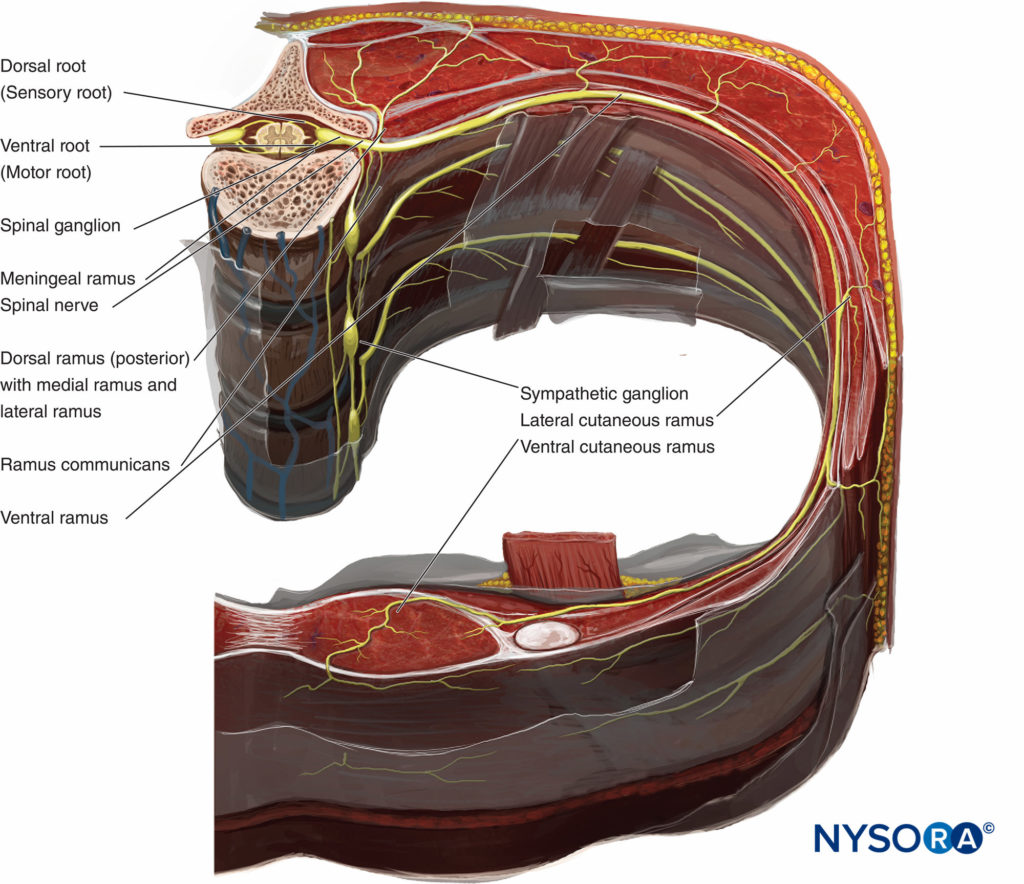
El límite funcional entre el sistema nervioso central (SNC) y el sistema nervioso periférico (SNP) se encuentra en la unión donde los oligodendrocitos se encuentran con las células de Schwann a lo largo de los axones que forman el nervio craneal y espinal. El SNC se comunica con el cuerpo a través de los nervios espinales. Los nervios espinales tienen componentes sensoriales y motores (Figura 3). los fibras sensoriales surgen de las neuronas en los ganglios de la raíz dorsal. Las fibras entran en la cara dorsolateral de la médula espinal para formar la raíz dorsal. los fibras motoras surgen de las neuronas en el asta ventral de la médula espinal. Las fibras pasan a través de la cara ventrolateral de la médula espinal y forman la raíz ventral. Las raíces dorsal y ventral convergen en el agujero intervertebral para formar un nervio espinal. Después de pasar por el agujero intervertebral, el nervio espinal se divide en ramas dorsal y ventral. La rama dorsal inerva músculos, huesos, articulaciones y la piel de la espalda. La rama ventral inerva los músculos, los huesos, las articulaciones y la piel de la parte anterior del cuello, el tórax, el abdomen, la pelvis y las extremidades.
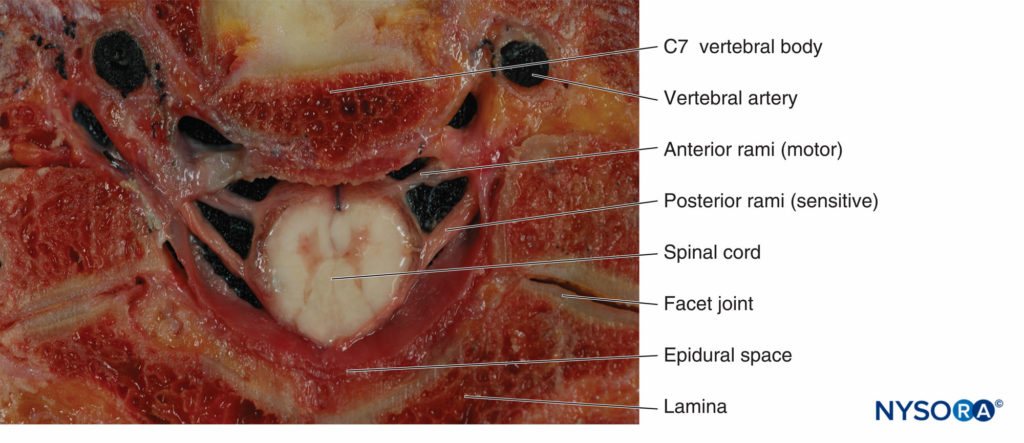
FIGURA 3. Sección transversal de la columna cervical que muestra la columna con el origen de los nervios espinales.
Nervios espinales
Hay 31 pares de nervios espinales (Figura 4). Los nervios espinales se enumeran por región: 8 cervicales, 12 torácicos, 5 lumbares, 5 sacros y 1 coccígeo. Los nervios espinales pasan a través de la columna vertebral en los agujeros intervertebrales. El primer nervio cervical (C1) pasa por encima de la vértebra C1 (atlas). El segundo nervio cervical (C2) pasa entre las vértebras C1 (atlas) y C2 (axis). Este patrón continúa por la columna cervical. Se produce un cambio en el patrón en el nervio C8 porque no hay vértebra C8. El nervio C8 pasa entre las vértebras C7 y T1. El nervio T1 pasa entre las vértebras T1 y T2. Este patrón continúa por el resto de la columna vertebral. El arco vertebral de la quinta vértebra sacra y la primera coccígea es rudimentario. Debido a esto, el canal vertebral se abre hacia abajo en el hiato sacro. El quinto nervio sacro y el primero coccígeo pasan a través del hiato sacro. Debido a que el extremo inferior de la médula espinal (cono medular) en adultos está ubicado en el nivel vertebral L1 a L2, las raíces de los nervios espinales deben descender a través del canal vertebral antes de salir de la columna vertebral a través del agujero intervertebral apropiado. En conjunto, estas raíces se denominan cauda equina.
Fuera de la columna vertebral, las ramas ventrales de diferentes niveles de la columna se unen para formar redes intrincadas llamadas plexos. Desde los plexos, los nervios se extienden hacia el cuello, los brazos y las piernas.
DERMATOMAS, MIOTOMOS Y OSTEOTOMOS
Las inervaciones dermatomales, myotomales y osteotomales a menudo se enfatizan en los textos de anestesiología regional como importantes para la aplicación de bloqueos nerviosos. En la práctica clínica de la anestesia regional, sin embargo, es más práctico pensar en términos de qué técnicas de bloqueo proporcionan analgesia y anestesia adecuadas para procedimientos quirúrgicos específicos, en lugar de intentar emparejar los nervios y los segmentos espinales con el territorio dermatomal, myotomal y osteotomal relevante. . Sin embargo, la descripción de la inervación dermatomal, myotomal y osteotomal es de importancia didáctica en anestesia regional y se presenta brevemente aquí.
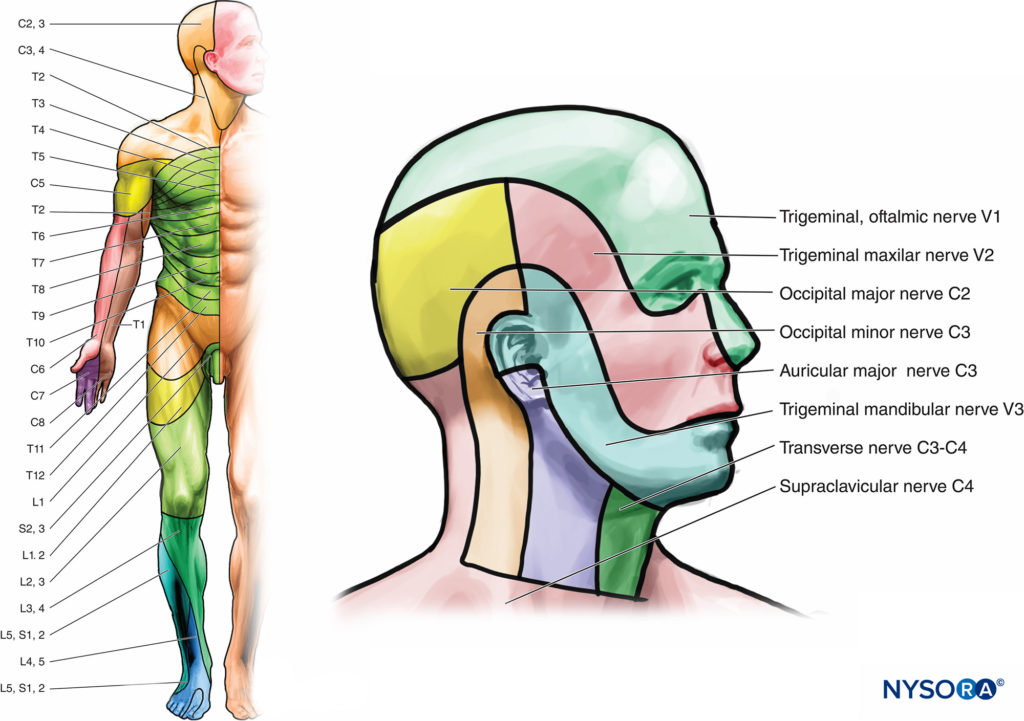
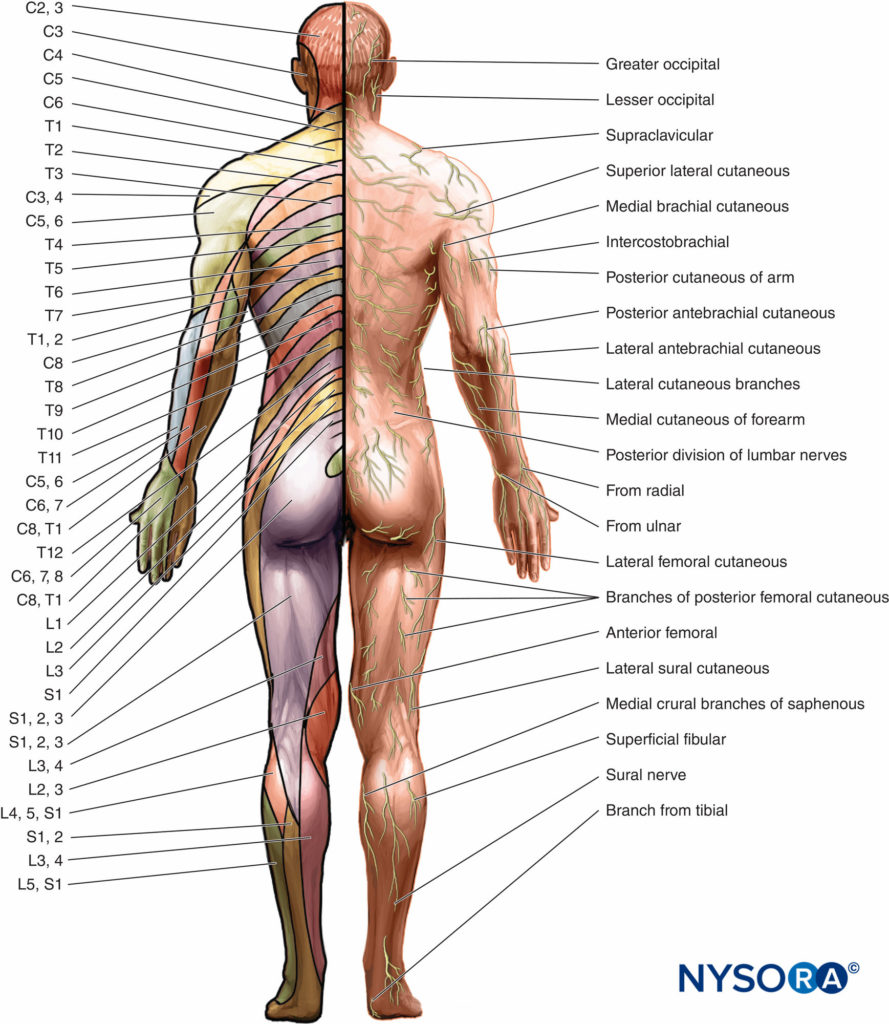
A dermatoma es un área de la piel inervada por la raíz dorsal (sensorial) del nervio espinal (Figuras 5a, 5by 6). En el tronco, cada segmento está dispuesto horizontalmente, excepto C1, que no tiene un componente sensorial. Los dermatomas de las extremidades desde el quinto nervio cervical hasta el primer nervio torácico y desde la tercera vértebra lumbar hasta la segunda vértebra sacra se extienden como una serie de bandas desde la línea media del tronco hacia atrás hasta las extremidades. Cabe señalar que se produce una superposición considerable entre dermatomas adyacentes; es decir, cada nervio segmentario se superpone a los territorios de sus vecinos.
A miotoma es la inervación segmentaria del músculo esquelético por la(s) raíz(es) ventral(es) (motora(s)) del(los) nervio(s) espinal(es). Los principales miotomas, su función y los niveles espinales correspondientes se representan en Figura 7. La inervación de los huesos y las articulaciones (osteótomo) a menudo no sigue el mismo patrón segmentario que la inervación de los músculos y otros tejidos blandos (Figura 8).
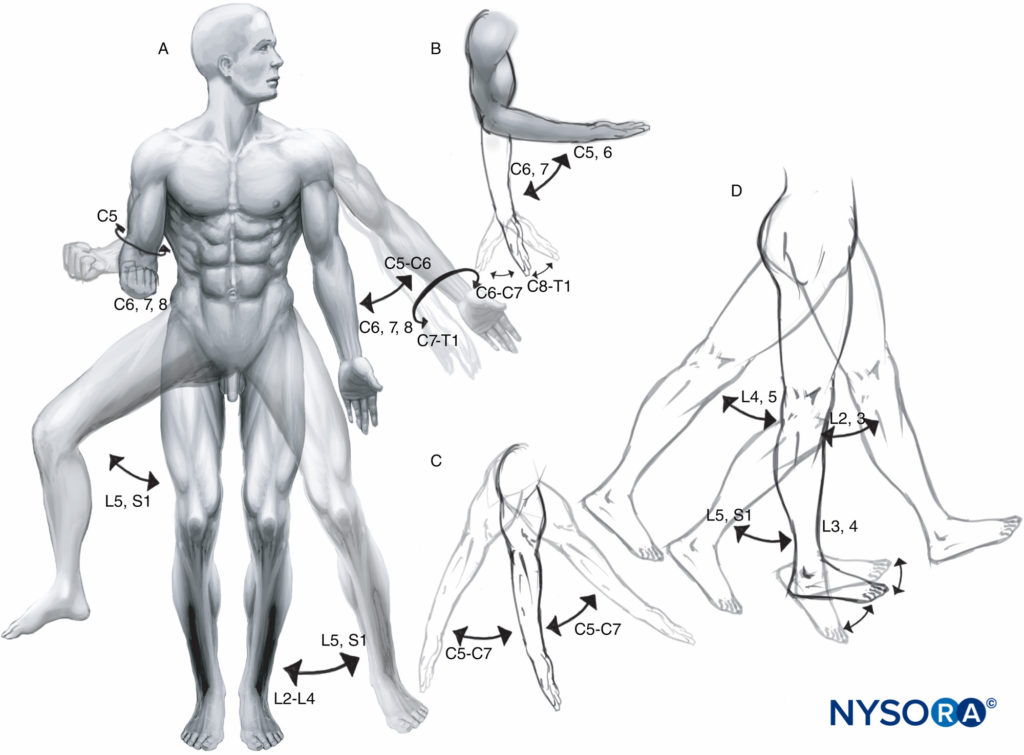
FIGURA 7. Inervación funcional de los músculos (miotomas): A: Rotación medial y lateral de hombro y cadera, pronación y supinación de muñeca y antebrazo. Abducción y aducción de hombro y cadera. B: Flexión y extensión de codo y muñeca. C: Flexión y extensión del hombro. D: Flexión y extensión de cadera y rodilla. Dorsiflexión y flexión plantar del tobillo, vistas laterales.
ANATOMÍA DE PLEXOS Y NERVIOS PERIFÉRICOS
plexo cervical
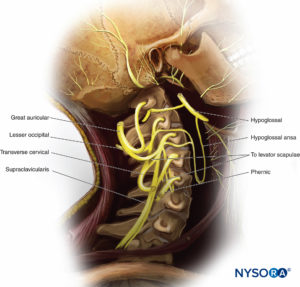
El plexo cervical inerva los músculos, las articulaciones y la piel de la parte anterior del cuello.Mesa 1). Está formado por las ramas ventrales de C1 a C4 (Figuras 9 y 10). Las ramas forman un asa llamada ansa cervicalis que envía ramas a los músculos infrahioideos. Además, las ramas forman nervios que pasan directamente a varias estructuras en el cuello y el tórax, incluidos los músculos escalenos, el diafragma, las articulaciones claviculares y la piel que cubre la parte anterior del cuello.
TABLA 1. Organización y distribución del plexo cervical.
| Nervios | Segmentos espinales | Distribución |
|---|---|---|
| Ansa cervicalis (ramas superior e inferior) | C1 a C4 | Cinco de los músculos laríngeos extrínsecos (esternotiroideo, esternohioideo, omohioideo, geniohioideo y tirohioideo) a través del CN XII |
| Nervios occipital menor, cervical transverso, supraclavicular y auricular mayor | C2 a C3 | Piel de la parte superior del pecho, hombro, cuello y oreja |
| Nervio frénico | C3 a C5 | Diafragma |
| nervios cervicales | C1 a C5 | Músculos elevador de la escápula, escalenos, esternocleidomastoideo y trapecio (con CN XI) |
ansa cervical
La rama ventral de C1 se une a las ramas ventrales de C2 a C3. El accesorio forma un bucle llamado ansa cervicalis, que envía ramas a los músculos infrahioideos. Los músculos infrahioideos están formados por los músculos omohioideo, esternohioideo y esternotiroideo. Se adhieren a la superficie anterior del hueso hioides o al cartílago tiroides. La contracción de estos músculos mueve el hueso hioides o el cartílago tiroides hacia abajo, abriendo efectivamente el aditus laríngeo, promoviendo la inspiración. El componente C1 también envía fibras a los músculos tirohioideo y geniohioideo. La contracción de estos músculos mueve el hueso hioides anterior hacia arriba, cerrando el aditus laríngeo. El cierre del aditus laríngeo es necesario para que la deglución ocurra con seguridad. Esta es una de las razones por las cuales los altos niveles de anestesia espinal resultan en el compromiso de las vías respiratorias y el riesgo de aspiración.
Nervios a los músculos escalenos
Las ramas ventrales de C2 a C4 envían ramas directamente a los músculos escalenos, que se unen entre la columna cervical y las costillas. Cuando se estabiliza la columna cervical, la contracción eleva las costillas. Esto promueve la inspiración. Un bloqueo interescalénico puede resultar en un bloqueo de los músculos escalenos además del bloqueo frénico.
Esto suele ser asintomático en pacientes sanos, pero puede provocar insuficiencia respiratoria aguda en pacientes con función pulmonar limítrofe o en aquellos con una exacerbación del asma o bronquitis obstructiva crónica. Se recomienda utilizar abordajes más distales a un bloqueo del plexo braquial y volúmenes de inyección más pequeños para limitar la extensión cefálica del bloqueo, así como anestésicos locales de acción más corta para evitar un bloqueo prolongado en caso de insuficiencia respiratoria.
Nervio frénico
El nervio frénico está formado por la unión de fibras de C3 a C5, (Figura 10 y XNUMX) e inerva el diafragma. El nervio frénico desciende a través del cuello sobre la superficie anterior del músculo escaleno anterior, pasa por la abertura torácica superior y desciende sobre las paredes del mediastino hasta el diafragma. Además de las fibras musculares, el nervio frénico transmite fibras sensoriales a las superficies superior e inferior del diafragma. Todos los abordajes al bloqueo del plexo braquial por encima de la clavícula con grandes volúmenes dan como resultado un bloqueo frénico (Figura 12 y XNUMX).
Nervios cutáneos del cuello anterior
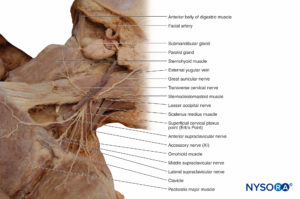
Los nervios sensoriales cutáneos surgen del plexo cervical, pasan alrededor del margen posterior del esternocleidomastoideo y terminan en el cuero cabelludo y la parte anterior del cuello. El nervio occipital menor pasa a la región auricular posterior del cuero cabelludo. El nervio auricular mayor pasa al pabellón auricular y a la región de la cara anterior al trago. El nervio cervical transverso inerva la parte anterior del cuello. Una serie de nervios supraclaviculares inervan la región que cubre la clavícula. Además, los nervios supraclaviculares pueden proporcionar ramas articulares a las articulaciones esternoclavicular y acromioclavicular.
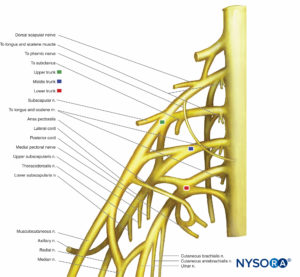
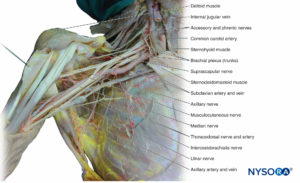
Plexo braquial
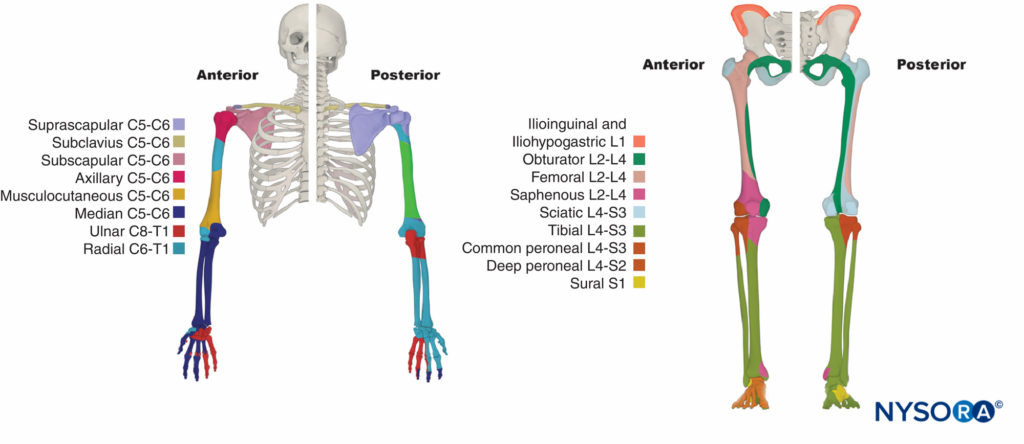
El plexo braquial inerva huesos, articulaciones, músculos y la piel de la extremidad superior (Mesa 2). Está formado por ramas ventrales de C5 a T1 (Figuras 11 y 12). En el triángulo cervical posterior entre los músculos escalenos anterior y medio, las ramas ventrales se unen para formar troncos. C5 y C6 se unen para formar el tronco superior. C7 forma el tronco medio. C8 y T1 se unen para formar el tronco inferior. Todos los troncos se ramifican en divisiones anterior y posterior. Todas las divisiones posteriores se unen para formar el cordón posterior. Las divisiones anteriores de los troncos superior y medio se unen para formar el cordón lateral. La división anterior del tronco inferior forma el cordón medial. Varios nervios terminales surgen dentro del triángulo cervical posterior. Debido a que surgen por encima de la clavícula, se denominan ramas supraclaviculares. Las ramas supraclaviculares incluyen el nervio escapular dorsal, el nervio torácico largo, el nervio supraescapular y el nervio subclavio.
TABLA 2. Organización y distribución del plexo braquial.
| Nervios | Segmentos espinales | Distribución |
|---|---|---|
| Nervios al subclavio | C4 a C6 | músculo subclavio |
| Nervio escapular dorsal | C5 | Músculos romboides y músculo elevador de la escápula |
| nervio torácico largo | C5 a C7 | músculo serrato anterior |
| Nervio supraescapular | C5, C6 | Músculos supraespinoso e infraespinoso |
| Nervio pectoral (mediano y lateral) | C5 a T1 | Músculos pectorales |
| Nervios subescapulares | C5, C6 | Músculos subescapular y redondo mayor |
| Nervio toracodorsal | C6 a C8 | Músculo dorsal ancho |
| Nervio axilar | C5, C6 | Músculos deltoides y redondo menor; piel del hombro |
| Nervio radial | C5 a T1 | Músculo extensor del brazo y antebrazo (tríceps braquial, extensor radial del carpo, músculos supinador y ancóneo, y músculos extensores cubital del carpo) y músculo braquiorradial; extensores digitales y músculo abductor del pulgar; piel sobre la superficie posterolateral del brazo |
| Nervio musculocutáneo | C5 a C7 | Músculos flexores del brazo (músculos bíceps braquial, braquial y coracobraquial); piel sobre la superficie lateral del antebrazo |
| Nervio medio | C6 a T1 | Músculos flexores en el antebrazo (músculos flexor carpi radialis y palmaris longus); músculos pronador cuadrado y pronador redondo; flexores digitales (a través del nervio interóseo palmar); piel sobre la superficie anterolateral de la mano |
| Nervio de cúbito | C8, T1 | Músculo flexor cubital del carpo, músculo aductor del pulgar y pequeños músculos digitales; parte medial del músculo flexor profundo de los dedos; piel sobre la superficie medial de la mano |
Ramas supraclaviculares Nervio escapular dorsal
El nervio escapular dorsal surge de la rama ventral de C5. Sigue al músculo elevador de la escápula hasta la escápula y desciende por el borde medial de la escápula sobre la superficie profunda de los músculos romboides. En su recorrido, el nervio escapular dorsal inerva los músculos elevador de la escápula y romboides.
Nervio torácico largo
El nervio torácico largo surge de las ramas ventrales de C5 a C7. Desciende a lo largo de la superficie anterior del escaleno medio hasta la primera costilla y luego se transfiere al músculo serrato anterior, al que inerva.
Nervio supraescapular
El nervio supraescapular surge del tronco superior. Sigue el vientre inferior del músculo omohioideo hasta la escápula; pasa a través de la escotadura superior hacia la fosa supraespinosa, donde inerva el músculo supraespinoso; y continúa alrededor de la escotadura escapular (margen lateral de la espina escapular) hasta la fosa infraespinosa, donde inerva al músculo infraespinoso. Además del músculo, el nervio supraescapular inerva la cara posterior de la articulación glenohumeral, la bolsa subacromial y la articulación acromioclavicular.
Nervio a Subclavio
El nervio subclavio surge del tronco superior. Pasa anteriormente una corta distancia para inervar el músculo subclavio y la articulación esternoclavicular.
Los cordones del plexo braquial salen del triángulo cervical posterior y entran en la axila a través de la entrada axilar. El resto de las ramas terminales surgen dentro de la axila de las cuerdas (Figura 12 y XNUMX).
Ramas posteriores del cordón
El cordón posterior forma los nervios subescapulares superior e inferior, el nervio toracodorsal, el nervio axilar y el nervio radial.
Nervios subescapulares
Los nervios subescapulares están formados por fibras de C5 a C6. El nervio subescapular superior es el primer nervio que surge del cordón posterior. Pasa a la superficie anterior del músculo subescapular, al que inerva. El nervio subescapular inferior surge más distalmente. Desciende a través de la superficie anterior del músculo subescapular hasta el músculo redondo mayor e inerva tanto al músculo subescapular como al redondo mayor.
Nervio toracodorsal
El nervio toracodorsal está formado por fibras de C5 a C7. Surge del cordón posterior, generalmente entre los nervios subescapulares, y desciende a través del subescapular y el músculo redondo mayor hasta el músculo dorsal ancho. Inerva el dorsal ancho.
nervio axilar
El nervio axilar está formado por fibras de C5 a C6 (Box 1). Pasa de la axila al hombro entre los músculos redondo mayor y menor, la cabeza larga del tríceps y el húmero espacio cuadrangular de Velpeau. Inerva el redondo menor. El nervio continúa posteriormente al cuello quirúrgico del húmero para inervar el músculo deltoides. La rama cutánea braquial lateral superior del nervio axilar pasa alrededor del margen posterior del deltoides para inervar la piel que cubre el deltoides. Además del músculo y la piel, el nervio axilar inerva las articulaciones glenohumeral y acromioclavicular. A lo largo de su trayecto, el nervio se asocia con la arteria humeral circunfleja posterior y sus ramas.
CAJA 1. Nervio axilar (C5 a C6).
ramas musculares
- Abducción, flexión o extensión del hombro
- Deltoides
- Rotación lateral del hombro; estabilización de la articulación glenohumeral
- Teres minor
Ramas articulares
- Articulación acromioclavicular
- Cara anterior de la articulación glenohumeral
Rama cutánea
- Nervio cutáneo braquial lateral superior
Nervio radial
El nervio radial está formado por fibras de C5 a T1 (Box 2). Pasa de la axila al brazo a través del espacio triangular. El espacio triangular se encuentra por debajo del redondo mayor entre la cabeza larga del tríceps braquial y el húmero. El nervio radial inerva la cabeza larga del músculo tríceps y envía una rama cutánea braquial posterior a la piel que recubre este músculo. Desciende a lo largo de la diáfisis del húmero en el surco espiral en asociación con la arteria radial profunda. En el surco espiral, el nervio radial inerva las cabezas medial y lateral del tríceps braquial, así como los músculos ancóneos. Además de inervar estos músculos, envía un nervio cutáneo braquial lateral inferior a la piel que cubre la parte posterior del brazo y una rama cutánea antebraquial posterior a la piel que cubre la superficie posterior del antebrazo. El nervio radial perfora el tabique intermuscular lateral y cruza el codo anterior al epicóndilo lateral entre los músculos braquial y braquiorradial. Aquí, se divide en una rama superficial y otra profunda. La rama superficial desciende del antebrazo sobre la superficie profunda del braquiorradial. Proximal a la muñeca, penetra en la piel y proporciona inervación sobre el dorso de la mano hacia los dedos pulgar, índice, medio y anular hasta el nivel de la articulación interfalángica distal. La rama profunda atraviesa el músculo supinador y desciende por el antebrazo a lo largo de la membrana interósea como nervio interóseo posterior. En el camino, inerva los músculos braquiorradial, extensor carpi radialis longus y brevis, supinador, extensor digitorum communis, extensor digiti minimi, extensor carpi ulnaris, extensor indicis, extensor pollicis longus y brevis y abductor pollicis. Además, inerva las articulaciones húmero, codo, radiocubital y muñeca.
CAJA 2. Nervio radial.
ramas musculares
- Extensión de hombro
- Tríceps brachii—cabeza larga
- extensión de codo
- Tríceps brachii: cabezas largas, laterales y mediales
- Anconeus
- Supinación del antebrazo
- Supinador
- Extensión de muñeca
- extensor del carpo radial: largo y corto
- Extensor cubital del carpo
- Los músculos extensores de los dedos y el pulgar se enumeran a continuación
- Extensión de los dedos (articulaciones metacarpofalángicas e interfalángicas)
- Extensor digitorum communis (índice, medio, anular, meñique)
- Extensor indicis (dedo índice)
- Extensor digiti minimi (dedo meñique)
- Extensión del pulgar
- Extensor largo del pulgar (metacarpofángica e interfalángica)
- Extensor pollicis brevis (articulación metacarpofalángica)
- Abducción del pulgar
- Abductor largo del pulgar
Ramas articulares
- Codo (articulaciones humeroradial y humerocubital)
- radiocubital articulaciones: proximal y distal
- Articulación radiocarpiana
Ramas cutáneas
- Nervio cutáneo braquial posterior
- Nervio cutáneo braquial lateral inferior
- Nervio cutáneo antebraquial posterior
- Rama superficial del nervio radial
Ramas del Cordón Lateral
El cordón lateral forma el nervio pectoral lateral, el nervio musculocutáneo y parte del nervio mediano.
Nervio pectoral lateral
El nervio pectoral lateral está formado por fibras de C5 a C7. Atraviesa la axila por debajo del músculo pectoral menor y penetra en la superficie profunda del músculo pectoral mayor, al que inerva. Además, inerva la articulación acromioclavicular.
Nervio musculocutáneo
El nervio musculocutáneo está formado por fibras de C5 a C7 (Box 3). Atraviesa el músculo coracobraquial y desciende entre los músculos braquial y bíceps braquial (ver Figura 12 y XNUMX). En el camino, inerva todos estos músculos. En el codo, el nervio musculocutáneo se convierte en el nervio cutáneo antebraquial lateral y desciende a lo largo de la superficie superficial del músculo braquiorradial, inervando la piel que recubre ese músculo. Además del músculo y la piel, el nervio musculocutáneo inerva el codo del húmero y las articulaciones radiocubitales proximales.
CAJA 3. Nervio musculocutáneo (C5 a C7).
ramas musculares
- Flexión del hombro
- bíceps brachii—cabeza larga
- Coracobraquial
- Flexión de codo
- Braquial (articulación humerocubital)
- bíceps brachii: cabezas largas y cortas (articulación humeroradial)
- Supinación del antebrazo
- bíceps brachii: cabezas largas y cortas
Ramas articulares
- Codo (articulaciones humerocubital y humeroradial)
- Articulación radiocubital proximal
Rama cutánea
- Nervio cutáneo antebraquial lateral
Nervio mediano
El nervio mediano está formado por la unión de las ramas de los cordones lateral y medial (Box 4). Desciende por el brazo en asociación con la arteria braquial y cruza la fosa cubital medial a la arteria (ver Figura 12 y XNUMX). En el codo, inerva los músculos pronador redondo, flexor radial del carpo y palmar largo. Pasa al antebrazo entre las cabezas humeral y radial del músculo pronador redondo y desciende en el espacio entre los músculos flexor superficial y profundo de los dedos. En el camino, inerva el flexor superficial de los dedos, la parte lateral del flexor profundo de los dedos (fibras de los dedos índice y medio), el flexor largo del pulgar y los músculos pronador cuadrado. Además, el nervio mediano envía una rama cutánea palmar a la piel que cubre la eminencia tenar. En la muñeca, el nervio mediano pasa a través del túnel carpiano hasta el retináculo flexor. En la mano, el nervio mediano envía ramas a los músculos tenares, que son el abductor pollicis brevis, flexor pollicis brevis y oponens pollicis. El nervio mediano se divide en tres ramas digitales palmares comunes, que inervan los dos músculos lumbricales laterales. Las ramas palmares comunes se dividen en ramas palmares propias que inervan la piel de los dedos pulgar, índice, medio y anular (mitad lateral). La inervación cubre la superficie palmar y los lechos ungueales. Además del músculo y la piel, el nervio mediano inerva la diáfisis del radio y el cúbito, y la parte anterior del codo y todas las articulaciones distales a él.
CAJA 4. Nervio medio.
ramas musculares
- Flexión del codo
- Flexor carpi radialis
- Pronador teres
- Pronación del antebrazo
- Pronador teres
- Pronador cuadrante
- Flexión de muñeca
- Flexor carpi radialis
- Palmaris longus
- Flexor superficial y profundo de los dedos
- Flexor largo del pulgar
- Flexión de dedos
- Flexor digitorum superficialis (índice, medio, anular, meñique)
- Flexor digitorum profundus (índice, dedos medios)
- Flexión de metacarpofalángicas y extensión de articulaciones interfalángicas
- Lumbricales (índice, dedo medio)
- Flexión del pulgar
- Flexor largo del pulgar
- Flexor pollicis brevis
- Abducción del pulgar
- Abductor pollicis brevis
- Oposición de pulgar
- Opponens pollicis
Ramas articulares
- Codo (articulaciones humerocubital y humeroradial)
- radiocubital articulaciones: proximal y distal
- Todas las articulaciones de la muñeca y la mano.
Ramas cutáneas
- Rama palmar del nervio mediano
- Nervios digitales palmares propios
Ramas mediales del cordón
El cordón medial forma el nervio pectoral medial, el nervio cutáneo braquial medial, el nervio cutáneo antebraquial medial y el nervio cubital y envía fibras al nervio mediano.
Nervio pectoral medial
La pectoral medial está formada por fibras de C8 a T1. Atraviesa el pectoral menor y termina ramificándose en la superficie profunda del pectoral mayor, inervando ambos músculos. La contracción del pectoral menor junto con los músculos serrato anterior y romboides tira de la cintura pectoral (clavícula y escápula) contra la pared torácica cuando se aplica carga a la extremidad superior. Sin esta estabilización de las articulaciones proximales, colapsaría el movimiento de la articulación distal en la extremidad superior.
Nervios cutáneos braquial medial y antebraquial
Tanto el nervio cutáneo braquial medial como el antebraquial descienden en el brazo asociado con la arteria braquial. El nervio cutáneo braquial medial distribuye fibras a la piel que cubre la superficie medial del brazo. En ocasiones, el nervio braquial medial se une a la rama cutánea lateral del segundo nervio intercostal para formar el nervio intercostobraquial. El nervio cutáneo antebraquial medial cruza la fosa cubital y entra en la piel para inervar la cara medial del antebrazo.
Nervio de cúbito
El nervio cubital está formado por fibras de C8 a T1 (Box 5). Desciende por el brazo en asociación con la arteria braquial (v. Figuras 11 y 12), perfora el tabique intermuscular medial y cruza el codo por detrás del epicóndilo medial. Después de cruzar el codo, el nervio cubital desciende por el antebrazo entre el flexor cubital del carpo y el flexor profundo de los dedos, inervando ambos músculos. La inervación cubital del flexor de los dedos se limita a las fibras que afectan a los dedos anular y meñique. Proximal a la muñeca, el nervio cubital envía una rama palmar a la piel que cubre la eminencia hipotenar y una rama dorsal a la piel que cubre la superficie dorsal y medial de la mano y la piel que cubre la superficie dorsal de los dedos anular y meñique. El nervio cubital pasa a través del canal de Guyon (profundo al ligamento carpiano transverso) para entrar en la mano. Se divide en una rama superficial y otra profunda. La rama superficial envía ramas a todos los músculos de la eminencia hipotenar, incluidos el abductor digiti minimi, el flexor digiti minimi y el oponente digiti minimi. Luego, se divide en ramas digitales palmares comunes, que a su vez se dividen en ramas digitales palmares propias. Estas ramas inervan la piel que recubre la superficie palmar de los dedos anular y meñique. La inervación continúa hasta los lechos ungueales de estos dedos. La rama profunda del nervio cubital pasa por debajo del músculo aductor del pulgar, al que inerva. El nervio cubital envía fibras a todos los músculos interóseos de la mano y a los músculos lumbricales que afectan a los dedos anular y meñique. El nervio cubital termina inervando la cabeza profunda del músculo flexor corto del pulgar.
Junto con su trayecto, el nervio cubital inerva la cara medial de la articulación del codo, el cúbito y todas las articulaciones de la cara medial de la muñeca, la mano y los dedos anular y meñique.
CAJA 5. Nervio cubital (C8 a T1).
ramas musculares
- Flexión de muñeca
- Flexor carpi ulnaris
- Flexor profundo de los dedos
- Flexión de dedos
- Flexor digitorum profundus (anular, meñique)
- Flexor digiti minimi (dedo meñique)
- Flexión de nudillos y extensión de dedos
- Lumbricales (anular, meñique)
- Músculos interóseos (índice, medio, anular, meñique)
- Aducción de los dedos (articulación metacarpofalángica)
- Músculos interóseos palmares (índice, medio, anular, meñique)
- Abducción de dedos
- Músculos interóseos dorsales (índice, medio, anular)
- Abductor digiti minimi (dedo meñique)
- Oposición del dedo meñique
- Oponentes digiti minimi
- Palmaris corto
- Aducción del pulgar
- Aductor del pulgar
- Flexión del pulgar
- Flexor pollicis brevis
Ramas articulares
- Articulación cubitocarpiana
- Todas las articulaciones de la mano excepto la articulación interfalángica del pulgar
Ramas cutáneas
- Rama dorsal del nervio cubital
- Rama palmar del nervio cubital
- Ramas digitales palmares adecuadas
Nervios espinales torácicos
Los nervios espinales torácicos inervan los músculos, las articulaciones, la piel y el revestimiento pleuroperitoneal de las paredes torácica y abdominal. Debido a que los nervios viajan dentro de los espacios intercostales, se denominan nervios intercostales. Los nervios intercostales comprenden las ramas anteriores de los 11 nervios espinales torácicos superiores. Cada nervio intercostal entra en el plano neurovascular por detrás y da una rama colateral que inerva los músculos intercostales del espacio. Excepto el primero, cada nervio intercostal emite una rama cutánea lateral que atraviesa el músculo suprayacente cerca de la línea medioaxilar. Este nervio cutáneo se divide en ramas anterior y posterior, que inervan la piel adyacente (Figura 13).Los nervios intercostales del segundo al sexto espacio entran en la fascia superficial cerca del borde lateral del esternón y se dividen en ramas cutáneas medial y lateral. La mayoría de las fibras de la rama anterior del primer nervio espinal torácico se unen al plexo braquial para distribuirse hacia el miembro superior. El pequeño primer nervio intercostal es la rama colateral e inerva solo los músculos del espacio intercostal, no la piel suprayacente.
Los nervios intercostales se pueden dividir en dos grupos. Un grupo está formado por nervios que surgen de T1 a T5. Estos nervios permanecen en los espacios intercostales a lo largo de su recorrido. El segundo grupo está formado por nervios que surgen de T6 a T12. Estos nervios viajan inicialmente en los espacios intercostales, pero luego cruzan el margen costal y terminan en la pared abdominal. Este subgrupo de nervios intercostales se llama nervios toracoabdominales. La rama ventral de T12 forma el nervio subcostal. Este nervio viaja completamente en la pared abdominal.
Nervios Intercostales
Los nervios intercostales surgen de las ramas ventrales de T1 a T11. Viajan a lo largo del margen inferior de la costilla del número correspondiente (p. ej., el nervio T1 viaja a lo largo del margen inferior de la costilla 1). En el camino, el nervio se ubica entre la capa más profunda (músculo torácico transverso) y la capa intermedia (músculo intercostal interno) del músculo. Se asocia con las arterias y venas intercostales. De arriba hacia abajo, el haz neurovascular se organiza como vena, arteria y nervio (VAN mnemotécnico). Los nervios intercostales envían ramas a los músculos transversos del tórax, intercostales internos e intercostales externos. Inervan las articulaciones costales. A través de ramas cutáneas laterales y anteriores, inervan la piel que cubre los respectivos espacios intercostales, así como la pleura parietal que recubre los espacios intercostales.
Nervios toracoabdominales (intercostales T6 a T11)
Los nervios intercostales (toracoabdominales) de T6 a T11 comienzan como nervios intercostales típicos, pero luego se ramifican a través del margen costal hacia los músculos de la pared abdominal anterior. Estas ramas inervan los músculos transverso del abdomen, oblicuo abdominal interno, oblicuo abdominal externo y recto del abdomen. Además, inervan la piel de la pared anterior de manera metamérica desde el proceso xifoides hasta el ombligo.
nervio subcostal
El nervio T12, o subcostal, nunca entra en un espacio intercostal. Viaja a través de la pared abdominal, terminando entre el ombligo y la sínfisis del pubis. Inerva el músculo y la piel a lo largo de su recorrido.
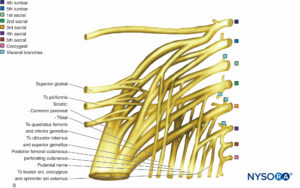
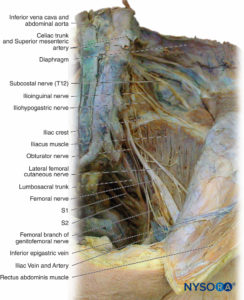
Plexo lumbosacro
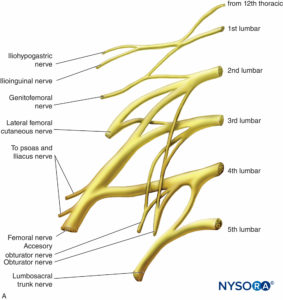
El plexo lumbosacro inerva los músculos, las articulaciones, la piel y el revestimiento peritoneal de la pared abdominopélvica.mesas 3 y 4). También inerva las extremidades inferiores. Está formado por las ramas ventrales de L1 a S5 (Figuras 14 y 15). Las ramas ventrales se unen para formar los nervios terminales. Entre los niveles L2 y S3, el plexo es más complejo. Las ramas ventrales se dividen en divisiones anterior y posterior que se unen para formar los nervios terminales. El plexo está ubicado en la pared abdominal posterior entre los músculos psoas mayor y cuadrado lumbar (ver Figura 15 y XNUMX).
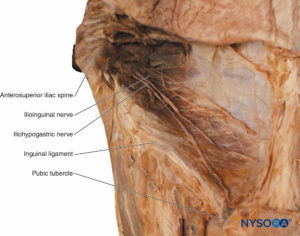
Nervio iliohipogástrico
El nervio iliohipogástrico surge de la rama ventral de L1 y viaja en la pared abdominal hasta el nivel de la sínfisis púbica (ver Figuras 15 y 16). Inerva el músculo, la piel y el peritoneo parietal a lo largo de su recorrido.
Nervio ilioinguinal
El nervio ilioinguinal (ver Figuras 15 y 16) surge de las ramas ventrales de L1, viaja en la pared abdominal, perfora la pared posterior del canal inguinal, pasa a través del anillo inguinal superficial y termina en el escroto anterior o los labios mayores. Inerva el músculo, la piel y el peritoneo parietal a lo largo de su recorrido.
TABLA 3. Organización y distribución del plexo lumbar
| Nervios | Segmentos espinales | Distribución |
|---|---|---|
| Nervio iliohipogástrico | T12 a L1 | Músculos abdominales (músculos oblicuos externos e internos, músculos transversos del abdomen); piel sobre el abdomen inferior y las nalgas |
| nervio ilioinguinal | L1 | Músculos abdominales (con nervio iliohipogástrico); piel sobre la parte superior media del muslo y porciones de los genitales externos |
| Nervio genitofemoral | L1, L2 | Piel sobre la superficie anteromedial del muslo y porciones sobre los genitales |
| Nervio cutáneo femoral lateral | L2, L3 | Piel sobre las superficies anterior, lateral y posterior del muslo |
| Nervio femoral | L2 a L4 | Músculos anteriores del muslo (músculo sartorio y grupo cuádriceps); aductor del muslo (músculos pectíneo y iliopsoas); piel sobre la superficie anteromedial del muslo, la superficie medial de la pierna y el pie |
| Nervio obturador | L2 a L4 | Aductores del muslo (aductores mayor, corto y largo); músculo gracilis; piel sobre la superficie medial del muslo |
| nervio safeno | L2 a L4 | Piel sobre la superficie medial de la pierna |
TABLA 4. Organización y distribución del plexo sacro.
| Nervios | Segmentos espinales | Distribución |
|---|---|---|
| superiores inferiores | L4 a S2 | Abductores del muslo (glúteo menor, glúteo medio y tensor de la fascia lata); extensor del muslo (glúteo mayor) |
| Nervio cutáneo femoral posterior | S1 a S3 | Piel del perineo y superficie posterior del muslo y la pierna |
| Nervio ciático: | L4 a S3 | Tres de los isquiotibiales (semitendinoso y semimembranoso cabeza larga del bíceps femoral); aductor mayor (con nervio obturador) |
| Nervio tibial | Flexor de la rodilla y flexores plantares del tobillo (músculos poplíteo, gastrocnemio, sóleo plantar y tibial posterior y cabeza larga del bíceps femoral); flexores de los dedos de los pies; piel sobre la superficie posterior de la pierna, superficie plantar del pie | |
| Nervio peroneo común | Músculo bíceps femoral (cabeza corta); músculos fibularis (brevis y longus) y tibialis anterior; extensores de los dedos de los pies, piel sobre la superficie anterior de la pierna y superficie dorsal del pie; piel sobre la porción lateral del pie (a través del nervio sural) | |
| Nervio pudendal | S2 a S4 | Músculos del perineo, incluidos el diafragma urogenital y los músculos del esfínter anal y uretral externo; piel de los genitales externos y músculos esqueléticos relacionados (músculos bulboesponjoso, isquiocavernoso) |
nervio genitofemoral
El nervio genitofemoral surge de las ramas ventrales de L1 y L2 (ver Figura 15 y XNUMX). Viaja en la pared abdominal y pasa a través del anillo inguinal profundo hacia el canal inguinal. Una rama femoral perfora la pared anterior del canal e inerva la piel que cubre el hiato femoral en la fascia crural. La rama genital pasa a través del anillo inguinal superficial para inervar la piel del escroto o los labios mayores. En el camino, inerva el músculo cremáster. La contracción del cremáster eleva el escroto.
Nervio del Coccígeo y Levator Ani
El nervio de los músculos coccígeo y elevador del ano surge de la división posterior de las ramas ventrales en S3 a S4. Viaja anteriormente sobre la superficie superior del coccígeo y el elevador del ano.
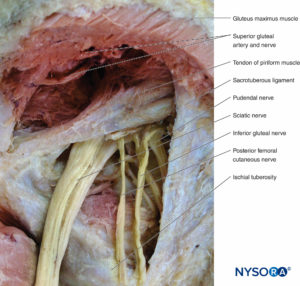
nervio pudendo
El nervio pudendo surge de la división anterior de las ramas ventrales de S2 a S4. Pasa desde la pelvis a través del agujero ciático mayor hacia la región glútea. Entra en la región glútea por debajo del músculo piriforme, pasa por detrás de la espina isquiática y luego entra en el perineo atravesando el agujero ciático menor. Inerva el músculo y la piel del perineo, el canal anal y el esfínter anal externo.
Nervio glúteo superior
El nervio glúteo superior surge de la división posterior de las ramas ventrales en L4 a S1. Pasa desde la pelvis a través del agujero ciático mayor hasta la región glútea. Entra en la región glútea superior al músculo piriforme, pasa en el plano entre los músculos glúteo medio y menor, y termina en el músculo tensor de la fascia lata. En el camino, inerva los músculos glúteo medio y menor, así como el tensor de la fascia lata.
Nervio glúteo inferior
El nervio glúteo inferior surge de la división posterior de las ramas ventrales en L5 a S2. Pasa desde la pelvis a través del agujero ciático mayor hacia la región glútea. Entra en la región glútea por debajo del músculo piriforme y termina en la superficie profunda del músculo glúteo mayor, al que inerva.
Nervio a Piriforme
El nervio del piriforme surge de la división posterior de las ramas ventrales en S1 a S2 y pasa a la superficie profunda del músculo piriforme, al que inerva.
Nervio al obturador interno y gemelo superior
El nervio de los músculos obturador interno y gemelo superior surge de la división anterior de las ramas ventrales en L5 y S1. Pasa desde la pelvis a través del agujero ciático mayor hacia la región glútea. Entra en la región glútea inferior al músculo piriforme y pasa a lo largo de la superficie profunda del gemelo superior al obturador interno, inervando estos dos últimos músculos.
Nervio del Quadratus Femoris y Inferior Gemellus
El nervio de los músculos cuadrado femoral y gemelo inferior surge de la división anterior de las ramas ventrales en L4 a L5. Pasa desde la pelvis a través del agujero ciático mayor hasta la región glútea y entra en la región glútea inferior al piriforme, pasando profundo al obturador interno para terminar inervando el gemelo inferior y el cuadrado anterior, como indica su nombre.
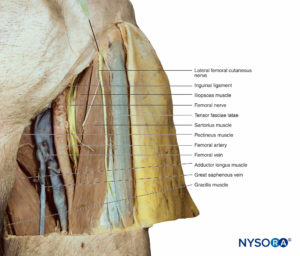
Nervio cutáneo femoral lateral
El nervio cutáneo femoral lateral surge de las divisiones posteriores de las ramas ventrales en L2 a L3. Desciende por la pared abdominal posterior y cruza la cresta ilíaca hacia la pelvis, donde desciende sobre el músculo ilíaco, pasa profundamente al ligamento inguinal en la espina ilíaca anterior y distribuye la inervación cutánea en la cara lateral del muslo hasta el nivel de la rodilla (Figura 17).
Nervio cutáneo femoral posterior
El nervio cutáneo femoral posterior surge de las divisiones anterior y posterior de las ramas ventrales en S1 a S3. Pasa desde la pelvis a través del agujero ciático mayor hacia la región glútea. Entra en la región glútea por debajo del músculo piriforme, desciende en el plano muscular entre el glúteo mayor por detrás y el obturador interno por delante, y pasa a la parte posterior del muslo, donde proporciona inervación cutánea desde la cadera hasta la mitad de la pantorrilla.
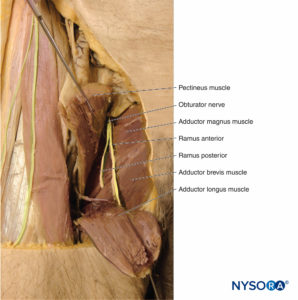
nervio obturador
El nervio obturador (Box 6) surge de la división anterior de las ramas ventrales en L2 a L4 (Figura 18). Desciende a través de la pelvis medial al músculo psoas mayor, cruza la rama púbica superior inferiormente y pasa a través del agujero obturador hacia el compartimento medial del muslo, donde se divide en las ramas posterior y anterior (v. Figura 18 y XNUMX). La rama posterior desciende superficialmente al músculo aductor mayor, al que inerva. La rama anterior pasa superficial al músculo obturador externo, desciende por el muslo en el plano muscular entre el aductor corto y el aductor largo, y termina en el músculo recto interno. En el camino, inerva todos estos músculos. Además, proporciona ramas articulares a la cadera y ramas cutáneas a la piel que cubre la parte media del muslo.
CAJA 6. Nervio obturador.
ramas musculares
- Aducción de cadera
- Aductor mayor, largo y corto
- Gracilis
- Flexión de cadera
- Aductor mayor (fibras anteriores)
- Aductor largo y corto
- extensión de cadera
- Aductor mayor (fibras posteriores)
Ramas articulares
- Cadera
Ramas cutáneas
- Ramas cutáneas femorales mediales
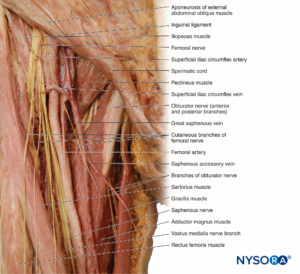
Nervio femoral
El nervio femoral surge de la división posterior de las ramas ventrales en L2 a L4 (Box 7). Desciende a través de la pelvis lateral al músculo psoas mayor, pasa profundamente al ligamento inguinal y entra en el compartimiento anterior del muslo, donde se divide en múltiples ramas que inervan el músculo, las articulaciones y la piel en esa región. En el triángulo femoral-pliegue inguinal, el nervio se coloca lateral a la arteria y vena femorales (nemotécnico: OMBLIGO) (Figura 19). Las ramas musculares inervan los músculos ilíaco, psoas mayor, pectíneo, recto femoral, vasto lateral, vasto intermedio, vasto interno y sartorio. Las ramas articulares inervan la cadera y la rodilla.
CAJA 7. Nervio femoral.
ramas musculares
- Flexión de cadera
- Ilíaco
- Psoas mayor
- Pectineus
- Recto femoral
- Sartorio
- Rotación lateral de cadera
- Sartorio
- extensión de rodilla
- Recto femoral
- Vastus lateralis
- Vasto intermedio
- Vasto medial
- Flexión de rodilla
- Sartorio
Ramas articulares
- Cadera
- Rodilla
Ramas cutáneas
- Nervios cutáneos femorales anteriores
- Rama safena del nervio femoral
Es de destacar que el nervio femoral debajo del ligamento inguinal consta de una parte anterior y otra posterior. La parte anterior contiene ramas para el músculo sartorio y ramas cutáneas de la parte anterior del muslo, y la parte posterior contiene el nervio safeno (la parte más medial) y ramas para las cabezas individuales del músculo cuádriceps.
Nervio safeno y otras ramas cutáneas del nervio femoral
Las ramas superficiales del nervio femoral inervan la piel que cubre la cara anterior del muslo. Una rama cutánea sigue la superficie profunda del músculo sartorio hasta su inserción en la tibia. Aquí, pasa a la piel, proporcionando inervación de la parte media de la pierna desde la rodilla hasta el arco del pie. En el trayecto, el nervio va acompañado de la vena safena, por lo que se denomina rama safena del nervio femoral (v. Figura 19 y XNUMX). Como se mencionó anteriormente, el nervio safeno es la parte más medial del nervio femoral en el pliegue inguinal (femoral).
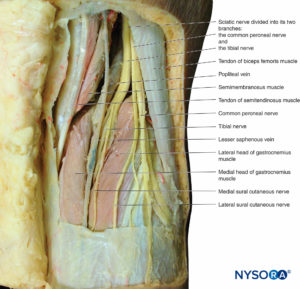
Nervio ciático
El nervio ciático está formado por la unión de los nervios tibial y peroneo común (Box 8). El nervio tibial surge de la división anterior de las ramas ventrales en L4 a S3 (ver Figura 14 y XNUMX). El nervio peroneo común surge de la división posterior de las ramas ventrales en L4 a S2. El nervio ciático pasa desde la pelvis a través del agujero ciático mayor hacia la región glútea. Entra en la región glútea por debajo del músculo piriforme, desciende en el plano muscular entre el glúteo mayor por detrás y el obturador interno por delante, y pasa lateral a la tuberosidad isquiática para entrar en la parte posterior del muslo.Figura 20). En la parte posterior del muslo, pasa entre el aductor mayor y la cabeza larga del bíceps femoral. Desciende en el surco entre el bíceps femoral medialmente y el semitendinoso y el semimembranoso lateralmente. En el camino, inerva los músculos aductor mayor, bíceps femoral, semitendinoso y semimembranoso. Posterior a la rodilla, el nervio ciático desciende a la fosa poplítea, donde diverge en los nervios tibial y peroneo común.Figura 21).
CAJA 8. Nervio ciático.
ramas musculares
- Extensión de la cadera: nervio ciático
- Bíceps femoral: cabeza larga
- Flexión de rodilla: nervio ciático
- Bíceps femoral: cabezas largas y cortas
- Semimembranosus
- Semitendinoso
- Poplíteo: división tibial solamente
- Gastrocnemio: división tibial solamente
- Flexión plantar del tobillo: nervio tibial
- Sóleo
- Gastrocnemio
- tibial posterior
- Flexor largo de los dedos
- Flexor largo del dedo gordo
- Peroneo largo y corto: nervio peroneo superficial
- Dorsiflexión del tobillo: nervio peroneo profundo
- Tibial anterior
- extensor largo de los dedos
- extensor largo del dedo gordo
- Inversión del tobillo: nervio peroneo profundo
- Tibial anterior
- eversión de tobillo: nervio peroneo superficial
- Peroneo largo y corto
- Aducción de los dedos de los pies: nervio tibial
- Músculos interóseos plantares
- Abducción de los dedos de los pies: nervio tibial
- Músculos interóseos dorsales
- Abductor del dedo gordo del pie
- Abductor de los dedos menores
- Flexión de los dedos de los pies: nervio tibial
- Flexor largo y corto de los dedos
- Flexor hallucis longus y brevis
- Extensión de los dedos de los pies: nervio peroneo profundo
- Extensor digitorum longus y brevis
- Extensor hallucis longus y brevis
Ramas articulares
- Rodilla
- Tobillo
- Pie—todas las articulaciones
Ramas cutáneas
- peroneo superficial
- sural
- Ramas del calcáneo: medial y lateral
- Nervios plantares: medial y lateral
Cabe destacar que estas dos ramas son distintas desde el inicio y viajan juntas envueltas en la misma vaina de tejido. Los nervios tibiales salen de la fosa poplítea pasando entre las cabezas del músculo gastrocnemio hacia el compartimento posterior superficial de la pierna. Aquí, desciende profundo a los músculos plantares y superficial a los músculos poplíteos. Pasa entre las cabezas tibial y fibular del músculo sóleo para entrar en el compartimento posterior profundo. El nervio pasa por detrás del maléolo medial, donde entra en el pie y se divide en los nervios plantares medial y lateral que inervan el músculo y la piel de la superficie plantar del pie. El nervio peroneo común sigue el tendón del bíceps femoral hasta su inserción en el peroné. El nervio pasa por debajo del cuello del peroné y se divide en ramas superficial y profunda. La rama superficial entra en el compartimento lateral de la pierna, donde inerva los músculos peroneo largo y corto. El nervio termina como fibras cutáneas en las superficies dorsal y lateral del pie. El nervio peroneo profundo entra en el compartimento anterior de la pierna, donde inerva los músculos tibial anterior, extensor largo de los dedos y extensor largo del dedo gordo. Cruza la superficie anterior del tobillo hacia el pie, donde inerva los músculos extensor digitorum brevis y extensor hallucis brevis. Termina como fibras cutáneas que inervan la piel entre el hallux y el segundo dedo del pie.
INERVACIÓN SENSORIAL DE LAS ARTICULACIONES PRINCIPALES
Gran parte de la práctica de los bloqueos de nervios periféricos implica cirugía ortopédica y de otras articulaciones. En consecuencia, el conocimiento de la inervación sensorial de las principales articulaciones es importante para comprender mejor los componentes neuronales que deben anestesiarse para lograr la anestesia o la analgesia después de la cirugía articular. Mesa 5 y Tabla 6 resumen la inervación sensorial de las principales articulaciones de las extremidades superiores e inferiores, respectivamente. Tabla 7 y Tabla 8 resumen la inervación y la función cinética de los principales grupos musculares de las extremidades superiores e inferiores, respectivamente.
TABLA 5. Inervación de las articulaciones de la extremidad superior.
| Conjunto | Inervación |
|---|---|
| esternoclavicular | Supraclavicular medial, nervio a subclavio |
| Acromioclavicular | Axilar, pectoral lateral, supraclavicular lateral |
| Hombro (glenohumeral) | Axilar, supraescapular, pectoral lateral |
| Codo (humerocubital, humeroradial) | Radial, musculocutáneo, cubital |
| Radiocubital: proximal y distal | Mediano, radial, musculocutáneo |
| Muñeca (radiocarpiana, cubitocarpiana) | Mediano, cubital, radial |
| intercarpiano | mediana, cubital |
| carpometacarpiano | Mediano, cubital, radial |
| Nudillo (metacarpofalángica) | mediana, cubital |
| Interfalángicas: proximal y distal | mediana, cubital |
| Articulación interfalángica del pulgar | Mediana |
TABLA 6. Inervación de las articulaciones de la extremidad inferior.
| Conjunto | Inervación |
|---|---|
| Cadera (acetabulofemoral) | Femoral, obturador, glúteo superior, nervio cuadrado femoral y gemelo inferior |
| Rodilla (tibiofemoral) | Ciático, femoral, obturador |
| Tobillo (tibiotalar, talocalcáneo) | Tibial, peroneo profundo |
| Metatarsofalángico | Tibial |
| interfalángica | Tibial |
TABLA 7. Resumen del movimiento por articulación: extremidad superior.
| Articulación del hombro (glenohumeral) | ||
| Flexión | Bíceps braquial: cabeza larga | Nervio musculocutáneo |
| Coracobraquial | ||
| Deltoides | Nervio axilar | |
| Pectoral mayor | Nervio pectoral medial y lateral | |
| Extensión | Tríceps braquial: cabeza larga | Nervio radial |
| Latissimus dorsi | Nervio toracodorsal | |
| Deltoides | Nervio axilar | |
| Aducción | Latissimus dorsi | Nervio toracodorsal |
| Pectoral mayor | Nervios pectorales medial y lateral | |
| redondo mayor | Nervio subescapular inferior | |
| Subescapular | Nervio subescapular superior e inferior | |
| Secuestro | Supraespinoso | Nervio supraescapular |
| Deltoides | Nervio axilar | |
| Rotación medial | Pectoral mayor | Nervio pectoral medial y lateral |
| Latissimus dorsi | Nervio toracodorsal | |
| redondo mayor | Nervio subescapular inferior | |
| Subescapular | Nervios subescapulares superior e inferior | |
| Rotación lateral | Teres minor | Nervio axilar |
| Infraspinatus | Nervio supraescapular | |
| Articulación del codo (humerocubital, humeroradial) | ||
| Flexión | Brachialis | Musculocutáneo |
| Bíceps braquial: cabezas largas y cortas | ||
| Flexor carpi radialis | Nervio medio | |
| Extensión | Tríceps braquial: ancóneo lateral largo de la cabeza medial | Nervio radial |
| Articulaciones radiocubitales | ||
| Supinación | Bíceps braquial: cabeza larga y corta | Musculocutáneo |
| Supinador | Nervio radial | |
| Pronación | Pronador teres | Nervio medio |
| Pronador cuadrante | ||
| Articulación de la muñeca (radiocarpiana, cubitocarpiana) | ||
| Flexión | Flexor carpi radialis | Nervio medio |
| Palmaris longus | ||
| Flexores de los dedos enumerados a continuación | ||
| Flexor carpi ulnaris | Nervio de cúbito | |
| Extensión | Extensor carpi radialis longus y brevis | Nervio radial |
| Extensores de dedos enumerados a continuación | ||
| Extensor cubital del carpo | ||
| Articulaciones carpometacarpianas | ||
| Oposición | Pollicis del oponente | Nervio medio |
| Oponentes digiti minimi | Nervio de cúbito | |
| Articulaciones metacarpofalángicas | ||
| Flexión | Flexor superficial de los dedos | Nervio medio |
| Flexor profundo de los dedos | Nervios mediano y cubital | |
| Flexor largo y corto del pulgar | Nervio medio | |
| interóseo | Nervio de cúbito | |
| lumbricales | Nervios mediano y cubital | |
| Extensión | Extensor común de los dedos | Nervio radial |
| extensor índico | ||
| Extensor de los dedos mínimos | ||
| Aducción | interóseo palmar | Nervio de cúbito |
| Abductor del pulgar | ||
| Secuestro | Interóseo dorsal | Nervio de cúbito |
| Abductor de los dedos menores | ||
| Abductor largo del pulgar | Nervio radial | |
| Abductor pollicis brevis | Nervio medio | |
| Articulaciones interfalángicas | ||
| Flexión | Flexor superficial de los dedos | Nervio medio |
| Flexor profundo de los dedos | Nervios mediano y cubital | |
| Flexor largo y corto del pulgar | Nervio medio | |
| Extensión | Extensor común de los dedos | Nervio radial |
| extensor índico | ||
| Extensor de los dedos mínimos | ||
| Lumbricales (índice, dedos medios) | Nervio medio | |
| Lumbricales (dedos anular, meñique) | Nervio de cúbito | |
| Músculos interóseos |
TABLA 8. Resumen del movimiento por articulaciones—extremidad inferior.
| Articulación de la cadera (acetabulofemoral) | ||
| Flexión | Ilíaco/psoas mayor | Nervio femoral |
| Pectineus | ||
| Recto femoral | ||
| Sartorio | ||
| aductor mayor | Nervio obturador | |
| Aductor largo y corto | ||
| Tensor de la fascia lata | Nervio glúteo superior | |
| Extensión | Bíceps femoral: cabeza larga | Nervio ciático |
| semimembranosis | ||
| semitendinosis | ||
| Glúteo mayor | Nervio glúteo inferior | |
| aductor mayor | Nervio obturador | |
| Aducción | Aducto mayor, largo, corto | Nervio obturador |
| Gracilis | ||
| Pectineus | Nervio femoral | |
| Secuestro | Gluteus minimus | Nervio glúteo superior |
| Gluteus medius | ||
| Tensor de la fascia lata | ||
| Rotación medial | Gluteus minimus | Nervio glúteo superior |
| Gluteus medius | ||
| Tensor de la fascia lata | ||
| Rotación lateral | Piriformis | Nervio al piriforme |
| obturador interno | Nervio al obturador interno | |
| gemelos superiores | Nervio al obturador interno | |
| gemelo inferior | Nervio al cuadrado femoral | |
| cuadrado femoral | Nervio al cuadrado femoral | |
| Sartorio | Nervio femoral | |
| Articulación de la rodilla (tibiofemoral) | ||
| Flexión | Bíceps femoral: cabezas largas y cortas | Nervio ciático |
| semitendinosis | ||
| semimembranosis | ||
| Poplíteo | Nervio tibial | |
| Gastrocnemio | ||
| Sartorio | Nervio femoral | |
| Extensión | Recto femoral | Nervio femoral |
| Vastus lateralis | ||
| Vasto intermedio | ||
| Vasto medial | ||
| Rotación medial | Poplíteo | Nervio tibial |
| semimembranosis | Nervio ciático | |
| semitendinosis | ||
| Rotación lateral | Bíceps femoral | Nervio ciático |
| Articulación del tobillo (talocrural) | ||
| Flexión plantar | Sóleo | Nervio tibial |
| Gastronemio | ||
| tibial posterior | ||
| Flexor largo de los dedos | ||
| Flexor largo del dedo gordo | ||
| Peroneo largo y corto | Nervio peroneo superficial | |
| Dorsiflexion | Tibial anterior | Nervio peroneo profundo |
| Extensor de los dedos | ||
| extensor largo del dedo gordo | ||
| Articulación subtalar | ||
| Inversión | Tibial anterior | Nervio peroneo profundo |
| Eversión | Peroneo largo y corto | Nervio peroneo superficial |
| Articulaciones metatarsofalángicas | ||
| Flexión | Flexor largo y corto de los dedos | Nervio tibial |
| Flexor hallucis longus y brevis | ||
| Flexor del dedo menor | ||
| lumbricales | ||
| Músculos interóseos | ||
| Extensión | Extensor digitorum longus y brevis | Nervio peroneo profundo |
| Extensor hallucis longus y brevis | ||
| Aducción | Músculos interóseos plantares | Nervio tibial |
| aductor del dedo gordo | ||
| Secuestro | Interóseo dorsal | Nervio tibial |
| Abductor del dedo gordo del pie | ||
| Abductor de los dedos menores | ||
| Articulaciones interfalángicas | ||
| Flexión | Flexor largo y corto de los dedos | Nervio tibial |
| Flexor hallucis longus y brevis | ||
| Extensión | Extensor digitorum longus y brevis | Nervio peroneo profundo |
| Extensor hallucis longus y brevis | ||
| lumbricales | Nervio tibial | |
| Músculos interóseos |
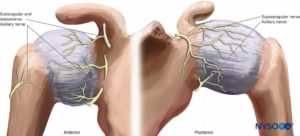
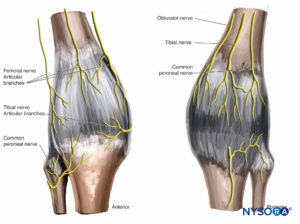
Articulación del hombro
La inervación de las articulaciones de los hombros proviene principalmente de los nervios axilar y supraescapular (C5-C7). La piel sobre la mayor parte de las partes mediales del hombro recibe nervios del plexo cervical (ver Figura 10 y XNUMX). Tal disposición explica por qué el bloqueo del plexo braquial a nivel interescalénico es la técnica más adecuada para lograr la anestesia del hombro (Figura 22).
Articulación del codo
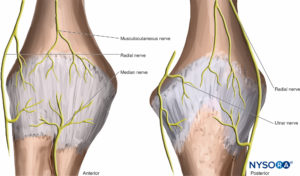
La inervación de la articulación del codo incluye ramas de todos los nervios principales del plexo braquial que cruzan la articulación: nervios musculocutáneo, radial, mediano y cubital.Figura 23).
Articulación de la muñeca
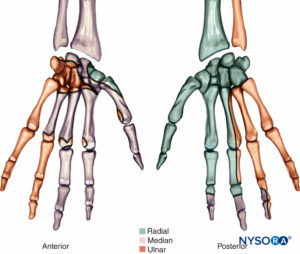
La articulación de la muñeca está inervada por los nervios radial, cubital y mediano.Figura 24), incluidas las ramas interóseas de los nervios radial y mediano que divergen en el antebrazo proximal. Las ramas cutáneas de estos nervios, además de los nervios cutáneo medio y cutáneo lateral antebraquial, presentan frecuentes variaciones y conexiones entre ellos a diferentes niveles, lo que resulta en áreas de inervación superpuestas.
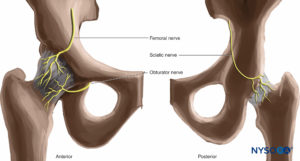
Articulación de cadera
Los nervios de la articulación de la cadera incluyen el nervio del recto femoral del nervio femoral, las ramas de la división anterior del nervio obturador y el nervio del cuadrado femoral del plexo sacro.Figura 25).
Articulación de la rodilla
La inervación de la rodilla se obtiene de las ramas de los nervios femoral, obturador y ciático.Figura 26). El nervio femoral inerva la cara anterior de la articulación. Las ramas articulares de las divisiones tibial y peronea común del nervio ciático inervan la cara posterior, mientras que las fibras de la división posterior del nervio obturador pueden contribuir a la inervación de la cara medial de la articulación, junto con las fibras de la división posterior del nervio ciático. nervio obturador, también puede contribuir a la inervación de la articulación.
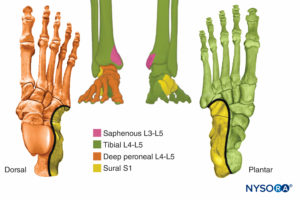
Articulación del tobillo
La inervación de la articulación del tobillo es compleja e involucra las ramas terminales de los nervios peroneo (nervio peroneo superficial y profundo), tibial (nervio tibial posterior) y femoral (nervio safeno). Una visión más simplista es que toda la inervación de la articulación del tobillo proviene del nervio ciático, con la excepción de la piel en la cara medial alrededor del maléolo medial (nervio safeno, una rama del nervio femoral; Figura 27).
COMPONENTE AUTÓNOMO DE LOS NERVIOS ESPINALES
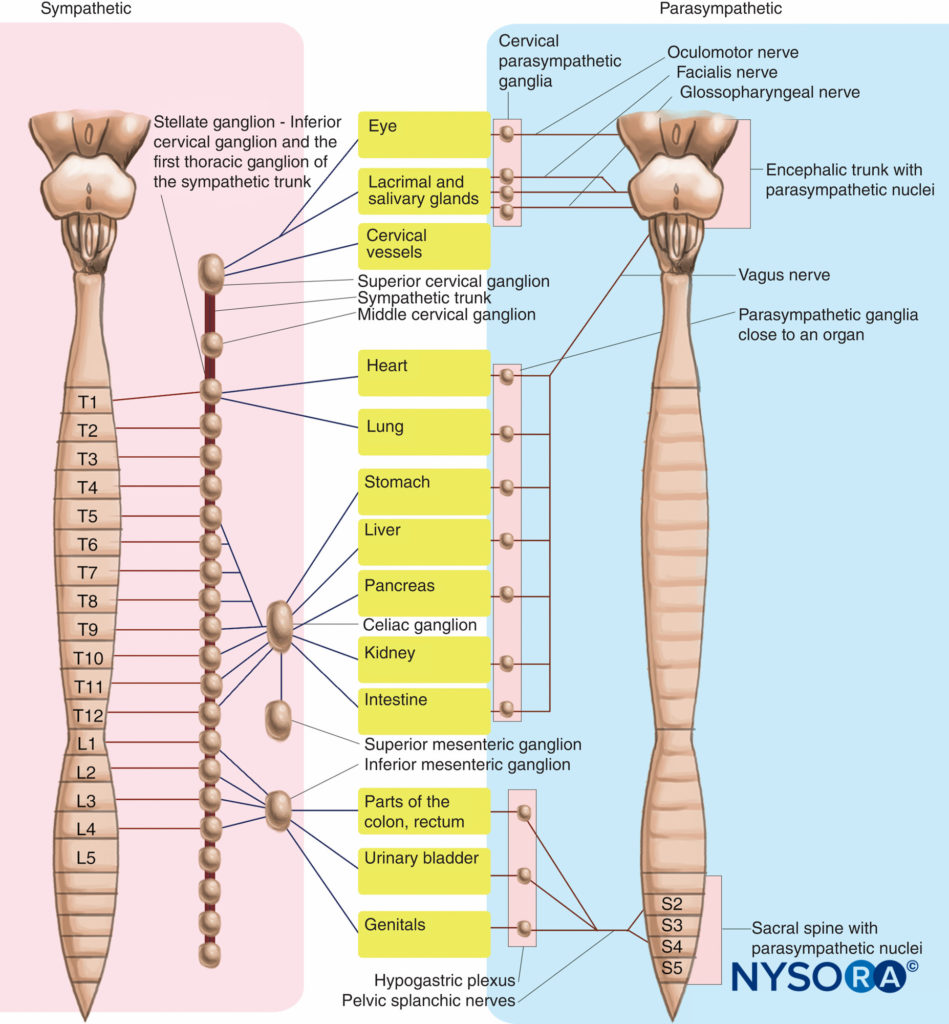
Todos los nervios espinales transmiten fibras autonómicas a las glándulas y al músculo liso en la región que inervan. Las fibras autonómicas son simpáticas. No hay fibras parasimpáticas en los nervios espinales. Las fibras simpáticas se originan en la médula espinal entre T1 y L2. Pasan desde la médula espinal a través de las raíces ventrales de los nervios espinales T1 a L2. Parten del nervio raquídeo a través de las ramas comunicantes blancas para entrar en el tronco simpático. El tronco simpático está formado por una serie de ganglios paravertebrales interconectados, que son adyacentes a los cuerpos vertebrales y se extienden desde el eje (vértebra C2) hasta el sacro. Las fibras preganglionares hacen sinapsis en los cuerpos celulares de las neuronas que forman los ganglios paravertebrales. Los axones de los ganglios paravertebrales (fibras posganglionares) pueden permanecer al mismo nivel o cambiar de nivel ascendiendo o descendiendo por el tronco. Las fibras pasan desde el tronco a través de los ramos comunicantes grises hasta los nervios espinales. El tronco simpático envía una rama gris a cada nervio espinal. Los nervios simpáticos viajan a lo largo de las ramas del nervio espinal hasta el destino de destino. (Figura 28).
Las fibras parasimpáticas surgen del plexo lumbosacro. Se originan en la médula espinal entre S2 y S4, pasan a través de las raíces ventrales y entran en las ramas ventrales de los nervios espinales S2 a S4. Las fibras parasimpáticas se separan de las ramas ventrales y forman el nervio esplácnico pélvico. Este nervio viaja a través del diafragma pélvico (formado por los músculos elevador del ano y coccígeo) para hacer sinapsis en los ganglios intramurales en la pared de las vísceras pélvicas.
Referencias
- Kingsley R (editor): La Estructura Bruta del Sistema Nervioso, Texto Conciso de Neurociencia. Lippincott Williams & Wilkins, 2000, págs. 1-90.
- Moore K, Dalley A: Introducción a la anatomía clínicamente orientada. Lippincott Williams & Wilkins, 1999, pág. 42.
- Fix J: Neurohistología. En Baltimore KS (ed): Neuroanatomía. Williams & Wilkins, 1992, págs. 59–69.
- Gardner E, Bunge R: Anatomía macroscópica del sistema nervioso periférico. En Dyck P, Thomas P (eds): Neuropatía periférica. Elsevier Saunders, 2005, págs. 11–34.
- Nervios espinales. En Williams P, Bannister L, Berry M, et al (eds): De Gray Anatomía: la base anatómica de la medicina y la cirugía, 38ª edición. Churchill-Livingstone, 1995, págs. 1258-1292.
- Foerster O: Los dermatomas en el hombre. Cerebro 1933: 1-8.
- Arreglo J: Médula espinal. En Baltimore KS (ed): Neuroanatomía. Williams & Wilkins, 1992, págs. 59–69.
- Moore K: Cuello. En Moore K, Dalley A: Introducción a la anatomía clínicamente orientada. Lippincott Williams & Wilkins, 1999, pág. 42.
- Harris W: La verdadera forma del plexo braquial y su distribución motora. J Anat 1904; 38:399.
- Harris W: La morfología del plexo braquial. humprey-milford, 1939.
- Kerr A: El plexo braquial de los nervios en el hombre, las variaciones en su formación y ramas. Am J Anat 1918; 23:285.
- Sunderland S: La métrica y Características no métricas de las ramas musculares del nervio radial. J Comp Neurol 1946;85:93.
- Sunderland S, Ray L: Características métricas y no métricas de las ramas musculares del nervio mediano. J Comp Neurol 1946;85:191.
- Sunderland S, Hughes E: Características métricas y no métricas de las ramas musculares del nervio cubital. J Comp Neurol 1946;85:113.
- Moore K: Tórax y abdomen. En Moore K, Dalley A: Introducción a la anatomía clínicamente orientada. Lippincott Williams & Wilkins, 1999, pág. 85.
- Horwitz M: La anatomía del nervio lumbosacro Plexo: su relación con la segmentación vertebral y el plexo nervioso sacro posterior. Rec. Anat 1939;74:91.
- Webber R: Algunas variaciones en el plexo lumbar de los nervios en el hombre. Acta Anat 1961: 44: 336–345.
- Chung K: Abdomen. En Chung K (ed): Anatomia asquerosa, 3ra ed. Williams &Wilkins, 1995, págs. 177-178.
- Alast R: Inervación de las extremidades. J Bone Joint Surg [Br] 1949;31:452.
- Keegan J, Garrett F: La distribución segmentaria de los nervios cutáneos en las extremidades del hombre. Rec. Anat 1948; 102:409.
- Langley J: El sistema nervioso autónomo. Hefer, 1926.