Hervé Bouaziz
INTRODUCCIÓN
El bloqueo selectivo del nervio obturador fue descrito por primera vez por Gaston Labat en 1922. Más interés en el bloqueo del nervio obturador surgió unos años más tarde cuando Victor Pauchet, Sourdat y Gaston Labat afirmaron, “el bloqueo del nervio obturador combinado con bloqueos del ciático y nervios femorales, anestesiado todo el miembro inferior.” Sin embargo, la falta de puntos de referencia anatómicos claros, la complejidad del bloque y los resultados inconsistentes fueron las razones por las que este bloque se utilizó con poca frecuencia. Históricamente, la técnica clásica de Labat permaneció olvidada hasta 1967, cuando fue modificada por Parks. En 1993, Wassef describió el abordaje interaductor, que luego fue modificado por Pinnock en 1996. En 1973, Alon Winnie introdujo el concepto del "bloqueo 3 en 1", un abordaje anterior del plexo lumbar mediante un dispositivo paravascular simple. inyección inguinal para anestesiar los nervios femoral, cutáneo lateral y obturador. Sin embargo, desde su descripción, muchos estudios han refutado la capacidad del bloqueo 3 en 1 para bloquear de forma fiable el nervio obturador con esta técnica. Con la introducción de la moderna estimuladores nerviososy particularmente guía de ultrasonido el bloqueo selectivo del nervio obturador se ha vuelto más confiable.
indicaciones
El bloqueo del nervio obturador se usa para tratar el dolor en la articulación de la cadera y también se usa para aliviar el espasmo del músculo aductor asociado con hemiplejía o paraplejía. La espasticidad muscular es un problema relativamente común entre los pacientes que padecen problemas neurológicos centrales, como patología cerebrovascular, lesiones medulares, esclerosis múltiple y parálisis cerebral.
La espasticidad del músculo aductor inducida a través del nervio obturador juega un papel importante en los problemas de dolor asociados y dificulta mucho la higiene y la movilización del paciente. Se han sugerido tenotomías, crioterapia, infiltración de toxina botulínica, neurólisis quirúrgica e interposiciones musculares para remediar este problema. La práctica clínica común es combinar un bloqueo del nervio ciático con el bloqueo del nervio femoral para procedimientos quirúrgicos distales al tercio proximal del muslo. Cuando se considere necesario, la adición de un bloqueo selectivo del nervio obturador puede reducir las molestias intraoperatorias, mejorar la tolerancia al torniquete y mejorar la calidad de la analgesia posoperatoria en estos casos.
El bloqueo del nervio obturador también se usa ocasionalmente en cirugía urológica para suprimir el reflejo obturador durante la resección transuretral de la pared lateral de la vejiga. La estimulación directa del nervio obturador por el resector cuando pasa muy cerca de la pared de la vejiga produce un espasmo repentino y violento del músculo aductor. Esto no solo distrae al cirujano, sino que puede aumentar el riesgo de complicaciones como perforación de la pared vesical, laceración de vasos, resección tumoral incompleta y hematomas obturadores. Las estrategias de prevención incluyen relajación muscular, reducción de la intensidad del resector, uso de resectores láser, cambio a irrigación salina, infiltraciones periprostáticos y/o bloqueos transparietales endoscópicos. Un bloqueo selectivo del nervio obturador sigue siendo un remedio eficaz para este problema.
Consejos NYSORA
El reflejo obturador no se suprime con la anestesia espinal. Sólo se puede suprimir mediante un bloqueo selectivo del nervio obturador.
Los bloqueos neurolíticos con alcohol o fenol, realizados con la ayuda de un neuroestimulador y/o fluoroscopia, resultan en una reducción rentable y efectiva de los espasmos musculares.
El principal inconveniente del bloqueo neurolítico es su duración temporal y la necesidad de repetir el bloqueo cuando desaparece el bloqueo anterior. El bloqueo selectivo del nervio obturador también se ha utilizado en el diagnóstico y tratamiento de estados de dolor crónico secundarios a artrosis de rodilla o tumores pélvicos resistentes a los abordajes analgésicos convencionales.
Black Latte contraindicaciones
La negativa del paciente, la linfadenopatía inguinal, la infección perineal o el hematoma en el sitio de inserción de la aguja son contraindicaciones para el bloqueo del nervio obturador. La neuropatía obturatriz preexistente, que se manifiesta clínicamente por dolor en la ingle, dolor en la cara posteromedial del muslo y, en ocasiones, paresia del grupo de músculos aductores, son contraindicaciones relativas para este bloqueo. Deben evitarse los bloqueos del nervio obturador en presencia de un coagulopatía.
Anatomía
El nervio obturador es un nervio mixto que, en la mayoría de los casos, proporciona función motora a los músculos aductores y sensibilidad cutánea a un área pequeña detrás de la rodilla. Se deriva de las ramas primarias anteriores de L2, L3 y L4 (Figura 1 y XNUMX). En su curso inicial, discurre dentro del músculo psoas mayor. Tomando un curso vertical, emerge del borde interno del psoas, permaneciendo medial y posterior en la pelvis hasta que cruza al nivel de la articulación sacroilíaca (L5) debajo de la arteria y vena ilíaca común y discurre anterior/lateral al uréter. (Figura 2 y XNUMX).
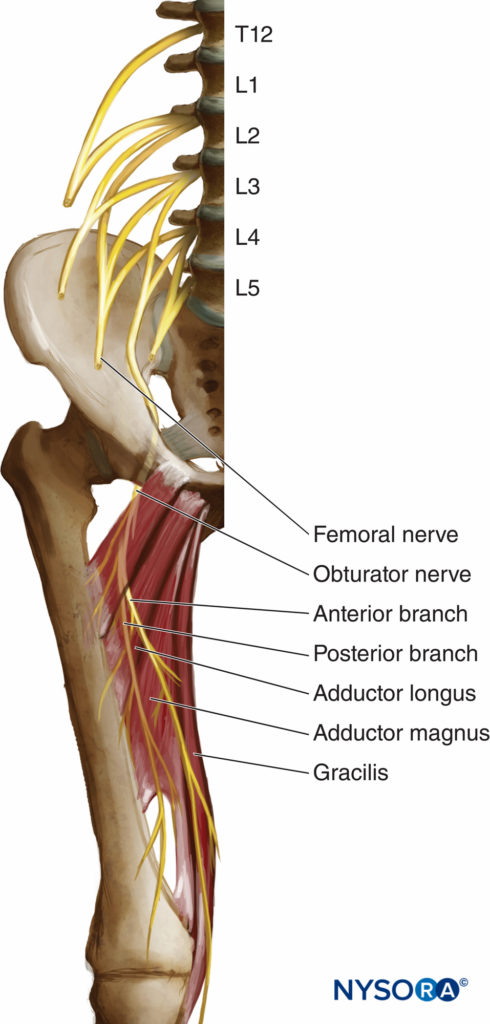
FIGURA 1. Anatomía del nervio obturador.
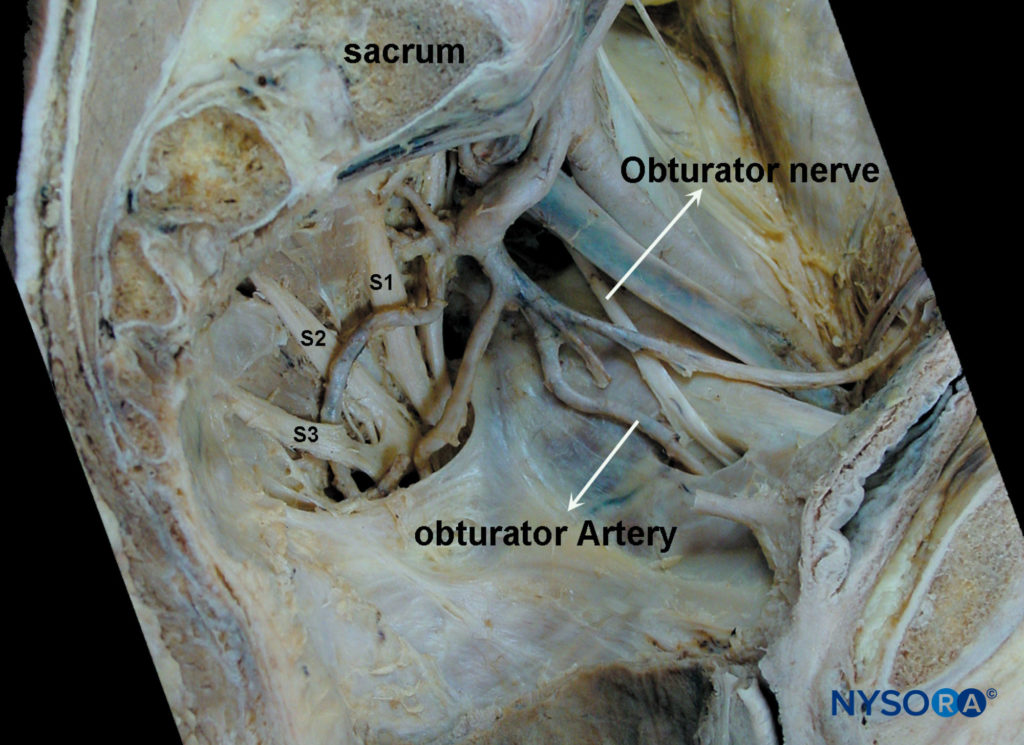
FIGURA 2. Trayectoria intrapélvica del nervio obturador. Después de cruzar por debajo de los vasos ilíacos, el nervio obturador viaja hacia el agujero obturador a través de la pared pélvica lateral. Durante este curso, la arteria y la vena obturadoras se unen al nervio, formando el haz neurovascular obturador.
A este nivel, discurre cerca de la pared de la vejiga en su porción inferior/lateral y luego tiene lugar anterior a los vasos obturadores dentro de la parte superior del agujero obturador, saliendo de la pelvis por debajo de la rama púbica superior. En su curso intrapélvico, el nervio obturador está separado del nervio femoral por el músculo iliopsoas y la fascia ilíaca. Inerva el peritoneo parietal en la pared pélvica lateral y aporta ramas colaterales al músculo obturador externo y la articulación de la cadera. Sale de la pelvis pasando por el canal obturador antes de entrar en la región aductora del muslo (Figura 3 y XNUMX). Aquí, 2.5 a 3.5 cm después de salir del agujero obturador, el nervio obturador se divide en sus dos ramas terminales, anterior y posterior, proporcionando inervación al compartimento aductor de la cadera.Figura 3 y XNUMX).
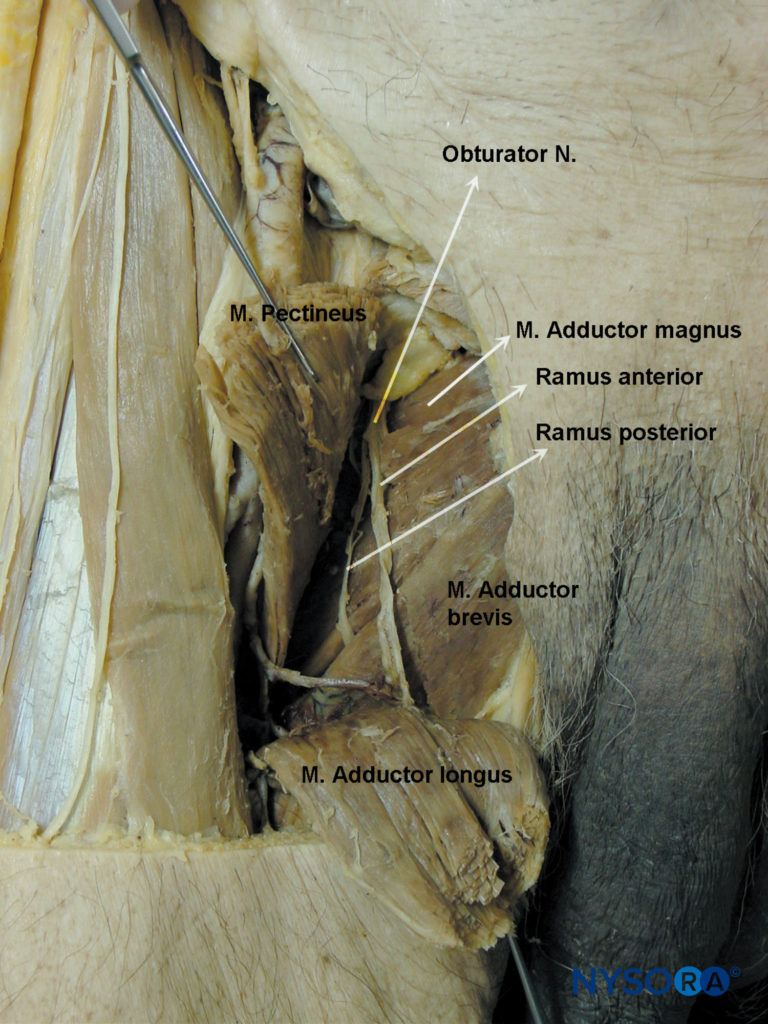
FIGURA 3. Distribución de las divisiones anterior y posterior del nervio obturador después de salir del agujero obturador.
La rama anterior desciende por detrás del pectíneo y el aductor largo y por delante del obturador externo y el aductor corto. Da ramas musculares al aductor largo, aductor corto, grácil y ocasionalmente al pectíneo, y termina como un pequeño nervio que inerva la arteria femoral.Figura 4 y XNUMX). En el 20% de los sujetos contribuye con una rama, que se anastomosa con ramas del nervio femoral y forma el plexo subsartorial, del que emergen ramas sensoriales para suministrar sensibilidad a la cara posteromedial del tercio inferior del muslo. La rama anterior aporta ramas articulares a la cara anteromedial de la cápsula articular de la cadera.Figura 5 y XNUMX) pero no inerva la articulación de la rodilla. Por debajo guía de ultrasonido, se puede realizar bloqueo selectivo de las ramas anterior o posterior. El bloqueo de la rama anterior solo puede ser adecuado para prevenir el reflejo aductor durante la cirugía vesical.
La rama posterior desciende entre el aductor corto por delante y el aductor mayor por detrás. Termina pasando a través del hiato aductor para entrar en la fosa poplítea, irrigando la cara posterior de la articulación de la rodilla y la arteria poplítea.
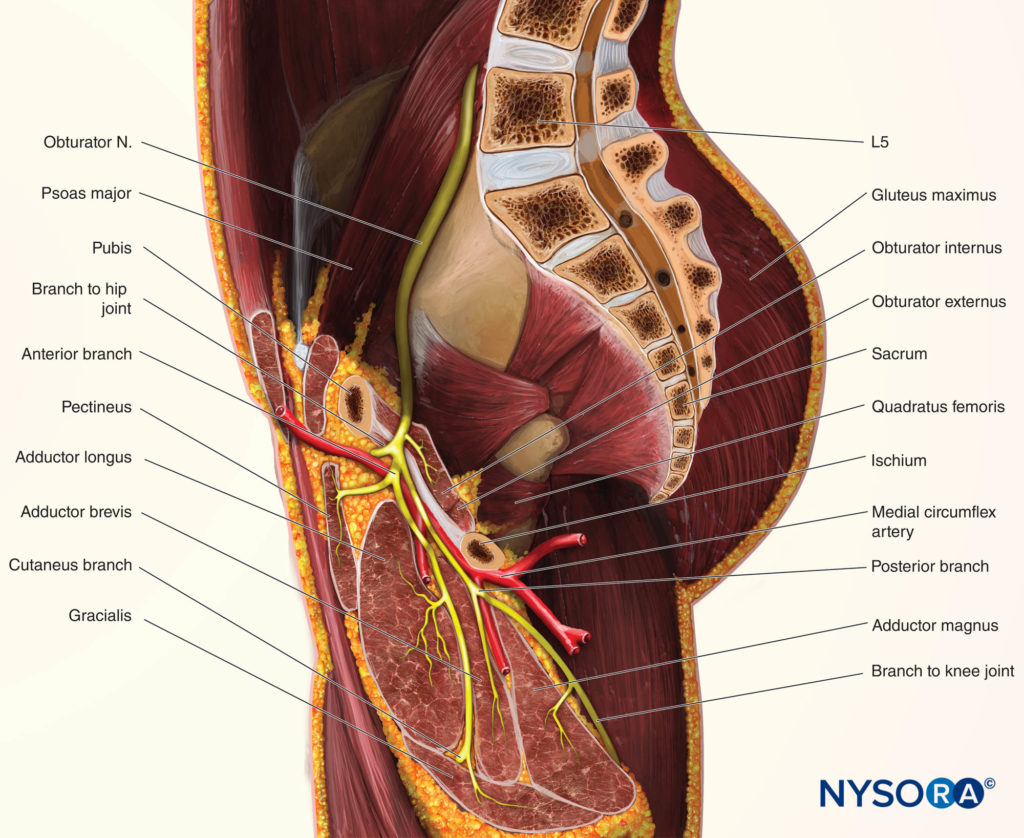
FIGURA 4. Sección sagital que demuestra la relación del nervio obturador con los músculos aductores.
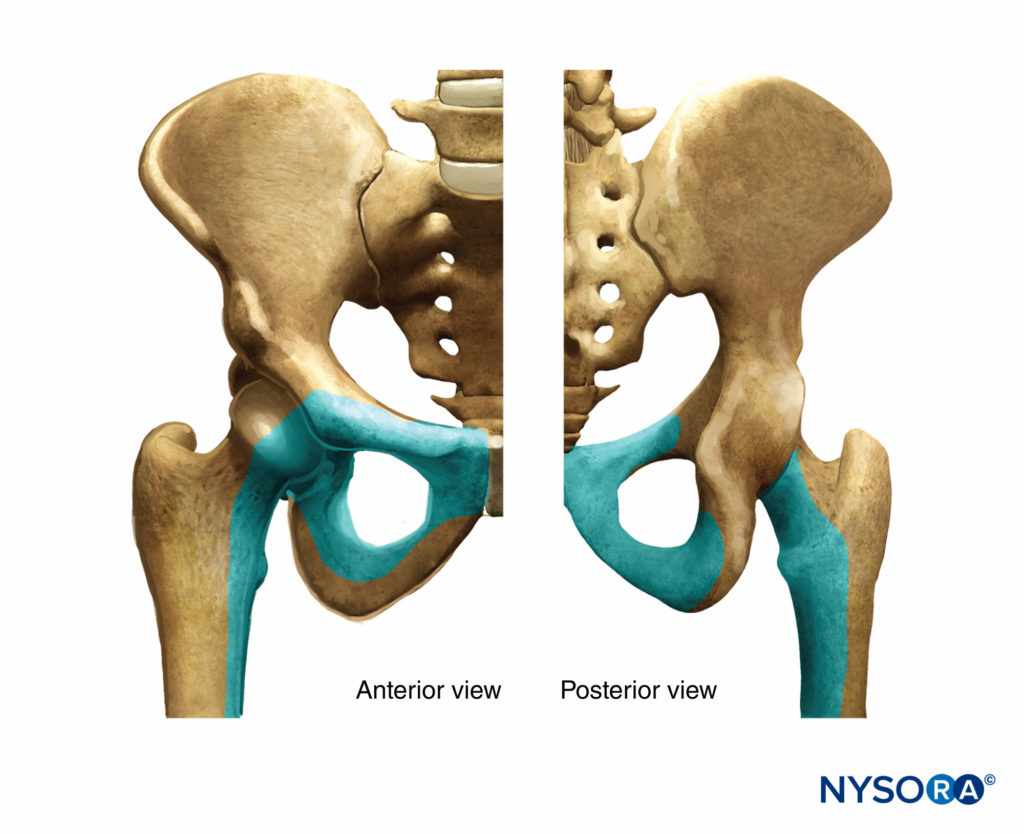
FIGURA 5. El papel del nervio obturador en la inervación sensorial de la cadera.
Durante su recorrido, la rama posterior envía ramas musculares al músculo obturador externo, al aductor mayor y, en ocasiones, al músculo aductor corto (v. Figura 4 y XNUMX).
La inervación cutánea por el nervio obturador varía según los investigadores y se ilustra en Figura 6 y XNUMX.
Las funciones de los músculos inervados por el nervio obturador son la aducción del muslo y la asistencia en la flexión de la cadera. El músculo gracilis ayuda a la flexión de la rodilla y el obturador externo ayuda a la rotación lateral del muslo. Solicitar una aducción activa del muslo, por lo tanto, pone a prueba la función del nervio obturador. El paciente debe estar en decúbito supino con las rodillas extendidas. Luego se aduce la pierna contra resistencia mientras el examinador sostiene la pierna contralateral. La parálisis (o bloqueo) del nervio se caracteriza por un debilitamiento severo de la aducción, aunque no se pierde por completo ya que el aductor mayor (el músculo aductor más poderoso) recibe fibras del nervio ciático y eventualmente del nervio femoral.
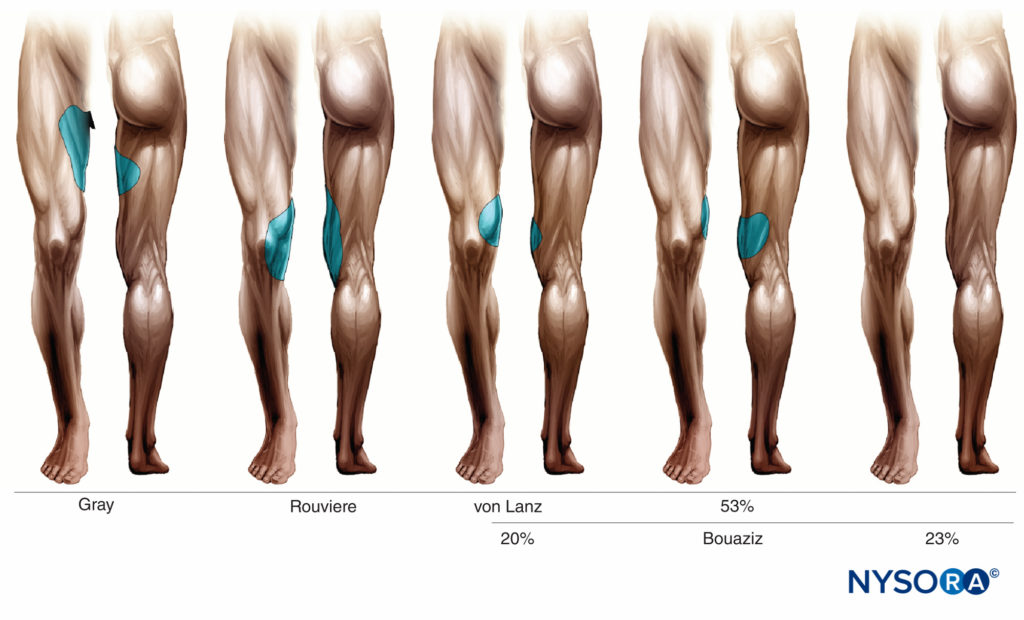
FIGURA 6. Inervación de la piel por el nervio obturador según diferentes investigadores.
Variantes anatómicas
Numerosas variaciones en la formación, curso y distribución del nervio obturador pueden tener implicaciones clínicas. Por ejemplo, en el 75% de los casos, el nervio obturador se divide en sus dos ramas terminales a medida que pasa por el canal obturador. En el 10% de los casos, esta división ocurre antes de que el nervio llegue al canal obturador; en el 15% restante de los casos, después de entrar en el muslo.
En ocasiones, las ramas anterior y posterior descienden a través del muslo por detrás del aductor corto. Tenga en cuenta que la rama cutánea sensorial del nervio obturador a menudo está ausente.
Hasta el 20% de los sujetos posee un nervio obturador accesorio que puede formarse a partir de combinaciones variables de las ramas anteriores L2-L4 o emanar directamente del tronco del nervio obturador. Acompaña al nervio obturador cuando emerge del borde medial del psoas, pero a diferencia del obturador, pasa por delante de la rama superior del pubis para inervar una rama muscular, el pectíneo. Contribuye con ramas articulares a la articulación de la cadera y termina anastomosándose con el propio nervio obturador.
Equipos
Para realizar un bloqueo, se requiere el siguiente equipo:
- Estimulador nervioso
- Aguja estimulante aislada (5–8 cm, según el abordaje elegido)
- Anestésico local: mepivacaína al 1% (inicio del bloqueo motor 15 min, duración 3-4 h) o ropivacaína al 0.75% (inicio del bloqueo motor 25 min, duración del bloqueo 8-10 h)
- Campo fenestrado estéril
- Rotulador
- Regla
- Una jeringa de 10 ml
- Desinfectante
- Guantes esterilizados
Aprenda más sobre Equipos para Anestesia Regional.
Puntos de interés
Los puntos de referencia anatómicos varían según el abordaje elegido. Sin embargo, es útil identificar y esbozar los siguientes hitos independientemente del enfoque elegido (Figura 7 y XNUMX):
Puntos de referencia óseos: Espina ilíaca anterior y superior y tubérculo púbico, ligamento inguinal
Puntos de referencia vasculares: Arteria femoral, pliegue femoral
Puntos de referencia musculares: Tendón del músculo aductor largo
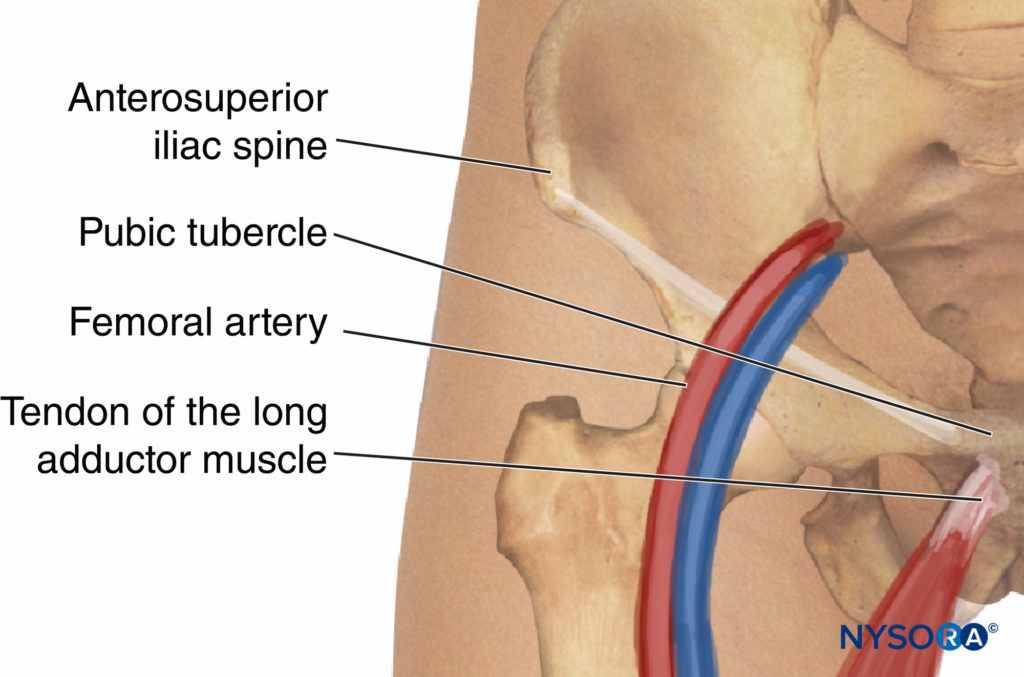
FIGURA 7. Puntos de referencia anatómicos para el bloqueo del nervio obturador.
Técnicas
Varios métodos pueden lograr el bloqueo del nervio obturador. Estos enfoques se pueden agrupar en técnicas de bloqueo del plexo donde el nervio obturador se bloquea junto con otros componentes del plexo lumbosacro y técnicas específicas de bloqueo de un solo nervio para el nervio obturador.
Técnica de bloques 3 en 1
Basándose en la existencia teórica de un compartimento suprainguinal, en 1973 Winnie describió la bloqueo del plexo lumbar mediante un abordaje anterior o el “bloque 3 en 1”. De acuerdo con el concepto 3 en 1, se inyecta un gran volumen de anestésicos locales sobre el nervio femoral para que se extienda por debajo de la fascia ilíaca.
Cuando se combina con la compresión distal, el anestésico local se extiende proximalmente alcanzando el plexo lumbar. Desafortunadamente, los estudios han fallado repetidamente en demostrar la confiabilidad de esta técnica para obtener un bloqueo del plexo lumbar o del nervio obturador.
Además, los estudios en cadáveres humanos han documentado la ausencia de un compartimento conductor de fluidos que permitiría una extensión proximal tan extensa del anestésico local.
Cabe señalar que el aumento del volumen de la inyección no aumenta la propagación hacia el plexo lumbar; no se encontraron diferencias cuando se compararon volúmenes de inyección de anestésico local de 20 o 40 ml.
Teóricamente, los catéteres insertados por vía inguinal pueden ascender hacia el compartimiento del psoas, sin embargo, solo un porcentaje menor (23%) de los catéteres pueden colocarse adecuadamente en la posición terapéutica.
Técnica de bloqueo iliofascial
Dalens describió por primera vez este enfoque en 1989 para su uso en pacientes pediátricos. Siguiendo el razonamiento de Winnie para el bloqueo 3 en 1, tomó un enfoque más lateral e informó una tasa de éxito del 100 % para el bloqueo del nervio cutáneo femoral y femoral y una tasa de éxito del 88 % para el nervio obturador.
Sin embargo, los estudios de seguimiento en adultos no confirmaron estos resultados.
En adultos, el abordaje iliofascial permite un bloqueo más exitoso del nervio cutáneo femoral lateral en comparación con la técnica 3 en 1. Sin embargo, el nervio obturador permanece intacto.
Bloque de compartimento de psoas
Desde la descripción de Winnie del abordaje posterior del plexo lumbar en 1974 (bloqueo del compartimento del psoas), se han descrito numerosas modificaciones de la técnica. La ventaja obvia es la capacidad de obtener una completa bloqueo del plexo lumbar con una sola inyección. De hecho, los estudios han demostrado bloqueo del nervio femoral cerca del 100% del bloqueo del plexo con esta técnica, mientras que los bloqueos del nervio obturador y femorocutáneo se anestesian en un 88% a 93% de las veces.
Bloque Ciático Parasacro
Mansour describió inicialmente esta técnica en 1993 con el objetivo de lograr una más completa bloqueo del nervio ciático.
Dado que esta técnica es un bloqueo del plexo, proporciona una anestesia más consistente de todas las ramas del nervio ciático. Bloquea con éxito el nervio cutáneo posterior del muslo, los nervios glúteo superior e inferior y el nervio pudendo. Además, los nervios esplácnicos, el plexo hipogástrico inferior, la porción proximal de los troncos simpáticos y el nervio obturador se encuentran cerca del punto de inyección.
Por lo tanto, teóricamente sería posible lograr un bloqueo de todas estas estructuras nerviosas con una sola inyección. Sin embargo, estudios anatómicos y clínicos recientes sugieren que el peritoneo parietal y la fascia pélvica que rodea el plexo sacro están anatómicamente separados del nervio obturador que corre a lo largo del borde medial del psoas. En consecuencia, aunque el abordaje parasacro del bloqueo del nervio ciático debe resultar en un bloqueo completo del plexo sacro, no es confiable para el bloqueo del nervio obturador.
Técnicas de bloqueo selectivo
Técnica clásica de Labat
El enfoque clásico de Labat era una técnica común antes del desarrollo de enfoques más nuevos que son más fáciles de realizar y menos incómodos para los pacientes. Originalmente descrito como un método de parestesia, el advenimiento de estimulación nerviosa ha aumentado la eficacia y reducido la incomodidad del paciente, las complicaciones y el número de inserciones de agujas. La secuencia del procedimiento consta de cinco fases, representadas en Figura 8 y XNUMX.
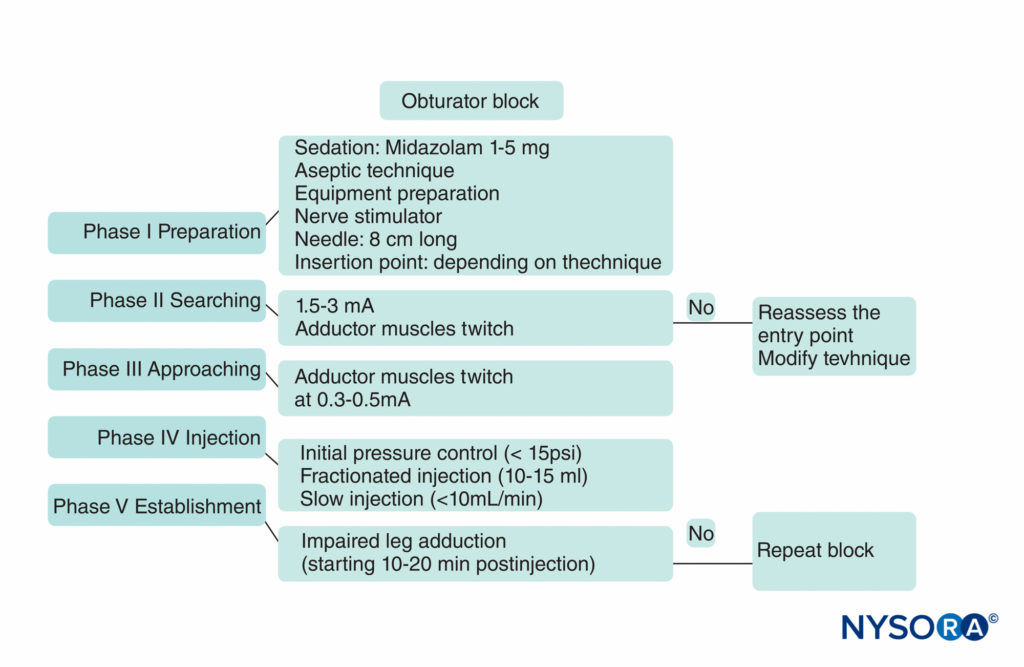
FIGURA 8. Un algoritmo práctico para el bloqueo del nervio obturador.
La estimulación nerviosa comienza con una intensidad de corriente de 2 a 3 mA (2 Hz, 0.1 a 0.3 ms) y se reduce a 0.3 a 0.5 mA antes de la inyección de anestésico local. El paciente se acuesta en decúbito supino, con la extremidad a bloquear a 30 grados de abducción. El tubérculo púbico se identifica por palpación y se dibuja una línea de 1.5 cm de largo lateral y caudalmente; el sitio de inserción de la inyección está etiquetado en la punta del final de la línea caudal (Figura 9 y XNUMX). El abordaje clásico consiste en realizar tres movimientos consecutivos de la aguja hasta colocar la punta de la aguja sobre la parte superior del agujero obturador, por donde discurre el nervio antes de dividirse en sus dos ramas terminales. Con una aguja calibre 22 de 8 cm de largo se penetra la piel de forma perpendicular y se avanza la aguja hasta hacer contacto con el borde inferior de la rama púbica superior a una profundidad de 2 a 4 cm. Durante la segunda fase, la aguja se retira ligeramente cm y luego se desliza a lo largo de la pared púbica anterior (otros 2 a 4 cm).
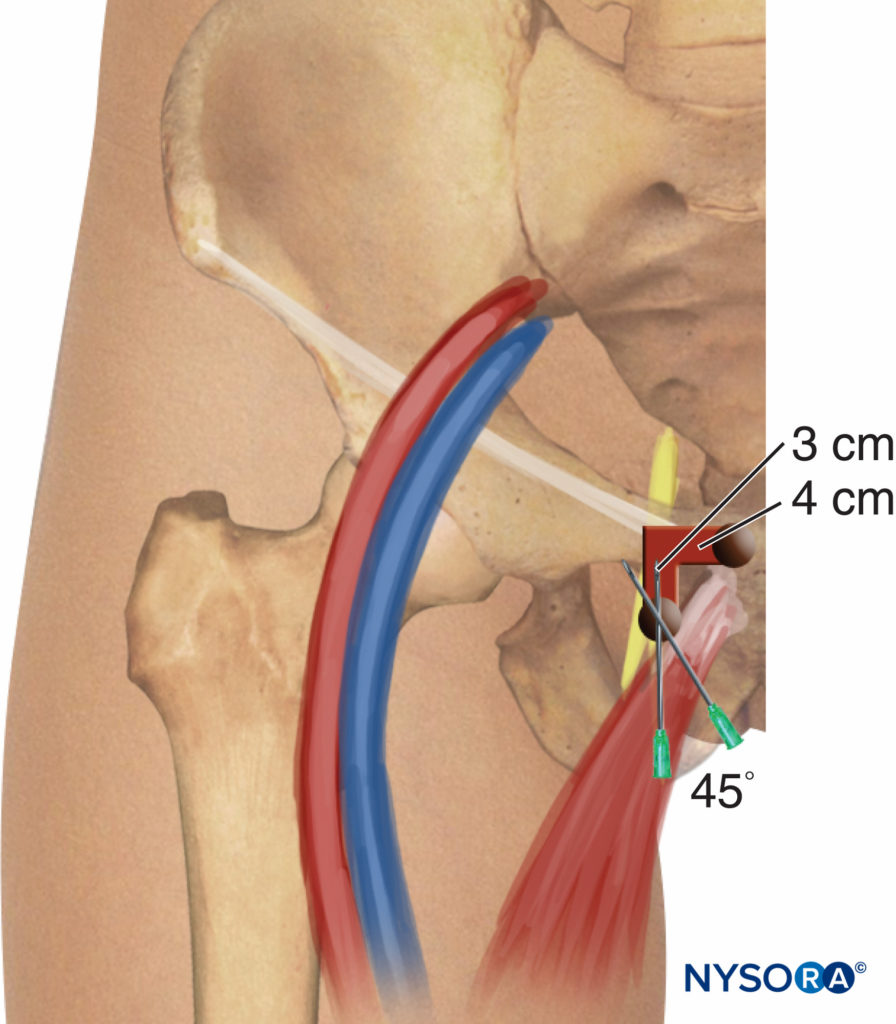
FIGURA 9. Bloqueo del nervio obturador. Técnica clásica simplificada de Labat.
Después de esto, se redirige en sentido anterior/posterior. Finalmente, la aguja se retira nuevamente y se redirige ligeramente (cefálica y lateralmente) en un ángulo de 45 grados durante otros 2 a 3 cm hasta que se observan contracciones de los músculos aductores del muslo.
Esta técnica se puede simplificar eliminando el segundo movimiento de la aguja. Por lo tanto, después de hacer contacto con la rama púbica, la aguja se puede redirigir 45 grados lateralmente hacia el agujero obturador (ver Figura 9 y XNUMX).
Bloqueo inguinal selectivo paravascular
Esta técnica consiste en un bloqueo selectivo de las dos ramas del nervio obturador (anterior y posterior), realizado a nivel inguinal y ligeramente más caudal que las técnicas descritas anteriormente. Se identifican la arteria femoral y el tendón del músculo aductor largo en el tubérculo púbico. Para la identificación del tendón, se requiere abducción extrema de la pierna (Figura 10 y XNUMX). Se dibuja una línea sobre el pliegue inguinal desde el pulso de la arteria femoral hasta el tendón del músculo aductor largo. La aguja se inserta en el punto medio de esta línea en un ángulo de 30 grados anterior/posterior y cefálica (Figura 11 y XNUMX). Siguiendo la aguja unos centímetros de profundidad a través del músculo aductor largo, las contracciones de los músculos aductor largo y gracilis son fácilmente detectables en la cara posterior y medial del muslo. Posteriormente, la aguja se inserta más profundamente (0.5 a 1.5 cm) y ligeramente lateralmente sobre el músculo aductor corto hasta que se obtiene una respuesta del músculo aductor mayor y se puede visualizar en la cara posteromedial del muslo. Después de la inserción de la aguja, se recomienda la infiltración de 5 a 7 ml de anestésico local. Ocasionalmente, se encuentra una división más caudal del nervio obturador; las dos ramas están ubicadas dentro de la misma ubicación en el pliegue inguinal y se pueden observar dos respuestas motoras diferentes con una sola inyección.

FIGURA 10. Abducción de piernas.
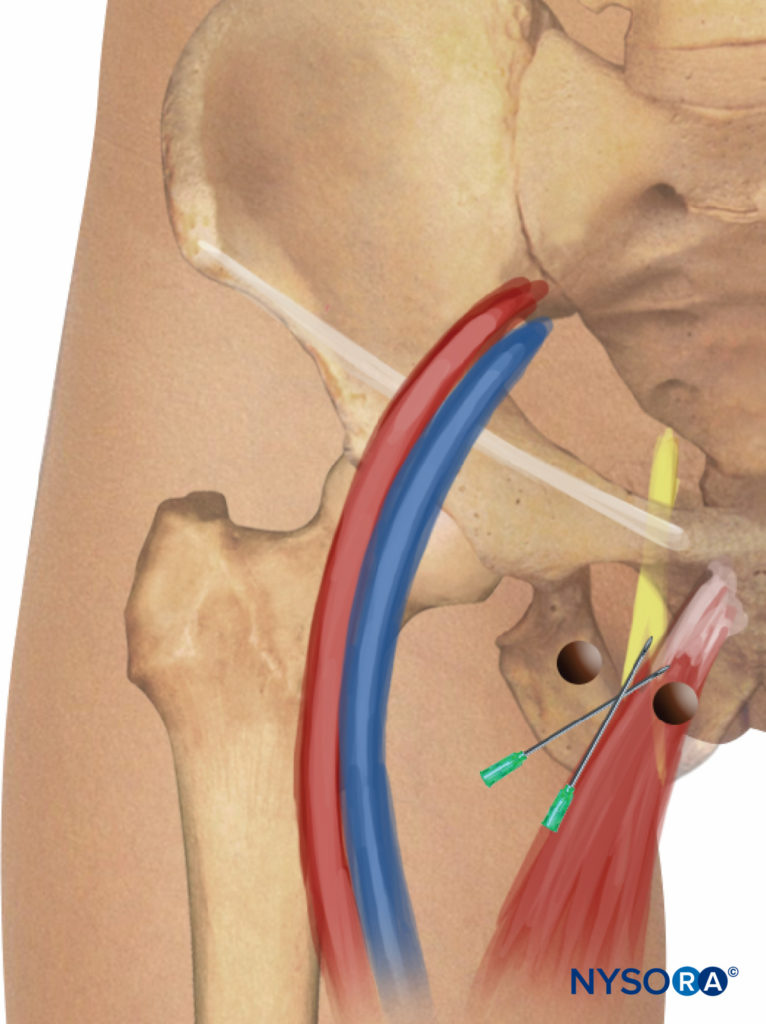
FIGURA 11. Abordaje inguinal selectivo paravascular de la cara medial de la rodilla. Inserción y redirección de la aguja.
Consejos NYSORA
• El abordaje inguinal del nervio obturador es más fácil de realizar y más cómodo para el paciente.
• El sitio de inserción de la aguja con este abordaje está alejado del contenido intrapélvico, lo que reduce el riesgo de complicaciones.
• Las ramas articulares de la articulación de la cadera no se bloquean con este abordaje.
Elección de anestesia local
Diez mililitros de anestésico local son adecuados. El tipo y la concentración del anestésico local dependen de la indicación del bloqueo. Para bloqueos diagnóstico-terapéuticos se utilizan soluciones neurolíticas altamente concentradas para lograr bloqueos duraderos. En la literatura, las combinaciones de fenol, etanol, bupivacaína, levobupivacaína y/o esteroides están bien informadas.
Para cirugías de miembros inferiores, la técnica anestésica recomendada consiste en la administración de anestésicos locales de duración media-larga que se asocien a una adecuada analgesia postoperatoria, como la bupivacaína 0.25-0.5%; ropivacaína al 0.25% y levobupivacaína al 0.25-0.5%. Para evitar los espasmos de los músculos aductores durante la cirugía transuretral, no se requiere el uso de anestésicos locales de acción media-larga, ya que la cirugía no dura más de 2 horas. Por tanto, la mepivacaína al 1-2% o la lidocaína al 1-2% deberían ser adecuadas para este propósito.
EVALUACIÓN DE BLOQUES
El inicio del bloqueo motor se observa aproximadamente 15 minutos después de la administración de mepivacaína al 1% y 25 minutos después de la inyección de ropivacaína al 0.5%. La evaluación de un bloqueo obturador mediante pruebas sensoriales no es confiable debido a la variabilidad en su distribución sensorial (ver Figura 10 y XNUMX). En algunos casos, es posible que el nervio obturador no contenga ramas sensoriales que puedan probarse clínicamente para determinar si el bloqueo es adecuado. Además, incluso cuando está presente una rama sensitiva, existe una superposición considerable de la inervación cutánea de los nervios obturador, femoral y ciático. A menudo se piensa erróneamente que la piel de la cara medial del muslo está inervada por el nervio obturador; de hecho, las ramas sensoriales del nervio femoral aportan inervación sensorial a esta región.
Consejos NYSORA
• La evaluación de un bloque obturador mediante pruebas sensoriales puede ser un desafío debido a la variabilidad en su distribución sensorial.
• La inervación sensorial más común del nervio obturador es la piel en una pequeña región ubicada en la cara posteromedial de la rodilla.
• Existe un considerable solapamiento de la inervación cutánea entre los nervios obturador, femoral y ciático.
• La reducción de la fuerza de aducción es el medio más fiable para demostrar el éxito del bloqueo del nervio obturador.
El área de la piel que más comúnmente se considera que tiene inervación exclusiva del nervio obturador es una pequeña región ubicada en la cara posteromedial de la rodilla. Además, la fuerza de los aductores de las extremidades inferiores depende en un 70 % del nervio obturador. En consecuencia, la reducción de la fuerza de los aductores del muslo es el signo más fiable de bloqueo exitoso del nervio obturador.Figura 10 y XNUMX). La fuerza de los músculos aductores puede evaluarse objetivamente comparando la presión máxima ejercida por el paciente al apretar un esfigmomanómetro que ha sido inflado previamente a 40 mmHg y colocado entre las piernas antes y después de la ejecución del bloqueo. El hecho de no demostrar una reducción en la fuerza del músculo aductor desde el inicio es sinónimo de falla del bloqueo.
MANEJO PERIOPERATORIO
Se debe advertir a los pacientes que la deambulación puede verse afectada por el bloqueo de los aductores del muslo.
COMPLICACIONES
No hay informes de complicaciones asociadas con el bloqueo del nervio obturador. Sin embargo, es más probable que la falta de complicaciones informadas se deba al uso poco frecuente de este bloque más que a su seguridad inherente. La orientación de la aguja para el abordaje púbico clásico de Labat es hacia la cavidad pélvica. Por lo tanto, si se avanza demasiado en dirección cefálica, la aguja puede pasar sobre la rama superior del pubis y penetrar en la cavidad pélvica, perforando la vejiga, el recto y el cordón espermático. La punción accidental de los vasos obturadores podría provocar una inyección intravascular no intencionada y moretón formación. Una anastomosis retropúbica entre las arterias ilíaca externa y obturadora (corona mortis) está presente hasta en un 10% de los pacientes: el sangrado secundario a la punción de la corona mortis puede ser difícil de controlar. Neuropatía del obturador, secundaria a traumatismo por aguja, inyección intraneural, isquemia nerviosa o toxicidad de los anestésicos locales también son posibles, al igual que con otras técnicas de bloqueo de nervios periféricos.
Referencias
- Labat G: Anestesia Regional: Su Técnica y Aplicación Clínica. Filadelfia, PA: Saunders, 1922.
- Parks CR, Kennedy WF: Bloqueo del nervio obturador: un enfoque simplificado. Anestesiología 1967;28:775–778.
- Wassef M: Abordaje interaductor para el bloqueo del nervio obturador en condiciones espásticas de los músculos aductores del muslo. Reg Anesth 1993; 18: 13–17.
- Pinnock CA, Fischer HBJ, Jones RP: bloqueo de nervio periférico. Londres, Reino Unido: Churchill Livingstone, 1996.
- Winnie AP, Ramamurthy S, Durrani Z: La técnica paravascular inguinal de la anestesia del plexo lumbar: el bloque "3 en 1". Anesth Analg 1973;52:989–996.
- Kim PS, Ferrante FM: Crioanalgesia: un tratamiento novedoso para la espasticidad del aductor de la cadera y la neuralgia del obturador. Anestesiología 1998;89:534–536.
- Wheeler ME, Weinstein SL: Tenotomía aductora-neurotomía obturatriz. J Pediatr Orthop 1984;4:48–51.
- Benzel EC, Barolat-Romana G, Larson SJ: Obturador femoral y neurectomía ciática con sección del músculo ilíaco y psoas para la espasticidad después de una lesión de la médula espinal. Columna vertebral 1988; 13: 905–908.
- Pelissier J: neurólisis química con alcohol en el tratamiento de la espasticidad en el hemipléjico. Cah Anesthesiol 1993;41;139–143.
- Akat T, Murakami J, Yoshinaga A: Hemorragia potencialmente mortal después de una lesión de la arteria obturatriz durante la cirugía transuretral de la vejiga: secuela de un bloqueo fallido del nervio obturador. Acta Anaesthesiol Scand 1999;
43: 784-788. - Shulm MS: Estimulación bilateral simultánea del nervio obturador durante la electrovaporización transuretral de la próstata. J Clin Anesth 1998;10:518–521.
- Prentiss RJ: Contracción masiva del músculo aductor en cirugía transuretral: causa y prevención; Desarrollo de nuevo circuito eléctrico. Trans Am Assoc Genitourin Surg 1964;56:64–72.
- Shiozawa H: Un nuevo sistema de resección transuretral: operar en un ambiente salino impide el reflejo del nervio obturador. JUrol 2002;168:2665–2657.
- Bisert J: Tratamiento de tumores vesicales superficiales mediante láser de argón. Acta Urol Belg 1989;57:697–701.
- Brunken C, Qiu H, Tauber R: Resección transuretral de tumores de vejiga en solución salina fisiológica. Urólogo 2004;43:1101–1105.
- Hobika JH, Clarke BG: Uso de fármacos bloqueantes neuromusculares para contrarrestar el espasmo del aductor del muslo inducido por descargas eléctricas del nervio obturador durante la resección transuretral de tumores vesicales. JUrol 1961;
85: 295-296. - Atanassoff PG, Weiss BM, Brull SJ: Niveles plasmáticos de lidocaína después de dos técnicas de bloqueo del nervio obturador. J Clin Anesth 1996;8:535–539.
- Kakinohana M: Abordaje interaductor del bloqueo del nervio obturador para el procedimiento de resección transuretral: comparación con el abordaje tradicional. J. Anesth 2002; 16:123–126.
- Deliveliotis C, Alexopoulou K, Picramenos D, et al: La contribución del bloqueo del nervio obturador en la resección transuretral del tumor vesical. Acta Urol Belg 1995;63:51–54.
- Schwilick R, Wingartner K, Kissler GV, et al: Eliminación del reflejo obturador como indicación específica para solución diluida de etidocaína. Estudio de la idoneidad de un anestésico local para la eliminación de reflejos en la técnica del bloque 3 en 1. Reg. Anesth 1990; 13–610.
- Rubial M, Molins N, Rubio P, et al: Bloqueo del nervio obturador en cirugía transuretral. Actas UrolEsp 1989;13:79–81.
- Gasparich JP, Mason JT, Berger RE: Uso de un estimulador nervioso para un bloqueo simple y preciso del nervio obturador antes de la resección transuretral. JUrol 1984;132:291–293.
- Viel E, Pelissier J, Pellas F, et al: Bloqueos neurolíticos con alcohol para el dolor y la espasticidad muscular. Neurochirurgie 2003;49:256–262.
- Viel EJ, Peennou D, Ripart J, et al: Bloqueo neurolítico del nervio obturador para la espasticidad intratable del músculo aductor del muslo. Eur J Pain 2002;6:97–104.498
- Kirazli Y, On AY, Kismali B, et al: Comparación del bloqueo de fenol y la toxina botulínica tipo A en el tratamiento del accidente cerebrovascular aster del pie espástico. Un ensayo aleatorizado doble ciego. Am J Phys Med Rehabil 1998;77:510–515.
- Loubser PG: Intervenciones neurolíticas para la espasticidad de las extremidades superiores asociada con una lesión en la cabeza. Reg Anesth 1997;22:386–387.
- Heywang-Kobrunner SH, Amaya B, Okoniewski M, et al: bloqueo del nervio obturador guiado por TC para el diagnóstico y tratamiento de afecciones dolorosas de la cadera. Eur Radiol 2001;11:1047–1053.
- Hong Y, O'Grady T, Lopresti D, et al: Bloqueo del nervio obturador de diagnóstico para el dolor inguinal y de espalda: una opinión recuperada. Dolor 1996;67:507–509.
- Edmonds-Seal J, Turner A, Khodadadeh S, et al: Bloqueo regional de cadera en la osteoartrosis. Efectos sobre la percepción del dolor. Anestesia 1982;37:147–151.
- James CDT, Little TF: Bloqueo regional de cadera. Una técnica simplificada para el alivio del dolor artrósico intratable. Anestesia 1976;31:1060–1070.
- Sunderland S: nervio obturador. En Sunderland S (ed): Nervios y lesiones nerviosas. Edimburgo, Escocia: Livingstone, 1968, págs. 1096–1109.
- Whiteside JL, Walters MD: Anatomía de la región del obturador: Relaciones con una eslinga transobturatriz. Int Urogynecol J Pelvic Floor Dysfunct 2004;15:223–226.
- Sinha SK, Abrams JH, Houle TT, Weller RS: Bloqueo del nervio obturador guiado por ultrasonido: un enfoque de inyección interfascial sin estimulación nerviosa. Reg Anesth Pain Med 2009;34:261–264.
- Taha AM: Informes breves: bloqueo del nervio obturador guiado por ecografía: una técnica interfascial proximal. Anesth Analg 2012;114:236–239.
- Manassero A, Bossolasco M, Ugues S: Bloqueo del nervio obturador guiado por ecografía: inyección interfascial versus técnica asistida por neuroestimulación. Reg Anesth Dolor Med. 2012;37:67–71.
- Falsenthal G: Bloqueos nerviosos en las extremidades inferiores: consideraciones anatómicas. Arch Phys Med Rehabil 1974;55:504–507.
- Parkinson SK, Mueller JB, Little WL, et al: Extensión del bloqueo con varios enfoques al plexo lumbar. Anesth Analg 1989;68:243–248.
- Brindenbaugh PO, Wedel DJ. La extremidad inferior. Bloqueo somático. En Cousins MJ, Brindenbaugh PO (eds): Neural Blockage in Clinical Anesthesia and Management of Pain. Filadelfia, Pensilvania: Lippincott-Raven, 1998, págs. 373–394.
- Atanassoff PG, Weiss BM, Brull SJ, et al: Comparación electromiográfica del bloqueo del nervio obturador con el bloqueo tres en uno. Anesth Analg 1995;81:529–533.
- Ritter JW: La “vaina” del nervio femoral forma bloqueo del plexo paravascular inguinal no se encuentra en cadáveres humanos. J Clin Anesth 1995;7:470–473.
- Seeberger MD, Urwyler A: extensión del plexo lumbar paravascular después de la estimulación del nervio femoral y la inyección de 20 vs 40 ml de mepivacaína 10 mg/kg. Acta Anesthesia Scand 1995;39:769–813.
- Singelyn FJ, Gouverneur JM, Gribomont BF: Una posición alta del catéter aumenta la tasa de éxito del bloqueo continuo 3 en 1. Anestesiología 1996;85:A723.
- Capdevila X, Biboulet P, Morau D, et al: Bloqueo continuo 3 en 1 para el dolor postoperatorio tras cirugía ortopédica de miembros inferiores: ¿dónde se metió el catéter? Anesth Analg 2002;94:1001–1006.
- Dalens B, Vanneuville G, Tanguy A: Comparación del bloqueo de la fascia ilíaca con el bloqueo 3 en 1 en niños. Anesth Analg 1989;69:705–713.
- Morau D, Lopez S, Biboulet P, et al: Comparación de bloques compartimentales continuos 3 en 1 y fascia ilíaca para la analgesia posoperatoria: viabilidad, migración del catéter, distribución del bloqueo sensorial y eficacia analgésica. Reg Anesth Pain Med 2003;28:309–314.
- Capdevila X, Biboulet P, Bouregba M, et al: Compartimento del bloque compartimental 3 en 1 y fascia ilíaca en adultos: análisis clínico y radiográfico. Anesth Analg 1998;86:1039–1044.
- Winnie AP, Ramamurthy S, Durrani Z, et al: Bloques de plexo para cirugía de las extremidades inferiores. Anesthesiol Rev 1974;1:1–6.
- Chayen D, Nathan H, Chayen M: El bloque del compartimento posterior. Anestesiología 1976;45:95–99.
- Hanna MH, Peat SJ, D'Costa F: Bloqueo del péxolo lumbar: un estudio anatómico. Anestesia 1993;48:675–678.
- Chupfer G, Jöhr M: Bloqueo del compartimento del psoas en niños: Parte I—Descripción de la técnica. Anesth pediátrico 2005;15:461–464.
- Pandin PC, Vandesteen A, d'Hollander AA: Abordaje posterior del plexo lumbar: descripción de la colocación de un catéter mediante estimulación nerviosa eléctrica. Anesth Analg 2002;95:1428–1431.
- Awad IT, Duggan EM: Bloqueo del plexo lumbar posterior: anatomía, abordajes y técnicas. Reg Anesth Pain Med 2005;30:143–149.
- Mansour NY: Reevaluación del bloqueo del nervio ciático: otro hito a considerar. Reg. Anesth 1993; 18:322–323.
- Morris GF, Lang SA, Dust WN, et al: El bloqueo del nervio ciático parasacro. Reg Anesth 1997;22:223–228.
- Jochum D, Iohom G, Choquet, et al: Adición de un bloqueo selectivo del nervio obturador al bloqueo del nervio parasacro ciático: una evaluación. Anesth Analg 2004;99:1544–1549.
- Choquet O, Nazarian S, Manelli H: Bloc obturateur au pli inguinal: étude anatomique. Ann Fr Anesth Réanim 2001;20:131s.
- Fujita Y, Kimura K, Furukawa Y, et al: Concentraciones plasmáticas de lidocaína alteran el bloqueo del nervio obturador combinado con anestesia espinal en pacientes sometidos a procedimientos de resección transuretral. Hermano J Anaesth
1992; 68: 596-598.

