Arthur Atchabahian, Ine Leunen, Catherine Vandepitte und Ana M. Lopez
FACTS
- Indikationen: Femur-, Patella-, Quadrizepssehne- und Kniechirurgie; Analgesie bei hüftfraktur
- Schallkopfposition: Transversal, Femurfalte
- Ziel: Ausbreitung des Lokalanästhetikums neben dem N. femoralis
- Lokalanästhetikum: 10–15 ml
ALLGEMEINE ÜBERLEGUNGEN
Der Ultraschall (US)-geführte Technik der femoralen Nervenblockade ermöglicht es dem Arzt, die Ausbreitung des Lokalanästhetikums und die Nadelplatzierung zu überwachen und geeignete Anpassungen vorzunehmen, um die gewünschte Anordnung des Lokalanästhetikums zu erreichen. US kann auch das Risiko einer Femoralarterienpunktion verringern. Obwohl Nervenstimulation für den Erfolg nicht erforderlich ist, liefert die während der Nervenstimulation beobachtete motorische Reaktion häufig zusätzliche Sicherheitsinformationen, falls die Nadel-Nerv-Beziehung durch US allein übersehen wird.
ULTRASCHALL-ANATOMIE
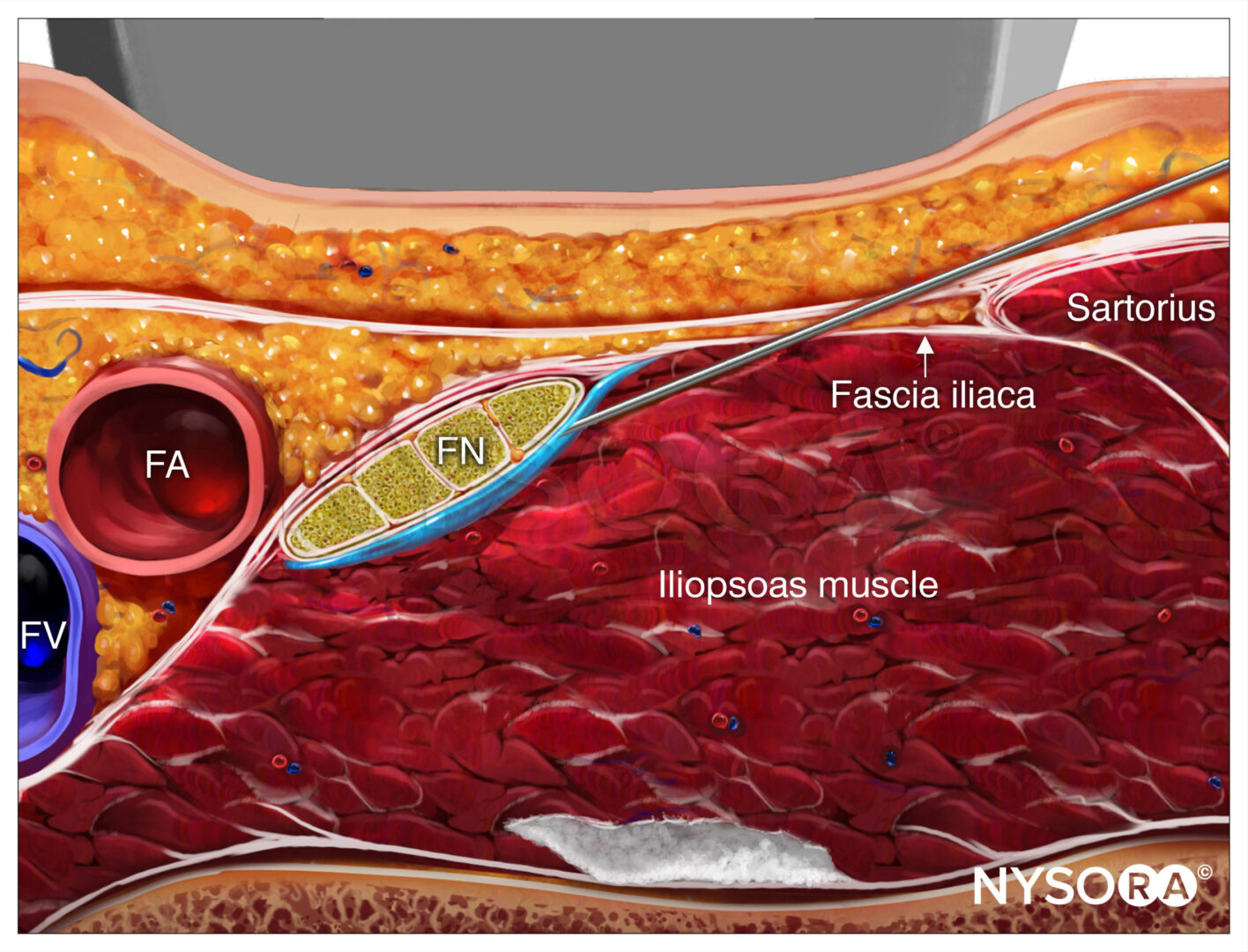
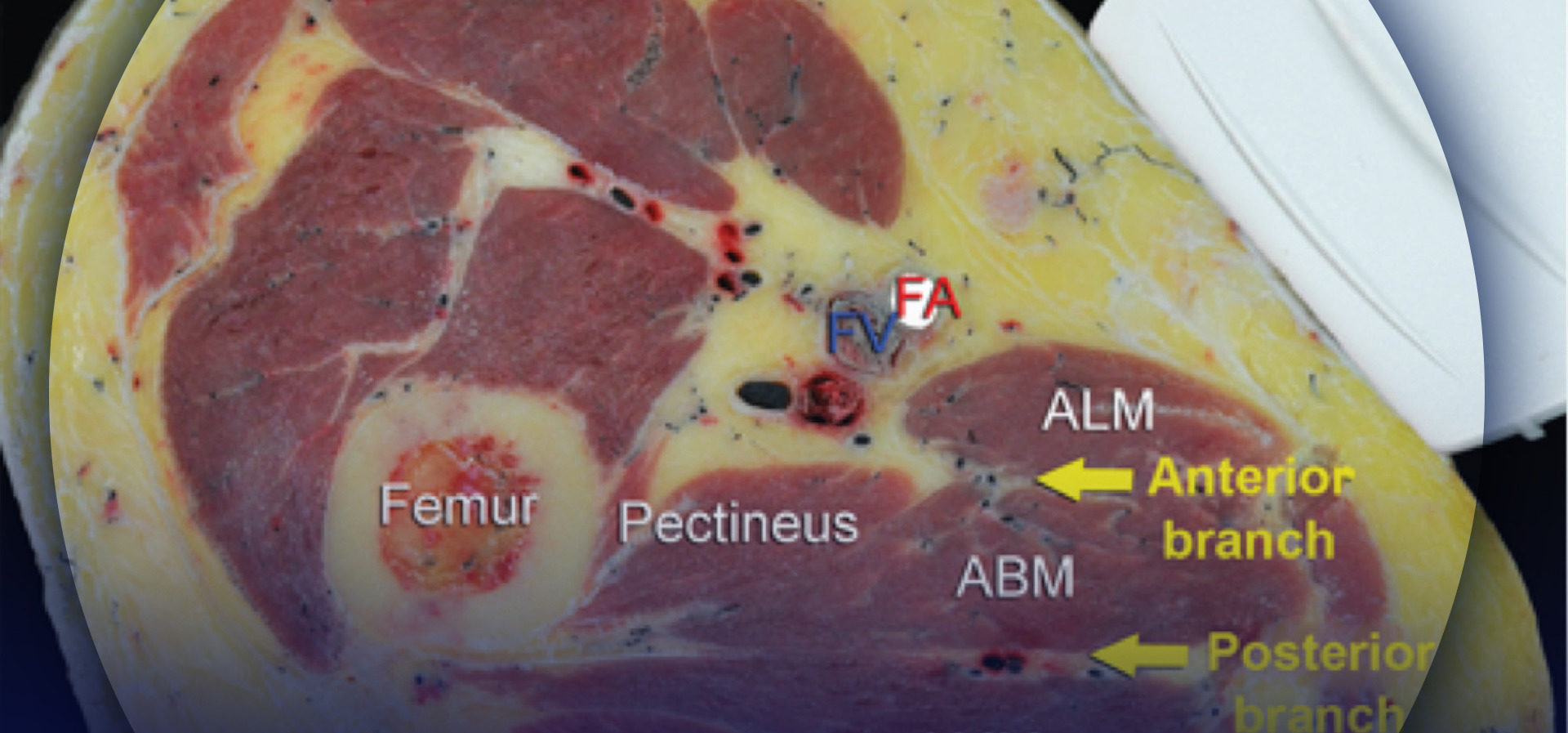
Die Orientierung beginnt mit der Identifizierung der A. femoralis auf Höhe der Oberschenkelfalte. Häufig sind sowohl die Femoralarterie als auch die tiefe Arterie des Oberschenkels zu sehen. In diesem Fall sollte der Schallkopf nach proximal bewegt werden, bis nur noch die A. femoralis zu sehen ist (Abbildung 1a, b). Der N. femoralis liegt lateral des Gefäßes und wird von der N Fascia iliaca; es ist typischerweise echoreich und ungefähr dreieckig oder oval (Abbildung 2a, b). Der Nerv ist von zwei Schichten der Fascia iliaca umhüllt. Der N. femoralis wird typischerweise in einer Tiefe von 2–4 cm dargestellt.
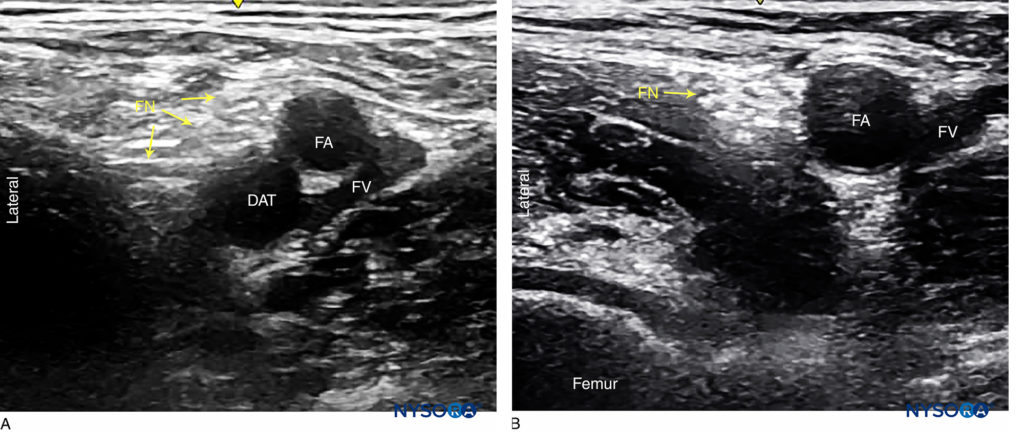
FIGUR 1. N. femoralis (FN) distal (A) und an der Oberschenkelfalte (B) Beachten Sie, dass FN bei B besser sichtbar ist, bevor die tiefe Arterie des Oberschenkels (DAT) abgenommen wird. Femoralvene (FV) liegt medial der Arterie.
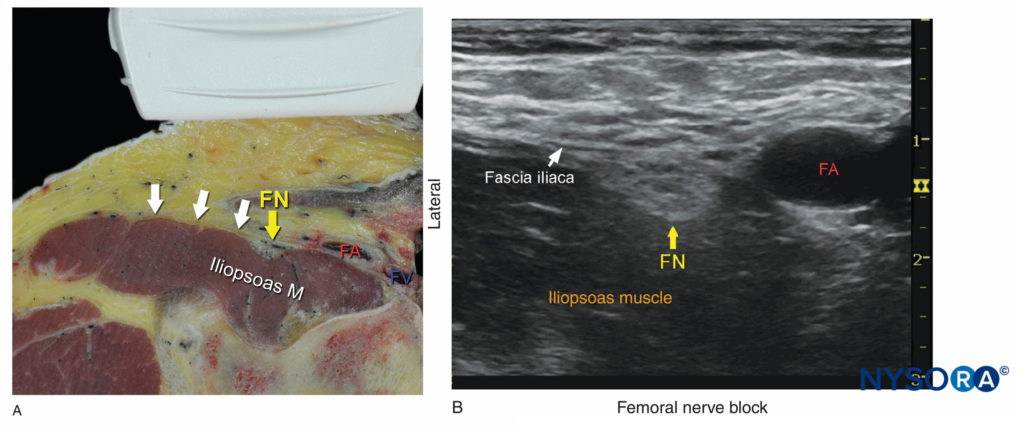
ABBILDUNG 2. (A) Querschnittsanatomie des N. femoralis (FN) auf Höhe der Femurfalte. Der FN ist auf der Oberfläche des Musculus iliopsoas zu sehen, der von der Fascia iliaca bedeckt ist (weiße Pfeile). Die Femoralarterie (FA) und die Femoralvene (FV) sind in ihrer eigenen vaskulären Faszienhülle eingehüllt, die von einer der Schichten der Fascia lata gebildet wird. (B) Sonoanatomie des FN am Oberschenkeldreieck. (Wiedergabe mit freundlicher Genehmigung von Hadzic A: Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anästhesie, 2. Aufl. New York: McGraw-Hill, Inc.; 2011.)
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für eine femorale Nervenblockade.
3D-ANATOMIE
TIPPS
- Die Identifizierung des N. femoralis wird oft erleichtert, indem der Schallkopf leicht nach kranial oder kaudal gekippt wird. Diese Anpassung hilft, das Bild des Nervs hervorzuheben und ihn vom Hintergrund abzuheben.
- Das Ausüben von Druck auf den Schallkopf optimiert oft das Bild des N. femoralis, kann aber Venen kollabieren lassen und sie vor dem Auge des Untersuchers verdecken. Der Wandlerdruck kann auch den Grenzflächenraum komprimieren und die adäquate Ausbreitung des Lokalanästhetikums beeinträchtigen. Daher sollte der Transducerdruck abgelassen und das Gefäßsystem vor der Injektion erneut bestimmt werden.
Erfahren Sie mehr über Optimierung eines Ultraschallbildes.
VERTEILUNG DER ANÄSTHESIE
Die Femoralnervenblockade führt zu einer Anästhesie des vorderen und medialen Oberschenkels bis einschließlich des Knies sowie eines variablen Hautstreifens am medialen Bein und Fuß. Es innerviert auch die Hüft-, Knie- und Sprunggelenke (Figure 3).
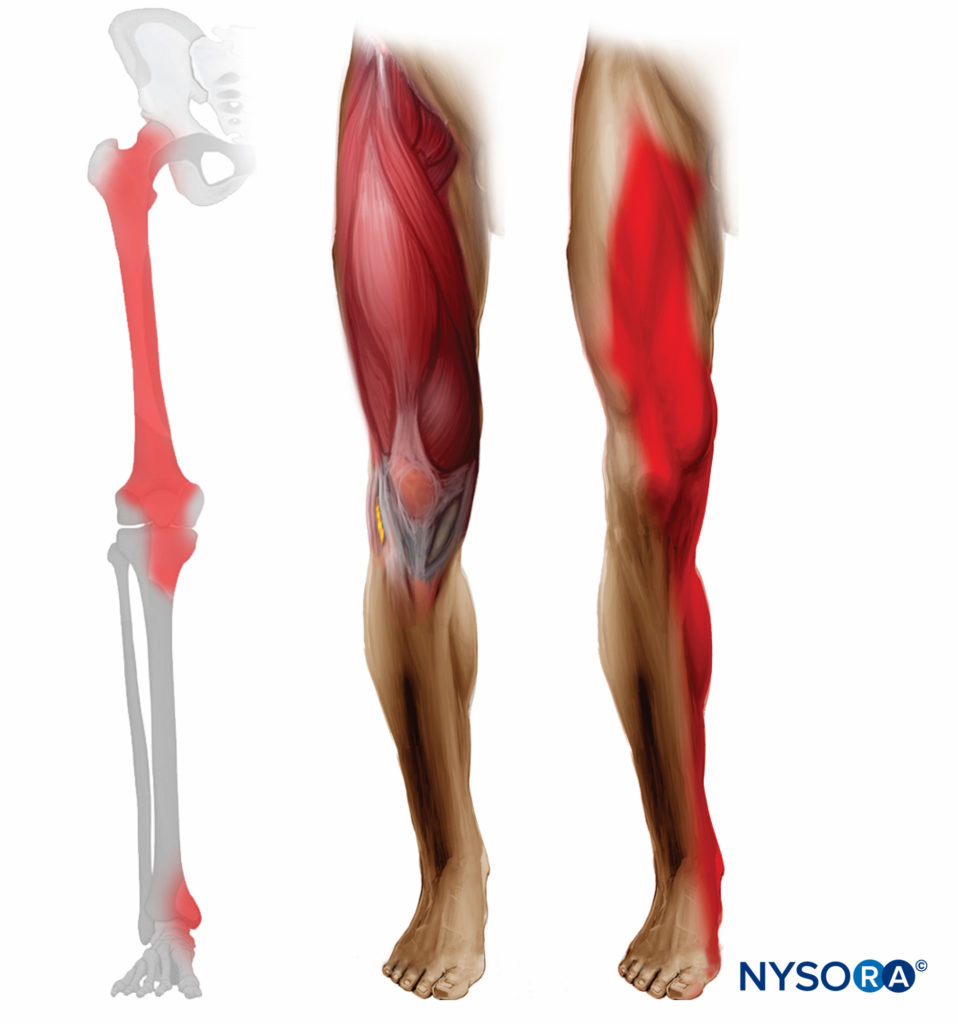
ABBILDUNG 3. Erwartete Verteilung der femoralen Nervenblockade. Links – osteotomale Verteilung, rechts – dermatomale Verteilung.
AUSRÜSTUNG
Die für eine femorale Nervenblockade empfohlene Ausrüstung umfasst Folgendes:
- Ultraschallgerät mit Linearschallkopf (8–18 MHz), steriler Hülle und Gel
- Standardschublade für Nervenblockaden
- Eine 20-ml-Spritze mit Lokalanästhetikum
- Eine 50- bis 100-mm-, 22-Gauge-, kurz abgeschrägte, isolierte Stimulationsnadel
- Peripherer Nervenstimulator
- Einspritzdrucküberwachung
- Sterile Handschuhe
Erfahren Sie mehr darüber Ausrüstung für periphere Nervenblockaden
WAHRZEICHEN UND PATIENTENPOSITIONIERUNG
Diese Nervenblockade wird typischerweise bei dem Patienten in Rückenlage durchgeführt, wobei das Bett oder der Tisch abgeflacht ist, um den Zugang des Bedieners zum Leistenbereich zu maximieren. Der Wandler wird quer auf der Oberschenkelfalte über dem Puls der Femoralarterie platziert und langsam von lateral nach medial bewegt, um die Arterie zu identifizieren.
NYSORA-Tipps
In solchen Fällen ist die Verwendung eines breiten Seidenbandes zum Zurückziehen des Abdomens ein nützliches Manöver vor der Hautpräparation und dem Scannen (Figure 4).
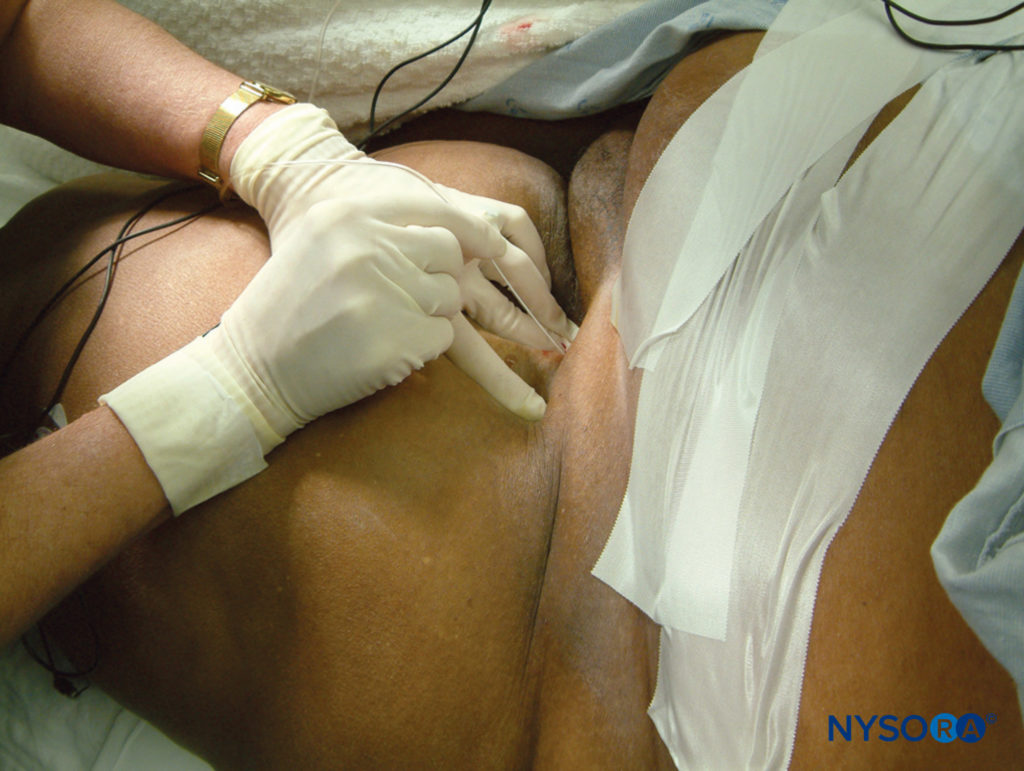
ABBILDUNG 4. Adipositas ist bei Patienten mit einer Indikation für eine N. femoralis-Blockade häufig. Das Abkleben des Fettgewebes trägt dazu bei, die Exposition gegenüber der Oberschenkelfalte bei Patienten mit krankhafter Fettleibigkeit zu optimieren.
ZIEL
Ziel ist es, die Nadelspitze unmittelbar neben der lateralen Seite des N. femoralis, unterhalb der Fascia iliaca oder zwischen den beiden Schichten der Fascia iliaca, die den N. femoralis umgeben, zu platzieren. Die richtige Ablagerung des Lokalanästhetikums wird entweder durch die Beobachtung bestätigt, dass der N. femoralis durch das Injektat verschoben wird, oder durch die Ausbreitung des Lokalanästhetikums über oder unter dem Nerv, wobei es ihn umgibt und von den Fascia iliaca-Schichten trennt.
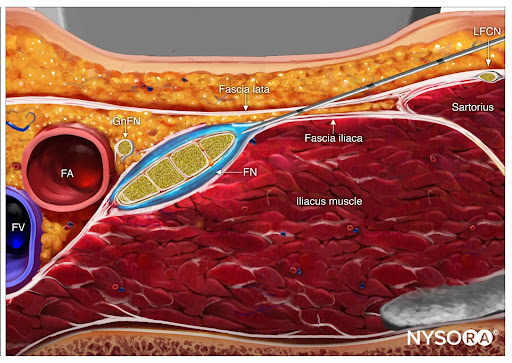
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für eine femorale Nervenblockade mit Nadeleinführung in der gleichen Ebene und Lokalanästhesie-Spreizung (blau). FA, N. femoralis; FV, Oberschenkelvene; FN, N. femoralis.
TECHNISCH
Während sich der Patient in Rückenlage befindet, wird die Haut über der Oberschenkelfalte desinfiziert und der Schallkopf positioniert, um die Femoralarterie und den Nerv zu identifizieren. Wenn der Nerv lateral der Arterie nicht sofort sichtbar ist, kippen Der proximale oder distale Schallkopf hilft oft dabei, den Nerv vom Iliacusmuskel und dem oberflächlicheren Fettgewebe abzubilden und hervorzuheben. Dabei sollte darauf geachtet werden, den Iliacus-Muskel und seine Faszie sowie die Fascia lata zu identifizieren, da die Injektion unter eine falsche Faszienscheide zur Folge haben kann Nervenblockade Versagen. Sobald der N. femoralis identifiziert ist, wird 1 cm vom seitlichen Rand des Schallkopfs entfernt eine Hautquaddel mit Lokalanästhetikum angebracht. Die Nadel wird in der Ebene von lateral nach medial eingeführt und in Richtung des N. femoralis vorgeschoben (Figure 5).
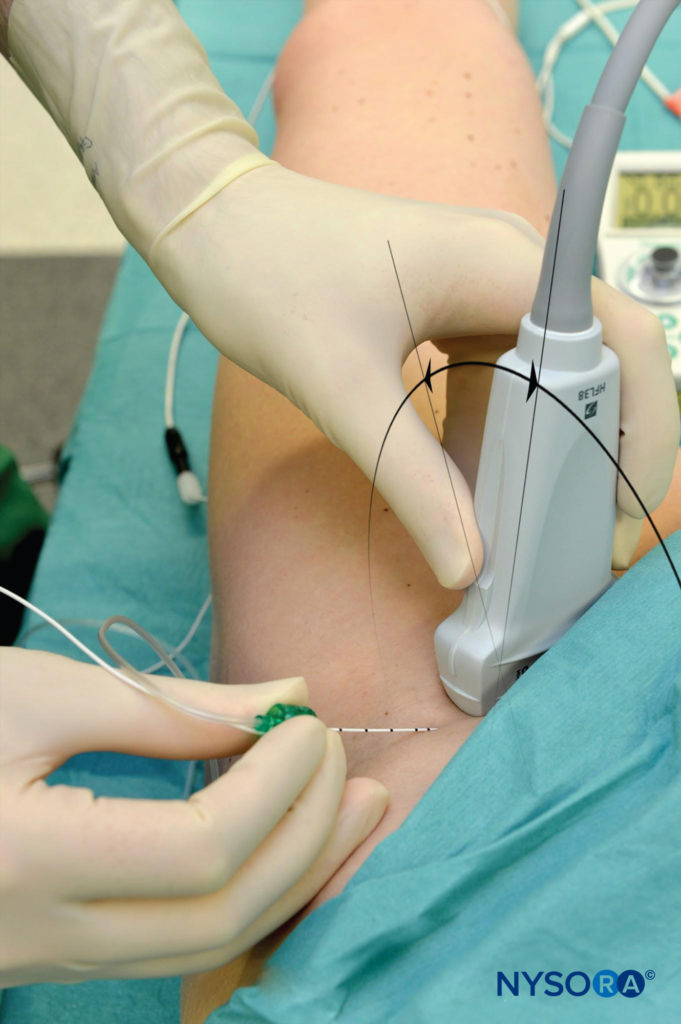
ABBILDUNG 5. Wandlerposition und Nadeleinführung unter Verwendung einer In-Plane-Technik zur Nervenblockade des N. femoralis an der Femurfalte.
If Nervenstimulation verwendet wird (0.5 mA, 0.1 msec), ist die Passage der Nadel durch die Fascia iliaca und der Kontakt der Nadelspitze mit dem N. femoralis normalerweise mit einer motorischen Reaktion der Quadrizeps-Muskelgruppe verbunden. Außerdem ist oft ein Nadeldurchtritt durch die Fascia iliaca zu spüren. Sobald die Nadelspitze (entweder über, unter oder seitlich) an den Nerv angrenzt (Figure 6) und nach sorgfältiger Aspiration werden 1–2 ml Lokalanästhetikum injiziert, um die korrekte Platzierung der Nadel zu bestätigen (Figuren 7 und 8). Eine richtige Injektion wird den N. femoralis von der Injektion wegdrücken.
Zusätzliche Nadelrepositionierungen und Injektionen werden nur bei Bedarf durchgeführt. Anatomische Variationen wurden mit abweichenden Positionen des N. femoralis beschrieben. Bei einem erwachsenen Patienten reichen 10–15 ml Lokalanästhetikum für eine erfolgreiche Nervenblockade aus.
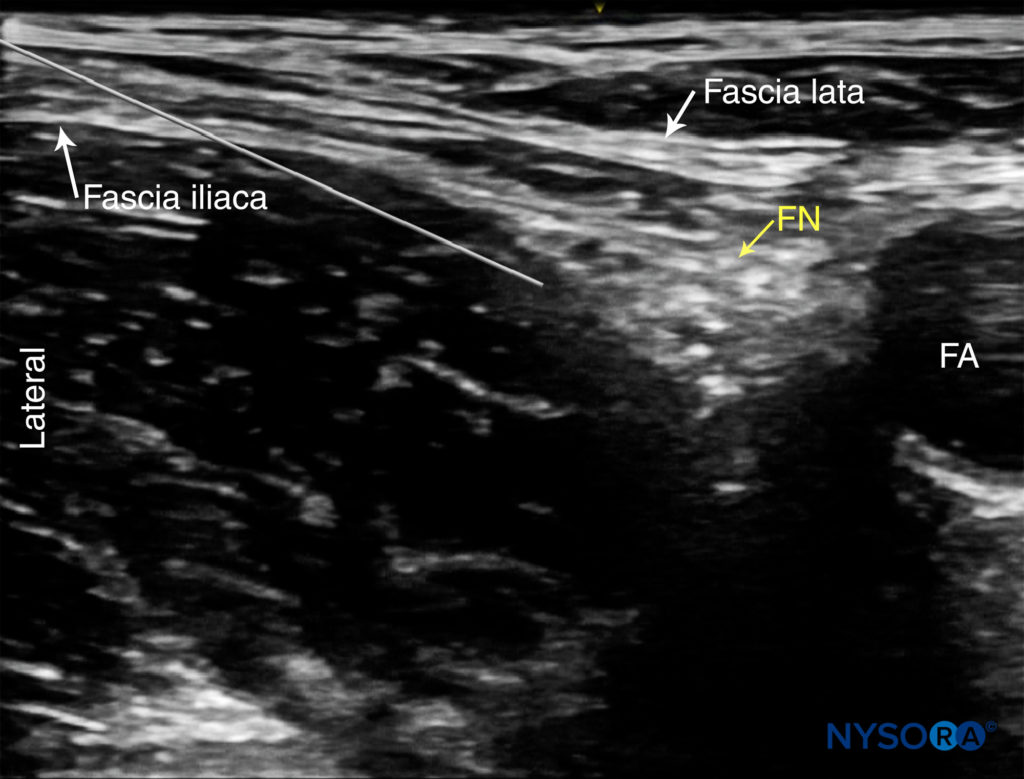
ABBILDUNG 6. Ultraschallbild des Nadelwegs zur Nervenblockade des N. femoralis. Die Nadel durchsticht die Fascia iliaca lateral des N. femoralis (FN) und die Nadelspitze wird entlang der tiefen Grenze des Nervs vorgeschoben. FA, Oberschenkelarterie.
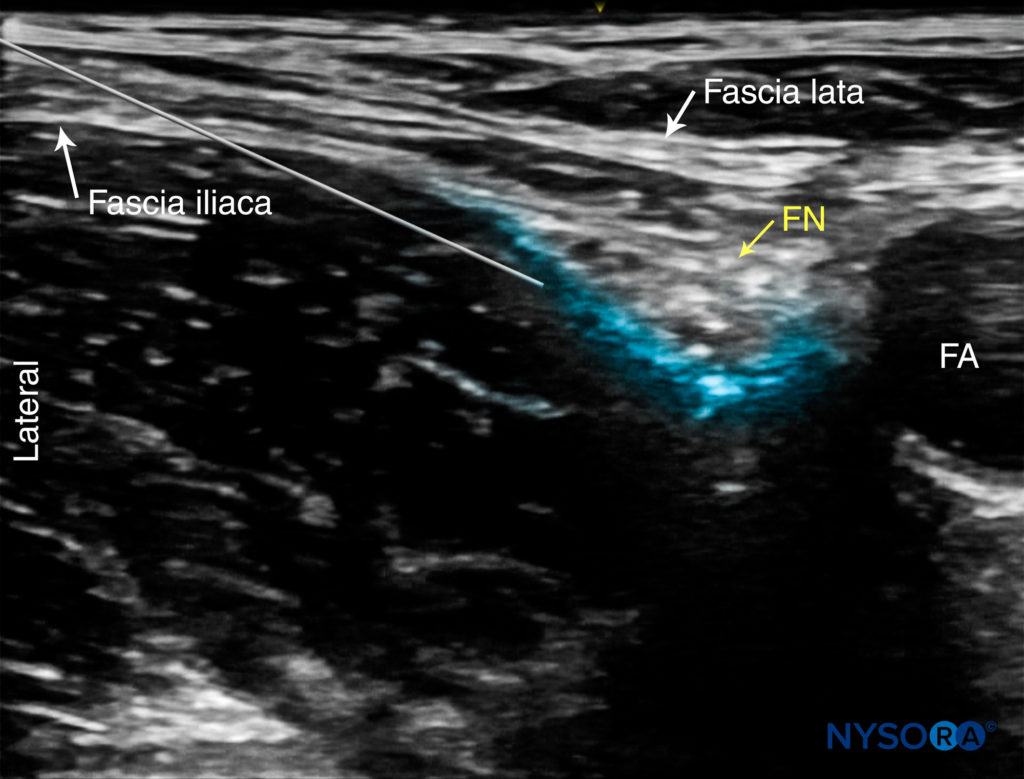
ABBILDUNG 7. Simulierter Nadelweg und Ausbreitung des Lokalanästhetikums (blau schattierter Bereich) zur Nervenblockade des N. femoralis (FN). FA, Oberschenkelarterie.
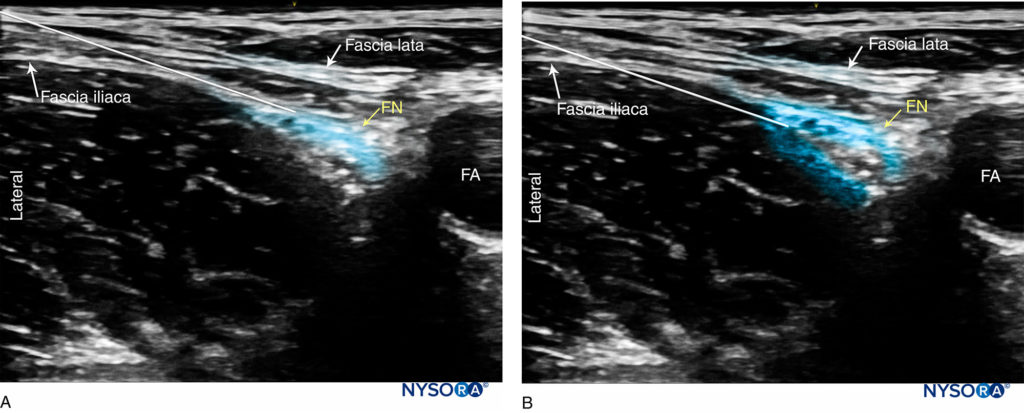
ABBILDUNG 8. Simulierte Nadelwege und Lokalanästhetikum verteilen sich, um den N. femoralis (FN) zu blockieren. (A) Die Nadelspitze wird zwischen Fascia iliaca und Nerv vorgeschoben und das Lokalanästhetikum oberflächlich auf den Nerv aufgebracht. (B) Die Spitze befindet sich direkt seitlich des N. femoralis, zwischen den beiden Schichten, die den Nerv umgeben. FA, Oberschenkelarterie.
TIPPS
- Niemals gegen hohen Injektionswiderstand injizieren, da dies ein Signal sein kann intrafaszikuläre Nadelplatzierung oder Nadelspitzenposition in einer falschen Faszienebene.
- Eine umlaufende Ausbreitung des Lokalanästhetikums um den Nerv herum ist bei dieser Nervenblockade nicht erforderlich. Ein Pool mit Lokalanästhetikum unmittelbar neben dem posterolateralen oder dem anterioren Aspekt ist ausreichend.
- Lokalisieren Sie die Femoralvene, indem Sie den Druck auf den Schallkopf verringern, indem Sie verwenden Farbdoppler wenn benötigt. Die Femoralvene liegt typischerweise medial der Arterie, kann aber gelegentlich tief oder sogar lateral davon liegen. Es wird oft von der Sonde während der Durchführung einer Nervenblockade komprimiert; Die Position der Vene zu kennen hilft, das Risiko einer versehentlichen intravaskulären Injektion zu verringern.
- Wenn Sie starken Druck auf den Schallkopf ausüben, wird das darunter liegende Gewebe komprimiert, wodurch die Injektion erschwert und möglicherweise die Ausbreitung zwischen den Faszienschichten beeinträchtigt wird.
- Nach einer Hüftarthroskopie können Landmarken durch Flüssigkeitsextravasation verschoben sein, wobei die Arterie und der Nerv signifikant tiefer sind als in ihrer präoperativen Position.
KONTINUIERLICHE ULTRASCHALLGEFÜHRTE FEMORALNERVENBLOCKIERUNG
Ziel der kontinuierlichen N. femoralis-Blockade ist die Platzierung des Katheters in der Nähe des N. femoralis knapp unterhalb der Fascia iliaca. Das Verfahren besteht aus fünf Schritten: (1) Nadelplatzierung; (2) Injektion durch die Nadel, um die Nadelplatzierung in der richtigen Gewebeebene zu bestätigen; (3) Kathetervorschub; (4) Injektion durch den Katheter, um seine therapeutische Position sicherzustellen; (5) Sichern des Katheters. In den ersten beiden Phasen des Verfahrens kann US verwendet werden, um bei den meisten Patienten Genauigkeit zu gewährleisten. Der Inline-Zugang von lateral nach medial ist die gebräuchlichste Methode, da der Out-of-Plane-Zugang ein größeres Risiko für eine Punktion des N. femoralis birgt, wenn die Nadel direkt über dem Nerv eingeführt wird (Figure 9). Alternative Ansätze, wie der schräge Ansatz, wurden ebenfalls vorgeschlagen.
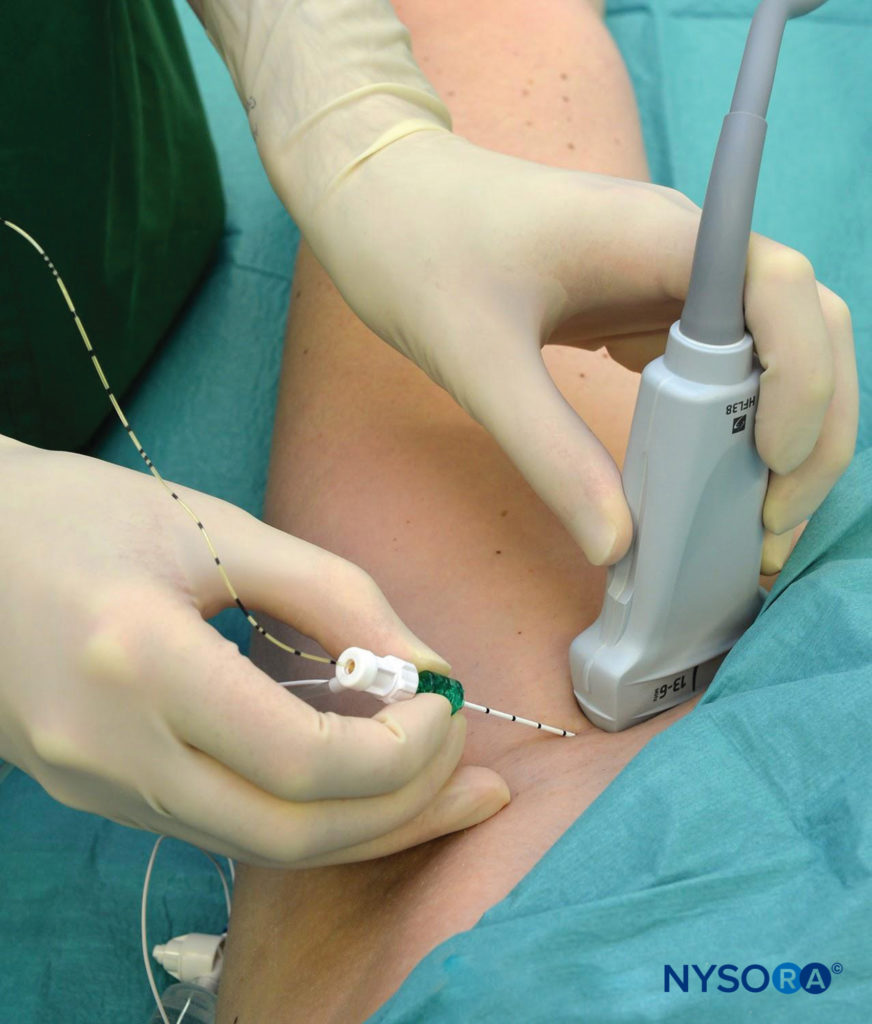
ABBILDUNG 9. Kontinuierliche Femoralnervenblockade. Die Nadel wird in einer Ebene eingeführt, die sich dem Nerv in einer lateral-medialen Richtung nähert. Obwohl es intuitiv erscheinen mag, dass eine Längsnadeleinführung Vorteile hätte, ist die hier gezeigte Technik einfacher und wird allgemein verwendet. Der Katheter sollte 2–4 cm hinter der Nadelspitze eingeführt werden.
NYSORA-Tipps
• Unter US-Anleitung werden nicht stimulierende Katheter zur kontinuierlichen Femoralnervenblockade verwendet. Stimulationskatheter erfordern eine längere Einführungszeit, ohne Verbesserung der Analgesie. Das Stimulieren von Kathetern kann auch zu einer unnötigen Nadel- und Kathetermanipulation führen, um die motorische Reaktion zu erhalten, obwohl der Katheter tatsächlich oft an der richtigen Stelle ist, selbst wenn keine motorische Reaktion vorhanden ist.
• Eine adäquate Katheterplatzierung mit US-Führung wird durch die Anordnung des Lokalanästhetikums im richtigen anatomischen Raum und nicht durch motorische Stimulation bestätigt.
Eine ausführliche Beschreibung finden Sie unter „Kontinuierliche US-gesteuerte Nervenblockade“.
Im Allgemeinen ist der Leistenbereich ziemlich beweglich und der N. femoralis ist flach, was beides für eine Dislozierung des Katheters prädisponiert. Je lateraler der Ausgangspunkt für die Nadeleinführung bei kontinuierlicher N. femoralis-Blockade ist, desto länger würde der Katheter im M. iliacus liegen, was dazu beitragen kann, eine Dislokation zu verhindern, da der Muskel dazu neigt, einen Katheter besser zu stabilisieren als Fettgewebe. Ein übliches empirisches Infusionsschema zur Blockade des N. femoralis bei einem erwachsenen Patienten ist Ropivacain 0.2 % bei einer Infusionsrate von 5 ml/h mit einem patientenkontrollierten Bolus von 5 ml/h.
Erfahren Sie mehr über Ultraschallgeführte Adduktorenkanal-Nervenblockade
Ein ergänzendes Video zu diesem Block finden Sie unter Video zur ultraschallgeführten femoralen Nervenblockade
Dieser Text war ein Inhaltsbeispiel aus dem Kompendium der Regionalanästhesie auf dem NYSORA LMS.
NYSORAs Kompendium der Regionalanästhesie ist einfach der umfassendste und praktischste Lehrplan für Regionalanästhesie von A bis Z mit NYSORAs Premium-Inhalten. Im Gegensatz zu Lehrbüchern und E-Books wird das Kompendium kontinuierlich aktualisiert und enthält die neuesten Videos, Animationen und visuellen Inhalte von NYSORA.
Das Kompendium ist einer von mehreren Goldstandard-Bildungskursen im Lernsystem von NYSORA (das NYSORA LMS) und die Registrierung bei NYSORALMS.com ist gratis. Der VOLLSTÄNDIGE Zugriff auf das Kompendium basiert jedoch auf einem Jahresabonnement, da eine Armee von Illustratoren, Videoeditoren und ein Schulungsteam erforderlich sind, um es weiterhin zum BESTEN Werkzeug für die Schulung in allen Bereichen der Regionalanästhesie zu machen. Während Sie sich das Kompendium als E-Book über Steroide vorstellen können, wird Ihnen eine schnelle Probefahrt in Echtzeit ein Gefühl dafür geben, wie unglaublich das Kompendium wirklich ist. Ihr Abonnement wird die Art und Weise verändern, wie Sie über Regionalanästhesie lesen:
- Visuell lernen: Alles Regionale, einschließlich Wirbelsäulen-, Epidural- und Nervenblockadeverfahren und Behandlungsprotokolle
- Überprüfen Sie Schritt für Schritt Techniken Anleitungen für über 60 Nervenblockaden
- Greifen Sie auf die sagenumwobenen Illustrationen, Animationen und Videos von NYSORA zu (z. B. Reverse Ultrasound Anatomy)
- Greifen Sie über die Desktop-Plattform und die mobile App auf RA-Informationen auf jedem Gerät zu
- Erhalten Sie Echtzeit-Updates
- Review-Infografiken zur Prüfungsvorbereitung (z. B. EDRA)
- Verwenden Sie den Community-Feed mit echten Falldiskussionen, Bildern und Videos, die von Abonnenten und weltweit führenden Experten gleichermaßen gepostet und diskutiert werden.
Auch wenn Sie das Kompendium nicht abonnieren möchten, registrieren Sie sich doch beim NYSORA LMS, erfahren Sie als Erster, was es Neues in der Regionalanästhesie gibt, und beteiligen Sie sich an Fallbesprechungen.
Hier ist, wovon sich die Aktivität ernährt NYSORA LMS sieht aus wie:
Wir sind davon überzeugt, dass, sobald Sie das erleben Kompendium auf die NYSORA LMS, und Sie werden nie wieder zu Ihren alten Büchern zurückkehren, und Ihr Abonnement wird dazu beitragen, NYSORA.com für den Rest der Welt kostenlos zu halten.
Zusätzliche Lektüre
- Gurnaney H, Kraemer F, Ganesh A: Ultraschall und Nervenstimulation zur Identifizierung einer abnormalen Position des N. femoralis. Reg Anesth Pain Med 2009;34:615.
- Chin KJ, Tse C, Chan V: Ultraschallidentifikation eines anomalen Femoralnervs: die Fascia iliaca als wichtiger Orientierungspunkt. Anästhesiologie 2011;115:1104.
- Szđcs S, Morau D, Sultan SF, Iohom G, Shorten G: Ein Vergleich von drei Techniken (lokales Anästhetikum umlaufend aufgetragen vs. oberhalb vs. unterhalb des Nervs) für die ultraschallgeführte Blockade des N. femoralis. BMC Anesthesiol 2014;14:6.
- Muhly WT, Orebaugh SL: Ultraschalluntersuchung der Anatomie der Gefäße in Bezug auf den N. femoralis an der Oberschenkelfalte. Surg Radiol Anat 2011;33:491–494.
- Hocking G: Anomale Positionierung der Femoralarterie und -vene – selbst „konstante“ Orientierungspunkte können inkonsistent sein. Anaesth Intensive Care 2011;39: 312–313.
- Davis JJ, Swenson JD, Kelly S, Abraham CL, Aoki SK: Anatomische Veränderungen in der Leistenregion nach Hüftarthroskopie: Implikationen für die N. femoralis-Blockade. J Clin Anesth 2012;24:590–592.
- Mariano ER, Kim TE, Funck N, et al: Ein randomisierter Vergleich der Lang- und Kurzachsenbildgebung für die ultraschallgeführte perineurale femorale Kathetereinführung in der Ebene. J Ultrasound Med 2013;32:149–156.
- Fredrickson MJ, Danesh-Clough TK; Ultraschallgeführte Femurkatheterplatzierung: ein randomisierter Vergleich der In-Plane- und Out-of-Plane-Techniken. Anästhesie 2013;68:382–390.
- Wang AZ, Gu L, Zhou QH, Ni WZ, Jiang W: Ultraschallgeführte kontinuierliche femorale Nervenblockade zur Analgesie nach Knietotalendoprothetik: Katheter senkrecht zum Nerv versus Katheter parallel zum Nerv. Reg Anesth Pain Med 2010;35:127–131.
- Fredrickson M: „Schräge“ Nadel-Sonden-Ausrichtung zur Erleichterung der ultraschallgeführten femoralen Katheterplatzierung. Reg Anesth Pain Med 2008;33: 383–384.
- Farag E, Atim A, Ghosh R, et al: Vergleich von drei Techniken zur ultraschallgeführten Femoralnervenkathetereinführung: eine randomisierte, verblindete Studie. Anesthesiology 2014;121:239–248.
- Gandhi K, Lindenmuth DM, Hadzic A, et al: Die Wirkung von stimulierenden versus konventionellen Perineuralkathetern auf die postoperative Analgesie nach ultraschallgeführter Lokalisation des N. femoralis. J Clin Anesth 2011;23:626–631.
- Altermatt FR, Corvetto MA, Venegas C, et al: Kurzbericht: Die Sensitivität motorischer Reaktionen zur Erkennung des Katheter-Nerv-Kontakts während ultraschallgeführter N. femoralis-Blockaden mit stimulierenden Kathetern. Anesth Analg 2011;113:1276–1278.
Femorale Nervenblockade mit Einzelinjektion
- Ajmal M, Power S, Smith T, Shorten GD: Ergonomische Aufgabenanalyse der ultraschallgeführten femoralen Nervenblockade: eine Pilotstudie. J Clin Anesth 2011;23:35–41.
- Bech B. et al. Der erfolgreiche Einsatz von peripheren Nervenblockaden bei der Oberschenkelamputation. Acta Anaesthesiol Scand 2009;53:257–260.
- Brull R, Prasad GA, Gandhi R, Ramlogan R, Khan M, Chan VW: Ist eine motorische Reaktion der Patella für eine kontinuierliche femorale Nervenblockade erforderlich, die in Verbindung mit Ultraschallführung durchgeführt wird? Anesth Analg 2011;112:982–986.
- Casati A, Baciarello M, Di Cianni S, et al: Auswirkungen der Ultraschallführung auf das minimale wirksame Anästhetikumvolumen, das zur Nervenblockade des N. femoralis erforderlich ist. Br. J. Anaesth 2007;98:823–827.
- Dold AP, Murnaghan L, Xing J, Abdallah FW, Brull R, Whelan DB: Präoperative femorale Nervenblockade bei hüftarthroskopischer Chirurgie: eine retrospektive Überprüfung von 108 aufeinanderfolgenden Fällen. Am J Sports Med 2014;42:144–149.
- Vergiss P: Schlechte Nadeln können keine guten Nervenblockaden bewirken. Reg Anesth Pain Med 2009;34:603. Fredrickson MJ, Kilfoyle DH: Neurologische Komplikationsanalyse von 1000 ultraschallgeführten peripheren Nervenblockaden für elektive orthopädische Eingriffe: eine prospektive Studie. Anästhesie 2009;64:836–844.
- Gupta PK, Chevret S, Zohar S, Hopkins PM: Was ist der ED95 von Prilocain für die Femoralnervenblockade mittels Ultraschall? Br. J. Anaesth 2013;110: 831–836.
- Hadzic A, Houle TT, Capdevila X, Ilfeld BM: Femorale Nervenblockade zur Analgesie bei Patienten mit Knieendoprothetik. Anästhesiologie 2010; 113:1014–1015.
- Helayel PE, da Conceição DB, Feix C, Boos GL, Nascimento BS, de Oliveira Filho GR: Ultraschallgeführte Ischias-femorale Blockade zur Revision des Amputationsstumpfes. Fallbericht. Rev Bras Anestesiol 2008;58:480–482,482–484.
- Hotta K., Sata N., Suzuki H., Takeuchi M., Seo N.: Ultraschallgeführte kombinierte femorale und laterale femorale Hautnervenblockaden für die Oberschenkelhalsfrakturchirurgie – Fallbericht [auf Japanisch]. Masui 2008;57:892–894.
- Ishiguro S, Asano N, Yoshida K, et al: Ambulanz am Tag Null unter modifizierter femoraler Nervenblockade nach minimal-invasiver Operation für totale Knieendoprothetik: vorläufiger Bericht. J. Anesth 2013;27:132–134.
- Ishiguro S, Yokochi A, Yoshioka K, et al: Technische Mitteilung: Anatomie und klinische Implikationen der ultraschallgeführten selektiven femoralen Nervenblockade. Anesth Analg 2012;115:1467–1470.
- H. Ito, Y. Shibata, Y. Fujiwara, T. Komatsu: Ultraschallgeführte femorale Nervenblockade [auf Japanisch]. Masui 2008;57:575–579.
- Lang SA: Ultraschall und die femorale Drei-in-Eins-Nervenblockade: schwache Methodik und unangemessene Schlussfolgerungen. Anesth Analg 1998;86:1147–1148.
- Marhofer P, Harrop-Griffiths W, Willschke H, Kirchmair L: Fünfzehn Jahre Ultraschallführung in der Regionalanästhesie: Teil 2 – Neuere Entwicklungen in Blocktechniken. Br. J. Anaesth 2010;104:673–683.
- Marhofer P, Nasel C, Sitzwohl C, Kapral S: Magnetresonanztomographie der Verteilung des Lokalanästhetikums während des Drei-in-Eins-Blocks. Anesth Analg 2000;90:119–124.
- Marhofer P, Schrögendorfer K, Koinig H, Kapral S, Weinstabl C, Mayer N: Ultraschallführung verbessert die sensorische Blockade und die Einsetzzeit von Drei-in-Eins-Blockaden. Anesth Analg 1997;85:854–857.
- Mariano ER, Loland VJ, Sandhu NS, et al.: Ultraschallführung versus elektrische Stimulation für das Einführen eines femoralen perineuralen Katheters. J Ultrasound Med 2009;28:1453–1460.
- Murray JM, Derbyshire S, Shields MO: Blockaden der unteren Extremitäten. Anästhesie 2010; 65 (Beilage 1): 57–66.
- Oberndorfer U, Marhofer P, Bösenberg A, et al: Ultraschallführung bei Ischias- und Femoralnervenblockaden bei Kindern. Br. J. Anaesth 2007;98: 797–801.
- O'Donnell BD, Mannion S: Ultraschallgeführte femorale Nervenblockade, die sicherste Vorgehensweise? Reg Anesth Pain Med 2006;31:387–388.
- Reid N., Stella J., Ryan M., Ragg M.: Verwendung von Ultraschall zur Erleichterung einer genauen femoralen Nervenblockade in der Notaufnahme. Emerg Med Australas 2009;21:124–130.
- Salinas FV: Ultraschall und Überprüfung der Beweise für periphere Nervenblockaden der unteren Extremitäten. Reg Anesth Pain Med 2010;35(Suppl 2):S16–25.
- Schafhalter-Zoppoth I, Moriggl B: Aspekte der femoralen Nervenblockade. Reg Anesth Pain Med 2006;31:92–93.
- Standorte BD, Beach M, Gallagher JD, Jarrett RA, Sparks MB, Lundberg CJ: Eine ultraschallunterstützte femorale Nervenblockade mit Einzelinjektion bietet eine nebenwirkungsarme Analgesie im Vergleich zu intrathekalem Morphin bei Patienten, die sich einer totalen Knieendoprothetik unterziehen. Anesth Analg 2004;99:1539–1543.
- Sites BD, Beach ML, Chinn CD, Redborg KE, Gallagher JD: Ein Vergleich von sensorischem und motorischem Verlust nach einer femoralen Nervenblockade, die mit Ultraschall im Vergleich zu Ultraschall und Nervenstimulation durchgeführt wurde. Reg Anesth Pain Med 2009;34:508–513.
- Soong J, Schafhalter-Zoppoth I, Gray AT: Die Bedeutung des Wandlerwinkels für die Ultraschallsichtbarkeit des N. femoralis. Reg Anesth Pain Med 2005;30:505.
- Szucs S, Morau D, Iohom G: Femorale Nervenblockade. MedUltrason 2010; 12:139–144.
- Tran DQ, Muñoz L, Russo G, Finlayson RJ: Ultraschall und stimulierende Perineuralkatheter für Nervenblockaden: eine Überprüfung der Beweise. Can J Anaesth 2008;55:447–457.
- Tsui B, Suresh S: Ultraschallbildgebung für die Regionalanästhesie bei Säuglingen, Kindern und Jugendlichen: eine Übersicht über aktuelle Literatur und ihre Anwendung in der Praxis von Extremitäten- und Rumpfblockaden. Anesthesiology 2010;112:473–492.
- Watson MJ, Walker E, Rowell S, et al: Femorale Nervenblockade zur Schmerzlinderung bei Hüftfrakturen: eine Dosisfindungsstudie. Anästhesie 2014;69:683–686.
Kontinuierliche femorale Nervenblockade
- Albrecht E, Morfey D, Chan V, et al: Einzelinjektion oder kontinuierliche femorale Nervenblockade für die totale Knieendoprothetik? Clin Orthop Relat Res 2014;472:1384–1393.
- Aveline C, Le Roux A, Le Hetet H, Vautier P, Cognet F, Bonnet F: Postoperative Wirksamkeit von femoralen Nervenkathetern, die mit Ultraschall in Kombination mit Neurostimulation lokalisiert wurden, im Vergleich zu Neurostimulation allein für Knie-Totalendoprothetik. Eur J Anaesthesiol 2010;27:978–984.
- Capdevila X, Biboulet P, Morau D, et al: Kontinuierlicher Drei-in-Eins-Block für postoperative Schmerzen nach orthopädischen Eingriffen an den unteren Extremitäten: Wohin gehen die Katheter? Anesth Analg 2002;94:1001–1006.
- Eledjam JJ, Cuvillon P, Capdevila X, et al: Postoperative Analgesie durch femorale Nervenblockade mit Ropivacain 0.2 % nach einer größeren Knieoperation: kontinuierliche versus patientenkontrollierte Techniken. Reg Anesth Pain Med 2002;27:604–611.
- Errando CL: Ultraschallgeführte Blockade des N. femoralis: Kathetereinführung bei einem Mädchen mit Skelettanomalien [auf Spanisch]. Rev. Esp Anestesiol Reanim 2009;56:197–198.
- Fredrickson MJ, Danesh-Clough TK: Ambulante kontinuierliche femorale Analgesie für größere Knieoperationen: eine randomisierte Studie zur ultraschallgeführten femoralen Katheterplatzierung. Anaesth Intensive Care 2009;37:758–766.
- Gandhi K, Lindenmuth DM, Hadzic A, et al: Die Wirkung von stimulierenden versus konventionellen Perineuralkathetern auf die postoperative Analgesie nach ultraschallgeführter Lokalisation des N. femoralis. J Clin Anesth 2011;23:626–631.
- Koscielniak-Nielsen ZJ, Rasmussen H, Hesselbjerg L: Langachsen-Ultraschallbildgebung der Nerven und Vorschieben von Perineuralkathetern unter direkter Sicht: ein vorläufiger Bericht über vier Fälle. Reg Anesth Pain Med 2008;33:477–482.
- Niazi AU, Prasad A, Ramlogan R, Chan VWS: Methoden zur Erleichterung der Platzierung von Stimulationskathetern während der ultraschallgeführten femoralen Nervenblockade in der Ebene. Reg Anesth Pain Med 2009;34:380–381.
- Villegas Duque A, Ortiz de la Tabla González R, Martínez Navas A, Echevarría Moreno M: Kontinuierliche femorale Blockade zur postoperativen Analgesie bei einem Patienten mit Poliomyelitis [auf Spanisch]. Rev. Esp Anestesiol Reanim 2010;57:123–124.
- Wasserstein D, Farlinger C, Brull R, Mahomed N, Gandhi R: Fortgeschrittenes Alter, Adipositas und anhaltende femorale Nervenblockade sind unabhängige Risikofaktoren für Stürze im Krankenhaus nach primärer Knieendoprothetik. J Arthroplasty 2013;28:1121–1124.