アンドレ・ファン・ザンデルトとアドミル・ハジッチ
はじめに
末梢神経ブロックの投与を支援する重要なツールである末梢神経刺激(PNS)。 電気神経局在化技術の改善により、古いデバイスと比較して優れており、より高度な多くの市販の神経刺激装置が生まれました。 しかし、超音波ガイド下神経ブロックの導入により、超音波ガイド下神経ブロックの設定における神経刺激の役割について混乱が生じています。 このレビューは、短い歴史的背景を持つ神経刺激の基礎、技術の最新の開発、および超音波ガイド下末梢神経ブロックによる神経刺激の役割に焦点を当てています。
HISTORY
概要
- 1780年:ルイージ・ガルヴァーニは、カエルの実験で電気的神経筋刺激の効果を最初に説明しました。
- 1912年:ペルテスは電気神経刺激装置を開発し、説明しました。
- 1955年:ピアソンは、神経の位置を特定するための絶縁針の概念を導入しました。
- 1962年:GreenblattとDensonは、可変電流出力を備えたポータブルソリッドステート神経刺激装置を発表し、神経位置への使用について説明しました。
- 1973年:Montgomery et alは、非絶縁針は絶縁針よりも大幅に高い電流振幅を必要とすることを実証しました。
- 1984:Ford et alは、針先が標的神経を通過すると、非絶縁針の精度が低下することを報告しました。
- Fordらは、末梢神経刺激装置の電気的特性の比較に基づいて、定電流源を備えた神経刺激装置の使用を提案しました。
- 2004年、Hadzic&Vlokaは電気的特性を定義し、最新の神経刺激装置の製造基準を提案しました。
神経刺激の概念から100年代の末梢神経ブロック中の電気的局在化の採用まで約1990年かかりました。 末梢神経ブロックの実践における神経刺激のより広範な導入は、針と神経の関係および刺激持続時間の影響に関する研究につながりました。 より最近では、電気神経刺激の原理が、確認および硬膜外カテーテル留置および末梢カテーテル留置のための経皮電極ガイダンスを使用して、末梢神経の表面マッピングに適用された。 この章では、神経刺激の電気生理学、電気神経刺激装置、末梢神経の局在化のさまざまなモード、および超音波ガイド下局所麻酔の領域への技術の統合について説明します。
電気末梢神経刺激とは何ですか?
局所麻酔における電気神経刺激は、低強度(最大5 mA)および短時間(0.05〜1 ms)の電気刺激(1〜2 Hzの反復率)を使用して、定義された応答を取得する方法です(筋肉のけいれんまたは感覚)末梢神経または神経叢を(絶縁された)針で特定してから、神経のすぐ近くに局所麻酔薬を注入して、手術または急性疼痛管理のために神経伝導を遮断します。 神経刺激の使用は、神経内または束内の針配置注射を認識し、神経内でのさらなる針の前進を防ぎ、神経損傷のリスクを減らすのに役立ちます。
電気神経刺激は、単回注射技術、および連続神経ブロックカテーテルの挿入中のガイダンスに使用できます。 最近では、神経刺激と組み合わせた超音波ガイダンス(「デュアルモニタリング」)が、針の配置と神経ブロック手順の強力な法医学的文書化をガイドするための一般的な方法になっています。
PNSの使用に関する適応症
原則として、ほとんどすべての神経叢または他の大きな末梢神経は、PNSを使用して見つけることができます。 超音波ガイダンスとともに使用すると、PNSは主に安全ツールになります。 神経刺激の目的は、針の先端(より具体的には注射用の開口部)を標的神経のすぐ近くに配置して、神経を含む組織空間内に局所麻酔薬を注射することです。 超音波ガイダンスとともに使用すると、PNSは主に安全ツールになります。 針の前進中の予期しない運動反応は、針が神経のすぐ近くにあることをオペレーターに警告する可能性があり、したがって、超音波で針の先端の位置がよく見えない場合、それ以上の針の前進を妨げる可能性があります。 PNSに対する運動反応(単収縮)は客観的で信頼性が高く、患者の(主観的な)反応とは無関係です。 超音波ガイダンスを使用しても、神経刺激は、画像化された構造が実際に求められている神経であることを確認するのに役立つことがよくあります。 同様に、針と神経の関係は、超音波で常に視覚化されるとは限りません。 予期しない運動反応が発生する可能性があり、針がすでに神経に近接していることをオペレーターに警告します。 0.5 mA未満の電流強度での運動反応の発生は、針神経接触または神経内針配置の指標として役立ちます。 この応答は、神経内の針の位置(感度が低い)でも存在しない場合がありますが、その存在は本質的に常に神経内の配置(特異性が高い)を示しています。 超音波ガイド下ブロック中にモニタリングツールとして神経刺激を使用するためのアルゴリズムは、 図1.
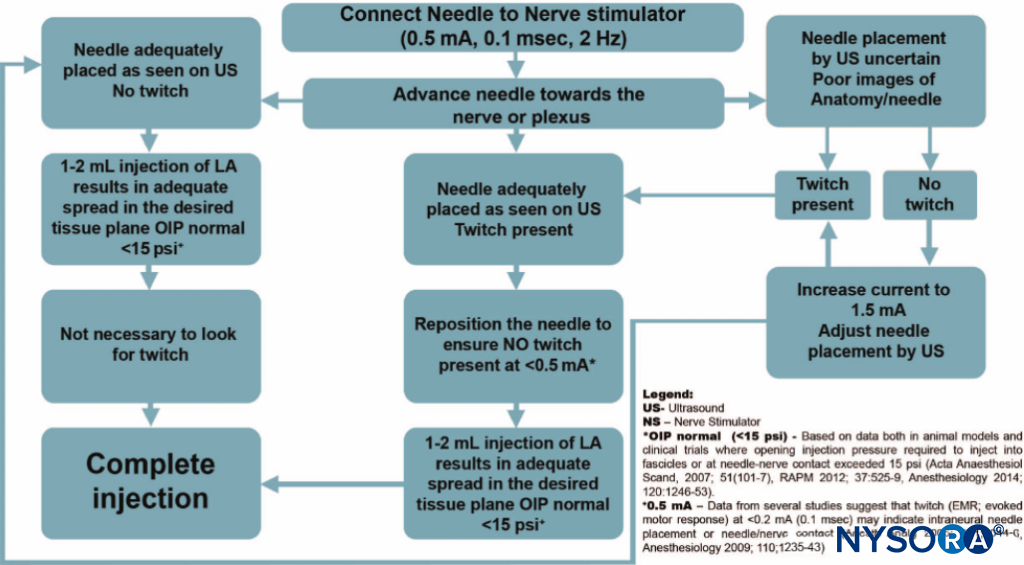
図1 超音波ガイド下神経ブロックによる神経刺激の使用のためのアルゴリズム。 ここでの神経刺激装置は、神経局在化ツールではなく、主に安全監視ツールとして使用されることに注意してください。 刺激装置は0.5mA(0.1 ms)に設定されており、電流が操作されることはめったにありません。 代わりに、モーター応答が得られます。 これは親密な針と神経の関係を示しているため、特に注意が必要です。 電流強度を調整してどの電流で運動反応が消えるかを決定する代わりに、針をわずかに引っ込めて反応を無効にし、針の先端を神経から離します。 次に、少量の局所麻酔薬を注入して、15psiを超える開放圧を避けながら針先の位置を決定します。 LA、局所麻酔薬; OIP、射出圧力を開きます。
PNSの欠点には、追加の機器(神経刺激装置と絶縁針)の必要性、絶縁針のコストの高さ、運動反応を引き出すのが難しい例外的なケースなどがあります。
NYSORAのヒント
- 0.5 mA(0.1 ms)での運動反応の発生は、針と神経の接触または神経内針の配置を示します。
- 0.5 mAでモーター応答が発生すると、注意が必要です。 施術者は、針の前進を停止し、針を1 mm引き抜いて、1 mLの局所麻酔薬を注入して(開口部の圧力が15 psi未満であると想定)、針の先端の位置を決定し、それに応じて針と注入プロセスを調整する必要があります。
- 筋弛緩薬を服用している患者では、PNSに頼るべきではありません。
- 脊髄くも膜下麻酔または硬膜外麻酔の存在は、PNSの信頼性に悪影響を及ぼしません。
- 複数の注射技術は、注射の間に発生する部分的な神経ブロックのために、PNS感度を低下させる可能性があります。
神経生理学および電気生理学の基礎
膜電位、静止電位、脱分極、活動電位、およびインパルス伝播
すべての生細胞には膜電位(膜の両端の電位、外側から内側に測定)があり、約–60〜–100 mVの範囲で変化します(種と細胞の種類によって異なります)。 哺乳類の神経細胞と筋細胞は、通常、約–90 mVの膜電位(静止電位)を持っています。
神経細胞と筋細胞だけが、活動電位(スパイクと呼ばれることもあります)と呼ばれる均一な電気パルスを生成する能力を持っています。これは、膜に沿って、特に神経細胞(神経線維、軸索)の長い延長に沿って伝播します。 電位差の減少(例えば、–90から–55 mV、または脱分極)は活動電位を誘発します。 脱分極が特定の閾値を超えると、活動電位または一連の活動電位が、オールオアナッシングルールに従って神経膜によって生成され(発火とも呼ばれます)、神経線維に沿って活動電位が伝播します(軸索)。 細胞外から神経膜を脱分極させる(細胞外刺激)には、電気刺激の負の極性が、膜の外側から正の電荷を取り除くのにより効果的です。 これにより、膜を横切る電位がしきい値レベルに向かって減少します。
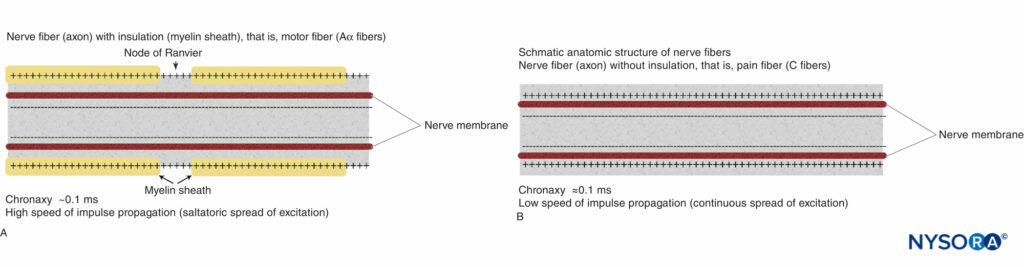
神経線維にはさまざまな種類があります。 各繊維タイプは、その直径と髄鞘形成の程度によって解剖学的に区別することができます。 髄鞘形成は、神経線維に巻き付けられたシュワン細胞の絶縁層によって形成されます。 これらの特性は、主にさまざまな神経線維の電気生理学的挙動、つまり活動電位のインパルス伝播の速度と興奮性の閾値を決定します。 最も一般的には、特徴的な機能は運動線維(例えば、Aα、Aβ)と疼痛線維(C)です。 Aαモーターファイバーは、最大の直径と最高の髄鞘形成度を持っているため、インパルス伝播の速度が最も速く、外部刺激のしきい値が比較的低くなっています。 C線維(重度の鈍い痛みを伝達する)は、髄鞘形成がほとんどまたはまったくなく、直径が小さい。 その結果、これらの繊維の伝播速度は比較的遅く、一般に、外部刺激に対する閾値レベルは高くなります。
さまざまな皮膚受容体または筋紡錘(Aδ)からの応答を伝達する他のいくつかの遠心性線維があります。 これらはAα繊維よりも細く、髄鞘形成が少ないです。 比較的低い閾値レベルを有するこれらの(求心性)感覚線維のいくつかは、電気的に刺激されたときのより低いレベルの痛み感覚に関連する典型的なうずき感覚を伝達する(「変な骨」を打つときの感覚と同様)。 このような感覚は、運動反応が誘発される前の経皮的刺激中に発生する可能性があります。
有髄Aα線維(運動)と非有髄C線維(痛み)の基本的な解剖学的構造を図式的に示します。 図2。 異なる刺激と運動および疼痛線維の活動電位の誘発との関係は、 フィギュア3A および 3Bそれぞれ。
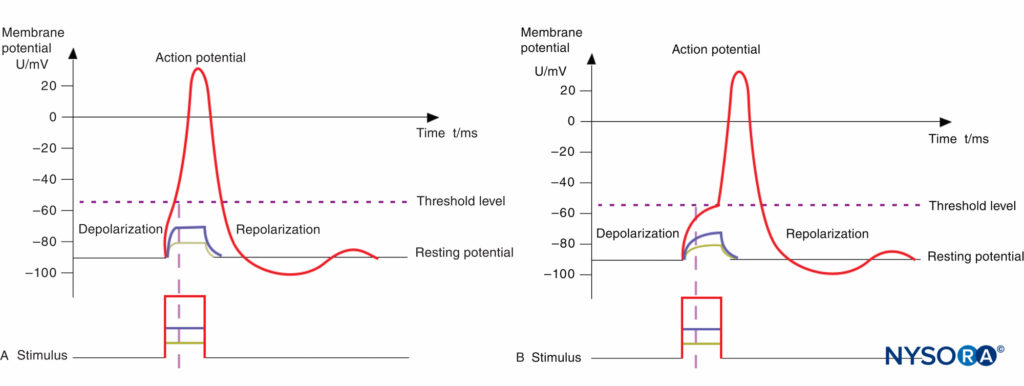
図3 A:活動電位、閾値レベル、および刺激。 モーターファイバーは、有髄膜の静電容量が比較的小さいため、クロナキシーが短くなります(ランヴィエ絞輪の領域のみ。図14–1を参照)。 したがって、膜を閾値レベルまで脱分極させるのにかかる時間はわずかです。 B:活動電位、閾値レベル、および刺激。 痛みを伴う繊維は、無髄膜の静電容量が大きいため(膜の全領域が重要)、クロナキシーが長くなります。 したがって、膜を閾値レベルまで脱分極させるのに長い時間がかかります。 短いインパルス(垂直の点線で示されている)は、しきい値レベル未満で膜を脱分極させることはできません。
しきい値レベル、レオベース、クロナキシー
励起のしきい値レベルに到達するには、特定のパルス幅で特定の最小電流強度が必要です。 (無限に長いパルス幅での)最低しきい値電流は、レオベースと呼ばれます。 レオベース電流の0.1倍のパルス幅(パルス幅)はクロナキシーと呼ばれます。 クロナキシーの持続時間を持つ電気パルスは、活動電位を引き出すのに最も効果的です(比較的低い振幅で)。 これが、C型疼痛線維の刺激を回避しながら、比較的低い電流振幅でそのような短いパルス持続時間(例えば、50ms)で運動反応を誘発できる理由です。 典型的なクロナキシーの数値は、100〜170μs(Aα線維)、400μs(Aδ線維)、およびXNUMXμs以上(C線維)です。 運動線維対疼痛神経線維のクロナキシーに対するレオベースの関係は、 図4.
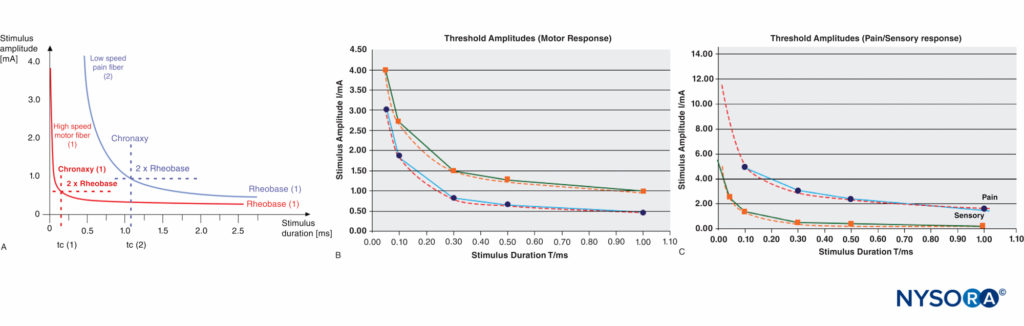
図4 A:モーター(高速)および痛み(低速)繊維の閾値曲線、クロナキシー、およびレオベースレベルの比較。 B:実験データ、経皮刺激で得られた閾値振幅(StimuplexPenおよびStimuplexHNS 12)。 親指の運動反応を探す手首近くの正中神経の経皮刺激で得られる刺激。 C:経皮刺激で得られた閾値振幅(StimuplexPenおよびStimuplexHNS12)。 手首の近くと前腕の中央で正中神経と橈骨神経を刺激し、それぞれ中指と指輪の電気的知覚異常(正中神経)または手首の近くの表面的な痛みの感覚(橈骨神経)を探します。
インピーダンス、インパルス持続時間、および定電流
電気回路は、神経刺激装置、神経ブロック針とその先端のデザイン、患者の組織特性、皮膚、皮膚電極(接地電極)、およびすべての要素を接続するケーブルによって形成されます。 この回路の抵抗は、組織の特定の静電容量、心電図(ECG)の電極と皮膚の界面、および針先が全体の抵抗に影響を与えるため、単純なオームの抵抗方程式ではありません。 説明した回路の静電容量は、刺激電流の周波数成分によって変化し、インピーダンスまたは複素抵抗と呼ばれ、刺激の周波数成分に依存します。 一般に、インパルスが短いほど、その周波数成分は高くなり、その結果、特定の静電容量を持つ回路のインピーダンスは低くなります。 逆に、パルス幅が長いほど、周波数成分は低くなります。 例として、0.1 msの刺激の場合、主周波数成分は10 kHzとその高調波ですが、1.0 msのインパルスの場合、主周波数成分は1 kHzと高調波です)。 実際には、針先のインピーダンスと電極と皮膚のインピーダンスが最も大きな影響を及ぼします。 針先のインピーダンスは、形状と絶縁体(導電領域)に大きく依存します。 電極と皮膚のインピーダンスは、個人間で大幅に異なる可能性があり(たとえば、皮膚の種類、水分補給状態)、使用するECG電極の品質によって影響を受ける可能性があります。
主に針先と電極と皮膚のインターフェースによって作成される回路のインピーダンスが可変であるため、臨床的に遭遇する広範囲のインピーダンスを補償するには、定電流源と十分な(電圧)出力電力を備えた神経刺激装置が必要です。 。
末梢神経刺激の臨床使用
機器のセットアップとチェック
以下は、PNSを使用して末梢神経の電気的局在化を成功させるためのいくつかの重要な側面です。
- 神経ブロック用に特別に製造された神経刺激装置のみを使用してください。
- 絶縁された神経刺激針を使用してください(テーブル1).
- 低インピーダンスの高品質の皮膚電極を使用してください。
- 一部の低価格のECG電極は、インピーダンス/抵抗が高すぎる可能性があります。
- 手順を開始する前に、神経刺激装置と接続ケーブルが適切に機能していることを確認してください。
- 手順中は、頻繁にチェックして、電流が供給されており、リード線が切断されていないことを確認してください。
- コネクタの設計は、極性接続の誤りを防ぐ必要があります。
- 神経刺激針を神経刺激装置(オンにする必要があります)に接続し、現在の振幅と持続時間を目的のレベルに設定します。
- 表層ブロックの場合、開始電流強度として1.0mAを選択します。
- 深いブロックの場合、開始電流強度として1.5mAを選択します。
- ほとんどの目的で、現在の持続時間の0.1〜0.3ミリ秒を選択します。
- 超音波ガイダンスでは、電流を0.5mAとして選択します。 超音波ガイダンスによる運動反応は求められないため、電流を変更する必要はほとんどありません。 ただし、予期せず誘発された場合は、針が神経のすぐ近くにあるか、神経内に配置されていることをオペレーターに警告します。
表1 さまざまな神経ブロックに推奨される刺激針のサイズ。
| 神経ブロック | シングルショットテクニック 長さ(mm) | シングルショットテクニック サイズ、外径(mm / G) | カテーテル技術(イントロデューサーニードル) 長さ(mm) | カテーテル技術(イントロデューサーニードル) サイズ、外径(mm / G) |
|---|---|---|---|---|
| 前方斜角筋 | 25-50 | 0.5 - 0.7 / 25 - 22 | 33-55 | 1.1 - 1.3 / 20 - 18 |
| 後部斜角筋 | 80-100 | 0.7/22 | 80-110 | 1.3/18 |
| 垂直鎖骨下(VIB) | 50 | 0.7/22 | 50-55 | 1.3/18 |
| 腋窩ブロック | 35-50 | 0.5 - 0.7 / 25 - 22 | 40-55 | 1.3/18 |
| 肩甲骨上 | 35-50 | 0.5 - 0.7 / 25 - 22 | 40-55 | 1.3/18 |
| 腰筋コンパートメント | 80-120 | 0.7 - 0.8 / 22 - 21 | 80-150 | 1.3/18 |
| 大腿神経 | 50 | 0.7/22 | 50-55 | 1.3/18 |
| 伏在神経 | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| オブチュレーター | 80 | 0.7/22 | 80 | 1.3/18 |
| 傍仙骨坐骨神経痛 | 80-120 | 0.7 - 0.8 / 22 - 21 | 80-110 | 1.3/18 |
| 経臀部坐骨神経痛 | 80-100 | 0.7 - 0.8 / 22 - 21 | 80-110 | 1.3/18 |
| 前坐骨神経痛 | 100-150 | 0.7 - 0.9 / 22 - 20 | 100-150 | 1.3/18 |
| 転子下坐骨神経痛 | 80-100 | 0.7 - 0.8 / 22 - 21 | 80-110 | 1.3/18 |
| 外側遠位坐骨神経痛 | 50-80 | 0.7/22 | 55-80 | 1.3/18 |
| 膝窩坐骨神経 | 50 | 0.7/22 | 55 | 1.3/18 |
注:記載されている神経局在化針のサイズは推定値です。 患者のサイズに応じて、わずかに短いまたは長いサイズの針が必要になる場合があります。 一部のメーカーは、小児用に小さい針サイズも提供しています。
針を深く挿入しすぎると合併症のリスクが高まる可能性があるため、特定のブロック手順に必要な長さよりも長い針は使用しないでください。
経皮的(表面)神経マッピング
超音波ガイダンスを使用しない場合は、神経ブロック針を挿入する前に、神経マッピングペンを使用して経皮的神経刺激で浅腓骨神経(最大深さ約3 cmまで)の位置を特定できます。 経皮的神経マッピングは、解剖学的構造が困難な患者の針挿入に最適な部位を特定する場合、または目印を特定するのが困難であることが判明した場合に特に役立ちます。 図5 いくつかの利用可能な神経マッピングペンを示しています。
神経マッピングは、表面の解剖学を教えるときにも役立ちます。 経皮的神経構造から運動反応を誘発するためにより大きなエネルギーが必要とされるので、経皮的神経刺激を達成するためにより長い刺激持続時間(例えば、1ミリ秒)が必要であることに留意されたい。 ペンの電極の先端には、非外傷性のボール型の先端が必要です。 十分な電流密度と空間的識別を提供するために、導電性チップの直径は約1 mmを超えてはなりません。これは、チップの直径が大きい場合には当てはまらない場合があります。 多くの神経刺激装置は、神経マッピングペンを確実に使用するために必要な3 msのインパルス持続時間または十分に強力な定電流源(最小で1 mA、5kΩの出力負荷)を提供しないことに注意してください。 したがって、マッピングペンと神経刺激装置は、理想的には同じメーカーから入手してペアにすることをお勧めします。

図5 いくつかの市販の神経マッピングPNSの先端構成。 左から右へ:Stimuplex Pen(B. Braun、Melsungen(ドイツ);神経マッピングペン(Pajunk、ドイツ); NeuroMap(HDC、米国)。
神経マッピングペンからの経皮的刺激は、皮膚のさまざまな感覚細胞の刺激により、いくつかの種類の感覚を引き起こす可能性があります。 これは、チクチクする感じ、ピン刺し、またはわずかな灼熱感としてさえ感じるかもしれません。 認識は個人によって大きく異なります。 ほとんどの患者は、神経マッピングペンによる経皮的刺激によく耐えます。 ただし、一部の個人は、それを不快または痛みさえあると説明しています(刺激の振幅と持続時間によって異なります)。 ただし、5ミリ秒のパルス幅で最大出力1 mAの神経刺激装置によって供給されるエネルギー量は、皮膚や神経に損傷を与えるには低すぎます。 適度な前投薬は、通常、患者が手順を十分に許容できるようにするのに十分です。 表面マッピングは、住民のトレーニングに役立つツールとして提案され、特に2000年代に小児の局所麻酔で普及しました。 ただし、超音波ガイダンスの出現により、その使用はまれになっています。
経皮電極ガイダンス
経皮的電極ガイダンスは、経皮的神経刺激(神経マッピング)と神経ブロック針ガイダンスを組み合わせたものです。 本質的に、小さな照準装置が従来の神経ブロック針に取り付けられてロックされ、これにより、導電性の針先が皮膚を引っ掻いたり貫通したりすることなく皮膚と接触することができる。 最良の応答が得られると、針は通常の方法で皮膚を通って前進し、装置の残りの部分は針を安定させ、それを標的に向けて誘導し続ける。 この装置はまた、オペレーターが皮膚および組織にくぼみを作ることを可能にするので、皮膚レベルでの針先と標的神経との間の初期距離が減少し、神経ブロック針が組織を通過する距離が短くなる。 この技術は、皮膚穿刺の前に標的神経の事前配置を可能にします(図6).
神経刺激装置の操作
神経刺激に使用される開始振幅は、局所的な慣行と予測される皮膚神経の深さによって異なります。 浅腓骨神経の場合、ほとんどの場合、開始する1mAの振幅が選択されます。 より深い神経の場合、神経から安全な距離で運動反応が誘発されるまで、初期電流振幅を1.5〜3mAに増やす必要がある場合があります。 ただし、電流強度が高すぎると、患者に直接的な筋肉刺激や不快感をもたらす可能性があり、どちらも望ましくありません。
求められている筋反応が得られると、電流強度の振幅が徐々に減少し、針がゆっくりとさらに前進します。 刺激間の早すぎる前進を避けるために、針はゆっくり前進しなければなりません。 針の前進と電流の減少は、0.2ミリ秒の刺激持続時間で0.5〜0.1mAの電流で目的の運動反応が達成されるまで続けられます。 刺激の閾値レベルと持続時間は相互に依存しています。 一般に、短いパルス幅は、針と神経の間の距離のより良い識別器です。 針の前進中に運動の単収縮が失われた場合、針を盲目的に動かすのではなく、最初に刺激強度を上げて筋肉の単収縮を取り戻す必要があります。 針が適切に配置され、約0.3mAの電流振幅と0.1msのパルス持続時間で神経に十分に近づくと、1〜2 mLの局所麻酔薬が、低い開口部注入圧を使用してテスト用量として注入され、筋肉のけいれんがなくなります。 。 導電性の高い注射液(例えば、局所麻酔薬または通常の生理食塩水)は、周囲の組織への電流を短絡させ、運動反応を効果的に無効にします。 このような状況では、振幅を大きくしても筋肉のけいれんが戻らない場合があります。 TsuiとKropelinは、水中に5%のブドウ糖(D5W;導電率が低い)を注射しても、針の位置を変えなければ筋肉のけいれんが失われないことを実証しました。 次に、目的の神経ブロックに適した局所麻酔薬の総量が注入されます。
最大1.5mAの刺激電流で運動反応がないことは、神経内針の配置(低感度)を除外しないことを覚えておく必要があります。 ただし、低強度電流(≤0.2mA、0.1 ms)での運動反応の存在は、神経内および場合によっては束内の針の配置でのみ発生します。 このため、運動反応が0.2 mA以下(0.1 ms)でも存在する場合は、束内注射のリスクを回避するために、針をわずかに引き抜く必要があります。 針から神経へのアプローチの原理と刺激との関係は、 フィギュア7A, 7B, 7C.
神経位置特定手順中の患者の不快感を回避または最小限に抑えるために、高すぎる刺激電流を回避することをお勧めします。 繰り返しになりますが、怪我のリスクを高める可能性があるため、針をあまり速く進めないでください。 また、良好なしきい値に近いモーター応答を生成する最良の針位置が見落とされる可能性があります。
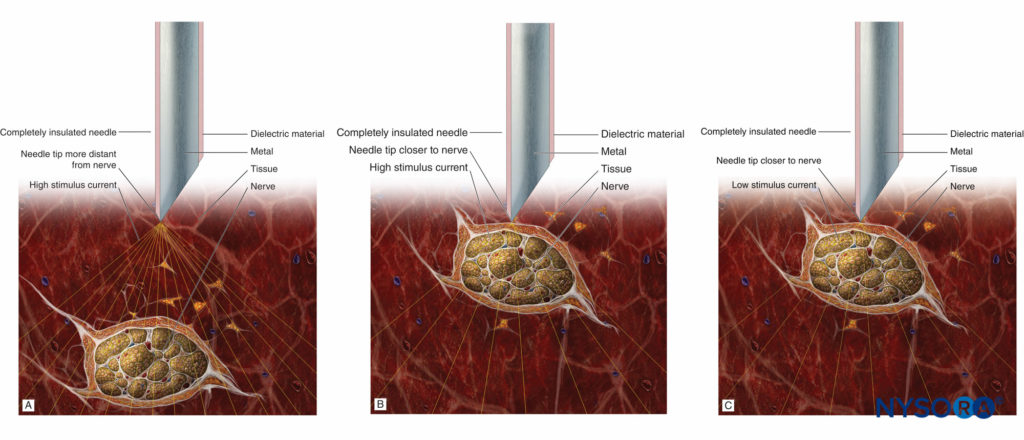
図7 A:神経から離れたところにある刺激針と、弱い運動反応を誘発する高い刺激電流。 B:神経に近い刺激針と強い刺激電流が強い運動反応を誘発します。 C:神経に近い刺激針と弱い(閾値に近い)刺激電流が弱い運動反応を誘発します。
インピーダンス測定の役割
電気回路が最適である場合、インピーダンスの測定は追加情報を提供できます。 理論的には、インピーダンスは針先の神経内または血管内の配置を識別できます。 Tsuiらは、ブタの坐骨神経の神経外から神経内の位置に針を進めると、電気インピーダンスがほぼ12.1倍(23.2〜5kΩ)になることを報告しました。 同様に、インピーダンスの高い少量のD25.3Wを注入すると、血管内空間内よりも神経周囲組織のインピーダンスが大幅に増加します。 したがって、デキストロース注射の前後のインピーダンスの測定は、針先の血管内配置を潜在的に検出することができ、したがって、局所麻酔薬の注射前の配置を特定することができる。 このレポートでは、神経周囲のベースラインインピーダンス(2.0±17.2kΩ)は血管内(1.8±3kΩ)よりも有意に高かった。 5 mLのD22.1Wを注入すると、神経周囲インピーダンスは6.7±50.2kΩ増加して7.6±42kΩのピークに達し、30秒間の注入時間中は約2.5kΩでほぼ一定のままでした。 対照的に、血管内インピーダンスは0.9±XNUMXkΩしか増加しませんでした。これは会陰針の位置と比較して大幅に小さくなっています。 しかしながら、現在、これらの発見が臨床診療における追加の安全監視方法として組み込まれる前に、より多くのデータが必要とされていますが、この点に関して最近の重要な進歩があります。
順次電気神経刺激
現在の神経刺激は、通常0.1Hzまたは1Hzの繰り返し周波数で、同じ持続時間(通常、2 ms)の刺激を使用します。 神経刺激中の一般的な問題は、針を動かしてその位置を最適化するときに、誘発された運動反応が失われることが多いことです。 このような場合、オペレーターは刺激振幅(mA)を増やすか、インパルス持続時間(ms)を増やすことをお勧めしますが、後者は不可能な場合があります。 あるいは、使用する神経刺激装置の種類に応じて、オペレーターはいくつかの手順を実行できます。 SENSe(順次電気神経刺激)技術は、0.1ミリ秒の持続時間で3つの通常のインパルスの後に、より長いパルス持続時間の追加の刺激を組み込み、1Hzの刺激周波数を作成します。 3番目に長いインパルスは、最初の1つよりも多くの電荷を伝達するため、組織への到達距離が長くなります。 その結果、誘発された運動反応は、針が神経から離れている場合でも、XNUMXHzで誘発されることがよくあります。 針先が神経の近くに配置されると、XNUMXHzで筋肉のけいれんが見られます。 SENSe技術の利点は、最初のXNUMXつのインパルスによって以前に誘発されたけいれんがわずかな針の動きによって失われた場合でも、モーター応答(XNUMX / s)が維持されることです。 この機能は、オペレーターが針を「盲目的に」動かすことを防ぎます。
図8 は、さまざまな刺激振幅での特定のSENSeインパルスパターンの例を示しています。 最終的に、ターゲットのしきい値振幅は通常と同じ(約0.3 mA)のままですが、3秒あたり1回の刺激になります。 SENSe技術では、わずかXNUMX / sでのモーター応答は、針がまだ正しく配置されていないことを示します。 表面マッピングと同様に、このテクノロジーの有用性は大幅に低下しています。
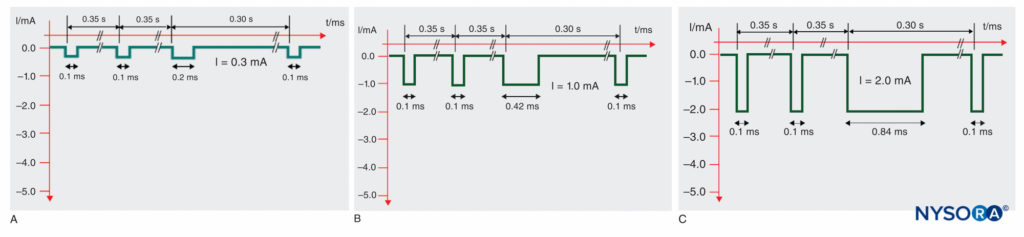
図8 実際の刺激振幅に応じた、Stimuplex HNS 12神経刺激装置(B. Braun、メルズンゲン、ドイツ)の順次電気神経刺激(SENSe)インパルスパターン。 2.5番目のインパルスのインパルス持続時間は、最初の1.0つのインパルスの0.2 msの一定のインパルス持続時間と比較して、0.1msから最小0.3msまで1.0mA未満の刺激振幅で減少します。 A:2.0 mA(しきい値レベル)でのインパルスパターン。 B:XNUMXmAでのインパルスパターン。 C:XNUMXmAでのインパルスパターン。
神経刺激中のトラブルシューティング
テーブル2 末梢神経の電気的局在化および是正措置中に遭遇する最も一般的な問題をリストします。
表2 末梢神経の電気的局在化および是正措置中に遭遇する一般的な問題。
| 問題 | 解決策 |
|---|---|
| 神経刺激装置はまったく機能しません。 | バッテリーを確認して交換します。 刺激装置の取扱説明書を参照してください。 |
| 神経刺激装置が突然機能しなくなる | バッテリーを確認して交換します。 |
| 適切な針の配置にもかかわらず、運動反応は達成されません。 | コネクタ、皮膚電極、ケーブル、および刺激針に断線または高インピーダンスがないかどうかを確認します。 |
| 電流が流れていることを確認してください。刺激装置に切断インジケータがありません。 | |
| 振幅(mA)とインパルス持続時間の設定を確認してください。 | |
| 刺激装置の設定を確認します(一部の刺激装置には、現在の配信を妨げるテストモードまたは一時停止モードがあります)。 | |
| 刺激の振幅と持続時間を増やしても、運動反応は消失し、回復することはできません。 | 前述の原因を確認してください。 局所麻酔薬の注射によって引き起こされる可能性があります。 |
神経ブロックのための現代の神経刺激装置の特徴
神経刺激装置の最も重要な機能
このセクションでは、神経刺激装置のモニタリング用の最も重要な機能について説明します。 神経ブロック 手続き
電気的特徴
- 動作範囲が10kΩ、最小で出力負荷(インピーダンス)、理想的には15kΩ以上の調整可能な定電流源。
- 調整可能な刺激振幅(0〜5mA)。
- 供給された実際の電流の大きくて読みやすいデジタルディスプレイ。
- 選択可能なパルス持続時間(幅)、少なくとも0.1〜1.0 ms(運動線維はより短い持続時間[0.1 ms]の電流でより簡単に刺激されますが、感覚線維はより長い刺激持続時間[1.0 ms]を必要とします)。
- 1〜3 Hzの刺激周波数(1秒あたり3〜2パルスを意味します)。 最良の妥協点はXNUMXHzで、これがデフォルトであるはずです
- 再現性のある刺激を提供するための単相の長方形の出力パルス。
- マシンが病院のプロトコルに準拠し、複数のユーザーが同じデバイスで作業しているときのミスを回避するように構成可能な起動パラメーター(起動時に0.5 mA、パルス幅0.1 ms、刺激周波数2 Hz)。
- 回路インピーダンス(kΩ)の表示は、オペレーターが電気回路の完全性をチェックし、針先の潜在的な神経内または血管内配置を検出できるようにするために推奨されます。
- 回路に問題がある場合に警告メッセージを表示する、ユニットの内部機能の自動セルフチェックプロセス。
安全機能
- 簡単で直感的な使用。
- 大きくて読みやすいディスプレイ。
- 振幅が高すぎると患者に痛みや不快感を与える可能性があるため、電流範囲が制限されています(0〜5mA)。
- 振幅(mA)(または刺激電荷[nC])、刺激持続時間(ms)、刺激周波数(Hz)、インピーダンス(kΩ)、バッテリー状態など、関連するすべてのパラメーターの表示。
- 出力極性(針の負極性)の明確な識別。
- 動作範囲と許容公差のリストを含む、意味のある使用説明書。
- 電気的操作とは対照的に、神経刺激装置のバッテリー操作は、本質的な安全性を提供します。 主電源への短絡による重大な感電や火傷の危険はありません。
- 5msのインパルス持続時間で95mAおよび1Vの出力信号を備えた神経刺激装置によって供給される最大エネルギーはわずか0.475mWsです。
- 末梢神経ブロック(末梢神経ブロック用)と経皮的(筋肉弛緩測定用)の複合ユニットは、経皮的機能が望ましくない高エネルギー電荷を生成するため、電気神経刺激を使用しないでください。
アラーム/警告:
- 開回路/切断アラーム(光および音響)。
- インピーダンスが高すぎる場合、つまり目的の電流が供給されていない場合の警告/表示。
- 実際のインピーダンスを表示することをお勧めします。
- しきい値に近い振幅の表示またはアラーム。
- バッテリー低下アラーム。
- 内部誤動作アラーム。
テーブル3 一般的に使用される神経刺激装置の最も重要な機能の比較を提供します。
表3 現代の神経刺激装置の最も関連性のある機能の比較。
| 製品/会社 機能 | スティムプレックス HNS 12(SENSe付き) B.ブラウン | スティムプレックス HNS 11 (HNS 12に置き換えられました) B.ブラウン | スティムプレックス DIG RC B.ブラウン | マルチスティムセンサー パジャンク | マルチスティム ヴァリオ・パジャンク | マルチスティム プレックス・パジャンク | プレキシゴン バイゴン | ポリスティムII ポリメディック | トレーサーIII ライフテック | ニューロトレース Ⅲ / NMS300 HDC / Xavant テクノロジー |
|---|---|---|---|---|---|---|---|---|---|---|
| 振幅設定 | デジタルダイヤル、フルスケールの場合は1または2回転 | アナログダイヤル | アナログダイヤル | デジタルダイヤル | 上/下キー | 上/下キー | デジタルダイヤルアップ/ダウンキー | アナログダイヤル | アナログダイヤル | 上/下キー |
| 表示サイズ[WxH、mm]/タイプ | 62×41グラフィックLCD | 50×20標準LCD | 21×8赤色LED | 47×36カスタムLCD | 47×18カスタムLCD | 47×18カスタムLCD | 47.5×33.5カスタムLCD | 50×20標準LCD | 50×20標準LCD | 41×22グラフィックLCD |
| 電流範囲[mA] | 0-1 0-5 | 0-1 0-5 | 0.2-5 | 0-6 0〜60(神経マッピングのみ、最大1 kOhm) | 0-6 0〜60(TENSのみ、最大1.3 kOhm) | 0-6 | 0〜6(0.05ミリ秒) 0〜5(0.15ミリ秒) 0〜4(0.3ミリ秒) | 0-1 0-5 | 0.05-5 0.05-1.5 (フットペダル付き) | 0.1-5 0-20(神経マッピング) 0-80(TENS) |
| 最大。 出力電圧[V] | 95 | 61 | 32 | 65 | 80 | 80 | 48 | 72 | 60 | 400(TENSの場合) |
| 最大。 出力負荷(インピーダンス)公称/最大。 | 12/17 kOhm(5 mA) 90キロオーム(1 mA) | 12/12 kOhm(mA) 60 kOhm(mA) | 6/6 kOhm(5 mA) 30 kOhm(mA) | 12/13 kOhm(5 mA) 65キロオーム(1 mA) | 12/15 kOhm(5 mA) 80キロオーム(1 mA) | 12/15 kOhm(5 mA) 80キロオーム(1 mA) | 9/9 kOhm(5 mA) 48キロオーム(1 mA) | 10/13(5 mA) 72キロオーム(1 mA) | 12/11 kOhm(5 mA) | 80キロオーム(5 mA) (TENSの場合) |
| インパルス持続時間[ms] | 0.05、 0.1、 0.3、 0.5、 1.0 | 0.1、 0.3、 1.0 | 0.1 | 0.05、 0.1、 0.2、 0.3、 0.5、 1.0 | 0.1、 0.3、 0.5、 1.0 | 0.1 | 0.05、 0.15、 0.3 | 0.1、 0.3、 1.0 | 0.05、 0.1、 0.3、 0.5、 1.0 | 0.04-0.200 |
| 刺激周波数[Hz] | 1、2、3(SENSe) | 1、2 | 1、2 | 1、2 | 1、2、TOF、 50Hz、100Hz | 1、2 | 1、2、4 | 1、2、3、4、5 | 1、2 | 1、2 TOF、DB、 50Hz、100Hz |
| 患者の現在の表示 | はい | YESキーでアクティブ化 | NO | はい | YESキーでアクティブ化 | NO | はい | はい | NO | NO |
| 設定電流の表示 | はい 患者の電流が少ない場合 | はい キーによってアクティブ化 | はい 患者の電流が少ない場合は点滅します | はい PAUSEキーが押された場合、またはダイヤルが回された場合 | はい キーによってアクティブ化 | はい (永続) | はい ダイヤルを回すと | はい キーによってアクティブ化 | はい | はい 患者の電流が表示値から外れているかどうかは表示されません |
| インパルス持続時間(ms)の表示 | はい | はいキーLED | - | はい | はい | - | はい | はいキーLED | はい | NO |
| インピーダンスの表示 | 0〜90キロオーム | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| 電荷の表示(nC) | オプション、mAの表示に加えて | NO | NO | NO | NO | NO | mAの代替 | NO | NO | NO |
| アラーム信号 | 特別なアラームと警告音。 LED(赤/黄/緑)、それぞれのテキストメッセージの表示 | ビープ音とLEDの変化は、電流がなくなると点滅を停止し、アイコンを表示します | 電流が流れていない場合、トーンも黄色のLEDも点滅しません。 電流が設定値より低い場合はディスプレイが点滅 | 現在のビープ音がない場合のビープ音の変更、アイコンの表示 | ビープ音の変化、表示記号、電流がない場合はLEDの点滅が停止します | ビープ音の変化、表示記号、電流がない場合はLEDの点滅が停止します | 開回路の場合は一定のトーン、電流が設定よりも低い場合はディスプレイが点滅 | クリック音が変化し、電流が設定値より低くなるとLEDの点滅が停止します | 開回路での点滅ディスプレイとチャープ音 | 開回路のチャープ音と表示記号。 電流が設定値よりも低いかどうかは表示されません |
| しきい値振幅警告 | 音響、LEDイエロー、テキストメッセージの表示 | NO | NO | NO | NO | NO | NO | NO | NO | NO |
| セットアップと機能のメニュー | はい、全文メニュー、26言語 | NO | NO | いいえ(メニューなしのセットアップ) | NO | NO | NO | NO | NO | はい、限られたテキスト |
| 経皮的神経マッピング | はい stimuplexペン | はい stimuplexペン | NO | はい ペン+バイポーラプローブ | NO | NO | NO | NO | NO | はい NeuroMapペン |
| リモートコントロール | ハンドヘルドRC | NO | ハンドヘルドRC | NO | NO | NO | NO | NO | フットペダルRC | NO |
| 5mA出力での消費電力[mA] | 3.6 | 3.6(キーLEDがオフ) | 6.0 | 4.8 | 4.2 | 5.0 | 15.5 | 11.8(キーLEDがオフ) | データなし | 5.7 |
| サイズH×W×D[mm] | 157 81××35 | 145 80××39 | 126 77××38 | 120 65××22 | 121 65××22 | 122 65××22 | 200 94××40 | 245 80××39 | 153 83××57 | 125 80××37 |
| バッテリー付き重量[g] | 277 | 266 | 210 | 167 | 168 | 169 | 251 | 247 | 275 | 235 |
針を刺激する
最新の刺激針には、次の特性が必要です。
- 漏れを防ぐための完全に絶縁されたニードルハブとシャフト
- 針挿入深さの識別と文書化を容易にするための深さマーキング
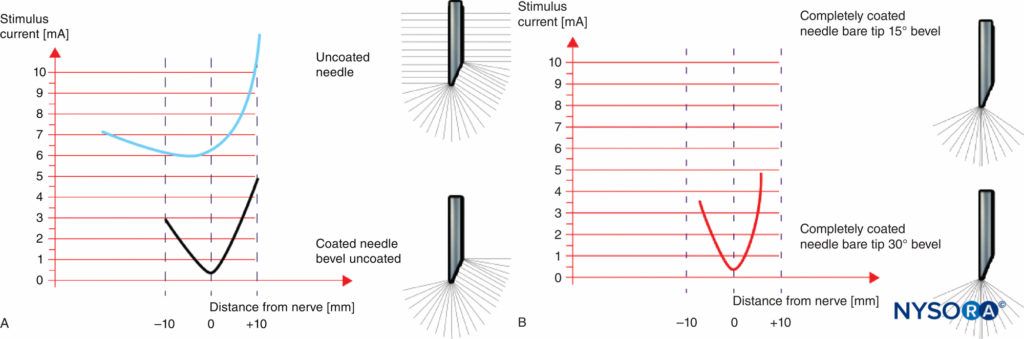
図9Aおよび9Bは、コーティングされていない斜角を備えた非絶縁および絶縁針の電気的特性の比較を示しています(図9A)およびピンポイント電極を備えた完全にコーティングされた針(図9B)。 非絶縁針は、神経に接近している間、ある程度の識別(閾値振幅の変化)を提供しますが、針先が神経を通過すると、実質的に識別する能力はありません。 したがって、神経の近くの空間識別は、ピンポイントの電極先端を持つ針でより正確です(図9B)コーティングされていない斜角を持つ針と比較して(図9A).
コネクタ
コネクタとケーブルは完全に絶縁されている必要があり、電流の漏れや、針が刺激装置に接続されていない場合の電荷のリスクを防ぐための安全コネクタが含まれている必要があります。 ルアーロックコネクタ付きの延長チューブは、不動の針技術のために存在する必要があります。
超音波イメージング下での針の可視化
超音波イメージングがより頻繁に使用されるため(特に「デュアルガイダンス」技術の使用により)、神経ブロック針の良好な視覚化の重要性が追加の重要な機能になりつつあります。 針先の視認性(明確な反射信号)は確かに最も重要な側面です。これは、神経の隣の標的領域に配置される針の部分だからです。 ただし、特に面内アプローチを使用する場合は、針を超音波ビームに適切に位置合わせして標的神経までの全長を視覚化するのに役立つため、針軸の可視性も重要です。
カテーテルを刺激する
原則として、刺激カテーテルは絶縁針のように機能します。 カテーテル本体は絶縁プラスチック材料でできており、通常、内部に金属線が含まれており、露出した先端電極に電流を流します。 通常、そのような刺激カテーテルは、連続的な神経ブロック針を使用して配置され、これは、最初に説明されたように神経刺激を使用することによって配置される。 カテーテルの導入針として機能します。 この針がブロックされる神経または神経叢の近くに配置されると、刺激カテーテルがそれを通して導入され、神経刺激装置がカテーテルに接続されます。 カテーテルを介した刺激は、カテーテルの先端が標的神経に近接して配置されていることを再確認する必要があります。 ただし、刺激カテーテルの閾値電流はかなり高くなる可能性があることに注意する必要があります。 局所麻酔薬または生理食塩水(カテーテルを通すためのスペースをより簡単に広げるために頻繁に使用される)の注入は、しきい値電流を大幅に増加させ、運動反応を妨げる可能性があるため、避ける必要があります。 D5Wは、モーター応答の損失を回避するために使用できます。 針またはカテーテル留置後の局所麻酔薬の分布の超音波モニタリングの導入以来、刺激カテーテルはほとんど時代遅れになっています。 これは、治療位置でのカテーテル先端の配置の最終的なテストが、神経または神経叢を含む組織面での注入物の分布であるためです。 刺激カテーテルは運動反応を得ることなく適切な位置に配置できるため、カテーテルを介した刺激を使用すると、不必要な針やカテーテルの操作につながることがよくあります。 単回注射または連続針配置の神経刺激モニタリングは、針神経接触または神経内配置を回避し、神経炎症または神経内注射およびその結果としての損傷のリスクを低減するのに役立ちます。 対照的に、カテーテルは柔軟性があり、神経の外傷を引き起こしたり、筋肉束に挿入されたりする可能性はほとんどありません。
NYSORAのヒント
- 超音波ガイド下神経ブロックで低強度の電流神経刺激(0.5 mA)を使用し、手順中に電流強度を変更しないでください。
- 神経刺激装置誘導神経ブロックの場合、刺激電流の振幅を調整します:1 mA(表層ブロック)、2 mA(より深いブロック)(例、腰筋コンパートメントおよび深部坐骨神経ブロック)、0.1ms。
- しきい値電流が0.2〜0.3 mA以下(0.1 ms)の場合、または注入圧力が開いている場合は、注入しないでください。
より包括的なレビューについては、読み続けてください。 局所麻酔手順の監視、文書化、および同意。
参考文献
- ルイージ・ガルヴァーニ(1737–1798)。 ndhttp://en.wikipedia.org/wiki/Galvani。
- von Perthes G:ÜberleitungsanästhesieunterZuhilfenahmeelektrischerReizung。 Munch Med Wochenschr 1912; 47:2545–2548。
- ピアソンRB:リハビリテーションにおける神経ブロック:針の位置特定の技術。 Arch Phys Med Rehabil 1955; 26:631–633。
- Greenblatt GM、Denson JS:針神経刺激装置ロケーター。 神経を見つけるための新しい器具を備えた神経ブロック。 Anesth Analg 1962; 41:599–602。
- Montgomery SJ、Raj PP、Nettles D、Jenkins MT:神経ブロックでの標準的なシースなし針による神経刺激装置の使用。 Anesth Analg 1973; 52:827–831。
- Ford DJ、Pither C、Raj PP:末梢神経刺激装置を使用して末梢神経の位置を特定するための絶縁針と非絶縁針の比較。 Anesth Analg 1984; 63:925–928。
- Ford DJ、Pither CE、Raj PP:末梢神経刺激装置の電気的特性:神経局在化への影響。 Reg Anesth 1984; 9:73–77。
- Pither CE、Ford DJ、Raij PP:局所麻酔のための末梢神経刺激装置の使用、実験的特徴、技術、および臨床応用のレビュー。 Reg Anesth 1985; 10:49–58。
- Hadzic A、Vloka JD、Claudio RE、Thys DM、Santos AC:電気神経の局在化:皮膚電極の配置と刺激の持続時間が運動反応に及ぼす影響。 Anesthesiology 2004; 100:1526–1530。
- カイザーH、ノイブルガーM:どれだけ近くにあるか—どれだけ近くにあるかは十分に安全ですか? Reg Anesth Pain Med 2002; 27:227–228。
- Neuburger M、Rotzinger M、Kaiser H:インパルス強度に関連する電気神経刺激。 電極点から神経までの距離の定量的研究。 Acta Anaesthesiol Scand 2007; 51:942–948。
- Bosenberg AT、Raw R、Boezaart AP:神経刺激装置を使用した小児の末梢神経の表面マッピング。 Paediatr Anaesth 2002; 12:398–403。
- Urmey WF、Grossi P:経皮電極ガイダンス。 末梢神経叢または神経ブロックを促進するための末梢神経の事前配置のための非侵襲的技術。 Reg Anesth Pain Med 2002; 27:261–267。
- Urmey WF、Grossi P:経皮電極ガイダンスおよび皮下刺激電極ガイダンス。 元の技術の変更。 Reg Anesth Pain Med 2003; 28:253–255。
- Capdevilla X、Lopez S、Bernard N、et al:腋窩神経叢ブロック中の末梢神経の事前配置のための絶縁針を使用した経皮電極ガイダンス。 Reg Anesth Pain Med 2004; 29:206–211。
- Tsui BC、Gupta S、Finucane B:神経刺激を使用した硬膜外カテーテル留置の確認。 Can J Anesth 1998; 45:640–644。
- Tsui BC、Guenther C、Emery D、Finucane B:神経刺激と放射線学的確認を使用して、硬膜外カテーテルの位置を決定します。 Reg Anesth Pain Med 2000; 25:306–309。
- Tsui BC、Seal R、Koller J、Entwistle L、Haugen R、Kearney R:神経刺激ガイダンスを使用して噴門形成術を受けている小児患者における尾側アプローチによる胸部硬膜外鎮痛。 Anesth Analg 2001; 93:1152–1155。
- Boezaart AP、de Beer JF、du Toit C. van Rooyen K:連続的な斜角筋間神経ブロックの新しい技術。 Can J Anesth 1999; 46:275–281。
- Kaiser H. PeriphereelektrischeNervenstimulation。 Niesel HC、Van Aken H(eds):Regionalanästhesie、Lokalanästhesie、Regionale Schmerztherapie、第2版。 Thieme、2002年。
- Gadsden J、Latmore M、Levine DM、Robinson A:高い開口部注射圧は、大腿神経ブロック中の針神経および針筋膜の接触に関連しています。 Reg Anesth Pain Med 2016; 41:50–55。
- Gadsden JC、Choi JJ、Lin E、Robinson A:開口部の注射圧は、超音波ガイド下腕神経叢ブロック中に針と神経の接触を一貫して検出します。 麻酔学2014;120:1246–1253。
- Tsui BC、Kropelin B:単発末梢神経刺激に対する水中の5%デキストロースの電気生理学的効果。 Anesth Analg 2005; 100:1837–1839。
- Tsui BC:直接曝露および超音波ガイダンス中のブタ神経における神経内針配置と神経外針配置を区別するための電気インピーダンス。 Anesthesiology 2008; 109:479–483。
- Tsui BC、Chin JH:血管内針の配置を警告するための電気インピーダンス。 アブストラクトASRA2007。RegAnesthPainMed2007; 32:A-51。
- Urmey WF、Grossi P:坐骨神経と腰神経叢の位置を特定するためのSequential Electrical Nerve Stimuli(SENS)の使用。 Reg Anesth Pain Med 2006; 31:463–469。
- Jochum D、Iohom G、Diarra DP、Loughnane F、DupréLJ、Bouaziz H:末梢神経ブロックに使用される神経刺激装置の客観的評価。 麻酔2006;61:557–564。
- Denny NM、Barber N、Sildown DJ:斜角筋間腕神経叢カテーテルを留置するための絶縁硬膜外カニューレシステムの評価。 麻酔2003;58:554–557。
付録:物理パラメータの用語集
電圧、電位、電流、抵抗/インピーダンス
電圧Uは、正電荷と負電荷の量が異なるXNUMX点間の電位差です。 ボルト(V)またはミリボルト(mV)で測定されます。 電圧は、水タンクの充填レベルと比較できます。これにより、下部の出口の圧力が決定されます(図10A)。 定電流源を使用する最新の神経刺激装置では、電圧は自動的に調整され、ユーザーの影響を受けることはありません(または影響を受ける必要はありません)。
電流Iは、正または負の電荷の流れの尺度です。 アンペア(A)またはミリアンペア(mA)で表されます。 電流は水の流れと比較できます。神経に適用される総電荷Qは、適用される電流の強度Iと電流の方形パルスの持続時間tの積に等しくなります:Q=I×t。
活動電位を生成するために必要な最小電流強度Iは、次の関係で表すことができます。ここで、tはパルス持続時間、cはクロナキシーに関連する神経膜の時定数です。
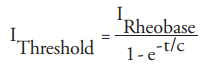
電気抵抗Rは、特定の電圧での電流の流れを制限し(オームの法則を参照)、オーム(Ω)またはキロオーム(kΩ)で測定されます。
オームの抵抗に加えて静電容量が関係している場合(これはどの組織にも当てはまります)、抵抗はいわゆる複素抵抗またはインピーダンスになります。 1つの主な違いは、インピーダンスの値が印加電圧/電流の周波数に依存することです。これは、オームの抵抗には当てはまりません。 臨床診療では、これは、組織のインピーダンスが低周波数(すなわち、長いパルス持続時間)でより高く、より高い周波数(すなわち、短いパルス持続時間)でより低いことを意味します。 その結果、定電流源(たとえば、0.1ms対XNUMXmsなど、より長い持続時間のインパルスを提供する)は、関連するより高い組織インピーダンスを補償し、必要な電流。 ただし、オームの法則の基本原則は同じままです。
オームの法則
オームの法則は、次の式に従って、電圧、抵抗、および電流の関係を記述します。
![]()
または逆に、
![]()
これは、与えられた電圧で、電流が抵抗とともに変化することを意味します。 (神経刺激に必要な)定電流を達成する必要がある場合、電圧は電気回路全体の抵抗の変化に適応する必要があります。 特に神経局在化の場合、電圧は針先、電極と皮膚の界面、および組織層の抵抗に適応する必要があります。 定電流源はこれを自動的に行います。 オームの法則と定電流源の機能原理は、次のように示されています。 フィギュア10A, 10B, 10C.
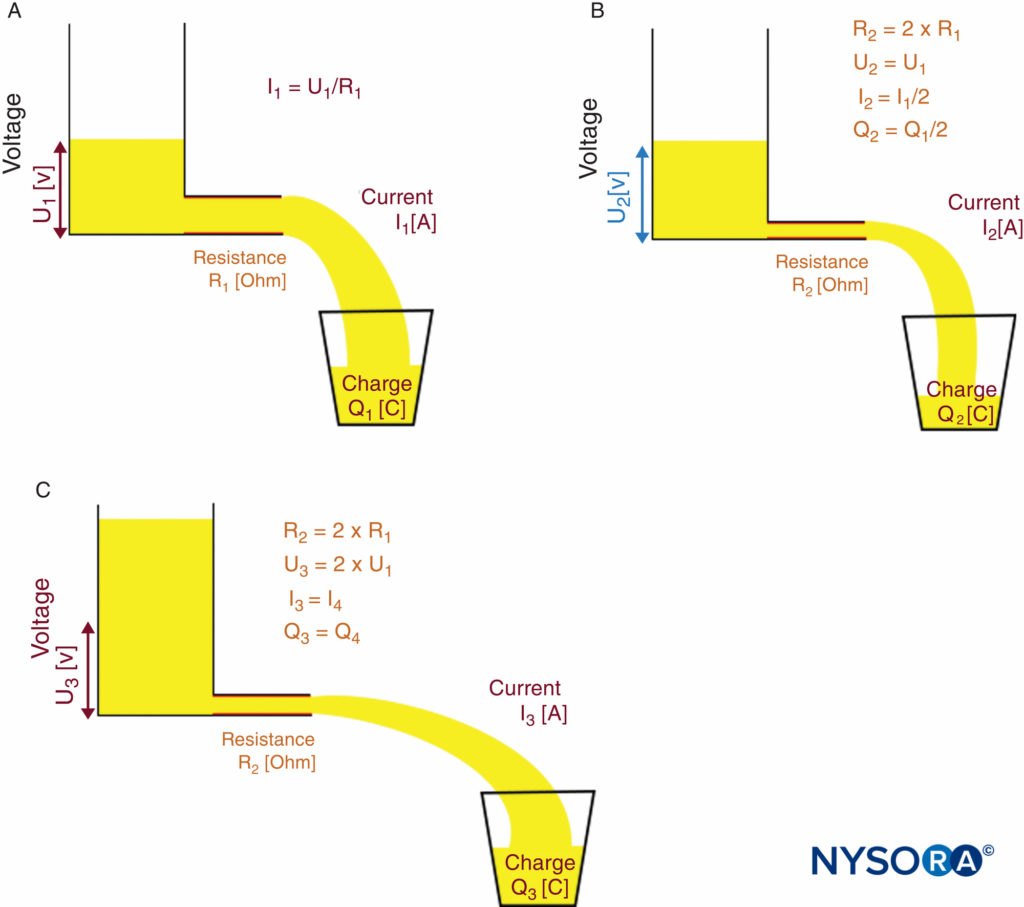
図10.定電流源のオームの法則と原理。 定電流源の機能原理。 A:低抵抗R1 電圧Uが必要です1 希望の電流を達成するためにI1.B:高抵抗R2 =2×R1 現在のIをIに減少させます2 = I1/2 電圧Uが一定のままの場合(U2 =U1)。 C:定電流源は自動的に出力電圧をUに上げます3 =2×U1 高抵抗Rを補償する2; したがって、電流IはIの望ましいレベルまで増加します3 = I1
クーロンの法則、電界、電流密度、および電荷
クーロンの法則によれば、電流源からの距離に関連する電界の強さ、したがって対応する電流密度Jは、次の式で与えられます。ここで、kは定数であり、I0 初期電流です。 これは、神経に到達する電流(または電荷)が、神経までの距離が4倍になると、4分のXNUMXに減少することを意味します。逆に、距離が半分に分割されると、XNUMX分のXNUMXに増加します(理想的な条件)。想定)。
![]()
電荷Qは、電流に時間を掛けたものであり、アンペア秒(As)またはクーロン(C)で表されます。 例として、充電式バッテリーには、充電容量の尺度としてAhまたはmAhが表示されることがよくあります(キロ=1000または103; ミリ=0.001または10-3; マイクロ=0.000001または10-6; nano=0.000000001または10-9).
神経刺激装置によって提供される電気インパルスのエネルギーおよび関連する温度効果
最悪のシナリオの計算によると、5Vの最大出力電圧で1mAの電流と95msの持続時間の刺激によって引き起こされる温度上昇は、すべてのエネルギーがわずか0.5mm1の少量で、周囲の組織への温度散逸は発生しませんでした。 この計算は、神経刺激針の先端に適用できます。
一般的な神経刺激装置によって供給される電気インパルスの最大エネルギーEは次のようになります。
E≤U×I×t=95V×5mA×1ms= 0.475 mWs = 0.475 mJ
水のカロリー相当量はcw=4.19Jgです。-1 K-1.
1つの刺激は、神経刺激針の先端の周りの組織から3mm50以内に温度差DTを作成します。 以下の計算では、組織に最低1%の水分が含まれ、質量MがXNUMXmmであると想定しています。3 組織の1mgです。
DT≤2×E/(M×cw)=2×0.475×10-3 J /(10-3 g×4.19g/ K)= 0.45 K
つまり、この最悪のシナリオの計算での最大温度上昇は0.5 C未満です。実際には、これは、組織に対する通常の神経刺激の温度効果を無視できることを意味します。