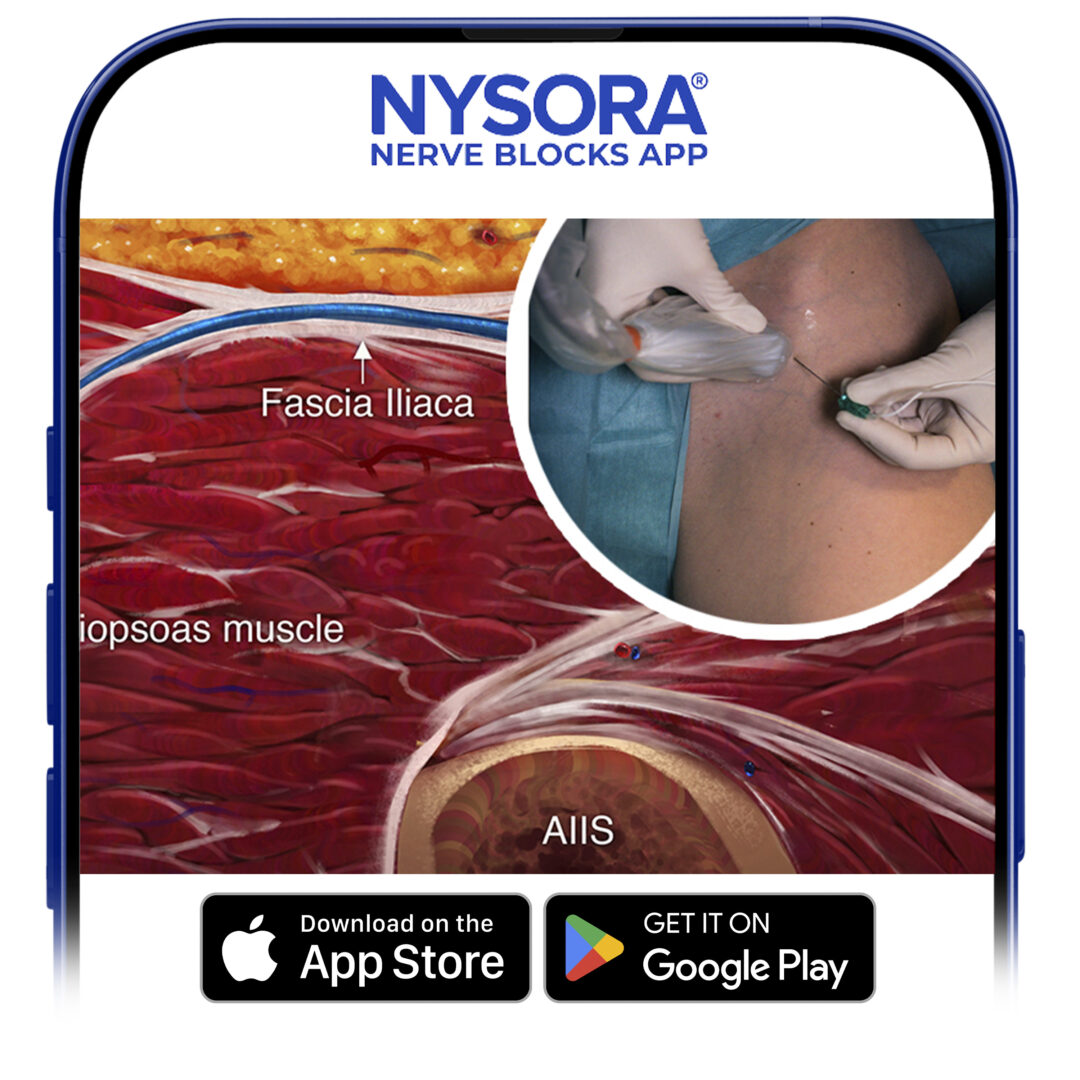
Apprenez le bloc du fascia iliaque étape par étape. l'application NYSORA Nerve Blocks.
FACTS
- Indications : Chirurgie antérieure de la cuisse et du genou, analgésie après chirurgie de la hanche et du genou
- Position de la sonde : Transversale, près du pli fémoral et latéralement à l'artère fémorale (Figure 1)
- Objectif : Une propagation médio-latérale de l'anesthésique local sous le fascia iliaca
- Anesthésique local : 20 à 40 mL d'anesthésique local dilué (p. ex., 0.2 % de ropivacaïne)
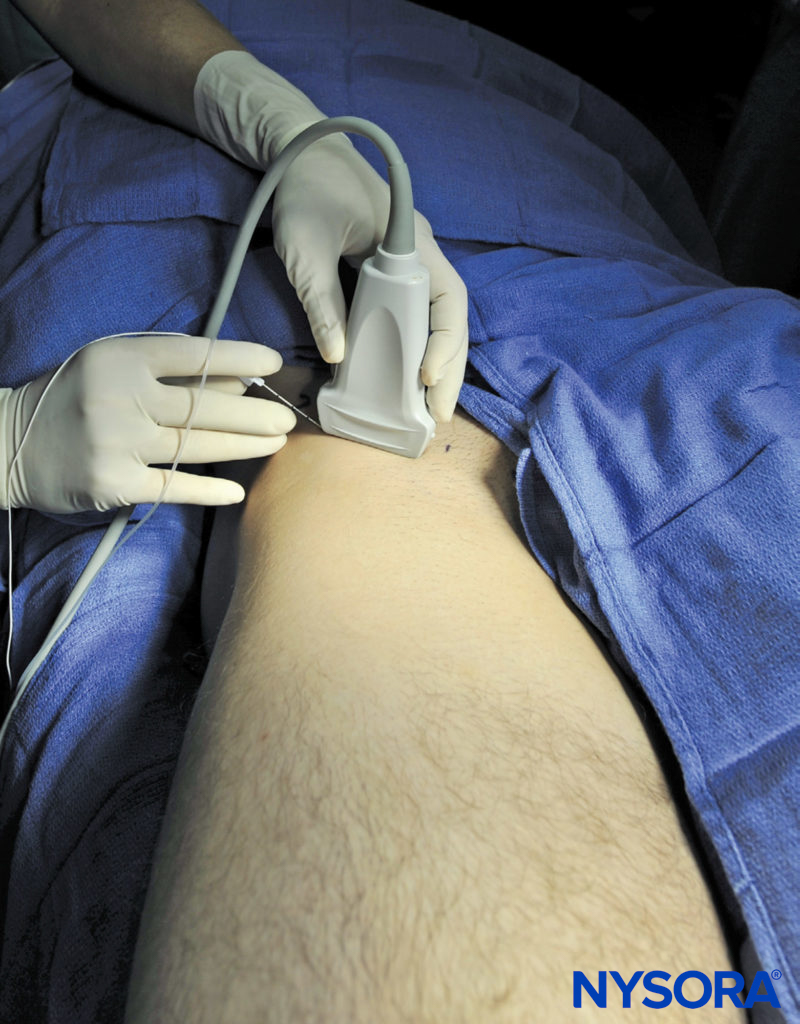
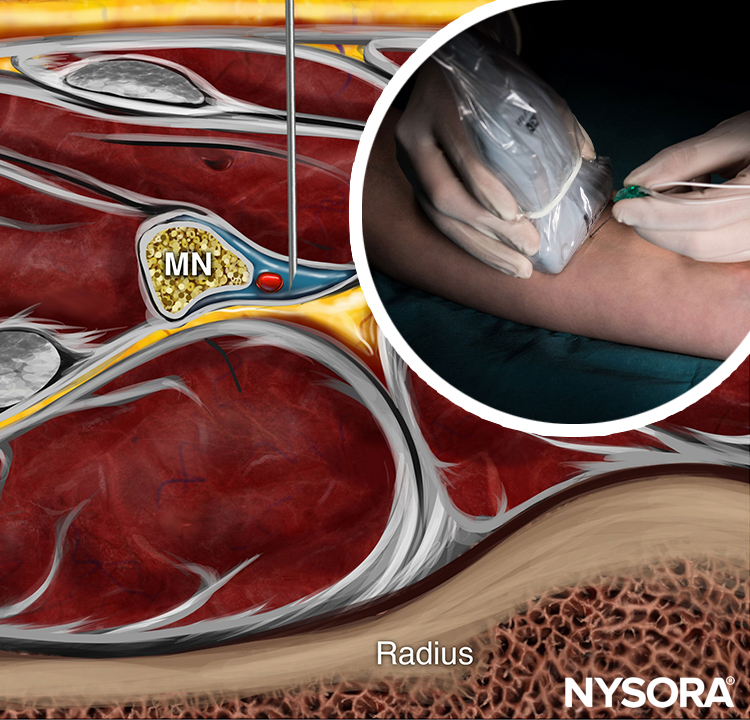
FIGURE 1. Insertion de l'aiguille pour le bloc nerveux du fascia iliaque. Le point bleu indique la position de l'artère fémorale.
CONSIDÉRATIONS GÉNÉRALES
Le bloc nerveux fascia iliaca (également appelé bloc nerveux du compartiment fascia iliaca) est considéré comme une alternative à un nerf fémoral bloc nerveux du plexus lombaire. Puisque le nerf fémoral et nerf cutané fémoral latéral (LFCN) se trouvent sous le fascia du muscle iliaque, un volume suffisant d'anesthésique local déposé profondément dans le fascia iliaca peut se répandre sous le fascia dans une direction médiale et latérale pour atteindre le nerf fémoral et parfois le LFCN. Bien que certains auteurs suggèrent que l'anesthésique local peut également se propager sous le fascia iliaca de manière proximale vers le plexus lombo-sacré, cela n'a pas été démontré de manière cohérente.
Avant ultrason (États-Unis), la technique impliquait le placement de l'aiguille au tiers latéral de la distance entre l'épine iliaque antéro-supérieure et le tubercule pubien, en utilisant une technique de "double-pop" lorsque l'aiguille traverse le fascia lata et le fascia iliaca. Cependant, le succès du bloc nerveux avec cette technique de « sensation » est sporadique car de faux « pops » peuvent se produire. En revanche, la technique guidée par échographie permet de surveiller le placement de l'aiguille et l'administration de l'anesthésique local et assure l'administration de l'anesthésique local dans le bon plan.
ANATOMIE ÉCHOGRAPHIQUE
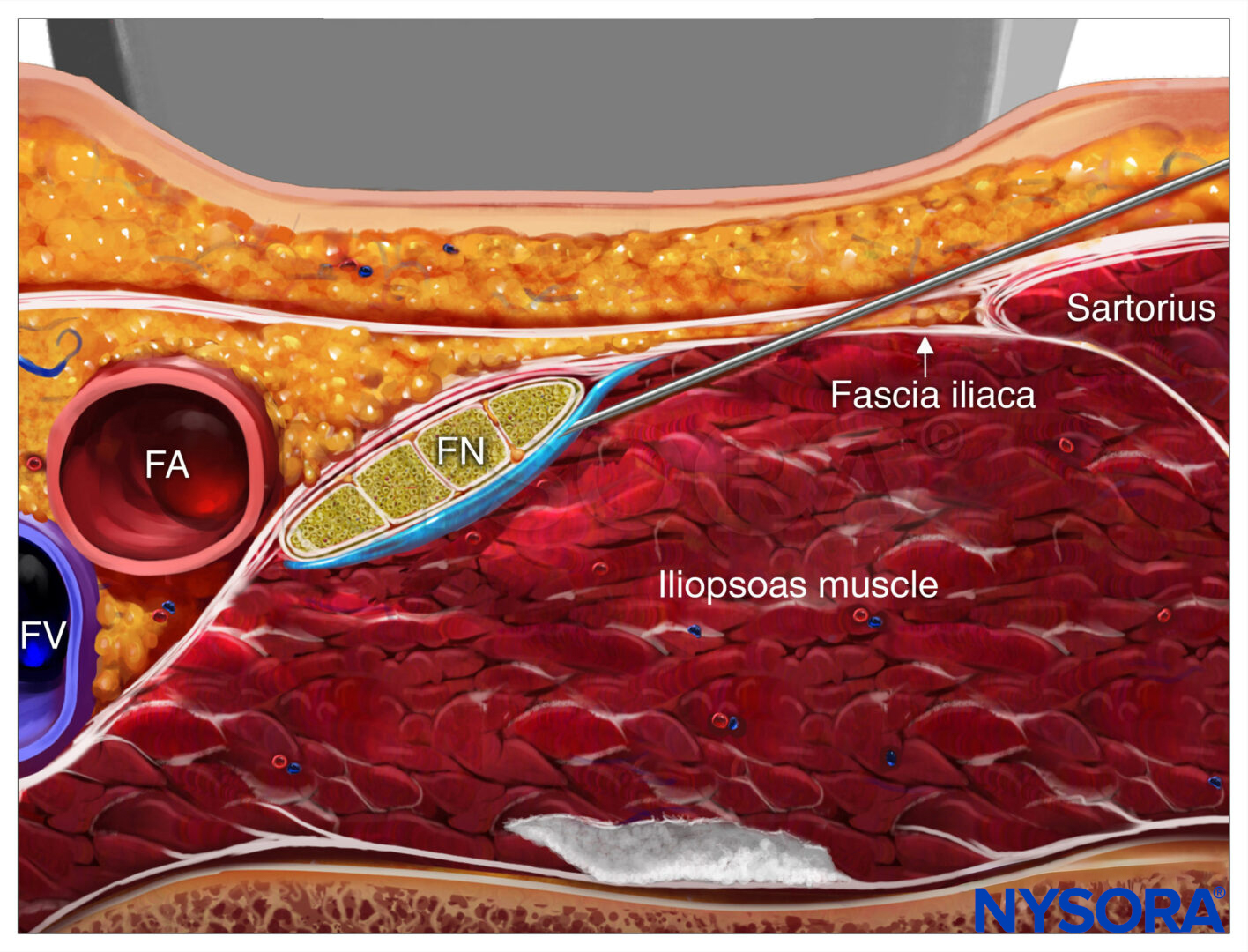
Le fascia iliaca est situé en avant du muscle iliaque (sur sa surface) dans le bassin. Il est lié en supérolatéral par la crête iliaque et se confond médialement avec le fascia recouvrant le muscle psoas. Les nerfs cutanés fémoral et latéral de la cuisse se trouvent sous le fascia iliaca dans leur trajet intrapelvien. L'orientation anatomique commence de la même manière que le bloc nerveux fémoral : repérage de l'artère fémorale au niveau du sillon inguinal. S'il n'est pas immédiatement visible, glisse le transducteur médialement et latéralement amènera éventuellement le vaisseau en vue. Immédiatement latéralement et profondément à l'artère et à la veine fémorales se trouve une grande structure hypoéchogène, le muscle iliopsoas (Figure 2). Il est recouvert d'un fascia hyperéchogène, visible séparant le muscle du tissu sous-cutané qui lui est superficiel.
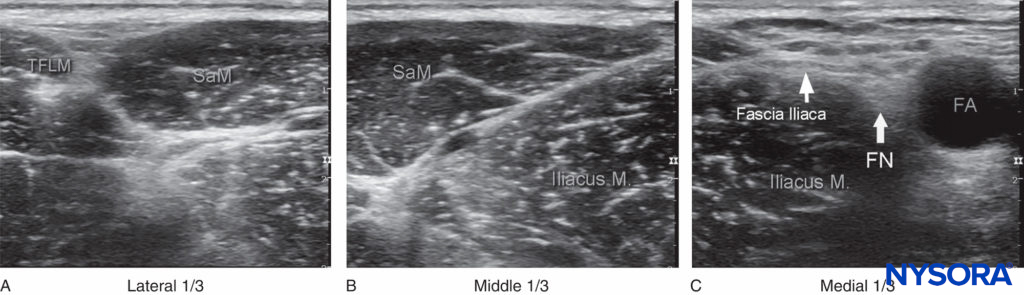
FIGURE 2. Vue panoramique de l'anatomie américaine du pli inguinal. De latéral à médial, on observe le muscle tenseur du fascia lata (TFLM), le muscle sartorius (SaM), le muscle iliaque, le fascia iliaque, le nerf fémoral (FN) et l'artère fémorale (FA). Les tiers (A) latéral, (B) moyen et (C) médial sont obtenus en divisant la ligne reliant l'artère fémorale à l'épine iliaque antéro-supérieure en trois segments égaux.
Le nerf fémoral hyperéchogène doit être vu coincé entre le muscle iliopsoas et le fascia iliaca, latéral à l'artère fémorale. Le fascia lata (superficiel dans la couche sous-cutanée) est plus superficiel et peut avoir plus d'une couche.
Déplacer le transducteur latéralement de plusieurs centimètres permet de voir le muscle sartorius recouvert par son propre fascia ainsi que le fascia iliaca. Un mouvement latéral supplémentaire du transducteur révèle l'épine iliaque antéro-supérieure (voir Figure 2). Des détails anatomiques supplémentaires peuvent être vus dans l'anatomie en coupe. Étant donné que l'anatomie est essentiellement identique à celle décrite pour le bloc nerveux fémoral, il n'est pas répété ici.
Conseils NYSORA
Le transducteur peut être placé n'importe où entre le niveau du pli fémoral et le ligament inguinal.
DISTRIBUTION D'ANESTHÉSIE
La distribution de l'anesthésie et de l'analgésie dépend de l'étendue de la propagation de l'anesthésique local et des nerfs bloqués. Le bloc du nerf fémoral entraîne une anesthésie de la cuisse antérieure et médiale (jusqu'au genou) et anesthésie de la bande cutanée variable de la jambe et du pied médiaux (nerf saphène). Le nerf fémoral contribue également aux fibres articulaires de la hanche et du genou. Le nerf cutané fémoral latéral confère l'innervation cutanée à la cuisse antérolatérale (Figure 3).
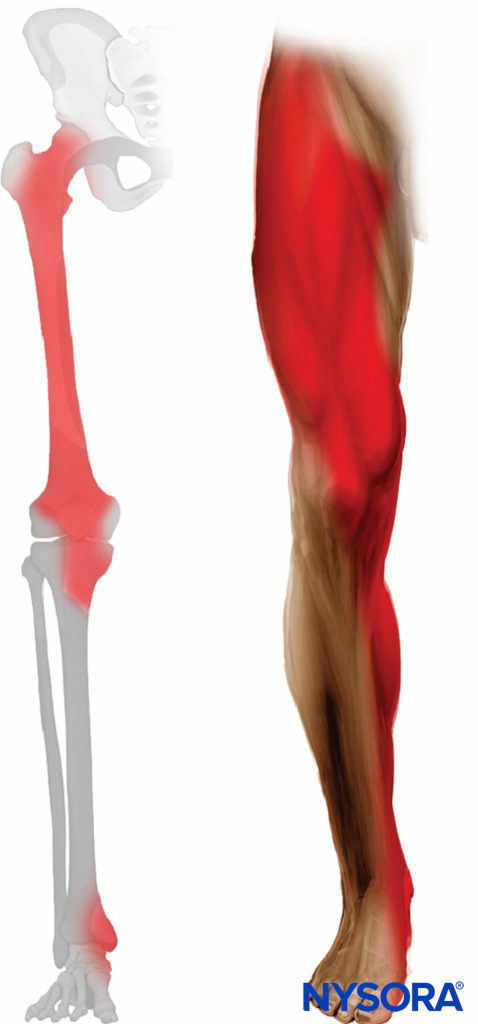
FIGURE 3. Distribution attendue du bloc sensitif fascia iliaca (blocs fémoro-cutanés latéraux et nerfs fémoraux).
LES MEILLEURS ÉQUIPEMENTS
L'équipement nécessaire pour un bloc nerveux fascia iliaca comprend les éléments suivants :
- Échographe avec transducteur linéaire (6–14 MHz), manchon stérile et gel
- Plateau de bloc nerveux standard
- Deux seringues de 20 ml contenant un anesthésique local
- Aiguille de calibre 80 de 100 à 22 mm (un biseau court aide à provoquer le « pop » fascial si désiré)
- Gants stériles
En savoir plus sur le Équipement pour blocs nerveux périphériques
REPÈRES ET POSITIONNEMENT DU PATIENT
Ce bloc nerveux est généralement effectué avec le patient en décubitus dorsal, avec le lit ou la table aplati pour maximiser l'accès à la région inguinale (Figure 1). Bien que la palpation d'un pouls fémoral soit un repère utile, elle n'est pas nécessaire car l'artère est rapidement visualisée par le placement du transducteur transversalement sur le pli inguinal, suivi d'un mouvement lent latéralement ou médialement. Inclinaison la sonde tout en appuyant permet d'identifier le fascia iliaque hyperéchogène superficiel par rapport au muscle iliopsoas hypoéchogène. Médialement, le nerf fémoral est visualisé profondément au fascia et latéralement à l'artère (Figure 4). Latéralement, le muscle sartorius est identifié par sa forme triangulaire typique lorsqu'il est comprimé par le transducteur.
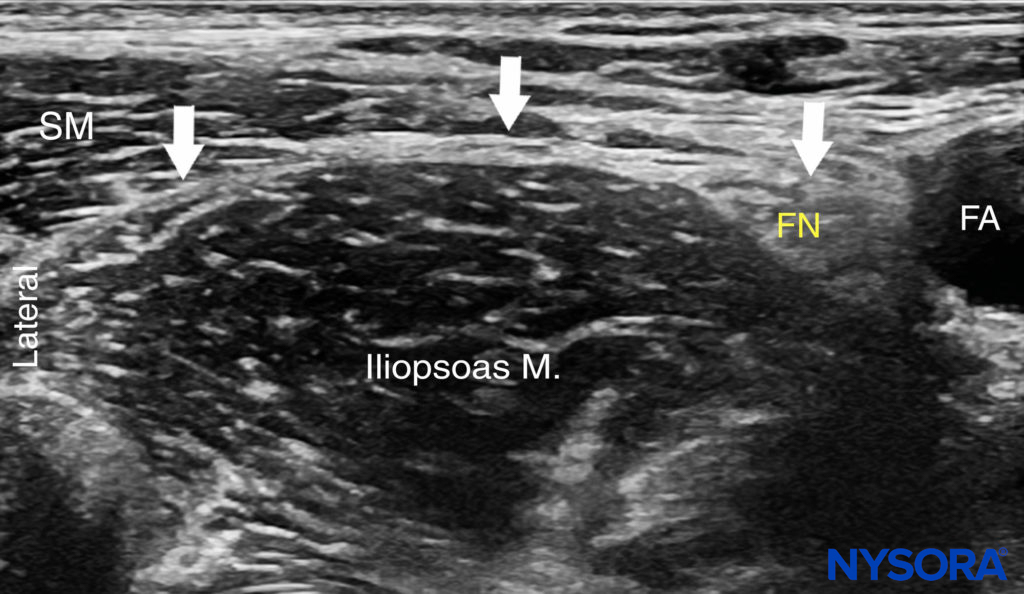
FIGURE 4. Image échographique du fascia iliaca (ligne blanche et flèches) au niveau du ligament inguinal. Le nerf fémoral (FN) et l'artère fémorale (FA) sont visualisés du côté médial et le muscle couturier (SM) du côté latéral.
BUT
Le but est de placer la pointe de l'aiguille sous le fascia iliaca environ au tiers latéral de la ligne reliant l'épine iliaque antéro-supérieure à la tubérosité pubienne (l'injection se fait quelques centimètres latéralement à l'artère fémorale) et de déposer un volume relativement important (20 à 40 ml) d'anesthésique local jusqu'à ce que sa propagation latéralement vers l'épine iliaque et médialement vers le nerf fémoral soit observée avec la visualisation US.
Anatomie échographique inversée pour un bloc du fascia iliaque infra-inguinal avec insertion de l'aiguille dans le plan et diffusion de l'anesthésique local (bleu). FA : artère fémorale ; FV : veine fémorale ; FN : nerf fémoral ; GnFN : nerf génito-fémoral ; LFcN : nerf cutané latéral de la cuisse.
Confirmer la diffusion du produit injecté sous le fascia iliaque.
Consultez le bloc étape par étape dans le Application NYSORA Blocs nerveux.
TECHNIQUE
Avec le patient dans la bonne position, la peau est désinfectée et le transducteur positionné pour identifier l'artère fémorale et le muscle iliopsoas et le fascia iliaca. Le transducteur est déplacé latéralement jusqu'à ce que le muscle sartorius soit identifié. Après la formation d'une papule cutanée, l'aiguille est insérée dans le plan (voir Figure 1). Lorsque l'aiguille traverse le fascia iliaca, le fascia est d'abord vu en retrait par l'aiguille.
Au fur et à mesure que l'aiguille perce le fascia, un "pop" peut être ressenti et le fascia peut être vu "se refermer" sur l'image américaine. Après aspiration négative, 1 à 2 ml d'anesthésique local sont injectés pour confirmer le bon plan d'injection entre le fascia et le muscle iliopsoas (Figures 5a, b).
Si la propagation de l'anesthésique local se produit au-dessus du fascia ou dans la substance du muscle lui-même, des repositionnements d'aiguille et des injections supplémentaires peuvent être nécessaires. Une injection appropriée entraînera la séparation du fascia iliaca par l'anesthésique local dans la direction médiale-latérale à partir du point d'injection, comme décrit.
Le relâchement de la pression du transducteur peut réduire la résistance à l'injection et améliorer la distribution de l'anesthésique local. Si la propagation est jugée inadéquate, des injections supplémentaires latéralement ou médialement à l'insertion ou à l'injection d'origine de l'aiguille peuvent être effectuées pour faciliter la propagation médio-latérale. Chez un patient adulte, 20 à 40 ml d'anesthésique local sont généralement nécessaires pour un bloc réussi. Chez les enfants, 0.7 mL/kg est couramment utilisé. Le succès du bloc nerveux est mieux prédit en documentant la propagation de l'anesthésique local vers le nerf fémoral médialement et sous le muscle sartorius latéralement (Figure 5b). Chez les patients obèses, une technique hors plan peut être privilégiée.
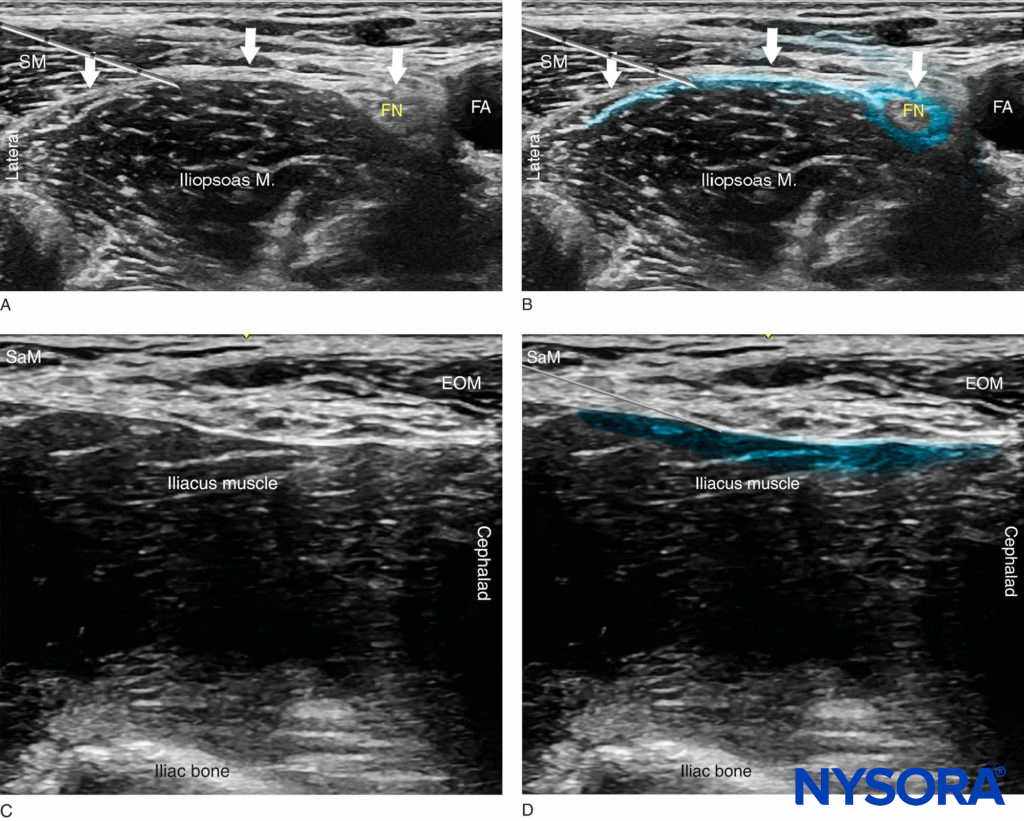
FIGURE 5. (A) Position de la pointe de l'aiguille pour le bloc nerveux fascia iliaca. L'aiguille est montrée sous le fascia iliaca latéral à l'artère fémorale mais pas assez profondément pour être logée dans le muscle iliaque. (B) Une propagation simulée (zone ombragée en bleu) d'anesthésique local pour accomplir un bloc nerveux fascia iliaca. (C) Vue échographique de l'approche supra-inguinale avec la sonde orientée dans un plan sagittal le long du muscle iliaque. (D) Trajectoire de l'aiguille et propagation de l'anesthésique local simulé (zone ombragée en bleu) juste en profondeur du fascia iliaca et du muscle oblique externe (MOE). SaM, muscle couturier.
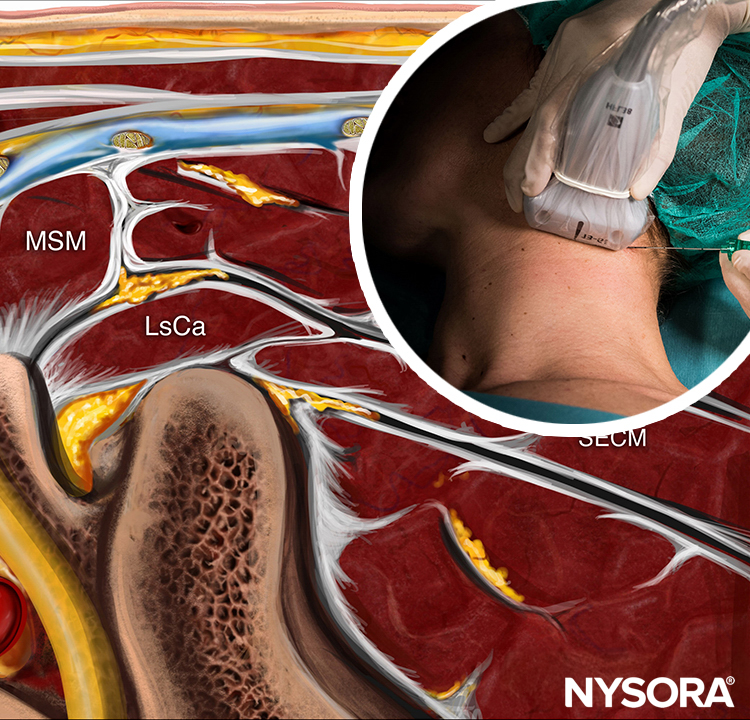
Le bloc nerveux doit entraîner un bloc du nerf fémoral dans tous les cas (100 %) et du nerf fémoral latéral dans la plupart des cas (80 à 100 %). bloc de la branche antérieure du nerf obturateur peut ne pas se produire avec le bloc du nerf fascia iliaca. Si nécessaire, ce nerf doit être bloqué comme décrit dans Obturateur guidé par ultrasons Bloc nerveux. Une autre technique supra-inguinale peut entraîner une propagation plus proximale et éventuellement une analgésie plus efficace après une chirurgie de la hanche (Figures 5c, 5d et 6).
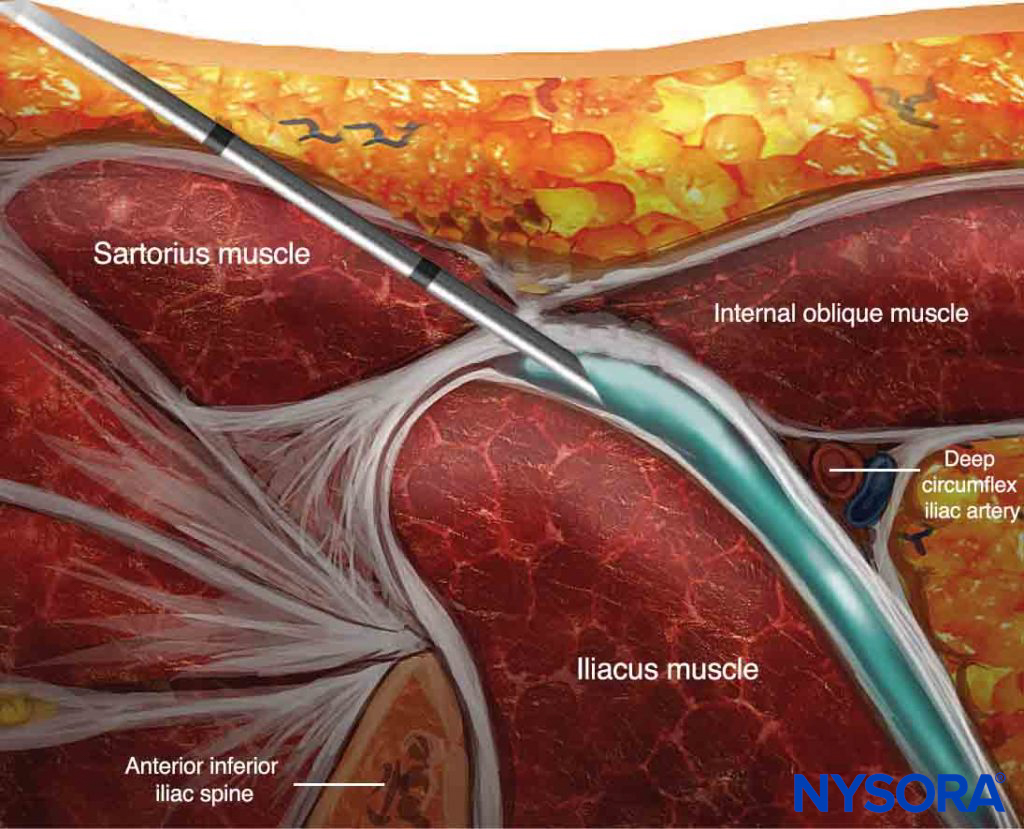
FIGURE 6. Méthode supra-inguinale alternative pour réaliser le bloc nerveux du compartiment fascia iliaca : coupe anatomique dans le plan parasagittal.
CONSEILS
- Le bloc nerveux fascia iliaca est un bloc nerveux de grand volume. Son succès dépend de la diffusion de l'anesthésique local sous le fascia iliaca. Un volume de 30 à 40 ml d'injectat est nécessaire pour accomplir le bloc nerveux.
- La propagation de l'anesthésique local est surveillée par échographie. Si le schéma de propagation n'est pas adéquat (p. ex., l'anesthésique local s'accumule à un endroit et non « se superpose »), l'injection est arrêtée et l'aiguille repositionnée avant de continuer. Des injections supplémentaires peuvent être faites pour assurer une propagation adéquate.
Lire la suite Bloc du nerf fémoral guidé par ultrasons
Mises à jour cliniques
Dans un essai contrôlé randomisé réalisé par Aliste et al. (Anesthésie régionale et médecine de la douleur 2021Le bloc du groupe nerveux péricapsulaire (PENG) a été comparé directement au bloc du compartiment supra-inguinal du fascia iliaque (S-FICB) pour l'analgésie chez les patients souffrant de fractures de la hanche. Les deux techniques ont procuré un soulagement comparable de la douleur au repos, mais le bloc PENG a entraîné des scores de douleur significativement plus faibles lors des mouvements, notamment lors du positionnement et de la mobilisation précoce.
Les patients ayant bénéficié d'un bloc nerveux périphérique (PENG) ont ressenti moins de douleur lors d'activités dynamiques et ont eu moins recours aux analgésiques de secours, des résultats particulièrement pertinents dans la prise en charge des fractures de la hanche, où la douleur lors des transferts et de la physiothérapie limite la récupération. Les auteurs attribuent cette différence à la couverture plus homogène de la capsule antérieure de la hanche par le PENG via les branches articulaires fémorales et obturatrices accessoires, alors que l'implication de l'obturateur avec le bloc nerveux fémoral secondaire (S-FICB) est variable.
Ces résultats confirment que le bloc PENG est une option plus efficace pour la douleur liée au mouvement chez les patients souffrant de fractures de la hanche, renforçant ainsi son rôle lorsque la mobilisation précoce et la récupération fonctionnelle sont privilégiées par rapport à l'analgésie au repos seule.
- En savoir plus sur l'étude ICI. (en anglais seulement).