Hesham Elsharkawy und Thomas F. Bendtsen
EINFÜHRUNG
Die ultraschallgesteuerte Transversus-abdominis-plane (TAP)-Nervenblockade ist zu einer gängigen analgetischen Methode nach Operationen an der Bauchdecke geworden. Da der TAP-Block auf die somatische Anästhesie der Bauchdecke beschränkt ist und stark von der interfaszialen Ausbreitung abhängt, wurden verschiedene neuere Verfahren entwickelt Techniken Es wurde vorgeschlagen, die Analgesie zu verstärken, entweder zusätzlich zur TAP-Nervenblockade oder als Einzelmodalität. Insbesondere Varianten von Quadratus-lumborum-Nervenblockaden (QLBs) wurden als konsistentere Methoden mit dem Ziel vorgeschlagen, sowohl eine somatische als auch eine viszerale Analgesie des Abdomens zu erreichen. Die vorliegenden Erkenntnisse, hauptsächlich Fallberichte, legen nahe, dass verschiedene Varianten von QLB unterschiedliche analgetische Wirkungen und Wirkmechanismen haben, obwohl dies nicht offiziell validiert wurde. Insbesondere der transmuskuläre QLB und der sogenannte QLB2 können im Vergleich zur TAP-Nervenblockade zu einer breiteren und längeren sensorischen Blockade führen (T4–L1 für die QL-Nervenblockade vs. T6–T12 für die TAP-Nervenblockade) (Figuren 1 und 2). Dieses Kapitel konzentriert sich auf die zugrunde liegenden Prinzipien für die TAP-Blockade und die neueren QLB-Techniken, wobei zu verstehen ist, dass die Informationen über letztere auf spärlichen Evidenz von begrenzter Qualität beruhen, da ergebnisbasierte Studien noch nicht verfügbar sind.
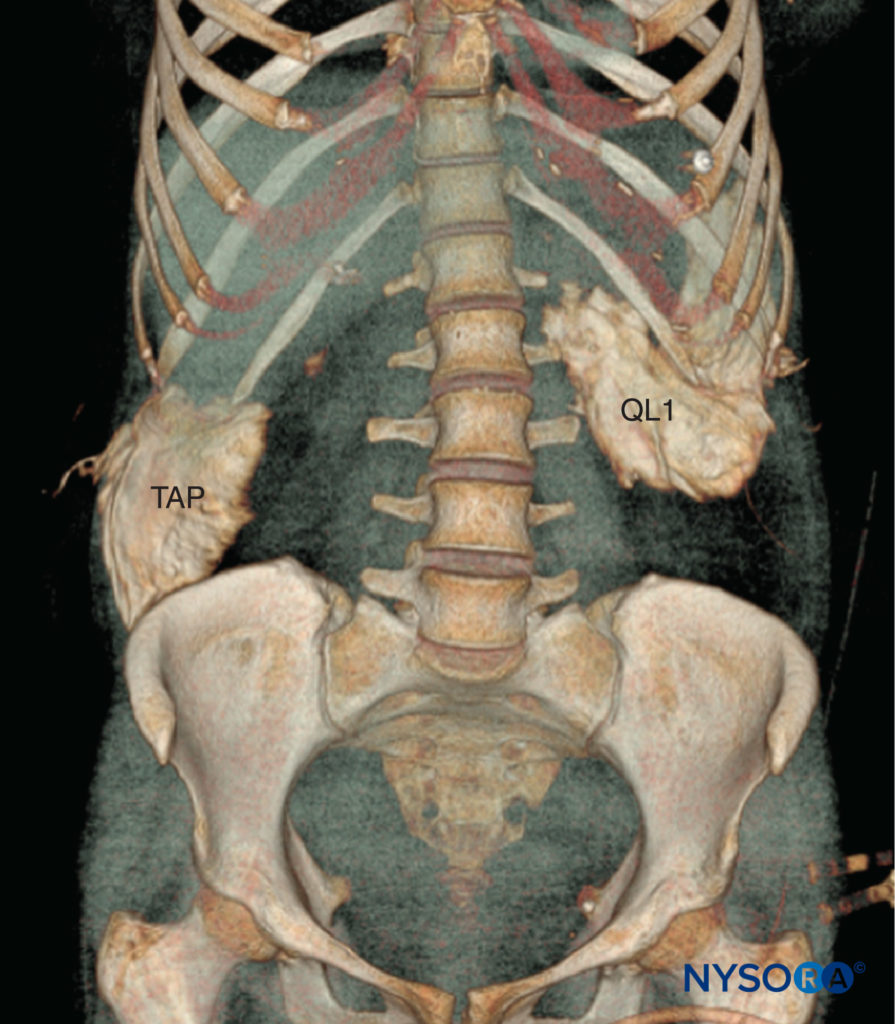
ABBILDUNG 1. Die transversale Abdominisebene (TAP) und der Nerv quadratus lumborum 1 (QL1) blockieren die Vorderansicht. Die Injektion von 20 ml Kontrastmittel in die TAP-Nervenblockade führte zu einer posterolateralen Ausbreitung von der 12. Rippe zum Beckenkamm. Die QL1-Nervenblockade nach Injektion von 20 ml Kontrastmittel führte zu einer Ausbreitung des Kontrastmittels in Richtung des Querfortsatzes kranial entlang der thorakolumbalen Faszie bis zum 11. und 10. Interkostalraum.
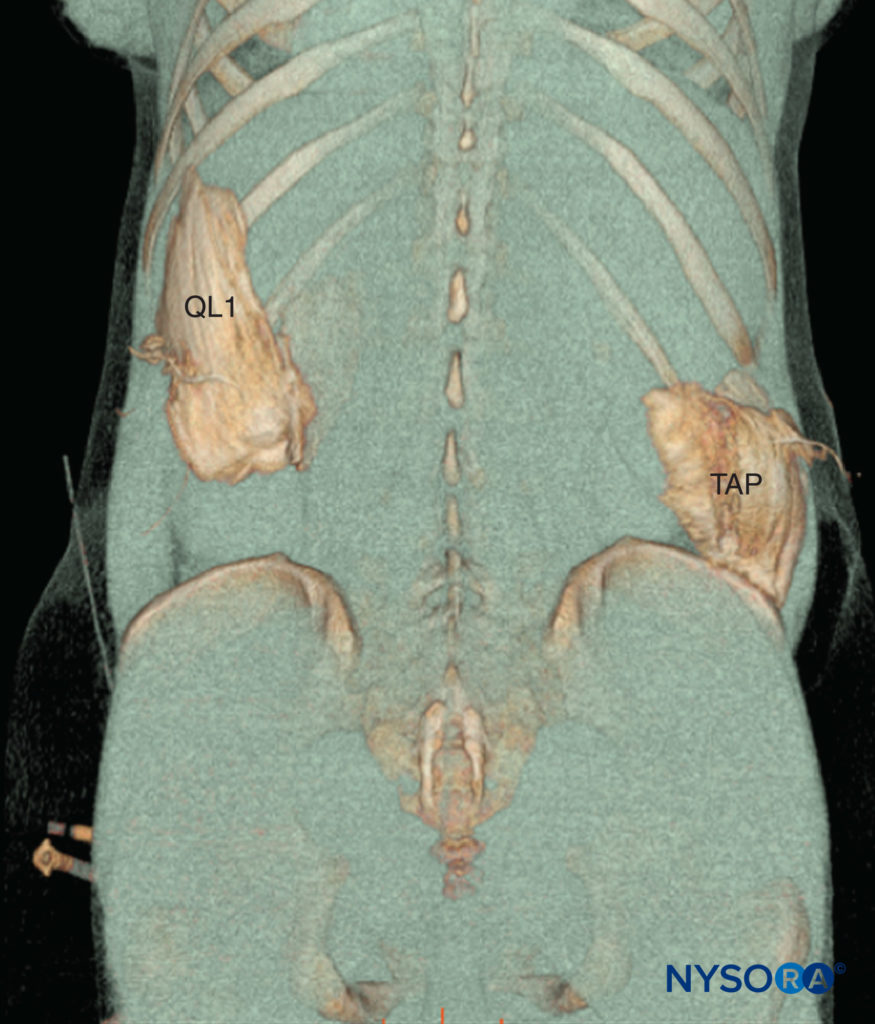
ABBILDUNG 2. Transverse abdominis plane (TAP) und quadratus lumborum 1 (QL1) Nervenblockaden: Ansicht von hinten. Die Injektion von 20 ml Kontrastmittel in die TAP-Nervenblockade führte zu einer posterolateralen Ausbreitung von der 12. Rippe zum Beckenkamm. Nach Injektion von 20 ml Kontrastmittel führte die QL1-Nervenblockade zu einer Ausbreitung des Kontrastmittels in Richtung des Querfortsatzes kranial entlang der thorakolumbalen Faszie bis zum 11. und 10. Interkostalraum.
ANATOMIE
Die Ebene transversus abdominis ist die Faszienebene oberflächlich des M. transversus abdominis, der innersten Muskelschicht der anterolateralen Bauchdecke. Der obere faserige vordere Teil des Muskels liegt hinter dem M. rectus abdominis und erreicht den Processus xiphoideus. Die hinteren Aponeurosen des M. transversus abdominis und der inneren schrägen Muskeln verschmelzen und heften sich an die thorakolumbale Faszie (TLF). In der TAP kommunizieren die interkostalen, subkostalen und L1-Segmentnerven, um die oberen und unteren TAP-Plexus zu bilden, die die anterolaterale Bauchwand, einschließlich des parietalen Peritoneums, innervieren. Daher erfordert die TAP-Blockade eine Anästhesie des oberen (auch als subkostaler oder interkostaler) TAP-Plexus sowie des unteren TAP-Plexus, der sich in der Nähe der tiefen A. iliaca communis befindet.
Der subkostale Zugang zur TAP-Nervenblockade betäubt idealerweise die Interkostalnerven T6–T9 zwischen Scheide rectus abdominis und M. transversus abdominis. Die laterale TAP-Nervenblockade in der mittleren Axillarlinie zwischen Brustkorb und Beckenkamm sowie zwischen M. obliquus internus und M. transversus abdominis sollte idealerweise die Interkostalnerven T10–T11 und den N. subcostalis T12 erreichen. Bemerkenswert ist, dass der Nabel durch den Interkostalnerv T10 innerviert wird. Die Segmentalnerven L1 im TAP werden nicht von der lateralen TAP-Nervenblockade abgedeckt und erfordern eine anteriore TAP-Nervenblockade medial der Spina iliaca anterior superior. Ein posteriorer Zugang zur Nervenblockade der TAP-Plexus über das Petit-Dreieck wurde ebenfalls beschrieben. TAP-Nervenblockaden sorgen für eine somatische Analgesie der Bauchwand einschließlich des parietalen Peritoneums.
Der Musculus quadratus lumborum (QL) liegt in der hinteren Bauchwand dorsolateral zum Musculus psoas major (Figure 3). Der QL-Muskel entspringt dem hinteren Teil des Beckenkamms und dem Ligamentum iliolumbale und setzt an der 12. Rippe und den Querfortsätzen der Wirbel L1–L5 an. Der QL-Muskel unterstützt die Lateralflexion der Lendenwirbelsäule.
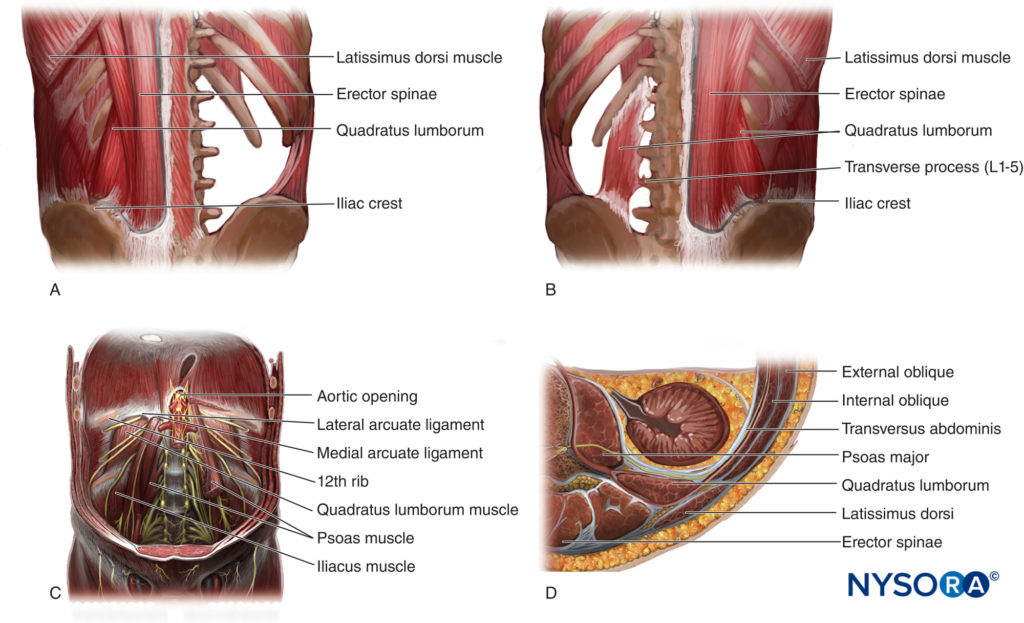
ABBILDUNG 3. Der Quadratus lumborum (QL)-Muskel in vier Ansichten: A: QL-Muskel des Rückens, der von den Mm. erector spinae und latissimus dorsi bedeckt ist. B: QL-Muskel vom Rücken, mit entfernten ES- und LD-Muskeln, um den Ursprung und den Ansatz des QL-Muskels zu zeigen. C: QL-Muskel von vorne, auf der linken Seite ist der Psoas-Muskel geschnitten, was zeigt, dass die ventralen Äste der Spinalnervenwurzeln vor dem QL verlaufen. D: QL-Muskelquerschnitt, der die umgebenden Muskeln und die QL-Beziehung zur Niere zeigt.
Das thorakolumbale Faszie besteht aus vorderen, mittleren und hinteren Schichten (Figure 4). Die hintere Schicht des TLF bildet eine Befestigung an der starken membranösen Aponeurose des Latissimus dorsi. Die drei Schichten des TLF gehen in die verschmolzene hintere Aponeurose der Mm. obliquus internus und Mm. transversus abdominis über.
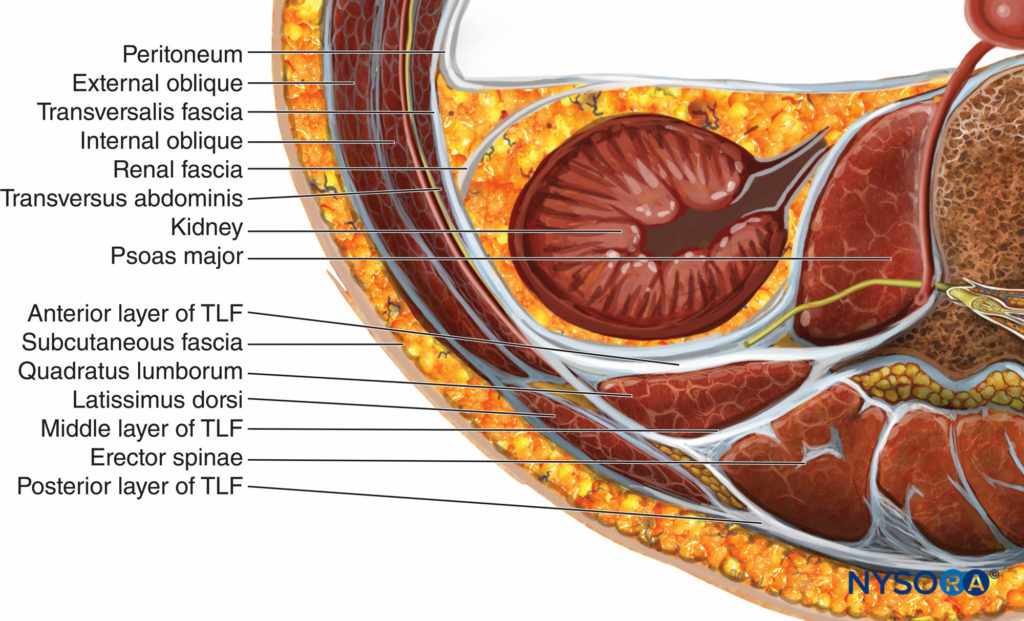
ABBILDUNG 4. Die verschiedenen Schichten der thorakolumbalen Faszie (TLF).
Die hintere Schicht des TLF bedeckt die oberflächliche Seite der Erector Spinae. In der Lendengegend erstreckt sich das hintere Blatt von den Dornfortsätzen nach medial bis zum lateralen Rand der M. erector spinae, wo es mit dem mittleren Blatt des TLF verschmilzt und die sogenannte laterale Raphe bildet, eine dichte Verbindungssäule, die sich ausbreitet vom Beckenkamm bis zur 12. Rippe. Die tiefste Lamina der hinteren Schicht wird als paraspinale Retinakularscheide (PRS) bezeichnet, die die Mm. erector spinae einkapselt. Das laterale interfasziale Dreieck (LIFT) wird durch den lateralen Rand des Musculus erector spinae (Basis), die PRS mit darüber liegenden hinteren und mittleren Schichten des TLF (Seiten) und die laterale Raphe (Spitze) gebildet. Die mittlere Schicht des TLF trennt die QL- und Erector-Spinae-Muskeln. Die vordere Schicht des TLF bedeckt den vorderen Teil des QL-Muskels.
Das Fascia transversalis (TF) legt das parietale subperitoneale Areolargewebe in die Bauchhöhle. Die äußere Oberfläche des TF kleidet die tiefe Seite der Mm. transversus abdominis, QL und psoas major aus. Die TF kommuniziert mit der endothorakalen Faszie hinter dem Zwerchfell, wo die TF als die medialen und lateralen bogenförmigen Bänder verdickt ist, mit der Möglichkeit der Ausbreitung von Injektat aus den Muskelkompartimenten QL und Psoas major zum thorakalen paravertebralen Raum (Figure 5). Wenn also das Lokalanästhetikum in die Faszienebene zwischen diesen Muskeln im Lendenbereich injiziert wird, könnte es sich nach kranial in den thorakalen paravertebralen Raum ausbreiten. Die vordere Schicht des TLF ist mit dem TF verschmolzen. Die iliohypogastric, ilioinguinalen und subkostalen Nerven, die den QL-Muskel kreuzen, liegen zwischen diesem Muskel und dem TF. Das vier Lumbalarterien auf jeder Seite hinter dem Psoas major und den QL-Muskeln verlaufen, die Aponeurose des M. transversus abdominis durchbohren und im TAP enden (Figure 6).
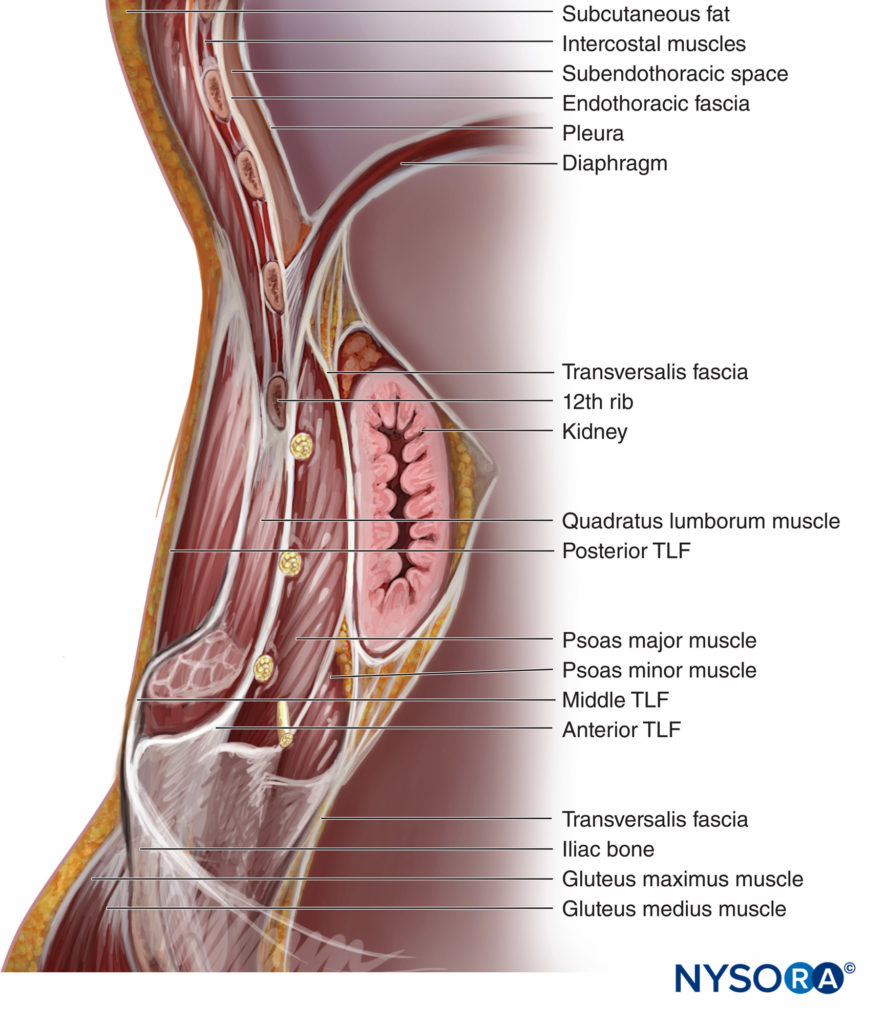
ABBILDUNG 5. Ein sagittaler Schnitt, der die faszialen Beziehungen des unteren thorakalen subendothorakalen paravertebralen Raums und des retroperitonealen Raums zeigt.
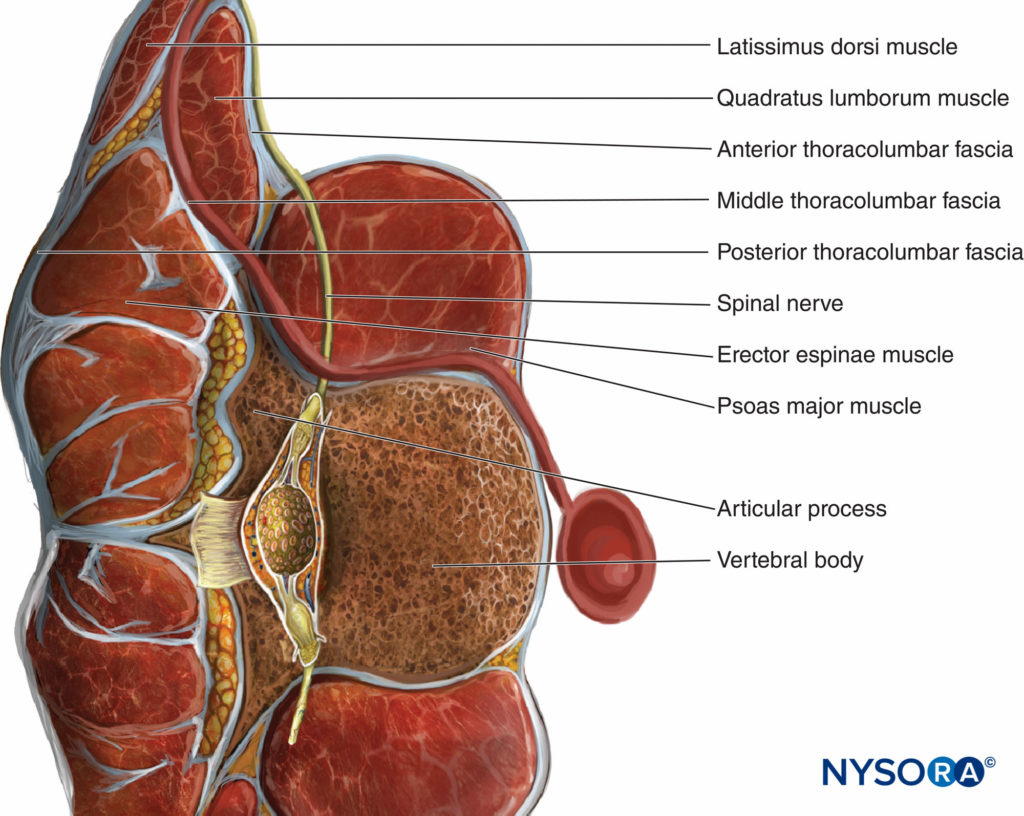
ABBILDUNG 6. Querschnitt des M. quadratus lumborum (QL) und seiner Beziehung zu den ventralen Ästen der Spinalnervenwurzeln (gelb) und den abdominalen Ästen der Lendenarterien (rot).
Der untere Nierenpol liegt vor dem QL-Muskel und kann bei tiefer Inspiration das L4-Niveau erreichen. Daher sollte dies überprüft werden, wenn eine QL-Nervenblockade durchgeführt wird, da die Niere möglicherweise nur durch perinephrisches Fett, die hintere Schicht der Nierenfaszie, die TF und die vordere Schicht des TLF vom QL-Muskel getrennt ist. Zusammenfassend sollte die Niere immer mit QL-Nervenblockaden dargestellt werden, um Nierenschäden zu vermeiden.
Erfahren Sie mehr darüber Anatomie der funktionellen Regionalanästhesie.
PATIENTENPOSITIONIERUNG UND GERÄTEAUSWAHL
Bei QL-Nervenblockaden wird die Seitenlage gegenüber der Rückenlage bevorzugt, da sie eine bessere Ergonomie und relevante Sonobilder der neuraxialen Strukturen bietet. Ein niederfrequenter (5–2 MHz) Curved-Array-Ultraschallkopf in Querachse wird bevorzugt, um die drei lateralen Bauchwandmuskelschichten und den QL-Muskel sichtbar zu machen.
Für die Einzelinjektionstechnik wird eine 22-Gauge-Nadel mit kurzem Schliff empfohlen, während für Katheter eine 18- bis 21-Gauge-10-cm-Tuohy-Nadel mit Verlängerungsschlauch verwendet wird. Ein peripherer Nervenstimulator kann als Warnzeichen nützlich sein, um ein weiteres Vorschieben der Nadel zu verhindern, falls die Nadel versehentlich zu tief und neben dem Plexus lumbalis platziert wurde.
Erfahren Sie mehr darüber Ausrüstung für periphere Nervenblockaden
SCANNEN UND NERVENBLOCKIERUNGSTECHNIKEN
Subkostale TAP-Nervenblockade
Für die subkostale TAP-Nervenblockade wird ein linearer Schallkopf neben dem unteren Rand des Brustkorbs so medial und kranial wie möglich platziert (Abbildung 7a). Der M. rectus abdominis und seine hintere Rektusscheide werden zusammen mit dem M. transversus abdominis tief in der hinteren Rektusscheide dargestellt.
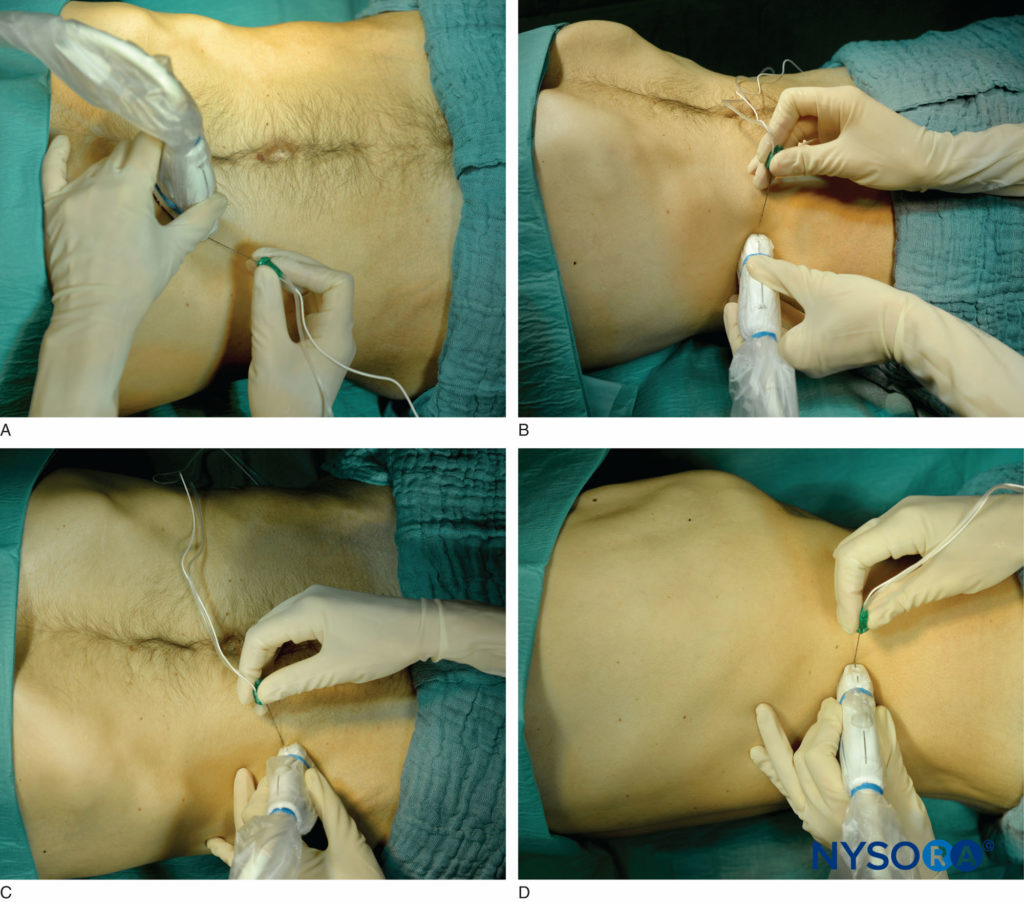
ABBILDUNG 7. Patienten- und Schallkopfposition für verschiedene TAP-Nervenblockade-Zugänge: subkostal (A), seitlich (B), Oben (C), und hinten (D).
Ziel ist die Faszienebene zwischen der hinteren Rektusscheide und dem M. transversus abdominis. Die Nadel wird oberhalb des M. rectus abdominis in der Nähe der Mittellinie eingeführt und von medial nach lateral (alternativ lateral nach medial) vorgeschoben. Endpunkt der Injektion ist die Ausbreitung des Lokalanästhetikums zwischen der hinteren Rektusscheide und dem vorderen Rand des M. transversus abdominis. Folgen Sie dem Link zu Trunkale und kutane Nervenblockaden um zu erfahren, wie man eine Rectusscheiden-Nervenblockade durchführt.
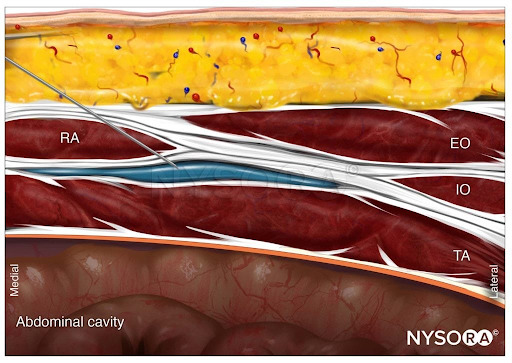
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen subkostalen TAP-Block mit Nadeleinführung in der Ebene und Ausbreitung des Lokalanästhetikums (blau). TA, transversus abdominis; RA, gerader Bauchmuskel; IO, interner schräger; EO, externe schräge Muskeln.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen subkostalen TAP-Block.
Laterale TAP-Nervenblockade
Für die laterale TAP-Nervenblockade wird ein linearer Schallkopf in der axialen Ebene auf der mittleren Axillarlinie zwischen dem subkostalen Rand und dem Beckenkamm platziert (Abbildung 7b). Dargestellt sind die drei Schichten der Bauchwandmuskulatur: äußerer und innerer schräger Bauchmuskel sowie der M. transversus abdominis. Ziel ist die Faszienebene zwischen M. obliquus internus und M. transversus abdominis. Die Nadel wird in der vorderen Axillarlinie eingeführt, und die Nadelspitze wird vorgeschoben, bis sie die Faszienebene zwischen den Mm.
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen lateralen TAP-Block mit Nadeleinführung in der Ebene und Ausbreitung des Lokalanästhetikums (blau). EO, externer schräger; IO, interner schräger; transversus Bauchmuskeln.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen lateralen TAP-Block.
Blockade des vorderen TAP-Nervs
Ein linearer Schallkopf wird medial der Spina iliaca anterior superior platziert, wobei er mit einem kaudalen Punkt zum Nabel zeigt Neigung für die vordere TAP-Nervenblockade (Abbildung 7c). Die drei Bauchwandmuskeln werden visualisiert (siehe Diskussion zur lateralen TAP-Nervenblockade). Das Ziel ist die gleiche Faszienebene auf der Höhe der tiefen A. circumflexa iliaca. Die Nadel wird medial der Spina iliaca anterior superior eingeführt. Die Nadelspitze wird vorgeschoben, bis sie zwischen den Mm.
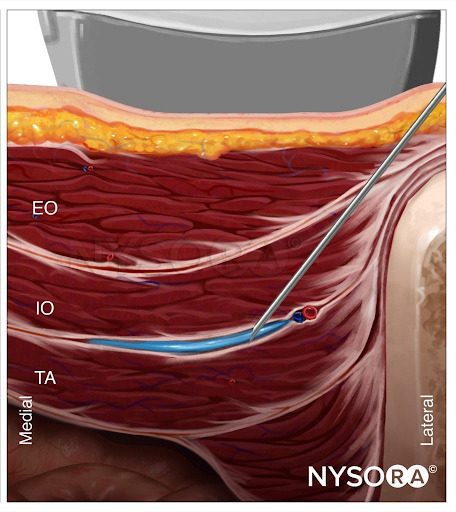
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen anterioren TAP-Block mit Nadeleinführung in der Ebene und Ausbreitung des Lokalanästhetikums (blau). EO, externer schräger; IO, interner schräger; transversus Bauchmuskeln.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen anterioren TAP-Block.
Posteriore TAP-Nervenblockade
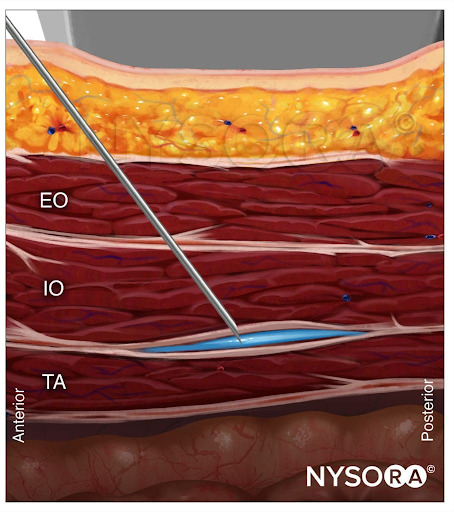
Für die posteriore TAP-Nervenblockade wird der lineare Schallkopf in der axialen Ebene in der mittleren Axillarlinie platziert und posterior bis zur hintersten Grenze des TAP zwischen den Mm.Abbildung 7d). Das Ziel ist das hinterste Ende des TAP. Die Nadel wird in die mittlere Axillarlinie eingeführt und nach hinten vorgeschoben, bis sie das hintere Ende des TAP erreicht.
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen posterioren TAP-Block mit Nadeleinführung in der Ebene und Ausbreitung des Lokalanästhetikums (blau). TA, transversus abdominis; IO, interner schräger; EO, externer schräger; QL, quadratus lumborum-Muskeln.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen posterioren TAP-Block.
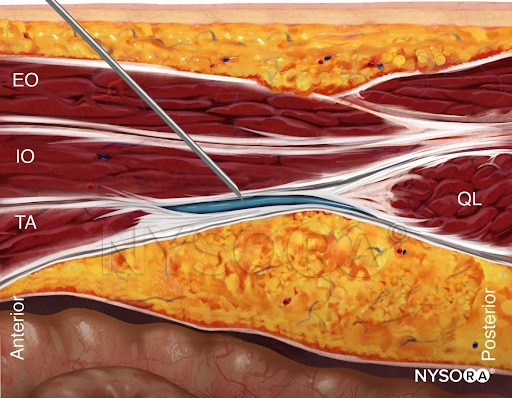
Transmuskuläre QL-Nervenblockade
Ein gebogener Array-Schallkopf für die transmuskuläre QL (TQL)-Nervenblockade wird in der axialen Ebene an der Flanke des Patienten knapp kranial des Beckenkamms platziert. Das „Shamrock-Zeichen“ wird visualisiert: Der Querfortsatz des L4-Wirbels ist der Stamm, während der Erector Spinae posterior, QL lateral und Psoas major anterior die drei Blätter des Kleeblatts darstellen. Das Injektionsziel ist die Faszienebene zwischen QL und Psoas major (Figure 8). Die Nadel wird mit einer In-Plane-Technik vom hinteren Ende des Schallkopfs durch den QL-Muskel eingeführt (Figure 9). Das Injektat sollte sich idealerweise von der Injektionsstelle innerhalb der Faszienebene zwischen den QL- und Psoas-major-Muskeln in den thorakalen paravertebralen Raum ausbreiten, um eine segmentale somatische und viszerale Analgesie von T4 bis L1 zu erreichen. Die Nadelansätze der QLBs sind in dargestellt Figure 10.
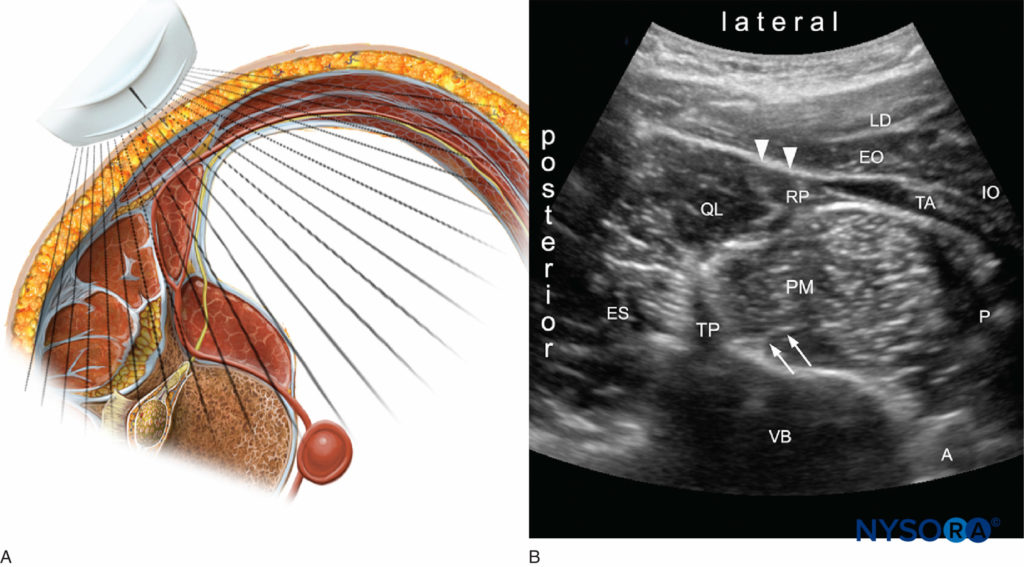
ABBILDUNG 8. Querschnitt mit der Position der Ultraschallsonde. B: Ultraschallbild der seitlichen Bauchwand. QL = quadratischer Lumborum; PM = großer Psoas; ES = Rückenstrecker; TP = Querfortsatz; VB = Wirbelkörper (L4); TA = transversale Bauchmuskeln; IO = interner schräger; EO = äußerer schräger; LD = Breiter Rücken; RP = retroperitonealer Raum; P = Peritonealraum; A = Aorta; Pfeile = Lendengeflecht; Pfeilspitzen = Aponeurose transversus abdominis.
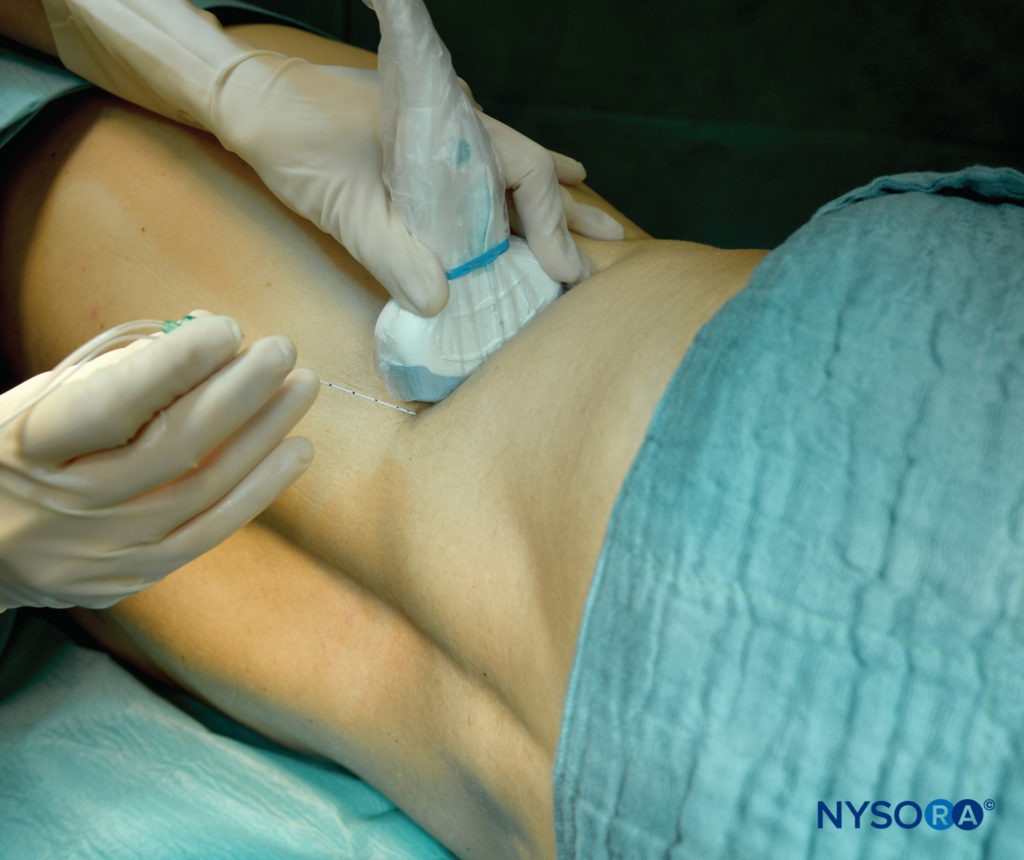
ABBILDUNG 9. Patienten- und Schallkopfposition für transmuskulären QLB.
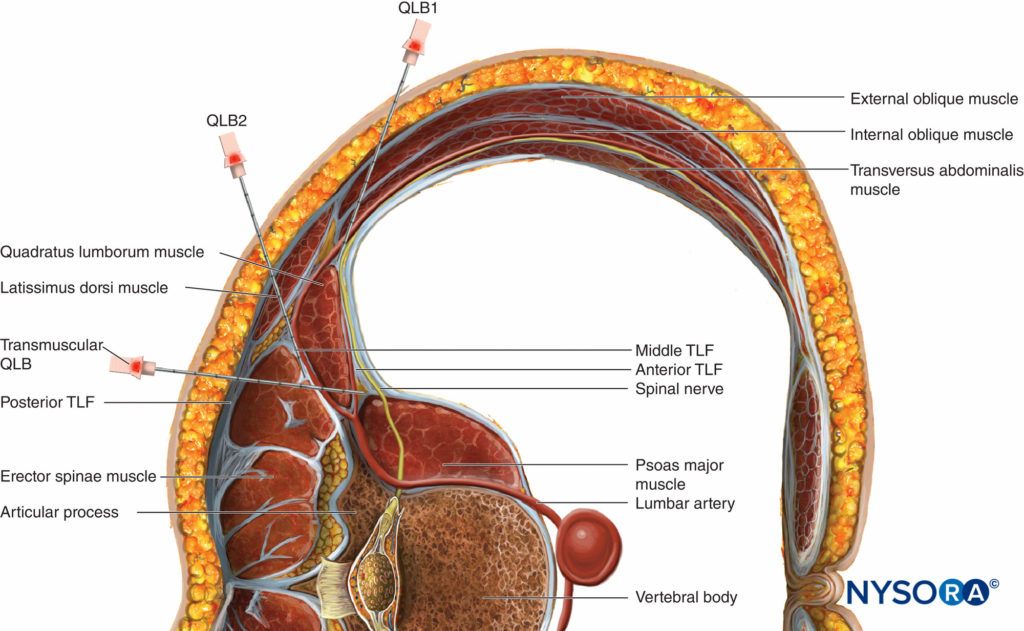
ABBILDUNG 10. Trajektorie der Nadel für alle drei Ansätze der Blockade des Nervus quadratus lumborum (QL) (QLB1, QLB2 und QLB3).
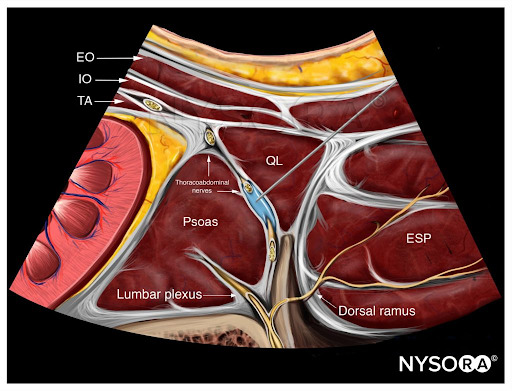
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen transmuskulären QL-Block mit Nadeleinführung in der gleichen Ebene und Ausbreitung des Lokalanästhetikums (blau). EO, externer schräger; IO, interner schräger; TA, transversus abdominis; QL, quadratus lumborum; PMM, großer Psoas; ESP, Musculus erector spinae.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen transmuskulären QL-Block.
Typ 1 QL-Nervenblockade
Bei der Nervenblockade Typ 1 QL (QL1) wird ein linearer Schallkopf in der axialen Ebene in der mittleren Axillarlinie platziert und nach hinten bewegt, bis die hintere Aponeurose des M. transversus abdominis als starker spiegelnder Reflektor sichtbar wird. Das Ziel befindet sich direkt unterhalb der Aponeurose, aber oberflächlich des TF am lateralen Rand des QL-Muskels. Dies ist direkt seitlich des pararenalen Fettkompartiments. Die QL1-Nervenblockade ist identisch mit der Fascia-transversalis-plane-Nervenblockade. Die Nadel wird entweder vom vorderen oder hinteren Ende des Wandlers eingeführt und vorgeschoben, bis die Nadelspitze gerade die hintere Aponeurose des M. transversus abdominis durchdringt. Lokalanästhetikum wird zwischen Aponeurose und TF am lateralen Rand des QL-Muskels injiziert. Der Haupteffekt ist die Anästhesie der lateralen Hautäste der N. iliohypogastricus, N. ilioinguinalis und N. subcostalis (T12–L1).
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen QL1-Block.
Typ 2 QL-Nervenblockade
Bei der Nervenblockade Typ 2 QL (QL2) wird ein linearer Schallkopf in der axialen Ebene in der mittleren Axillarlinie platziert und wie bei der Nervenblockade QL1 nach posterior bewegt, bis der LIFT, der die paraspinale Muskulatur umschließt, zwischen den Latissimus dorsi sichtbar wird und QL-Muskeln.
Das Ziel ist die tiefe Schicht (die PRS) der mittleren Schicht des TLF. Die Nadel wird vom lateralen Ende des Wandlers eingeführt. Die Nadelspitze wird vorgeschoben, bis sie sich innerhalb der mittleren Schicht des TLF in der Nähe des LIFT befindet. Das Lokalanästhetikum wird intrafaszial injiziert und bewirkt offensichtlich eine Analgesie, die der TQL-Nervenblockade entspricht, jedoch mit schnellerem Einsetzen. Der Wirkungsmechanismus ist nicht gut verstanden.
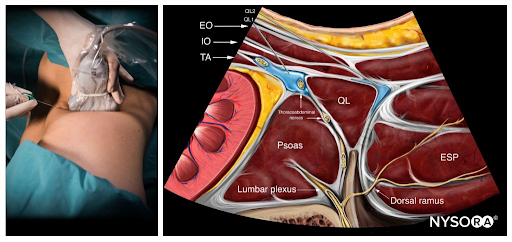
Aus dem Kompendium der Regionalanästhesie: Reverse Ultrasound Anatomy für einen QL1- und QL2-Block mit Nadeleinführung in gleicher Ebene und Ausbreitung des Lokalanästhetikums (blau). EO, externer schräger; IO, interner schräger; TA, transversus abdominis; QL, quadratus lumborum; ESP, Musculus erector spinae.
Aus dem Kompendium der Regionalanästhesie: Kognitives Priming für einen QL2-Block.
Dosis und Volumen des Lokalanästhetikums
Die TAP-Nervenblockaden sowie die TQL-Nervenblockade und QLB1 sind „Tissue-Plane“-Nervenblockaden und erfordern daher große Mengen an Lokalanästhetikum, um eine zuverlässige Blockade zu erreichen. Für jede TAP-Nervenblockade wird ein Mindestvolumen von 15 ml empfohlen. Die Dosis des Lokalanästhetikums muss für die Größe des Patienten berücksichtigt werden, um sicherzustellen, dass eine maximale sichere Dosis nicht überschritten wird, insbesondere bei zweiseitigen TAP-Nervenblockaden. Die QL-Region ist relativ vaskulär, da die Lendenarterien hinter dem Muskel liegen. Die Aufnahme des Lokalanästhetikums in den Kreislauf hängt in erster Linie von der Vaskularität des Ablagerungsortes ab. Da der QL-Muskel gut vaskularisiert ist und eine große Menge an Lokalanästhetikum benötigt wird, sollte die Dosis genau berechnet werden, um hohe Spitzenplasmakonzentrationen von Lokalanästhetika bei dieser Art von Nervenblockade zu vermeiden.
Für weitere Informationen folgen Sie dem Link zu Klinische Pharmakologie der Lokalanästhetika
INDIKATIONEN
Die meisten Indikationen für QL-Nervenblockaden basieren auf Fallberichten und klinischen Erfahrungsberichten. Es gibt keine Studien, die die Sicherheit und Wirksamkeit der drei Arten der QL-Nervenblockade vergleichen. Tabelle 1 vergleicht und fasst die drei Arten von QL-Nervenblockaden zusammen.
TABELLE 1. Hauptmerkmale von QL-Nervenblockaden.
| QLB1 | QLB2 | TQLB | |
|---|---|---|---|
| Klinische Indikationen | Bauchchirurgie unterhalb des Nabels. | Bauchchirurgie entweder über oder unter dem Nabel (jede Art von Operation, die eine intraabdominale viszerale Schmerzabdeckung und Bauchwandschnitte bis zu T6 erfordert) | Bauchchirurgie entweder über oder unter dem Nabel (jede Art von Operation, die eine intraabdominale viszerale Schmerzabdeckung und Bauchwandschnitte bis zu T6 erfordert) |
| Dermatome bedeckt | L1 | T4 bis T12-L1; blockiert die vorderen und die seitlichen Hautäste der Nerven | T4 bis T12-L1; blockiert die vorderen und die seitlichen Hautäste der Nerven |
| Schwäche der unteren Extremität | Nicht gemeldet | Nicht gemeldet | Verdienstmöglichkeiten |
| Ausbreitung zum Plexus lumbalis | Nicht gemeldet | Nicht gemeldet | Verdienstmöglichkeiten |
| Nadeleintritt und Ansatz | Seitliches Abdomen in der Nähe der hinteren Axillarlinie, unterhalb des Rippenbogens und oberhalb des Beckenkamms und Einführen der Nadel in der Ebene mit der gekrümmten Array-Sonde in axialer Ausrichtung. | Seitliches Abdomen in der Nähe der hinteren Axillarlinie, unterhalb des Rippenbogens und oberhalb des Beckenkamms und Einführen der Nadel in der Ebene mit der gekrümmten Array-Sonde in axialer Ausrichtung. | Seitliches Abdomen in der Nähe der hinteren Axillarlinie, unterhalb des Rippenbogens und oberhalb des Beckenkamms und Einführen der Nadel in der Ebene mit der gekrümmten Array-Sonde in axialer Ausrichtung. |
| Mögliche Komplikationen | Komplikationen hängen mit dem Mangel an anatomischem Verständnis und Nadelexpertise zusammen. Es ist möglich, intraabdominelle Strukturen wie Niere, Leber und Milz zu punktieren. | Komplikationen hängen mit dem Mangel an anatomischem Verständnis und Nadelexpertise zusammen. Es ist möglich, intraabdominelle Strukturen wie Niere, Leber und Milz zu punktieren. | Komplikationen hängen mit dem Mangel an anatomischem Verständnis und Nadelexpertise zusammen. Es ist möglich, intraabdominelle Strukturen wie Niere, Leber und Milz zu punktieren. |
| Injektionsstelle | Potentialraum medial der Bauchwandmuskulatur und lateral des QL-Muskels, anterolateraler Rand des QL-Muskels, am Übergang zur Fascia transversalis, außerhalb der vorderen Schicht des TLF und der Fascia transversalis | Hinter dem QL-Muskel, außerhalb der mittleren Schicht des TLF | Vor dem QL-Muskel, zwischen dem QL und den M. psoas major, außerhalb der vorderen Schicht des TLF und der Fascia transversalis, in der Nähe des Foramen intervertebrale |
| Schwierigkeitslevel | Mittel | Mittel | Fortgeschrittener |
Die verschiedenen QL-Nervenblockaden haben die gleichen Indikationen wie die TAP-Nervenblockade. Einige Beispiele sind wie folgt:
- Dickdarmresektion, offene/laparoskopische Appendektomie und Cholezystektomie
- Kaiserschnitt, totale abdominale Hysterektomie
- Offene Prostatektomie, Nierentransplantation, Nephrektomie, Abdominoplastik, Beckenkamm-Knochentransplantation
- Ileostomie
- Explorative Laparotomie, bilaterale Nervenblockaden für Mittellinienschnitte
NYSORA-Tipps
• In der Nähe des Querfortsatzes erscheint der QL-Muskel dünn, wenn er anterior-posterior dargestellt wird; von der Flanke sichtbar, sieht der Muskel viel breiter aus.
• Verwenden Sie vor dem Einführen der Nadel einen Farbdoppler, um die Lumbalarterien auf der Rückseite des QL-Muskels oder andere große Gefäße zu erkennen.
• Der QL wird medial des M. transversus abdominis identifiziert. Die Muskeln Latissimus dorsi und Erector Spinae sind oberflächlich und echoreicher.
ZUSAMMENFASSUNG
Die verschiedenen TAP-Nervenblockaden können eine somatische Analgesie bei Bauchdeckenoperationen bieten. QL-Nervenblockaden können eine somatische sowie viszerale Analgesie sowohl der Bauchdecke als auch der unteren Segmente der Brustwand bewirken und könnten daher eine nützliche analgetische Modalität für ausgewählte Bauchoperationen sein. QL-Nervenblockaden können aufgrund ihrer paravertebralen und möglicherweise epiduralen Ausbreitung eine viszerale Analgesie bewirken. Die Informationen in diesem Kapitel basieren auf dem aktuellen Wissensstand, mit dem Verständnis, dass spezifischere Empfehlungen auf eine stärkere Evidenzbasis warten.
REFERENZEN
- Carney J., Finnerty O., Rauf J., et al.: Studien zur Ausbreitung von Lokalanästhesielösungen bei Nervenblockaden der Transversus-Abdominis-Ebene. Anästhesie 2011;66:1023–1030.
- Elsharkawy H: Quadratus lumborum-Nervenblockade mit paramedianem sagittalem schrägem (subkostalem) Zugang. Anästhesie 2016;71:241–242.
- Skandalakis JE, Colborn GL, Weidman TA, et al: Skandalakis Chirurgische Anatomie: Die embryologische und anatomische Grundlage der modernen Chirurgie. Paschalidis Medical, 2004.
- Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R: Die thorakolumbale Faszie: Anatomie, Funktion und klinische Überlegungen. J Anat 2012;221:507–536.
- Karmakar MK, Gin T, Ho AMH. Ipsilaterale thorakolumbale Anästhesie und paravertebrale Ausbreitung nach tiefer thorakaler paravertebraler Injektion. Br. J. Anaesth 2001;87:312–316.
- Børglum J, Jensen K, Moriggl B, et al: Ultraschallgeführte transmuskuläre Quadratus-Lumborum-Blockade. Br J Anesth 2013.
- Hebbard PD: Transversalis fascia plane nerve block, eine neuartige ultraschallgesteuerte Nervenblockade der Bauchwand. Can J Anaesth 2009;56:618–620.
- Mcdonnell JG, Curley G, Carney J, et al.: Die analgetische Wirksamkeit der transversalen Bauchmuskelblockade nach Kaiserschnitt: Eine randomisierte kontrollierte Studie. Anesth Analg 2008;106:186–191.
- Carney JJ, Mcdonnell JG, Ochana A, Bhinder R, Laffey JG: Die transversus abdominis plane Nervenblockade bietet eine effektive postoperative Analgesie bei Patienten, die sich einer totalen abdominalen Hysterektomie unterziehen. Anesth Analg 2008;107:2056–2060.
- Kadam VR: Ultraschallgeführte Blockade des Nervus quadratus lumborum als postoperative analgetische Technik zur Laparotomie. J Anaesthesiol Clin Pharmacol 2013;29:550–552.
- Visoiu M, Yakovleva N: Kontinuierliche postoperative Analgesie über die Blockade des Nervus quadratus lumborum – Eine Alternative zur Blockade des Nervus transversus abdominis plane. Paediatr Anaesth 2013;23:959–961.
- Chakraborty A, Goswami J, Patro V: Ultraschallgeführter kontinuierlicher Quadratus-Lumborum-Block zur postoperativen Analgesie bei einem pädiatrischen Patienten. AA Case Rep 2015;4:34–36.
- Blanco R, Ansari T, Girgis E. Quadratus lumborum Nervenblockade bei postoperativen Schmerzen nach Kaiserschnitt: eine randomisierte kontrollierte Studie. Eur J Anaesthesiol. 2015;32:812–818.
- Murouchi T, Iwasaki S, Yamakage M. Quadratus Lumborum Nerve Block: Analgetische Wirkungen und chronologische Ropivacain-Konzentrationen nach laparoskopischer Chirurgie. Reg Anesth Pain Med. 2016;41:146–150.

