末梢神経の病状は、機械的な閉じ込め、外的要因による圧迫、外傷、感染および炎症の原因、新生物、または手術の合併症など、さまざまな病因に続発して発生する可能性があります。 臨床評価は、多くの場合、詳細な病歴と焦点を絞った身体検査から始まり、電気診断検査または高度な画像検査が含まれる場合があります。 最近の MRI 技術の革新により、末梢神経の高解像度 MRI が可能になり、「MR ニューログラフィー」と呼ばれることがよくあります。 MR 画像は、神経損傷の一次徴候と筋肉の除神経などの二次徴候の両方を示すことができます。 超音波は、末梢神経の診断評価のための補完的または代替の画像診断法として使用できます。 超音波の利点には、末梢神経の動的な評価、比較のための反対側の評価の容易さ、MRI に耐えられない患者、または MRI が金属ハードウェアによって制限されている場合の有用性が含まれます。 超音波は、麻酔薬および/またはコルチコステロイドによる神経周囲注射の診断および治療にも使用できます。 このコースでは、末梢神経病理の超音波所見を概説します。
1.テクニック
末梢神経の超音波診断は、経験豊富な医師が行う必要があります。 問題の神経のイメージングを最適化するために、患者は快適な位置に配置する必要があります。 通常、高周波トランスデューサ (通常は 12 ~ 18 MHz) が使用されます。 より深い神経の場合、9 MHz トランスデューサを使用できます。 画像は、医師の好みに応じて、グレースケールまたはクロマチック スケールで取得できます。 神経の横方向と縦方向の両方の画像を取得する必要があります。 動的超音波検査は、必要に応じて、患者の四肢を穏やかに動かして神経亜脱臼または機械的インピンジメントを実証することによって実行できます。 超音波触診は、患者の症状の再現性を評価するために適用できます。 微妙な所見については、対側神経の画像が比較に役立つ場合があります。 血管ドップラー イメージングは、血管から非常に小さい神経を区別するのにも役立ちます。
2.神経の解剖学
末梢神経は個々の軸索で構成されており、束になって束を形成しています。 いくつかの束が集まって神経を形成し、神経は神経上膜と呼ばれる結合組織の層に包まれています。 超音波では、神経の解剖学的構造を束レベルまで評価できます。 正常な末梢神経の横方向の超音波検査では、低エコーの個々の束と周囲のエコー源性神経上膜を伴う典型的な「ハニカム」の外観が示されます。 縦方向の超音波検査では、神経が連続しており、そのコースに沿って口径が均一であることを示す必要があります (図1).
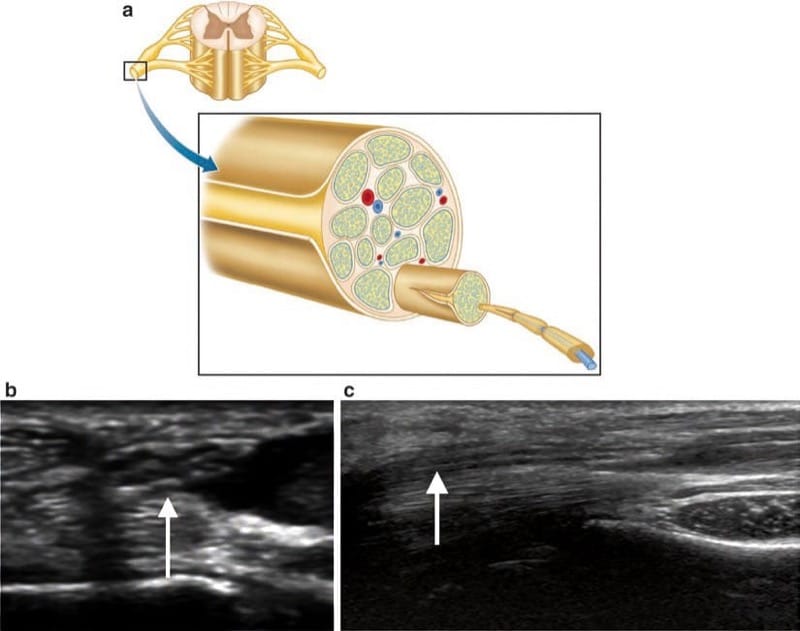
Fig.1 (a) 末梢神経の解剖図。 横方向 (b) および縦方向 (c) の超音波は、末梢神経の正常な超音波検査の外観を示し、低エコー束と周囲のエコー原性神経上膜を伴います。 末梢神経の典型的な「ハニカム」の外観は、横方向の画像で評価されます。 縦方向の超音波は、正常な神経のサイズとそのコースに沿った連続性を示しています。 (a, ビクトリア・ヤング博士によるオリジナルのアートワーク)
3. 神経損傷
神経損傷は、Seddon および Sunderland 分類スキーム [1] に従って特徴付けることができます。 最も軽いタイプの神経損傷である神経麻痺は、ミエリン鞘のみに影響を及ぼします。 対応する超音波所見には、神経肥厚および束状肥大が含まれる場合があります。
神経束の消失または破壊は、無傷の支持結合組織足場を伴う軸索切断、軸索断裂を示唆しています。 超音波所見には、神経肥大、束状肥大、および内部束状構造の喪失が含まれる場合があります。 無傷の神経上膜が存在する必要があります。 最後に、神経断裂は全神経切断を表し、神経の不連続として超音波で見ることができます。
4. 神経炎
神経炎は、神経の炎症を表すために使用される広義の用語であり、痛みやその他の感覚または運動機能障害を引き起こします。 末梢神経炎は、外傷、医原性損傷、感染、または機械的衝突によって引き起こされるか、または特発性である可能性があります。 超音波検査では、神経炎は局所神経の肥大と異常な線維束の出現を特徴とします (図2)。 微妙なケースでは、正常な反対側との比較が役立つ場合があります。
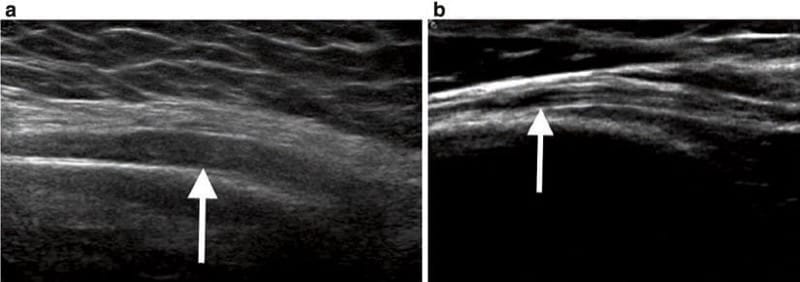
図 2 (a) 超音波は、中腕内の橈骨神経のびまん性肥厚を示しています。 (b) 別の患者における橈骨神経の正常な超音波像
5. 神経亜脱臼
動的超音波は、神経の亜脱臼や脱臼の診断に非常に役立ちます。 たとえば、肘の尺骨神経亜脱臼の評価は、一般的な要求です。 肘の尺骨神経亜脱臼は多くの場合無症候性ですが、神経損傷の素因となる可能性があります (図3) [2]。 内側上顆のレベルでの肘の超音波評価は、内側上顆の前にある尺骨神経の亜脱臼の可能性を示すために、ゆっくりと屈曲および伸展して実行し、その後肘トンネルに「スナップ」して戻す必要があります(図4)。 一部の患者では、三頭筋の内側頭の付随する亜脱臼が観察される場合があります。
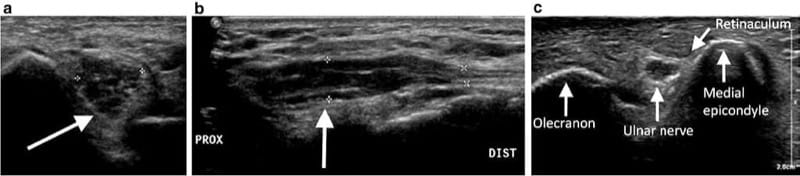
図 3 肘部トンネル症候群の病歴を有する患者の肘の横方向 (a) および縦方向 (b) の超音波画像は、肘部トンネル内の尺骨神経の部分的な拡大を示しています。 縦方向の画像では、尺骨神経の正常なサイズを遠位で評価できます。 (c) 別の無症候性患者の肘の横断後方超音波検査は、肘トンネル内の尺骨神経の正常な外観と位置を示しています。
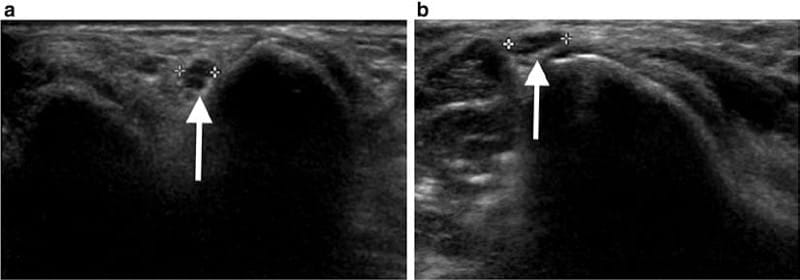
図4 尺骨神経トンネルにおける尺骨神経の動的超音波検査は、尺骨神経の亜脱臼を示します。 伸展イメージング (a) では、尺骨神経が肘部トンネル内に視覚化されます。 しかし、屈曲イメージング (b) では、尺骨神経が内側上顆の上に亜脱臼しているのが見られます。
6. 神経の閉じ込め/衝突
解剖学的な末梢神経の閉じ込めは、神経が骨、靭帯、または線維の拘束に続いて収縮した空間を通過するときに発生します。 たとえば、手根管内の内側神経の閉じ込めは、超音波検査の一般的な指標です (図5).
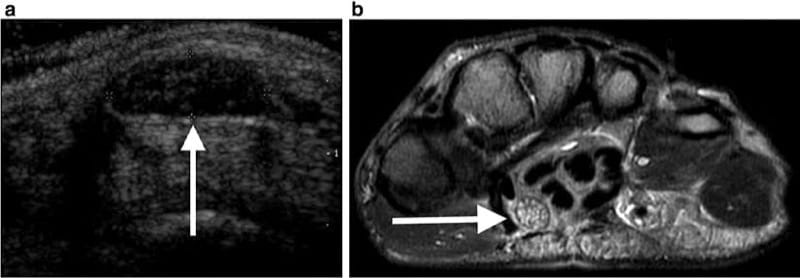
図 5 (a) 55 歳の女性の手首の超音波検査で、指にうずきがあり、手根管内の正中神経の焦点拡大と線維束構造の喪失が示されています。 (b) アキシャル MR 画像は、手根管内の正中神経の拡大と信号の高信号を確認します
他の潜在的な閉じ込め部位には、ギヨン管または肘部トンネル内の尺骨神経、および足根管症候群における足首の脛骨神経が含まれます。 神経の閉じ込めの超音波所見には、分節神経の腫れと超音波触診時の痛みが含まれる場合があります (図。 6と7)。 除神経効果と筋萎縮は、運動機能を伴う末梢神経が関与する場合に見られることがあり、影響を受けた筋肉のエコー源性の増加として超音波で示すことができます[3]。
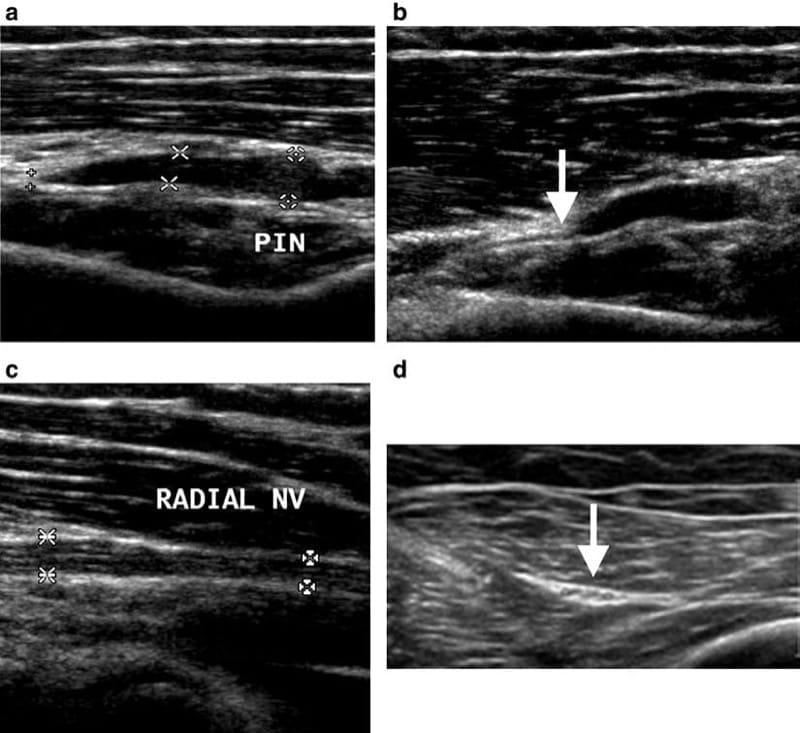
図 6 (a) 後骨間神経 (PIN) 症候群の臨床症状を有する患者の超音波検査では、後骨間神経の内部束構造の顕著な肥厚と喪失が示されています。 (b) 遠位では、後骨間神経が正常なサイズに戻ります。 後骨間神経は、橈骨神経の深い枝であり、回外筋の XNUMX つの頭の間を通り、フローセのアーケードの奥深くまで行き、ここで閉じ込められやすい. (c) 橈骨神経の超音波は、正常なサイズとエコー源性を示します。 (d) 比較のために示されている対側肢の超音波は、対側後骨間神経の正常なサイズとエコー原性を示しています。
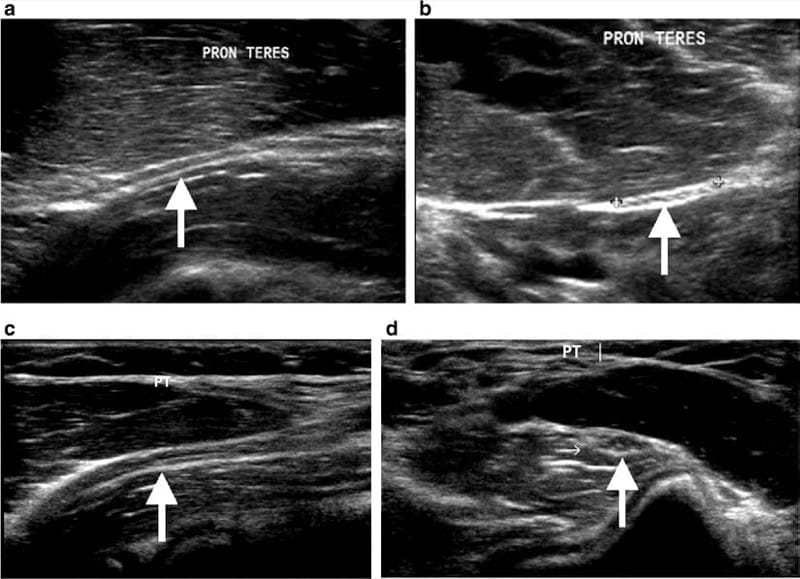
図 7 縦方向 (a) および横方向 (b) の超音波は、下にある正中神経 (矢印) の圧迫を伴う円筋回内筋の拡大を示しています。 対側の縦方向 (c) および横方向 (d) の超音波は、比較のために示され、円筋回内筋および正中神経の正常な外観を示しています (矢印)。
神経の閉じ込めは、複数の非解剖学的要因に続発して発生することもあります。 骨の破片、骨棘、および金属製のハードウェアが末梢神経に衝突し、神経の損傷や機能不全につながる可能性があります。 同様に、新生物、血腫、またはガングリオン嚢胞は、その後の神経損傷を伴う質量効果を発揮する可能性があります. 超音波は、末梢神経への衝突や、分節神経の腫れや束構造の喪失などの神経損傷の主要所見を直接示すことができます。
外的要因による慢性的な圧迫は、神経インピンジメントのもう XNUMX つの機序です。 たとえば、ヴァルテンベルク病では、手錠や時計のベルトを締めすぎたために橈骨神経の表在枝が損傷し、感覚異常や痛みが生じることがあります (図8) [2]。 心的外傷後または術後の症例では、瘢痕組織が末梢神経をつなぎ止めたり、包み込んだりすることさえあります。 超音波では、瘢痕は低エコー組織として識別されます (図9).
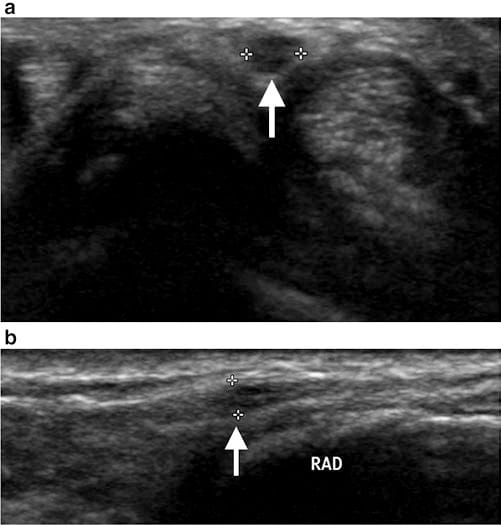
図 8 橈骨前腕の背側から伸びる親指の感覚異常を伴う中年女性の手首の横方向 (a) および縦方向 (b) の超音波検査は、橈骨神経の表在枝の限局性肥厚および低エコー性を示します。神経腫。 患者は、時計をつけていると症状が悪化したと報告した
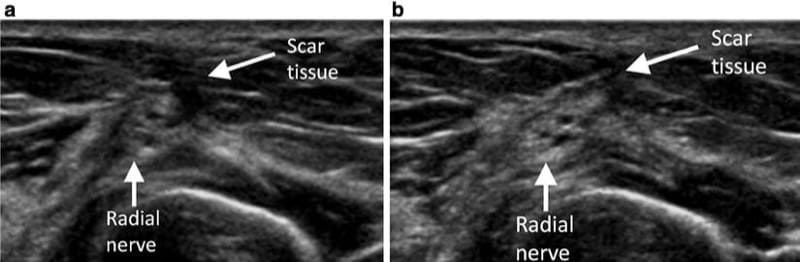
図 9 (a、b) 中腕の超音波は、橈骨神経をつないでいる低エコー性瘢痕組織を示しています。 橈骨神経は軽度の肥大と正常な束構造の喪失を示す
7.神経切断/神経腫
末梢神経の裂傷または切断は、横方向および縦方向の両方の画像で焦点の不連続性として超音波で視覚化できます。 隣接する軟部組織の損傷が認められる場合があります。 外傷の場合、超音波を使用して異物の可能性を評価することもできます。
切断または外傷後に神経線維が異常に再生すると、神経腫が形成され、痛みを伴うことがあります。 神経腫の超音波所見には、低エコー原性を伴う紡錘状の塊状の神経の肥厚、および束構造の喪失が含まれます (図。 10と11)。 神経腫は、神経の末端(断端神経腫)または神経の経路に沿って連続的に発生する可能性があります。
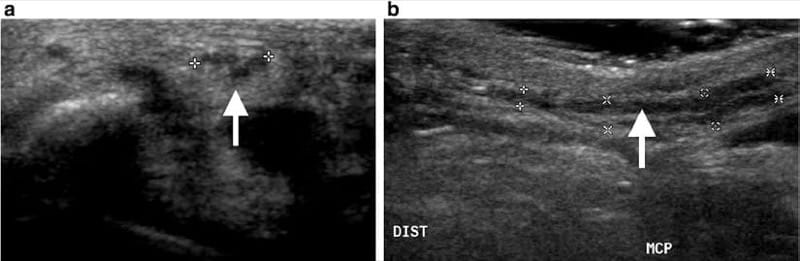
図 10 親指の横方向 (a) および縦方向 (b) の超音波検査は、40 歳の男性のセミプロのボウラーの尺骨指神経の限局性肥厚、低エコー原性、および肥大した束を示しています。痛みと触知可能な結節。 所見は親指の尺骨趾神経の神経腫と一致している
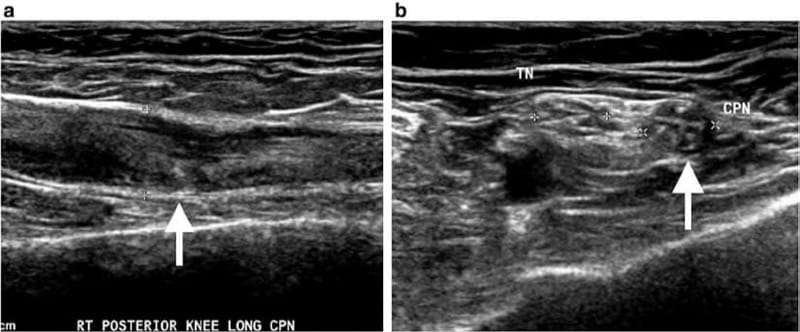
図 11 膝の縦方向 (a) および横方向 (b) の超音波検査は、外傷後神経腫と一致する総腓骨神経 (CPN、矢印) の局所肥厚、低エコー原性、および正常な束構造の喪失を示します。 脛骨神経 (TN) のサイズと外観は正常です
8. 神経腫瘤病変/腫瘍
超音波は、末梢神経鞘腫瘍、神経内神経節嚢胞、および線維脂肪腫性過誤腫を含む末梢神経の腫瘤病変を示すことができます。 超音波検査では、神経鞘腫と神経線維腫の両方が、末梢神経と連続した低エコーの塊として現れます (図12).
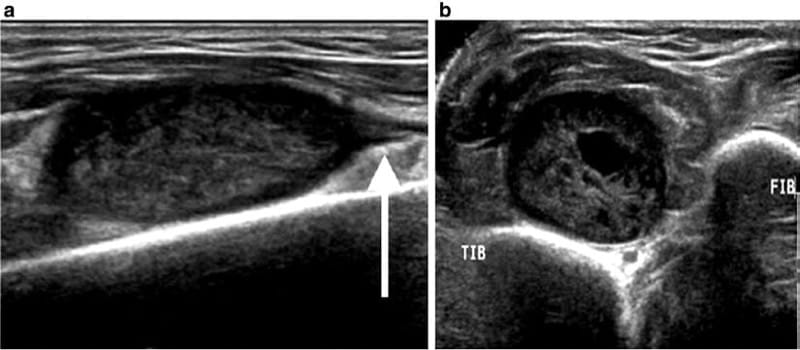
図 12 触知可能な腫瘤を有する患者の縦方向 (a) および横方向 (b) の超音波は、腓骨神経の深枝 (矢印) の経路に沿って、神経鞘腫瘍と一致する、境界のはっきりした腫瘤を示します。
カラー ドップラー イメージングとパワー ドップラー イメージングでは通常、内部の流れが示され、神経鞘腫瘍と複雑な神経節嚢胞を区別するのに役立ちます。 神経線維腫は多発する可能性があり、典型的な「標的」の外観に関連しており、通常は神経に対して中心に位置しています。 対照的に、神経鞘腫は通常、影響を受ける神経に対して偏心した位置を示します。 末梢神経鞘腫瘍の拡大は悪性腫瘍の可能性が懸念され、さらなる評価が必要です[4]。
神経内神経節嚢胞は総腓骨神経内に発生し、坐骨神経または脛骨神経にまで及ぶ可能性があります。 超音波所見には、神経に沿った無響液の集まりが含まれます[4]。 線維脂肪腫性過誤腫はまれな良性腫瘍であり、末梢神経を侵す可能性があり、圧迫神経障害、最も一般的には手根管症候群を引き起こす可能性があります。 超音波所見には、影響を受けた末梢神経に浸潤する線維脂肪塊が含まれます (図13)[5]。
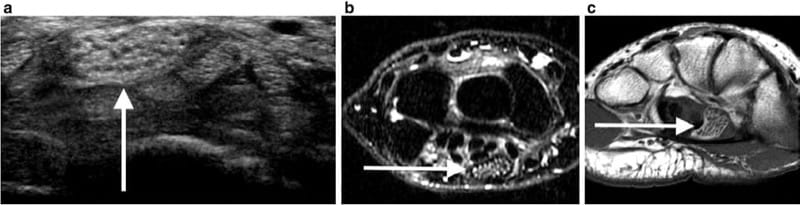
図 13 (a) 親指、人差し指、および中指の感覚異常を伴う 20 歳の患者の手首の超音波画像は、正中神経内の脂肪塊病変を示しています。 (b, c) アキシャル MR 画像
9. 超音波誘導ペリニューラル注射
神経障害の管理のために、麻酔薬および/またはコルチコステロイドの超音波ガイド下神経周囲注射を行うことができます。 神経周囲注射は通常 25 ゲージの針で行われますが、より深い神経には 22 ゲージの脊髄針を使用することもあります。 針の先端は、上神経膜内ではなく、直接隣接して配置する必要があります。 正確な針の位置を確認するために、リドカインでテスト注入を行う必要があります。 注入液が神経の周囲に広がるのが理想的です。