この研究の目的は、性器大腿神経浸潤を伴う大腿神経ブロックが、歩行環境で行われる長い伏在静脈ストリッピング処置のための脊髄くも膜下麻酔に十分な鎮痛と優れた回復特性を提供するという仮説を検証することでした。
に基づく: 「VlokaJD、Hadzic A、Mulcare R、Lesser JB、Kitain E、Thys DM 長い伏在静脈ストリッピング手術を受けている外来患者の大腿神経ブロックと脊髄くも膜下麻酔。 Anesth Analg 1997; 84:749-52。」
略語 LSVS –長い伏在静脈ストリッピング。 FNB –大腿神経ブロック; PACU –麻酔後ケアユニット。 SSU –短期滞在ユニット
|
意義 長い伏在静脈ストリッピング(LSVS)は、下肢の静脈瘤を治療するために頻繁に使用されます。 米国では毎年約50,000件の伏在静脈静脈切除術が行われています[1]。 これらの手順は比較的軽度の外科的外傷をもたらすため、麻酔からの回復の速度は、退院する時間に大きく影響する可能性があります。 最も普及している麻酔技術である一般的および脊髄幹麻酔は、いくつかの合併症を伴い、外来患者の設定では理想的とは言えない副作用があります。 全身麻酔の場合、これらには術後の悪心嘔吐[2,3]、腰痛[4]、喉の痛み[5]、筋肉痛[6]が含まれます。 一方、術後の腰痛[7]、硬膜穿刺後の頭痛[8,9]、ブロックの解消の遅さ、または起立性低血圧の発症[10]は、脊髄幹麻酔の術後経過を複雑にし、退院を遅らせる可能性があります。 。 麻酔を手術を受けている領域に限定することにより、神経ブロック麻酔は、全身麻酔と脊髄幹麻酔の両方の欠点の多くを回避することができます。 ただし、潜在的な利点にもかかわらず、神経ブロックは外来患者でめったに利用されないままです。 この研究の目的は、性器大腿神経浸潤を伴う大腿神経ブロックが、歩行環境で行われる長い伏在静脈ストリッピング処置のための脊髄くも膜下麻酔に十分な鎮痛と優れた回復特性を提供するという仮説を検証することでした。 メソッド LSVSを受けている68人の外来患者は、大腿神経ブロック(FNB)または脊髄くも膜下麻酔のいずれかを受けるようにランダム化されました。 すべての患者はミダゾラム1〜2 mgを投与され、一部の患者は麻酔薬の導入前にフェンタニル0〜100 µcgを静脈内投与されました。 ミダゾラムとフェンタニルの追加投与は、手術器具に関係のない不安や不快感(ポジショニング、血圧チェック中の不快感など)を和らげるために必要に応じて投与されました。 外科的処置に関連する特定の愁訴(すなわち、器具の痛み)の場合、静脈内補給の代わりに局所麻酔薬による浸潤が使用されました。 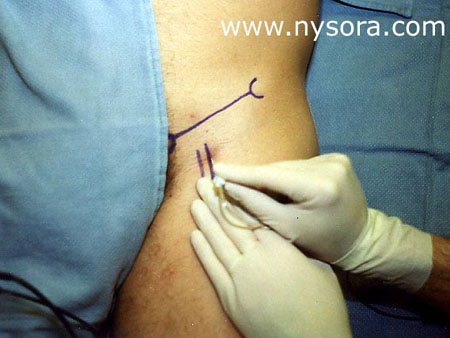 大腿神経ブロックは、患者を仰臥位にして実施しました。 図1。 末梢神経刺激装置(DualStim®; DX、Professional Instruments、Huston、TX)を使用して、負電極を針に接続し、参照電極を大腿外側に接続して、大腿四頭筋の収縮を求めました。 0.6 mAで収縮が得られた後、足制御ユニットを使用して08人のオペレーターが電流を減少させました(Hadzic A、VlokaJD.:米国特許シリアル番号419/419、0.4末梢神経とその方法」)、刺激電流30mA以下で3%クロロプロカインXNUMXmLを注入した。 クロロプロカインの溶液は、1%クロロプロカインの市販の溶液(Abbott Labs、イリノイ州シカゴ)30mLのボトルに3mEqの重炭酸ナトリウムを加えることによってアルカリ化されました。 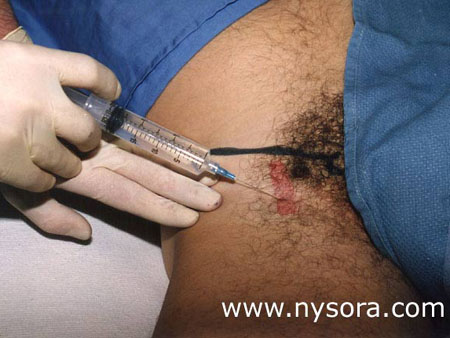 生殖器大腿神経の枝は、7mLの1%リドカインの皮下注射によってブロックされました。 図2. 脊髄くも膜下麻酔は、L2-3またはL3-4の隙間を目指して、患者を座位にして正中線アプローチを使用して実施しました。 3 mLの1%リドカインを皮膚に浸透させた後、24ゲージの長さ90 mmの脊髄針(ペンシルポイント、Gertie MarxTM脊髄針、IMD、Inc.、ユタ州パークシティ)を20ゲージのイントロデューサーに挿入しました。 脳脊髄液約0.5mLを吸引した後、65%高圧リドカイン5 mgを注射し、患者を直ちに仰臥位にした。 くも膜下注射の10分後に脊髄くも膜下麻酔の感覚レベルを評価した。 すべての麻酔薬は手術室で投与され、すべての手順は同じ外科医が同じ外科技術を使用して実施しました。 手術手技 患者を仰臥位にして、仙骨-大腿静脈接合部に1〜2cmの切開を行った。 長い伏在静脈が確認され、その枝が結紮されました。 一般的な大腿静脈と同じ高さに分割した後、内部ストリッパーを逆行させ、近位内側脚の切開部から回収しました。 遠位の長い伏在静脈を結紮した後、上部の長い伏在静脈を鼠径部から近位脚まで頭尾方向に剥ぎ取った。 切開はステープルで閉じられた。 手術後、患者は麻酔後ケアユニットPACU(フェーズ1回復)に連れて行かれ、観察されました。 回復は、麻酔後の回復スコア(Aldreteスコア)[11]と臨床基準(安定したバイタルサイン、めまいや吐き気なしに起き上がることができる、注意深く方向性がある、許容できる、または痛みがない)を使用して評価されました。 評価は、PACUに到着したとき、およびその後15分ごとに、PACUから短期滞在ユニットSSUに退院するまで行われました(フェーズ2回復)。 患者は、PACUに最低30分間滞在し、麻酔後の退院スコアが9以上になった後、PACUからSSUへの転送の基準を満たしました。 PACU時間は、患者がPACUに入院した瞬間からSSUに転送されるまで計算されました。 SSUでは、患者は30分ごとに退院準備(在宅準備)について評価されました。 在宅準備は、安定したバイタルサイン、最小限の補助で歩き回って服を着せる能力、最小限の吐き気と嘔吐で経口的に液体に耐える能力、および排尿する能力として定義されました。 SSU時間は、観察のために入院してから(PACU)までの時間として定義され、その後、退院する前に短期滞在ユニット(SSU)に転送されました。 入院時間は、患者が手術室に入ってから在宅準備基準が満たされるまでと定義されました。 PACUでの痛みの治療は、患者が痛みを経験し、鎮痛剤を要求した場合、1〜2分ごとに5〜10mgの硫酸モルヒネを静脈内投与することで構成されました。 疼痛治療、SSUへの移送、および退院の必要性に関する決定は、研究目標を知らされていない麻酔科医および看護師によって行われました。 患者は、自宅での痛みのために必要に応じて、アセトアミノフェン300mgとコデイン30mgを300〜30時間ごとに服用するように指示されました。 収集されたデータには、患者の人口統計、麻酔開始(手術室の患者)から外科的切開までの時間、ブロックの導入から外科的切開までの時間、PACUおよびSSUでの滞在期間、術後合併症、痛みの発生率が含まれます。治療が必要であり、術後最初の24時間の病院および自宅での麻酔薬の必要性。 研究患者は、麻酔の種類を知らされていない医師によって、手術の24時間後に呼び出されました。 ブロック配置、手術、回復、術後の痛み、および合併症の発症中の経験に関する質問に対する彼らの回答が記録されました。 腰痛、頭痛、下肢の知覚異常の存在、および術後最初の24時間に自宅で服用した鎮痛薬の量に関して具体的な質問がありました。 同じ電話インタビューで、別の手術に同じ種類の麻酔を選択するか、それとも友人に勧めるかを患者に尋ねることで、麻酔技術に対する患者の満足度が得られました。 統計分析には、スチューデントのt検定とカイ0.05乗検定が含まれていました。 XNUMX未満のP値は有意であると見なされました。 革 新 的 な 最 新 車 両 の 設 計 ・ 開 発 に 焦 点 を 合 わ せ 、 デ ジ タ ル ・ト ラ ン ス フ ォ ー メ ー シ ョ ン を実現する業界最高のエンジニアリングと IT のベストプラクティス 3人の患者はアルカリ化された3%クロロプロカイン32%でFNBを受け、5人の患者は10%高圧リドカインで脊髄麻酔を受けました(得られた平均レベルはT46でした)。 調査対象集団の平均年齢は12+/-XNUMX歳であり、グループ間で人口統計学的特性に有意差はありませんでした(テーブル1)。 フォローアップのために失われた患者はいなかった。 手術室に入った後(麻酔ケアの開始)、手術開始までの平均時間は、FNBで21 +/- 5分、脊髄群(非有意(NS))で20+/-6分でした。 ブロックの完了後、切開までの平均時間は、FNBでは8 +/- 5分、脊髄群(NS)では10+/-6分でした。 静脈内投与された鎮痛/鎮静の平均用量は、FNB群でフェンタニル105 +/-60mcgおよびミダゾラム2.8+/-1.5 mgであり、脊髄群でフェンタニル49 +/-54mcgおよびミダゾラム2.5+/-0.9 mgでした(p 表1。 人口統計学的特性
退院前に治療が必要な疼痛の発生率と術後合併症の発生率を表1に示します。 脊髄くも膜下麻酔群よりもFNB群の方が疼痛治療を必要とする患者は有意に少なかった(p 脊髄グループの16人(24%)の患者は、手術後2時間で頭痛があったのに対し、FNBグループでは頭痛がなかったと報告しました(p表XNUMXは、将来の脊髄くも膜下麻酔を拒否する理由を示しています。 表2。: 将来の脊髄くも膜下麻酔を拒否する理由。
議論 この研究では、FNBは、LSVSを受けている外来患者において、脊髄くも膜下麻酔よりも回復が早く、合併症が少なく、患者の満足度が高い結果をもたらしました。 FNBは、下腿の前内側大腿部と内側側面に麻酔をかけます。 この分布は、感覚神経支配が大腿大腿神経の枝に由来する鼠径部を除いて、手術野全体をカバーしています。 外来手術では迅速な回復と歩行能力が不可欠であるため、FNBにはクロロプロカインを選択しました。 3 mLのアルカリ化された3%クロロプロカインは、麻酔の急速な開始をもたらし、ブロックの導入後、平均12分間手術を進めることができました。 ブロックが成功した最初の兆候は、患者が膝関節で脚を伸ばすことができないことでした。 次に、これに続いて、記載された分布で外科的麻酔が開始された。 ブロックが実行されてからXNUMX時間後、ブロックのモーターコンポーネントが消失し、早期の歩行が可能になりました。 XNUMX%クロロプロカインを含むFNB後の残りの感覚ブロックは、PACU / SSUでの鎮痛薬の必要性の減少、および脊髄くも膜下麻酔群よりもFNBの患者の術後最初のXNUMX時間で証明されるように、より長く続く術後鎮痛を提供しました。 クロロプロカインの注射による痛みは、神経ブロックにこの局所麻酔薬を使用する場合の不利な点のXNUMXつと伝統的に考えられてきましたが、比較的軽い前投薬にもかかわらず、注射による不快感を報告した患者はいませんでした。 注射時の痛みは、市販のクロロプロカインの酸性pHが原因である可能性があります。これは、pHを調整することで軽減または回避できます。 テイラー等。 1981年にLSVS操作のためのFNBの使用の成功を報告しました[12]。 著者らは、FNBおよび仙骨大腿静脈接合部での局所麻酔薬の浸潤に20 mLの1%リドカインを使用しましたが、回復時間は報告されていません。 それ以来、コメントへのその後の返信で、著者は同じ操作に0.5%のブピバカインを使用することを推奨しています[13]。 私たちの経験では、1%リドカインと0.5%ブピバカインの両方が、FNBに使用すると運動ブロックを引き起こし、1%リドカインを使用すると56時間以上、0.5%ブピバカインを使用するとXNUMX時間以上続くことがよくあります。 モーターブロックは早期の歩行を妨げるため、これらの技術は現代の外来手術にはあまり適していないものと考えています。 53%高圧リドカインによる脊椎麻酔後の軽度から中等度の腰痛(16%)および神経根成分を伴う腰痛(5%)の比較的高い発生率が懸念されます。 脊髄くも膜下麻酔後のこれらの症状の出現は、手術室のテーブルに配置する際の保護筋緊張の喪失と高圧5%リドカインの使用に起因しています[7]。 私たちのプロジェクトが開始されたとき、脊髄くも膜下麻酔における高圧リドカインの使用に関する懸念は広く公表されていませんでした。 7人の患者における一過性の神経根刺激を示唆する症状もまた、外来患者の脊髄くも膜下麻酔にリドカインを使用することの適切性の問題につながります[XNUMX]。 FNBは脊髄くも膜下麻酔のように下肢の完全な麻酔をもたらさないため、外科医が外科的刺激がなくても脚を操作しているときに患者はしばしば不安を表明します。 したがって、麻酔の質はグループ間で異なるようには見えませんでしたが、FNBグループの患者は有意に多くのフェンタニルを投与されました。 外科的操作を開始する前に、口頭での安心感と短時間作用型の静脈内投与鎮静剤は、他のほとんどの局所麻酔技術と同様に、ここでは非常に重要です。 さらに、鼠径部の切開部の局所浸潤が必要になる場合があります。 ただし、この領域での外科的操作に対する不快感は、大腿神経の遮断が不完全であるためであり、大腿神経の遮断を達成できないためではないことを認識しておく必要があります。 要約すると、外来手術に最適な麻酔管理では、麻酔が迅速に処理され、術後の麻酔効果と副作用が最小限に抑えられ、早期退院を妨げる可能性があります。 私たちの結果は、3%クロロプロカインを使用するFNBが、LSVSを受けている外来患者に優れた麻酔をもたらすことを示しています。 5%高圧リドカインによる脊髄くも膜下麻酔と比較した場合、この技術は、より良好な回復、より高い患者満足度、およびより少ない合併症をもたらしました。 REFERENCES: 1. Graves E.詳細な診断と手順、国立病院退院調査、1992年。シリーズ13:全国健康調査からのデータ。 Vital Health Stat 13 1994; 118:1-281。 2. Watcha MF、ホワイトPF。 術後の悪心・嘔吐。 麻酔学77:162-184、1992。 3.パラッツォMGA、ストルニンL.麻酔および嘔吐。 I:病因。 Can Anaesth Soc J 1984; 31:178-87。 4. Dahl JB、Schultz P、Anker-Moller E、他。 29ゲージ針を使用した若い患者の脊髄くも膜下麻酔:技術的考察と全身麻酔と比較した術後愁訴の評価。 Br J Anaesth 1990; 64:178-2。 5. Monroe MC、Gravenstein N、Saga-Rumley S.術後の咽頭痛:気管挿管された患者における口腔咽頭気道の影響。 Anesth Analg 1990; 70:512-6。 6.フィリップB.外来麻酔。 Semin Surg Oncol 1990; 6:177-83。 7. Schneider M、Ettlin T、Kaufmann M、他。 5%リドカインによる高圧くも膜下麻酔後の一過性神経毒性。 Anesth Analg 1993; 76:1154-7。 8. Carbaat PAT、van Crevel H.腰椎穿刺頭痛:24時間の安静に対する予防効果に関する対照研究。 Lancet 1981; 2(8256):1133-35。 9. Cruickshank RH、HopkinsonJM。 硬膜穿刺部位を通る流体の流れ。 針先タイプのinvitro比較。 麻酔1989;44:415-8。 10. Pflug AE、Aasheim GM、Foster C.神経機能の回復のシーケンスと、くも膜下ブロック(脊髄くも膜下麻酔)後の安全な歩行の基準。 Anaesth Soc J 1978; 25(2):133-9。 11. Aldrete JA、KroulikD.麻酔後の回復スコア。 Anesth Analg 1970; 49:924-34。 12. Taylor EW、Fielding JW、Keighley MR、Alexander-WilliamsJ.局所麻酔下での長い伏在静脈ストリッピング。 Ann R Coll of Surg of Engl 1981; 63:206-7。 13. Taylor EW、Fielding JW、Keighley MR、Alexander-Williams J.手紙へのコメント:局所麻酔下での長い伏在静脈除去。 Ann R Coll of Surg of Engl 1981; 63:364。 |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

