上肢に痛み、しびれ、衰弱がある患者は、しばしば疼痛専門医に紹介されます。 手根管症候群 (CTS) と肩のインピンジメントを組み合わせると、頸椎神経根障害や椎間板ヘルニアを容易に模倣することができます [1、2]。 手根管手術後の母指球隆起部の慢性的な痛みは、オカルト トリガー親指または手根中手骨 (CMC) 関節炎に起因する可能性があります。 手首の正中神経障害と、橈骨骨折後の固定プレートスクリューでの長母指屈筋 (FPL) 腱の衝突は、複合性局所疼痛症候群 (CRPS) の痛み、灼熱感、脱力感を模倣する可能性があります。 手、手首、および肘のこれらおよびその他の状態は、診断用超音波検査および超音波誘導注射で効果的に診断および治療することができます。 手、手首、および肘への超音波誘導注射に関して、いくつかの一般原則が適用されます。 構造は小さくて表面的であるため、小型の高周波トランスデューサ (>12 MHz) は、その操作性と高解像度のために最適です。 骨構造をスキャンする際に皮膚との良好な接触を維持するには、適切なゲルが必要です。 曲がった止血剤または他の小さな器具の先端または検査官の小指を使用して、親指の CMC 関節または隣接する舟状骨台形台形 (STT) 関節など、どの特定の構造が圧痛であるかを判断するのに役立ちます。 患者と超音波装置の隣に配置された手、手首、および肘のモデルは、手根骨の骨の輪郭などの複雑な解剖学的構造の教育目的および視覚化に役立ちます [3]。
1.解剖超音波誘導手根管注射
手根管には、正中神経と、浅趾屈筋(FDS)、深部(FDP)、および長母指(FPL)を含む1本の腱が含まれています(図XNUMX)。 腱は、台形と舟状骨の結節から有頭骨と豆状突起のフックまで伸びる屈筋支帯によって保持されます。 FDS と FDP の腱は共通の滑膜鞘に囲まれていますが、FPL には別個の鞘があります。 正中神経の位置は、屈筋支帯のすぐ下、橈側手根屈筋 (FCR) の内側、FPL の表面、FDS の外側です。 ただし、最大で XNUMX センチメートル以上内側に位置する場合があります。 したがって、最良のブラインド手根管注射でさえ、神経を損傷する可能性があります。 正常な正中神経は指の動きに反応して動きますが、これは動的超音波画像で見ることができます。
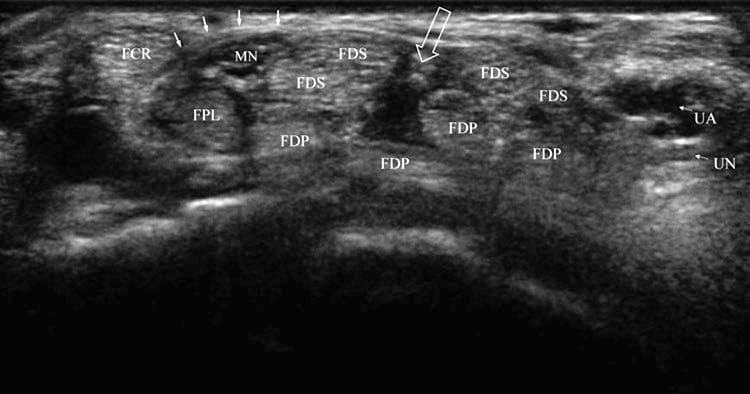
図1 正常な手根管。 遠位手首の折り目と手根管の開口部の短軸像は、影響を受けていない個人の典型的な解剖学的構造を示しています。 FCR は、正中神経 (MN) と FPL から横支帯 (実線の矢印) によって分離されています。 正中神経と尺骨神経 (UN) と動脈 (UA) の中間にある FDS 腱の間に裂け目または開口部 (開いた矢印) が見られます。
CTS は、最も一般的な末梢神経絞扼症候群です。 症状としては、夜間の手のしびれ、痛み、脱力感、手のむくみなどがあります。 親指、人差し指、中指、薬指の橈側半分の掌側の感覚が低下します。 診断のゴールド スタンダードは神経伝導検査と筋電図検査のままですが、CTS の超音波基準が開発されており、手首の遠位のしわの正中神経断面積 (CSA) [4] >15 mm2、遠位手首間の正中神経の CSA 比が含まれています。折り目と近位 12 cm >1.5 (特異性を高めるために >2.0 を使用) [5]、および屈筋支帯の湾曲 [6]。
2. 超音波誘導手根管注射に関する文献レビュー
グラッシ等。 は、針が正中神経と FCR 腱の間の間隔に向けられたリウマチ性滑膜炎によって引き起こされた CTS の場合の手根管注射の短軸技術を説明しました [7]。 私たちの経験では、この間隔はほとんどの人にとって手根管に簡単にアクセスするには狭すぎますが、正中神経がより内側に位置する場合のオプションです (図2).
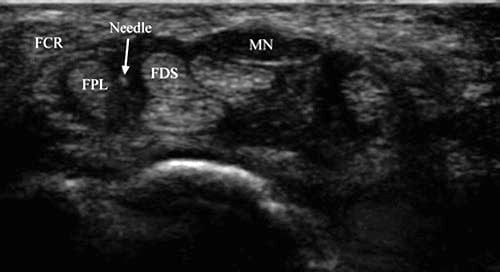
図 2 手根管症候群 (短軸注射) – 正中神経の内側への移動。 正中神経 (MN) は内側に移動し、開口部が FPL と FDS の腱の間に存在し、針 (矢印) の通過を可能にします。
スミスら。 豆状突起のレベルで実行される長軸超音波ガイド手根管注入技術について説明しました[8]。 針は、尺骨神経および動脈の表面および外側に挿入され、浅い角度で正中神経に向けられます。 ハイドロダイセクションは、正中神経を癒着から剥がすために使用されます。 スミスら。 合併症なしでこの技術を使用して50回以上の注射を行いました. 長軸技術により、針の先端とシャフトが常に見えるようになっています。 この技術は、手根管の手術が失敗した場合、手根横靭帯または神経と腱が密集している手根管の中央に直接注入する場合に特に有用であることがわかりました。
現時点では、超音波ガイド下手根管注射とブラインド手根管注射を比較したアウトカム研究はありません。 ブラインド手根管コルチコステロイド注射に関する最近のレビューでは、手根管解放手術で治療された患者の 75% で優れた結果が得られた一方で、8% で悪化したことがわかりました。 注射により、患者の 70% は優れた短期転帰を示しましたが、50% は 1 年で再発しました [9]。
アームストロング等。 神経機能の改善、具体的には盲目手根管コルチコステロイド注射の 2 週間後に正中感覚神経活動電位の消失を発見した。これは、すべての疼痛専門家、特に脊椎を治療する専門家にとって潜在的に重要な発見である [10]。
短軸技術の利点は、可能な限り細い針を最短距離で展開できることです。 正しく実行すれば、ほとんど痛みはありません。 ただし、針が腱に突き刺さると、患者は痛みを感じます。 1800 回以上の超音波ガイド下手根管注射で次の手法を使用しましたが、合併症は XNUMX つだけです (感染歴のある患者の感染症)。
3. 手根管注射のための超音波ガイド技術
患者は疼痛介入医の向かい側に座り、手首と手を回外させて枕の上に置きます。 患者は超音波装置の隣に座っているため、インターベンショニストは頭を回したり、視線を大きく変えたりする必要がなく、針の配置の精度に影響を与える可能性があります。
指を曲げ、手をリラックスさせて腱間のスペースを最大にし、手首の遠位の折り目の短軸像を取得します。 屈筋腱の間の開口部、通常は正中神経と尺骨神経の中間、中指と薬指の FDS 腱の間に位置する垂直またはわずかに斜めの裂け目が識別されます (図 1 および 3a–c)。 短軸または長軸のいずれかで超音波誘導注入を実行する場合、針の挿入部位は常に超音波スクリーンの視野の外にあることを覚えておくことが重要です。 したがって、意図した針挿入部位を簡単にスキャンして、正中神経または尺骨神経または動脈などの敏感な構造が邪魔になっていないことを確認する必要があります[3]。 正中神経は、トランスデューサが矢状面で前後に傾けられる際の異方性または明から暗への外観の変化に基づいて腱と区別することができます。 正中神経は、トランスデューサの向きと位置に応じて、内側または外側に亜脱臼する可能性があることにも注意してください。
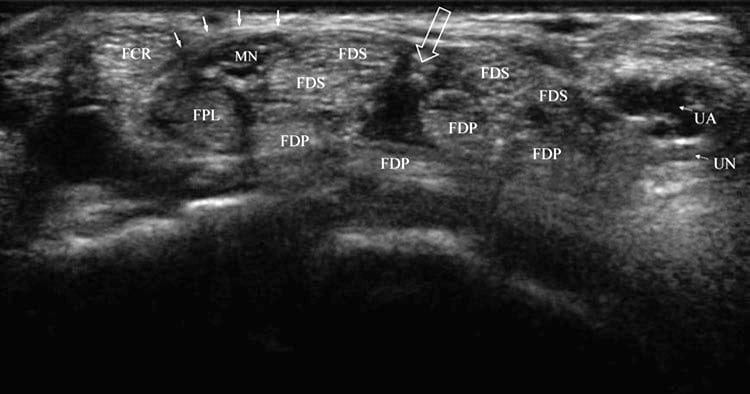
図1 正常な手根管。 遠位手首の折り目と手根管の開口部の短軸像は、影響を受けていない個人の典型的な解剖学的構造を示しています。 FCR は、正中神経 (MN) と FPL から横支帯 (実線の矢印) によって分離されています。 正中神経と尺骨神経 (UN) と動脈 (UA) の中間にある FDS 腱の間に裂け目または開口部 (開いた矢印) が見られます。
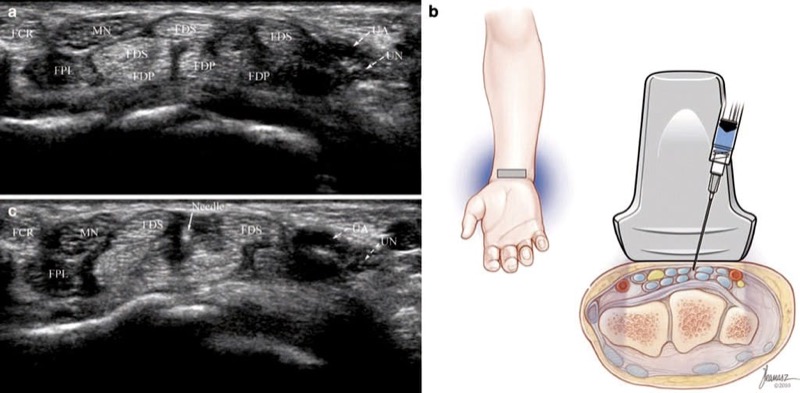
図3 手根管症候群(短軸注射) (a) 正中神経 (MN) の拡大と FDS 腱の間の開口部に注意してください。 (b) 注射前の針とトランスデューサの位置を示す図。 Joseph Kanasz (BFA) による医療イラスト。 (c) 注入中に得られた超音波画像は、無響注入物に囲まれた針の先端 (矢印) を示しています。
ターゲットが超音波画面の中央に配置された後、針挿入部位とターゲットの間の距離は、超音波マシン キャリパー ツールを使用して計算されるか、画面上のスケールに基づいて推定されます。 通常、短軸に 30 ゲージ、25 mm の針を挿入し、腱との接触を最小限に抑えて裂け目をわずかに斜めに通過させます。 注射器を手で軽く持ち、針が腱に突き刺さるのではなく、腱の間を滑るのを感じます。 針の先端が腱の表層の列内にあるとき、約 1.5 ml の 20 ~ 40 mg のトリアムシノロン アセトニドと生理食塩水が注入されます (図3b、c)。 薬が十分に混合されていないか、針が腱に突き刺さっている場合、目詰まりが発生し、別のより大きなゲージの針の挿入が必要になる場合があります.
針が引き抜かれた後、患者は指を完全に伸ばして、薬を手根管に引き込むように求められます。 夜間の手首副子の使用と悪化する活動の回避を組み合わせることで、注射は軽度から中等度の CTS の症例の症状を完全に緩和し、私たちの経験では最大 6 か月以上持続します。
4.解剖超音波誘導トリガー指注射
トリガーは、最初の環状 (A1) プーリーで発生します。ここで、屈筋腱とプーリーの間で摩擦が増加したり、サイズが一致しません。 A1 プーリーは、中手指節 (MCP) 関節およびその近位に位置し、腱鞘に隣接する結合組織の環状バンドで構成されています [11]。 A1 プーリーの平均長さは、大人の人差し指、中指、薬指で 12 mm、小指で 10 mm です [12]。 トリガーフィンガーの超音波画像所見には、腱の腫脹、A1 プーリーの低エコー肥厚、過血管新生、滑膜シース浸出、および屈曲および伸展中のシースの形状の動的変化が含まれます [11、13、14]。
軸方向の超音波ビューでは、A1 プーリーは低エコーであり、FDS と FDP の腱と掌板の上にある逆放物線のような形をしています。 親指では、A1 プーリーは FPL という 11 つの腱しか存在しないため、より円形の形状をしています [XNUMX]。
トリガーフィンガーは一般的な手の問題であり、一般集団の生涯有病率は 2.6%、糖尿病患者の生涯有病率は 10% です。 症状は、指の漠然とした締め付け感や手のひらの痛みから、明らかなトリガーとロックまでさまざまです。 圧痛はほとんどの場合 A1 滑車に存在し、軽度の症例では障害の存在に関する唯一の手がかりになる場合があります [11]。 薬指は、Quinnell 尺度に従って次のように等級付けできます。0、通常の動き。 1、不均一な動き; 2、積極的に修正可能なロック; 3、受動的に修正可能なロック; 4、指の固定変形[15]。
5. 超音波誘導トリガー指注射に関する文献レビュー
ゴディら。 長軸法を発表し、16 人の患者のプーリーの上下にステロイドが沈着することを示しました [50]。 Bodor と Flossman は、連続した 52 本のトリガー指のうち 94 本の前向き研究で短軸テクニックについて説明し、6 か月で 90%、1 年で 65%、18 か月で 71%、3% の指で症状が完全に解消したことを指摘しました。 56年で。 結果は統計的に有意であり、ブラインド注射の 1 年後に報告された 11% の成功率 [17、18、XNUMX] と比較して有利でした。
6. トリガー指注射のための超音波ガイド技術
短軸技術を使用して、注入のターゲットは、境界が FDS および FDP 腱と掌板、遠位中手骨、およびプーリーで構成される A1 プーリーの下の三角形です (図 4)。 屈筋腱は、基節骨のレベルでの軸方向ビューで識別されます。 この位置では、下にある骨の表面が凹状に見えます。 トランスデューサがより近位に通過すると、MCP 関節が交差するにつれて、近位指骨の凹面が中手骨の凸面に道を譲ります。
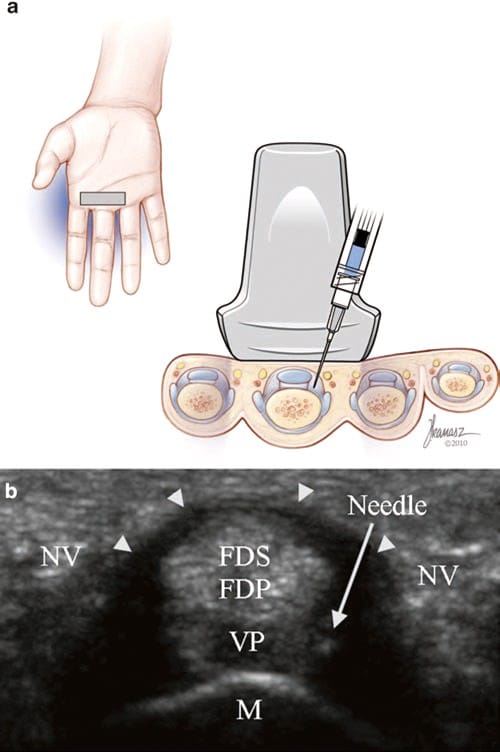
図4 薬指(短軸射出)。 (a) BFA の Joseph Kanasz によるイラストと医療イラスト (b) A1 プーリー (矢印)、FDS、およびFDP 腱、掌板 (VP)、および遠位中手骨 (M)。 神経血管束 (NV) は、滑車の両側にあります。
このレベルでは、A1 プーリーとターゲットの三角形が識別され、画面の中央に配置されるか、右手で注射する場合は中央から少し左に配置されます。 腱の橈骨側または尺骨側の三角形が選択されているかどうかは問題ではありません。 このような高精度を必要とする他の短軸注入と同様に、トランスデューサの側面にその正確な中心を示すマークを配置することにより、容易にすることができます。
遠位から近位へのアプローチを使用し、軸面では水平に対して約 70° の角度、矢状面では 45° の角度を使用して、三角形の斜辺までの軌道を計画します。 30 ゲージの針が皮膚に刺さるとすぐに、即時麻酔のために 0.25 ml の 4% リドカインを注入し、リアルタイムの超音波ガイダンスを使用して針をターゲットの三角形に慎重に進めます。
針の先端が三角形の内側にあるとき、シリンジを切り替え、約 0.5 ~ 1.0 ml の 10 ~ 15 mg のトリアムシノロン アセトニドとリドカイン 2 ~ 4% を注入し、A1 プーリーの下の流れを確実に視覚化します。 プーリの外側に流れが発生した場合、または流れがない場合は、流れが得られるまでニードルを調整します。 場合によっては、最初に流出に対する高い抵抗が認められ、続いて滑車の視覚的な膨張を伴う抵抗の急激な低下が見られます。 プーリーは貫通するのが難しく、針が詰まる可能性があり、別のより大きなゲージの針を挿入する必要があります。 その後、患者は通常の活動を再開するように勧められます。
7.解剖超音波誘導手首注射
手首は橈骨遠位端と尺骨で構成されています。 舟状骨、月状骨、三角骨、および豆状骨を含む近位手根列。 台形、台形、有頭骨、および有頭骨を含む遠位手根列。 そして中手骨の基部。 手首の関節は次のようにグループ化されます: 遠位橈尺骨、橈骨手根、中手根、および手根中手骨。 遠位橈尺関節により、回内および回外中に橈骨が尺骨の周りを旋回することができます。 両凹状の橈骨手根関節は、手首の屈曲と伸展、橈骨と尺骨の偏位の両方を可能にします。 近位手根列は、手首の運動連鎖内で挿入された剛性セグメントとして機能し、遠位手根列と半剛性リングを形成します [19]。 遠位手根列は、中手骨を支える堅固な基盤として機能し、複雑な靭帯の配列は、この章の範囲を超えて説明され、手根骨を接続して安定させます [20]。
手首は、背側および掌側の脱臼、慢性的な不安定性、リウマチ性および炎症性関節炎、変形性関節症など、急性および慢性の両方の損傷を受けやすい. 変形性関節症は、原発性または続発性に分類できます。 手と手首の原発性変形性関節症の最も一般的な部位には、親指のCMC関節が含まれます。 続発性変形性関節症は、典型的には、骨折後、または最も重要な 21 つの手首靭帯である舟状骨とルノトリケトラルの破壊後に発生します [95]。 二次性関節炎の症例の約 22% は舟状骨に関係しています [XNUMX]。
8. 超音波ガイド下手首注射に関する文献レビュー
コスキら。 活動性関節リウマチ (RA) の 50 人の患者に US ガイド下の手首注射を行った [23]。 最初のグループでは、患者は橈骨手根関節に 20 mg のトリアムシノロン ヘキサアセトニドを完全に注射されました。 3 か月後、両方のグループでビジュアル アナログ スコア (VAS) が改善し、最初のグループでは手首 19 個中 25 個が臨床的に良好または正常と評価され、22 つ目のグループでは 25 個中 XNUMX 個の手首が臨床的に評価されました。
ボーセン等。 手首の 17 つのコンパートメント間のコントラストの分布を評価する目的で、1 人の RA 患者のそれぞれの橈骨手根関節に 40 ml のメチルプレドニゾロン 0.15 mg、0.5 ml のガドリニウム、および 0.5 ml のリドカイン 24% を注射しました [1]。 橈骨遠位端と月状骨の間で矢状方向にトランスデューサを配置して、短軸アプローチを使用しました。 0.5 つのコンパートメント内で完全に広がる場合は 0、部分的に広がる場合は 2.4、広がりがない場合は XNUMX の値が割り当てられました。 分布スコアの平均は XNUMX で、MRI 滑膜炎スコアが高い患者ほど分布が大きく、XNUMX つのコンパートメントすべてに分布しているのは XNUMX 人の患者だけでした。
MR関節造影のための米国誘導造影剤注射に関する遡及的研究において、Lohman et al. 101 回中 108 回 (93.5%) の注射が関節内注射であることに注目しました [25]。 彼らの注射技術には、手首をわずかに掌側に屈曲させ、リスター結節を触診することが含まれていました。 短軸の超音波スキャンを使用して、橈骨手根関節の 90 番目と XNUMX 番目の腱コンパートメントの間のスペースを特定してマークしました。 トランスデューサを XNUMX° 回転させ、針を長軸に挿入しました。
アンフリー等。 死体のトラペジオメタカルパル (TMC) または親指 CMC 関節の US ガイド付き短軸注射を行った [26]。 X 線透視画像は、16 回の試行で 17 関節中 94 関節 (91%) で関節内コントラストを確認しました。 マンドル等。 は、確認のために超音波を使用して、ブラインド注射で同様の成功率 (27%) を報告しました [XNUMX]。
18 人の患者の最近の研究では、Salini 等。 ヒアルロン酸ナトリウム 1% を親指の CMC 関節に超音波ガイド下で 1 回注射したところ、1.8 か月のフォローアップで、安静時は 0.5 から 8 に、活動時は 4 から 9 に痛みが軽減し、NSAID の使用がなくなったことに注目しました。 2.5 人の患者で NSAID の使用を減らし(週に 1 ~ 7 錠)、28 人の患者で [XNUMX]。
親指CMC関節炎の56人の患者のよく管理された非超音波誘導研究において、Fuchs等。 トリアムシノロン アセトニド (TA) 10 mg 注射 1 回と、ヒアルロン酸ナトリウム (SH) 1% 1 ml 注射 61 回 (20 週間間隔) を比較しました。 VAS スコアは、最後の注射から 48 週間後、および最終追跡調査の 64 週間後に、TA グループで 30 から 28 から 3 に、SH グループで 26 から 29 から XNUMX になりました [XNUMX]。
9. 手首への注射のための超音波ガイド技術
注射を計画する前に、正確な超音波検査をお勧めします。 したがって、たとえば、手首の橈骨面の痛みを治療する場合、橈骨 - 舟状骨関節が視覚化されて画面の中央に表示され、関節を慎重に触診して、それが痛みの原因であることを確認します。 正確な超音波触診を容易にするために、小さなプローブまたは小指の先端の使用をお勧めします。 特定の関節が痛みの発生源である場合、隣接する構造に比べて圧痛があると予想されます。 この手法は、ピソトリケトラル (PT) 関節や STT 関節などの小さくてアクセスしにくい構造から生じる痛みを特定するのに特に役立つことがわかりました。
手首への注射の XNUMX つの技術について説明します。最初は長軸アプローチを使用し、XNUMX つ目は短軸アプローチを使用します。
橈骨手根関節への長軸アプローチでは、患者は医師に面した超音波装置の隣に座ります。 手首は回内し、掌側をわずかに屈曲させ、枕の上に置いています。 リスター結節は短軸で識別されます。 尺骨側の隣には長母指伸筋 (EPL) があり、続いて総趾伸筋 (EDC) があります。 EPL 腱と EDC 腱の間の間隔が画面の中央に表示され、橈骨の骨皮質が消えるまでトランスデューサが遠位に移動します。 ここでは、根底にある橈骨舟状関節が長軸に見えるように、トランスデューサを 90° 回転させます (図5)。 次に、27 ゲージ、32 mm の針を長軸に沿って遠位から近位に、針の先端が関節に入るまで進めます。
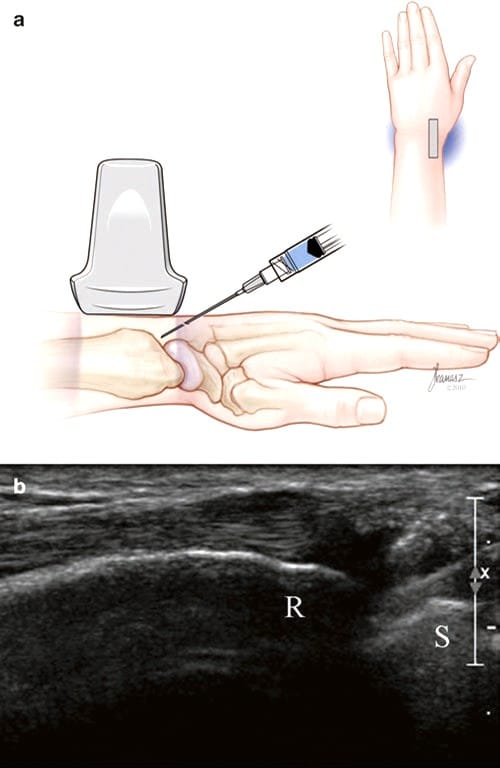
Fig.5 手首(橈骨 - 舟状骨)関節長軸注射。 (a) Joseph Kanasz、BFA によるイラストと医療イラスト。 (b) 関節と橈骨 (R) と舟状骨 (S) の長軸図、および針が右から入っているのが見られます。 注入された液体は針の先端を取り囲みます。
親指の CMC 関節などの小さく表面的な関節注射では、短軸注射が最も簡単に実行できます。 手首は、回内と回外の間のニュートラルに配置され、背側アプローチではわずかな尺骨偏位で、掌側アプローチでは回外、親指内転、およびわずかな尺骨偏位で配置されます。 関節は画面の中心に置かれ、皮膚と関節の表面部分内の点との間の距離が推定されます。 30 ゲージ、12.5 または 25 mm の針を短軸に挿入し、関節に向けます (図6)。 針が関節内にある場合は、コルチコステロイド、リドカイン、またはビスコサプリメントを 0.5 ~ 1.0 ml 注射します。 背側アプローチの利点は、手の掌側の敏感な皮膚を避けることです。 [26] 上にある親指の腱を避ける。
Fig.6 親指注射の CMC 関節(短軸背側アプローチ)。 (a) Joseph Kanasz、BFA によるイラストと医療イラスト。 (b) 注射中の針 (矢印)、近位中手骨 (M)、および台形 (Tm) の短軸ビュー。 薬剤は 30 ゲージの針を介して注入され、高速で気泡が関節の奥深くまで注入され、M と Tm の間の液体の外観がやや明るくなります。
10. 腱機能不全に対する超音波ガイド下注射の解剖学
伸筋腱は、背側の手首と前腕で 1 つのコンパートメントに分かれています。E2、長母指外転筋 (APL)、短母指伸筋 (EPB)。 E3、長橈側手根伸筋および短手根 (ECRL および ECRB)。 E4、EPL; E5、EDC; E6、小指伸筋(EDM)。 EXNUMX、尺側手根伸筋 (ECU)。 腱は、摩擦、酷使、滲出液、および変性変化を起こしやすい. ECRB、EDC、EDM、および ECU の共通の伸筋腱は、上腕骨の外側上顆に由来します。 屈筋腱の解剖学は、手根管セクションで説明されています。
11. 腱の機能不全
de Quervain の腱鞘炎
Fritz de Quervain は、1895 年に第 30 コンパートメント腱である APL と EPB の狭窄性腱滑膜炎について説明しました [0.94]。 親指と手首の動きに伴う痛みと橈骨茎状突起の圧痛がみられます。 発生率は 6.3 人年あたり約 1000 ~ 31 で [32, 32]、女性、高齢者、およびアフリカ系アメリカ人はより大きなリスクにさらされています [33]。 超音波所見には、腱周囲の浮腫性変化を伴う腱および滑膜鞘の肥厚が含まれる[XNUMX]。
ジンガス等。 De Quervain の腱滑膜炎患者 19 人にコルチコステロイドと放射線造影剤の盲目的注射を行った [34]。 色素が E11 に存在する 16 人中 1 人、E4 内および APL と EPB 腱の両方の周囲に色素が見られた 5 人中 1 人、色素が E0 に入らなかった 3 人中 1 人で症状の緩和が起こりました。 著者らは、症状の最適な解決は正確な腱鞘注射に依存すると結論付けており、認識されていない中隔が小さい EPB を大きい APL から分離している場合、注射と手術は失敗する可能性があるという仮説を立てました。
Avci等。 妊娠中および授乳中の女性を対象に無作為対照試験を実施し、コルチコステロイドの盲検注射で治療された 35 人中 XNUMX 人の患者で、親指スピカ副子を使用して XNUMX 人中 XNUMX 人の患者で完全な痛みの軽減が示された [XNUMX]。
Jeyapalan と Choudhary は、ド・ケルバン腱滑膜炎の 17 人の患者に US ガイド下の注射を行い、フォローアップに利用できた 15 人中 16 人 (94%) の患者で症状が大幅に改善したことを指摘した [36]。
腱交叉症候群
交差またはオールスマン症候群は、遠位前腕の E1 (APL および EPB) および E2 (ECRL および ECRB) 腱鞘の交差で発生します。 触診による局所的な圧痛により、診断が確定します。 超音波所見には、腱鞘の肥厚または浸出液の存在が含まれる場合がある[37]。 超音波ガイド下のコルチコステロイド注射と、直接的な圧力と悪化する活動の回避は、この問題の解決に役立ちます. まれに、E2 と E3 の交差点でより遠位に摩擦症候群が発生することがあります。
外側上顆炎
外側上顆炎 (LE) またはテニス肘の発生率は、一般人口の 0.4 ~ 0.7% です [38、39]。 LE は、過度の使用、変性、再生の欠如 (腱炎)、または総伸筋腱の微小断裂に続発する [3, 40]。 腱の ECRB 部分の深部線維が最も頻繁に関与します。 超音波所見には、びまん性腱の拡大、低エコー領域、線状および複雑な断裂、腱内石灰化、および隣接する骨の不規則性が含まれます[3]。
最近のシステマティック レビュー [41、42] では、コルチコステロイド注射は短期的には良好な症状緩和をもたらしますが、長期的な利益はないことがわかりました。 コルチコステロイドのリスクには、総伸筋腱および外側側副靭帯断裂が含まれます。
ミシュラ等。 コルチコステロイド注射と理学療法に失敗した 20 人の患者を対象に、慢性外側上顆炎に対する多血小板血漿 (PRP) 注射の最初のランダム化比較試験を行った [43]。 8 週間後、ブピバカイン群の 60 人の患者の 15% と比較して、PRP 群の 16 人の患者の VAS スコアが 5% 改善しました。 平均 25.6 か月後の最終フォローアップでは、PRP グループで 93% の改善が見られました。
最近のシステマティック レビュー [44、45] も、増殖療法、ポリドカノール、自己全血、および PRP がすべて LE に有効であると結論付けており、さらに多くの研究が進行中です。 マクシェーン等。 LE に対する超音波ガイド付き経皮的針による腱切開術の後、平均 92 か月で 22% の患者で良好から優れた結果が報告された [46]。
腱インピンジメント
アローラ等。 FPL腱の141つの破裂、屈筋腱の腱滑膜炎の47例、EPLの破裂48例、伸筋腱の滑膜炎の49例、 CTS、および CRPS [XNUMX] の XNUMX つ。 カザレット等。 は、手掌プレートの固定に関連する FPL 破裂の XNUMX 例を説明している [XNUMX]。 アドハム等。 橈骨遠位端骨折の掌側プレート固定後の屈筋腱の問題の XNUMX つのケースを説明しました。これらはすべて、屈筋腱とスクリューまたはプレートの遠位端との密接な接触に関連していました [XNUMX]。
12. 腱機能不全のための超音波誘導法
ド・ケルバン腱滑膜炎に対する US ガイド下の注射は、次のように行われます。APL および EPB 腱は、親指の付け根の短軸で識別され、通常は橈骨茎状突起を横切る最大の圧痛点まで近位に続きます。 E1 腱鞘は注射のターゲットですが、中隔が存在するか、シース全体に流れが広がらない場合は、各腱を個別にターゲットにすることができます。 腱の間の裂け目を画面の中央に配置した後、27 ゲージ、32 mm の針、および 1 ~ 2 ml のリドカイン/コルチコステロイド (図7).
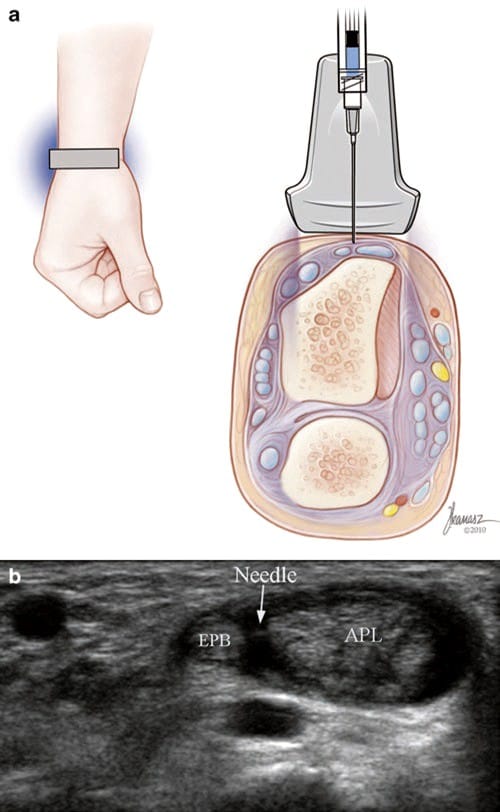
図 7 de Quervain の腱滑膜炎 (短軸注射)。 (a) Joseph Kanasz、BFA によるイラストと医療イラスト。 (b) APL と EPB の腱の間に見られる針 (矢印) の先端の短軸ビュー。
交差症候群に対する米国誘導注射は、同様の方法で行われます。 E1 腱は、E2 腱と交差する点まで近位に続きます。 短軸注射は、APL 腱と EPB 腱の間の E1 腱鞘に提供され、その後、より多くの薬剤を注射できる E1 と E2 の間の空間に針が進みます。
外側上顆炎の超音波検査は、総伸筋腱が腫れているか、変性しているか、部分的または完全に断裂しているかどうかを判断するのに最も役立ちます。 超音波ガイダンスは、短軸または長軸で PRP を涙液に注入したり、注入物の広がりを評価したりするために使用できます (図8).
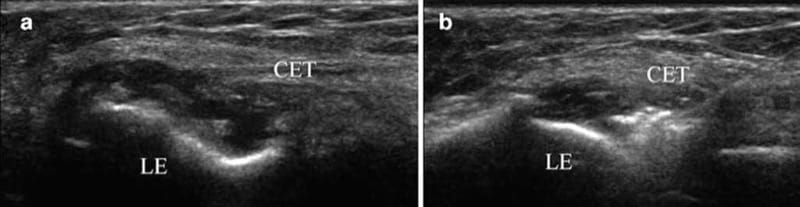
図8 外側上顆炎。 (a) 総伸筋腱 (CET) の起点と外側上顆 (LE) の間の無響液を示す長軸図は、断裂を示します。 (b) PRP が涙に注入されていることを示す針を使用した長軸図。
腱インピンジメントに対する US ガイド付き注射は、ダイナミック イメージングを使用して、どの腱がどこでインピンジメントされているかを判断した後に実行できます。 コルチコステロイドは腱断裂のリスクを高めるため、局所麻酔薬の注射のみが提供されます。 痛みの原因が特定されたら、ハードウェアを取り外すかどうかを決定できます。 FPL などの腱のインピンジメントの注入技術は、CTS の注入技術と似ています。 短軸または長軸のアプローチが使用されますが、先端が FPL と固定プレートまたはネジの間に配置されるように、針は腱の表面的な列を超えて進められます。 その時点で、リドカイン 0.5% またはブピバカイン 1.0% を 4 ~ 0.75 ml 注射し、痛みと機能を評価します (図9).
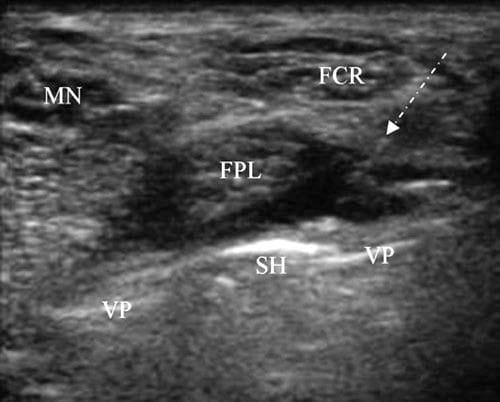
図 9 FPL 腱のインピンジメント。 FPL に隣接する掌側固定プレート (VP) と突き出たスクリュー ヘッド (SH) を備えた橈骨遠位端の短軸像。 画像は診断注射中に撮影されました。 FPL 腱は、長軸アプローチを介して注入された局所麻酔薬によって SH から離れています。 針は矢印の下に一連のドットとして表示されますが、角度が高いため見にくいです。
13.解剖学的超音波誘導肘注射
肘は、上腕骨、橈骨、尺骨の XNUMX つの骨の関節によって形成される複合関節です。 尺骨 - 上腕関節はヒンジ関節に似ていますが、橈尺骨および橈骨 - 上腕関節は軸回転を可能にします。 関節包は肘関節全体を包み込み、肘の伸展では緊張し、肘の屈曲では弛緩します。 それには XNUMX つの脂肪パッドが含まれており、そのうち XNUMX つは小頭窩と滑車窩にあり、XNUMX つ目は肘頭窩にあります。 肘関節浸出液が存在する場合、脂肪パッドが上昇し、目に見える後方および上昇した前方脂肪パッドのX線写真の兆候が生じます。
肘の周りには、肘頭滑液包や肘頭滑液包を含む多数の滑液包が見られます。 肘部滑液包には、二頭橈骨滑液包と骨間滑液包が含まれる[50]。 肘部滑液包は、遠位二頭筋腱と橈骨結節の間に位置し、前腕回内時の摩擦を減少させます。 肘部滑液包炎はまれであり、前肘窩に痛みと腫れを引き起こす[51]。 肘頭の後方の皮下組織に位置する表面的な肘頭滑液包を含む XNUMX つの滑液包が後方に見られます。 この滑液包は、一般に、直接的な損傷または反復的な外傷の後、または炎症性疾患によって炎症を起こします。
肘の周囲の末梢神経解剖学の知識は、この領域でインターベンション手順を実行する際に重要です。 尺骨神経は肘頭突起と内側上顆の間の内側に位置し、橈骨神経は腕橈骨筋の下の外側に位置し、そこで深枝と浅枝に分岐します。 橈骨神経の深枝は回外筋の 52 つの頭の間を走り、浅枝は腕橈骨筋の下を通り、手の背側橈骨面に向かう [53]。 正中神経は前方にあり、上腕筋の表面にあり、上腕動脈の内側にある [XNUMX]。
14. 超音波ガイド下肘注射に関する文献レビュー
超音波ガイド下の肘関節注射は、変形性関節症、関節リウマチ、結晶性関節症、および感染症に起因する痛みの診断と治療のために一般的に行われます。 超音波は、医師が肘の痛みを治療するための貴重なツールとなり得ます。これは、身体検査や盲目的な吸引では胸水の存在を明らかにできないことが多いためです。
ルイスら。 とブルインら。 [54, 55]. トランスデューサーは、上腕の長軸に合わせて、上腕三頭筋の腱が見えなくなるまで横方向に動かします。 針は、長軸アプローチを使用して挿入されます。 正中神経、橈骨神経、および尺骨神経は、このアプローチでは損傷のリスクがなく、主要な解剖学的ランドマークには、上腕骨の凹状の肘頭窩、後部脂肪体、および肘頭が含まれます。
15. 超音波誘導肘注射法
患者は医師とは反対側に座り、膝の上で枕を XNUMX つ折りにし、手を枕の上に置き、肘を曲げます。 肘頭と上腕三頭筋の長軸像が得られます(図10a)。 トランスデューサーの下端を肘頭に置いたまま、右肘の場合は上端を時計回りに 30°、左肘の場合は反時計回りに 30°回転させます。 トランスデューサを回転させると、上腕骨遠位部の外側滑車の凸面と低エコー軟骨の薄い層が見えてきます。 関節腔は、肘頭と滑車の間の小さな切り欠きです (図10c).
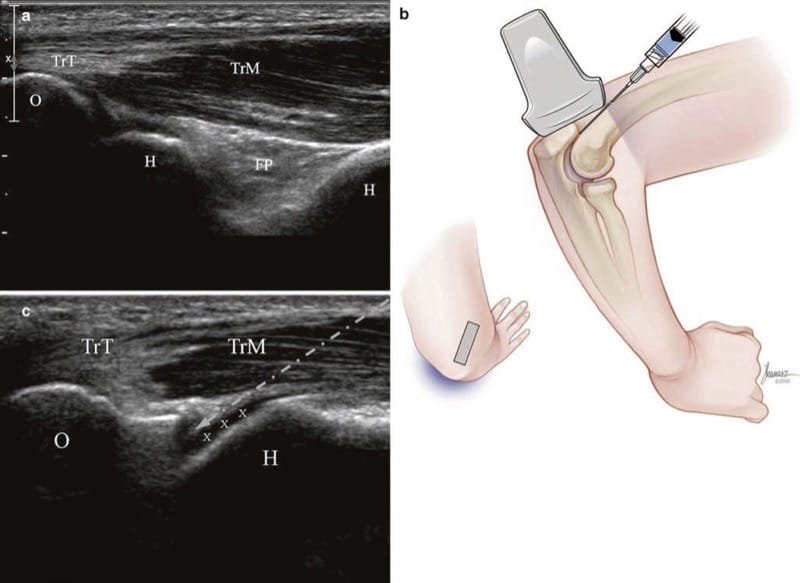
Fig.10 エルボー(長軸射出) (a) 上腕三頭筋腱 (TrT)、筋肉 (TrM)、肘頭 (O)、上腕骨 (H)、ヒアリン軟骨 (x)、および後部脂肪パッド (FP) の最初の長軸ビュー。 (b) トランスデューサの上端を横方向に 30° 回転させた後の位置の図。 Joseph Kanasz (BFA) による医療イラスト。 (c) 超音波画像 (b) 上腕三頭筋腱 (TrT)、筋肉 (TrM)、および筋肉を通過して腱を回避する針の軌跡 (矢印)。
横方向に回転しすぎないように注意する必要があります。軟骨の低エコー層が見られない場合、肘頭よりも上に見える骨面は、後外側上顆である可能性があります。 次にトランスデューサを下方に動かして、針が関節腔まで移動するのに必要な距離を最小限に抑えます。 いつものように、可能な限り細い針が使用され、長軸に上から下に挿入されます (図10b)。 吸引を実行する必要がある場合 (図11)、針は、そのトラックを麻酔しながら撤回され、より大きなゲージの針がその経路に沿って挿入されます。
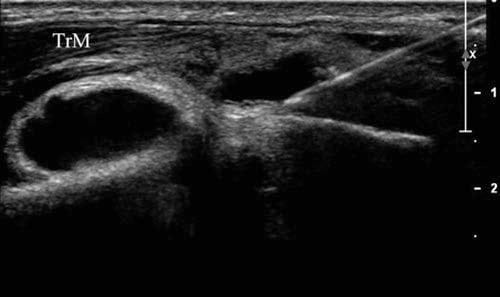
図11 肘関節吸引。 痛風患者の肘から 18 ml の滑液を吸引する際に採取した 15 ゲージ針の長軸像。 滲出液は関節よりも上に位置していたので、この画像に見られる下層の骨はすべて上腕骨外側です。