Catherine Vandepitte, Ana M. Lopez, Sam Van Boxstael et Hassanin Jalil
FACTS
- Indications : Chirurgie distale du pied et des orteils
- Position du transducteur : autour de la cheville ; dépend du nerf à bloquer
- Objectif : propagation de l'anesthésique local autour de chaque nerf individuel
- Anesthésique local : 3 à 5 mL par nerf
CONSIDÉRATIONS GÉNÉRALES
Utilisation de l'année technique guidée par ultrasons (US) offre au praticien la possibilité de réduire le volume d'anesthésique local requis pour le bloc de cheville. Les nerfs impliqués étant situés relativement près de la surface, les blocs nerveux de la cheville sont faciles à réaliser ; cependant, la connaissance du anatomie de la cheville est essentielle pour assurer le succès.
ANATOMIE ÉCHOGRAPHIQUE
Le bloc nerveux de la cheville consiste à anesthésier cinq nerfs distincts : deux nerfs profonds et trois nerfs superficiels. Les deux nerfs profonds sont le nerf tibial et le nerf péronier profond, et les trois nerfs superficiels sont les nerfs péronier superficiel, sural et saphène. Tous les nerfs, à l'exception de la saphène, sont des branches terminales du nerf sciatique ; le nerf saphène est une branche sensorielle du nerf fémoral.
Nerf tibial
Le nerf tibial est le plus grand des cinq nerfs au niveau de la cheville et assure l'innervation du talon et de la plante du pied. Avec le transducteur linéaire placé transversalement (ou juste à proximité) au niveau de la malléole médiale, le nerf peut être vu immédiatement en arrière de l'artère tibiale postérieure (Chiffres 1, 2, et 3). Doppler couleur peut être très utile pour localiser l'artère tibiale postérieure lorsqu'elle n'est pas facilement apparente. Le nerf apparaît généralement hyperéchogène avec un motif en nid d'abeille. Un mnémonique utile pour les structures pertinentes à proximité est Tom, Dick et Harry, qui fait référence, d'avant en arrière, au tendon du tibial postérieur, au tendon du long fléchisseur des orteils, à l'artère/nerf/veine et au tendon du long fléchisseur de l'hallux. Ces tendons peuvent ressembler au nerf en apparence, ce qui peut prêter à confusion. La relation intime du nerf avec l'artère doit être gardée à l'esprit pour éviter toute erreur d'identification. En cas de doute, suivez la structure en proximal : les tendons se transformeront en ventres musculaires, alors que le nerf ne changera pas d'aspect.
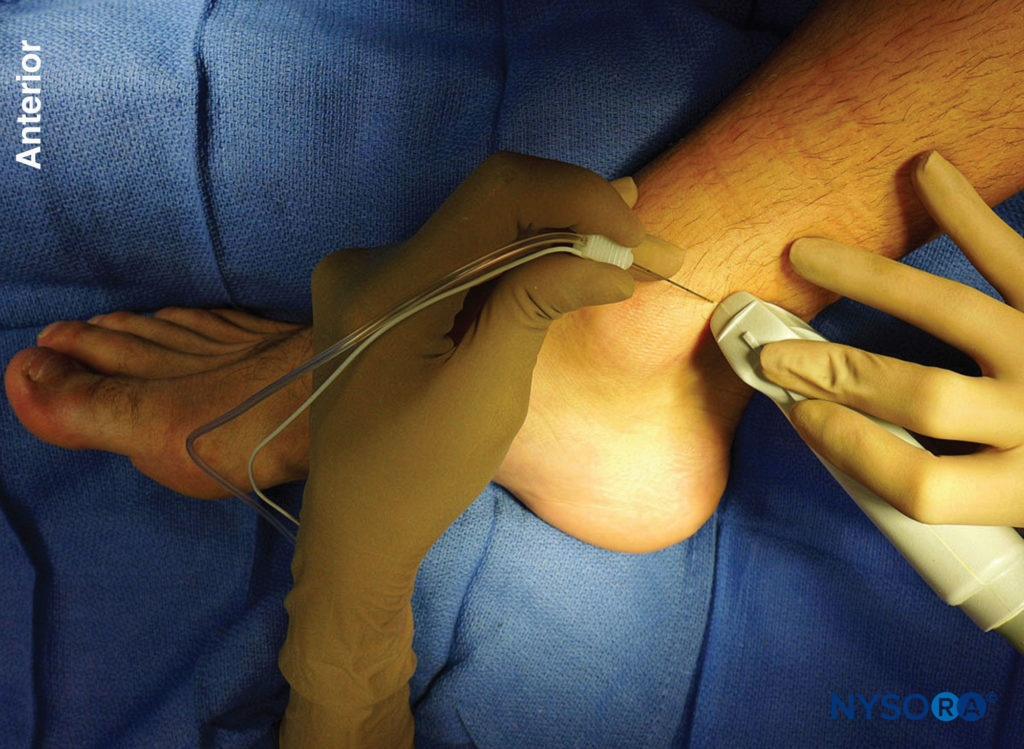
FIGURE 1. Position du transducteur et insertion de l'aiguille pour un bloc nerveux du nerf tibial en utilisant une technique dans le plan.
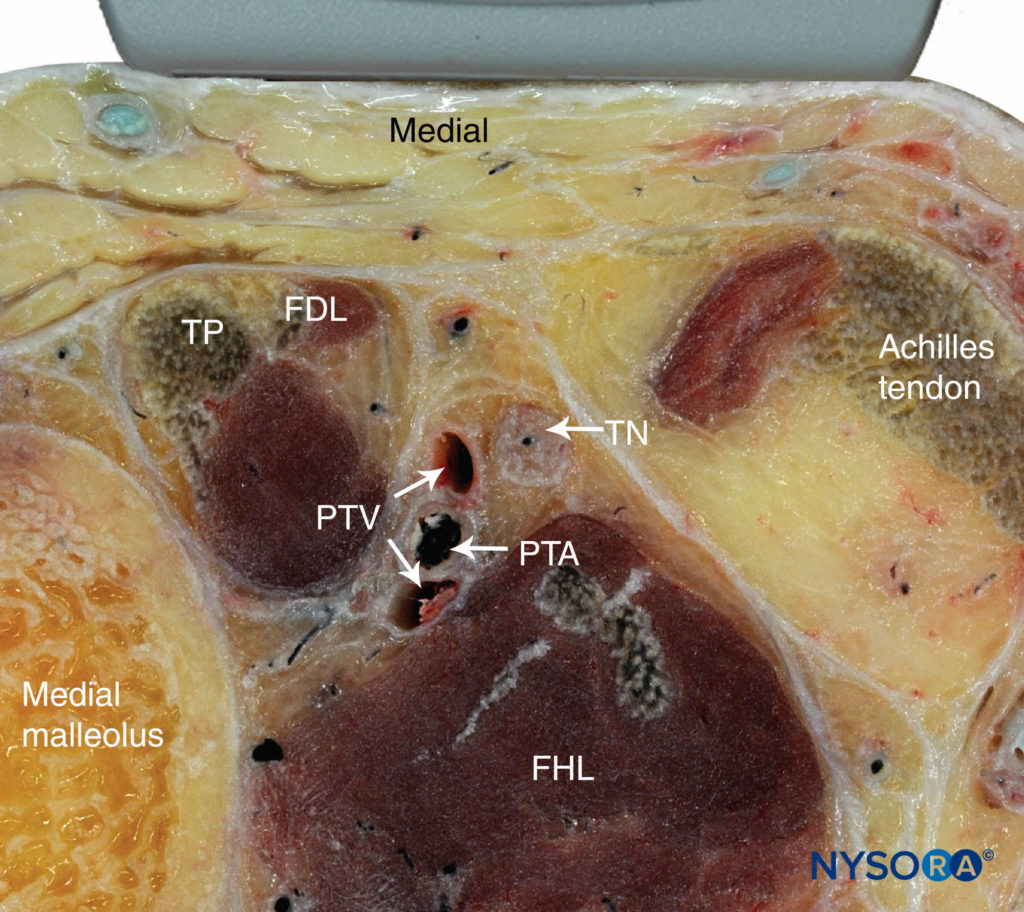
FIGURE 2. Anatomie en coupe du nerf tibial au niveau de la cheville. Sont représentés l'artère tibiale postérieure (PTA) et la veine (PTV) derrière la malléole médiale, le tibial postérieur (TP) et le long fléchisseur des doigts (FDL). Le nerf tibial (TN) est juste en arrière des vaisseaux tibiaux postérieurs et superficiel par rapport au muscle long fléchisseur de l'hallux (FHL). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
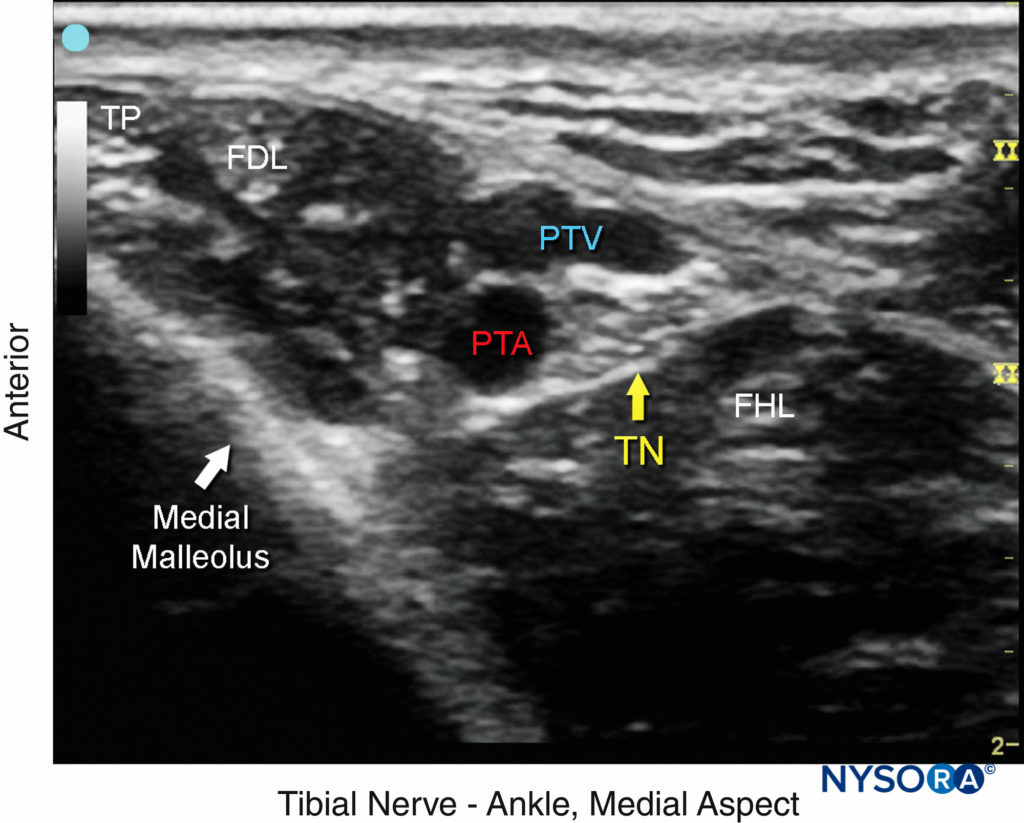
FIGURE 3. Le nerf tibial (TN) est vu en arrière et en profondeur de l'artère tibiale postérieure (PTA). TP, tibial postérieur ; FDL, long fléchisseur des doigts ; FHL, long fléchisseur de l'hallux ; PTV, veine tibiale postérieure.
Extrait du Compendium of Regional Anesthesia: Amorçage cognitif pour un bloc nerveux tibial au niveau de la cheville.
Nerf péronier profond
Cette branche du nerf péronier commun innerve les muscles extenseurs de la cheville, l'articulation de la cheville et l'espace entre le premier et le deuxième orteil. À l'approche de la cheville, le nerf traverse l'artère tibiale antérieure d'une position médiale à latérale. Un transducteur placé en orientation transversale au niveau du rétinaculum des extenseurs montrera le nerf situé immédiatement en dehors de l'artère, à la surface du tibia (Chiffres 4, 5, et 6). Chez certains individus, le nerf chemine le long du côté médial de l'artère. Le nerf apparaît généralement hypoéchogène avec un bord hyperéchogène, mais il est petit et souvent difficile à distinguer du tissu environnant.
FIGURE 4. Position du transducteur et insertion de l'aiguille pour bloquer le nerf péronier profond au niveau de la cheville.
(Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
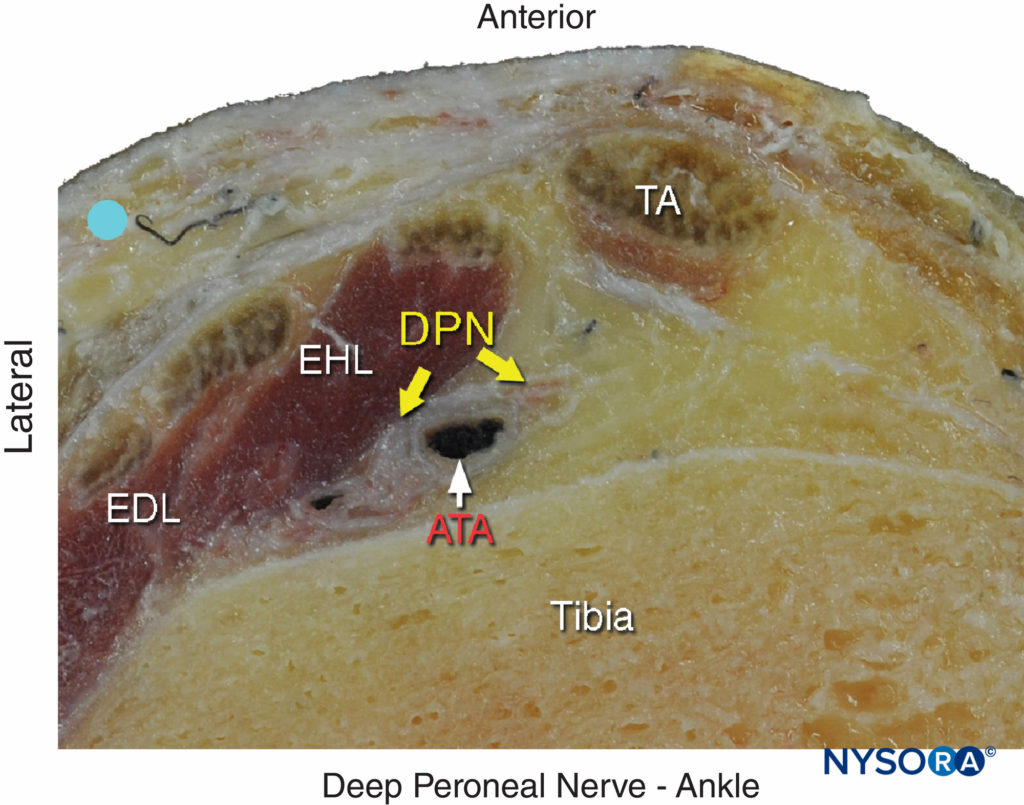
FIGURE 5. Anatomie en coupe du nerf péronier profond au niveau de la cheville. Le nerf péronier profond (DPN) est situé juste en dehors de l'artère tibiale antérieure (ATA) et entre l'extensor hallucis longus (EHL) et le tibia. Notez la proximité de l'extensor digitorum longus (EDL) et du tibialis anterior (TA), qui peuvent servir de repère important ; pour le localiser, fléchissez et étendez manuellement le gros orteil du patient. Le nerf péronier profond apparaît divisé dans cette section. (Reproduit avec la permission de Hadzic A: Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2nd ed. New York:McGraw-Hill, 2011.)
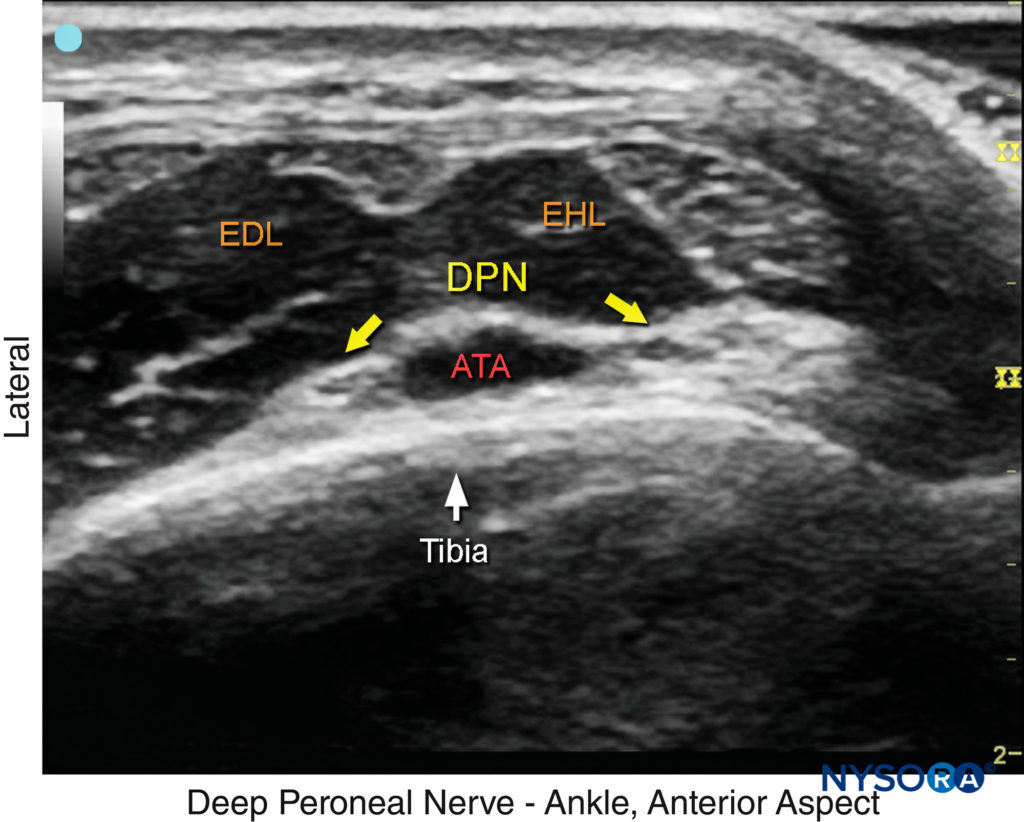
FIGURE 6. Image US du nerf péronier profond (DPN), vu à la surface du tibia juste en dehors de l'artère tibiale antérieure (ATA). Le nerf est divisé dans cette image. Les tendons environnants sont l'extensor hallucis longus (EHL) et l'extensor digitorum longus (EDL). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
Tiré du Compendium of Regional Anesthesia : Amorçage cognitif pour un bloc du nerf péronier profond au niveau de la cheville.
Conseils NYSORA
Lorsque le nerf péronier profond est difficile à identifier à l'échographie, une injection autour de l'artère peut aider à la visualisation.
Nerf péronier superficiel
Le nerf péronier superficiel innerve le dos du pied. Il émerge à la surface du fascia 10 à 20 cm au-dessus de l'articulation de la cheville sur la surface antérolatérale de la jambe et se divise en deux ou trois petites branches. Un transducteur placé transversalement sur la jambe, à environ 5-10 cm en proximal et en avant de la malléole latérale, identifiera les branches nerveuses hyperéchogènes situées dans le tissu sous-cutané immédiatement superficiel au fascia (Chiffres 7, 8, et 9). Pour identifier le nerf proximal à sa division, le transducteur peut être tracé de manière proximale jusqu'à ce que, sur la face latérale, le muscle extensor digitorum longus et peroneus brevis puisse être vu avec une rainure proéminente entre eux menant au péroné (Figure 10).
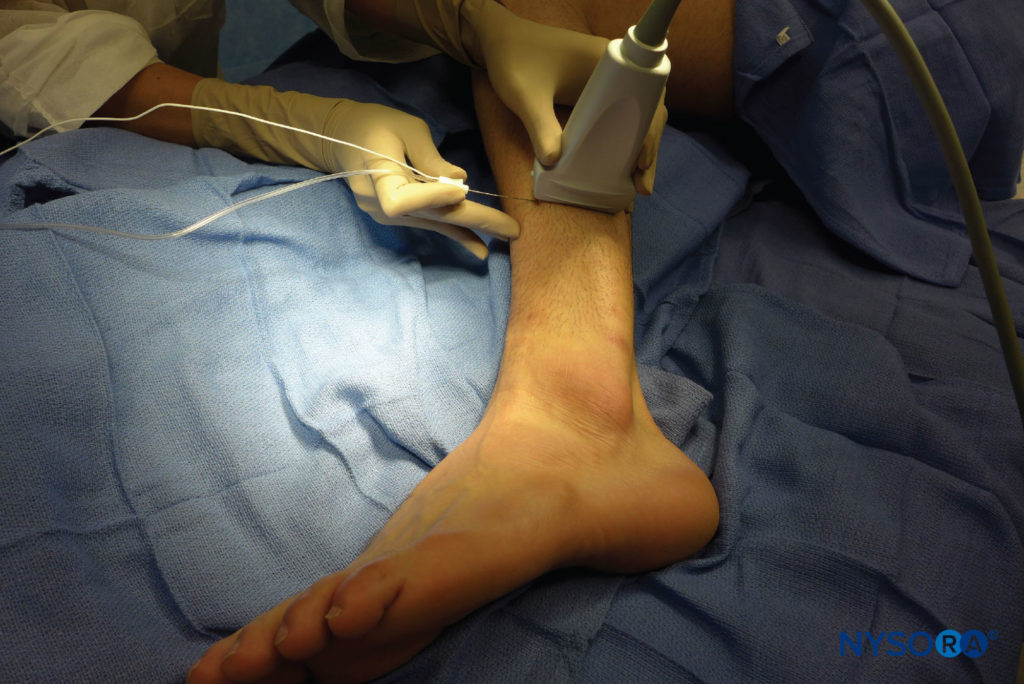
FIGURE 7. Position du transducteur et insertion de l'aiguille pour bloquer le nerf péronier superficiel.
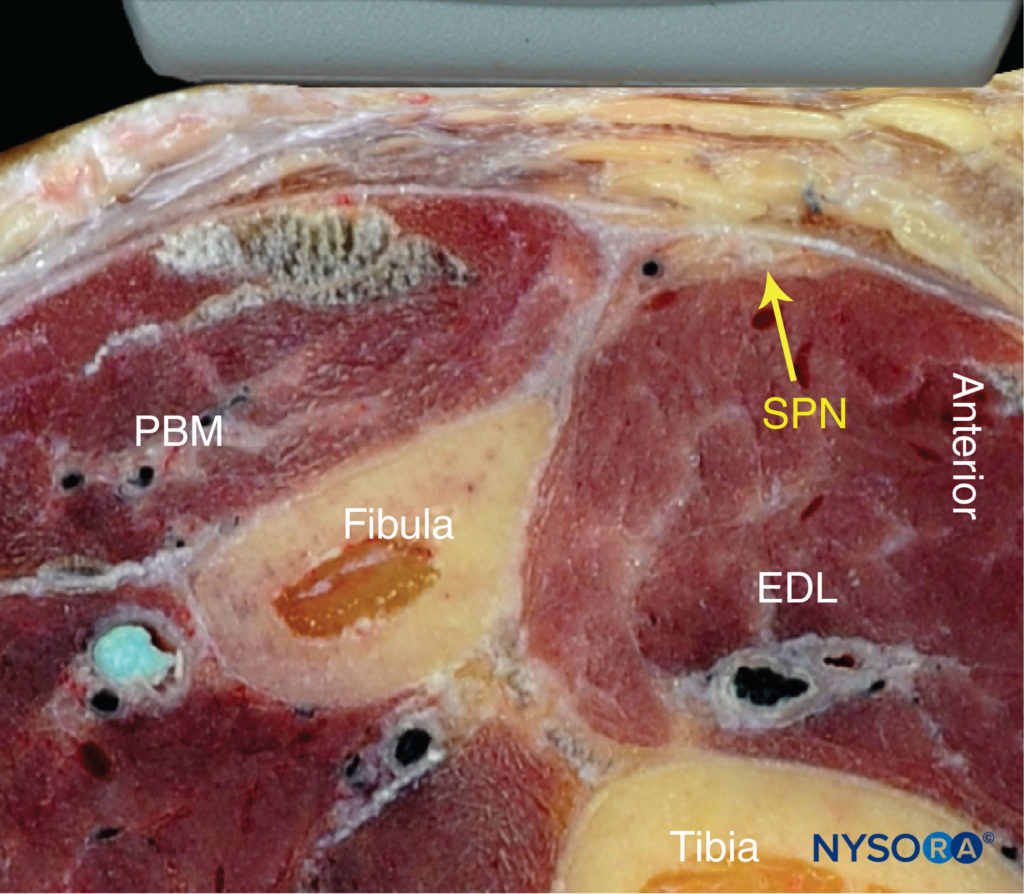
FIGURE 8. Anatomie en coupe du nerf péronier superficiel (SPN). EDL, muscle long extenseur des orteils ; PBM, muscle court péronier. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
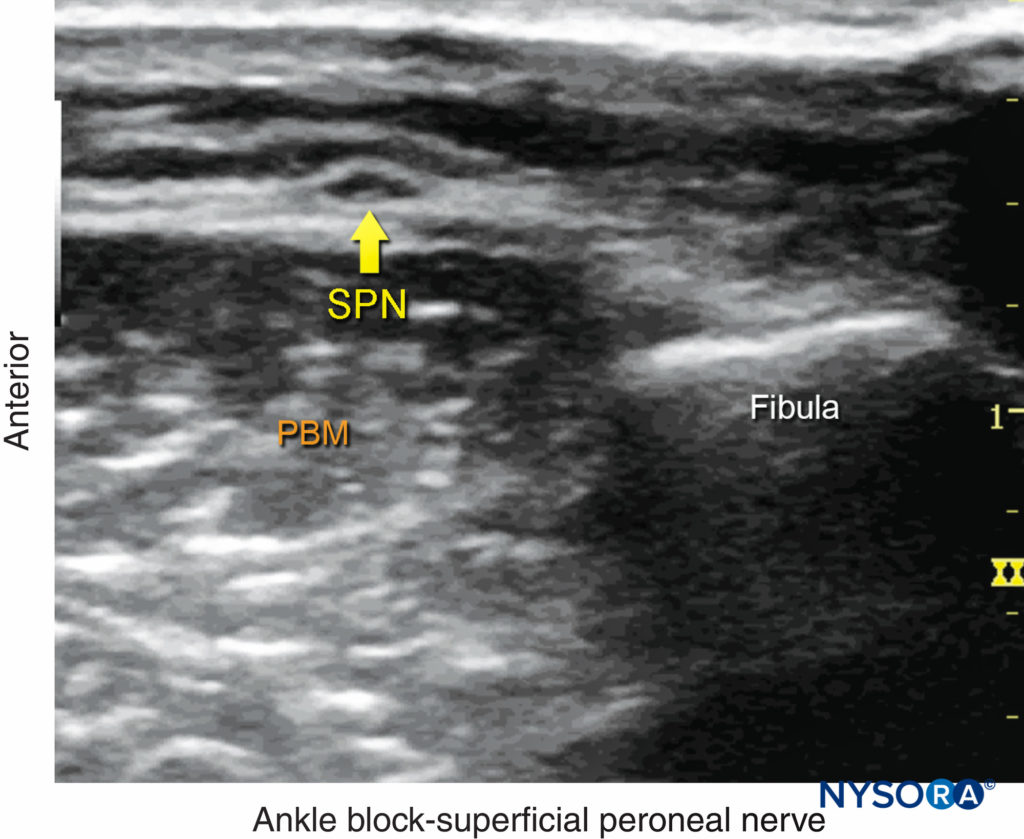
FIGURE 9. Anatomie échographique du nerf péronier superficiel (SPN). PBM, muscle court péronier. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
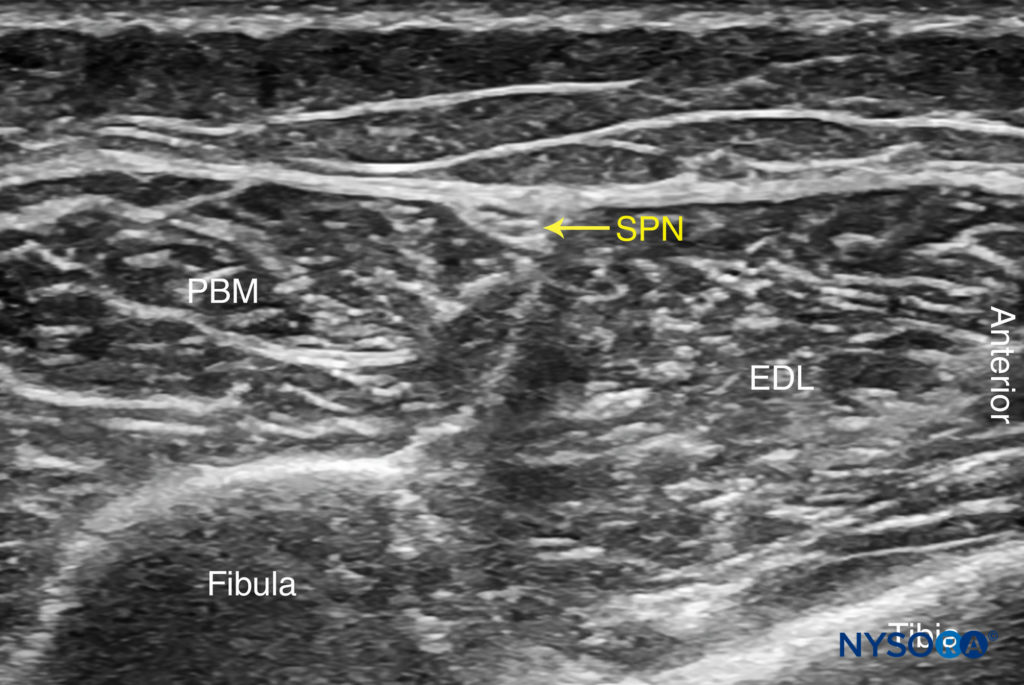
FIGURE 10. Anatomie américaine du nerf péronier superficiel avec les structures étiquetées. EDL, muscle long extenseur des orteils ; PBM, muscle court péronier ; SPN, nerf péronier superficiel.
Le nerf péronier superficiel est situé dans cette rainure, juste en profondeur du fascia. Une fois qu'il a été identifié à cet endroit plus proximal, le nerf peut être tracé distalement à la cheville ou il peut être bloqué à ce niveau. Parce que les nerfs superficiels sont plutôt petits, leur identification avec les États-Unis n'est pas toujours possible.
Extrait du Compendium of Regional Anesthesia : Amorçage cognitif pour un bloc nerveux péronier superficiel au niveau de la cheville.
Conseils NYSORA
L'utilisation d'une aiguille de petit calibre (calibre 25) est recommandée pour réduire l'inconfort du patient car l'insertion de l'aiguille dans cette zone peut être douloureuse.
Nerf sural
Le nerf sural innerve le bord latéral du pied et de la cheville. Proximal à la malléole latérale, le nerf sural peut être visualisé comme une petite structure hyperéchogène intimement associée à la petite veine saphène superficielle au fascia profond.
Le nerf sural remonte le long de la face postérieure de la jambe, s'étendant sur la ligne médiane superficielle du tendon d'Achille et des muscles gastrocnémiens (Chiffres 11, 12, et 13). Un garrot de mollet peut être utilisé pour augmenter la taille de la veine et faciliter son imagerie ; le nerf se trouve souvent à proximité immédiate de la veine.
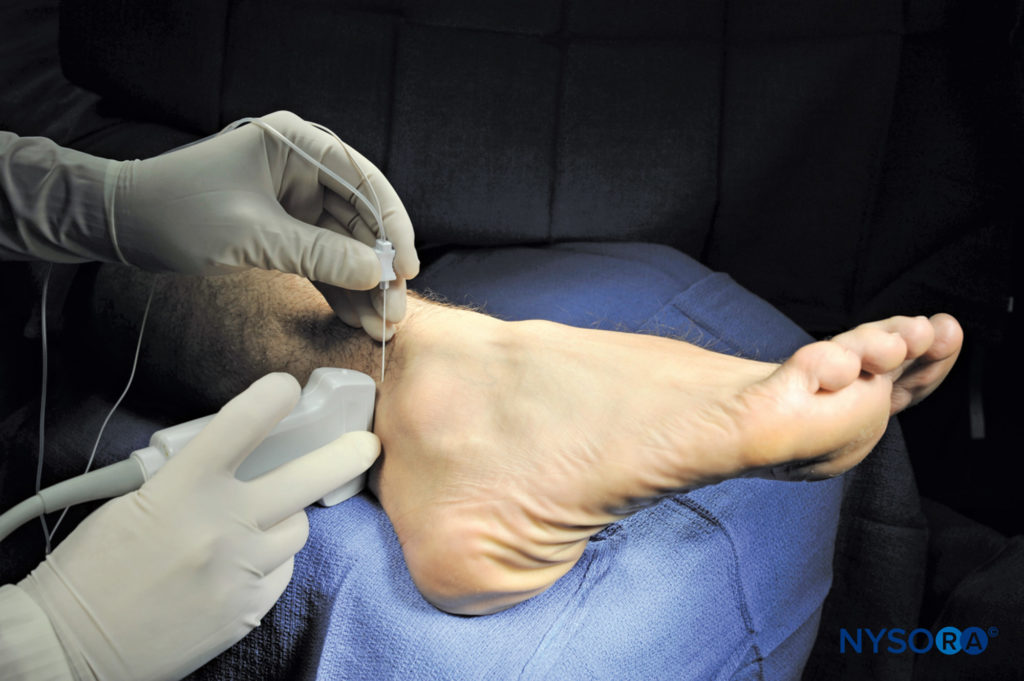
FIGURE 11. Position du transducteur et insertion de l'aiguille pour bloquer le nerf sural. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
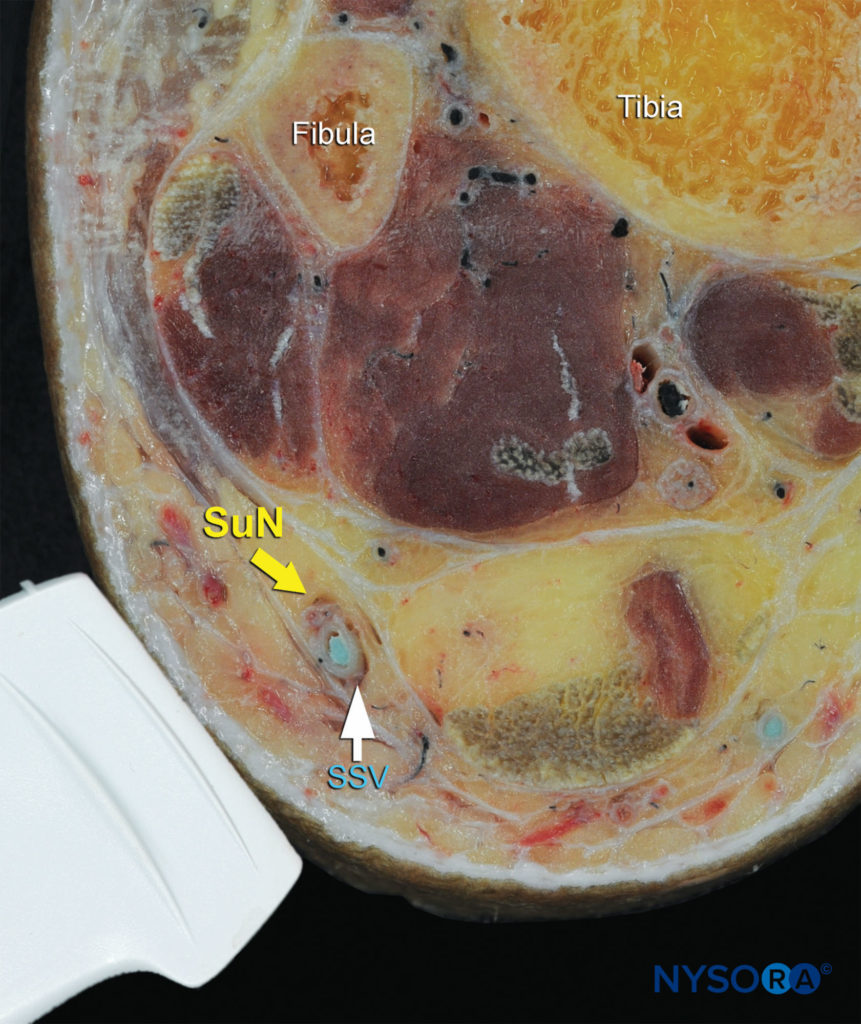
FIGURE 12. Anatomie en coupe du nerf sural au niveau de la cheville. Montré est le nerf sural (SuN) dans le voisinage immédiat de la petite veine saphène (SSV). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
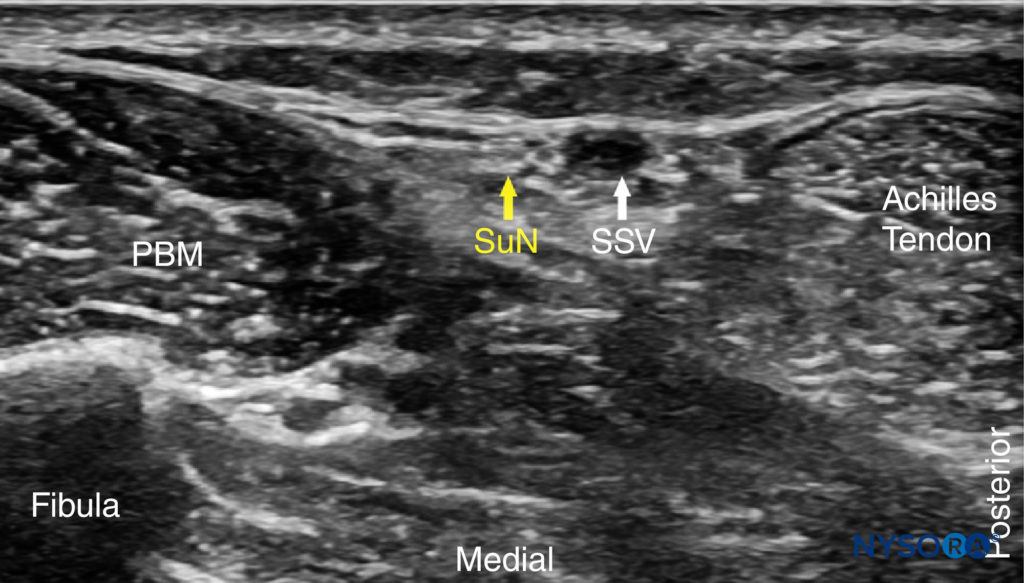
FIGURE 13. Anatomie échographique du nerf sural (SuN). Le muscle court péronier (PBM) et la petite veine saphène (SSV) sont représentés.
Extrait du Compendium of Regional Anesthesia: Amorçage cognitif pour un bloc du nerf sural au niveau de la cheville.
Nerf saphène
Le nerf saphène innerve la malléole médiale et une partie variable de la face médiale de la jambe sous le genou. Le nerf descend le long de la jambe médiale le long de la grande veine saphène. Parce qu'il s'agit d'un petit nerf, il est préférable de le visualiser à 10–15 cm en amont de la malléole médiale, en utilisant la grande veine saphène comme repère (Chiffres 14, 15, et 16). Un garrot de mollet proximal peut être utilisé pour aider à augmenter la taille de la veine.
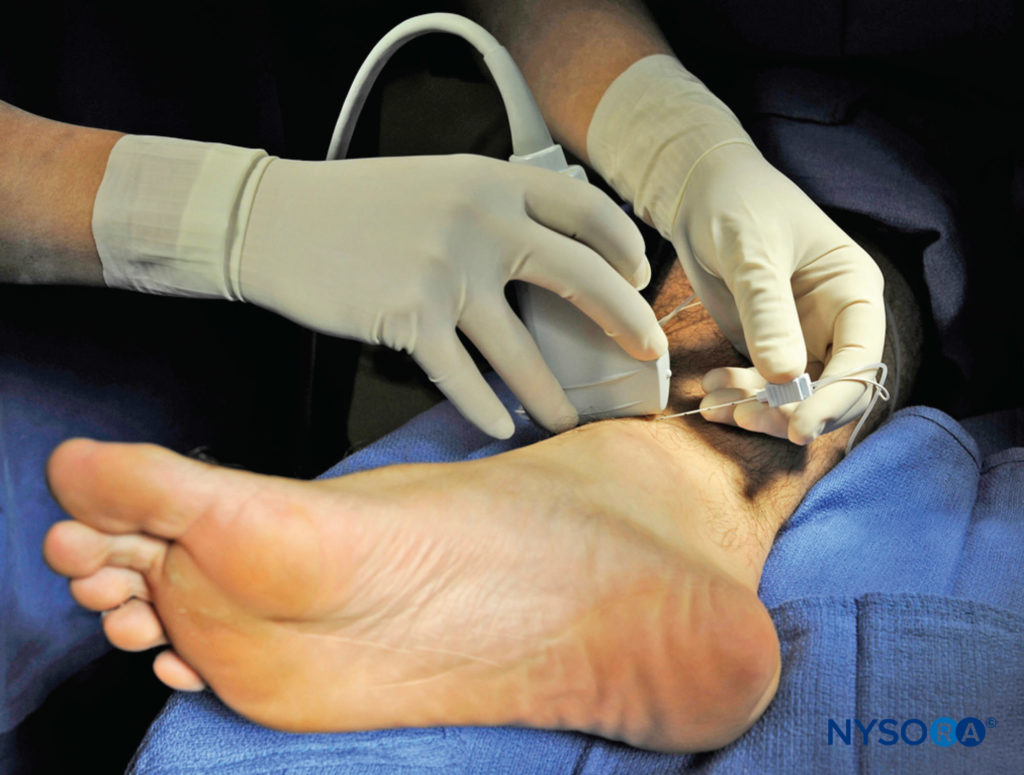
FIGURE 14. Position du transducteur et insertion de l'aiguille pour bloquer le nerf saphène. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
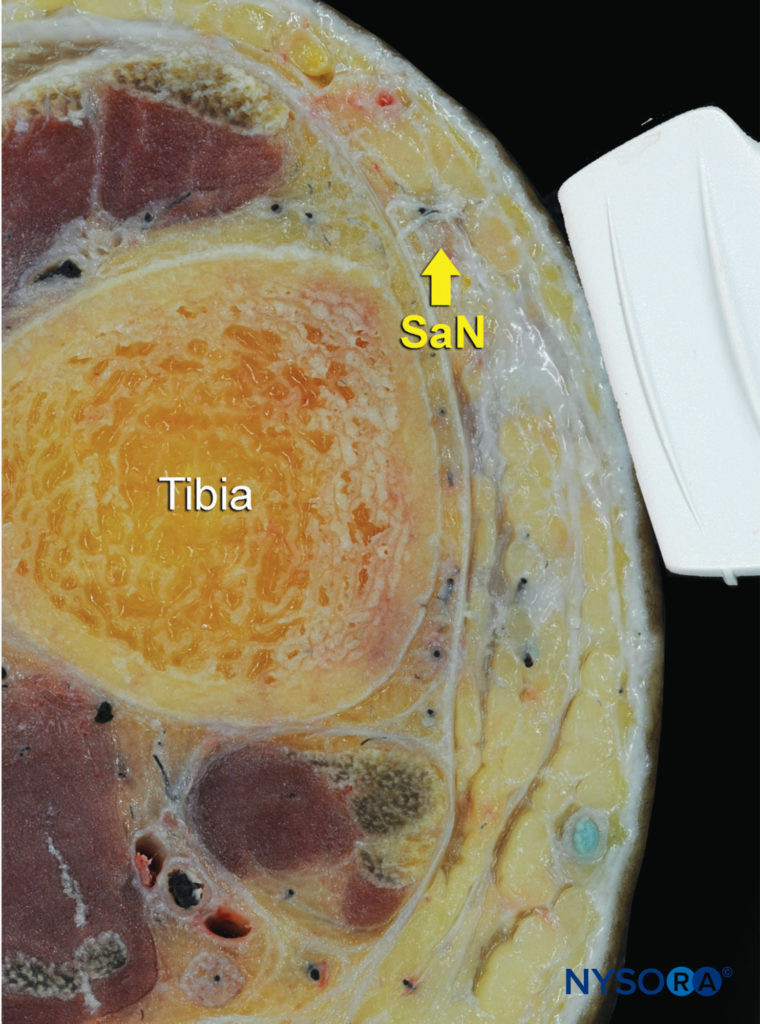
FIGURE 15. Anatomie en coupe du nerf saphène (SaN) au niveau de la cheville. (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
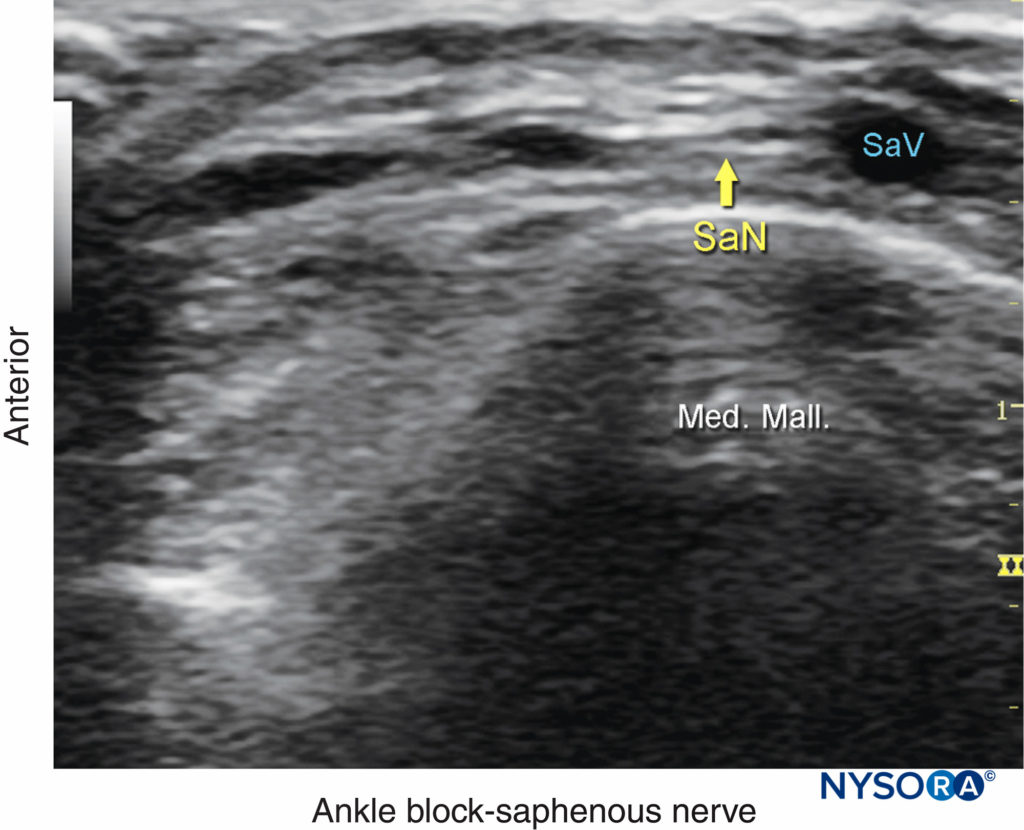
FIGURE 16. Anatomie échographique du nerf saphène (SaN). Montré sont la grande veine saphène (SaV) et la malléole médiale (Med. Mall.). (Reproduit avec la permission de Hadzic A : Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2e éd. New York : McGraw-Hill, 2011.)
Le nerf apparaît comme une petite structure hyperéchogène, à côté de la veine. A ce niveau le nerf a souvent plusieurs branches.
Tiré du Compendium of Regional Anesthesia: Amorçage cognitif pour un bloc du nerf saphène au niveau de la cheville.
Conseils NYSORA
Lorsque vous utilisez des veines comme points de repère, exercez une pression aussi faible que possible sur le transducteur afin de permettre aux veines de se remplir.
Pour un examen plus complet de la distribution de chaque nerf, voir Anatomie de l'anesthésie régionale fonctionnelle.
DISTRIBUTION D'ANESTHÉSIE
Un bloc nerveux de la cheville entraîne une anesthésie de tout le pied.
LES MEILLEURS ÉQUIPEMENTS
Le matériel recommandé pour un bloc nerveux de la cheville est :
- Échographe avec transducteur linéaire (8–18 MHz), manchon stérile et gel
- Plateau de bloc nerveux standard
- Trois seringues de 10 ml contenant un anesthésique local
- Une aiguille de 1.5 pouce, de calibre 22 à 25 avec tube d'extension à faible volume
- Gants stériles
En savoir plus sur Équipement pour blocs nerveux périphériques
REPÈRES ET POSITIONNEMENT DU PATIENT
Ce bloc nerveux est généralement réalisé chez le patient en décubitus dorsal avec un repose-pied sous le mollet pour faciliter l'accès à la cheville, notamment pour les blocs nerveux tibial et sural. Un assistant est utile pour maintenir la rotation interne ou externe de la jambe selon les besoins.
BUT
L'objectif est de placer la pointe de l'aiguille juste à côté de chacun des cinq nerfs et de déposer anesthésie locale jusqu'à ce que la propagation autour de chaque nerf soit accomplie.
TECHNIQUE
Avec le patient dans la bonne position, la peau est désinfectée. Pour chacun des blocs nerveux, l'aiguille peut être insérée soit dans le plan ou hors du plan. L'ergonomie dicte souvent quelle approche est la plus efficace.
Un bloc nerveux réussi est prédit par la propagation de l'anesthésique local immédiatement adjacent au nerf. La redirection pour obtenir une propagation circonférentielle n'est pas nécessaire car ces nerfs sont petits et l'anesthésique local se diffuse rapidement dans le tissu neural. Un anesthésique local de 3 à 5 ml par nerf est généralement suffisant pour un bloc nerveux efficace.
CONSEILS
-
- Si les nerfs superficiels plus petits (sural, saphène et péronier superficiel) ne sont pas visibles, ces nerfs peuvent être bloqués simplement en injectant un anesthésique local dans le tissu sous-cutané comme une « papule cutanée » ; pour le nerf sural, injecter du tendon d'Achille à la malléole latérale ; pour la péronière superficielle et la saphène, injecter en avant d'une malléole à l'autre en prenant soin de ne pas léser la grande veine saphène.
- Le bloc du nerf saphène peut être omis en chirurgie de l'avant-pied et des orteils. Chez 97 % des patients, l'innervation du nerf saphène ne dépasse pas le médio-pied. Cependant, une étude anatomique a trouvé des branches du nerf saphène atteignant le premier métatarsien dans 28% des spécimens.
Références
- Chin KJ, Wong NW, Macfarlane AJ, Chan VW : Blocs nerveux de la cheville guidés par échographie par rapport à des repères anatomiques : une étude rétrospective sur 6 ans. Reg Anesth Pain Med 2011;36:611–618.
- López AM, Sala-Blanch X, Magaldi M, Poggio D, Asuncion J, Franco CD : Bloc nerveux de la cheville guidé par ultrasons pour la chirurgie de l'avant-pied : la contribution du nerf saphène. Reg Anesth Pain Med 2012;37:554–557.
- Marsland D, Dray A, Little NJ, Solan MC : Le nerf saphène du pied
et la chirurgie de la cheville : son anatomie variable et sa pertinence. Chirurgie de la cheville du pied 2013 ; 19 : 76–79. - Antonakakis JG, Scalzo DC, Jorgenson AS, et al : L'échographie n'améliore pas le taux de réussite d'un bloc du nerf péronier profond à la cheville. Reg Anesth Pain Med 2010;35:217–221.
- Benzon HT, Sekhadia M, Benzon HA, et al : stimulation de la réponse motrice évoquée et assistée par ultrasons du nerf péronier profond. Anesth Analg 2009;109:2022–2024.
- Canella C, Demondion X, Guillin R, et al : Étude anatomique du nerf péronier superficiel par échographie. AJR Am J Roentgenol 2009;193 : 174–179.
- Prakash, Bhardwaj AK, Singh DK, Rajini T, Jayanthi V, Singh G : Variations anatomiques du nerf péronier superficiel : implications cliniques d'une étude sur un cadavre. Ital J Anat Embryol 2010;115:223–228.
- Redborg KE, Antonakakis JG, Beach ML, Chinn CD, Sites BD : L'échographie améliore le taux de réussite d'un blocage du nerf tibial à la cheville. Reg Anesth Pain Med 2009;34:256–260.
- Redborg KE, Sites BD, Chinn CD, et al : L'échographie améliore le taux de réussite d'un blocage du nerf sural à la cheville. Reg Anesth Pain Med 2009;34 : 24–28.
- Russell DF, Pillai A, Kumar CS : Sécurité et efficacité de la chirurgie de l'avant-pied sous anesthésie par bloc nerveux de la cheville. Scott Med J 2014;59:103–107.
- Snaith R, Dolan J : Bloc du nerf péronier superficiel guidé par échographie pour la chirurgie du pied. AJR Am J Roentgenol 2010;194:W538.

