史蒂文·L·奥瑞博
引言
周围神经损伤是一种相对少见但可能严重的局部麻醉并发症。 对神经阻滞造成的神经损伤的恐惧可能会影响一些从业者和患者避免使用周围神经阻滞。 神经阻滞可能导致神经损伤的机制以及评估和管理将在单独的章节中讨论。 相反,本章讨论了神经损伤的其他潜在原因,因为许多可能的因素可能导致围手术期的神经系统症状。
为了了解围手术期如何对四肢神经产生不利影响,即使是以微妙的方式,我们讨论了十多年前麻醉学文献中报道的尺神经损伤。 尺神经损伤可能是与全身麻醉相关的最常见的神经损伤,也是诉讼的重要来源。 这些损伤似乎发生在受累肢体没有明显创伤的情况下,并且往往在临床表现上延迟。 肘部水平的压缩、压力和拉伸都可能在病理生理学中起作用,并且预先存在的神经损害也可能是一个考虑因素。 可以通过简单的动作来防止拉伸或压迫麻醉患者尺神经的有害影响; 例如,发现将伸展的前臂置于旋后而不是旋前,可以保护失去知觉的患者免受尺神经损伤。
然而,当肢体本身就是手术干预的部位时,更多的其他因素可能会导致神经损伤。 最初,在剪毛或剃须后,皮肤会经受刺激性的抗菌溶液。 这些手术通常会放置充气止血带,导致远端缺血和近端神经受到高压。 手术本身可能会造成锐器、钝器或热损伤,这可能会对神经产生不利影响,无论是在切口附近的小局部皮肤分支水平还是在周围神经干水平。 非生理性身体姿势可能会出现并保持很长时间,通常涉及手术肢体,但有时也涉及非手术肢体。 在术后阶段,在非生理位置长时间固定有可能导致神经拉伸或受压,固定装置也是如此,尤其是在存在不可避免的依赖性创伤后水肿的情况下。 再加上由于全身麻醉或术后阿片类镇痛药导致的知觉缺失,以及由局部麻醉剂引起的任何感觉丧失,存在神经功能障碍或损伤或感觉功能改变的风险。表1 和 2).
手术止血带
在四肢手术中使用气动止血带有几个好处,包括控制失血和改善外科医生的手术条件。图1)。 然而,这些设备产生的压力可能会导致肌肉或神经损伤,安全使用(和安全技术)的建议不断发展。 在一份报告中,与使用止血带相关的并发症发生率高达 0.15%。 然而,其他大型数据库报告的受伤风险较低。 如果将电生理、亚临床异常用作神经系统障碍发生率的标准,则发生率可能会高得多,尤其是在止血带压力高的情况下。 例如,Saunders 等人指出,51% 的膝关节切开术患者接受 62.5 至 350 毫米汞柱的止血带压力时,肌电图 (EMG) 变化平均持续 450 天。 在一项对 48 名接受膝关节镜检查的患者进行的随机对照研究中,Dobner 等注意到 71% 的止血带病例的肌电图去神经支配,平均袖带压力为 393 mm Hg,而对照组没有这种变化,后者有手术没有止血带。 这些电生理异常与功能恢复延迟相关并持续数月。
表1。 神经损伤的潜在术中原因。
| 手术止血带(压力、持续时间、袖带尺寸/适合度) |
| 手术肢体的定位 |
| 四肢的定位 |
| 切口/尖锐解剖 |
| 收缩/伸展/压迫神经 |
| 电灼热损伤 |
| 插入固定器或其他尖锐器械 |
| 肢体/关节过度伸展或错位 |
虽然局部缺血可能导致止血带造成神经损伤,但袖带下方组织的实际物理压缩可能是主要的损伤。 在灵长类动物研究中,神经损伤主要发现在袖带深处和边缘。 这种神经损伤的特征是微血管损伤、水肿形成、髓鞘破坏和轴突变性。
充气压力、袖带充气的持续时间以及袖带的形状和大小都是与气动止血带的组织创伤相关的重要变量。 现有证据不足以确定充气持续时间的确切建议,以确保不会发生神经损伤。 一般来说,较长时间的充气似乎更容易导致神经损伤的频率更高。 大多数动物研究表明,2 小时是细胞损伤可能变得不可逆的阈值。 超过此时间,建议定期进行通货紧缩和再充气,尽管没有临床证据表明这与改善结果有关。
下肢止血带袖带压力通常设置为高于收缩压 150 毫米汞柱,上肢高于收缩压 100 毫米汞柱。 然而,绝对安全水平很难确定。 将下肢充气至 250 毫米汞柱的简单处方,将上肢充气至稍低的水平,最多 2 小时未能考虑到这些设备的所有潜在危险。 如果使用不当、尺寸不合适或使用时间过长,止血带会导致神经失用。
表2。 神经损伤的潜在术后原因。
| 炎症变化/术后炎症性神经病变 |
| 固定装置,如石膏/支架,直接加压 |
| 四肢的定位 |
| 在非生理性肢体位置长时间固定 |
| 肢体水肿,在固定装置内 |
| 由于阿片类药物或肢体麻木而缺乏疼痛或压力感知 |
认识到较高的压力会导致更多的组织损伤并增加神经损伤的风险,这导致在过去的二十年中建议使用较低的止血带压力,以及寻找减少流向手术部位的血流的方法的兴趣,同时保持袖带压力低。 肢体血流停止实际上是肢体闭塞压力 (LOP) 的函数,而不仅仅是动脉收缩压; LOP 由四肢的形状和大小、止血带的部位和构造以及动脉流入压力决定。 有趣的是,LOP 不直接随动脉压变化。 因此,对于每个患者和肢体来说,它都是独一无二的,这表明很难就根据收缩压设置袖带压力给出通用的建议。
可以修改现有的气动止血带以确定 LOP。 一些较新的止血带系统还具有确定 LOP 的综合方法,以及基于此参数的建议,用于设置最佳止血带袖带压力。 更宽的轮廓袖带也允许更低的压力,这可能有助于患者安全。
虽然骨科专业协会没有针对止血带管理提出具体的指导方针,但其他专业协会已经发布了安全使用这些设备的建议。 表3 从文献中总结了现有的指南和建议。 外科技术人员协会建议,下肢止血带的充气量不要高于下肢收缩动脉压 100 毫米汞柱和上肢收缩压以上 50 毫米汞柱——明显低于普遍的看法。
表3。 止血带充气压力建议。
| AST25 UE:高于收缩压 50 mm Hg |
| LE:高于收缩压 100 mm Hg |
| AORN27 确定 LOP; 对于 LOP 小于 40 mm Hg 的 LOP 高出 130 mm Hg,对于 LOP 在 60 和 130 mm Hg 之间的 LOP 高出 190 mm Hg,如果 LOP 超过 80 mm Hg,则 LOP 高出 190 mm Hg |
| Crenshaw57 UE 高于收缩压 50-75 mm Hg LE 高于收缩压 100-150 mm Hg |
| Noordin22 确定 LOP; 基于 LOP 水平的袖带压力 |
| Estersohn58 90-100 毫米汞柱高于 LE 的收缩压 |
止血带管理的一些指南特别依赖于 LOP 的确定。 将止血带设置在这个压力水平,并增加一个安全因素(在这种情况下血压升高的情况下),可以降低整体的袖带压力来控制血流,对患者安全具有潜在的有益影响。 在一个系列中,当 LOP 用于接受前交叉韧带重建的患者时,与仅基于收缩压的标准充气压力相比,止血带袖带压力下降了一半以上。 美国手术室护士协会 (AORN) 建议确定 LOP,并根据患者的收缩压增加不同程度的压力(更高的患者血压增加压力)。 骨科文献中的一些作者也建议使用 LOP 以有利地影响患者的预后(表3).
由于向深层组织的压力传递与位于袖带正下方的组织数量有关,因此止血带的压力/剪切效应会因袖带和神经之间的组织厚度更大而减轻。 这解释了在较大的四肢需要更高的袖带压力来控制流入手术区域的血流,以及在成人手臂(与腿部相比)和儿科患者中使用较低袖带压力的建议。 一般来说,对控制血流有效的最低压力,加上可能的最短持续时间,对患者来说可能是最安全的。 考虑到肢体大小和形状以及主要的动脉流入压力的 LOP 的使用允许这样做。
由于袖带直接施加在下层神经上的压力(与远端缺血性损伤相反)导致的止血带相关神经损伤通常导致比感觉丧失更大程度的运动丧失,因此历史术语止血带麻痹。 在下肢,止血带损伤最常影响坐骨神经,而在手臂,桡神经似乎最脆弱。
幸运的是,这些伤害中的许多都会随着时间的推移而消退,永久性伤害并不常见。 还应该注意的是,虽然气动止血带的使用一直是大量研究的主题,但止血带的剪切应力和缺血的组合,以及局部麻醉剂对正常神经生理的暂时破坏,尚未得到充分研究。
术后炎症性神经病
手术后可能发生的另一个与周围神经阻滞没有明显关系的神经损伤的潜在原因是术后炎症性神经病 (PSIN)。 在这种病理实体中,具有组织损伤的手术创伤导致免疫刺激,主要表现为神经组织的炎症。 这种炎症性神经功能障碍可能发生在手术区域、同一肢体的远距离部位或身体完全偏远的部位。
PSIN 甚至可能在多个地点广泛发展。 受影响的神经表现出水肿、微血管紊乱、髓鞘损伤和丧失以及轴突损伤的证据,并伴有急性炎症细胞的流入。 PSIN 的确诊需要活检; 然而,磁共振成像支持诊断,并与临床证据一起,可能允许推定诊断和治疗。数字2 和 3)。 在许多情况下,使用皮质类固醇进行治疗是有帮助的,虽然大多数 PSIN 发作会随着时间的推移而逐渐改善,但据报道会出现永久性后遗症。 2011 年,Staff 等人。 总结了迄今为止最广泛的 PSIN 病例数据库。 涉及各种不同的手术类型,包括骨科手术、普通外科手术,甚至牙科病例。 33 名患者均未接受周围神经阻滞。 典型表现是受影响神经区域的疼痛和无力; 感觉变化也很常见。 其中XNUMX例经活检确诊。
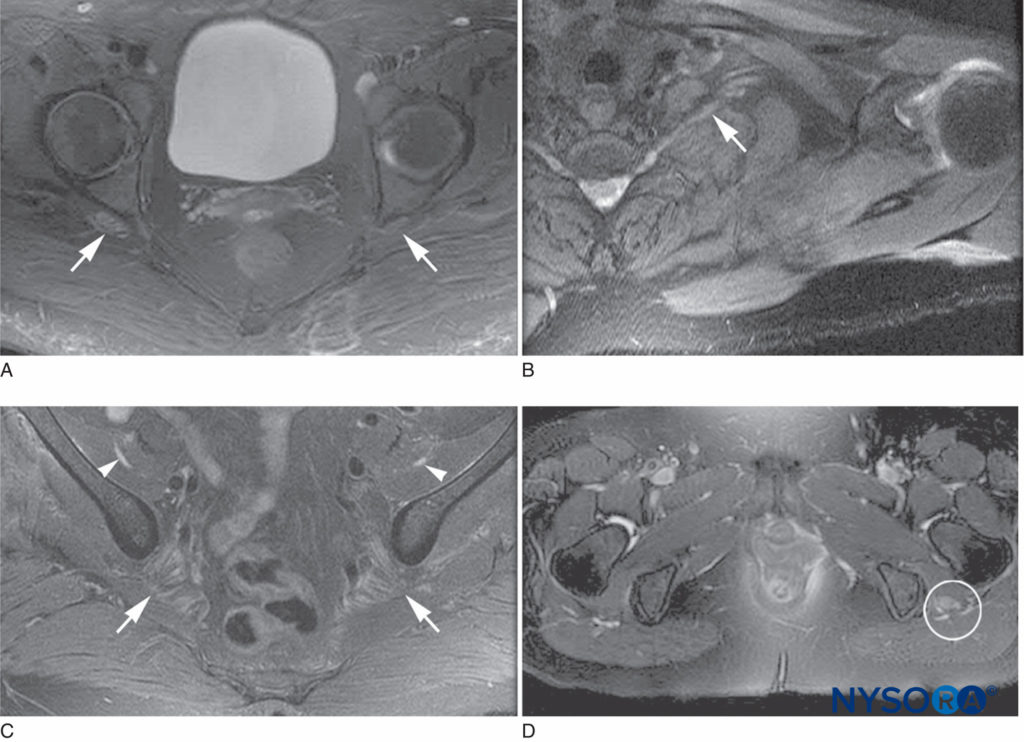
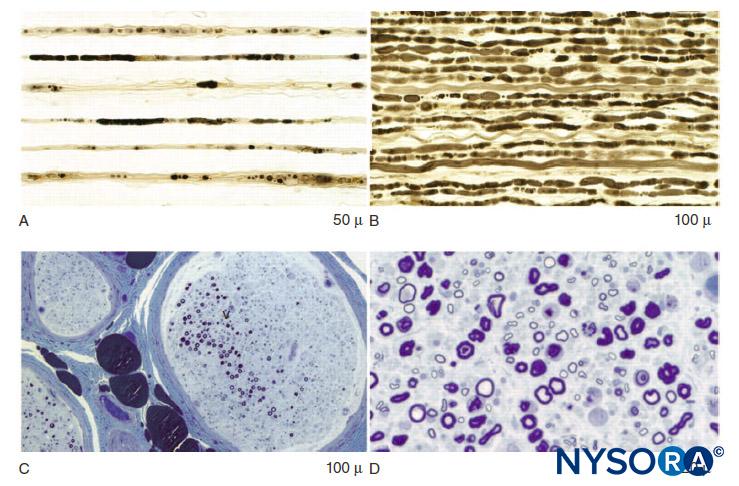
图2。 术后炎症性神经病变的磁共振成像特征。 A:T2 高信号,双侧坐骨神经轻度增大,右侧多于左侧(箭头)。 B:左 C2 根和下躯干 T8 高信号和轻度扩大(箭头)。 C:T2 高信号,双侧股神经中度增大(箭头)和坐骨神经轻度增大(箭头)。 D:左侧坐骨神经 T2 高信号和严重肿大(圆圈)。
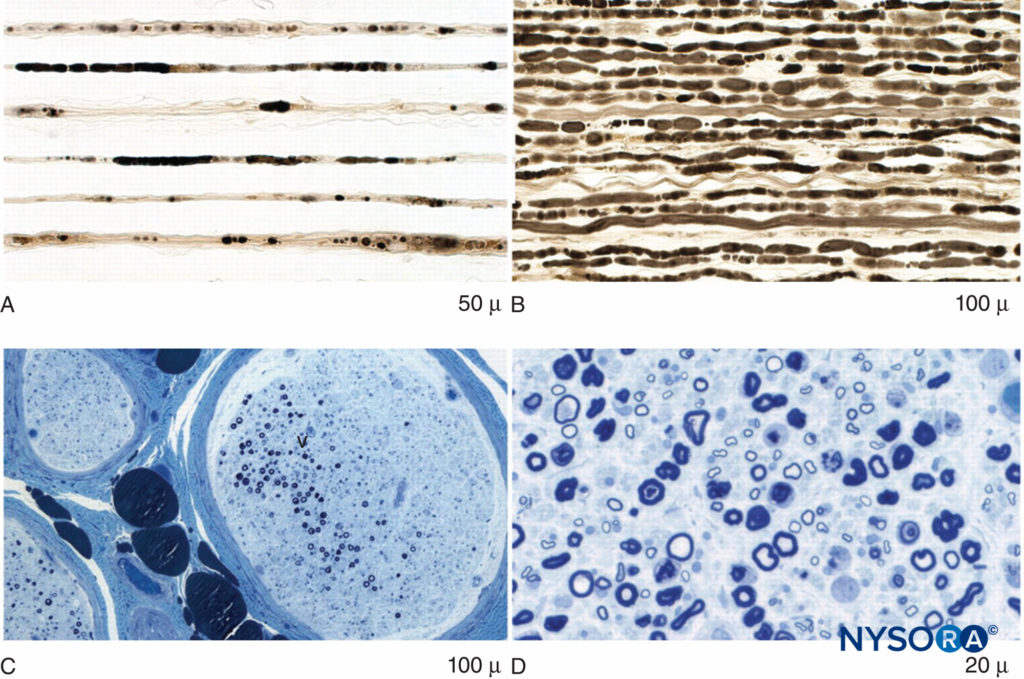
图3。 术后炎性神经病变中的轴索变性和局灶性纤维丢失。 A:经过梳理的纤维制剂,显示出多股具有暴发性晚期轴突变性。 B:经过梳理的纤维制剂显示出多股紧密排列的暴发性早期轴突变性。 C:神经的低功率亚甲蓝环氧树脂切片,说明多灶性纤维损失。 D:大功率亚甲蓝环氧树脂切片显示出显着的大有髓纤维轴突变性。
作者指出,神经损伤有时可能不恰当地归因于手术过程中的机械原因,而免疫机制实际上是未预料到的原因,并且 PSIN 可能比公认的更常见的神经损伤症状的基础。 考虑到这种可能性,应该评估严重的神经损伤,不仅要通过 EMG 和神经传导研究(除非可以明确确定损伤程度,否则这些研究相对非特异性),还要通过磁共振神经造影来评估,这可能会提供有关严重程度的更多信息、程度和神经损伤的位置。 如果无法确定诊断,则应考虑进行神经活检。
神经损伤的手术原因
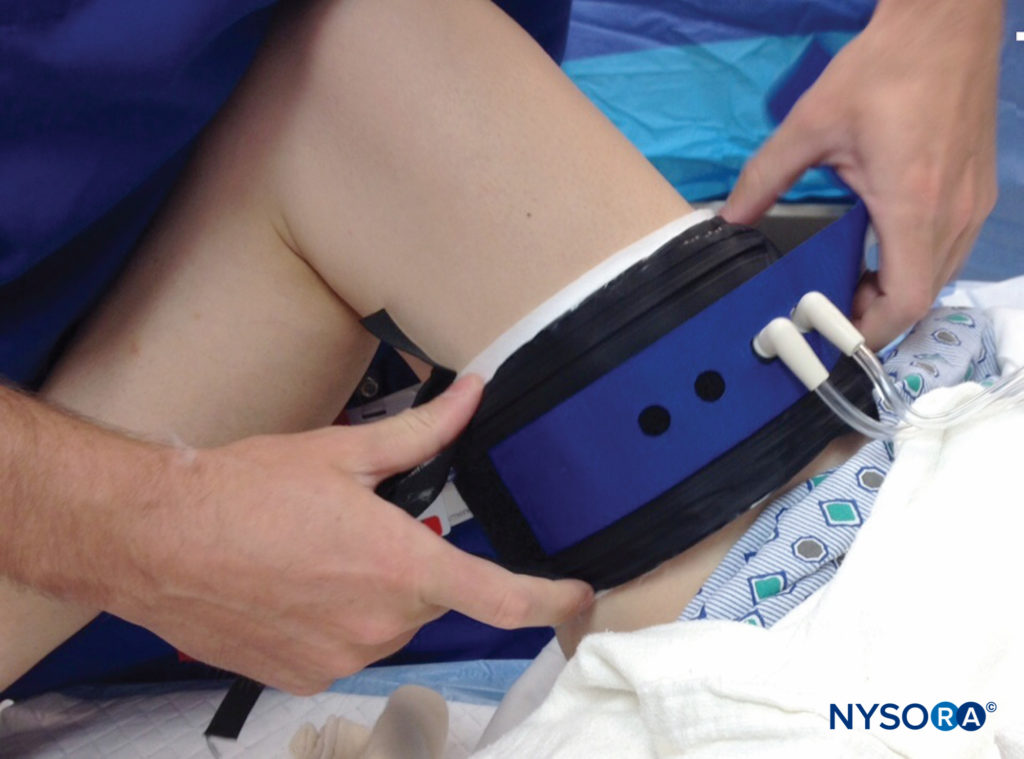
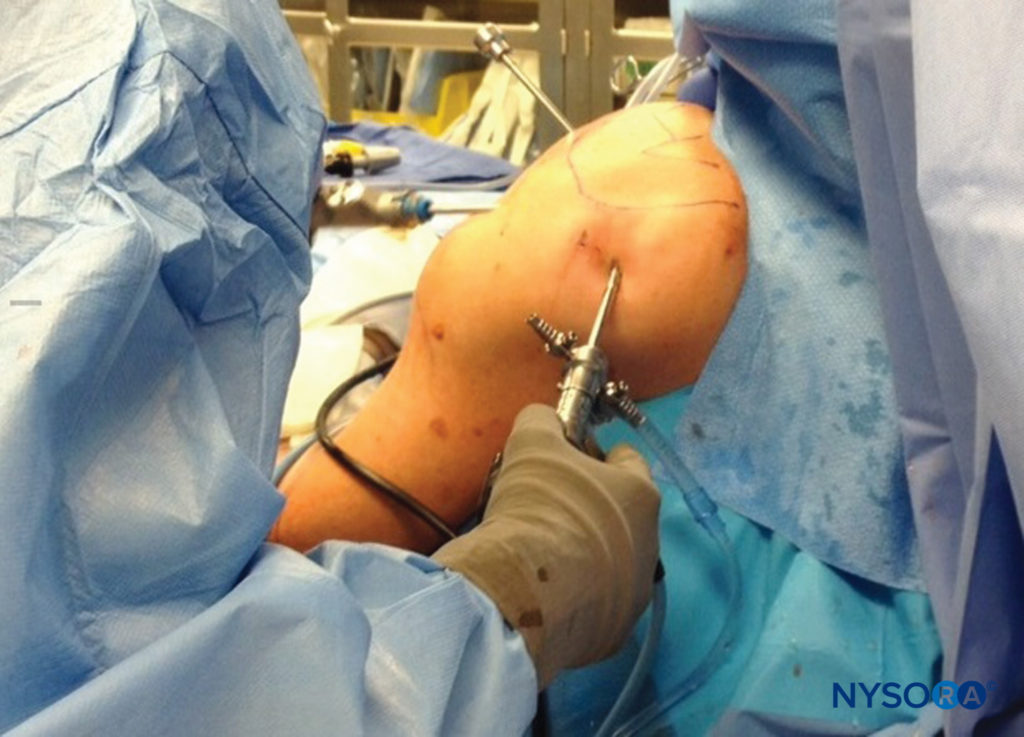
鉴于外科手术的侵入性,对解剖结构的意外伤害并不奇怪。 手术创伤造成的神经损伤,无论是尖锐解剖还是插入手术或固定装置,都是许多类型手术的潜在风险。 例如,在肩部手术中,肩胛上神经、腋神经、肌皮神经、肩胛下神经或脊髓副神经可能会因开放式或关节镜手术而受伤。 围手术期股神经损伤通常与腹部或骨盆手术过程中发生的牵拉或牵拉引起的缺血有关。在髋关节镜检查期间,可能会发生坐骨神经损伤,并且与手术腿的牵张力密切相关。图4)。 在自体前交叉韧带重建的腘绳肌腱收获过程中,多达 74% 的患者会出现隐神经的髌下或裁缝分支损伤,从而导致感觉障碍。 固定装置,例如 K 线,也可能无意中对神经造成创伤。 异常的解剖结构可能会导致无法预测的神经位置,使它们在其他常规程序中处于危险之中。
手术定位
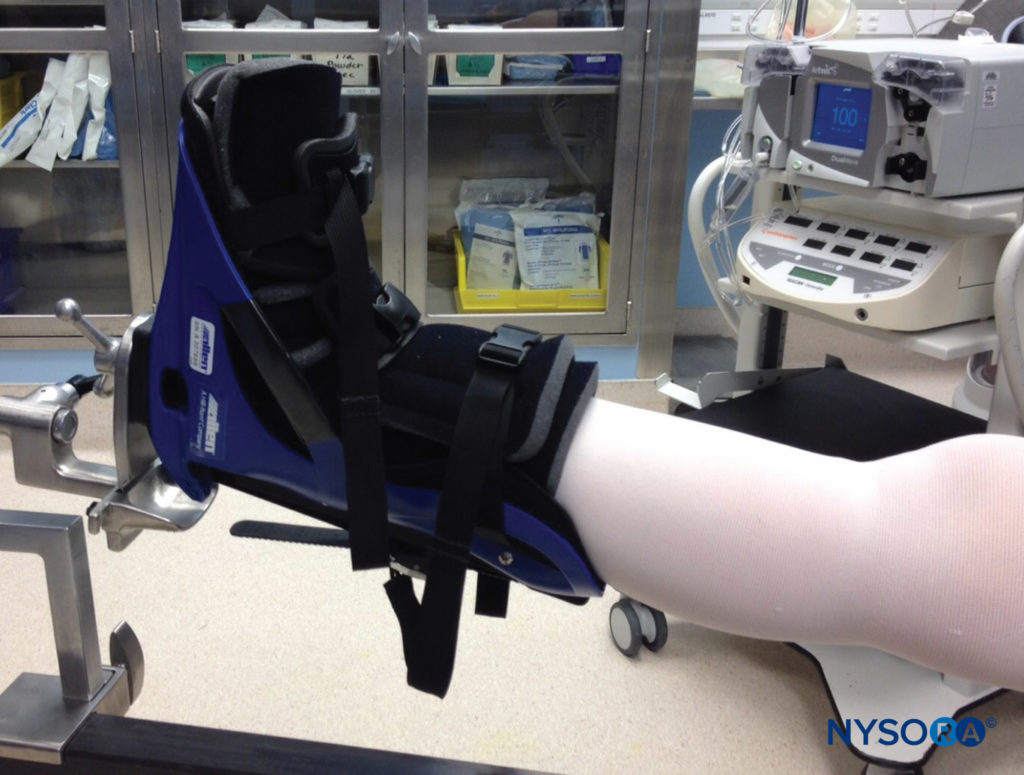
手术室中的手术体位可能在神经损伤中起关键作用,当出现新的神经症状时应予以考虑,尤其是在使用仰卧位以外的体位时。 众所周知,俯卧位、截石术和特伦德伦堡的严重程度都容易导致神经损伤。 此外,在肩部手术中,侧卧位比沙滩椅位更容易导致臂丛神经损伤。图5)。 在坐姿中,长时间的病例会导致坐骨神经中的一个或两个神经失用,包括感觉丧失和运动无力。图6)。 坐姿时头部横向倾斜可能导致臂丛神经伸展,也可能导致神经受损。
术后固定
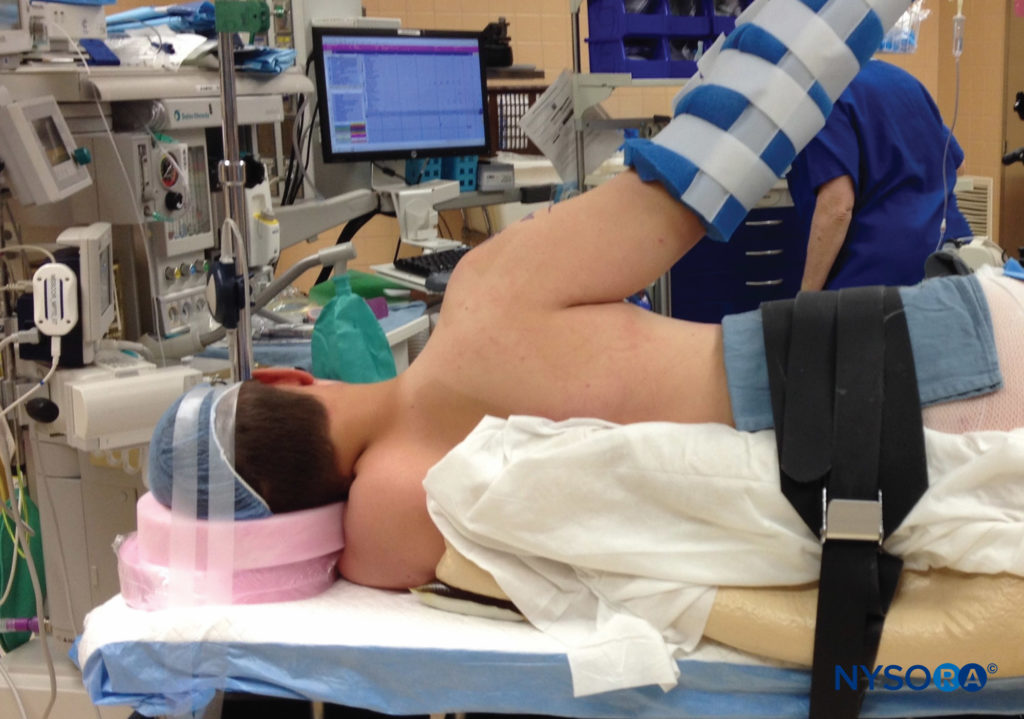
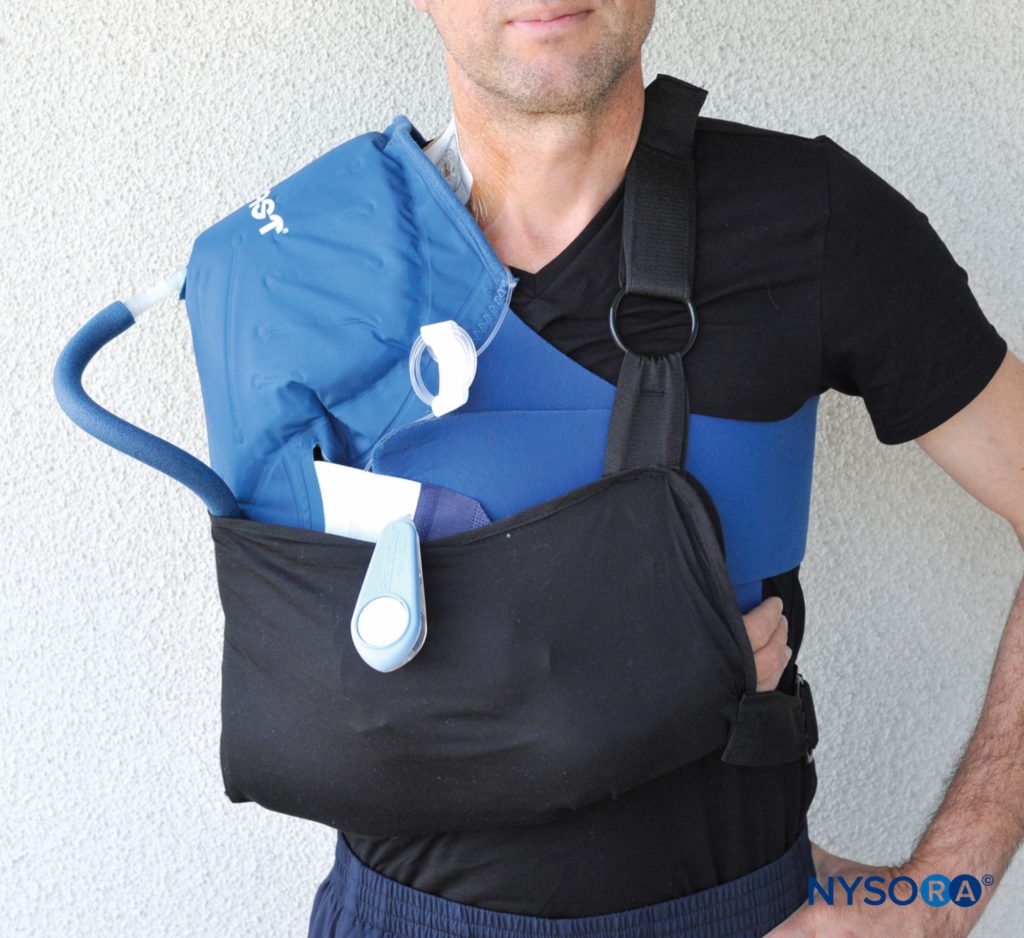
手术后肢体的定位也可能导致神经受损。 虽然在臀部、膝盖和脚踝处固定在相对中立的位置是下肢手术的常见做法,但上肢的情况并非如此。 在手部、腕部、肩部和某些肘部疾病的骨科手术中,在吊带或肩部固定器中长时间保持肘部弯曲的肢体,有助于保护受伤的肢体并减轻术后水肿的严重程度。 然而,长时间的屈曲固定,有时长达数周,可能对尺神经有害,因为尺神经处于一定程度的拉伸状态。图7).
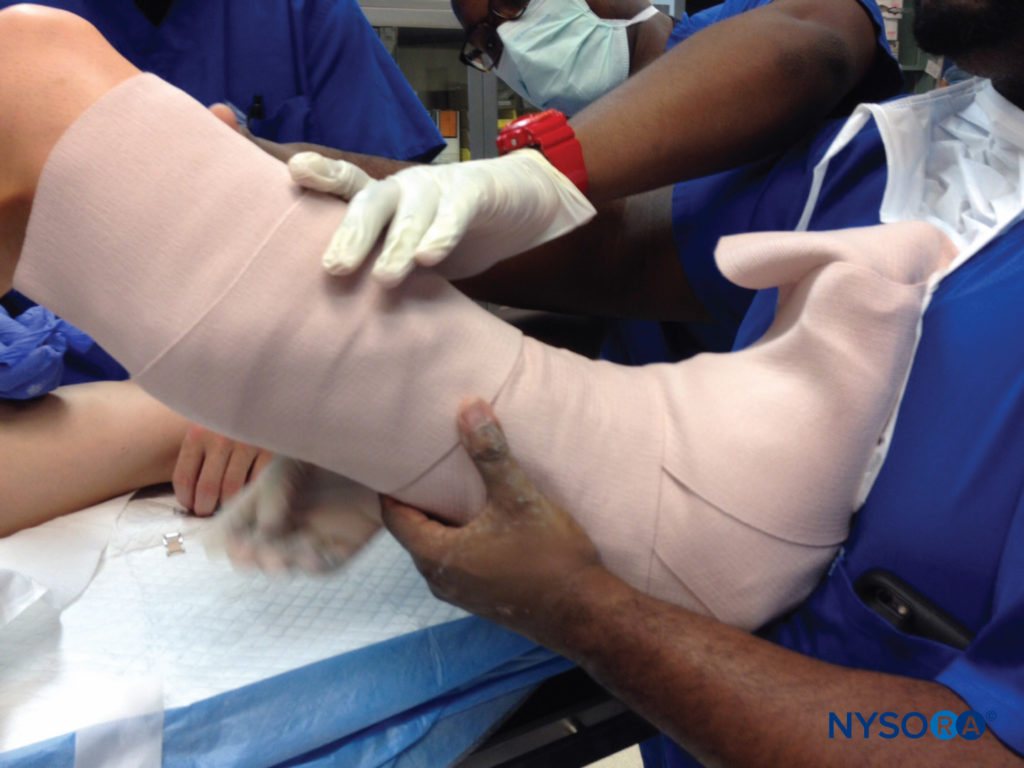
这种体位与相对固定和不可避免的术后水肿相结合,可能导致尺骨卡压、压迫和尺沟综合征 术后期间的另一个问题是固定装置本身。 夹板、石膏和支架如果在不考虑潜在神经的情况下使用,可能会造成危险。 即使在小心放置潜在的压力或收缩时,手术创伤后不可避免的水肿,尤其是依赖关系,可能会使舒适的装置非常紧绷。图8)。 当此类器具完全阻断流向底层组织的血流时,可能会导致隔室综合征,这在肢体急性隔室综合征:局部麻醉的影响中有更全面的讨论。
然而,即使没有这种严重的循环障碍,也可能发生神经受压,从而导致麻痹。 一个例子是,在前交叉韧带重建后放置的护膝可能会撞击腓骨颈上的腓神经,导致脚顶部麻木和背屈无力。图9)。 肩部固定装置,在远端肢体上带有舒适的带子或位于拇指根部的圆形切口,可能会导致手指尖端的感觉变化,当这种收缩得到解决时,通常会迅速解决,正如我自己的经历实践
皮肤压力延长
对数字或更实质神经的压力可能导致该神经区域的感觉或运动缺陷。 然而,长时间接触由固定夹板、支架或石膏引起的底层皮肤可能会导致该区域的感觉障碍,这仅仅是皮肤中感觉受体长期受压的结果。 预计这种感觉异常不会引起 EMG 或神经传导研究的变化。 虽然这些对神经功能的影响本身与麻醉干预无关,但由于周围神经阻滞(无论是由麻醉师还是外科医生应用)导致的长时间感觉改变可能会使患者难以感知对皮肤或皮下神经造成的压力,导致这些微小神经受伤或暂时功能障碍的可能性。 特别值得关注的是接受坐骨神经阻滞的患者长期足跟休息后足跟缺血和溃疡。 因此,对此类患者进行仔细的回家指导和随访至关重要。
复杂区域疼痛综合征
手术后的复杂区域疼痛综合征 (CRPS) 通常是创伤事件本身的结果,尽管它也可能由于神经损伤而发生,即所谓的 2 型 CRPS。 虽然该实体通常表现为疼痛和肢体功能障碍,但感觉障碍可能是其早期的主要症状。 严重的病例也可能导致萎缩和虚弱。 可以通过仔细的神经系统检查、定量感觉测试、定量促汗轴突反射测试 (QSART) 以及评估该疾病带来的其他变化来区分早期 CRPS 和神经损伤。 CRPS 中的感觉障碍不太可能局限于单个外周神经的区域,正如外周神经损伤所预期的那样。
术后评估
确定神经损伤的病因需要综合体格检查、电生理学或影像学检查。 当仔细检查所有诊断方式时,大多数术后神经损伤实际上是由区域技术以外的因素引起的。 EMG 作为测试的效用取决于患者对程序的耐受性以及检查者的技能和经验。 身体检查结果可能会增加有关实际神经损伤程度的更多具体信息。
例如,在股神经损伤中,通过评估在骨盆高处受神经支配的髋屈肌(髂肌和腰大肌)是否受到影响,可以可靠地确定病变的水平是在腹股沟韧带上方还是下方,以及在大腿本身受神经支配的膝伸肌,低于神经的树枝状结构水平。 发生在骨盆近端的病变(例如炎症性腰椎丛病)伴有髋关节屈曲和膝关节伸展无力,与股骨折痕水平的外周阻滞引起的股神经结构性损伤无关。 类似地,腘绳肌神经支配丧失的坐骨神经损伤不能归因于腘窝/坐骨神经阻滞造成的创伤,这种损伤发生在这些肌肉的分支释放下方相当远的距离处。
概要
围手术期有许多神经损伤或功能障碍的潜在原因。 麻醉医师应在确定术后神经损伤的原因以指导治疗以及法医方面发挥主导作用。 这需要多学科方法,包括详细的运动和感觉检查、神经病学或物理医学转诊、适当的电生理测试以及成像,详见区域麻醉的神经系统并发症评估。
参考文献:
- Warner MA、Warner ME、Martin JT:尺神经病变:镇静或麻醉患者的发病率、结果、危险因素。 麻醉学 1994;81:1332–1340。
- Warner MA、Warner DO、Matsumoto JY 等:尺神经病变
手术患者。 麻醉学 1999;90:54。 - Cheney FW、Domino KB、Caplan RA 等:与麻醉相关的神经损伤。 麻醉学 1999;90:1062。
- O'Driscoll SW、Horii E、Carmichael SW 等:肘管和尺神经病变。 J Bone Joint Surg Am 1991;73:613。
- 麦克尼科尔 MF。 影响肘部尺神经的神经外压力。 J Hand Surg Eur 1982;14:5。
- 阿尔文 FG,舒勒 ME。 术后尺神经麻痹:有诱发因素吗? J Bone Joint Surg Am 1987;69:255。
- Prielipp RC、Morell RC、Walker FO 等人:尺神经压力:手臂位置的影响和与体感诱发电位的关系。 麻醉学 1999;91:345。
- McEwen JA:气动的并发症和改进 手术中使用的止血带。 医学仪器 1981;15:253。
- Odinsson A、Finson V:止血带在挪威的使用及其并发症。 骨关节外科杂志 Br 2006;88:1090。
- Middleton RWD,Varian JPW:止血带麻痹。 Aust NZJ Surg 1974;44:124。
- Saunders KC、Louis DL、Weingarden SI 等:止血带时间对术后股四头肌功能的影响。 Clin Orthoped Relat Res 1979;143:194。
- Dobner JJ,Nitz AJ:半月板切除术后止血性麻痹和功能性后遗症。 Am J Sports Med 1982;10:211。
- Ochoa J、Danta G、Fowler TJ 等人:气动止血带引起的神经损伤的性质。 自然 1971;233:265。
- Ochoa J、Fowler TJ、Rudge P 等人:气动止血带压缩的周围神经的解剖学变化。 J Anat 1972;113(第 3 部分):433。
- Rydevik B、Lundborg G、Bagge U:分级压缩对神经内血流的影响。 J Hand Surg Am 1981;6:3。
- Wakai A、Winter DC、Street JT 等:四肢手术中的气动止血带。 J Am Acad Orthop Surg 2001;9:345。
- Heppenstall RB、Balderston R、Goodwin C:狗止血带远端的病理生理效应。 创伤杂志 1979;19:234。
- Klenerman L、Biswas M、Hulands GH 等:应用止血带的全身和局部影响。 骨关节外科杂志 Br 1980;62:385。
- 尼茨 AJ、多布纳 JJ、马图里奥尼斯 DH。 气动止血带应用和神经完整性:运动功能和电生理学。 Exp Neurol 1986;94:264。
- Rorabeck CH:止血带引起的神经缺血。 一个实验 调查。 创伤杂志 1980;20:280。
- 佩多维茨 RA。 止血带引起的神经肌肉损伤:兔子和临床实验的回顾。 Acta Orthoped Scand 1991;增刊 245:1。
- Noordin S、McEwen JA、Kragh JF Jr 等人:骨科手术止血带。 J 骨关节外科上午 2009;91:2958。
- Kam PCA、Kavanaugh R、Yoong FFY:止血带:病理生理学后果和麻醉影响。 麻醉 2001;56:534。
- Ishii Y、Noguchi H、Matsuda Y 等人:一种新的止血带系统,可与收缩压同步确定压力。 Arch Orthop Traum Surg 2008;128:297。
- 外科技术专家协会:安全使用气动止血带的推荐实践标准。 2007. http://www.ast.org//pdf/Standards_of_Practice/RSOP_Pneumatic_Tourniquets.pdf。 于 28 年 2015 月 XNUMX 日访问。
- Reilly CW、McEwen JA、Leveille L 等人:最小化小儿前交叉韧带重建手术中的止血带压力。 J Pediatr Orthop 2009;29:275。
- Conner R,Blanchard J,Burlingame B,Chard R,Denholm B,唐宁 D:AORN。 气动使用的推荐做法 止血带。 在围手术期标准和推荐实践中。 奥恩,2009 年,第。 373.
- Shaw JA,Murray DG:止血带压力与大腿底层软组织压力之间的关系。 骨关节外科杂志,1982;64:1148。
- Lieberman JR、Staneli CT、Dales MC:对儿科患者的止血带压力:一项临床研究。 骨科 1997;20:1143。
- Horlocker TT、Hebl JR、Gali B 等:全膝关节置换术期间延长总止血带时间后神经系统并发症的麻醉、患者和手术风险因素。 Anesth Analg 2006;102:950。
- 工作人员 NP、Engelstad J、Klein CJ 等:术后炎症性神经病。 大脑 2010;133:2866。
- Malamut RI、Marques W、England JD 等:术后特发性臂神经炎。 肌肉神经 1994;17:320。
- Ahn KS、Kopp SL、Watson JC 等:术后炎症 神经病。 Reg Anesth Pain Med 2011;36:403。
- Barrington MJ、Morrison W、Sutherland T 等人:案例场景: 锁骨下臂丛神经阻滞相关的术后臂丛神经病。 麻醉学 2014;121:383。
- Sully WF、Wilson DJ、Parada SA 等:肩部手术中的医源性神经损伤。 J Am Acad Orthop Surg 2013;21:717。
- Rhee PC、Spinner RJ、Bishop AT 等。 与开放性胸下二头肌肌腱固定术相关的医源性臂丛神经损伤。 Am J Sports Med 2013;41:2048。
- Carofino BC、Brogan DM、Kircher MF 等:肩部手术期间的医源性神经损伤。 J 骨关节外科杂志 2013;95:1667。
- Yoo JC、Lee YS、Ahn JH 等:SLAP 修复后棘突下孤立的肩胛上神经损伤。 肩肘外科杂志 2009;18:e27。
- Moore AE,Stringer MD:医源性股神经损伤。 Surg Radiol Anat 2011;33:649。
- Telleria JJ、Safran MR、Harris AH 等:髋关节镜检查期间坐骨神经牵拉损伤的风险——是数量还是持续时间? J 骨关节外科上午 2012;94:2025。
- Sanders B、Rolf R、McClelland W 等人:自体腘绳肌收获后隐神经损伤的患病率。 关节镜检查 2007;23:956。
- Glanvill R、Boon JM、Birkholtz F 等人:标准克氏针固定简单桡骨远端骨折时的浅表桡神经损伤。 骨科 2006;29:639。
- Jou IM,赖嘉。 克氏针迁移引起的急性正中神经损伤。 手外科杂志 Br 1998;23:112。
- Jeon IH、Kim PT、Park IH 等:腕部正中神经高度分叉导致内窥镜腕管松解术中常见的指神经损伤。 手外科杂志 Br 2002;27:580。
- Warner ME:患者体位。 在 Barash PG、Cullen BF、Stoelting RK(编辑):临床麻醉,第 7 版。 Lipincott、Williams 和 Wilkins,2013 年,第 803 页。
- Rains DD,Rooke GA,Wahl CJ:肩关节镜检查期间与患者定位和麻醉相关的病理机制和并发症。 关节镜检查 2011;27:532。
- Wang JC, Wong TT, Chen HH, et al:双侧坐骨神经病变作为坐位开颅手术的并发症。 Childs 神经系统 2012;28:159。
- Lowdon IMR:四肢神经循环障碍。 在 Duthie RB, Bentley G (eds): Mercer's Orthopedic Surgery。 牛津大学出版社,1996 年,第 881 页。
- Coppieters MW、Van De Velde M、Stappaerts KH:麻醉学定位。 麻醉学 2002;97:75。
- Borgeat A、Ekatodramis G、Kalberer F 等:与肌间沟阻滞和肩部手术相关的急性和非急性并发症。 麻醉学 2001;97:1274。
- Arnold WD, Elsheikh BH:卡压性神经病。 神经临床 2013;31:405。
- Mauser N、Gissel H、Henderson C 等:急性小腿筋膜室综合征。 骨科 2013;36:619。
- Flanigan RM,DiGiovanni BF:小腿、脚踝和足部的外周神经卡压。 足踝临床 N Am 2011;16:255。
- Guzelkucuk U、Skempes D、Kumnerddee W:术后压力袜引起的腓总神经麻痹。 Am J Phys Med Rehab 2014;93:609。
- Todkar M:36 例全膝关节置换术后坐骨神经阻滞导致足跟溃疡。 比利时骨科学报 2005;71(6):724–725。
- Rockett M:复杂区域疼痛综合征的诊断、机制和治疗。 Curr Opin Anesthesiol 2014;27:494–500。
- Gierthmuhlen J、Maier C、Baron R 等:复杂区域疼痛综合征和周围神经损伤的感觉体征。 疼痛 2012; 153:765。
- Barrington MJ、Watts SA、Gledhill SR 等:澳大利亚区域麻醉协作的初步报告。 Reg Anesth Pain Med 2009;34:534。
- Preston DC,Shapiro BE:肌电图和神经肌肉疾病,第 2 版。 爱思唯尔,2005 年,第 3 页。
- Preston DC,Shapiro BE:肌电图和神经肌肉疾病,第 2 版。 爱思唯尔,2005 年,第 355 页。
- Laughlin RS,Dyck P:腰骶丛病变的电诊断测试。 Phys Med Rehab Clin N Am 2013;24:93,2013。