Explorez gratuitement la base de connaissances NYSORA :

Contenu de référence

Testez 7 jours gratuitement !

Mises à jour régulières du contenu et améliorations de l'expérience utilisateur
Rejoignez la communauté de plus de 30,000 XNUMX professionnels dans le monde et découvrez par vous-même pourquoi l'application interventionnelle de gestion de la douleur est le premier et le guide le plus fiable sur les injections guidées par fluoroscopie.

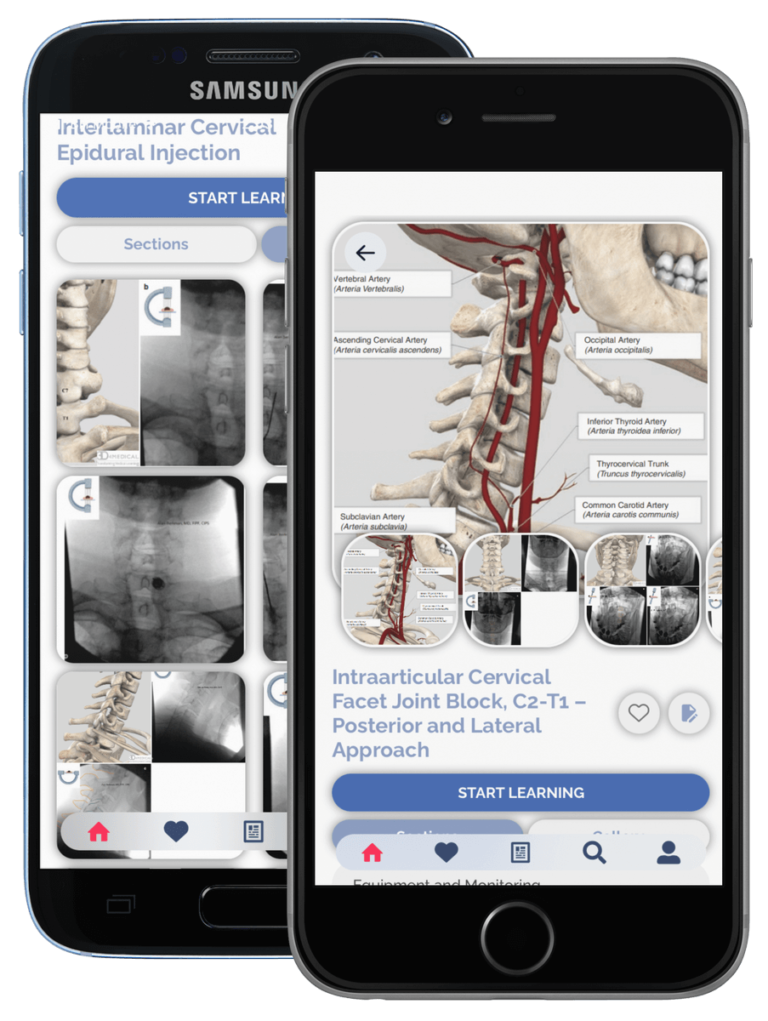
Accédez au guide le plus autorisé sur fInjections guidées par fluoroscopie : injection épidurale cervicale interlaminaire, bloc articulaire de la facette cervicale intra-articulaire, C2-T1 – approche postérieure et latérale, bloc du nerf intercostal, injection de l'articulation sacro-iliaque, ablation par radiofréquence de l'articulation sacro-iliaque (technique de palissade bipolaire), bloc du plexus hypogastrique supérieur – antérieur Approche, Neuroplastie (approche caudale, transgrade et transforaminale), bloc du plexus hypogastrique supérieur – approche transdiscale, bloc splanchnique et ablation par radiofréquence
Abonnez-vous et obtenez un accès complet! Avec notre abonnement annuel, les abonnés recevront une preuve de paiement pour le remboursement de l'éducation. Vous économisez également 15% si vous choisissez l'abonnement annuel au lieu de mensuel !

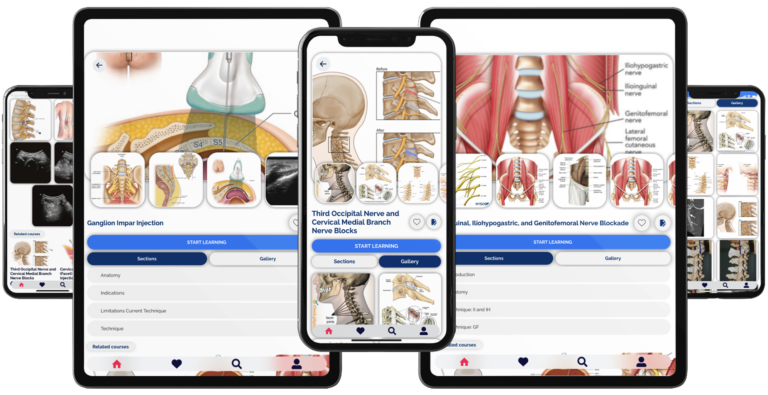
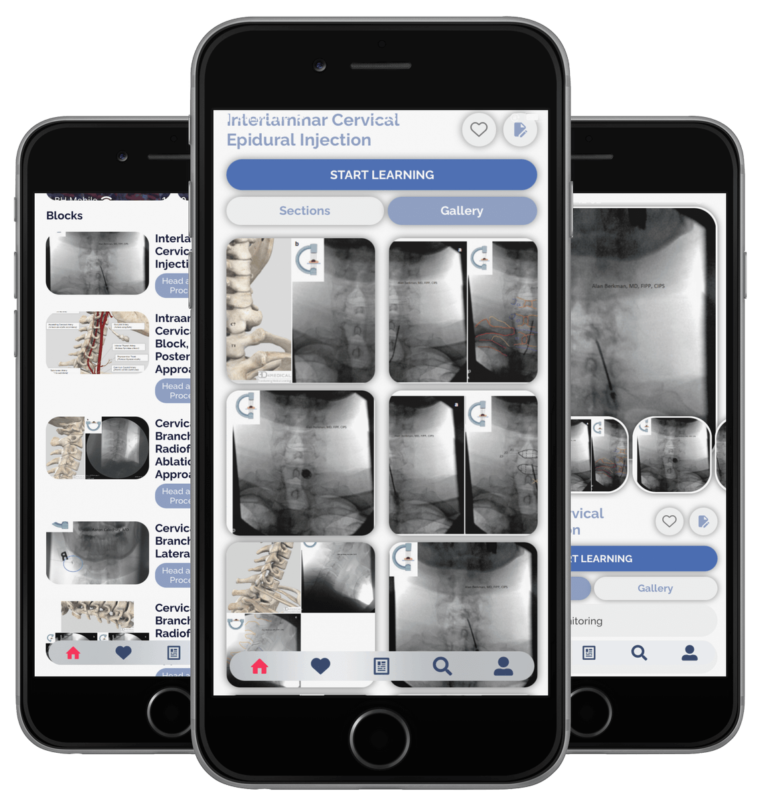
Le guide le plus faisant autorité sur les principes et techniques standardisés d'interventions interventionnelles contre la douleur chronique, y compris les injections articulaires, les blocs nerveux, les ablations par radiofréquence, les procédures de stimulation, etc.

Images claires, illustrations, anatomie fonctionnelle et injections pratiques guidées par fluoroscopie

20 procédures représentatives du champ global de la prise en charge interventionnelle de la douleur
Fournit une approche normalisée opportune et indispensable pour les 20 procédures testées lors de l'examen FIPP
Basé sur le best-seller de Springer Nature, Douleur interventionnelle : un guide étape par étape pour l'examen FIPP, cette application sert de révision pour l'examen Fellow of Interventional Pain Practice (FIPP) et fonctionne comme un guide concis pour tous les médecins interventionnels de la douleur.
Commencez dès maintenant avec votre essai gratuit de 7 jours.