Steven L.Orebaugh
INTRODUCCIÓN
La lesión del nervio periférico es una complicación relativamente poco frecuente pero potencialmente grave de la anestesia regional. El miedo a las lesiones neurológicas con los bloqueos nerviosos puede influir en algunos médicos, así como en los pacientes, para evitar los bloqueos nerviosos periféricos. Los mecanismos por los cuales los bloqueos nerviosos pueden causar lesión neural, junto con la evaluación y el manejo, se analizan en capítulos separados. En cambio, este capítulo analiza otras posibles causas de lesión nerviosa, ya que una serie de posibles factores pueden provocar síntomas neurológicos en el período perioperatorio.
Para comprender cómo el período perioperatorio puede influir negativamente en los nervios de las extremidades, incluso de manera sutil, se analizan las lesiones del nervio cubital reportadas en la literatura de anestesiología hace más de una década. La lesión del nervio cubital puede ser la lesión nerviosa más común asociada con la anestesia general y una fuente importante de litigios. Estas lesiones parecen ocurrir en ausencia de un traumatismo evidente en la extremidad afectada y, a menudo, se retrasan en su presentación clínica. Es probable que la compresión, la presión y el estiramiento a nivel del codo desempeñen un papel en la fisiopatología, y el compromiso neural preexistente también puede ser una consideración. Los efectos nocivos del estiramiento o la presión sobre el nervio cubital en un paciente anestesiado pueden prevenirse mediante maniobras sencillas; por ejemplo, se descubrió que colocar el antebrazo extendido en supinación, en lugar de pronación, protege a un paciente inconsciente contra la lesión del nervio cubital.
Sin embargo, cuando una extremidad es en sí misma el sitio de la intervención quirúrgica, muchos más factores adicionales pueden conspirar para provocar una lesión nerviosa. Inicialmente, la piel se somete a soluciones antimicrobianas duras después del corte o el afeitado. A menudo se coloca un torniquete neumático para estas cirugías, con isquemia distal resultante y presiones altas sobre los nervios de la extremidad proximal. La cirugía en sí ofrece la posibilidad de un traumatismo agudo, contuso o térmico, que podría afectar negativamente a los nervios, tanto a nivel de pequeñas ramas cutáneas locales cerca de las incisiones como a nivel de los troncos nerviosos periféricos. La posición del cuerpo no fisiológica puede ocurrir y mantenerse durante largos períodos, por lo general involucrando la extremidad quirúrgica, pero a veces también las no quirúrgicas. En la fase posoperatoria, los largos períodos de inmovilización en posiciones no fisiológicas tienen el potencial de causar estiramiento o compresión del nervio, al igual que los dispositivos de inmovilización, especialmente en presencia de edema postraumático dependiente inevitable. Combinado con la falta de percepción debido a la anestesia general o los analgésicos opioides posoperatorios, así como cualquier pérdida de sensibilidad causada por los anestésicos locales, existe el riesgo de disfunción o lesión neural o alteraciones en la función sensorial (mesas 1 y 2).
TORNIQUETES QUIRÚRGICOS
El uso del torniquete neumático para la cirugía de extremidades tiene varios beneficios, incluido el control de la pérdida de sangre y mejores condiciones de operación para los cirujanos (Figura 1 y XNUMX). Sin embargo, la presión creada por estos dispositivos puede provocar lesiones musculares o nerviosas, y las recomendaciones para un uso seguro (y tecnología segura) continúan evolucionando. La incidencia notificada de complicaciones relacionadas con el uso de un torniquete en un informe llegó al 0.15 %. Sin embargo, otras grandes bases de datos han informado un menor riesgo de lesiones. Si se utilizan anomalías subclínicas electrofisiológicas como criterio para la incidencia de trastornos neurológicos, la incidencia podría ser mucho mayor, especialmente con presiones de torniquete altas. Por ejemplo, Saunders et al observaron cambios en la electromiografía (EMG), con una duración promedio de 51 días, en el 62.5 % de los pacientes con artrotomía de rodilla sometidos a presiones de torniquete establecidas entre 350 y 450 mm Hg. En un estudio aleatorizado y controlado de 48 pacientes sometidos a artroscopia de rodilla, Dobner et al observaron denervación en el EMG en el 71 % de los casos con torniquetes, que tenían una presión media del manguito de 393 mm Hg, en comparación con ningún cambio en el grupo de control, que tenía sin torniquete para la cirugía. Estas anomalías electrofisiológicas se correlacionaron con un retraso en el retorno de la función y duraron varios meses.
TABLA 1. Posibles causas intraoperatorias de lesión nerviosa.
| Torniquete quirúrgico (presión, duración, tamaño/ajuste del manguito) |
| Posicionamiento de la extremidad operada |
| Posicionamiento de las extremidades |
| Incisión/disección cortante |
| Retracción/estiramiento/presión sobre los nervios |
| Lesión térmica por electrocauterio |
| Inserción de fijadores u otros instrumentos afilados |
| Extensión o malposición de extremidades/articulaciones |
Mientras que la isquemia puede contribuir a la lesión nerviosa con torniquetes, la compresión física real del tejido debajo del manguito puede ser el insulto dominante. En estudios con primates, la lesión del nervio se encontró principalmente en la profundidad y en los bordes del manguito. Tales lesiones nerviosas se caracterizan por lesión microvascular, formación de edema, alteración de la mielina y degeneración axonal.
La presión de inflado, la duración del inflado del manguito y la forma y el tamaño del manguito son variables importantes relacionadas con el trauma tisular con torniquetes neumáticos. La evidencia existente es insuficiente para establecer recomendaciones exactas sobre la duración de la inflación para garantizar que no se produzcan daños en los nervios. En general, las duraciones más prolongadas de la inflación parecen predisponer a una mayor frecuencia de lesiones nerviosas; la mayoría de los estudios en animales sugirieron que 2 horas es un umbral más allá del cual la lesión celular puede volverse irreversible. Más allá de este tiempo, se recomienda el desinflado y reinflado periódicos, aunque no hay evidencia clínica que vincule esto con mejores resultados.
Las presiones del manguito del torniquete se establecen con frecuencia en 150 mm Hg por encima de la presión sistólica para la extremidad inferior y 100 por encima de la presión sistólica para la extremidad superior. Sin embargo, los niveles seguros absolutos son difíciles de determinar. Las prescripciones simples para inflar a 250 mm Hg para la extremidad inferior, con un nivel algo más bajo para la extremidad superior, durante un máximo de 2 horas, no tienen en cuenta todos los peligros potenciales de estos dispositivos. Si se aplican incorrectamente, tienen un tamaño inapropiado o se utilizan durante períodos prolongados, los torniquetes pueden provocar neuropraxia.
TABLA 2. Posibles causas posoperatorias de lesión nerviosa.
| Cambios inflamatorios/neuropatía inflamatoria posquirúrgica |
| Dispositivos de inmovilización, como yesos/aparatos ortopédicos, con compresión directa |
| Posicionamiento de las extremidades |
| Inmovilización prolongada en posición no fisiológica de las extremidades |
| Edema de la extremidad, dentro de un dispositivo inmovilizador |
| Falta de percepción del dolor o la presión debido a los opiáceos o al entumecimiento de las extremidades |
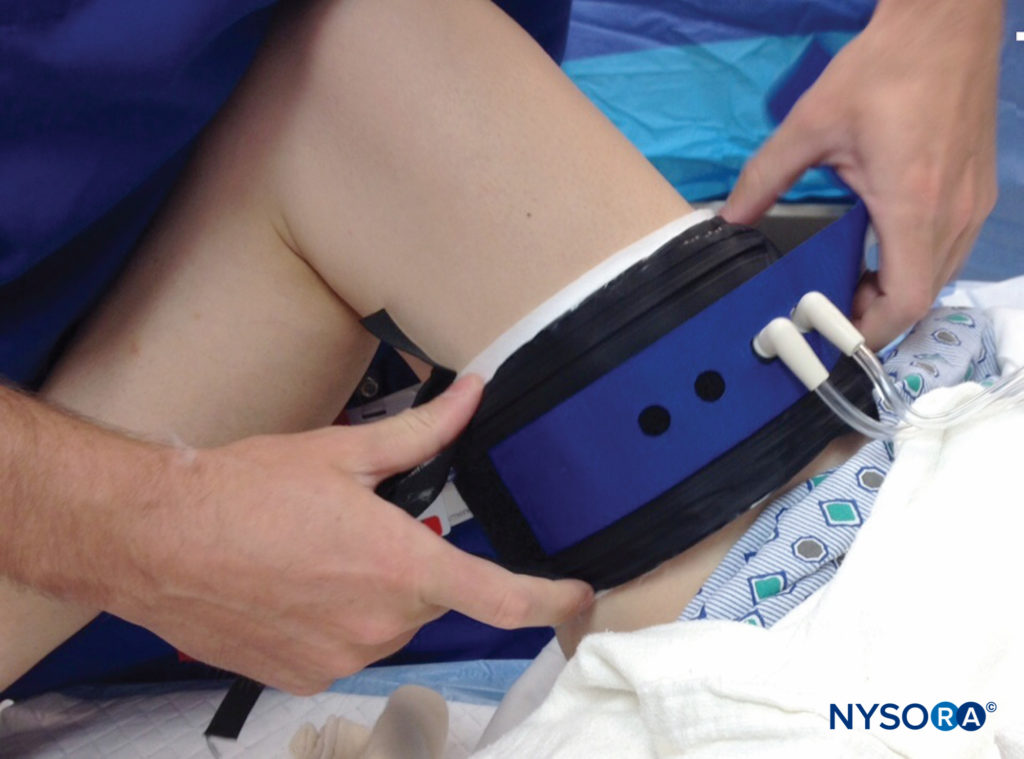
FIGURA 1. La aplicación y el uso de un torniquete quirúrgico deben tener en cuenta el tamaño de la extremidad, el tamaño y la forma del manguito y la presión arterial. Si es posible, se debe obtener una presión de oclusión de la extremidad, lo que permite presiones intraoperatorias más bajas del manguito mientras se mantiene un campo sin sangre.
El reconocimiento de que las presiones más altas causan más daño tisular y aumentan el riesgo de lesión nerviosa ha llevado a recomendar el uso de presiones de torniquete más bajas en las últimas dos décadas, así como a un interés en encontrar formas de disminuir el flujo de sangre al sitio quirúrgico mientras manteniendo bajas las presiones del manguito. El cese del flujo sanguíneo a una extremidad es en realidad una función de la presión de oclusión de la extremidad (LOP), más que simplemente de la presión arterial sistólica; la LOP está determinada por la forma y el tamaño de la extremidad y el sitio y la conformación del torniquete, junto con la presión arterial de entrada. Curiosamente, la LOP no varía directamente con la presión arterial. Como tal, es único para cada paciente y extremidad, lo que sugiere que es difícil prescribir recomendaciones universales para establecer la presión del manguito en función de la presión arterial sistólica.
Los torniquetes neumáticos existentes pueden modificarse para determinar LOP. Algunos sistemas de torniquetes más nuevos también cuentan con un medio integrado para determinar el LOP, así como recomendaciones basadas en este parámetro para establecer la presión óptima del manguito del torniquete. Los manguitos más anchos y contorneados también permiten presiones más bajas, lo que puede contribuir a la seguridad del paciente.
Si bien no existen pautas específicas sugeridas por sociedades especializadas en ortopedia para el manejo de torniquetes, otras sociedades especializadas han emitido recomendaciones para el uso seguro de estos dispositivos. Tabla 3 resume las directrices existentes y las recomendaciones de la literatura. La Asociación de Técnicos Quirúrgicos recomienda que los torniquetes en la extremidad inferior no se inflen más de 100 mm Hg por encima de la presión arterial sistólica para la extremidad inferior y 50 mm Hg por encima de la presión sistólica para la extremidad superior, significativamente más bajo de lo que podría sugerir la sabiduría predominante.
TABLA 3. Recomendaciones para las presiones de inflado del torniquete.
| AST25 UE: 50 mm Hg por encima de la presión sistólica |
| OI: 100 mm Hg por encima de la presión sistólica |
| AORN27 Determinar LOP; 40 mm Hg por encima del LOP para un LOP inferior a 130 mm Hg, 60 mm Hg por encima del LOP para un LOP entre 130 y 190 mm Hg, 80 mm Hg por encima del LOP si el LOP es superior a 190 mm Hg |
| Crenshaw57 50-75 mm Hg por encima de la presión sistólica para UE 100-150 mm Hg por encima de la presión sistólica para LE |
| Noordin22 Determinar LOP; base la presión del manguito en el nivel de LOP |
| Estersohn58 90-100 mm Hg por encima de la presión sistólica para LE |
Algunas pautas para el manejo de torniquetes se basan específicamente en la determinación de la LOP. Ajustar el torniquete a este nivel de presión, con la adición de un factor de seguridad (en caso de elevación de la presión arterial durante el caso), permite una presión general más baja del manguito para controlar el flujo sanguíneo, con un efecto potencialmente beneficioso sobre la seguridad del paciente. En una serie, cuando se utilizó LOP en pacientes sometidos a reconstrucción del ligamento cruzado anterior, las presiones del manguito del torniquete se redujeron en más de la mitad en comparación con el uso de presiones de inflado estándar basadas únicamente en la presión arterial sistólica. La Sociedad Estadounidense de Enfermeras de Quirófano (AORN) recomienda la determinación de LOP, con la adición de un grado variable de presión, dependiendo de la presión arterial sistólica del paciente (se agregan presiones mayores para presiones arteriales más altas del paciente). Algunos autores en la literatura ortopédica han sugerido el uso de LOP también para afectar favorablemente los resultados del paciente (Tabla 3).
Dado que la transmisión de la presión a los tejidos profundos está relacionada con la cantidad de tejido situado directamente debajo del manguito, el efecto de presión/cizallamiento del torniquete se ve mitigado por un mayor espesor de tejido entre el manguito y el nervio. Esto explica la necesidad de presiones de manguito más altas en extremidades más grandes para controlar el flujo de sangre al campo quirúrgico y la recomendación de usar presiones de manguito más bajas en el brazo de adultos (en comparación con la pierna) y en pacientes pediátricos. En general, las presiones más bajas que son efectivas para el control del flujo sanguíneo, junto con la duración más corta posible, probablemente sean las más seguras para el paciente. Esto lo permite el uso de LOP, que tienen en cuenta el tamaño y la forma de la extremidad, así como las presiones arteriales predominantes.
La lesión del nervio relacionada con el torniquete debido a la presión impartida directamente por el manguito sobre el nervio subyacente (a diferencia de la lesión isquémica distal) con frecuencia da como resultado un mayor grado de pérdida motora que sensorial, de ahí el término histórico parálisis por torniquete. En la extremidad inferior, la lesión por torniquete afecta con mayor frecuencia al nervio ciático, mientras que en el brazo, el nervio radial parece ser el más vulnerable.
Afortunadamente, muchas de estas lesiones se resuelven con el tiempo y las lesiones permanentes son poco comunes. También se debe tener en cuenta que, si bien el uso de torniquetes neumáticos ha sido objeto de muchas investigaciones, la combinación de tensión de cizallamiento e isquemia del torniquete, junto con la interrupción temporal de la fisiología nerviosa normal por la administración de anestésicos locales, no se ha estudiado lo suficiente.
NEUROPATÍA INFLAMATORIA POSTQUIRÚRGICA
Otra posible causa de lesión de los nervios que puede ocurrir después de la cirugía, sin relación aparente con el bloqueo de los nervios periféricos, es la neuropatía inflamatoria posquirúrgica (PSIN, por sus siglas en inglés). En esta entidad patológica, el trauma quirúrgico con daño tisular produce estimulación inmunitaria, que se expresa principalmente como inflamación del tejido nervioso. Esta disfunción nerviosa inflamatoria puede ocurrir en la región de la cirugía, en un sitio distante en la misma extremidad o en un sitio completamente remoto del cuerpo.
PSIN puede incluso desarrollarse de forma difusa en múltiples sitios. Los nervios afectados muestran evidencia de edema, alteraciones microvasculares, lesión y pérdida de mielina y lesión axonal, con entrada de células inflamatorias agudas. Se requiere biopsia para el diagnóstico definitivo de PSIN; sin embargo, la resonancia magnética respalda el diagnóstico y, junto con la evidencia clínica, puede permitir un diagnóstico y una terapia presuntivos (Figuras 2 y 3). El tratamiento con corticosteroides es útil en muchos casos y, aunque la mayoría de los episodios de PSIN mejoran gradualmente con el tiempo, se han informado secuelas permanentes. En 2011, Staff et al. resumió la base de datos de casos de PSIN más extensa hasta la fecha. Se involucraron una variedad de diferentes tipos de cirugía, incluidos procedimientos ortopédicos, cirugía general e incluso casos dentales. Ninguno de los 33 pacientes había recibido bloqueo nervioso periférico. La presentación típica fue dolor y debilidad en el territorio de los nervios afectados; los cambios sensoriales también eran comunes. Veintiún de los casos fueron confirmados por biopsia.
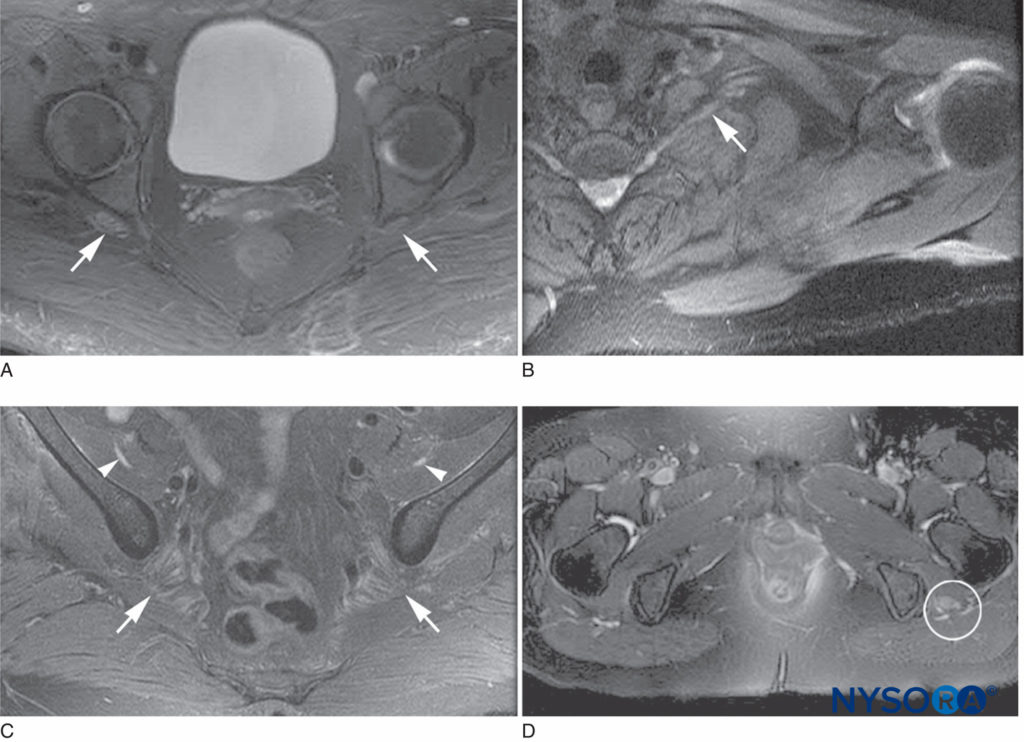
FIGURA 2. Características de las imágenes de resonancia magnética de la neuropatía inflamatoria posquirúrgica. A: hiperintensidad T2 y agrandamiento leve de los nervios ciáticos bilaterales, más a la derecha que a la izquierda (flechas). B: hiperintensidad T2 y agrandamiento leve de la raíz C8 izquierda y el tronco inferior (flecha). C: hiperintensidad T2 y crecimiento moderado de los nervios femorales bilaterales (puntas de flecha) y crecimiento leve de los nervios ciáticos (flechas). D: hiperintensidad T2 y agrandamiento severo del nervio ciático izquierdo (en un círculo).
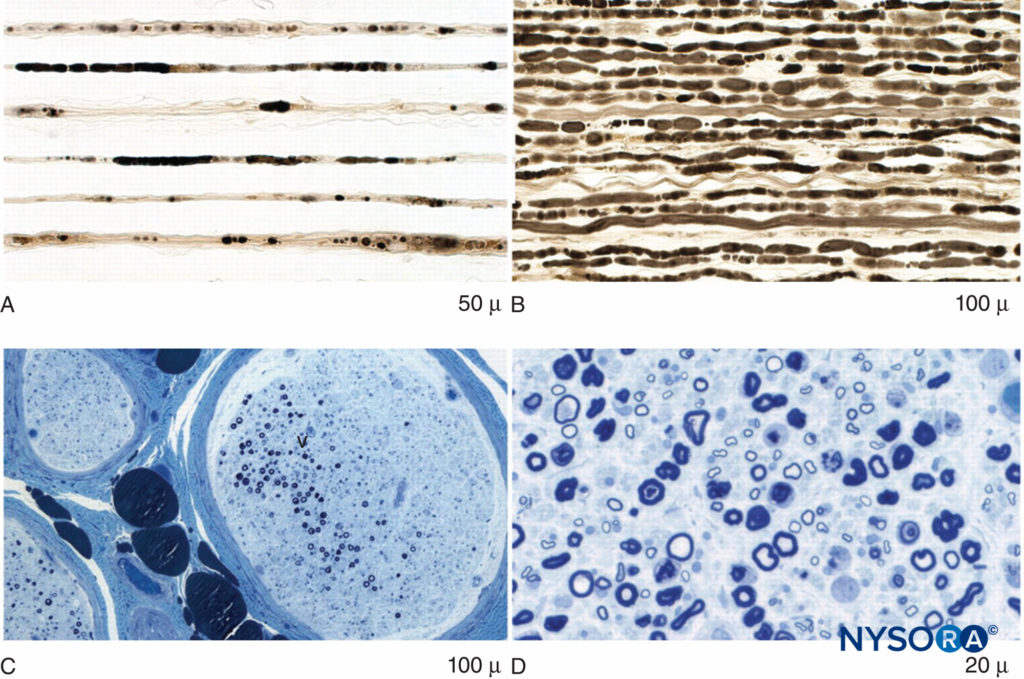
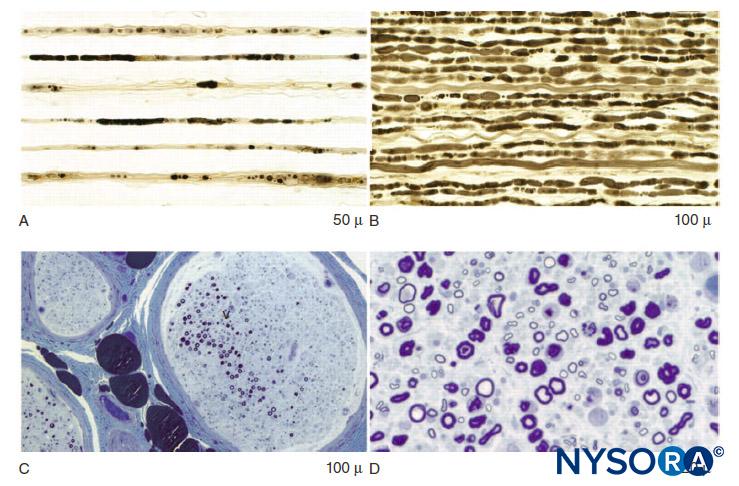
FIGURA 3. Degeneración axonal y pérdida de fibras focales en la neuropatía inflamatoria posquirúrgica. A: Preparación de fibras hiladas que muestra múltiples hebras con degeneración axonal tardía fulminante. B: Preparación de fibras hiladas que muestra múltiples hebras estrechamente alineadas de degeneración axonal temprana fulminante. C: Sección de nervio con epoxi azul de metileno de baja potencia que ilustra la pérdida de fibra multifocal. D: Secciones de epoxi azul de metileno de alta potencia que muestran una degeneración axonal prominente de fibras mielinizadas grandes.
Los autores observaron que las lesiones nerviosas a veces pueden atribuirse de manera inapropiada a causas mecánicas durante la cirugía, cuando los mecanismos inmunitarios son en realidad la causa insospechada, y que las PSIN pueden ser la base de tales síntomas de compromiso neural con mucha más frecuencia de lo que se reconoce. Dado este potencial, es probable que se deban evaluar lesiones nerviosas graves, no solo con EMG y estudios de conducción nerviosa, que son relativamente inespecíficos a menos que se pueda establecer claramente un nivel de lesión, sino también con neurografía por resonancia magnética, que puede proporcionar información adicional sobre la gravedad. , extensión y ubicación de la(s) lesión(es) neural(es). Si no se puede establecer un diagnóstico, se debe considerar la biopsia del nervio.
CAUSAS QUIRÚRGICAS DE LESIÓN NERVIOSA
Dada la naturaleza invasiva de los procedimientos quirúrgicos, las lesiones no intencionadas en las estructuras anatómicas no son sorprendentes. La lesión de los nervios por traumatismo quirúrgico, ya sea por disección cortante o inserción de dispositivos quirúrgicos o de fijación, es un riesgo potencial de muchos tipos de procedimientos. Por ejemplo, en la cirugía del hombro, pueden producirse lesiones en los nervios accesorios supraescapular, axilar, musculocutáneo, subescapular o espinal debido a procedimientos abiertos o artroscópicos. Las lesiones del nervio femoral en el período perioperatorio suelen estar relacionadas con la isquemia por estiramiento o retracción que se produce durante los procedimientos abdominales o pélvicos. Durante la artroscopia de cadera, puede ocurrir una lesión del nervio ciático y está más estrechamente relacionada con la fuerza de distracción en la pierna operada40 (Figura 4 y XNUMX). Durante la recolección del tendón de la corva para la reconstrucción del ligamento cruzado anterior con autoinjerto, se produce una lesión en la rama infrapatelar o sartorial del nervio safeno, con los consiguientes déficits sensoriales, en hasta el 74 % de los pacientes. Los dispositivos de fijación, como los alambres K, también pueden causar traumatismos en los nervios sin darse cuenta. La anatomía aberrante puede resultar en posiciones impredecibles de los nervios, poniéndolos en riesgo durante procedimientos que de otro modo serían rutinarios.
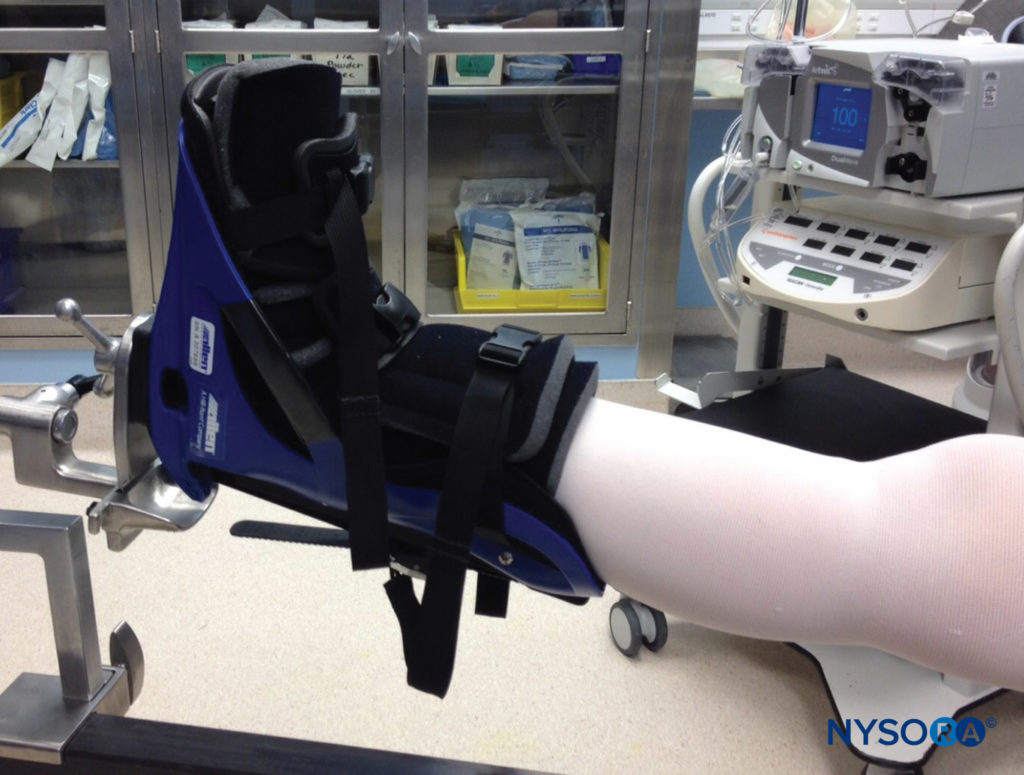
FIGURA 4. La cirugía de artroscopia de cadera requiere una distracción forzada de la pierna operada, lo que presenta un riesgo de lesión del nervio ciático.
Posicionamiento para Cirugía
La posición quirúrgica en el quirófano puede desempeñar un papel crucial en la lesión de los nervios y debe considerarse cuando se informan nuevos síntomas de los nervios, especialmente cuando se utilizan posiciones distintas a la supina. Se sabe que la posición prona, la litotomía y los grados severos de Trendelenburg predisponen a la lesión nerviosa. Además, es más probable que la posición lateral resulte en una lesión del nervio del plexo braquial que la posición de silla de playa para procedimientos de hombro (Figura 5 y XNUMX). En la posición sentada, los casos prolongados han resultado en neuropraxia en uno o ambos nervios ciáticos, incluida la pérdida sensorial y la debilidad motora incapacitante.Figura 6 y XNUMX). La inclinación lateral de la cabeza en la posición sentada puede resultar en el estiramiento del plexo braquial, con el potencial de compromiso nervioso también.
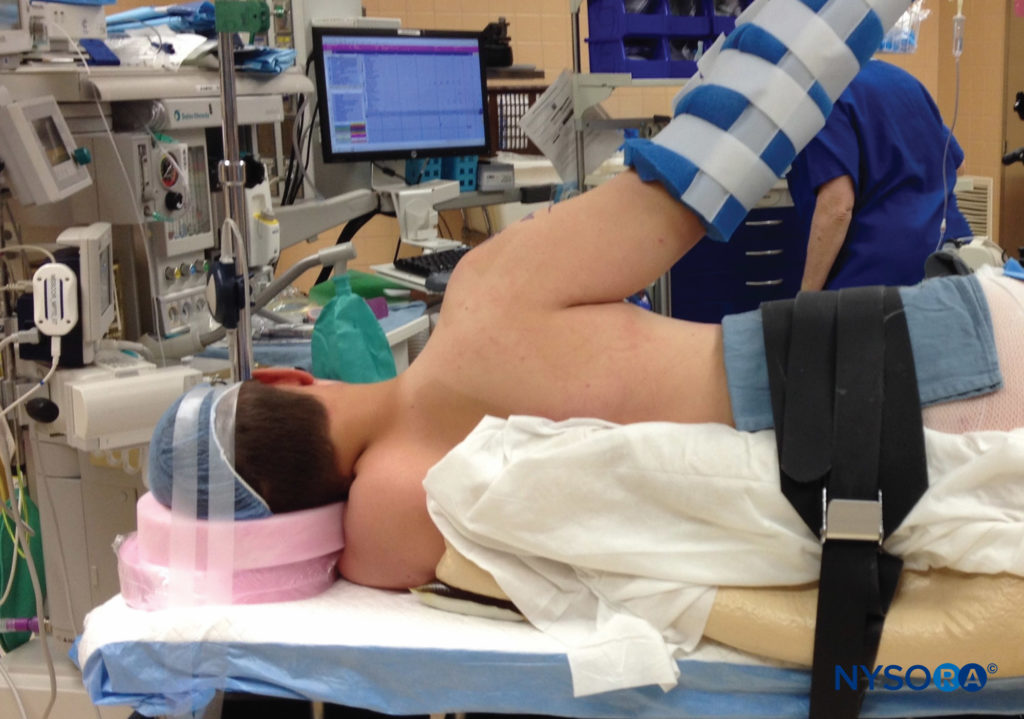
FIGURA 5. La posición lateral para la cirugía de hombro se asocia con una mayor incidencia de lesión nerviosa.
FIGURA 6. La posición de silla de playa, cuando se adopta durante períodos prolongados, puede provocar una lesión por compresión del nervio ciático.
Inmovilización Postoperatoria
La posición de la extremidad después de una operación también puede contribuir al compromiso de los nervios. Si bien la inmovilización en una posición relativamente neutra en la cadera, la rodilla y el tobillo es habitual para los procedimientos de las extremidades inferiores, este no es el caso de las extremidades superiores. En los procedimientos ortopédicos para la mano, la muñeca, el hombro y algunas afecciones del codo, mantener la extremidad en flexión del codo durante períodos prolongados en un cabestrillo o un inmovilizador de hombro ayuda a proteger la extremidad lesionada y a reducir la gravedad del edema posoperatorio. Sin embargo, la inmovilización prolongada en flexión, a veces durante semanas, puede ser perjudicial para el nervio cubital, que se coloca en un grado de estiramiento.Figura 7 y XNUMX).
La combinación de esta posición con una inmovilidad relativa y el inevitable edema postoperatorio que se produce puede predisponer al atrapamiento cubital, compresión y síndrome del surco cubital. Otra preocupación en el período postoperatorio es el propio dispositivo de inmovilización. Las férulas, yesos y aparatos ortopédicos, si se aplican sin tener en cuenta los nervios subyacentes, pueden presentar un peligro. Incluso cuando se coloca con cuidado por posible presión o constricción, el edema inevitable que se produce después del trauma quirúrgico, especialmente con dependencia, puede servir para hacer que un dispositivo cómodo quede bastante apretado (Figura 8 y XNUMX). El síndrome compartimental puede ocurrir cuando dichos aparatos extinguen por completo el flujo de sangre a los tejidos subyacentes, y esto se analiza con más detalle en Síndrome compartimental agudo de la extremidad: implicaciones para la anestesia regional.
Sin embargo, incluso en ausencia de una dificultad circulatoria tan grave, puede ocurrir presión sobre un nervio, con parálisis resultante. Un ejemplo es la posibilidad de que una rodillera, colocada después de la reconstrucción del ligamento cruzado anterior, comprima el nervio peroneo sobre el cuello del peroné, con el consiguiente entumecimiento en la parte superior del pie y debilidad de la dorsiflexión (Figura 9 y XNUMX). Los dispositivos de inmovilización del hombro, con correas ajustadas sobre la extremidad distal o cortes circulares que se encuentran en la base del pulgar, pueden provocar cambios sensoriales en la punta de un dedo, que generalmente se resuelven rápidamente cuando se trata esta constricción, como experimenté en mi propia experiencia. práctica
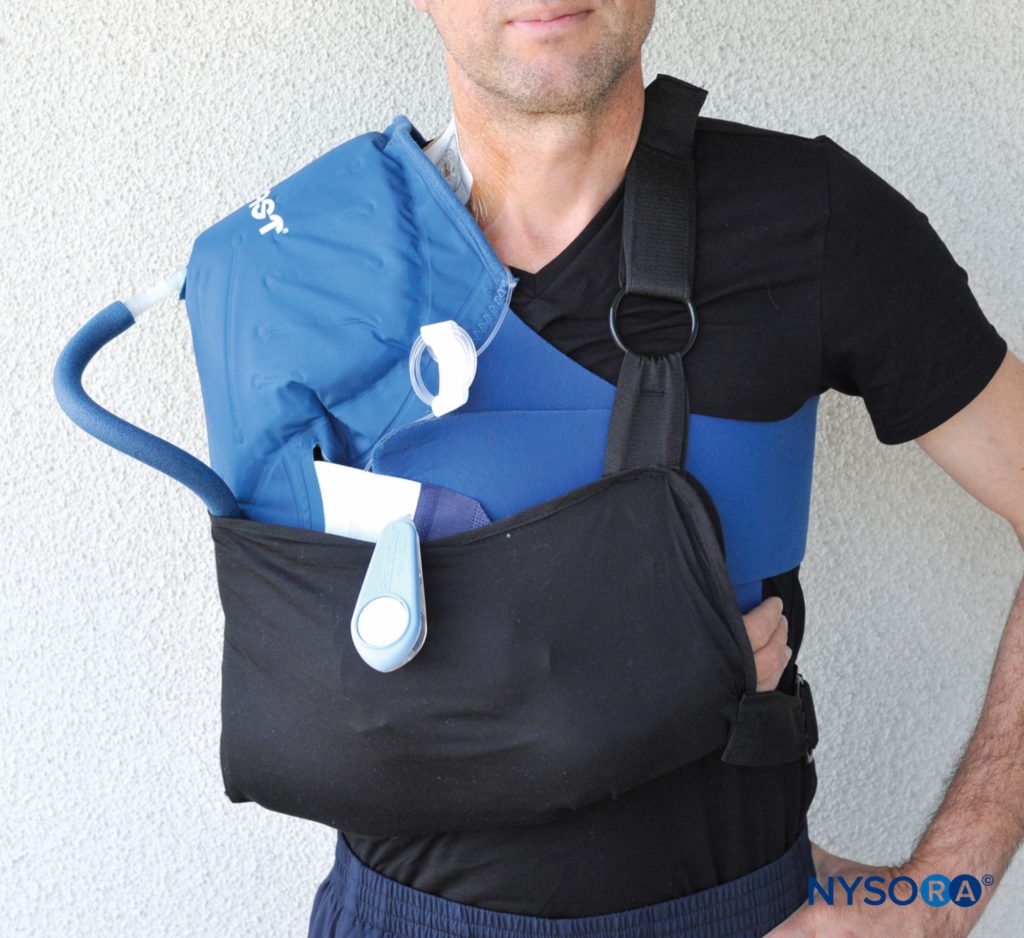
FIGURA 7. Las cirugías de hombro y otros procedimientos de las extremidades superiores suelen requerir un período prolongado de inmovilización en flexión del codo, en cabestrillos u otros dispositivos. Esto puede resultar en una disfunción o lesión del nervio cubital.
FIGURA 8. Los yesos o férulas postoperatorias deben colocarse con cuidado para evitar la aposición firme contra la piel o la presión sobre las prominencias óseas o los nervios superficiales, teniendo en cuenta la probabilidad de edema de la extremidad afectada.
FIGURA 9. Durante la colocación de una rodillera después de la cirugía, se debe tener cuidado para evitar un ajuste apretado o presión directamente sobre el nervio peroneo común, lo que puede provocar pérdida sensorial o motora en el pie.
Presión cutánea prolongada
La presión sobre un nervio digital o más importante puede provocar deficiencias sensoriales o motoras en el territorio de ese nervio. Sin embargo, el contacto prolongado con un parche de piel subyacente causado por una férula, un aparato ortopédico o un yeso inmovilizador puede provocar deficiencias sensoriales en esa región, simplemente como resultado de la compresión a largo plazo de los receptores sensoriales en la piel. No se esperaría que tales anomalías de la sensación causaran cambios en los estudios de EMG o de conducción nerviosa. Si bien estos efectos sobre la función nerviosa no están, en sí mismos, relacionados con las intervenciones anestésicas, la mera presencia de un período prolongado de alteración sensorial debido al bloqueo del nervio periférico (ya sea que lo aplique el anestesiólogo o el cirujano) puede dificultar que el paciente percibir la presión causada sobre la piel o un nervio subcutáneo, lo que contribuye al potencial de lesión o disfunción temporal de estos pequeños nervios. De particular preocupación es la isquemia del talón y la ulceración después de un descanso prolongado del talón en pacientes que han recibido bloqueo del nervio ciático. Por lo tanto, las instrucciones cuidadosas para ir a casa y el seguimiento de estos pacientes son esenciales.
Síndrome de dolor regional complejo
El síndrome de dolor regional complejo (SDRC) después de la cirugía suele ser el resultado del evento traumático en sí, aunque también puede ocurrir como resultado de una lesión nerviosa, lo que se denomina SDRC tipo 2. Si bien esta entidad generalmente se manifiesta con dolor y disfunción de las extremidades, las alteraciones sensoriales pueden ser síntomas primarios al principio de su curso. Los casos severos también pueden resultar en atrofia y debilidad. Distinguir el CRPS temprano de una lesión nerviosa se puede lograr con un examen neurológico cuidadoso, pruebas sensoriales cuantitativas, la prueba cuantitativa del reflejo axónico sudomotor (QSART) y la apreciación de otros cambios que acompañan a esta enfermedad. Es probable que las alteraciones sensoriales en el CRPS no se limiten al territorio de un solo nervio periférico, como se espera con una lesión de nervio periférico.
EVALUACIÓN POSTOPERATORIA
Determinar la etiología de una lesión nerviosa requiere la integración del examen físico, la electrofisiología o las imágenes. Cuando todas las modalidades diagnósticas se examinan cuidadosamente, la mayoría de las lesiones nerviosas posoperatorias son causadas por factores distintos a la técnica regional. La utilidad de la EMG como prueba depende tanto de la tolerancia del paciente al procedimiento como de la habilidad y experiencia del examinador. Los hallazgos físicos pueden agregar más información específica sobre el nivel de la lesión nerviosa real.
Por ejemplo, en una lesión del nervio femoral, se puede determinar de forma fiable que el nivel de la lesión está por encima o por debajo del ligamento inguinal evaluando si los músculos flexores de la cadera (músculos ilíaco y psoas), que están inervados en la parte alta de la pelvis, están afectados. junto con los extensores de la rodilla, que están inervados en el propio muslo, por debajo del nivel de arborización del nervio. Una lesión que ocurre proximalmente, en la pelvis, como una plexopatía lumbar inflamatoria, con debilidad de la flexión de la cadera y extensión de la rodilla no puede relacionarse con el daño estructural del nervio femoral causado por un bloqueo periférico a nivel del pliegue femoral. De manera similar, una lesión del nervio ciático con pérdida de la inervación de los isquiotibiales no podría atribuirse a un traumatismo por un bloqueo poplíteo/ciático, que se produce a una distancia significativa por debajo de la liberación de las ramas de estos músculos.
RESUMEN
Existen numerosas causas potenciales de lesión o disfunción neurológica en el período perioperatorio. Los anestesiólogos deben asumir el papel principal en el establecimiento de la causa de la lesión neurológica posoperatoria para guiar la terapia, así como por razones médico-legales. Esto requiere un enfoque multidisciplinario con un examen motor y sensorial detallado, derivación a neurología o medicina física, pruebas electrofisiológicas apropiadas, así como imágenes, como se detalla en Evaluación de las complicaciones neurológicas de la anestesia regional.
Referencias
- Warner MA, Warner ME, Martin JT: Neuropatía cubital: incidencia, resultado, factores de riesgo en pacientes sedados o anestesiados. Anestesiología 1994;81:1332–1340.
- Warner MA, Warner DO, Matsumoto JY, et al: Neuropatía cubital en
pacientes quirúrgicos. Anestesiología 1999;90:54. - Cheney FW, Domino KB, Caplan RA, et al: lesión nerviosa asociada con la anestesia. Anestesiología 1999;90:1062.
- O'Driscoll SW, Horii E, Carmichael SW, et al: El túnel cubital y la neuropatía cubital. J Bone Joint Surg Am 1991;73:613.
- Macnicol MF. Presiones extraneurales que afectan al nervio cubital en el codo. J Hand Surg Eur 1982;14:5.
- Alvine FG, Schurrer ME. Parálisis posoperatoria del nervio cubital: ¿existen factores predisponentes? J Bone Joint Surg Am 1987;69:255.
- Prielipp RC, Morell RC, Walker FO, et al: Presión del nervio cubital: influencia de la posición del brazo y relación con los potenciales evocados somatosensoriales. Anestesiología 1999;91:345.
- McEwen JA: Complicaciones y mejoras en la neumática torniquete utilizado en cirugía. Med Instrument 1981; 15:253.
- Odinsson A, Finson V: uso de torniquetes y sus complicaciones en Noruega. J Bone Joint Surg Br 2006;88:1090.
- Middleton RWD, Varian JPW: Parálisis por torniquete. Aust NZJ Surg 1974;44:124.
- Saunders KC, Louis DL, Weingarden SI, et al: Efecto del tiempo de torniquete en la función posoperatoria del cuádriceps. Clin Orthoped Relat Res 1979;143:194.
- Dobner JJ, Nitz AJ: Postmeniscectomía torniquete parálisis y secuelas funcionales. Am J Sports Med 1982;10:211.
- Ochoa J, Danta G, Fowler TJ, et al: Naturaleza de la lesión nerviosa causada por un torniquete neumático. Naturaleza 1971; 233:265.
- Ochoa J, Fowler TJ, Rudge P, et al: cambios anatómicos en los nervios periféricos comprimidos por un torniquete neumático. J Anat 1972; 113 (parte 3): 433.
- Rydevik B, Lundborg G, Bagge U: Efectos de la compresión graduada en el flujo sanguíneo intraneural. J Hand Surg Am 1981;6:3.
- Wakai A, Winter DC, Street JT, et al: Torniquetes neumáticos en cirugía de extremidades. J Am Acad Orthop Surg 2001;9:345.
- Heppenstall RB, Balderston R, Goodwin C: Efectos fisiopatológicos distales a un torniquete en el perro. J Trauma 1979; 19:234.
- Klenerman L, Biswas M, Hulands GH, et al: Efectos sistémicos y locales de la aplicación de un torniquete. J Bone Joint Surg Br 1980;62:385.
- Nitz AJ, Dobner JJ, Matulionis DH. Aplicación de torniquete neumático e integridad nerviosa: función motora y electrofisiología. Exp. Neurol 1986;94:264.
- Rorabeck CH: Isquemia nerviosa inducida por torniquete. un experimento investigación. J Trauma 1980;20:280.
- Pedowitz RA. Lesión neuromuscular inducida por torniquete: una revisión de conejos y experimentos clínicos. Acta Orthoped Scand 1991; Suplemento 245:1.
- Noordin S, McEwen JA, Kragh JF Jr, et al: Torniquetes quirúrgicos en ortopedia. J Bone Joint Surg Am 2009;91:2958.
- Kam PCA, Kavanaugh R, Yoong FFY: El torniquete: consecuencias fisiopatológicas e implicaciones anestésicas. Anestesia 2001;56:534.
- Ishii Y, Noguchi H, Matsuda Y, et al: Un nuevo sistema de torniquete que determina la presión en sincronía con la presión arterial sistólica. Arco Orthop Traum Surg 2008;128:297.
- Asociación de Tecnólogos Quirúrgicos: Estándares de práctica recomendados para el uso seguro de torniquetes neumáticos. 2007. http://www.ast.org//pdf/Standards_of_Practice/RSOP_Pneumatic_Tourniquets.pdf. Consultado el 28 de junio de 2015.
- Reilly CW, McEwen JA, Leveille L, et al: Minimización de la presión del torniquete en la cirugía reconstructiva del ligamento cruzado anterior pediátrico. J Pediatr Orthop 2009;29:275.
- Conner R, Blanchard J, Burlingame B, Chard R, Denholm B, Downing D: AORN. Prácticas recomendadas para el uso de la neumática. torniquete. En Normas perioperatorias y prácticas recomendadas. AORN, 2009, pág. 373.
- Shaw JA, Murray DG: La relación entre la presión del torniquete y la presión subyacente de los tejidos blandos en el muslo. J Bone Joint Surg Am 1982;64:1148.
- Lieberman JR, Staneli CT, Dales MC: Presiones de torniquete en pacientes pediátricos: un estudio clínico. Ortopedia 1997;20:1143.
- Horlocker TT, Hebl JR, Gali B, et al: Factores de riesgo anestésico, quirúrgico y del paciente para las complicaciones neurológicas después de un tiempo de torniquete total prolongado durante una artroplastia total de rodilla. Anesth Analg 2006;102:950.
- Staff NP, Engelstad J, Klein CJ, et al: Neuropatía inflamatoria posquirúrgica. Cerebro 2010;133:2866.
- Malamut RI, Marques W, England JD, et al: neuritis braquial idiopática posquirúrgica. Nervio Muscular 1994;17:320.
- Ahn KS, Kopp SL, Watson JC, et al: Inflamatoria posquirúrgica neuropatía. Reg Anesth Pain Med 2011;36:403.
- Barrington MJ, Morrison W, Sutherland T, et al: Escenario del caso: Plexopatía braquial posoperatoria asociada a bloqueo infraclavicular del plexo braquial. Anestesiología 2014;121:383.
- Sully WF, Wilson DJ, Parada SA, et al: Lesiones nerviosas iatrogénicas en cirugía de hombro. J Am Acad Orthop Surg 2013;21:717.
- Rhee PC, Spinner RJ, Bishop AT, et al. Lesiones iatrogénicas del plexo braquial asociadas con tenodesis subpectoral abierta del bíceps. Am J Sports Med 2013;41:2048.
- Carofino BC, Brogan DM, Kircher MF, et al: Lesiones nerviosas iatrogénicas durante la cirugía de hombro. J Bone Joint Surg 2013;95:1667.
- Yoo JC, Lee YS, Ahn JH, et al: Lesión aislada del nervio supraescapular debajo de la muesca espinoglenoidea después de la reparación SLAP. J Hombro Codo Surg 2009;18:e27.
- Moore AE, Stringer MD: Lesión iatrogénica del nervio femoral. Surg Radiol Anat 2011;33:649.
- Telleria JJ, Safran MR, Harris AH, et al: Riesgo de lesión por tracción del nervio ciático durante la artroscopia de cadera: ¿es la cantidad o la duración? J Bone Joint Surg Am 2012;94:2025.
- Sanders B, Rolf R, McClelland W, et al: Prevalencia de lesión del nervio safeno después de la extracción autógena del tendón de la corva. Artroscopia 2007;23:956.
- Glanvill R, Boon JM, Birkholtz F, et al: Lesión del nervio radial superficial durante la fijación estándar con alambre de Kirschner de una fractura de radio distal sin complicaciones. Ortopedia 2006;29:639.
- Jou IM, Lai KA. Lesión aguda del nervio mediano por migración de una aguja de Kirschner. J Hand Surg Br 1998;23:112.
- Jeon IH, Kim PT, Park IH, et al: bifurcación alta del nervio mediano en la muñeca que causa lesión común del nervio digital en la liberación endoscópica del túnel carpiano. J Hand Surg Br 2002;27:580.
- Warner ME: Posicionamiento del paciente. En Barash PG, Cullen BF, Stoelting RK (eds): Clinical Anesthesia, 7th ed. Lipincott, Williams y Wilkins, 2013, pág. 803.
- Rains DD, Rooke GA, Wahl CJ: Mecanismos patogénicos y complicaciones relacionadas con el posicionamiento del paciente y la anestesia durante la artroscopia de hombro. Artroscopia 2011;27:532.
- Wang JC, Wong TT, Chen HH, et al: neuropatía ciática bilateral como complicación de la craneotomía en posición sentada. Childs Nerv System 2012;28:159.
- Lowdon IMR: Alteraciones neurocirculatorias de las extremidades. En Duthie RB, Bentley G (eds): Cirugía ortopédica de Mercer. Prensa de la Universidad de Oxford, 1996, pág. 881.
- Coppieters MW, Van De Velde M, Stappaerts KH: Posicionamiento en anestesiología. Anestesiología 2002;97:75.
- Borgeat A, Ekatodramis G, Kalberer F, et al: Complicaciones agudas y no agudas asociadas con el bloqueo interescalénico y la cirugía de hombro. Anestesiología 2001;97:1274.
- Arnold WD, Elsheikh BH: Neuropatías por atrapamiento. Neurol Clin 2013;31:405.
- Mauser N, Gissel H, Henderson C, et al: Síndrome compartimental agudo de la parte inferior de la pierna. Ortopedia 2013;36:619.
- Flanigan RM, DiGiovanni BF: Atrapamientos de nervios periféricos de la parte inferior de la pierna, el tobillo y el pie. Pie Tobillo Clin N Am 2011;16:255.
- Guzelkucuk U, Skempes D, Kumnerddee W: parálisis del nervio peroneo común causada por medias de compresión después de la cirugía. Am J Phys Med Rehab 2014;93:609.
- Todkar M: Bloqueo del nervio ciático que causa úlcera en el talón después de un reemplazo total de rodilla en 36 pacientes. Acta Orthop Belg 2005;71(6):724–725.
- Rockett M: Diagnóstico, mecanismos y tratamiento del síndrome de dolor regional complejo. Curr Opin Anesthesiol 2014;27:494–500.
- Gierthmuhlen J, Maier C, Baron R, et al: Signos sensoriales en el síndrome de dolor regional complejo y lesión de los nervios periféricos. Dolor 2012; 153:765.
- Barrington MJ, Watts SA, Gledhill SR, et al: Informe preliminar de la Colaboración de Anestesia Regional de Australasia. Reg Anesth Pain Med 2009;34:534.
- Preston DC, Shapiro BE: Electromiografía y trastornos neuromusculares, 2.ª ed. Elsevier, 2005, pág. 3.
- Preston DC, Shapiro BE: Electromiografía y trastornos neuromusculares, 2.ª ed. Elsevier, 2005, pág. 355.
- Laughlin RS, Dyck P: Pruebas de electrodiagnóstico en plexopatías lumbosacras. Phys Med Rehab Clin N Am 2013;24:93, 2013.