Der Kniekehlenblock ist eines der nützlichsten Regionalanästhesieverfahren überhaupt. Sehen wir uns diese Nervenblockade anhand des brandneuen NYSORA-Kompendiums der Regionalanästhesie an.
Wenn es um die Kniekehlenblockade geht, können Sie wirklich Bunionektomien, Achillessehnenreparaturen, Triple-Arthrodese oder alles andere am Fuß durchführen.
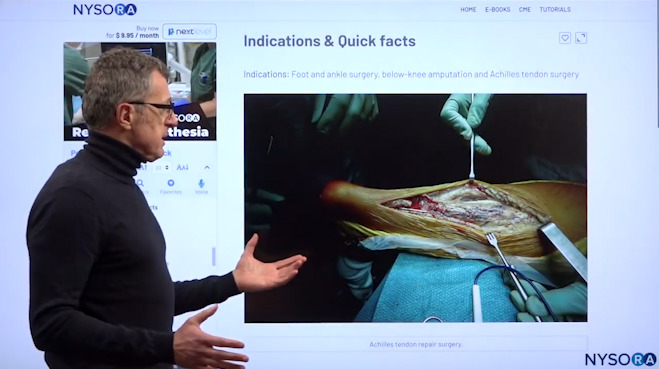
Die Lieblingsindikation von Dr. Hadzic ist die Achillessehnenrekonstruktion bei wachem Patienten in Bauchlage.
Chirurgen können das Tourniquet an der Wade verwenden, was vorzuziehen wäre, aber wenn sie dies nicht können, müssen sie das Tourniquet am Oberschenkel verwenden, und sie können das lang wirkende Anästhetikum für die popliteale Ischiasblockade mit einem kurz wirkenden Anästhetikum kombinieren, z Lidocain, für die N. femoralis-Blockade, das im Grunde auch Tourniquet-Schmerzen beseitigen würde.
Das Ziel dieser Technik ist es, das Lokalanästhetikum innerhalb der Ischiasnervenscheide und der Kniekehle zu verteilen.
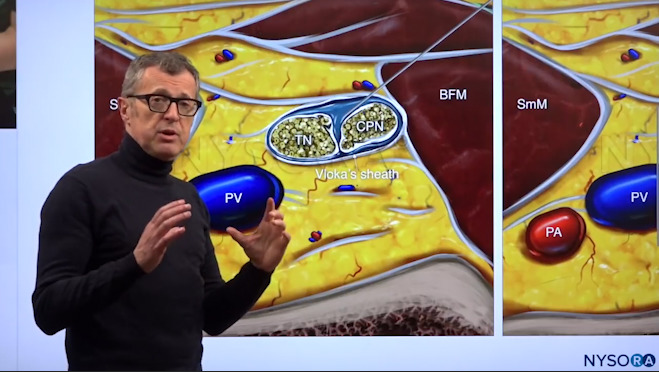
Dr. Hadzic zeigt den Tibialnerv (TN) und den gemeinsamen Peronealnerv (CPN).
Diese tibialen und gemeinsamen Peronaeusnerven sind von einer gemeinsamen Hülle umhüllt. Das Ziel dieser Technik ist es, die Stelle zu finden, an der sich diese beiden Nerven gerade zu trennen beginnen, um die Nadel sicher dazwischen zu platzieren und diesen Raum mit dem Lokalanästhetikum zu füllen.
Dies ist ein sehr nützlicher Trick, Sie können dies außerhalb der Ebene oder innerhalb der Ebene tun. es ist wirklich deine Wahl. Aber Sie sollten Ihre Auswahl wirklich nicht danach richten, was Sie am besten können, sondern was die anatomische Konfiguration des Ischiasnervs in der Kniekehle ist.
Meistens liegen der N. popliteus, die beiden N. tibialis und N. peronaeus communis sehr oberflächlich in der Kniekehle. Wenn sie also in einer Tiefe von etwa 2-3 cm oberflächlich sind, ist es oft viel einfacher, tatsächlich eine Out-of-Plane-Position einzunehmen und zu sehen, wie sich die beiden Nerven trennen.
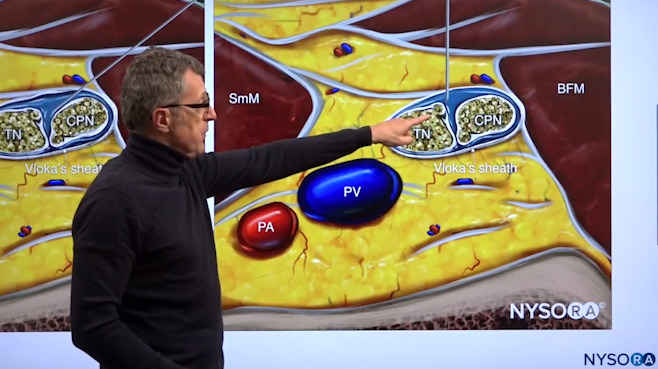
Dr. Hadzic demonstriert, wo die Nadel in Vlokas Scheide eingeführt werden sollte, um das Lokalanästhetikum abzugeben.
TIPP: Wenn Sie hier injizieren, möchten Sie proximal scannen, denn wenn Ihre Injektion hier zu einer Ausbreitung der lokalen Ästhetik um 3, 4 oder 5 Zentimeter proximal in derselben Hülle führt, gibt es keine andere Stelle, an der Sie sich befinden könnten, als in der Ischiasnervenschicht , wo Sie sein möchten.

Dr. Hadzic zeigt die Falte der Kniekehle und anatomische Oberflächenpunkte, an denen Sie den Ischiasnerv sehen können.
In der Kniekehlenfalte, wenn Sie diese anatomischen Oberflächenpunkte kennen: (1) Halbsehnen, (2) Semimembranosus-Muskeln und (3) Bizeps-femoris-Sehne; Alles, was Sie tun müssen, ist, den Schallkopf etwa 2-3 cm proximal der Falte der Kniekehle zwischen diesen Sehnen zu platzieren, normalerweise etwas näher an der Sehne des M. biceps femoris.
Normalerweise können Sie an dieser Stelle, ohne weiter zu suchen, den Ischiasnerv sehen.

Dr. Hadzic verwendet die kognitiven Hilfsmittel 3D Anatomy von NYSORA, um den Bereich der Kniekehle zu zeigen, wo wir die beiden Nerven sehen können, den Schienbeinnerv und den gemeinsamen Peroneusnerv, um das Lokalanästhetikum zu injizieren.
Wir schauen in die Kniekehle und sehen zwei spezifische Nerven: (1) der Schienbeinnerv und (2) der Nervus peronaeus communis.
Auch hier besteht das Ziel der Technik darin, das Lokalanästhetikum in diesen Raum zwischen diesen beiden Nerven zu injizieren.
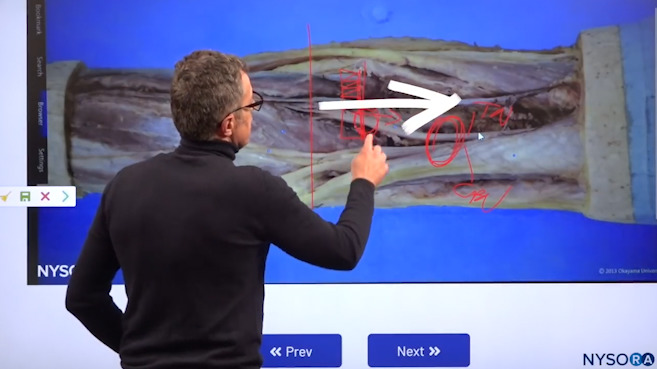
Dr. Hadzic verwendet die kognitiven Hilfsmittel 3D Anatomy von NYSORA, um den Prozess des proximalen und distalen Scannens zu zeigen, um den „Sweet Spot“ zu finden, an dem die Injektion erfolgen sollte.
Der ideale Punkt für diese Nervenblockade ist nun, wenn Sie beginnen, Bilder direkt über der Falte der Kniekehle aufzunehmen, und dann Ihren Schallkopf weiter proximal bewegen. Weil Sie normalerweise zuerst den Nervus tibialis sehen und dann Ihren Schallkopf nach proximal bewegen, bis Sie beide Nerven sehen, den Nervus tibialis und den N. peroneus communis. Dann gehen Sie weiter nach distal zurück, bis Sie diese beiden Nerven sehen ausreichend getrennt durch einen Raum, in dem Sie das Lokalanästhetikum spritzen können in der Hülle, die sie umhüllt.

Dr. Hadzic zeigt den Nervus tibialis, den N. peronaeus communis und die Arteria poplitea in der Vena poplitea und wie die Injektion in diesen Raum erfolgen wird.
In einer anderen Perspektive sehen wir den Nervus tibialis, den N. peroneus communis und die Arteria poplitea in der Vena poplitea. Aber der Injektionspunkt für diesen Block wird immer zwischen den beiden Nerven sein. Das wollen wir also unbedingt finden sweet spot wo die Nerven zusammen in der Hülle liegen, haben sie sich noch nicht getrennt, aber sie haben noch genügend Platz zwischen sich, so dass wir die Nadel problemlos zwischen ihnen in die Hülle einführen können, um Verletzungen zu vermeiden und das Lokalanästhetikum abzugeben.
Eine Nervenblockade ist immer eine Injektion eines Lokalanästhetikums in den Raum, der die Nerven enthält. Der Kniekehlenblock bietet Ihnen eine ziemlich große sensorische motorische Abdeckung. Mit anderen Worten, sobald Sie eine Kniekehlenblockade haben, werden Sie für die Dauer der Blockade tatsächlich einen Fußheber haben und eine ziemlich breite sensorische Abdeckung.
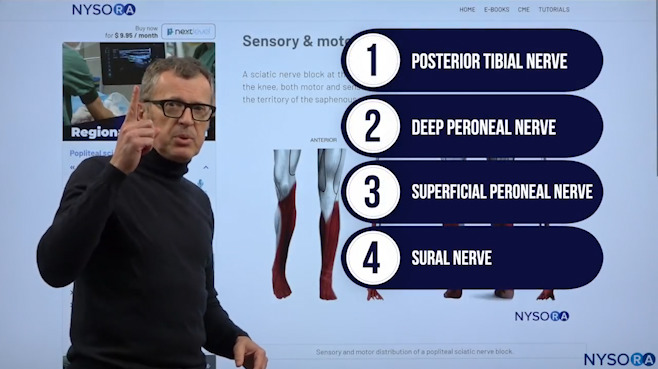
Dr. Hadzic erklärt, welche Nerven von der Kniekehlenblockade abgedeckt werden.
Die Kniekehlenblockade umfasst eigentlich vier verschiedene Nerven:
- N. tibialis posterior
- Tiefer Peronaeusnerv
- Oberflächlicher Peronaeusnerv
- Suraler Nerv
Der einzige Nerv, den wir nicht mit der Kniekehlenblockade abdecken, die eine Innervation des Fußes und des Beins unterhalb des Knies beinhaltet, ist der N. saphenus.

Position des Patienten und des Schallkopfs bei Kniekehlenblockade.
Wir beginnen mit dem Scannen direkt über der Falte der Kniekehle. Die Idee ist, dass wir, sobald wir den Nervus tibialis lokalisiert haben, diesem Nervus tibialis weiter proximal folgen wollen, wenn er in die N. peronaeus communis mündet. Denn die beiden Nerven sind zu einer gemeinsamen Hülle verbunden und in diese gemeinsame Hülle injizieren wir das Lokalanästhetikum.
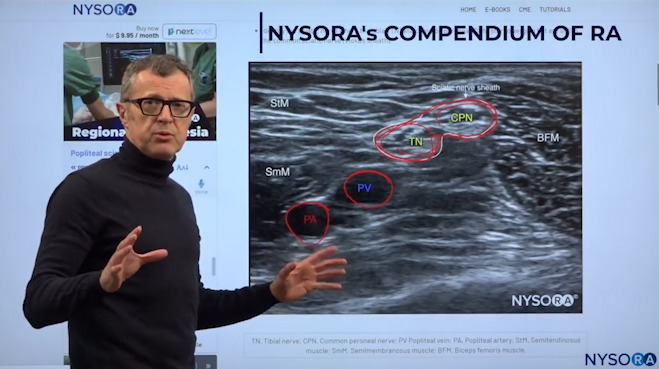
Dr. Hadzic demonstriert die relevante Anatomie für die Kniekehlenblockade auf einem Ultraschallbild.
In der Scheide des Ischiasnervs finden wir den N. tibialis und den N. peroneus communis. Diese beiden Nerven sind immer eingeschlossen Vlokas Scheide, und darunter haben Sie die oberflächlichere Kniekehlenvene und die Kniekehlenarterie. Das einzige, woran Sie denken sollten, ist, dass es bei großen oder adipösen Patienten oder bei Patienten mit Krampfadern nicht ungewöhnlich ist, zusätzliche Venen in der Kniekehlenscheide zu finden. Achten Sie also immer darauf und verwenden Sie einen Farbdoppler, bevor Sie die Blockade durchführen.
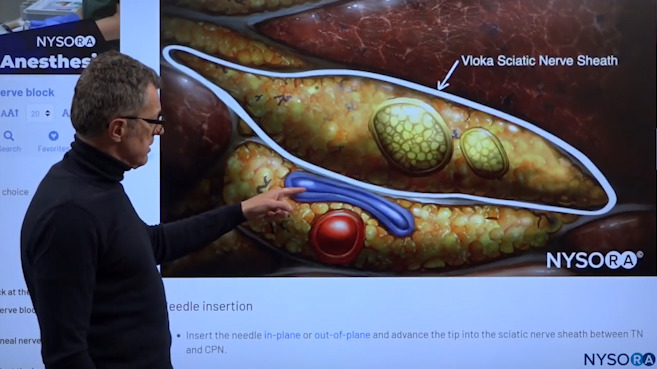
Dr. Hadzic erklärt die Ischiasnervenscheide mit NYSORAs proprietärem Reverse Ultrasound Anatomy kognitiven Hilfsmitteln.
Mit diesen neuen und fortschrittlichen Lehrmitteln können Sie so oft wie nötig zwischen dem Ultraschallbild und der Illustration der umgekehrten Ultraschallanatomie hin- und herwechseln, bis Sie die sonoanatomischen Muster verinnerlicht haben. Wie Sie im obigen Bild sehen können, gibt es den Nervus tibialis, den Nervus peroneus, und unter und außerhalb der Scheide befinden sich die Kniekehlenvene und die Kniekehlenarterie, die Sie unbedingt vermeiden möchten.
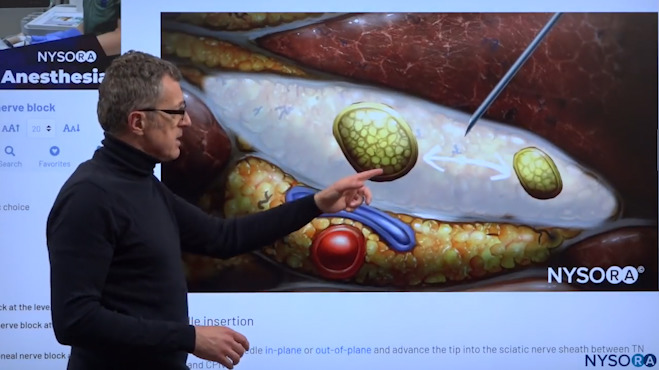
Das Einführen einer Nadel und das Lokalanästhetikum verteilen sich in Vlokas Scheide.
Dies ist eine Nadeleinführung mit einem In-Plane-Technik. Wir haben die Nadel in die Schleuse eingeführt und jetzt beginnen wir mit der Injektion des Lokalanästhetikums. Die Lokalanästhetikum-Injektion füllt immer diese Hülle und trennt diese beiden Nerven, wenn die lokale Ästhetik ihren Weg in die Hülle findet. Sie können diese Trennung sehen, wenn Sie weiter proximal sonographieren, und das ist eigentlich das, was Sie sehen möchten, da es ein 100%iges Zeichen dafür ist, dass Sie sich innerhalb der Ischiasnervenscheide befinden.
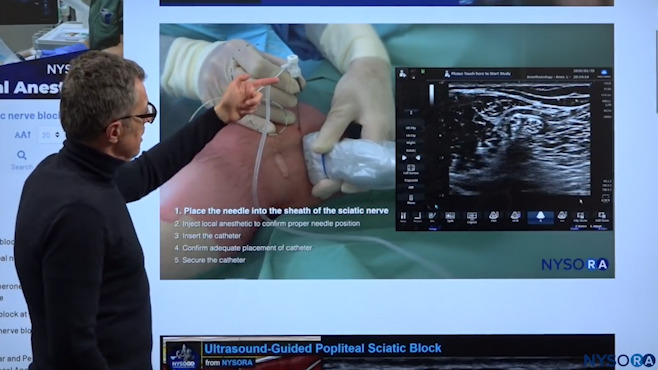
Jede Technik zur kontinuierlichen Nervenblockade besteht aus fünf spezifischen Schritten, die unten im Detail besprochen werden.
Hier sehen wir das vorgeladene Nadelkathetersystem, das in einer Ausrichtung in der Ebene eintritt. Während wir das Ultraschallbild betrachten, können wir sehen, wie sich die Nadel dem Ischiasnerv in der Kniekehlenscheide nähert. Die Nadel ist jetzt also fast da und wir können hier den Nervus peroneus und den Nervus tibialis sehen, aber wir bewegen uns jetzt zwischen diesen beiden Komponenten durch die Scheide, die wir jetzt eingebeult haben. Was wir hier also sehen, ist, dass die Nadel ihren Weg durch die Ischiasscheide gefunden hat und die Ischiasscheide nun eingekerbt ist.
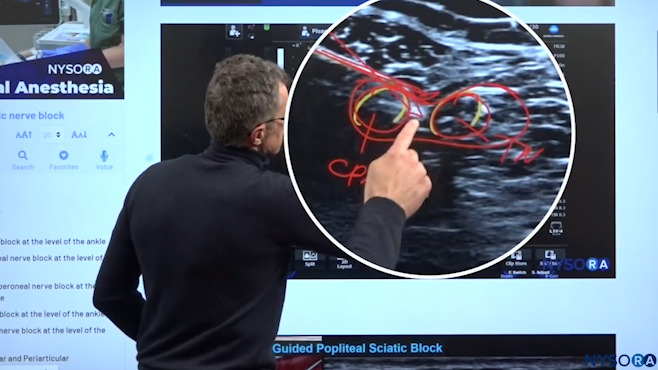
Dr. Hadzic wiederholt genau, wo das Einstechen der Nadel und die Injektion des Lokalanästhetikums für die Kniekehlenblockade erfolgen sollten.
Wie wir im obigen Bild sehen können, gibt es den Nervus tibialis und den N. peroneus communis, und unser Ziel ist es, in die Scheide zwischen diesen beiden Nerven einzudringen, ohne sie zu verletzen. Was wir also tun, ist, sobald wir diesen Punkt zwischen den beiden Nerven erreicht haben, wollen wir den Winkel der Nadel vergrößern, um die Nadel durch die Hülle, in die Hülle, zwischen diese beiden Nerven zu zwingen.
Jede kontinuierliche Nervenblockadetechnik besteht aus fünf spezifischen Schritten:
- Platzieren der Nadel in der Hülle;
- Eine Injektion, die die Position der Nadelspitze bestätigt;
- Passage des Katheters in der Hülle;
- Injektionen in den Katheter, um zu bestätigen, dass wir uns jetzt in der Schleuse befinden und injizieren; und
- Verkleben des Katheters und Befestigen an der Haut.
Dr. Hadzic zeigt Schritt Nr. 2, dh Injektion, die die Position der Nadelspitze bestätigt.
Sie nehmen oft ein sehr deutliches Klicken oder Nachgeben wahr, wenn die Nadel in die Hülle eindringt. Das ist also die Injektion des Lokalanästhetikums, und wir können sehen, wie sich die beiden Nerven jetzt voneinander entfernen, wenn Sie das Lokalästhetikum injizieren, was im Grunde beweist, dass sich die Nadelspitze in der Hülle befindet, was Schritt Nr. 2 war.
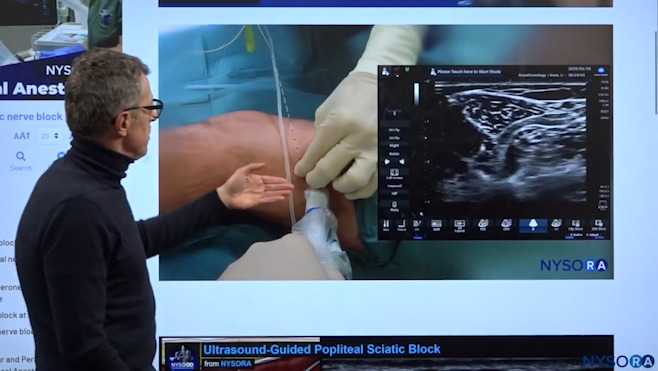
Dr. Hadzic zeigt Schritt Nr. 3, dh Passage des Katheters in der Schleuse.
Die Nadel und der Wandler sind stabilisiert, und sobald Sie Erfahrung haben, müssen Sie den Wandler nicht einmal verwenden. Der Katheter wird eingeführt. Ziel ist es, den Katheter mindestens 5 cm in der Schleuse zu platzieren.
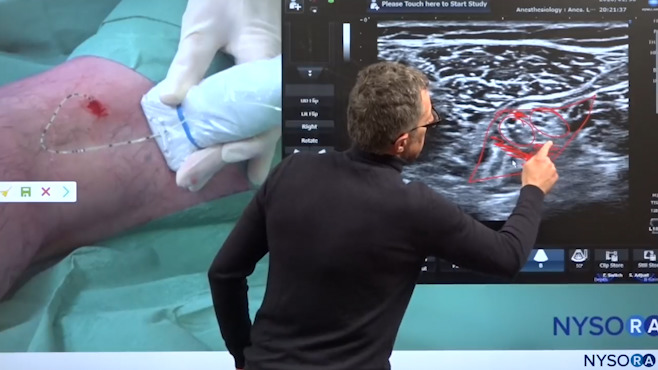
Dr. Hadzic zeigt Schritt Nr. 4, dh Injektionen in den Katheter, um zu bestätigen, dass wir uns jetzt in der Schleuse befinden und injizieren.
Wir wollen das Lokalanästhetikum durch den Katheter spritzen, und das ist die Injektion des Lokalanästhetikums. Wir befinden uns jetzt oberhalb der Bifurkation, und diese beiden Nerven (N. tibialis und N. peroneus communis) sind hier zusammen. Aber wir können sehen, wie sich das Lokalanästhetikum in der Hülle, die den Nerv enthält, stark ausgebreitet hat. Das war der Katheterersatz für die Kniekehlenblockade.
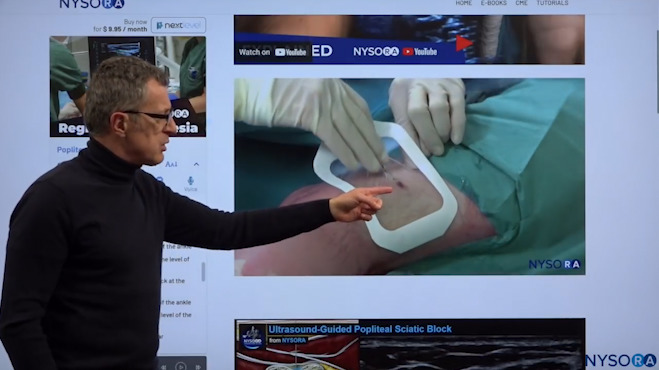
Dr. Hadzic erklärt, wie wir das Loch des Kathetereingangs versiegeln, um eine Leckage zu gewährleisten.
Also bleibt nur noch, den Katheter zu sichern, damit er nicht herausfällt. Zuerst entfernen wir das überschüssige Gel und tragen an der Eintrittsstelle des Katheters ein Derma Bond auf. Dies ist wichtig, weil es das Loch abdichtet, da der Katheter kleiner als die Nadel ist und daher die Nadel ein größeres Loch macht als der Katheter. Wenn Sie ein Lokalanästhetikum injizieren oder infundieren, neigt es dazu, um das Loch herum zu lecken. Deshalb verwenden wir den Kleber nicht, um den Katheter zu kleben, sondern um das Loch abzudichten. Normalerweise legen wir Tegaderm oder einen anderen Verband an und einen Port für die Infusion des Lokalanästhetikums. Wir werden es an der lateralen Seite platzieren, damit es die Positionierung oder das Gehen des Patienten nicht beeinträchtigt.


