Benaifer D. Preziosi、Adam T. Hershkin、Paul J. Seider 和 Gregory M. Casey
引言
口腔外科和牙科手术通常在一个 门诊设置. 区域麻醉是在门诊手术前对患者进行麻醉的最常用方法。
几种高效实用的技术可用于实现牙列及上下颌软硬组织周围的麻醉。 要执行的程序类型以及程序的位置决定了要使用的麻醉技术。 口面麻醉技术 可分为三大类:局部浸润、野区阻滞和神经阻滞。
局部浸润技术麻醉牙丛的末端神经末梢(图1).
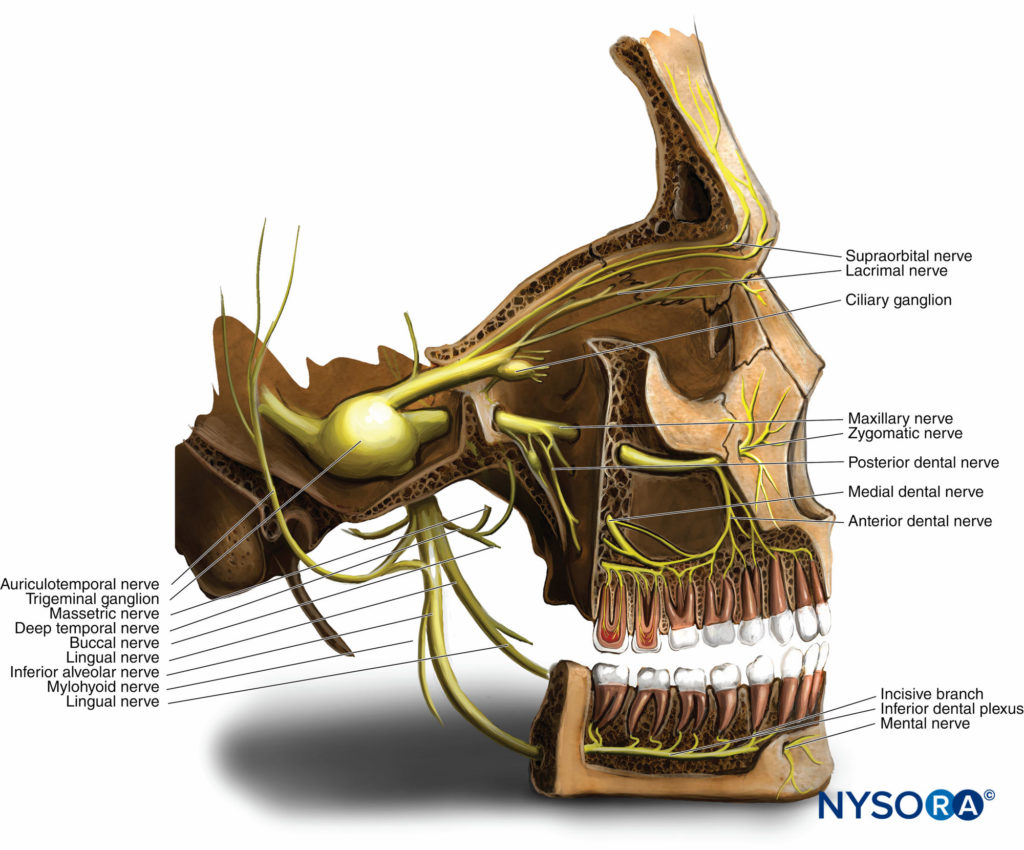
图1. 三叉神经的解剖。 三叉神经的感觉根从三叉神经节产生眼科(V1)、上颌支(V2)和下颌支(V3)。
当单个牙齿或特定隔离区域需要麻醉时,需要使用该技术。 该程序在渗透部位的直接附近进行。
区域阻滞麻醉治疗区域的终末神经分支。然后可以在距离注射部位稍远的区域进行治疗。牙科和颌面医生经常使用局部麻醉剂沉积在牙根处以实现牙髓和软组织麻醉。尽管这通常被称为“局部渗透”,因为终端。在这种技术中,末梢神经分支被麻醉,这种浸润更正确地称为场阻滞。相比之下, 神经阻滞 麻醉特定神经的主要分支,从而可以在神经支配的区域进行治疗。
本节回顾了口面神经的基本解剖结构,并详细介绍了对该区域各种外科手术进行神经阻滞和浸润麻醉的实用方法。
三叉神经的解剖
一般注意事项
通过阻断三叉神经(第五脑神经)的分支可以实现牙齿和口腔软硬组织的麻醉。 事实上,上颌骨和下颌骨的区域、野和局部麻醉是通过在终末神经分支或三叉神经的主神经干附近沉积麻醉溶液来完成的。
所有颅神经中最大的, 三叉神经 产生一个小的运动根,起源于脑桥和延髓内的运动核,以及一个较大的感觉根,起源于脑桥的前部(见 图1)。 神经从后颅窝向前行进到颅中窝内的颞骨岩部。 在这里,感觉根形成三叉神经(半月神经或气氏神经)神经节,位于颞骨岩部前表面的 Meckel 腔内。 神经节是成对的,有一个神经支配脸部的每一侧。 三叉神经的感觉根从三叉神经节产生眼科(V1)、上颌支(V2)和下颌支(V3)(见 图1).
运动根与感觉根一起从脑干出发,但与感觉根分开。 然后它在横向和向下方向通过三叉神经节下方后通过卵圆孔离开中颅窝。 运动根与感觉根的第三分支:下颌神经一起离开颅中窝。 然后它在离开颅骨后与下颌神经结合形成单个神经干。 运动纤维供应咀嚼肌(咬肌、颞肌、翼内肌和翼外肌)和下颌舌骨肌、二腹肌前腹、腭帆张肌和鼓膜张肌。
眼科
三个分区中最小的一个,眼科(V1)是纯粹的感觉分区,在颅中窝海绵窦外侧壁向前行进至眶上裂的内侧部分。 在通过眶上裂进入眼眶之前,眼神经分为三个分支:额、鼻睫和泪道。
额神经是眼科最大的分支,在眼眶前行,终止于滑车上神经和眶上神经。 滑车上神经位于眶上神经的内侧,供应上眼睑内侧部分的皮肤和结膜以及靠近中线的下前额上的皮肤。 眶上神经供应上眼睑中央部分的皮肤和结膜、前额皮肤和头皮,直至顶骨和人字缝线。
鼻睫分支沿着眶顶的内侧行进,发出各种分支。 鼻腔和鼻尖和鼻翼处的皮肤由筛前神经和鼻外神经支配。 鼻内神经支配鼻中隔前部的粘膜和鼻腔侧壁。 滑车下支支配泪囊、泪腺和鼻侧相邻部分的皮肤。 筛后神经供应筛窦和蝶窦。 短而长的睫状神经支配眼球。
泪神经供应上眼睑外侧部分的皮肤和结膜,是眼科的最小分支。
进一步了解 眼科手术的局部和区域麻醉。
上颌部
三叉神经的上颌分裂(V2)也是一个纯粹的感觉分裂。 上颌神经起于颅中窝的三叉神经节,沿海绵窦外侧壁向前行进。 从三叉神经节发出后不久,上颌神经发出颅内唯一的分支:脑膜中神经。 然后它通过位于蝶骨大翼的圆形孔离开颅骨。 离开圆形孔后,神经进入位于眶腔后面和下方的空间,称为翼腭窝。 在颅窝内发出几个分支后,神经通过眶下裂进入眶内,此时它成为眶下神经。 沿着眶下沟的眶底行进,神经进入眶下管并通过眶下孔出现在面部。
脑膜中神经是颅内上颌骨的唯一分支; 它为中颅窝的硬脑膜提供感觉神经支配。 在翼腭窝内,发出几个分支,包括翼腭神经、颧神经和后上牙槽神经。 翼腭神经是两条短神经,它们在翼腭神经节内合并,然后产生几个分支。 它们含有节后副交感神经纤维,沿着颧神经传递到支配泪腺的泪神经,以及到眼眶、鼻子、上颚和咽部的感觉纤维。 眼眶的感觉纤维支配眼眶骨膜。
鼻支支配鼻中隔的后部、上、中鼻甲的粘膜和后筛窦。 前鼻中隔、鼻底和从犬齿到犬齿的前上颌骨由称为鼻腭神经的分支支配。 鼻腭神经从鼻腔顶部向下和向前走行到地板进入切牙管。 然后它通过切开的孔进入口腔,供应前颌骨的腭粘膜。
硬腭和软腭由腭分支支配:大(前)和小(中和后)腭神经。 通过翼腭管下行后,腭大神经离开腭大孔到达硬腭。 神经为硬腭和软腭的腭粘膜和骨骼提供感觉神经支配。 小腭神经从小腭孔出来,支配软腭和扁桃体区域。
咽支从翼腭神经节的后部离开,支配鼻咽部。
颧神经从翼腭窝向前经过眼眶后产生两个分支。 神经穿过眶下裂并分为颧面神经和颧颞神经,分别供应颧骨突出部的皮肤和前额侧面的皮肤。 颧神经还通过泪神经与眼科相通,将纤维输送到泪腺。
在上颌神经进入眼眶之前,后上牙槽 (PSA) 神经在翼腭窝内分支。 PSA沿上颌骨后部向下移动以供应上颌磨牙牙列,包括牙周韧带和牙髓组织,以及相邻的牙龈和牙槽突。 PSA还支配上颌窦的粘膜。 值得注意的是,PSA 并不总是支配第一磨牙的近颊根,这一点具有临床意义。 已经进行了几项解剖研究,追踪第一磨牙的神经支配回到母体。 这些研究已经证明了第一磨牙神经支配模式的变化,这在需要对这颗牙齿进行麻醉时具有临床意义。
在 Loetscher 和 Walton 的一项研究中,解剖了 29 个人类上颌骨以观察第一磨牙的神经支配模式。 该研究评估了第一磨牙上后牙槽神经、中牙槽神经和前上牙槽神经的神经支配模式。
在 100% (29/29) 的样本中发现后部和前部上牙槽神经存在。 发现中上牙槽 (MSA) 神经存在 72% 的时间(21/29 样本)。 在 18 个标本中,神经从第一磨牙一直追踪到母支。 发现 PSA 神经在 72% (13/18) 的样本中提供神经支配。 MSA 神经在 28% (5/18) 标本中提供神经支配,而在任何标本中前上牙槽神经均未对第一磨牙提供神经支配。 在没有 MSA 神经的情况下,PSA 神经可能为前磨牙区域提供神经支配。 在 McDaniel 的一项研究中,对 50 个上颌骨进行了脱钙和解剖,以展示上颌牙齿的神经支配模式。 当 MSA 神经不存在时,发现 26% 的夹层中 PSA 神经支配前磨牙区域。 表1 列出了眼科、上颌骨和下颌骨的分支。
表1。 三个主要部门的分支机构。
| 眼科 | 上颌部 | 下颌区 |
|---|---|---|
| 1.正面 • 滑车上 • 眶上 | 1.中脑膜 | 1.主干 • 棘突神经 • 翼骨神经 |
| 2.鼻睫 • 前筛骨 • 外鼻 • 内鼻 • 滑车下 • 后筛骨 • 短纤毛和长纤毛 | 2.翼腭神经 • 通往轨道的感觉纤维 • 鼻支 • 鼻腭神经 • 腭大神经 • 腭小神经 • 咽部 | 2.前科 • 咬肌 • 深时间 • 外侧翼骨 • 颊神经 |
| 3.泪道 | 3.颧骨 • 颧骨 • 颧颞 | 3.后分法 • 耳颞 • 语言 • 下肺泡 • 下颌舌骨神经 |
| 4.后上牙槽神经 | ||
| 5.眶下 • 中上牙槽 • 前上牙槽 • 下眼睑 • 侧鼻 • 上唇 |
在眶下管内,上颌部被称为眶下神经,并发出中、前上牙槽神经。 当存在时,MSA 神经沿上颌窦外侧壁下行,支配第一和第二前磨牙。 它为前磨牙区的牙周韧带、牙髓组织、牙龈和牙槽突,以及在某些情况下第一磨牙的近颊根提供感觉。 在 Heasman 的一项研究中,对 19 个人类尸体头部进行了解剖,发现 MSA 存在于 3 个样本中。 Loetscher 和 WaltonXNUMX 发现 MSA 神经连接牙丛的近中或远中位置(下文描述的后、中和前上牙槽神经的吻合)决定了它对第一磨牙神经支配的贡献。 发现其中 MSA 将近中丛连接到第一磨牙的标本具有由 PSA 支配的第一磨牙和由 MSA 支配的前磨牙。
MSA 连接第一磨牙远端神经丛的标本显示 MSA 对第一磨牙的神经支配。 在它不存在的情况下,前磨牙区域的神经支配来自 PSA 和前上牙槽神经。 前上牙槽神经在上颌窦前壁内下行。 前上牙槽神经的一个小末端分支与 MSA 相通,以供应鼻侧壁和鼻底的一小部分区域。 它还为牙周韧带、牙髓组织、牙龈以及中切牙和侧切牙和犬齿的牙槽突提供感觉神经支配。 在没有 MSA 的情况下,前上牙槽神经已显示为前磨牙提供神经支配。 在 McDaniel 之前提到的研究中,在未发现 MSA 神经的样本中,36% 的样本显示前上牙槽神经为前磨牙区域提供神经支配。
三个上牙槽神经吻合形成一个称为牙丛的网络,该网络包括从较大神经干出来的末端分支。 这些末端分支被称为牙神经、牙间神经和根间神经。 牙神经通过根尖孔进入牙根并为牙髓提供感觉,从而支配上颌骨中每颗牙齿的每个牙根。 齿间和根间分支为相邻牙齿的牙周韧带、齿间乳头和颊侧牙龈提供感觉。
眶下神经通过眶下孔进入面部后分为三个末端分支。 下睑神经、外鼻神经和上唇神经分别为下眼睑皮肤、鼻子侧面以及上唇皮肤和粘膜提供感觉神经支配。
下颌部
三叉神经最大的分支,下颌支(V3),既是感觉又是运动。图2)。 感觉根来自三叉神经节,而运动根来自脑桥和延髓的运动核。 感觉根在离开三叉神经节后几乎立即穿过卵圆孔。 运动根穿过神经节下方并穿过卵圆孔与颅外的感觉根结合,形成下颌神经的主干。 然后神经分为前部和后部。 下颌神经从其主干以及前后分支发出分支。
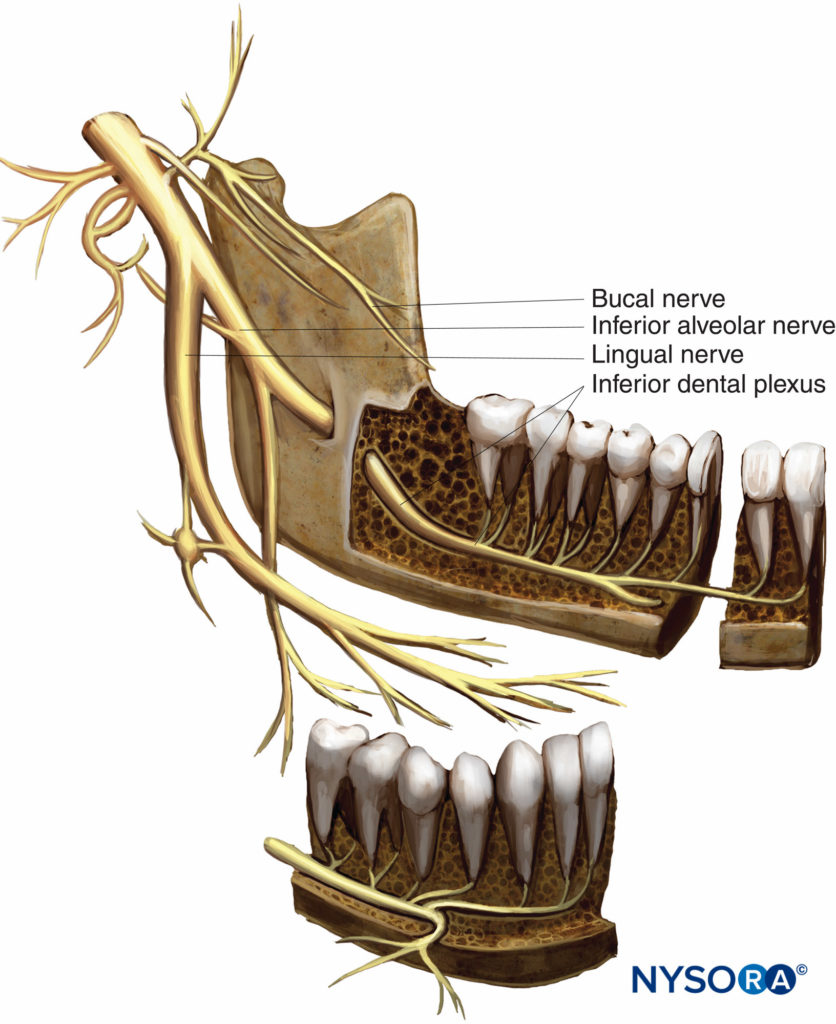
图2. 下颌神经的解剖。
主干发出两个分支,称为棘神经(脑膜分支)和通往内侧翼骨的神经。 从主干分支出来后,棘神经与脑膜中动脉一起通过棘孔重新进入颅骨。 棘神经供应中颅窝的脑膜以及乳突气细胞。 翼内侧神经是一个小的运动分支,供应内侧(内部)翼肌。 它发出两个分支,供应鼓膜张肌和腭帆张肌。 下颌神经前支发出XNUMX个运动支和XNUMX个感觉支。 咬肌、颞深和翼外侧神经分别供应咬肌、颞肌和外侧(外)翼肌。 被称为颊(颊肌或长颊)神经的感觉分支在翼外侧肌的两个头部之间向前延伸,与颞肌的下侧一起到达咬肌的前缘。 在这里,它从前外侧进入颊肌; 然而,它并不支配这块肌肉。 颊肌由面神经的颊支支配。 颊神经为下颌磨牙区的面颊皮肤、颊粘膜和颊齿龈提供感觉神经支配。 下颌支的后部发出两个感觉分支(耳颞神经和舌神经)和一个由感觉和运动纤维组成的分支(下牙槽神经)。
耳颞神经穿过腮腺上部,在颞下颌关节后方上行,通过节后副交感神经分泌运动向耳廓皮肤、外耳道、鼓膜、颞区、颞下颌关节和腮腺发出若干感觉分支。来自耳神经节的纤维。
舌神经在下颌支内侧和翼内侧肌外侧之间的翼下颌间隙中向下走行。 然后它在咽上缩肌下缘下方前内侧行进至翼下颌缝深处。 然后,舌神经沿舌骨肌在下颌下区向前延伸,向下和向内穿过下颌下管,终止于舌下腺深处。 舌神经为舌前三分之二、口底黏膜和舌牙龈提供感觉神经支配。
下颌神经的下牙槽支在蝶下颌韧带外侧和下颌支内侧之间的区域下降。 它与舌神经一起行进,但在舌神经的外侧和后方。 当舌神经在翼下颌间隙内继续下行时,下牙槽神经通过下颌孔进入下颌管。 就在进入下颌管之前,下牙槽神经发出称为下颌舌骨神经的运动分支(下文讨论)。 神经伴下颌管内的下牙槽动脉和静脉,在颏孔处分为颏神经支和切神经支。 下牙槽神经为下颌后牙提供感觉。
切牙神经是下牙槽神经的一个分支,在下颌管内延伸,为下颌前牙提供感觉神经支配。
颏神经从颏孔出来,为前磨牙/犬牙区的粘膜以及下巴和下唇的皮肤提供感觉神经支配。
下颌骨神经在进入下颌管之前从下牙槽神经分支出来。 它在下颌舌骨沟内行进,并沿着下颌骨体的内侧向下颌舌骨肌和二腹肌前腹供血。
区域上颌和下颌麻醉设备
上颌骨和下颌骨的局部麻醉是通过使用牙科注射器、针头和麻醉药筒来实现的。 有几种类型的牙科注射器可供使用。 然而,最常见的是后膛装载、金属、筒式、吸气注射器。 注射器包括拇指环、手指握把、装有带有鱼叉的活塞的筒和针头适配器(图3)。 针头连接在针头适配器上,该适配器与牙科药筒的橡胶隔膜接合(图4)。 麻醉药筒从侧面放入注射器筒中(后膛装载)。 枪管包含一个带有鱼叉的活塞,该活塞与麻醉药筒末端的橡胶塞接合(图5)。 将针头和药筒连接好后,轻敲拇指环的背面,以确保鱼叉与麻醉药筒末端的橡胶塞啮合(图6).
进一步了解 局部麻醉设备.
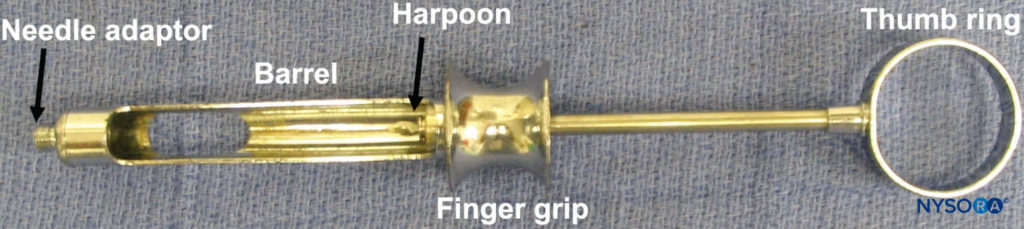
图3. 后膛装载,金属,筒式,吸气注射器。
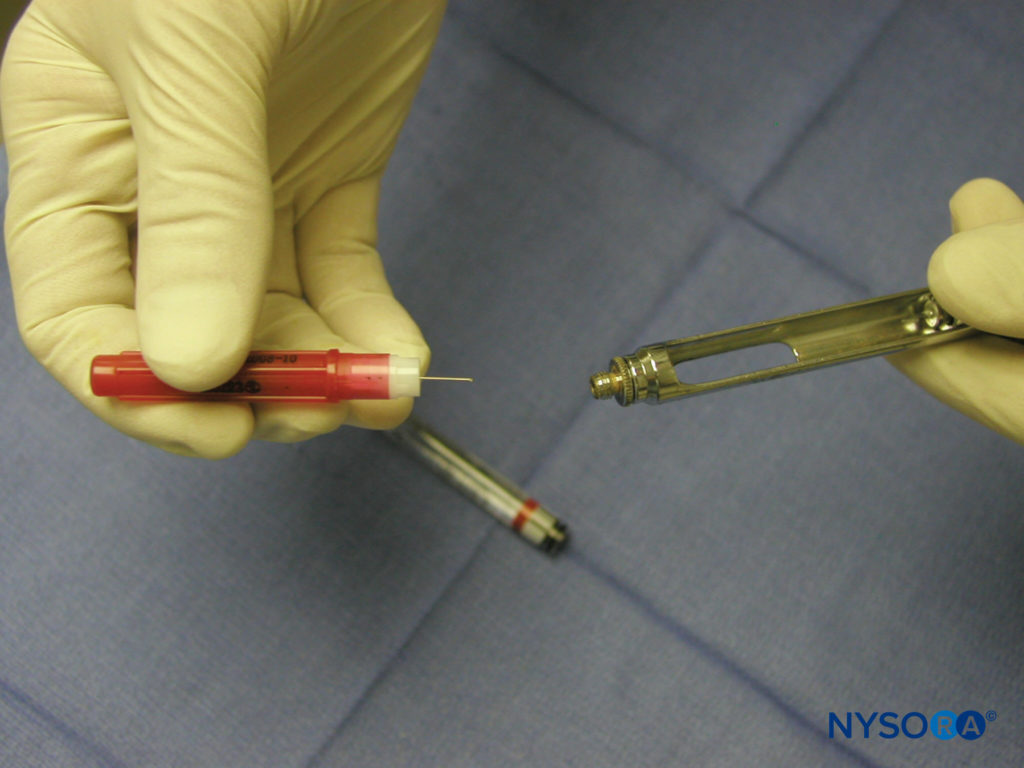
图4. 针-注射器组装。 针头连接到针头适配器。
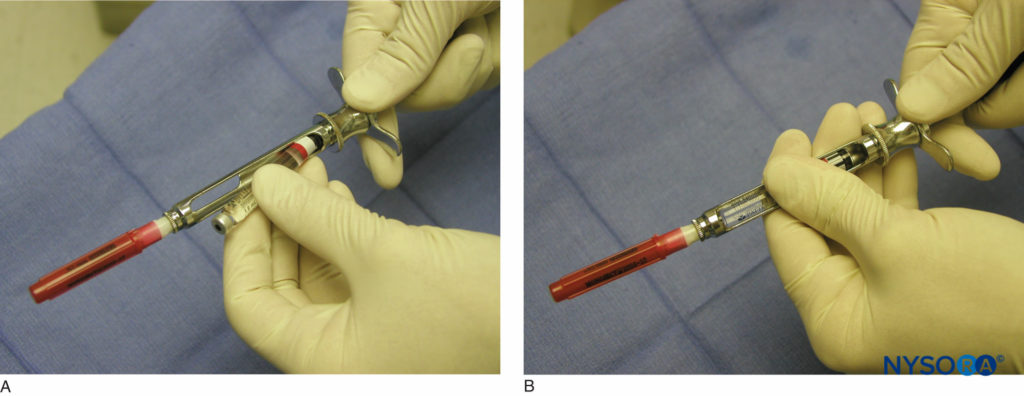
图5. A: 针-注射器组装。 麻醉药筒从侧面放入注射器筒中(臀位装载)。 B: 带有鱼叉的活塞接合麻醉药筒末端的橡胶塞,而针头适配器接合牙科药筒的橡胶隔膜。
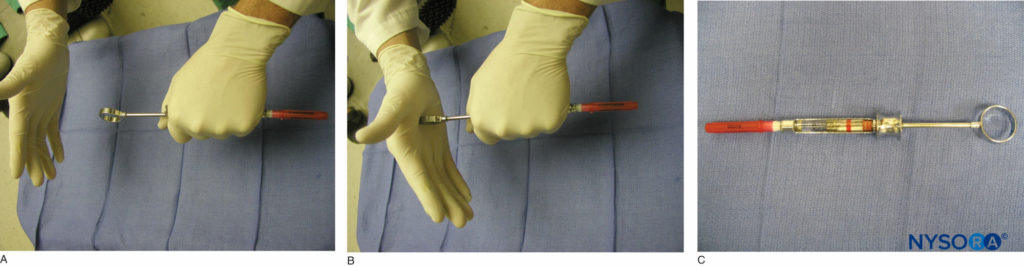
图6. A 和 B: 针-注射器组装。 轻敲拇指环的背面,以确保鱼叉已接合麻醉药筒末端的橡胶塞。 C:满载的麻醉注射器。
牙科针是根据它们的规格来指代的,它对应于针管腔的直径。 增加规格对应于更小的管腔直径。 25 号和 27 号针头最常用于上颌和下颌区域麻醉,有长针和短针可供选择。 针的长度是从针尖到针座测量的。 传统的长针长度约为 40 毫米,而短针约为 25 毫米。 针的长度确实存在差异,具体取决于制造商。
麻醉药筒是预填充的 1.8 mL 玻璃圆筒,一端带有橡胶塞,另一端带有带隔膜的铝盖(图7)。 麻醉药筒的内容物是局部麻醉剂、血管收缩剂(也可提供不含血管收缩剂的麻醉剂)、血管收缩剂防腐剂(亚硫酸氢钠)、氯化钠和蒸馏水。 临床实践中最常用的麻醉剂是酰胺类麻醉剂:利多卡因和甲哌卡因。 其他可用的酰胺麻醉剂是丙胺卡因、阿替卡因、布比卡因和依替卡因。 Esther 麻醉剂并不常用,但仍然可用。 普鲁卡因、普鲁卡因加丙氧卡因、氯普鲁卡因和丁卡因是一些常见的麻醉剂。表2)。 其他装备包括干纱布、局部防腐剂和麻醉剂。 注射部位应用纱布擦干,并应使用局部防腐剂清洁该区域。 将局部麻醉剂应用于注射区域,以最大程度地减少将针头插入粘膜时的不适(图8)。 常见的外用制剂包括苯佐卡因、硫酸布卡因、盐酸可卡因、盐酸达克罗宁、利多卡因和盐酸丁卡因。

图7. A: 牙科墨盒。 橡胶塞位于墨盒的右端,而带有隔膜的铝盖位于墨盒的左端。 B: 牙科麻醉剂的容器。
临床医生应始终遵守通用预防措施; 其中包括使用防护手套、面罩和护目镜。 阻塞完成后拔出针头后,应始终小心地重新盖上针头,以免针头意外刺伤操作者。
应使用牙镜或回缩器械回缩软组织以观察注射部位。 这被推荐用于下面讨论的所有上颌和下颌区域技术。 使用仪器而不是手指有助于防止意外针刺伤害操作员。
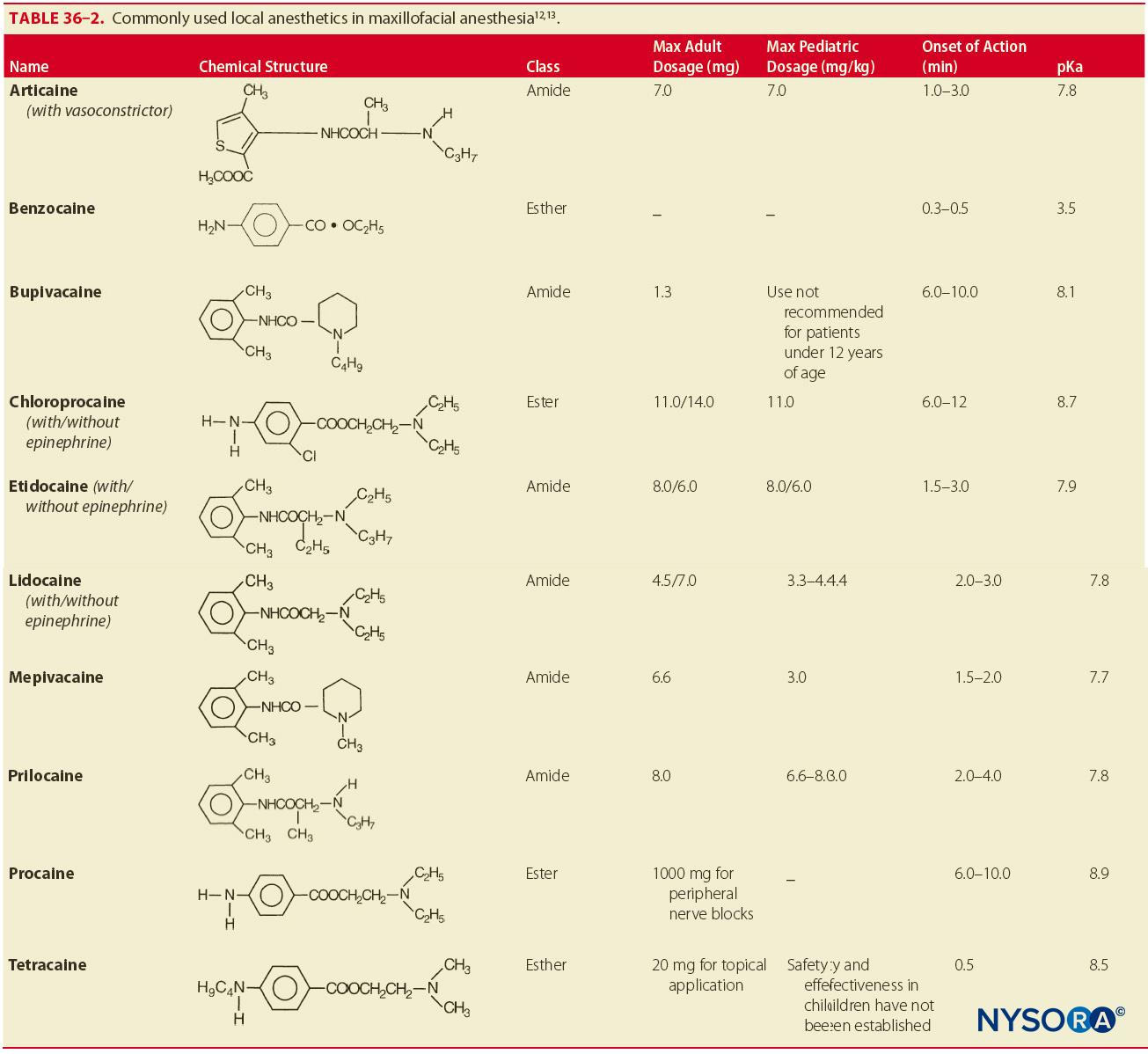
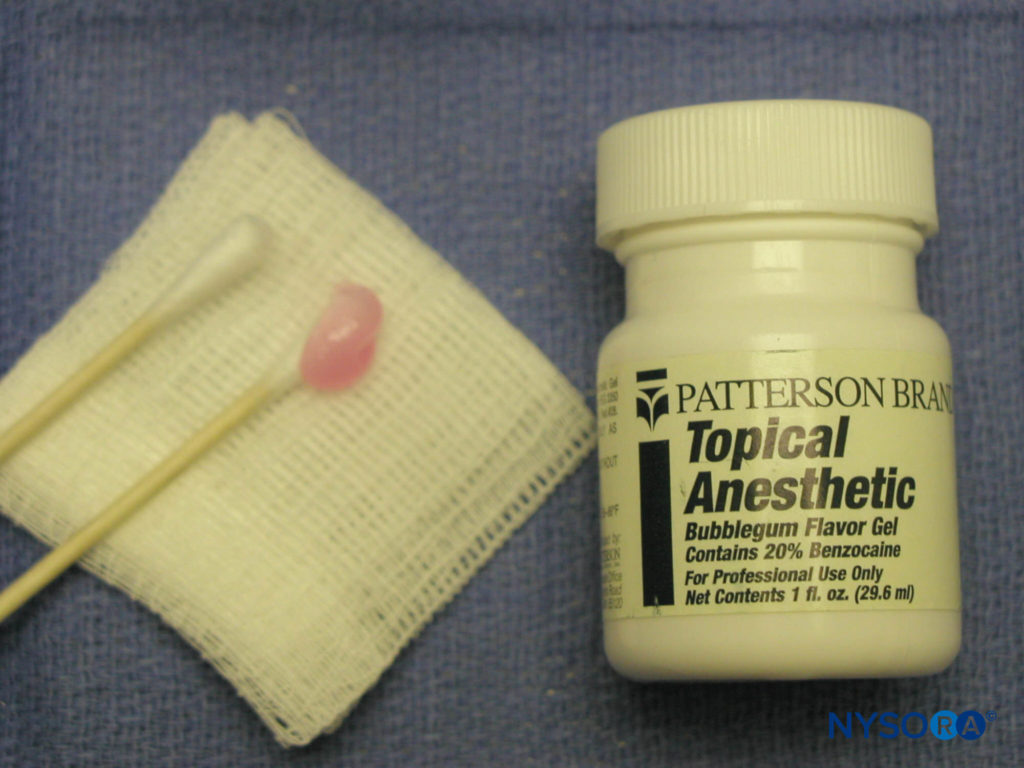
图8. 局部麻醉。 注射前,可以在注射区域的粘膜上涂抹局部麻醉剂,以尽量减少患者的不适。
区域上颌麻醉技术
上颌麻醉最常用的技术包括骨膜上(局部)浸润、牙周韧带(韧带内)注射、PSA神经阻滞、MSA神经阻滞、前上牙槽神经阻滞、腭大神经阻滞、鼻腭神经阻滞、上颚局部浸润, 和髓内注射 (表3)。 临床应用较少的是上颌神经阻滞和间隔内注射。
表3。 用于治疗局部区域或一颗或两颗牙齿的麻醉技术。
| 技术 | 麻醉区域 |
|---|---|
| 骨膜上注射 | 单个牙齿和颊侧软组织 |
| 牙周韧带注射 | 单个牙齿和颊侧软组织 |
| 间隔内注射 | 局部软组织 |
| 髓内注射 | 单颗牙齿 |
骨膜上(局部)浸润
骨膜上或局部浸润是实现上颌牙列麻醉的最简单和最常用的技术之一。 当要治疗局部区域中的任何单个牙齿或软组织时,需要使用该技术。 该技术的禁忌症是需要对相邻的多颗牙齿进行麻醉(在这种情况下,神经阻滞是首选技术),待麻醉区域的急性炎症和感染,以及不太重要的,覆盖牙齿的骨骼密度齿尖。 对于这种技术,首选 25 或 27 号短针。
程序
确定要麻醉的牙齿和牙齿上粘膜皱襞的高度。 这将是注射部位。 右手操作者应站在 9 点至 10 点位置,而左手操作者应站在 2 点至 3 点位置。 缩回唇部,将注射器的斜面朝向骨骼。 这可以防止针头与骨骼接触而引起的不适,并将针尖撕裂骨膜的风险降至最低。 将针头插入牙齿上方粘膜皱襞的高度,深度不超过几毫米,然后吸出(图9)。 如果抽吸结果为阴性,请在 0.6 秒内缓慢注入三分之一到二分之一 (1.2–30 mL) 的麻醉药筒。 取出注射器,重新盖上针头。 成功的给药可在 2-4 分钟内为牙齿和相关软组织提供麻醉。 如果没有达到足够的麻醉,请重复该过程,然后再放置三分之一到二分之一的麻醉溶液盒。
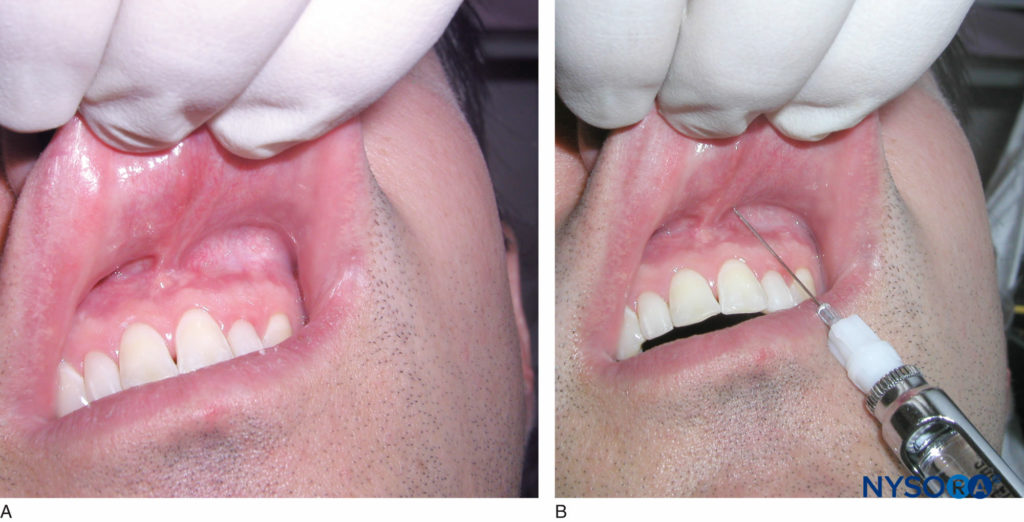
图9. A: 找到要麻醉的牙齿上的粘膜皱襞的高度。 B: 描绘左上颌中切牙局部浸润的临床图片。 注意针在上颌左中切牙上方的粘膜皱襞高度处的穿透。
牙周韧带(韧带内)注射
牙周韧带或韧带内注射是骨膜上注射或神经阻滞的有用辅助手段。 通常,它用于补充这些技术以实现对待治疗区域的深度麻醉。 使用韧带内注射技术的适应症是需要麻醉单个牙齿或牙齿,需要在牙齿附近进行软组织麻醉,以及在野阻滞或神经阻滞后进行部分麻醉。 对于这种技术,首选 25 或 27 号短针。
程序
确定要麻醉的牙齿或软组织区域。 牙龈和牙齿之间的沟是牙周韧带注射的注射部位。 将患者置于仰卧位。 对于惯用右手的操作者,用左手拿着回缩工具回缩嘴唇,站在牙齿和牙龈清晰可见的地方。 这同样适用于惯用左手的操作者,只是回缩器械用右手握住。 将注射器与近中或远中牙齿的长轴平行。 将针头(斜面朝向牙根)插入牙龈沟的深度(图10)。 推进针头,直到遇到阻力。 然后,在 0.2-20 秒的过程中缓慢施用少量麻醉剂 (30 毫升)。 对麻醉剂的流动产生阻力是正常的。 该技术的成功实施为要治疗的单个牙齿或牙齿提供牙髓和软组织麻醉。
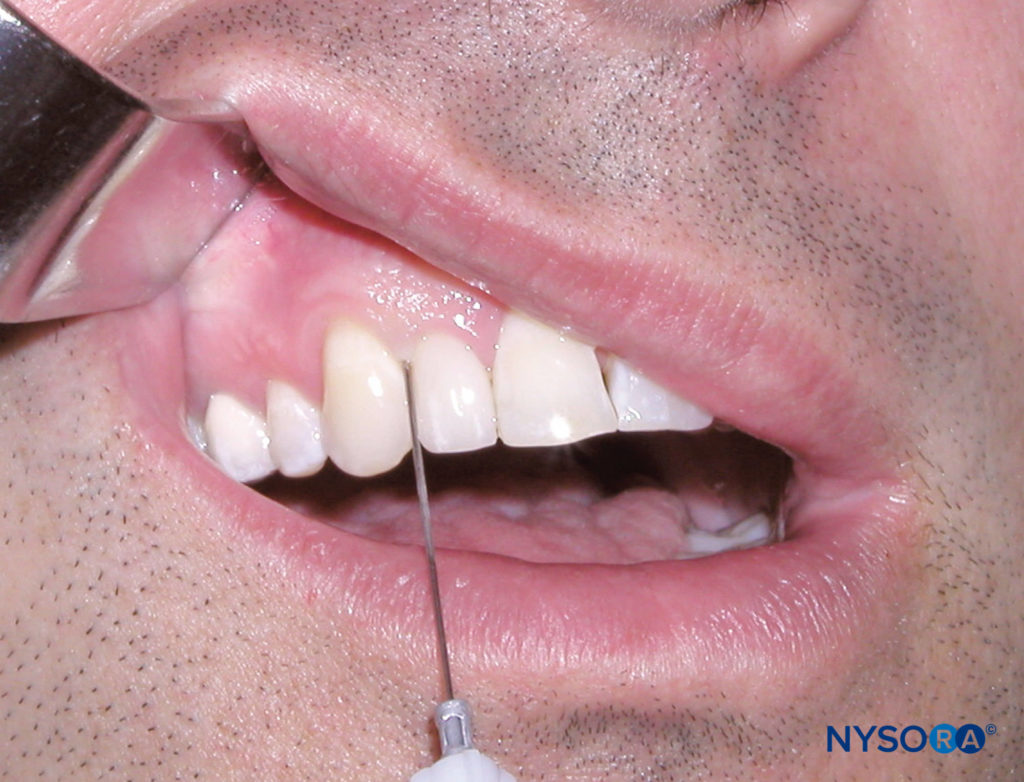
图10. 描绘牙周韧带注射的临床图片。 注意针在牙龈沟和牙齿之间的位置,针平行于牙齿的长轴。
后上牙槽神经阻滞
PSA 神经阻滞,也称为结节阻滞或颧骨阻滞,用于实现上颌磨牙直至第一磨牙的麻醉,在某些情况下其近颊根除外。 这种技术的一个可能的并发症是由于将麻醉剂注射到静脉的翼丛或意外刺破上颌动脉而形成血肿的风险。 当给予 PSA 阻滞时,会指示注射前的抽吸。 该技术的适应症是需要对多颗臼齿进行麻醉。 与骨膜上技术相比,可以通过更少的针刺来实现麻醉,从而为患者提供更大的舒适度。 当存在急性炎症和感染时,可以给予 PSA 阻滞以提供上颌磨牙的麻醉。
如果通过骨膜上技术实现的麻醉不足,则可以使用 PSA 阻滞来实现更长持续时间的更深度麻醉。 在 MSA 缺失的一定比例的患者中,PSA 阻滞还为前磨牙区域提供麻醉。 该程序的禁忌症与血肿形成的风险有关。 对于有凝血障碍的个体,必须注意避免注射到翼丛或上颌动脉穿刺。 对于这种技术,首选 25 或 27 号短针。
程序
确定第二磨牙上粘膜皱襞的高度。 这是注射部位。 右手操作者应站在 9 点至 10 点位置,而左手操作者应站在 2 点至 3 点位置。 用回缩工具回缩唇部。 握住注射器,使斜面朝向骨骼。 将针头插入上颌第二磨牙上方的粘膜皱襞高度,以 45 度角朝上、中和后方向(一个连续运动)。 将针推进到其总长度的四分之三的深度(图11)。 进针穿过软组织时,不应感觉到阻力。 如果与骨骼接触,则内侧角度太大。 慢慢缩回针头(不移除它),并将注射器筒朝向咬合平面。 这允许针在上颌骨后部的侧面稍微倾斜。 在 1 分钟内缓慢推进针头、抽吸并注入一盒麻醉溶液,在给药期间频繁抽吸。
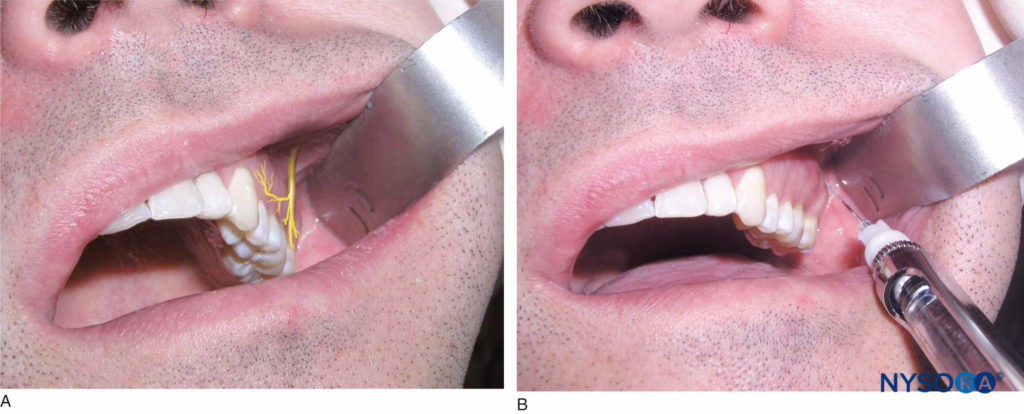
图11. A: 后上牙槽 (PSA) 神经的位置。 B: PSA 神经阻滞期间针的位置。 针头以 45 度角插入上颌第二磨牙上方的粘膜皱襞高度,瞄准上方、内侧和后方。
注射前,应在两个平面内吸气,以免意外注射到翼丛中。 第一次抽吸后,针头应旋转四分之一圈。 然后操作员应重新吸气。 如果发生阳性抽吸,请慢慢缩回针头并在两个平面上重新抽吸。 成功的注射技术会导致上颌磨牙(在某些情况下第一磨牙的近中颊根除外)和颊侧相关软组织的麻醉。
中上牙槽神经阻滞
MSA 神经阻滞适用于上颌前磨牙或第一磨牙近颊根需要麻醉的手术。 虽然并不总是存在,但如果后或前上牙槽神经阻滞或骨膜上浸润未能达到足够的麻醉,它是有用的。
对于没有 MSA 神经的个体,PSA 和前上牙槽神经为上颌前磨牙和第一磨牙的近颊根提供神经支配。 该程序的禁忌症包括注射区域的急性炎症和感染,或涉及局部浸润就足够的一颗牙齿的程序。 对于这种技术,首选 25 或 27 号短针。
程序
确定上颌第二前磨牙上方的粘膜皱襞高度。 这是注射部位。 右手操作者应站在 9 点至 10 点位置,而左手操作者应站在 2 点至 3 点位置。 用牵开器牵开唇部,插入针头直至尖端高于第二颗前磨牙的根尖(图12)。 在 1 分钟内缓慢吸出并将三分之二注入一盒麻醉剂溶液。 该技术的成功实施可为第一和第二前磨牙的牙髓、周围软组织和骨骼以及第一磨牙的近颊根提供麻醉。
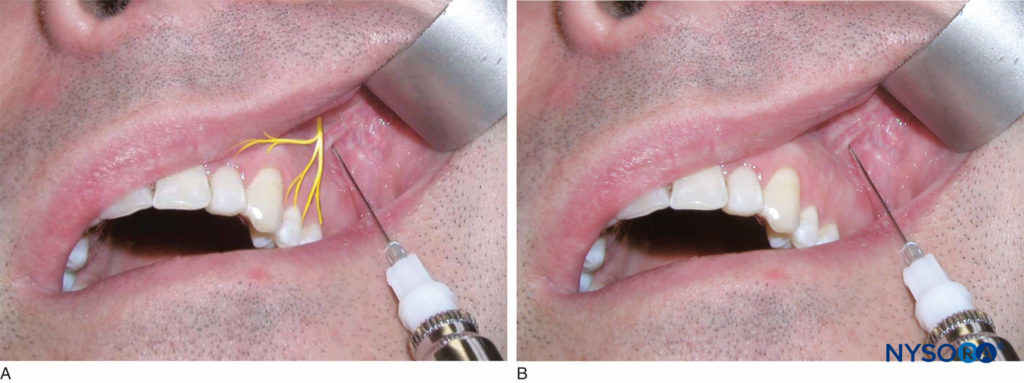
图12. A: 中上牙槽神经的位置。 B: 将针插入上颌第二前磨牙上方的粘膜皱襞高度。
前上牙槽(眶下)神经阻滞
前上牙槽或眶下神经阻滞是实现上颌中切牙和侧切牙、尖牙以及颊侧周围软组织麻醉的有用技术。 在没有 MSA 神经的患者中,前上牙槽神经也可能支配第一磨牙的前磨牙和近颊根。 使用该技术的适应症包括涉及多颗牙齿的手术和骨膜上技术的麻醉不足。 这种技术首选 25 号长针头。
程序
将患者置于仰卧位。 确定上颌第一前磨牙上方的粘膜皱襞高度。 这是注射部位。 右手操作者应站在 10 点钟位置,而左手操作者应站在 2 点钟位置。 识别眶下缘的眶下切迹(图13a)。 眶下孔位于切迹下方,通常与第二前磨牙一致。 当对孔施加手指压力时,患者会感到轻微的不适。 标记眶下孔的位置是有帮助的,但不是必须的。 用回缩工具回缩嘴唇,同时注意孔的位置。 将针的斜面朝向骨骼,将针插入第一前磨牙上方的粘膜皱襞高度(图13b).
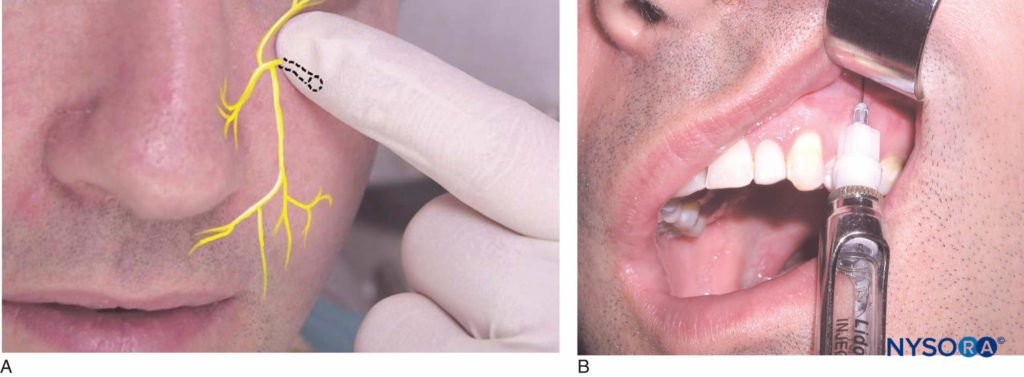
图13. A: 眶下神经的位置。 B: 针头保持平行于上颌第一前磨牙的长轴,并插入第一前磨牙上方的粘膜皱襞高度。
注射器应朝向眶下孔倾斜并与第一前磨牙的长轴保持平行,以避免过早撞击上颌骨。 针头被推进到软组织中,直到与孔顶部的骨头接触。 这大约是针头长度的一半; 但是,长度因人而异。 抽吸后,大约二分之一到三分之二 (0.9–1.2 mL) 的麻醉药筒在 1 分钟内缓慢沉积。 建议在注射部位保持压力,以促进麻醉溶液扩散到孔中。 该技术的成功实施会导致下眼睑、鼻子侧面和上唇的麻醉。 还实现了上颌中切牙和侧切牙、犬牙、颊侧软组织和骨骼的牙髓麻醉。 在一定比例的人中,前磨牙和第一磨牙的近颊根也被麻醉了。
大腭神经阻滞
当需要对上颌前磨牙和磨牙牙列的腭侧进行治疗时,腭大神经阻滞是有用的。 该技术针对大腭管前方的区域。 腭大神经离开管并在腭的骨骼和软组织之间向前行进。
该技术的禁忌症是注射部位的急性炎症和感染。 该技术首选 25 或 27 号长针头。
程序
患者应处于仰卧位,下巴向上倾斜,以便看到要麻醉的区域。 右手操作者应站在 8 点钟位置,而左手操作者应站在 4 点钟位置。 使用棉签,将大腭孔置于第二和第三磨牙交界处内侧约 1 cm 的腭组织上(图14)。 虽然这是孔的通常位置,但它可能位于该位置的稍前或稍后。 轻轻地将棉签压入组织,直到感觉到孔产生的凹陷。
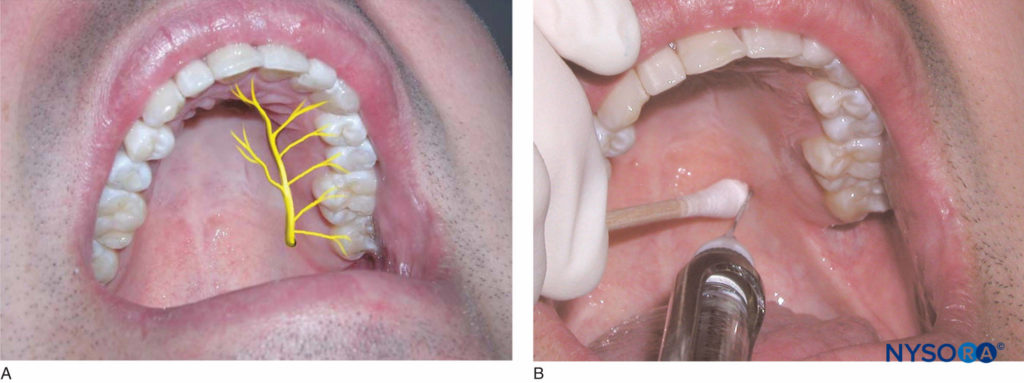
图14. A: 腭大神经的位置。 B: 腭大神经阻滞的插入区域是上颌第二和第三磨牙交界处内侧 1 cm。
Malamed 和 Trieger 发现,大约 50% 的时间发现孔位于第三磨牙前半部的内侧,大约 39% 的时间位于第二磨牙后半部的内侧,以及第三磨牙后半部的内侧。摩尔大约 9% 的时间。 孔前约 1-2 mm 的区域是目标注射部位。 使用棉签对孔区域施加压力,直到组织变白。 将注射器垂直于注射部位,注射部位位于孔前 1–2 毫米处。 在保持对孔的压力的同时,在针头穿过组织时注入少量麻醉溶液,直到与骨骼接触。 组织将在注射部位周围的区域变白。 穿透深度通常不超过几毫米。 一旦与骨骼接触,吸出并注射大约四分之一 (0.45 mL) 的麻醉剂溶液。 操作者通常会感觉到对麻醉溶液沉积的阻力。 该技术为从第一前磨牙前部到硬腭后部和内侧中线的腭粘膜和硬腭提供麻醉。
鼻腭神经阻滞
鼻腭神经阻滞,也称为切开神经阻滞或蝶腭神经阻滞,对双侧鼻腭神经进行麻醉。 在这种技术中,麻醉溶液沉积在切开孔区域。 当治疗需要对多颗前牙的舌侧进行麻醉时,需要使用该技术。 对于这种技术,首选 25 或 27 号短针。
程序
患者应处于仰卧位,下巴向上倾斜,以便看到要麻醉的区域。 右手操作员应位于 9 点钟位置,而左手操作员应位于 3 点钟位置。 识别尖锐的乳头。 切开乳头的正外侧区域是注射部位。 用棉签压住尖锐的乳头。 将针头插入乳头的侧面,斜面靠在组织上(图15)。 将针头缓慢地推向尖锐的孔,同时沉积少量麻醉剂并保持对乳头的压力。 一旦与骨骼接触,将针头缩回约 1 毫米,吸出并在 0.45 秒内注入四分之一 (30 毫升) 的麻醉溶液盒。 周围组织变白和对麻醉溶液沉积的抵抗是正常的。 从一侧的尖牙的远端到另一侧的尖牙的远端,对前牙舌侧的软组织和硬组织进行麻醉。
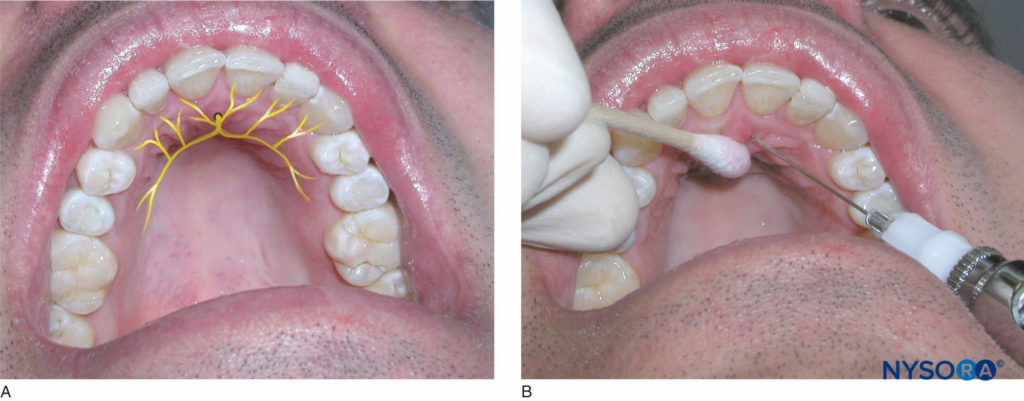
图15. A: 鼻腭神经的位置。 B: 针头插入正好在切开乳头的外侧,用于鼻腭神经阻滞。
局部腭浸润
在临床实践中,为仅一颗或两颗牙齿的腭部麻醉而施用局部麻醉剂是很常见的。 当不希望出现阻塞时,局部浸润可为要治疗的单个牙齿提供有效的腭部麻醉。 禁忌症包括要麻醉的区域的急性炎症和感染。 对于这种技术,首选 25 或 27 号短针。
程序
患者应处于仰卧位,下巴向上倾斜,以便看到要麻醉的区域。 确定要麻醉的区域。 右手操作员应位于 10 点钟位置,而左手操作员应位于 2 点钟位置。 针刺的区域是 5-10 毫米腭到冠的中心。 用棉签直接在注射部位后面施加压力。 将针头以 45 度角插入注射部位,斜面朝向软组织(图16)。 在保持注射部位后面的压力的同时,推进针头,随着软组织被穿透,慢慢地沉积麻醉溶液。 推进针头,直到与骨头接触。 穿透深度通常不超过几毫米。 该组织非常牢固地粘附在该区域的下面的骨膜上,从而对局部麻醉剂的沉积产生抵抗。 不超过 0.2–0.4 mL 的麻醉溶液是必要的,以提供足够的腭麻醉。 在局部麻醉剂沉积后立即对注射部位的组织进行漂白。 使用该技术成功施用麻醉剂可对注射区域的腭组织进行止血和麻醉。
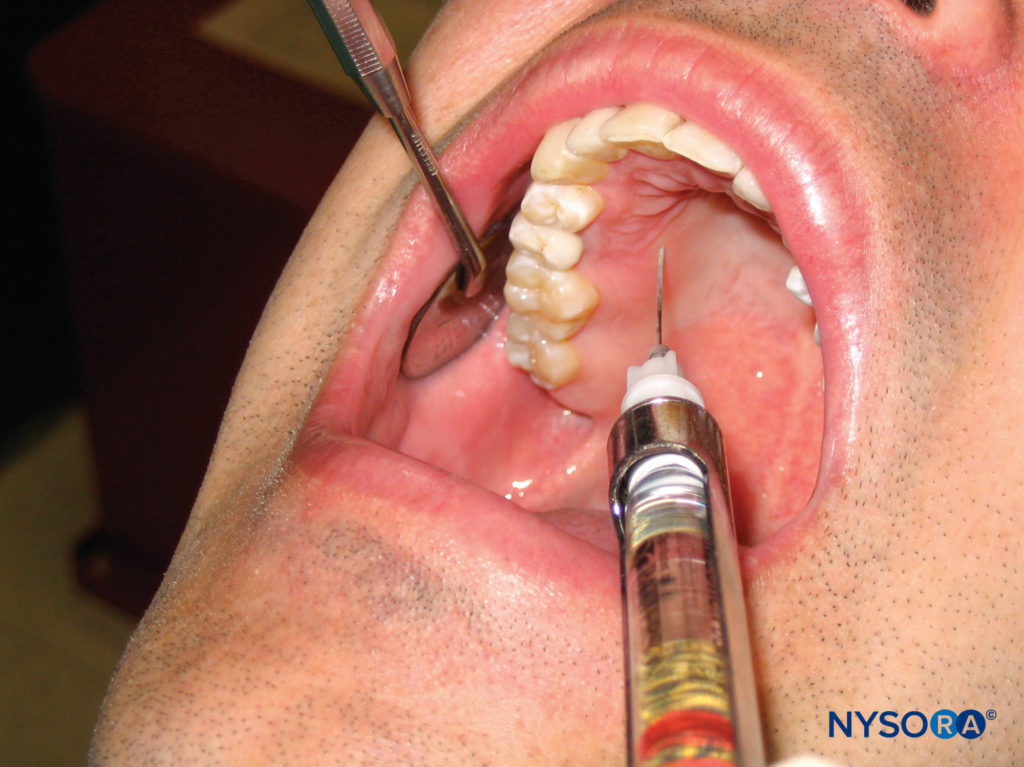
图16. 右侧上颌第一前磨牙腭侧局部浸润。 将针插入到牙冠中心大约 5-10 毫米的腭侧。
髓内注射
牙髓内注射涉及对要治疗的单个牙齿的牙髓管内的神经进行麻醉。 当上述任何一种方法都无法控制疼痛时,可在打开牙髓腔后使用牙髓内方法。 使用这种技术没有禁忌症,因为它有时是控制疼痛的唯一有效方法。 对于这种技术,首选 25 或 27 号短针。
程序
患者应处于仰卧位,下巴向上倾斜,以便看到要麻醉的区域。 确定要麻醉的牙齿。 右手操作员应位于 10 点钟位置,而左手操作员应位于 2 点钟位置。 假设牙髓室已由经验丰富的牙科专家打开,将针头放入牙髓室,滴一滴麻醉剂。 将针头推进牙髓管,再注入 0.2 mL 局部麻醉剂溶液。 可能需要弯曲针头才能进入腔室,尤其是后牙。 当溶液进入根管时,患者通常会经历短暂的剧烈疼痛,然后立即缓解疼痛。
上颌神经阻滞
在临床实践中较少使用,上颌神经阻滞(第二分割阻滞)提供半上颌骨的麻醉。 该技术适用于需要在一个象限内对多颗牙齿和周围颊腭软组织进行麻醉的手术,或者当急性炎症和感染妨碍通过上述方法成功进行麻醉时。 有两种技术可以用来实现上颌神经阻滞:高结节入路和腭大管入路。 高结节方法会带来血肿形成的风险,因此在凝血障碍患者中是禁忌的。 上颌动脉是高结节入路时主要关注的血管。
当注射部位出现急性炎症和感染时,这两种技术都是禁忌的。
高粗隆方法
这种技术首选 25 号长针头。 患者应处于仰卧位,下巴向上倾斜,以便看到要麻醉的区域。 确定要麻醉的区域。 右手操作员应位于 10 点钟位置,而左手操作员应位于 2 点钟位置。 当上颌神经穿过翼腭窝时,这种技术会麻醉上颌神经。 确定上颌第二磨牙远端的粘膜皱襞的高度。 这是注射部位。 针头应以 45 度角进入组织,指向后方、上方和内侧,如在 PSA 神经阻滞中(图11b)。 斜面应朝向骨骼。 针被推进到大约 30 毫米的深度或距毂几毫米的深度。
在这个深度,针位于翼腭窝内。 然后,操作者应进行吸气,将针头旋转四分之一圈,然后再次吸气。 在两个平面建立负抽吸后,在 1 分钟内缓慢注入一盒麻醉溶液。 然后将针慢慢抽出并重新盖上。
使用高结节方法成功施用麻醉剂可为阻滞同侧的整个半上颌骨提供麻醉。 这包括对上颌牙齿进行牙髓麻醉; 中线内侧的颊和腭软组织; 以及上唇、鼻子侧面和下眼睑的皮肤。
大腭管入路
这种技术首选 25 号长针头。 将患者置于仰卧位。 右手操作员应位于 10 点钟位置,而左手操作员应位于 2 点钟位置。 识别大腭孔,如大腭神经阻滞技术中所述。 直接位于腭大孔上方的组织是注射的目标。 当上颌神经通过腭大管穿过翼腭窝时,这种技术会麻醉上颌神经。 用棉签涂药器对大腭孔上方的区域施加压力。
使用上述技术实施腭大神经阻滞(见 图14b)。 达到充分的腭部麻醉后,用针尖轻轻探查大腭孔。 对于这种技术,应握住注射器,使针头指向后方。 可能需要改变针的角度来定位孔。
在 Malamed 和 Trieger 进行的案例研究中,大多数运河的角度为 45-50 度。 定位孔后,将针头推进到 30 毫米的深度。 如果遇到阻力,将针头抽出几毫米,然后以不同的角度重新进入。 Malamed 和 Trieger 在大约 5-15% 的根管中发现了阻止针通过的骨性障碍。 如果早期遇到阻力并且操作者无法将针头推进管内超过几毫米,则应中止手术并应考虑高结节方法。 如果没有遇到阻力并且成功穿透管,则如上所述在两个平面中吸液,然后缓慢放置一盒局部麻醉剂溶液。 与高结节方法一样,注射时同侧的半上颌骨随着该技术的成功执行而被麻醉。
间隔内注射
间隔内技术是上述技术(骨膜上、PSA、MSA 和前上牙槽)的有用辅助手段。 虽然在临床实践中不经常使用,但该技术在注射区域提供了止血的额外优势。 使用这种技术麻醉单个牙齿周围硬组织和软组织中的终末神经末梢。 该程序的禁忌症包括注射部位的急性炎症和感染。 这种技术首选 27 号短针。
程序
将患者置于仰卧位。 目标区域是距乳头三角区顶端 2-3 mm 的牙间乳头(图17)。 右手操作员应位于 10 点钟位置,而左手操作员应位于 2 点钟位置。 操作员可能会要求患者转动他或她的头部以获得最佳可见度。 注射器与牙齿的长轴成 45 度角,斜面朝向牙根的顶点。 将针插入软组织并推进直到与骨头接触。 此时应滴几滴麻醉剂。 然后将针头推进到牙间隔中,并沉积 0.2 mL 麻醉溶液。 预计会出现对麻醉液流动的阻力,并且在施用麻醉液后不久就会出现注射部位周围的软组织缺血。
表4 列出了用于治疗象限或多颗牙齿的上颌和下颌麻醉技术。
表4。 用于治疗象限或多颗牙齿的麻醉技术。
| 技术 | 麻醉区域 |
|---|---|
| 上颌骨 | |
| 后上牙槽神经阻滞 | 上颌磨牙(某些情况下上颌第一磨牙的近中颊根除外),颊侧的硬组织和软组织 |
| 中上牙槽神经阻滞 | 上颌第一磨牙(在某些情况下)、前磨牙和颊侧周围软硬组织的近颊根 |
| 前上牙槽(眶下)神经阻滞 | 上颌中切牙和侧切牙和尖牙,颊侧周围的软硬组织,上颌第一磨牙的近颊根(在某些情况下) |
| 腭大神经阻滞 | 腭黏膜和硬腭从第一前磨牙前部到硬腭后部,再到中线内侧 |
| 鼻腭神经阻滞 | 上颌前牙舌侧软硬组织,从一侧犬齿远中到对侧犬齿远侧 |
| 上颌神经阻滞 | 注射侧的半颌骨(牙齿;硬质和软质,颊侧和舌侧组织) |
| 下颌 | |
| 下牙槽神经阻滞 | 注射侧下颌牙、颊舌软硬组织、下唇 |
| 颊神经阻滞 | 磨牙区颊侧软组织 |
| Gow-Gates 下颌神经阻滞 | 下颌牙至中线; 颊侧和舌侧的硬组织和软组织; 舌前三分之二; 口底; 颧骨、脸颊后部和注射侧颞区的皮肤 |
| Vazirani-Akinosi 闭嘴 | 下颌牙至中线,颊侧软硬组织,舌前三分之二,口底 |
| 精神神经阻滞 | 颏孔、下唇、下巴前颊侧软组织 |
| 切开神经阻滞 | 前磨牙、犬齿、门牙、下唇、下巴上的皮肤、颏孔前的颊侧软组织 |
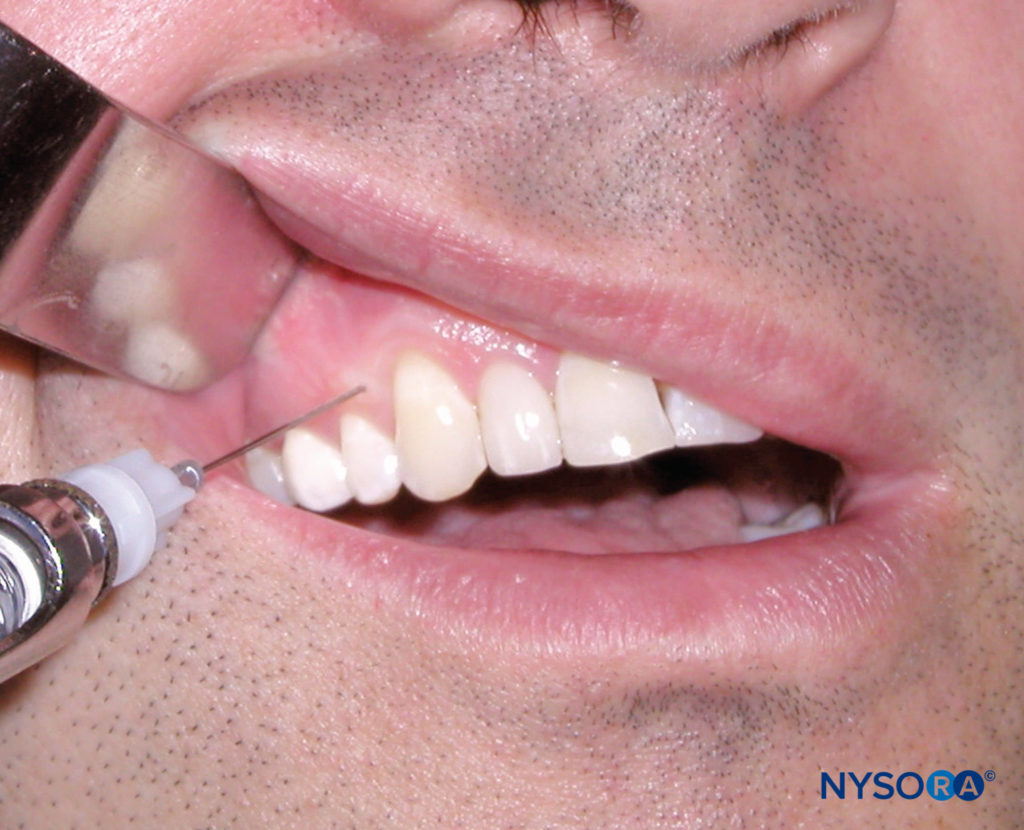
图17. 间隔内技术。 注意针的位置 3 mm 顶端到乳头状三角形的顶点。
下颌区域麻醉技术
临床实践中用于下颌软硬组织麻醉的技术包括骨膜上技术、牙周韧带注射、牙髓内麻醉、间隔内注射、下牙槽神经阻滞、颊侧长神经阻滞、Gow-Gates 技术、Vazirani-Akinosi闭口下颌神经阻滞、颏神经阻滞和切开神经阻滞。
骨膜上、牙周韧带、牙髓内和间隔内技术的执行方式与上颌麻醉相同。 麻醉下颌骨时,患者应处于半仰卧位或斜卧位。 右手操作者应站在 9 点至 10 点位置,而左手操作者应站在 3 点至 4 点位置。
下肺泡神经阻滞
下牙槽神经阻滞是下颌区域麻醉中最常用的技术之一。 当一个象限中的多颗牙齿需要治疗时,它非常有用。 虽然有效,但即使在严格遵守协议的情况下,这种技术也会带来很高的失败率。 这种技术的目标是下颌神经,因为它在进入下颌孔之前沿着支的内侧行进。 舌神经、精神神经和切神经也被麻醉。 这种技术首选 25 号长针头。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。
随着患者的嘴巴最大程度地张开,识别冠状突切迹和翼下颌缝。 这两个标志之间的前后距离的四分之三和咬合平面上方约 6-10 毫米是注射部位。 使用回缩器械回缩脸颊,并将针头从对侧前磨牙区域带到注射部位。 当针头穿过软组织时,放置 1 或 2 滴麻醉溶液。 推进针头,直到与骨头接触。 然后,将针头抽出 1 毫米,将注射器的针筒朝向咬合平面向后重新引导针头(数字18a 和 18b)。 将针头推进到其深度的四分之三,吸出并在 1 分钟内缓慢注入四分之三的麻醉溶液盒。 拔针后,继续注入剩余四分之一的麻醉液,对舌神经进行麻醉(图18c)。 该技术的成功实施会导致中线同侧的下颌牙齿、相关的颊侧和舌侧软组织、同侧舌侧和同侧下唇的麻醉。
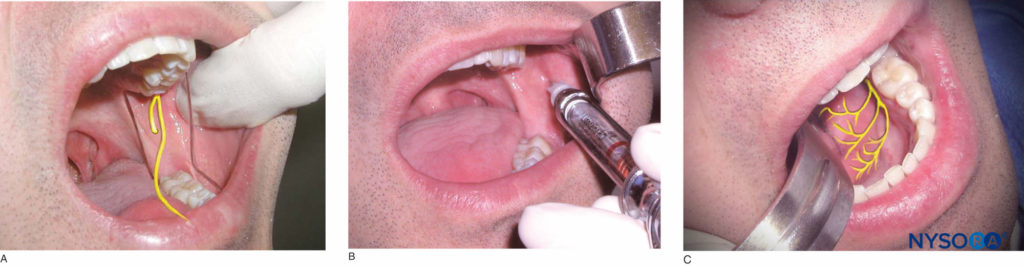
图18. A:下牙槽神经的位置。 B: 在与骨头接触后,通过将注射器的筒朝向咬合平面向后重新引导针头。 然后将针推进到其深度的四分之三。 C: 舌神经的位置,在下牙槽神经阻滞期间被麻醉。
颊神经阻滞
当需要对下颌磨牙区的颊侧软组织进行操作时,颊侧神经阻滞,也称为长颊侧或颊侧神经阻滞,是下牙槽神经阻滞的有用辅助手段。 这种技术的目标是颊神经,因为它通过支前部。 该程序的禁忌症包括注射部位的急性炎症和感染。 这种技术首选 25 号长针头。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。 确定要治疗的一侧最远端的臼齿。 最后一颗臼齿的远侧和颊侧组织是注射的目标区域(图19)。 使用缩回工具缩回脸颊。 针头的斜面应朝向骨骼,注射器应与注射侧的咬合平面平行。 将针头插入软组织,并滴入几滴麻醉剂溶液。 进针大约 1-2 毫米,直到接触到骨头。 一旦与骨骼接触且抽吸为阴性,则放置 0.2 mL 局部麻醉剂溶液。 针被撤回并重新盖上。 该技术的成功执行导致下颌磨牙区域的颊侧软组织麻醉。
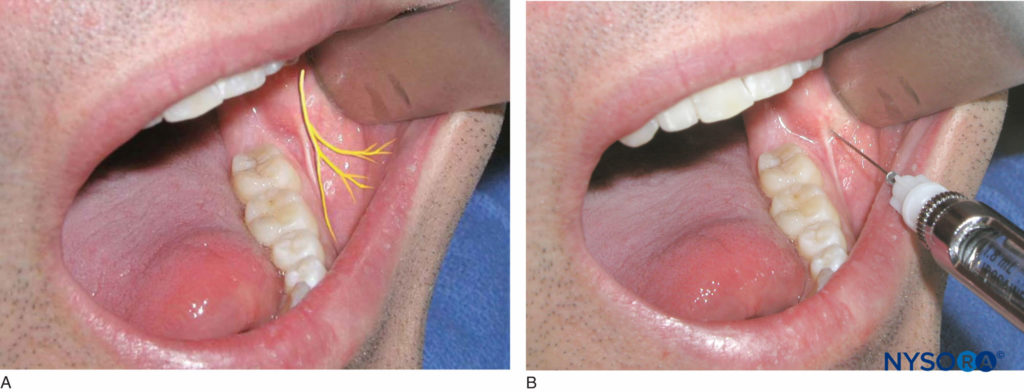
图19. A: 颊神经的位置。 B: 最后一颗臼齿的远端和颊侧组织是注射的目标区域。
高门技术
Gow-Gates 技术或第三分裂神经阻滞是下牙槽神经阻滞的有用替代方法,通常在后者不能提供足够的麻醉时使用。 与下肺泡技术相比,该技术的优点是失败率低,阳性抽吸发生率低。 Gow-Gates 技术可麻醉耳颞神经、下牙槽神经、颊神经、颏神经、切齿神经、下颌舌骨神经和舌神经。 禁忌症包括注射部位的急性炎症和感染以及三叉戟患者。 这种技术首选 25 号长针头。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。 该技术的目标区域是翼外肌插入区域下方的髁颈部。 回缩器械用于回缩脸颊。 要求患者最大程度地张开,并确定所需麻醉一侧的上颌第二磨牙的近中舌尖。 针的插入部位应刚好在近中舌尖水平的上颌第二磨牙的远端。 将针头置于与从耳屏间切迹到注射同侧嘴角的假想线平行的平面内(图20)。 在这项技术中,针头斜面的方向并不重要。 将针头穿过软组织大约 25 毫米,直到与骨头接触。 这是髁的颈部。 一旦与骨骼接触,将针头抽出 1 毫米,然后吸出。 将针头向上重定向,然后呼吸。 如果两个平面的抽吸结果为阴性,则在 1 分钟内缓慢注入一盒局麻药。 该技术的成功实施可为同侧下颌牙齿直至中线以及相关的颊侧和舌侧硬组织和软组织提供麻醉。 舌头的前三分之二; 口底; 颧骨、脸颊后部和注射同侧颞区的皮肤也被麻醉。
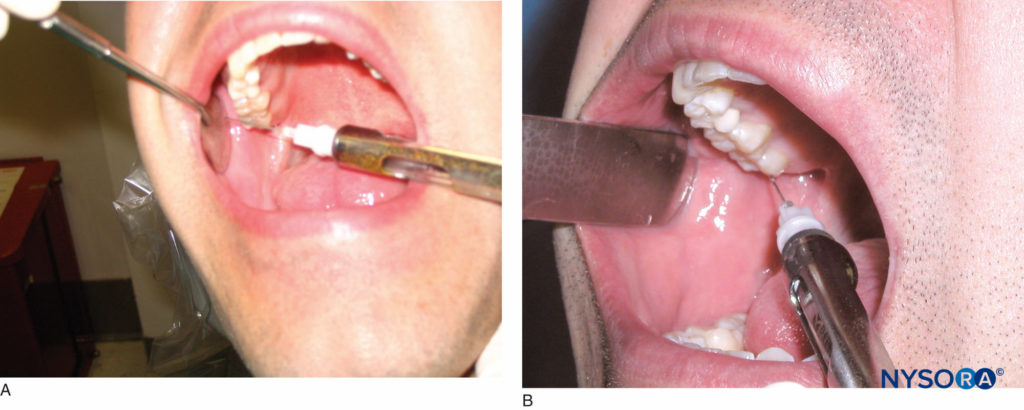
图20. A: 要求患者最大限度地张开嘴巴。 上颌第二磨牙的近中舌尖是注射高度的参考点。 B: 然后将针向远端移动并保持平行于从屏间切迹到嘴角的假想线。
Vazirani-Akinosi 闭口下颌骨阻滞
Vazirani-Akinosi 闭口下颌阻滞是一种有用的技术,适用于由于牙关紧闭或颞下颌关节强直而导致开口受限的患者。 下颌开口受限无法使用下牙槽神经阻滞或 Gow-Gates 技术,这两种技术都需要患者最大限度地张开。 该技术的其他优点是对下牙槽神经、动脉和静脉以及翼状肌的创伤风险最小; 并发症发生率低; 并且注射时的不适感最小。 该技术的禁忌症是翼下颌间隙的急性炎症和感染、上颌结节区域的畸形或肿瘤,以及无法看到支的内侧。 这种技术首选 25 号长针头。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。 上颌第二和第三磨牙上方的牙龈边缘以及翼下颌中缝作为该技术的标志。 回缩器械用于横向拉伸脸颊。 患者应轻轻咬合后牙。 针在上颌第二和第三磨牙的牙龈边缘水平保持与咬合平面平行。 斜面远离面向中线的骨骼。 针头穿过粘膜和颊肌进入翼下颌间隙。 将针插入其长度的大约二分之一到四分之三。 此时,针将位于翼下颌间隙的中段。 吸气; 如果为阴性,则在 1 分钟内放置一盒局部麻醉剂溶液。 除下牙槽神经外,局部麻醉溶液的扩散和重力麻醉舌神经和颊长神经。 该技术的成功实施可对同侧下颌牙齿直至中线以及相关的颊侧和舌侧硬组织和软组织进行麻醉。 舌头的前三分之二和口底也被麻醉。
精神神经阻滞
颏神经阻滞适用于需要对颏孔前的颊侧软组织进行操作的手术。 该技术的禁忌症是注射部位的急性炎症和感染。 对于这种技术,首选 25 或 27 号短针。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。 目标区域是颏孔上方的粘膜皱襞高度(数字21a 和 21b)。 可以通过对前磨牙尖区域的下颌体施加轻柔的手指压力来手动触诊孔。 患者在触诊孔时会感到轻微不适。 使用回缩器械回缩软组织。 针头朝向颏孔,斜面朝向骨头。 将软组织穿透至 5 mm 的深度,吸出并注入大约 0.6 mL 的麻醉溶液。 该技术的成功实施会导致注射侧孔、下唇和下巴前方的颊侧软组织麻醉。
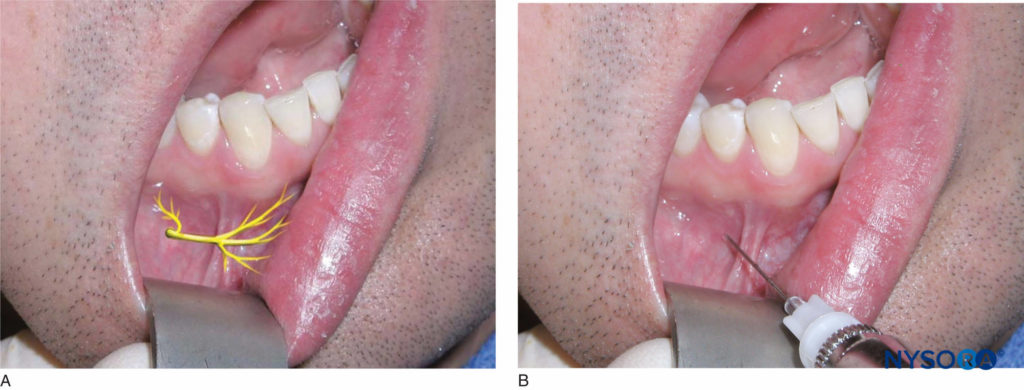
图21. A: 精神和切开神经的位置。 B: 阻断精神和尖锐的神经。 针头插入颏孔上方的粘膜皱襞高度,用于颏神经阻滞和切开神经阻滞。
精辟的神经阻滞
切开神经阻滞在临床实践中并不常用; 然而,当治疗仅限于下颌前牙且不需要全象限麻醉时,它被证明非常有用。 该技术几乎与精神神经阻滞相同,但多了一个步骤。 使用这种技术麻醉精神和切开神经。 该技术的禁忌症是注射部位的急性炎症和感染。 对于这种技术,首选 25 或 27 号短针。
程序
患者应处于半仰卧位。 右手操作员应位于 8 点钟位置,而左手操作员应位于 4 点钟位置。 目标区域是颏孔上方的粘膜皱襞高度(见 图21b)。 如前所述确定颏孔。 如上所述给患者进行精神神经阻滞,并在麻醉溶液给药期间在注射部位施加手指压力。 注射完成 2-3 分钟后,继续在注射部位施加手指压力,以帮助麻醉剂扩散到孔中。 该技术的成功实施可为前磨牙、犬齿、门牙、下唇、下巴皮肤和颏孔前的颊侧软组织提供麻醉。
参考文献:
- Malamed SF:局部麻醉手册,第 4 版。 密歇根州马里兰高地:莫斯比,1997
- Snell RS:医学生临床解剖学,第 5 版。 纽约:小布朗,1995
- Loetscher CA,Walton RE:上颌第一磨牙的神经支配模式:解剖研究。 口腔外科口腔医学口腔病理学 1988; 65:86–90
- McDaniel WM:上颌牙齿神经分布的变化。 J Dent Res 1956;35:916–921
- Heasman PA:上牙槽神经的临床解剖。 Br J 口腔颌面外科杂志 1884;22:439–447
- Malamed SF, Trieger N:口内上颌神经阻滞:解剖学和临床研究。 麻醉进展 1983;30:44–48
- Poore TE,Carney F:上颌神经阻滞:一种有用的技术。 口腔外科杂志 1973;31:749–755
- Gow-Gates GAE:下颌传导麻醉:一种使用口外标志物的新技术。 口腔外科 1973;36:321–328
- Akinosi JO:一种下颌神经阻滞的新方法。 Br J 口腔颌面外科杂志 1977;15:83–87
- Vazirani SJ:闭口下颌神经阻滞:一种新技术。 凹痕文摘 1960;66:10–13

