Dolore interventistico: una guida passo passo per l'esame FIPP
Editors: Stogizza, AR, Mansano, UN., Trescotto, SONO, Stati, PS
Editore: Springer
Blocco di branca cervicale mediale e ablazione con radiofrequenza - Approccio obliquo
Harold J. Cordner e André M. Mansano
1. I PRO DELL'APPROCCIO OBLIQUO
- Traccia dell'ago più corta e meno disagio per il paziente rispetto all'approccio posteriore
- Paziente in posizione supina, offre un migliore comfort, comunicazione e accesso alle vie aeree
- Facile visualizzazione dei livelli inferiori
2. CONTRO DELL'APPROCCIO OBLIQUO
- Strutture vitali (midollo spinale e arteria vertebrale) nella traiettoria dell'ago
- Non è possibile il posizionamento parallelo di una cannula RF al nervo del ramo mediale, la tecnica è meno adatta per l'ablazione RF (a meno che non vengano utilizzati aghi speciali)
3. ATTREZZATURE E MONITORAGGIO
- Monitoraggio ASA standard
- fluoroscopia
- Preparazione sterile e drappo
- Anestesia locale cutanea prima di qualsiasi ago più grande di 25G (a meno che non venga utilizzata la sedazione)
- La procedura non viene eseguita con una vista coassiale
- Sono disponibili attrezzature e farmaci per la rianimazione cardiopolmonare
- Per blocco diagnostico
- 22–25G, ago da 2 pollici (50 mm) – 3.5 pollici (90 mm), punta curva per facilitare lo sterzo. 0.3- 0.5 ml di anestetico locale/livello
- Contrasto non ionico (opzionale)
- Per RFA
- 18–22G, 2 pollici (50 mm)
- Cannula per radiofrequenza da 3.5 pollici (90 mm): punta attiva da 5–10 mm
- Pad di messa a terra – Generatore RF con capacità per lesioni unipolari e bipolari
- Anestetico locale
4. ANATOMIA
- Gli studi di prevalenza, l'esame fisico e le mappe di riferimento del dolore possono essere utilizzati per scegliere i livelli
- I livelli C2–3 e C5–6 sono rispettivamente le cause più comuni di cefalea cervicogenica e dolore al collo
- A livello C3, c'è un ramo mediale superficiale (terzo nervo occipitale) che si trova in prossimità della faccetta articolare C2/3 e serve a innervare quell'articolazione così come l'area suboccipitale
- Il ramo mediale profondo di C3 (che è analogo ai rami mediali di C4, C5 e C6) scorre lungo la vita dei corrispondenti pilastri articolari e fornisce i segmenti vertebrali adiacenti (ad esempio, i rami mediali C4 e C5 alimentano lo zigapofisario giunto di C4/5)
- Il ramo mediale C5 si trova nella vita del pilastro articolare di C5. I rami mediali C3, C4 e C6 si trovano leggermente al di sopra della vita dei corrispondenti pilastri articolari e esistono variazioni
- La vertebra C7 ha un processo trasverso prominente (TP) e la posizione del ramo mediale a questo livello è variabile. Può essere trovato fino a caudale fino alla giunzione TP/processo articolare superiore (SAP) e fino a rostrale fino all'apice del C7 SA
5. STRUTTURE DA TENERE PRESENTE E POSSIBILI COMPLICANZE
- Arteria vertebrale (se l'ago è più anteriore del bersaglio appropriato) → convulsioni, dissezione, ictus
- Iniezione involontaria di faccette intraarticolari
- Passaggio involontario dell'ago attraverso una faccetta articolare → somministrazione intratecale, epidurale di farmaci, anestesia spinale elevata, lesione del midollo spinale, paralisi, morte
- Iniezione della radice del nervo spinale → danno nervoso, epidurale, iniezione intratecale
- Iniezione di una struttura vascolare che può essere in contiguità con un'arteria radicolare → infarto del midollo spinale
- Infezione
- emorragia
- Dolore post procedura
- Reazione vasovagale
- Reazione allergica
6. TECNICA DELLA FLUOROSCOPIA, LOCALIZZAZIONE DEL BERSAGLIO
- Posizione del paziente supino
- Braccio a C in vista laterale. In un vero laterale, i pilastri articolari si sovrappongono e sono chiari e nitidi. Le faccette articolari sopra e sotto il livello di interesse devono essere nitide. Gli spazi del disco devono essere liberi. I tubercoli anteriori e posteriori su ciascun lato dovrebbero formare una linea curvilinea sovrapposta situata nel quadrante posteriore superiore dell'ombra del corpo vertebrale (Fig. 1a e b)
- Potrebbe essere necessario un aggiustamento cranio-caudale o dorsoventrale per ottenere una visione ottimale del pilastro articolare
- A questo punto, inclinare l'arco a C fino a quando i forami neurali non sono chiaramente visualizzati (Fig. 1a–c)
- Il punto target è la base del processo articolare superiore (SAP) in corrispondenza o appena al di sotto dell'aspetto più inferiore del forame intervertebrale
- Il punto di ingresso della pelle (Fig. 2a, b) è leggermente posteriore e caudale rispetto al bersaglio
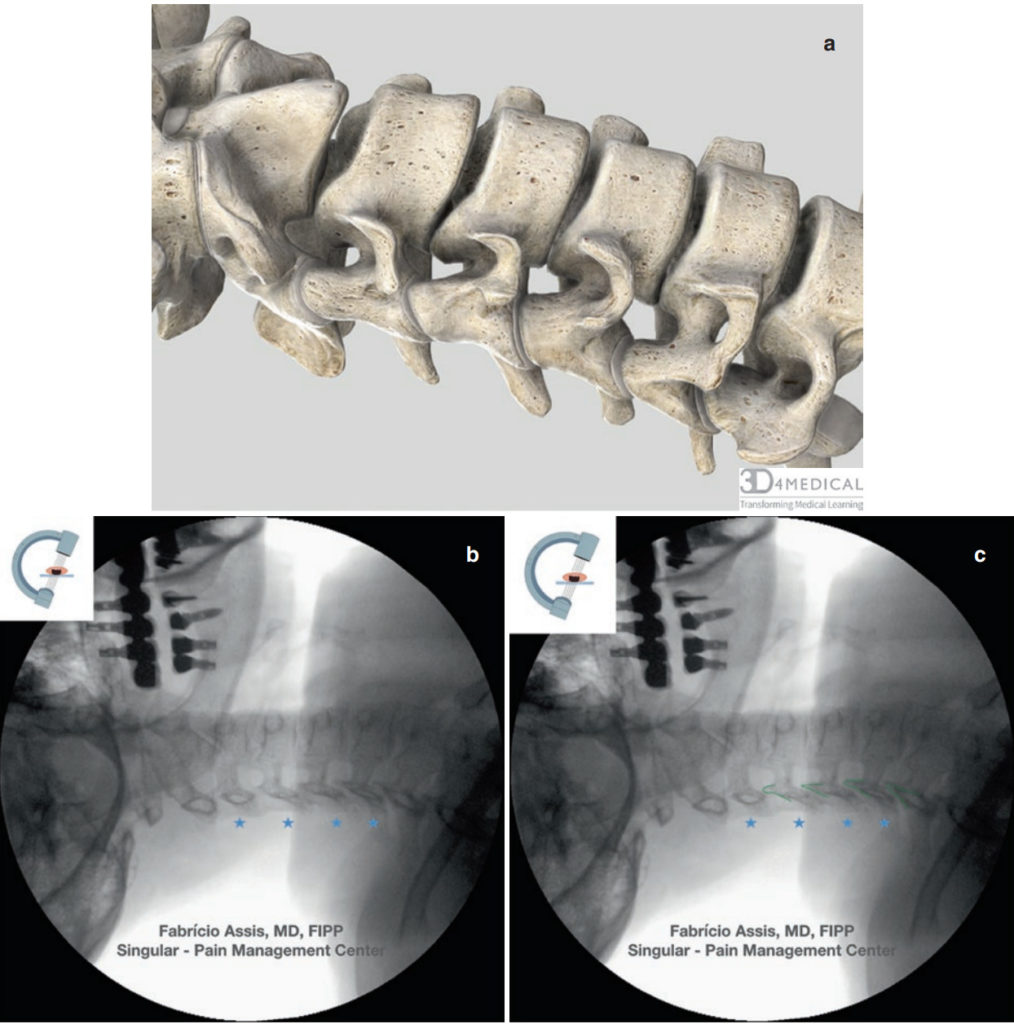
Fig. 1 Proiezione foraminale del rachide cervicale. L'asterisco blu segna l'ingresso ottimale della pelle. Verde scuro = processo articolare superiore. Immagine anatomica completa (a), immagini native (b) e fuoroscopia modificate (c)
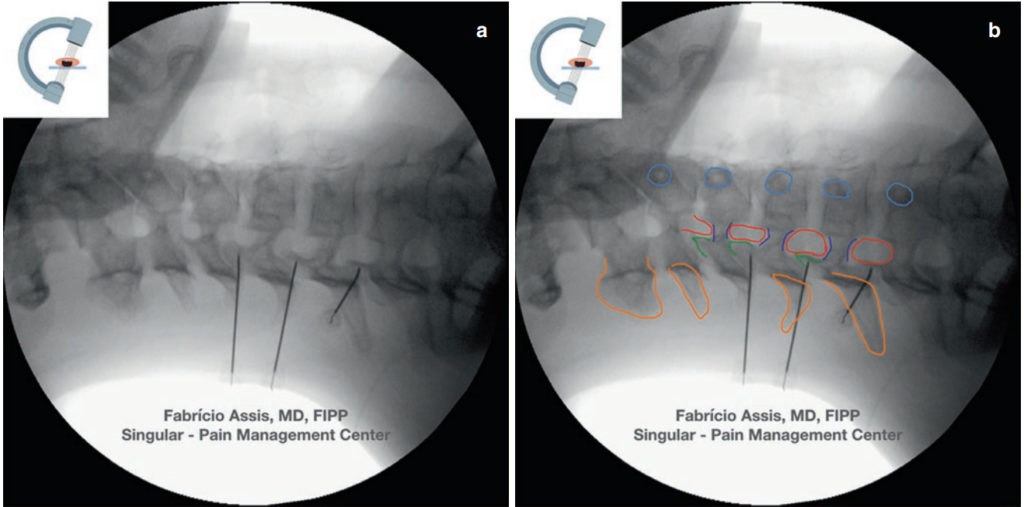
Fig. 2 Immagini native e modificate di visione obliqua del rachide cervicale. Aghi in posizione, a contatto con il pilastro articolare. Arancio = processo spinoso e lamina; verde scuro = processo articolare superiore; rosso = forame intervertebrale; blu scuro = peduncolo omolaterale; azzurro = peduncolo controlaterale. Immagini fuoroscopiche native (a) e modificate (b)
7. FASI DELLA PROCEDURA
- Inserire l'ago appena posteriormente e caudalmente alla base di SAP (Fig. 1b, c)
- Far avanzare l'ago fino al contatto osseo alla base di SAP (Fig. 2a, b). Tieni presente che questa procedura non viene eseguita in una vista coassiale
- Proiezione posteroanteriore (PA) per verificare la posizione ottimale dell'ago alla vita del pilastro articolare (Fig. 3a–c)
- Una volta confermata la posizione dell'ago in due viste, vengono eseguiti i test sensoriali e motori per confermare che l'ago si trova in prossimità effettiva del nervo del ramo mediale e non in prossimità della radice del nervo motorio. Idealmente, il test sensoriale rivelerà parestesie <0.5 V e il test motorio a 1.5–2.0 V non dovrebbe produrre risposta motoria all'estremità superiore o al viso
- Iniettare 0.3–0.5 cc di mezzo di contrasto per rilevare la possibile diffusione intravascolare per la procedura diagnostica
- Iniettare 0.3 cc di anestetico locale per il blocco
- La lesione a radiofrequenza può quindi essere eseguita a 75–80°C per 60–120 secondi
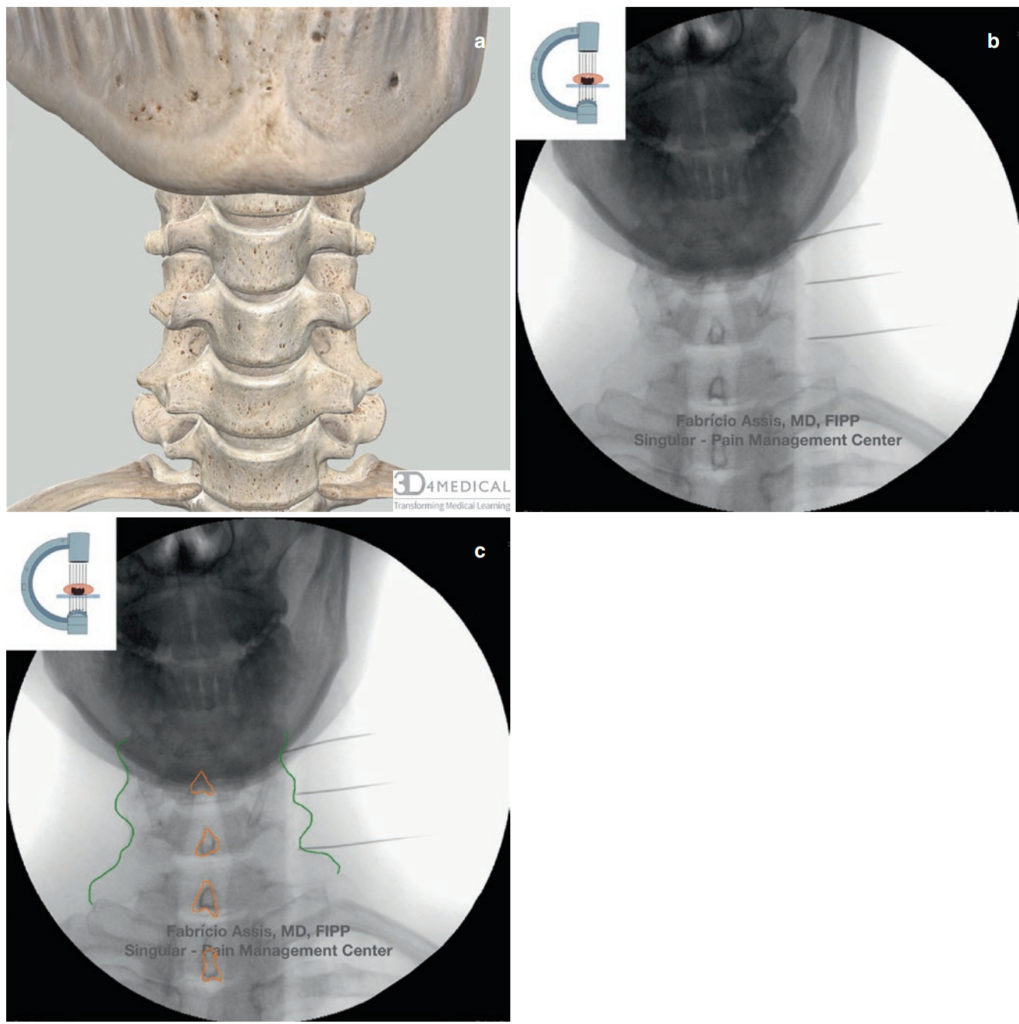
Fig. 3 Vista PA del rachide cervicale, aghi in posizione per C5, 6, 7 MBB. Arancio = processo spinoso; verde scuro = linea del pilastro articolare. Immagine anatomica completa (a), immagini native (b) e fuoroscopia modificate (c)
8. PERLE CLINICHE
- Una visione ottimale del forame cervicale è fondamentale nell'esecuzione di questa procedura
- Una buona stimolazione sensoriale e motoria è necessaria per garantire un successo più coerente
- A causa dello scarso valore predittivo dei singoli blocchi diagnostici, è possibile eseguire doppi blocchi di branca mediale per fare la diagnosi di dolore alle faccette articolari prima di procedere al trattamento definitivo con radiofrequenza
- Piccole quantità di corticosteroidi possono aiutare a prevenire la neurite o il dolore post-lesionante
9. POSIZIONAMENTO DELL'AGO INACCETTABILE E POTENZIALMENTE DANNOSO ALL'ESAME
- Visualizzazione PA non verificata
- Ago attraverso la faccetta articolare o lo spazio intraspinale compromesso
- Punta dell'ago troppo anteriore
- Ago nel forame
- Qualsiasi prova di mancanza di comprensione dell'anatomia del rachide cervicale
10. POSIZIONAMENTO DELL'AGO INACCETTABILE, MA NON DANNOSO ALL'ESAME
- Ago di diametro inutilmente grande
- Non ottenendo una buona visione obliqua
- La procedura è stata abbandonata dopo tentativi infruttuosi, ma era chiaro che l'esaminato era a conoscenza degli aspetti di sicurezza della procedura, l'ago non ha compromesso le strutture vitali, non ha raggiunto lo spazio epidurale, il midollo spinale o l'arteria vertebrale
Arricchito con la tecnologia NextLevel CME™:
– Prendi appunti in pochi secondi e non perderli mai
– Inserisci le tue immagini, infografiche
– Aggiungi e guarda video all'interno delle tue note
– Allega PDF, articoli, link a siti web
– Ascolta l'audio