स्टीव रॉबर्ट्स
परिचय
परिधीय तंत्रिका ब्लॉक बाल चिकित्सा एनेस्थेसियोलॉजिस्ट के बीच दैनिक अभ्यास में महत्वपूर्ण लोकप्रियता प्राप्त कर रहे हैं। बच्चों में तंत्रिका ब्लॉकों का एक उत्कृष्ट जोखिम-लाभ अनुपात होता है और माता-पिता और बच्चों दोनों द्वारा आसानी से स्वीकार्य होते हैं। हालांकि संवेदनाहारी वयस्कों में परिधीय तंत्रिका ब्लॉकों के प्रदर्शन पर अक्सर बहस होती है, बाल रोगियों में इस तरह के अभ्यास को अच्छी तरह से स्वीकार किया जाता है। फ्रेंच-लैंग्वेज सोसाइटी ऑफ पीडियाट्रिक एनेस्थेसियोलॉजिस्ट (एडीएआरपीईएफ) द्वारा किए गए क्रमिक बड़े संभावित अध्ययनों से पता चला है कि जब सामान्य एनेस्थीसिया के तहत क्षेत्रीय एनेस्थीसिया तकनीकों का प्रदर्शन किया गया था तब जटिलताओं की कोई वृद्धि नहीं हुई थी। क्षेत्रीय एनेस्थीसिया से संबंधित जटिलताओं की कुल घटना प्रदर्शन की गई 0.9 संवेदनाहारी प्रक्रियाओं में से 1000 से कम थी। दिलचस्प बात यह है कि केंद्रीय बनाम परिधीय तकनीकों के लिए जटिलता दर में छह गुना वृद्धि का प्रदर्शन किया गया था, जिससे बाल चिकित्सा एनेस्थेसियोलॉजिस्ट को अधिक परिधीय रूप से आधारित क्षेत्रीय संवेदनाहारी रणनीतियों की ओर अपने अभ्यास को संशोधित करने के लिए राजी करना चाहिए। 6 महीने से कम उम्र के बच्चों में जटिलता दर चार गुना अधिक थी; जैसे, इन रोगियों का प्रबंधन केवल उपयुक्त रूप से प्रशिक्षित विशेषज्ञ बाल चिकित्सा एनेस्थिसियोलॉजिस्ट द्वारा किया जाना चाहिए। बच्चों में सामान्य संज्ञाहरण के सहवर्ती उपयोग के कारण, तंत्रिका ब्लॉकों की अंतःक्रियात्मक प्रभावकारिता का अक्सर अप्रत्यक्ष रूप से हेमोडायनामिक मापदंडों और संज्ञाहरण की आवश्यक गहराई का उपयोग करके मूल्यांकन किया जाता है। बच्चों में उपयोग की जाने वाली अधिकांश क्षेत्रीय तकनीकों का उपयोग मुख्य रूप से सर्जिकल एनेस्थीसिया के बजाय पोस्टऑपरेटिव दर्द नियंत्रण प्रदान करने के उद्देश्य से किया जाता है।
यद्यपि बच्चों में अधिकांश परिधीय तंत्रिका ब्लॉक एक ऑपरेटिंग कमरे के वातावरण में किए जाते हैं, उनका आवेदन आपातकालीन विभाग के साथ-साथ गहन देखभाल इकाई (आईसीयू) सेटिंग तक फैला हुआ है। पेरिफेरल नर्व ब्लॉक्स का उपयोग पुराने दर्द की स्थिति वाले बच्चों में भी किया जाता है, जैसे कि पुराना सिरदर्द या क्रोनिक रीजनल पेन सिंड्रोम टाइप 1 (CRPS-1)। बच्चों में सभी वयस्क क्षेत्रीय संवेदनाहारी तकनीकें संभव हैं (टेबल 1); जब इन प्रक्रियाओं को कौशल और ज्ञान के साथ किया जाता है, तो उनकी सफलता दर और सुरक्षा वयस्कों की तुलना में महत्वपूर्ण रूप से भिन्न नहीं होनी चाहिए। यह अध्याय आमतौर पर प्रदर्शन किए जाने वाले बाल चिकित्सा ब्लॉकों पर केंद्रित होगा। प्रत्येक तकनीक के लिए, प्रासंगिक शरीर रचना का एक संक्षिप्त विवरण, जहां उपयुक्त हो, दोनों लैंडमार्क-आधारित और अल्ट्रासाउंड (यूएस)-गाइडेड विधियों के विवरण के बाद किया जाएगा। यह सभी ब्लॉकों के लिए माना जाता है कि उचित निगरानी, अंतःशिरा (IV) पहुंच, प्रशिक्षित सहायता, पुनर्जीवन उपकरण, और सड़न रोकनेवाला सावधानियां बरती जाती हैं।
सारणी 1। बाल चिकित्सा क्षेत्रीय संवेदनाहारी तकनीक: सामान्य संकेत और स्थानीय संवेदनाहारी की सुझाई गई मात्रा।
| खंड | संकेत | स्थानीय संवेदनाहारी मात्रा (एमएल/किलो)a |
|---|---|---|
| ग्रेटर ऑरिकुलर | otoplasty Mastoidectomy | 1.0 - 3.0 |
| infraorbital | कटे होंठ की मरम्मत एंडोस्कोपिक साइनस सर्जरी | शिशु: 0.5-1.0 बच्चे: 1.0–2.0 |
| सुप्राऑर्बिटल और सुप्राट्रोक्लियर | ललाट खोपड़ी चीरों; उदाहरण के लिए, साधारण मामूली प्लास्टिक सर्जरी, फ्रंटल क्रैनियोटॉमी | 1.0 - 2.0 |
| सतही ग्रीवा जाल | otoplasty टाइम्पेनोमैस्टॉइड सर्जरी कॉकलीयर इम्प्लांट | 1.0 - 3.0 |
| ग्रेटर ओसीसीपिटल | पोस्टीरियर फोसा सर्जरी पश्चकपाल नसों का दर्द, माइग्रेन का सिरदर्द | 1.0 - 2.0 |
| अर्नोल्ड की तंत्रिका | मेरिंगोटॉमी | 0.5 - 1.0 |
| अंतर्मुखी | कंधे की सर्जरी | 0.3 - 0.5 |
| अक्षोत्तर | ऊपरी बांह की सर्जरी | 0.3 - 0.5 |
| इन्फ्राक्लेविक्युलर | ऊपरी बांह की सर्जरी | 0.3 - 0.5 |
| कांख-संबंधी | कोहनी और बांह की कलाई की सर्जरी | 0.3 - 0.5 |
| माध्यिका, उल्ना और रेडियल | सिंडैक्टली सर्जरी | 0.1 - 0.3 |
| टैप, एकतरफाb टैप, द्विपक्षीयb | एपेंडेक्टोमी खोलें वंक्षण हर्निया कोलोस्टॉमी गठन सबम्बिलिकल मिडलाइन लैपरोटॉमी | 0.3–0.5 प्रति पक्ष |
| सबकोस्टल टीएपी | पित्ताशय-उच्छेदन खूंटी | 0.3–0.5 प्रति पक्ष |
| अपवर्तनी म्यानc | अम्बिलिकल हर्नियोटॉमी पाइलोरोमायोटॉमीb | 0.2-0.3 प्रति पक्ष |
| इलियोइंगिनल | वंक्षण हर्नियोटॉमी | 0.2 - 0.3 |
| पेनिल | परिशुद्ध करण डिस्टल हाइपोस्पेडिया | 0.1 प्रति पक्ष |
| एकतरफा पैरावेर्टेब्रल द्विपक्षीय पैरावेर्टेब्रल | थोरैकोटॉमी; उदाहरण के लिए, TOF गुर्दे की सर्जरी स्टर्नोटॉमी पेक्टस सर्जरी | 0.3–0.5 प्रति पक्ष |
| पसलियों के बीच का | चेस्ट ड्रेन इंसर्शन थोरोस्कोपी | 0.5 |
| काठ का जाल | कूल्हे की शल्य क्रिया | 0.5 |
| ऊरु | ऊरु अस्थिभंग स्लिप्ड अपर फेमोरल एपिफेसिस (एलएफसी के साथ संयुक्त) | 0.2 - 0.4 |
| प्रावरणी इलियाक | ऊरु अस्थिभंग स्लिप्ड अपर फेमोरल एपिफेसिस | 0.5 |
| पार्श्व ऊरु त्वचीय | जांघ की मांसपेशी बायोप्सी | 0.1 |
| समीपस्थ कटिस्नायुशूलd | क्रूसिएट लिगामेंट रिपेयर | 0.3 - 0.5 |
| घुटने की चक्की काd | कण्डरा स्थानान्तरण / लंबा करना | 0.3 - 0.5 |
| टखने | सिंडैक्टली सर्जरी | 0.1 - 0.2 |
| डिजिटल तंत्रिका | डिस्टल फिंगर/पैर की अंगुली की सर्जरी | 0.05 - 0.1 |
bआंत दर्द के लिए प्रणालीगत एनाल्जेसिया आवश्यक है।
cहमेशा द्विपक्षीय।
dऑपरेशन के आधार पर, पूर्ण एनाल्जेसिया के लिए एक ऊरु या सैफेनस तंत्रिका ब्लॉक की आवश्यकता हो सकती है।
एलएफसी, पार्श्व ऊरु त्वचीय; खूंटी, पर्क्यूटेनियस इंडोस्कोपिक गैस्ट्रोस्टोमी; टीएपी, अनुप्रस्थ उदर तल; टीओएफ, ट्रेकिओसोफेगल फिस्टुला।
उपकरण
बच्चों में क्षेत्रीय संज्ञाहरण केवल उपयुक्त उपकरणों के साथ किया जाना चाहिए। इसके लिए, 18-गेज, शॉर्ट-बेवेल्ड सुइयों का चयन उपलब्ध होना चाहिए; 40-50 मिमी और 90-100 मिमी की लंबाई सभी रोगी उम्र को कवर करेगी। एक छोटे बेवल का उपयोग किया जाता है क्योंकि यह ऊतकों से गुजरने की अनुभूति में सुधार करता है। सुई को एक छोटी विस्तार ट्यूब से जोड़ा जाना चाहिए जिससे एक सिरिंज संलग्न किया जा सकता है; यह सुई को विस्थापित होने से रोकता है क्योंकि इंजेक्शन बनाया जा रहा है। कुछ एनेस्थिसियोलॉजिस्ट त्वचा के माध्यम से आसान मार्ग की अनुमति देने के लिए एक तेज बेवल वाली सुई के साथ त्वचा को निकालना पसंद करते हैं और यह सुनिश्चित करते हैं कि कोई सतही फेशियल क्लिक छूट न जाए।
ब्लॉक के लिए मिश्रित नसों का पता लगाने में मदद के लिए एक विश्वसनीय तंत्रिका उत्तेजक का उपयोग किया जा सकता है। सतह मानचित्रण के लिए पर्क्यूटेनियस उत्तेजना (जैसे, 5 एमए/1 मिसे) प्राप्त करने में सक्षम पर्याप्त वर्तमान उत्पादन के साथ एक तंत्रिका उत्तेजक का सुझाव दिया गया है। एक बार जब एक सुई को तंत्रिका या प्लेक्सस के करीब रखा जाता है और उचित उत्तेजना प्राप्त हो जाती है, तो अंतरंग सुई-तंत्रिका संबंध सुनिश्चित करने के लिए मोटर प्रतिक्रिया को 0.4–0.2 mA पर बनाए रखने के लिए वर्तमान आउटपुट कम हो जाता है। हालांकि, हाल के कई मानव और पशु अध्ययनों ने सम्मोहक साक्ष्य प्रदान किए हैं कि परिधीय तंत्रिका उत्तेजना सुई-तंत्रिका दूरी का एक विशिष्ट निर्धारण नहीं है; वास्तव में, सुई को अंतःस्रावी रूप से रखा जाना संभव है लेकिन कोई मोटर प्रतिक्रिया नहीं है।
परिधीय तंत्रिका उत्तेजना के एक सहायक के रूप में, स्थानीय संवेदनाहारी इंजेक्शन के दौरान उद्देश्य इंजेक्शन दबाव की निगरानी इंट्रान्यूरल इंजेक्शन के जोखिम को कम कर सकती है।
तंत्रिका ब्लॉकों का मार्गदर्शन करने के लिए अमेरिका की शुरूआत ने इन तकनीकों की प्रभावकारिता में काफी वृद्धि की है और तंत्रिका संबंधी और प्रणालीगत जटिलताओं के जोखिम को कम कर सकता है (देखें। परिधीय तंत्रिका ब्लॉकों के साथ तंत्रिका संबंधी चोट की जटिलताओं और रोकथाम) बच्चों में संरचनाओं की सतहीता के कारण, एक उच्च आवृत्ति जांच (> 13 मेगाहर्ट्ज) वाली यूएस मशीन उपलब्ध होनी चाहिए। बहुत सतही संरचनाओं वाले बच्चों को स्कैन करते समय, 5 मिमी बाँझ यूएस जेल पैड यूएस बीम पर बेहतर ध्यान केंद्रित करने की अनुमति दे सकता है। लगभग 25 मिमी लंबाई के छोटे पदचिह्न के साथ रैखिक जांच शिशुओं और 15 किलोग्राम से कम वजन वाले बच्चों पर ब्लॉक करने की अनुमति देने की आवश्यकता है, क्योंकि ऐसे रोगियों में बड़े पैरों के निशान बहुत बोझिल होते हैं। बाल चिकित्सा एनेस्थिसियोलॉजी में देखभाल की जाने वाली उम्र की विस्तृत श्रृंखला के कारण, गहरे ब्लॉक (जैसे, किशोरों में काठ का जाल ब्लॉक) की सुविधा के लिए एक वक्रीय जांच को अभी भी खरीदने की आवश्यकता होगी।
स्थानीय एनेस्थेटिक्स
यह अध्याय बच्चों में स्थानीय संवेदनाहारी समाधानों के उपयोग का वर्णन करता है। हालांकि, यह याद रखना अनिवार्य है कि स्थानीय संवेदनाहारी समाधानों की खुराक एक मिलीग्राम-प्रति-किलोग्राम के आधार पर होनी चाहिए और उपयोग की गई कुल मात्रा पर आधारित नहीं होनी चाहिए (देखें। बाल रोगियों में क्षेत्रीय संज्ञाहरण: सामान्य विचार, टेबल 2), जैसा कि अक्सर वयस्क आबादी में क्षेत्रीय संज्ञाहरण में होता है। स्थानीय संवेदनाहारी (जैसे, लेवोबुपिवाकेन या रोपिवाकेन) के बीच अधिक आधुनिक अमीनो का उपयोग करने पर विचार किया जाना चाहिए, विशेष रूप से नवजात शिशुओं और शिशुओं में और जब जलसेक की योजना बनाई जाती है। प्रोटीन बाइंडिंग और α . में कमी के कारण शिशुओं और नवजात शिशुओं में खुराक को नीचे की ओर समायोजित किया जाना चाहिए1-एसिड ग्लाइकोप्रोटीन, प्रणालीगत परिसंचरण में दवा के मुक्त अंश की अधिक मात्रा की अनुमति देता है। स्थानीय संवेदनाहारी समाधान के लिए एपिनेफ्रीन के अतिरिक्त इंट्रावास्कुलर प्लेसमेंट का खुलासा करके, विशेष रूप से सामान्य संज्ञाहरण के तहत बच्चों में, और परिधीय तंत्रिका ब्लॉक के लिए उपयोग किए जाने पर स्थानीय संवेदनाहारी कार्रवाई को बढ़ाकर अतिरिक्त लाभ प्रदान कर सकते हैं।
किसी स्थिति के लिए स्थानीय संवेदनाहारी की सबसे उपयुक्त एकाग्रता का चयन करना अनिवार्य है। बच्चों में, अमीनो एमाइड (उदाहरण के लिए, 0.25% लेवोबुपिवाकेन) की एक मध्यम एकाग्रता का उपयोग करके सफल ब्लॉक प्रदान किए जा सकते हैं। हालांकि, एक कमजोर समाधान (जैसे, 0.125%) नवजात शिशुओं के लिए अधिक उपयुक्त होता है, जब महत्वाकांक्षा महत्वपूर्ण होती है, और जब कम्पार्टमेंट सिंड्रोम का एक महत्वपूर्ण जोखिम होता है। कुछ परिस्थितियों में, स्थानीय संवेदनाहारी (जैसे, 0.5%) की मजबूत सांद्रता के प्रशासन का संकेत दिया जा सकता है; उदाहरण के लिए, जब पोस्टऑपरेटिव मांसपेशियों में ऐंठन एक प्रमुख मुद्दा है।
तंत्रिका स्थानीयकरण के तरीके
मानक लैंडमार्क-आधारित विधियों की सहायता के लिए, तंत्रिका उत्तेजना, सतह मानचित्रण और अल्ट्रासोनोग्राफी सहित विभिन्न तकनीकों का विकास किया गया है। सभी तकनीकों के लिए शरीर रचना विज्ञान के अच्छे ज्ञान की आवश्यकता होती है।
सरफेस मैपिंग और परक्यूटेनियस पेरिफेरल नर्व स्टिमुलेशन
तंत्रिका स्थानीयकरण की सबसे आम विधि में उत्तेजक सुई (म्यान वाली सुई) का उपयोग करना शामिल है। मिश्रित नसों को पर्क्यूटेनियस (सतह मानचित्रण) और/या उपचर्म रूप से एक तंत्रिका उत्तेजक का उपयोग करके पहचाना जा सकता है। भूतल मानचित्रण आवश्यक सुई सम्मिलन की संख्या को कम कर सकता है। त्वचीय रूप से उत्तेजना प्राप्त करने के लिए, तंत्रिका उत्तेजक के पास पर्याप्त वर्तमान आउटपुट होना चाहिए (उदाहरण के लिए, 5 एमए/1 मिसे)। नकारात्मक इलेक्ट्रोड सुई (ब्लैक टू ब्लॉक) से जुड़ा होता है, और सकारात्मक इलेक्ट्रोड रोगी से जुड़ा होता है (रोगी के लिए सकारात्मक)। उत्तेजक सुई डालने से पहले, पर्क्यूटेनियस रूप से उत्तेजित करना संभव है और इस प्रकार एक उच्च धारा और/या अवधि का उपयोग करके एक सतही तंत्रिका की स्थिति की पहचान करना संभव है। प्रभावी संपर्क प्रदान करने के लिए, त्वचा को चिकनाई वाली जेली से ढंकना चाहिए या अल्कोहल स्वाब से पोंछना चाहिए। एक बार सुई डालने के बाद, तंत्रिका सुई को इस तरह स्थित करने की कोशिश करके स्थित होती है कि 0.5 एमए की धारा एक उपयुक्त मांसपेशी समूह प्रतिक्रिया उत्पन्न करती है। तंत्रिका उत्तेजना के नुकसान यह हैं कि यह एक "अंधा" तकनीक है, इंट्रान्यूरल इंजेक्शन के प्रति असंवेदनशील है, मांसपेशियों को आराम देने वालों के साथ संयोजन में इस्तेमाल नहीं किया जा सकता है, न्यूरोमस्कुलर स्थितियों वाले बच्चों में अविश्वसनीय है, और अगर एक जागृत ब्लॉक में किया जा रहा है तो दर्दनाक है आघात सेटिंग। इन कारणों से, अल्ट्रासोनोग्राफी द्वारा न्यूरोस्टिम्यूलेशन को हटा दिया जा रहा है।
अल्ट्रासोनोग्राफी
यूएस-निर्देशित क्षेत्रीय एनेस्थीसिया एक दशक से अधिक समय से हमारे साथ है; तंत्रिका स्थानीयकरण में सहायता के लिए इस तकनीक में रुचि काफी बढ़ गई है, जो विश्वव्यापी अनुभव में वृद्धि और पोर्टेबल यूएस उपकरणों में की गई प्रगति के साथ मेल खाती है। अमेरिका को बच्चों में नसों और फेशियल विमानों की मज़बूती से पहचान करने, सबसे सुरक्षित सुई प्रक्षेपवक्र की योजना बनाने और वांछित ऊतक विमानों के भीतर स्थानीय संवेदनाहारी के फैलाव की कल्पना करने के लिए दिखाया गया है। हालाँकि, इस तकनीक को इसके सफल कार्यान्वयन के लिए महत्वपूर्ण प्रशिक्षण और कौशल की आवश्यकता है; अमेरिकी तकनीकों की सफलता अत्यधिक ऑपरेटर पर निर्भर है। यूएस के सफल उपयोग की कुंजी एक विशिष्ट प्रशिक्षण मॉड्यूल और एक कुशल व्यवसायी से सलाह है। यद्यपि बच्चों को उनकी नसों की सतही प्रकृति के कारण स्कैन करना आसान विषय होता है, फिर भी चुनौतीपूर्ण रुग्णताएं होती हैं (उदाहरण के लिए, सेरेब्रल पाल्सी; चित्रा 1).
फिगर 1। (ए) एक स्वस्थ बच्चे और (बी) सेरेब्रल पाल्सी वाले बच्चे में पॉपलाइटल फोसा की अमेरिकी छवियों की तुलना।
इन कठिन रोगियों के साथ सफल होने के लिए, ऑपरेटर के पास प्रत्येक ब्लॉक के लिए एक स्थापित दिनचर्या होनी चाहिए, जैसे कि हर बार समान स्कैन-निंग स्थितियों का उपयोग किया जाता है ताकि अपेक्षित यूएस पैटर्न को आसानी से पहचाना जा सके।
बहुत सतही नसों के लिए, यूएस बीम को लक्ष्य तंत्रिका पर बेहतर ध्यान केंद्रित करने की अनुमति देने के लिए 5-मिमी बाँझ यूएस जेल पैड का उपयोग करना फायदेमंद हो सकता है। सीखते समय, और विशेष रूप से छोटे बच्चों के साथ, सुई के सही स्थान की पहचान करने के लिए शुरू में खारा का उपयोग करना उपयोगी होता है; इस तरह, कोई भी स्थानीय संवेदनाहारी बर्बाद नहीं होती है। (परिचय देखें अल्ट्रासाउंड निर्देशित क्षेत्रीय संज्ञाहरण सामान्य अमेरिकी तकनीकों की विस्तृत चर्चा के लिए।) टेबल 2 बच्चों में यूएस-निर्देशित क्षेत्रीय संज्ञाहरण के लाभों का सार प्रस्तुत करता है।
सारणी 2। बाल चिकित्सा अल्ट्रासाउंड-निर्देशित क्षेत्रीय संज्ञाहरण के विशिष्ट लाभ।
| कोई आयनकारी विकिरण नहीं। |
| बाल रोगियों में अस्थिभंग के निचले स्तर के कारण, बड़ी प्रतिध्वनि खिड़कियां होती हैं जिनका उपयोग रीढ़ की हड्डी के स्तंभ के अंदर देखने के लिए किया जा सकता है। |
| अल्ट्रासाउंड स्थानीय संवेदनाहारी की बहुत कम खुराक का उपयोग करने की अनुमति देता है, जिससे स्थानीय संवेदनाहारी विषाक्तता के जोखिम को कम करता है। |
| स्थानीय संवेदनाहारी की कम मात्रा स्थानीय संवेदनाहारी की अधिकतम खुराक के भीतर कई ब्लॉकों को करने की अनुमति देती है। |
| शिशुओं में, शरीर रचना कॉम्पैक्ट होती है और क्षति का जोखिम अधिक होता है; इसलिए, तंत्रिका और आसन्न संरचनाओं का दृश्य स्वाभाविक रूप से सुरक्षित तकनीक बनाता है। |
परिधीय तंत्रिका कैथेटर तकनीक
पेरिफेरल कैथेटर्स पीडियाट्रिक एनेस्थीसिया में तेजी से लोकप्रिय हो रहे हैं, जो मध्यम से गंभीर पोस्टऑपरेटिव दर्द से जुड़ी सर्जरी के लिए लंबे समय तक एनाल्जेसिया प्रदान करते हैं। वे मुख्य रूप से अंग सर्जरी के लिए उपयोग किए जाते हैं, हालांकि उन्हें पेट के फेशियल प्लेन ब्लॉक या वास्तव में साधारण घाव सिंचाई के लिए डाला जा सकता है। परिधीय तंत्रिका कैथेटर के उपयोग के लिए अन्य संकेतों में निम्नलिखित शामिल हैं:
- अंगों की सर्जरी के बाद गहन भौतिक चिकित्सा की सुविधा के लिए
- पुन: आरोपण सर्जरी के बाद छिड़काव को प्रबल करने के लिए
- सीआरपीएस-1 का इलाज करने के लिए
- नॉनसर्जिकल दर्द का प्रबंधन करने के लिए (जैसे, एपिडर्मोलिसिस बुलोसा)
- उपशामक देखभाल के लिए (यदि कैथेटर सही ढंग से तय किया गया है, तो लेखक का अनुभव है कि रोगियों को घर पर जितने महीनों की आवश्यकता हो, प्रबंधित किया जा सकता है)
संक्रामक जटिलताएं दुर्लभ हैं और वयस्कों की तुलना में कम आम हैं; फिर भी, परिधीय तंत्रिका कैथेटर रखते समय एक सख्त सड़न रोकनेवाला तकनीक का उपयोग किया जाना चाहिए। यह बहस का विषय है कि क्या कैथेटर डालने के लिए तंत्रिका के चारों ओर जगह बनाना मददगार है। अमेरिका के साथ, स्थानीय संवेदनाहारी के साथ जगह बनाने का एक फायदा यह है कि एनेस्थिसियोलॉजिस्ट जानता है कि उसने कम से कम स्थानीय संवेदनाहारी का एक विश्वसनीय एकल इंजेक्शन प्रदान किया है। एक न्यूरोस्टिम्युलेटिंग कैथेटर या यू.एस. का उपयोग करके कैथेटर की स्थिति की पुष्टि की जाती है। हालांकि, न्यूरोस्टिम्युलेटिंग कैथेटर महंगे हैं, और उनके फायदे महत्वहीन हैं। यूएस का उपयोग करते समय, अनुप्रस्थ और अनुदैर्ध्य दोनों विमानों में स्कैन करके कैथेटर टिप की पहचान करना अक्सर सहायक होता है; स्थानीय संवेदनाहारी या खारा तब इंजेक्ट किया जा सकता है और प्रसार का आकलन किया जा सकता है। आम तौर पर, सुई की नोक से परे कैथेटर के 2-3 सेमी से अधिक नहीं डाला जाता है।
कैथेटर सुरक्षा सुनिश्चित करने के लिए, अधिकांश तकनीकों के लिए टनलिंग का प्रदर्शन किया जाना चाहिए (आकृति 2) इसके अलावा, स्थानीय संवेदनाहारी समाधान को जलसेक के दौरान लीक होने से रोकने के लिए मूल और माध्यमिक पंचर साइटों पर ऊतक गोंद लागू किया जाना चाहिए। जलसेक के रिसाव के कारण ड्रेसिंग गीली हो जाती है और त्वचा ऊपर उठ जाती है, जिससे कैथेटर का विस्थापन होता है। Indermil या Dermabond गोंद का उपयोग किया जा सकता है; उत्तरार्द्ध का लाभ यह है कि इसे पीले पैराफिन के साथ आसानी से हटाया जा सकता है। एक बार जब कैथेटर को सुरंग में डाल दिया जाता है और त्वचा के नीचे कोई किंक नहीं बनता है, यह सुनिश्चित करने के लिए इसे फ्लश करना आमतौर पर एक अच्छा विचार है। स्थानीय संवेदनाहारी पंप को अंतःक्रियात्मक रूप से चलाया जाना चाहिए ताकि रोगी के ठीक होने से पहले किसी भी अवरोध का पता लगाया जा सके।
जैसा कि तंत्रिका कैथेटर तकनीकों के साथ आत्मविश्वास बढ़ा है, घर पर बड़े बच्चों में उनके उपयोग का तेजी से वर्णन किया जा रहा है; इसे डिस्पोजेबल इलास्टोमेरिक पंपों के विकास से सहायता मिली है। 0.125% लेवोबुपिवाकेन या रोपाइवाकेन का एक विशिष्ट जलसेक नुस्खा 0.1-0.3 एमएल / किग्रा / घंटा पर चलता है। फेशियल प्लेन ब्लॉक्स के लिए जिन्हें काम करने के लिए वॉल्यूम की आवश्यकता होती है, एक स्थानीय संवेदनाहारी बोलस शासन एक जलसेक चलाने के लिए बेहतर हो सकता है। पोस्टऑपरेटिव एनाल्जेसिया प्रबंधन को स्पष्ट रूप से प्रलेखित किया जाना चाहिए और मौखिक रूप से वार्ड स्टाफ और माता-पिता या देखभाल करने वालों को सौंप दिया जाना चाहिए। इसमें मांसपेशियों में ऐंठन के लिए बचाव एनाल्जेसिया (उदाहरण के लिए, ओरामॉर्फ या डायजेपाम 0.1 मिलीग्राम / किग्रा से अधिकतम 5 मिलीग्राम), एक एंटीमैटिक, और परिधीय तंत्रिका कैथेटर जलसेक को रोकने के लिए एक प्रस्तावित समय और तारीख शामिल होनी चाहिए। जब परिधीय तंत्रिका कैथेटर जलसेक बंद हो जाता है, तो रोगी को सरल एनाल्जेसिक के साथ लोड किया जाना चाहिए। यदि रोगी 4-6 घंटे बाद अपने दर्द का प्रबंधन कर रहा है, तो कैथेटर को हटाया जा सकता है।
न्यासोरा युक्तियाँ
- 6 महीने से कम उम्र के बच्चों को क्षेत्रीय संवेदनाहारी तकनीकों से गुजरना चाहिए, केवल एनेस्थेसियोलॉजिस्ट द्वारा बाल चिकित्सा क्षेत्रीय संज्ञाहरण में विशिष्ट प्रशिक्षण के साथ।
- हमेशा सबसे अधिक संभव परिधीय तकनीक का उपयोग करें।
- कैथेटर तकनीक सीखते समय, कैथेटर सम्मिलन के लिए आसान साइटों से शुरू करें, जैसे कि ऊरु तंत्रिका।
- यूएस-निर्देशित तकनीकों को सीखते समय, और विशेष रूप से छोटे बच्चों के साथ, सुई के सही स्थान की पहचान करने के लिए शुरू में खारा का उपयोग करना उपयोगी होता है; इस तरह, कोई स्थानीय संवेदनाहारी बर्बाद नहीं होती है और अधिक मात्रा में रोका जाता है।
- बहुत सतही संरचनाओं की सर्वश्रेष्ठ अमेरिकी छवियों के लिए, 5-मिमी जेली पैड उपयोगी है।
- यूएस-निर्देशित फेशियल ब्लॉक के साथ स्थानीय संवेदनाहारी अवशोषण अधिक हो सकता है।
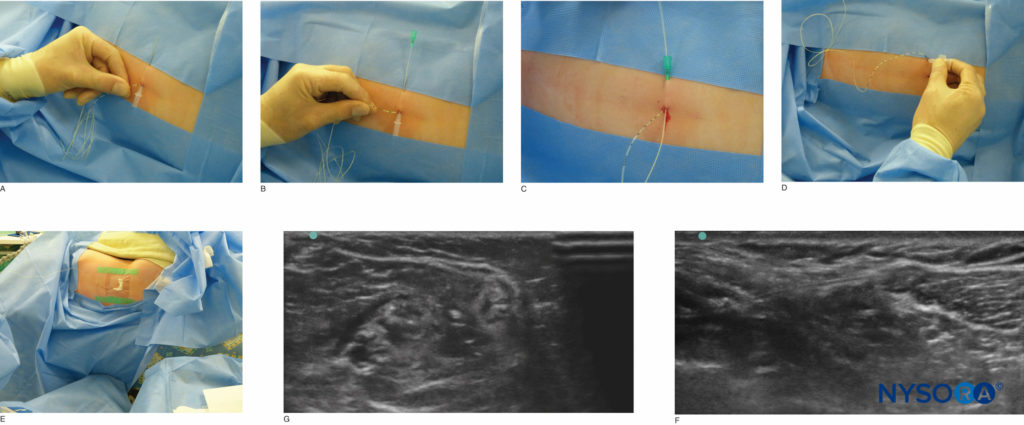
फिगर 2। पोपलीटल कैथेटर की टनलिंग। (एफ) में छवि एक इन-प्लेन दृष्टिकोण को दर्शाती है, जबकि (जी) एक आउट-ऑफ-प्लेन दृष्टिकोण को दर्शाती है।
शारीरिक विभाग
सिर और गर्दन के ब्लॉक
विभिन्न सिर और गर्दन प्रक्रियाओं के लिए तंत्रिका ब्लॉकों का उपयोग लोकप्रियता में बढ़ रहा है, खासकर बाल चिकित्सा आबादी में। इनमें से अधिकांश ब्लॉक संवेदी तंत्रिका ब्लॉक हैं, जिन्हें प्रशासित करना आसान है (फ़ील्ड ब्लॉक) और वस्तुतः जटिलताओं से रहित हैं। हालांकि, वे पोस्टऑपरेटिव अवधि में गुणवत्ता एनाल्जेसिया प्रदान कर सकते हैं, जिससे तत्काल पोस्टऑपरेटिव रिकवरी और दर्द प्रबंधन की सुविधा मिलती है। चेहरे और खोपड़ी के लिए अधिकांश संक्रमण ट्राइजेमिनल तंत्रिका (कपाल तंत्रिका वी) और ग्रीवा जाल (सी 2-सी 4) से प्राप्त होता है।
ट्राइजेमिनल नर्व का V1 डिवीजन सुप्राऑर्बिटल और सुप्राट्रोक्लियर तंत्रिकाएं ट्राइजेमिनल तंत्रिका के पहले विभाजन की शाखाएं हैं जो सुप्राऑर्बिटल फोरामेन से बाहर निकलती हैं। सुप्राऑर्बिटल तंत्रिका माथे के मध्य भाग को छोड़कर, खोपड़ी के पूर्वकाल भाग को संवेदी संक्रमण प्रदान करती है, जो सुप्राट्रोक्लियर तंत्रिका द्वारा संक्रमित होती है। इस ब्लॉक का उपयोग ललाट क्रैनियोटॉमी के साथ-साथ छोटी शल्य चिकित्सा प्रक्रियाओं के लिए भी किया जा सकता है, जिसमें स्कैल्प नेवी का छांटना भी शामिल है।
तकनीक सुप्राऑर्बिटल तंत्रिका को आसानी से अवरुद्ध किया जा सकता है क्योंकि यह सुप्राऑर्बिटल फोरामेन से बाहर निकलती है; ब्लॉक स्थान आसानी से पुतली के मध्य बिंदु से सहसंबद्ध होता है। जब फोरामेन स्थित होता है, तो स्थानीय संवेदनाहारी समाधान (1-2 एमएल 0.25% बुपीवाकेन 1: 200,000 एपिनेफ्रिन के साथ) का एक चमड़े के नीचे इंजेक्शन किया जाता है। एक बार जब स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है, तो हेमेटोमा के गठन के जोखिम को कम करने के लिए कोमल दबाव बनाए रखा जाता है। इस ब्लॉक के साथ जटिलताएं दुर्लभ हैं।
ट्राइजेमिनल तंत्रिका की V2 शाखा ट्राइजेमिनल नर्व के दूसरे डिवीजन को ट्राइजेमिनल नर्व के मैक्सिलरी डिवीजन के रूप में भी जाना जाता है। यह मैक्सिलरी फोरामेन या इन्फ्राऑर्बिटल फोरामेन से बाहर निकलता है, जो मिडलाइन से लगभग 2 सेमी की दूरी पर स्थित होता है, और आमतौर पर विद्यार्थियों के मध्य बिंदु के साथ संरेखित होता है। यह तंत्रिका ऊपरी होंठ, चोआना, मैक्सिलरी साइनस, नाक सेप्टम के हिस्से और नाक की नोक को संवेदी आपूर्ति प्रदान करती है। इस ब्लॉक का उपयोग फांक होंठ की सर्जरी, नाक के सेप्टल की मरम्मत और एंडोस्कोपिक साइनस सर्जरी के लिए एनाल्जेसिया प्रदान करने के लिए किया जा सकता है।
तकनीक ट्राइजेमिनल तंत्रिका के मैक्सिलरी डिवीजन के दो दृष्टिकोण हैं:
- अतिरिक्त मार्ग: सुई को तंत्रिका के बाहरी स्थान से इन्फ्राऑर्बिटल फोरामेन में निर्देशित किया जाता है। फोरमैन बाहरी रूप से स्थित होता है, और 27-गेज सुई को फोरमैन में डाला जाता है। इंट्रावास्कुलर इंजेक्शन को बाहर करने की आकांक्षा के बाद, स्थानीय संवेदनाहारी समाधान के 1-2 एमएल इंजेक्ट किया जाता है।
- अंतर्गर्भाशयी मार्ग: बुक्कल म्यूकोसा में सबसुल्कल क्षेत्र के माध्यम से तंत्रिका का उपयोग किया जाता है। इन्फ्राऑर्बिटल तंत्रिका को अवरुद्ध करने के लिए यह हमारा पसंदीदा तरीका है। ऊपरी चीरा या दूसरा बाइसेप्सिड जिस तरफ अवरुद्ध किया जाना है वह स्थित है; एक सुई को एक उप-मार्ग के माध्यम से इन्फ्राऑर्बिटल फोरामेन के स्थान की ओर पारित किया जाता है। सावधानीपूर्वक आकांक्षा के बाद, स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। फटे होंठ की मरम्मत के लिए निर्धारित शिशुओं के लिए, हम प्रत्येक पक्ष के लिए 0.5 एमएल स्थानीय संवेदनाहारी समाधान का उपयोग करते हैं; बड़े बच्चों और किशोरों के लिए, हम स्थानीय संवेदनाहारी समाधान के 1.5-2 एमएल का उपयोग करते हैं। ब्लॉक के बाद कई घंटों तक ऊपरी होंठ सुन्न रहने की संभावना है, जो रोगियों के लिए चिंताजनक हो सकता है। संज्ञाहरण से उभरने की अवधि के दौरान ऊपरी होंठ को काटने से रोकने के लिए देखभाल प्रदान की जानी चाहिए।
ट्राइजेमिनल नर्व का V3 मैंडिबुलर डिवीजन ट्राइजेमिनल नर्व का मेन्डिबुलर डिवीजन निचले जबड़े, निचले होंठ और खोपड़ी के टेम्पोरो-पार्श्विका भागों के लिए एनाल्जेसिया प्रदान करता है। बच्चों में लक्षित सबसे आम तंत्रिका मानसिक तंत्रिका है, जो पुतली और सुप्राऑर्बिटल और इन्फ्राऑर्बिटल फोरैमिना के अनुरूप मध्य रेखा के स्तर पर स्थित मानसिक अग्रभाग से निकलती है।
तकनीक मानसिक तंत्रिका ब्लॉक की नियुक्ति के लिए एक अंतर्गर्भाशयी मार्ग फिर से पसंद किया जाता है। सुई को निचले इंसुलेटर के स्तर पर इन्फ्राऑर्बिटल फोरामेन की ओर निर्देशित किया जाता है; 1.5 एमएल स्थानीय संवेदनाहारी समाधान तब सावधानीपूर्वक आकांक्षा के बाद इंजेक्ट किया जाता है। इंजेक्शन के बाद क्षेत्र की कोमल मालिश की जाती है। ऑरिकुलोटेम्पोरल तंत्रिका पार्श्व खोपड़ी की आपूर्ति करती है और पिन्ना और आंख के कोण के बीच के मध्य बिंदु पर अवरुद्ध होती है। इस तंत्रिका के एक ब्लॉक में स्थानीय संवेदनाहारी समाधान के 1-2 एमएल का एक चमड़े के नीचे का इंजेक्शन शामिल होता है।
ग्रेटर ओसीसीपिटल तंत्रिका अधिक से अधिक पश्चकपाल तंत्रिका ग्रीवा जड़ C2 की एक शाखा है। तंत्रिका एपोन्यूरोसिस को छेदती है और मध्य रूप से पश्चकपाल धमनी में नीचे की ओर जाती है और धमनी के पार्श्व पहलू को पार करती है, जो कि नचल रेखा से बेहतर होती है क्योंकि यह खोपड़ी के पीछे के हिस्सों को संक्रमित करती है। पश्चवर्ती फोसा क्रैनियोटॉमी के साथ-साथ क्रोनिक ओसीसीपिटल न्यूराल्जिया वाले रोगियों के लिए खोपड़ी के पर्याप्त ब्लॉक प्रदान करने के लिए एक अधिक ओसीसीपिटल तंत्रिका ब्लॉक का उपयोग किया जा सकता है।
तकनीक ओसीसीपिटल प्रोट्यूबेरेंस पल्पेटेड है। मध्य रेखा की पहचान की जाती है, और पश्चकपाल धमनी को पल्पेट किया जाता है। एक 27-गेज सुई डाली जाती है, और स्थानीय संवेदनाहारी समाधान का एक चमड़े के नीचे इंजेक्शन किया जाता है (1.5 एपिनेफ्रिन के साथ 2% बुपीवाकेन का 0.25-1 मिलीलीटर)। इंजेक्शन के बाद क्षेत्र को धीरे से मालिश किया जाता है। इस तकनीक के साथ जटिलताएं दुर्लभ हैं।
अल्ट्रासाउंड-निर्देशित तकनीक यूएस-निर्देशित तकनीक वही है जो वयस्कों के लिए उपयोग की जाती है (देखें चेहरे के तंत्रिका ब्लॉक) ओब्लिकस कैपिटिस की पहचान के लिए 10 मेगाहर्ट्ज या उससे अधिक की एक रैखिक जांच का उपयोग किया जाता है, और तंत्रिका को मांसपेशियों के लिए सतही पाया जा सकता है।
सतही सरवाइकल प्लेक्सस सतही सरवाइकल प्लेक्सस एक शुद्ध संवेदी तंत्रिका है जो C2-C4 तंत्रिका जड़ों से प्राप्त होती है। यह क्रिकॉइड के स्तर पर स्टर्नोक्लेडोमैस्टॉइड के पेट के चारों ओर लपेटता है और चार शाखाओं में विभाजित होता है: कम ओसीसीपिटल जो पीछे के ऑरिकुलर क्षेत्र की आपूर्ति करता है; मास्टॉयड क्षेत्र और पिन्ना की आपूर्ति करने वाला महान कान; गर्दन के पूर्वकाल भाग की आपूर्ति करने वाली अनुप्रस्थ ग्रीवा; और सतही सरवाइकल कंधे के ऊपर की त्वचा की आपूर्ति करता है, जो शोल-डेर जोड़ पर केप-समान वितरण में होता है। सतही सरवाइकल प्लेक्सस का ब्लॉक टाइम्पेनोमास्टॉइड सर्जरी, ओटोप्लास्टी, थायरॉयड सर्जरी और गर्दन के पूर्वकाल भाग पर की जाने वाली प्रक्रियाओं के लिए अच्छा पोस्टऑपरेटिव एनाल्जेसिया प्रदान कर सकता है। इस तंत्रिका ब्लॉक के उपयोग से पेरिऑपरेटिव अवधि में ओपिओइड का उपयोग कम हो जाता है, जिससे मतली और उल्टी की घटना कम हो जाती है।
तकनीक तकनीक अनिवार्य रूप से वयस्क रोगी में उपयोग की जाने वाली समान है। स्टर्नोक्लेडोमैस्टॉइड के क्लैविक्युलर सिर की पहचान की जाती है, और क्रिकॉइड कार्टिलेज से स्टर्नोक्लेडोमैस्टॉइड की पिछली सीमा को प्रतिच्छेद करने के लिए खींची गई एक रेखा की पहचान की जाती है। स्थानीय संवेदनाहारी समाधान का एक चमड़े के नीचे इंजेक्शन (एपिनेफ्रिन 1: 3 के साथ 0.25% बुपीवाकेन का 1-200,000 एमएल) किया जाता है। इंजेक्शन के दौरान सावधानी बरती जानी चाहिए क्योंकि बाहरी गले की नस से तंत्रिका की निकटता होती है। गहरे गर्भाशय ग्रीवा के जाल में संभावित इंजेक्शन को रोकने के लिए गहरे इंजेक्शन से बचा जाना चाहिए, जो एकतरफा सहानुभूति नाड़ीग्रन्थि ब्लॉक के परिणामस्वरूप आवर्तक स्वरयंत्र तंत्रिका पक्षाघात, हेमिडियाफ्राम के पक्षाघात, और हॉर्नर सिंड्रोम सहित प्रतिकूल प्रभावों से जुड़ा है। जटिलताएं, हालांकि दुर्लभ हैं, डीप सर्वाइकल प्लेक्सस ब्लॉक और इंट्रावास्कुलर इंजेक्शन से संबंधित हैं। (देखना सरवाइकल प्लेक्सस ब्लॉक इस तकनीक के अधिक विस्तृत विवरण के लिए।)
अल्ट्रासाउंड-निर्देशित तकनीक यूएस-निर्देशित वही है जो वयस्कों के लिए उपयोग किया जाता है (देखें अल्ट्रासाउंड-निर्देशित सरवाइकल प्लेक्सस ब्लॉक).
अर्नोल्ड की तंत्रिका अर्नोल्ड की तंत्रिका वेगस तंत्रिका की औरिकुलर शाखा है; यह श्रवण नहर और टाम्पैनिक झिल्ली के निचले आधे हिस्से को संवेदी संरक्षण प्रदान करता है। इस तंत्रिका का एक ब्लॉक मायरिंगोटॉमी के लिए एनाल्जेसिया प्रदान करता है। एक महीन सुई का उपयोग करते हुए, 0.5-1 एमएल स्थानीय संवेदनाहारी को पोस्टीरियर ट्रैगस के कार्टिलेज में इंजेक्ट किया जाता है।
ऊपरी छोर ब्लॉक
फंक्शनल रीजनल एनेस्थीसिया एनाटॉमी और में ब्रेकियल प्लेक्सस की शारीरिक रचना की पूरी समीक्षा प्रदान की गई है। अल्ट्रासाउंड-गाइडेड इंटरस्केलीन ब्राचियल प्लेक्सस ब्लॉक, सुप्राक्लेविक्युलर ब्राचियल प्लेक्सस ब्लॉक, इन्फ्राक्लेविक्युलर ब्राचियल प्लेक्सस ब्लॉक और एक्सिलरी ब्राचियल प्लेक्सस ब्लॉक. बच्चों में ब्रेकियल प्लेक्सस के कई तरीके हैं। यद्यपि कंधे की शल्य चिकित्सा प्रक्रियाओं के लिए वयस्कों में अक्सर इंटरस्केलीन ब्लॉक का उपयोग किया जाता है, लेकिन बच्चों में इस दृष्टिकोण का उपयोग बहुत कम किया जाता है। यह सीमित संकेतों और बच्चों में इंटरस्केलीन दृष्टिकोण के उपयोग से जुड़ी जटिलताओं की बढ़ती घटनाओं के कारण है। बच्चों में ब्रेकियल प्लेक्सस के सबसे आम तरीकों में सुप्राक्लेविक्युलर, इन्फ्राक्लेविक्युलर और एक्सिलरी दृष्टिकोण शामिल हैं। वर्णित जटिलताओं में पेरिक्लेविकुलर ब्लॉकों के लिए हेमेटोमा, इंट्रावास्कुलर इंजेक्शन, इंट्रान्यूरल इंजेक्शन और न्यूमोथोरैक्स शामिल हैं। एक्सिलरी दृष्टिकोण को छोड़कर, सभी दृष्टिकोणों को हमेशा अमेरिकी मार्गदर्शन में किया जाना चाहिए। अक्सर, इन ब्लॉकों को गंभीर मस्कुलोस्केलेटल शिकायतों वाले बच्चों पर किया जा रहा है (उदाहरण के लिए, निश्चित संकुचन, मांसपेशियां अनुपस्थित या रेशेदार); इन रोगियों में, व्यक्तिगत शरीर रचना को परिभाषित करने की क्षमता के मामले में अमेरिका न्यूरोस्टिम्यूलेशन से बेहतर है। लंबे समय तक एनाल्जेसिया के लिए, परिधीय कैथेटर को सुप्राक्लेविक्युलर या इन्फ्राक्लेविक्युलर क्षेत्र में आसानी से तय किया जा सकता है।
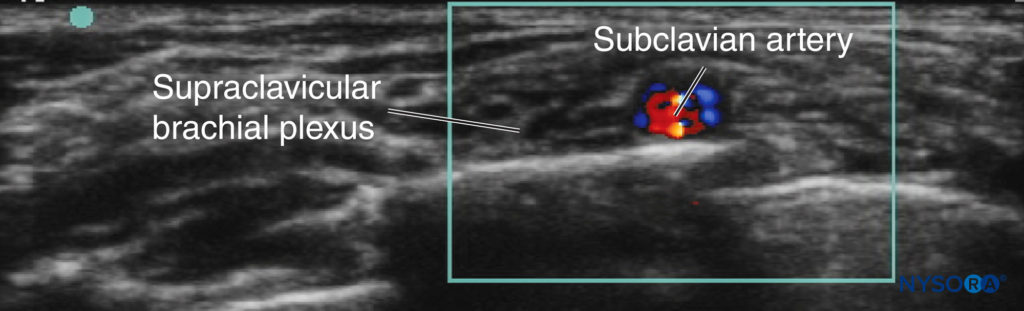
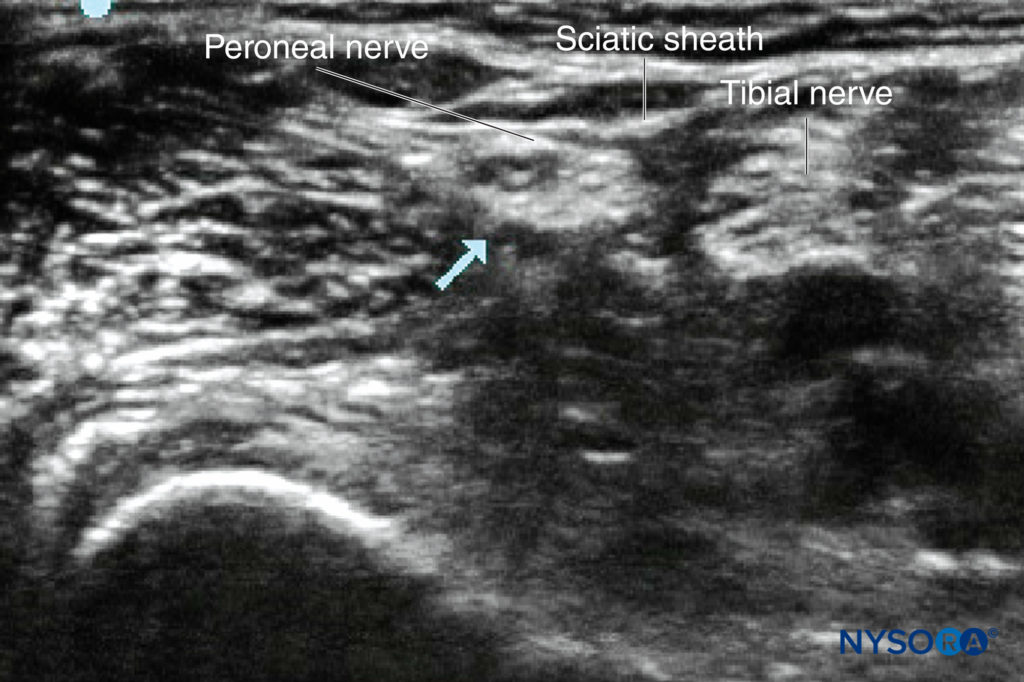
सुप्राक्लेविकुलर दृष्टिकोण बच्चों के घनिष्ठ शारीरिक संबंधों में, इंटरस्केलीन दृश्य से सुपरक्लेविकुलर दृश्य में बदलने के लिए केवल छोटे जांच आंदोलनों की आवश्यकता होती है। अमेरिका से पहले, गर्भाशय ग्रीवा फुस्फुस का आवरण की निकटता के कारण बच्चों में इस ब्लॉक का उपयोग कम किया गया था। हालांकि, उचित प्रशिक्षण और परामर्श के साथ, सोनोएनाटॉमी (चित्रा 3) को समझना आसान हो जाता है, और ब्लॉक आमतौर पर तकनीकी रूप से आसान हो जाता है। यह अनुशंसा की जाती है कि यह ब्लॉक केवल यूएस के उपयोग के साथ किया जाए।
अल्ट्रासाउंड-निर्देशित तकनीक यूएस-निर्देशित सुप्राक्लेविकुलर दृष्टिकोण में, बच्चे को सिर की अंगूठी और कंधे के रोल के साथ लापरवाह रखा जाता है; यह व्यवस्था एनेस्थेसियोलॉजिस्ट के सुई हाथ को पीछे के पहलू से संपर्क करने के लिए पर्याप्त जगह बनाती है। छोटे बच्चे में, पहली पसली पूरी तरह से अस्थि-पंजर नहीं हो सकती है। प्रस्तावित सुई प्रक्षेपवक्र में संभावित खतरनाक जहाजों की पहचान करने के लिए हमेशा डॉपलर का उपयोग करें। जांच हंसली के समानांतर और स्पर्श करने के लिए स्थित है और वक्ष में लक्ष्य रखते हुए, कोण वाली पुच्छ है। पोस्टेरोलेटरल से एंटेरोमेडियल दिशा में एक इन-प्लेन नीडलिंग तकनीक कार्यरत है (देखें चित्रा 3).
इन्फ्राक्लेविकुलर दृष्टिकोण यूएस-निर्देशित इन्फ्राक्लेविकुलर दृष्टिकोण सुप्राक्लेविकुलर दृष्टिकोण के लिए दूसरी पसंद है क्योंकि इस बिंदु पर ब्रेकियल प्लेक्सस आमतौर पर गहरा होता है और एक आउट-ऑफ-प्लेन तकनीक कार्यरत होती है। हालांकि, अगर सुप्राक्लेविक्युलर फोसा दुर्गम है या स्थानीय संक्रमण है, तो एक इन्फ्राक्लेविकुलर दृष्टिकोण का संकेत दिया जाता है। इस दृष्टिकोण के लिए अमेरिकी मार्गदर्शन की सिफारिश की जाती है (देखें अल्ट्रासाउंड-गाइडेड इन्फ्राक्लेविकुलर ब्राचियल प्लेक्सस ब्लॉक अधिक विवरण के लिए)।
अक्षीय दृष्टिकोण ब्रेकियल प्लेक्सस के लिए एक्सिलरी दृष्टिकोण बच्चों और किशोरों में सबसे अधिक इस्तेमाल किया जाने वाला लैंडमार्क-आधारित दृष्टिकोण है और इसका उपयोग हाथ और हाथ की प्रक्रियाओं के लिए किया जाता है। अक्षीय दृष्टिकोण का प्राथमिक लाभ जटिलताओं का अपेक्षाकृत कम जोखिम है। हालांकि, एक्सिलरी म्यान से इस तंत्रिका के समीपस्थ बाहर निकलने के कारण, इस दृष्टिकोण के साथ मस्कुलोक्यूटेनियस तंत्रिका के लापता होने की 40-50% संभावना है। इसलिए, इस दृष्टिकोण का उपयोग करते हुए एक ब्लॉक का प्रदर्शन करते समय, मस्कुलोक्यूटेनियस तंत्रिका को अलग से अवरुद्ध किया जाना चाहिए, जब बाइसेप्स और पूर्वकाल प्रकोष्ठ के एनाल्जेसिया की मांग की जाती है। कुल्हाड़ी में परिधीय तंत्रिका कैथेटर को स्थिर करना और जीवाणु उपनिवेशण से बचाना मुश्किल है। एक यूएस-निर्देशित तकनीक का वर्णन किया गया है, लेकिन इसमें वर्णित वयस्क तकनीक से बहुत कम अंतर है अल्ट्रासाउंड-गाइडेड एक्सिलरी ब्राचियल प्लेक्सस ब्लॉक.
तकनीक एक एक्सिलरी ब्लॉक रखने की कई तकनीकें हैं। आमतौर पर इस्तेमाल किए जाने वाले दृष्टिकोणों में ट्रांसर-टेरियल दृष्टिकोण और तंत्रिका उत्तेजना दृष्टिकोण शामिल हैं। यद्यपि वयस्कों में ट्रांसएर्टियल दृष्टिकोण के साथ अधिक सफलता की सूचना मिली है, इस दृष्टिकोण का उपयोग अक्सर बच्चों में नहीं किया जाता है, क्योंकि पोत की ऐंठन की उच्च घटना और बच्चों बनाम वयस्कों में इस्किमिया की संभावना बढ़ जाती है। यद्यपि वयस्कों में कई विधियों की सूचना दी गई है, सरल, सामान्य एकल-इंजेक्शन तकनीक बच्चों में प्रभावी प्रतीत होती है।
इस तकनीक के लिए, रोगी को हाथ के साथ 90 डिग्री तक ले जाया जाता है। कोहनी मुड़ी हुई है, और हाथ सिर के ऊपर रखा गया है। 30 डिग्री के कोण पर एक्सिलरी धमनी से बेहतर एक उत्तेजक सुई डाली जाती है, जिसमें टिप हंसली के मध्य बिंदु की ओर इशारा करती है। एक "पॉप" महसूस किया जा सकता है क्योंकि सुई अक्षीय म्यान में प्रवेश करती है। 0.5 mA पर तंत्रिका उत्तेजना की प्रतिक्रिया प्राप्त करने के बाद, स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। अधिकतम 0.3 एमएल तक 0.5-20 एमएल/किलोग्राम की मात्रा की सिफारिश की जाती है। जब इस ब्लॉक को बढ़ाने के लिए मस्कुलोक्यूटेनियस तंत्रिका के एनेस्थीसिया की आवश्यकता होती है, तो सुई को एक्सिलरी धमनी की नाड़ी के ऊपर और कोरकोब्राचियलिस पेशी के पेट की ओर निर्देशित किया जाता है। मछलियां का संकुचन मस्कुलोक्यूटेनियस तंत्रिका के करीब सुई की नियुक्ति की पुष्टि करता है।
कलाई में तंत्रिका ब्लॉक कलाई के स्तर पर रेडियल, उलनार और माध्यिका नसों के ब्लॉक को पूरा किया जा सकता है। इन परिधीय ब्लॉकों का लाभ मोटर ब्लॉक की अनुपस्थिति है। वे मुख्य रूप से हाथ पर सर्जरी के लिए उपयोग किए जाते हैं, जैसे कि सिंडैक्टली मरम्मत। इन ब्लॉकों को सामान्य संज्ञाहरण के संयोजन में किया जाता है, क्योंकि केवल इस ब्लॉक के साथ टूर्निकेट दर्द को समाप्त नहीं किया जा सकता है। (देखना अल्ट्रासाउंड-निर्देशित कलाई ब्लॉक और कलाई ब्लॉक क्रमशः यूएस-निर्देशित और लैंडमार्क-आधारित तकनीकों के बारे में अधिक जानकारी के लिए; ये तकनीक अनिवार्य रूप से वयस्कों में उपयोग की जाने वाली तकनीकों के समान हैं।) अमेरिका के साथ, नसों को उनके रास्ते में किसी भी बिंदु पर अवरुद्ध किया जा सकता है। निम्नलिखित चर्चा कुछ विशिष्ट मुद्दों की रूपरेखा तैयार करती है जो बाल रोगियों में कलाई के ब्लॉक के ऐतिहासिक अनुप्रयोग से संबंधित हैं।
रेडियल तंत्रिका रेडियल तंत्रिका रेडियल सिर के समीपस्थ एक सतही संवेदी तंत्रिका है। रेडियल तंत्रिका दो शाखाओं में विभाजित होती है: तत्कालीन शाखा और पृष्ठीय शाखा। यह विभाजन त्रिज्या के बाहर के छोर के समीपस्थ होता है। यह ब्लॉक उन बच्चों के लिए किया जाता है जो ट्रिगर थंब रिलीज या अंगूठे और इंडेक्स फिंगर से जुड़ी छोटी शल्य चिकित्सा प्रक्रियाओं से गुजर रहे हैं।
तकनीक शारीरिक "स्नफ़ बॉक्स" की पहचान की जाती है, और स्थानीय संवेदनाहारी को इस स्थान पर लगभग 2 सेमी समीपस्थ रूप से घुसपैठ किया जाता है। पश्चात की अवधि में अच्छा एनाल्जेसिया प्रदान करने के लिए 2 एमएल की मात्रा पर्याप्त है।
मंझला तंत्रिका माध्यिका तंत्रिका पामारिस लॉन्गस के टेंडन और फ्लेक्सर कार्पी रेडियलिस के बीच स्थित होती है। तंत्रिका को फ्लेक्सर रेटिनकुलम के स्तर पर या मिडफोरआर्म स्तर पर अवरुद्ध किया जा सकता है। कलाई पर माध्यिका तंत्रिका को अवरुद्ध करने के महत्वपूर्ण शारीरिक लाभों में से एक फ्लेक्सर रेटिनकुलम के स्तर पर एक बर्सा की उपस्थिति है। यह बर्सा माध्यिका तंत्रिका को समाहित करता है; इसलिए, तंत्रिका को नुकसान पहुंचाए बिना इस तंत्रिका को ब्लॉक किया जा सकता है।
तकनीक फ्लेक्सर कार्पी रेडियलिस और पामारिस लॉन्गस के टेंडन की पहचान की जाती है। कलाई का लचीलापन कण्डरा की पहचान करता है। पामारिस लॉन्गस टेंडन की औसत दर्जे की सीमा पर 27-गेज सुई डाली जाती है। बर्सा में प्रवेश करते ही एक "पॉप" महसूस होता है। स्थानीय संवेदनाहारी समाधान के 2 एमएल का एक इंजेक्शन बनाया जाता है। छोटे बच्चों और शिशुओं में कम मात्रा में उपयोग किया जाता है।
उल्नर तंत्रिका उलनार तंत्रिका की पाल्मर त्वचीय शाखा कलाई तक अलनार धमनी के साथ होती है। यह फ्लेक्सर रेटिनकुलम को छिद्रित करता है और हथेली में समाप्त होता है, मध्य तंत्रिका के साथ संचार करता है।
तकनीक कलाई पर तंत्रिका आसानी से अवरुद्ध हो जाती है। फ्लेक्सर कार्पी उलनारिस टेंडन की पहचान की जाती है। तंत्रिका फ्लेक्सर कार्पी उलनारिस टेंडन के नीचे अवरुद्ध होती है, जो पिसीफॉर्म हड्डी के समीप होती है। एक 27-गेज सुई फ्लेक्सर कार्पी उलनारिस के नीचे, पिसीफॉर्म हड्डी के समीपस्थ, लगभग 0.5 सेमी पास की जाती है। आकांक्षा के बाद, 2 एमएल स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है।
निचले छोर के ब्लॉक
काठ का जाल और त्रिक जाल निचले छोर की आपूर्ति करते हैं। काठ का जाल पसोस डिब्बे में समाहित है और इसमें T12 और काठ की नसों L1-L4 का एक छोटा सा हिस्सा होता है। ऊरु, पार्श्व ऊरु त्वचीय, और प्रसूति नसें काठ का जाल की शाखाएं हैं और अधिकांश जांघ और ऊपरी पैर की आपूर्ति करती हैं। निचला पैर त्रिक जाल से घिरा हुआ है, जो एल 4, एल 5, एस 1, एस 2 और एस 3 के पूर्वकाल रमी से निकला है। सेक्रल प्लेक्सस sciatic तंत्रिका को जन्म देता है, जो शरीर की सबसे बड़ी तंत्रिका है। वर्णित निचले छोरों के ब्लॉक की जटिलताओं में हेमेटोमा, इंट्रावास्कुलर इंजेक्शन और इंट्रान्यूरल इंजेक्शन शामिल हैं। सेरेब्रल पाल्सी के रोगियों में लैंडमार्क / तंत्रिका उत्तेजना विधि को कठिन बना दिया जाता है, जिसमें अंग सिकुड़न और अनुपस्थित या हाइपोप्लास्टिक या रेशेदार मांसपेशियां होती हैं। संकुचन कभी-कभी इतने गंभीर होते हैं कि ब्लॉक करने के लिए पहुंच प्राप्त करना लगभग असंभव है।
मादा तंत्रिका ऊरु तंत्रिका ब्लॉक बच्चों में सबसे अधिक प्रदर्शन किया जाने वाला निचला छोर परिधीय तंत्रिका ब्लॉक है। इसका उपयोग ऊरु फ्रैक्चर, इलिजारोव फ्रेम प्लेसमेंट, पेटेलर लिगामेंट रीअलाइनमेंट और स्लिप्ड अपर फेमोरल एपिफेसिस फिक्सेशन के बाद दर्द से राहत प्रदान करने के लिए किया जाता है। ऊरु तंत्रिका कमर में क्रीज के स्तर पर स्थित होती है, पार्श्व ऊरु धमनी के स्पंदन के लिए।
तकनीक इस ब्लॉक की तकनीक वयस्कों में इस्तेमाल होने वाली तकनीक के समान है (देखें ऊरु तंत्रिका ब्लॉक) ऊरु धमनी नाड़ी स्थित होती है, और क्वाड्रिसेप्स मांसपेशी संकुचन को प्राप्त करने के लिए सुई को तुरंत नाड़ी के पार्श्व में डाला जाता है। तंत्रिका उत्तेजक को शुरू में 1 एमए पर सेट किया जाता है और फिर क्वाड्रिसेप्स संकुचन को देखते हुए 0.5 एमए तक घटाया जाता है। सुई के स्थान को स्थिर किया जाता है और आकांक्षा को बार-बार किया जाता है क्योंकि 0.2–0.4 एमएल/किलोग्राम स्थानीय संवेदनाहारी इंजेक्ट किया जाता है।
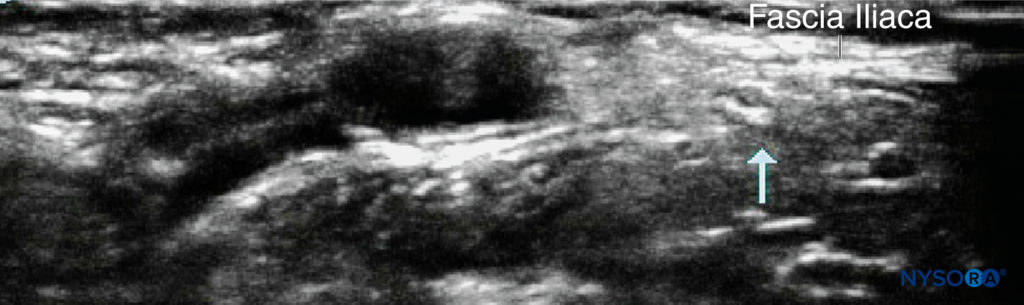
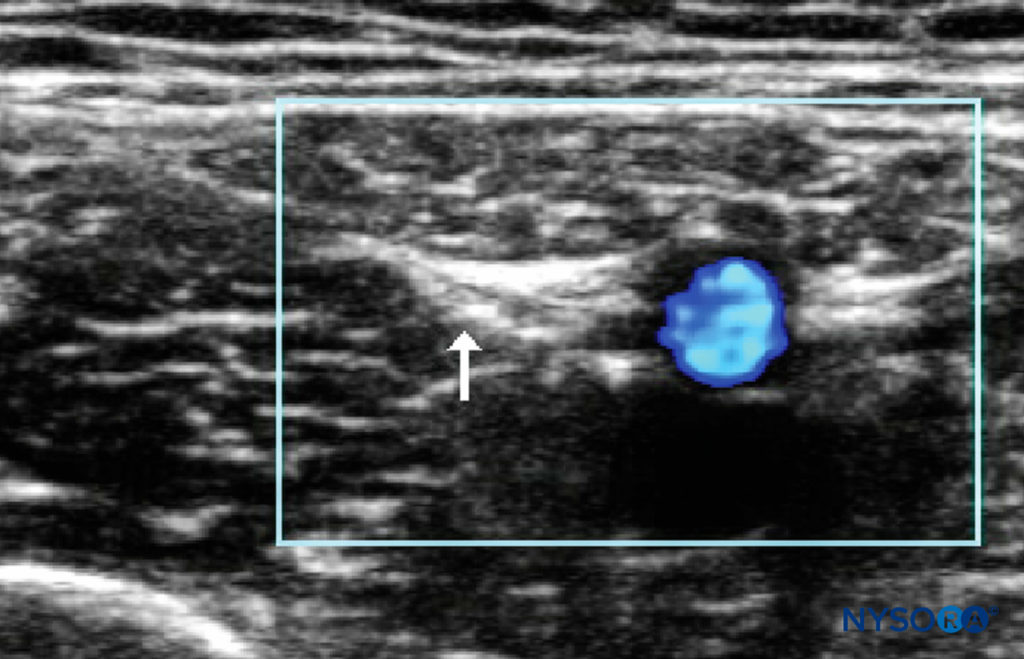
अल्ट्रासाउंड-निर्देशित तकनीक रोगी को लापरवाह स्थिति में रखा जाता है, जिसमें एनेस्थेसियोलॉजिस्ट इच्छित तंत्रिका ब्लॉक की तरफ होता है, जो यूएस मशीन के विपरीत होता है। लीनियर प्रोब को वंक्षण लिगामेंट के ठीक नीचे और समानांतर रखा जाता है। जहाजों के ढहने से बचने के लिए न्यूनतम ट्रांसड्यूसर दबाव का उपयोग करते हुए, डॉपलर का उपयोग सतही सर्कमफ्लेक्स इलियाक धमनी की पहचान करने के लिए किया जाता है, क्योंकि यह धमनी अक्सर ऊरु तंत्रिका को सतही रूप से गुजरती है (चित्रा 4) सुई को पार्श्व से औसत दर्जे की दिशा में विमान में पेश किया जाता है, जिसका लक्ष्य प्रावरणी इलियाका को "पॉप" करना है क्योंकि यह ऊरु तंत्रिका पर फैलता है। ध्यान दें कि दो से अधिक "पॉप" अक्सर महसूस किए जाते हैं और यह सुनिश्चित करने के लिए कि सही विमान स्थित है, 0.5 एमएल के बार-बार परीक्षण इंजेक्शन की आवश्यकता हो सकती है। यदि आवश्यक हो, तो पार्श्व ऊरु त्वचीय तंत्रिका को अवरुद्ध करने के लिए सुई को 180 डिग्री घुमाया जा सकता है।
पार्श्व ऊरु त्वचीय तंत्रिका पार्श्व ऊरु त्वचीय तंत्रिका काठ का जाल के L3 और L4 खंडों से ली गई है। यह एक शुद्ध संवेदी तंत्रिका है और इलियाक शिखा की पार्श्व सीमा के साथ सतही रूप से गुजरती है। यह वंक्षण लिगामेंट मेडियल के नीचे से पूर्वकाल बेहतर इलियाक रीढ़ तक प्रकट होता है, प्रावरणी लता और प्रावरणी इलियाका के बीच यात्रा करता है। यह नितंब के पार्श्व पहलू की त्वचा और जांघ के अग्रपार्श्विक पहलू को अधिक से अधिक trochanter के नीचे की आपूर्ति करता है। एक पार्श्व ऊरु त्वचीय तंत्रिका जांघ के पार्श्व पहलू पर सर्जरी के लिए एनाल्जेसिया प्रदान करने के लिए उपयोगी है, जिसमें मांसपेशियों की बायोप्सी और ग्राफ्ट छांटना शामिल है।
ध्यान दें कि पार्श्व ऊरु त्वचीय तंत्रिका अधिक से अधिक trochanter के ऊपर जांघ की त्वचा की आपूर्ति नहीं करती है; इस क्षेत्र को L1 और T12 तंत्रिका जड़ों की शाखाओं द्वारा आपूर्ति की जाती है। यदि चीरा इस सेफलाड का विस्तार करने के लिए है, तो जांघ के ऊपरी पार्श्व पहलू के आसपास एक सतही घुसपैठ या एक अनुप्रस्थ उदर तल (TAP) (T12-L1) ब्लॉक की आवश्यकता हो सकती है। जहां बच्चों के कूल्हे की पिछली सर्जरी हुई हो, वहां निशान पड़ना लैंडमार्क- और यूएस-आधारित दोनों तकनीकों को कठिन बना सकता है। इस ब्लॉक की तकनीक वयस्कों में इस्तेमाल होने वाली तकनीक के समान है (देखें अल्ट्रासाउंड-निर्देशित पार्श्व ऊरु त्वचीय तंत्रिका ब्लॉक).
तकनीक पूर्वकाल सुपीरियर इलियाक रीढ़ की पहचान की जाती है। एक बिंदु 1-2 सेंटीमीटर नीचे और पूर्वकाल सुपीरियर इलियाक रीढ़ की हड्डी की पहचान की जाती है। क्षेत्र की सावधानीपूर्वक सड़न रोकनेवाला तैयारी के बाद, एक कुंद सुई को चिह्नित साइट में पेश किया जाता है। एक बार जब सुई त्वचा के माध्यम से होती है, तो एक "पॉप" महसूस होता है क्योंकि सुई प्रावरणी लता को छेदती है। एक बार जब सुई इस स्थान के भीतर दर्ज हो जाती है, तो प्रतिरोध का नुकसान महसूस किया जा सकता है क्योंकि स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। स्थानीय संवेदनाहारी समाधान की कुल मात्रा 0.1 एमएल/किलोग्राम (अधिकतम 5 एमएल) इंजेक्ट की जाती है।
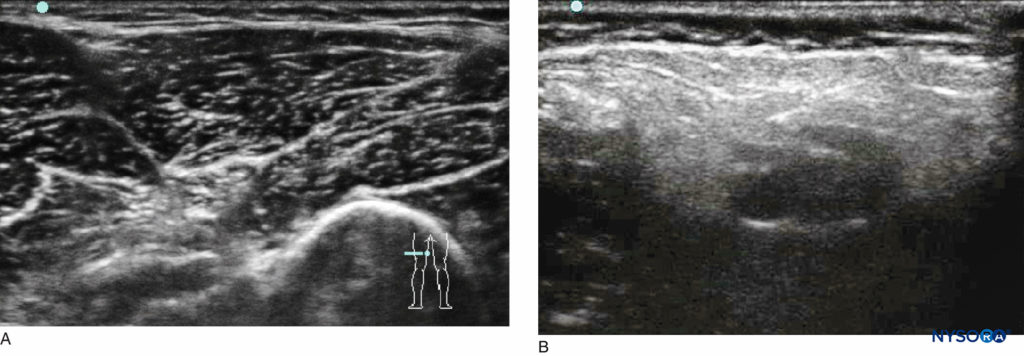
अल्ट्रासाउंड-निर्देशित तकनीक तंत्रिका की पहचान करने के लिए एक विश्वसनीय स्थान सार्टोरियस पेशी और टेंसर प्रावरणी लता के बीच के खांचे में, पूर्वकाल बेहतर इलियाक रीढ़ से 10-20 मिमी नीचे है। पार्श्व ऊरु त्वचीय तंत्रिका एक छोटी हाइपरेचोइक तंत्रिका है (चित्रा 5) ध्यान दें कि तंत्रिका स्नायुबंधन के माध्यम से या बाद में पूर्वकाल बेहतर इलियाक रीढ़ की हड्डी से गुजर सकती है।
नितम्ब तंत्रिका त्रिक जाल में कटिस्नायुशूल तंत्रिका शामिल है और औसत दर्जे के हिस्से को छोड़कर, जो कि ऊरु तंत्रिका द्वारा संक्रमित है, पीछे की जांघ, पैर और अधिकांश पैर को आंतरिक-गति प्रदान करता है। बच्चों में कटिस्नायुशूल तंत्रिका ब्लॉक के लिए कई तकनीकों का उपयोग किया जाता है। तंत्रिका को अवरुद्ध करने के लिए किस स्तर का चयन करते समय, यह आवश्यक है कि सबसे दूरस्थ दृष्टिकोण चुना जाए। बच्चों में टूर्निकेट दर्द शायद ही कभी एक समस्या है, क्योंकि वे सामान्य संज्ञाहरण के तहत हैं। इसके अलावा, यदि समीपस्थ ब्लॉक किया जाता है, तो डिस्टल तंत्रिका घटकों के छूटने की संभावना अधिक होती है, इस प्रकार एक "पैची" ब्लॉक बनता है। हम दो तकनीकों को संबोधित करेंगे: सबग्लूटियल और पॉप्लिटियल फोसा दृष्टिकोण। हालांकि, अमेरिका के साथ, sciatic तंत्रिका को अनिवार्य रूप से सर्जरी के लिए उपयुक्त स्तर पर अवरुद्ध किया जा सकता है और जहां तंत्रिका की कल्पना करना सबसे आसान है।
सबग्लूटियल दृष्टिकोण यह दृष्टिकोण हैमस्ट्रिंग रिलीज और पूर्वकाल क्रूसिएट लिगामेंट मरम्मत के लिए संकेत दिया गया है। कैथेटर प्लेसमेंट सीधा है; यह कैथेटर को बाद में 30-40 मिमी उपचर्म में सुरंगित करने में सहायक होता है। कैथेटर के ऊपर एक टूर्निकेट रखना समस्याग्रस्त नहीं है, हालांकि सर्जन द्वारा कैथेटर को हटाने से रोकने के लिए टूर्निकेट को हटाने पर ध्यान दिया जाना चाहिए।
तकनीक सबग्लूटियल कटिस्नायुशूल तंत्रिका ब्लॉक प्रति-गठन या तो पार्श्व (ऑपरेटिव साइड ऊपरवाला) या ऊपरी अंग के साथ लापरवाह स्थिति में हो सकता है। सबग्लूटियल लाइन जहां ग्लूटियल क्रीज मौजूद होती है, उसे चिह्नित किया जाता है। बाइसेप्स फेमोरिस टेंडन की पहचान की जाती है, और ग्लूटल क्रीज से अवर एक बिंदु, जो कि बाइसेप्स फेमोरिस टेंडन के लिए औसत दर्जे का होता है, को चित्रित किया जाता है। तंत्रिका उत्तेजक से जुड़ी एक म्यान वाली सुई को 60-70 डिग्री के कोण पर पूर्वकाल तल और सेफलाड में पेश किया जाता है। पैर का उलटा होना टिबियल तंत्रिका के ब्लॉक को इंगित करता है।
फिर करंट को घटाकर 0.4 mA कर दिया जाता है, और यदि उलटा अभी भी मौजूद है, तो स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। यदि विचलन नोट किया जाता है, तो सुई को त्वचा पर वापस ले लिया जाता है और बीच में डाला जाता है। यदि बाइसेप्स फेमोरिस टेंडन सिकुड़ रहा है, तो सुई को वापस त्वचा की ओर खींचा जाता है और बाइसेप्स फेमोरिस टेंडन की मांसपेशी पेट से दूर, मध्य में डाला जाता है। प्लांटार फ्लेक्सन भी पर्याप्त ब्लॉक प्लेसमेंट का एक संकेतक है, हालांकि यह असफल ब्लॉक की संभावना पैदा करता है। अंतरिक्ष में 0.3-0.5 एमएल/किलोग्राम (अधिकतम 20 एमएल तक) की मात्रा इंजेक्ट की जाती है। स्थानीय संवेदनाहारी समाधान के 1 एमएल के प्रारंभिक इंजेक्शन पर, सही सुई प्लेसमेंट की पुष्टि करते हुए, चिकोटी गायब हो जाती है।
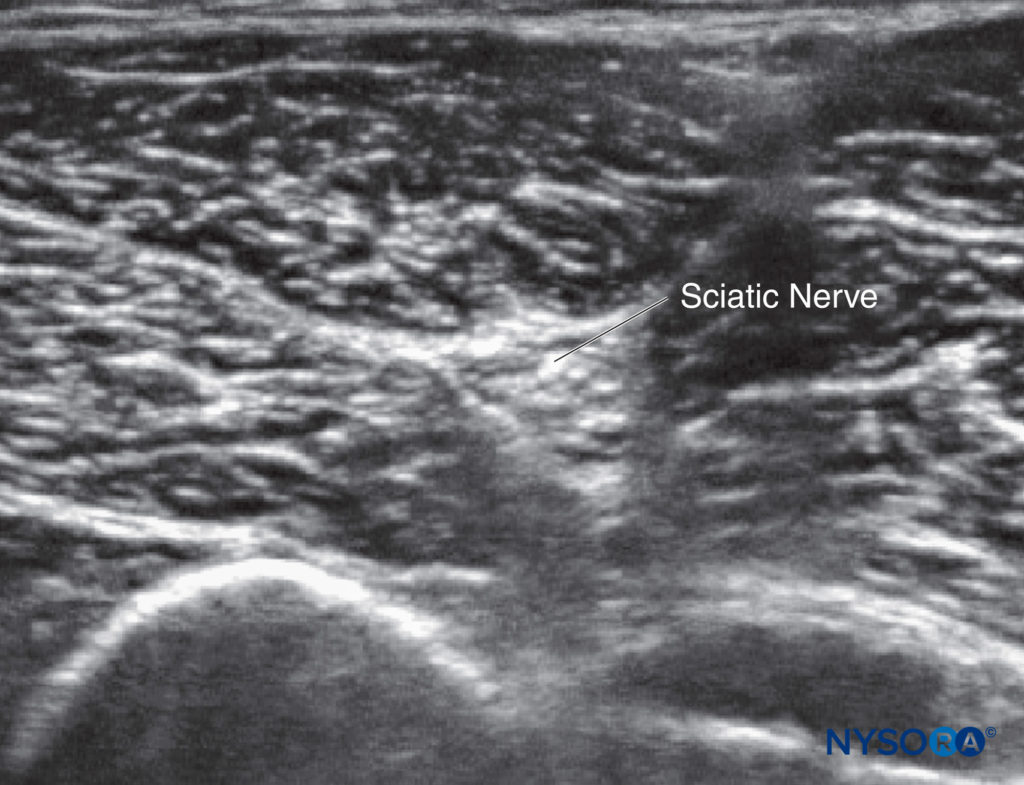
अल्ट्रासाउंड-निर्देशित तकनीक सबसे बड़े किशोर को छोड़कर सभी में एक रैखिक जांच पर्याप्त है। जांच के दबाव को लागू करने से अमेरिकी छवि में सुधार होता है, क्योंकि यह साइटिक तंत्रिका को जांच के करीब लाता है (चित्रा 6) आर्थ्रोग्रोपोटिक बच्चों में तंत्रिका की कल्पना करना मुश्किल हो सकता है, जिसमें यह फाइब्रोसिस द्वारा अस्पष्ट हो सकता है। जहां तंत्रिका की पहचान करने में कठिनाई होती है, वहां हाइपेरेकोजेनेसिटी के एक बैंड की तलाश में, औसत दर्जे से पार्श्व और पीठ तक एक अनुदैर्ध्य स्कैन का प्रयास किया जा सकता है (चित्रा 7) एक बार कटिस्नायुशूल तंत्रिका की पहचान हो जाने के बाद, जांच को वापस अनुप्रस्थ तल में घुमाएं। वैकल्पिक रूप से, पोपलीटल फोसा को दूर से ट्रैक करें, और अपने चरणों को वापस लेने से पहले तंत्रिका की पहचान करें। अमेरिका के साथ, जांघ की पिछली त्वचीय शाखा, औसत दर्जे का और कटिस्नायुशूल तंत्रिका को सतही देखना संभव है, और यह सुनिश्चित करना महत्वपूर्ण है कि स्थानीय संवेदनाहारी इसे कवर करे। सिंगल इंजेक्शन के लिए इन-प्लेन तकनीक की सलाह दी जाती है, जबकि कैथेटर प्लेसमेंट के लिए आउट-ऑफ-प्लेन तकनीक अक्सर बेहतर होती है। कैथेटर लगाते समय, पहले तंत्रिका के पार्श्व पहलू द्वारा उपलब्ध स्थानीय संवेदनाहारी का एक तिहाई इंजेक्षन करें; शेष दो-तिहाई कैथेटर के लिए जगह बनाने के लिए औसत दर्जे का उपयोग किया जाता है। यह तकनीक सुनिश्चित करती है कि तंत्रिका घिरी हुई है।
पोपलीटल फोसा ब्लॉक पोपलीटल ब्लॉक के संकेतों में ट्रॉमा सर्जरी और जन्मजात असामान्यताओं का सुधार शामिल है। सैफेनस नर्व ब्लॉक के संयोजन में, घुटने के नीचे के निचले अंग को पूरी तरह से एनेस्थेटाइज किया जा सकता है।
पोपलीटल फोसा एक हीरे के आकार का क्षेत्र है जिसमें सेमिटेंडिनोसस और सेमिमेब्रानोसस के टेंडन द्वारा मध्य में और बाद में बाइसेप्स फेमोरिस टेंडन द्वारा गठित बेहतर त्रिकोण होता है। कटिस्नायुशूल तंत्रिका सामान्य पेरोनियल तंत्रिका और टिबियल तंत्रिका में विभाजित होती है। सामान्य पेरोनियल तंत्रिका बाद में पॉप्लिटियल फोसा से बाहर निकलती है, और टिबियल तंत्रिका मध्य से बाहर निकलती है। कटिस्नायुशूल तंत्रिका की शाखाएं पॉप्लिटेल क्रीज के ऊपर अलग-अलग स्तरों पर होती हैं। एक सामान्य एपिन्यूरल म्यान मौजूद होता है जो टिबिअल और सामान्य पेरोनियल तंत्रिका दोनों को कवर करता है; नतीजतन, दोनों शाखाओं का पूरा ब्लॉक हो सकता है।
तकनीक रोगी को पार्श्व रूप से तैनात किया जाता है (सुई के बेहतर उपयोग की अनुमति देने के लिए ऑपरेटिव साइड ऊपर की ओर), निचले घुटने को फ्लेक्स या प्रवण के साथ। सुई को पोपलीटल फोसा के शीर्ष पर, धमनी के पार्श्व में डाला जाता है। 0.4 एमए पर तंत्रिका उत्तेजना की प्रतिक्रिया सुई की स्थिति और कटिस्नायुशूल तंत्रिका से इसकी निकटता की पुष्टि करती है। टिबिअल तंत्रिका को व्युत्क्रम और तल के लचीलेपन (आंतरिक तंत्रिका = उलटा) की उपस्थिति से स्थानीयकृत किया जाता है; सामान्य पेरोनियल तंत्रिका को अपवर्तन और डोरसिफ्लेक्सियन (बाहरी तंत्रिका = अपवर्तन) की उपस्थिति से स्थानीयकृत किया जाता है। इंट्रावास्कुलर प्लेसमेंट को रद्द करने की आकांक्षा के बाद, स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। 0.5 एमएल/किलोग्राम की मात्रा इंजेक्ट की जाती है (अधिकतम मात्रा 20 एमएल तक)।
अल्ट्रासाउंड-निर्देशित तकनीक रोगी को ऊपर वर्णित के रूप में तैनात किया जाता है, हालांकि, जब मस्तिष्क पक्षाघात वाले कई बच्चों में लापरवाह होता है, तो तंत्रिकाओं को मध्यस्थ रूप से संपर्क करने की अनुमति देने के लिए पैर बाहरी रूप से पर्याप्त रूप से घूमेगा। फ्लेक्सियन फ्लेक्सन विकृति वाले बच्चे "देखा-देखा" चिह्न प्रदर्शित नहीं करेंगे। एकल इंजेक्शन के लिए, पैर के औसत दर्जे या पार्श्व पहलू से, एक इन-प्लेन तकनीक की सिफारिश की जाती है। अमेरिका के साथ, कटिस्नायुशूल तंत्रिका शाखाओं के सटीक स्तर की पहचान की जा सकती है; इस बिंदु पर, दो नसों की संयुक्त परिधि "sciatic" तंत्रिका की परिधि से अधिक होगी; इस स्थान पर एक ब्लॉक अधिक स्थानीय संवेदनाहारी-तंत्रिका संपर्क प्रदान करता है (चित्रा 8) कैथेटर सम्मिलन के लिए, लेखक द्वारा एक आउट-ऑफ-प्लेन दृष्टिकोण को प्राथमिकता दी जाती है; तंत्रिका की धुरी के साथ कैथेटर को फैलाने की दृष्टि से, अनुदैर्ध्य दृश्य में स्थिति की जाँच की जा सकती है। कैथेटर को कटिस्नायुशूल तंत्रिका विभाजन के स्तर पर डाला जाना चाहिए।
टखने पैर की सर्जरी कराने वाले बच्चों में टखने का ब्लॉक एक बहुत ही सामान्य और आसान ब्लॉक है। अवरुद्ध होने वाली पाँच मुख्य नसें हैं: पोस्टीरियर टिबियल, डीप पेरोनियल, सुपरफिशियल पेरोनियल, सैफेनस और सुरल (चित्रा 9) सैफनस तंत्रिका को छोड़कर, ये सभी नसें कटिस्नायुशूल तंत्रिका की बाहर की शाखाएं हैं, जो ऊरु तंत्रिका की एक शाखा है। नसें सतही होती हैं और इसलिए उन्हें अधिक मात्रा की आवश्यकता नहीं होती है। एपिनेफ्रीन को स्थानीय संवेदनाहारी समाधान में नहीं जोड़ा जाना चाहिए क्योंकि अंत धमनियां इंजेक्शन के स्थान पर मौजूद होती हैं (देखें .) टखने का ब्लॉक उदाहरण के लिए और टखने के ब्लॉक का विस्तृत विवरण)।
एक यूएस-निर्देशित दृष्टिकोण भी संभव है। आदर्श रूप से, एक छोटे पदचिह्न और 15 मेगाहर्ट्ज या उससे अधिक की आवृत्ति के साथ एक जांच आसानी से उपलब्ध होनी चाहिए, लेकिन दुर्भाग्य से, उच्चतम आवृत्ति जांच में बड़े पैरों के निशान होते हैं और आसानी से एक छोटे टखने पर नहीं बैठते हैं। एक बार फिर, एक बाँझ यूएस जेल पैड विज़ुअलाइज़ेशन में सहायता कर सकता है।
फिगर 9। (ए) पश्च टिबिअल तंत्रिका के एक ब्लॉक के लिए ट्रांसड्यूसर स्थिति; (बी) सतही पेरोनियल तंत्रिका; और (सी) गहरी पेरोनियल तंत्रिका।
टिबिअल तंत्रिका टिबियल तंत्रिका पैर के तल के पहलू की आपूर्ति करने वाली सबसे बड़ी तंत्रिका है और किसी भी पैर की सर्जरी के लिए अवरुद्ध होने वाली एक महत्वपूर्ण तंत्रिका है। हम इंजेक्शन से पहले टिबियल तंत्रिका का पता लगाने के लिए नियमित रूप से 5 एमए की धारा के साथ सतह मानचित्रण का उपयोग करते हैं। तंत्रिका पश्च टिबिअल स्पंदन के पीछे, औसत दर्जे का मैलेलेलस के नीचे स्थित है। पेरीओस्टेम में इंजेक्शन से बचने के लिए 27-गेज सुई को हड्डी तक उन्नत किया जाता है और थोड़ा वापस ले लिया जाता है; 2-5 एमएल स्थानीय संवेदनाहारी समाधान तब इंजेक्ट किया जाता है। वैकल्पिक रूप से, एक म्यान वाली सुई का उपयोग किया जा सकता है, और इंजेक्शन से पहले तल का लचीलापन या उलटा हो सकता है।
सैफनस तंत्रिका सैफनस तंत्रिका ऊरु तंत्रिका की बाहर की त्वचीय शाखा है। यह सतही रूप से स्थित है, औसत दर्जे का मैलेलेलस के सामने। औसत दर्जे का मैलेलेलस के साथ एक सतही अंगूठी इंजेक्ट की जाती है, और 2-5 एमएल स्थानीय संवेदनाहारी समाधान इंजेक्ट किया जाता है। इंट्रावास्कुलर इंजेक्शन से बचने के लिए सावधानी बरती जानी चाहिए, क्योंकि तंत्रिका के साथ सैफनस नस पाठ्यक्रम। सैफनस तंत्रिका घुटने और टखने के नीचे पैर के औसत दर्जे के हिस्से पर त्वचा की आपूर्ति करती है। यूएस-निर्देशित सैफीनस तंत्रिका ब्लॉक करते समय, धमनी के लिए तंत्रिका पार्श्व को जांघ में योजक नहर के स्तर पर, जहाजों के पीछे के डिब्बे में प्रवेश करने से ठीक पहले खोजना आसान हो सकता है (चित्रा 10) इस स्तर पर, विशाल मेडियालिस की तंत्रिका भी अवरुद्ध हो जाएगी।
डीप पेरोनियल नर्व पेरोनियल तंत्रिका पैर के पहले वेब स्पेस को संक्रमित करती है। इसे एक्स्टेंसर हेलुसिस लॉन्गस टेंडन के पार्श्व में स्थानीय संवेदनाहारी समाधान जमा करके अवरुद्ध किया जा सकता है। टिबिया के पेरीओस्टेम का सामना करने तक सुई को आगे बढ़ाया जाता है, फिर थोड़ा पीछे खींचा जाता है। स्थानीय संवेदनाहारी समाधान के 2-3 मिलीलीटर की मात्रा को तब इंजेक्ट किया जाता है। यूएस का उपयोग करते समय, तंत्रिका को पृष्ठीय पेडिस धमनी की पहचान करके और धमनी को समीपस्थ रूप से तब तक ट्रैक करके पाया जाता है जब तक कि यह डिस्टल टिबिया पर न हो; इस बिंदु पर, तंत्रिका को धमनी के ऊपर यात्रा करते हुए देखा जा सकता है।
सतही पेरोनियल तंत्रिका सतही पेरोनियल तंत्रिका पैर के पृष्ठीय भाग को संवेदी आपूर्ति प्रदान करती है। यह सतही है और लेटरल मैलेलस और एक्सटेंसर हैलुसिस लॉन्गस टेंडन के बीच स्थानीय एनेस्थीसिया की सतही रिंग को इंजेक्ट करके आसानी से अवरुद्ध किया जा सकता है। इस तंत्रिका को अमेरिका के साथ मध्य बछड़ा स्तर पर अधिक आसानी से देखा जाता है, जहां यह चमड़े के नीचे स्थित है; इसे आसानी से पोपलीटल फोसा में वापस ट्रैक किया जा सकता है, जहां यह सामान्य पेरोनियल तंत्रिका बनाने के लिए जुड़ता है।
सुरल तंत्रिका सुरल तंत्रिका पैर के पार्श्व पहलू को संवेदी संक्रमण प्रदान करती है। पार्श्व मैलेओलस और कैल्केनस के बीच स्थानीय संवेदनाहारी समाधान को इंजेक्ट करके इसे आसानी से अवरुद्ध किया जा सकता है। अमेरिका के साथ इस तंत्रिका की कल्पना करना बहुत मुश्किल है।
डिजिटल तंत्रिका ब्लॉक
उंगलियों और पैर की उंगलियों के एनाल्जेसिया के लिए एक डिजिटल तंत्रिका ब्लॉक प्रदान किया जाता है। यह ट्रिगर फिंगर रिलीज और इनग्रोन टोनेल एक्सिशन जैसी सरल प्रक्रियाओं के लिए और विदेशी शरीर को हटाने और टांके लगाने की आवश्यकता वाले छोटे घावों के लिए एक आदर्श ब्लॉक है। हमने बच्चों में मस्सों के लिए लेजर थेरेपी के बाद एनाल्जेसिया के लिए इन ब्लॉकों का सफलतापूर्वक उपयोग किया है। डिजिटल तंत्रिका ब्लॉक तकनीक को संबोधित किया गया है डिजिटल ब्लॉक.
हाथ की शारीरिक रचना हाथ की सामान्य डिजिटल नसें माध्यिका और उलनार तंत्रिकाओं से निकली होती हैं और उंगलियों को आपूर्ति करने के लिए हथेली में विभाजित होती हैं। सभी डिजिटल नसें डिजिटल वाहिकाओं के साथ होती हैं। माध्यिका तंत्रिका तीन डिजिटल तंत्रिकाएं प्रदान करती है। पहली आम पामर डिजिटल तंत्रिका तीन पामर डिजिटल नसों में विभाजित होती है जो अंगूठे के किनारे की आपूर्ति करती है; दूसरा सामान्य पामर डिजिटल तंत्रिका तर्जनी और मध्यमा उंगलियों के बीच वेब स्पेस की आपूर्ति करता है, और तीसरा सामान्य पामर डिजिटल तंत्रिका मध्य और अनामिका के बीच वेब स्पेस की आपूर्ति करने के लिए उलनार तंत्रिका के साथ संचार करता है। ये नसें तब उचित डिजिटल नसें बन जाती हैं जो डिस्टल फालानक्स की त्वचा की आपूर्ति करती हैं। रेडियल और उलनार तंत्रिकाओं से निकलने वाली छोटी डिजिटल नसें भी होती हैं जो उंगलियों के पृष्ठीय भाग की आपूर्ति करती हैं। चार पृष्ठीय डिजिटल नसें तर्जनी और मध्यमा उंगलियों से सटे अंगूठे के उलार पक्ष और तर्जनी के रेडियल पक्ष पर स्थित हैं। सभी डिजिटल नसें दो मुख्य शाखाओं में समाप्त होती हैं: एक उंगलियों के नीचे की त्वचा की आपूर्ति करती है, और दूसरी नाखून के नीचे लुगदी की आपूर्ति करती है।
तकनीक डिजिटल नसों को मेटाकार्पल हेड्स के बीच द्विभाजन पर उंगली के प्रत्येक तरफ गैर-एपिनेफ्रिन युक्त समाधान का उपयोग करके अवरुद्ध किया जाता है। एक पृष्ठीय या वोलर इंजेक्शन समान परिणाम प्राप्त करता है। लगभग 1 सेमी की दूरी तक अंगूठे और तर्जनी के बीच वेब स्पेस में एक सुई डाली जाती है। अंगूठे के रेडियल पहलू पर तत्कालीन श्रेष्ठता में एक दूसरी सुई डाली जाती है। दूसरी उंगलियों के लिए, मेटाकार्पल सिर के बीच सुई डाली जाती है। डिस्टल पामर क्रीज पर थेनर वेब स्पेस के समीप एक सुई डाली जाती है। आकांक्षा के बाद, 1 एमएल स्थानीय संवेदनाहारी समाधान (एपिनेफ्रिन के बिना) इंजेक्ट किया जाता है।
जटिलताओं स्थानीय संवेदनाहारी समाधान की एक बड़ी मात्रा को contraindicated है क्योंकि यह संवहनी समझौता कर सकता है।
फीट एनाटॉमी पैरों की डिजिटल नसें टिबियल तंत्रिका के तल की त्वचीय शाखा से व्युत्पन्न होती हैं। पैर के अंगूठे की सही डिजिटल तंत्रिका बड़े पैर के अंगूठे के मध्य भाग की आपूर्ति करती है। तीन सामान्य डिजिटल तंत्रिकाएं दो उचित डिजिटल तंत्रिकाओं में विभाजित होती हैं। पहला महान और दूसरे पैर की उंगलियों के आसन्न क्षेत्रों की आपूर्ति करता है, दूसरा दूसरे और तीसरे पैर की उंगलियों के आसन्न पक्षों की आपूर्ति करता है, और तीसरा तीसरे और चौथे पैर की उंगलियों के आसन्न पक्षों की आपूर्ति करता है। इनमें से प्रत्येक पैर की अंगुली की नोक पर समाप्त होता है। सतही पेरोनियल तंत्रिका से एक शाखा पैर के पृष्ठीय भाग की आपूर्ति करती है। यह दो नसों से प्राप्त होता है: (1) पृष्ठीय त्वचीय तंत्रिका, जो दो शाखाओं में विभाजित होती है, एक औसत दर्जे की शाखा जो महान पैर की अंगुली की आपूर्ति करती है और एक पार्श्व शाखा जो दूसरे और तीसरे पैर की उंगलियों के आसन्न पक्षों की आपूर्ति करती है; और (2) मध्यवर्ती पृष्ठीय त्वचीय तंत्रिका, जो पैर के पार्श्व भाग के साथ गुजरती है, पैर के पार्श्व पहलू की आपूर्ति करती है और सुरल तंत्रिका के साथ संचार करती है। दो पृष्ठीय डिजिटल टर्मिनल शाखाएं तीसरे और चौथे पैर की उंगलियों के आसन्न हिस्सों की आपूर्ति करती हैं और दूसरी शाखा चौथे और पांचवें पैर की उंगलियों के आसन्न पक्षों की आपूर्ति करती है।
तकनीक पैर के पृष्ठीय पहलू पर वेब स्पेस तक पहुंचकर डिजिटल नसों को अवरुद्ध करना आसान है। उन बच्चों में इन ब्लॉकों से बचना सबसे अच्छा है, जिन्होंने पैर की उंगलियों में रक्त के प्रवाह से समझौता किया हो। इन सभी ब्लॉकों के लिए वासोकॉन्स्ट्रिक्टर्स से बचना चाहिए।
ट्रंक ब्लॉक
ट्रंकल ब्लॉक से जुड़ी अधिकांश सर्जरी के लिए, आंत के दर्द का एक तत्व होगा जो कवर नहीं होता है। इसलिए, सभी बच्चों को कुछ प्रणालीगत एनाल्जेसिक सहायक (जैसे, पेरासिटामोल और इबुप्रोफेन) प्राप्त करना चाहिए। याद रखें कि यूएस-निर्देशित फेशियल ब्लॉक के साथ, स्थानीय एनेस्थेटिक अवशोषण मानक लैंडमार्क-आधारित तकनीकों की तुलना में अधिक हो सकता है।
इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक नर्व इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक वंक्षण हर्निया, ऑर्किडोपेक्सी और वैरिकोसेले सर्जरी के लिए संकेत दिया गया है।
एनाटॉमी इलियोइंगिनल और इलियोहाइपोगैस्ट्रिक नसें काठ का जाल की T12 (सबकोस्टल नर्व) और L1 (इलिओइंगुइनल, इलियोहाइपोगैस्ट्रिक) तंत्रिका जड़ों से उत्पन्न होती हैं। ये नसें आंतरिक तिरछी एपोन्यूरोसिस को 2-3 सेंटीमीटर औसत दर्जे का पूर्वकाल बेहतर इलियाक रीढ़ की हड्डी में छेदती हैं। इलियोइंगिनल तंत्रिका आंतरिक तिरछी और बाहरी तिरछी एपोन्यूरोस के बीच यात्रा करती है। यहां, यह शुक्राणु कॉर्ड के साथ होता है और जननांग क्षेत्र में न्यूरोवास्कुलर बंडल का हिस्सा होता है। अमेरिकी अध्ययनों से पता चला है कि बच्चे के वजन और नसों की गहराई या स्थिति के बीच कोई संबंध नहीं है।
तकनीक नाभि और पूर्वकाल सुपीरियर इलियाक रीढ़ के बीच एक रेखा खींची जाती है। एक बिंदु पूर्वकाल सुपीरियर इलियाक रीढ़ से 2 मिमी औसत दर्जे का होता है। सुई को वंक्षण नहर की ओर बढ़ाया जाता है और "पॉप" महसूस होने तक पास किया जाता है। स्थानीय संवेदनाहारी समाधान तब आकांक्षा के बाद क्षेत्र में इंजेक्ट किया जाता है। अमेरिकी अध्ययनों से पता चला है कि अंधा प्रशासन आमतौर पर स्थानीय संवेदनाहारी को आंतरिक तिरछी और ट्रांसवर्सस एब्डोमिनिस मांसपेशियों के बीच सही फेशियल प्लेन में इंजेक्ट नहीं करता है; फिर भी, चिकित्सकीय रूप से, अधिकांश ब्लॉक काम करते हैं, संभवतः स्थानीय संवेदनाहारी के प्रसार के कारण। वैकल्पिक रूप से, सर्जन द्वारा एक इलियोइंगिनल तंत्रिका ब्लॉक किया जा सकता है; इसका नुकसान अंतःक्रियात्मक रूप से सामान्य संज्ञाहरण के एक गहरे विमान की आवश्यकता है।
अल्ट्रासाउंड-निर्देशित तकनीक जांच को पूर्वकाल सुपीरियर इलियाक रीढ़ से नाभि तक एक रेखा पर रखा जाता है, जिसमें जांच का पार्श्व सिरा हड्डी पर टिका होता है (आंकड़े 11) अभ्यास के साथ, तंत्रिकाओं को मध्य-अक्षीय रेखा की ओर अधिक निकटता से ट्रैक किया जा सकता है, जो स्थानीय संवेदनाहारी को सर्जन के क्षेत्र में बहुत दूर तक फैलने और उनके ऊतक विमानों को बाधित करने से रोकता है। इस क्षेत्र के विशेषज्ञों ने स्थानीय संवेदनाहारी की मात्रा 0.075 एमएल/किलोग्राम के साथ इन नसों को सफलतापूर्वक अवरुद्ध करने में कामयाबी हासिल की है।
जटिलताओं एक इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक अपेक्षाकृत सुरक्षित है। हालांकि, आंत्र की दीवार का छिद्र हो सकता है, और इसकी सूचना दी गई है। 11% मामलों में फेमोरल नर्व ब्लॉक हो सकता है; इसलिए, डिस्चार्ज से पहले सभी एम्बुलेंट बच्चों का वजन वहन करने के लिए परीक्षण किया जाना चाहिए।
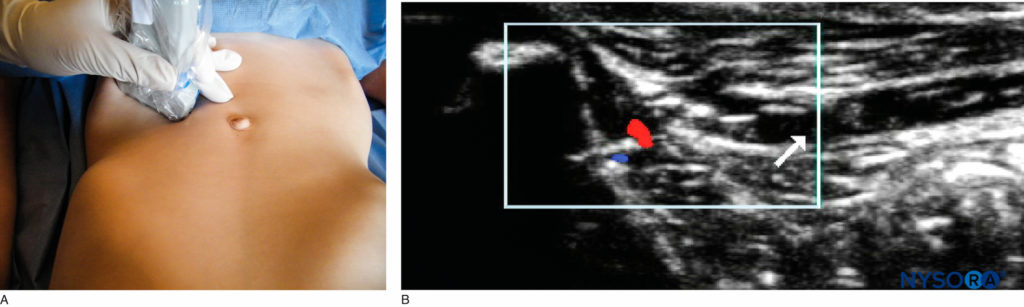
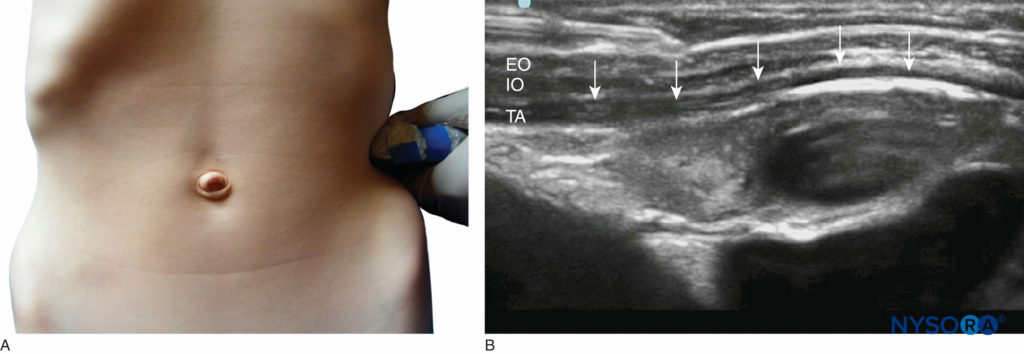
अपवर्तनी म्यान एक रेक्टस म्यान ब्लॉक (चित्रा 12) गर्भनाल क्षेत्र की सर्जरी (जैसे, गर्भनाल हर्निया, पाइलोरोमायोटॉमी, ग्रहणी संबंधी गतिभंग) के लिए बच्चों में उपयोगी है। इसे द्विपक्षीय रूप से किया जाना चाहिए, क्योंकि नसें प्रत्येक तरफ से मध्य रेखा को पार करती हैं। तकनीक अनिवार्य रूप से वही है जो वयस्कों में उपयोग की जाती है, लेकिन नवजात शिशुओं में प्रदर्शन करने पर अधिक कुशलता की आवश्यकता होती है, जिसमें मांसपेशियों की मोटाई 2 मिमी जितनी कम हो सकती है।
एनाटॉमी गर्भनाल क्षेत्र दसवीं थोरैकोएब्डॉमिनल इंटरकोस्टल नसों द्वारा दाएं और बाएं तरफ से घिरा हुआ है। प्रत्येक तंत्रिका कॉस्टल उपास्थि के पीछे और अनुप्रस्थ उदर और आंतरिक तिरछी मांसपेशियों के बीच से गुजरती है। तंत्रिका रेक्टस एब्डोमिनिस पेशी की म्यान और पीछे की दीवार के बीच चलती है और पूर्वकाल त्वचीय शाखा पर समाप्त होती है, जो नाभि क्षेत्र की त्वचा की आपूर्ति करती है। रेक्टस पेशी तीन इंटरटेन्डिनस चौराहों पर पूर्वकाल से म्यान से जुड़ी होती है; हालांकि, बाद में कोई अनुलग्नक नहीं होते हैं, और यही वह है जो स्थानीय संवेदनाहारी के प्रसार की अनुमति देता है।
तकनीक इस ब्लॉक का उद्देश्य मांसपेशियों और म्यान के पीछे के हिस्से के बीच स्थानीय संवेदनाहारी समाधान जमा करना है। तकनीक को फर्ग्यूसन एट अल द्वारा अच्छी तरह से वर्णित किया गया है। एक 23-गेज सुई को नाभि के ऊपर या नीचे डाला जाता है, एक लंबवत तल में लाइनिया सेमिलुनरिस के लिए 0.5 सेमी औसत दर्जे का। पूर्वकाल रेक्टस म्यान की पहचान सुई को आगे-पीछे गति में तब तक की जाती है जब तक कि एक खरोंच की अनुभूति महसूस न हो और रेक्टस म्यान की पहचान और प्रवेश न हो जाए। पेशी के पेट में प्रवेश करने के बाद, सुई को तब तक आगे बढ़ाया जाता है जब तक कि रेक्टस म्यान के पीछे के पहलू को खरोंच की अनुभूति के साथ सराहा नहीं जाता है क्योंकि सुई को फिर से आगे-पीछे की गति में ले जाया जाता है। एक बार म्यान को महसूस करने के बाद, इसे दर्ज किया जाता है, और स्थानीय संवेदनाहारी समाधान म्यान के पीछे जमा किया जाता है। सुई प्रवेश की सामान्य गहराई लगभग 5-15 मिमी है। आकांक्षा के बाद, प्रत्येक तरफ 0.2–0.3 एमएल/किलोग्राम बुपीवाकेन 0.25%–0.5% इंजेक्ट किया जाता है।
यदि इंजेक्शन के लिए प्रतिरोध महसूस किया जाता है, तो सुई अधिक गहरी हो जाती है, क्योंकि प्रतिरोध यह संकेत दे सकता है कि सुई मांसपेशियों के शरीर के भीतर है। सावधानी बरती जानी चाहिए, क्योंकि अमेरिकी अध्ययनों से पता चला है कि त्वचा से पीछे के म्यान तक की गहराई उम्र और वजन से स्वतंत्र है। दरअसल, 10 साल से कम उम्र के बच्चों में यह दूरी शायद ही कभी 10 मिमी से अधिक होती है।
अल्ट्रासाउंड-निर्देशित तकनीक इस ब्लॉक को अमेरिका की सहायता से अधिक सटीकता के साथ निष्पादित किया जा सकता है। शरीर रचना विज्ञान को समझना आसान है, और सोनोएनाटॉमी सरल है, जिसके साथ संघर्ष करने के लिए कोई अनिसोट्रॉपी नहीं है। जैसे, यह ब्लॉक एक नौसिखिया को पढ़ाने के लिए एक आदर्श है, हालांकि शुरुआत में बड़े बच्चों को इसका अभ्यास करना चाहिए। अभ्यास के साथ, एनेस्थेसियोलॉजिस्ट को अपनी स्थिति या यूएस मशीन की अदला-बदली किए बिना दोनों पक्षों को अवरुद्ध करने में सक्षम होना चाहिए। एक इन-प्लेन तकनीक इस ब्लॉक के लिए आदर्श रूप से अनुकूल है, जिसका लक्ष्य पार्श्व से औसत दर्जे का है। सुई सम्मिलन बिंदु चुनते समय सावधानी बरतनी चाहिए; उथले सुई प्रक्षेपवक्र की अनुमति देने के लिए यह पर्याप्त रूप से पार्श्व होना चाहिए। इस तरह, सुई की नोक को मांसपेशियों और म्यान के बीच संभावित स्थान में खिसकाया जा सकता है और उदर गुहा की ओर एक प्रक्षेपवक्र से बचा जा सकता है। सुई लगाने से पहले, डॉपलर का उपयोग अवर अधिजठर धमनी की स्थिति का आकलन करने के लिए किया जाना चाहिए; यह आसानी से चापाकार रेखा के स्तर पर पेशी के गहरे स्तर पर पाया जाता है। इसके बाद इसे सेफलाड को मांसपेशी पेट में ट्रैक किया जा सकता है। एक नाभि हर्निया के लिए एनाल्जेसिया प्रदान करने के लिए 0.1 एमएल/किलोग्राम की मात्रा पर्याप्त है; अधिक व्यापक मिडलाइन चीरों के लिए अधिक मात्रा की आवश्यकता होगी। एक पैरामेडियन अनुदैर्ध्य विमान में जांच को पकड़े हुए, स्थानीय संवेदनाहारी प्रसार को इंटरटेन्डिनस चौराहों के नीचे से गुजरते हुए आसानी से मूल्यांकन किया जा सकता है।
एनाटॉमी पार्श्व पेट की दीवार में तीन मांसपेशियां होती हैं। पेरिटोनियम से बाहर की ओर प्रावरणी ट्रांसवर्सेलिस और फिर ट्रांसवर्सस एब्डोमिनिस, आंतरिक तिरछी और बाहरी तिरछी मांसपेशियां हैं। न्यूरोवस्कुलर प्लेक्सस एक मोटी फेशियल शीट द्वारा ट्रांसवर्सस एब्डोमिनिस की बाहरी सतह पर तय होता है। यह स्पष्ट नहीं है कि ब्लॉक के सफल होने के लिए इसका उल्लंघन किया जाना चाहिए या नहीं। TAP में इंजेक्ट किया गया स्थानीय संवेदनाहारी आमतौर पर T11-L1 खंडीय नसों को कवर करेगा और T10 50% समय को भी कवर करेगा।
अल्ट्रासाउंड-निर्देशित तकनीक रोगी को लापरवाह स्थिति में रखा जाता है, एनेस्थेसियोलॉजिस्ट को अवरुद्ध करने के लिए किनारे पर खड़ा होता है और यूएस मशीन विपरीत रखी जाती है। द्विपक्षीय ब्लॉकों के लिए, पदों को बदलना अनावश्यक है। जांच को मध्य-अक्षीय रेखा के ऊपर, इलियाक शिखा और अनुप्रस्थ तल में कोस्टल मार्जिन के बीच रखा जाता है। मांसपेशियों की परतों को अंदर से बाहर तक गिनें; यदि परतों को बाहर से अंदर की ओर पहचाना जाता है, तो मांसपेशियों की परत के लिए एक चमड़े के नीचे की परत को गलती करना आसान है, खासकर मोटे रोगियों में। इन-प्लेन तकनीक का उपयोग किया जाता है (चित्रा 13) यदि सुई की नोक को सही विमान में रखना मुश्किल है, तो सुई को सावधानी से ट्रांसवर्सस एब्डोमिनिस पेशी में डालें; जैसे ही आप वापस लेते हैं, एक सहायक इंजेक्शन लें। जैसे ही सुई की नोक सही विमान में प्रवेश करती है, प्रतिरोध का नुकसान महसूस किया जाएगा।
फिगर 13। अनुप्रस्थ उदर समतल ब्लॉक: (ए) जांच की स्थिति; (बी) सोनोएनाटॉमी। तीर अनुप्रस्थ उदर (TA) के बीच TAP समतल को इंगित करते हैं; आंतरिक तिरछी मांसपेशियां (IO); और बाहरी तिरछा (ईओ)।
शिश्न तंत्रिका एक शिश्न तंत्रिका ब्लॉक को खतना और डिस्टल हाइपोस्पेडिया मरम्मत (जहां एक दुम ब्लॉक को contraindicated है) के लिए संकेत दिया गया है। लिंग का संवेदी संक्रमण पुडेंडल तंत्रिका से प्राप्त होता है। पुडेंडल तंत्रिका लिंग के पृष्ठीय तंत्रिकाओं को जन्म देती है; शिश्न के शाफ्ट को संवेदना प्रदान करने के लिए दूर से यात्रा करने से पहले ये सिम्फिसिस प्यूबिस के स्तर पर उपप्यूबिक स्पेस में प्रवेश करते समय जहाजों के साथ होते हैं। दो नसों और उनके साथ के जहाजों को लिंग के निलंबन बंधन द्वारा एक दूसरे से अलग किया जाता है, इसलिए द्विपक्षीय दृष्टिकोण की आवश्यकता होती है। उपप्यूबिक स्पेस को स्कार्पा के प्रावरणी द्वारा छत किया गया है, जो सतही उदर प्रावरणी की एक गहरी झिल्लीदार निरंतरता है। एक यूएस-निर्देशित तकनीक का वर्णन किया गया है, लेकिन लैंडमार्क-आधारित तकनीक की प्रभावकारिता में सुधार नहीं हुआ है। एपिनेफ्रीन युक्त समाधान और रोपाइवाकेन, इसके आंतरिक वाहिकासंकीर्णन गुणों के साथ, शिश्न तंत्रिका ब्लॉकों के लिए उपयोग नहीं किया जाना चाहिए।
तकनीक सबप्यूबिक दृष्टिकोण के लिए लिंग को धीरे से नीचे की ओर खींचना पड़ता है ताकि स्कार्पा के प्रावरणी को तना हुआ बनाया जा सके। सिम्फिसिस प्यूबिस के ठीक नीचे, एक सुई को 5-10 मिमी पार्श्व में मिडलाइन में डाला जाता है और थोड़ा सावधानी से आगे बढ़ता है जब तक कि एक "पॉप" महसूस न हो जाए क्योंकि सुई स्कार्पा के प्रावरणी द्वारा सतही रूप से बंधे हुए फेशियल डिब्बे में प्रवेश करती है। गहराई 5-30 मिमी से भिन्न होती है और बच्चे की उम्र और वजन दोनों से स्वतंत्र होती है। सावधानीपूर्वक आकांक्षा के बाद, 0.1 एमएल/किलोग्राम सादा स्थानीय संवेदनाहारी इंजेक्ट किया जाता है (अधिकतम 5 एमएल तक)। फिर इंजेक्शन को मिडलाइन के दूसरी तरफ दोहराया जाता है। कुछ एनेस्थिसियोलॉजिस्ट अधिक विश्वसनीय ब्लॉक के लिए लिंग के शाफ्ट के उदर पहलू में घुसपैठ करने की सलाह देते हैं। एक वैकल्पिक तरीका पेनाइल शाफ्ट के आधार के चारों ओर एक चमड़े के नीचे की अंगूठी ब्लॉक रखना है। हालांकि एक सरल तकनीक, यह अपर्याप्त पोस्टऑपरेटिव दर्द से राहत की उच्च घटनाओं से जुड़ी है।
जटिलताओं शिश्न तंत्रिका ब्लॉक से जुड़ी सबसे अधिक आशंका वाली जटिलता हेमेटोमा का गठन है।
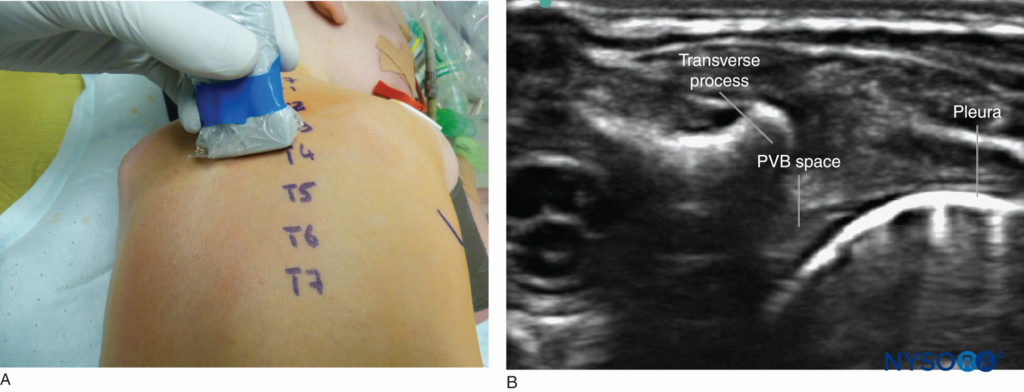
थोरैसिक पैरावेर्टेब्रल स्पेस थोरैसिक पैरावेर्टेब्रल ब्लॉक केवल विशेषज्ञ बाल चिकित्सा क्षेत्रीय एनेस्थेसियोलॉजिस्ट द्वारा किया जाना चाहिए। एकल-इंजेक्शन और कैथेटर दोनों तकनीकों का वर्णन किया गया है। इस ब्लॉक के संकेतों में पोस्टऑपरेटिव थोरैकोटॉमी दर्द, स्टर्नोटॉमी और एकतरफा पेट की सर्जरी (जैसे, ओपन स्प्लेनेक्टोमी, नेफरेक्टोमी) शामिल हैं। इस तकनीक के लिए अंतर्विरोधों में गंभीर कोगुलोपैथी, स्थानीय संक्रमण, पिछली इप्सिलेटरल थोरैसिक सर्जरी (एक रिश्तेदार contraindication), और पिछले कुल फुफ्फुसावरण शामिल हैं, क्योंकि स्थानीय संवेदनाहारी पैरावेर्टेब्रल स्पेस के भीतर नहीं रहेगी। घातक कोशिकाओं या संक्रमण के बीजारोपण से बचने के लिए इंजेक्शन स्थल के पास एम्पाइमा या स्थानीयकृत ट्यूमर पर सावधानीपूर्वक विचार किया जाना चाहिए। एक 18-गेज बाल चिकित्सा (50-मिमी चिह्नों के साथ 5-मिमी लंबाई) एपिड्यूरल किट शिशुओं और नवजात शिशुओं को छोड़कर, सभी बाल रोगियों के लिए उपयुक्त है, जिनके लिए 19-गेज किट को प्राथमिकता दी जाती है।
एनाटॉमी थोरैसिक पैरावेर्टेब्रल स्पेस पच्चर के आकार का होता है। पच्चर का आधार कशेरुक शरीर और इंटरवर्टेब्रल डिस्क द्वारा बनता है। बाद में, यह कोस्टोट्रांसवर्स लिगामेंट से बंधा होता है; पूर्वकाल में, यह पार्श्विका फुस्फुस का आवरण द्वारा सीमाबद्ध है। कोस्टोट्रांसवर्स लिगामेंट अनुप्रस्थ प्रक्रिया के निचले किनारे से रिब ट्यूबरकल के ऊपरी किनारे से जुड़ा होता है। बाद में, यह आंतरिक इंटरकोस्टल झिल्ली (आंतरिक इंटरकोस्टल पेशी के एपोन्यूरोसिस) के साथ निरंतर है। पैरावेर्टेब्रल स्पेस वसायुक्त ऊतक से भरा होता है, जिसके माध्यम से इंटरकोस्टल तंत्रिकाएं और वाहिकाएं, पृष्ठीय रमी, रमी संचारक और सहानुभूति श्रृंखला गुजरती हैं। पैरावेर्टेब्रल स्पेस बाद में इंटरकोस्टल स्पेस से जुड़ा होता है और औसत दर्जे का एपिड्यूरल स्पेस से जुड़ा होता है। पैरावेर्टेब्रल स्पेस पीएसओएस प्रमुख पेशी की उत्पत्ति से टी 12 पर हीन रूप से सीमित है।
तकनीक रोगी को पार्श्व डीक्यूबिटस स्थिति में तटस्थ स्थिति में रखा जाता है, जिसमें ऑपरेटिव पक्ष सबसे ऊपर होता है; द्विपक्षीय ब्लॉकों के लिए, रोगी को प्रवण स्थिति में रखा जाता है। सुई का सम्मिलन स्टर्नोटॉमी के लिए T4 के स्तर पर होना चाहिए (एक द्विपक्षीय ब्लॉक की आवश्यकता होती है), थोरैकोटॉमी के लिए T6, गुर्दे की सर्जरी के लिए T9 और वंक्षण सर्जरी के लिए T12 और L1 के स्तर पर होना चाहिए। सुईपॉइंट आमतौर पर मध्य रेखा से 1-2 सेंटीमीटर पार्श्व या रोगी की इंटरस्पिनस प्रक्रिया दूरी के बराबर स्थित होता है। पैरावेर्टेब्रल स्पेस की गहराई 20 + (0.5 × वजन किलो में) मिमी अनुमानित है। सुई त्वचा के माध्यम से डाली जाती है, और स्टाइललेट हटा दिया जाता है। प्रतिरोध के नुकसान के आकलन के लिए खारा की एक सिरिंज संलग्न की जाती है। अनुप्रस्थ प्रक्रिया से संपर्क होने तक सुई को उन्नत किया जाता है। इस बिंदु पर, सुई अनुप्रस्थ प्रक्रिया से 1 सेमी आगे बढ़ जाती है। वैकल्पिक रूप से, सिरिंज को तब तक उन्नत किया जाता है जब तक कि प्रतिरोध के नुकसान की सराहना न हो जाए। 0.3-0.5 एमएल/किलोग्राम 0.25% बुपीवाकेन का एक बोल्ट इंजेक्ट किया जाता है। निरंतर जलसेक के लिए एक पैरावेर्टेब्रल कैथेटर डालने के लिए एक ही तकनीक का उपयोग किया जा सकता है।
अल्ट्रासाउंड-निर्देशित तकनीक रोगी को लैंडमार्क-आधारित तकनीक के लिए तैनात किया गया है। जांच सुई सम्मिलन के वांछित स्तर पर स्पिनस प्रक्रिया के ऊपर एक अनुप्रस्थ विमान में रखी जाती है। स्तर आसानी से C7 (कशेरुका प्रमुख) से नीचे की ओर गिनकर निर्धारित किया जाता है। अनुप्रस्थ प्रक्रिया की पहचान करने के लिए जांच को पार्श्व रूप से खिसकाया जाता है और फिर अनुप्रस्थ प्रक्रियाओं के बीच, पैरावेर्टेब्रल स्थान की कल्पना करने के लिए दुम को स्थानांतरित किया जाता है। फुफ्फुस आसानी से पहचाना जा सकता है श्वसन के साथ आगे बढ़ रहा है; इसके लिए सतही, पैरावेर्टेब्रल स्पेस की पिछली सीमा का निर्माण, आंतरिक इंटरकोस्टल झिल्ली है (चित्रा 14).
एक इन-प्लेन लेटरल-टू-मेडियल नीडलिंग तकनीक कार्यरत है, जिसके लिए उत्कृष्ट सुई विज़ुअलाइज़ेशन कौशल की आवश्यकता होती है, क्योंकि सुई को रीढ़ की हड्डी की ओर निर्देशित किया जा रहा है। एक "पॉप" देखा और महसूस किया जाता है क्योंकि सुई झिल्ली में प्रवेश करती है। स्थानीय एनेस्थेटिक स्प्रेड कॉडैड और सेफलाड का मूल्यांकन पैरामेडियन लॉन्गिट्यूडिनल प्लेन में स्कैन करके किया जा सकता है। नवजात शिशुओं में, एपिड्यूरल स्पेस में फैलते हुए देखना संभव हो सकता है।
जटिलताओं इस ब्लॉक की संभावित जटिलताएं गंभीर हैं और इसमें न्यूमोथोरैक्स शामिल है। इस प्रकार, इस ब्लॉक को केवल बाल चिकित्सा क्षेत्रीय एनेस्थेसियोलॉजिस्ट की देखरेख में या उसके अधीन किया जाना चाहिए। अन्य जटिलताओं में हाइपोटेंशन (4.6%), संवहनी पंचर, और अनजाने एपिड्यूरल या इंट्राथेकल इंजेक्शन शामिल हैं।
सारांश
परिधीय तंत्रिका ब्लॉक बच्चों और किशोरों में आसानी से किया जा सकता है। उपयुक्त संकेतों और जटिलताओं के ज्ञान के साथ क्षेत्र की शारीरिक रचना का पर्याप्त ज्ञान बच्चों में परिधीय तंत्रिका ब्लॉकों के उपयोग की सुविधा प्रदान करता है। सामान्य संज्ञाहरण के तहत बच्चों में परिधीय तंत्रिका ब्लॉकों के उपयोग का डर निराधार नहीं है, लेकिन अमेरिकी मार्गदर्शन वर्तमान तरीकों की रिपोर्ट की तुलना में जटिलताओं को कम कर सकता है। समय के साथ, यूएस-निर्देशित दृष्टिकोण क्षेत्रीय संज्ञाहरण तकनीकों का स्वर्ण मानक बन जाएगा।
संदर्भ
- जियाउफ्रे ई, डेलेंस बी, गोम्बर्ट ए: बच्चों में क्षेत्रीय संज्ञाहरण की महामारी विज्ञान और रुग्णता: बाल चिकित्सा एनेस्थेसियोलॉजिस्ट की फ्रेंच-भाषा सोसायटी का एक साल का संभावित सर्वेक्षण। एनेस्थ एनालग 1996; 83:904-912।
- एकोफी सी, लैक्रोइक्स एफ, गियाफ्रे ई एट अल। बच्चों में क्षेत्रीय संज्ञाहरण की महामारी विज्ञान और रुग्णता: फ्रेंच-लैंग्वेज सोसाइटी ऑफ पीडियाट्रिक एनेस्थेसियोलॉजिस्ट (ADARPEF) का अनुवर्ती एक वर्ष का संभावित सर्वेक्षण। बाल रोग एनेस्थ 2010; 20:1061-1069।
- बर्डे सीबी, सेठना एनएफ, लेविन एल, एट अल: बाल चिकित्सा चिकित्सा और शल्य चिकित्सा वार्डों पर क्षेत्रीय एनाल्जेसिया। इंटेंसिव केयर मेड 1989; 15 (सप्ल 1) :एस40-एस43।
- टोबियास जेडी: बाल चिकित्सा आईसीयू आबादी में फीमर फ्रैक्चर के बाद एनाल्जेसिया प्रदान करने के लिए निरंतर ऊरु तंत्रिका ब्लॉक। एनेस्थ इंटेंसिव केयर 1994; 22:616-618।
- उर्मे डब्ल्यूएफ, स्टैंटन जे। इंटरस्केलीन ब्लॉक प्रशासन के दौरान संवेदी पारेषण के बाद लगातार एक मोटर प्रतिक्रिया प्राप्त करने में असमर्थता। एनेस्थिसियोलॉजी 2002; 96: 5.
- चैन वीडब्ल्यू, ब्रुल आर, मेकार्टनी सीजेएल एट अल। सूअरों में इंट्रान्यूरल इंजेक्शन और विद्युत उत्तेजना का एक अल्ट्रासोनोग्राफिक और हिस्टोलॉजिकल अध्ययन। एनेस्थ एनाल्ग 2007; 104:1281-4 52-4।
- Hadzic A, Dilberovic F, Shah S, et al इंट्रान्यूरल इंजेक्शन और उच्च इंजेक्शन दबाव के संयोजन से कुत्तों में फासिकुलर चोट और न्यूरोलॉजिक डेफिसिट हो जाते हैं। रेग एनेस्थ पेन मेड 2004; 29:417-423।
- फ्रीड ईबी, बेली ए, वैली आर: इलेक्ट्रोकार्डियोग्राफिक और हेमोडायनामिक परिवर्तन, शिशुओं में एपिनेफ्रीन के साथ बुपीवाकेन के अनजाने इंट्रावास्कुलर इंजेक्शन से जुड़े। एनेस्थिसियोलॉजी 1993; 79: 394–398।
- बोसेनबर्ग एटी, रॉ आर, बोएज़ार्ट एपी तंत्रिका उत्तेजक वाले बच्चों में परिधीय नसों की सतह मानचित्रण। बाल चिकित्सा अनास्थ 2002; 12:398-403।
- Marhofer P, Sitzwohl C, Greher M, Kapral S: बच्चों में इन्फ्राक्लेविक्युलर ब्राचियल प्लेक्सस एनेस्थीसिया के लिए अल्ट्रासाउंड मार्गदर्शन। एनेस्थीसिया 2004; 59:642-646।
- शिशुओं, बच्चों और किशोरों में क्षेत्रीय संज्ञाहरण के लिए त्सुई बी और सुरेश एस। अल्ट्रासाउंड इमेजिंग। एनेस्थिसियोलॉजी 2010; 112: 473-492।
- Kirchmair L, Enna B, Mitterschiffthaler G, et al: बच्चों में लम्बर प्लेक्सस। एक सोनोग्राफिक अध्ययन और बाल चिकित्सा क्षेत्रीय संज्ञाहरण के लिए इसकी प्रासंगिकता। एनेस्थिसियोलॉजी 2004; 101: 445-450।
- दादूरे सी और कैपदेविला एक्स। पेरिफेरल कैथेटर तकनीक। बाल चिकित्सा संज्ञाहरण 2012; 22: 93-101।
- सुरेश एस, बेलिग जी ; रीजनल एनेस्थीसिया इन ए वेरी लो-बर्थ-वेट नियोनेट फॉर ए न्यूरोसर्जिकल प्रोसीजर। रेग एनेस्थ पेन मेड 2004; 29:58-59।
- सुरेश एस, वैगनर एएम: स्कैल्प एक्सिशन: दर्द का "आगे" होना। पे-डायट्र डर्माटोल 2001; 18:74-76।
- प्रभु केपी, विग जे, ग्रेवाल एस द्विपक्षीय इन्फ्राऑर्बिटल तंत्रिका ब्लॉक फांक होंठ की मरम्मत के बाद एनाल्जेसिया के लिए पेरी-इन्सिजनल घुसपैठ से बेहतर है। स्कैंड जे प्लास्टिक रीकॉन्स्ट सर्जन हैंड सर्ज 1999; 33: 83-87।
- मोलिएक्स एस नवेज़ एम, बायलॉट डी, एट अल आउट पेशेंट नाक सर्जरी के लिए क्षेत्रीय संज्ञाहरण। ब्र जे अनास्थ 1996; 76: 151-153।
- सुरेश एस, पटेल एएस, डनहम, एमई, एट अल। इंडोस्कोपिक साइनस सर्जरी से गुजरने वाले बच्चों के लिए इन्फ्राऑर्बिटल नर्व ब्लॉक बनाम इंट्रावेनस मॉर्फिन सल्फेट का एक यादृच्छिक डबल-ब्लाइंड नियंत्रित परीक्षण: क्या पोस्टऑपरेटिव परिणाम अलग हैं? एनेस्थिसियोलॉजी 2002; 97: ए -1292।
- यासन एच, डोगरू एच: हिगाशिजावा और कोगा द्वारा एंडोस्कोपिक एंडोनासल मैक्सिलरी साइनस सर्जरी में आइसोफ्लुरेन और पोस्टऑपरेटिव दर्द की खपत पर सामान्य संज्ञाहरण के तहत इन्फ्राऑर्बिटल तंत्रिका ब्लॉक का प्रभाव। जे एनेस्थ 2003; 17:68।
- हिगाशिजावा टी, कोगा वाई: आइसोफ्लुरेन और पोस्टऑपरेटिव दर्द इनडोस्कोपिक एंडोनासल मैक्सिलरी साइनस सर्जरी की खपत पर सामान्य संज्ञाहरण के तहत इन्फ्राऑर्बिटल तंत्रिका ब्लॉक का प्रभाव। जे एनेस्थ 2001; 15:136-138।
- सुरेश एस, बार्सिलोना एसएल, यंग एनएम, एट अल: टाइम्पेनोमास्टॉयड सर्जरी से गुजर रहे बच्चों में पोस्टऑपरेटिव दर्द से राहत: क्या एक क्षेत्रीय ब्लॉक ओपिओइड से बेहतर है? एनेस्थ एनाल्ग 2002; 94:859-862।
- क्रेग एन, कॉनवे एफ, केसी डब्ल्यू ओटोप्लास्टी के बाद एनाल्जेसिया: कान के क्षेत्रीय तंत्रिका ब्लॉक बनाम स्थानीय एनेस्थेटिक घुसपैठ। कैन जे एनेस्थ 1996; 43 (2): 141–147।
- डाययूडोन एन, गोमोला ए, बोनिचोन पी, ओज़ियर वाईएम थायराइड सर्जरी के बाद पोस्टऑपरेटिव दर्द की रोकथाम: द्विपक्षीय सतही ग्रीवा प्लेक्सस ब्लॉकों का डबल-ब्लाइंड यादृच्छिक अध्ययन। एनेस्थ एनाल्ग 2001; 92:1538-1542।
- सुरेश एस, टेम्पलटन एल: एक जागृत बाल रोगी में वोकल कॉर्ड सर्जरी के लिए सतही ग्रीवा प्लेक्सस ब्लॉक। एनेस्थ एनाल्ग 2004; 98:1656-1657।
- डी जोस मारिया बी, बानुस ई, नवारो ईजी एम एट अल। बच्चों में अल्ट्रासाउंड-निर्देशित सुप्राक्लेविक्युलर बनाम इन्फ्राक्लेविक्युलर ब्राचियल प्लेक्सस ब्लॉक। बाल चिकित्सा एनेस्थ 2008; 18: 838-844।
- टिंग पीएल, शिवगन्नारत्नम वी: एक्सिलरी ब्राचियल प्लेक्सस ब्लॉक के दौरान स्थानीय एनेस्थेटिक के प्रसार का अल्ट्रासोनोग्राफिक अध्ययन। ब्र जे अनास्थ 1989; 63: 326–329।
- अंता आर, किरवेला ओ, लहदेनपेरा ए, निमिनेन एस: हाथ की सर्जरी के लिए ट्रांसएर्टियल ब्राचियल प्लेक्सस एनेस्थीसिया: 346 मामलों का एक पूर्वव्यापी विश्लेषण। जेक्लिन एनेस्थ 1994; 6: 189-192।
- कैरे पी, जोली ए, क्लूजेल एफबी, एट अल बच्चों में एक्सिलरी ब्लॉक: सिंगल या मल्टीपल इंजेक्शन? बाल चिकित्सा अनास्थ 2000; 10:35-39।
- Dalens B, Tanguy A, Vanneuville G: बच्चों में लम्बर प्लेक्सस ब्लॉक: 50 रोगियों में दो प्रक्रियाओं की तुलना। एनेस्थ एनाल्ग 1988; 67: 750–758।
- ग्रॉसबार्ड जीडी, लव बीआर: फेमोरल नर्व ब्लॉक: बच्चों में ऊरु शाफ्ट फ्रैक्चर के लिए तत्काल एनाल्जेसिया का एक सरल और सुरक्षित तरीका। ऑस्ट एनजेडजे सर्ज 1979; 49:592-594।
- जॉनसन सीएम: फेमोरल फ्रैक्चर वाले बच्चों में एनाल्जेसिया के लिए निरंतर फेमोरल नर्व ब्लॉक। एनेस्थ इंटेंसिव केयर 1994; 22:281-283।
- रोंची एल, रोसेनबाम डी, एथौएल ए, एट अल बुपीवाकेन का उपयोग करने वाले बच्चों में फेमोरल तंत्रिका ब्लॉक। एनेस्थिसियोलॉजी 1989; 70: 622–624।
- फ्लैक एस, एंडरसन सी। अल्ट्रासाउंड ने निचले छोर के ब्लॉकों को निर्देशित किया। बाल चिकित्सा एनेस्थ 2012; 22:72-80.
- मैकनी आरएम, वेडेल डीजे, मेल्टन ए, ग्रोनर्ट जीए बच्चों में मांसपेशियों की बायोप्सी के लिए फेमोरल और लेटरल फेमोरल क्यूटेनियस नर्व ब्लॉक। पीडियाट्र एनेस्थ 1995; 5:223-227।
- सुखानी आर, कैंडिडो केडी, डोटी आर जूनियर, एट अल: इन्फ्राग्लुटियल-पैराबीसेप्स सियाटिक नर्व ब्लॉक: एकल-इंजेक्शन तकनीक का उपयोग कर एक उपन्यास दृष्टिकोण का मूल्यांकन। एनेस्थ एनाल्ग 2003; 96:868-873।
- Vloka JD, Hadzic A, April E, Thys DM: द डिविजन ऑफ द सियाटिक नर्व इन पॉप्लिटेल फोसा: एनाटोमिकल इंप्लीकेशंस फॉर पॉप्लिटेल नर्वब्लॉक। एनेस्थ एनाल्ग 2001; 92:215-217।
- व्लोका जेडी, हैडज़िक ए, लेसर जेबी, एट अल पॉप्लिटियल फोसा में नसों के लिए एक सामान्य एपिन्यूरल म्यान और सियाटिकनर्व ब्लॉक के लिए इसके संभावित प्रभाव। एनेस्थ एनाल्ग 1997; 84:387-390।
- श्वेमर यू, मार्कस सीके, ग्रीम सीए एट अल। कटिस्नायुशूल तंत्रिका की सोनोग्राफिक इमेजिंग और बच्चों में पोपलीटल फोसा में इसका विभाजन। बाल चिकित्साअनेस्थ 2004; 14(12):1005-1008।
- वैन शूर एएन, बोसमैन एमसी, बोसेनबर्ग एटी। इलियो-वंक्षण / इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक की शारीरिक रचना पर दोबारा गौर करना। बाल चिकित्सा अनास्थ 2013; 23(5): 390–394।
- Weintraud M, Marhofer P, Bosenberg A et al। बच्चों में इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक ब्लॉक: हम प्रत्यक्ष दृश्य के बिना स्थानीय संवेदनाहारी का प्रशासन कहां करते हैं? एनेस्थ एनाल 2008; 106:89-93.
- विल्स्के एच, मारहोफर पी, बोसेनबर्ग एटी एट अल। बच्चों में इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉकों के लिए अल्ट्रासोनोग्राफी। ब्र जे अनास्थ 2005; 95:226–30।
- विल्स्के एच, बोसेनबर्ग एटी, पी। मारहोफर, एट अल। बाल चिकित्सा संज्ञाहरण में अल्ट्रासोनोग्राफिक-गाइडेड इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक नर्व ब्लॉक: इष्टतम मात्रा क्या है? एनेस्थ एनाल्ग 2006; 102: 1680-4।
- एमोरी सी, मैरिस्कल ए, गयोट ई, एट अल: क्या बच्चों में इलियोइंगिनल / इलियोहाइपोगैस्ट्रिक तंत्रिका ब्लॉक हमेशा पूरी तरह से सुरक्षित है? पीडियाट्र एनेस्थ 2003; 13:164-136।
- लेंग एसए: इलियोइंगिनल तंत्रिका ब्लॉक के बाद क्षणिक ऊरु तंत्रिका पक्षाघात। एनेस्थ इंटेंसिव केयर 1997; 25:92।
- फर्ग्यूसन एस, थॉमस वी, लुईस आई: बाल चिकित्सा संज्ञाहरण में रेक्टस शीथ ब्लॉक: पुरानी तकनीक के लिए नए संकेत? बाल चिकित्सा अनास्थ 1996; 6:463-466।
- डी जोस मारिया बी, गोट्ज़ेंस वी, मैब्रोक एम। बच्चों में अल्ट्रासाउंड-निर्देशित गर्भनाल तंत्रिका ब्लॉक: एक नई तकनीक का संक्षिप्त विवरण। पीडियाट्र एनेस्थ 2007; 17:44-50।
- कार्नी जे, फिनर्टी ओ, राउ जे एट अल। इप्सिलेटरल ट्रांसवर्सस एब्डोमिनिस प्लेन ब्लॉक बच्चों में एपेंडिसेक्टॉमी के बाद प्रभावी एनाल्जेसिया प्रदान करता है: यादृच्छिक नियंत्रित परीक्षण। एनेस्थ एनाल्ग 2010;111(4):998-1003।
- अल्ट्रासाउंड मार्गदर्शन के तहत हेबार्ड पी। सबकोस्टल ट्रांसवर्सस एब्डोमिनिस प्लेन ब्लॉक। एनेस्थ एनाल्ग 2008; 106 (2): 673–674।
- कार्नी जे, फिनर्टी ओ, रऊफ जे एट अल। ट्रांसवर्सस एब्डोमिनिस प्लेन ब्लॉक्स में लोकल एनेस्थेटिक सॉल्यूशन के प्रसार पर अध्ययन। संज्ञाहरण। 2011; 66:1023-1030।
- धारक केजे, प्यूट्रेल जेएम, वीर पीएम: खतना के लिए क्षेत्रीय संज्ञाहरण। लिंग के उपचर्म वलय ब्लॉक और उपप्यूबिक पेनाइल ब्लॉक की तुलना। यूर जे एनेस्थिसियोल 1997; 14:495-498।
- रिचर्डसन जे, लोनक्विस्ट पीए। थोरैसिक पैरावेर्टेब्रल ब्लॉक। ब्र जे अनास्थ 1998; 81: 230-238।
- लोनक्विस्ट पीए। बच्चों में लगातार पैरावेर्टेब्रल ब्लॉक। प्रारंभिक अनुभव। एनेस्थीसिया 1992 जुलाई;47(7):607–9।
- रियान एससी, डोनेल बीओ, हारमोन डीसी एट अल। वास्तविक समय के अल्ट्रासाउंड मार्गदर्शन का उपयोग करते हुए थोरैसिक पैरावेर्टेब्रल ब्लॉक। एनेस्थ एनाल 2010; 110 (1): 248-251.
- मारहोफर पी, केटनर एससी, हजबोक एल एट अल। पार्श्व अल्ट्रासाउंड-निर्देशित पैरावेर्टेब्रल ब्लॉक: एक नई तकनीक का शारीरिक-आधारित विवरण। ब्र जनेस्थ 2010; 105 (4): 526-32।