Parche sanguíneo epidural: cómo
En los últimos años, el parche de sangre epidural (EBP) se ha convertido en el "estándar de oro" para el tratamiento de la cefalea pospunción dural (CPPD).
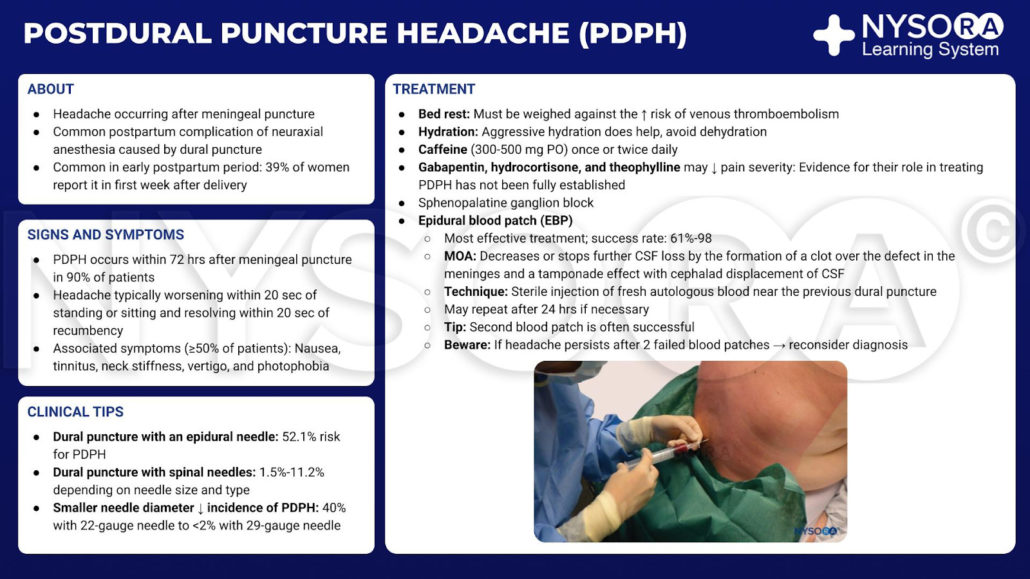
Infografía de dolor de cabeza por punción postdural.
Aunque el mecanismo de acción de la EBP no está del todo claro, parece estar relacionado con la prevención de una mayor pérdida de líquido cefalorraquídeo (LCR) cuando se forma un coágulo sobre el defecto en las meninges, y con el efecto de taponamiento con desplazamiento cefálico de LCR (el “parche de presión epidural”).

Infografía del parche de sangre epidural.
La forma en que se aplica la EBP a casos individuales depende de varios factores, como la duración y la gravedad del dolor de cabeza y los síntomas asociados, el tipo y el calibre de la aguja original utilizada y los deseos del paciente. Se debe alentar el uso de la EBP en pacientes que experimentan una punción dural accidental (ADP) con una aguja epidural y en aquellos cuyos síntomas se clasifican como graves (es decir, puntuación de dolor >6 en una escala de 1 a 10). El consentimiento informado para la EBP debe incluir una discusión con el paciente sobre los riesgos comunes y graves a considerar, la tasa de éxito real y los efectos secundarios previstos. Además, el paciente debe contar con instrucciones claras para la prestación de atención médica oportuna en caso de que experimente una recurrencia de los síntomas.
El procedimiento para la inyección estéril de sangre autóloga fresca cerca de la punción dural anterior es el siguiente:
Procedimiento de parche de sangre epidural:
- Primero obtenga el consentimiento informado por escrito del paciente.
- Establecer el acceso IV.
- Coloque al paciente para la epidural: el decúbito lateral puede ser más cómodo que sentarse.
- Coloque la aguja epidural en el espacio epidural al nivel de la punción meníngea anterior o por debajo del mismo utilizando una técnica estéril estándar.
- Recoja 20 ml de sangre venosa autóloga fresca utilizando una técnica estéril.
- Inyectar inmediatamente la sangre recolectada a través de la aguja epidural (Ver imagen abajo) hasta que el paciente informe plenitud o malestar en la espalda, glúteos o cuello, lo que ocurra primero.
- Mantenga al paciente en una posición recostada durante 1-2 horas. Se puede usar una infusión IV de 1 L de cristaloides para aliviar el dolor de cabeza hasta que la EBP comience a hacer efecto.
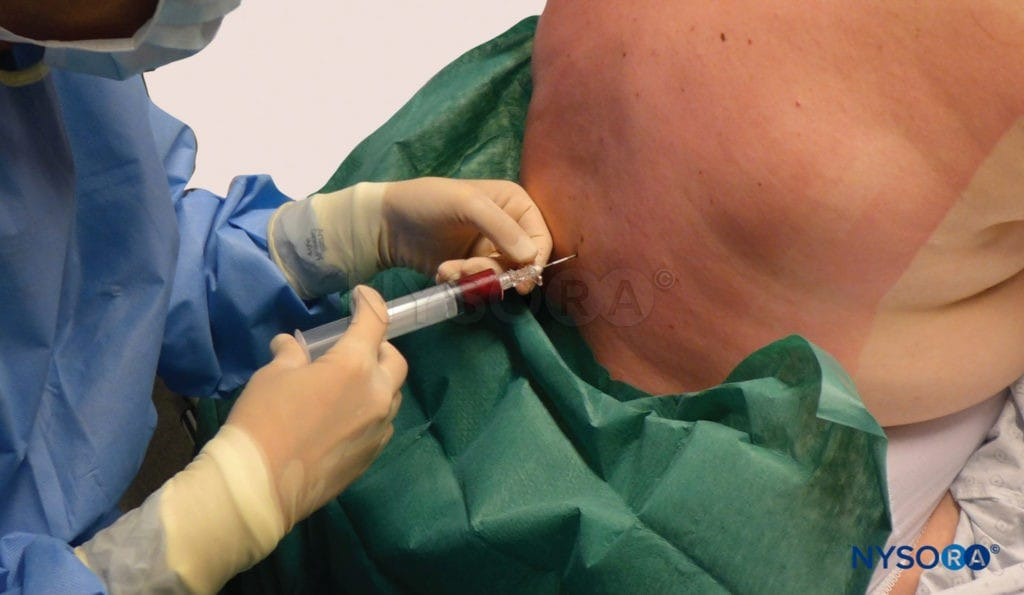
Parche de sangre. Administración de un parche hemático epidural con 20 ml de sangre recién extraída. La sangre se inyecta hasta alcanzar los 20 mL o el paciente percibe un dolor importante o presión en la espalda, lo que suceda primero.
Instrucciones para el alta:
- Aconseje el uso de analgésicos de venta libre (es decir, paracetamol, ibuprofeno) cuando sea necesario para cualquier molestia residual leve.
- Prescriba ablandadores de heces o supresores de la tos si está indicado.
- Evite levantar cosas, esforzarse o viajar en avión durante 24 horas.
- Proporcione instrucciones sobre cómo contactar al personal de anestesia en caso de que el alivio no haya sido lo suficientemente efectivo o si los síntomas regresan.
Las contraindicaciones de la PBE son similares a las de cualquier colocación de aguja epidural: coagulopatía, sepsis sistémica, fiebre, infección en el sitio y rechazo del paciente. Los efectos secundarios menores son comunes después de la EBP. Se debe advertir a los pacientes sobre la posibilidad de dolor en la espalda, los glúteos o las piernas, ya que esto lo informan alrededor del 25% de los pacientes. Otros efectos secundarios leves y comúnmente informados incluyen dolor de cuello transitorio, bradicardia y elevación leve de la temperatura.
La EBP ha sido suficientemente probada para ser segura, principalmente a través de una amplia experiencia clínica. Los riesgos son comparables con otros procedimientos epidurales e incluyen infección, sangrado, daño a los nervios y ADP. Aunque algunos pacientes pueden desarrollar dolor radicular temporal en la espalda y las extremidades inferiores, como se mencionó anteriormente, estas complicaciones son poco comunes. Con la técnica correcta, las complicaciones por infección son raras. En general, el hecho de que un paciente se haya sometido previamente al tratamiento con EBP no parece tener un impacto significativo en el éxito de futuras intervenciones epidurales, pero los informes de casos han sugerido que, en ocasiones, la EBP puede provocar una cicatriz clínicamente significativa. Ocurren complicaciones graves secundarias a la PBE, pero generalmente se han informado en casos aislados en los que el procedimiento se ha desviado de la práctica estándar.