O ultrassom tem sido usado para obter imagens do corpo humano há mais de meio século. Dr. Karl Theo Dussik, um neurologista austríaco, foi o primeiro a aplicar ultra-som como uma ferramenta de diagnóstico médico para a imagem do cérebro [1]. Hoje, o ultrassom (US) é uma das tecnologias de imagem mais amplamente utilizadas na medicina. É portátil, livre de risco de radiação e relativamente barato quando comparado com outras modalidades de imagem, como ressonância magnética e tomografia computadorizada. Além disso, as imagens de US são tomográficas, ou seja, oferecem uma visão “transversal” das estruturas anatômicas. As imagens podem ser adquiridas em “tempo real”, fornecendo assim orientação visual instantânea para muitos procedimentos intervencionistas, incluindo anestesia regional e controle da dor. Neste capítulo, descrevemos alguns dos princípios fundamentais e físicos subjacentes à tecnologia de US que são relevantes para o médico da dor.
1. PRINCÍPIOS BÁSICOS DO B-MODE US
O US médico moderno é realizado principalmente usando uma abordagem de pulso-eco com uma tela de modo de brilho (modo B). Os princípios básicos da geração de imagens em modo B são praticamente os mesmos hoje e décadas atrás. Isso envolve a transmissão de pequenos pulsos de eco de ultrassom de um transdutor para o corpo. À medida que as ondas de ultrassom penetram nos tecidos corporais de diferentes impedâncias acústicas ao longo do caminho de transmissão, algumas são refletidas de volta ao transdutor (sinais de eco) e outras continuam a penetrar mais profundamente. Os sinais de eco retornados de muitos pulsos coplanares sequenciais são processados e combinados para gerar uma imagem. Assim, um transdutor de ultrassom funciona tanto como alto-falante (gerando ondas sonoras) quanto como microfone (recebendo ondas sonoras). O pulso de ultrassom é de fato bastante curto, mas como ele se propaga em um caminho reto, é frequentemente chamado de feixe de ultrassom. A direção da propagação do ultrassom ao longo da linha de luz é chamada de direção axial, e a direção no plano da imagem perpendicular ao axial é chamada de direção lateral [2]. Normalmente, apenas uma pequena fração do pulso de ultrassom retorna como um eco refletido após atingir uma interface de tecido corporal, enquanto o restante do pulso continua ao longo da linha de luz para maiores profundidades de tecido.
2. GERAÇÃO DE PULSOS DE ULTRASSOM
Transdutores de ultrassom (ou sondas) contêm vários cristais piezoelétricos que são interconectados eletronicamente e vibram em resposta a uma corrente elétrica aplicada. Este fenômeno chamado de efeito piezoelétrico foi originalmente descrito pelos irmãos Curie em 1880 quando eles submeteram uma peça cortada de quartzo a um estresse mecânico gerando uma carga elétrica na superfície [3]. Mais tarde, eles também demonstraram o efeito piezoelétrico reverso, ou seja, aplicação de eletricidade ao quartzo resultando em vibração do quartzo [4]. Essas ondas sonoras mecânicas vibrantes criam áreas alternadas de compressão e rarefação ao se propagar pelos tecidos do corpo. As ondas sonoras podem ser descritas em termos de sua frequência (medida em ciclos por segundo ou hertz), comprimento de onda (medida em milímetros) e amplitude (medida em decibéis).
3. COMPRIMENTO DE ONDA DE ULTRASSOM E FREQUÊNCIA
O comprimento de onda e a frequência do US são inversamente relacionados, ou seja, ultrassom de alta frequência tem comprimento de onda curto e vice-versa. As ondas do US possuem frequências que excedem o limite superior audível para a audição humana, ou seja, superior a 20 kHz [3]. Os dispositivos médicos de ultrassom usam ondas sonoras na faixa de 1 a 20 MHz. A seleção adequada da frequência do transdutor é um conceito importante para fornecer resolução de imagem ideal em US de diagnóstico e procedimento. Ondas de ultrassom de alta frequência (comprimento de onda curto) geram imagens de alta resolução axial. Aumentar o número de ondas de compressão e rarefação para uma determinada distância pode discriminar com mais precisão entre duas estruturas separadas ao longo do plano axial de propagação da onda. No entanto, as ondas de alta frequência são mais atenuadas do que as ondas de frequência mais baixa para uma determinada distância; assim, eles são adequados para imagens principalmente de estruturas superficiais [5]. Por outro lado, ondas de baixa frequência (comprimento de onda longo) oferecem imagens de menor resolução, mas podem penetrar em estruturas mais profundas devido a um menor grau de atenuação.FIG. 1). Por esse motivo, é melhor usar transdutores de alta frequência (faixa de até 10 a 15 MHz) para obter imagens de estruturas superficiais (como blocos de gânglio estrelado) e transdutores de baixa frequência (normalmente de 2 a 5 MHz) para obter imagens da região lombar. estruturas neuraxiais que são profundas na maioria dos adultos (FIG. 2).
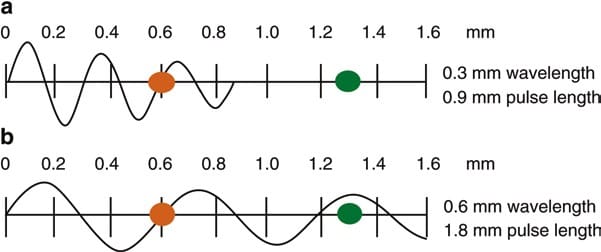
Fig. 1 Atenuação das ondas ultrassônicas e sua relação com a frequência das ondas. Observe que as ondas de frequência mais alta são mais atenuadas do que as ondas de frequência mais baixa para uma determinada distância. (a) Menor comprimento de onda com maior atenuação. (b) Maior comprimento de onda com menor atenuação (Reproduzido com permissão da Ref. [6])
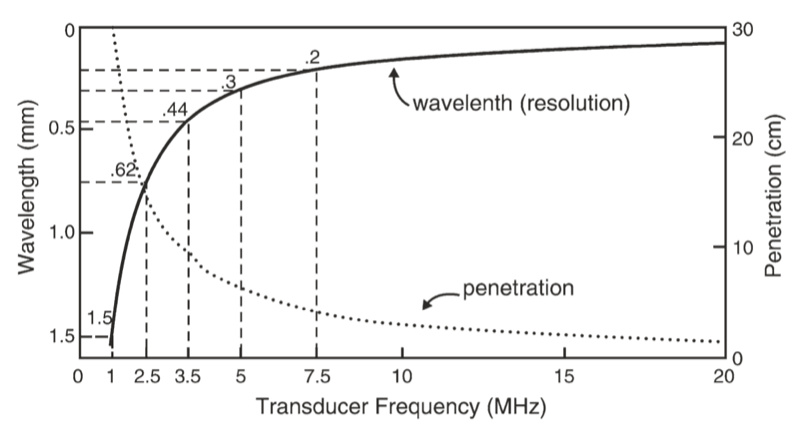
Fig. 2 Uma comparação da resolução e penetração de diferentes frequências do transdutor de ultrassom. (Esta figura foi publicada na Ref. [3]. Copyright Elsevier (2000))
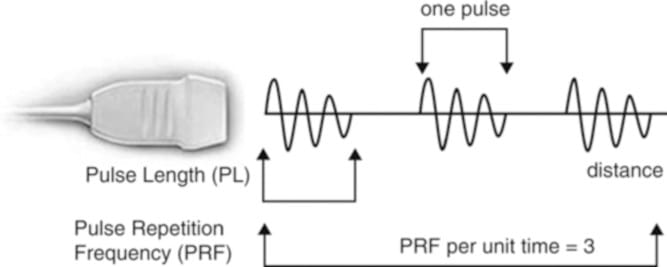
Fig. 3 Representação esquemática da geração do pulso de ultrassom. (Reproduzido com permissão da Ref. [6])
4. INTERAÇÃO ULTRASSOM-TECIDO
À medida que as ondas de US viajam pelos tecidos, elas são parcialmente transmitidas para estruturas mais profundas, parcialmente refletidas de volta ao transdutor como ecos, parcialmente dispersas e parcialmente transformadas em calor. Para fins de geração de imagens, estamos interessados principalmente nos ecos refletidos de volta ao transdutor. A quantidade de eco retornada após atingir uma interface de tecido é determinada por uma propriedade de tecido chamada impedância acústica. Esta é uma propriedade física intrínseca de um meio definido como a densidade do meio vezes a velocidade de propagação da onda dos EUA no meio. Órgãos contendo ar (como o pulmão) têm a impedância acústica mais baixa, enquanto órgãos densos, como ossos, têm uma impedância acústica muito alta.tabela 1). A intensidade de um eco refletido é proporcional à diferença (ou incompatibilidade) nas impedâncias acústicas entre dois meios. Se dois tecidos tiverem impedância acústica idêntica, nenhum eco é gerado. Interfaces entre tecidos moles de impedâncias acústicas semelhantes geralmente geram ecos de baixa intensidade. Por outro lado, as interfaces entre os tecidos moles e o osso ou o pulmão geram ecos muito fortes devido a um grande gradiente de impedância acústica [7].
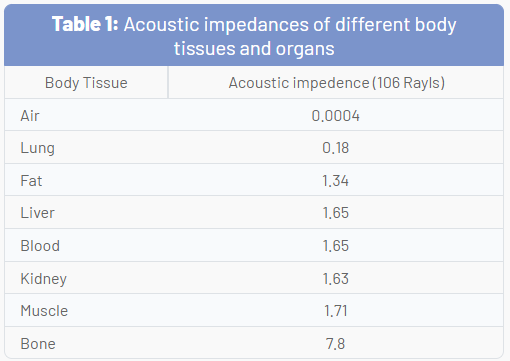
Quando um pulso de ultrassom incidente encontra uma interface grande e suave de dois tecidos do corpo com diferentes impedâncias acústicas, a energia sonora é refletida de volta ao transdutor. Esse tipo de reflexão é chamado de reflexão especular, e a intensidade do eco gerado é proporcional ao gradiente de impedância acústica entre os dois meios (FIG. 4). Uma interface agulha-tecido mole quando uma agulha é inserida “no plano” é um bom exemplo de reflexão especular. Se o feixe de US incidente atingir a interface linear a 90°, quase todo o eco gerado retornará ao transdutor. No entanto, se o ângulo de incidência com o limite especular for menor que 90°, o eco não retornará ao transdutor, mas será refletido em um ângulo igual ao ângulo de incidência (como a luz visível refletida em um espelho). O eco de retorno provavelmente perderá o transdutor e não será detectado. Isso é de importância prática para o médico da dor e explica por que pode ser difícil visualizar uma agulha inserida em uma direção muito inclinada para alcançar estruturas localizadas profundamente.
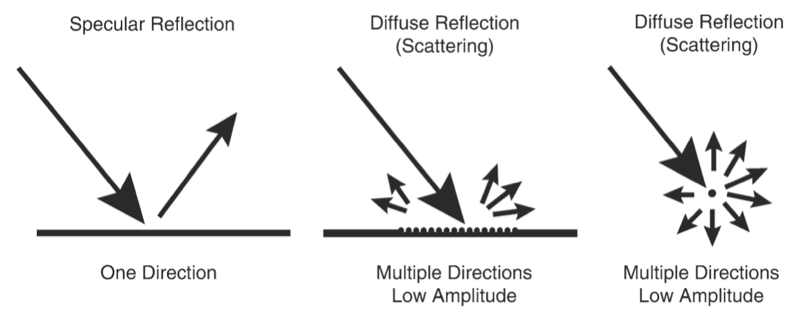
Fig. 4 Diferentes tipos de interações onda-tecido de ultrassom. (Reproduzido com permissão da Ref. [6])
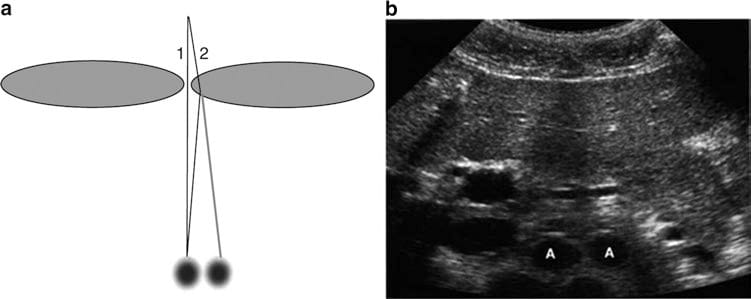
Fig. 5 Artefato de refração. O diagrama (a) mostra como a refração do feixe de som resulta em artefatos de duplicação. (b) é uma visão transversal da linha média do abdome superior mostrando a duplicação da aorta (A) secundária à refração do músculo reto. (Esta figura foi publicada na Ref. [8]. Copyright Elsevier (2004))
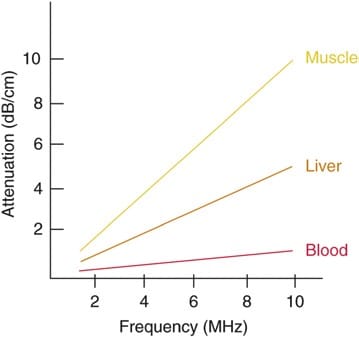
Fig. 6 Graus de atenuação dos feixes de ultrassom em função da frequência da onda em diferentes tecidos do corpo. (Reproduzido com permissão da Ref. [6])
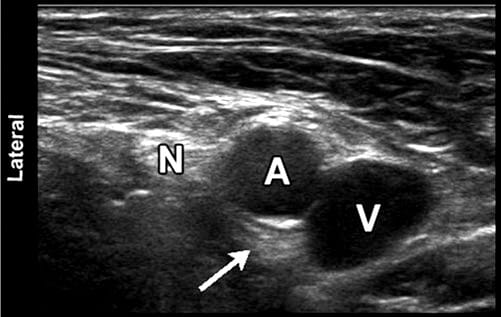
Fig. 7 Imagem ultrassonográfica das estruturas neurovasculares femorais na região inguinal. Uma área hiperecóica pode ser apreciada profundamente na artéria femoral (cabeça de seta). Este artefato bem conhecido (conhecido como reforço acústico posterior) é normalmente visto no fundo de estruturas contendo fluido. N nervo femoral; A, artéria femoral; V, veia femoral
5. INOVAÇÕES RECENTES NO MODO B DE ULTRASSOM
Algumas inovações recentes que se tornaram disponíveis na maioria das unidades de ultrassom na última década melhoraram significativamente a resolução da imagem. Dois bons exemplos disso são imagens harmônicas de tecidos e imagens compostas espaciais.
Os benefícios da imagem harmônica de tecido foram observados pela primeira vez em trabalhos voltados para imagens de materiais de contraste de US. O termo harmônico refere-se a frequências que são múltiplos inteiros da frequência do pulso transmitido (que também é chamada de frequência fundamental ou primeiro harmônico) [9]. O segundo harmônico tem uma frequência duas vezes a fundamental. À medida que um pulso de ultrassom viaja pelos tecidos, a forma da onda original é distorcida de uma sinusóide perfeita para uma forma de dente de serra “mais nítida” e mais pontiaguda. Essa onda distorcida, por sua vez, gera ecos refletidos de várias frequências diferentes de muitos harmônicos de ordem superior. As unidades de ultrassom modernas usam não apenas uma frequência fundamental, mas também seu segundo componente harmônico. Isso geralmente resulta na redução de artefatos e desordem nos tecidos próximos à superfície. A imagem harmônica é considerada mais útil em pacientes “tecnicamente difíceis” com estruturas de parede corporal espessas e complicadas.
A imagem composta espacial (ou imagem multifeixe) refere-se ao direcionamento eletrônico de feixes de ultrassom de um transdutor de matriz para gerar imagens do mesmo tecido várias vezes usando feixes paralelos orientados em diferentes direções [10]. Os ecos dessas diferentes direções são então calculados juntos (compostos) em uma única imagem composta. O uso de múltiplos feixes resulta em uma média de manchas, tornando a imagem menos “granulada” e aumentando a resolução lateral. Imagens compostas espaciais geralmente mostram níveis reduzidos de “ruído” e “confusão”, bem como melhor contraste e definição de margem. Como vários feixes de ultrassom são usados para interrogar a mesma região de tecido, é necessário mais tempo para a aquisição de dados e a taxa de quadros de imagens compostas geralmente é reduzida em comparação com a imagem em modo B convencional.
6. CONCLUSÃO
US é relativamente barato, portátil, seguro e em tempo real na natureza. Essas características e melhorias contínuas na qualidade e resolução da imagem expandiram o uso da US para muitas áreas da medicina, além das aplicações tradicionais de diagnóstico por imagem. Em particular, seu uso para auxiliar ou orientar procedimentos intervencionistas está crescendo. Procedimentos de anestesia regional e analgésicos são algumas das áreas de crescimento atual. O equipamento moderno dos EUA é baseado em muitos dos mesmos princípios fundamentais empregados nos dispositivos iniciais usados há mais de 50 anos. A compreensão desses princípios físicos básicos pode ajudar o anestesiologista e o especialista em dor a entender melhor essa nova ferramenta e a usá-la em todo o seu potencial.