JNYSORA Volume 10 Março 2009: Bloqueios Nervosos Para Analgesia Pós-Operatória: Escolhas Após Procedimentos Comuns em Membros Inferiores
Esta revisão discutirá as vantagens e limitações de várias técnicas de bloqueio de nervo quando usadas no tratamento da dor pós-operatória para várias indicações cirúrgicas comuns.
|
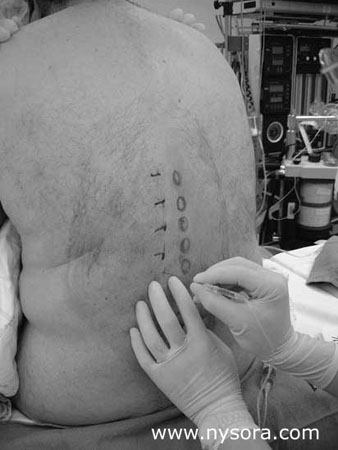
Introdução Grande proporção de pacientes submetidos à cirurgia não recebe analgesia pós-operatória adequada. A dor pós-operatória é a principal causa de internações hospitalares não planejadas após cirurgia ambulatorial e uma das principais fontes de insatisfação com o resultado perioperatório. O estabelecimento de serviços de dor aguda em grandes instituições nos Estados Unidos e no exterior teve um grande impacto no conforto pós-operatório e na satisfação do paciente. A maioria dos serviços de dor aguda utiliza principalmente analgesia intravenosa controlada pelo paciente (PCA) e/ou infusão epidural (PCEA), no entanto, os avanços no bloqueio neuronal oferecem uma gama sem precedentes de opções analgésicas eficazes e específicas para o local da cirurgia. Com o uso de anestésicos locais de ação prolongada, os bloqueios de nervos periféricos podem ser usados para proporcionar uma excelente anestesia e analgesia pós-operatória. Além disso, um cateter para infusão contínua de anestésicos locais pode ser inserido perineuralmente para estender a analgesia além da duração dos bloqueios de injeção única. Esta revisão discutirá as vantagens e limitações de várias técnicas de bloqueio de nervo quando usadas no tratamento da dor pós-operatória para várias indicações cirúrgicas comuns. Analgesia após cirurgia de hérnia inguinal A correção de hérnia inguinal, procedimento ambulatorial muito comum, está associada a uma incidência relativamente alta de náuseas e vômitos, retenção urinária e dor pós-operatória. Esses problemas geralmente ocorrem após anestesia geral e raquidiana e podem levar a um desconforto pós-operatório intenso e internações hospitalares não planejadas. No entanto, Klein et al relataram que excelente anestesia cirúrgica e analgesia pós-operatória em pacientes submetidos à correção de hérnia inguinal podem ser obtidas com bloqueios paravertebrais toracolombares. Utilizando 5 ml de bupivacaína a 0.5% (com epinefrina 1:400), os autores obtiveram início da anestesia após 000-15 minutos e analgesia pós-operatória de longa duração. O tempo médio para o início do desconforto e a primeira solicitação de opioide em seu estudo foi de 30 horas e 14 horas, respectivamente. Notavelmente, esta técnica é fácil de dominar e apresenta um risco relativamente baixo de complicações graves. Com o paciente sentado (ou decúbito lateral), são identificados os processos espinhosos que começam de T9 a L1. Os pontos de inserção da agulha são marcados 2.5 cm lateralmente à borda superior dos processos espinhosos. Após a infiltração subcutânea de anestésico local, uma agulha espinhal 10G de 22 cm de comprimento (tipo Quincke ou Tuohy), conectada por um tubo de extensão a uma seringa com anestésico local, é inserida para entrar em contato com o processo transverso. Ao entrar em contato com o processo transverso, a agulha é “saída” do processo e avançada 0.5 cm a 1 cm mais fundo para injetar 5 ml de anestésico local em cada nível (Figura 1). Em nossa prática, utilizamos rotineiramente ropivacaína 0.75% com epinefrina 1:300,000 5 ml/nível para esta indicação. Na maioria dos pacientes, isso é suficiente como única técnica anestésica/analgésica, com analgesia completa geralmente estendida por 10 horas no pós-operatório. Isso está de acordo com o estudo de Klein et al., onde 65% dos pacientes não tiveram dor incisional por 10 horas ou mais, embora todos os pacientes tivessem retorno completo da sensação em 12 ± 6 horas. As vantagens adicionais dos bloqueios paravertebrais incluem evitar a anestesia geral e analgesia de longa duração sem afetar a capacidade de urinar ou deambular. Embora uma disseminação epidural possa ocorrer em alguns pacientes, ela geralmente é limitada e de curta duração.
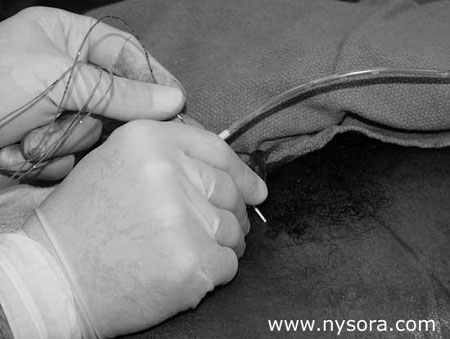
Analgesia após cirurgia de quadril Bloqueios de membros inferiores têm sido tradicionalmente de valor limitado tanto para anestesia cirúrgica quanto para analgesia pós-operatória em cirurgia de quadril. Isso ocorre por causa da inervação complexa da articulação do quadril, onde a inervação sensorial do quadril vem de ramos dos plexos lombar e sacral. Assim, não surpreende que existam poucos relatos que enfocam o uso de bloqueios de nervos periféricos para essa indicação. Visme et ai. compararam o bloqueio combinado dos plexos lombar e sacral com raquianestesia para cirurgia de fratura de quadril em pacientes idosos. Embora tenham concluído que os bloqueios podem ser usados na cirurgia do quadril, as vantagens dos bloqueios nervosos (menor hipotensão e bloqueio unilateral) foram limitadas pela alta porcentagem de bloqueios falhos (7%) e incompletos (20%) em seu estudo. Vale ressaltar que os autores utilizaram a abordagem parassacral do bloqueio ciático para bloquear todo o plexo ciático, além do nervo ciático. Infelizmente, os autores utilizaram lidocaína para bloqueios nervosos, o que resultou em curta duração da analgesia, comparável à raquianestesia. No entanto, uma vantagem óbvia dos bloqueios nervosos é a capacidade de estender a analgesia por infusão contínua e/ou bolus intermitentes através de um cateter permanente. Embora a anestesia completa do quadril usando bloqueios de nervos periféricos como único anestésico possa não ser facilmente alcançada, a adição do bloqueio do plexo lombar a um anestésico primário ainda pode ser benéfica. Por exemplo, Chudinov et al enfatizaram que o bloqueio do plexo lombar sozinho é inadequado para a cirurgia do quadril porque a disseminação do anestésico local é limitada ao plexo lombar. No entanto, obtiveram adequada analgesia pré e pós-operatória pelo bloqueio contínuo do compartimento do psoas em pacientes submetidos à correção de fraturas de quadril. Em outro relato, Stevens et al relataram que o bloqueio do plexo lombar pode reduzir significativamente a dor perioperatória e a perda sanguínea em pacientes submetidos à artroplastia total do quadril. Neste estudo, as necessidades intra e pós-operatórias de opióides dos pacientes do grupo de bloqueio foram significativamente menores do que no grupo controle. Usando uma abordagem mais distal, Singelyn et al também relataram recentemente o uso de bloqueio contínuo do nervo femoral (bloqueio “três em um”) para controle da dor após artroplastia total do quadril. Os autores compararam a infusão contínua de anestésico local (bupivacaína a 0.125% com clonidina 1 µg/ml e sufentanil 0.1 µg/ml) com dois esquemas de dosagem apenas para PCA usando a mesma solução. Eles relataram que bolus de PCA sozinhos (5 ml/30 min) foram associados ao menor consumo de anestésico local, menores escores VAS e melhor satisfação do paciente. Vale ressaltar que neste estudo os autores obtiveram os bloqueios dos nervos femoral e cutâneo femoral lateral em mais de dois terços dos pacientes, porém os bloqueios do nervo obturador falharam em muitos pacientes. Enquanto a técnica de bloqueio “três em um” tem a vantagem de ser superficial e de fácil acesso para bloqueio, a analgesia obtida em pacientes após cirurgia de quadril com essas técnicas é, na melhor das hipóteses, limitada. Consequentemente, sempre que indicado, preferimos os bloqueios do plexo lombar ou paravertebral para analgesia após a cirurgia do quadril. Cirurgia na Coxa O bloqueio do plexo lombar, bloqueio femoral, bloqueio ciático ou sua combinação pode ser usado para obter anestesia completa e excelente analgesia pós-operatória para cirurgia da coxa. O uso comum para essas técnicas como único anestésico ou analgesia pós-operatória inclui biópsia da coxa, retirada da veia safena longa, cirurgia do fêmur e cirurgia no tendão do músculo quadríceps e patela. Nas duas últimas indicações, o bloqueio femoral isolado é uma técnica anestésica elegante que permite alta imediata em casa e analgesia por bem mais de 12-16 horas quando são usados anestésicos locais de ação prolongada. Os bloqueios nervosos femorais contínuos ou 3 em 1 podem ser usados com sucesso para alívio da dor pós-operatória após a cirurgia da diáfise femoral. A técnica de bloqueio do nervo femoral contínuo é bastante semelhante ao bloqueio do nervo femoral de injeção única, exceto que um cateter é inserido após a injeção e uma infusão contínua é usada para fornecer analgesia da parte anterior da coxa (Figura 2). O objetivo da técnica “três em um”, porém, é obter o bloqueio dos nervos femoral, cutâneo lateral e obturador após uma única injeção de maior volume de anestésico local. No entanto, a capacidade de obter bloqueio dos três nervos usando esta técnica tem sido objeto de considerável controvérsia. Alguns autores sugeriram que o bloqueio da fáscia ilíaca, onde uma técnica de duplo “pop” para entrar na fáscia ilíaca 1.5 cm lateral à artéria, pode resultar em maior taxa de sucesso. Essa técnica depende tanto da inserção da ponta do cateter nas vértebras L4 ou L5 quanto de um volume adequado de anestésico local. Infelizmente, até 40% dos cateteres podem não atingir a posição desejada e parece que o bloqueio do plexo lombar é a técnica de escolha sempre que se busca anestesia ou analgesia de toda a coxa. Por fim, é interessante que o uso desses bloqueios possa proporcionar benefícios analgésicos muito além da duração da anestesia. Por exemplo, usando um anestésico local de ação curta, cloroprocaína 3% no bloqueio do nervo femoral para pacientes ambulatoriais submetidos à cirurgia de retirada da veia safena longa, Vloka et al relataram analgesia pós-operatória significativamente melhor e menor necessidade de analgésicos em pacientes que receberam bloqueios em comparação com pacientes que tiveram raquianestesia. anestesia. Cirurgia no joelho Dependendo da extensão e do tipo de cirurgia, o bloqueio do plexo lombar, o bloqueio femoral, os bloqueios da fáscia ilíaca ou a técnica “três em um” podem ser usados para fornecer anestesia e analgesia perioperatória após a cirurgia do joelho. Além de serem boas alternativas ao bloqueio neural central para pacientes que serão anticoagulados após a cirurgia, essas técnicas proporcionam analgesia unilateral com muito menos efeitos colaterais do que a analgesia epidural. O bloqueio do nervo femoral com 25 ml de bupivacaína a 0.25% ou 0.5% (como parte de um regime analgésico multimodal) proporcionou melhor analgesia nas primeiras 24 horas após o reparo artroscópico do ligamento cruzado anterior ambulatorial e, em seguida, raquianestesia. A necessidade de terapia analgésica e os escores de dor foram significativamente menores no grupo que recebeu bloqueio femoral. O bloqueio femoral é especialmente atraente em pacientes ambulatoriais porque seu uso está associado a maior duração da analgesia e menos complicações do que a anestesia neuroaxial. A dor após a artroplastia total do joelho (TKR) é muitas vezes difícil de controlar usando apenas opioides intravenosos. Allen et al realizaram bloqueio femoral, femoral-ciático combinado e sham em pacientes após artroplastia total do joelho e descobriram que os escores de dor em repouso e o consumo de morfina foram significativamente menores por pelo menos 8 horas após a transferência para a enfermaria nos grupos que receberam bloqueios de nervos periféricos. A adição do bloqueio do nervo ciático ao bloqueio do nervo femoral não proporcionou benefícios analgésicos adicionais. Em contraste, Ganapathy et al e outros descobriram que o bloqueio de S1, bem como do nervo femoral, cutâneo femoral lateral e obturador foi benéfico no aumento da analgesia após ATJ. McNamee et al compararam a analgesia pós-operatória fornecida por raquianestesia isolada ou em combinação com bloqueios femoral e isquiático em 75 pacientes submetidos à ATJ e concluíram que esses bloqueios foram eficazes em proporcionar analgesia pós-operatória prolongada após ATJ unilateral sem prejudicar a mobilização pós-operatória. Infelizmente, os bloqueios de injeção única acabam se resolvendo na manhã seguinte à cirurgia, resultando no retorno da dor. Assim, a capacidade de estender a analgesia além das primeiras 12-24 horas, bem como a capacidade de re-bolus do cateter antes da fisioterapia parecem ter benefícios significativos. Por exemplo, em um estudo prospectivo, duplo-cego e randomizado, Singelyn e Gouverner sugeriram que tanto o bloqueio “3 em 1” quanto a analgesia epidural proporcionaram melhor controle da dor após artroplastia total do joelho do que a PCA IV. Os mesmos autores sugeriram que a técnica de PCA pode reduzir o consumo de anestésico local. Neste estudo, bolus de 10ml de bupivacaína a 0.125% com 1 mcg/ml de clonidina com lockout de 60 minutos foi preferível à infusão contínua da mesma solução a 5 ml/h com bolus de PCA menores (2.5 ml/30 minutos) . Da mesma forma, utilizando um bloqueio femoral “modificado” “três em um”, Ganapathy et al. obtiveram analgesia significativamente melhor usando bupivacaína a 0.2% do que uma solução de bupivacaína a 0.1%. Vale ressaltar que os autores sugeriram que, para obter analgesia adequada após a cirurgia do joelho, a ponta do cateter deve estar no nível dos processos transversos das vértebras L4 e L5 e um volume e concentração adequados de anestésico local devem ser administrados certifique-se de bloquear pelo menos duas raízes nervosas acima e abaixo do nível da ponta do cateter. No entanto, com esta técnica destinada a inserir a agulha sob a fáscia ilíaca, onde o nervo corre no sulco entre os músculos ilíaco e psoas, apenas 40% dos cateteres foram posicionados com sucesso, conforme documentado pelos estudos de TC. Além de seu valor no controle da dor pós-operatória após artroplastia do joelho, os bloqueios combinados dos plexos lombar e sacral podem ser usados como único anestésico para a cirurgia. Nossa experiência é que dado volume adequado, o bloqueio do plexo lombar resulta em uma anestesia cirúrgica muito eficiente na distribuição do plexo lombar. Consequentemente, espera-se que essas técnicas forneçam analgesia mais completa após a cirurgia. Cirurgia do pé e tornozelo As cirurgias de pé e tornozelo geralmente resultam em dor pós-operatória intensa que requer grandes doses de opioides e interfere na mobilização precoce. No entanto, os bloqueios contínuos do nervo ciático ou poplíteo são técnicas muito eficazes e relativamente simples que são muito superiores aos opióides parenterais para o controle da dor após a cirurgia de membros inferiores. A amputação abaixo do joelho é um procedimento comum que invariavelmente resulta em dor pós-operatória intensa, sofrimento psicológico significativo e uma incidência relativamente alta de dor no membro fantasma. Esses pacientes apresentam múltiplos problemas médicos, como doenças cardiovasculares, diabetes mellitus não controlado, diminuição da reserva pulmonar, sepse e anticoagulação sistêmica. É esta população de pacientes que está entre os maiores beneficiários dos bloqueios nervosos e um único tiro ou bloqueios ciático ou poplíteo contínuos apresentam um pacote anestésico/analgésico ideal em muitas situações clínicas (Figura 3). O bloqueio do plexo sacral de Mansour é uma técnica eficaz para bloqueio contínuo. Souron et al relataram o uso desta técnica para fornecer analgesia pós-operatória de alta qualidade após cirurgia ortopédica oncológica da perna. Em sua série, analgesia adequada e baixa necessidade de opioides parenterais foram quase universais nesses pacientes. 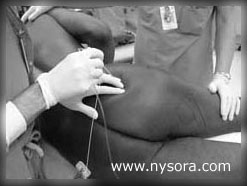 Figura 3. O bloqueio contínuo do nervo ciático é uma excelente técnica de analgesia em pacientes após cirurgia extensa do pé ou amputação de membros inferiores. Após obter espasmos do pé, o cateter é inserido 3-5 cm além da ponta da agulha e fixado à pele.
De particular interesse é que a analgesia com bloqueios de membros inferiores dura significativamente mais do que os bloqueios de tornozelo, mesmo com as técnicas de injeção única. Por exemplo, McLeod et al descobriram que o bloqueio poplíteo lateral com bupivacaína a 0.5% durou 18 horas em comparação com os bloqueios de tornozelo – 6.2 horas. O bloqueio da fossa poplítea também pode ser utilizado como técnica analgésica em crianças. Em estudo da eficácia do bloqueio poplíteo (0.75ml/kg de ropivacaína 0.2%) após cirurgia de pé e tornozelo. Dezenove de 20 crianças não necessitaram de agentes analgésicos durante as primeiras 8 horas de pós-operatório (intervalo de 8 a 12 horas). O bloqueio do nervo ciático na fossa poplítea é uma excelente opção para cirurgia do pé e tornozelo. Quando utilizada como técnica única em pacientes ambulatoriais, proporciona anestesia e analgesia pós-operatória, permite o uso de torniquete na panturrilha e não causa complicações sistêmicas observadas com o bloqueio neuroaxial. Deve-se notar que o bloqueio requer um volume maior (40-50 ml) de anestésico local para bloqueio de ambas as divisões do nervo ciático. O bloqueio do nervo tibial também pode ser usado para tratar a dor pós-operatória em pacientes submetidos à cirurgia de hálux valgo. Isso pode ser combinado com uma infusão de cateter perineural do nervo tibial usando bupivacaína a 0.25% a uma taxa de 2.5 ml/h. Usando essa técnica, Levecque et al obtiveram excelente analgesia com nenhum dos escores de dor pós-operatória acima de 1 na escala visual analógica (VAS) em 4, 8, 12, 24, 36 e 48 horas. Da mesma forma, o bloqueio do tornozelo é seguro, simples de executar e quase uniformemente bem-sucedido para várias cirurgias do pé. Cirurgia Ambulatorial A cirurgia ambulatorial continua a crescer e atualmente constitui mais de 70% de todas as cirurgias eletivas realizadas nos Estados Unidos. Um dos principais critérios limitantes para a realização de cirurgia ambulatorial é a dor pós-operatória. À medida que continuamos a transição para procedimentos ainda mais ambulatórios e de alta precoce, é uma necessidade expandir nossas opções de analgésicos para pacientes ambulatoriais. Bloqueios de nervos periféricos de injeção única também podem ser especialmente úteis nesse cenário. Embora a duração do bloqueio seja limitada ao tipo e duração da ação do anestésico local utilizado, a analgesia normalmente prolonga a duração esperada do bloqueio. Até recentemente, o uso de analgesia regional contínua era restrito à internação, exigindo bombas de infusão pouco práticas e internação hospitalar. No entanto, desenvolvimentos recentes de melhores agulhas para bloqueios nervosos periféricos contínuos e bombas de infusão portáteis alimentadas por bateria facilitaram a introdução dessas técnicas em pacientes ambulatoriais em vários centros médicos. Embora haja pouca literatura sobre a segurança e eficácia da infusão contínua de anestésicos locais nas residências dos pacientes, relatos recentes sugerem que esses métodos de analgesia podem ser usados com alto nível de satisfação do paciente. Essas técnicas, no entanto, exigem um nível substancial de especialização, boa educação do paciente e acompanhamento próximo. Dadas essas limitações, a implementação mais ampla dessas técnicas de controle da dor em pacientes ambulatoriais continua sendo um assunto de debate. Alternativamente, cateteres de bloqueio de nervos periféricos podem ser usados para simplesmente “completar” o bloqueio com um anestésico local de ação prolongada logo antes da alta do paciente. Sumário Apesar de nossa crescente compreensão e interesse nos mecanismos da dor e no manejo da dor, um grande número de pacientes continua a sentir dor inaceitável após a cirurgia. A capacidade de interromper as vias da dor em vários níveis anatômicos e fornecer excelentes condições de operação sem sedação excessiva ou obnubilação, torna os bloqueios de nervos periféricos ideais para cirurgia e analgesia pós-operatória. Quando são usados anestésicos locais de longa duração, os bloqueios de nervos periféricos podem ser usados para proporcionar excelente anestesia e analgesia pós-operatória em pacientes submetidos a uma ampla variedade de procedimentos cirúrgicos. Além disso, um cateter para infusão contínua de anestésicos locais pode ser inserido perineuralmente para estender a analgesia além da duração dos bloqueios de injeção única. À medida que os anestésicos locais de depósito de longa duração se tornarem disponíveis em um futuro próximo, os bloqueios de nervos periféricos provavelmente desempenharão um papel crucial no manejo rotineiro da dor pós-operatória na maioria dos pacientes submetidos a procedimentos cirúrgicos. REFERÊNCIAS: 1. Rawal N. 10 Anos de Serviços de Dor Aguda – Conquistas e Desafios. Anestesia Regional e Medicina da Dor 24(1): 68-73, 1999 2. Gold BS, Kitz DS, Lecky JH, Neuhaus JM. Admissão inesperada no hospital após cirurgia ambulatorial. JAMA 1989; 262: 3008-10 3. Maier C, Kibbel K, Mercker S, Wulf H. Terapia da dor pós-operatória em postos gerais de enfermagem. Uma análise de oito anos de experiência em um serviço de dor aguda anestesiológica. Anestesista 43:385-397, 1994. 4. Pronto L.B. Quantos serviços de dor aguda existem nos EUA e quem está administrando a analgesia controlada pelo paciente? (carta). Anestesiologia 82: 322, 1995 5. Klein SM, Greengrass RA, Weltz C, Warner DS. Bloqueio do nervo somático paravertebral para herniorafia inguinal ambulatorial: relato de caso expandido de 22 pacientes. Reg Anesth Pain Med. 1998;23:306-310. 6. Karmakar MK. Bloqueio paravertebral torácico. Anestesiologia 2001;95:771-80. 7. Anatomia de Gray, 38ª edição. Sistema nervoso. Editado por Williams PL, Bannister LH, Berry MM, Collins P, Dyson M, Dussek JE, Ferguson MWJ. Nova York, Churchill Livingstone, 1995 pp 1277-92. 8. Chudinov A, Berkenstadt H, Salai M, Cahana A, Perel A. Bloqueio contínuo do compartimento do psoas para anestesia e analgesia perioperatória em pacientes com fraturas de quadril. Reg Anesth Pain Med 1999; 24:563-68. 9. Mansour NY. Reavaliando o bloqueio do nervo ciático: Outro marco para reflexão. Reg Anesth. 18: 322-323, 1993 10. Chudinov A, Berkenstadt H, Salai M, Cahana A, Perel A. Bloqueio contínuo do compartimento do psoas para anestesia e analgesia perioperatória em pacientes com fraturas de quadril. Reg Anesth Pain Med 1999; 24:563-68. 11. Stevens RD, Van Gessel E, Flory N, Fournier R, Gamulin Z: O bloqueio do plexo lombar reduz a dor e a perda de sangue associada à artroplastia total do quadril. Anestesiologia 2000; 93: 115-21 12. Singelyn FJ, Vanderelst PE, Gouverneur JA: Bloqueio estendido da bainha do nervo femoral após artroplastia total do quadril: técnicas contínuas versus técnicas controladas pelo paciente. Anesth Analg 2001; 92: 455-59. 13. Winnie AP, Ramamurty S, Durrani Z. A técnica paravascular inguinal de anestesia do plexo lombar: o bloco 3 em 1. Anesth Analg. 52: 989-96, 1973. 14. Capdevila X, Biboulet P, Bouregba M, Rubenovitch J, Jaber S. Bloqueio de nervo 3 em 1 contínuo bilateral para alívio da dor pós-operatória após cirurgia bilateral do eixo femoral. Revista de Anestesia Clínica. 10: 606-609, 1998 15. Marhofer P, Nasel C, Sitzwohl C, Kapral S: Ressonância magnética da distribuição do anestésico local durante o bloqueio 3 em 1. Anesth Anal 2000; 9: 119-24. 16. Ritter JW. A “bainha” do nervo femoral para bloqueio paravascular inguinal não é encontrada em cadáveres humanos. J Clin Anesth 1995; 7:470-3. 17. Ganapathy S, Wasserman RA, Watson JT, Bennett J, Armstrong KP, Stockall CA, Chess DG, Mac Donald C. Bloqueio femoral contínuo de três em um modificado para dor pós-operatória após artroplastia total do joelho. Anesth Analg. 89: 1197-1202, 1999. 18. Vloka JD, Hadzic A, Mulcare R, Lesser JB, Kitain E, Thys DM. Bloqueio do nervo femoral versus raquianestesia em pacientes ambulatoriais submetidos à cirurgia de retirada de veia safena longa. Anesth Analg,1997;84:749-52. 19. Flo A, Aliaga L. Técnica anestésica para artroscopia do joelho. Anestesia 1998; 53:18-19. 20. Cassati A, Cappelleri G, Fanelli G, Borghi B, Anelati D, Berti M, Torri G. Anestesia regional para artroscopia ambulatorial do joelho: Comparação clínica randomizada de duas técnicas anestésicas diferentes. Acta Anestesiol Scand 2000;44:543-547. 21. Ayers J, Enneking FK. Técnicas Contínuas de Membros Inferiores. Técnicas em Anestesia Regional e Manejo da Dor. 3(1): 47-57, 1999. 22. Mulroy MF, Larkin KL, Batra MS, Hodgson PS, Owens BD: Bloqueio do nervo femoral a 0.25% ou 0.5% de bupivacaína melhora a analgesia pós-operatória após reparo ambulatorial artroscópico do ligamento cruzado anterior. Reg Anesth Pain Med 2001; 26 (1): 24-29. 23. Auroy Y, Narchi P, Messias A, Litt L, Rauvier B, Samii K. Complicações sérias relacionadas à anestesia regional. Anestesiologia 1997;87:479-86. 24. Allen HW, Liu SS, Ware PD, Nairn CS, Owens BD: Bloqueios de nervos periféricos melhoram a analgesia após cirurgia de artroplastia total do joelho.Anesth Analg 1998; 87:93-7. 25. McNamee DA, Convery PN, Milligan KR: Artroplastia total do joelho: Uma comparação de ropivacaína e bupivacaína no bloqueio combinado femoral e ciáticoActa Anaesthesiol Scand 2001; 45: 477-81. 26. Singelyn FJ, Deyaert M, Joris D, Pendevillet E, Gouverneur JM. Efeitos da analgesia intravenosa controlada pelo paciente com morfina, analgesia peridural contínua e bloqueio três em um contínuo na dor pós-operatória e reabilitação do joelho após artroplastia total unilateral do joelho. Anestesia e Analgesia. 87: 88-92, 1998. 27. Singelyn FJ, Gouverneur JM. Bloqueio “três em um” estendido após artroplastia total do joelho: técnicas contínuas versus técnicas controladas pelo paciente. Anesth Analg 2000,91:176-80. 28. Greengrass RA, Klein SM, D`Ercole FJ, Gleason DG, Shimer CL, Steele SM. Bloqueio do plexo lombar e nervo ciático para artroplastia de joelho: comparação entre ropivacaína e bupivacaína. Can J Anaesth 1998; 45: 1094-96. 29. Enneking FK. Compartimento Psoas Contínuo /Plexus Lombar/bloco . Em Bloqueios de Nervos Periféricos. Um Atlas Colorido. JE Chelly / editor /. Lippincott Williams. 1999, pág. 170. 30. Singelyn FJ, Aye F, Gouverneur JM. Bloqueio Contínuo do Nervo Ciático Poplíteo: Uma Técnica Original para Fornecer Analgesia Pós-Operatória após Cirurgia do Pé. Anesth Analg. 84: 383-6, 1997. 31. Rongstad K, Mann RA, Prieskorn D, Nichelson S, Horton G. Bloqueio do nervo ciático poplíteo para analgesia pós-operatória. Pé e Tornozelo Internacional 1996;17:378-382. 32. Myerson MS, Ruland CM, Allon SM. Anestesia regional para cirurgia do pé e tornozelo. Pé e Tornozelo 1992;13:282-288. 33. Mansour NY. Reavaliando o bloqueio do nervo ciático: Outro marco para reflexão. Reg Anesth. 18: 322-323, 1993. 34. Souron V, Eyrolle L, Rosencher N. O Bloqueio do Plexo Sacral do Mansour: Uma Técnica Eficaz para o Bloqueio Contínuo. 25(2): 208-212, 2000. 35. Tobias JD, Mencio GA. Bloqueio da fossa poplítea para analgesia pós-operatória após cirurgia do pé em lactentes e crianças. J Pediatr Orthop, 19; (4): 511-14, 1999. 36. Hadzic A, Vloka JD. Uma Comparação das Abordagens Posterior versus Lateral ao Bloqueio do Nervo Ciático na Fossa Poplítea. Anestesiologia; 1998:88 (6):1480-1486. 37. Hansen E, Eshelman MR, Cracchiolo A: Bloqueio neural da fossa poplítea como única técnica anestésica para cirurgia ambulatorial do pé e tornozelo. Pé Tornozelo Int 2000; 21: 38-44. 38. Levecque JP, Borne M, Saissy JM. Analgesia com bloqueio contínuo do nervo tibial posterior lateral (carta ao editor) Reg Anesth Pain Med 1999; 24: 191-2. 39. Myerson MS, Ruland CM, Allon SM: Anestesia regional para cirurgia do pé e tornozelo. Pé e Tornozelo 13: 282-288, 1992. 40. Sarrafian SK, Ibrahim IN, Breihan JH: Bloqueio do nervo periférico tornozelo-pé para cirurgia do meio e antepé. Pé e Tornozelo 4: 86-90, 1983. 41. Chang F, Ritchie E, Su J. Dor pós-operatória em Cirurgia Ambulatorial. Anesth Analg. 85: 808-16, 1997. 42. Vloka JD, Hadzic A, Mulcare R, Lesser JB, Kitain E, Thys DM. Bloqueio do nervo femoral versus raquianestesia em pacientes ambulatoriais submetidos à cirurgia de retirada de veia safena longa. Anesth Analg,1997;84:749-52. 43. Vloka JD, Hadzic A, Mulcare R, Lesser JB, Koorn R, Thys DM. Bloqueios combinados do nervo ciático na fossa poplítea e nervo cutâneo posterior da coxa para retirada de veia safena curta em pacientes ambulatoriais: uma alternativa à raquianestesia. J Clin Anesth 1997; 9:618-22. 44. Klein SM, GreengrassRA, Gleason DH, Nunley JA, Steele SM. Cirurgia ambulatorial de grande porte com anestesia regional contínua e bomba de infusão descartável. Anestesiologia. 91:563-5, 1999. 45. Steele SM, Klein SM, D`Ercole FJ, Greengrass RA, Gleason D. Um novo Sistema de Entrega Contínua de Cateter. Anesth Analg. 86: 228-34, 1998. 46. Rawal N, Axelsson K, Hylander J, Allvin R, Amilon A, Lidegran G, Hallen J. Administração de anestesia local controlada pelo paciente pós-operatório em casa. Anestesia e Analgesia. 86: 86-9, 1998. 47. Grant SA, Nielsen KC, Greengrass RA, Steele SM, Klein SM. Bloqueio Contínuo de Nervos Periféricos para Cirurgia Ambulatorial. Anestesia Regional e Medicina da Dor. 26(3): 209-214, 2001. 48. Rawal N. 10 anos de serviços de dor aguda-conquistas e desafios. Reg Anesth. 24(1): 68-73, 1999. 49. Estebe JP, Le Core P, Du Plessis L, Chevanne F, Cathelineau G, Le Verge R, Ecoffey C. A farmacocinética e farmacodinâmica de microesferas carregadas de bupivacaína em um modelo de bloco do plexo braquial em ovelhas. Anesth Analg 2001;93:147-55. |