Para investigar el posible papel de una vaina epineural continua común [1], examinamos la fosa poplítea en la parte inferior de las piernas de cadáveres en busca de la existencia y continuidad de una vaina de tejido que rodea el nervio ciático y sus dos divisiones principales.
Residencia en: “Vloka JD, Hadzic A, Lesser JB, Kitain E, Geatz H, April EW, Thys DM. Una vaina epineural común para los nervios de la fosa poplítea y sus posibles implicaciones para el bloqueo del nervio ciático. Anesth Analg 1997;84:387-90.”
|
Introducción Ocasionalmente se observa un inicio inusualmente rápido de anestesia densa después de realizar el bloqueo del nervio ciático en la fosa poplítea. Sin embargo, la anestesia suele ser profunda en la distribución de ambas divisiones del nervio, aunque la respuesta a la estimulación nerviosa o parestesia se obtiene sólo en la distribución del nervio tibial o del nervio peroneo común. Para investigar el posible papel de una vaina epineural continua común [1], examinamos la fosa poplítea en la parte inferior de las piernas de cadáveres en busca de la existencia y continuidad de una vaina de tejido que rodea el nervio ciático y sus dos divisiones principales. Anatomía del nervio ciático 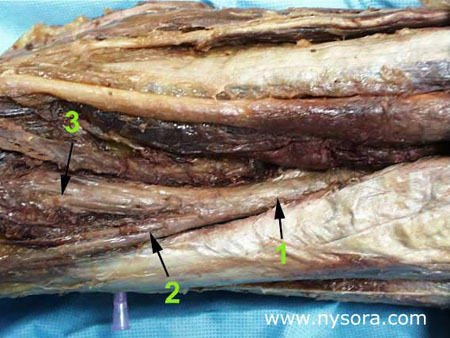 Figura 1 y XNUMX
El nervio ciático (1) se forma a partir de los segmentos de la médula espinal L4-S2 (y ocasionalmente S3) y consta de dos nervios distintos, el nervio tibial (3) y el nervio peroneo común (2), que comparten una vaina epineural común desde su origen. a la fosa poplítea [2,3], donde luego se divide en el nervio tibial y el nervio peroneo común (Figura 1).El nervio tibial es la mayor de las dos ramas y corre paralelo y ligeramente lateral a la línea media. Inferiormente, pasa entre las cabezas del músculo gastrocnemio. El nervio peroneo común sigue el tendón del músculo bíceps femoral lateralmente y viaja alrededor de la cabeza del peroné cuando sale de la fosa poplítea. Los dos nervios inervan toda la pierna por debajo de la rodilla excepto la pierna anteromedial y el pie que están inervados por el nervio safeno (L2-L4). Histología de los nervios periféricos 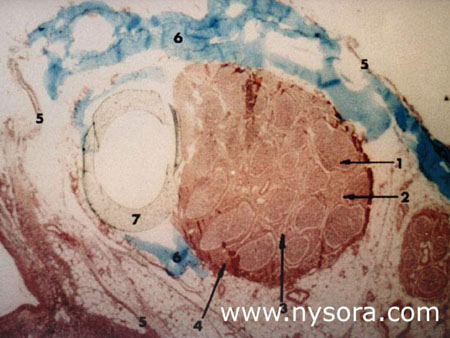 Figura 2 y XNUMX. Vista microscópica de la sección transversal del nervio tibial a 10 cm por debajo del pliegue poplíteo. 1. Endoneuro 2. Perineurio 3. Epineuro intrafascicular 4. Epineuro epifascicular 5. Tejido epineural (adventicia del nervio) 6 Solución inyectada de acetato de vinilo azul (BVA) dentro del tejido epineural 7. Catéter de teflón insertado en la adventicia epineural, junto al nervio tibial
El nervio ciático se forma a partir de los segmentos de la médula espinal L4-S2 (y ocasionalmente S3) y consta de dos nervios distintos, el nervio tibial y el nervio peroneo común, que comparten una vaina epineural común desde su origen hasta la fosa poplítea [2,3]. , donde luego se divide en el nervio tibial y el nervio peroneo común (Figura 1). El nervio tibial es la mayor de las dos ramas y corre paralelo y ligeramente lateral a la línea media. Inferiormente, pasa entre las cabezas del músculo gastrocnemio. El nervio peroneo común sigue el tendón del músculo bíceps femoral lateralmente y viaja alrededor de la cabeza del peroné cuando sale de la fosa poplítea. Los dos nervios inervan toda la pierna por debajo de la rodilla excepto la pierna anteromedial y el pie que están inervados por el nervio safeno (L2-L4).  Figura 3 y XNUMX
Este estudio se realizó en 10 piernas de cadáveres adultos libres de patología evidente de sus extremidades inferiores. Los cadáveres habían estado muertos de 6 a 18 meses. Fueron embalsamados con fines anatómicos utilizando una solución de fenol (13%) como fijador principal y glicerina (28%) para la retención del contenido de agua. Los cadáveres se colocaron en decúbito prono sobre la mesa de disección, de modo que el eje longitudinal de las piernas quedara horizontal al plano de la mesa y los pies formaran un ángulo de 90° con el plano horizontal (Figura 3). Se diseccionó la pantorrilla 10 cm por debajo del pliegue poplíteo y se expuso el nervio tibial en el compartimiento posterior profundo debajo del músculo sóleo. Se identificó la vaina fascial que rodea al nervio y se insertó un catéter de calibre 16 en la vaina 15 cm por debajo del pliegue poplíteo (Figura 4). Se avanzó el catéter hasta posicionar la punta a una distancia de 10 cm distal al pliegue poplíteo. 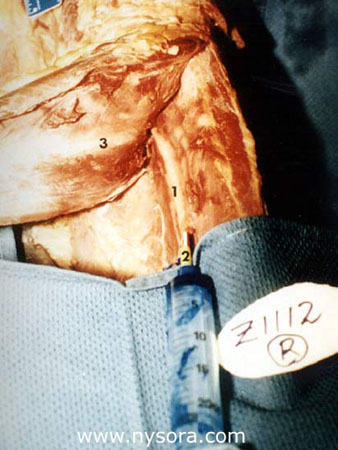 Figura 4 y XNUMX Vaina del nervio tibial Catéter de calibre 16 insertado en la vaina del nervio Parte distal del músculo sóleo disecado 10 cm por debajo del pliegue de la fosa poplítea
Utilizando el método de sobres cerrados, cada pierna fue asignada aleatoriamente a uno de los dos grupos. En el grupo A (n=5), se inyectaron 15 ml de solución de acetato de vinilo azul (BVA) (Cabisco®, Carolina Biological Supply Company) en la vaina del nervio tibial. En el grupo B (n=5), se inyectaron 30 ml de BVA en la vaina del nervio tibial (Figura 4). Tras la inyección del tinte, los catéteres se dejaron en su sitio. Una hora más tarde, la disección se extendió a la fosa poplítea y se observó la extensión de BVA dentro de la vaina que recubre los nervios de la fosa (Figura 5). También se determinó en cada pierna el nivel de la división del nervio ciático en nervio tibial y nervio peroneo común. 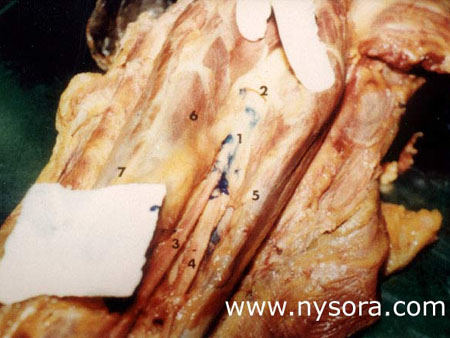 Figura 5 y XNUMX. Cara posterior de la fosa poplítea. 1. Acetato de vinilo azul dentro de la vaina epineural 2. Vaina epineural común que cubre el nervio poplíteo 3. nervio tibial 4. Nervio peroneo común 5. Músculo bíceps femoral 6. Músculo semitendinoso 7. Músculo semimembranoso
Se extirparon muestras de tejido del nervio tibial, el nervio peroneo común y los nervios ciáticos, se incluyeron en parafina, se seccionaron transversalmente y se tiñeron con hematoxilina y eosina, o tinciones tricrómicas. Se examinaron las muestras para la colocación anatómica del catéter y la distribución de la BVA en relación con los nervios. La diferencia en el grado de propagación del BVA dentro de las vainas epineurales y las medidas externas entre los dos grupos se probó usando una prueba t de Student unilateral. Resultados La división del nervio ciático se produjo a una media de 44 ± 20 mm (rango de 0 a 73 mm) por encima del pliegue poplíteo, sin diferencias significativas entre los dos grupos. En las 10 piernas (5 izquierdas y 5 derechas), el nervio ciático en la fosa poplítea constaba de dos nervios separados, el nervio tibial y el nervio peroneo común envueltos por una vaina epineural común que acompañaba a los nervios después de su divergencia en la fosa. En una pierna de cada grupo, la solución de BVA no fluyó proximalmente sino que se filtró al nivel de la punta del catéter, formando un charco de líquido inyectado entre las fascias intermusculares. La disección cuidadosa a lo largo del nervio tibial reveló que en ambas piernas la punta del catéter perforó la vaina, lo que resultó en una inyección extraepineural. Estas dos piernas fueron excluidas de un análisis posterior. En las ocho patas restantes, la solución BVA viajó 147 ± 34 mm (grupo A) y 172 ± 50 mm (grupo B) proximal dentro de la vaina desde el punto de inyección (NS), (Figura 6). 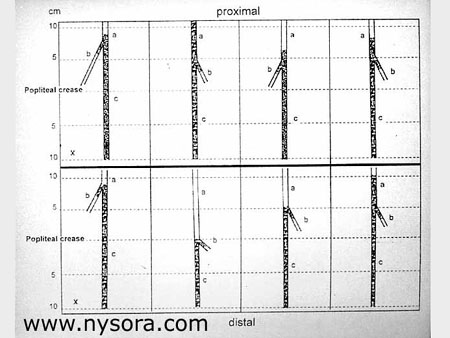 Figura 6 y XNUMX.
El tinte llenó fácilmente la vaina, con mínima o ninguna fuga aparente de la solución fuera de la vaina. El inyectado alcanzó la división aparente del nervio ciático en la fosa poplítea, bañando tanto el nervio tibial como el nervio peroneo común en las 8 patas (Figuras 5 y 7) excepto una en el grupo A. 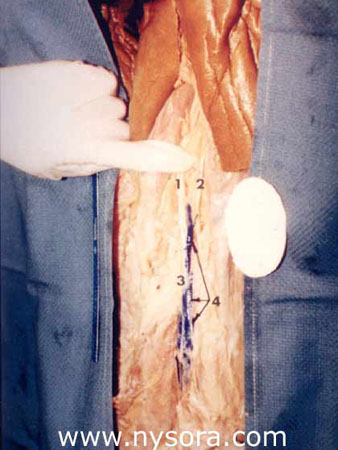 Figura 7 y XNUMX. Cara posterior del muslo. Eliminación de piel y tejido subcutáneo. 1. Nervio tibial: componente medial del nervio ciático. 2. Vaina epineural común que cubre el nervio poplíteo 3. Tronco común del nervio ciático 4. Acetato de vinilo azul dentro de la vaina epineural común
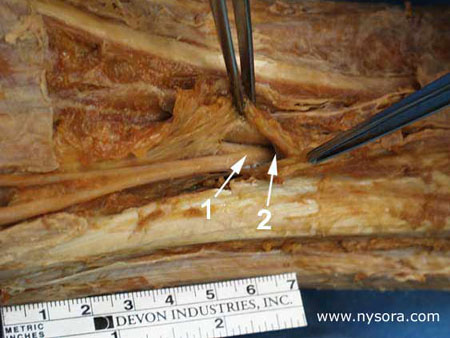 Figura 8 y XNUMX. La vaina epineural común (2) abarca el nervio ciático en su división (1) y se extiende sobre ambas ramas del nervio peroneo común y del nervio tibial. En todas las piernas examinadas, la vaina de tejido epineural rodeaba el nervio ciático y sus principales divisiones (Figura 8). Este tejido formaba un conducto de fluido virtual, que parecía comunicarse entre el nervio ciático, el nervio tibial y el nervio peroneo común en la fosa. Esto fue evidente por la extensión de la extensión de BVA dentro de la vaina del nervio tibial y hacia las extensiones de la vaina tanto del nervio ciático como del nervio peroneo común. El examen transversal de las muestras que contenían el catéter documentó la colocación del catéter dentro de la vaina epineural y no intraneuralmente (Figura 4). El examen histológico de las 10 muestras de nervios en múltiples niveles desde 15 cm a 30 cm por encima de la fosa poplítea mostró que el nervio ciático consta de dos haces de nervios distintos, el nervio peroneo común y el nervio tibial, que están envueltos por epineuro separado y contenidos en una adventicia epineural común (Figura 4). Los dos componentes del nervio ciático se pudieron rastrear y separar con una tracción mínima a lo largo de toda la longitud del muslo en todas las extremidades examinadas. Discusión Nuestros resultados demuestran la existencia de una vaina epineural continua que rodea al nervio ciático y sus principales divisiones, el nervio tibial y el nervio peroneo común. Esta vaina forma un conducto de fluidos que se comunica entre las principales divisiones nerviosas de la fosa poplítea. Describimos la existencia de una vaina adventicia que engloba al nervio ciático a nivel de su división en nervio tibial y nervio peroneo común [1], (Figura 8). La inyección de cinco ml de tinte en esta vaina al nivel de la división del nervio ciático dio como resultado una dispersión del tinte de 5 a 10 cm dentro de la vaina sin fugas significativas fuera de la vaina. Confirmando nuestros hallazgos previos, los presentes datos muestran que esta vaina epineural es virtualmente continua, envuelve el nervio ciático, el nervio tibial y el nervio peroneo común, y permite la conducción de soluciones inyectadas en la vaina. Estas características anatómicas del nervio ciático y su vaina epineural ofrecen una posible explicación a algunos fenómenos clínicos que se observan con frecuencia durante el bloqueo del nervio poplíteo. Por ejemplo, la anestesia se obtiene a menudo en ambas divisiones del nervio ciático, aunque la parestesia o la respuesta a la estimulación nerviosa se obtiene en la distribución del nervio tibial o del nervio peroneo común. Por otro lado, el bloqueo incompleto, con anestesia en la distribución de una sola división del nervio después del bloqueo, bajo circunstancias clínicas aparentemente idénticas, también es una ocurrencia común [7]. Dado que el nervio tibial y el nervio peroneo común se separan a una distancia muy variable del pliegue poplíteo (0 a 115 mm) [1], la aguja insertada entre 5 y 7 cm por encima del pliegue de la fosa poplítea estará junto a solo una de las divisiones del nervio poplíteo. . En el primer caso, es posible que la punta de la aguja se coloque dentro de la vaina epineural o por encima de la división del nervio, lo que da como resultado que la solución del anestésico local se extienda a ambas divisiones del nervio o que el anestésico local se deposite cerca. al tronco principal proximal a la división. En este último caso, una inyección extraneural (inyección fuera de la adventicia epineural) podría resultar en un charco de anestésico local en la grasa de la fosa poplítea que está cerca de una sola división del nervio, dando lugar así a un bloqueo parcial. Es importante recalcar que la colocación de un catéter intraepineural no es equivalente a la colocación intraneural o intrafascicular. Esto se demostró histológicamente (Figura 4) y se confirmó por la ausencia de contrapresión significativa durante la inyección de 15 o 30 ml de la solución BVA en la vaina. Varios intentos de inyectar BVA en los fascículos del nervio disecado dieron como resultado una resistencia significativa a la inyección que desapareció rápidamente después de retirar la aguja fuera del fascículo. Por lo tanto, como se demostró previamente durante la exposición intraoperatoria de los nervios periféricos, una inyección intraneural involuntaria durante el bloqueo neuronal debe reconocerse como un aumento de la resistencia a la inyección además de dolor intenso o parestesia [8]. Sin embargo, si la solución de anestésico local se inyecta por vía intraepineural, debería extenderse sustancialmente dentro de la vaina, lo que provocaría un bloqueo de la conducción en toda la distribución del nervio poplíteo. Este mecanismo podría explicar el bloqueo nervioso exitoso del tronco del nervio ciático cuando la respuesta a la estimulación nerviosa o parestesia se obtiene en la distribución de una sola división del nervio ciático. REFERENCIAS:
1. Vloka JD, Hadzic A, Lesser J et al.: Consideraciones anatómicas para el bloqueo del nervio ciático en la fosa poplítea a través del abordaje lateral. Anestesiología 1995; 83(3A): A882. 2. Stewart JD, Aguayo AJ: Neuropatías por compresión y atrapamiento, Neuropatía periférica. Editado por Dyck PJ, Thomas PK, Lambert EH, Bunge R. Philadelphia, WB Saunders Company, 1984:1435-57. 3. Sunderland S: El nervio ciático y sus divisiones tibial y peronea común. Características anatómicas y fisiológicas., Nerves and Nerve Injuries, Churchill Livingstone, 1978:925-66. 4. Fawcett DW: El tejido nervioso, Bloom y Fawcett un libro de texto de histología. Editado por Fawcett DW. Nueva York, Chapman & Hall, 1984:336-9. 5. Millesi H, Terzis JK: Nomenclatura en cirugía de nervios periféricos, Microreconstrucción de lesiones nerviosas. Editado por Terzis JK. Filadelfia, WB Saunders Company, 1987:3-13. 6. Thomas PK, Olsson Y: Anatomía microscópica y función de los componentes del tejido conectivo del nervio periférico, neuropatía periférica. Editado por Dyck PJ, Thomas PK, Lambert EH, Bunge R, WB Saunders Company, 1984:97-120. 7. Kilpatrick AWA, Coventry DM, Todd JG: Una comparación de dos enfoques para el bloqueo del nervio ciático. Anestesia 1992: 47; 155-7. 8. Kempthorne PM, Brown TCK: bloqueos nerviosos alrededor de la rodilla en niños. Anaesth Cuidados Intensivos 1984;12(1):14-7. |

