ऊपरी छोर में दर्द, सुन्नता और कमजोरी वाले मरीजों को अक्सर दर्द विशेषज्ञों के पास भेजा जाता है। कार्पल टनल सिंड्रोम (सीटीएस) कंधे की चोट के साथ संयुक्त रूप से सर्वाइकल रेडिकुलोपैथी और डिस्क हर्नियेशन [1, 2] की नकल कर सकता है। कार्पल टनल सर्जरी के बाद थेनर एमिनेंस में पुराना दर्द ऑकल्ट ट्रिगर थंब या कार्पोमेटाकार्पल (सीएमसी) ज्वाइंट आर्थराइटिस से हो सकता है। त्रिज्या के फ्रैक्चर के बाद फिक्सेशन प्लेट स्क्रू पर फ्लेक्सर पोलिसिस लॉन्गस (FPL) कण्डरा के टकराव के साथ संयुक्त कलाई पर मेडियन न्यूरोपैथी दर्द, जलन और जटिल क्षेत्रीय दर्द सिंड्रोम (CRPS) की कमजोरी की नकल कर सकती है। हाथ, कलाई, और कोहनी की इन और अन्य स्थितियों का प्रभावी ढंग से निदान किया जा सकता है और डायग्नोस्टिक अल्ट्रासोनोग्राफी और अल्ट्रासाउंड-निर्देशित इंजेक्शन के साथ इलाज किया जा सकता है। हाथ, कलाई और कोहनी में अल्ट्रासाउंड-निर्देशित इंजेक्शन के संबंध में कुछ सामान्य सिद्धांत लागू होते हैं। संरचनाएं छोटी और सतही हैं, इसलिए एक छोटा उच्च-आवृत्ति ट्रांसड्यूसर (>12 मेगाहर्ट्ज) इसकी गतिशीलता और उच्च रिज़ॉल्यूशन के कारण सबसे अच्छा है। हड्डी की संरचनाओं पर स्कैन करते समय त्वचा के अच्छे संपर्क को बनाए रखने के लिए पर्याप्त जेल आवश्यक है। एक घुमावदार हेमोस्टेट या अन्य छोटे उपकरण या परीक्षक की छोटी उंगली की नोक का उपयोग यह निर्धारित करने में मदद के लिए किया जा सकता है कि कौन सी विशिष्ट संरचनाएं कोमल हैं, जैसे कि अंगूठे का सीएमसी जोड़ या आसन्न स्केफॉइड-ट्रेपेज़ियम-ट्रेपेज़ॉइड (एसटीटी) जोड़। रोगी और अल्ट्रासाउंड मशीन के बगल में रखा गया हाथ, कलाई और कोहनी का एक मॉडल शिक्षण उद्देश्यों और जटिल शरीर रचना के दृश्य के लिए उपयोगी हो सकता है, जैसे कि कार्पल हड्डियों की बोनी आकृति [3]।
1. एनाटॉमी अल्ट्रासाउंड-गाइडेड कार्पल टनल इंजेक्शन
कार्पल टनल में माध्यिका तंत्रिका और नौ टेंडन होते हैं, जिनमें फ्लेक्सर डिजिटोरम सुपरफिशियलिस (एफडीएस), प्रोफंडस (एफडीपी), और पोलिसिस लॉन्गस (एफपीएल) (चित्र 1) शामिल हैं। टेंडन को फ्लेक्सर रेटिनकुलम द्वारा बनाए रखा जाता है, जो ट्रेपेज़ियम और स्केफॉइड के ट्यूबरकल से हैमेट और पिसिफोर्म के हुक तक फैला होता है। FDS और FDP कण्डरा एक सामान्य श्लेष म्यान से घिरे होते हैं, जबकि FPL का एक अलग म्यान होता है। माध्यिका तंत्रिका का स्थान फ्लेक्सर रेटिनैकुलम के ठीक नीचे होता है, फ्लेक्सर कार्पी रेडियलिस (FCR) के लिए औसत दर्जे का, FPL के लिए सतही, और FDS के पार्श्व; हालाँकि, यह एक सेंटीमीटर या अधिक औसत दर्जे तक स्थित हो सकता है; इस प्रकार सबसे अच्छा प्रदर्शन किया गया ब्लाइंड कार्पल टनल इंजेक्शन भी तंत्रिका को घायल कर सकता है। सामान्य माध्यिका तंत्रिका उंगली की गति के जवाब में चलती है, जिसे गतिशील अल्ट्रासाउंड इमेजिंग के साथ देखा जा सकता है।
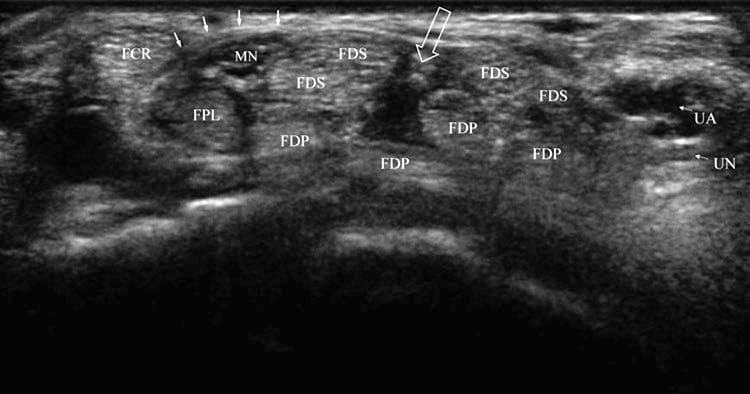
चित्र 1 सामान्य कार्पल टनल। डिस्टल रिस्ट क्रीज़ पर शॉर्ट-एक्सिस व्यू और कार्पल टनल का खुलना एक अप्रभावित व्यक्ति में विशिष्ट शारीरिक रचना दिखाता है। FCR को अनुप्रस्थ रेटिनकुलम (ठोस तीर) द्वारा माध्यिका तंत्रिका (MN) और FPL से अलग किया जाता है। एफडीएस टेंडन्स के बीच मेडियन और उलनार नर्व (यूएन) और आर्टरी (यूए) के बीच एक फांक या ओपनिंग (खुला तीर) देखा जाता है।
सीटीएस सबसे आम परिधीय तंत्रिका फंसाने वाला सिंड्रोम है। लक्षणों में रात में हाथ में सुन्नता, दर्द, कमजोरी और ऐसा महसूस होना शामिल है कि हाथ सूज गया है। अंगूठे, तर्जनी, मध्य और अनामिका के रेडियल आधे हिस्से के वोलर पहलू में सनसनी कम हो जाती है। निदान के लिए सोने का मानक तंत्रिका चालन अध्ययन और इलेक्ट्रोमोग्राफी बना हुआ है, लेकिन सीटीएस के लिए अल्ट्रासाउंड मानदंड विकसित किए गए हैं और डिस्टल कलाई क्रीज [4]> 15 मिमी 2, डिस्टल कलाई के बीच मेडियन तंत्रिका सीएसए अनुपात में मध्य तंत्रिका क्रॉस-अनुभागीय क्षेत्र (सीएसए) शामिल हैं। क्रीज और 12 सेमी समीपस्थ> 1.5 (हम अधिक विशिष्टता के लिए> 2.0 का उपयोग करते हैं) [5], और फ्लेक्सर रेटिनकुलम का झुकना [6]।
2. अल्ट्रासाउंड-गाइडेड कार्पल टनल इंजेक्शन पर साहित्य की समीक्षा
ग्रासी एट अल। रूमेटाइड सिनोवाइटिस के कारण हुए सीटीएस के मामले में कार्पल टनल इंजेक्शन के लिए शॉर्ट-एक्सिस तकनीक का वर्णन किया गया है जिसमें सुई को माध्यिका तंत्रिका और एफसीआर कण्डरा [7] के बीच अंतराल में निर्देशित किया गया था। हमारे अनुभव में, यह अंतराल ज्यादातर लोगों में कार्पल टनल तक आसान पहुंच की अनुमति देने के लिए बहुत संकीर्ण है, लेकिन यह एक विकल्प है जब माध्यिका तंत्रिका अधिक औसत दर्जे की स्थित होती है (अंजीर 2).
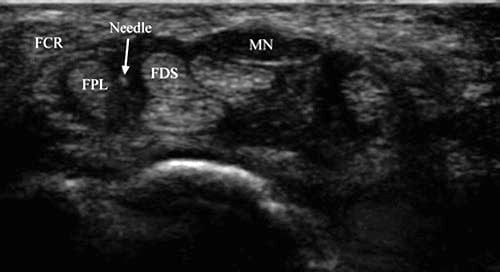
अंजीर. 2 कार्पल टनल सिंड्रोम (लघु-अक्ष इंजेक्शन) - औसत दर्जे का विस्थापित मध्य तंत्रिका। माध्यिका तंत्रिका (MN) औसत दर्जे से विस्थापित होती है, और सुई (तीर) के मार्ग की अनुमति देने वाले FPL और FDS कण्डरा के बीच एक उद्घाटन मौजूद होता है।
स्मिथ एट अल। एक लंबी-अक्ष अल्ट्रासाउंड-निर्देशित कार्पल टनल इंजेक्शन तकनीक का वर्णन किया गया है जो पिसिफोर्म [8] के स्तर पर किया जाता है। सुई को सिर्फ सतही और पार्श्व में उलार तंत्रिका और धमनी में डाला जाता है और एक उथले कोण पर माध्यिका तंत्रिका की ओर निर्देशित किया जाता है। हाइड्रोडिसेक्शन का उपयोग मध्य तंत्रिका को किसी भी आसंजन से दूर करने के लिए किया जाता है। स्मिथ एट अल। बिना किसी जटिलता के इस तकनीक का उपयोग करके 50 से अधिक इंजेक्शन लगाए। लंबी-अक्ष तकनीक यह सुनिश्चित करती है कि सुई की नोक और शाफ्ट हर समय दिखाई दें। हमने इस तकनीक को असफल कार्पल टनल सर्जरी के मामलों में विशेष रूप से उपयोगी पाया है, जब अनुप्रस्थ कार्पल लिगामेंट में सीधे इंजेक्शन लगाया जाता है या कार्पल टनल के बीच में जहां तंत्रिका और टेंडन बारीकी से पैक होते हैं।
इस समय, अल्ट्रासाउंड-निर्देशित बनाम ब्लाइंड कार्पल टनल इंजेक्शन की तुलना करने वाला कोई परिणाम अध्ययन नहीं है। ब्लाइंड कार्पल टनल कॉर्टिकोस्टेरॉइड इंजेक्शन की हालिया समीक्षा में पाया गया कि कार्पल टनल रिलीज सर्जरी से इलाज करने वाले 75% रोगियों के उत्कृष्ट परिणाम थे, जबकि 8% खराब हो गए। इंजेक्शन के साथ, 70% रोगियों के उत्कृष्ट अल्पकालिक परिणाम थे, लेकिन 50% 1 वर्ष [9] में वापस आ गए।
आर्मस्ट्रांग एट अल। तंत्रिका समारोह में सुधार की खोज की, विशेष रूप से अनुपस्थित मध्य संवेदी तंत्रिका क्रिया क्षमता की वापसी, ब्लाइंड कार्पल टनल कॉर्टिकोस्टेरॉइड इंजेक्शन के 2 सप्ताह बाद, निष्कर्ष जो सभी दर्द विशेषज्ञों के लिए संभावित महत्व के हैं, विशेष रूप से रीढ़ का इलाज करने वाले [10]।
शॉर्ट-एक्सिस तकनीक का लाभ यह है कि यह सबसे कम संभव सुई को कम से कम दूरी पर तैनात करती है। जब सही ढंग से किया जाता है, तो यह लगभग दर्द रहित होता है; हालांकि, अगर सुई को कण्डरा में चुभाया जाता है, तो रोगी को दर्द का अनुभव होगा। हमने केवल एक जटिलता (संक्रमण के पिछले इतिहास वाले रोगी में संक्रमण) के साथ 1800 से अधिक अल्ट्रासाउंड-निर्देशित कार्पल टनल इंजेक्शन में निम्नलिखित तकनीक का उपयोग किया है।
3. कार्पल टनल इंजेक्शन के लिए अल्ट्रासाउंड-निर्देशित तकनीक
रोगी को दर्द निवारक के सामने कलाई और हाथ को एक तकिये पर रखकर सुपारी में बैठाया जाता है। रोगी को अल्ट्रासाउंड मशीन के बगल में बैठाया जाता है ताकि हस्तक्षेप करने वाले को अपना सिर न घुमाना पड़े या अपनी टकटकी को महत्वपूर्ण रूप से बदलना न पड़े, ऐसे कारक जो सुई लगाने की सटीकता को प्रभावित कर सकते हैं।
उंगलियों को फ्लेक्स किया जाता है, और हाथ को टेंडन के बीच की जगह को अधिकतम करने के लिए आराम दिया जाता है, और फिर डिस्टल कलाई क्रीज पर एक शॉर्ट-एक्सिस व्यू प्राप्त होता है। फ्लेक्सर टेंडन के बीच एक उद्घाटन, आमतौर पर मध्य और उलनार नसों के बीच आधे रास्ते में स्थित एक ऊर्ध्वाधर या थोड़ा तिरछा फांक होता है और अक्सर मध्य और अनामिका एफडीएस टेंडन के बीच होता है, इसकी पहचान की जाती है (चित्र 1 और 3ए-सी)। छोटी या लंबी धुरी में अल्ट्रासाउंड-निर्देशित इंजेक्शन करते समय, यह याद रखना महत्वपूर्ण है कि सुई लगाने की जगह हमेशा अल्ट्रासाउंड स्क्रीन के बाहर होती है। इस प्रकार, यह सुनिश्चित करने के लिए इच्छित सुई सम्मिलन साइट पर संक्षिप्त रूप से स्कैन करना आवश्यक है कि कोई भी संवेदनशील संरचना, जैसे कि माध्यिका या उलनार तंत्रिका या धमनी, रास्ते में नहीं है [3]। माध्यिका तंत्रिका को उनके अनिसोट्रॉपी के आधार पर टेंडन से अलग किया जा सकता है या प्रकाश से अंधेरे में उपस्थिति में परिवर्तन के रूप में ट्रांसड्यूसर को सैजिटल विमान में आगे और पीछे इत्तला दे दी जाती है। यह भी ध्यान दिया जाना चाहिए कि औसत तंत्रिका ट्रांसड्यूसर अभिविन्यास और स्थिति के आधार पर औसत दर्जे का या पार्श्व रूप से उदास हो सकती है।
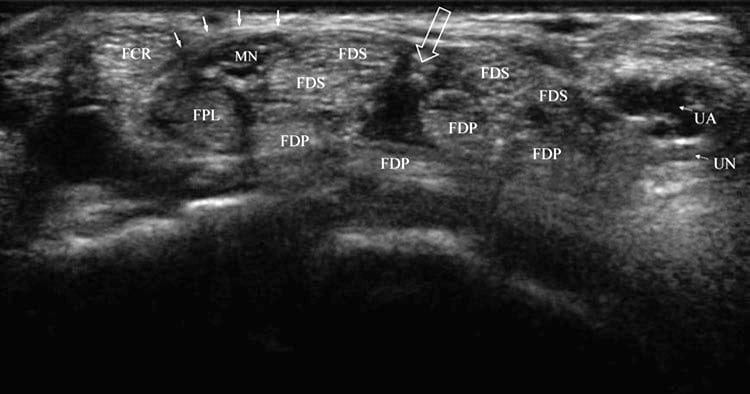
चित्र 1 सामान्य कार्पल टनल। डिस्टल रिस्ट क्रीज़ पर शॉर्ट-एक्सिस व्यू और कार्पल टनल का खुलना एक अप्रभावित व्यक्ति में विशिष्ट शारीरिक रचना दिखाता है। FCR को अनुप्रस्थ रेटिनकुलम (ठोस तीर) द्वारा माध्यिका तंत्रिका (MN) और FPL से अलग किया जाता है। एफडीएस टेंडन्स के बीच मेडियन और उलनार नर्व (यूएन) और आर्टरी (यूए) के बीच एक फांक या ओपनिंग (खुला तीर) देखा जाता है।
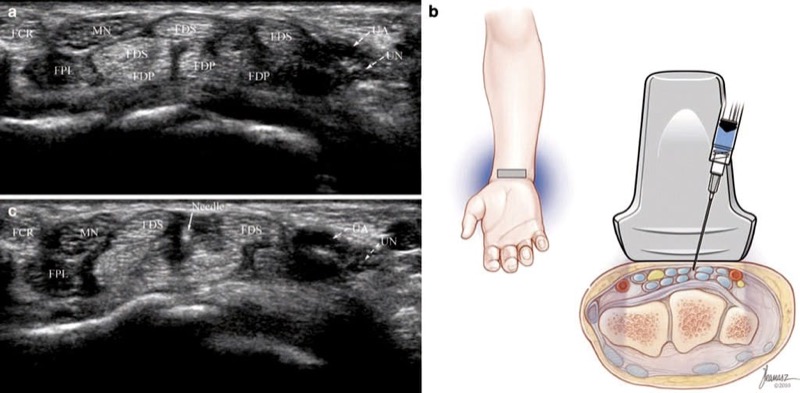
चित्र 3 कार्पल टनल सिंड्रोम (शॉर्ट-एक्सिस इंजेक्शन)। (ए) माध्यिका तंत्रिका (एमएन) के विस्तार और एफडीएस टेंडन के बीच के उद्घाटन पर ध्यान दें। (बी) इंजेक्शन से पहले सुई और ट्रांसड्यूसर की स्थिति दिखाने वाला चित्रण। जोसेफ कानाज़, बीएफए द्वारा चिकित्सा चित्रण। (सी) इंजेक्शन के दौरान प्राप्त अल्ट्रासाउंड छवि एनीकोइक इंजेक्शन से घिरा सुई टिप (तीर) दिखाती है।
अल्ट्रासाउंड स्क्रीन पर लक्ष्य केंद्रित होने के बाद, सुई लगाने की जगह और लक्ष्य के बीच की दूरी की गणना अल्ट्रासाउंड मशीन कैलीपर टूल का उपयोग करके की जाती है या स्क्रीन पर स्केल के आधार पर अनुमानित की जाती है। हम आम तौर पर छोटी धुरी में 30-गेज, 25 मिमी की सुई डालते हैं और कण्डरा के साथ न्यूनतम या बिना किसी संपर्क के फांक से थोड़ा तिरछा होकर गुजरते हैं। हम सिरिंज को हाथ में हल्के से पकड़ते हैं ताकि यह महसूस किया जा सके कि सूई उनके अंदर घुसने के बजाय टेंडन के बीच फिसल रही है। जब सुई की नोक टेंडन की सतही पंक्ति के भीतर होती है, तो लगभग 1.5 मिली 20-40 मिलीग्राम ट्रायमिसिनोलोन एसीटोनाइड और सामान्य खारा इंजेक्ट किया जाता है (अंजीर। 3b, सी). यदि दवा अच्छी तरह से मिश्रित नहीं है या सुई एक कण्डरा में जाब करती है, तो रुकावट हो सकती है और एक और संभवतः बड़ी गेज सुई डालने की आवश्यकता होती है।
सुई वापस लेने के बाद, रोगी को उंगलियों को पूरी तरह से फैलाने के लिए कहा जाता है, इस प्रकार कार्पल टनल में दवा खींची जाती है। रात में रिस्ट स्प्लिंट के उपयोग और तेज करने वाली गतिविधियों से बचने के साथ संयुक्त, इंजेक्शन सीटीएस के हल्के से मध्यम मामलों में 6 महीने या उससे अधिक समय तक लक्षणों से पूरी राहत प्रदान कर सकता है।
4. एनाटॉमी अल्ट्रासाउंड-गाइडेड ट्रिगर फिंगर इंजेक्शन
ट्रिगरिंग पहले कुंडलाकार (A1) चरखी पर होती है, जहां फ्लेक्सर टेंडन और पुली के बीच घर्षण में वृद्धि या आकार में बेमेल होता है। A1 चरखी में संयोजी ऊतक के वलयाकार बैंड होते हैं जो मेटाकार्पोफैलंगियल (MCP) संयुक्त और निकटवर्ती कण्डरा म्यान [11] के समीप स्थित होते हैं। A1 चरखी की औसत लंबाई वयस्क तर्जनी, मध्य और अनामिका के लिए 12 मिमी और छोटी उंगली [10] के लिए 12 मिमी है। ट्रिगर उंगली के अल्ट्रासाउंड इमेजिंग निष्कर्षों में टेंडन की सूजन, ए 1 चरखी के हाइपोचोइक मोटा होना, हाइपरवास्कुलराइजेशन, सिनोविअल शीथ इफ्यूजन, और फ्लेक्सन और एक्सटेंशन [11, 13, 14] के दौरान शीथ के आकार में गतिशील परिवर्तन शामिल हैं।
अक्षीय अल्ट्रासाउंड विचारों पर, ए 1 पुली हाइपोचोइक है और एफडीएस और एफडीपी टेंडन और वोलर प्लेट के ऊपर उल्टे पैराबोला के आकार का है। अंगूठे में, केवल एक टेंडन, FPL [1] मौजूद होने के कारण A11 चरखी का आकार अधिक गोलाकार होता है।
ट्रिगर उंगली एक आम हाथ की समस्या है, सामान्य आबादी में 2.6% और मधुमेह वाले लोगों में 10% का जीवनकाल प्रसार है। लक्षण उंगलियों में जकड़न की अस्पष्ट भावना या हाथ की हथेली में दर्द से लेकर ट्रिगर और लॉकिंग तक हो सकते हैं। कोमलता लगभग हमेशा A1 चरखी पर मौजूद होती है और हल्के मामलों में विकार की उपस्थिति के रूप में एकमात्र सुराग हो सकता है [11]। ट्रिगर फिंगर को क्विननेल स्केल के अनुसार निम्नानुसार वर्गीकृत किया जा सकता है: 0, सामान्य गति; 1, असमान गति; 2, सक्रिय रूप से सुधार योग्य लॉकिंग; 3, निष्क्रिय सुधार योग्य लॉकिंग; और 4, अंक [15] की निश्चित विकृति।
5. अल्ट्रासाउंड-निर्देशित ट्रिगर फिंगर इंजेक्शन पर साहित्य की समीक्षा
गोदी एट अल। एक लंबी-अक्ष तकनीक प्रकाशित की और एक रोगी [16] में चरखी के नीचे और ऊपर स्टेरॉयड का प्रदर्शन किया। बोडोर और फ्लॉसमैन ने लगातार 50 ट्रिगर उंगलियों में से 52 के अपने संभावित अध्ययन में शॉर्ट-एक्सिस तकनीक का वर्णन किया, 94 महीने में 6% उंगलियों में लक्षणों का पूर्ण समाधान, 90 वर्ष में 1%, 65 महीने में 18% और 71% का वर्णन किया। 3 साल में। परिणाम सांख्यिकीय रूप से महत्वपूर्ण थे और नेत्रहीन इंजेक्शन [56, 1, 11] के लिए 17 वर्ष में रिपोर्ट की गई 18% सफलता दर के अनुकूल थे।
6. ट्रिगर फिंगर इंजेक्शन के लिए अल्ट्रासाउंड-गाइडेड तकनीक
शॉर्ट-एक्सिस तकनीक का उपयोग करते हुए, इंजेक्शन के लिए लक्ष्य A1 पुली के नीचे एक त्रिकोण है जिसकी सीमाओं में FDS और FDP टेंडन और वोलर प्लेट, डिस्टल मेटाकार्पल बोन और पुली (चित्र 4) शामिल हैं। समीपस्थ फलांक्स के स्तर पर एक अक्षीय दृश्य में फ्लेक्सर टेंडन की पहचान की जाती है। इस स्थान पर, हड्डी की अंतर्निहित सतह अवतल दिखाई देती है। जैसा कि ट्रांसड्यूसर को अधिक निकटता से पारित किया जाता है, समीपस्थ फलांक्स की अवतल सतह मेटाकार्पल हड्डी की उत्तल सतह को रास्ता देती है क्योंकि MCP संयुक्त को पार किया जाता है।
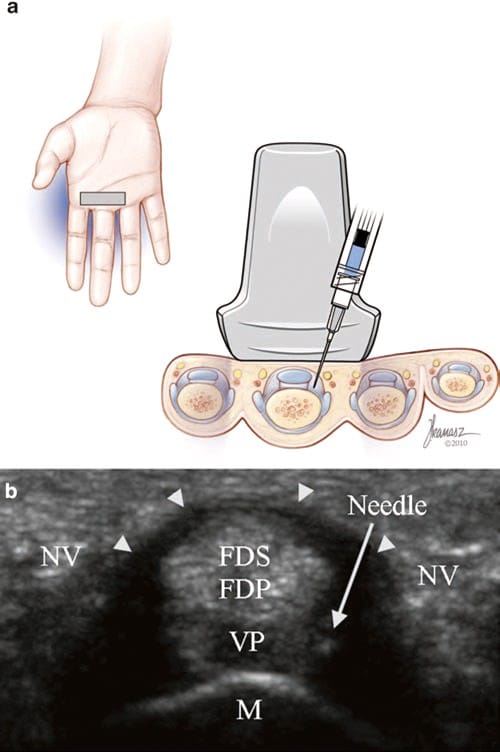
अंजीर। 4 ट्रिगर फिंगर (लघु-अक्ष इंजेक्शन)। (ए) जोसेफ कनसज़, बीएफए द्वारा चित्रण और चिकित्सा चित्रण (बी) लक्ष्य त्रिकोण के अंदर सुई की नोक के साथ ए1 चरखी (एरोहेड्स) का लघु-अक्ष दृश्य, जिसमें ए1 चरखी (एरोहेड्स), एफडीएस और शामिल हैं एफडीपी टेंडन, वोलर प्लेट (वीपी), और डिस्टल मेटाकार्पल बोन (एम)। न्यूरोवास्कुलर बंडल (एनवी) चरखी के दोनों किनारों पर स्थित हैं।
इस स्तर पर, A1 चरखी और लक्ष्य त्रिकोण की पहचान की जाती है और दाहिने हाथ से इंजेक्शन लगाने वाले व्यक्ति के लिए स्क्रीन पर या थोड़ा केंद्र के बाईं ओर केंद्रित होता है। इससे कोई फर्क नहीं पड़ता कि टेंडन के रेडियल या उलनार पक्ष पर त्रिकोण का चयन किया गया है या नहीं। इसके साथ-साथ अन्य लघु-अक्ष इंजेक्शनों को इस तरह की उच्च सटीकता की आवश्यकता होती है, ट्रांसड्यूसर के किनारे पर एक निशान लगाकर इसके सटीक केंद्र को इंगित करके सुविधा प्रदान की जा सकती है।
हम एक दूरस्थ-से-समीपस्थ दृष्टिकोण का उपयोग करते हैं और अक्षीय तल में क्षैतिज से लगभग 70° कोण और धनु तल में 45° कोण का उपयोग करके त्रिकोण के कर्ण के लिए एक प्रक्षेपवक्र की योजना बनाते हैं। जैसे ही 30-गेज सुई त्वचा को पंचर करती है, हम तत्काल संज्ञाहरण के लिए 0.25% लिडोकेन के 4 मिलीलीटर के साथ इंजेक्ट करते हैं और फिर रीयल-टाइम अल्ट्रासाउंड मार्गदर्शन का उपयोग करके सुई को लक्ष्य त्रिकोण में सावधानीपूर्वक आगे बढ़ाते हैं।
जब सुई की नोक त्रिकोण के अंदर होती है, तो सीरिंज को स्विच किया जाता है और लगभग 0.5-1.0 मिली 10-15 मिलीग्राम ट्रायमिसिनोलोन एसीटोनाइड और लिडोकेन 2-4% इंजेक्ट किया जाता है, जिससे A1 चरखी के नीचे प्रवाह की कल्पना करना सुनिश्चित होता है। यदि चरखी के बाहर प्रवाह होता है या कोई प्रवाह नहीं होता है, तो प्रवाह प्राप्त होने तक सुई को समायोजित किया जाता है। कभी-कभी प्रारंभिक रूप से बहिर्वाह के लिए उच्च प्रतिरोध का उल्लेख किया जाता है, जिसके बाद पुली के दृश्य विस्तार के साथ प्रतिरोध में भारी गिरावट आती है। पुली को भेदना कठिन हो सकता है और सुई दब सकती है, जिसके लिए एक और संभवतः बड़ी गेज सुई डालने की आवश्यकता होती है। इसके बाद, रोगी को सामान्य गतिविधियों को फिर से शुरू करने के लिए प्रोत्साहित किया जाता है।
7. एनाटॉमी अल्ट्रासाउंड-गाइडेड कलाई इंजेक्शन
कलाई में दूरस्थ त्रिज्या और कुहनी की हड्डी होती है; समीपस्थ कार्पल पंक्ति, स्केफॉइड, लूनेट, ट्राइक्वेट्रम और पिसिफोर्म सहित; डिस्टल कार्पल रो, जिसमें ट्रेपेज़ियम, ट्रेपेज़ॉइड, कैपिटेट और हैमेट शामिल हैं; और मेटाकार्पल हड्डियों के आधार। कलाई के जोड़ों को निम्नानुसार समूहीकृत किया जाता है: डिस्टल रेडियोउलनार, रेडियोकार्पल, मिडकार्पल और कार्पोमेटाकार्पल। डिस्टल रेडिओलनर ज्वाइंट रेडियस को प्रोनेशन और सुपरिनेशन के दौरान उल्ना के चारों ओर घूमने की अनुमति देता है। उभयलिंगी रेडियोकार्पल जोड़ कलाई के लचीलेपन और विस्तार और रेडियल और उलनार विचलन दोनों की अनुमति देता है। समीपस्थ कार्पल पंक्ति कलाई की गतिज श्रृंखला के भीतर एक कठोर अंतर्वर्धित खंड के रूप में कार्य करती है और डिस्टल कार्पल पंक्ति [19] के साथ एक अर्ध-कठोर वलय बनाती है। डिस्टल कार्पल पंक्ति मेटाकार्पल हड्डियों के लिए समर्थन के एक ठोस आधार के रूप में कार्य करती है, और स्नायुबंधन की एक जटिल सरणी, जिसका विवरण इस अध्याय के दायरे से परे है, कार्पल हड्डियों को कनेक्ट और स्थिर करता है [20]।
कलाई तीव्र और पुरानी चोट दोनों के लिए कमजोर है, जिसमें पृष्ठीय और स्वर अव्यवस्था, पुरानी अस्थिरता, संधिशोथ और भड़काऊ गठिया और पुराने ऑस्टियोआर्थराइटिस शामिल हैं। ऑस्टियोआर्थराइटिस को प्राथमिक या माध्यमिक के रूप में वर्गीकृत किया जा सकता है। हाथ और कलाई में प्राथमिक पुराने ऑस्टियोआर्थराइटिस की सबसे आम साइट में अंगूठे का सीएमसी जोड़ शामिल है। माध्यमिक पुराने ऑस्टियोआर्थराइटिस आमतौर पर फ्रैक्चर के बाद या दो सबसे महत्वपूर्ण कलाई स्नायुबंधन, स्कैफोलुनेट और लूनोट्रीक्वेट्रल [21] के विघटन के बाद होता है। माध्यमिक गठिया के लगभग 95% मामलों में स्केफॉइड हड्डी [22] शामिल होती है।
8. अल्ट्रासाउंड-निर्देशित कलाई इंजेक्शन पर साहित्य की समीक्षा
कोस्की एट अल। सक्रिय संधिशोथ (आरए) [50] के साथ 23 रोगियों में यूएस-निर्देशित कलाई इंजेक्शन का प्रदर्शन किया। पहले समूह में, रोगियों को पूरी तरह से रेडियोकार्पल जोड़ में ट्राईमिसिनोलोन हेक्सासेटोनाइड 20 मिलीग्राम के साथ इंजेक्ट किया गया था, जबकि दूसरे समूह में, आधी खुराक रेडियोकार्पल जोड़ को और आधी मिडकार्पल जोड़ को प्रदान की गई थी। 3 महीनों में, दोनों समूहों में विज़ुअल एनालॉग स्कोर (VAS) में सुधार हुआ, पहले समूह में 19 में से 25 कलाइयों को नैदानिक रूप से बेहतर या सामान्य और दूसरे समूह में 22 में से 25 का मूल्यांकन किया गया।
बोसेन एट अल। 17 आरए रोगियों में से प्रत्येक के रेडियोकार्पल जोड़ को 1 मिली मिथाइलप्रेडनिसोलोन 40 मिलीग्राम, 0.15 मिली गैडोलीनियम, और 0.5 मिली लिडोकेन 0.5% के साथ चार कलाई के डिब्बों के बीच विपरीत वितरण का आकलन करने के लक्ष्य के साथ इंजेक्ट किया गया [24]। ट्रांसड्यूसर के साथ एक लघु-अक्ष दृष्टिकोण का उपयोग डिस्टल त्रिज्या और ल्यूनेट के बीच धनु उन्मुख के साथ किया गया था। एक डिब्बे के भीतर पूर्ण प्रसार के लिए 1 का मान, आंशिक प्रसार के लिए 0.5 और बिना फैलाव के लिए 0 दिया गया था। औसत वितरण स्कोर 2.4 था, उच्च एमआरआई सिनोवाइटिस स्कोर वाले रोगियों में अधिक वितरण के साथ और सभी चार डिब्बों में वितरण केवल दो रोगियों में नोट किया गया।
एमआर आर्थ्रोग्राफी, लोहमान एट अल के लिए यूएस-निर्देशित कंट्रास्ट इंजेक्शन के अपने पूर्वव्यापी अध्ययन में। नोट किया गया कि 101 में से 108 (93.5%) इंजेक्शन इंट्रा-आर्टिकुलर [25] थे। उनकी इंजेक्शन तकनीक में कलाई को हल्का वॉलर फ्लेक्सन में रखना और लिस्टर के ट्यूबरकल के लिए तालु लगाना शामिल था। लघु अक्ष में अल्ट्रासाउंड स्कैनिंग का उपयोग रेडियोकार्पल संयुक्त में तीसरे और चौथे कण्डरा डिब्बों के बीच की जगह को पहचानने और चिह्नित करने के लिए किया गया था; ट्रांसड्यूसर को 90° घुमाया गया और सुई को लंबी धुरी में डाला गया।
उम्फ्रे एट अल। लाशों में ट्रेपेज़ियोमेटाकार्पल (TMC) या अंगूठे के CMC जोड़ का यूएस-गाइडेड शॉर्ट-एक्सिस इंजेक्शन दिया [26]। फ्लोरोस्कोपिक छवियों ने एक ही प्रयास के बाद 16 में से 17 (94%) जोड़ों में इंट्रा-आर्टिकुलर कंट्रास्ट की पुष्टि की। मंडल एट अल। पुष्टि [91] के लिए अल्ट्रासाउंड का उपयोग करके नेत्रहीन इंजेक्शन के साथ समान सफलता दर (27%) की सूचना दी।
18 रोगियों के हाल के एक अध्ययन में, सेलिनी एट अल। अंगूठे के सीएमसी जोड़ को 1% सोडियम हयालूरोनेट का एक एकल अल्ट्रासाउंड-निर्देशित इंजेक्शन प्रदान किया, 1 महीने के बाद नोट किया- NSAID के उपयोग को समाप्त करने के साथ आराम पर 1.8 से 0.5 तक और गतिविधियों के साथ 8 से 4 तक दर्द में कमी 9 रोगियों में और 2.5 रोगियों में NSAID के उपयोग में कमी (प्रति सप्ताह 1-7 टैबलेट) [28]।
अंगूठे सीएमसी संयुक्त गठिया, फुच्स एट अल के साथ 56 रोगियों के एक अच्छी तरह से नियंत्रित गैर-अल्ट्रासाउंड-निर्देशित अध्ययन में। एक ट्रायमसीनोलोन एसीटोनिड (टीए) 10 मिलीग्राम इंजेक्शन की तुलना सोडियम हयालूरोनेट (एसएच) 1% के तीन 1 मिलीलीटर इंजेक्शन से 1 सप्ताह के अलावा की जाती है। वीएएस स्कोर टीए समूह में 61 से 20 से 48 और एसएच समूह में 64 से 30 से 28 तक अंतिम इंजेक्शन के 3 सप्ताह बाद और 26 सप्ताह के अंतिम अनुवर्ती [29] पर चला गया।
9. कलाई के इंजेक्शन के लिए अल्ट्रासाउंड-निर्देशित तकनीक
किसी भी इंजेक्शन की योजना बनाने से पहले एक सटीक सोनोग्राफिक परीक्षा की सलाह दी जाती है। इस प्रकार, उदाहरण के लिए, यदि कलाई के रेडियल पहलू पर दर्द का इलाज किया जाता है, तो रेडियल-स्केफॉइड जोड़ की कल्पना की जाती है और स्क्रीन पर केंद्रित किया जाता है और यह पुष्टि करने के लिए कि यह दर्द जनरेटर है, संयुक्त पर सावधानीपूर्वक टटोलना होता है। सटीक सोनोपैल्पेशन की सुविधा के लिए, हम एक छोटी जांच या किसी की छोटी उंगली की नोक का उपयोग करने की सलाह देते हैं। यदि कोई विशिष्ट जोड़ दर्द पैदा करने वाला है, तो हम उम्मीद करते हैं कि यह आसन्न संरचनाओं के सापेक्ष कोमल होगा। हम इस तकनीक को विशेष रूप से छोटे और मुश्किल-से-पहुंच संरचनाओं जैसे कि पिसोट्रीक्वेट्रल (पीटी) और एसटीटी जोड़ों से उत्पन्न होने वाले दर्द की पहचान करने में उपयोगी पाते हैं।
कलाई के इंजेक्शन की दो तकनीकों का वर्णन किया जाएगा, पहला लॉन्ग-एक्सिस अप्रोच का उपयोग करना और दूसरा शॉर्ट-एक्सिस अप्रोच का उपयोग करना।
रेडियोकार्पल जोड़ के लिए दीर्घ-अक्ष दृष्टिकोण के लिए, रोगी को चिकित्सक के सामने अल्ट्रासाउंड मशीन के बगल में बैठाया जाता है। कलाई उच्चारण में है और थोड़ा वालर फ्लेक्सन और एक तकिए पर आराम कर रहा है। लिस्टर के ट्यूबरकल को लघु अक्ष में पहचाना जाता है। इसके बगल में उलनार की तरफ एक्स्टेंसर पोलिसिस लॉन्गस (EPL) है, जिसके बाद एक्स्टेंसर डिजिटोरम कम्युनिस (EDC) है। ईपीएल और ईडीसी टेंडन के बीच का अंतराल स्क्रीन पर केंद्रित होता है, और ट्रांसड्यूसर तब तक दूर चला जाता है जब तक कि रेडियस का बोनी कॉर्टेक्स गायब नहीं हो जाता। यहां ट्रांसड्यूसर को 90 डिग्री घुमाया जाता है ताकि अंतर्निहित रेडियल-स्केफॉइड जोड़ लंबी धुरी में देखा जा सके (अंजीर 5). एक 27-गेज, 32 मिमी की सुई को लंबी धुरी में दूर से समीपस्थ रूप से उन्नत किया जाता है जब तक कि सुई की नोक संयुक्त में प्रवेश न कर ले।
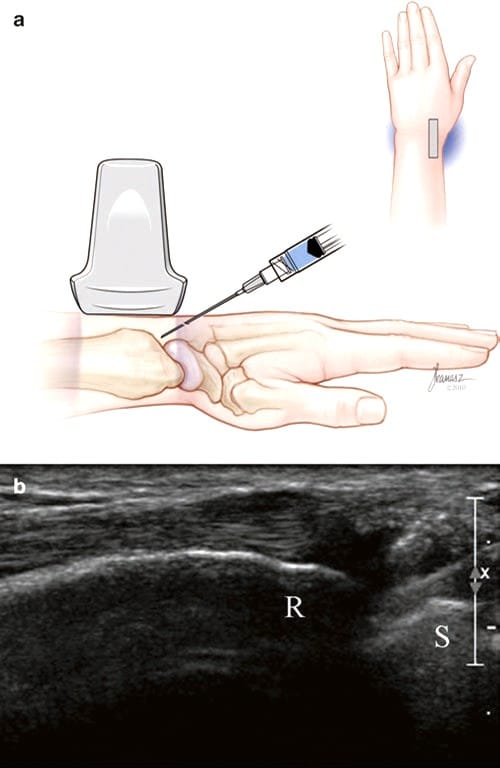
Fig.5 कलाई (रेडियल-स्केफॉइड) संयुक्त लंबी-अक्ष इंजेक्शन। (ए) जोसेफ कनास, बीएफए द्वारा चित्रण और चिकित्सा चित्रण। (बी) संयुक्त और त्रिज्या (आर) और स्केफॉइड (एस) और सुई को दाईं ओर से प्रवेश करते हुए देखा गया लंबी-अक्ष दृश्य। इंजेक्ट किया गया द्रव सुई की नोक को घेर लेता है।
अंगूठे के सीएमसी जोड़ जैसे छोटे और सतही संयुक्त इंजेक्शन के लिए, एक लघु-अक्ष इंजेक्शन प्रदर्शन करना सबसे आसान है। कलाई को पृष्ठीय दृष्टिकोण के लिए थोड़े उलार विचलन में, उच्चारण और अधिष्ठापन के बीच तटस्थ में रखा जाता है, और अधोमुखता में, अंगूठे का जोड़, और एक वालर दृष्टिकोण के लिए थोड़ा उलान विचलन होता है। जोड़ स्क्रीन पर केंद्रित है, और त्वचा के बीच की दूरी और जोड़ के सतही हिस्से के भीतर एक बिंदु का अनुमान लगाया गया है। एक 30-गेज, 12.5 या 25 मिमी की सुई को छोटे अक्ष में डाला जाता है और जोड़ की ओर निर्देशित किया जाता है (अंजीर 6). जब सुई जोड़ के भीतर होती है, तो कॉर्टिकोस्टेरॉइड, लिडोकाइन या विस्कोसप्लिमेंट का 0.5-1.0 मिली इंजेक्ट किया जाता है। पृष्ठीय दृष्टिकोण का लाभ यह है कि यह हाथ के वोलर पहलू की संवेदनशील त्वचा से बचता है, जबकि वोलर दृष्टिकोण, जैसा कि उम्फ्रे एट अल द्वारा वर्णित है। [26] अंगूठे के ऊपरी कण्डरा से बचा जाता है।
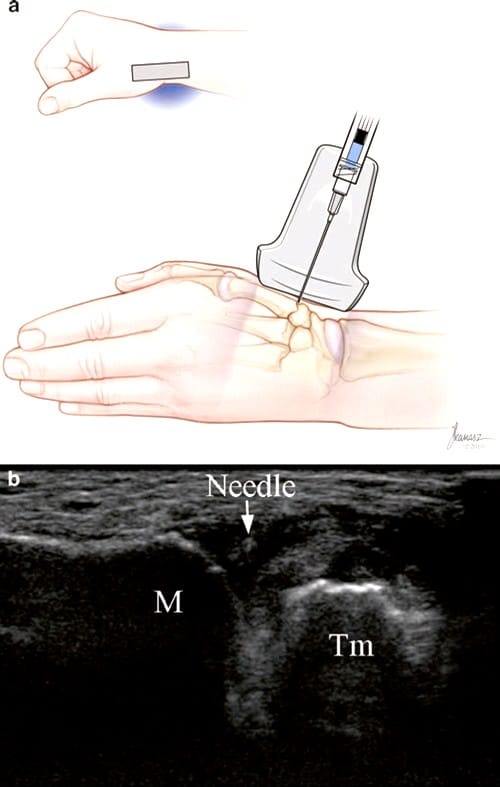
Fig.6 अंगूठे के इंजेक्शन का सीएमसी जोड़ (लघु-अक्ष पृष्ठीय दृष्टिकोण)। (ए) जोसेफ कनास, बीएफए द्वारा चित्रण और चिकित्सा चित्रण। (बी) इंजेक्शन के दौरान सुई (तीर), समीपस्थ मेटाकार्पल हड्डी (एम), और ट्रेपेज़ियम (टीएम) का लघु-अक्ष दृश्य। दवा को 30-गेज सुई के माध्यम से इंजेक्ट किया जा रहा है जिसके परिणामस्वरूप उच्च वेग और हवा के बुलबुले संयुक्त में गहराई से इंजेक्ट किए जा रहे हैं जिससे एम और टीएम के बीच तरल पदार्थ का कुछ उज्ज्वल रूप दिखाई देता है।
10. टेंडन डिसफंक्शन के लिए एनाटॉमी अल्ट्रासाउंड-गाइडेड इंजेक्शन
एक्स्टेंसर टेंडन को पृष्ठीय कलाई और प्रकोष्ठ में छह डिब्बों में विभाजित किया गया है: E1, अपडक्टर पोलिसिस लॉन्गस (APL) और एक्स्टेंसर पोलिसिस ब्रेविस (EPB); E2, एक्स्टेंसर कारपी रेडियलिस लॉन्गस और ब्रेविस (ईसीआरएल और ईसीआरबी); ई3, ईपीएल; ई4, ईडीसी; E5, एक्स्टेंसर डिजि मिनीमी (EDM); और E6, एक्स्टेंसर कारपी अलनारिस (ECU)। कण्डरा घर्षण, अति प्रयोग, अपक्षय और अपक्षयी परिवर्तन के लिए प्रवण होते हैं। ईसीआरबी, ईडीसी, ईडीएम और ईसीयू के सामान्य एक्स्टेंसर टेंडन ह्यूमरस के पार्श्व एपिकॉन्डाइल से उत्पन्न होते हैं। कार्पल टनल सेक्शन में फ्लेक्सर टेंडन की शारीरिक रचना पर चर्चा की गई है।
11. टेंडन डिसफंक्शन
डी कर्वेन का टेनोसिनोवाइटिस
फ्रिट्ज़ डी क्वार्वेन ने 1895 [30] में पहले कंपार्टमेंट टेंडन, एपीएल और ईपीबी के स्टेनोसिंग टेनोसिनोवाइटिस का वर्णन किया। अंगूठे और कलाई की गति के साथ दर्द और रेडियल स्टाइलॉयड पर कोमलता मौजूद है। घटना लगभग 0.94-6.3 प्रति 1000 व्यक्ति-वर्ष [31, 32] है, और महिलाओं, वृद्ध व्यक्तियों और अफ्रीकी-अमेरिकियों को अधिक जोखिम है [32]। अल्ट्रासाउंड के निष्कर्षों में कण्डरा और श्लेष म्यान को पेरिटेंडिनस एडेमेटस परिवर्तन [33] के साथ मोटा होना शामिल है।
ज़िंगास एट अल। डी क्वेरवेन के टेनोसिनोवाइटिस [19] के साथ 34 रोगियों में कॉर्टिकोस्टेरॉइड और रेडियोग्राफिक डाई के अंधा इंजेक्शन का प्रदर्शन किया। 11 में से 16 में लक्षणों से राहत मिली जिसमें ई1 में डाई मौजूद थी, 4 में से 5 में जिसमें ई1 के भीतर और एपीएल और ईपीबी दोनों टेंडन के आसपास डाई देखी गई थी, और 0 में से 3 में जिसमें डाई ई1 में नहीं मिली थी। लेखकों ने निष्कर्ष निकाला कि लक्षणों का इष्टतम समाधान सटीक कण्डरा म्यान इंजेक्शन पर निर्भर करता है और परिकल्पना की गई है कि यदि एक अपरिचित सेप्टम छोटे ईपीबी को बड़े एपीएल से अलग करता है, तो इंजेक्शन और सर्जरी विफल हो सकती है।
अवसी एट अल। ने गर्भवती और स्तनपान कराने वाली महिलाओं में अंधा कॉर्टिकोस्टेरॉइड इंजेक्शन के साथ इलाज किए गए नौ में से नौ रोगियों में दर्द से पूरी तरह से राहत का प्रदर्शन किया और थंब स्पाइका स्प्लिंट [35] का उपयोग करके नौ में से शून्य का प्रदर्शन किया।
जेयापालन और चौधरी ने डी कर्वेन के टेनोसिनोवाइटिस वाले 17 रोगियों में यूएस-निर्देशित इंजेक्शन लगाए, 15 में से 16 (94%) रोगियों में लक्षणों के महत्वपूर्ण समाधान को ध्यान में रखते हुए, जो अनुवर्ती [36] के लिए उपलब्ध थे।
प्रतिच्छेदन सिंड्रोम
इंटरसेक्शन या ओर्समैन सिंड्रोम ई1 (एपीएल और ईपीबी) और ई2 (ईसीआरएल और ईसीआरबी) टेंडन शीथ के डिस्टल फोरआर्म के इंटरसेक्शन पर होता है। पैल्पेशन के लिए फोकल कोमलता निदान की पुष्टि करती है। अल्ट्रासाउंड निष्कर्षों में कण्डरा म्यान का मोटा होना या एक बहाव [37] की उपस्थिति शामिल हो सकती है। अल्ट्रासाउंड-निर्देशित कॉर्टिकोस्टेरॉइड इंजेक्शन और सीधे दबाव से बचने और तेज करने वाली गतिविधियों से इस समस्या को हल करने में मदद मिल सकती है। E2 और E3 के चौराहे पर एक विरल घर्षण सिंड्रोम अधिक दूर हो सकता है।
पार्श्व एपिकॉन्डिलाइटिस
लेटरल एपिकॉन्डिलाइटिस (एलई) या टेनिस एल्बो की सामान्य आबादी [0.4, 0.7] में 38-39% की घटना है। LE अत्यधिक उपयोग, अध: पतन, पुनर्जनन की कमी (टेंडिनोसिस), या सामान्य एक्स्टेंसर कण्डरा [3, 40] के सूक्ष्म आँसू के लिए माध्यमिक है। कण्डरा के ईसीआरबी भाग के गहरे तंतु अक्सर शामिल होते हैं। अल्ट्रासाउंड निष्कर्षों में फैलाना कण्डरा इज़ाफ़ा, हाइपोचोइक क्षेत्र, रैखिक और जटिल आँसू, अंतर्गर्भाशयी कैल्सीफिकेशन और आसन्न हड्डी की अनियमितता [3] शामिल हैं।
हाल की व्यवस्थित समीक्षा [41, 42] में पाया गया कि कॉर्टिकोस्टेरॉइड इंजेक्शन लक्षणों की अच्छी अल्पकालिक राहत प्रदान करते हैं लेकिन कोई दीर्घकालिक लाभ नहीं है, जबकि भौतिक चिकित्सा बिना किसी हस्तक्षेप की तुलना में मध्यवर्ती और दीर्घकालिक परिणामों में थोड़ा सुधार करती है। कॉर्टिकोस्टेरॉइड्स के जोखिमों में सामान्य एक्स्टेंसर कण्डरा और पार्श्व संपार्श्विक बंधन टूटना शामिल है।
मिश्रा एट अल। कॉर्टिकोस्टेरॉइड इंजेक्शन और फिजिकल थेरेपी [20] में विफल रहे 43 रोगियों में क्रोनिक लेटरल एपिकॉन्डिलाइटिस के लिए प्लेटलेट-समृद्ध प्लाज्मा (पीआरपी) इंजेक्शन का पहला यादृच्छिक नियंत्रित परीक्षण किया। 8 सप्ताह के बाद पीआरपी समूह में 60 रोगियों के बीच वीएएस स्कोर में 15% सुधार हुआ, जबकि बुपीवाकाइन समूह में 16 रोगियों के लिए 5% की तुलना में। अंतिम फॉलो-अप में, औसतन 25.6 महीने बाद, पीआरपी समूह में 93% सुधार हुआ।
हाल की व्यवस्थित समीक्षाओं [44, 45] ने यह भी निष्कर्ष निकाला है कि प्रोलोथेरेपी, पोलिडोकैनोल, ऑटोलॉगस संपूर्ण रक्त, और पीआरपी सभी एलई के लिए प्रभावी हैं और अधिक अध्ययन चल रहे हैं। मैकशेन एट अल। LE [92] के लिए सोनोग्राफ़िक रूप से निर्देशित पर्क्यूटेनियस सुई टेनोटॉमी के बाद औसतन 22 महीनों में 46% रोगियों में उत्कृष्ट परिणामों की सूचना दी गई।
टेंडन इंपिंगमेंट
अरोड़ा एट अल। फिक्स्ड-एंगल ओपन रिडक्शन इंटरनल फिक्सेशन (ओआरआईएफ) पाल्मर प्लेट के साथ इलाज किए गए 141 रोगियों की एक श्रृंखला पर रिपोर्ट की गई, जिसमें एफपीएल टेंडन के दो टूटना, फ्लेक्सर टेंडन टेनोसिनोवाइटिस के नौ मामले, दो ईपीएल टूटना, एक्स्टेंसर टेंडन सिनोवाइटिस के चार मामले, तीन सीटीएस, और पांच सीआरपीएस के साथ [47]। कैसालेटो एट अल। पामर प्लेट फिक्सेशन [48] से जुड़े एफपीएल टूटने के सात मामलों का वर्णन किया। अधम एट अल। डिस्टल रेडियस फ्रैक्चर के वोलर प्लेट फिक्सेशन के बाद फ्लेक्सर टेंडन समस्याओं के चार मामलों का वर्णन किया गया है, जो सभी स्क्रू या प्लेट के डिस्टल एज के साथ फ्लेक्सर टेंडन के निकट संपर्क से जुड़े थे [49]।
12. टेंडन डिसफंक्शन के लिए अल्ट्रासाउंड-गाइडेड तकनीक
डी कर्वेन के टेनोसिनोवाइटिस के लिए यूएस-निर्देशित इंजेक्शन निम्नानुसार किए जाते हैं: एपीएल और ईपीबी टेंडन को अंगूठे के आधार पर लघु अक्ष में पहचाना जाता है और अधिकतम कोमलता के बिंदु तक पीछा किया जाता है, आमतौर पर जहां वे रेडियल स्टाइलॉयड को पार करते हैं। E1 कण्डरा म्यान इंजेक्शन के लिए लक्ष्य है, लेकिन प्रत्येक कण्डरा को अलग से लक्षित किया जा सकता है यदि एक पट मौजूद है या प्रवाह पूरे म्यान में नहीं फैलता है। टेंडन के बीच फांक स्क्रीन पर केन्द्रित होने के बाद, एक 27-गेज, 32-मिमी सुई, और 1-2 मिली लिडोकेन/कॉर्टिकोस्टेरॉइड (अंजीर 7).
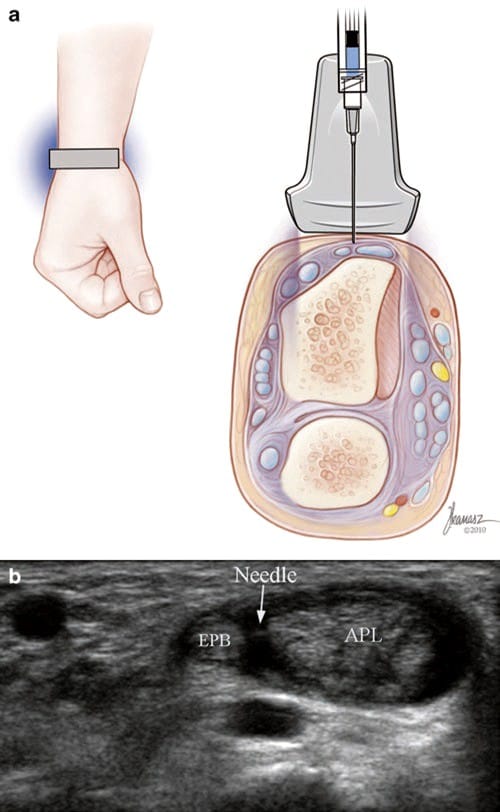
Fig.7 de Quervain's Tenosynovitis (शॉर्ट-एक्सिस इंजेक्शन)। (ए) जोसेफ कनास, बीएफए द्वारा चित्रण और चिकित्सा चित्रण। (बी) एपीएल और ईपीबी टेंडन के बीच देखी गई सुई (तीर) की नोक का लघु-अक्ष दृश्य।
चौराहे के सिंड्रोम के लिए यूएस-निर्देशित इंजेक्शन इसी तरह से किए जाते हैं। E1 टेंडन का लगभग उस बिंदु तक पीछा किया जाता है जहां वे E2 टेंडन को पार करते हैं। एपीएल और ईपीबी टेंडन के बीच ई1 टेंडन शीथ में शॉर्ट-एक्सिस इंजेक्शन प्रदान किया जा सकता है, इसके बाद सुई को ई1 और ई2 के बीच की जगह में आगे बढ़ाया जा सकता है जहां अधिक दवा इंजेक्ट की जा सकती है।
लेटरल एपिकॉन्डिलाइटिस के लिए अल्ट्रासोनोग्राफी यह निर्धारित करने के लिए सबसे उपयोगी है कि क्या सामान्य एक्स्टेंसर कण्डरा सूजा हुआ, पतित, और आंशिक रूप से या पूरी तरह से फटा हुआ है, ऐसे कारक जो सटीक सुई प्लेसमेंट के रूप में परिणाम को प्रभावित करने की संभावना रखते हैं। आंसू में पीआरपी के इंजेक्शन के लिए या इंजेक्शन के प्रसार के आकलन के लिए अल्ट्रासाउंड मार्गदर्शन का उपयोग छोटी या लंबी धुरी में किया जा सकता है (अंजीर 8).
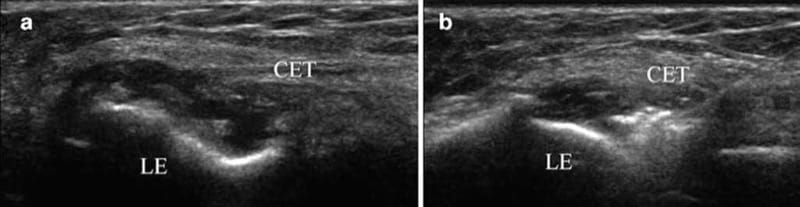
Fig.8 पार्श्व एपिकॉन्डिलाइटिस। (ए) सामान्य एक्सटेंसर टेंडन (सीईटी) और लेटरल एपिकॉन्डाइल (एलई) की उत्पत्ति के बीच एक आंसू का संकेत देने वाला लॉन्ग-एक्सिस दृश्य। (बी) सुई के साथ लंबी-अक्ष दृश्य पीआरपी को आंसू में इंजेक्ट किया जा रहा है।
कण्डरा टकराव के लिए यूएस-निर्देशित इंजेक्शन गतिशील इमेजिंग के उपयोग के बाद यह निर्धारित करने के लिए किया जा सकता है कि कौन सा कण्डरा लगाया जा रहा है और कहाँ। स्थानीय संवेदनाहारी का एक इंजेक्शन केवल प्रदान किया जाता है क्योंकि कॉर्टिकोस्टेरॉइड्स कण्डरा टूटने का खतरा बढ़ाते हैं। जब दर्द के स्रोत की पहचान हो जाती है, तो निर्णय लिया जा सकता है कि हार्डवेयर को हटाना है या नहीं। एफपीएल जैसे टेंडन के टकराव के लिए इंजेक्शन तकनीक सीटीएस के समान है। एक छोटी या लंबी-अक्ष दृष्टिकोण का उपयोग किया जाता है, लेकिन सुई कण्डरा की सतही पंक्ति से आगे बढ़ जाती है ताकि टिप एफपीएल और फिक्सेशन प्लेट या स्क्रू के बीच स्थित हो। उस बिंदु पर, 0.5-1.0 मिली लिडोकेन 4% या बुपीवाकाइन 0.75% इंजेक्ट किया जाता है, जिसके बाद दर्द और कार्य का आकलन किया जाता है (अंजीर 9).
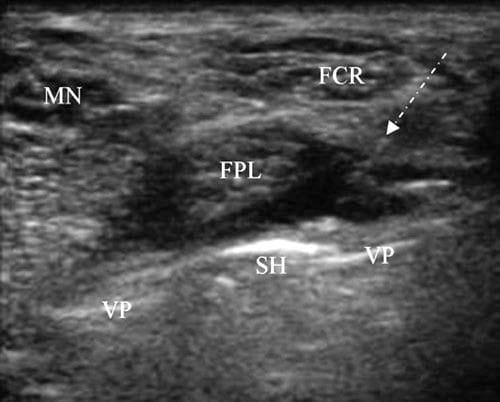
Fig.9 FPL कण्डरा टकराव। FPL से सटे वोलर फिक्सेशन प्लेट (VP) और उभरे हुए स्क्रू हेड (SH) के साथ दूरस्थ त्रिज्या का लघु-अक्ष दृश्य। छवि नैदानिक इंजेक्शन के दौरान ली गई थी। FPL कण्डरा को SH से दूर स्थानीय एनेस्थेटिक द्वारा एक लंबी-अक्ष दृष्टिकोण के माध्यम से इंजेक्ट किया जा रहा है। सुई को तीर के नीचे डॉट्स की एक श्रृंखला के रूप में देखा जाता है और इसके उच्च कोण के कारण इसे देखना मुश्किल होता है।
13. एनाटॉमी अल्ट्रासाउंड-गाइडेड एल्बो इंजेक्शन
कोहनी ह्यूमरस, रेडियस और उल्ना सहित तीन हड्डियों के जोड़ से बना एक संयुक्त जोड़ है। उल्नो-ह्यूमरल आर्टिक्यूलेशन एक हिंज ज्वाइंट का अनुमान लगाता है, जबकि रेडियोउलनार और रेडियो-ह्यूमरल आर्टिक्यूलेशन अक्षीय रोटेशन की अनुमति देते हैं। संयुक्त कैप्सूल पूरे कोहनी के जोड़ को ढंकता है और कोहनी के विस्तार में तना हुआ होता है और कोहनी के लचीलेपन में ढीला होता है। इसमें तीन फैट पैड होते हैं, जिनमें से दो कैपिटेलर और ट्रोक्लियर फोसा में स्थित होते हैं और तीसरा ओलेक्रानोन फोसा में होता है। जब एक कोहनी संयुक्त प्रवाह मौजूद होता है, तो वसा पैड ऊंचा हो जाते हैं, जिसके परिणामस्वरूप दृश्यमान पश्च और ऊंचा पूर्वकाल वसा पैड के रेडियोग्राफिक संकेत होते हैं।
क्यूबिटल और ओलेक्रानोन बर्सा सहित कोहनी के आसपास कई बर्से पाए जाते हैं। क्यूबिटल बर्सा में बिसिपिटो-रेडियल बर्सा और इंटरोसियस बर्सा [50] शामिल हैं। क्यूबिटल बर्सा डिस्टल बाइसेप्स कण्डरा और रेडियल ट्यूबरोसिटी के बीच स्थित होता है और प्रकोष्ठ के उच्चारण के दौरान घर्षण को कम करता है। क्यूबिटल बर्साइटिस दुर्लभ है और एंटीक्यूबिटल फोसा [51] में दर्द और सूजन का कारण बनता है। सतही ओलेक्रानोन बर्सा सहित तीन बर्सा पीछे की ओर पाए जाते हैं जो कि ओलेक्रॉन के उपचर्म ऊतक के पीछे स्थित होता है। यह बर्सा आमतौर पर सीधी चोट या दोहराव वाले आघात के बाद या भड़काऊ विकारों के साथ होता है।
कोहनी के चारों ओर परिधीय तंत्रिका शरीर रचना का ज्ञान महत्वपूर्ण है जब इस क्षेत्र में इंटरवेंशनल प्रक्रियाएं करते हैं। उलनार तंत्रिका ओलेक्रानोन प्रक्रिया और औसत दर्जे का महाकाव्य के बीच में स्थित है, और रेडियल तंत्रिका बाद में ब्राचियोराडियलिस पेशी के नीचे स्थित है, जहां यह गहरी और सतही शाखाओं में बंट जाती है। रेडियल तंत्रिका की गहरी शाखा सुपरिनेटर के दो प्रमुखों के बीच चलती है, और सतही शाखा हाथ के पृष्ठीय रेडियल पहलू [52] के रास्ते में ब्राचिओराडियलिस पेशी के नीचे चलती है। माध्यिका तंत्रिका पूर्वकाल में, ब्रेकियलिस पेशी के लिए सतही और बाहु धमनी [53] के मध्य में स्थित होती है।
14. अल्ट्रासाउंड-निर्देशित कोहनी इंजेक्शन पर साहित्य की समीक्षा
अल्ट्रासाउंड-निर्देशित कोहनी संयुक्त इंजेक्शन आमतौर पर ऑस्टियोआर्थराइटिस, रूमेटोइड गठिया, क्रिस्टल आर्थ्रोपैथिस और संक्रमण से होने वाले दर्द के निदान और उपचार के लिए किया जाता है। कोहनी के दर्द का इलाज करने वाले चिकित्सक के लिए अल्ट्रासाउंड एक मूल्यवान उपकरण हो सकता है क्योंकि शारीरिक परीक्षण और अंधी आकांक्षा अक्सर एक प्रवाह की उपस्थिति को प्रकट करने में विफल होती है।
लुइस एट अल। और ब्रुइन एट अल। कोहनी के साथ इसी तरह के तरीकों का वर्णन किया गया है या तो छाती के पार फ्लेक्स किया गया है या पीठ के पीछे एक सपाट सतह पर आराम कर रहा है [54, 55]। ट्रांसड्यूसर को ऊपरी बांह की लंबी धुरी के साथ संरेखित किया जाता है और ट्राइसेप्स कण्डरा के ठीक बाहर देखने तक बाद में ले जाया जाता है। लंबी-अक्ष दृष्टिकोण का उपयोग करके सुई डाली जाती है। इस दृष्टिकोण के साथ माध्यिका, रेडियल और उलनार नसों को चोट लगने का खतरा नहीं है, और प्रमुख शारीरिक स्थलों में ह्यूमरस का अवतल ओलेक्रानोन फोसा, पश्च वसा पैड और ओलेक्रानोन शामिल हैं।
15. अल्ट्रासाउंड-गाइडेड एल्बो इंजेक्शन तकनीक
रोगी को चिकित्सक से दूर एक तकिया के साथ गोद में डबल-अप के साथ बैठाया जाता है, हाथ तकिए पर टिका होता है, और कोहनी मुड़ी हुई होती है। ओलेक्रॉन और ट्राइसेप्स कण्डरा का एक लंबा-अक्ष दृश्य प्राप्त होता है (अंजीर। 10a). ओलेक्रॉन पर ट्रांसड्यूसर के निचले सिरे को बनाए रखते हुए, ऊपरी छोर को दाईं ओर 30° दक्षिणावर्त या बाईं कोहनी के लिए 30° वामावर्त घुमाया जाता है। जैसे ही ट्रांसड्यूसर को घुमाया जाता है, डिस्टल ह्यूमरस के लेटरल ट्रोक्लिया की उत्तल सतह हाइपोइकोइक कार्टिलेज की पतली परत के साथ उभर कर सामने आती है। संयुक्त स्थान ओलेक्रानोन और ट्रोक्लिआ के बीच का छोटा पायदान है (अंजीर। 10c).
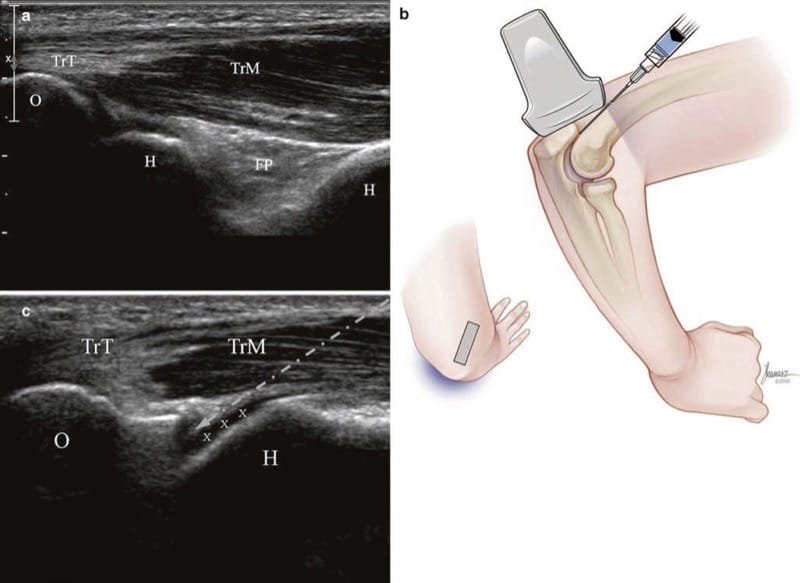
Fig.10 कोहनी (लंबी अक्ष इंजेक्शन)। (ए) ट्राइसेप्स टेंडन (TrT), मसल (TrM), ओलेक्रानन (O), ह्यूमरस (H), हाइलिन कार्टिलेज (x), और पोस्टीरियर फैट पैड (FP) का प्रारंभिक लॉन्ग-एक्सिस व्यू। (बी) ट्रांसड्यूसर के ऊपरी सिरे को 30 ° पार्श्व में घुमाने के बाद स्थिति का चित्रण। जोसेफ कानाज़, बीएफए द्वारा चिकित्सा चित्रण। (c) अल्ट्रासाउंड इमेज (b) ट्राइसेप्स टेंडन (TrT), मसल (TrM), और सुई ट्रैजेक्टरी (तीर) दिखा रहा है जो मांसपेशियों से होकर गुजरता है और टेंडन से बचता है।
किसी को सावधान रहना चाहिए कि वह बहुत दूर तक न घूमे - यदि उपास्थि की हाइपोचोइक परत नहीं देखी जाती है, तो ओलेक्रानोन से बेहतर दिखाई देने वाली हड्डी की सतह पश्च पार्श्व एपिकॉन्डाइल हो सकती है। फिर ट्रांसड्यूसर को नीचे की ओर ले जाया जाता है ताकि सुई को संयुक्त स्थान तक जाने के लिए आवश्यक दूरी को कम किया जा सके। हमेशा की तरह, सबसे पतली संभव सुई का उपयोग किया जाता है और लंबी धुरी में बेहतर से नीचे की ओर डाला जाता है (अंजीर। 10b). यदि एक आकांक्षा को पूरा करने की आवश्यकता है (अंजीर 11), इसके ट्रैक को एनेस्थेटाइज़ करते समय सुई को वापस ले लिया जाता है, और इसके रास्ते में एक बड़ी-गेज सुई डाली जाती है।
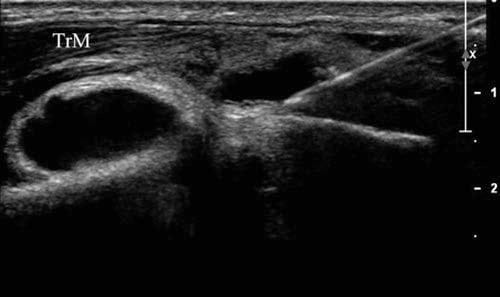
Fig.11 कोहनी संयुक्त आकांक्षा। गाउट से पीड़ित रोगी की कोहनी से 18 मिली सिनोवियल द्रव की आकांक्षा के दौरान ली गई 15-गेज सुई का लंबा-अक्ष दृश्य। प्रवाह संयुक्त से बेहतर रूप से स्थित था, इसलिए इस छवि में दिखाई देने वाली सभी अंतर्निहित हड्डी डिस्टल लेटरल ह्यूमरस है।