पारंपरिक दर्द: FIPP परीक्षा के लिए चरण-दर-चरण मार्गदर्शिका
संपादकों: स्टोगिकज़ा, एआर, मानसानो, ए।, ट्रेस्कोट, पूर्वाह्न, स्टैट्स, पी एस
प्रकाशक: स्प्रिंगर
स्प्लेनचेनिक ब्लॉक और रेडियोफ्रीक्वेंसी एब्लेशन
आंद्रे एम. मानसानो
1. उपकरण और निगरानी
- मानक एएसए मॉनिटर
- प्रतिदीप्तिदर्शन
- बाँझ तैयारी, और कपड़ा
- 25G से बड़ी किसी भी सुई से पहले त्वचा स्थानीय संज्ञाहरण (जब तक कि बेहोश करने की क्रिया का उपयोग नहीं किया जाता है)
- समाक्षीय दृश्य का उपयोग हमेशा सुई को आगे बढ़ाने के लिए किया जाता है, जब तक कि अन्यथा निर्दिष्ट न हो • सीपीआर उपकरण और दवाएं उपलब्ध हों
- 22G, 3.5 इंच (90 मिमी) - 7 इंच (180 मिमी) सुई, नैदानिक इंजेक्शन के लिए घुमावदार टिप
- 18–20G, 3.5 इंच (90 मिमी) - 7 इंच (180 मिमी) घुमावदार टिप रेडियोफ्रीक्वेंसी कैनुला 10 मिमी सक्रिय टिप के साथ रेडियोफ्रीक्वेंसी एब्लेशन (RF) के लिए
- ग्राउंडिंग पैड
- आरएफ जनरेटर एकध्रुवीय और द्विध्रुवीय घावों की क्षमता के साथ
- 500 मिलीलीटर द्रव पूर्व प्रक्रिया का आसव
- कुछ भाग को सुन्न करने वाला
- गैर-आयनिक विपरीत
2. एनाटॉमी:
- स्प्लेनचेनिक नसों में निचले सात थोरैसिक सहानुभूति गैन्ग्लिया से औसत दर्जे की शाखाएं शामिल होती हैं
- दसवीं थोरैसिक नाड़ीग्रन्थि से योगदान की क्षमता के साथ, पांचवीं से नौवीं थोरैसिक गैन्ग्लिया से अधिक स्प्लेनचेनिक तंत्रिका प्राप्त होती है
- अधिक से अधिक स्प्लेनचेनिक नसें पैरावेर्टेब्रल स्पेस में उतरती हैं, तिरछे, अवरोही महाधमनी को शाखाएं देती हैं और डायाफ्राम के क्रस को छिद्रित करती हैं
- सीलिएक गैन्ग्लिया के बेहतर पहलू में अधिक से अधिक स्प्लेनचेनिक तंत्रिका सिनैप्स
- Innervates: गैस्ट्रोइंटेस्टाइनल ट्रैक्ट (डिस्टल एसोफैगस से मिड-ट्रांसवर्स कोलन तक) पैनक्रिया, पेट, यकृत, एड्रेनल, यूरेटर्स, पेट के जहाजों
- T11 कशेरुक शरीर
- लक्ष्य पार्श्व दृश्य में T11 कशेरुक शरीर का पूर्वकाल तीसरा है
3. संरचनाओं को ध्यान में रखना और संभावित जटिलताओं
- थोरैसिक तंत्रिका जड़ें → तंत्रिका चोट
- इंटरकोस्टल रक्त वाहिकाओं और नसों → तंत्रिका की चोट, रक्तस्राव
- इंटरवर्टेब्रल डिस्क → डिस्काइटिस
- फेफड़े/फुस्फुस का आवरण → न्यूमोथोरैक्स
- थोरैसिक डक्ट → काइलोथोरैक्स
- डायाफ्राम → हेमिडाफ्रामेटिक पक्षाघात
- महाधमनी/अवर वेना कावा → रक्तस्राव, स्थानीय संवेदनाहारी विषाक्तता
- सेगमेंटल / इंटरकोस्टल धमनी, संभवतः पूर्वकाल रीढ़ की हड्डी की धमनी (एडमकिविज़ की धमनी) को खिलाती है → रीढ़ की हड्डी की चोट / इस्किमिया
- संक्रमण
- खून बह रहा है
- पोस्टप्रोसेस दर्द
- वासोवागल प्रतिक्रिया
- एलर्जी की प्रतिक्रिया
- स्प्लेनचेनिक वासोडिलेशन के कारण हाइपोटेंशन
4. फ्लोरोस्कोपी तकनीक, लक्ष्य स्थानीकरण
- प्रवण स्थिति में रोगी
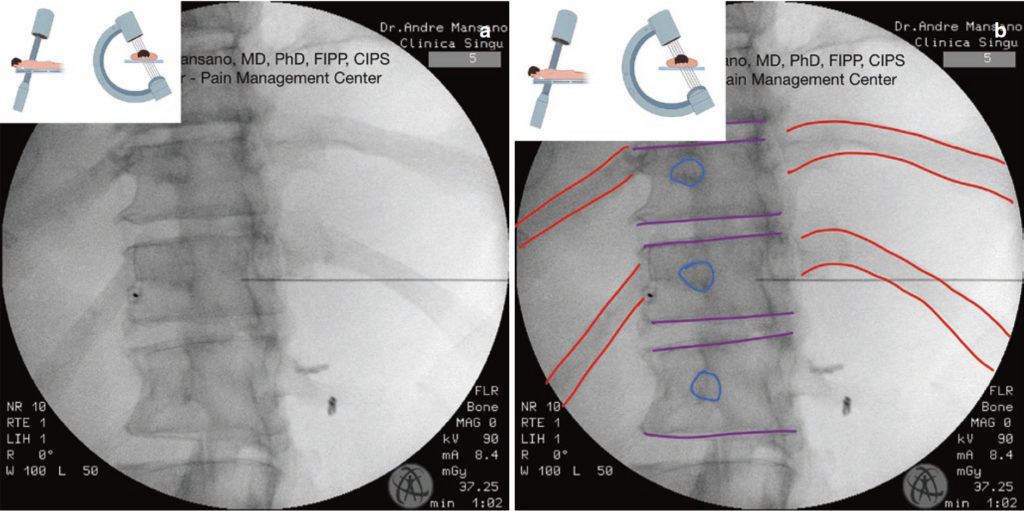
- एंटेरोपोस्टीरियर (एपी) छवि (अंजीर। 1a-c)
- T11 स्तर की पहचान करें (कुछ T10 के साथ-साथ T12 स्तर पर भी प्रक्रिया करते हैं)
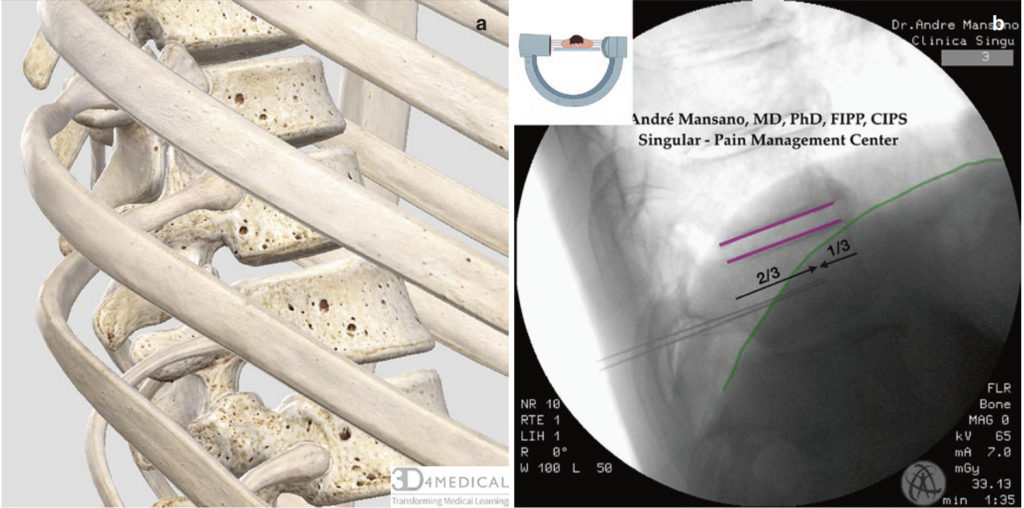
- T11 के अवर एंडप्लेट को स्क्वायर ऑफ करें (अंजीर। 2a-c)
- प्रेरणा और समाप्ति के दौरान डायाफ्राम आंदोलन की पहचान करें, खासकर यदि टी 12 स्तर (साथ ही) पर प्रक्रिया कर रहे हों। यदि डायाफ्राम T12 कशेरुक शरीर के पार्श्व किनारे को छाया देता है, तो केवल T11 या T10 और T11 स्तर करें
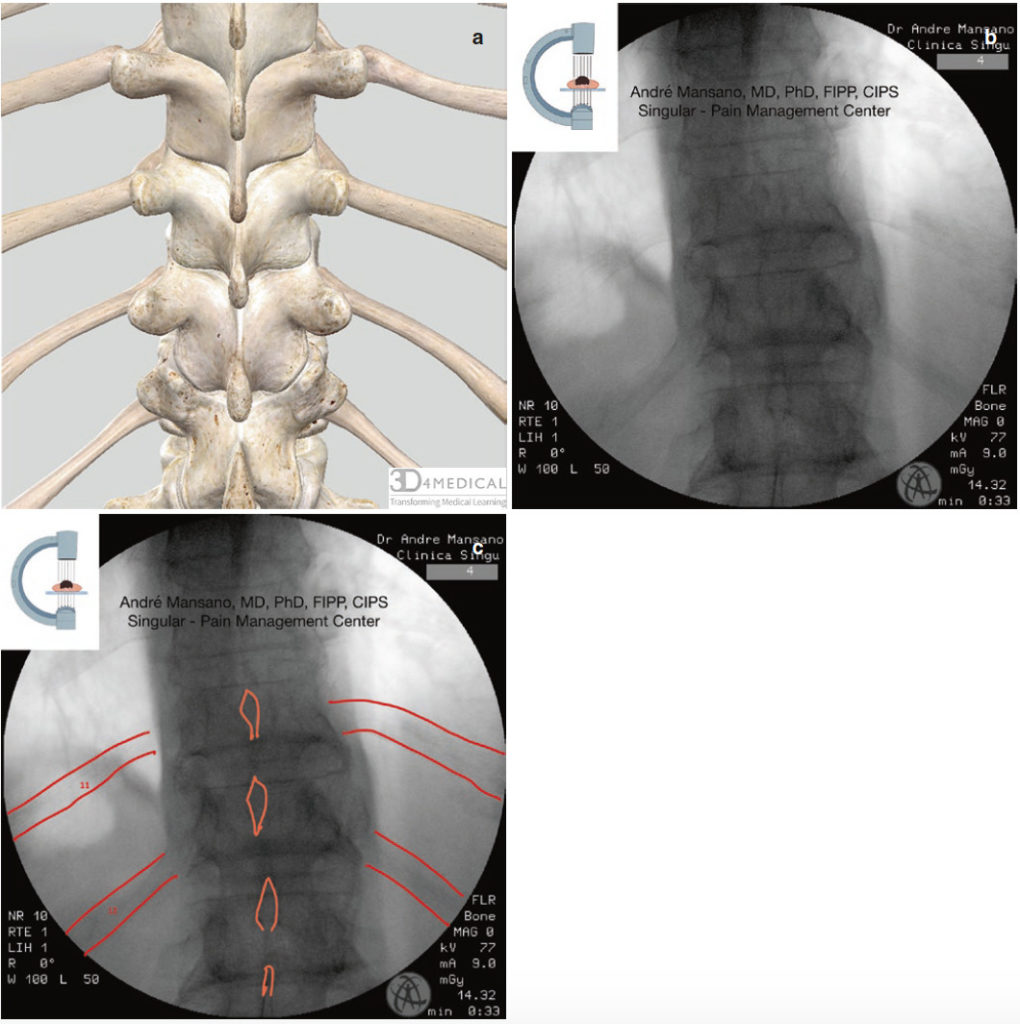
अंजीर 1 वक्षीय रीढ़ का एपी दृश्य। लाल = पसलियों; नारंगी = स्पिनस प्रक्रिया। पूर्ण एनाटॉमी छवि (ए), देशी (बी) और संपादित फ्लोरोस्कोपी छवि (सी)
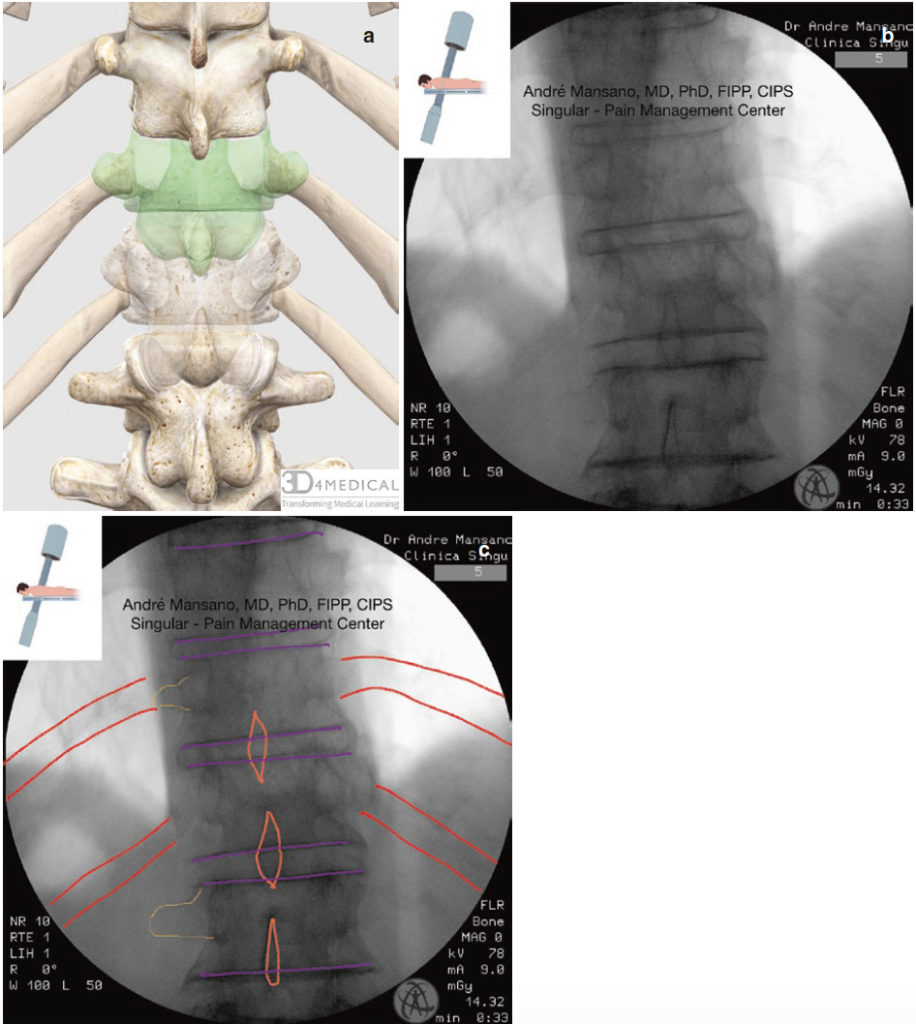
अंजीर 2 सी-बांह के पुच्छीय झुकाव के साथ वक्षीय रीढ़ का एपी दृश्य, T11 कशेरुकाओं के वर्गाकार एंडप्लेट। लाल = पसलियों; नारंगी = स्पिनस प्रक्रिया; पीला = अनुप्रस्थ प्रक्रिया; बैंगनी = कशेरुक शरीर के अंत। पूर्ण एनाटॉमी छवि, टी 11 कशेरुका फीका और हाइलाइट किया गया, और टी 12 कशेरुका फीका (ए), देशी (बी) और संपादित फ्लोरोस्कोपी छवि (सी)
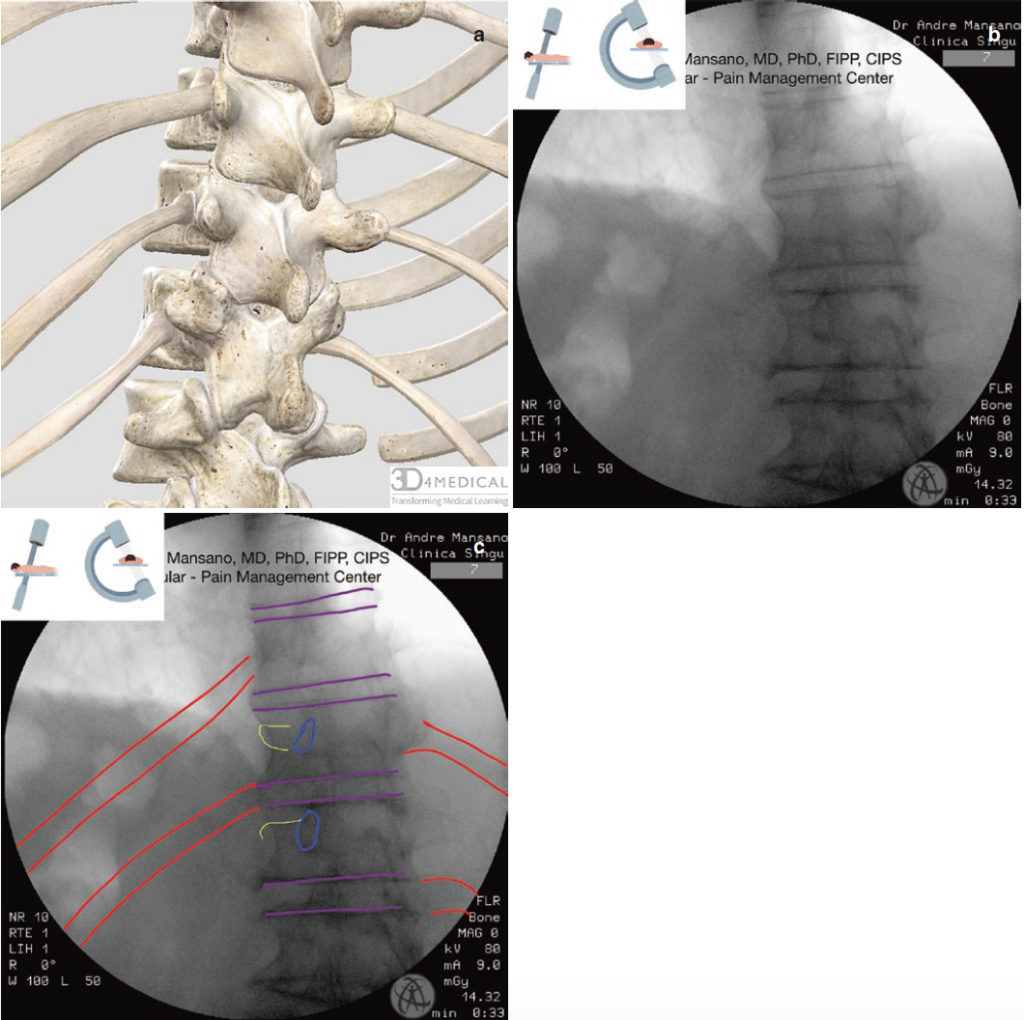
अंजीर 3 वक्षीय रीढ़ का तिरछा दृश्य। लाल = पसलियों; नीला = पेडल; पीला = अनुप्रस्थ प्रक्रिया; बैंगनी = कशेरुक शरीर के अंत। पूर्ण एनाटॉमी छवि (ए), देशी (बी) और संपादित फ्लोरोस्कोपी छवि (सी)
7. प्रक्रिया कदम
- सभी स्तरों के लिए प्रवेश बिंदु कशेरुक शरीर के लिए पार्श्व है, पुच्छ से पसली तक (अंजीर। 4a, बी)
- कशेरुक शरीर को छूने तक सुई को समाक्षीय दृश्य में आगे बढ़ाएं
- सुई की गहराई की पुष्टि करने के लिए पार्श्व दृश्य
- रीढ़ की हड्डी के शरीर के साथ सुई को सुचारू रूप से आगे और बीच में तब तक खिसकाएं जब तक कि यह कशेरुक शरीर की पार्श्व सतह के एक तिहाई और पीछे के दो तिहाई हिस्से के जंक्शन तक न पहुंच जाए (अंजीर। 5a, बी)
- सुई की नोक की स्थिति की पुष्टि करने के लिए एपी व्यू पर लौटें
अंजीर 4 वक्षीय रीढ़ का तिरछा दृश्य। पसली के नीचे कशेरुक शरीर के पार्श्व में बाईं ओर प्रवेश बिंदु पर ध्यान दें। दाहिनी सुई पहले से ही लगी हुई है। नीला = पेडल; बैंगनी = एंडप्लेट्स; लाल = पसलियाँ। मूल निवासी (ए) और संपादित (बी) फ्लोरोस्कोपी छवि
अंजीर 5 वक्षीय रीढ़ का पार्श्व दृश्य। कशेरुक शरीर के पूर्वकाल तीसरे पर सुइयों की अंतिम स्थिति पर ध्यान दें। हरा = डायाफ्राम; बैंगनी = कशेरुक शरीर के अंत। पूर्ण एनाटॉमी छवि (ए), संपादित फ्लोरोस्कोपी छवि (बी)
डायग्नोस्टिक ब्लॉक के लिए:
- तरल पदार्थ के लिए महाप्राण (रक्त, मस्तिष्कमेरु द्रव (CSF) या काइल)
- गैर-आयनिक कंट्रास्ट मीडिया के 1-3 मिलीलीटर इंजेक्षन (अंजीर 6)
- एपी और पार्श्व दृश्य में कंट्रास्ट मीडिया के इष्टतम फैलाव की जाँच करें। कंट्रास्ट मीडिया को कशेरुक शरीर को पार्श्व रूप से "गले लगाना" चाहिए (अंजीर। 7a, बी)
- स्थानीय संवेदनाहारी के 5-8 मिलीलीटर इंजेक्ट करें
- प्रक्रिया को द्विपक्षीय रूप से किया जाना चाहिए
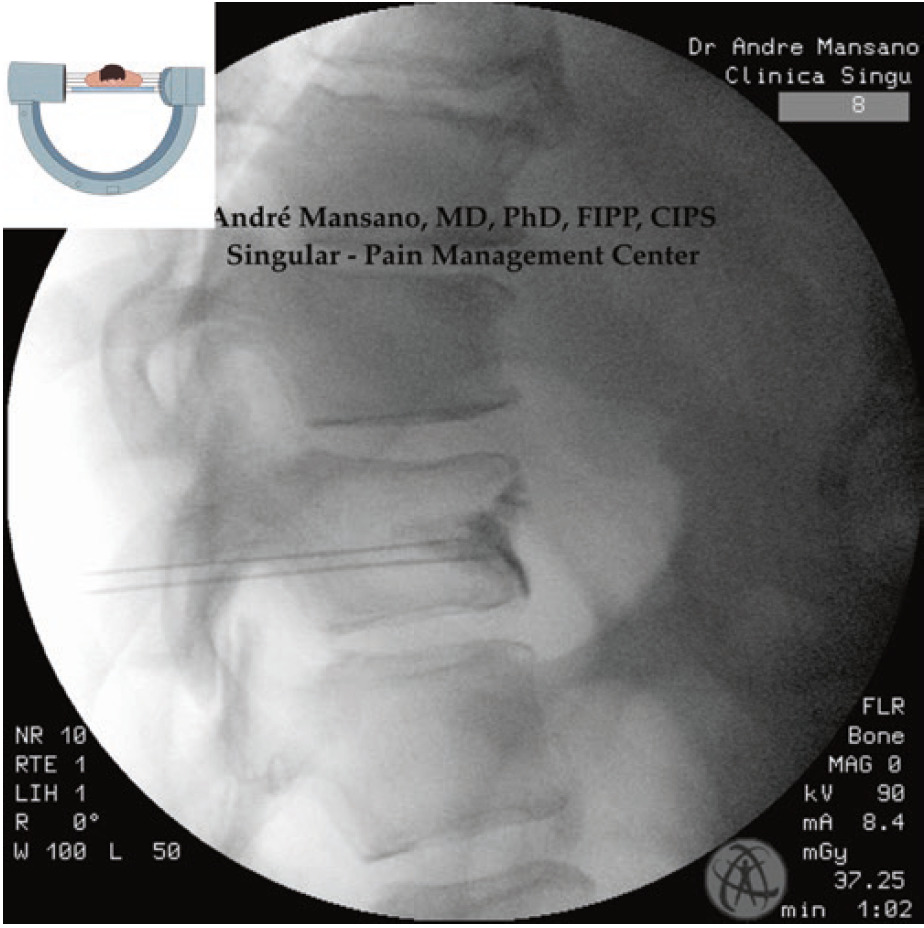
अंजीर 6 पार्श्व दृश्य। स्प्लेनचेनिक तंत्रिका ब्लॉक। इष्टतम कंट्रास्ट मीडिया फैलाव पर ध्यान दें। देशी फ्लोरोस्कोपी छवि
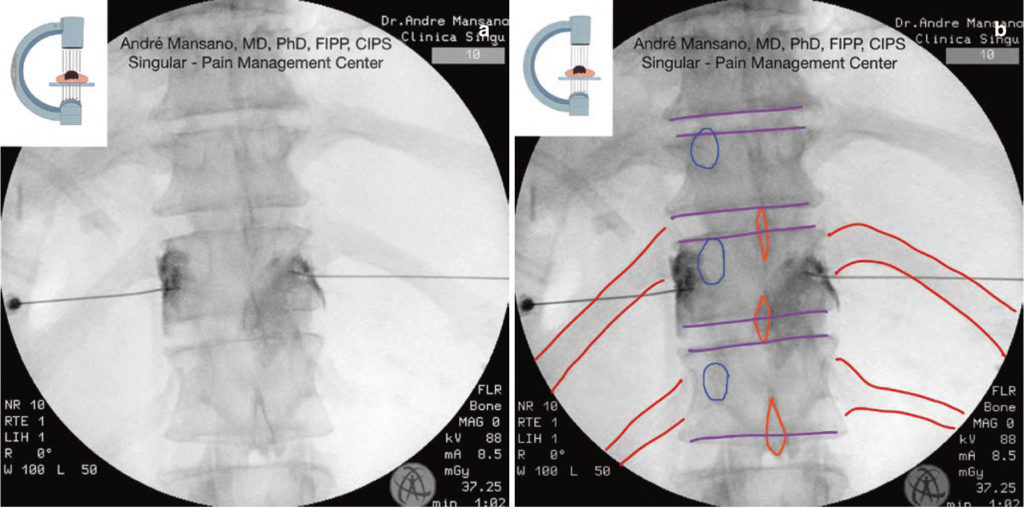
अंजीर 7 वक्षीय रीढ़ का एपी दृश्य। स्प्लेनचेनिक तंत्रिका ब्लॉक। कंट्रास्ट मीडिया फैलाव पर ध्यान दें कशेरुक शरीर को बाद में "गले लगाना"। लाल = पसलियों; नारंगी = स्पिनस प्रक्रिया; बैंगनी = कशेरुक शरीर के अंत। मूल (ए) और संपादित (बी) फ्लोरोस्कोपी छवि
रासायनिक न्यूरोलिसिस के लिए:
- तरल पदार्थ के लिए महाप्राण (रक्त, सीएसएफ, या काइल)
- गैर-आयनिक कंट्रास्ट मीडिया के 1-3 मिलीलीटर इंजेक्ट करें
- एपी और पार्श्व दृश्य में कंट्रास्ट मीडिया के इष्टतम फैलाव की जाँच करें। कंट्रास्ट मीडिया को बाद में कशेरुकी शरीर को "गले लगाना" चाहिए
- स्थानीय संवेदनाहारी के बाद 4-8 मिलीलीटर फिनोल 6-10% (दर्दनाक नहीं) या अल्कोहल 80% इंजेक्ट करें (अन्यथा अत्यंत दर्दनाक)
- प्रक्रिया को द्विपक्षीय रूप से किया जाना चाहिए
रेडियोफ्रीक्वेंसी (आरएफ) के लिए:
- संवेदी और मोटर उत्तेजना करें: 50 हर्ट्ज पर, संवेदी उत्तेजना 1 वी तक आयोजित की जाती है। रोगी अधिजठर क्षेत्र में उत्तेजना की रिपोर्ट कर सकता है। यदि उत्तेजना इंटरकोस्टल रिक्त स्थान के आसपास एक कमरबंद फैशन में है, तो सुई को आगे बढ़ने की जरूरत है। 2 हर्ट्ज पर, इंटरकोस्टल मांसपेशी संकुचन की जांच करते हुए, मोटर उत्तेजना 2 वी तक आयोजित की जाती है। यदि यह नकारात्मक है, तो परीक्षण उत्तेजना संतोषजनक है।
- स्थानीय संवेदनाहारी के 2-3 मिलीलीटर इंजेक्ट करें
- आरएफ घाव (60-90 सेकंड, 80 सी) करें। आरएफ सुई 180 चालू करें और एक और घाव करें
- प्रक्रिया को द्विपक्षीय रूप से किया जाना चाहिए
6. नैदानिक मोती
- T12 पर भी दृष्टिकोण हैं (लक्ष्य: पार्श्व दृश्य पर कशेरुक शरीर का पूर्वकाल तीसरा) और T10 (लक्ष्य: पार्श्व दृश्य पर कशेरुक शरीर का मध्य)
- न्यूमोथोरैक्स की घटना प्राथमिक जटिलता है। सुई को कशेरुक शरीर के करीब रखकर इसकी घटना से बचा जा सकता है
- रासायनिक न्यूरोलिसिस हानिकारक हो सकता है, खासकर अगर समाधान पीछे की ओर बाहर निकलने वाली तंत्रिका जड़ तक फैल जाता है। विपरीत मीडिया फैलाव को ध्यान से देखें
- स्प्लेनचेनिक वासोडिलेटेशन के कारण होने वाले हाइपोटेंशन को रोकने के लिए सभी रोगियों को 500 मिली क्रिस्टलॉइड का अंतःशिरा जलसेक प्राप्त करना चाहिए
7. अस्वीकार्य, संभावित हानिकारक सुई प्लेसमेंट
- रफ सुई हेरफेर
- सुई बहुत पार्श्व (न्यूमोथोरैक्स का जोखिम)
- एकाधिक फ्लोरोस्कोपी दृश्यों की जांच नहीं करना (एपी और पार्श्व)
- कशेरुक शरीर के सामने सुई (महान पोत पंचर का जोखिम)
- स्पाइनल कैनाल में कोई भी स्थिति
- थोरैसिक रीढ़ की शारीरिक रचना की समझ की कमी का कोई सबूत, उदाहरण के लिए स्पिनस प्रक्रियाओं के बीच सुई छोड़ना और यह मानना कि यह सही जगह है
8. अस्वीकार्य, लेकिन हानिकारक सुई प्लेसमेंट नहीं
- बड़े बोर की सुइयों का उपयोग (न्यूमोथोरैक्स का खतरा बढ़ जाना)
- अनुचित स्तर पर प्रक्रिया
- डिस्क पंचर
- असफल प्रयासों के बाद प्रक्रिया को छोड़ दिया गया था, लेकिन यह स्पष्ट था कि परीक्षार्थी प्रक्रिया के सुरक्षा पहलुओं से अवगत था, सुई ने महत्वपूर्ण संरचनाओं से समझौता नहीं किया, नहीं पहुंचा
NextLevel CME™ तकनीक से समृद्ध:
- सेकंड में नोट्स बनाएं और उन्हें कभी न खोएं
- अपनी खुद की छवियां डालें, इन्फोग्राफिक्स
- अपने नोट्स के अंदर वीडियो जोड़ें और देखें
- पीडीएफ, लेख, वेबसाइट लिंक संलग्न करें
- ऑडियो सुनें