赫维·布阿齐兹
引言
选择性闭孔神经阻滞于 1922 年由 Gaston Labat 首次描述。几年后,当 Victor Pauchet、Sourdat 和 Gaston Labat 表示“闭孔神经阻滞与 坐骨神经痛 和 股神经,麻醉了整个下肢。” 然而,缺乏明确的解剖标志、块的复杂性和不一致的结果是该块不经常使用的原因。 从历史上看,拉巴特的经典技术一直被遗忘,直到 1967 年被帕克斯修改。 1993 年,Wassef 描述了内收肌入路,1996 年 Pinnock 对其进行了进一步修改。1973 年,Alon Winnie 引入了“三合一阻滞”的概念,这是一种使用简单血管旁的腰丛前路入路腹股沟注射麻醉股神经、外侧皮神经和闭孔神经。 然而,自从它的描述以来,许多研究驳斥了三合一阻滞用这种技术可靠地阻滞闭孔神经的能力。 随着现代的引入 神经刺激器,尤其是 超声引导 闭孔神经的选择性阻滞变得更加可靠。
适应症
闭孔神经阻滞用于治疗髋关节疼痛,也用于缓解与偏瘫或截瘫相关的内收肌痉挛。 肌肉痉挛是中枢神经系统疾病患者中比较常见的问题,例如脑血管病变、髓质损伤、多发性硬化症和脑瘫。
通过闭孔神经引起的内收肌痉挛在相关的疼痛问题中起主要作用,并使患者的卫生和活动变得非常困难。 已经建议使用肌腱切开术、冷冻疗法、肉毒杆菌毒素浸润、手术神经松解术和肌肉插入术来解决这个问题。 常见的临床实践是结合 坐骨神经阻滞 与 股神经阻滞 用于大腿近端三分之一远端的外科手术。 当认为有必要时,增加选择性闭孔神经阻滞可以减少术中不适,提高止血带耐受性,并提高这些病例的术后镇痛质量。
闭孔神经阻滞也偶尔用于泌尿外科手术,以在经尿道切除膀胱外侧壁期间抑制闭孔反射。 当闭孔神经通过靠近膀胱壁时,切除器直接刺激闭孔神经导致突然的、剧烈的内收肌痉挛。 这不仅分散了外科医生的注意力,而且可能增加并发症的风险,例如膀胱壁穿孔、血管撕裂、肿瘤切除不完全和闭孔血肿。 预防策略包括肌肉放松、降低切除强度、使用激光切除术、转向盐水冲洗、前列腺周围浸润和/或内镜下经顶叶阻滞。 选择性闭孔神经阻滞仍然是解决这个问题的有效方法。
NYSORA 小贴士
闭孔反射不会因脊髓麻醉而消失。 它只能通过选择性闭孔神经阻滞来抑制。
在神经刺激器和/或透视的帮助下,使用酒精或苯酚进行的神经阻滞可以经济有效地减少肌肉痉挛。
神经溶解阻滞的主要缺点是它的暂时性持续时间以及在前一个阻滞消退时需要重复阻滞。 选择性闭孔神经阻滞也已用于诊断和治疗继发于膝关节病或对常规镇痛方法有抵抗力的盆腔肿瘤的慢性疼痛状态。
禁忌
患者拒绝、腹股沟淋巴结肿大、会阴感染或进针部位血肿都是闭孔神经阻滞的禁忌症。 先前存在的闭孔神经病变,临床表现为腹股沟疼痛,大腿后内侧疼痛,以及偶尔的内收肌群麻痹,是该阻滞的相对禁忌症。 存在闭孔神经阻滞时应避免 凝血功能障碍.
解剖学
闭孔神经是一种混合神经,在大多数情况下,它为内收肌提供运动功能,为膝盖后面的一小块区域提供皮肤感觉。 它来源于L2、L3和L4的前初级支(图1)。 在其最初的过程中,它在腰大肌内运行。 走垂直路线,它从腰大肌的内缘出现,在骨盆的内侧和后部,直到它在髂总动脉和静脉下方的骶髂关节(L5)水平处穿过并在输尿管的前/外侧运行(图2).
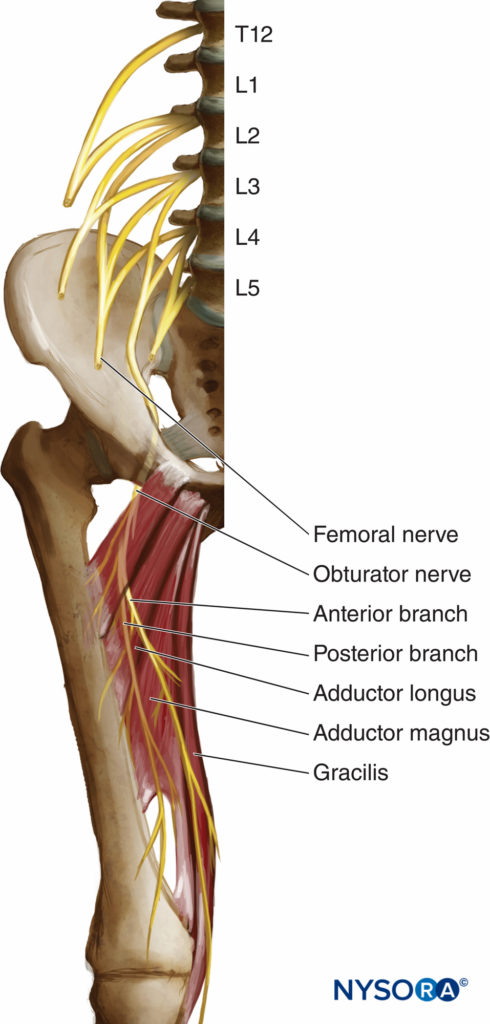
图1。 闭孔神经的解剖。
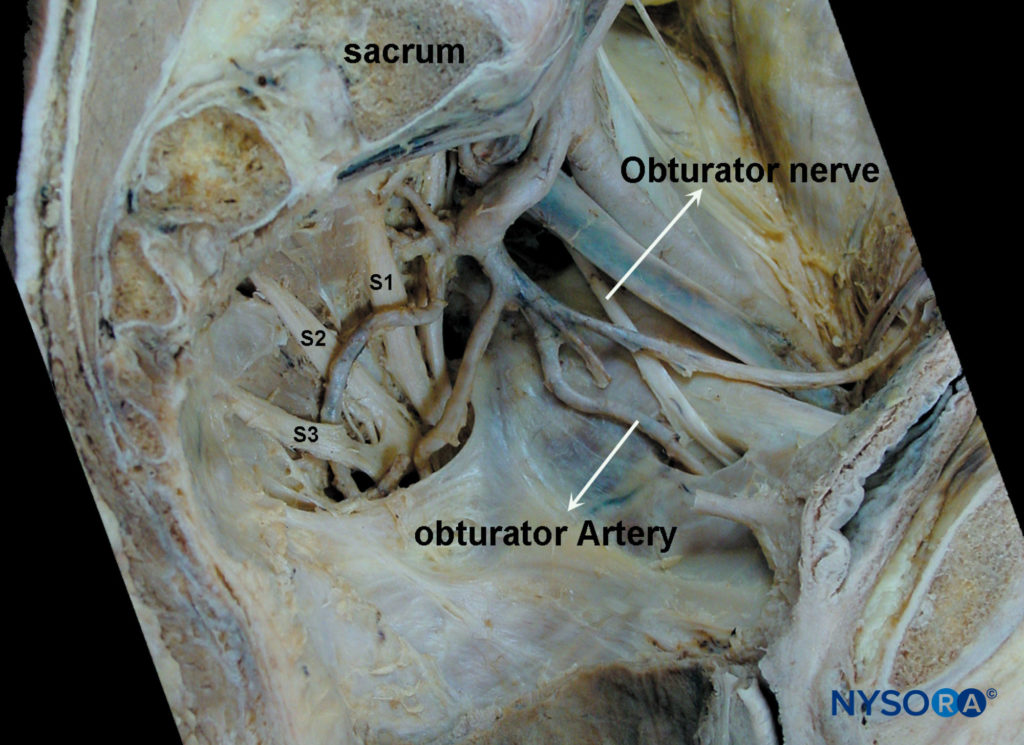
图2。 闭孔神经的骨盆内轨迹。 在穿过髂血管下方后,闭孔神经通过骨盆外侧壁向闭孔移动。 在此过程中,闭孔动静脉与神经汇合,形成闭孔神经血管束。
在这个水平,它在膀胱的下部/外侧部分靠近膀胱壁,然后在闭孔上部内的闭孔血管前面发生,在耻骨上支下方离开骨盆。 在其骨盆内走行过程中,闭孔神经与股神经通过髂腰肌和髂筋膜分开。 它支配外侧骨盆壁上的壁层腹膜,并为闭孔外肌和髋关节提供侧支。 它通过闭孔管离开骨盆,然后进入大腿的内收肌区域(图3)。 在这里,离开闭孔后 2.5-3.5 厘米,闭孔神经分为两个末端分支,前部和后部,为髋内收肌室提供神经支配。图3).
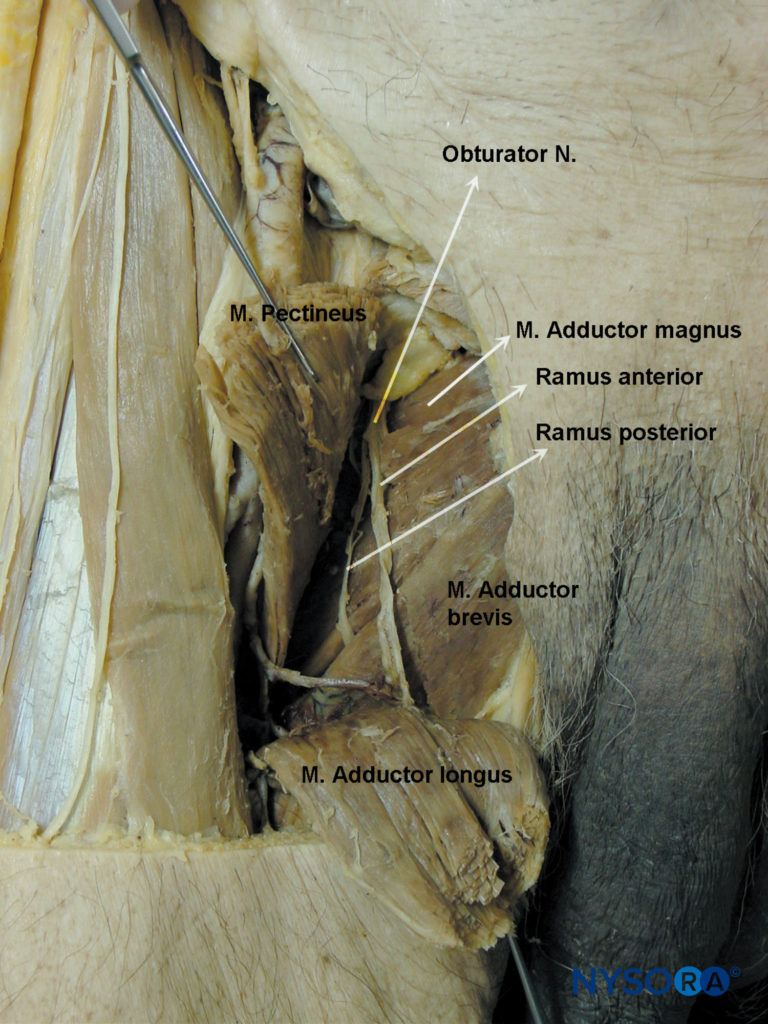
图3。 出闭孔后闭孔神经前后支分布。
前支在耻骨肌和内收长肌后面下降,在闭孔外肌和内收短肌前面。 它给内收肌长肌、内收肌短肌、股薄肌和偶尔的耻骨肌提供肌肉分支,它的末端是一根支配股动脉的小神经。图4)。 在 20% 的受试者中,它贡献了一个分支,与股神经的分支吻合并形成结膜下丛,感觉分支从中出现,为大腿下三分之一的后内侧提供感觉。 前支为髋关节囊前内侧提供关节支(图5) 但不支配膝关节。 在下面 超声引导,可以进行前支或后支的选择性阻滞。 单独的前支阻滞可能足以防止膀胱手术期间的内收肌反射。
后支在前面的短内收肌和后面的大内收肌之间下降。 它通过内收肌裂孔进入腘窝终止,供应膝关节后部和腘动脉。
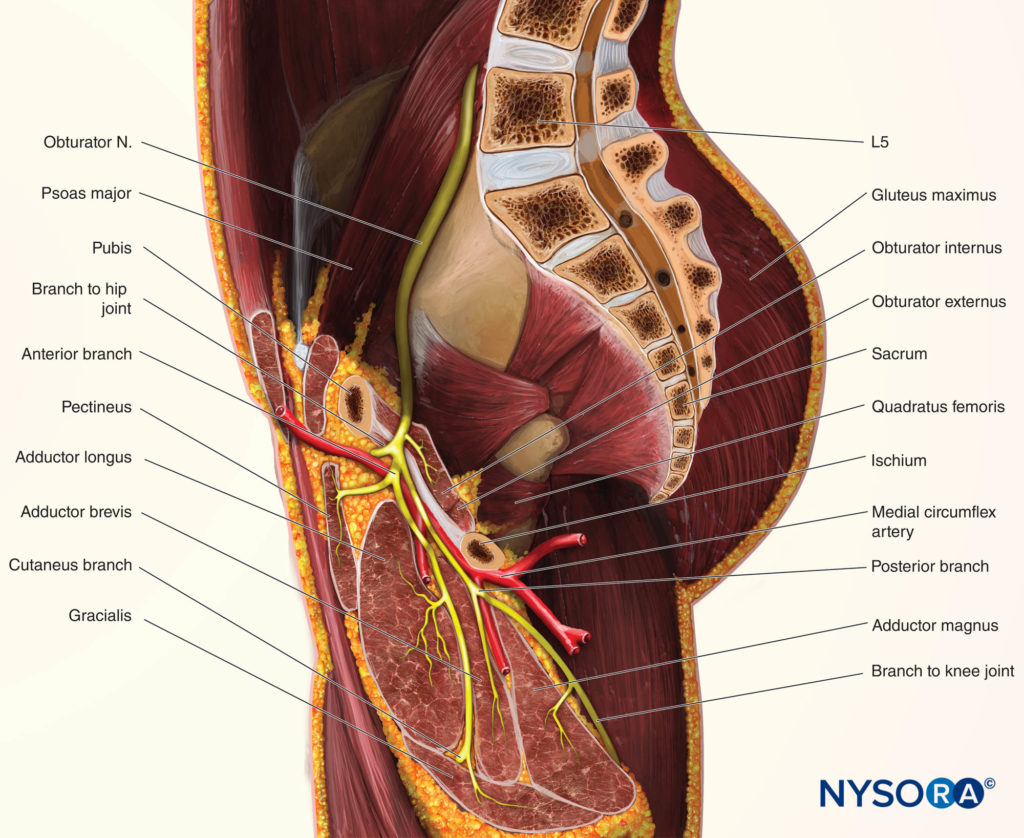
图4。 矢状切面显示闭孔神经与内收肌的关系。
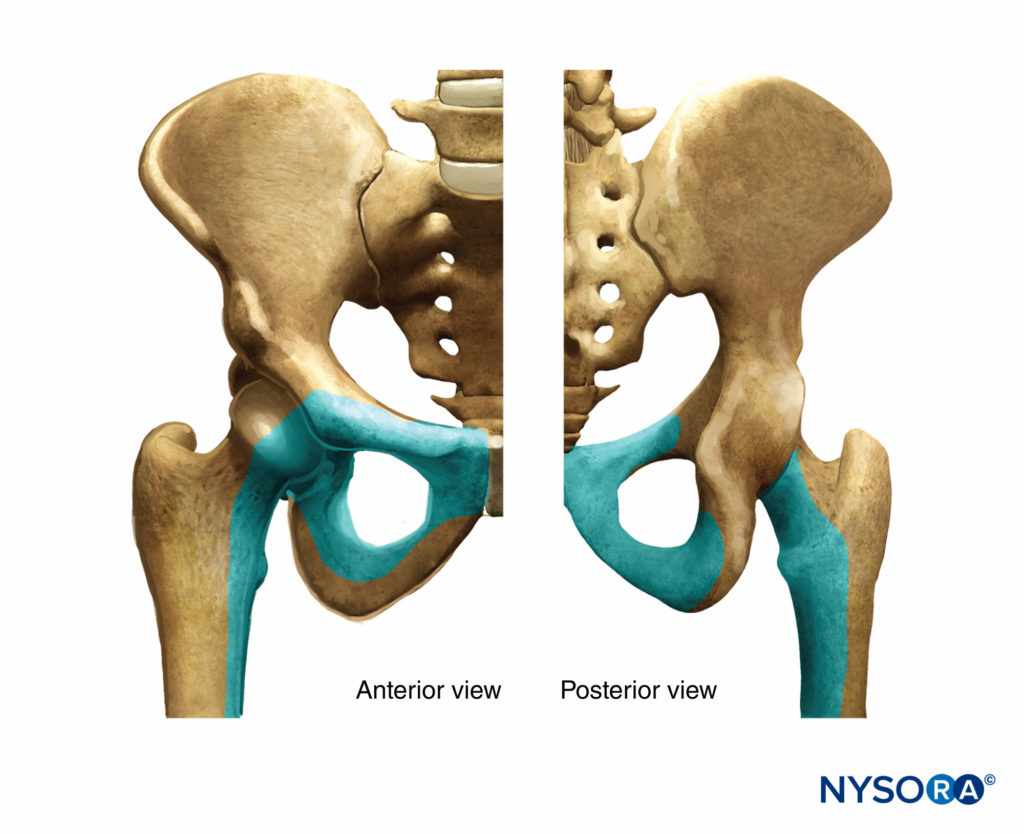
图5。 闭孔神经在髋部感觉神经支配中的作用。
在其过程中,后支将肌肉分支发送到闭孔外肌、大收肌,偶尔也会发送到短收肌(见 图4).
闭孔神经的皮肤神经支配因研究人员而异,如图所示 图6.
闭孔神经支配的肌肉的功能是大腿内收和帮助髋关节屈曲。 股薄肌帮助膝关节屈曲,闭孔外肌帮助大腿侧向旋转。 因此,要请求主动内收大腿,需要测试闭孔神经的功能。 患者应仰卧,双膝伸直。 然后,当检查者支撑对侧腿时,腿会内收以抵抗阻力。 神经麻痹(或阻滞)的特点是内收严重减弱,尽管它并没有完全丧失,因为大收肌(最强大的内收肌)接收来自坐骨神经并最终来自股神经的纤维。
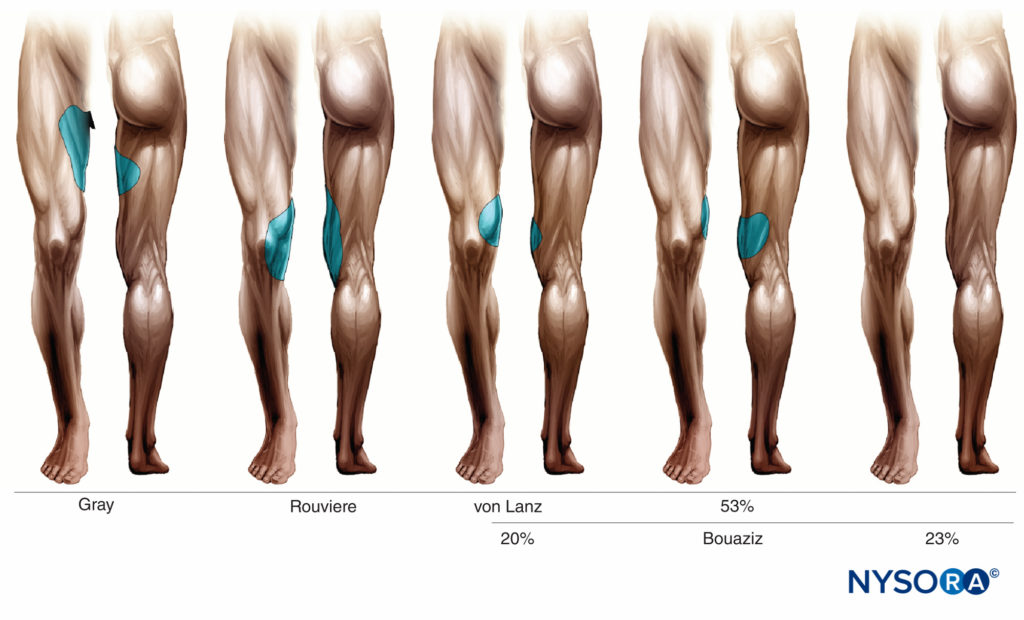
图6。 根据不同研究者的说法,闭孔神经对皮肤的神经支配。
解剖变异
闭孔神经的形成、走行和分布的许多变化可能具有临床意义。 例如,在 75% 的情况下,闭孔神经在穿过闭孔管时会分成两个末端分支。 在 10% 的病例中,这种分裂发生在神经到达闭孔管之前; 在剩下的 15% 的情况下,进入大腿后。
偶尔,前支和后支通过内收短肌后面的大腿下降。 请注意,闭孔神经的感觉皮肤分支通常不存在。
高达 20% 的受试者拥有副闭孔神经,它可以由 L2-L4 前支的可变组合形成或直接从闭孔神经干发出。 它伴随着闭孔神经从腰大肌的内侧边缘出来,但与闭孔不同的是,它在耻骨上支前面通过以供应肌肉分支,即耻骨肌。 它为髋关节提供关节分支,并通过与闭孔神经本身吻合而终止。
设备
要执行块,需要以下设备:
- 神经刺激器
- 绝缘刺激针(5-8 厘米,取决于选择的方法)
- 局部麻醉剂:1% 甲哌卡因(运动阻滞开始 15 分钟,持续时间 3-4 小时)或 0.75% 罗哌卡因(运动阻滞开始 25 分钟,阻滞持续时间 8-10 小时)
- 无菌有孔悬垂
- 记号笔
- 统治者
- 一个 10 毫升注射器
- 消毒剂
- 无菌手套
进一步了解 局部麻醉设备.
地标
解剖标志因选择的方法而异。 但是,无论选择何种方法,识别和勾勒以下地标都是有用的(图7):
骨质地标: 髂前上棘和耻骨结节、腹股沟韧带
血管标志物: 股动脉、股骨折痕
肌肉标志: 长内收肌腱
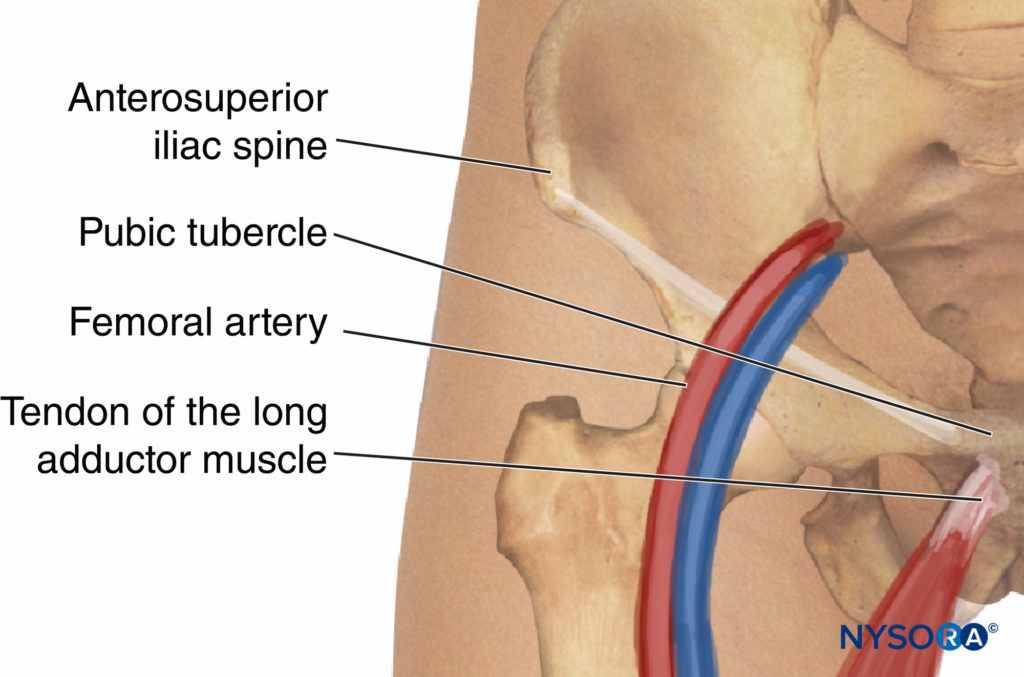
图7。 闭孔神经阻滞的解剖标志。
技术
有几种方法可以完成闭孔神经的阻滞。 这些方法可以分为闭孔神经与腰骶丛的其他成分一起被阻滞的神经丛阻滞技术和闭孔神经的特定单神经阻滞技术。
3合1块技术
1973 年,基于腹股沟上隔室的理论存在,Winnie 描述了 腰丛阻滞 通过前路或“3 合 1 块”。 根据三合一概念,将大量局部麻醉剂注入股神经上方,扩散至髂筋膜下方。
当与远端压迫相结合时,局部麻醉剂向近端扩散,到达腰丛。 不幸的是,研究一再未能证明这种技术在获得腰丛或闭孔神经阻滞方面的可靠性。
此外,对人体尸体的研究表明,没有流体传导隔室,这会使局部麻醉剂在近端广泛扩散。
值得注意的是,增加注射量并不会增加向腰丛的扩散; 比较 20 或 40 mL 的局麻药注射量时没有发现差异。
理论上,通过腹股沟入路插入的导管可以向腰大肌室上升,然而,只有一小部分 (23%) 的导管可以适当地放置在治疗位置。
髂筋膜阻滞技术
Dalens 于 1989 年首次描述了这种用于儿科患者的方法。 根据 Winnie 对 3 合 1 阻滞的推理,他采用更外侧入路,报告股骨和股骨皮神经阻滞的成功率为 100%,闭孔神经的成功率为 88%。
然而,成人的后续研究并未证实这些结果。
在成人中,与三合一技术相比,髂筋膜入路可以更成功地阻断股外侧皮神经。 然而,闭孔神经仍然幸免于难。
腰大肌隔间块
自从 Winnie 在 1974 年描述了腰丛后路入路(腰大肌间室阻滞)以来,已经描述了该技术的许多修改。 明显的优势是能够获得完整的 腰丛阻滞 一次注射。 事实上,研究表明 股神经阻滞 这种技术接近 100% 的神经丛阻滞,而股皮神经和闭孔神经阻滞的麻醉率为 88%–93%。
骶旁坐骨神经阻滞
Mansour 最初在 1993 年描述了这种技术,目的是实现更完整的 坐骨神经阻滞.
由于这种技术是一种神经丛阻滞,它可以为坐骨神经的所有分支提供更一致的麻醉。 它成功地阻断了大腿后皮神经、臀上神经和下神经以及阴部神经。 此外,内脏神经、下腹下丛、交感干近端和闭孔神经位于注射点附近。
因此,理论上可以通过单次注射来实现所有这些神经结构的块。 然而,最近的解剖学和临床研究表明,骶神经丛周围的壁层腹膜和骨盆筋膜在解剖学上与沿着腰大肌内侧缘的闭孔神经分离。 因此,虽然坐骨神经阻滞的骶旁入路应导致骶丛完全阻滞,但闭孔神经阻滞并不可靠。
选择性阻断技术
拉巴特的经典技术
Labat 的经典方法是在开发更容易执行且对患者不太不舒服的新方法之前的常用技术。 最初被描述为一种感觉异常的方法, 神经刺激 提高了有效性并减少了患者的不适、并发症和针插入次数。 该过程序列由五个阶段组成,如图所示 图8.
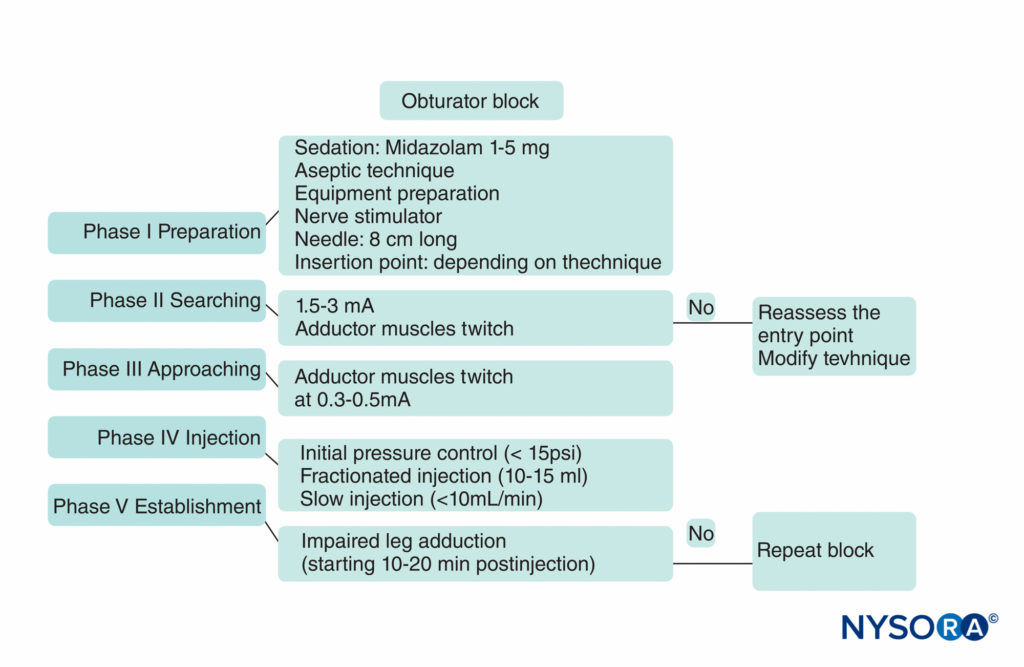
图8。 闭孔神经阻滞的实用算法。
使用 2-3 mA(2 Hz,0.1-0.3 毫秒)的电流强度开始神经刺激,并在注射局部麻醉剂前降低至 0.3-0.5 mA。 患者仰卧位,四肢外展30度受阻。 通过触诊识别耻骨结节,从侧面和尾部画一条 1.5 厘米长的线; 注射插入部位标记在尾线末端的尖端(图9)。 经典的方法包括执行针的三个连续运动,直到针的尖端放置在闭孔的顶部,神经在分裂成它的两个末端分支之前在那里运行。 用一根 22 号、8 厘米长的针,垂直刺入皮肤,然后将针推进,直到它在 2-4 厘米的深度接触到耻骨上支的下缘。 在第二阶段,针头稍微缩回厘米,然后沿着耻骨前壁滑动(另外 2-4 厘米)。
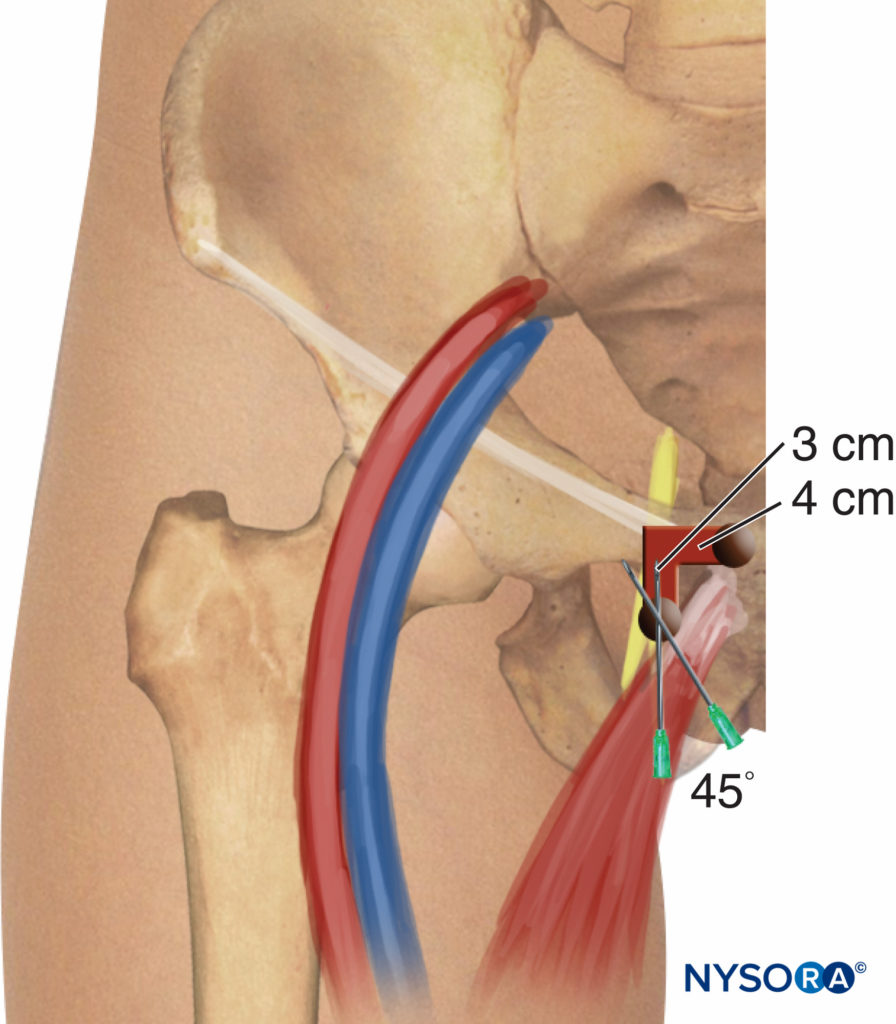
图9。 闭孔神经阻滞。 简化 Labat 经典技术。
在此之后,它被向前/向后重定向。 最后,再次拔出针头并以 45 度角稍微重新定向(头部和侧面),再持续 2-3 厘米,直到观察到大腿内收肌收缩。
这种技术可以通过消除针的第二次运动来简化。 因此,在与耻骨分支接触后,针头可以横向 45 度转向闭孔(见 图9).
血管旁选择性腹股沟阻滞
该技术包括闭孔神经的两个分支(前部和后部)的选择性阻滞,在腹股沟水平进行,比先前描述的技术稍多于尾部。 识别耻骨结节处的股动脉和长内收肌腱。 对于肌腱识别,需要极端的腿外展(图10)。 从股动脉脉搏到长内收肌腱在腹股沟皱襞上画一条线。 针头以 30 度角向前/向后和头侧插入该线的中点(图11)。 通过长内收肌沿着针头深入几厘米,在大腿的后部和内侧很容易检测到长内收肌和股薄肌的抽搐。 随后,将针插入更深(0.5-1.5 cm)并稍微横向插入内收短肌,直到获得大收肌的反应并且可以在大腿后内侧观察到。 进针后,建议浸润 5-7 mL 局麻药。 偶尔会发现闭孔神经的尾侧分支; 这两个分支位于腹股沟皱襞的同一位置,单次注射即可观察到两种不同的运动反应。

图10。 腿绑架。
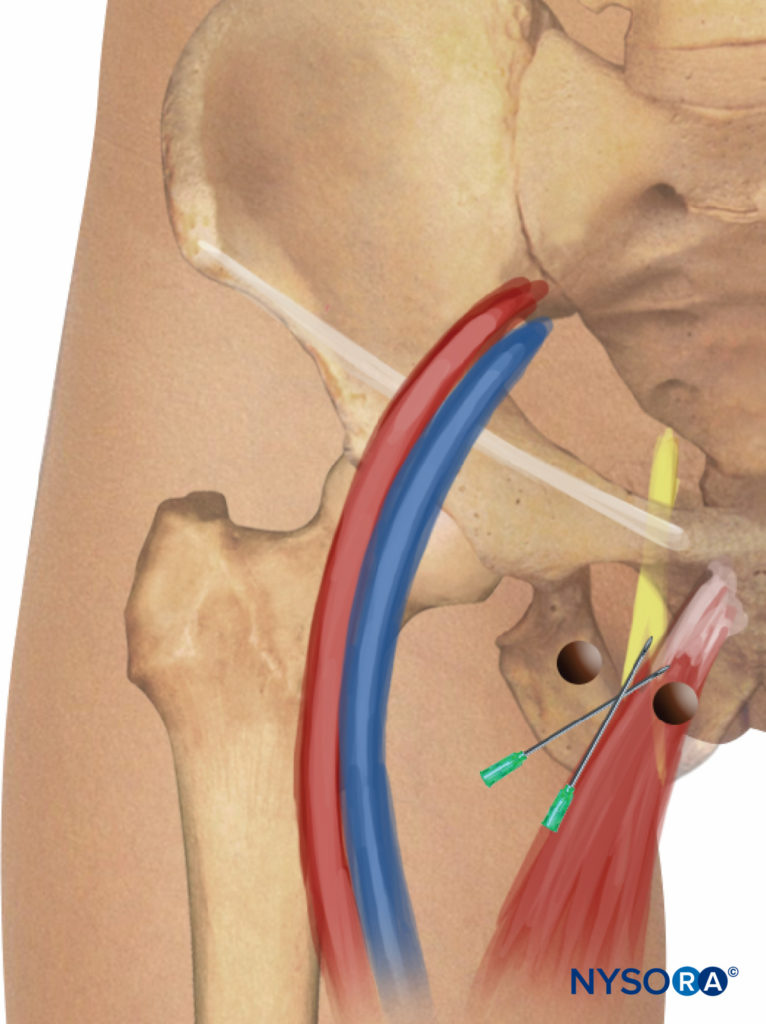
图11。 膝关节内侧的血管旁选择性腹股沟入路。针插入和重定向。
NYSORA 小贴士
• 闭孔神经的腹股沟入路更容易操作,对患者来说更舒适。
• 采用这种方法的针插入部位远离骨盆内容物,从而降低了并发症的风险。
• 这种方法不会阻塞髋关节的关节支。
局部麻醉剂的选择
十毫升的局部麻醉剂就足够了。 局部麻醉剂的类型和浓度取决于阻滞的适应症。 对于诊断治疗性阻滞,使用高度浓缩的神经溶解溶液来实现长效阻滞。 在文献中,苯酚、乙醇、布比卡因、左布比卡因和/或类固醇的组合得到了很好的报道。
对于下肢手术,推荐的麻醉技术包括使用中长效局部麻醉剂,并伴有足够的术后镇痛,例如布比卡因 0.25%–0.5%; 罗哌卡因 0.25%,左布比卡因 0.25%–0.5%。 为避免经尿道手术期间内收肌痉挛,手术时间不超过 2 小时,无需使用中长效局麻药。 因此,1%–2% 的甲哌卡因或 1%–2% 的利多卡因就足够了。
块评估
在注射 15% 甲哌卡因后约 1 分钟和注射 25% 罗哌卡因后 0.5 分钟出现运动阻滞。 由于感觉分布的可变性,通过感觉测试评估闭孔阻滞是不可靠的(见 图10)。 在某些情况下,闭孔神经可能不包含任何可以在临床上测试阻滞是否充分的感觉分支。 此外,即使存在感觉分支,闭孔神经、股神经和坐骨神经的皮肤神经支配也有相当多的重叠。 人们常常错误地认为大腿内侧的皮肤受闭孔神经支配; 事实上,股神经的感觉分支对该区域的感觉神经支配。
NYSORA 小贴士
• 通过感觉测试评估闭孔阻滞可能具有挑战性,因为其感觉分布存在差异。
• 闭孔神经最常见的感觉神经支配是位于膝关节后内侧小区域的皮肤。
• 闭孔神经、股神经和坐骨神经之间存在相当多的皮肤神经支配重叠。
• 减少内收力量是证明闭孔神经阻滞成功的最可靠方法。
最常被认为具有专有闭孔神经供应的皮肤区域是位于膝盖后内侧的一个小区域。 此外,下肢内收肌的力量 70% 依赖于闭孔神经。 因此,大腿内收肌力量的降低是闭孔神经阻滞成功的最可靠标志。图10)。 内收肌力量可以通过比较患者挤压已预充气至 40 mm Hg 并放置在双腿之间的血压计在阻滞性能之前和之后所施加的最大压力来客观地评估。 未能证明从基线开始内收肌力量的降低与阻滞失败同义。
围手术期管理
必须警告患者,由于大腿内收肌受阻,行走可能会受到影响。
并发症
没有关于闭孔神经阻滞相关并发症的报道。 然而,没有报告的并发症更有可能是由于不经常使用该块而不是其固有的安全性。 Labat 经典耻骨入路的针头朝向骨盆腔。 因此,如果向头部方向推进太远,针头可能会越过耻骨上支并穿透骨盆腔,从而刺穿膀胱、直肠和精索。 闭孔血管的意外穿刺可能导致无意的血管内注射和 血肿 形成。 高达 10% 的患者存在髂外动脉和闭孔动脉(死冠)之间的耻骨后吻合:继发于死冠穿刺的出血可能难以控制。 闭孔神经病变,继发于针头创伤、神经内注射、神经缺血或 局麻药毒性 与其他周围神经阻滞技术一样,也是可能的。
参考文献:
- Labat G:局部麻醉:其技术和临床应用。 宾夕法尼亚州费城:桑德斯,1922 年。
- Parks CR,Kennedy WF:闭孔神经阻滞:一种简化的方法。 麻醉学 1967;28:775–778。
- Wassef M:闭孔神经阻滞的内收肌间入路,用于大腿内收肌痉挛状态。 Reg Anesth 1993;18:13-17。
- Pinnock CA、Fischer HBJ、Jones RP:外周神经阻滞。 英国伦敦:丘吉尔利文斯通,1996 年。
- Winnie AP、Ramamurthy S、Durrani Z:腰丛麻醉的腹股沟血管旁技术:“3 合 1”阻滞。 Anesth Analg 1973;52:989–996。
- Kim PS,Ferrante FM:冷冻镇痛:一种治疗髋内收肌痉挛和闭孔神经痛的新方法。 麻醉学 1998;89:534–536。
- Wheeler ME,Weinstein SL:内收肌腱切断术-闭孔神经切断术。 J Pediatr Orthop 1984;4:48-51。
- Benzel EC,Barolat-Romana G,Larson SJ:股骨闭孔和坐骨神经切除术,髂肌和腰大肌切片治疗脊髓损伤后的痉挛状态。 脊柱 1988;13:905–908。
- Pelissier J:使用酒精治疗偏瘫痉挛的化学神经松解术。 Cah 麻醉 1993;41;139–143。
- Akat T、Murakami J、Yoshinaga A:经尿道膀胱手术中闭孔动脉损伤后危及生命的出血:闭孔神经阻滞不成功的后遗症。 麻醉学学报 1999;
43:784-788。 - Shulm MS:在经尿道前列腺电汽化期间同时刺激双侧闭孔神经。 临床麻醉杂志 1998;10:518–521。
- Prentiss RJ:经尿道手术中的内收肌大量收缩:原因和预防; 开发新的电路。 Trans Am Assoc Genitourin Surg 1964;56:64-72。
- Shiozawa H:一种新的经尿道切除系统:在盐水环境中操作会阻止闭孔神经反射。 J Urol 2002;168:2665–2657。
- Biserte J:使用氩激光治疗浅表性膀胱肿瘤。 比利时泌尿学报 1989;57:697–701。
- Brunken C, Qiu H, Tauber R:生理盐水中膀胱肿瘤的经尿道切除术。 泌尿外科 2004;43:1101-1105。
- Hobika JH,Clarke BG:在经尿道膀胱肿瘤切除术中,使用神经肌肉阻滞药物对抗闭孔神经电击引起的大腿内收肌痉挛。 J Urol 1961;
85:295-296。 - Atanassoff PG、Weiss BM、Brull SJ:两种闭孔神经阻滞技术后的利多卡因血浆水平。 临床麻醉杂志 1996;8:535–539。
- Kakinohana M:用于经尿道切除术的闭孔神经阻滞的内收肌方法:与传统方法的比较。 麻醉杂志 2002;16:123–126。
- Deliveliotis C、Alexopoulou K、Picramenos D 等:闭孔神经阻滞在经尿道膀胱肿瘤切除中的作用。 比利时泌尿学报 1995;63:51-54。
- Schwilick R、Wingartner K、Kissler GV 等:消除闭孔反射作为依替卡因稀溶液的特定适应症。 一项关于局部麻醉剂在 3 合 1 阻滞技术中消除反射的适用性的研究。 Reg Anesth 1990;13–610。
- Rubial M、Molins N、Rubio P 等:经尿道手术中的闭孔神经阻滞。 Actas Urol Esp 1989;13:79–81。
- Gasparich JP、Mason JT、Berger RE:在经尿道切除术前使用神经刺激器进行简单而准确的闭孔神经阻滞。 J Urol 1984;132:291-293。
- Viel E、Pelissier J、Pellas F 等人:用于疼痛和肌肉痉挛的酒精神经阻滞剂。 神经外科 2003;49:256–262。
- Viel EJ、Peennou D、Ripart J 等人:闭孔神经的神经溶解阻滞治疗大腿内收肌顽固性痉挛。 欧洲疼痛杂志 2002;6:97–104.498
- Kirazli Y, On AY, Kismali B, et al:苯酚阻滞和 A 型肉毒杆菌毒素治疗痉挛性足紫菀中风的比较。 一项随机双盲试验。 Am J Phys Med Rehabil 1998;77:510–515。
- Loubser PG:与头部损伤相关的上肢痉挛的神经溶解干预。 Reg Anesth 1997;22:386–387。
- Heywang-Kobrunner SH、Amaya B、Okoniewski M 等人:CT 引导的闭孔神经阻滞用于诊断和治疗髋关节疼痛。 欧洲电台 2001;11:1047–1053。
- Hong Y、O'Grady T、Lopresti D 等:腹股沟和背痛的诊断性闭孔神经阻滞:恢复意见。 疼痛 1996;67:507–509。
- Edmonds-Seal J、Turner A、Khodadadeh S 等人:骨关节病中的局部髋关节阻滞。 对疼痛感知的影响。 麻醉 1982;37:147–151。
- James CDT,Little TF:区域性髋关节阻滞。 一种用于缓解顽固性骨关节炎疼痛的简化技术。 麻醉 1976;31:1060–1070。
- Sunderland S:闭孔神经。 在 Sunderland S (ed):神经和神经损伤。 苏格兰爱丁堡:利文斯通,1968 年,第 1096-1109 页。
- Whiteside JL,Walters MD:闭孔区域解剖:与跨闭孔的关系。 Int Urogynecol J 盆底功能障碍 2004;15:223–226。
- Sinha SK、Abrams JH、Houle TT、Weller RS:超声引导的闭孔神经阻滞:一种无神经刺激的筋膜间注射方法。 Reg Anesth Pain Med 2009;34:261–264。
- Taha AM:简要报告:超声引导的闭孔神经阻滞:近端筋膜间技术.. Anesth Analg 2012;114:236-239。
- Manassero A、Bossolasco M、Ugues S:超声引导的闭孔神经阻滞:筋膜间注射与神经刺激辅助技术。 Reg Anesth 疼痛医学。 2012;37:67-71。
- Falsenthal G:下肢神经阻滞:解剖学考虑。 Arch Phys Med Rehabil 1974;55:504–507。
- Parkinson SK、Mueller JB、Little WL 等人:通过各种方法对腰丛神经进行阻滞扩展。 Anesth Analg 1989;68:243–248。
- Brindenbaugh PO,韦德尔 DJ。 下肢。 体细胞阻滞。 在 Cousins MJ 中,Brindenbaugh PO (eds):临床麻醉中的神经阻滞和疼痛管理。 宾夕法尼亚州费城:Lippincott-Raven,1998 年,第 373-394 页。
- Atanassoff PG、Weiss BM、Brull SJ 等人:闭孔神经阻滞与三合一阻滞的肌电图比较。 Anesth Analg 1995;81:529–533。
- Ritter JW:在人类尸体中未发现股神经“鞘”形式的腹股沟血管旁丛阻滞。 临床麻醉杂志 1995;7:470–473。
- Seeberger MD,Urwyler A:股神经刺激和注射 20 对 40 ml 甲哌卡因 10 mg/kg 后的血管旁腰丛延伸。 Acta Anesthesia Scand 1995;39:769–813。
- Singelyn FJ、Gouverneur JM、Gribomont BF:导管的高位置提高了连续 3 合 1 阻滞的成功率。 麻醉学 1996;85:A723。
- Capdevila X、Biboulet P、Morau D 等人:针对下肢骨科手术后术后疼痛的连续 3 合 1 阻滞:导管去了哪里? Anesth Analg 2002;94:1001–1006。
- Dalens B、Vanneuville G、Tanguy A:髂筋膜阻滞与儿童三合一阻滞的比较。 Anesth Analg 3;1:1989–69。
- Morau D、Lopez S、Biboulet P 等人:连续 3 合 1 和髂筋膜隔室阻滞用于术后镇痛的比较:可行性、导管迁移、感觉阻滞分布和镇痛效果。 Reg Anesth Pain Med 2003;28:309–314。
- Capdevila X、Biboulet P、Bouregba M 等人:成人 3 合 1 和髂筋膜隔室阻滞的隔室:临床和影像学分析。 Anesth Analg 1998;86:1039–1044。
- Winnie AP、Ramamurthy S、Durrani Z 等人:用于下肢手术的神经丛阻滞。 Anesthesiol Rev 1974;1:1-6。
- Chayen D、Nathan H、Chayen M:后隔室阻滞。 麻醉学 1976;45:95-99。
- Hanna MH、Peat SJ、D'Costa F:腰椎间盘阻滞:解剖学研究。 麻醉 1993;48:675–678。
- Chupfer G, Jöhr M:儿童腰大肌筋膜室阻滞:第一部分——技术描述。 儿科麻醉 2005;15:461–464。
- Pandin PC, Vandesteen A, d'Hollander AA:腰丛后路入路:使用电神经刺激的导管放置描述。 Anesth Analg 2002;95:1428–1431。
- Awad IT,Duggan EM:后腰丛阻滞:解剖学、方法和技术。 Reg Anesth Pain Med 2005;30:143–149。
- Mansour NY:重新评估坐骨神经阻滞:另一个值得考虑的里程碑。 Reg Anesth 1993;18:322–323。
- Morris GF、Lang SA、Dust WN 等:骶旁坐骨神经阻滞。 Reg Anesth 1997;22:223–228。
- Jochum D、Iohom G、Choquet 等:在骶旁坐骨神经阻滞中添加选择性闭孔神经阻滞:评估。 Anesth Analg 2004;99:1544–1549。
- Choquet O, Nazarian S, Manelli H: Bloc obturateur au pli inguinal: étude anatomique。 Ann Fr Anesth Réanim 2001;20:131s。
- Fujita Y、Kimura K、Furukawa Y 等人:利多卡因的血浆浓度改变了闭孔神经阻滞联合脊髓麻醉在接受经尿道切除术的患者中的作用。 Br J 麻醉
1992; 68:596-598。

