徐大全、Shaun De Meirsman 和 Ruben Schreurs
引言
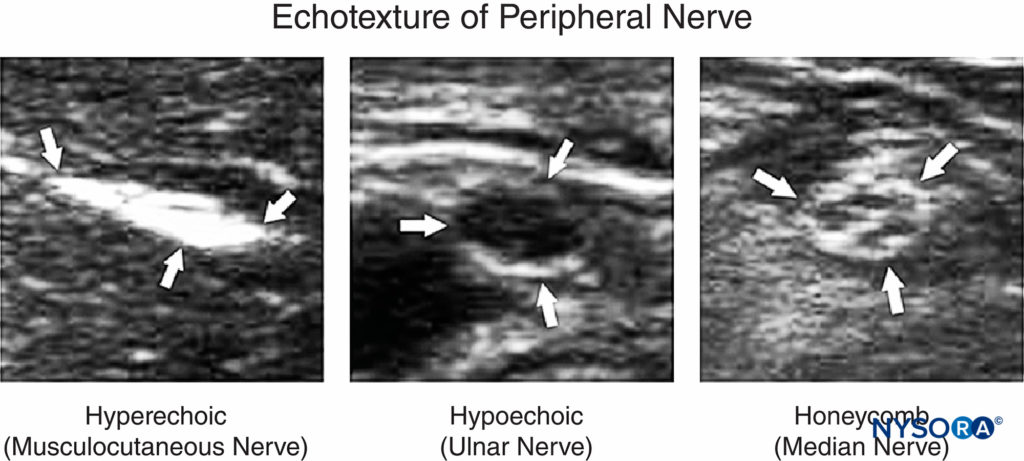
优化超声图像是超声引导下神经阻滞过程中的一项基本技能。 在解剖学上,周围神经总是位于筋膜层之间的动脉附近。 正常神经的回声纹理呈高回声、低回声或蜂窝状(图1).
有几个扫描步骤可以获得足够的神经成像,包括超声模式的选择、功能键的调整、针的可视化和图像伪影的解释。
NYSORA 小贴士
• 通常更容易识别神经附近容易识别的结构,然后提前寻找神经结构。
用于医学诊断的常见超声成像模式,例如常规成像、复合成像和组织谐波成像(THI)都可以用于周围神经的成像。 传统的成像是从换能器指定的主频率下的单晶角波束生成的。 复合成像是通过从不同频率或不同角度获取几个(通常是三到九个)重叠帧来实现的。 THI 从通过组织的超声波束传输产生的谐波频率中获取信息。 谐波频率是主频率的倍数。 THI 通过抑制来自组织界面的散射信号来提高轴向分辨率和边界检测,尤其是对于肥胖患者。
目前,许多(如果不是大多数)美国制造商已将 THI 设置为默认模式。 与传统超声相比,使用 THI 的复合成像可以提供更好的分辨率、穿透性、界面和边缘增强的图像。 在 图2, 复合成像和常规成像都被用来可视化肌间沟臂丛。 复合成像中两个低回声椭圆形神经结构边界清晰; 与传统成像相比,前斜角肌和周围脂肪组织之间的对比度分辨率有所提高。
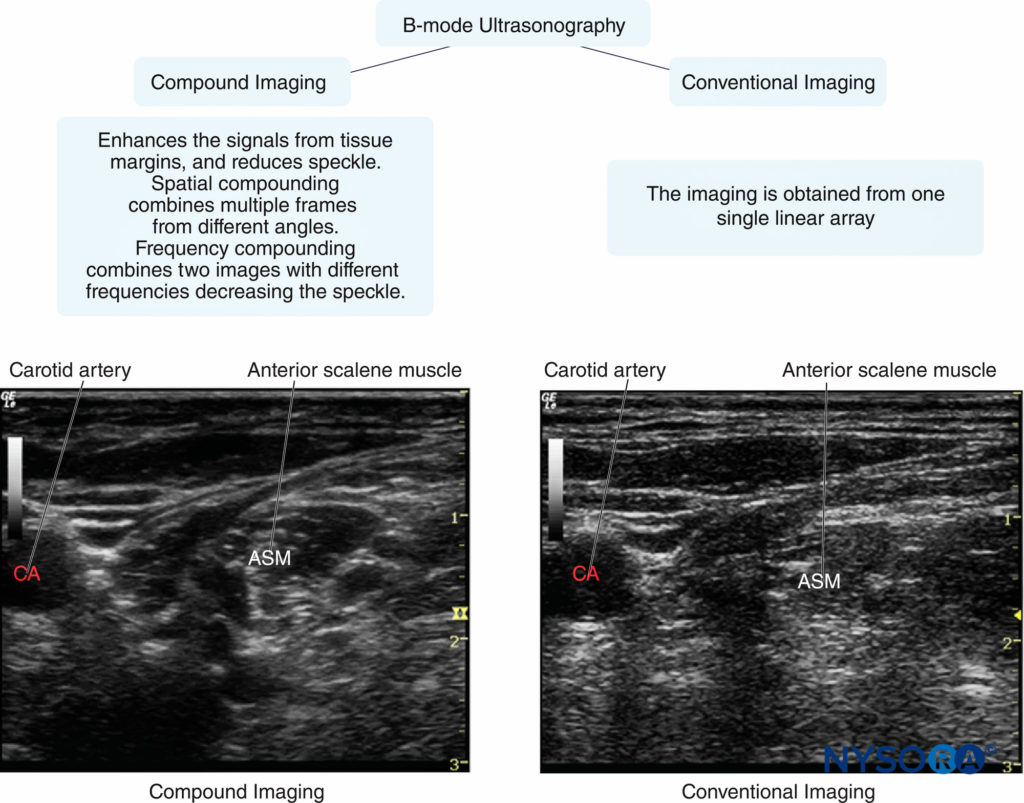
图2。 图像质量的示例通常通过常规与复合成像获得。 (经 Hadzic A 许可转载:Hadzic 的外周神经阻滞和超声引导区域麻醉解剖,第 2 版。纽约:McGraw-Hill, Inc.;2011。)
超声机上的五个功能键对于在执行周围神经成像期间获得最佳图像至关重要(图3).
- 深度:在进行超声引导下的神经阻滞时,神经的深度是首要考虑因素。
周围神经分支的深度变化很大,取决于患者的习惯; 最佳深度设置可以为成像提供良好的聚焦特性。 表1 推荐常见周围神经阻滞的初始深度和频率设置。 目标神经应位于超声成像的中心,因为它不仅具有最佳的神经分辨率,而且可以显示神经附近的其他解剖结构。 例如,在锁骨上或锁骨下臂丛神经阻滞期间的超声成像必须要求同时观察第一肋和胸膜,以避免被针刺穿肺。 - 频率:应选择具有最佳频率范围的超声换能器,以最好地观察目标神经。 超声能量逐渐被透射组织吸收; 超声波频率越高,吸收越快,传播距离越小。 因此,使用低频换能器来扫描更深位置的结构; 不幸的是,这是以降低图像分辨率为代价的。 在某些特殊情况下,如腰丛阻滞,具有多普勒设置的低频换能器可用于识别肥胖患者腰丛附近的脉管系统。
- 聚焦:横向分辨率可以通过选择更高的频率以及聚焦超声波束来提高。
在临床实践中,焦点在目标神经水平进行调整; 给定神经的最佳图像质量是通过选择合适的频率传感器和聚焦区来获得的(图4A)。 此外,如果可能,选择不超过两个焦点区域会产生更好的图像,因为多个焦点区域会降低帧速率并降低时间分辨率。 - 增益:屏幕亮度可通过内置 TGC 的超声机上的两个功能按钮(增益和时间增益补偿 (TGC))手动调节。增益过大或不足都会导致组织边界模糊和信息丢失。 扫描周围神经的最佳增益通常是在肌肉和相邻结缔组织之间获得最佳对比度的增益。 这是因为肌肉是由结缔组织纤维组成的血管化组织,而结缔组织的回声纹理类似于神经。 此外,增加焦点下方的增益与 TGC 控件配合使用可以很好地显示目标神经及其下方的结构。 图4B 显示了具有正确和错误增益和 TGC 设置的同一部分。 以曲线对齐的 TGC 滑块可以产生具有适当增益的理想图像。
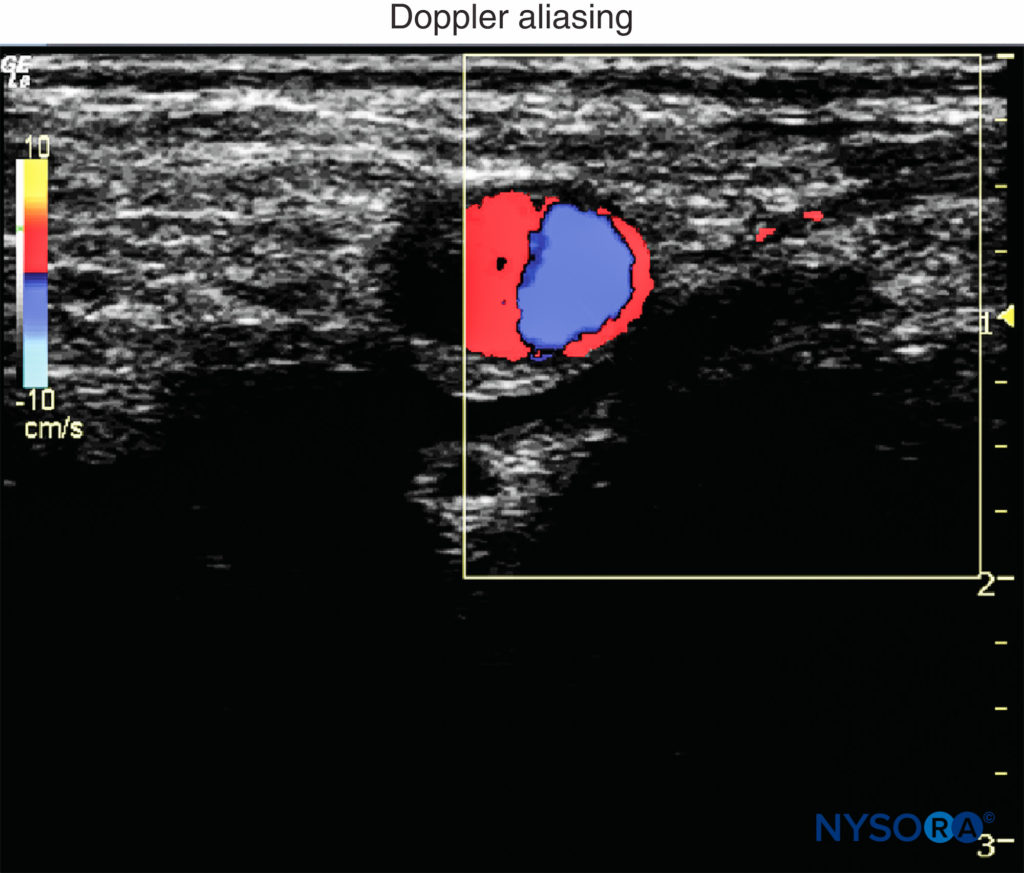
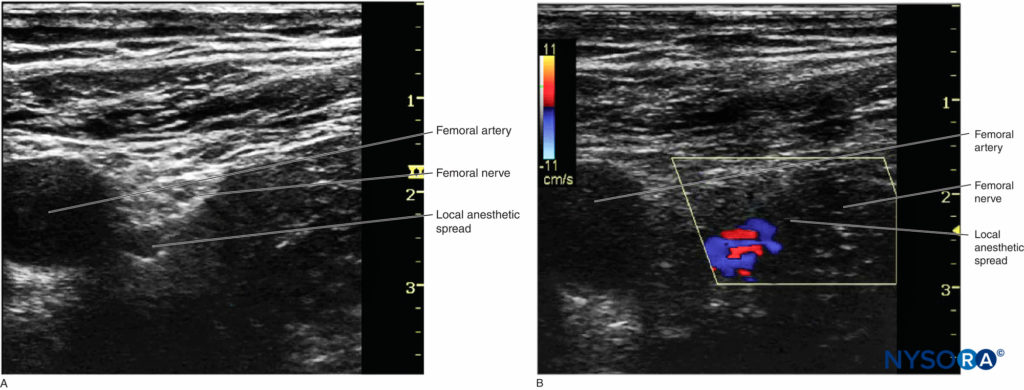
5.多普勒:在区域麻醉中,多普勒超声用于检测血管结构或局麻注射扩散的位置。 多普勒速度刻度最好设置在 15 到 35 cm/s 之间,以减少彩色多普勒成像的混叠和颜色伪影(图5)。 值得注意的是,能量多普勒检测血流比彩色多普勒更敏感。 当使用彩色多普勒时,门的大小是另一个常见的设置。 它应该尽可能小,以覆盖感兴趣的区域。 适当的小门不仅可以排除来自相邻组织的干扰信号,还可以通过提高帧速率来提高时间分辨率。
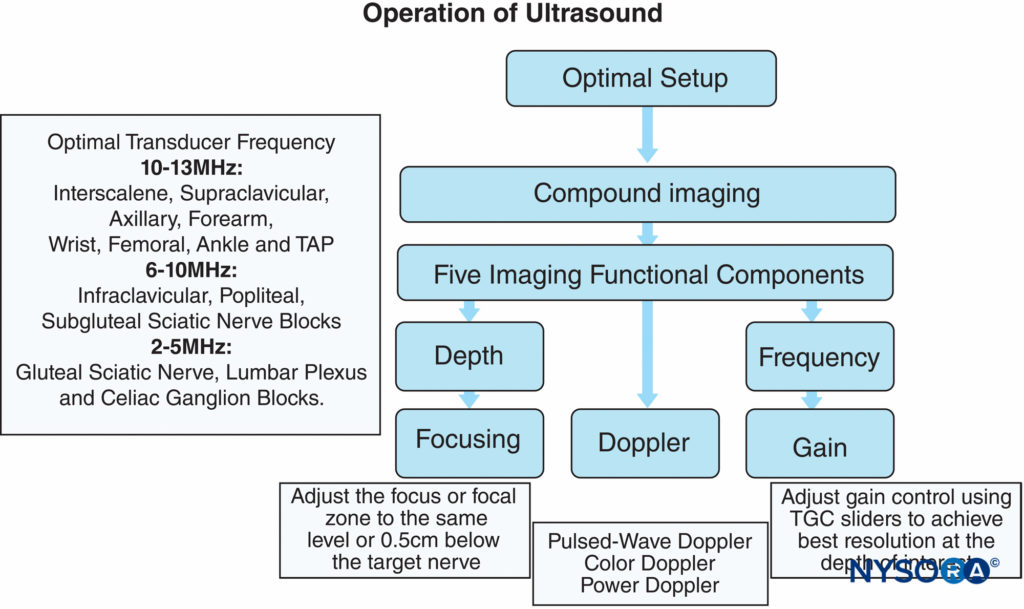
图3。 使用五个关键功能调整和调整焦点和增益的特定技巧来优化超声图像。 一些超声模型专门针对区域麻醉应用进行了优化,可能不包含用户可调节的焦点或时间增益补偿 (TGC)。 (经 Hadzic A 许可转载:Hadzic 的超声引导区域麻醉的外周神经阻滞和解剖学,第 2 版。纽约:McGraw-Hill, Inc.;2011。)
NYSORA 小贴士
• 如果在成像过程中对换能器施加过大压力,则中小型血管可能会塌陷,而多普勒无法检测到。
表1。 常见周围神经阻滞的建议最佳成像深度和频率。
| 景深 (厘米) | 频率 (兆赫) | 外围模块 |
|---|---|---|
| <2.0 | 12-15 | 手腕、脚踝块 |
| 2.0-3.0 | 10-12 | 肌间沟、锁骨上、 腋下臂丛神经 阻止 |
| 3.0-4.0 | 10-12 | 股神经阻滞、TAP 阻滞 |
| 4.0-7.0 | 5-10 | 锁骨下、腘窝、 臀下坐骨神经 块 |
| 7.0-10.0 | 5-10 | 阴部,臀部坐骨神经 神经、腰丛阻滞 |
| > 10.0 | 3-5 | 坐骨神经前路入路 神经、腹腔神经节阻滞 |
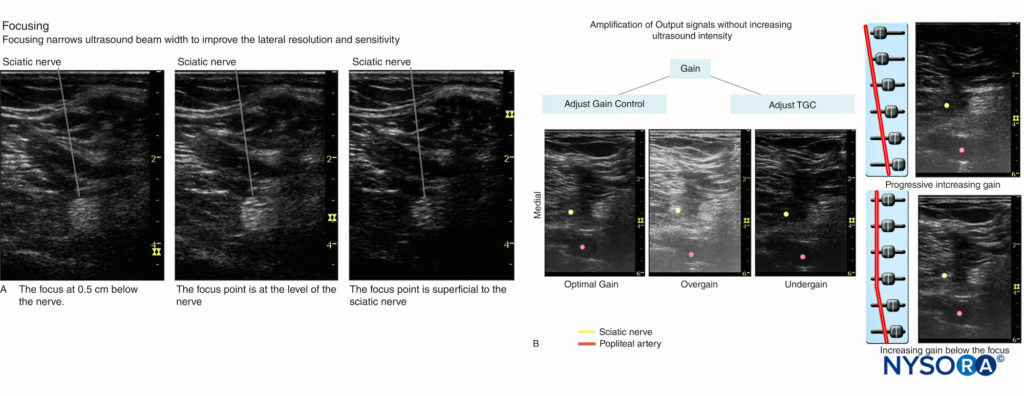
图4。 A:聚焦缩小超声束宽度以提高横向分辨率和灵敏度。 所示为坐骨神经成像时聚焦的三个示例:神经下方、神经水平和神经表面。 B:最佳和不正确的增益和 TGC 设置。 (经 Hadzic A 许可转载:Hadzic 的超声引导区域麻醉的外周神经阻滞和解剖学,第 2 版。纽约:McGraw-Hill, Inc.;2011。)
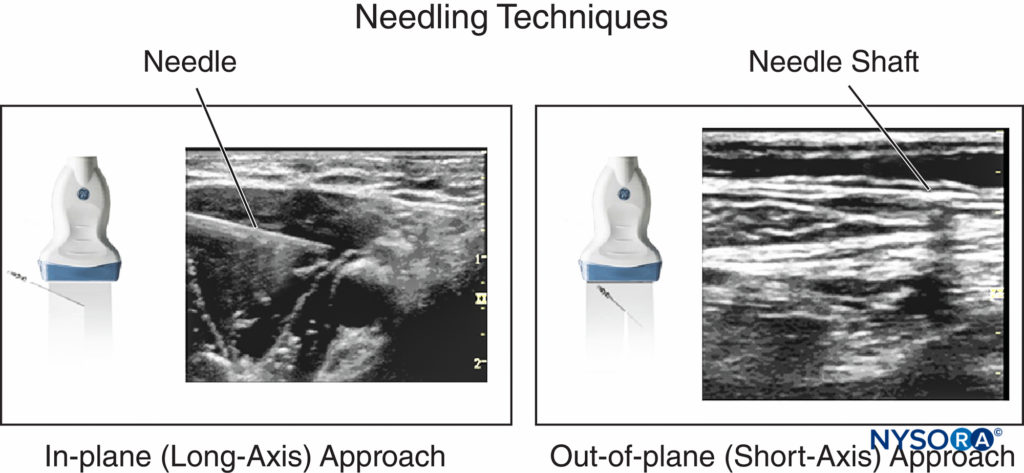
在超声引导下的神经阻滞中常用两种与换能器关系相关的进针技术:平面内技术和平面外技术。图6)。 平面内技术意味着将针放置在超声波束的平面内; 因此,当针向目标神经推进时,可以在纵向视图中实时观察针杆和针尖。
NYSORA 小贴士
• 导管通常无法通过超声观察,因为它们盘绕在组织鞘内。 注射液扩散的可视化是确定导管尖端在所需组织平面中的位置的最方便和重要的方法。
当图像上看不到针道时,应暂停进针; 倾斜、滑动或旋转换能器可使超声波束与针对齐。 此外,细微、快速的针头摇动和/或注射少量注射液可能有助于描绘针头位置。 平面外技术涉及垂直于换能器或与换能器成任何其他角度的针插入。
针杆在横截面上成像,通常可以识别为图像中的亮点。 然而,针尖的可视化需要更高的技能。 针尖可视化方法如下:一旦在图像中看到一个亮点(轴),可以轻轻摇动针头或同时将换能器向进针方向倾斜,直到点消失. 摇动针有助于区分回声是来自针还是来自周围组织。 高回声点的最后一次捕获是它的尖端。 少量注射液可用于确认针尖的位置。 每当使用注射液对针尖进行可视化时,必须注意避免对注射产生阻力(压力),因为当针-神经界面看不清楚时,针头可能会抵住神经或束内注射.
NYSORA 小贴士
• 如果针轨迹在视觉上丢失,操作员应停止推进针,然后倾斜换能器以观察针。
• 如果在注射过程中没有看到局麻药扩散,操作者应停止注射,倾斜探头,并注入少量局麻药(或空气)以定位针尖和注射液扩散。
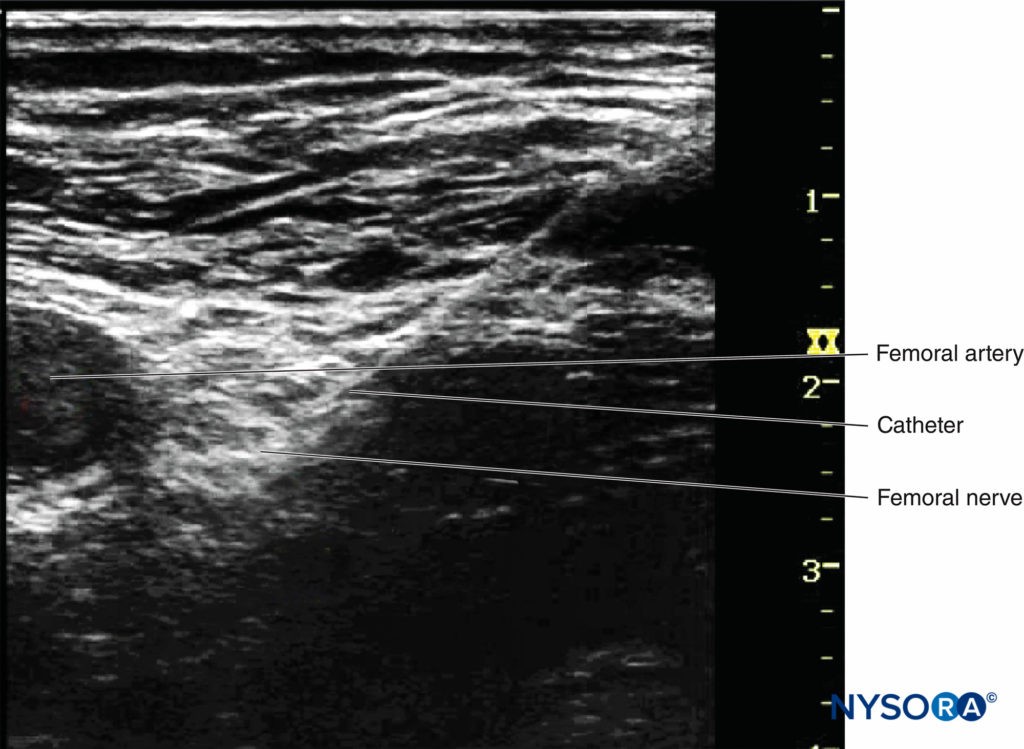
连续外周神经阻滞 (CPNB) 已成为一种常见做法; 然而,导管尖端的可视化可能具有挑战性。 当导管插入距针尖较短距离(例如,超过针尖 2 厘米)时,可以直接观察导管尖端(图7).
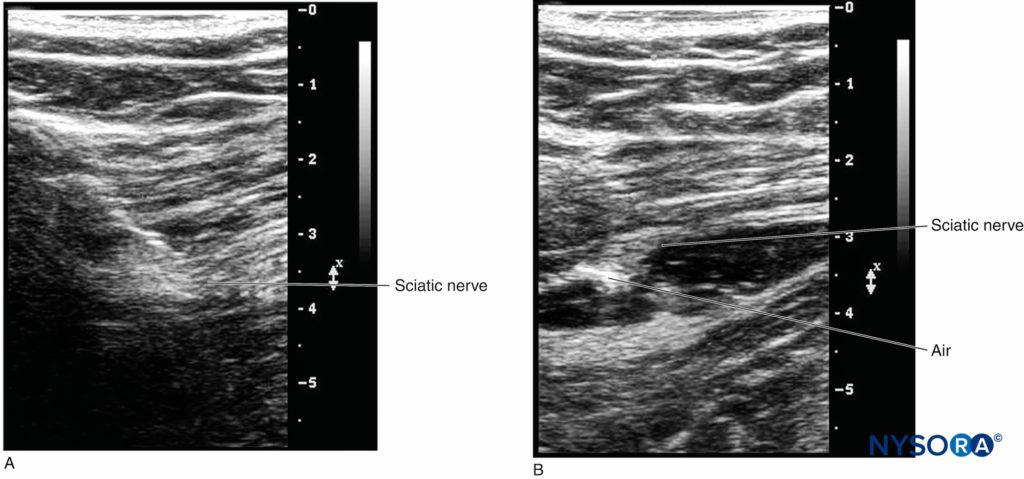
然而,当导管插入超过针尖 3-5 cm 时,针、神经和导管永远不会在超声束的同一平面内,因此对成像具有挑战性。 确认导管尖端有两种方法: (1) 操作者可以倾斜或轻微滑动探头,看到一个“亮点”,即导管的横向视图。 导管尖端的位置可以通过观察 1-2 mL 注射液通过导管的扩散来检测,彩色多普勒的使用可能有助于更显着地观察扩散。数字8A 和 8B)。 (2)在某些情况下,亮点可能不明显或无法保证; 操作者必须在距针尖一定距离内滑动换能器,该距离基于穿过针尖的导管长度。 注入 0.5 mL 空气有助于确定导管尖端的位置,在超声图像上具有强烈的回声对比(数字9A 和 9B)。 明显的缺点是注入空气可能会出于其他目的而降低图像质量。
超声伪影很常见,事实上,它是超声成像的内在组成部分。 根据定义,超声伪影是不代表正确解剖结构的任何图像畸变。 大多数伪影是不可取的,操作者必须学会如何在神经阻滞期间识别它们。 区域麻醉实践中最常见的五种伪影(图10) 如下:
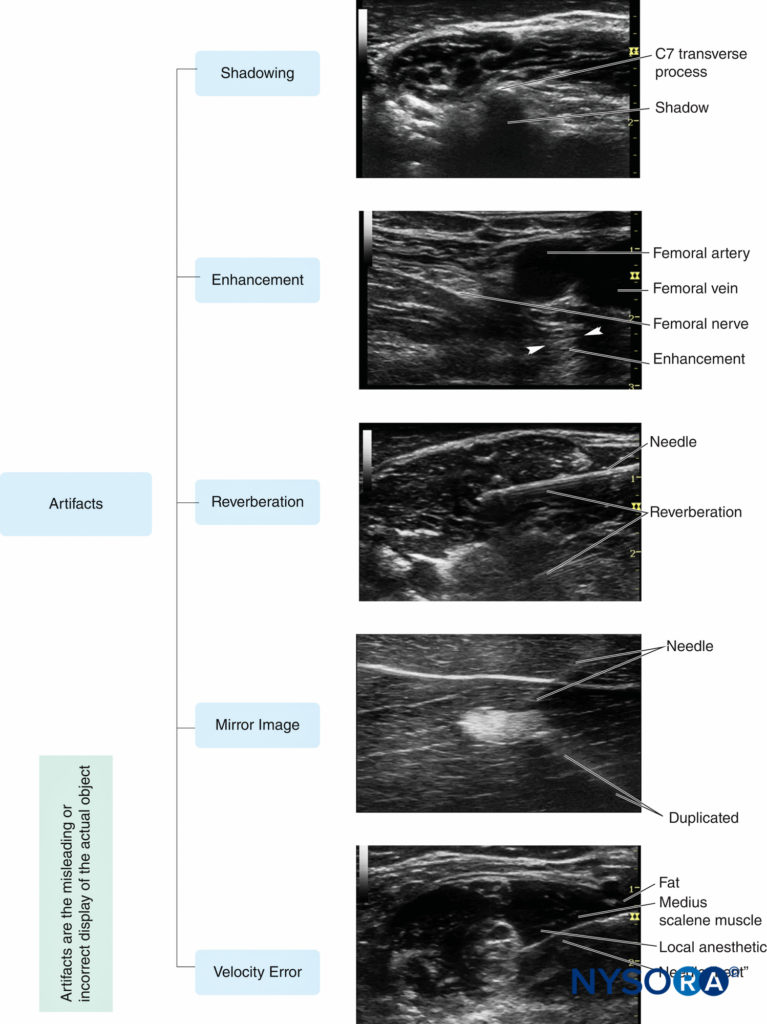
图10。 超声引导下周围神经阻滞过程中常见的五种超声伪影。 (经 Hadzic A 许可转载:Hadzic 的超声引导区域麻醉的外周神经阻滞和解剖学,第 2 版。纽约:McGraw-Hill, Inc.;2011。)
1. 阴影是对吸收或反射大部分超声波的组织和结构(如骨骼、钙化或空气)深处超声信号的显着衰减。 这表现为微弱或不存在的回声区域,该区域在明亮的高回声界面后面的成像上显示为阴影。 声学阴影对于钙化病变的检测具有有利的诊断价值,例如胆结石、瘢痕组织等。 然而,阴影可能会干扰区域麻醉中的神经可视化。 更改扫描平面以找到最佳声学窗口是必要时避免阴影的最佳策略。
2. 增强表现为物体(充满液体的结构,如血管或囊肿)后面的回声过强,其减弱程度低于周围软组织。 当回波信号在与相同深度的回波强度不成比例的亮度上被过度放大时,就会出现增强。 从不同角度或从不同平面扫描可能有助于减少阴影/增强伪影并使目标神经可视化; 使用自动 TGC 也可能使增强伪影不那么明显。
3. 混响在图像近场的反射器后面以平行、等间距的明亮线性回波的形式显示。 当超声波束在换能器和强反射器的界面之间反复反弹时,特别是当这两个界面相互平行时,就会出现多重回波。 当扫描方向稍微改变或超声频率降低时,它可能会减弱或消除。
4. 镜像伪影是由位于高反射线性边界一侧的物体造成的,该边界像声学“镜子”一样出现在另一侧。 换能器接收来自物体的直接回波和来自镜子的间接回波(图11)。 虚拟和人工图像从相反方向到镜子的距离相等。 复制的人工图像总是比真实图像更不亮更深,因为间接回波传输的距离更长,衰减更多的波能。 改变扫描方向可能会减少伪影。 速度误差是界面的位移,它是由超声在人体软组织中的实际速度与标定速度的差异引起的,标定速度假定为超声系统设定的 1540 m/s 的恒定速度。 因此,由于距离计算中的显着误差,反射器向换能器移动。 在所有情况下,通过操纵超声设备或更改设置无法完全消除扫描过程中的固有伪影。 然而,识别和理解超声伪影有助于操作员避免对图像的误解。
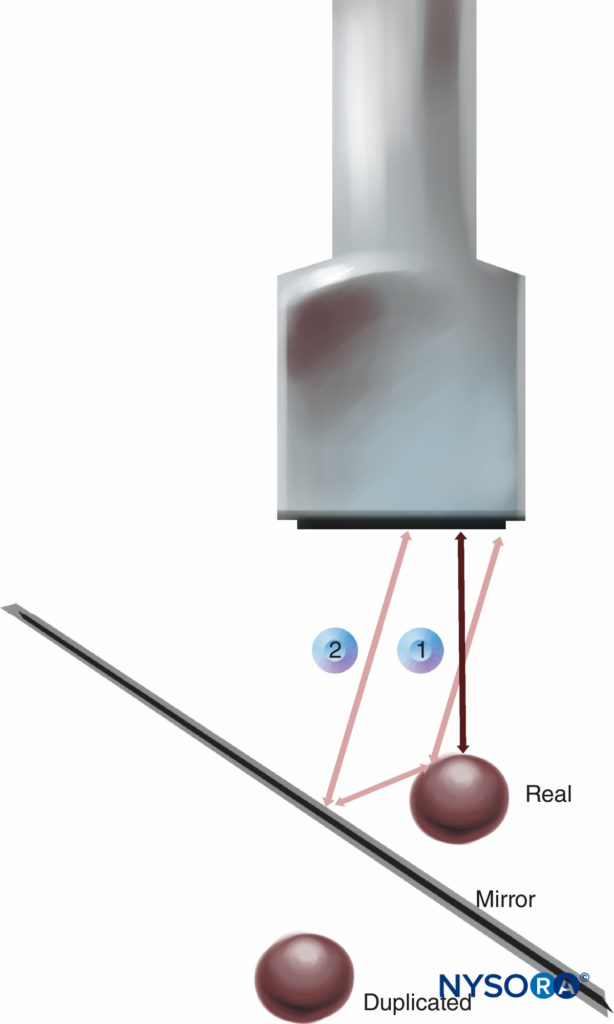
图11。 镜像伪影:传感器接收来自对象的直接回波 (1) 和来自“镜子”的间接回波 (2)。
准备扫描
操作员可以使用首字母缩略词 SCANNING 来准备扫描:
S:用品
C:舒适的定位
一:氛围
N:名称和程序
N:指定传感器
一:感染控制
N:注意屏幕上的横向/中间/上/下方向
G:增益深度
1、备齐用品:应准备好超声扫描所需的一切设备。 根据要扫描的区域,设备可能会略有不同; 但是,一些必要的设备包括:
一个。 超声波机
湾。 换能器盖
C。 神经阻滞套件,神经刺激器
d。 无菌工作车
e. 制定并标记局部麻醉剂
F。 只要有可能,将超声波机器连接到电源插座,以防止机器在手术过程中断电。 尽管许多床旁超声机都配备了电池,但在手术过程中最重要的部分会耗尽电量。
2. 舒适的患者体位:患者体位应使患者、麻醉师、超声机和无菌块托盘均按人体工程学布置,以实现手术的时间效率。
一个。 超声机应设置在患者与操作者相对的一侧,屏幕与操作者的视线水平。
湾。 模块托盘应放置在足够靠近操作员可以轻松拿取针头、凝胶和其他用品的位置,而不会干扰扫描过程。
3. 环境设置房间设置:调整房间内的灯光以充分观察超声机和手术部位。
一个。 昏暗的照明优化了屏幕上图像的可视化; 手术现场可能需要更多的照明。
湾。 调整房间灯光设置,以便为两个区域提供适当的照明,并安全监测患者。
4. 患者姓名、程序和程序地点:在执行扫描之前“暂停”以确保患者信息正确,确认正在执行的操作,并验证正在执行程序的一侧. 纽约区域麻醉学院 (NYSORA) 团队使用首字母缩略词 ECT 表示超时程序:E 表示用于患者监测和针神经监测的设备; C代表患者同意该程序; T 为用于识别患者并确保正确偏侧的超时时间。 检查患者信息是否已输入超声机并与患者腕带上的信息相匹配,这不仅可以确认身份,还可以在扫描过程中保存图像以供存档。
5. 选择换能器:选择最适合预定程序的换能器。 线性换能器最适合扫描浅表解剖结构; 弯曲(相控阵)换能器显示扇形图像,通常更适合更深的结构。 曲棍球棒超声换能器是血管通路或空间有限的浅表阻滞(如脚踝阻滞)的理想选择。
6、消毒:使用消毒液对患者皮肤进行消毒,以降低污染和感染的风险。
7. 定位换能器并涂抹凝胶:操作者应定位换能器以匹配患者的内外方向。 这通常不是由放射科医师/超声医师完成的,但它对于以干预为导向的区域麻醉程序很有用。
一个。 触摸换能器的一个边缘以调整换能器一侧的方向,使患者身上的内外方向与屏幕上的方向一致。
湾。 将足量的凝胶涂抹在换能器或患者皮肤上,以允许超声波传输。 在许多情况下,可以使用大量的消毒剂溶液代替凝胶。
C。 凝胶质量不足会降低反射吸收率,并可能导致显示的超声图像上的图像不清晰/模糊。
8. 将换能器放在患者皮肤上并调整超声机设置:
一个。 应使用通用增益设置或使用 TGC 调整增益。
湾。 调整深度以优化感兴趣结构的成像。
C。 在可用的情况下,焦点级别。
d。 可以根据需要切换扫描模式以帮助识别结构。 能量多普勒可以帮助描绘血管; 颜色模式可以区分动脉和静脉。
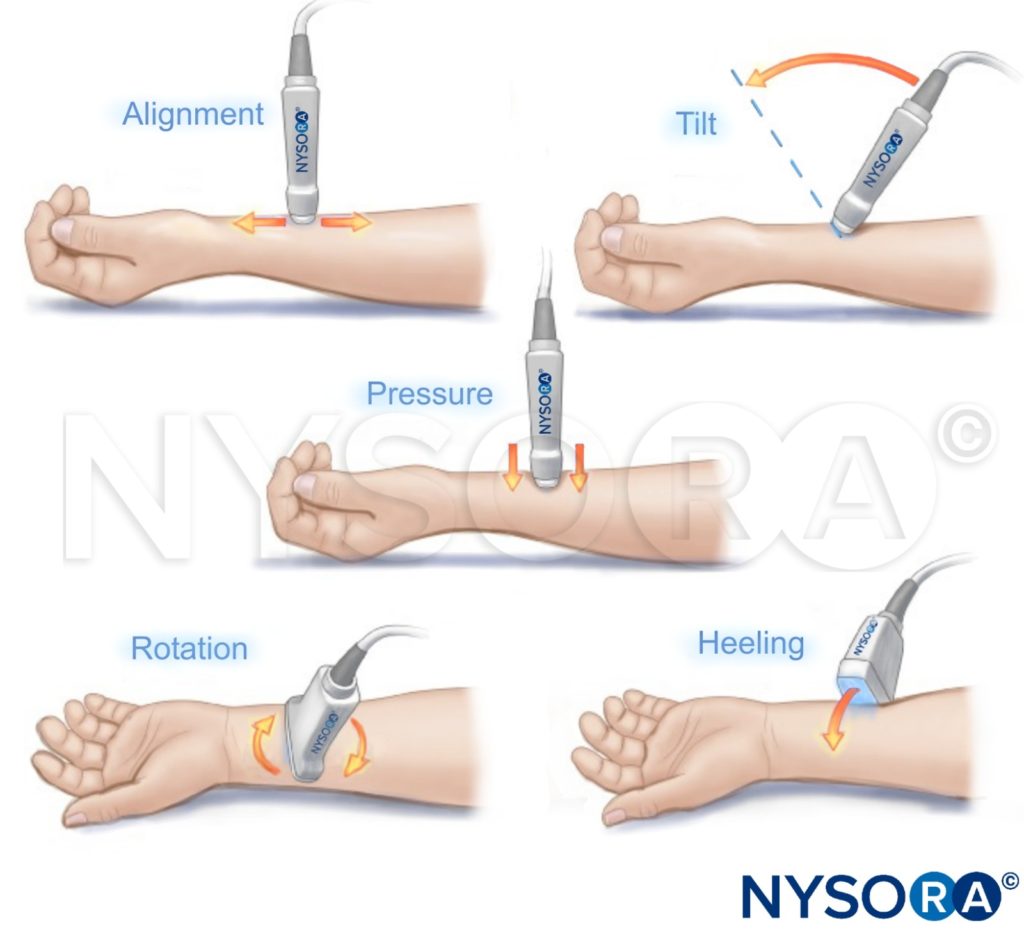
传感器操作
参考文献:
- Silvestri E、Martinoli C、Derchi LE、Bertolotto M、Chiaramondia M、Rosenberg I:周围神经的回声纹理:US 与组织学发现和肌腱鉴别标准之间的相关性。 放射学 1995;197(1):291–296。
- Stuart RM,Koh E,Breidahl WH:周围神经病理学的超声检查。 AJR Am J Roentgenol 2004;182(1):123–129。
- Jespersen SK、Wilhjelm JE、Sillesen H:多角度复合成像。 超声成像 1998;20:81-102。
- Tempkin BB:超声扫描:原理和协议,第 3 版。 桑德斯爱思唯尔,2009 年。
- Gadsden JC、Choi JJ、Lin E、Robinson A:在超声引导下肌间沟臂丛神经阻滞期间,打开注射压力始终检测针-神经接触。 麻醉学 2014;120(5): 1246–1253。
- Sites BD、Brull R、Chan VW 等:相关的伪影和陷阱错误
超声引导下的区域麻醉。 第 1 部分:了解超声物理和机器操作的基本原理。 Reg Anesth Pain Med 2007;32(5):412–418。 - Sites BD、Brull R、Chan VW 等:相关的伪影和陷阱错误
超声引导下的区域麻醉。 第二部分:理解和避免的图解方法。 Reg Anesth 疼痛医学 2007;32(5):
419 433。 - Bushberg JT、Seibert JA、Leidholdt E Jr、Boone JM。 超声图像质量和伪影。 在医学成像的基本物理学中,第 3 版。 Lippincott Williams & Wilkins,2012 年,第 560-567 页。