詹姆斯·C·沃森
引言
局部麻醉后的神经损伤是一种罕见但可怕的并发症,会导致患者和麻醉师高度焦虑。 大多数缺陷将以感觉为主,持续时间和严重程度有限,可以放心和适当的随访处理。
将这些病例与需要紧急成像、神经或神经外科会诊或治疗的罕见并发症区分开来至关重要。 本节重点介绍术后神经系统并发症的识别、识别和评估障碍的识别,以及麻醉后神经系统并发症的有效、结构化的临床方法。
识别术后神经损伤的障碍
术后环境中的神经功能缺损可能是由于围手术期麻醉程序、手术因素或医源性损伤、手术室或术后恢复期间发生的神经压迫,或识别先前存在但以前未意识到的神经系统疾病。 虽然术后立即识别神经系统并发症会强烈暗示围手术期并发症(手术、麻醉或体位),但早期识别围手术期神经系统并发症存在许多障碍。 术后镇静或镇痛可能会掩盖并发症。
鉴于区域麻醉后预期的术后神经系统症状,患者和护理人员可能会假设患者的症状与阻滞有关。 因此,患者不会抱怨可能与阻滞无关的症状,而护理人员可能无法追踪报告的症状,因为他们认为这些症状与阻滞有关,而实际上它们的分布可能与预期的神经功能缺损不同。
患者也不知道术后会发生什么,并可能认为术后症状是正常的。 手术敷料、引流管、铸件和术后活动限制限制了患者术后的活动水平,使得术后神经功能缺损可能无法识别,直到可以恢复更正常的活动水平。
最后,患者通常将术后时期视为一个单独的时期(围手术期模糊),而不是单独的日子,在这些时期,精确识别症状发作将有助于微调关于术后神经系统并发症原因的鉴别诊断。 在一项关于术后尺神经病变的前瞻性研究中,一些随访患者报告说,他们的症状在手术后“立即”出现,而前瞻性评估清楚地记录了术后 48 小时以上的体征和症状,因此免除了手术和麻醉手术团队,并涉及术后恢复期并发症。
鉴于这些障碍,手术住院期间仅记录了全髋关节和膝关节置换术后 77%–90% 的感觉运动和 20% 的感觉神经损伤并发症。 仅包括早期神经损伤(术后不到 48 小时)的研究可能低估了风险。
相反,后期发现的损伤通常有(或更可能有)非麻醉/手术相关的原因,包括感染、术后炎症以及恢复期制动或压迫的后果。 例如,术后 2 天以上的手术队列中尺神经病变的频率与住院时间相同的内科患者的频率相似。 这些非麻醉/手术并发症通常很明显,因为它们发生在不同于手术或麻醉部位的分布中,但当它们不存在时,它们会进一步混淆临床情况。
对术后神经系统并发症进行神经系统评估的障碍
对已确定的术后神经系统并发症的神经系统评估受到许多干扰识别的相同因素的限制。 敷料、石膏、引流和活动限制限制了进行全面神经系统检查的能力,从而限制了定位神经损伤的能力。 电生理测试在能够充分接触可能对定位有歧视性的肌肉和神经方面具有相同的局限性。 手术室,特别是针对各种问题的局部麻醉和手术方法对大多数神经科医生来说通常是陌生的,因此他们可能不知道哪些结构最危险,或者哪种损伤机制最有可能来自给定的手术或麻醉技术. 在许多机构中,咨询神经科医生可能无法获得麻醉记录,或者在可用时,麻醉记录的格式会使非麻醉科医生难以提取可用信息。 麻醉、外科和神经科服务之间的直接和坦率的讨论促进了有用的神经科会诊。
伤害机制
麻醉相关神经损伤的潜在机制之前已经阐明; 然而,损伤机制与检查和预后有关。 记录和识别先前存在的神经系统疾病很重要,因为它可以解释在评估明显的术后神经损伤期间错误地定位明显的神经系统体征。 例如,先前存在的颈椎管狭窄症引起的反射亢进和巴宾斯基征可能会错误地提示周围神经损伤 (PNI) 患者的中枢神经系统病因。 先前存在的神经系统疾病虽然有时不足以单独引起临床症状,但会限制神经的神经系统储备,这意味着它更容易因二次损伤而出现临床缺陷。 这已被证明与麻醉后神经损伤特别相关,这在高危神经中更为常见(双重挤压现象)。
类似地,经常与周围神经病变相关的代谢紊乱,如糖尿病,可能会导致无法识别的 PNI,以前不足以引起临床症状,但足以降低神经储备并使周围神经面临二次打击的风险。 这可能解释了糖尿病作为区域麻醉后神经系统并发症的危险因素的频繁关联。 与神经源性损伤相关的先前存在的全身性疾病(例如伴有神经病变的糖尿病)也可能会损害 PNI 后恢复的潜力。
血管损伤是可能的麻醉后并发症中最具灾难性的。 缺血性血管损伤可能与栓塞现象、直接创伤或 Adamkiewicz 动脉血管收缩引起脊髓前动脉综合征 (ASAS) 或与低血压或血管收缩相关的分水岭缺血有关。 值得注意的是,脊髓血流量是自动调节的,低血压需要极端(平均动脉压 < 50 mmHg)或在自动调节受损的情况下发生,以引起分水岭脊髓缺血事件。 血肿形成是识别的关键,因为它是可以治疗的; 如果不被认可,那将是毁灭性的。 抗凝或出血体质易发生血肿风险,在区域麻醉中抗血小板和抗凝的使用存在共识建议。
感染过程可因弥漫性受累(脑膜炎或多发性神经根病)或脓肿形成和压迫(硬膜外脓肿)引起神经系统损害。 感染过程显然是可以治疗的,但在未被识别时可能具有破坏性。
针头或导管外伤、局麻药毒性或手术外伤引起的直接神经源性损伤(脊髓或外周神经)的严重程度和预后各不相同。 不幸的是,一旦发生,就几乎无法干预或改善其自然历史和恢复的可能性。
一些周围神经损伤与麻醉或手术干预无关,尽管经常错误地指责麻醉师或外科医生。 例如,对于使用硬膜外导管并因足下垂而醒来的患者,应适当关注椎管内并发症,但仔细评估可能会发现腓骨头处存在与硬膜外导管无关的简单腓骨压迫性神经病变。 此外,虽然压迫性神经病可能发生在手术室,但它们通常发生在术后住院和恢复期。 同样,人们越来越认识到,一些术后神经病变与针对周围神经系统的不适当炎症反应有关。 认识到这些很重要,因为它们与特定的麻醉或手术干预无关,并且可能是可治疗的。
椎管内并发症
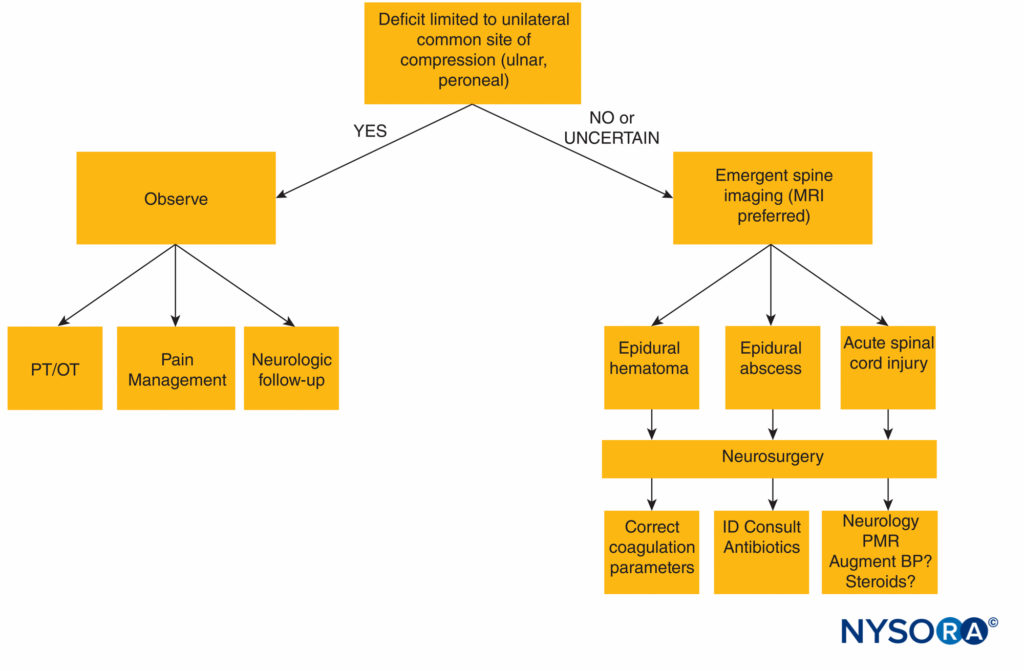
麻醉技术引起的椎管内并发症包括硬膜外血肿 (EH)、硬脊膜外脓肿 (SEA)、ASAS 和直接脊髓损伤。 幸运的是,这些非常罕见(EH,每 2 人中有 100,000 人到每 1 至 140,000 人中有 220,000 人使用椎管内麻醉技术;SEA,每 1 人中有 40,000 人到每 1 人中有 100,000 人使用椎管内麻醉剂),但如果未被识别,它们可能会对神经系统造成破坏。 对于所有椎管内并发症,诊断和治疗所需的时间越长,预后就越差。 因此,除非神经功能缺损明显局限于易受压迫的周围神经(尺神经或腓神经)的分布,否则在椎管内麻醉后发生术后神经系统并发症的情况下,患者需要紧急进行高级脊柱神经影像学检查。
磁共振成像 (MRI) 是首选的成像方式,因为它能够定位导管(如果是硬膜外导管介入)、区分软组织结构、定义相邻结构(脐带或根部)的神经源性撞击,并识别预先存在的,但相关的合并症(如椎管狭窄)。 脊柱计算机断层扫描 (CT) 足以识别占位性病变,例如 EH 或脓肿,这些病变需要紧急神经外科干预,但缺乏 MRI 的软组织鉴别敏感性。 因此,CT 将无法识别内在的脊髓损伤,例如 ASAS 或直接针头外伤。 如果在识别椎管内介入术后麻醉后并发症时不能立即进行 MRI 检查,则应进行脊柱 CT 检查。 它将排除神经外科紧急情况(SEA 或 EH),但如果 CT 呈阴性但未解决神经功能缺损,则应尽快安排 MRI 以评估内在的脊髓过程,即使它需要转移到资源更直接的设施.
NYSORA 小贴士
- 在椎管内麻醉的情况下,任何对脊髓功能障碍的关注都需要紧急神经影像学检查。
- MRI 是首选的成像方式。 但是,不应延迟成像以安排 MRI 或获得神经系统会诊。 CT 或 CT 脊髓造影可作为排除压迫性病变的初始成像。
与抗凝或原因不明的 EH 相比,椎管内麻醉时的硬膜外血肿通常更为暴发性(75% 的患者在 24 小时内出现最大程度的缺损)。 然而,25% 的患者症状进展较慢,因此,没有暴发性表现不应让麻醉团队放心。 对于椎管内介入后任何无法解释的神经功能缺损,应进行紧急成像。
通常,出血发作时局部脊椎疼痛预示 EH; 然而,麻醉剂或镇痛剂经常掩盖这一点。 患者从血肿部位以下的模糊感觉症状发展到低于此水平(感觉水平)的密集感觉丧失,可以通过冷(酒精拭子)或针刺来识别。 随着感觉障碍变得更加严重,伴随出现松弛性下肢麻痹,三分之二的患者出现神经源性肠和膀胱作为晚期并发症。
风险因素包括抗凝(最常见)、抗血小板使用、出血素质、紧急手术、技术上具有挑战性的硬膜外麻醉或脊髓麻醉以及年龄较大。 脊髓硬膜外脓肿的危险因素包括糖尿病、免疫抑制、全身性癌症、既往感染、静脉内药物滥用、酗酒、创伤和硬膜外导管维持时间延长。 与 EH 一样,局部脊柱疼痛通常是 SEA 的第一个迹象,但这通常被术后镇痛所掩盖。
随后出现发烧和血清炎症标志物升高,但在免疫抑制的患者中,这些体征可能不会出现。 第一个神经系统症状通常是明显的神经根疼痛模式的根部刺激。 神经功能缺损,包括感觉水平、下肢轻瘫和神经源性肠和膀胱,随着时间的推移发展到 SEA 水平以下,尽管与 EH 相比,在诊断前进展为明显麻痹的百分比较小。
SEA 也可能播种软脑膜,导致明显的脑膜炎,这些患者表现出镇静、精神错乱、头痛、颈部僵硬、光敏感和可能癫痫发作的迹象。
脊髓前动脉综合征是由涉及脊髓前动脉的并发症引起的,导致脊髓前三分之二的缺血。 这在椎管内疼痛干预中最常见,特别是经椎间孔硬膜外类固醇注射,但可以想象在椎旁手术或椎管内麻醉手术中发生,在此期间针被横向放置在椎板间空间中。 机制包括栓塞(颗粒状类固醇、椎体成形水泥或动脉粥样硬化碎片)、夹层、血管痉挛或对胸腰椎 Adamkiewicz 动脉或颈椎椎动脉、上行动脉或颈深动脉的直接创伤。 患者出现暴发性并迅速进展为截瘫或四肢瘫痪,感觉水平仅限于疼痛和温度模式(脊髓丘脑束功能障碍),后柱相对保留(本体感觉)。 最终会出现反射亢进和痉挛,但在超急性期,脊髓休克会导致反射消失和肌张力减弱。
椎管内麻醉对脊髓的直接针头损伤可能是最难识别的椎管内并发症。 没有注射的针头插入脐带可能不会引起疼痛。 虽然注射到脊髓时会增加髓内压力,但预计会出现疼痛,但这在镇静患者中可能并不明显。 此外,在正确使用硬膜外麻醉剂的情况下,感觉异常并不少见,因此仅它们的存在并不表示脊髓损伤。 ASA 封闭索赔数据表明,这些在颈椎手术(包括疼痛干预)中最常见,并且通常与主要发病率或死亡率相关。 脊髓直接针伤的临床表现和预后因损伤部位和是否进行注射而有所不同。
评估椎管内麻醉后神经系统并发症的诊断算法见 图1.
神经轴手术神经系统并发症的治疗和预后
椎管内麻醉的神经系统并发症后的预后可能很糟糕:5.5% 的 EH 患者和 15% 的 SEA 患者死亡。 对于 EH 和 SEA,早期识别和干预可改善神经功能结果。 对于 EH,在 8-12 小时内撤离的患者中,40%-66% 完全康复,而在出现后 12 小时以上撤离时,超过一半的患者没有改善或严重的残留神经功能缺损。 对于 SEA,在瘫痪前接受明确治疗或瘫痪时间少于 36 小时的患者的功能恢复显着改善。 撤离时瘫痪超过 48 小时的患者不太可能康复。 在所有 SEA 患者中,几乎三分之一仍然处于瘫痪状态。撤离时神经功能缺损的严重程度可预测结果,撤离时神经功能缺损越严重,恢复良好的可能性就越低。 因此,对于 EH 或 SEA,目标应该是在诊断后尽快进行手术后送,并且即使需要转移到可以更直接获得神经外科服务的设施,也应该立即获得神经外科会诊。
NYSORA 小贴士
- 神经轴内或附近的压迫性病变(EH 或 SEA)的诊断需要紧急神经外科会诊以考虑减压。
- 压迫性病变(EH 或 SEA)的结果取决于神经损伤的严重程度和神经外科减压时症状的持续时间。 早期减压(EH 症状出现后 <8-12 小时,SEA 症状出现 <36 小时)和较轻的术前神经功能缺损可改善神经功能恢复。
与早期干预可以改善神经系统结果的 EH 和 SEA 不同,ASAS 或直接脊髓损伤没有经过验证的治疗方法。 几乎三分之二的 ASAS 没有改善、最低限度改善或死亡。 那些存活下来的人通常需要步态助手或轮椅来治疗运动和感觉障碍,并留下神经源性肠和膀胱功能障碍。
皮质类固醇经常用于急性创伤性脊髓损伤的情况。 治疗是在受伤后 30 小时内以 15 mg/kg 的剂量在 8 分钟内使用 5.4 mg/kg 的甲基强的松龙,然后再以 23 mg/kg/h 的剂量维持输注 1 小时,已在荟萃分析和 Cochrane 综述中显示以改善受伤后 XNUMX 年的运动结果。 其他人质疑这种做法的有效性或断言它具有良性副作用,因此得出结论认为证据不足以推荐皮质类固醇作为治疗急性脊髓损伤的标准指南。 在假定的神经系统损伤的情况下,类固醇通常在术中以不同剂量凭经验给予。 皮质类固醇在区域麻醉椎管内并发症中的作用尚不清楚。 对它们在这种情况下未经证实的使用的考虑包括术后神经系统并发症可能被延迟识别,而创伤性脊髓损伤的支持性数据在损伤后立即处于超急性期。 此外,皮质类固醇可能会增加术后感染或伤口愈合受损的风险。
周围神经损伤
在区域麻醉的情况下,PNI 存在多种危险因素(表1)。 这些包括使局部麻醉程序更具挑战性(体重指数)或导致神经源性储备有限、使神经面临第二次围手术期损伤(双重挤压综合征)的风险以及围手术期因素的患者特征。
表1。 围手术期周围神经损伤的危险因素。
| 患者特征 | 围手术期特征 |
|---|---|
| - 重新存在的神经系统疾病a | - 针刺感觉异常 |
| - 糖尿病 | - 注射疼痛 |
| - 吸烟者 | - 延长止血带时间 |
| - 体重指数 (BMI) 极端值 | 定位:压缩或拉伸 |
| - 老人 | - 区域阻滞期间镇静患者 |
| - 长期住院 |
评估麻醉后或手术周围神经损伤 (PNI) 的三个步骤。 (1) 是否存在可治疗的导致神经功能障碍的活动过程(血肿或筋膜室综合征)? (2) PNI 是否与手术相关? (3) 定位神经功能缺损。
与椎管内并发症类似,在使用抗凝剂或抗血小板药物时进行或维持围手术期干预的患者、血小板减少症或出血素质的情况下,或者如果手术是在近距离进行的,应考虑出血并发症(神经周围或腹膜后血肿)靠近血管结构(特别是在没有超声引导的情况下进行局部麻醉时)。 考虑时,应进行紧急成像(CT 或超声)。 如果确定,应纠正凝血参数,如果严重,应考虑手术撤离。
要考虑的第二个问题是缺陷是否是医源性的,但与手术有关。 在一项对 1614 个腋窝阻滞的研究中,手术变量被认为是造成 89% 的已识别 PNI 的原因,最常见的是与直接创伤或牵拉有关。 在严重且持续时间足以需要外周神经探查的 PNI 中,17% 为医源性神经病变,其中 94% 最初是在术中受伤。 手术团队将了解术中放置的可疑缝线、夹子或器械,与患者症状相关的任何神经是否在术中直接受到直接创伤或横断的风险,是否需要过度牵引,或者是否存在术中关于血管结构、血流动力学或术中监测。 具有严重神经功能障碍和担心潜在手术并发症的病例可能需要紧急手术探查。 麻醉和手术团队之间直接、无罪的讨论促进了患者护理。
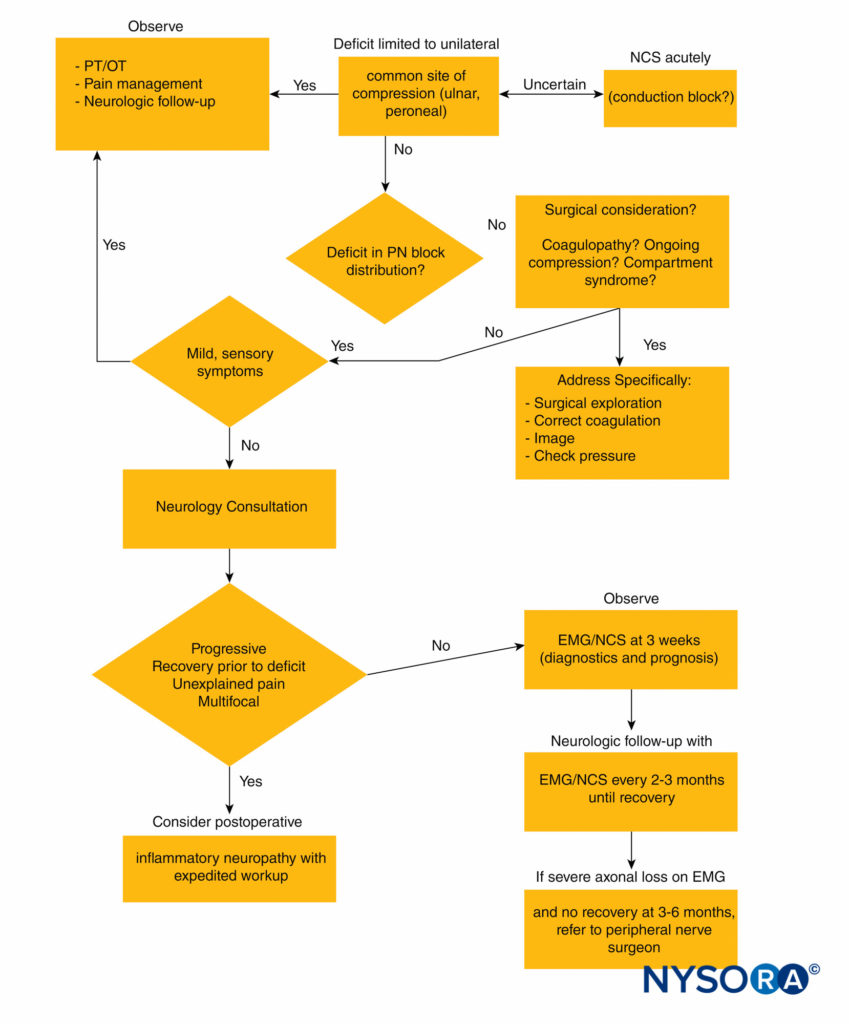
评估的最后一步是 PNI 的定位和表征。 这将有助于区分哪些患者可以放心并简单地进行随访,哪些患者应该进行早期神经系统会诊和进一步检查。 定位很重要,因为 PNI 通常处于与进行外周局部麻醉的位置不同的分布中。
虽然这可能会免除麻醉师的责任,但仍需要进一步评估和安排适当的随访。 如果临床症状本质上是感觉性的(三分之二的 PNI)并且仅限于进行阻滞或输注的分布,则预后极好,并且患者可以放心,这些症状应在数天至数周内消失。 应安排适当的随访以确保症状得到解决。 在症状发作后数周的随访中症状持续存在的罕见病例中,应考虑进一步的神经学和电生理学评估。
如果症状位于与阻滞分布不同的区域,则应确定临床表现是否仅限于在手术室易受压迫的神经(最常见的是肘部尺神经和腓肠神经腓骨头)。 如果症状仅限于这种分布,则推测的损伤机制是神经失用,即存在局部髓鞘功能障碍,通常来自受压。 即使与虚弱有关,这些症状通常会在几天到几周内得到改善,并且可以通过放心和计划的随访来进行管理,以便在症状或缺陷持续存在时指导进一步评估。 神经传导研究 (NCS) 可以识别术后急性期常见压迫部位的传导阻滞指示神经失用,如果在术后即刻存在临床不确定性,则可用于确认压迫性单神经病。
除此之外,电生理学在术后即刻的效用有限(参见电生理学的作用部分)。
如果临床体征和症状仅限于单一神经分布(单神经病)但严重(定义为导致功能受限的神经功能缺损)、以运动为主或进展,则早期(住院)神经系统评估是合适的,同时考虑积极的可治疗原因(血肿、筋膜室综合征、炎症性神经病)或手术并发症。 如果 PNI 不能定位到单个神经区域并且是弥漫性或多灶性的(或只是难以定位),那么早期神经系统评估是合适的,特别是如果与功能障碍或进行性体征和症状相关。表2).
表2。 PNI 早期神经系统会诊的适应症。
| • 赤字是 • 严重的 • 功能限制 • 进步a • 难以定位的多焦点 |
| • 阻滞区或常见受压区以外的不明原因神经功能障碍 |
| • 相关的剧烈疼痛(与典型的术后过程不相称)a |
| • 在 PNIa 发展之前干预手术后恢复到神经系统基线 |
图2 概述了区域麻醉后周围神经损伤的算法方法。
临床明珠
- 一旦排除了需要紧急干预以消除导致持续损害的事物的活动过程,不幸的是,没有任何进一步的措施可以对患者的神经功能结果产生重大影响。
术后炎症性神经病
关于术后周围神经功能障碍的文献越来越多,这是由于手术或麻醉的压力源不恰当地针对周围神经系统的神经而引发的炎症免疫反应引起的。 术后炎症性神经病最常见于肢体内多灶性或弥漫性,但也有单神经病的报道。 最常见的是,它们在不同于手术或局部麻醉剂的分布中被识别,但它们可能出现在同一分布内,这使得将它们与直接手术或局部麻醉并发症区分开来具有挑战性。 神经系统症状的时间发作有助于区分术后炎症性神经病和其他原因的 PNI。
经典地,炎症性神经病,例如 Parsonage-Turner 综合征(特发性臂丛神经病)、糖尿病或非糖尿病性腰骶神经根神经病或术后炎症性神经病,在发作时会出现剧烈疼痛,在压力源(手术、麻醉、疫苗接种、疾病)后数小时至数周发展. 疼痛通常难以定位,但通常影响近端而不是远端。 虽然它可能与神经根病混淆,但背部或颈部疼痛不存在或受到限制,并且在术后并发症的情况下,机械上不太可能。 随后会出现虚弱,尽管有时直到疼痛开始改善后才会意识到。 弱点在分布上是可变的,但通常在肢体内是多灶性的。 感觉障碍伴随运动无力,但临床上疼痛和无力在临床表现中占主导地位,并且两者都存在明显的功能限制。
在术后住院期间发生的病例中,围手术期镇痛和区域麻醉(特别是输液导管)使识别炎症性神经病的疼痛发作具有挑战性。 围手术期即刻 PNI 炎症原因的背景提示可能是无法解释的、难治性的严重术后疼痛,不同于通常预期的疼痛,或者是一段良好的疼痛控制期,随后出现严重的、无法解释的肢体疼痛。 类似地,在与手术或局部麻醉不同的区域出现严重疼痛,进展为神经功能障碍,这表明可能存在炎症性术后神经病变,在有记录的神经功能恢复到基线神经功能一段时间后,疼痛肢体会出现神经系统症状术后。 当临床特征提示炎症性术后神经病变的可能性时,早期神经科会诊是合适的。表2).
临床明珠
- 可能的术后炎症性神经病变的临床线索包括非典型、无法解释的难治性术后疼痛; 在有记录的术后恢复到基线神经功能一段时间后出现严重的肢体疼痛和新出现的神经功能障碍; 和多灶性或难以定位的进行性术后神经功能缺损。
术后炎症性神经病的原因尚不清楚,但术后病例受累神经的活检显示与微血管炎一致的血管周围淋巴细胞炎症。 这种形式的 PNI 存在显着的轴突损失,因此恢复时间很长。 该过程通常是单相的,据报道功能预后良好(90% 的 Parsonage-Turner 综合征在 3 年内功能恢复良好)。
然而,峰值缺陷严重或位于远端的患者可能恢复不完全。 鉴于经病理学证实的炎症病因,皮质类固醇在机制上是一种潜在治疗的基本原理(并且经常在实践中使用),但尚未在随机对照试验中进行评估。
电生理学在评估术后神经损伤中的作用
电生理学研究包括 NCS 和肌电图 (EMG)。 NCS 是一种电生理测试,借此刺激外周运动、感觉或混合感觉运动神经并记录运动或感觉反应。 已经使用标准技术确定了正常值,以定义响应幅度的异常(对应于轴突损失)和沿神经的传输速度(传导速度和远端潜伏期,对应于脱髓鞘)。 EMG 是一种电生理测试,其中一个小的(通常为 26 号)同心记录针被放置在由不同脊根、神经丛和周围神经支配的肌肉中,以识别神经源性、肌病或神经肌肉传递障碍的特征性电变化。 与 PNI 相关,通过评估由不同周围神经支配的不同肌肉,EMG 可以帮助定位神经损伤部位以及评估损伤的严重程度以及是否正在恢复。 EMG 和 NCS 相互补充,几乎总是一起执行,在通常的实践中统称为 EMG。
可以对神经损伤(来自任何来源)进行分类,这些分类对预后很重要(表3)。 大多数围手术期 PNI 与神经局灶区域的髓鞘受压或短暂功能障碍(神经失用)有关,而对神经轴突没有任何潜在的损害。 神经失用在 NCS 上很明显,几乎在损伤和症状出现后立即出现,表现为传导阻滞:损伤部位远端的神经传导正常,近端和通过损伤部位的传导异常。 因此,NCS 可用于急性围手术期,通过识别常见压迫部位的传导阻滞来识别患有常见压迫性神经病变(通常是尺侧或腓侧)的患者。 因为感觉神经束比运动束更容易受到损伤,所以大多数围手术期压迫性神经病以感觉为主。 NCS 上以感觉症状为主或有神经失用(传导阻滞)证据的患者预后良好,预计在数天至数月内完全康复。
表3。 神经损伤的分类.62
| 病理 | 心脏电生理学 | 预测 | |
|---|---|---|---|
| 神经失用症 | 局部髓鞘紊乱 - 完整的轴突感觉 > 运动 | 传导阻滞或局灶性减慢 | 业内优秀的 |
| 轴索断裂 | 轴突完整性和运输受损 → 沃勒变性 - 内膜管完好 | NCS:低振幅/无电机 和感官反应 EMG:去神经支配 | 恢复缓慢 |
| 神经麻痹 | 轴突和结缔组织层(神经管)被破坏 | 类似于轴索断裂,但在系列研究中没有神经支配 | 没有恢复 |
当 PNI 由更严重或持续时间更长的压迫、对神经的直接创伤(针、手术刀、缝合线、订书钉或烧灼)或缺血引起时,损伤不仅会影响髓鞘,还会影响神经内的轴突. 当轴突受伤时,轴浆流被打乱,轴突无法维持并退化(沃勒变性)。 因为沃勒变性发生在轴索神经损伤后的几周内,它对电生理测试的影响在急性围手术期并不明显,轴索损伤的程度(严重程度)不能通过电诊断测试来急性确定。 因此,在功能上重要的 PNI 不是纯粹感觉或局限于单个神经区域的情况下,电生理测试在急性围手术期的作用是有限的。 它可用于识别先前存在的神经源性损伤,但 PNI 引起的急性轴突损伤的电生理效应要到损伤后大约 2 至 3 周才能明确识别。 因此,PNI 的明确电生理定位和损伤严重程度的确定不能在围手术期的直接电生理上确定,只能在损伤后 2 至 3 周进行。 重要的是,虽然电生理测试可以定位病变、确定其严重程度并提供预后信息,但它并不能阐明损伤的原因。
NYSORA 小贴士
- 电诊断研究(EMG 和 NCS)可能有助于确认伴有传导阻滞的神经失用或在急性进行时确定先前存在的疾病。
- 轴突损失(预后)和围手术期神经源性损伤的程度将通过损伤后 3 周进行的电诊断研究得到更好的阐明。
与仅存在神经失用证据时相比,当存在明显的轴突损伤和退化时,预后要差得多。 轴突损伤可根据损伤是否仅针对轴突(轴突断裂)或轴突周围的结缔组织层(神经管)是否也受损(神经断裂)进行分类,例如在横断中。 如果神经管是完整的(轴突断裂),但在神经断裂时,周围神经轴突将通过神经管再生回到它们原来的神经支配目标。 单个 EMG(此处统称为 NCS 和 EMG)研究无法区分这些轴索损伤分类(任何其他临床或影像学测试也不能)。 然而,在轴突切断术中,每 2-3 个月进行一次的系列研究将显示轴突再生和重新神经支配到与损伤区域相邻的肌肉中,并随着时间的推移向远端进行。 在临床恢复之前,神经再支配和恢复的电诊断证据将很明显。 在更严重的轴突损伤(神经切断)的情况下,在系列研究中不会看到恢复。 发生这种情况时,应将患者转诊至周围神经神经外科医生处进行手术选择。 如果在受伤后 6 至 9 个月之前进行手术干预,则功能改善会得到改善。
临床明珠
- 在初始神经系统评估后 3-5 个月未能解决的神经病变应立即考虑咨询周围神经神经外科医生。
结论
幸运的是,麻醉或手术因素导致的围手术期中枢或周围神经系统损伤很少见,而且大多数是感觉为主且短暂的。 椎管内麻醉时的神经系统并发症需要紧急评估,因为延迟诊断 EH、硬膜外脓肿或脊髓损伤会导致长期发病。 在周围神经损伤的情况下,当缺损严重、进行性或难以定位时,应考虑早期神经系统评估。
不幸的是,一旦一个活动过程被排除为围手术期神经损伤的原因,就没有任何办法可以改善神经系统的结果。 然而,患者对围手术期神经损伤的感知可以通过提供充分的患者教育、疼痛管理、通过物理和职业治疗提供功能帮助以及在适当情况下安排神经学和电生理会诊的随访来管理。 对于有严重围手术期神经损伤的患者,所有这些都应在出院前就位。 对于仅有感觉症状的患者,应安排临床随访以确保症状消退。
参考文献:
- Horlocker TT、Wedel DJ、Rowlingson JC 等:接受抗血栓或溶栓治疗的患者的区域麻醉:美国区域麻醉和疼痛医学协会循证指南(第三版)。 Reg Anesth Pain Med 2010;35(1):64–101。
- Brull R、McCartney CJ、Chan VW、El-Beheiry H:区域麻醉后的神经系统并发症:当代风险估计。 Anesth Analg 2007;104(4):965–974。
- Moen V、Dahlgren N、Irestedt L:1990-1999 年瑞典中央神经轴阻滞后的严重神经系统并发症。 麻醉学 2004;101(4):950–959。
- Warner MA、Warner DO、Matsumoto JY、Harper CM、Schroeder DR、Maxson PM:外科患者的尺神经病变。 麻醉学 1999;90(1):54-59。
- Jacob AK、Mantilla CB、Sviggum HP、Schroeder DR、Pagnano MW、Hebl JR:全髋关节置换术后围手术期神经损伤:20 年队列研究中的区域麻醉风险。 麻醉学 2011;115(6):1172–1178。
- Jacob AK、Mantilla CB、Sviggum HP、Schroeder DR、Pagnano MW、Hebl JR:全膝关节置换术后围手术期神经损伤:20 年队列研究中的区域麻醉风险。 麻醉学
2011;114(2):311–317. - Welch MB、Brummett CM、Welch TD 等:围手术期周围神经损伤:在单一机构 380,680 年内对 10 例病例进行的回顾性研究。 麻醉学 2009;111(3):490–497。
- Warner MA、Warner DO、Harper CM、Schroeder DR、Maxson PM:内科患者的尺神经病变。 麻醉学 2000;92(2): 613–615。
- Fredrickson MJ,Kilfoyle DH:1000 例超声引导下用于择期骨科手术的周围神经阻滞的神经系统并发症分析:一项前瞻性研究。 麻醉 2009;64(8):836–844。
- Neal JM:与区域麻醉和止痛药相关的脊髓损伤的解剖学和病理生理学。 Reg Anesth Pain Med 2008;33(5):423–434。
- Hebl JR、Horlocker TT、Sorenson EJ、Schroeder DR:区域麻醉不会增加尺神经转位患者术后神经病变的风险。 麻醉分析 2001;93(6):
1606–1611,目录。 - Neal JM、Bernards CM、Hadzic A 等人:ASRA 关于区域麻醉和疼痛医学中神经系统并发症的实践咨询。 Reg Anesth Pain Med 2008;33(5):404–415。
- 工作人员 NP、Engelstad J、Klein CJ 等:术后炎症性神经病。 大脑 2010;133(10):2866–2880。
- Li SL, Wang DX, Ma D. 椎管内阻滞后硬膜外血肿:中国回顾性报告。 Anesth Analg 2010;111(5):1322–1324。
- Ruppen W、Derry S、McQuay H、Moore RA:硬膜外镇痛/麻醉产科患者的硬膜外血肿、感染和神经损伤的发生率。 麻醉学 2006;105(2):394–399。
- Renck H:中枢神经阻滞的神经系统并发症。 Acta Anaesthesiol Scand 1995;39(7):859–868。
- Aromaa U, Lahdensuu M, Cozanitis DA:1987-1993 年芬兰硬膜外麻醉和脊髓麻醉相关的严重并发症。 基于患者保险索赔的研究[见评论]。 麻醉学学报
Scand 1997;41(4):445–452. - Cook TM、Consell D、Wildsmith JA:中央神经轴阻滞的主要并发症:皇家麻醉师学院第三次国家审计项目报告。 Br J Anaesth 2009;102(2):179–190。
- Hebl JR,Niesen AD:区域麻醉的感染性并发症。 Curr Opin Anaesthesiol 2011;24(5):573–580。
- Boukobza M、Haddar D、Boissonet M、Merland JJ:脊髓硬膜下血肿:三个病例的研究。 临床放射学 2001;56(6):475–480。
- Boukobza M, Guichard JP, Boissonet M, 等:脊髓硬膜外血肿:11 例报告及文献复习。 神经放射学 1994;36(6):456–459。
- Braun P、Kazmi K、Nogues-Melendez P、Mas-Estelles F、Aparici-Robles F:脊髓硬膜下和硬膜外血肿的 MRI 发现。 Eur J Radiol 2007;64(1):119–125。
- Ackland HM、Cameron PA、Varma DK 等:颈椎磁共振成像在警觉、神经完整的创伤患者中持续存在中线压痛和计算机断层扫描结果阴性。
Ann Emerg Med 2011;58(6):521–530。 - Boye S,Schumacher J:通过脊髓造影和螺旋计算机断层扫描在一名植入式心脏复律除颤器禁忌磁共振成像的患者中诊断椎管血肿。 Br J Anaesth 2009;103(1):137–138。
- Kreppel D、Antoniadis G、Seeling W:脊髓血肿:对 613 名患者进行荟萃分析的文献调查。 神经外科 2003 年修订版;26(1):1-49。
- Vandermeulen EP、Van Aken H、Vermylen J:抗凝剂和硬膜外麻醉。 Anesth Analg 1994;79(6):1165–1177。
- 预防、诊断和管理与椎管内技术相关的感染性并发症的实践咨询:美国麻醉医师学会感染性工作组的报告
与椎管内技术相关的并发症。 麻醉学 2010;112(3):530–545。 - Rigamonti D、Liem L、Wolf AL 等:颈椎硬膜外脓肿。 西奈山医学杂志 1994;61(4):357–362。
- Reihsaus E、Waldbaur H、Seeling W:脊髓硬膜外脓肿:915 例患者的荟萃分析。 神经外科 2000 年修订版;23(4):175–204; 讨论 205。
- Silver JR,Buxton PH:脊髓中风。 大脑 1974;97(3):539–550。
- Mutch JA,Johansson JE:髋膝关节置换术后 Adamkiewicz 动脉闭塞。 关节成形术杂志 2011;26(3):e505–e508。
- Charles YP、Barbe B、Beaujeux R、Boujan F、Steib JP:Adamkiewicz 动脉解剖位置在脊柱手术中的相关性。 Surg Radiol Anat 2011;33(1):3-9。
- Singh U、Silver JR、Welply NC:脊髓低血压性梗死。 截瘫 1994;32(5):314–322。
- Tsai YD, Liliang PC, Chen HJ, Lu K, Liang CL, Wang KW:椎体成形术后脊髓前动脉综合征:病例报告。 脊柱 (Phila Pa 1976) 2010;35(4):E134–E136。
- Huntoon MA:颈椎间孔解剖:经椎间孔硬膜外注射后易损动脉和缺血性神经损伤。 疼痛 2005;117(1-2):104-111。
- Horlocker TT、McGregor DG、Matsushige DK、Schroeder DR、Besse JA:回顾性回顾 4767 种连续脊髓麻醉剂:中枢神经系统并发症。 围手术期结果组。 麻醉
Analg 1997;84(3):578–584. - Rathmell JP、Michna E、Fitzgibbon DR、Stephens LS、Posner KL、Domino KB:与慢性疼痛宫颈手术相关的损伤和责任。 麻醉学 2011;114(4):918–926。
- Lawton MT、Porter RW、Heiserman JE、Jacobowitz R、Sonntag VK、Dickman CA:脊髓硬膜外血肿的手术治疗:手术时机和神经系统结果之间的关系。 神经外科杂志 1995;83(1):1-7。
- Cheshire WP、Santos CC、Massey EW、Howard JF Jr:脊髓梗塞:病因和结果。 神经病学 1996;47(2):321–330。
- Salvador de la Barrera S、Barca-Buyo A、Montoto-Marques A、Ferreiro-Velasco ME、Cidoncha-Dans M、Rodriguez-Sotillo A:脊髓梗死:36 例患者的预后和恢复。 脊髓
2001;39(10):520–525. - Kumral E、Polat F、Gulluoglu H、Uzunkopru C、Tuncel R、Alpaydin S:脊髓缺血性中风:临床和放射学检查结果和短期结果。 Eur J Neurol 2011;18(2):232–239。
- Bracken MB:类固醇治疗急性脊髓损伤。 Cochrane 数据库系统修订版 2012;1:CD001046。
- Bracken MB、Shepard MJ、Collins WF 等:甲基强的松龙或纳洛酮治疗急性脊髓损伤的随机对照试验。 第二次全国急性脊髓损伤研究的结果。 N Engl J Med 1990;322(20):1405–1411。
- Bracken MB、Shepard MJ、Holford TR 等人:在治疗急性脊髓损伤时,使用甲基强的松龙 24 或 48 小时或甲磺酸替拉扎德 48 小时。 第三届全国赛成绩
急性脊髓损伤随机对照试验。 全国急性脊髓损伤研究。 JAMA 1997;277(20):1597–1604。 - Markandaya M、Stein DM、Menaker J:脊髓损伤的急性治疗方案。 Curr Treat Options Neurol 2012 年 3 月 XNUMX 日。[印刷前的电子版]
- 急性颈脊髓损伤后的药物治疗。 神经外科 2002;50(3 增刊):S63–S72。
- Sayer FT、Kronvall E、Nilsson OG:甲基强的松龙治疗急性脊髓损伤:通过对已发表文献的结构化分析挑战神话。 脊柱杂志 2006;6(3):335–343。
- Short DJ,El Masry WS,Jones PW:高剂量甲基强的松龙治疗急性脊髓损伤——从临床角度进行的系统评价。 脊髓 2000;38(5):273–286。
- Selander D、Brattsand R、Lundborg G、Nordborg C、Olsson Y:局部麻醉剂:应用方式、浓度和肾上腺素对神经损伤出现的重要性。 的实验研究
束内注射或局部应用布比卡因 (Marcain) 后的轴索变性和屏障损伤。 Acta Anaesthesiol Scand 1979;23(2):127–136。 - Lundborg G,Dahlin LB:周围神经和神经压迫的解剖学、功能和病理生理学。 手临床 1996;12(2): 185–193。
- Kalichman MW, Calcutt NA:链脲佐菌素糖尿病大鼠局部麻醉诱导的传导阻滞和神经纤维损伤。 麻醉学 1992;77(5):941–947。
- Winfree CJ,Kline DG:术中定位神经损伤。 神经外科杂志 2005;63(1):5-18; 讨论 18。
- Horlocker TT、Kufner RP、Bishop AT、Maxson PM、Schroeder DR:反复腋窝阻滞不会增加持续性感觉异常的风险。 Anesth Analg 1999;88(2):382–387。
- Kretschmer T、Heinen CW、Antoniadis G、Richter HP、Konig RW:医源性神经损伤。 Neurosurg Clin N Am 2009;20(1):73–90, vii.
- Borgeat A、Ekatodramis G、Kalberer F、Benz C:与肌间沟阻滞和肩部手术相关的急性和非急性并发症:一项前瞻性研究。 麻醉学 2001;95(4):875–880。
- Urban MK,Urquhart B:上肢手术臂丛神经麻醉的评估。 Reg Anesth 1994;19(3):175–182。
- Ben-David B:外周阻滞的并发症。 北美麻醉临床 2002;20(3):695–707。
- Ahn KS、Kopp SL、Watson JC、Scott KP、Trousdale RT、Hebl JR:术后炎症性神经病变。 Reg Anesth Pain Med 2011;36(4): 403–405。
- Laughlin RS、Dyck PJ、Watson JC 等:髋关节手术后同侧炎症性神经病变。 Mayo Clin Proc 2014;89:454–461。
- van Alfen N, van Engelen BG:246 例神经痛性肌萎缩的临床表现。 大脑 2006;129(第 2 部分):438–450。
- Dyck PJ,Widebank AJ:糖尿病和非糖尿病腰骶神经根神经病变:对病理生理学和治疗的新见解。 肌肉神经 2002;25(4):477–491。
- Sunderland S:神经损伤的解剖学和生理学。 肌肉神经 1990;13(9):771–784。
- Robinson LR:外周神经外伤。 肌肉神经 2000;23(6):863–873。
- Aminoff MJ:用于诊断周围神经损伤的电生理测试。 麻醉学 2004;100(5):1298–1303。
- Gilchrist JM, Sachs GM:神经肌肉疾病管理和预后的电诊断研究。 肌肉神经 2004;29(2):165–190。
- Kandenwein JA、Kretschmer T、Engelhardt M、Richter HP、Antoniadis G:臂丛神经外伤性病变的外科干预:134 例回顾性研究。 神经外科杂志 2005;103(4):614–621。