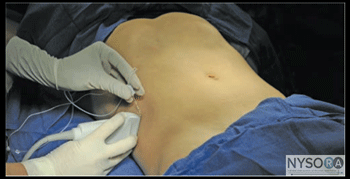
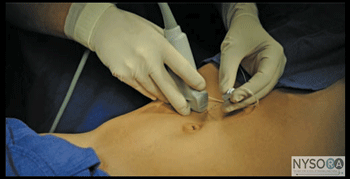
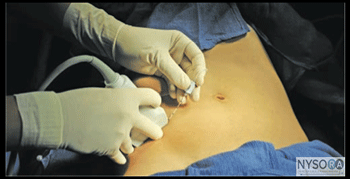
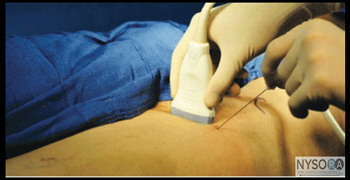
Figura 1: (A) Posição do transdutor e inserção da agulha para realizar o bloqueio do nervo no plano transverso abdominal. (B) Posição do transdutor e inserção da agulha para realizar bloqueios dos nervos iliohipogástrico e ilioinguinal. (C) Posição do transdutor e inserção da agulha para realizar o bloqueio do nervo da bainha do reto. (D) Posição do transdutor e inserção da agulha para realizar um bloqueio do nervo cutâneo femoral lateral (NCFL). Essenciais A – PLANO TRANSVERSO ABDOMINIS (TAP)
B – NERVO ÍLIO-HIPOGÁSTRICO E ILIOINGUINAL
C - BAINHA DO RETO
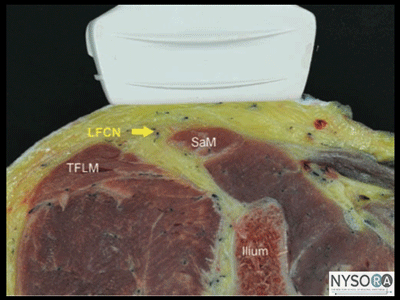
D – NERVO CUTÂNEO FEMORAL LATERAL
PARTE 1: BLOCO DE NERVO DO PLANO TRANSVERSO ABDOMINIS (TAP)
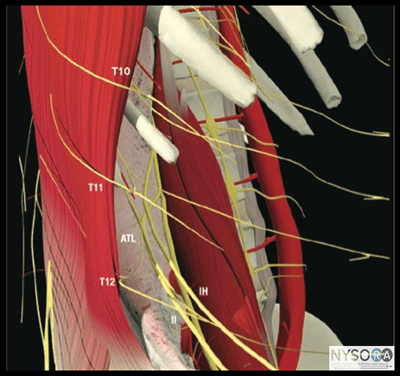
Figura 1-2: Inervação da parede abdominal anterior e lateral. IH, nervo ílio-hipogástrico; LI, nervo ilioinguinal. considerações gerais O bloqueio do nervo do plano transverso do abdome guiado por ultrassom, ou TAP, tornou-se uma técnica de anestesia regional comumente usada para uma variedade de indicações. É amplamente isento de complicações e pode ser realizado com eficiência de tempo, tanto no início quanto no final da cirurgia para uso como analgesia pós-operatória. Semelhante aos bloqueios dos nervos ilioinguinal e iliohipogástrico, o método consiste em guiar a agulha com ultrassom até o plano entre os músculos transverso abdominal e oblíquo interno, para bloquear os ramos anteriores dos seis nervos torácicos inferiores (T7-T12) e o primeiro lombar nervo (L1). A injeção de anestésico local dentro do TAP pode potencialmente fornecer analgesia unilateral à pele, músculos e peritônio parietal da parede abdominal anterior de T7 a L1, embora na prática clínica a extensão do bloqueio do nervo seja variável. Anatomia do ultrassom
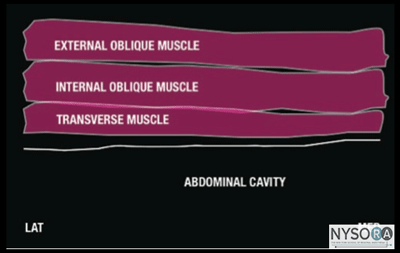
Figura 1-3: Representação esquemática dos músculos da parede abdominal. A parede abdominal anterior (pele, músculos e peritônio parietal) é inervada pelos ramos anteriores dos seis nervos torácicos inferiores (T7-T12) e do primeiro nervo lombar (L1). Ramos terminais desses nervos somáticos percorrem a parede abdominal lateral dentro de um plano entre os músculos oblíquo interno e transverso do abdome. Este plano intermuscular é chamado de plano transverso do abdome. A injeção de anestésico local dentro do TAP pode resultar em analgesia unilateral da pele, músculos e peritônio parietal da parede abdominal anterior. A extensão céfalo-caudal exata e a extensão da anestesia e analgesia obtidas com o bloqueio do nervo TAP são variáveis. Este assunto não é bem pesquisado; a cobertura real provavelmente depende dos detalhes da técnica, local de inserção da agulha (lateral-medial) e volume de anestésico local injetado. Além disso, as características anatômicas do paciente também podem influenciar na dispersão das soluções injetadas. A imagem da parede abdominal entre o rebordo costal e a crista ilíaca revela três camadas musculares, separadas por uma fáscia hiperecoica: o oblíquo externo mais externo (EOM), o oblíquo interno (IOM) e os músculos transverso do abdome (TAM) (Figuras 1). -2 e 1-3). Imediatamente abaixo deste último músculo está a fáscia transversalis, seguida pelo peritônio e os intestinos abaixo, que podem ser reconhecidos como estruturas móveis devido ao peristaltismo. Os nervos da parede abdominal não são visualizados de forma consistente, embora isso não seja necessário para realizar um bloqueio nervoso.
Distribuição do bloco
Figura 1-4: Posição do transdutor no transverso abdominal, na linha axilar anterior, entre o rebordo costal e a crista ilíaca. A distribuição exata da anestesia da parede abdominal após um bloqueio do nervo TAP não foi bem documentada ou totalmente aceita pelos profissionais. Os defensores mais fervorosos da técnica TAP sustentam que o bloqueio confiável dos dermátomos T10-L1 pode ser obtido com volumes moderados de anestésico local (por exemplo, 20-25 mL). Alegações de bloqueio até T7 após injeção única de grande volume foram feitas, mas esses resultados não são reproduzidos de forma consistente na prática clínica. Em nossa prática, alguns bloqueios do nervo TAP resultaram em anestesia completa para herniorrafia inguinal; outras vezes, os resultados foram menos consistentes. Pesquisas adicionais são indicadas para esclarecer a disseminação da anestesia e os fatores que a influenciam. Equipamentos necessários O equipamento necessário inclui o seguinte:
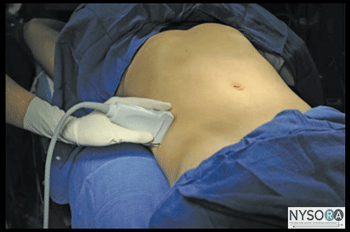
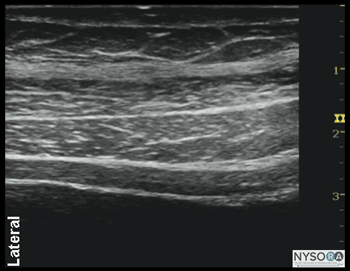
Figura 1-5(A) Anatomia ultrassonográfica das camadas da parede abdominal. (B) Anatomia ultra-sonográfica rotulada das camadas da parede abdominal, EOM, músculo oblíquo externo; OIM, músculo oblíquo interno; TAM, músculo transverso do abdome. Pontos de referência e posicionamento do paciente Este bloqueio do nervo normalmente é realizado com o paciente em decúbito dorsal. A crista ilíaca e o rebordo costal devem ser palpados e o espaço entre eles na linha axilar média (geralmente 8-10 cm) identificado como a localização inicial do transdutor. O bloqueio nervoso é quase sempre realizado sob anestesia geral em pacientes pediátricos; uma opção comum para adultos também.
Técnica
Figura 1-6: Inervação da parede abdominal anterior e lateral. IH, nervo ílio-hipogástrico; IL, nervo ilioinguinal Inserção de agulha simulada (1) e distribuição de AL (área sombreada em azul) para realizar o bloqueio do nervo no plano transverso abdominal (TAP). São mostrados o músculo oblíquo externo (EOM), o músculo oblíquo interno (IOM) e o músculo abdominal transverso (TAM). A ponta da agulha é posicionada na bainha do tecido entre o IOM e o TAM. Com o paciente em decúbito dorsal, a pele é desinfetada e o transdutor colocado sobre a pele (Figura 1-4). As três camadas musculares devem ser identificadas (Figuras 1-5A e B). Deslizar o transdutor ligeiramente no sentido cefálico ou caudal ajudará na identificação. Uma vez identificado o plano transverso abdominal, uma pápula cutânea é feita 2 a 3 cm medialmente à face medial do transdutor, e a agulha é inserida no plano em uma orientação medial para lateral (Figuras 1-1A e 1-6) . A agulha é guiada através do tecido subcutâneo, EOM e IOM. Um “estalo” pode ser sentido quando a ponta da agulha entra no plano entre os dois músculos. Após aspiração suave, 1 a 2 mL de anestésico local é injetado para verificar a localização da ponta da agulha (Figura 1-6). Quando a injeção do anestésico local parece ser intramuscular, a agulha é avançada ou retirada cuidadosamente 1 a 2 mm e outro bolus é administrado. Este gesto é repetido até que o plano correto seja alcançado. Em um paciente adulto, 20 mL de anestésico local por lado geralmente são suficientes para o bloqueio bem-sucedido. Usamos mais comumente ropivacaína 0.25%. Em crianças, um volume de 0.4 mL/kg por lado é adequado para analgesia eficaz quando guiada por ultrassom.
   PARTE 2: BLOCOS DE NERVOS ILIOHIPOGÁSTRICOS E ILIOINUINAL GUIADOS POR ULTRASSOM considerações gerais Os nervos ilioinguinal e iliohipogástrico estão contidos em um plano tecidual bem definido entre os músculos transverso do abdome e oblíquo interno. A capacidade de visualizar facilmente a musculatura da parede abdominal torna o bloqueio desses dois nervos muito mais exato do que a técnica cega 'baseada no sentimento'.
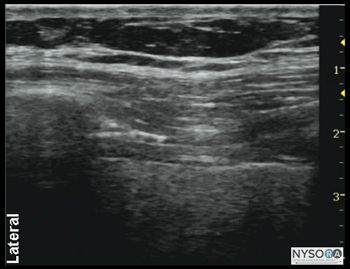
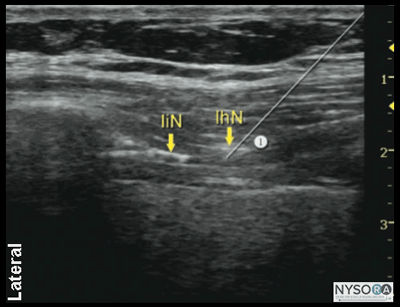
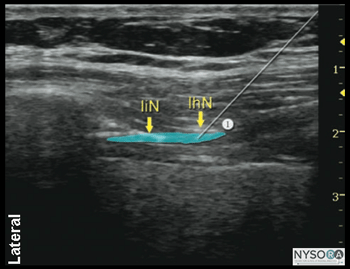
Figura 2-1: (A) Anatomia ultrassonográfica dos nervos iliohipogástrico e ilioinguinal. (B) Anatomia ultra-sonográfica rotulada do nervo ílio-hipogástrico e ilioinguinal, EIAS, espinha ilíaca ântero-superior; EOM, músculo oblíquo externo; OIM, músculo oblíquo interno; TAM, músculo abdominal transverso; IiN, nervo ilioinguinal; IhN, nervo ílio-hipogástrico. Anatomia do ultrassom A imagem da parede abdominal medial e superior à EIAS revela três camadas musculares, separadas pela fáscia hiperecoica: o oblíquo externo mais externo (EOM), o oblíquo interno (IOM) e os músculos transverso do abdome (TAM) (Figuras 2-1A e B). Imediatamente abaixo do músculo transverso do abdome está a fáscia transversal, localizada logo acima do peritônio e a cavidade abdominal abaixo, facilmente reconhecida como estruturas móveis devido ao peristaltismo. A proeminência óssea hiperecoica da espinha ilíaca ântero-superior (EIAS) é um ponto de referência útil que pode ser usado como referência e é visto na lateral da imagem de US na Figura 2-1. Os nervos iliohipogástrico e ilioinguinal perfuram o TAM acima do ílio e situam-se no plano entre o TAM e o IOM. Eles são frequentemente vistos lado a lado ou com até 1 cm de distância, e geralmente aparecem como ovais hipoecóicos. O uso do Doppler colorido pode ser útil para identificar a artéria ilíaca circunflexa profunda, que fica adjacente aos nervos no mesmo plano, como um ponto de referência adicional útil na identificação dos nervos. Distribuição do bloco O bloqueio dos nervos iliohipogástrico e ilioinguinal resulta em anestesia da região hipogástrica, prega inguinal, parte superior medial da coxa, monte do púbis, parte dos lábios, raiz do pênis e parte anterior do escroto. Existe uma variação considerável na distribuição sensorial entre os indivíduos. Equipamentos necessários O equipamento necessário inclui o seguinte:
Pontos de referência e posicionamento do paciente
Figura 2-2: Posição do transdutor para obter imagens dos nervos ilioinguinal (IiN) e iliohipogástrico (IhN). O transdutor é posicionado nas imediações da espinha ilíaca ântero-superior (EIAS). O bloqueio dos nervos iliohipogástrico e ilioinguinal é feito em decúbito dorsal. A palpação do ASIS fornece o marco inicial para a colocação do transdutor. Esse bloqueio nervoso é frequentemente realizado sob anestesia geral, principalmente em pacientes pediátricos. Técnica Com o paciente em decúbito dorsal, a pele é desinfetada e o transdutor posicionado medialmente à EIAS, orientado em uma linha que une a EIAS ao umbigo (Figura 2-2). As três camadas musculares devem ser identificadas. Os nervos devem aparecer como ovais hipoecoicos entre os músculos IOM e TAM. Mover o transdutor ligeiramente no sentido cefálico ou caudal para traçar os nervos pode ser útil. Além disso, o Doppler colorido pode ser usado para tentar visualizar a artéria ilíaca circunflexa profunda. Uma pápula na pele é feita na face medial do transdutor, e a agulha é inserida no plano em uma orientação medial para lateral, através do tecido subcutâneo, EOM e IOM, e é avançada em direção aos nervos ilioinguinal e iliohipogástrico (Figura 1 -1B e Figura 2-3). Um estalo pode ser sentido quando a ponta da agulha entra no plano entre os músculos. Após aspiração suave, 1 a 2 mL de anestésico local é injetado para confirmar a posição da ponta da agulha (Figura 2-4). Quando a injeção do anestésico local parece ser intramuscular, a agulha é avançada ou retirada cuidadosamente 1 a 2 mm e outro bolus é administrado. Isso é repetido até que a posição correta da agulha seja alcançada. O bloqueio do nervo pode ser feito com a inserção da agulha no plano ou fora do plano. Em um paciente adulto, 10 mL de anestésico local por lado geralmente são suficientes para o bloqueio bem-sucedido. Em crianças, um volume de 0.15 mL/kg por lado (ropivacaína 0.5%) é adequado para analgesia eficaz quando guiada por ultrassom.
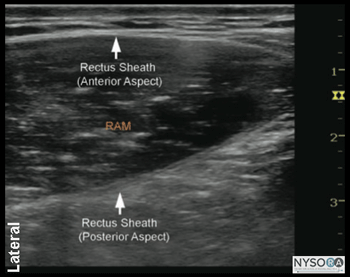
 PARTE 3: BLOCO NERVOSO DA BAINHA DO RETO GUIADO POR ULTRASSOM considerações gerais O bloqueio do nervo da bainha do reto é uma técnica útil para cirurgia umbilical, principalmente em pacientes pediátricos. A orientação ultrassonográfica permite maior confiabilidade na administração do anestésico local no plano correto e diminui o potencial de complicações. A colocação da agulha é na proximidade do peritônio e das artérias epigástricas. Guiar a agulha sob orientação de ultra-som para a bainha do reto posterior, em vez de confiar em 'pops', como nas técnicas tradicionais, sem ultra-som, torna esse bloqueio de nervo mais reprodutível e reduz o risco de punções peritoneais e vasculares inadvertidas. Anatomia do ultrassom O músculo reto abdominal tem formato oval, posicionado sob a fáscia superficial do abdome. Lateralmente, a aponeurose dos músculos oblíquo externo, oblíquo interno e transverso do abdome se divide para formar duas lamelas que circundam o músculo anterior e posteriormente (formando a bainha do reto), antes de se reunir novamente na linha média para se inserir na linha alba (Figuras 3- 1A e B). O 9º, 10º e 11º nervos intercostais estão localizados no espaço entre o músculo reto do abdome e sua bainha posterior do reto, embora geralmente sejam difíceis de serem representados ultrassonograficamente. O Doppler colorido revela pequenas artérias epigástricas no mesmo plano. Profundamente à bainha do reto está a gordura pré-peritoneal, o peritônio e o conteúdo abdominal (intestino), que geralmente podem ser observados movendo-se com o peristaltismo. Distribuição do bloco o bloqueio dos nervos da bainha do reto resulta em anestesia da área periumbilical (dermátomos espinais 9, 10 e 11). É uma região de bloqueio bastante específica e limitada, daí suas indicações específicas.
Figura 3-1: (A) Anatomia ultrassonográfica da bainha do reto abdominal. (B) Anatomia ultrassonográfica rotulada da bainha do reto abdominal. RAM, músculo reto abdominal.
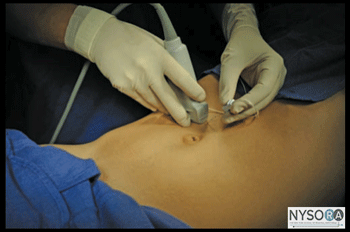
Figura 3-2: Posição do transdutor e inserção da agulha para realizar o bloqueio do nervo da bainha do reto. Equipamentos necessários O equipamento necessário inclui o seguinte:
Pontos de referência e posicionamento do paciente Normalmente, este bloqueio do nervo é realizado na posição supina.
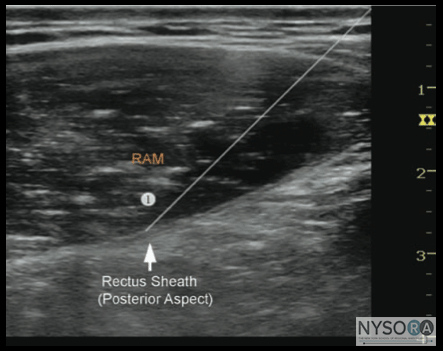
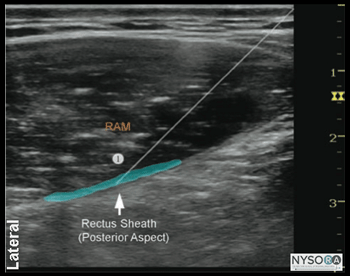
Técnica Com o paciente em decúbito dorsal, a pele é desinfetada e o transdutor colocado no nível do umbigo imediatamente lateral, em posição transversal (Figura 3-2). O Doppler colorido pode ser usado para identificar as artérias epigástricas para evitar sua punção. A agulha é inserida no plano em uma orientação medial para lateral, através do tecido subcutâneo, para perfurar a bainha anterior do reto (Figura 3-3). A técnica fora do plano também é adequada e muitas vezes preferida em pacientes obesos. A agulha é ainda mais avançada através do corpo do músculo até que a ponta se apoie na bainha posterior do reto. Após aspiração negativa, 1 a 2 mL de anestésico local é injetado para verificar a localização da ponta da agulha (Figura 3-4). Quando a injeção do anestésico local parece ser intramuscular, a agulha é avançada 1 a 2 mm e sua posição é verificada pela injeção de outra alíquota do anestésico local. Isso é repetido até que a posição correta da agulha seja alcançada. Quando um grande volume de anestésico local é planejado (por exemplo, na combinação de TAP bilateral e bloqueios do nervo da bainha do reto abdominal), a “hidrodissecção” descrita para fins de localização da ponta da agulha pode ser feita com solução salina 0.9% ou clorprocaína para diminuir o total massa do anestésico local mais tóxico e de ação mais prolongada. Em um paciente adulto, 10 mL de anestésico local (por exemplo, ropivacaína a 0.5%) por lado geralmente são suficientes para o bloqueio bem-sucedido. Em crianças, um volume de 0.1 mL/kg por lado é adequado para analgesia efetiva.
 PARTE 4: BLOCO DE NERVO CUTÂNEO CUTÂNEO LATERAL GUIADO POR ULTRASSOM considerações gerais
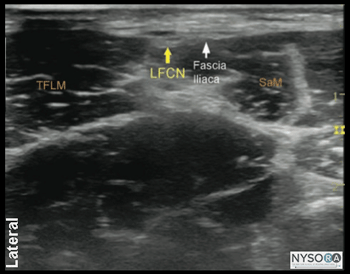
Figura 4-1: Anatomia transversal do nervo cutâneo femoral lateral (NCFL). São mostrados LFCN, músculo sartório (SaM) e músculo tensor da fáscia lata (TFLM). O nervo cutâneo femoral lateral (NCFL) divide-se em aproximadamente dois a cinco ramos que inervam as faces lateral e superior da coxa. Muitos estudos descreveram como a anatomia variável do nervo cutâneo femoral lateral dificulta a realização de uma técnica de bloqueio do nervo eficaz baseada em pontos de referência. A orientação por ultrassom, no entanto, permite uma inserção mais precisa da agulha no plano fascial apropriado por onde passa o nervo cutâneo femoral lateral, permitindo uma maior taxa de sucesso. Anatomia do ultrassom O nervo cutâneo femoral lateral localiza-se tipicamente entre os músculos tensor da fáscia lata (TFLM) e sartório (SaM), 1 a 2 cm medial e inferior à espinha ilíaca ântero-superior (EIAS) e 0.5 a 1.0 cm de profundidade à superfície da pele. Figura 4-1). A imagem ultrassonográfica do nervo cutâneo femoral lateral produz uma estrutura hipoecoica oval em corte transversal. A borda lateral do músculo sartório é um ponto de referência útil e, como tal, pode ser confiável durante todo o procedimento. (Figuras 4-2A e B). Os ramos LFCN às vezes podem ser vistos na margem anterior do TFL. Distribuição do bloco O bloqueio do nervo cutâneo femoral lateral fornece anestesia ou analgesia na coxa anterolateral. Há uma grande variação na área de cobertura sensorial entre os indivíduos devido ao curso altamente variável do LFCN e seus ramos.
Figura 4-2: (A) Anatomia ultrassonográfica do nervo cutâneo femoral lateral (NCFL). (B) Anatomia ultra-sonográfica rotulada do LFCN. Equipamentos necessários O equipamento necessário inclui o seguinte:
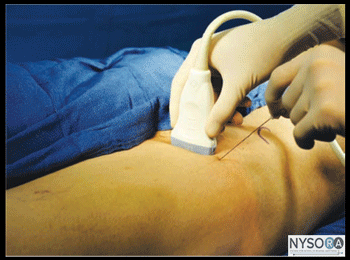
Pontos de referência e posicionamento do paciente O bloqueio do nervo cutâneo femoral lateral é realizado com o paciente em decúbito dorsal ou lateral. A palpação da coluna ântero-superior fornece o marco inicial para a colocação do transdutor; o transdutor é primeiro posicionado a 2 cm inferior e medial ao EIAS e ajustado de acordo. Normalmente, o nervo é identificado um pouco mais distalmente em seu curso. Se o estimulador de nervo for usado, a identificação precisa do LFCN pode ser confirmada por uma sensação de formigamento na lateral da coxa.
Técnica
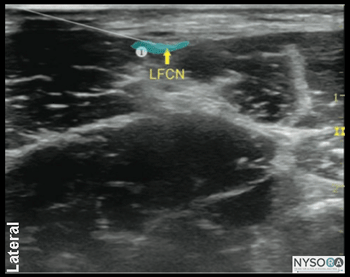
Figura 4-3: Posição do transdutor e inserção da agulha para realizar o bloqueio do nervo cutâneo femoral lateral (NCFL). Com o paciente em decúbito dorsal, a pele é desinfetada e o transdutor colocado imediatamente inferior à EIAS, paralelo ao ligamento inguinal (Figura 4-3). O tensor da fáscia lata e o músculo sartório devem ser identificados. O nervo deve aparecer como uma pequena estrutura oval hipoecoica entre o tensor da fáscia lata e o músculo sartório em uma visão de eixo curto. Uma pápula cutânea é então feita na face lateral do transdutor, e a agulha é inserida no plano em uma orientação lateral para medial, através do tecido subcutâneo e do músculo tensor da fáscia lata (Figura 4-4A). Um estalo pode ser sentido quando a ponta da agulha entra no plano entre os músculos tensor da fáscia lata e sartório. Após aspiração suave, 1 a 2 mL de AL são injetados para verificar a posição da ponta da agulha. Quando a injeção do AL parece ser intramuscular, a agulha é retirada ou avançada 1 a 2 mm e outro bolus é administrado. Isso é repetido até que a posição correta seja alcançada, visualizando a extensão do AE no plano descrito entre os músculos tensor da fáscia lata e sartório (Figura 4-4B). Em um paciente adulto, 5 a 10 mL de AL geralmente são suficientes para um bloqueio bem-sucedido. Em crianças, um volume de 0.15 mL/kg por lado é adequado para analgesia efetiva.
Figura 4-4: (A) Trajeto de agulha simulado (1) para bloquear o nervo LCFN. (B) Trajeto da agulha simulado (1) e dispersão do anestésico local (área sombreada em azul) para anestesiar o LFCN.
 |
Explore a base de conhecimento NYSORA gratuitamente:
 A
A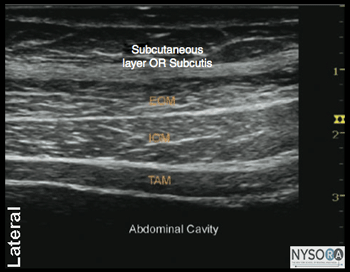 B
B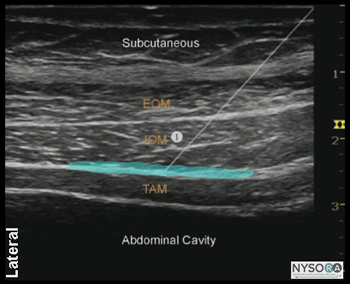
 A
A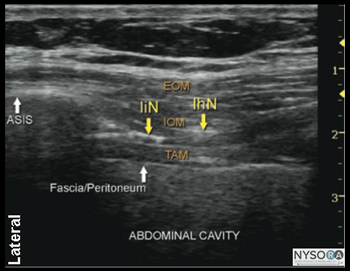 B
B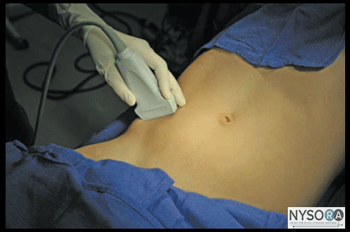
 A
A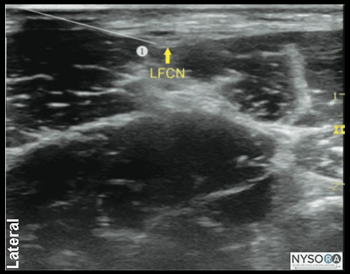 B
B
