1. INTRODUÇÃO
Nos últimos anos, melhorias substanciais na tecnologia de transdutores levaram a um interesse crescente na avaliação da mão e punho nos EUA (Bianchi et al. 1999, 2001; Chiou et al. 2001; Creteur e Peetrons 2000; Ferrara e Marcelis 1997; Fornage e Rifkin 1988; Lee 1998; Milbrat et al. 1990; Read et al. 1996; Teefey et al. 2000; Lee e Healy 2005). Transdutores de US com frequências que variam de 10 a 15 MHz permitem a avaliação precisa de tendões, articulações, nervos e vasos das extremidades sem a necessidade de almofadas de afastamento. A associação de radiografias padrão com US de alta resolução funciona bem na avaliação de distúrbios do punho e da mão. As radiografias podem reconhecer a maioria dos distúrbios ósseos e articulares e a US pode ser usada para avaliar um amplo espectro de condições patológicas que afetam as estruturas dos tecidos moles.
2. ANATOMIA CLÍNICA
Do ponto de vista anatômico, o punho é complexo. Por esta razão, vamos dedicar um pouco de tempo aqui para revisar a anatomia básica do punho com ênfase nas estruturas que podem ser avaliadas com a US.
3. ANATOMIA ÓSSEA E ARTICULAR
O punho é composto por oito ossos do carpo dispostos em duas fileiras: proximal e distal. De lateral para medial, a fileira proximal inclui o escafoide, semilunar, piramidal e pisiforme, enquanto a fileira distal é formada pelo trapézio, trapézio, capitato e hamato. A disposição dos ossos do carpo forma uma concavidade ventral que se transforma em um túnel osteofibroso, o túnel do carpo, pelo ligamento transverso do carpo. Existem três articulações no punho que, em condições normais, não se comunicam entre si: as articulações rádio-ulnar distal, radiocárpica e mediocarpal.FIG. 1). Os movimentos do punho são obtidos pela ação concomitante da articulação radiocárpica e da articulação mediocarpal: a flexão e a extensão do punho são produzidas metade na articulação radiocárpica e metade na articulação mediocarpal, enquanto o desvio radial e ulnar do punho envolve, em maior extensão (60). %), a articulação mediocarpal.
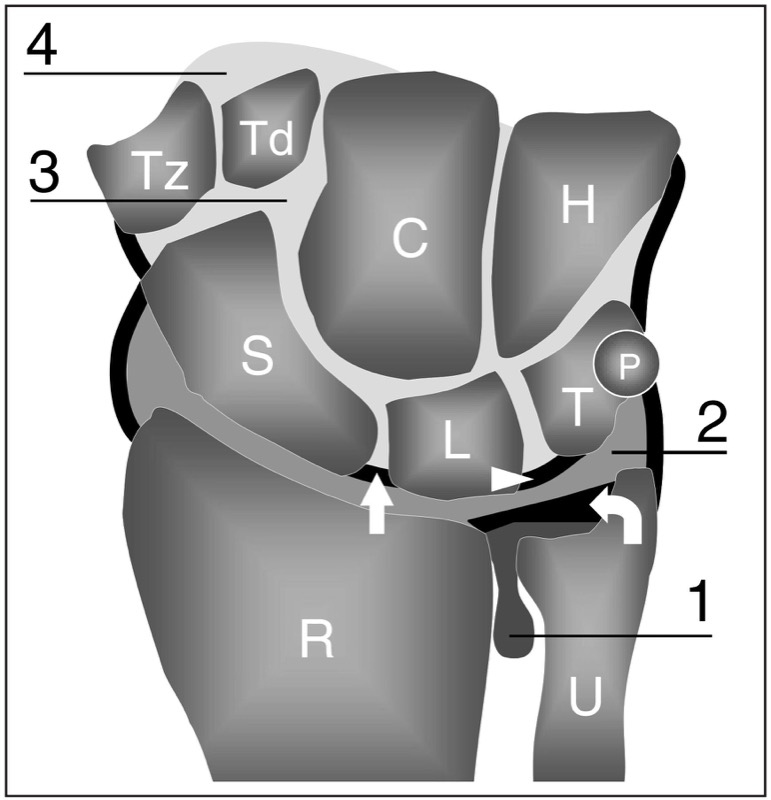
Fig. 1. Desenho esquemático de uma vista coronal através do punho descreve a relação entre os ossos do carpo e os espaços articulares do punho. Distal ao rádio (R) e à ulna (U), a fileira proximal dos ossos do carpo inclui o escafoide (S), semilunar (L), piramidal (T) e pisiforme (P), enquanto a fileira distal é formada pelo trapézio (Tz), trapézio (Td), capitato (C) e hamato (H). A articulação rádio-ulnar distal (1) é separada da articulação radiocárpica (2) pela fibrocartilagem triangular (seta curva). Os ligamentos escafolunar (seta reta) e lunotriquetral (ponta de seta) separam a articulação radiocarpal da mediocarpal (3). Os espaços articulares carpometacarpais (4) situam-se à frente da fileira distal do carpo
4. JUNTA RÁDIO-ULNAR DISTAL
A articulação rádio-ulnar distal articula a cabeça arredondada da ulna com a incisura ulnar da epífise distal do rádio e a fibrocartilagem triangular. A cavidade da articulação rádio-ulnar distal é em forma de L e é separada da articulação radiocárpica pela fibrocartilagem triangular. A cápsula é formada por bandas ventrais e dorsais que se estendem da superfície do rádio até a ulna e inclui uma bolsa proximal. A articulação rádio-ulnar distal é um tipo de articulação central que permite movimentos de pronação e supinação da mão.
5. ARTICULAÇÃO RADIOCARPAL
A articulação radiocárpica, que também é chamada de “articulação do punho”, é um tipo condiloide de articulação sinovial localizada entre a extremidade distal do rádio e o carpo. Na articulação radiocárpica, a superfície articular côncava proximal é formada pela faceta articular do rádio e pela superfície distal da fibrocartilagem triangular, uma estrutura fibrocartilaginosa que preenche o espaço entre a cabeça ulnar e a face ulnar do carpo; a superfície distal é composta pelas superfícies convexas do escafoide, semilunar e piramidal. Em seu lado ulnar, o espaço articular radiocárpico pode estar em comunicação com a articulação pisotriquetral, formada pelo pisiforme, osso sesamoide encontrado dentro do tendão flexor ulnar do carpo, e a faceta anterior do piramidal. A cápsula da articulação radiocarpal está presa às margens distais do rádio e da ulna e à fileira proximal dos ossos do carpo e é reforçada por ligamentos extrínsecos do carpo.
6. ARTICULAÇÃO MEIOCARPAL
A articulação mediocarpal (intercarpal) está localizada entre as fileiras proximal e distal dos ossos do carpo. Sua cápsula conecta as fileiras proximal e distal e é reforçada por um grande número de ligamentos intrínsecos. A articulação mediocarpal melhora a amplitude de movimentos da articulação radiocárpica e especialmente a preensão da mão. Mais distalmente, as articulações carpometacarpais articulam as bases dos metacarpos com a fileira distal dos ossos do carpo. Esses últimos espaços normalmente se comunicam com a articulação mediocarpal.
7. LIGAMENTOS DO PUNHO E COMPLEXO DE FIBROCARTILAGEM TRIANGULAR
Os ligamentos do punho podem ser classificados em extrínsecos e intrínsecos. Os ligamentos extrínsecos estabilizam o punho conectando o rádio, a ulna e as bases dos metacarpos com os ossos do carpo. Os ligamentos extrínsecos são mais espessos e fortes no lado volar do punho. Têm localização intracapsular e extrassinovial, estando localizadas entre a cápsula e a camada sinovial da articulação. Em geral, eles têm pouco significado clínico. Os ligamentos intrínsecos (interósseos) conectam e estabilizam os ossos do carpo entre si, mantendo assim os ossos do carpo (e especialmente os da fileira proximal do carpo) na posição adequada durante os movimentos complexos da mão. Do ponto de vista biomecânico, os ligamentos intrínsecos mais relevantes do punho são o ligamento escafolunar e o ligamento lunotriquetral (Fig. 10.1). O ligamento escafolunar possui componentes volar e dorsal espessos com uma porção mais fina entre eles. Em relação ao ligamento escafolunar, o ligamento lunotriquetral é menor, mas tem formato semelhante. As rupturas ligamentares intrínsecas podem levar à instabilidade das articulações adjacentes e a alterações degenerativas irreversíveis, resultando em limitação da amplitude de movimentos, função prejudicada e dor.
O complexo de fibrocartilagem triangular é formado por várias estruturas de tecidos moles localizadas no espaço ulnocarpal que aumentam a estabilidade no lado ulnar do punho e na articulação rádio-ulnar distal e absorvem forças mecânicas no lado ulnar do punho durante o carregamento axial. O complexo inclui a própria fibrocartilagem triangular e outras estruturas de suporte que se fundem com ela, como o menisco homólogo, o ligamento colateral ulnar, o ligamento radioulnar volar e dorsal e a bainha do tendão extensor ulnar do carpo. A fibrocartilagem triangular é um disco bicôncavo posicionado entre o estiloide ulnar e o rádio. Sua espessura é inversamente proporcional ao grau de variância ulnar.
Mesmo usando transdutores de alta resolução, a maioria dos ligamentos do punho não é visível com US e sua avaliação adequada requer RM, artrografia por RM ou artrografia por TC espiral de colimação fina. Estruturas clinicamente relevantes que são passíveis de exame de US são o ligamento escafolunar e o complexo da fibrocartilagem triangular.
8. TENDÕES E RETÍCULA DO PULSO
O punho é cruzado por tendões flexores e extensores que correm ao longo de suas faces ventral e dorsal, respectivamente. Entre eles, nove tendões flexores e nove tendões extensores se movem em direção aos dedos sem qualquer fixação aos ossos do carpo; dois flexores primários do punho e três extensores do punho inserem-se na fileira distal do carpo e nos metacarpos; e um tendão, o tendão do palmar longo, liga-se ao ligamento transverso do carpo e à aponeurose palmar.
9. TENDÕES EXTENSOR
Os tendões extensores percorrem a face dorsal do punho. Eles correm dentro de uma série de túneis osteofibrosos adjacentes delimitados por depressões da superfície do rádio e da ulna e pelo retináculo extensor, um espessamento de 2 cm de largura da fáscia dorsal anexado ao estiloide radial lateralmente e ao pisiforme e piramidal medialmente. Da superfície profunda do retináculo, bandas fibrosas verticais inserem-se nos ossos corticais, em ambos os lados dos tendões, dividindo o túnel extensor em seis compartimentos numerados de radial (I) a ulnar (VI). Em cada compartimento, uma única bainha sinovial formada por camadas viscerais e parietais circunda um ou mais tendões.FIG. 2). Uma quantidade variável de tecido adiposo preenche o espaço entre a bainha sinovial e a superfície óssea. Do ponto de vista biomecânico, esses túneis proporcionam estabilização lateral e evitam o encurvamento dos tendões extensores durante os movimentos do punho e dos dedos. Uma protuberância óssea, o tubérculo de Lister, é encontrada entre o segundo e o terceiro túneis, servindo como um marco útil na identificação norte-americana desses compartimentos.FIG. 2).
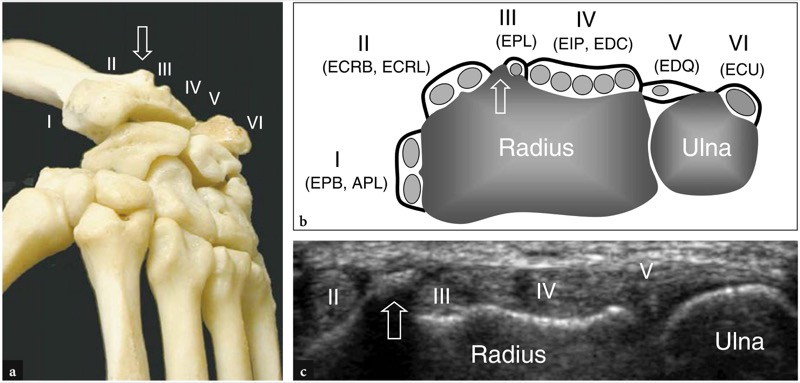
Fig. 2 a-c. Posição dos tendões extensores em relação às superfícies ósseas do rádio dorsal e ulna. a Aspecto dorsal dos ossos do punho ilustra as relações dos seis compartimentos dos tendões extensores (I-VI) com o tubérculo de Lister (seta). b Desenho esquemático de uma visão transversal ao nível da articulação rádio-ulnar distal delineia os tendões extensores e sua bainha sinovial. Os tendões são rotulados com números que se correlacionam com os compartimentos dorsais (I-VI). O primeiro compartimento contém o abdutor longo do polegar (APL) e o extensor curto do polegar (EPB), o segundo o extensor radial longo do carpo (ECRL) e o extensor radial curto do carpo (ECRB), o terceiro o extensor longo do polegar (EPL), o quarto o extensor indicis proprius (EIP) e extensor digitorum (EDC), o quinto o extensor digiti quinti (EDQ), o sexto o extensor ulnar do carpo (ECU). Observe a proeminência do tubérculo de Lister (seta) que separa o segundo do terceiro compartimento. c A imagem de US transversal de 15-8 MHz sobre o dorso do punho ilustra a forma dorsal típica do rádio distal e da ulna mostrada no diagrama em b. A representação do tubérculo de Lister (seta) facilita a identificação dos tendões extensores sobrejacentes
O primeiro compartimento, o mais radial, contém os tendões abdutor longo do polegar e extensor curto do polegar.FIG. 3). Medial a isso, o segundo compartimento abriga o extensor radial longo e curto do carpo, que se inserem na face dorsal da base do segundo e terceiro metacarpos, respectivamente. O terceiro compartimento contém o extensor longo do polegar. Como já foi dito, este compartimento é separado do segundo pelo tubérculo de Lister do rádio (Fig. 3a). O quarto compartimento é amplo e envolve os tendões do extensor dos dedos do segundo ao quinto dedos e o tendão do extensor do indicador próprio, que está ausente ou rudimentar em aproximadamente 40% dos indivíduos.FIG. 4). O quinto compartimento envolve o extensor do quinto dedo próprio, enquanto o sexto compartimento, o mais ulnar, inclui o tendão do extensor ulnar do carpo, que corre ao longo da face dorsomedial da ulna distal para se inserir na base do quinto metacarpo.FIG. 4). Os tendões do primeiro compartimento e o tendão do extensor longo do polegar formam os limites volar e dorsal da tabaqueira anatômica, uma depressão cutânea na face radial do punho atravessada pela artéria radial.Fig. 3a, b). Lembrar o nome exato dos tendões extensores parece difícil, mas é ainda mais difícil lembrar a posição exata deles em cada compartimento individual, e especialmente no primeiro, segundo e quarto compartimentos. Para uma compreensão mais fácil, deve-se ter em mente que: no primeiro compartimento o tendão do extensor curto do polegar é mais dorsal que o abdutor longo do polegar; no segundo compartimento, o tendão do extensor radial curto do carpo está mais próximo do tubérculo de Lister do que o extensor radial longo do carpo; no quarto compartimento, o tendão extensor próprio do indicador é posicionado no lado ulnar do tendão para o dedo indicador do extensor dos dedos; o tendão do extensor longo do polegar cruza os tendões do segundo compartimento para alcançar o polegar (Fig. 3a, b). Como um memorando, os tendões do primeiro ao terceiro compartimento alternam-se em longo e curto à medida que avançam na direção ulnar: abdutor longo do polegar, extensor curto do polegar, extensor radial longo do carpo, extensor radial curto do carpo, extensor longo do polegar.
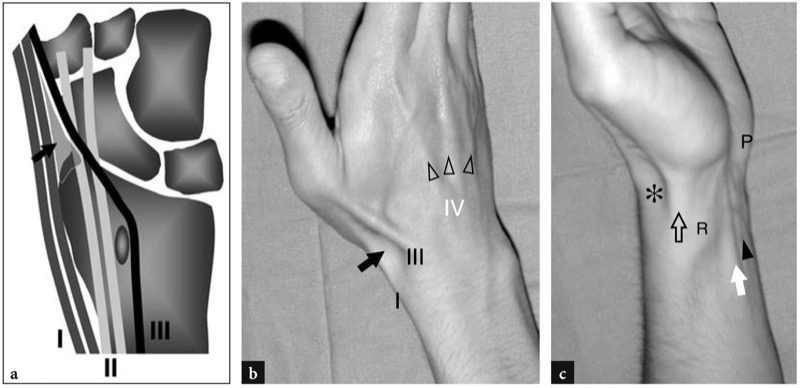
Fig. 3 a-c. Caixa de rapé anatômica. a Desenho esquemático de uma vista coronal dos ossos do punho ilustra a relação entre os tendões do primeiro (I), segundo (II) e terceiro (III) compartimentos. Observe o trajeto do tendão extensor longo do polegar (III) que cruza os tendões do segundo compartimento para alcançar o polegar. A tabaqueira anatômica (seta) é um espaço triangular delimitado pelos tendões do primeiro e terceiro compartimentos. b Fotografia do aspecto dorsolateral do punho em uma mulher jovem mostrando as principais características da superfície visíveis durante a contração dos extensores radiais. O abdutor longo do polegar e o extensor curto do polegar (I) delimitam a cavidade da tabaqueira anatômica (seta) anteriormente, e o extensor longo do polegar (III) a delimita posteriormente. Observe os tendões do quarto compartimento (pontas de seta) que divergem à medida que avançam distalmente sobre o dorso da mão. c Fotografia da face ventral lateral do punho mostra a posição dos tendões abdutor longo do polegar e extensor curto do polegar (seta aberta) em relação à tabaqueira anatômica (asterisco) e ao estiloide radial (R). Os tendões flexor radial do carpo (seta branca) e palmar longo (ponta de seta) também são delineados em uma localização mais ventral. Observe o osso pisiforme (P)
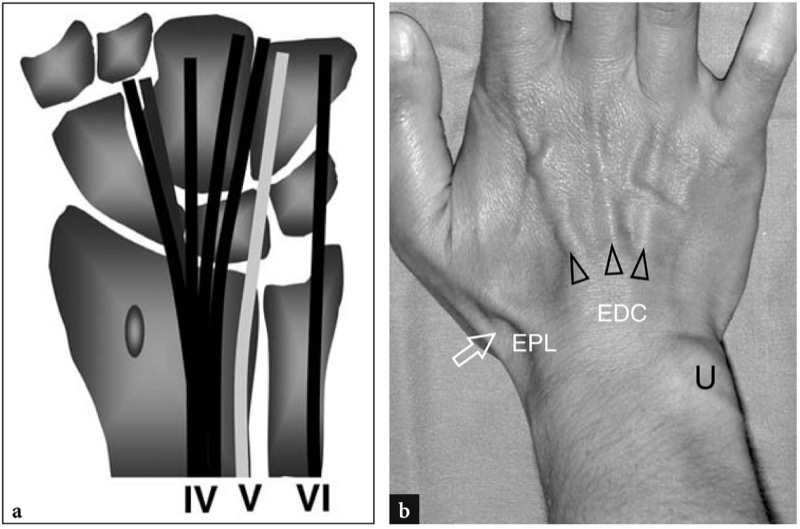
Fig. 4 a,b. Anatomia dos tendões extensores. a Desenho esquemático de uma vista coronal do dorso do punho mostrando a relação entre os tendões do quarto, quinto e sexto compartimentos. No quarto compartimento, o extensor indicis proprius (cinza intermediário) corre junto com o extensor digitorum (preto). b A fotografia do punho dorsal em uma mulher jovem durante a dorsiflexão forçada do punho demonstra os tendões divergentes do extensor dos dedos (EDC) sobre a pele. Outros pontos de referência da superfície incluem a depressão cutânea da tabaqueira anatômica (seta), o tendão extensor longo do polegar (EPL) e a cabeça da ulna (U)
10. TENDÕES FLEXORES
Na face volar do punho, nove tendões flexores entram no túnel do carpo para alcançar os dedos. Existem quatro tendões do flexor superficial dos dedos para o segundo ao quinto dedos, quatro do flexor profundo dos dedos para os mesmos dedos e o tendão do flexor longo do polegar.
O músculo flexor superficial dos dedos dá origem a quatro tendões no rádio distal, imediatamente cranial à borda proximal do ligamento transverso do carpo. Então, esses tendões passam dentro do túnel do carpo para divergir em direção aos dedos. Durante os movimentos ativos dos dedos, os tendões do flexor superficial dos dedos podem ser palpados no punho entre as proeminências dos tendões flexor radial do carpo e ulnar. Os quatro tendões do flexor profundo dos dedos atravessam o punho logo abaixo dos respectivos tendões do flexor superficial dos dedos. No túnel do carpo, o tendão do dedo indicador é separado, enquanto os tendões restantes do terceiro ao quinto dedos podem se tornar completamente independentes apenas na palma. Os músculos lumbricais surgem na palma dos tendões do flexor profundo dos dedos. O tendão do flexor longo do polegar situa-se profundamente ao flexor radial do carpo no antebraço distal e passa no lado radial dos tendões flexores dos dedos do dedo indicador no túnel do carpo. Ao se aproximar do punho, os tendões dos músculos flexor superficial e profundo dos dedos são envolvidos por uma bainha sinovial comum. Nas vistas transversais, esta bainha tem a forma de “ε” com uma extensão superficial que fica na frente do flexor superficial dos dedos, uma extensão média entre o flexor superficial e profundo dos dedos e uma extensão profunda atrás do flexor profundo. Imediatamente radial à bainha do tendão flexor comum, o tendão flexor longo do polegar é envolvido por uma bainha separada.
Os flexores primários do punho, o flexor radial do carpo e o flexor ulnar do carpo, cursam fora do túnel do carpo e são facilmente palpáveis porque se encontram em uma posição mais superficial do que os tendões do flexor dos dedos.FIG. 5). O tendão flexor radial do carpo é um longo tendão achatado que se torna oval à medida que se aproxima do punho. Este tendão origina-se quase a meio caminho entre o cotovelo e o punho, é revestido por uma bainha sinovial própria e se insere na face palmar da base do segundo metacarpo após cursar em um túnel fibroso separado (sulco vertical) feito por uma extensão do carpo transverso ligamento. Sua ação permite flexão e desvio radial concomitante do punho. O flexor ulnar do carpo, o único tendão do punho não envolvido por uma bainha sinovial juntamente com o tendão do palmar longo, é menor em tamanho e mais curto em relação ao flexor radial do carpo. Este tendão cursa no lado ulnar do punho abrigando o pisiforme, que nele é considerado um osso sesamoide, e se insere no gancho do hamato (ligamento piso-hamato) e no quinto metacarpo (ligamento piso-metacarpal). O tendão flexor ulnar do carpo é um ponto de referência para a artéria e o nervo ulnar adjacentes, ambos localizados radialmente a eles. Sua ação permite flexão e desvio ulnar concomitante do punho, ação essencial em algumas tarefas como o uso de chave de fenda ou martelo.
O tendão palmar longo é um tendão longo e fino que passa na linha média e superficial ao ligamento transverso do carpo.FIG. 5). Distalmente, divide-se em feixes divergentes que se misturam com o ligamento transverso do carpo e a aponeurose palmar. Está ausente em aproximadamente 20% dos indivíduos.
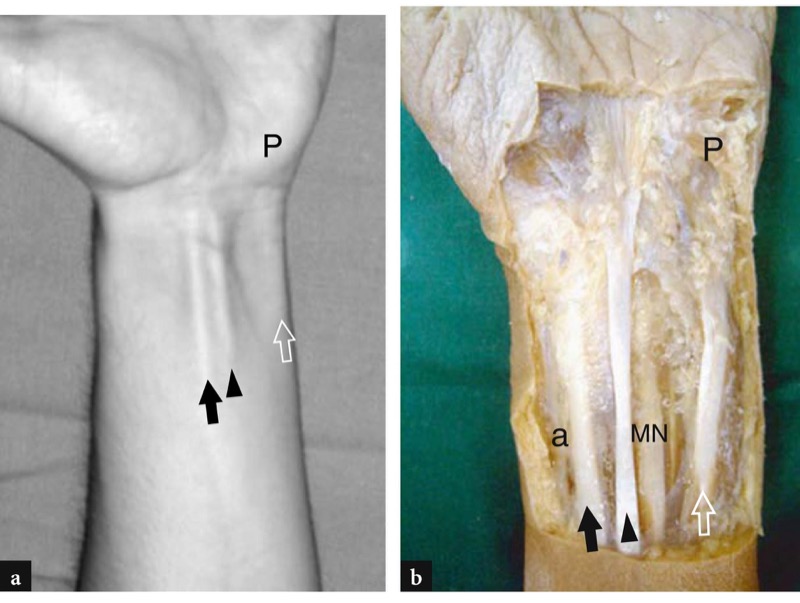
Fig. 5a,b. a Fotografia da face anterior do punho com b correlação cadavérica mostra o tendão flexor radial do carpo (seta preta) que serve de guia para a artéria radial (a) que se encontra imediatamente lateral a ela. O tendão longo e magro do palmar longo (ponta de seta) é um ponto de referência para o nervo mediano (MN), que é profundo e frequentemente lateral a ele. Mais medialmente, o tendão flexor ulnar do carpo (seta aberta) é visto descendo para o pisiforme (P). Este tendão pode ser usado como uma referência chave para a artéria e o nervo ulnar que se situam lateralmente a ele
11. ESTRUTURAS NEUROVASCULARES
O punho é cruzado pelo nervo mediano, pelo nervo ulnar e pelo ramo cutâneo superficial do nervo radial. Na região do punho, o nervo ulnar é acompanhado pela artéria ulnar e o nervo mediano emite um ramo sensitivo, o ramo cutâneo palmar.
12. NERVO MEDIANO
No antebraço distal, o nervo mediano cursa no plano fascial intervindo entre os músculos flexor profundo dos dedos e flexor superficial dos dedos. À medida que o nervo se aproxima do punho, ele se desloca radialmente e então se move superficialmente ao longo da margem lateral do flexor superficial dos dedos para se alinhar com a linha média antes de entrar no túnel do carpo.FIG. 6). Dentro do túnel, o nervo mediano corre superficialmente aos tendões do flexor longo do polegar e do flexor superficial dos dedos para o segundo dedo, embora sua posição possa variar um pouco dependendo da posição do punho. O nervo tem secção transversal oval no túnel proximal e tende a ficar mais achatado à medida que progride distalmente pelo túnel (nível do gancho do hamato).
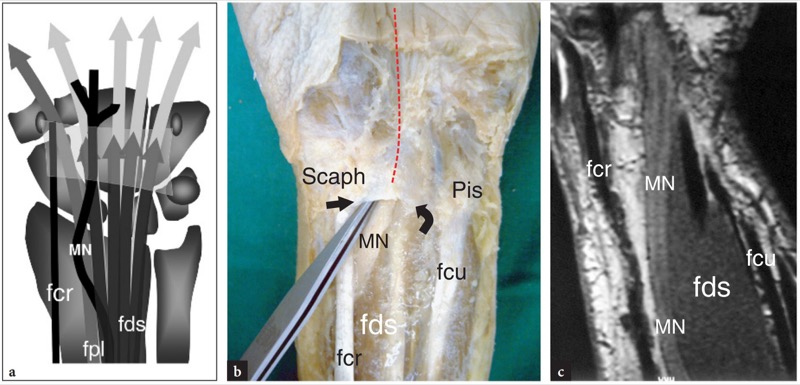
Fig. 6 a-c. Anatomia do punho ventral proximal ao túnel do carpo. a Desenho esquemático de uma vista coronal através do punho ventral mostra as relações do nervo mediano (MN) com os tendões flexor superficial dos dedos (fds), flexor longo do polegar (fpl) e flexor radial do carpo (fcr). Observe o ligamento transverso do carpo (cinza claro). Compare este desenho com a visão de uma dissecção macroscópica e uma imagem coronal de SE MR ponderada em T1 do punho ventral. Em b, o nervo mediano é visto ao entrar no túnel do carpo passando profundamente à borda proximal (setas) do ligamento transverso do carpo, unido entre o escafoide (Scaph) e o pisiforme (Pis). A linha tracejada em vermelho indica o trajeto do nervo através do túnel do carpo. Em c observe o trajeto curvilíneo do nervo mediano no rádio distal. O nervo se aproxima da linha média e torna-se superficial ao flexor superficial dos dedos antes de entrar no túnel do carpo
Ao longo do túnel do carpo, o nervo mediano é coberto por uma forte faixa fibrosa comumente chamada de ligamento transverso do carpo ou retináculo dos flexores.Fig. 6a, b). Trata-se de um espessamento localizado da fáscia que se insere no tubérculo do escafoide e trapézio (lado radial) e no pisiforme e gancho do hamato (lado ulnar) (FIG. 7). O nervo mediano fornece inervação sensitiva para a face palmar dos três primeiros dedos e a metade radial do quarto, e inervação motora para os músculos da eminência tenar. Imediatamente proximal ao ligamento transverso do carpo, o nervo mediano envia um ramo cutâneo palmar, que é um nervo sensitivo que supre a metade radial da palma. Este último ramo é muito pequeno e normalmente vulnerável a lesões durante a liberação do túnel do carpo.
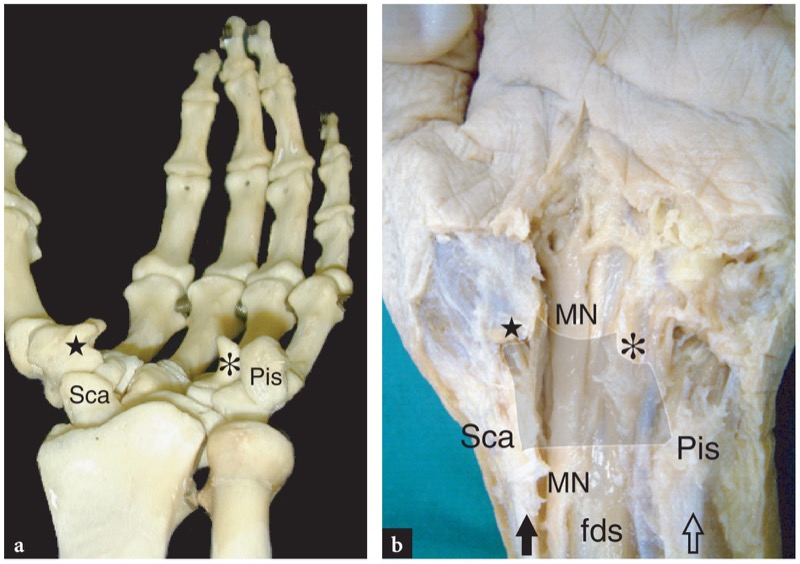
Fig. 7a,b. Anatomia do túnel do carpo. a Vista axial dos ossos do punho mostra os principais pontos ósseos do túnel do carpo. O túnel do carpo proximal é delimitado pelo pisiforme (Pis) em seu lado ulnar e pelo escafoide (Sca) em seu lado radial, enquanto o túnel do carpo distal é delimitado pelo gancho do hamato (asterisco) em seu lado ulnar e pelo tubérculo de trapézio (estrela) em seu lado radial. Esses ossos dão inserção ao ligamento transverso do carpo. b A dissecção macroscópica do punho ventral demonstra a posição do nervo mediano (MN) em relação aos pontos de referência ósseos mostrados em a. O ligamento transverso do carpo é desenhado em cinza claro. Observe o tendão flexor radial do carpo (seta preta) reto no escafoide e o flexor ulnar do carpo (seta aberta) inserindo-se no pisiforme. O nervo mediano e o flexor superficial dos dedos cursam entre esses tendões
13. NERVO ULNAR
No antebraço distal, o nervo ulnar situa-se no lado radial do flexor ulnar do carpo e no lado ulnar da artéria ulnar. Aqui, emite dois pequenos ramos: os ramos cutâneos palmares e dorsais. Mais distalmente, o nervo ulnar perfura a fáscia profunda para continuar no punho superficial ao ligamento transverso do carpo ao longo do túnel de Guyon.FIG. 8). Este pequeno túnel encontra-se em uma localização mais superficial e medial em relação ao túnel do carpo. É limitado pelo pisiforme medialmente (túnel proximal), pelo gancho do hamato lateralmente (túnel distal), pelo ligamento transverso do carpo (assoalho) e pelo ligamento palmar do carpo (teto). O túnel de Guyon contém o nervo ulnar (medial) e a artéria ulnar (lateral) e veias embebidas em tecido adiposo. O nervo ulnar se bifurca dentro deste túnel em duas divisões terminais – o ramo sensitivo superficial e o ramo motor profundo – este último suprindo a maioria dos músculos intrínsecos da mão, incluindo os músculos hipotenares, os dois músculos lumbricais mediais, o adutor do polegar e o músculo ulnar. músculos interósseos. O nervo ulnar fornece suprimento sensorial para a face medial da palma, o dedo mínimo e a metade medial do dedo anelar. Distal ao túnel de Guyon, o ramo superficial tem um curso reto, enquanto o ramo motor profundo reflete através da palma da mão para terminar no primeiro espaço interósseo.Fig. 8a).
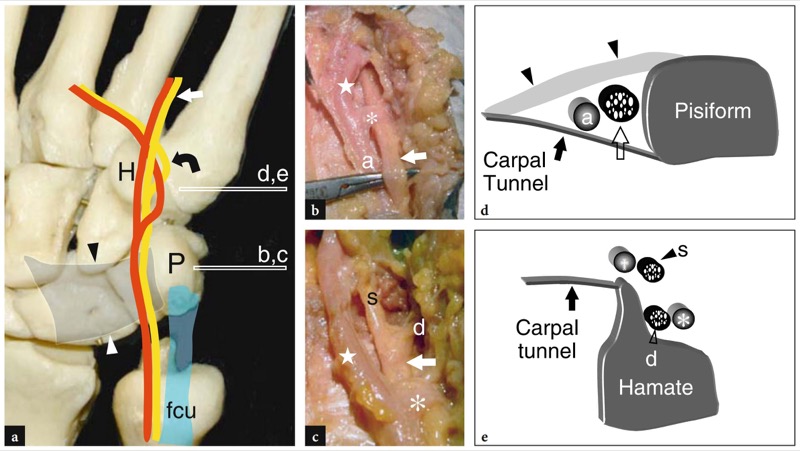
Fig. 8 a-e. Anatomia do túnel de Guyon. a Vista ventral dos ossos do punho ilustra o trajeto da artéria ulnar e do nervo ulnar no túnel de Guyon em relação ao tendão flexor ulnar do carpo (fcu), o pisiforme (P) e o gancho do hamato (H). O ligamento transverso do carpo (pontas de seta) forma o assoalho do túnel de Guyon. Na porção distal do túnel, o nervo ulnar se divide em um ramo sensitivo superficial (seta reta) e um ramo motor profundo (seta curva). b,c Vistas anatômicas macroscópicas com d,e diagramas correspondentes do túnel de Guyon proximal (b,d) e distal (c,e) obtidos nos níveis (barras brancas horizontais) indicados em a mostram o tronco principal do nervo ulnar ( seta vazia) e suas divisões, profunda (d) e superficial (s). Próximo ao nervo, a artéria ulnar (a) se bifurca nos respectivos ramos profundo (asterisco) e superficial (estrela). Em d, observe a posição do nervo ulnar em relação ao pisiforme, ligamento transverso do carpo (seta preta) e ligamento palmar do carpo (pontas de seta)
14. NERVO RADIAL (RAMO TERMINAL CUTÂNEO)
Na face radial distal do antebraço, o ramo cutâneo superficial do nervo radial emerge entre os tendões do extensor radial longo do carpo e do braquiorradial para atingir o tecido subcutâneo. Neste ponto, o nervo é coberto por uma banda fascial que conecta o tendão e a junção miotendínea do músculo braquiorradial com o tendão do extensor radial longo do carpo. Mais distalmente, o nervo radial perfura a fáscia e cobre a tabaqueira anatômica que atravessa os tendões extensores do primeiro compartimento para fornecer suprimento sensorial ao dorso do punho, mão, polegar e porção proximal dos dedos radiais.
15. ARTÉRIAS RADIAIS E ULNARES
A artéria braquial tem dois ramos terminais: a artéria radial e a artéria ulnar. No antebraço distal, a artéria radial cursa superficialmente sobre a face ventral do rádio distal, onde seu pulso pode ser facilmente sentido. Em seguida, curva-se dorsalmente sobre a face radial do punho, passa profundamente aos tendões extensores do primeiro compartimento e cruza o assoalho da tabaqueira anatômica. A artéria ulnar entra no punho na face lateral do nervo ulnar e corre junto com o nervo ao longo do túnel de Guyon, superficial ao ligamento transverso do carpo. Um pouco semelhante ao nervo, a artéria ulnar se divide em um ramo palmar superficial e um ramo palmar profundo.
16. FUNDAMENTOS DE HISTÓRICO CLÍNICO E EXAME FÍSICO
Antes do exame de US, a história do paciente deve ser cuidadosamente investigada para descartar qualquer possível distúrbio articular sistêmico (artrite reumatóide e condições semelhantes), atividades esportivas ou ocupacionais possivelmente relacionadas a tendinites e síndromes de uso excessivo, bem como trauma local (fraturas ocultas, rupturas de tendões , entorses ligamentares). No exame físico, a amplitude de movimentos do punho (flexão-extensão, desvio ulnar-radial, pronação-supinação) pode ser prontamente avaliada. Uma localização precisa do local da dor pode ser útil no caso de tendinite. Além disso, os movimentos que causam dor também devem ser testados. Radiografias padrão recentes, se houver, devem ser revisadas quanto a sinais de doença articular e óssea (ou seja, osteoporose, erosões marginais, lesões ósseas focais), posição anormal dos ossos (rupturas dos ligamentos refletores) e espessamento e calcificações dos tecidos moles. Quando uma massa ocupando espaço é encontrada sobre as faces dorsal ou palmar do punho, variações intermitentes em seu tamanho com o tempo podem sugerir o diagnóstico de cisto ganglionar. Quando a massa está ligada a um tendão adjacente e o acompanha durante os movimentos, deve-se suspeitar de um gânglio intratendinoso.
17. DOENÇA DE QUERVAIN
Na doença de De Quervain, um distúrbio inflamatório que afeta o primeiro compartimento dos tendões extensores, os pacientes relatam sensibilidade e dor sobre o estiloide radial. Normalmente, a dor no pulso aumenta durante a preensão de objetos pesados. Um teste diagnóstico útil é o teste de Finkelstein (FIG. 9). Durante esta manobra, o paciente mantém o polegar dentro do punho fechado enquanto o examinador inclina a mão do paciente em direção ulnar para alongar os tendões do primeiro compartimento. O teste de Finkelstein indica doença de Quervain quando provoca dor sobre a estilóide radial que se assemelha à descrita pelo paciente. Deve-se ter cuidado, no entanto, para não se basear apenas neste achado, pois o teste de Finkelstein pode ser positivo em indivíduos normais se o examinador aplicar tensão excessiva e em casos de rizartrose e estiloidite radial. Como teste alternativo, o examinador pode abduzir ao máximo o polegar do paciente enquanto mantém o punho em desvio radial. Esta última manobra é mais específica porque empurra os tendões contra o retináculo e não em direção ao osso, lembrando assim as mesmas forças de estresse que geram sintomas na doença de De Quervain. Ambos os exames devem ser realizados pelo examinador, pois ajudam a direcionar o exame de US para o primeiro compartimento.
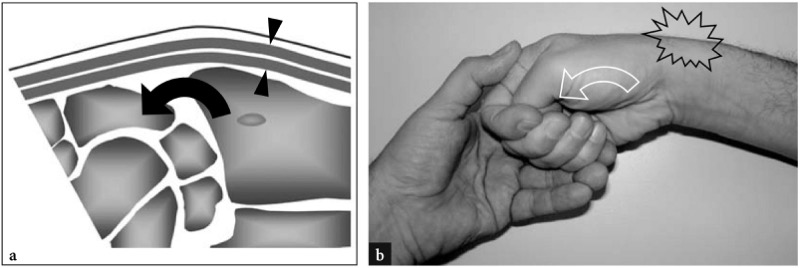
Fig. 9a,b. Teste de Finkelstein para avaliação da doença de Quervain. a Desenho esquemático de uma vista sagital através do punho durante o desvio ulnar delineia a tensão dos tendões do primeiro compartimento resultante do estiramento sobre o estiloide radial. b O sinal de Finkelstein é realizado da seguinte forma: enquanto o paciente aduz o polegar na palma da mão em punho, o examinador inclina o punho em desvio ulnar (seta curva) para alongar os tendões do primeiro compartimento (pontas de seta). Um teste positivo causa dor excruciante localizada sobre o estiloide radial
18. SÍNDROME DO TÚNEL DO CARPO
Os pacientes com síndrome do túnel do carpo geralmente se queixam de formigamento noturno e dor em queimação na face radial da mão e nos três primeiros dedos. Os mesmos sintomas podem ser sentidos durante o dia, quando é necessária uma posição fixa da mão segurando um objeto, como segurar um livro pesado ou o telefone. Por causa do formigamento, não é incomum que os pacientes encaminhem os achados da síndrome do túnel do carpo a um distúrbio vascular. Dois testes clínicos podem ser úteis para estabelecer o diagnóstico: o teste de Tinel e o teste de Phalen. O teste de Tinel é realizado batendo na face volar do túnel do carpo com um martelo de reflexo.Fig. 10a), enquanto que, no teste de Phalen, a posição de flexão total do punho é mantida por 1 min (Fig. 10b). Ambos os testes são positivos se reproduzirem os sintomas do paciente. O examinador deve estar ciente, no entanto, que falsos negativos podem ocorrer em casos de doença de aprisionamento crônica.
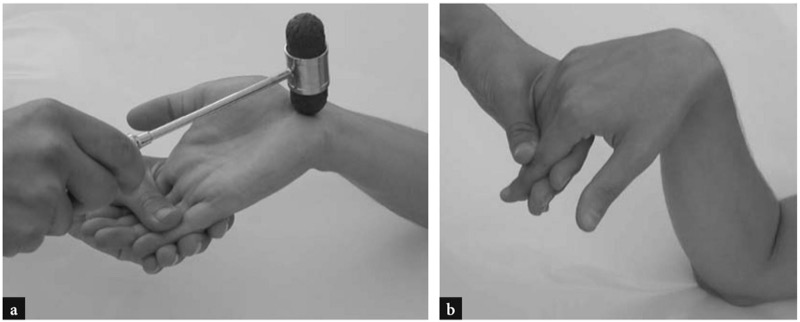
Fig. 10 a,b. Testes clínicos para avaliação da síndrome do túnel do carpo. a O sinal de Tinel provoca parestesias tocando o nervo mediano na prega palmar. b O sinal de Phalen provoca parestesias no final da amplitude de flexão do punho
19. TÉCNICA DE VARREDURA DOS EUA E ANATOMIA NORMAL DOS EUA
O paciente é solicitado a sentar-se confortavelmente na frente do examinador com ambos os punhos e cotovelos apoiados na mesa de exame. Pacientes idosos ou traumatizados podem ficar em decúbito dorsal com o braço apoiado ao lado do corpo, embora o exame do lado oposto possa se tornar problemático nessa posição. Para a varredura dinâmica dos tendões extensores, a mão é melhor colocada em um tubo de gel com os dedos pendurados sobre sua borda para facilitar os movimentos dos dedos.
O exame US de rotina do punho inicia-se com a avaliação de sua face dorsal, seguida da palmar. Dependendo da apresentação clínica específica, as imagens de US podem ser obtidas em diferentes posições do punho (flexão e extensão, desvio radial e ulnar, pronação e supinação). A avaliação do deslizamento dos tendões flexores e extensores deve ser sempre realizada durante os movimentos passivos e ativos dos dedos.
20. PULSO DORSAL
As imagens transversais de US são as melhores para detecção e identificação adequada dos tendões extensores. A avaliação dos tendões individuais é baseada em sua posição anatômica e comportamento no exame dinâmico (Lee anh Healy 2005). A detecção do tendão extensor do terceiro dedo, por exemplo, é simples quando as US transversais são obtidas durante a flexão e extensão ativas desse dedo enquanto os demais são mantidos fixos pelo examinador. Por outro lado, o extensor radial do carpo e o extensor ulnar do carpo não são afetados pelos movimentos dos dedos e podem ser distinguidos apenas com base em sua posição anatômica. As imagens de US são obtidas primeiramente no nível da epífise distal do rádio. O ponto de referência mais útil neste nível é o tubérculo de Lister. Isso aparece como uma proeminência óssea hiperecoica sobre a superfície dorsal do rádio. O tubérculo separa o terceiro compartimento medial do segundo compartimento lateral. Os tendões extensores aparecem como estruturas hiperecogênicas ovais ou arredondadas de diferentes tamanhos. O extensor radial curto e longo do carpo são os maiores, enquanto o extensor longo do polegar e o extensor do quinto dedo são os menores. Com transdutores de alta resolução, o retináculo extensor aparece como uma fina faixa fibrilar orientada transversalmente que cobre cada compartimento. Os septos do retináculo aparecem como finas faixas hipoecoicas em ambos os lados dos tendões como resultado da anisotropia. Na maioria dos casos, o retináculo do quarto compartimento é o mais espesso e mais visível em comparação com os outros compartimentos. Em condições normais, a membrana sinovial que envolve os tendões e o fluido da bainha não pode ser representada. Acreditamos que a melhor maneira de explorar os tendões da mão e do punho é avaliar cada tendão ou grupo de tendões separadamente e avaliar os diferentes compartimentos de forma sequencial. Na prática clínica, deve-se primeiro reconhecer o tendão e depois segui-lo em planos de eixo curto em toda a sua extensão até a inserção distal. Imagens longitudinais de US podem ser úteis para avaliar detalhadamente o padrão fibrilar dos tendões e seu movimento dinâmico.
21. PRIMEIRO COMPARTIMENTO
No compartimento do túnel, os tendões abdutor longo do polegar e extensor curto do polegar encontram-se lado a lado sobre a face lateral do estiloide radial.FIG. 11). O piso do túnel é formado por um sulco raso do raio. Uma pequena crista central dentro deste sulco pode ocasionalmente ser vista. Duas variantes anatômicas principais podem ser encontradas no primeiro compartimento: (1) um septo vertical que divide o compartimento em dois espaços distintos; (2) tendões acessórios que podem ser encontrados em até 75% das dissecções de cadáveres. O papel dessas variantes anatômicas na patogênese da tendinite local é discutido posteriormente. O septo central pode ser visualizado com US de alta resolução: ele aparece como uma banda hipoecoica linear, orientada verticalmente, que divide o túnel em um espaço ventral maior e um espaço dorsal menor.Figura 12b-d). O túnel anterior (ventral) abriga o abdutor longo do polegar, enquanto o túnel posterior (dorsal) contém o extensor curto do polegar. Os tendões acessórios geralmente estão associados ao abdutor longo do polegar.Fig. 12c, d). Sua detecção dentro do primeiro compartimento pode ser difícil devido ao apinhamento de vários tendões dentro de um pequeno túnel. Para isso, a varredura em posição mais distal, sobre o escafoide, pode ser útil para mostrar os deslizamentos acessórios que divergem para alcançar suas diferentes inserções. Embora o fluido dentro da bainha do tendão nunca seja visto em estados normais, as efusões da bainha sinovial podem facilitar a detecção de tendões acessórios, aumentando o contraste entre eles. Mais distalmente, os tendões do primeiro compartimento passam lateralmente ao escafoide e formam a borda anterior da tabaqueira anatômica. O espaço entre o escafoide e esses tendões é preenchido por tecido conjuntivo frouxo e abriga a artéria e veias radiais.FIG. 13). Imagens de US longitudinais sobre o estiloide radial demonstram esses tendões repousando sobre o córtex radial, enquanto imagens de US distais os retratam a uma certa distância do escafoide, formando uma ponte entre o rádio e a base do primeiro metacarpo. O retináculo é apreciado ao nível do estiloide radial e sua espessura pode ser medida em varreduras transversais (FIG. 11). Apenas superficial ao aspecto lateral do escafoide, a artéria radial pode ser avaliada com escala de cinza e imagem Doppler. No tecido subcutâneo, o nervo radial é apreciado como uma pequena estrutura fascicular invadindo os tendões extensores do primeiro compartimento.FIG. 14). Com transdutores de alta resolução, o escaneamento dinâmico pode demonstrar o nervo se retraindo dorsal e ventralmente sobre esses tendões durante os movimentos de pronação e supinação.
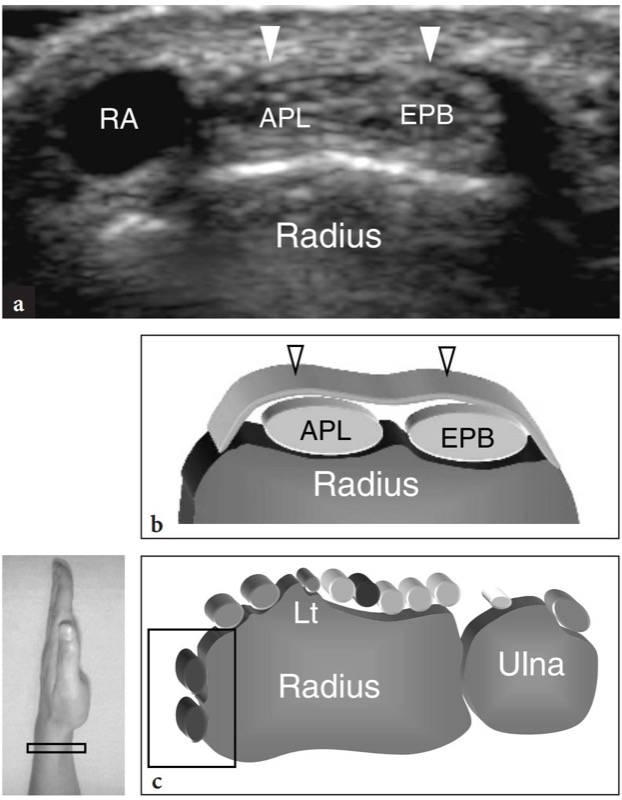
Fig. 11 a-c. Tendões extensores: primeiro compartimento. a Imagem de US de eixo curto de 15-7 MHz obtida sobre o primeiro compartimento dos tendões extensores com correlação do diagrama b demonstra os tendões abdutor longo do polegar (APL) e extensor curto do polegar (EPB) que aparecem intimamente apostos e retidos sobre o estiloide radial pelo retináculo (pontas de seta). A artéria radial (AR) é vista na face lateral do abdutor longo do polegar. c Posicionamento da sonda e campo de visão da imagem de US em relação às estruturas dorsais do punho
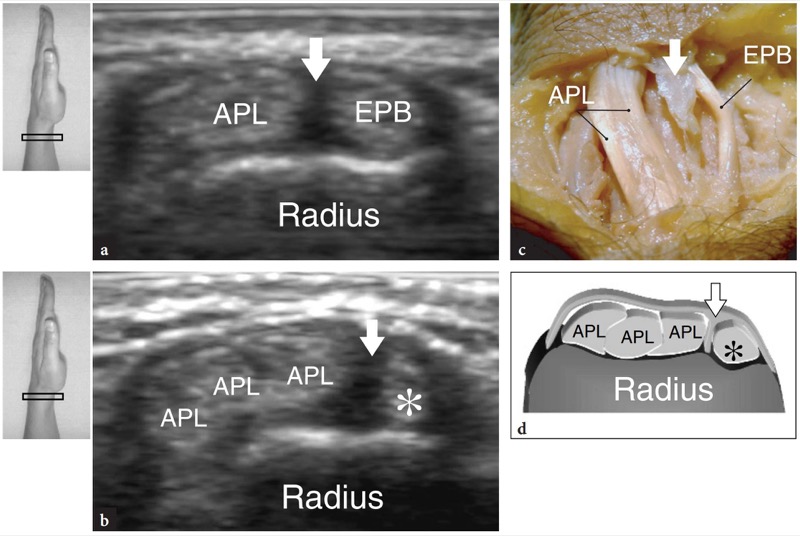
Fig. 12 a-d. Tendões extensores: variantes anatômicas no primeiro compartimento. a,b Septo central. a Imagem de US transversa de 15-7 MHz obtida sobre o primeiro compartimento em um sujeito assintomático com b visão anatômica macroscópica correlativa mostra uma banda hipoecoica vertical (seta) que cospe o compartimento em dois espaços separando o abdutor longo do polegar (APL) do extensor do polegar curto (EPB). c, d Tendões acessórios. c Imagem transversa de US de 15-7 MHz obtida sobre o primeiro compartimento dos tendões extensores com correlação do diagrama d demonstra três tendões do abdutor longo do polegar (APL) em vez de um. A ocorrência de um septo vertical permite distinguir o extensor curto do polegar (asterisco) dos tendões supranumerários do abdutor longo do polegar. As inserções no lado superior esquerdo da figura indicam o posicionamento da sonda
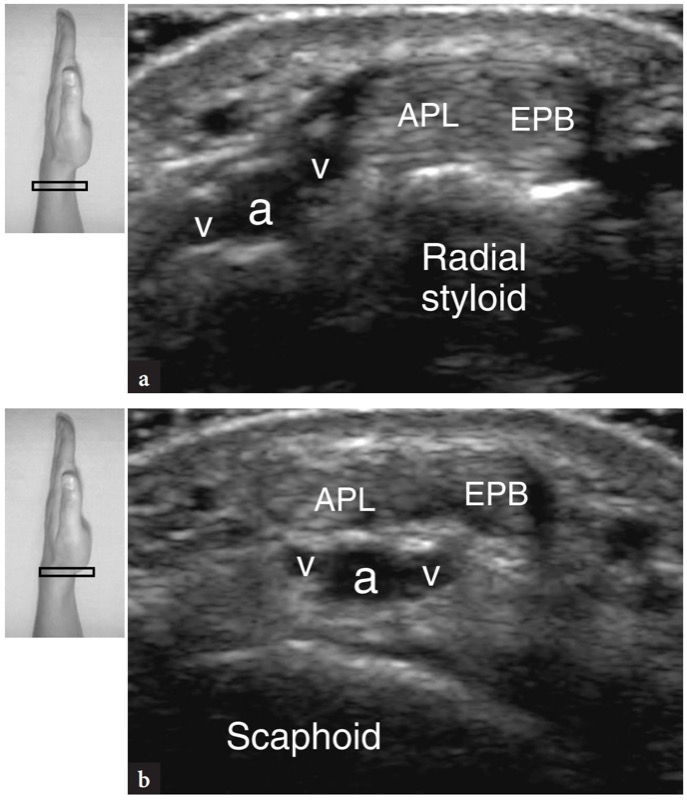
Fig. 13 a,b. Artéria radial. Imagens transversais de US de 15-7 MHz obtidas a no estilóide radial e, mais distalmente, b no nível do osso escafoide demonstram a relação da artéria radial (a) e veias (v) com o abdutor longo do polegar (LPA) e o extensor tendões do polegar curto (EPB). À medida que os vasos radiais avançam distalmente, eles passam profundamente aos tendões extensores cruzando o assoalho da tabaqueira anatômica para alcançar a face dorsal da mão. As inserções nos lados superiores da figura indicam o posicionamento da sonda
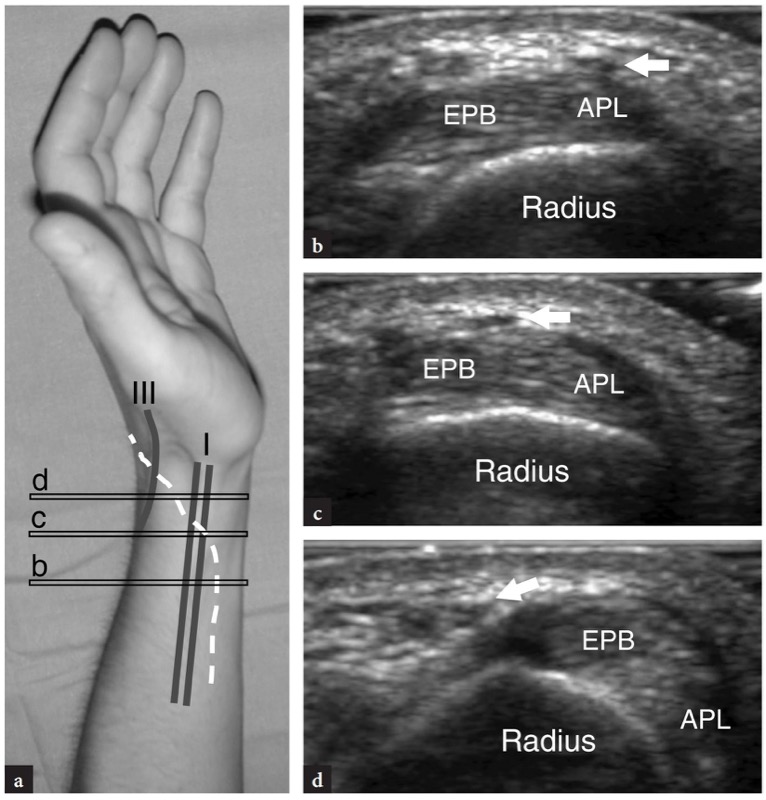
Fig. 14 a-d. Nervo radial. a Fotografia da face lateral do punho mostrando a relação do ramo cutâneo superficial do nervo radial (linha tracejada branca) com os tendões extensores do primeiro (I) e terceiro (III) compartimentos. b−d Imagens transversais de US de 15-7 MHz sobre o primeiro compartimento dos tendões extensores obtidas nos níveis (barras pretas horizontais) indicadas em a mostram o nervo radial (seta) ao cruzar o abdutor longo do polegar (APL) e o extensor do polegar tendões curtos (EPB) para alcançar o aspecto dorsal da mão. No punho, o nervo radial é muito pequeno e pode ser representado como uma pequena imagem hipoecóica apenas quando são usados transdutores de alta frequência
22. SEGUNDO COMPARTIMENTO
No rádio distal, o extensor radial longo do carpo e o extensor radial curto do carpo são vistos percorrendo lado a lado para prosseguir em direção ao segundo compartimento, enquanto os músculos abdutor longo do polegar e extensor curto do polegar invadem superficialmente a eles para alcançar o primeiro compartimento , a chamada “interseção” (FIG. 15). Mais distalmente, os tendões extensor radial longo e curto do carpo divergem para alcançar as bases do segundo e terceiro metacarpos. Devido ao seu maior tamanho, esses tendões podem ser facilmente avaliados e acompanhados até suas inserções distais por meio de planos de eixo curto. Planos longitudinais podem ser úteis para representar a ecotextura interna desses tendões e são particularmente úteis para avaliar sua inserção distal.
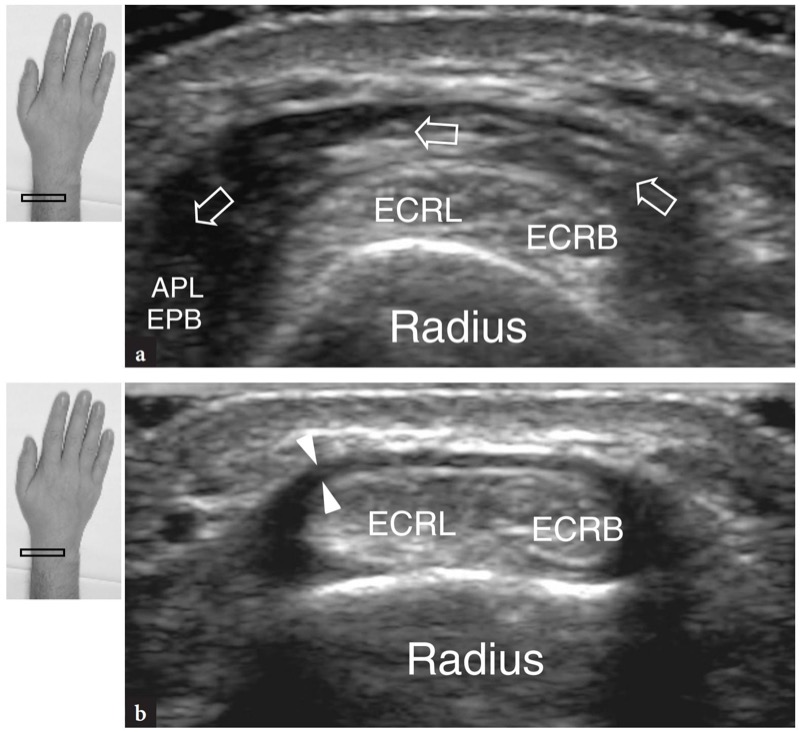
Fig. 15a,b. Tendões extensores: segundo compartimento. Imagens transversais de US de 15-7 MHz obtidas a no antebraço distal eb no rádio distal sobre o segundo compartimento dos tendões extensores. Em a, a US demonstra os ventres musculares do abdutor longo do polegar e do extensor curto do polegar (setas) ao cruzarem os tendões do extensor radial longo do carpo (ECRL) e curto (ECRB) para alcançar o primeiro compartimento. Mais distalmente, em b, o extensor radial curto e longo do carpo aparecem como tendões pareados apoiados no rádio distal. O retináculo (pontas de seta) aparece como uma banda hipoecoica se inserindo no córtex ósseo. As inserções nos lados superiores da figura indicam o posicionamento da sonda
23. TERCEIRO COMPARTIMENTO
O tendão extensor longo do polegar é um tendão fino que deve ser cuidadosamente avaliado por ser comumente envolvido por trauma ou artrite. Uma vez detectado na face medial do tubérculo de Lister, deve ser seguido em planos de eixo curto (FIG. 16). Como esse tendão tem um curso oblíquo de medial (proximal) para lateral (distal), deve-se estar ciente de que os exames transversais devem ser orientados obliquamente para manter o plano de varredura perpendicular ao longo eixo do tendão. De fato, se o tendão for fotografado incorretamente, ele pode apresentar uma forma oval mais pronunciada e um perfil transversal maior. À medida que o tendão progride distalmente, ele cruza o extensor radial curto do carpo e o extensor radial longo do carpo. Uma técnica de varredura cuidadosa é necessária para representar a interseção do tendão (FIG. 17). Imagens mais distais mostram o extensor curto do polegar à medida que se une progressivamente à face ulnar do extensor curto do polegar, que atinge sua inserção distal na base da falange proximal. Imagens de US de eixo longo neste pequeno tendão curvilíneo são difíceis de obter e, em geral, não são tão úteis.
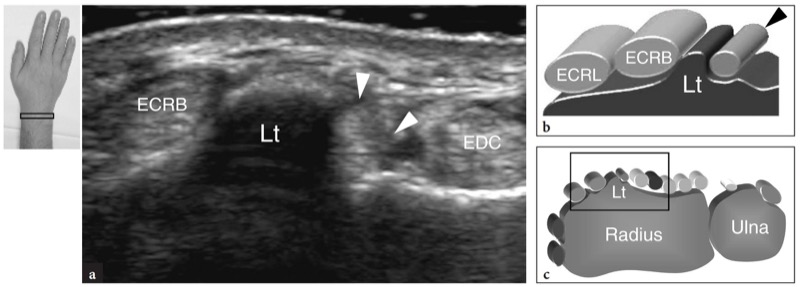
Fig. 16a-c. Tubérculo de Lister. a Imagem de US transversal de 15-7 MHz obtida sobre o rádio dorsal com correlação do diagrama b demonstra o tubérculo de Lister (Lt) como uma proeminência óssea hiperecoica discreta que separa o extensor longo do polegar (pontas de seta) em seu lado medial do extensor radial curto do carpo ( ECRB) em seu lado lateral. EDC, tendão extensor dos dedos; ECRL, tendão extensor radial longo do carpo. c Posicionamento da sonda e campo de visão da imagem de US em relação às estruturas dorsais do punho
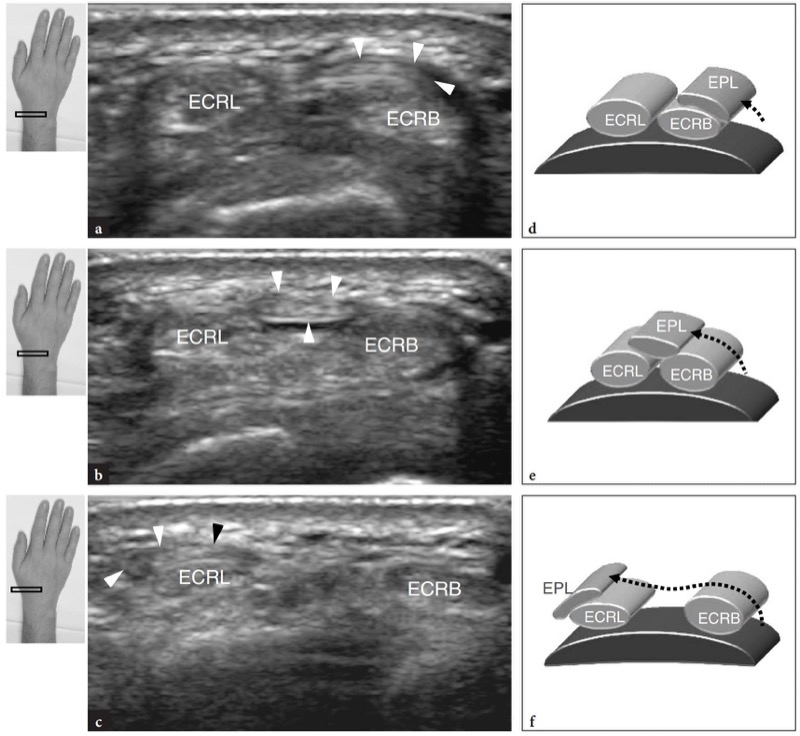
Fig. 17 a−f. Tendões extensores: segundo e terceiro compartimentos. a−c Imagens transversais de US de 15−7 MHz obtidas distalmente ao tubérculo de Lister com correlação do diagrama d−f. De cranial (a) a caudal (c), a US mostra o tendão do extensor longo do polegar como uma fina faixa fibrilar (pontas de seta) cruzando o extensor radial curto do carpo (ECRB) e longo (ECRL)
24. QUARTO E QUINTO COMPARTIMENTOS
O quarto e quinto compartimentos são rotineiramente avaliados em conjunto devido à estreita relação do extensor do quinto dedo com o extensor dos dedos e o extensor do indicador próprio. Imagens transversais de US sobre a epífise distal do rádio mostram múltiplos deslizamentos do extensor dos dedos agrupados dentro do quarto compartimento (FIG. 18). Devido à sua aposição próxima, o exame estático dificilmente pode diferenciar entre esses tendões. Para identificá-los adequadamente, o escaneamento dinâmico seletivo deve ser obtido solicitando ao paciente que flexione e estenda alternadamente o respectivo dedo enquanto o examinador mantém os demais fixos. No lado ulnar do quarto compartimento, um exame ultra-sonográfico cuidadoso mostra o extensor do quinto dedo cursando longe do osso, em um túnel puramente fibroso.FIG. 19). Este tendão passa superficialmente à articulação rádio-ulnar distal. Movimentos de flexão e extensão do dedo mínimo podem melhorar a detecção desse pequeno tendão. O exame de US dinâmico também pode ser útil para avaliar o deslizamento do tendão.
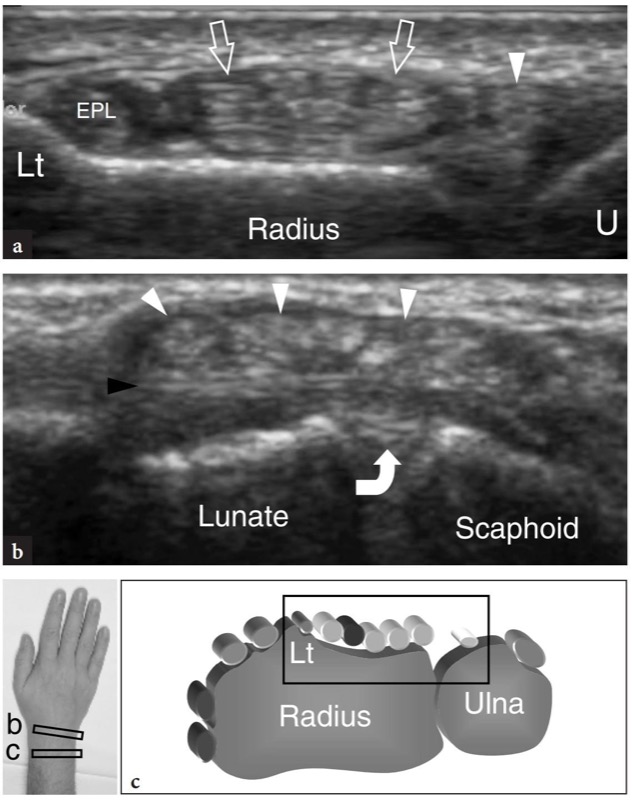
Fig. 18 a-c. Tendões extensores: quarto compartimento. uma imagem transversa de US de 15-7 MHz obtida no rádio distal demonstra os tendões do quarto compartimento (setas) sobre o córtex radial entre os tendões do extensor longo do polegar (EPL) e do extensor do quinto dedo (ponta de seta). Nesse nível, os tendões do quarto compartimento estão firmemente compactados abaixo do retináculo e não podem ser diferenciados um do outro, exceto usando varredura dinâmica com movimentos passivos de flexão e extensão dos respectivos dedos. Observe a posição desses tendões em relação ao tubérculo de Lister (Lt) e à cabeça ulnar (U). b A ultrassonografia transversa de 15-7 MHz obtida no nível da fileira proximal do carpo mostra os tendões do extensor do indicador próprio e do extensor dos dedos (pontas de seta brancas), que são mais individualizados do que no nível mostrado em a devido a um curso divergente. Esses tendões situam-se superficialmente ao ligamento intercarpal dorsal (ponta de seta preta) e ao aspecto dorsal do ligamento escafolunar (seta curva). c Posicionamento da sonda e campo de visão das imagens de US em relação às estruturas dorsais do punho
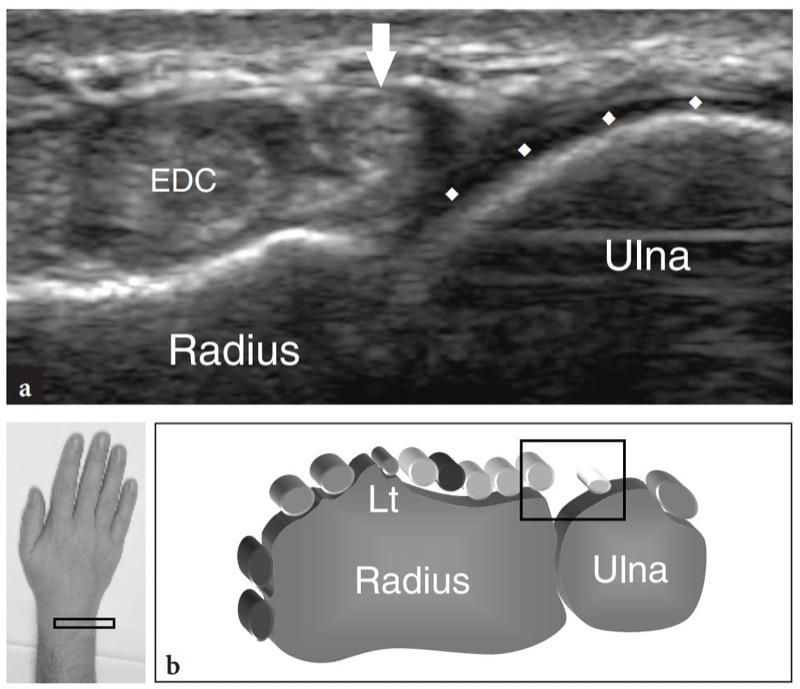
Fig. 19 a,b. Tendões extensores: quinto compartimento. a Imagem transversa de US de 15-7 MHz obtida no nível da articulação rádio-ulnar distal revela o tendão do extensor do quinto dedo (seta) localizado medialmente ao extensor dos dedos (EDC). Observar a falta de suporte ósseo para o túnel do quinto compartimento, que se eleva da superfície óssea do rádio e da ulna. Ao nível da articulação rádio-ulnar distal, a cabeça ulnar é coberta por cartilagem articular (losangos). b Posicionamento da sonda e campo de visão da imagem de US em relação às estruturas dorsais do punho
25. SEXTO COMPARTIMENTO
O sexto compartimento é o mais fácil de ser avaliado com US, pois contém apenas um grande tendão, o extensor ulnar do carpo. Imagens de US proximais demonstram um sulco raso na face póstero-medial da epífise distal da ulnar, o retináculo extensor aparecendo como uma estrutura anisotrópica curvilínea e o tendão extensor ulnar do carpo, localizado dentro de um túnel osteofibroso.FIG. 20). Mais distalmente, o tendão pode ser visto sobrejacente ao estiloide ulnar, que aparece como uma pequena estrutura hiperecoica arredondada. Depois de deixar a ulna, o tendão extensor ulnar do carpo repousa na superfície dorsal do hamato e depois na base do quinto metacarpo.FIG. 20). O desvio radial do punho permite uma ótima representação US do extensor ulnar do carpo no plano longitudinal.
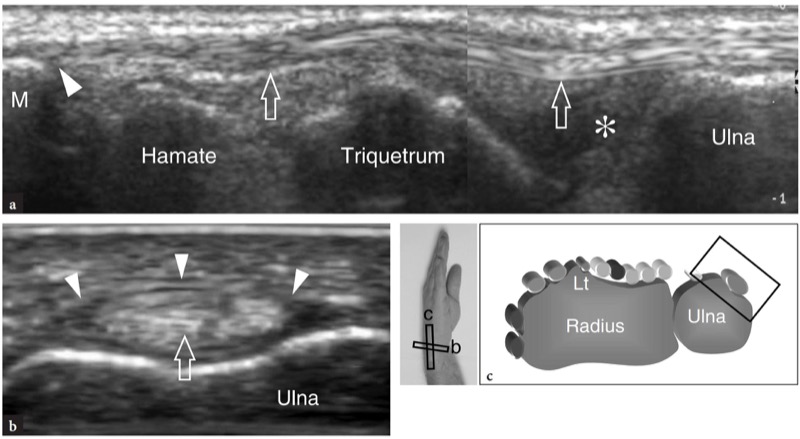
Fig. 20 a-c. Tendões extensores: sexto compartimento. uma imagem de US de eixo longo de 15-7 MHz mostra o tendão extensor ulnar do carpo (setas) percorrendo a fibrocartilagem triangular (asterisco), o piramidal e o hamato para se inserir na base do quinto metacarpo (M). b Imagem de US de eixo curto de 15-7 MHz obtida no nível da cabeça ulnar mostra o tendão extensor ulnar do carpo (seta) retido pelo retináculo (pontas de seta) contra o osso. c Posicionamento da sonda e campo de visão das imagens de US em relação às estruturas dorsais do punho
26. PULSO VOLAR
Para avaliar a face volar do punho, o paciente mantém o punho dorsal voltado para a mesa de exame. Um exame de US padrão geralmente começa com imagens transversais obtidas de proximal para distal.
27. DIGITALIZAÇÃO DO PULSO FORA DOS TÚNEIS
O primeiro nível anatômico a ser examinado é sobre o músculo pronador quadrado. Esse músculo pode ser facilmente detectado na US como um ventre muscular hipoecoico situado sobre a face volar das metáfises distais do rádio e da ulna, profundamente aos músculos flexores e superficial à articulação rádio-ulnar distal. Como este músculo surge da face volar do rádio para se inserir na cabeça ulnar, seus fascículos são orientados transversalmente em contraste com os músculos flexores sobrejacentes que são orientados longitudinalmente.FIG. 21). Esta diferença pode ser claramente apreciada com o US varrendo a sonda do plano longitudinal para o transverso e vice-versa sobre o antebraço distal. Mais distalmente, a US demonstra o processo estiloide da ulna como uma pequena estrutura arredondada hiperecoica com sombra acústica posterior. A lacuna entre o estiloide e o rádio é preenchida com a fibrocartilagem triangular. Essa estrutura pode ser representada por meio de imagens coronais transversais e oblíquas (FIG. 22). Em ambos os planos de varredura, o complexo fibrocartilaginoso triangular aparece como uma área triangular homogeneamente hiperecoica com mais de 2.5 mm de espessura (Chiou et al. 1998). Ao nível do pronador quadrado, diferentes tendões podem ser visualizados com US: o flexor superficial dos dedos e o flexor profundo dos dedos, o flexor longo do polegar, o flexor radial do carpo e o flexor ulnar do carpo.figos. 21, 23, 24). No lado radial do túnel do carpo, o tendão flexor radial do carpo aparece como uma estrutura oval hiperecoica sobrejacente ao córtex hiperecoico do escafoide. Imagens longitudinais de US demonstram este tendão como uma estrutura fibrilar reta sobre a superfície ventral em forma de “S” do escafoide (Fig. 24b). No lado ulnar do túnel, o tendão flexor ulnar superficial do carpo também pode ser visto (Fig. 24d). A localização da junção miotendínea distal deste tendão é variável (Grechenig et al. 2000). O flexor ulnar do carpo tem um curso reto e pode ser visto inserindo-se no polo proximal do pisiforme. Além disso, suas fibras mais superficiais podem ser reveladas à medida que recobrem o pisiforme e continuam descendo até atingir o ligamento pisohamato. Comparado com o flexor radial do carpo, o tendão do flexor ulnar do carpo tem um perfil transversal menor. Nas imagens de US em escala de cinza, as artérias ulnar e radial são facilmente visíveis devido à sua pulsatilidade. O principal ponto de referência para a artéria radial é o aspecto lateral do flexor radial do carpo, enquanto a artéria ulnar passa medialmente ao flexor ulnar do carpo.FIG. 23). Mais distalmente, a artéria radial move-se em posição lateral dentro do tecido subcutâneo, entre a pele e a face superficial do pronador quadrado.Fig. 24a). Ao se aproximar do rádio distal, essa artéria se aprofunda para passar na face dorsal do punho, dentro da tabaqueira anatômica. Seu ramo palmar pode ser visualizado no tecido subcutâneo como uma pequena estrutura pulsátil hipoecoica. Variações no tamanho do ramo palmar são comuns e esse vaso também pode parecer tão grande quanto a artéria radial. A artéria ulnar pode ser encontrada em uma localização mais medial. Variações anatômicas no número de artérias do punho podem ser encontradas. A presença de uma artéria mediana do antebraço, próxima ao nervo mediano, pode ser prontamente avaliada com US. Ao avaliar os vasos do punho, deve-se tomar cuidado para não aplicar pressão excessiva com o transdutor sobre a artéria para evitar seu colapso e não visualização.
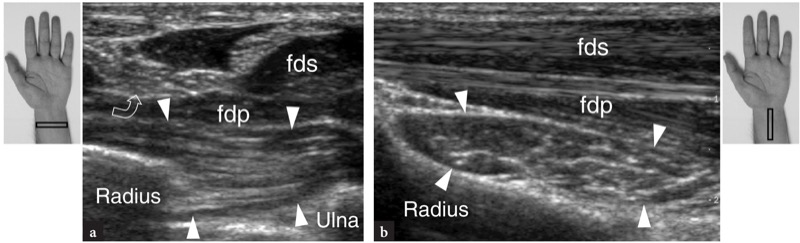
Fig. 21a,b. Músculo pronador quadrado. a As imagens transversais e b longitudinais de US de 15-7 MHz obtidas no antebraço distal demonstram o músculo pronador quadrado (pontas de seta) profundamente ao flexor superficial dos dedos (fds) e profundo (fdp). Em a, estão representadas as inserções radial e ulnar desse músculo. Observe que as fibras do pronador quadrado estão orientadas perpendicularmente às dos músculos flexores dos dedos sobrejacentes. Além disso, esse músculo tem formato quadrado, bem diferente dos flexores alongados. Seta curva, nervo mediano. As inserções nos lados superiores da figura indicam o posicionamento da sonda
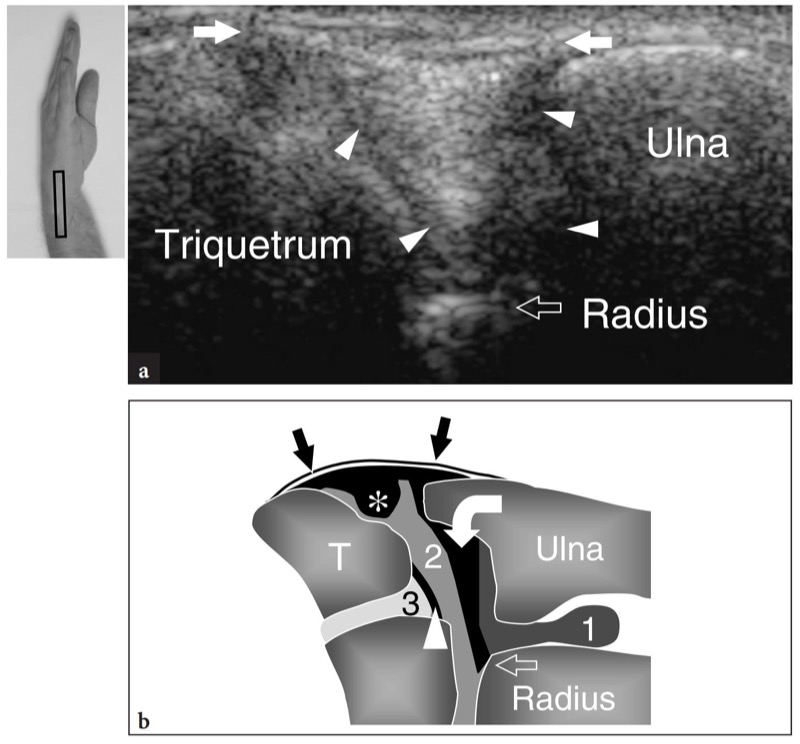
Fig. 22a,b. Complexo de fibrocartilagem triangular. a Imagem coronal de US 12−5MHz sobre o aspecto ulnar do punho com correlação do diagrama b demonstra um espaço hiperecoico triangular homogeneamente (pontas de seta) intervindo entre o piramidal, o processo estilóide da ulna e o rádio. Em seu aspecto superficial, esse espaço é delimitado pelo ligamento colateral fibrilar ulnar (setas). A US não é capaz de distinguir a fibrocartilagem triangular do menisco homólogo com base em critérios ecotexturais. Além disso, a porção mais proximal da cartilagem é parcialmente mascarada pela sombra acústica do estiloide ulnar. Em b, mostra-se a relação entre a fibrocartilagem triangular (seta curva), menisco homólogo (asterisco) e ligamento colateral ulnar (setas retas). Observe a posição dessas estruturas em relação às articulações radioulnar distal (1), radiocarpal (2) e mediocarpal (3) e aos pontos de referência ósseos. Ponta de seta, ligamento lunotriquetral. A inserção no lado superior esquerdo da figura indica o posicionamento da sonda
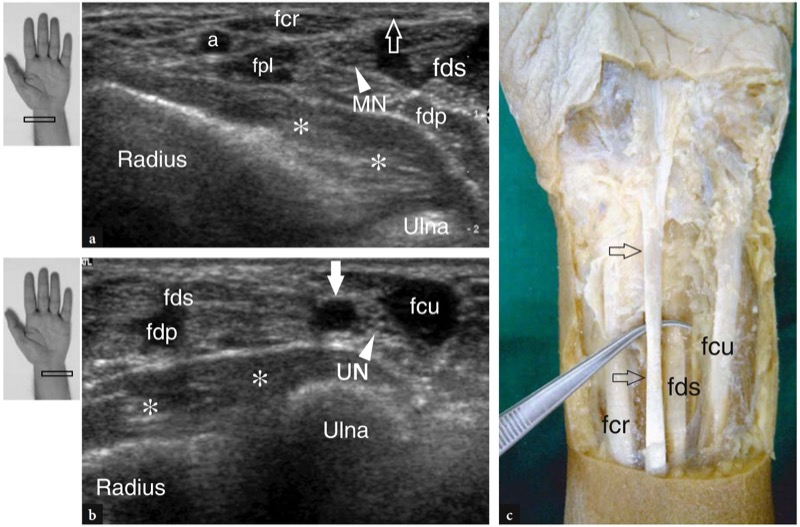
Fig. 23 a-c. Estruturas ventrais do punho proximais ao túnel do carpo. Imagens transversais de US de 12-5 MHz obtidas nos lados a radial e b ulnar do punho proximal (nível das metáfises radial e ulnar) demonstram a relação entre tendões ventrais, nervos e vasos que seguem em direção ao punho sobre o pronador quadrado (asteriscos). De lateral para medial, essas estruturas são: a artéria radial (a), o flexor radial do carpo (fcr) e o flexor longo do polegar (fpl), o nervo mediano (MN), o flexor superficial dos dedos (fds) e o flexor profundo dos dedos ( fdp), a artéria ulnar (seta branca), o nervo ulnar (UN) e o flexor ulnar do carpo (fcu). Em a, observe o tendão do palmar longo como uma faixa hipoecoica muito superficial e fina (seta aberta) situada medialmente ao flexor radial do carpo. c A visão anatômica macroscópica do punho ventral mostra a relação do palmar longo (setas) com os tendões flexor radial do carpo (fcr), flexor superficial dos dedos (fds) e flexor ulnar do carpo (fcu). As inserções no lado superior esquerdo da figura indicam o posicionamento da sonda
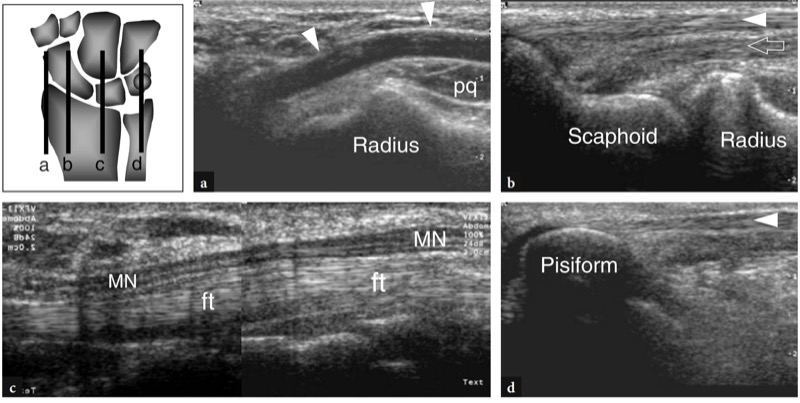
Fig. 24 a-d. Planos de varredura longitudinais sobre o punho ventral obtidos com um transdutor de US de 12-5 MHz demonstram de lateral (a) para medial (d) de acordo com o diagrama de referência mostrado no lado superior esquerdo da figura: a, o trajeto da artéria radial (pontas de seta), que é superficial entre a pele e o pronador quadrado (pq) e depois se aprofunda para entrar na tabaqueira anatômica; b, o curso divergente do flexor radial do carpo (cabeça de seta) e flexor longo do polegar (seta) sobre o escafoide; c, o trajeto superficial do nervo mediano (MN) em relação aos tendões flexores (ft) no túnel do carpo e d, o tendão flexor ulnar do carpo (ponta de seta) que cursa superficialmente ao pisiforme
Proximais aos túneis do carpo e de Guyon, os nervos mediano e ulnar são reconhecidos com base em sua ecotextura fascicular peculiar. Aproximando-se do punho, o nervo mediano torna-se mais superficial e lateral e então segue em direção à linha média e em uma posição mais profunda para entrar no túnel do carpo (Jamadar et al. 2001). O ramo cutâneo palmar do nervo mediano surge de seu quadrante palmar-radial aproximadamente 5 cm cranial à prega proximal do punho (Taleisnik 1973). Ele permanece ligado ao tronco nervoso principal para deixá-lo após aproximadamente 2 cm (FIG. 25). Após perfurar a fáscia antebraquial ou o ligamento transverso do carpo e entrar na palma, o ramo cutâneo palmar do nervo mediano supre a pele das áreas tenar e médio-palmar. O conhecimento do ramo cutâneo palmar é importante do ponto de vista cirúrgico para evitar a ressecção inadvertida durante a liberação do ligamento transverso do carpo realizada com abordagem muito radial. A lesão deste ramo é seguida por distúrbios sensoriais pós-operatórios. Em planos de eixo curto, transdutores de US de alta resolução podem visualizar essa pequena divisão nervosa. O nervo ulnar é encontrado na face medial do antebraço distal entre o tendão do flexor ulnar do carpo e a artéria ulnar. Devido à sua estreita relação com a artéria ulnar, o nervo ulnar pode ser facilmente identificado pela detecção da pulsatilidade ou pela presença de sinais de fluxo coloridos na artéria adjacente.
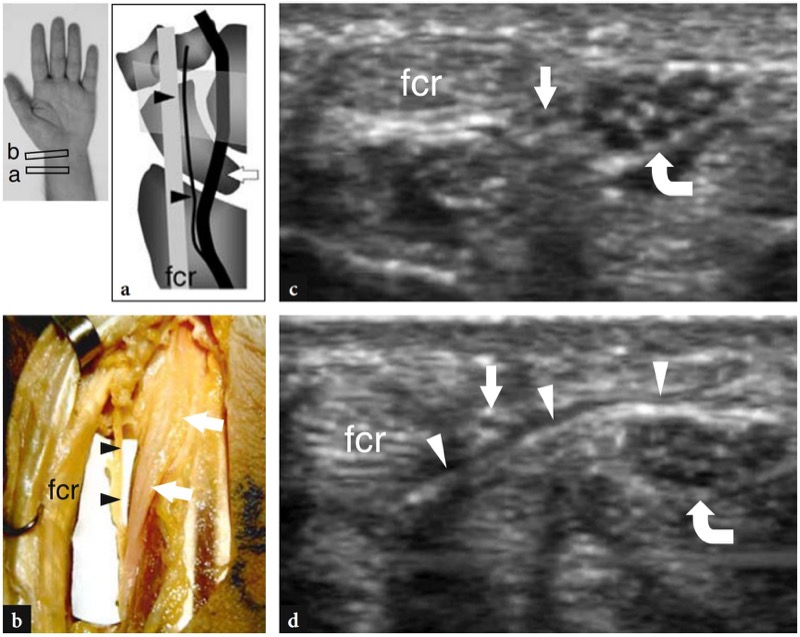
Fig. 25 a-d. Ramo cutâneo palmar do nervo mediano. a Desenho esquemático de uma vista coronal através da lateral do punho e b a amostra anatômica macroscópica correspondente delineia o trajeto do nervo mediano (setas) e seu ramo cutâneo palmar (pontas de seta) em relação ao tendão flexor radial do carpo (fcr) e ao ligamento transverso do carpo . c,d As imagens transversais de US de 15-7 MHz obtidas c no rádio distal e d no nível do túnel carpal proximal revelam o ramo cutâneo palmar como um pequeno fascículo hipoecoico (seta reta) que sai do nervo mediano (seta curva) e perfura o ligamento transverso do carpo (pontas de seta) para correr entre ele e o tendão flexor radial do carpo (fcr)
28. TÚNEL DO CARPO PROXIMAL
Os pontos de referência ósseos mais úteis para identificar o túnel do carpo proximal são o pisiforme em seu lado ulnar e o escafoide em seu lado radial. Ao exame de US, esses ossos aparecem como estruturas hiperecogênicas redondas com sombra acústica posterior. Uma vez que esses pontos de referência são demonstrados em uma única imagem, a orientação da sonda deve ser ajustada para otimizar a representação dos tecidos moles contidos no túnel.FIG. 26). Inclinar a sonda para frente e para trás pode ser útil para distinguir o nervo mediano hipoecoico pelos tendões anisotrópicos adjacentes. Em relação ao flexor radial do carpo, o tendão flexor longo do polegar corre em uma localização mais profunda, um pouco mais próximo da linha média. Imagens de US longitudinais oblíquas podem representar esses tendões no mesmo plano. O túnel carpal proximal é maior em tamanho em comparação com o túnel distal. Em estudo comparativo US-cadavérico, a US mostrou-se acurada na avaliação dos diferentes diâmetros, do contorno e da área de secção transversal do túnel do carpo e do nervo mediano (Kamolz et al. 2001). O ligamento transverso do carpo aparece como uma fina faixa levemente convexa de 1 a 1.5 mm de espessura.FIG. 26). Seus anexos ao pisiforme e ao escafoide são prontamente detectados com US. Devido à sua forma curvilínea, o ligamento transverso do carpo anisotrópico pode parecer hipoecoico quando o feixe de US não é perpendicular a ele. Isto é particularmente verdadeiro em seus anexos. Mesmo com uma técnica de varredura cuidadosa, a US de alta resolução é incapaz de retratar a divisão lateral do ligamento transverso do carpo que sustenta o tendão flexor radial do carpo. Os nove tendões flexores (quatro do flexor superficial dos dedos, quatro do flexor profundo dos dedos e o flexor longo do polegar) podem ser visualizados dentro do túnel do carpo como estruturas individuais.FIG. 26). A identificação de cada um desses tendões é facilmente realizada com base em sua posição anatômica (flexores radiais repousam no lado radial do túnel, flexores ulnares no lado ulnar) e por sua ação na US dinâmica. Comparado com o perfil transversal redondo dos tendões do flexor dos dedos, o flexor longo do polegar tem uma forma mais oval e seu eixo principal é orientado verticalmente em planos transversais. Pelo menos em parte, isso pode depender do trajeto desse tendão que diverge radialmente para atingir o polegar. O nervo mediano segue superficial e paralelo aos segundo e terceiro tendões flexores e medialmente ao tendão flexor longo do polegar, logo abaixo do ligamento transverso do carpo.FIG. 26). Sua seção transversal é geralmente uma elipse, mas sua forma pode mudar dependendo das posições do punho e varia entre os sujeitos (Kuo et al. 2001). Além disso, até mesmo o tamanho do nervo parece mudar em relação à atividade do punho (MassyWestropp et al. 2001). Durante a flexão dos dedos ou cerrar os punhos, as imagens transversais de US demonstram movimentos passivos de deslocamento do nervo mediano nos tendões flexores deslizantes subjacentes (Nakamichi e Takibana 1992).
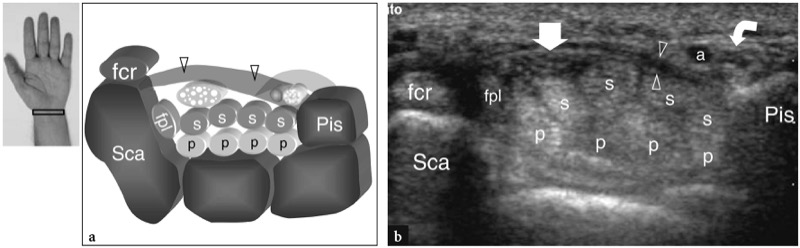
Fig. 26 a,b. Túnel proximal do carpo e túnel de Guyon. a Desenho esquemático e b imagem de US transversa de 12-5 MHz correspondente mostram o nível proximal do túnel do carpo delimitado pelo escafoide (Sca) e pelo pisiforme (Pis). O ligamento transverso do carpo (pontas de seta) forma o teto do túnel do carpo e o assoalho do túnel de Guyon. O ligamento carpal palmar (cinza claro) forma o limite volar do túnel de Guyon. A imagem de US mostra os tendões do flexor superficial dos dedos (s) e profundo (p), os tendões do flexor longo do polegar (fpl) e flexor radial do carpo (fcr) e o nervo mediano (seta reta) estendendo-se pelo túnel do carpo, com o nervo deitado palmar-radial. No nível pisiforme, o nervo ulnar (seta curva) cursa medialmente à artéria ulnar (a) dentro do túnel de Guyon
Algumas variantes anatômicas de relevância clínica nas estruturas intracanais podem ser identificadas com a US. A presença de músculos anômalos cursando dentro do túnel do carpo tem sido relatada, incluindo os músculos flexores acessórios ou a extensão proximal dos músculos lumbricais que se inserem nos tendões do flexor profundo dos dedos (Timins 1999). Um nervo mediano bífido (presença de dois pares de nervos dentro do túnel do carpo) ocorre quando o tronco principal se divide no antebraço distal (Iannicelli et al. 2000, 2001; Propeck et al. 2000). Embora os dois componentes do nervo possam divergir proximalmente, eles são mais frequentemente dispostos lado a lado dentro do túnel.FIG. 27). A artéria mediana persistente do antebraço é uma artéria acessória que se origina da artéria ulnar no antebraço proximal e acompanha o nervo mediano ao longo de seu trajeto ao longo do antebraço e do túnel do carpo. Pode ser encontrado em associação com um nervo mediano bífido ou um nervo normal. No primeiro caso, situa-se entre os dois feixes nervosos; no segundo, corre no lado ulnar do nervo (figos. 28, 29). Quando associados a um nervo bífido, a artéria e os feixes nervosos podem ser envolvidos por um epineuro comum ou podem seguir livremente, como estruturas separadas. Estudos anatômicos demonstraram a artéria mediana em até 20% das dissecções de cadáveres (Rodriguez-Niedenfuhr et al. 1999). A presença de uma artéria mediana pode ser facilmente avaliada com US e deve ser detalhada no laudo. De fato, o cirurgião da mão deve ser alertado para a presença dessas anomalias, pois o nervo e a artéria podem ser lesados durante a liberação artroscópica do ligamento transverso do carpo.
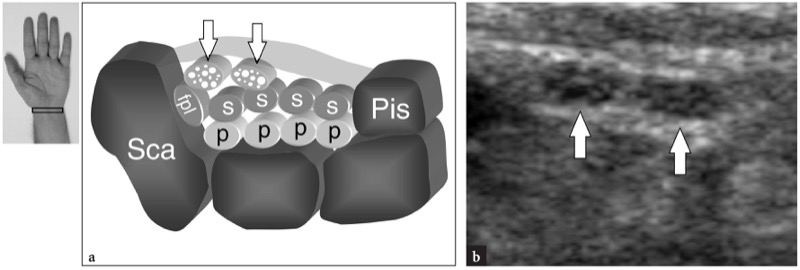
Fig. 27 a,b. Nervo mediano bífido. a Desenho esquemático e b imagem de US de 12-5 MHz transversal correspondente sobre o punho ventral em um sujeito assintomático revelam os troncos radial e ulnar (setas) de um nervo mediano bífido. Sca, escafóide; Pis, pisiforme; fpl, tendão flexor longo do polegar; p e s, os tendões do flexor profundo e superficial dos dedos
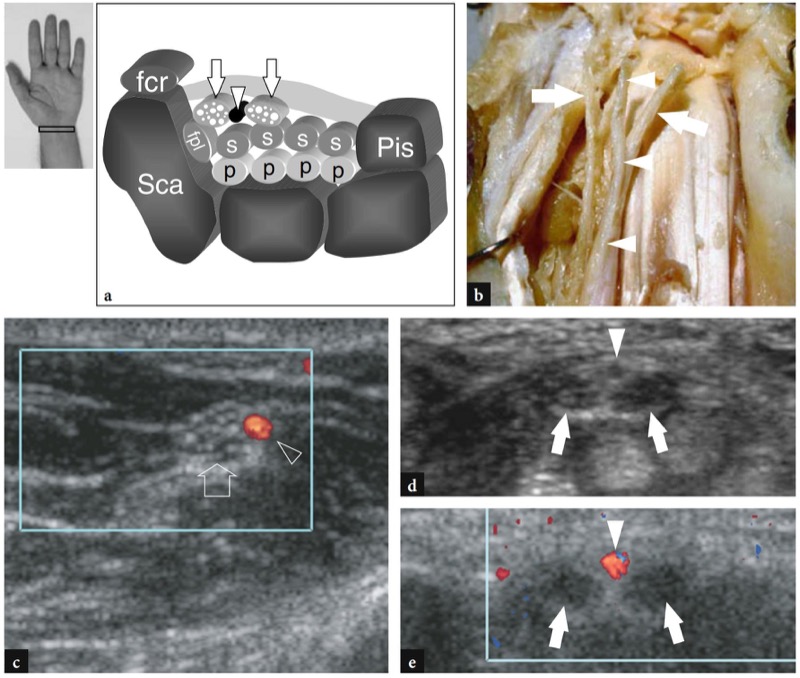
Fig. 28 a−e. Artéria mediana persistente do antebraço e nervo mediano bífido. a Desenho esquemático no plano axial e b corte anatômico macroscópico do túnel do carpo delineiam o trajeto de uma artéria mediana persistente (pontas de setas) interposta entre os dois troncos (setas) de um nervo mediano bífido. c Imagem transversa de US de 12-5 MHz obtida no antebraço médio mostra a relação da artéria mediana persistente (ponta de seta) com o nervo mediano (seta). Observe que o nervo mediano ainda não está dividido no nível médio do antebraço. Imagens transversais de US em escala de cinza d e Doppler colorido 12−5 MHz obtidas no nível do túnel do carpo proximal do mesmo caso mostrado em c demonstram a artéria mediana (ponta de seta) localizada entre os troncos radial e ulnar (setas) de uma mediana bífida nervo. Observe que os dois troncos nervosos e a artéria são envolvidos por um epineuro comum. O paciente apresentava sintomas intermitentes leves relacionados à síndrome do túnel do carpo. Sca, escafóide; Pis, pisiforme; fcr, tendões do flexor radial do carpo; fpl, tendão flexor longo do polegar; p e s, tendões do flexor superficial e profundo dos dedos
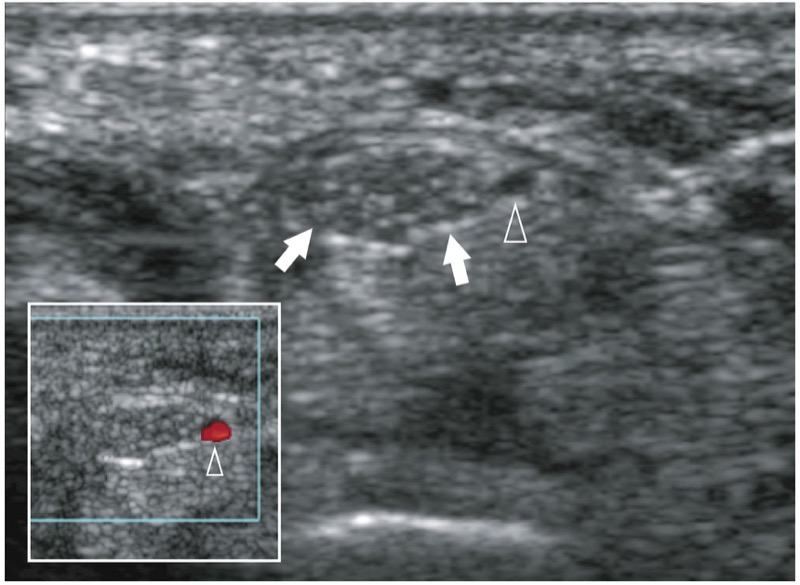
Fig. 29. Artéria mediana persistente do antebraço. Imagem transversa de US em escala de cinza de 12-5 MHz do túnel do carpo proximal em um paciente assintomático revela uma artéria mediana persistente (ponta de seta) no lado ulnar do nervo mediano (setas). Observe a aparência anecoica da artéria em relação aos fascículos nervosos hipoecoicos. Na inserção no lado inferior direito da figura, a imagem com Doppler colorido demonstra sinais de fluxo dentro do vaso
29. TÚNEL DO CARPO DISTAL
Os principais marcos ósseos do túnel do carpo distal são o tubérculo do trapézio em seu lado radial e o gancho do hamato em seu lado ulnar. O trapézio é facilmente reconhecido por sua superfície palmar plana, enquanto o pequeno perfil curvilíneo do gancho hamato está localizado mais próximo da linha média em relação ao pisiforme. Devido à localização mais central do gancho do hamato, o túnel distal é consideravelmente menor que o proximal. Além disso, o ligamento transverso distal do carpo é mais espesso neste nível e tem uma aparência reta. À medida que o túnel se torna progressivamente mais estreito de proximal para distal, o nervo mediano tende a assumir uma aparência mais achatada distalmente. Profundamente ao nervo, os tendões flexores são mais difíceis de diferenciar uns dos outros porque estão intimamente justapostos.FIG. 30). Além disso, eles se encontram em uma posição mais profunda, intimamente relacionada à cápsula volar da articulação mediocarpal. Ao varrer o transdutor no lado radial do túnel, o tendão do flexor radial do carpo pode ser visualizado dentro de um sulco estreito sob o tubérculo do trapézio. O tendão flexor longo do polegar é detectado imediatamente medial a ele. O tamanho total do nervo pode ser estimado subjetivamente comparando sua seção transversal com os tendões subjacentes. A ecotextura fascicular do nervo mediano é mais evidente proximalmente, na entrada do túnel, onde o nervo corre paralelo à pele e perpendicular ao feixe de US, do que no túnel distal, onde o nervo tem trajeto descendente oblíquo. A orientação da sonda de inclinação ou leve flexão do punho deve ser realizada durante a avaliação da estrutura interna do nervo mediano no túnel do carpo distal. Após sair da borda distal do ligamento transverso do carpo, o nervo mediano se divide em dois ou três ramos, os nervos digitais palmares comuns, dos quais os nervos digitais surgem como divisões terminais para os lados opostos dos dedos.FIG. 31).
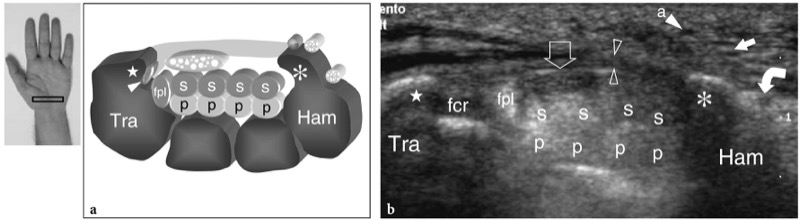
Fig. 30 a,b. Túnel distal do carpo. a Desenho esquemático e b imagem de US transversa de 12-5 MHz correspondente mostram o nível distal do túnel do carpo delimitado pelo trapézio (Tra) e pelo hamato (Ham). O ligamento transverso do carpo (pontas de seta abertas) insere-se no tubérculo (estrela) do trapézio e no gancho (asterisco) do hamato. A imagem de US demonstra os tendões do flexor superficial dos dedos (s) e profundo (p), os tendões do flexor longo do polegar (fpl) e flexor radial do carpo (ponta de seta branca em a, fcr em b) e o nervo mediano (seta aberta ). Ao nível do hamato, o ligamento transverso do carpo é mais espesso do que no túnel do carpo proximal e o nervo ulnar se divide em dois ramos terminais: um ramo motor profundo (seta curva) e um ramo sensitivo superficial (seta branca reta). a, artéria ulnar
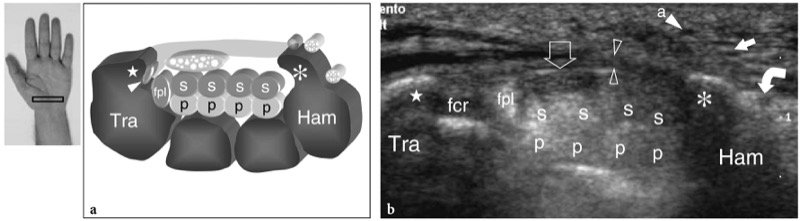
Fig. 31a,b. Nervo mediano além do túnel do carpo. a Imagem transversa de US de 12-5 MHz obtida além da borda distal do ligamento transverso do carpo com b correlação anatômica bruta revela a divisão do tronco principal do nervo mediano (MN) em três ramos (1, 2, 3), o nervos digitais palmares
30. TÚNEL DE GUYON
O túnel de Guyon está localizado em posição medial e superficial em relação ao túnel do carpo. É delimitado pela face dorsal do ligamento transverso do carpo e ligamento palmar superficial do carpo no lado radial, e pela face lateral do pisiforme no lado ulnar. O ligamento transverso do carpo e o pisiforme são facilmente detectados pela US. Pelo contrário, o ligamento carpal palmar superficial é muito fino e difícil de visualizar. Uma vez encontrada a forma curvilínea do pisiforme, deve-se ter o cuidado de identificar a artéria ulnar como uma estrutura hipoecoica arredondada e pulsátil. O nervo ulnar situa-se entre essas duas estruturas e pode ser melhor representado por meio de movimentos sutis de inclinação da sonda. Aparece como uma pequena estrutura de 2 a 2.5 mm de tamanho, contendo alguns fascículos hipoecoicos internos.Fig. 32a, b). O músculo anômalo mais comumente encontrado no túnel é o acessório abdutor do dedo mínimo (Timins 1999). Distal ao pisiforme, o túnel de Guyon distal pode ser visualizado com transdutores de altíssima resolução. Nesse nível, o nervo ulnar pode ser visto dividindo-se em dois ramos terminais: o ramo sensitivo superficial continua a correr próximo à artéria ulnar, enquanto o ramo motor profundo segue ao longo da superfície medial do gancho do hamato.Fig. 32c, d). Da mesma forma, a artéria ulnar se divide em dois ramos, superficial e profundo, cada um seguindo os respectivos feixes nervosos.
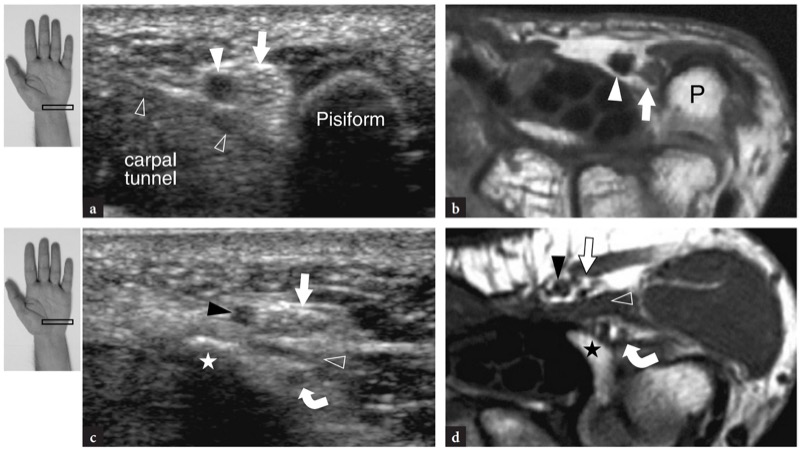
Fig. 32 a-d. Túnel Guyon. a,c Imagens de US transversais de 15-7 MHz com correlação de imagem de RM T1w SE transversal correspondente b,d mostram a,b o túnel de Guyon proximal no nível do pisiforme (P) e3092 o túnel distal indicado pelo gancho do hamato (estrela). a,b US de alta resolução demonstra o tronco principal do nervo ulnar (seta branca) localizado entre a artéria ulnar (ponta de seta branca) e a pisiforme, logo superficial ao ligamento transverso do carpo (pontas de seta abertas). c,d Mais distalmente, os ramos sensitivo superficial (seta reta) e motor profundo (seta curva) do nervo ulnar são visualizados um sobre o outro. Observe um deslizamento do flexor curto do dedo mínimo (pontas de seta abertas) intervindo entre os ramos do nervo superficial e profundo e a relação mais próxima do ramo do nervo profundo com a inclinação externa do gancho do hamato (estrela). Ponta de seta preta, artéria ulnar superficial. As inserções no lado superior esquerdo da figura indicam o posicionamento da sonda.
31. PATOLOGIA DO PUNHO - PATOLOGIA DO PULHO DORSAL
Tendinites e tendinopatias do dorso do punho são comuns e respondem por um alto percentual de consultas em cirurgia da mão. Eles podem estar relacionados a causas locais, particularmente o uso excessivo devido a atividades esportivas ou ocupacionais, ou podem ser resultado de distúrbios musculoesqueléticos sistêmicos. Como os tendões do dorso do punho são revestidos por uma bainha sinovial, o termo “tenossinovite” é mais correto para definir a maioria dessas condições. Os locais típicos de tendinopatia dorsal do punho incluem: o estiloide radial para os tendões extensores do primeiro compartimento (doença de De Quervain); o nível em que o extensor radial curto e longo do carpo são cruzados pelo abdutor longo do polegar e extensor curto do polegar (síndrome da interseção); a área ao redor do tubérculo de Lister para o tendão extensor longo do polegar; a região da cabeça ulnar para o extensor ulnar do carpo (Fig. 33a) (Daenen et al. 2004). Uma vez que os tendões extensores se rompem mais comumente na mão do que no punho.
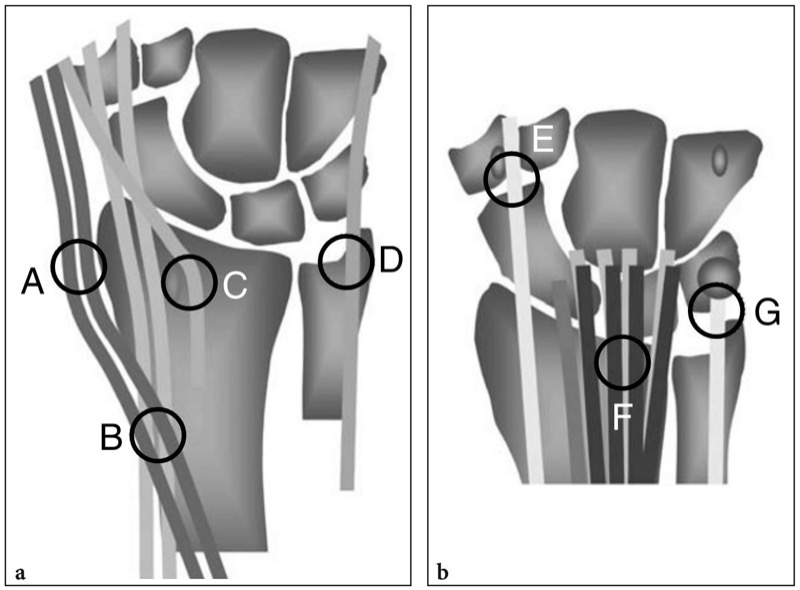
Fig. 33 a,b. Desenhos esquemáticos ilustram locais típicos de tendinopatias por uso excessivo no punho a dorsal e b ventral, incluindo: A, tenossinovite de Quervain; B, síndrome de interseção; C, tenossinovite do extensor longo do polegar; D, tenossinovite do extensor ulnar do carpo; E, tenossinovite do flexor radial do carpo; F, tenossinovite do flexor superficial dos dedos e do flexor profundo dos dedos; G, tendinopatia do flexor ulnar do carpo
32. DOENÇA DE QUERVAIN
A doença de De Quervain é um exemplo típico de tenossinovite por uso excessivo do punho. Essa condição geralmente afeta pacientes que realizam movimentos repetitivos do polegar, como datilógrafos e pianistas. As novas mães também são comumente afetadas como resultado da extensão e flexão repetidas do punho com abdução do polegar contra resistência, como ocorre ao segurar a cabeça do bebê (Baby Wrist) (Anderson et al. 2004). Microtraumas crônicos de baixo grau ao nível do estiloide radial podem levar ao espessamento localizado do retináculo extensor do punho, estreitamento do primeiro compartimento dos tendões extensores e subsequente impacto e inflamação dos tendões extensor curto do polegar e abdutor longo do polegar. Clinicamente, os pacientes queixam-se de sensibilidade e dor sobre a estilóide radial exacerbada por movimentos amplos do polegar e pinçamento forçado de objetos. Conforme já descrito na Sec. 10.3.1, um teste diagnóstico útil, o teste de Finkelstein, é realizado aplicando-se o desvio ulnar passivo do punho com o polegar em flexão máxima, manobra que agrava a dor do paciente. O tratamento da doença de Quervain depende de medicamentos anti-inflamatórios e talas. Os casos resistentes são tratados com abordagens mais invasivas, como injeções locais e liberação cirúrgica do retináculo. Um septo vertical dividindo o primeiro compartimento parece predispor à fricção local do tendão e é encontrado com mais frequência em pacientes do que em pesquisas de cadáveres (Bahm et al. 1995). Vários autores descreveram o aparecimento da doença de Quervain nos EUA (Gooding 1988; Marini et al. 1994; Nagaoka et al. 2000; Trentanni et al. 1997; Giovagnorio et al. 1997). As imagens de US longitudinal e transversal são realizadas sobre o estiloide radial. Embora os planos longitudinais sejam mais valiosos durante a varredura dinâmica, as imagens transversais proporcionam uma visão melhor do retináculo, septos internos e tendões acessórios. Os tendões afetados são tipicamente edemaciados e, como um todo, apresentam uma secção transversal mais arredondada sob o retináculo do que em indivíduos normais (figos. 34, 35). Nas fases agudas, um derrame da bainha sinovial ao redor dos tendões pode ser demonstrado caudalmente à borda distal do retináculo, enquanto na doença crônica de longa duração os tendões extensores podem parecer hipoecóicos ou podem ter uma ecotextura heterogênea. Um retináculo extensor espessado e hipoecoico deve ser pesquisado com precisão na US, pois sua demonstração pode indicar a necessidade de descompressão cirúrgica. Os septos verticais acessórios aparecem como finas faixas hipoecoicas verticais que intervêm entre os tendões (Nagaoka et al. 2000). A demonstração de um septo vertical tem implicações clínicas porque atua como uma barreira à difusão de esteróides injetados e requer a abertura de ambos os túneis na cirurgia (Leslie et al. 1990). Em alguns casos, o processo inflamatório pode envolver seletivamente um tendão quando um septo está presente.FIG. 36). No pós-operatório, a US de alta resolução pode identificar complicações, como a subluxação volar dos tendões devido a uma secção excessiva do retináculo.FIG. 37). Em conclusão, embora o diagnóstico clínico da tenossinovite de Quervain não seja difícil, a US pode ajudar a confirmá-lo, detectar se um septo vertical está presente e avaliar complicações pós-cirúrgicas, como instabilidade do tendão.
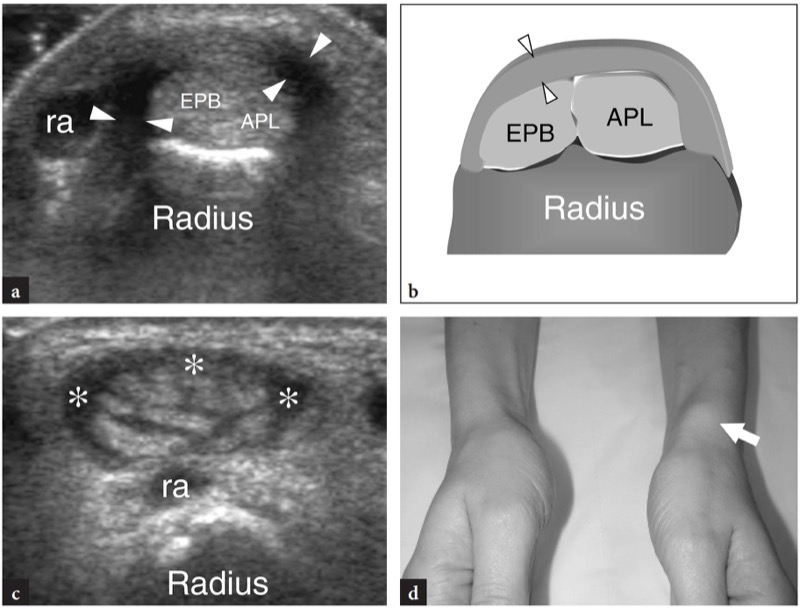
Fig. 34a-d. Doença de Quervain. a Imagem de US transversal de 12-5MHz obtida sobre o estiloide radial com b desenho esquemático correspondente mostra espessamento acentuado e aparência hipoecoica do retináculo do primeiro compartimento (pontas de seta). Dentro do túnel, os tendões extensor curto do polegar (EPB) e abdutor longo do polegar (APL) aumentam de tamanho como resultado de alterações edematosas. Eles não podem ser distinguidos uns dos outros porque são pressionados dentro do espaço confinado do túnel osteofibroso e têm um perfil mais arredondado em relação à sua aparência normal. A imagem de US de eixo curto de 12-5 MHz obtida distalmente ao retináculo revela tendões acessórios no primeiro compartimento e derrame leve da bainha (asteriscos). Fora do túnel, observe o aspecto descomprimido dos tendões extensores. d Fotografia do punho do mesmo paciente mostra edema localizado (seta) sobre a estilóide radial. ra, artéria radial
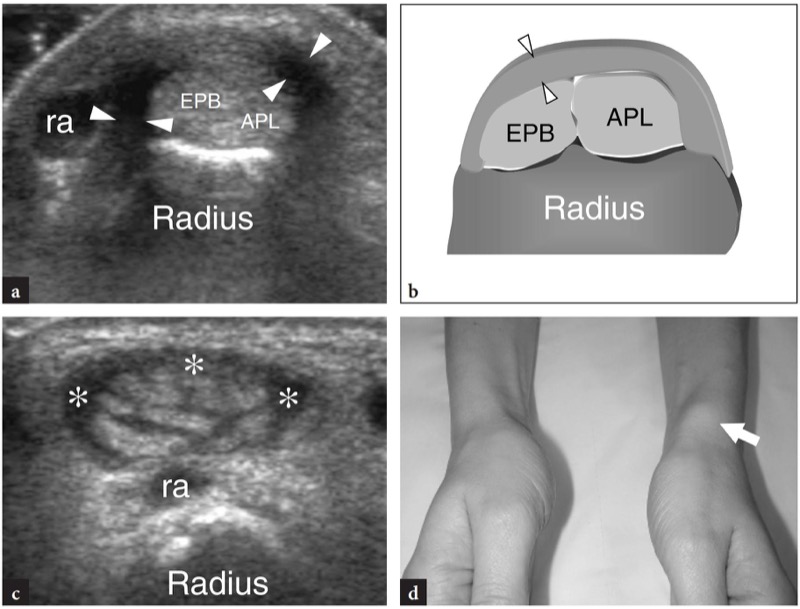
Fig. 35 a,b. Doença de Quervain. a Imagem de US de eixo longo de 12-5 MHz obtida sobre o primeiro compartimento revela os principais sinais da doença, incluindo um retináculo espessado e hipoecoico (cabeças de seta) e hipertrofia sinovial e derrame (asteriscos) na bainha dos tendões extensores (seta). Observe a posição do retináculo, que se encontra sobre o estiloide radial para reter os tendões extensores contra ele, e a aparência transversal da artéria radial (ra) enquanto cruza o primeiro compartimento para alcançar o punho dorsal. b A imagem de US com Doppler colorido mostra um padrão hipervascular feito de sinais de fluxo distribuídos ao redor da bainha do tendão e dentro do próprio tendão (pontas de seta) devido à hiperemia inflamatória. Observe a origem desses vasos da artéria radial adjacente (ra)
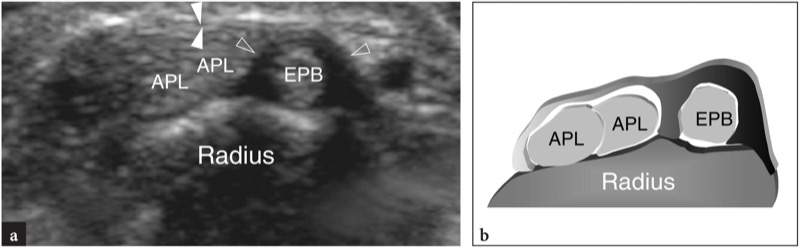
Fig. 36 a,b. Doença incompleta de Quervain. a Imagem de US transversal de 12-5 MHz obtida sobre o estiloide radial com b desenho esquemático correspondente em um paciente com sintomas clínicos agudos da doença de De Quervain demonstra espessamento seletivo da porção dorsal do retináculo (pontas de seta abertas) e do septo vertical (pontas de seta abertas) ) envolvendo o tendão extensor curto do polegar (EPB), enquanto a porção mais ventral do retináculo (pontas de seta brancas) e os tendões abdutor longo do polegar (APL) mantêm uma aparência normal. Nesse caso, a injeção de corticoide foi direcionada seletivamente para a bainha do extensor curto do polegar
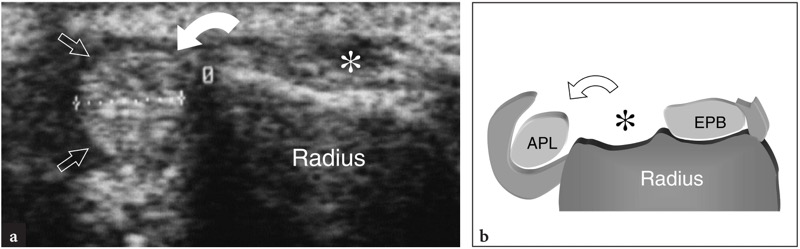
Fig. 37 a,b. Complicação pós-operatória na doença de Quervain após liberação cirúrgica do retináculo. A imagem transversa de US de 10-7.5 MHz obtida sobre o estiloide radial com diagrama correspondente b mostra a luxação palmar (seta curva) do tendão abdutor longo do polegar (setas retas) após secção excessiva do retináculo do primeiro compartimento extensor. Observe o sulco vazio (asterisco) no estiloide radial. A paciente, pianista profissional, apresentava considerável limitação em sua atividade
33. DOENÇA DE WARTENBERG
A neuropatia que afeta o ramo terminal superficial do nervo radial no punho é conhecida como doença de Wartenberg. Essa condição bastante comum pode ser secundária a trauma ou evento iatrogênico, como infusão intravenosa, instabilidade da fibrocartilagem triangular e aprisionamento do nervo entre os tendões braquiorradial e extensor radial longo do carpo, ocorrendo mais frequentemente durante atividades que requerem pronação do antebraço com flexão e flexão simultâneas. desvio ulnar da mão. O aumento da tensão no nervo causa isquemia, inflamação local e dor. A diferenciação da neuropatia de Wartenberg da tenossinovite de De Quervain ou artrite da articulação trapeziometacarpal não é clinicamente simples. De fato, essas condições podem apresentar dor na superfície dorsorradial do punho e antebraço distal irradiando distalmente para o dorso da mão e do polegar. O exame de US de alta resolução é capaz de descrever anormalidades sutis do ramo cutâneo superficial do nervo radial após estiramento ou lesões traumáticas.FIG. 38). A terapia para a doença de Wartenberg depende de fatores locais e causais. A injeção de corticosteróide no local da sensibilidade ao longo do nervo é o tratamento de escolha porque é eficaz com o mínimo de sofrimento para o paciente. Como o ramo terminal superficial do nervo fica aprisionado na pronação da amplitude final, esse movimento deve ser evitado.
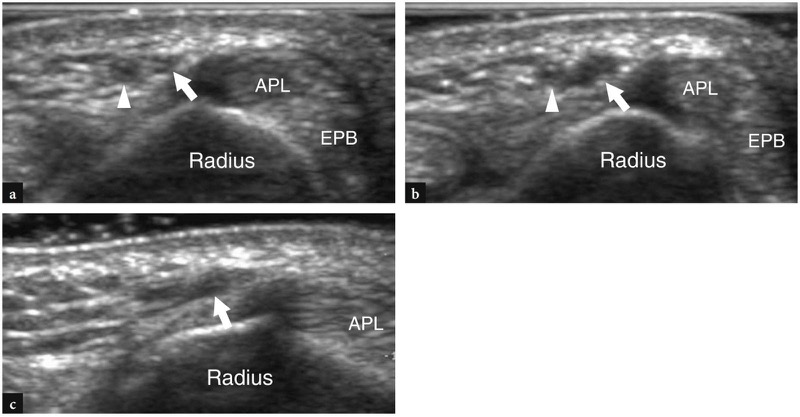
Fig. 38 a-c. Síndrome de Wartenberg. a,b Imagens de US de 15-7 MHz de eixo curto ec de eixo longo sobre o nervo radial no punho em um paciente com sintomas de neuropatia radial superficial após infusão intravenosa na veia cefálica. a Proximal ao nível da lesão, um nervo de aparência normal (seta) é visto adjacente a uma veia cefálica ocluída (ponta de seta). b,c Ao nível da punção, pode-se observar um espessamento fusiforme hipoecoico do nervo (seta) com perda da ecotextura fascicular como resultado do trauma. Observe a posição do nervo em relação aos tendões abdutor longo do polegar (APL) e extensor curto do polegar (EPB)
34. SÍNDROME DE INTERSEÇÃO
A síndrome de intersecção é devido à irritação dos dois extensores radiais do punho – o extensor radial longo do carpo e o extensor radial curto do carpo – no nível em que são cruzados pelo abdutor longo do polegar e extensor curto do polegar. Essa condição geralmente é secundária a flexões e extensões repetitivas ocupacionais do punho, como ocorre em remadores e levantadores de peso. O diagnóstico clínico não é simples porque a síndrome de intersecção pode ser facilmente confundida com a doença de De Quervain mais distal. Talas de pulso e injeções locais de esteróides são curativas na maioria dos pacientes. A síndrome de intersecção aparece na US como uma área hipoecoica mal definida entre os dois grupos de tendões, provavelmente correspondendo a edema local de partes moles e líquido tenossinovial, com perda do plano de clivagem hiperecóica entre eles.FIG. 39). Uma verdadeira bolsa sinovial preenchida por líquido é um achado raro.
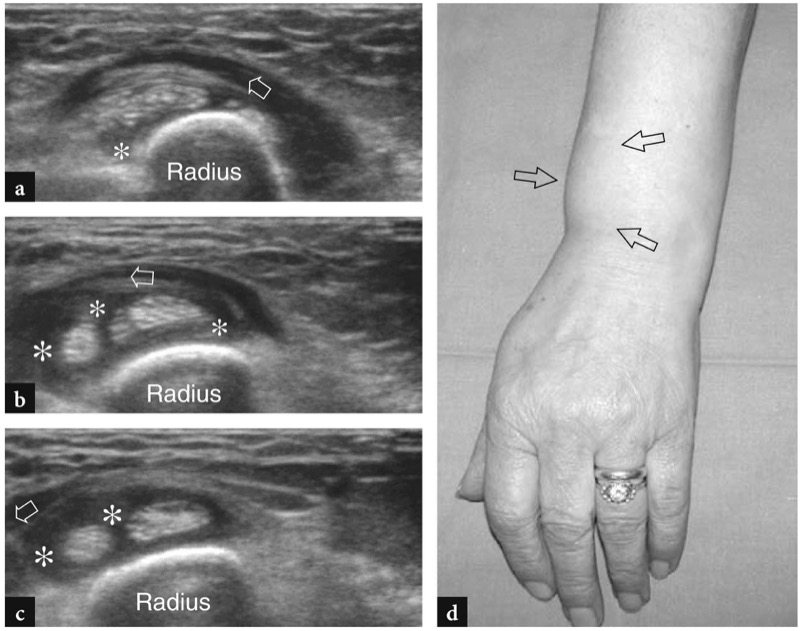
Fig. 39 a-d. Síndrome de intersecção. a-c Sequência em série de imagens transversais de US de 12-5 MHz obtidas de um cranial a c caudal sobre o antebraço dorsal distal demonstra derrame tenossinovial (asteriscos) na bainha do extensor radial longo e curto do carpo no nível em que esses tendões são cruzado (seta) pelos ventres musculares dos músculos abdutor longo e extensor curto do polegar. Observe a perda do plano de gordura hiperecoico entre esses dois grupos de tendões. d Fotografia do antebraço e punho do mesmo paciente mostra inchaço dos tecidos moles (setas) no aspecto radial do antebraço dorsal distal
35. TENOSSINOVITE DO EXTENSOR POLLICIS LONGUS
Como já foi dito, o tendão extensor longo do polegar (terceiro compartimento dos tendões extensores) é um tendão fino que reflete sobre a face medial do tubérculo de Lister antes de atingir o dorso da mão. Devido ao atrito mecânico e ao seu pequeno tamanho, o extensor longo do polegar é frequentemente acometido por tenossinovite que se apresenta com dor local sobre o tubérculo de Lister e, menos comumente, com crepitação local durante os movimentos do polegar. Esta condição pode estar associada a fraturas anteriores do rádio distal (Denman 1979) e leva a uma considerável fraqueza do tendão, rupturas parciais e completas se não tratada. Na tenossinovite do extensor longo do polegar, o derrame da bainha sinovial é tipicamente encontrado próximo ao tubérculo de Lister e após o tendão ter cruzado o extensor radial longo do carpo.FIG. 40). Devido ao espaço restrito sob a fáscia, a bainha sinovial desse tendão pode estar distendida com líquido na área do tubérculo de Lister e sobre os extensores radiais do punho somente quando a quantidade de derrame for notável.
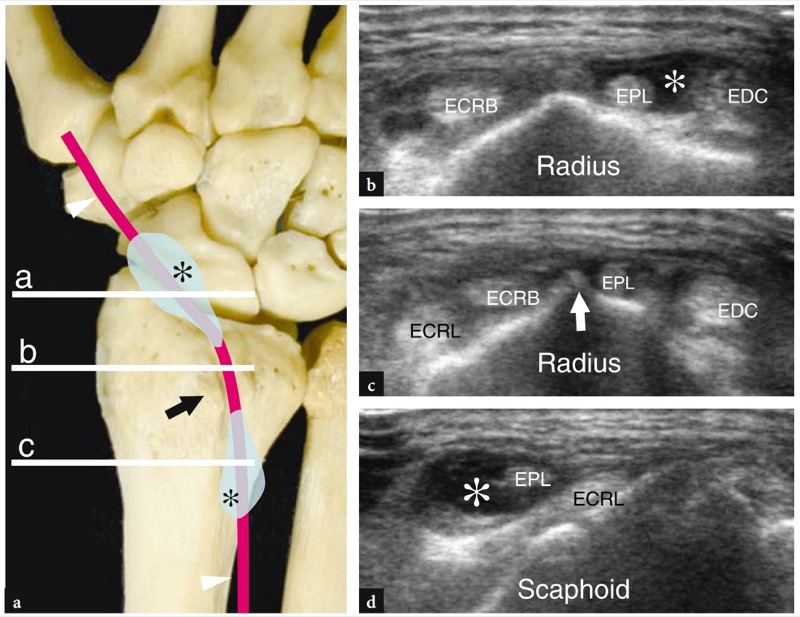
Fig. 40 a-d. Tenossinovite do extensor longo do polegar. a Aspecto dorsal dos ossos do punho ilustra o curso do tendão do extensor longo do polegar (pontas de seta) em relação ao tubérculo de Lister (seta) e a distribuição típica do fluido da bainha (asteriscos) em um caso de tenossinovite. O estreito túnel do terceiro compartimento impede intrinsecamente a distensão da bainha do extensor longo do polegar ao nível do tubérculo de Lister, exceto nos casos de derrame abundante. Na maioria das vezes, o fluido se distribui proximalmente ao tubérculo de Lister e após o tendão ter cruzado o extensor radial longo do carpo. b−d Imagens transversais de US de 15-7 MHz sobre o terceiro compartimento dos tendões extensores obtidas nos níveis (barras brancas horizontais) indicadas em a mostram a distribuição típica de fluido (asterisco) na bainha do tendão extensor longo do polegar (EPL ) em relação ao tubérculo de Lister (seta) e ao extensor radial curto do carpo (ECRB) e longo (ECRL). EDC, tendões extensores dos dedos
36. TENOSSINOVITE EXTENSOR CARPI ULNARIS
A tenossinovite do extensor ulnar do carpo é principalmente secundária à instabilidade do retináculo do sexto compartimento, como resultado do atrito mecânico desse tendão contra a ulna. O paciente geralmente se queixa de dor localizada no dorso da ulna. Os achados clínicos são inespecíficos e podem mimetizar distúrbios da articulação rádio-ulnar distal, especialmente quando há sensação de ressalto. Embora a US de alta resolução não possa reconhecer com precisão a patologia da articulação rádio-ulnar distal, ela pode medir prontamente o tamanho do tendão e é capaz de identificar divisões longitudinais intrasubstância relacionadas à subluxação recorrente do tendão e avaliar o derrame da bainha do tendão e a hipertrofia sinovial.figos. 41, 42). A relevância de um exame dinâmico deve ser enfatizada neste cenário.
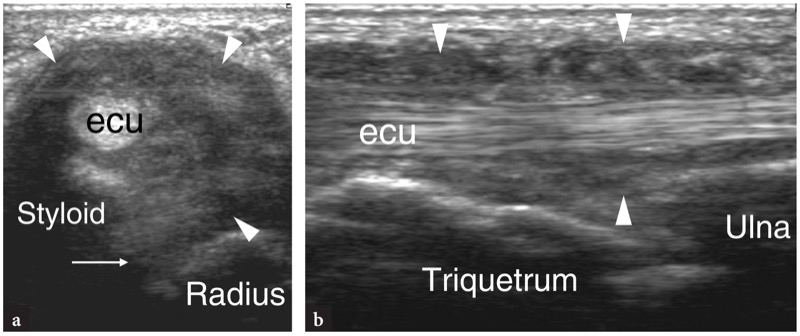
Fig. 41 a,b. Tenossinovite hipertrófica do extensor ulnar do carpo em paciente com artrite reumatoide. a As imagens de US de 12-5 MHz de eixo curto e b de eixo longo do tendão extensor ulnar do carpo (ecu) revelam pannus sinovial hipoecoico (pontas de seta) que causa distensão anormal da bainha sinovial. O extensor ulnar do carpo está deslocado anteriormente devido ao afrouxamento do retináculo. Observe o pannus preenchendo a cavidade da articulação radioulnar distal (seta)
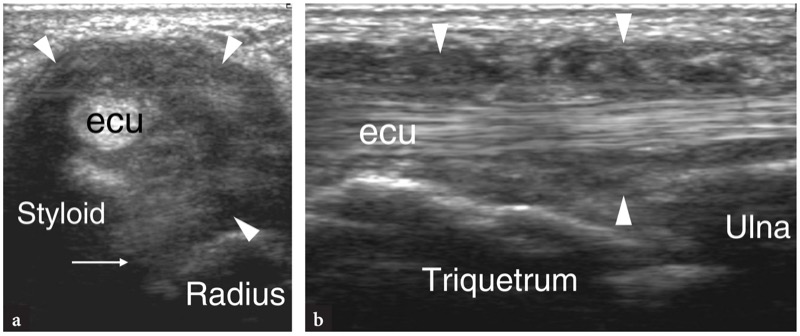
Fig. 42 a−f. Lesão parcial pós-traumática do tendão extensor ulnar do carpo. O paciente apresentou ao exame de US com estudos radiográficos negativos e dor e sensibilidade persistentes no punho com duração de 15 dias após o trauma. a Imagens de US transversais e b longitudinais de 12-5 MHz sobre o aspecto dorsal da cabeça ulnar mostram um tendão extensor ulnar do carpo inchado (ecu) e uma fratura radiograficamente oculta do estiloide ulnar (seta branca) com deslocamento de um pequeno fragmento de osso . c Imagem transversa de US de 12-5 MHz obtida no nível da fratura ulnar com d tomografia computadorizada e correlação de imagem reconstruída 3D revela fratura do estiloide ulnar (seta branca) e um fragmento ósseo (seta aberta) causando impacto no extensor adjacente tendão ulnar do carpo (ponta de seta). Observe o afinamento do tendão no nível do impacto ósseo, sugerindo uma ruptura parcial. f A fotografia do mesmo paciente mostra edema acentuado dos tecidos moles (setas) no lado ulnar do punho
37. INSTABILIDADE DO EXTENSOR CARPI ULNARIS
O retináculo mais comumente rompido no punho é o do sexto túnel osteofibroso que mantém o tendão extensor ulnar do carpo em posição correta durante os movimentos de rotação e flexo-extensão do antebraço. Este retináculo rasga como resultado de trauma agudo, uso excessivo crônico e alterações inflamatórias na bainha do tendão extensor ulnar do carpo, como na artrite reumatóide. Lágrimas agudas e crônicas podem ser observadas em lesões esportivas, incluindo a prática de tênis, onde o jogador realiza uma pronação poderosa a partir da posição supinada. Isso causa uma contração repentina do extensor ulnar do carpo que estabiliza a cabeça ulnar e pode levar à remoção do retináculo. A ruptura do retináculo relacionada à artrite reumatóide será discutida posteriormente, pois esse achado está intimamente relacionado ao envolvimento da articulação rádio-ulnar distal e da bainha do tendão extensor ulnar do carpo. Independentemente da causa da ruptura do retináculo, o tendão extensor ulnar do carpo sofre luxação anterior (volar). A instabilidade do extensor ulnar do carpo pode resultar em subluxação, quando o tendão achatado se move sobre a face medial da ulna, ou luxação intermitente, quando pode haver fases espontâneas de luxação e redução, ou luxações permanentes. Devido às suas capacidades de alta resolução e varredura dinâmica, a US é a ferramenta de imagem ideal para confirmar a instabilidade do tendão extensor ulnar do carpo.FIG. 43). A luxação permanente do tendão extensor ulnar do carpo é incomum e pode ser identificada por meio de planos transversos obtidos sobre a face póstero-medial da ulna. O diagnóstico de luxação intermitente é difícil se essa possibilidade não for lembrada pelo examinador. Para evitar resultados falsos negativos, deve-se tomar cuidado para não limitar o exame de US à avaliação estática do tendão. Ao contrário, os planos transversais obtidos durante a pronação progressiva do antebraço podem revelar o deslocamento progressivo do tendão extensor ulnar do carpo sobre a cabeça ulnar.
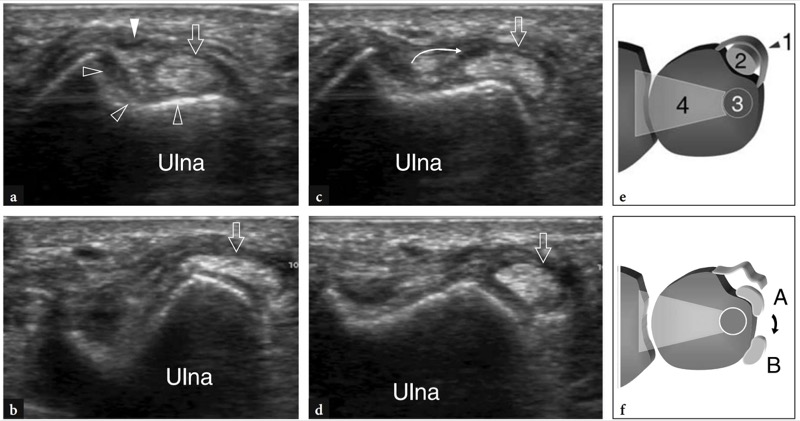
Fig. 43 a−f. Instabilidade do extensor ulnar do carpo. a−d Imagens de US transversais dorsais de 12−5 MHz obtidas sobre a epífise distal da ulna durante a pronação progressiva do antebraço. a Quando o punho está supinado, a US mostra o sulco no córtex ulnar (pontas de seta abertas) para o tendão extensor ulnar do carpo (seta) e uma aparência irregular do retináculo (ponta de seta branca). b,c Durante a pronação progressiva, o tendão extensor ulnar do carpo (seta aberta) subluxa (seta curva) sobre a parede interna do sulco. Observe a aparência achatada do tendão como resultado das forças de tração aplicadas sobre ele. d Em pronação completa, o extensor ulnar do carpo (seta) desloca-se para fora do sulco e apresenta uma aparência mais arredondada. e,f Desenhos esquemáticos de uma visão transversal através da cabeça ulnar e no estado normal ef quando o retináculo está rompido. Em e, o retináculo intacto (1) mantém o extensor ulnar do carpo (2) dentro do túnel osteofibroso. 3, processo estilóide da ulna; 4, fibrocartilagem triangular. Em f, a ruptura do retináculo leva o extensor ulnar do carpo primeiro ao sublux (A) e depois ao deslocamento (B) para fora do sulco
38. PATOLOGIA VENTRAL DO PUNHO
Semelhante ao punho dorsal, as tendinopatias dos tendões flexores são comumente encontradas, mais frequentemente na inserção do tendão flexor radial do carpo e dentro do túnel do carpo para os tendões flexores dos dedos (Daenen et al. 2004). Além das tendinopatias, a neuropatia compressiva do nervo mediano no túnel do carpo é a principal patologia do punho em relação à prevalência da doença e relevância clínica. O aprisionamento do nervo ulnar no túnel de Guyon é raro e, em muitos casos, secundário a outros distúrbios.
39. TENOSSINOVITE FLEXOR CARPI RADIAL
No punho proximal, o tendão flexor radial do carpo é mantido dentro de uma divisão do ligamento transverso do carpo limitado posteriormente pela articulação escafo-trapézio-trapézio. Mais distalmente, o tendão passa abaixo do tubérculo do trapézio para se tornar profundo e se inserir na base do segundo metacarpo. Embora a tenossinovite do flexor radial do carpo tenha sido descrita apenas recentemente (Fitton et al. 1968; Parellada et al. 2006), esta condição não é amplamente reconhecida. As mulheres de meia-idade são mais frequentemente afetadas. Eles relatam dor sobre o aspecto radial do punho volar e um nódulo local, muitas vezes mal interpretado como um gânglio volar. Como achado adicional, pode ser observado formigamento na pele da eminência tenar devido à estreita relação desse tendão com o ramo palmar do nervo mediano (Kerboull e Le viet 1995). A patogênese inclui o atrito dentro do túnel do carpo onde o tendão se curva para alcançar sua inserção posterior e a osteoartrite da primeira articulação carpometacarpal e da articulação escafo-trapézio, que são consideradas as principais causas (Le Viet 1995). Nesta última circunstância, a inflamação do tendão é secundária à presença de osteófitos volares que causam impacto sobre a face posterior do tendão durante os movimentos de flexão e extensão do punho. A cirurgia só é indicada se o tratamento conservador falhar. Na maioria dos casos, o exame de US é solicitado para descartar um gânglio volar devido a um inchaço local. Os principais sinais de US incluem um tendão edemaciado e irregularmente hipoecoico (FIG. 44). Um derrame sinovial muitas vezes pode ser encontrado dentro da bainha do tendão como uma expressão de tenossinovite.FIG. 45). Em alguns casos, fissuras longitudinais podem ser encontradas, principalmente decorrentes da superfície profunda do tendão.
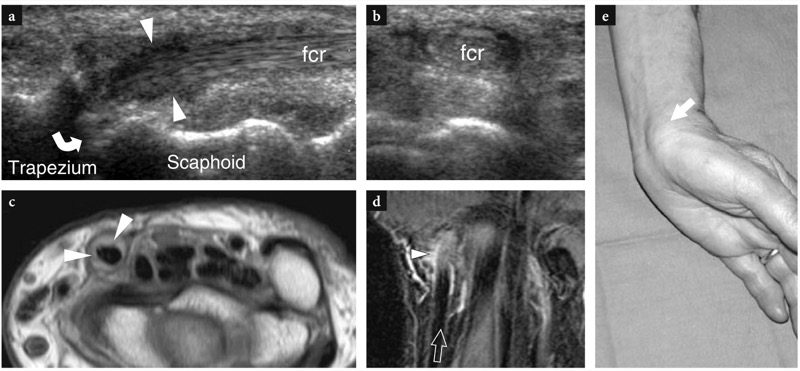
Fig. 44 a−e. Tendinopatia do flexor radial do carpo. a Imagens de US de 12-5 MHz de eixo longo e b de eixo curto do tendão flexor radial do carpo (fcr) mostram um tendão hipoecoico inchado (pontas de seta) e irregularidades ósseas (seta curva) no nível da articulação escafo-trapézio sugestiva de osteoartrite. c Imagens transversais de RM Gd+T1w SE e d coronal T2w tSE demonstram sinóvia hipervascular e leve distensão da bainha (pontas de seta) do flexor radial do carpo. e A fotografia do mesmo paciente mostra um inchaço localizado (seta) sobre o tendão envolvido, imediatamente proximal ao escafoide. Neste caso, o exame físico presumiu que o nódulo era um gânglio volar
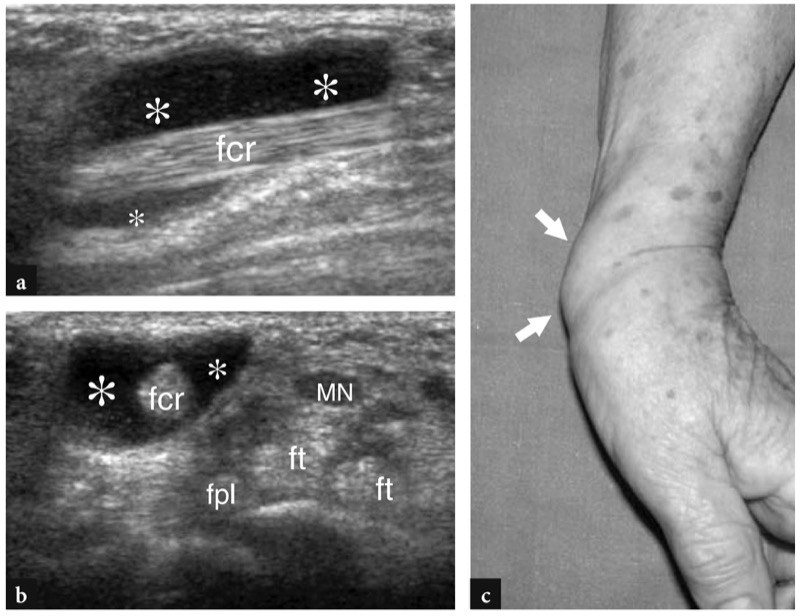
Fig. 45 a-c. Tenossinovite aguda do tendão flexor radial do carpo. a As imagens de US de 12-5 MHz de eixo curto e (b) de eixo longo no punho demonstram distensão anormal da bainha do tendão flexor radial do carpo (fcr) por fluido hipoecoico abundante (asteriscos), enquanto a ecotextura do tendão é normal. Observe a relação do flexor radial do carpo com os tendões do nervo mediano (MN), flexor dos dedos (ft) e flexor longo do polegar (fpl). c Fotografia do mesmo paciente mostra o efeito de massa (setas) do derrame da bainha do tendão no lado radial do punho ventral
40. TENDINOPATIA FLEXOR CARPI ULNARIS
Com exceção do palmar longo, o flexor ulnar do carpo é o único tendão do punho sem bainha sinovial devido ao seu trajeto reto do antebraço até a inserção distal no pisiforme. O termo “tendinopatia” é o mais apropriado para descrever essa condição, porque o fluido não pode ser demonstrado ao redor do tendão mesmo em quadros clínicos agudos. O distúrbio mais comum que afeta o tendão flexor ulnar do carpo é a tendinite calcificante. Esse distúrbio afeta predominantemente mulheres jovens e de meia-idade, apresentando dor localizada logo proximal ao pisiforme. Em geral, o início da dor é agudo e o exame físico mostra um pisiforme sensível coberto por pele quente inflamada. Os sintomas estão relacionados à ruptura de depósitos calcificados intratendinosos nos tecidos circundantes com inflamação aguda secundária. A terapia inclui anti-inflamatórios, gelo e imobilização. Em casos de dor refratária intensa, um curso breve (1 a 3 dias) de esteróides intramusculares pode ser indicado. O diagnóstico da tendinopatia do flexor ulnar do carpo é baseado em achados clínicos e radiológicos. As radiografias padrão obtidas nas incidências anteroposterior e perfil podem ser negativas, sendo as pequenas calcificações facilmente mascaradas pelo pisiforme. Se houver suspeita do diagnóstico, uma visão oblíqua adicional deve ser obtida para mostrar claramente os depósitos calcificados quebrados (Fig. 46a). A US de alta resolução pode facilmente visualizar o tendão flexor ulnar do carpo devido ao seu trajeto superficial reto. Depósitos calcificados geralmente aparecem como focos hiperecogênicos pontuais localizados entre o tendão e o pisiforme. A imagem com Doppler colorido e potente pode demonstrar sinais de hiperemia em casos de inflamação aguda (Fig. 46b). O próprio pisiforme pode apresentar pequenas erosões corticais relacionadas à inflamação local.Fig. 46c). Se a US for a primeira modalidade de imagem e houver suspeita de tendinite calcificante do flexor ulnar do carpo, radiografias devem sempre ser realizadas para confirmar o diagnóstico.
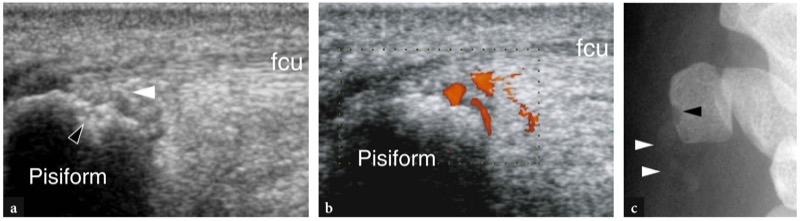
Fig. 46 a-c. Tendinopatia do flexor ulnar do carpo. a Longitudinal escala de cinza e b power Doppler 10−5 MHz imagens de US sobre o tendão flexor ulnar do carpo (fcu). Uma vez que este tendão não é envolvido por uma bainha sinovial, fluido e pannus não podem ser demonstrados ao seu redor no cenário de tendinite aguda. Em vez disso, alguns pontos hiperecogênicos (ponta de seta branca) podem ser detectados entre o tendão e a face palmar do pisiforme. Uma irregularidade focal do córtex pisiforme (ponta de seta preta) reflete uma erosão óssea superficial. A imagem de power Doppler revela sinais de fluxo sanguíneo entre o tendão e o pisiforme como um sinal de inflamação local aguda. c A radiografia ulnar oblíqua correspondente do punho confirma as calcificações e a erosão óssea
41. SÍNDROME DO TÚNEL DO CARPO
A síndrome do túnel do carpo é a síndrome de encarceramento mais comum do membro superior com uma prevalência estimada de aproximadamente 125×106 novos casos por ano. Esta síndrome surge da compressão do nervo mediano no punho. Os fatores predisponentes podem estar relacionados a variantes anatômicas (ou seja, túnel estreito, presença da artéria mediana, tendões e músculos anormais e acessórios), suscetibilidade do nervo à pressão (ou seja, diabetes, neuropatias sistêmicas), distúrbios sistêmicos e endócrinos (ou seja, gravidez, hipotireoidismo, amiloidose) e lesões ocupantes de espaço dentro do túnel. Clinicamente, a paciente, geralmente uma mulher de meia-idade tardia, relata história de formigamento, dormência e dor em queimação localizada no polegar, indicador, dedo médio e metade radial do dedo anelar, tipicamente exacerbada por trabalho manual extenuante prolongado. O braço dominante é mais comumente afetado. A dor noturna (braquialgia parestésica noturna) é o sintoma usual que, pelo menos em parte, pode ser explicado pelo edema local e flexão prolongada do punho durante o sono. Em geral, os sintomas desaparecem após movimentos repetidos da mão. Na síndrome do túnel do carpo inicial, não ocorrem anormalidades morfológicas grosseiras do nervo mediano. Mais tarde, o nervo torna-se edemaciado e apresenta alterações de forma e histologia com desmielinização progressiva e fibrosclerose. Na doença crônica de longa duração, pode surgir déficit sensorial e motor permanente no território de inervação do nervo mediano. A perda dos músculos da mão é mais bem apreciada no aspecto volar da eminência tenar, causando uma deformidade típica da mão, comumente referida como “mão de macaco”FIG. 47). Dependendo da gravidade dos sintomas e da presença de alterações atróficas nos músculos da eminência tenar, o tratamento inclui imobilização noturna, injeções de esteroides intracanal e ressecção cirúrgica do ligamento transverso do carpo.
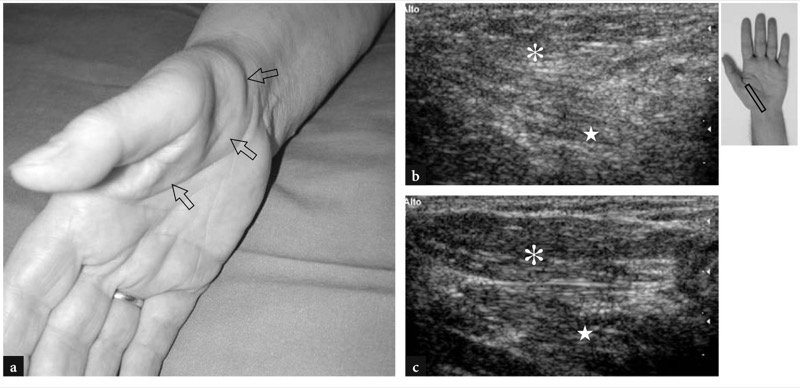
Fig. 47 a-c. Deformidade em “mão de macaco” na mão direita de um paciente com neuropatia mediana grave ao nível do túnel do carpo. a A fotografia da face palmar da mão revela uma depressão cutânea (setas) devido à perda de volume dos músculos intrínsecos na eminência tenar. b Imagem transversa de US de 12-5 MHz no aspecto dorsal da mão demonstra uma aparência hiperecoica do abdutor curto do polegar (asterisco) e oponente do polegar (estrela) relacionado à atrofia gordurosa neurogênica. d Lado saudável contralateral. A inserção no lado superior direito da figura indica o posicionamento da sonda
O diagnóstico precoce é essencial para prevenir danos musculares permanentes e sequelas funcionais. Em geral, baseia-se em achados clínicos e eletrodiagnósticos e, pelo menos em casos típicos, não requer estudo de imagem. No entanto, o refinamento progressivo dos transdutores de US aumentou a capacidade de retratar o nervo mediano no túnel do carpo e a US de alta resolução é atualmente considerada uma modalidade de baixo custo, rápida e precisa para avaliar a compressão do nervo em estados estáticos e dinâmicos (Chen et ai. 1997). Os principais achados de US na síndrome do túnel do carpo incluem alterações na forma e ecotextura do nervo mediano e anormalidades no ligamento transverso do carpo e nas estruturas de tecidos moles dentro do túnel. Embora o nervo mediano exiba anormalidades morfológicas discretas em muitos pacientes com síndrome do túnel do carpo, alguns casos com início precoce dos sintomas não mostram nenhuma alteração detectável no exame de US. Assim, o examinador deve estar ciente de que um nervo normal não exclui o diagnóstico de neuropatia mediana. Quando anormalidades estão presentes, o nervo comprimido parece inchado no túnel proximal e achatado no túnel distal, independentemente da causa da compressão (Buchberger et al. 1991, 1992) (figos. 48, 49). Uma mudança abrupta do calibre do nervo na entrada do túnel do carpo, comumente chamada de “sinal do entalhe”, é tipicamente apreciada (Lee et al. 1999). Durante a varredura, esse achado aumenta a confiança diagnóstica do examinador. Em alguns casos, o sinal do entalhe pode ocorrer em um local distal, onde o nervo passa abaixo da borda distal do retináculo para sair do túnel do carpo (sinal do entalhe invertido). Nesse caso, o nervo e seus ramos divisionais estão inchados na palma da mão e achatados no nível do túnel distal.FIG. 50), enquanto nenhuma mudança de forma é geralmente observada no rádio distal e nos níveis do túnel proximal. Um sinal de incisura invertida indica uma compressão distal e deve ser encaminhado ao neurologista (para recomendar testes funcionais com técnicas mais sofisticadas, como estimulação de segmento curto e palmar, evitando testes eletrofisiológicos de rotina excessivamente proximais) e ao cirurgião de mão.
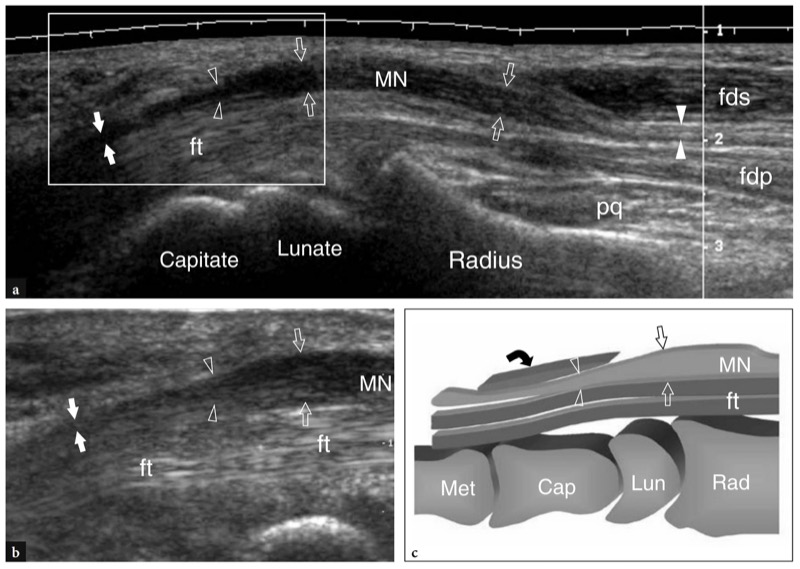
Fig. 48 a-c. Síndrome do túnel carpal. uma imagem de US com campo de visão estendido de 12-5 MHz em eixo longo do nervo mediano através do antebraço distal e do punho demonstra o nervo mediano (MN), que parece cada vez mais edemaciado e hipoecoico (setas abertas) com padrão fascicular ausente como progride em direção ao túnel do carpo. Observe o tamanho normal do nervo no antebraço (pontas de seta brancas) entre o flexor superficial dos dedos (fds) e profundo (fdp). Ao nível do túnel carpal proximal, uma mudança abrupta no tamanho do nervo, o sinal do entalhe (pontas de seta abertas), indica o ponto de compressão. Mais distalmente, no túnel do carpo distal, o nervo permanece achatado e hipoecoico (setas brancas). pq, músculo pronador quadrado; pés, tendões flexores. b Imagem de US de eixo longo de 12-5 MHz do nervo mediano mostrando o sinal da incisura em maior ampliação. O campo de visão desta imagem é indicado por uma caixa branca. c O desenho esquemático correspondente ilustra as principais anormalidades da forma do nervo na doença do túnel do carpo. Observe a porção inchada (setas) do nervo mediano (MN) no rádio distal, proximal ao nível de compressão (pontas de seta) e o nervo achatando profundamente ao ligamento transverso do carpo (seta curva)
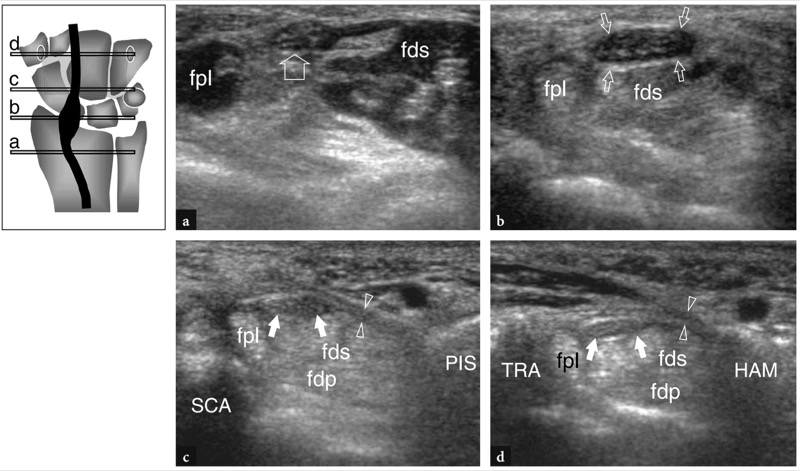
Fig. 49 a-d. Síndrome do túnel carpal. Imagens de US transversais seriadas de 12-5 MHz obtidas a no rádio distal, b logo atrás do ligamento transverso do carpo, c no túnel proximal (nível escafo-pisiforme) e d no túnel distal (nível trapézio-hamato) de acordo com a referência diagrama mostrado no lado superior esquerdo da figura. a Um nervo mediano de aparência normal (seta) é visto entre os músculos flexor longo do polegar (fpl) e flexor superficial dos dedos (fds). b Aumento progressivo do nervo mediano (setas) e alterações hipoecogênicas no epineuro ocorrem logo atrás da borda proximal do ligamento transverso do carpo. Este é o ponto de inchaço máximo do nervo. Observe a relação do nervo com os tendões flexor longo do polegar (fpl) e flexor superficial dos dedos. c Ao comparar esta imagem com b, uma mudança repentina na área de secção transversal do nervo mediano (setas) pode ser claramente identificada no ponto em que o nervo se aprofunda no ligamento transverso do carpo (pontas de seta). fdp, flexor profundo dos dedos; SCA, escafóide; PIS, pisiforme. d No túnel distal, a área do nervo não se altera significativamente em comparação com a observada em c, enquanto o ligamento transverso do carpo (pontas de seta) parece mais espesso. TRA, trapézio; HAM, hamato
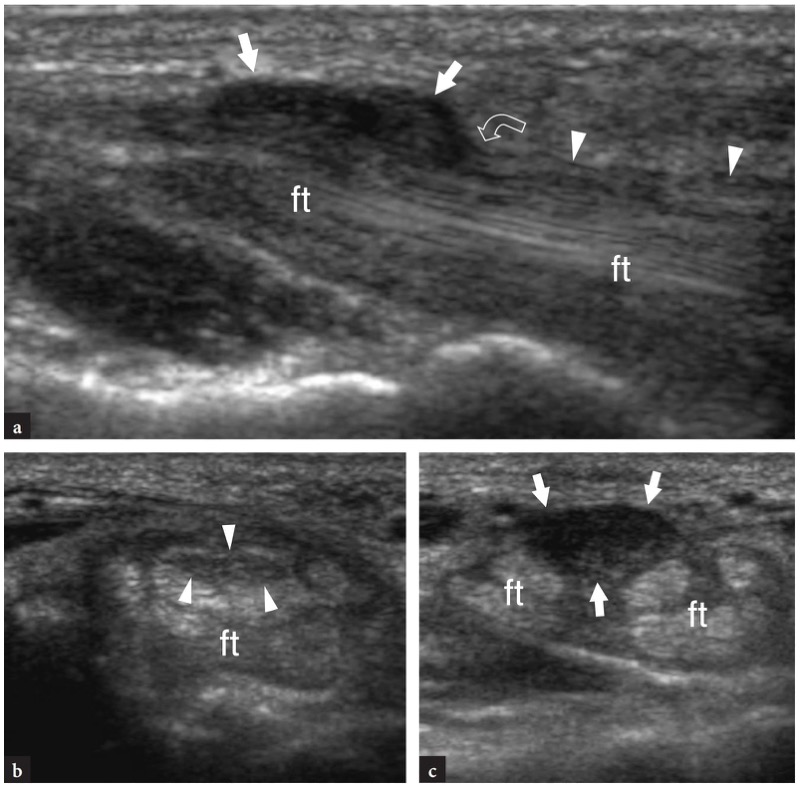
Fig. 50 a-c. Síndrome do túnel carpal. a Imagem de US de eixo longo de 12-5 MHz do nervo mediano (pontas de seta) no túnel do carpo distal e na palma da mão revela um inchaço focal (setas) do nervo logo à frente da borda distal (seta curva) do ligamento transverso do carpo , o chamado sinal de entalhe invertido. Nenhuma mudança no tamanho do nervo e na ecotextura pode ser observada em um nível mais proximal. b,c Imagens de US transversais correlativas de 12-5 MHz obtidas b no túnel distal e c na palma da mão mostram um nervo de aparência normal (pontas de seta) atrás do retináculo que se torna anormalmente aumentado e hipoecogênico com perda da ecotextura fascicular logo após a saída do túnel . pés, tendões flexores. A paciente, designer profissional de arquitetura, apresentava doença do túnel do carpo bilateral e limitação considerável em sua atividade profissional
Como a forma do nervo varia ao longo do túnel, alguns índices foram introduzidos com US para melhor quantificar achados anormais na morfologia do nervo: entre estes, uma área de secção transversal do nervo ≥9 mm2 (Duncan et al. 1999) ou ≥10 mm2 (Buchberger et al. 1992; Chen et al. 1997) calculado no túnel carpal proximal (nível escafoide-pisiforme) por meio da fórmula da elipse [(diâmetro AP máximo) × (diâmetro LL máximo) × (π/4)] é relatado ser o melhor critério diagnóstico para o diagnóstico (Fig. 51a). No entanto, não há consenso na literatura sobre qual tamanho do nervo mediano deve ser considerado anormal. Uma área de secção transversal do nervo ≥15 mm2 também foi proposta por outros autores como o valor limiar (Lee et al. 1999). Esses autores encontraram uma correlação entre a área do nervo e a gravidade dos achados eletrofisiológicos e usaram 15 mm2 como valor de corte para separar pacientes com doença grave nos quais a descompressão cirúrgica é indicada. Em nossa experiência, encontramos o ponto de edema máximo do nervo mais comumente localizado atrás da borda proximal do ligamento transverso do carpo do que no nível proximal do túnel do carpo. Portanto, a maior diferença na área de secção transversa do nervo parece ser obtida de forma mais confiável comparando-se o nível distal do antebraço (nível do pronador quadrado) com a extremidade distal do rádio. Usando esses pontos de referência, a área da seção transversal do nervo mediano é aproximadamente a mesma em estados normais, enquanto pode ser maior que 2 em pacientes com síndrome do túnel do carpo. Além do aumento do nervo mediano proximal, uma razão de achatamento distal >3, calculada no túnel distal pela divisão do diâmetro transverso do nervo pelo seu diâmetro anteroposterior, também foi proposta como um achado adicional da síndrome do túnel do carpo (Buchberger et al. 1991 , 1992). Este último achado, no entanto, não foi confirmado em estudos posteriores (Nakamichi e Tachibana 2000; Sarria et al. 2000) (Fig. 51b, c).
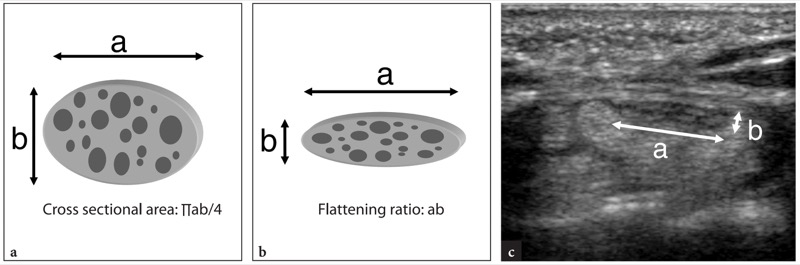
Fig. 51 a-c. Índices quantitativos na síndrome do túnel do carpo. a Área de secção transversal do nervo. Essa medida é calculada no ponto de edema máximo do nervo pelos diâmetros transverso (a) e anteroposterior (b) do nervo usando a fórmula da elipse [abπ/4]. b,c Relação de achatamento. Essa medida é determinada no túnel do carpo distal dividindo-se o diâmetro transverso (a) do nervo pelo seu diâmetro anteroposterior (b). Em c, a medida dos diâmetros dos nervos para o cálculo da razão de achatamento é mostrada em uma imagem de US transversal de 12-5 MHz do túnel do carpo distal. Os valores limite para essas medições são relatados na Seção. 10.5.2.3
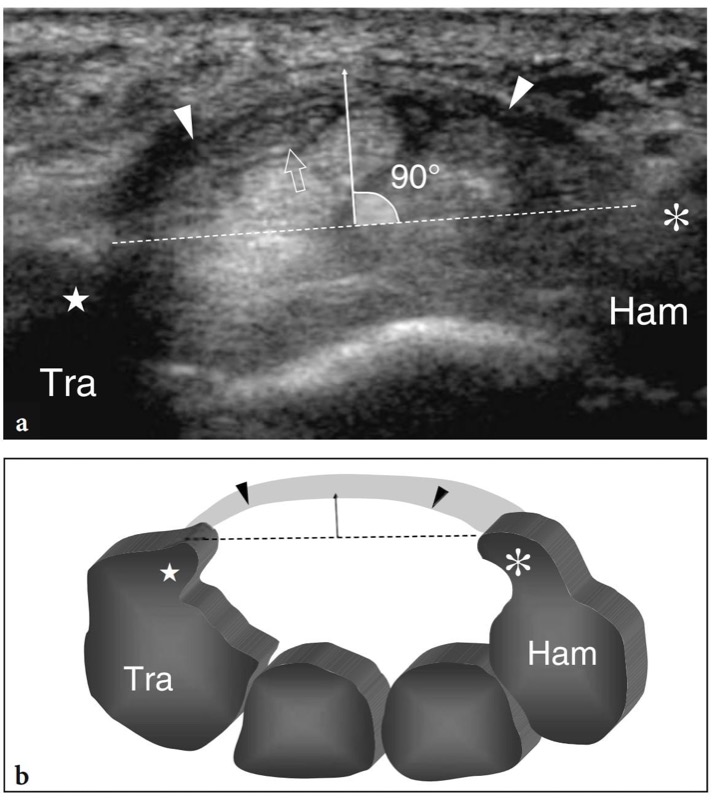
Fig. 52 a,b. Índices quantitativos na síndrome do túnel do carpo. a Imagem de US transversa de 12-5 MHz com b correlação de desenho esquemático mostra o método para calcular o abaulamento do ligamento transverso do carpo. Uma linha (linha tracejada) é desenhada para unir o tubérculo (estrela) do trapézio (Tra) e o gancho (asterisco) do hamato (Ham). Em seguida, traça-se uma perpendicular (linha branca contínua) a essa linha para atingir a porção mais proeminente do ligamento transverso do carpo (pontas de seta). Quando esta última linha mede 4 mm, indica abaulamento anormal do ligamento. Em a, observe o nervo mediano (seta aberta) comprimido contra o ligamento transverso do carpo convexo em paciente com tenossinovite dos tendões flexores
Além de avaliar o nervo mediano e o ligamento transverso do carpo, as causas extrínsecas de aprisionamento do nervo também podem ser identificadas com a US. A maioria dos pacientes com síndrome do túnel do carpo é afetada por tenossinovite dos tendões flexores.FIG. 53). Essa condição pode ser secundária a uma variedade de causas e pode ser identificada com US com base na presença de halos hipoecoicos ao redor dos tendões flexores devido ao derrame de fluido e sinóvia espessada. Em geral, o derrame da bainha sinovial facilita a visualização e a diferenciação dos tendões flexores individuais dentro do túnel do carpo. A varredura dinâmica em planos transversais obtida durante movimentos repetitivos de flexão e extensão dos dedos pode auxiliar na diferenciação entre tendões e sinóvia ecogênica. Para evitar resultados falso-negativos, a varredura deve ser estendida em níveis mais proximais e distais em relação ao túnel do carpo, porque a maior parte do líquido sinovial pode se acumular fora do túnel, onde há menos resistência à distensão da bainha.FIG. 54). A comparação com o punho oposto não envolvido também pode ser útil no caso de achados sutis.
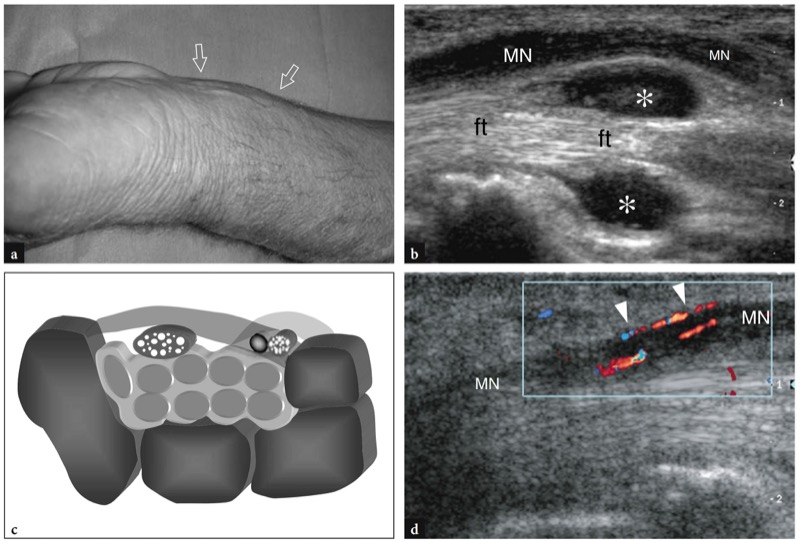
Fig. 53 a-d. Síndrome do túnel do carpo na tenossinovite dos tendões flexores. a Fotografia demonstra inchaço dos tecidos moles (setas) na face palmar do punho esquerdo em um trabalhador manual apresentando incapacidade de cerrar o punho e dor em queimação na face volar do punho e palma. b A imagem de US de eixo longo de 12-5 MHz do nervo mediano no rádio distal demonstra aumento anormal do derrame de fluido (asteriscos) ao redor dos tendões flexores (ft), resultando em deslocamento palmar e compressão do nervo mediano (MN) na entrada do o tunel. c O desenho esquemático correlativo mostra o fluido da bainha (cinza intermediário) circundando os tendões flexores no túnel do carpo. O aumento do conteúdo do túnel causa compressão secundária do nervo mediano. d US Doppler colorido de eixo longo do nervo mediano (MN) demonstra sinais de fluxo sanguíneo (pontas de seta) do plexo perineural longitudinal e dos ramos intranervosos como resultado de alterações hiperêmicas relacionadas à inflamação
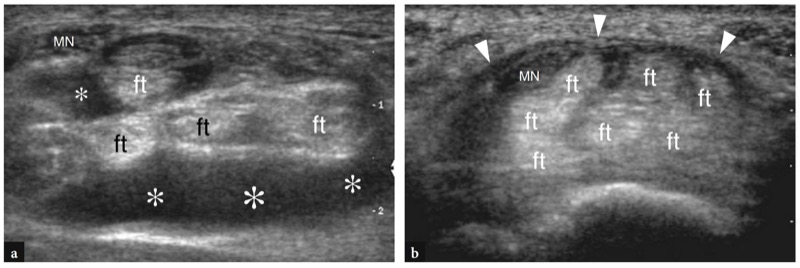
Fig. 54 a,b. Síndrome do túnel do carpo na tenossinovite dos tendões flexores. Mesmo caso ilustrado na Fig. 53. a,b Imagens transversais de US de 12-5 MHz obtidas a no rádio distal eb no nível proximal do túnel do carpo. Observe que um derrame anecóico abundante (asteriscos) na bainha do tendão flexor (ft) é mais bem demonstrado no rádio distal do que no interior do túnel do carpo. Esse achado está relacionado a um menor grau de complacência da bainha dentro do espaço restrito do túnel. Em b, a doença do túnel do carpo é indicada principalmente pelo abaulamento anormal do ligamento transverso do carpo (pontas de seta). MN, nervo mediano
Uma variedade de lesões que ocupam espaço pode ser encontrada dentro do túnel do carpo. Os cistos ganglionares aparecem como massas anecoicas lobuladas com margens bem definidas.FIG. 55). Eles geralmente surgem na porção profunda do túnel das articulações do punho e luxam o nervo mediano e os tendões flexores contra o ligamento transverso do carpo. A amiloidose pode ser uma complicação de doença renal de longa data (Ikegaya et al. 1995; Lanteri et al. 1997; Takahashi et al. 2002). Na US, apresenta-se como uma massa sólida hipoecóica mal definida, surgindo sobre as articulações radiocárpica e mediocarpal, que desloca as estruturas intracanais.FIG. 56). Os músculos acessórios também podem ser encontrados dentro do túnel do carpo. Eles estão relacionados à inserção proximal de um músculo lumbrical, à inserção distal de um ventre dos músculos flexores dos dedos ou são músculos acessórios reais. Em todos os casos, os músculos anômalos aparecem na US como massas hipoecóicas com linhas hiperecóicas internas alongadas refletindo septos musculares. Osso anômalo projetando-se dentro do túnel, como um calo exuberante ou um semilunar deslocado, aparecem como estruturas hiperecogênicas brilhantes com sombra acústica posterior. Uma artéria mediana persistente pode ocasionalmente estar associada à síndrome do túnel do carpo. Em alguns pacientes, os sintomas podem surgir subitamente como resultado de trombose aguda dessa artéria, condição que requer mais tratamento trombolítico do que excisão cirúrgica.FIG. 57). As técnicas de US e Doppler colorido fazem o diagnóstico mostrando falta de pulsatilidade e ausência de fluxo interno na artéria ocluída (Fumiere et al. 2002). Outras massas que podem causar a síndrome do túnel do carpo incluem lipomas e sinovite vilonodular pigmentada.
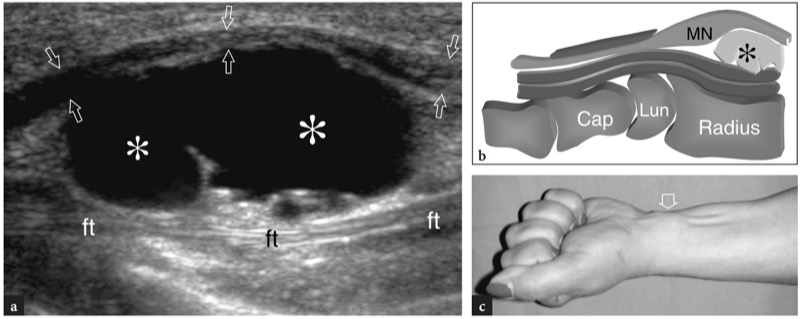
Fig. 55 a-c. Síndrome do túnel do carpo causada por cisto ganglionar. a Imagem de US longitudinal de 12-5 MHz sobre o rádio distal com correlação do diagrama b revela um grande cisto ganglionar bilobado (asteriscos) deslocando o nervo mediano (setas em a, MN em b) em direção à pele e os tendões flexores (ft) para baixo. c A fotografia demonstra o nódulo (seta) causado pelo cisto no punho ventral. O caroço tornou-se mais proeminente enquanto cerrava o punho
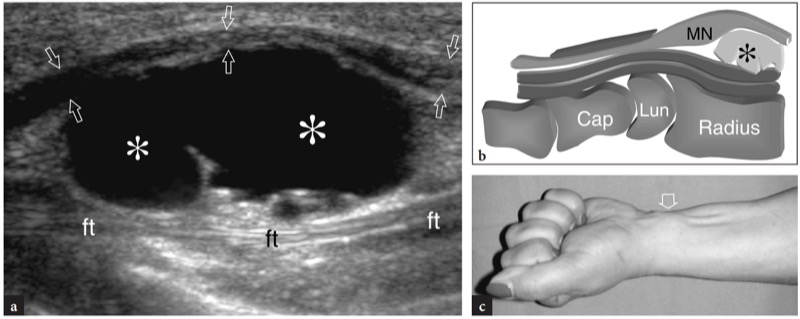
Fig. 56a,b. Síndrome do túnel do carpo na artropatia amiloide. a Imagem de US longitudinal de 12-5 MHz através do túnel do carpo com correlação do diagrama b mostra a maior parte da substância amiloide (asteriscos) contida na porção profunda do túnel que comprime os tendões flexores (ft) e o nervo mediano (MN) contra o retináculo dos flexores (pontas de seta). O paciente tinha insuficiência renal crônica e fazia hemodiálise de longa duração
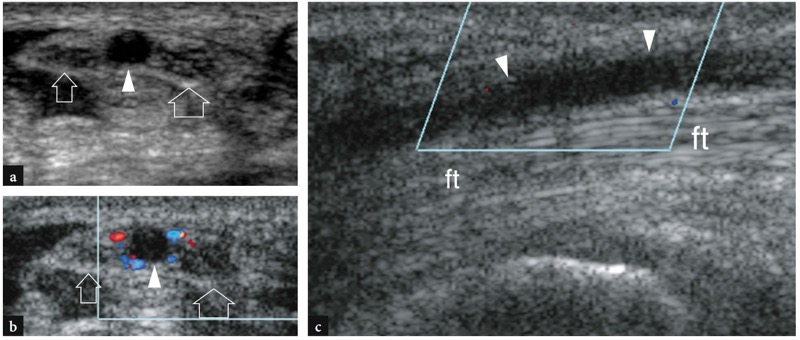
Fig. 57 a-c. Síndrome do túnel do carpo na trombose da artéria mediana persistente. Imagens transversais de US com Doppler 12-5 MHz em escala de cinza e b cores sobre o túnel do carpo proximal demonstram um nervo mediano bífido (setas). Entre os dois troncos nervosos, encontra-se uma artéria mediana hipoecoica aumentada (pontas de seta) livre de sinais de Doppler colorido endoluminal sugerindo oclusão do vaso. Em b, observe o fluxo de cor residual em pequenas colaterais perivasculares distribuídas ao redor da artéria trombosada. c Imagem de US com Doppler colorido longitudinal de 12-5 MHz sobre a artéria (pontas de seta) confirma a ausência de fluxo sanguíneo intravascular. pés, tendões flexores. O paciente era um padeiro que lesionou sua artéria na palma da mão como resultado de microtraumas repetitivos enquanto fazia pão. A trombose se estendia da borda proximal do ligamento transverso do carpo até a palma, onde o vaso era reaberto pelo arco palmar superficial. Após a trombólise, a artéria voltou a ficar pérvia
O tratamento conservador da síndrome do túnel do carpo inclui talas de punho durante o sono, anti-inflamatórios não esteroides e injeções locais de corticosteróides adjacentes ao túnel. Se tal tratamento falhar ou se houver perda sensorial progressiva e fraqueza e atrofia muscular, recomenda-se a descompressão cirúrgica do ligamento transverso do carpo. A cirurgia pode ser realizada com técnica aberta ou endoscópica, dividindo-se o retináculo próximo à sua inserção ulnar no gancho do hamato para evitar danos acidentais aos ramos dos nervos mediano e ulnar. Após a liberação cirúrgica do retináculo, a aparência e a mobilidade do nervo mediano podem melhorar e a fissura no ligamento transverso do carpo pode ser visualizada com US.FIG. 58). Tipicamente, o nervo mediano encontra-se em uma posição mais superficial ao nível do túnel do carpo proximal e as bandas ressecadas do ligamento transverso do carpo estão dispostas obliquamente em cada lado do nervo. A US de alta resolução pode ser usada em pacientes com sintomas recorrentes ou não aliviados para determinar secção incompleta do ligamento transverso do carpo (complicação precoce) ou cicatrização envolvendo o nervo (recorrências tardias) (Chen et al. 1997). No caso de secção incompleta do ligamento, o sinal do entalhe continua a ser apreciado no nervo mediano, embora em nível mais distal do que o observado no pré-operatório (FIG. 59). Por outro lado, o tecido cicatricial pós-cirúrgico no túnel do carpo aparece como uma massa hipoecoica irregular com margens mal definidas envolvendo o nervo mediano.
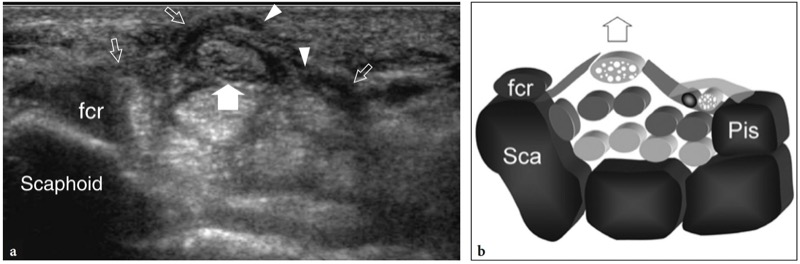
Fig. 58 a,b. Túnel do carpo pós-operatório. a Imagem de US transversal de 12-5 MHz sobre o túnel do carpo proximal com correlação do diagrama b revela uma aparência ondulada das porções radial e ulnar (setas abertas) do ligamento transverso do carpo. As bordas do ligamento seccionado são indicadas por pontas de seta. Após a liberação do ligamento transverso do carpo, o nervo mediano (seta) retorna ao tamanho e aparência normais e move-se anteriormente devido à falta de qualquer constrição ligamentar. Observe a posição ventral anormal do nervo mediano em relação ao tendão flexor radial do carpo (fcr). Após a cirurgia, o paciente apresentou boa recuperação funcional e alívio completo da dor
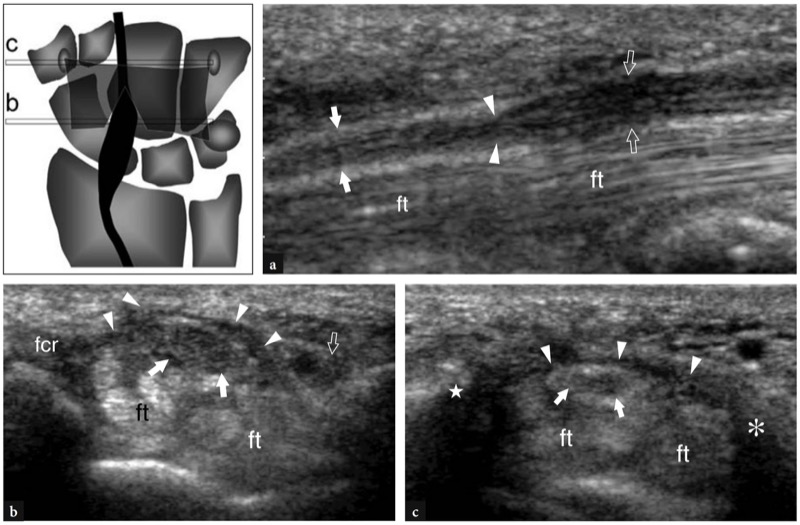
Fig. 59 a-c. Complicação após liberação do túnel do carpo. uma imagem pós-operatória de US de 12-5 MHz longitudinal através do túnel do carpo demonstra um sinal de incisura persistente (cabeças de seta) no nervo mediano ao nível do túnel distal. Observe a mudança no calibre e forma do nervo entre o túnel proximal (setas abertas) e distal (setas brancas). b,c Imagens transversais de US de 12-5 MHz obtidas a no túnel proximal (nível escafoide-pisiforme) eb no túnel distal (nível trapézio-hamato) de acordo com o diagrama de referência mostrado no lado superior esquerdo da figura. b Embora o ligamento transverso do carpo (pontas de seta) seja seccionado e tenha aspecto ondulado, o nervo mediano (setas) permanece espessado e hipoecogênico com perda da ecotextura fascicular. c Mais distalmente, o nervo (setas) ainda é comprimido pela porção distal intacta do ligamento (pontas de seta). Observe a continuidade do ligamento transverso do carpo entre o tubérculo do trapézio (estrela) e o gancho do hamato (asterisco). Esse achado sugere uma secção incompleta do ligamento transverso do carpo. O paciente queixou-se de sintomas persistentes após a cirurgia. Após exame de US, foi novamente operado com bom sucesso clínico. fcr, tendão flexor radial do carpo; pés, tendões flexores dos dedos
Em conclusão, quando há suspeita clínica de síndrome do túnel do carpo com base na história do paciente e no exame físico, a US de alta resolução pode ser um meio útil para: confirmar o diagnóstico mostrando alterações na forma e ecotextura do nervo; descartar variantes anatômicas, como nervo mediano bífido ou presença de artéria mediana do antebraço, que podem contraindicar o acesso artroscópico; avaliar a causa da compressão. A detecção de uma massa ocupando espaço dentro do túnel do carpo geralmente sugere uma abordagem cirúrgica aberta. Quando comparada com estudos eletrodiagnósticos, a US mostrou-se quase equivalente no diagnóstico. Tem sido sugerido como teste inicial de escolha para pacientes com suspeita de síndrome do túnel do carpo (Wong et al. 2004).
42. SÍNDROME DO TÚNEL DE GUYON
Comparada com a síndrome do túnel do carpo e do túnel cubital, a neuropatia ulnar no canal de Guyon é rara. Os sintomas clínicos da síndrome do túnel de Guyon podem variar dependendo do local de compressão do nervo ulnar. Do ponto de vista fisiopatológico, o túnel de Guyon pode ser dividido em três zonas anatômicas (Gross e Gelberman 1984). A zona I corresponde à porção proximal do túnel (nível pisiforme) e abriga o tronco principal do nervo com fibras sensitivas e motoras. As zonas II e III localizam-se mais distalmente (nível hamato): a zona II corresponde à porção profunda do túnel onde se encontra o ramo motor do nervo; a zona III é superficial e contém o ramo sensitivo do nervo ulnar. Dependendo do local da compressão nessas diferentes zonas, o paciente pode apresentar sintomas mistos ou uma síndrome puramente motora ou sensorial. A principal causa da síndrome do túnel de Guyon é representada por cistos ganglionares (Elias et al. 2001), que representam aproximadamente 30-40% dos casos dessa síndrome. Esses gânglios originam-se das articulações hamato-triquetrum ou piso-triquetrum, às quais geralmente estão conectados por meio de um pedículo tortuoso, e se expandem dentro do túnel de Guyon. Essas lesões são prontamente diagnosticadas por US de alta resolução (FIG. 60). Eles geralmente aparecem como massas anecóicas bem delineadas, livres de sinais de fluxo interno. A relação da massa com o nervo ulnar e a artéria ulnar é melhor apreciada em ultrassonografias transversais. Normalmente, a origem do gânglio não pode ser estabelecida com certeza porque seu pedículo quase nunca é bem representado com US. No planejamento pré-operatório, modalidades adicionais devem ser realizadas, como RM e artrografia por TC após injeção de material de contraste na articulação radiocarpal e, eventualmente, mediocarpal, para avaliar detalhadamente a origem e extensão da massa. Entre outros casos de síndrome do túnel de Guyon, lesões na artéria ulnar causando trombose e formação de pseudoaneurisma, e músculos anômalos dentro do túnel, como o abdutor do dedo mínimo acessório, também podem levar à compressão do nervo ulnar por espremer o nervo.
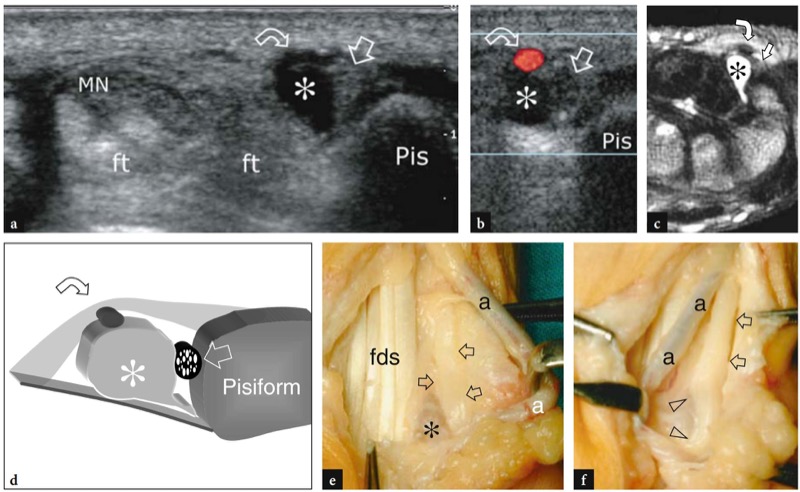
Fig. 60 a−f. Síndrome do túnel de Guyon em gânglio pisotriquetrum. Imagens de US com Doppler 12-5 MHz transversais em escala de cinza e b com imagens de RM c T2w tSE e correlação do diagrama d demonstram um cisto ganglionar hipoecoico oval (asterisco) que desloca a artéria ulnar (seta curva) e comprime o nervo ulnar (reta seta) contra o pisiforme (Pis). Observe a posição do nervo mediano (MN) e dos tendões flexores (ft) no túnel do carpo. e,f As vistas macroscópicas do mesmo caso obtidas e antes ef após a ressecção do cisto ganglionar (asterisco) mostram o nervo ulnar (setas), o tendão flexor superficial dos dedos (fds) e a artéria ulnar (a). Em f, observe o perfil côncavo (pontas de seta) do nervo ulnar no ponto onde o cisto foi removido, sugerindo aprisionamento do nervo
43. TRAUMA NERVOSO
Em um cenário traumático, lesões agudas nos nervos do punho são geralmente o resultado de lesões penetrantes. O diagnóstico dessas lesões é simples ao exame físico e a US pode ter um papel complementar na obtenção de maior confirmação do diagnóstico clínico e na avaliação precisa do local da lesão nervosa. Nas roturas completas, o nervo seccionado é interrompido por uma área hipoecoica irregular que intervém entre os cotos nervosos relacionados ao hematoma e, posteriormente, à fibroesclerose. Normalmente, a pressão local obtida com a sonda sobre o local da lesão pode provocar dor aguda (sinal US Tinel). A aparência de rupturas parciais no US pode ser diferente dependendo do tamanho do nervo. Em nervos pequenos, como os ramos divisionais do nervo ulnar e do nervo radial, as rupturas parciais aparecem como um edema do nervo fusiforme com alterações ecotexturais hipoecoicas (neuroma fusiforme) na ausência de defeitos na continuidade do nervo. Em nervos grandes, como o mediano e o nervo ulnar, as rupturas parciais são melhor representadas em planos transversais, mostrando a interrupção completa de alguns fascículos, enquanto outros fascículos mantêm uma aparência normal.FIG. 61). Com sondas de altíssima frequência, uma avaliação cuidadosa de US em planos de eixo curto pode estabelecer a porcentagem de fascículos afetados. Na maioria dos casos, uma estimativa do envolvimento fascicular, ou seja, se menos ou mais de 50% dos fascículos são afetados, pode ser feita com segurança. A área do punho onde os nervos mediano e ulnar estão particularmente expostos a lesões penetrantes está localizada proximal ao túnel do carpo, onde esses nervos cursam superficialmente, logo abaixo da pele. O examinador deve ter em mente que o tendão flexor radial do carpo é frequentemente afetado em lesões traumáticas do nervo mediano. Da mesma forma, se o nervo ulnar estiver lesionado, o tendão flexor ulnar do carpo e a artéria ulnar raramente são poupados. Então, uma lesão nervosa deve ser suspeitada se uma lesão aberta for seguida por perda da função do tendão. Como regra, os tendões dos dedos médio e anular ficam mais superficiais do que os dos dedos indicador e mínimo e, portanto, são mais propensos a serem envolvidos por lacerações no punho ventral. Nas lesões crônicas não operadas dos nervos mediano e ulnar, um neuroma hipertrofiado geralmente se desenvolve no nível da seção do nervo, possivelmente causando um nódulo no punho ventral.figos. 62, 63). Outro local típico de lesão nervosa por causas extrínsecas relacionadas à ocupação é a área do gancho do hamato, onde os ramos divisionais do nervo ulnar cursam em íntima aposição ao osso. A pressão externa crônica causada por estresse repetitivo no aspecto ulnar do punho volar por muletas ou uso repetitivo de ferramentas durante o trabalho manual ou atividades esportivas, como andar de bicicleta, pode ser a causa de uma neuropatia ulnar envolvendo o ramo superficial ou profundo do nervo neste site (FIG. 64). Nesses casos, um espessamento do nervo fusiforme pode ser observado logo acima do gancho do hamato. A fratura-luxação de Galeazzi também pode levar à neuropatia ulnar secundária.
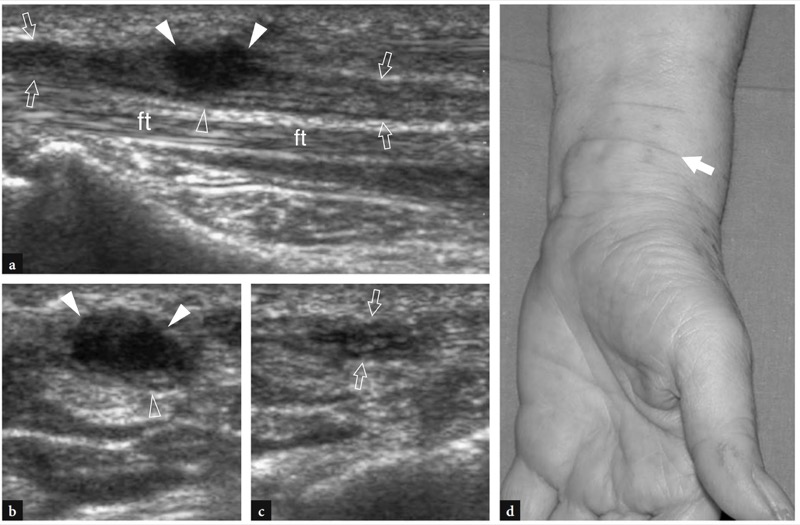
Fig. 61 a-d. Ruptura parcial do nervo mediano por um ferimento de faca. a Imagem de US de eixo longo de 12-5 MHz do nervo mediano (setas) na metáfise radial revela um neuroma hipoecoico sólido (pontas de seta brancas) desenvolvendo-se a partir dos fascículos superficiais seccionados do nervo, enquanto os fascículos profundos (ponta de seta aberta) continuam inalterados . b,c Imagens de US de eixo curto de 12-5 MHz do nervo mediano obtidas b no nível do neuroma e c imediatamente proximal a ele. Observe o neuroma hipoecoico (pontas de seta brancas) e alguns fascículos poupados (ponta de seta aberta) ao longo da porção profunda do nervo mediano (setas). d Fotografia do punho ventral no mesmo caso mostra a cicatriz (seta) na pele produzida pelo bisturi. A paciente infligiu a ferida em si mesma em uma tentativa de suicídio
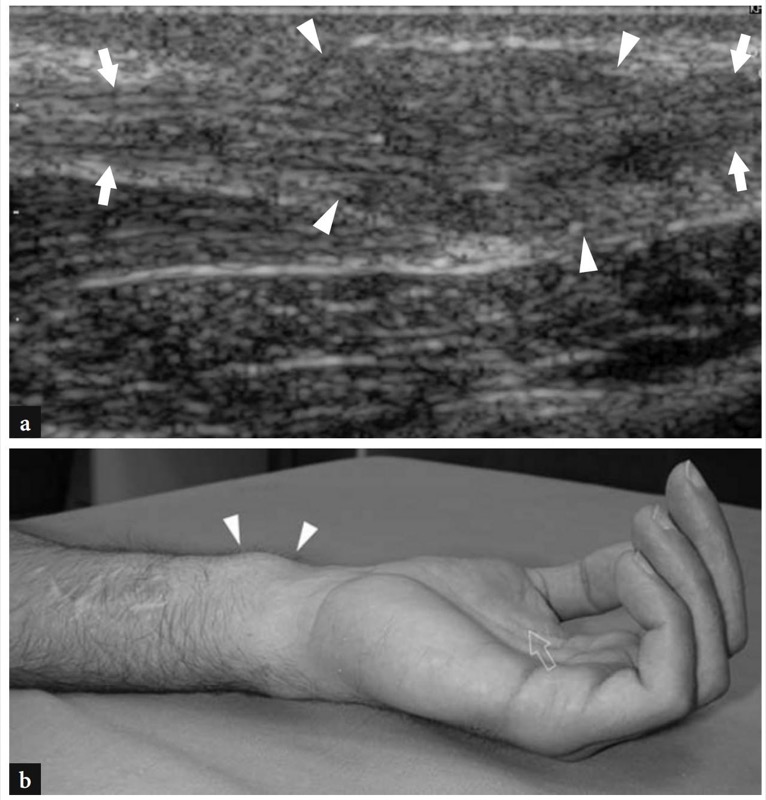
Fig. 62 a,b. Neuroma pós-traumático do nervo mediano. a Imagem de US longitudinal de 12-5 MHz sobre o antebraço distal com b correlação fotográfica mostra um neuroma traumático hipertrófico (pontas de seta) dentro do nervo mediano (setas brancas) causado por uma ferida de vidro. O neuroma aparece como uma massa irregular hipoecoica abaulada (pontas de seta) com margens indefinidas devido a aderências. Na fotografia, observe a atrofia coexistente dos músculos da eminência tenar (seta aberta). O paciente apresentava lesões associadas do músculo flexor superficial dos dedos e do tendão flexor radial do carpo e apresentava déficit funcional completo do nervo mediano. A US não foi capaz de quantificar o grau de dano do nervo dentro do neuroma
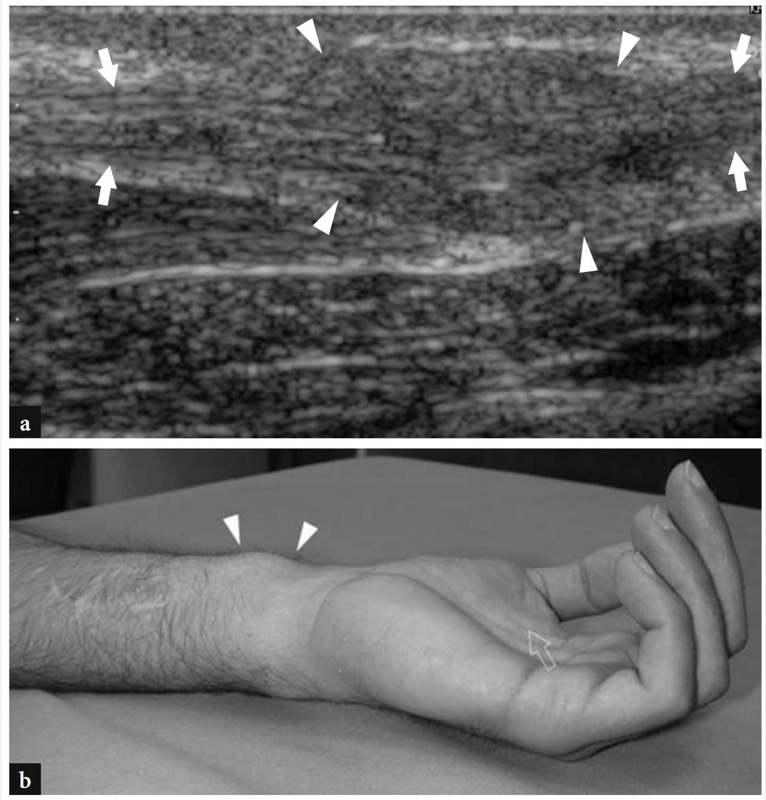
Fig. 63 a-c. Ruptura completa do nervo ulnar por uma ferida de uma serra rotativa. a longitudinal e b imagens transversais de US de 12-5 MHz obtidas distalmente ao gancho do hamato (H) demonstram ruptura completa do ramo superficial do nervo ulnar. Em a, observe o trajeto ondulado do coto do nervo proximal (setas) terminando em um neuroma hipoecoico (cabeça de seta). Em b, dois neuromas adjacentes são encontrados conectados aos cotos proximal (ponta de seta branca) e distal (ponta de seta aberta) do nervo seccionado. O paciente apresentava ruptura concomitante dos tendões flexores do quarto e quinto dedos. c A fotografia mostra a linha de corte (seta) na eminência hipotenar e o acesso operatório subsequente (pontas de seta). A sutura do nervo ulnar falhou e a tenorrafia dos flexores levou à retração do dedo
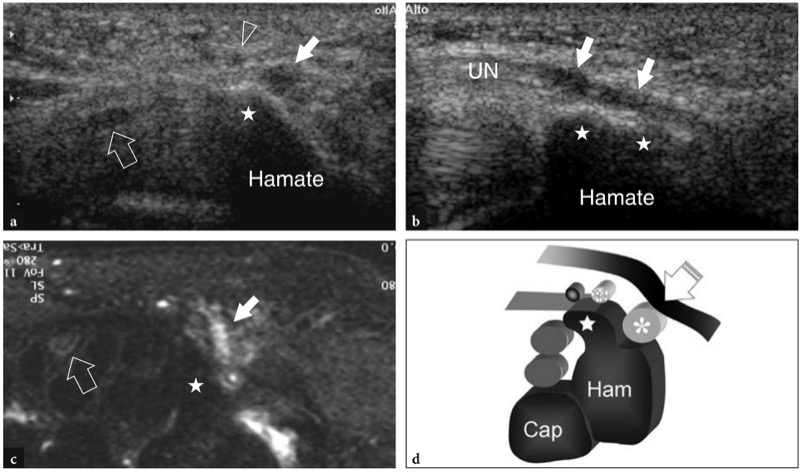
Fig. 64 a-d. Lesão seletiva do ramo motor do nervo ulnar ao nível do hamato em paciente com atrofia interóssea dorsal e sensibilidade normal no quarto e quinto dedos. a Imagens de US transversais e b longitudinais de 12-5 MHz obtidas na área do gancho do hamato com correlação de imagem de RM T2w tSE com supressão de gordura demonstram inchaço hipoecoico fusiforme (setas brancas) do ramo profundo do nervo ulnar (UN) onde ele passa proximidade do anzol de hamato (estrelas). Observe o tamanho maior do ramo profundo em comparação com o ramo superficial (ponta de seta). Esses ramos devem ser semelhantes em tamanho em condições normais. Seta vazia, nervo mediano. d Desenho esquemático ilustra o mecanismo de lesão por compressão direta do nervo (asterisco) contra o hamato (estrela) por compressão externa (seta vazia). Neste caso em particular, a paciente andou de muletas e apoiou o peso do corpo sobre a palma das mãos, comprimindo o nervo ulnar contra o hamato
44. TRAUMA DE EMBARCAÇÃO
Devido à sua localização superficial e proximidade com os ossos do carpo, os vasos da mão e do punho são particularmente predispostos ao trauma direto. Microtraumas na parede do vaso podem causar espessamento da íntima com depósitos de fibrina que podem levar a trombose e formação de pseudoaneurismas. A artéria ulnar e seus ramos são tipicamente afetados no túnel de Guyon (síndrome de Hammer). O envolvimento do ramo superficial é mais comum porque essa pequena artéria pode ser pinçada entre a pele e o gancho do hamato em decorrência de trauma local repetido. Isso ocorre frequentemente em trabalhadores braçais e em algumas atividades recreativas, como andar de bicicleta (de Faucal et al. 1991; Klein et al. 1991). Os pacientes queixam-se de dor localizada no lado ulnar do punho palmar como consequência de alterações isquêmicas nos dedos anular e mínimo devido a microembolias e vasoespasmos. A US de alta resolução demonstra artéria aumentada com pulsatilidade ausente ou diminuída e espessamento da parede arterial. O coágulo que preenche o lúmen aparece como uma estrutura hipoecoica. A pressão focal com a sonda pode ser dolorosa e não afeta o tamanho do vaso. A imagem com Doppler colorido e potente pode aumentar a confiança diagnóstica ao não mostrar sinais de fluxo na artéria. Pequenas colaterais podem ser demonstradas ao redor da artéria trombosada como uma rede de vasos irregulares unindo as duas extremidades do trombo. O fluxo retrógrado pode ser encontrado nos arcos arteriais palmares em casos de oclusão da artéria radial ou ulnar. Como resultado de um mecanismo de compressão semelhante, o ramo superficial da artéria radial pode ser seccionado contra o tubérculo do trapézio.FIG. 65). Além disso, a artéria radial pode ser danificada na operação de remoção de um gânglio palmar que pode circundar o vaso. Microtraumas repetitivos na artéria ulnar podem causar enfraquecimento da parede do vaso até a formação de pseudoaneurismas. O efeito de massa do pseudoaneurisma e sua rigidez podem levar à compressão do nervo ulnar. O diagnóstico clínico pode ser difícil nesses casos, pois o paciente com aneurisma da artéria ulnar pode apresentar uma mistura de sintomas neurológicos e vasculares. A US demonstra o saco hipoecoico do aneurisma em continuidade com a artéria. A imagem com Doppler colorido e potente pode ser útil para confirmar o fluxo interno residual e para avaliar os vasos colaterais.
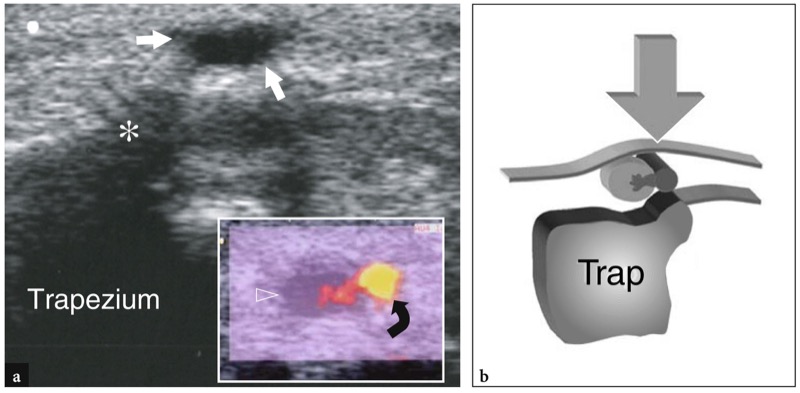
Fig. 65 a,b. Pseudoaneurisma do ramo palmar da artéria radial. a Imagem de US transversa de 12-5 MHz obtida na face volar radial do punho com correlação do diagrama b mostra uma pequena massa hipoecoica (setas brancas) sobrejacente ao tubérculo (asterisco) do trapézio. Na inserção no lado inferior direito da figura, a imagem com Doppler colorido demonstra o ramo palmar da artéria radial (seta curva) adjacente à massa e sinais de fluxo atingindo o centro da lesão (ponta de seta aberta). Neste paciente o pseudoaneurisma decorreu de trauma local crônico devido ao uso de cadeira de rodas
45. DISTÚRBIOS ÓSSEOS E ARTICULARES – SINOVITE
A US provou ser um meio preciso para detectar e quantificar derrames nas articulações rádio-ulnar distal, radiocarpal, mediocarpal e carpometacarpal (Koski 1992). Como a espessura dos tecidos para-articulares é menor no dorso do punho, uma abordagem dorsal geralmente é mais adequada para avaliar esses espaços articulares. A distensão fluida da articulação rádio-ulnar distal é melhor representada em imagens transversais de US obtidas em um nível mais proximal do que a linha articular, onde a cápsula tem maior complacência à distensão.FIG. 66). Imagens longitudinais de US raramente são úteis para investigar a articulação rádio-ulnar distal. Por outro lado, esses são os melhores planos para avaliar os recessos dorsais das articulações radiocárpica e mediocarpal.FIG. 67). As efusões nos recessos radiocarpal, mediocarpal e carpometacarpal são, de fato, bem representadas nas imagens de US sagital mediana. Nesses níveis, as imagens transversais de US são mais úteis para distinguir entre fluido intra-articular profundo e derrames superficiais da bainha dos tendões extensores. A US coronal também pode ser útil para investigar a articulação radiocárpica no nível do espaço radioescafoide durante o desvio radial e ulnar passivo do punho.
Semelhante a outras articulações do corpo, a diferenciação entre derrame e pannus sinovial pode não ser fácil no punho devido à sua ecotextura hipoecóica semelhante. Como regra geral, o pannus parece mais ecogênico e a pressão aplicada sobre ele com a sonda causa apenas um colapso parcial do recesso, enquanto o fluido livre é facilmente espremido para longe do campo de visão da imagem de US. Devido à posição superficial das articulações do punho, os sistemas de Doppler colorido e de potência podem ser úteis para esse propósito, revelando o fluxo sanguíneo dentro da membrana sinovial. Deve-se estar ciente de que a hiperemia depende do grau de inflamação e que um pannus “fibroso” menos ativo pode parecer completamente livre de sinais de fluxo de cores.
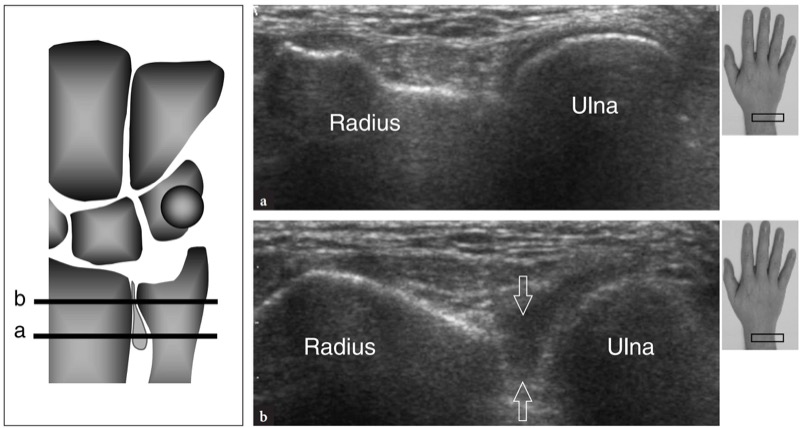
Fig. 66 a,b. Sinovite da articulação rádio-ulnar distal. a Imagens de US transversais distal e b proximal de 12-5 MHz obtidas sobre o aspecto dorsal da articulação rádio-ulnar distal nos níveis (barras pretas horizontais) indicadas no diagrama à esquerda mostram o recesso proximal distendido por fluido (setas). Nenhum derrame é visto ao nível das cartilagens articulares. As inserções no lado superior direito da figura indicam o posicionamento da sonda
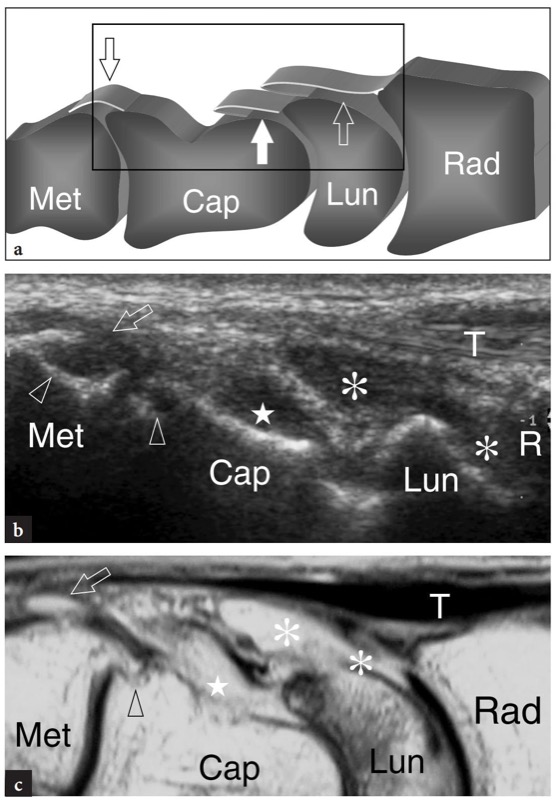
Fig. 67 a-c. Sinovite das articulações do punho. a Desenho esquemático do aspecto dorsal do punho ilustra a posição dos recessos das articulações radiocarpal (seta branca aberta), mediocarpal (seta branca) e carpometacarpal (seta preta aberta). b,c As imagens longitudinais b de 12-5 MHz de US e c T2w tSE de RM em um paciente com artrite reumatóide avançada demonstram sinovite das articulações radiocarpal (asteriscos), mediocarpal (estrela) e carpometacarpal (seta aberta). O campo de visão das imagens de US e RM são indicados em uma caixa preta. Com base na forma dos ossos do carpo, a US é capaz de descrever a distensão de cada recesso individual das articulações do punho. Observe as pequenas erosões ósseas (pontas de seta) no pólo distal do capitato. Met, metacarpo; Cap, capitato; Lun, lunar; Ras em a,ce R, em b, raio; T, tendões extensores
46. ARTRITE REUMATÓIDE
Uma variedade de artrites pode afetar as articulações do punho, sendo as mais importantes a artrite reumatóide e a artrite psoriática. A artrite reumatóide, é caracterizada por sinovite bilateral e simétrica. A primeira manifestação da artrite é a sinovite serosa com hiperplasia moderada da membrana sinovial e hiperemia das estruturas para-articulares. Mais tarde no curso, a membrana sinovial torna-se marcadamente espessada e hipervascular, levando à formação do pannus sinovial que causa erosões ósseas e desintegração das cartilagens articulares. O pannus leva a danos progressivos da cápsula articular e ligamentos e subsequente instabilidade articular. O diagnóstico de artrite reumatóide baseia-se em características clínicas, testes sorológicos (testes de Waaler-Rose e Látex) e achados radiográficos. No entanto, a sorologia pode ser negativa em pacientes com doença evidente (artrites soronegativas) e a radiografia pode demonstrar apenas alterações tardias quando as erosões estão presentes. Como o diagnóstico precoce é fundamental para estabelecer uma terapia agressiva e prevenir alterações articulares destrutivas, são usadas modalidades de imagem adicionais, como a ressonância magnética. A RM é um meio preciso para avaliar os tecidos moles para-articulares, detectar derrame intra-articular e pannus sinovial e mostrar danos cartilaginosos e erosão óssea (Sugimoto et al. 2000). No entanto, essa modalidade é cara e nem sempre adequada para garantir o acompanhamento da doença crônica.
Nos últimos anos, uma atenção crescente tem sido direcionada ao papel da US na avaliação da artrite reumatóide do punho e da mão (Koski 1992; Koski e Hermunen 2001; Lund et al. 1995; van Vugt et al. 1997, 1998; de Flaviis et ai., 1988). Os achados de articulações artríticas na US dependem do estágio e da gravidade da doença. Em estágios iniciais, a US de alta resolução pode detectar a presença e localização de derrames intra-articulares nos recessos da articulação do punho, permitindo a diferenciação entre o envolvimento articular e para-articular.FIG. 68). Na doença avançada, a US de alta resolução mostra alargamento da cavidade articular e pannus sinovial aparecendo como uma estrutura hipoecoica preenchendo parcial ou completamente o espaço articular. Na imagem Doppler colorido, o padrão hiperêmico da sinóvia correlaciona-se bem com a atividade da doença e pode ser usado como parâmetro para o acompanhamento dos pacientes.FIG. 69). Quando necessário, biópsia sinovial (van Vugt et al. 1997) e injeção intra-articular de corticosteroide (Koski e Hermunen 2001) podem ser efetivamente guiadas com US no espaço articular apropriado.
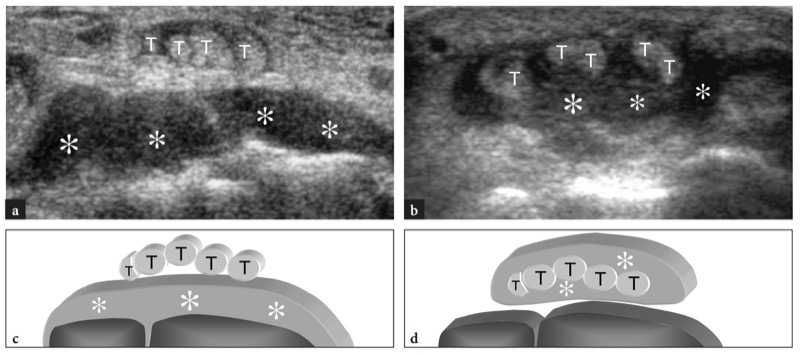
Fig. 68 a-d. Distinguindo sinovite articular versus tenossinovite extensora com US. a, b Imagens transversais de US de 12-5 MHz obtidas no dorso do punho em dois pacientes com artrite reumatóide, cada um apresentando sensibilidade e edema no dorso do punho direito. Em a, o derrame sinovial (asteriscos) está intimamente em oposição aos ossos do punho porque o processo inflamatório envolve os recessos dorsais das articulações do punho, enquanto os tendões extensores (T) sobrejacentes são poupados. Em b, a efusão (asteriscos) ocorre ao redor dos tendões extensores (T) como expressão de tenossinovite, enquanto os recessos dorsais das articulações do punho são normais. c,d Correlações do diagrama
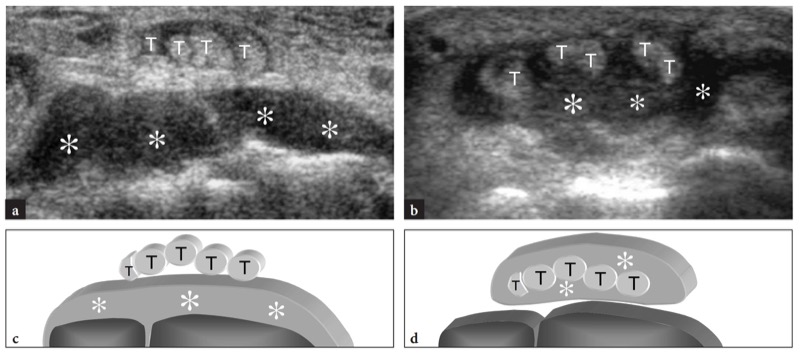
Fig. 69 a-d. Distinguindo pannus reumatóide ativo versus inativo com imagem Doppler colorido. A,b imagens longitudinais a em tons de cinza e b com Doppler colorido de 12-5 MHz sobre o dorso do punho em uma criança com artrite reumatóide juvenil mostram pannus ativo (pontas de seta brancas) como um espessamento acentuado da membrana sinovial caracterizado por um padrão hipervascular (pontas de seta abertas ) na imagem Doppler colorida. Observe uma pequena erosão no polo posterior do semilunar preenchido por pannus ativo e contendo sinal de fluxo colorido em seu interior. c, d As imagens de US Doppler colorido em escala de cinza c d sobre o dorso do punho em um paciente com doença reumatóide crônica revelam pannus “fibroso” como uma área hipoecoica fina (pontas de seta) sobrejacente aos ossos do carpo. Observe o contorno indistinto dos ossos do carpo relacionado a extensas erosões e destruição das articulações após envolvimento articular crônico. Cap, capitato; Lun, lunar; Rad, raio
A perda de definição e afinamento das cartilagens articulares podem refletir o processo condrolítico da artrite. O examinador deve ter em mente que a US permite apenas uma avaliação parcial das cartilagens hialinas das articulações radiocarpal e mediocarpal devido à orientação vertical de muitas superfícies articulares em relação à sonda. Além disso, as cartilagens articulares da articulação radioulnar distal não podem ser representadas com US. Em certos sites, no entanto, a varredura dinâmica pode melhorar sua demonstração. Isso é verdade para as cartilagens dorsais das articulações radiocárpicas e mediocarpais, como a cartilagem dorsal do semilunar, durante a varredura com a mão flexionada. Novamente, a cartilagem escafoide pode ser melhor representada quando os planos coronais sobre o aspecto radial do punho são obtidos com desvio ulnar. Na artrite crônica, as erosões ósseas aparecem como áreas de descontinuidade cortical focal e como defeitos ovais ou redondos bem definidos do córtex.FIG. 70). As erosões podem ser observadas preenchidas por pannus que, na sinovite ativa, pode apresentar fluxo hiperêmico proveniente do osso interno.Fig. 69a, b). Os locais mais comumente envolvidos pela artrite erosiva são a face dorsal do corno posterior do semilunar e o estiloide ulnar. Nesses níveis, as erosões podem ser decorrentes de sinovite da articulação radioulnar distal e radiocárpica, bem como do acometimento do tendão extensor ulnar do carpo. À medida que o processo destrutivo progride e as erosões crescem em tamanho e se tornam mais numerosas, os ossos do carpo tornam-se indistintos e difíceis de diferenciar uns dos outros. Em pacientes com doença crônica, a subluxação das articulações segue enfraquecimento e ruptura dos ligamentos, rupturas dos tendões com curso para-articular e desintegração das superfícies articulares dos ossos. A insuficiência funcional da fibrocartilagem triangular, secundária à sinovite crônica da articulação radiocárpica e radioulnar distal, pode levar à luxação dorsal da cabeça ulnar.FIG. 71). Este último achado associado a erosões e irregularidades dos contornos ósseos e inflamação da bainha adjacente do tendão extensor ulnar do carpo pode levar à luxação e cisão longitudinal do tendão extensor ulnar do carpo e possíveis rupturas do extensor dos dedos do anel e mindinho , a chamada síndrome da caput ulnae (FIG. 72). Os estágios finais do envolvimento do punho pela artrite reumatóide são caracterizados por anquilose que aparece como uma linha hiperecoica contínua na superfície dos ossos do punho refletindo a fusão óssea.
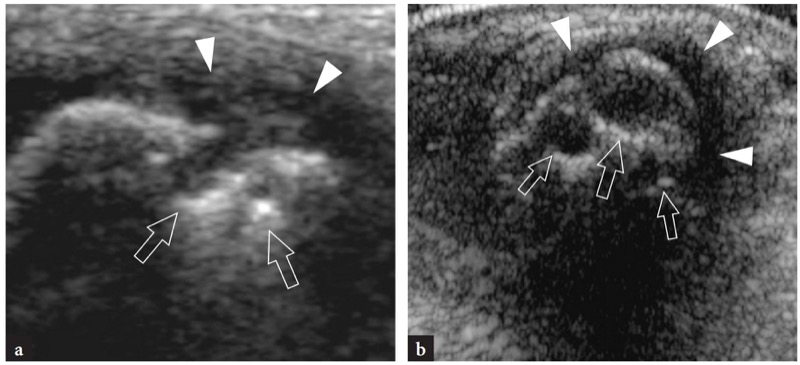
Fig. 70 a,b. Erosões ósseas. a,b Imagens transversais de US de 12-5 MHz sobre a cabeça ulnar em dois pacientes com artrite reumatóide de longa data revelam erosões ósseas (setas) como pequenos defeitos regulares do contorno cortical. Observe o pannus sinovial (pontas de seta) localizado dentro e ao redor deles
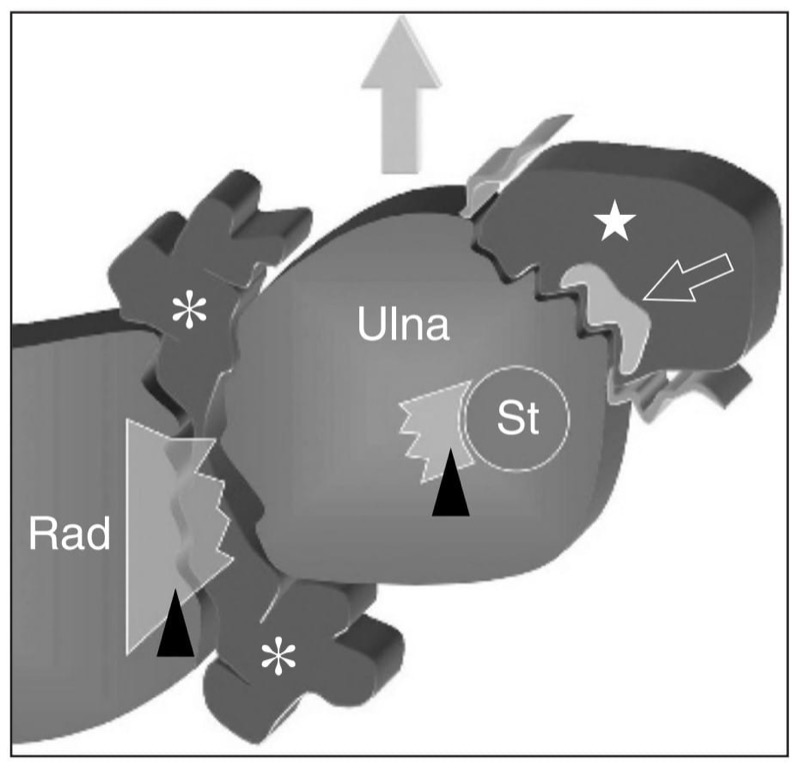
Fig. 71. Síndrome da caput ulnae na artrite reumatóide. Desenho esquemático de uma visão transversal através da articulação radioulnar distal delineia a ruptura da fibrocartilagem triangular (cabeças de seta) e erosões marginais no nível da articulação radioulnar distal devido ao pannus intra-articular (asteriscos). Como resultado, a ulna subluxa dorsalmente (seta cinza). Pannus (estrela) dentro da bainha do tendão extensor ulnar do carpo (seta aberta) leva a erosões corticais, ruptura do retináculo e afinamento e divisão do tendão. St, estiloide da ulna; Rad, raio
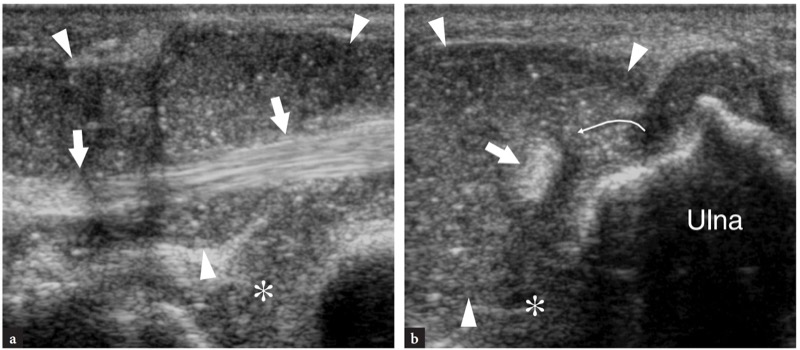
Fig. 72 a,b. Síndrome da cabeça ulnar na artrite reumatóide. a Longitudinal e b imagens transversais de US de 12-5 MHz sobre o tendão extensor ulnar do carpo (setas retas) revelam pannus sinovial dentro da articulação rádio-ulnar distal (asterisco) e a bainha do tendão extensor ulnar do carpo (cabeças de seta). O tendão está deslocado (seta curva) para fora de seu sulco ulnar devido à ruptura do retináculo. Veja a Fig. 10.20b para comparação com achados normais
Uma vez feito o diagnóstico de artrite reumatoide, o examinador também deve avaliar com precisão a integridade dos tendões para-articulares, pois na tenossinovite de longa data a ação lítica do pannus mediada por citocinas e a presença de enzimas no líquido sinovial podem levar à sua lesão secundária. dano. Quando envolvidos pelo processo da doença, os tendões tornam-se inchados e podem apresentar uma estrutura fibrilar heterogênea devido a danos bioquímicos e mecânicos crônicos.FIG. 73). Então, eles podem parecer mais finos (refletindo uma lágrima parcial) ou completamente interrompidos e retraídos (refletindo uma lágrima completa) (FIG. 74). Em pacientes com artrite reumatóide, os tendões extensores dos dedos mínimo e anular se rompem mais comumente no punho.FIG. 75). Como dito anteriormente, isso parece ser secundário ao atrito repetitivo sobre a superfície óssea irregular da cabeça ulnar dorsalmente deslocada. A detecção precoce por US do envolvimento do tendão é fundamental porque pode indicar a necessidade de tenossinovectomia, que é eficaz para evitar mais danos ao tendão e rupturas completas. Quando as rupturas parciais e completas não podem ser diferenciadas com base apenas nos achados clínicos, a avaliação dinâmica do US pode ser útil para demonstrar diretamente a falta de movimentos do tendão. Em rupturas completas, a US de alta resolução tem valor na localização precisa da extremidade proximal retraída do tendão rompido (Fornage 1989) e na exclusão de qualquer compressão do nervo, como a do nervo interósseo posterior no cotovelo, que pode mimetizar o tendão rupturas.
Outra complicação típica relacionada ao processo inflamatório na artrite reumatoide é a instabilidade do tendão que ocorre secundária ao afrouxamento ou ruptura dos retináculos. Essa condição afeta o tendão extensor ulnar do carpo e decorre do envolvimento da articulação rádio-ulnar distal pelo pannus com ruptura secundária da fibrocartilagem triangular e deslocamento superior da cabeça ulnar ou pelo enfraquecimento da bainha do tendão. O deslocamento ventral do extensor ulnar do carpo pode ser visto durante a supinação ou flexão palmar do punho e requer varredura dinâmica para avaliação adequada. A divisão longitudinal pode complicar o ressalto intermitente do tendão sobre o córtex irregularmente erodido da ulna.
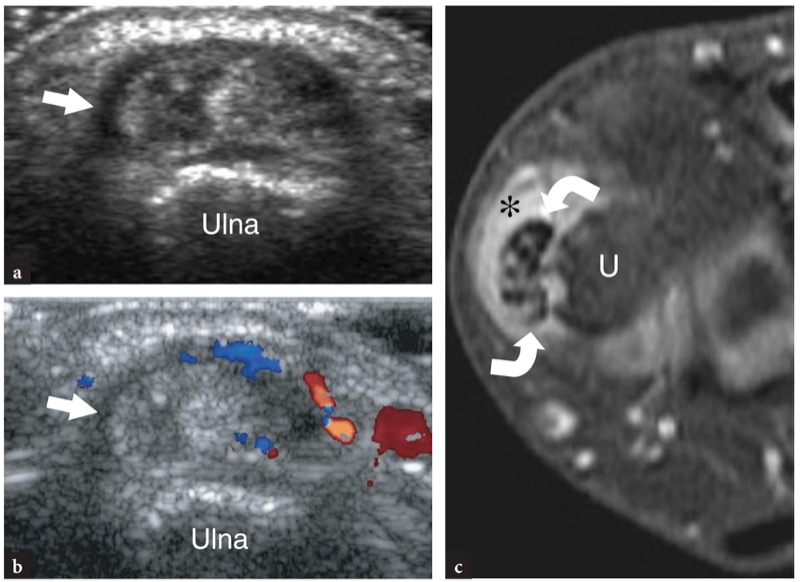
Fig. 73 a-c. Separações longitudinais do tendão extensor ulnar do carpo na artrite reumatóide. Imagens transversais de US Doppler 12−5 MHz transversais em escala de cinza e b sobre a cabeça da ulna demonstram um tendão extensor ulnar do carpo inchado e heterogêneo (seta) com fendas hipoecogênicas intrasubstância sugerindo fissuração longitudinal. Na imagem com Doppler colorido, sinais aumentados de fluxo são visíveis no nível da bainha sinovial em relação à hiperemia inflamatória. c A imagem correlativa de RM T2w com supressão de gordura transversa revela derrame leve da bainha (asterisco) e áreas intratendíneas de intensidade de sinal aumentada consistente com uma ruptura parcial do tendão extensor ulnar do carpo (setas curvas).U, ulna
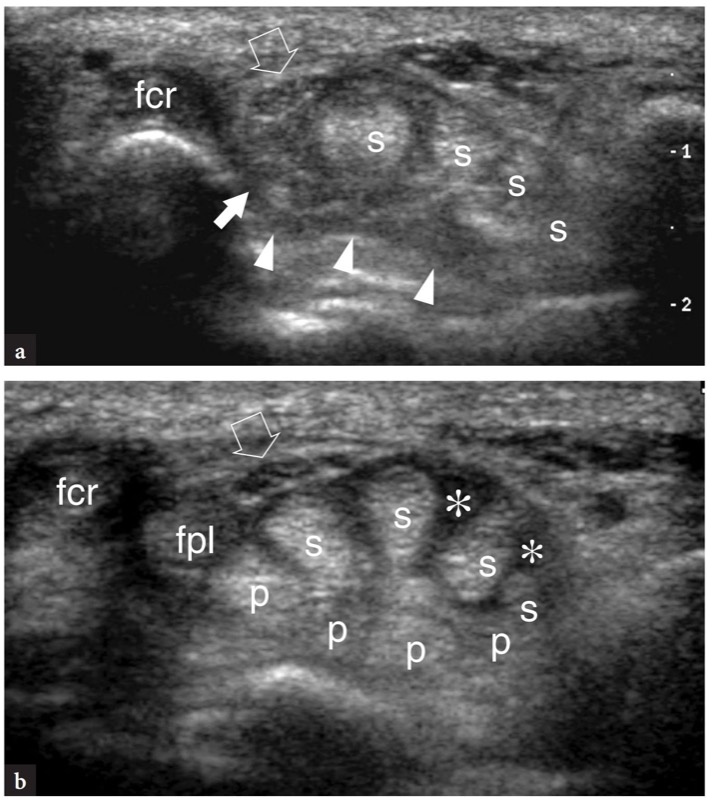
Fig. 74 a,b. Rupturas Múltiplas dos Tendões Flexores na Artrite Reumatóide. a Imagem transversa de US de 12-5 MHz do túnel do carpo direito em paciente com déficit de flexão dos dedos mais evidente no nível da falange distal demonstra a ausência dos tendões flexor longo do polegar (seta branca) e flexor profundo dos dedos (pontas de seta). Os tendões residuais do flexor superficial dos dedos (s) estão intactos, mas inchados. b A imagem transversal correspondente de 12-5 MHz do túnel do carpo esquerdo demonstra tenossinovite dos flexores (asteriscos) sem sinais de descontinuidade do tendão. Em particular, observe os tendões flexor profundo dos dedos (p) e flexor longo do polegar (fpl) que não são detectáveis em a. Seta aberta, nervo mediano; fcr, flexor radial do carpo
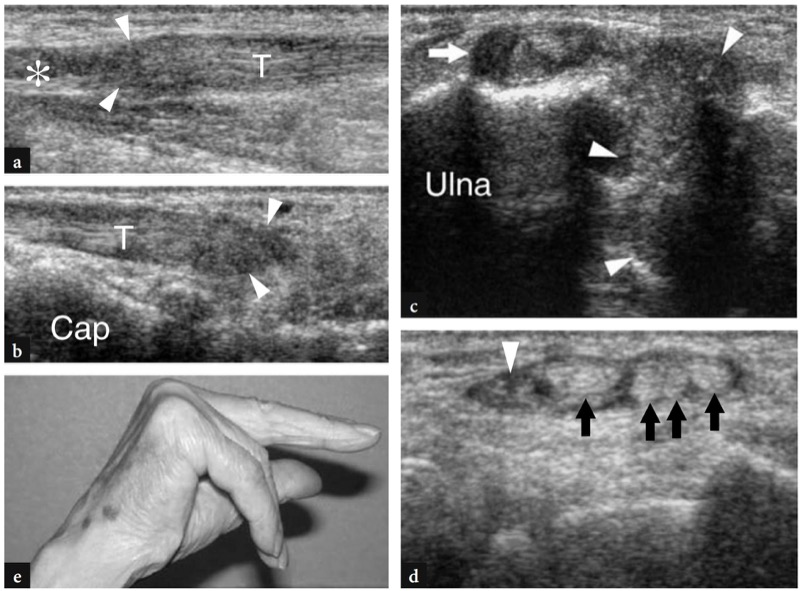
Fig. 75 a−e. Lesão completa do tendão extensor na artrite reumatóide. a,b Imagens longitudinais de US de 10-5 MHz sobre o dorso do punho obtidas a na extremidade distal do antebraço e b sobre os ossos do carpo revelam as extremidades rompidas proximal e distal (pontas de seta) do tendão para o quinto dedo (T) do o extensor dos dedos. Um pequeno derrame (asterisco) dentro da bainha do tendão é encontrado no nível da ruptura. Cap, capitato. c, d Imagens transversais de US de 12-5 MHz obtidas c ao nível da articulação rádio-ulnar distal ed sobre os ossos do carpo. Em c, US mostra pannus sinovial que preenche o espaço articular rádio-ulnar distal (pontas de setas) e se comunica com a bainha (seta) do tendão extensor ulnar do carpo. Em d, os tendões mediais do quarto compartimento para os dedos anular e mínimo não são mais detectáveis. Observe os tendões normais residuais para os dedos médio e indicador e o extensor do indicador proprio (setas pretas). A bainha contém pannus sinovial e pequena quantidade de líquido hipoecoico. e Fotografia demonstra falha de extensão ativa do anel e mindinho
47. DISSOCIAÇÃO DO ESCAPOLUNADO
O ligamento escafolunar desempenha um papel essencial como estabilizador da fileira proximal do carpo durante o movimento do punho, mantendo o escafoide na posição correta e evitando sua inclinação palmar. As rupturas ligamentares resultam em diástase do escafolunar, flexão palmar do escafoide, flexão dorsal do semilunar e reposicionamento proximal do capitato. Rupturas de longa data levam a alterações degenerativas nas articulações capitato-lunar e rádio-escafoide, o chamado punho SLAC (Colapso Avançado Escafo-lunar), uma condição dolorosa que reduz muito a amplitude de movimento do punho. Alguns autores relataram o aspecto ultrassonográfico do ligamento escafolunar normal (Griffith et al. 2001) e a faixa de intervalos escafolunares normais em diferentes graus de desvio ulnar e radial. Devido à sua posição anatômica, apenas os componentes dorsal e ventral desse ligamento podem ser examinados por meio de planos de imagem transversos dorsal e ventral. Neste estudo, o componente dorsal estava completamente visível em 48% dos casos, parcialmente visível em 30%, pouco visível em 8% e não detectável em 15%. O ligamento escafolunar aparece como uma estrutura fibrilar hiperecoica ligando o córtex hiperecoico dos dois ossos (Jacobson et al. 2002). A espessura média de sua banda dorsal é de 1.1 mm e a distância interóssea média é de 4.2 mm. Devido à sua localização profunda, o fino componente ventral do ligamento é pouco visível. Considerando o alto percentual de ligamentos dorsais mal visualizados, sua não visualização na US não indica lesão. Embora a medida da distância interóssea seja dificultada por razões técnicas (pontos de referência pouco claros para o posicionamento do paquímetro), um claro aumento em seu tamanho durante a varredura com desvio ulnar do punho deve alertar o examinador para sugerir outras modalidades de imagem para confirmar uma possível laceração.FIG. 76). Complicações da falha do reparo cirúrgico do ligamento escafolunar raramente podem ser demonstradas com US.
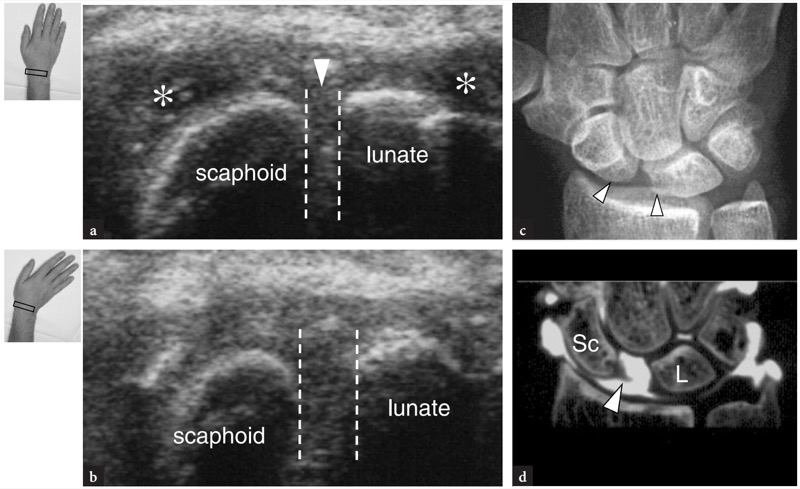
Fig. 76 a-d. Dissociação do escafolunato. a,b Imagens transversais de US de 12-5 MHz obtidas sobre o aspecto dorsal da fileira proximal do carpo em um paciente que sofreu um trauma de torção do punho. a Em posição neutra, observa-se líquido nos recessos da articulação radiocárpica (asteriscos). As linhas tracejadas demarcam a distância entre o escafoide e o semilunar. b Durante o desvio ulnar do punho, pode-se observar o alargamento da distância escafolunar. Isso pode ser considerado um sinal indireto de ruptura do ligamento. c A radiografia mostra uma distância escafolunar ampliada (pontas de seta) e um escafoide encurtado. d A artrografia por TC após a injeção do meio de contraste na articulação radiocárpica demonstra a passagem do material de contraste no interior da articulação mediocarpal, confirmando assim a ruptura do ligamento. Observe a extremidade lateral do ligamento escafolunar (cabeça de seta). Sc, escafóide; L, lunar. As inserções no lado superior esquerdo da figura indicam o posicionamento do punho e da sonda
48. LÁGRIMAS DE FIBROCARTILAGEM TRIANGULAR
A fibrocartilagem triangular do punho pode ser representada com US usando uma abordagem palmar com imagens sagitais transversais e oblíquas (Chiou et al. 1998). Nesses planos, aparece como uma área hiperecóica homogênea de formato triangular de > 2.5 mm (nível de confiança de 95%) de espessura, um pouco semelhante aos meniscos do joelho e ao lábio glenoidal. Em casos patológicos comprovados artrograficamente, as rupturas da fibrocartilagem triangular podem ser observadas com a US como um afinamento focal (<2.5 mm) ou uma fenda hipoecoica localizada dentro dela.FIG. 77). Alguns autores relataram uma sensibilidade de 68.4% e uma especificidade de 96.4% para o diagnóstico US de ruptura da fibrocartilagem triangular (Chiou et al. 1998). Em nossa própria experiência, encontramos dificuldades em avaliar com precisão a espessura da fibrocartilagem triangular em estados normais e patológicos, bem como em avaliar de forma confiável suas lágrimas.
Além disso, a US parece inadequada para diferenciar lesões traumáticas e degenerativas, que podem ter implicações terapêuticas e legais. Embora os resultados em andamento de alguns grupos sejam animadores neste campo (Keogh et al. 2004), acreditamos que esforços adicionais devem ser feitos para estabelecer o papel final da US na avaliação de lesões dessa estrutura.
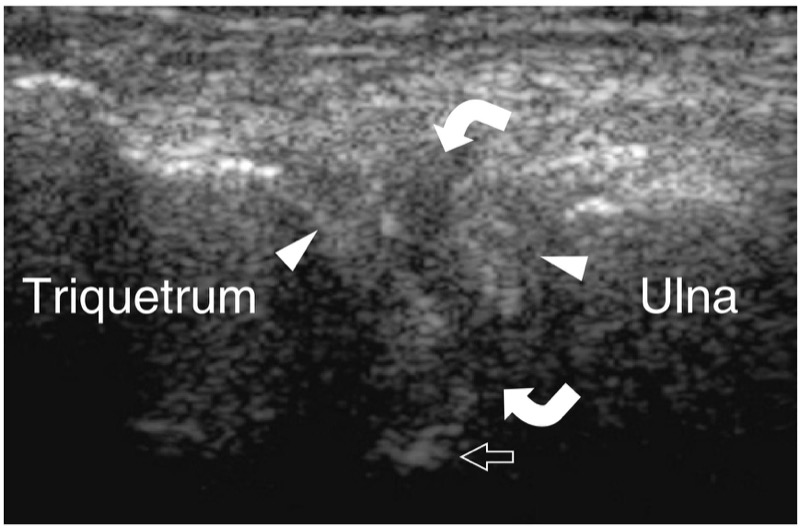
Fig. 77. Ruptura da fibrocartilagem triangular. Imagem coronal de US de 12-5 MHz sobre o aspecto ulnar do punho em um paciente com uma ruptura comunicante comprovada da fibrocartilagem triangular na artrografia por TC demonstra uma fenda hipoecoica bem definida (setas curvas) dentro do tecido fibrocartilaginoso hiperecoico entre o piramidal e a ulna, consistente com uma lágrima. Seta aberta, rádio distal
49. CALCIFICAÇÕES LIGAMENTAIS
A calcificação dos ligamentos do punho pode ocorrer após lesões traumáticas ou resultar de doença de depósito de pirofosfato de cristal. Nesse distúrbio, as calcificações do punho podem ser encontradas na fibrocartilagem triangular e nos ligamentos intrínsecos e extrínsecos do punho, como os ligamentos escafolunar e lunotriquetral. A US não é considerada a melhor modalidade para detectar depósitos de cristais e um diagnóstico definitivo da doença de depósito de pirofosfato de cristal depende basicamente de radiografias padrão e análise do líquido sinovial. No entanto, o examinador deve estar ciente desses achados, pois eles podem ser detectados incidentalmente durante um exame de rotina do punho.FIG. 78). A aparência das calcificações ligamentares é a de pontos hiperecogênicos embutidos na estrutura envolvida. Uma vez que a US tenha sugerido o diagnóstico e o achado seja considerado clinicamente útil, uma radiografia anteroposterior deve ser obtida para confirmá-lo.
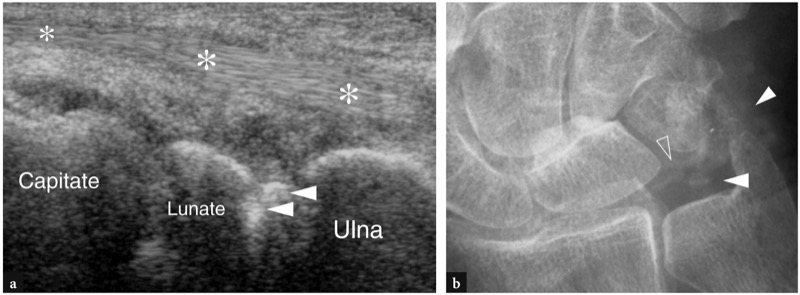
Fig. 78 a, b. Calcificações do ligamento do punho na doença de depósito de pirofosfato de cristal. uma imagem de US oblíqua longitudinal de 12-5 MHz sobre o terço médio do punho revela pontos hiperecogênicos brilhantes (pontas de seta) dentro do ligamento lunotriquetral. Asteriscos, tendões extensores. b A radiografia anteroposterior confirma calcificações no interior do ligamento (ponta de seta aberta) e na fibrocartilagem triangular adjacente (ponta de seta branca)
50. FRATURAS OCULTAS E DESLOCAÇÕES DE OSSOS DO CARPO
É indiscutível que a investigação diagnóstica das fraturas e luxações do punho se baseia em achados clínicos e em radiografias padrão e não em achados de US. No entanto, a complexidade anatômica da área do punho muitas vezes significa que algumas fraturas e luxações do punho passam despercebidas nas radiografias padrão. Nesse cenário, a alta resolução pode ter um papel auxiliar na detecção de fraturas ocultas, avulsões ósseas e luxações durante um exame de US convencional do punho. Por esse motivo, as superfícies ósseas devem ser analisadas com precisão durante um exame de US de rotina, pois mesmo pequenas irregularidades podem sugerir o diagnóstico correto. A aparência de lesões traumáticas dos ossos do punho por US inclui uma deformidade em degrau ou uma interrupção focal da continuidade cortical em fraturas e uma interrupção da relação normal entre dois ossos adjacentes em luxações. Quando há suspeita da ocorrência de fratura ao exame de US, exames complementares de imagem com incidências radiográficas adicionais, tomografia computadorizada e ressonância magnética devem ser obtidos dependendo da situação específica para confirmar o diagnóstico, bem como avaliar o número e a posição dos fragmentos nas fraturas ou a relação do osso termina em deslocamentos.
O escafoide é o local mais comum de fraturas ocultas na região do punho, com até 20-25% dos casos despercebidos na avaliação inicial (Waizenegger et al. 1994). Quando o diagnóstico é tardio, as fraturas do escafoide apresentam altas taxas de complicações como pseudoartrose, necrose avascular do polo proximal do osso e osteoartrite radiocárpica secundária com dor crônica e função prejudicada. Uma variedade de modalidades de diagnóstico, como imagens radiográficas adicionais, cintilografia óssea, tomografia computadorizada e ressonância magnética, têm sido defendidas para a detecção precoce de fraturas do escafoide. A escolha entre uma radiografia adicional obtida após 10 dias e modalidades mais caras depende da situação clínica específica, disponibilidade de equipamentos e fatores econômicos. A US de alta resolução pode avaliar o córtex do escafoide por meio de imagens longitudinais obtidas em suas faces palmar e lateral. Com as abordagens lateral e palmar, deve-se tomar cuidado para alinhar o transdutor ao longo eixo do escafoide. Imagens longitudinais sobre a face lateral do osso demonstram uma pequena crista no terço médio da face lateral refletindo o tubérculo do escafoide. Este tubérculo separa a faceta articular proximal da porção distal não articular do osso e não deve ser mal interpretado como uma fratura.FIG. 79). Vários estudos relataram os principais achados de US em casos de fratura do escafoide (Hodgkinson et al. 1993; Herneth et al. 2001). Duas técnicas de varredura foram propostas. No primeiro, a imagem com Doppler colorido é usada para medir a distância entre a artéria radial e o córtex do escafoide usando uma abordagem lateral (Hodgkinson et al. 1993). O deslocamento superficial da artéria devido ao edema local pós-traumático é avaliado em comparação com o lado não afetado. Um índice escafoide também foi introduzido para reduzir a variabilidade na distância normal da artéria escafoide-radial. Para valores de limiar de 30%, uma sensibilidade de 100% e especificidade de 74% foram relatadas para este índice. Com os avanços progressivos na tecnologia de transdutores, alguns autores também descreveram a capacidade da US para detectar fraturas do escafoide com base na detecção de uma interrupção focal do córtex ósseo hiperecoico (Herneth et al. 2001; Hauger et al. 2002) (FIG. 80). Uma técnica de varredura meticulosa com ultrassonografias transversais e longitudinais sobre os aspectos ventral, lateral e dorsal do escafoide em posições neutras e de desvio ulnar é necessária para este estudo. Com base na ruptura cortical como única chave diagnóstica, a US provou ter 100% de sensibilidade, 98% de especificidade e 98% de precisão para a descrição de fraturas da cintura do escafoide (Hauger et al. 2002). Como característica adicional, alguns autores interpretaram uma linha ecogênica paralela ao córtex como uma expressão de elevação periosteal (Herneth et al. 2001). Acreditamos que este último sinal não pode ser diferenciado de forma confiável da interface acústica entre fluido e cartilagem. No entanto, com base na descontinuidade cortical e/ou elevação periosteal, esses autores mostraram uma precisão geral de 87% da US para retratar fraturas ocultas em comparação com 73% para incidências radiográficas do escafoide ou exame clínico (Herneth et al. 2001). O uso de US para avaliar a estabilidade das extremidades da fratura por exame dinâmico em tempo real também tem sido investigado (Dias et al. 1994).
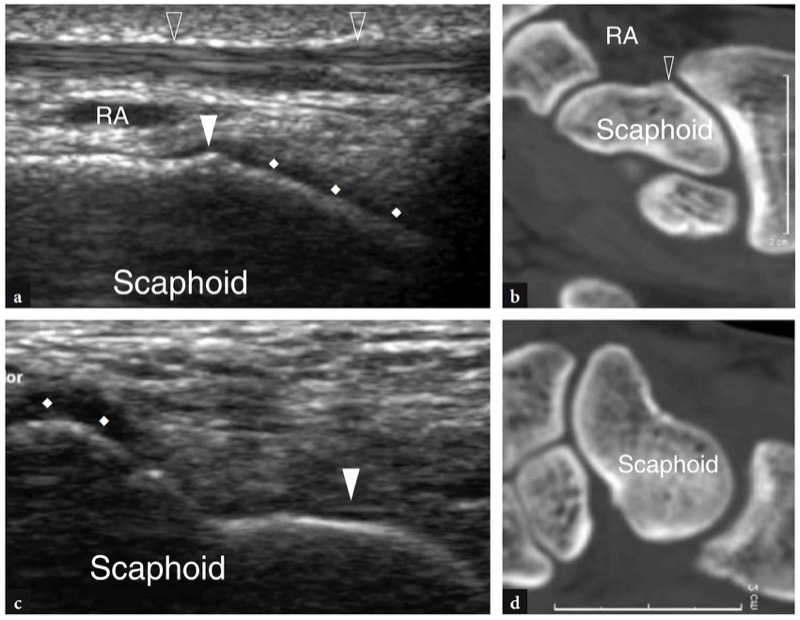
Fig. 79 a-d. Aspecto US normal do osso escafoide. uma imagem coronal de US de 15-7 MHz sobre o aspecto lateral do escafoide revela o tubérculo (ponta de seta branca) e a cartilagem que cobre sua face radial (losango). A artéria radial (AR) e os tendões extensores do primeiro compartimento (pontas de seta abertas) passam superficialmente ao osso. b Imagem longitudinal de US de 12-5 MHz sobre o aspecto palmar do escafoide mostra a cartilagem que cobre as faces articulares distal (losango) e proximal (ponta de seta) do osso. c,d Imagens de TC reformatadas em 2D correspondentes
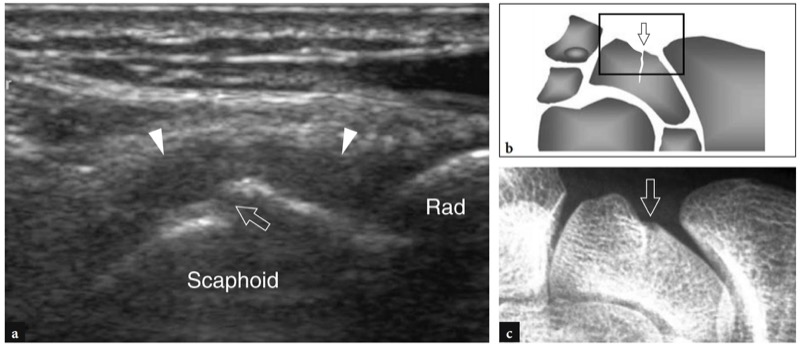
Fig. 80 a-c. Fratura do escafoide. a Imagem coronal de US de 12-5 MHz sobre o aspecto lateral do punho com diagrama b correspondente e correlação radiográfica c anteroposterior mostra uma fratura da cintura do escafoide como uma deformidade em degrau da linha cortical hiperecoica (seta aberta). Observe um halo hipoecoico perilesional (pontas de seta) ao redor do local da fratura, compatível com um hematoma local. Rad, raio
Outras fraturas do carpo ocasionalmente reconhecidas com US são as fraturas do trapézio e as fraturas do hamato após a luxação dorsal do quarto e quinto metacarpos. Pequenas fraturas por avulsão do piramidal dorsal também podem ocorrer como resultado de lesões do punho em hiperflexão e hiperextensão. Essas últimas fraturas são muito difíceis de detectar em radiografias padrão, a menos que sejam obtidas incidências tangenciais. A US de alta resolução identifica o osso avulsionado como um pequeno fragmento hiperecóico circundado por um halo hipoecóico devido a edema inflamatório perilesional.FIG. 81). A dor local intensificada pela pressão com a sonda confirma o diagnóstico. Após a osteossíntese para fraturas do punho, a US também pode reconhecer complicações pós-cirúrgicas relacionadas ao posicionamento inadequado ou deslocamento de equipamentos ortopédicos. O conflito de parafusos e placas metálicas com tecidos moles superficiais pode ser responsável pelo impacto e ruptura do tendão. Nesses casos, a US é uma ferramenta valiosa para identificar as estruturas rompidas e o material de hardware como causa do impacto.figos. 82, 83).
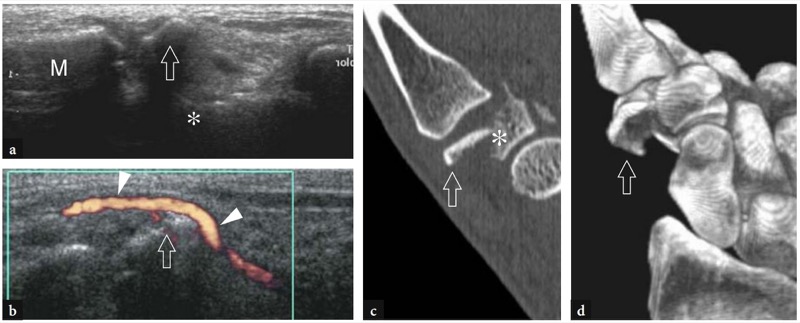
Fig. 81a-d. Fratura oculta do trapézio. Coronal a escala de cinza e imagens de US com Doppler de potência b 12-5 MHz obtidas sobre o aspecto lateral do punho distal com imagem coronal de TC 2D reformatada c correspondente e imagem de TC d 3D revelam o deslocamento lateral do fragmento de fratura distal (seta) de o trapézio (asterisco) com deslocamento secundário da artéria radial adjacente (pontas de seta). M, primeiro metacarpo
Outras fraturas do carpo ocasionalmente reconhecidas com US são as fraturas do trapézio e as fraturas do hamato após a luxação dorsal do quarto e quinto metacarpos. Pequenas fraturas por avulsão do piramidal dorsal também podem ocorrer como resultado de lesões do punho em hiperflexão e hiperextensão. Essas últimas fraturas são muito difíceis de detectar em radiografias padrão, a menos que sejam obtidas incidências tangenciais. A US de alta resolução identifica o osso avulsionado como um pequeno fragmento hiperecóico circundado por um halo hipoecóico devido a edema inflamatório perilesional.FIG. 81). A dor local intensificada pela pressão com a sonda confirma o diagnóstico. Após a osteossíntese para fraturas do punho, a US também pode reconhecer complicações pós-cirúrgicas relacionadas ao posicionamento inadequado ou deslocamento de equipamentos ortopédicos. O conflito de parafusos e placas metálicas com tecidos moles superficiais pode ser responsável pelo impacto e ruptura do tendão. Nesses casos, a US é uma ferramenta valiosa para identificar as estruturas rompidas e o material de hardware como causa do impacto.figos. 82, 83).
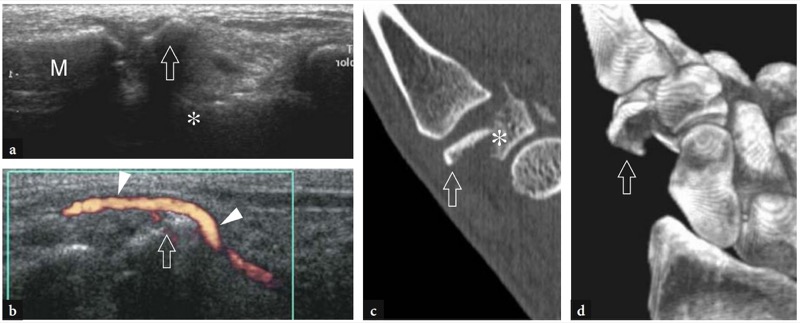
Fig. 81a-d. Fratura oculta do trapézio. Coronal a escala de cinza e imagens de US com Doppler de potência b 12-5 MHz obtidas sobre o aspecto lateral do punho distal com imagem coronal de TC 2D reformatada c correspondente e imagem de TC d 3D revelam o deslocamento lateral do fragmento de fratura distal (seta) de o trapézio (asterisco) com deslocamento secundário da artéria radial adjacente (pontas de seta). M, primeiro metacarpo
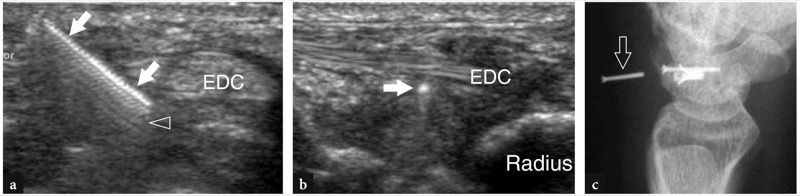
Fig. 82 a-c. Falha no reparo cirúrgico do ligamento escafolunar. a Imagens ultrassonográficas transversais e b longitudinais de 12-5 MHz sobre o punho proximal em um paciente com relato de dor e estalido após tratamento cirúrgico para ruptura completa do ligamento escafolunar. Nos tecidos moles do punho dorsal, a US mostra uma estrutura linear brilhante (setas) com aparência serrilhada e artefato de reverberação posterior (cabeça de seta aberta) logo abaixo dos tendões extensores dos dedos (EDC), consistente com um parafuso deslocado. c Radiografia lateral confirma o achado de US
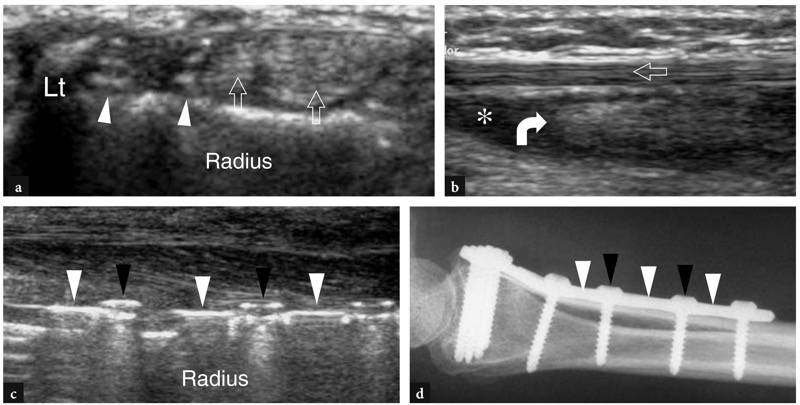
Fig. 83 a-d. Ruptura do extensor longo do polegar causada por um parafuso. uma imagem transversa de US de 12-5 MHz do punho dorsal obtida no nível do tubérculo de Lister (Lt) em um paciente previamente operado por uma fratura de Colles demonstra a ausência do tendão extensor longo do polegar. Ao nível do terceiro compartimento e imediatamente medial a ele, podem ser observados dois corpos estranhos hiperecogênicos (pontas de setas) correspondentes às pontas dos parafusos. Observe os tendões extensores adjacentes intactos do quarto compartimento (setas abertas). b Imagem longitudinal de US de 12-5 MHz sobre o antebraço distal dorsal mostra o coto proximal do tendão extensor longo do polegar retraído (seta curva) como uma estrutura fusiforme irregularmente hipoecoica cercada por coleção de fluido (asterisco). Observe o tendão normal do extensor radial curto do carpo (seta aberta). c Imagem de US longitudinal de 12-5 MHz sobre o antebraço distal ventral com d correlação radiográfica lateral exibe a placa metálica (pontas de seta brancas) e a parte de trás dos parafusos (pontas de seta pretas)
O diagnóstico de luxação dos ossos do carpo pode ser desafiador em radiografias simples. As luxações afetam principalmente o semilunar que, por estar livre de anexos tendíneos, é propenso a luxação volar, uma condição comumente referida como luxação dorsal perilunar do punho. Mesmo que o exame radiográfico possa reconhecer o deslocamento do semilunar, em alguns casos essa condição passa despercebida no primeiro exame e a US pode ser necessária para avaliar a causa do edema e incapacidade funcional do punho. Imagens ultrassonográficas longitudinais e transversais sobre o túnel do carpo revelam o deslocamento volar do osso que põe à vista sua faceta articular côncava, não detectável em estados normais por se articular com o capitato (FIG. 84). A compressão direta dos tendões flexores e do nervo mediano pelo semilunar deslocado também pode ser representada com a US.
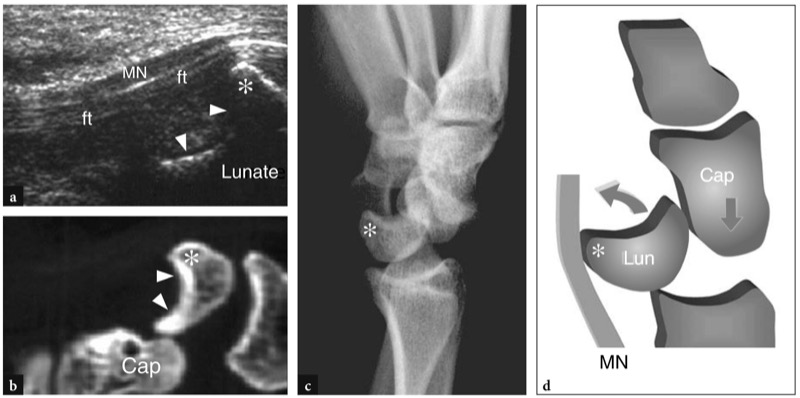
Fig. 84 a–d. Luxação dorsal perilunar do punho em paciente com sensibilidade e inchaço sobre o punho e incapacidade de flexionar os dedos após uma queda. O laudo do estudo radiográfico inicial foi negativo. uma imagem de US longitudinal de 7.5-10 MHz sobre o túnel carpal proximal mostra o nervo mediano (MN) e os tendões flexores (ft) comprimidos pelo semilunar deslocado (L). Dentro do túnel do carpo, o semilunar é proeminente (asterisco) e assume um perfil em forma de meia-lua (pontas de seta) devido à rotação volar de sua superfície articular côncava. Esse achado indica luxação do semilunar. b A imagem de TC 2D reformatada correspondente e a radiografia lateral c oblíqua exibem a perda da relação articular entre o semilunar e o capitato (Cap). d O desenho esquemático ilustra o mecanismo de deslocamento
51. MASSAS DE PULSO
Clinicamente, uma variedade de condições patológicas pode se apresentar como lesões que ocupam espaço ao redor do punho (Garcia e Bianchi 2001; Seboun et al. 1989). Uma vez identificada a lesão ao exame físico, a US pode ser usada para confirmar sua presença, avaliar suas margens e ecotextura interna (sólida vs cística) e descartar possíveis variantes anatômicas que mimetizem a doença. Embora a natureza real de uma massa no punho nem sempre possa ser estabelecida com base apenas nos achados de US, há casos em que um diagnóstico específico pode ser feito ou pelo menos pode ser fortemente suspeito. Esses casos incluem: cistos ganglionares, tumores neurogênicos, osso anômalo e músculos acessórios.
52. CISTOS GANGLIONARES
Os gânglios, as lesões ocupantes de espaço mais comuns da mão e do punho, são massas císticas, cheias de líquido viscoso e sem revestimento sinovial verdadeiro, que derivam da degeneração dos tecidos moles periarticulares (Steiner et al. 1996). Apresentam-se clinicamente como massas sensíveis ou levemente dolorosas próximas às superfícies articulares. A maioria dos pacientes que apresentam gânglios são completamente assintomáticos e procuram atendimento médico devido à deformidade estética. Embora a ressecção cirúrgica dos gânglios da mão e do punho seja geralmente considerada fácil de realizar, uma pesquisa recente sobre o resultado pós-cirúrgico revelou dor pós-operatória, limitação da função e recorrência local em 28% dos casos (Faithfull e Seeto 2000). A US demonstra gânglios do punho como estruturas anecóicas bem definidas com realce acústico posterior, localizadas próximas a uma articulação (Bianchi et al. 1994; Hoglund et al. 1994; Paivansalo e Jalovaara 1991; de Flaviis et al. 1987; Cardinal et al. 1994 ; Breidahl e Adler 1996; Osterwalder et al. 1997). A maioria dos gânglios ocorre na face dorsal do punho (FIG. 85). Os gânglios antigos crônicos podem apresentar aspecto mais ecogênico devido ao espessamento de sua parede e septos internos.FIG. 86). O gânglio oculto dorsal é um gânglio pequeno e doloroso que ocorre na face dorsal do punho que não pode ser palpado ao exame físico (Berghoff e Amadio 1993; Ho et al. 2001). Em geral, os gânglios dorsais se desenvolvem dentro da cápsula, superficialmente ao ligamento escafolunar.FIG. 85). Muitas vezes são dolorosas como resultado de um simples fenômeno de pressão exercido pelo cisto dentro da cápsula. De fato, grandes gânglios que se expandem fora dos ligamentos dentro dos tecidos moles superficiais do punho dorsal, formando assim reservatórios que reduzem a pressão intracística, são menos dolorosos. Outra possível explicação é a compressão direta exercida pelo gânglio emergente no nervo interósseo posterior. De fato, o ramo terminal do nervo interósseo posterior percorre o lado ulnar do tubérculo de Lister entre o extensor longo do polegar e o quarto compartimento e depois passa em estreita relação com o ligamento escafolunar. Os gânglios ventrais geralmente estão localizados na face radial do punho: originam-se da articulação do escafotrapézio e tipicamente se expandem em direção à epífise distal do rádio, onde podem comprimir e deslocar a artéria radial e o ramo sensitivo superficial do nervo radial (Urayama et al. al. 1998) (FIG. 87). Esses gânglios devem ser diferenciados dos pseudoaneurismas do ramo palmar da artéria radial, que ocorrem mais frequentemente sobre o tubérculo do escafoide e surgem de microtraumas crônicos secundários ao aperto repetitivo da artéria contra o tubérculo do escafoide. A US pode detectá-las como lesões anecóicas em continuidade com a artéria adjacente, caracterizadas por sinais de fluxo interno ao Doppler colorido. Os gânglios intraósseos e subperiosteais do punho e da mão são excepcionais.FIG. 88).
Na prática clínica, a US de alta resolução é uma ferramenta útil para o diagnóstico de gânglios do punho, especialmente em casos de pequenas lesões ocultas (Cardinal et al. 1994; Blam et al. 1998). Essa técnica permite uma avaliação precisa do tamanho do cisto e é capaz de esclarecer sua localização e relação com vasos, tendões e nervos adjacentes. Em casos selecionados, a US pode efetivamente orientar a aspiração do gânglio e a injeção local de esteróides dentro de sua cavidade (Breidahl e Adler 1996).
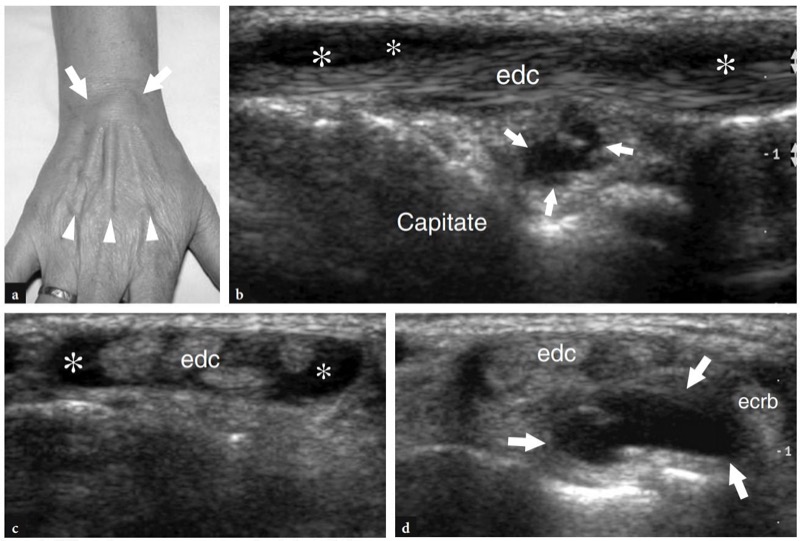
Fig. 85a-d. Gânglio dorsal oculto. a A fotografia mostra um nódulo (setas) sobre o quarto compartimento dos tendões extensores dos dedos (pontas de setas) sugerindo tenossinovite aguda. b Imagens de US de 12-5 MHz longitudinais e c,d transversais sobre o nódulo demonstram dupla patologia, revelando distensão da bainha fluida (asteriscos) no quarto compartimento dos tendões extensores e um cisto ganglionar profundo (setas) em relação aos ligamentos dorsais do carpo . O gânglio se expandiu entre os tendões extensor dos dedos (edc) e extensor radial curto do carpo (ecrb)
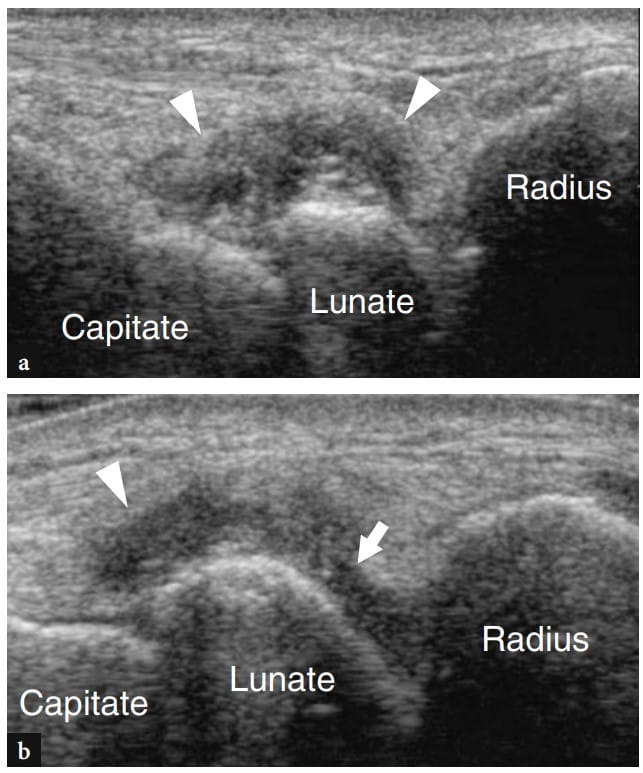
Fig. 86 a,b. Gânglio dorsal velho. As imagens longitudinais de US de 10−5 MHz obtidas com o punho dorsal a estendido e b levemente flexionado exibem uma massa hipoecoica (pontas de seta) com ecos internos localizados no local típico de um gânglio dorsal. A aparência interna é a de um antigo gânglio colapsado com paredes espessadas e septações. Em b, observe o pedículo (seta) conectando o gânglio com a articulação radiocárpica. Deve-se ter cuidado para não confundir este achado com uma leve distensão do recesso dorsal da articulação radiocárpica
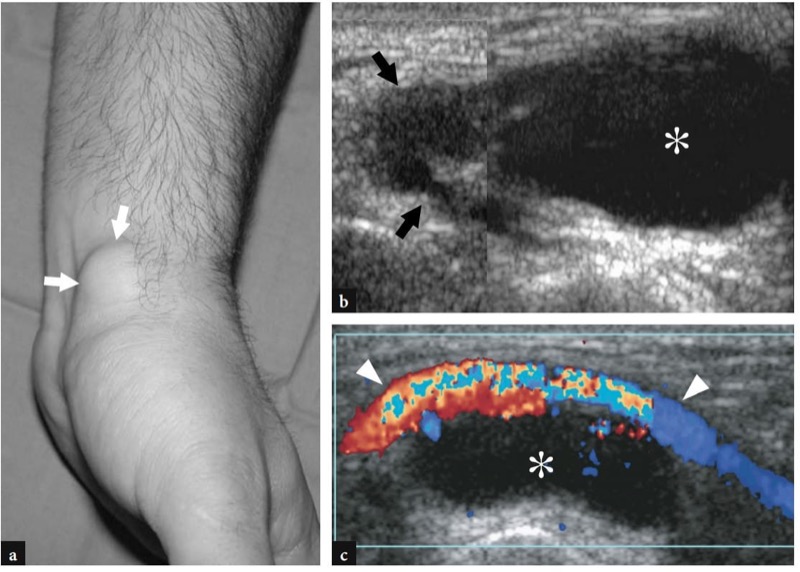
Fig. 87 a-c. Gânglio ventral. a Fotografia do aspecto radial do punho em um jovem durante a dorsiflexão forçada do punho demonstra uma massa localizada indolor (setas) no punho volar. b,c As imagens longitudinais b em escala de cinza e c com Doppler colorido 12−5 MHz obtidas sobre a massa mostram um cisto anecóico multilobulado (asterisco) intimamente aderente à artéria radial (cabeças de seta). O gânglio comunica-se com a articulação escafo-trapézio através de um pedículo fino e tortuoso (seta) e se expande em direção à epífise distal do rádio. A imagem com Doppler colorido oferece uma melhor representação das relações entre o gânglio ventral e a artéria radial
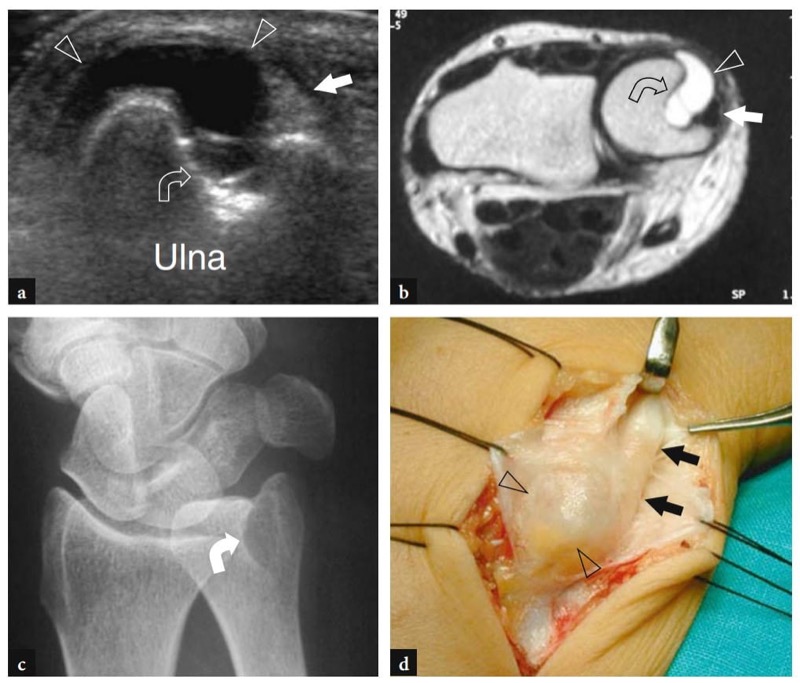
Fig. 88 a-d. Gânglio subperiosteal. uma imagem de US transversa de 12-5 MHz sobre a cabeça ulnar em um paciente mostrando sensibilidade local leve ao exame clínico demonstra um cisto ganglionar (pontas de seta) surgindo do periósteo da ulna e afundando gradualmente na cabeça ulnar (seta curva) como resultado da absorção de pressão do osso abaixo do cisto em crescimento. Observe o tendão extensor ulnar do carpo (seta reta) deslocado e comprimido entre o gânglio e o retináculo. b A incidência radiográfica oblíqua e a correlação da imagem de RM T2w tSE transversa confirmam uma erosão óssea profunda (seta curva) na cabeça ulnar. d Visão operatória macroscópica demonstra o gânglio subperiosteal (pontas de seta) adjacente ao tendão extensor ulnar do carpo (setas)
53. CHEFE DO CARPO
O diagnóstico diferencial dos gânglios dorsais inclui a chamada bossa do carpo, uma anormalidade comum que se apresenta como uma protuberância óssea no dorso do punho intervindo entre a base do segundo e terceiro metacarpos, o capitato e o trapézio. Ou se relaciona com um centro de ossificação acessório, comumente referido como os styloideum, ou pode resultar de alterações osteoartríticas na articulação carpometacarpal (Timins 1999) (Timins XNUMX).figos. 89, 90). Embora geralmente assintomática, a bossa do carpo pode ocasionalmente causar dor e limitação do movimento da mão devido à osteoartrite ou deslizamento dos tendões extensores. Embora a US não possa ser considerada a modalidade de escolha para detectar essa anormalidade, essa técnica pode ser realizada para descartar um gânglio dorsal. Nesses casos, o os styloideum aparece como um pequeno osso acessório localizado ao nível da articulação carpometacarpal, enquanto os osteófitos locais são mostrados como corcovas hiperecogênicas sobre as superfícies dorsais dos ossos do punho.
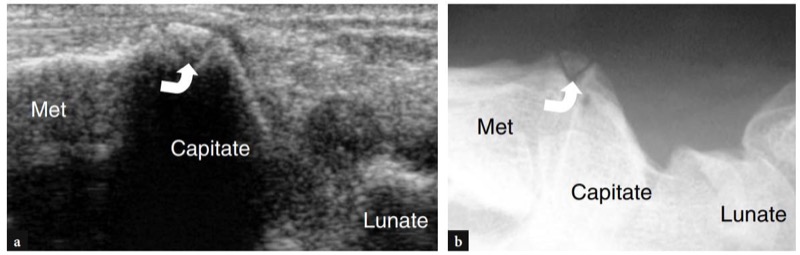
Fig. 89 a,b. Saliência do carpo devido a os styloideum. a Imagem de US longitudinal de 12-5 MHz obtida no aspecto dorsal da base do terceiro metacarpo com b radiografia lateral correspondente em um paciente com massa dorsal rígida indolor demonstra um pequeno osso acessório (seta curva) entre o capitato e o terceiro metacarpo (Met), refletindo o os styloideum
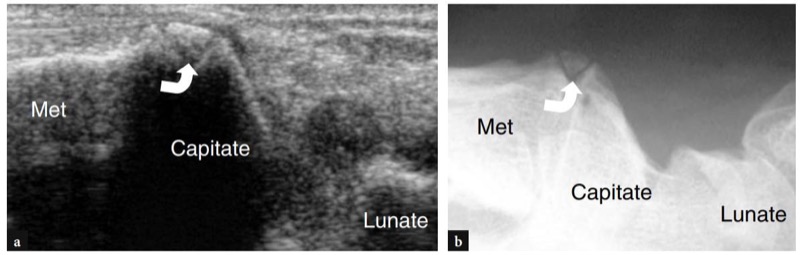
Fig. 90 a-d. Carpal boss devido a osteoartrite carpometacarpal. a A fotografia do punho dorsal mostra um nódulo rígido e bem circunscrito (seta) que foi interpretado como um cisto ganglionar em bases clínicas. b Imagem longitudinal de US de 12-5 MHz sobre o nódulo com correlação de imagem radiográfica c e d axial de TC revela uma proeminência óssea (pontas de seta) relacionada a osteófitos no nível da articulação entre o capitato e o terceiro metacarpo (Met). Neste caso, a radiografia padrão e a tomografia computadorizada confirmaram a ausência de um os styloideum
54. TUMORES NEUROGÊNICOS
Tumores de nervos periféricos da mão e punho, incluindo schwannomas, neurofibromas e fibrolipomas neurais, são incomuns. A maioria envolve o nervo mediano e geralmente se apresenta como massas moles e de crescimento lento que ocorrem na face volar da mão e do punho. Os tumores nervosos têm aparência inespecífica na US, pois aparecem como massas sólidas hipoecogênicas ovais com margens bem definidas.FIG. 91). A característica de valor na diferenciação desses tumores de outras massas de tecidos moles é a demonstração da continuidade entre a massa e o nervo de origem (Martinoli et al. 1996). Isso requer uma técnica de varredura cuidadosa porque as porções nervosas normais conectadas nas extremidades opostas do tumor podem ser deslocadas de seu curso natural pelo aumento da massa. O nervo imediatamente adjacente ao tumor pode estar espessado e ter perda de anisotropia, produzindo assim uma aparência afilada à massa oval. Tumores do nervo mediano no punho podem causar arqueamento do ligamento transverso do carpo, e a síndrome do túnel do carpo pode ser um sintoma tardio.
Uma rara massa neurogênica com marcada predileção pelo nervo mediano no punho é o fibrolipoma neural, uma anomalia de desenvolvimento que também é chamada de hamartoma fibrolipomatoso ou lipoma intraneural. Sindactilia ou macrodactilia dos dedos indicador e médio (macrodistrofia lipomatosa) estão associadas a ela em até dois terços dos pacientes. O hamartoma fibrolipomatoso afeta indivíduos jovens, muitas vezes na primeira infância, e apresenta-se clinicamente como um inchaço móvel dos tecidos moles na face volar do punho (Murphey et al. filtra o epineuro interfascicular. A US tipicamente mostra o alargamento fusiforme do nervo no rádio distal e dentro do túnel do carpo por grandes depósitos de gordura hiperecoica preenchendo o epineuro e deslocando fascículos hipoecoicos normais ou ligeiramente aumentados (Chen et al. 1999) (FIG. 92).
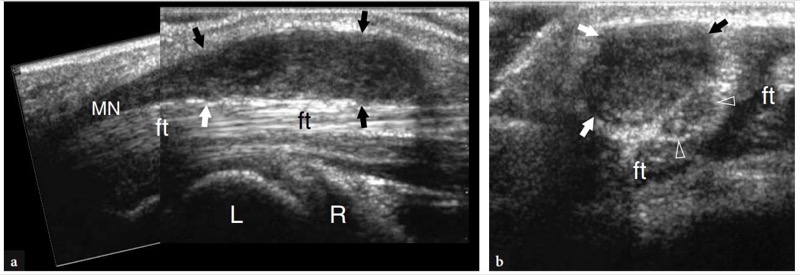
Fig. 91a,b. Schwannoma do nervo mediano. a Longitudinal reconstruída e b imagens transversais de US de 10-5 MHz sobre o túnel do carpo demonstram uma massa hipoecoica alongada (setas) em continuidade com o nervo mediano (MN) em um paciente apresentando edema de partes moles sobre o punho ventral e sintomas leves relacionados à doença do túnel do carpo. A maior parte do tumor desenvolve-se proximalmente ao ligamento transverso do carpo, poupando alguns fascículos do nervo (pontas de seta). pés, tendões flexores; L, semilunar; R, raio
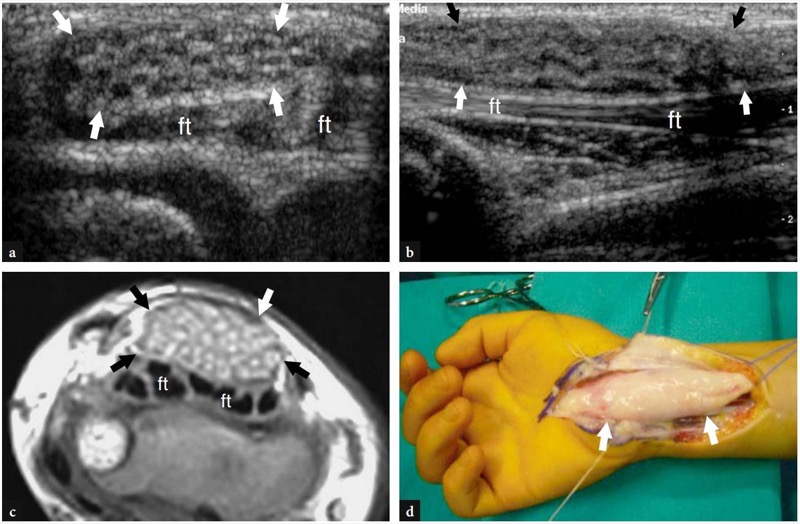
Fig. 92 a-d. Hamartoma fibrolipomatoso do nervo mediano. a Imagem transversa de US de 12-5 MHz em uma criança com edema difuso e sensibilidade sobre o punho ventral com correlação de imagem de RM T1w SE revela um aumento fusiforme anormal do nervo mediano (setas). O nervo engrossou fascículos hipoecoicos embutidos em tecido adiposo interfascicular aumentado. c Imagem longitudinal de US de 12-5 MHz sobre o nervo (setas) mostra o curso ondulado dos fascículos. pés, tendões flexores. d A visão operatória macroscópica demonstra o alargamento impressionante do nervo mediano (setas) no punho. O paciente não apresentava macrodactilia e se queixava apenas de sintomas leves relacionados à doença do túnel do carpo
55. MÚSCULOS ANÔMALOS
Músculos acessórios podem ser encontrados no punho como achados meramente incidentais em indivíduos assintomáticos. Em alguns casos, no entanto, esses músculos podem causar preocupação clínica quando se apresentam como massas ocupantes de espaço ou quando sua hipertrofia ou atividade extenuante causa neuropatia compressiva. A aparência típica dos músculos anômalos do punho não difere da de outros músculos, incluindo as fases funcionais de contração e relaxamento. A familiaridade com sua localização pode ajudar o examinador a fazer um diagnóstico correto, evitando confusão com outras condições patológicas. Os músculos anômalos mais comuns no punho são: o abdutor do dedo mínimo acessório, o extensor curto dos dedos da mão, o músculo flexor superficial dos dedos do digástrico do dedo indicador e a origem proximal dos músculos lumbricais (Timins 1999).
O abdutor do dedo mínimo acessório é o músculo acessório mais comum do punho, representando aproximadamente 24% dos indivíduos normais (Zeiss e Guilliam-Hadet 1996). Este músculo se origina do ligamento carpal palmar e do palmar longo e se insere no abdutor do dedo mínimo e na face medial da base da quinta falange proximal (Patel et al. 2002) (FIG. 93). Embora geralmente assintomática, pode causar neuropatia ulnar ao comprimir o nervo ulnar contra o ligamento pisohamato durante sua contração. Foi observada uma diferença na espessura do músculo entre indivíduos normais (média de 1.7 mm) e pacientes sintomáticos (4 mm), indicando que o tamanho do músculo pode ser um fator que influencia a função do nervo subjacente.
O extensor digitorum brevis manus ocorre com menos frequência, envolvendo 1-3% dos indivíduos (Gama 1983). Origina-se do rádio distal e do ligamento radiocarpal distal e se insere no dedo indicador ou no dedo médio. O extensor curto dos dedos aparece como um ventre muscular localizado ao lado do tendão extensor do dedo indicador e pode ser facilmente confundido com um gânglio dorsal ou tenossinovite do tendão extensor do dedo indicador. A US é capaz de identificar a ecotextura típica de um músculo e retratar as mudanças na forma do músculo induzidas pela contração e relaxamento voluntários.FIG. 94).
No punho ventral, um ventre muscular anômalo do flexor superficial dos dedos do dedo indicador pode causar desconforto e sintomas relacionados à síndrome do túnel do carpo (Smith 1971). Nesses casos, o músculo anômalo pode ser visto entrando no túnel do carpo durante a extensão do dedo indicador. Para um diagnóstico correto, o examinador deve examinar melhor o punho mantendo os dedos estendidos. Então, a varredura dinâmica durante a flexão e extensão dos dedos pode representar o músculo entrando e saindo do túnel.FIG. 95).
Uma origem proximal dos músculos lumbricais dentro do túnel do carpo pode ser encontrada em aproximadamente 22% dos indivíduos (Touborg-Jensen 1970). Esses músculos são tracionados dentro do túnel durante a flexão dos dedos e podem ser a causa da neuropatia mediana. Semelhante ao flexor superficial dos dedos anômalo do dedo indicador, a varredura dinâmica com flexão e extensão dos dedos é essencial para um diagnóstico adequado de músculos lumbricais anômalos.
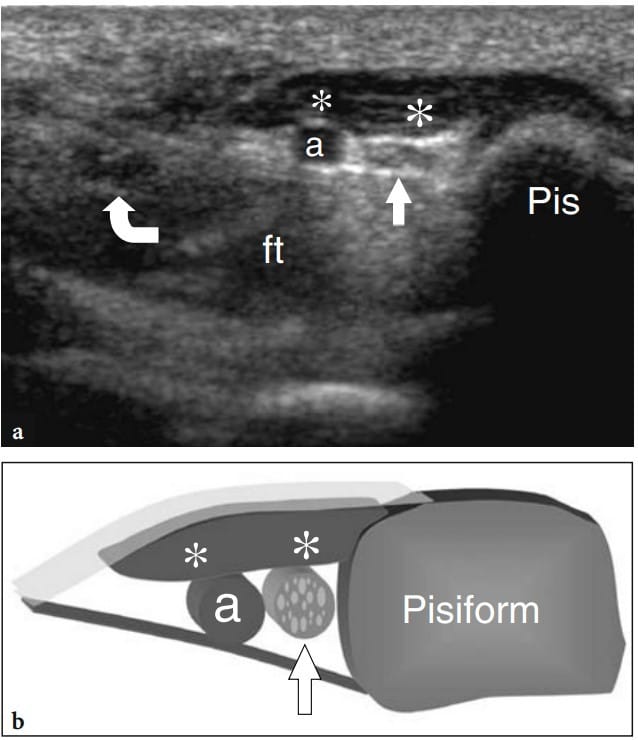
Fig. 93 a,b. Acessório abdutor digiti minimi. uma imagem transversa de US de 12-5 MHz obtida sobre o túnel de Guyon em um paciente com neuropatia ulnar leve e sem massa palpável sobre o punho ventral mostra um ventre hipoecoico fusiforme (asteriscos) sobrepondo o nervo ulnar (seta reta) e a artéria ulnar (a ) compatível com um abdutor do dedo mínimo acessório hipertrofiado. Observe a aparência achatada do nervo ulnar dentro do túnel de Guyon. pés, tendões flexores; seta curva, nervo mediano. Pis, pisiforme. b Correlação do diagrama
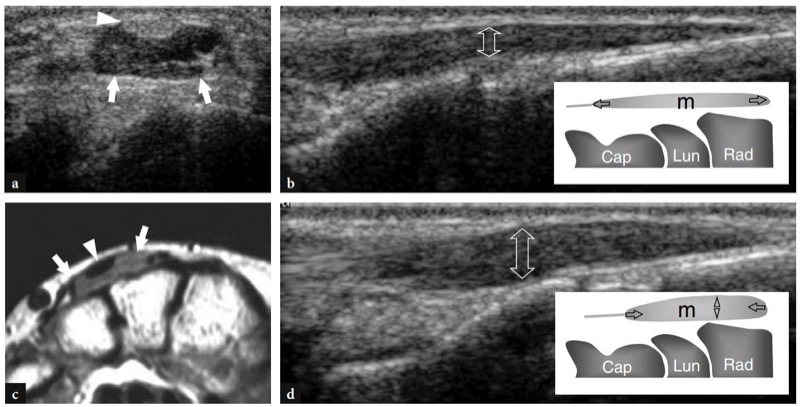
Fig. 94 a-d. Extensor digitorum brevis manus. a Imagem transversa de US de 12 a 5 MHz sobre o dorso do punho em um paciente com massa local indolor de partes moles com b T1w SE correlação de imagem por RM revela o ventre muscular anômalo (setas) localizado ao lado dos tendões extensores, refletindo o extensor curto dos dedos . Observe o tendão (ponta de seta) do músculo acessório. c,d Imagens de US de eixo longo de 12-5 MHz sobre o músculo anômalo obtidas c em repouso e d durante a contração voluntária do músculo com desenhos correlativos (ver encartes). Comparada com a imagem de US obtida em repouso, a contração ativa leva a um aumento da espessura (seta dupla) e encurtamento do ventre muscular (m). Essa alteração pode ser facilmente palpada ao exame físico. Cap, capitato; Lun, lunar; Rad, raio
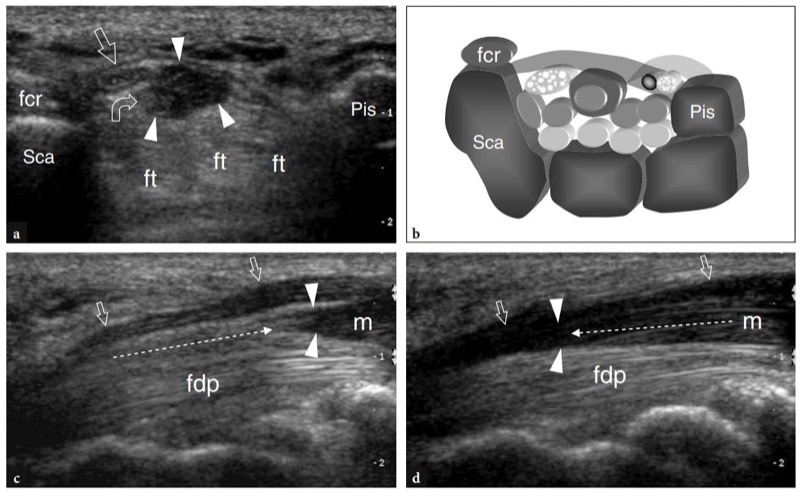
Fig. 95 a-d. Músculo flexor aberrante do dedo indicador. a Imagem transversa de US de 12-5 MHz do túnel do carpo proximal em um paciente jovem com doença do túnel do carpo com correlação do diagrama b demonstra uma massa hipoecoica anômala (pontas de seta) refletindo um músculo flexor aberrante do dedo indicador entre o nervo mediano (seta reta) , os tendões flexores dos dedos (ft) e o ligamento transverso do carpo. Observe o pequeno tendão hiperecoico (seta curva) dentro do ventre muscular. c,d Imagens de US de 12-5 MHz de eixo longo sobre o músculo anômalo obtidas c durante a flexão e d extensão do dedo indicador. Com o dedo flexionado, o ventre muscular anômalo (m) fica proximal à entrada do túnel do carpo. A extensão progressiva do dedo indicador empurra o músculo para dentro do túnel, levando à compressão dinâmica do nervo mediano (setas). As setas tracejadas indicam o vetor de movimento do ventre muscular anômalo. Os movimentos de flexão e extensão dos demais dedos não interferiram na posição do músculo. fcr, flexor radial do carpo; fdp, flexor profundo dos dedos; Pis, pisiforme; Sca, escafóide; pontas de seta, borda distal do músculo