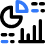Arthur Atchabahian, Ine Leunen, Catherine Vandepitte e Ana M. Lopez
FATOS
- Indicações: Cirurgia anterior de coxa e joelho, analgesia após procedimentos de quadril e joelho
- Posição do transdutor: Transversal, próximo à prega femoral e lateral à artéria femoral (Figura 1)
- Objetivo: Uma disseminação médio-lateral do anestésico local sob a fáscia ilíaca
- Anestésico local: 20–40 mL de anestésico local diluído (por exemplo, ropivacaína a 0.2%)
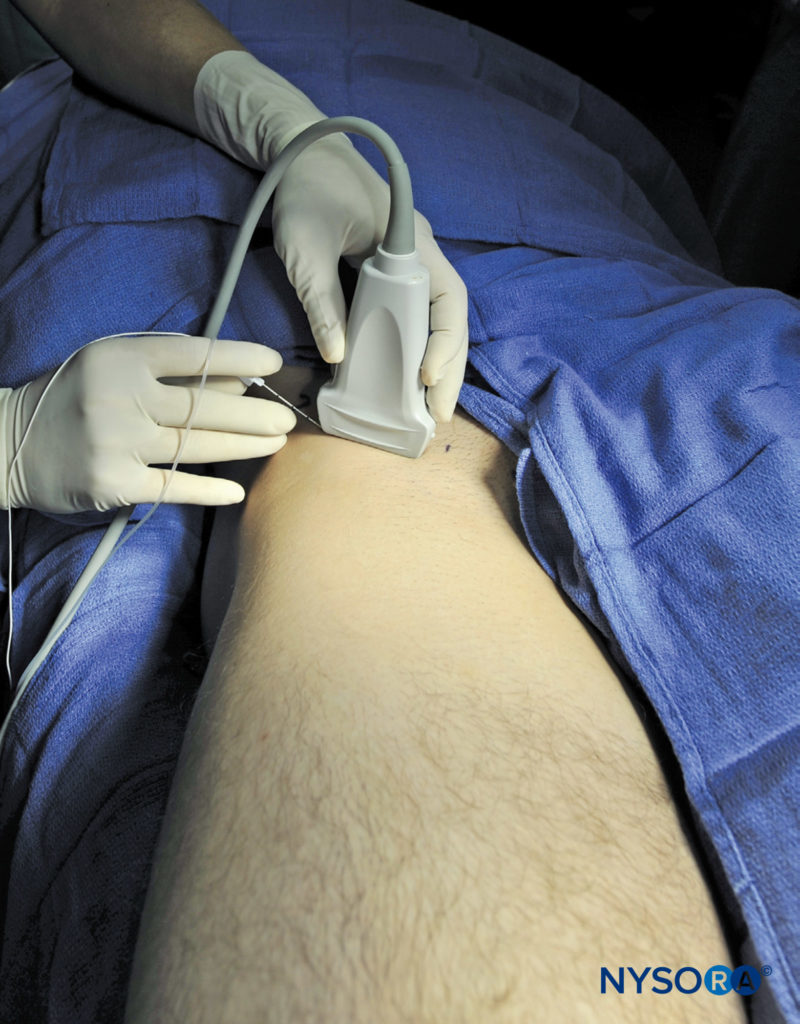
FIGURA 1. Inserção de agulha para bloqueio do nervo da fáscia ilíaca. O ponto azul indica a posição da artéria femoral. (Reproduzido com permissão de Hadzic A: Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2ª ed. Nova York: McGraw-Hill, 2011.)
CONSIDERAÇÕES GERAIS
O bloqueio do nervo da fáscia ilíaca (também chamado de bloqueio do nervo do compartimento da fáscia ilíaca) é considerado uma alternativa ao nervo femoral ou um bloqueio do nervo do plexo lombar. Uma vez que o nervo femoral e nervo cutâneo femoral lateral (NCLF) se encontram sob a fáscia do músculo ilíaco, um volume suficiente de anestésico local depositado profundamente à fáscia ilíaca pode se espalhar sob a fáscia em direção medial e lateral para atingir o nervo femoral e, às vezes, o NCLF. Embora alguns autores sugiram que o anestésico local também possa se espalhar por baixo da fáscia ilíaca proximalmente em direção ao plexo lombossacro, isso não foi demonstrado de forma consistente.
Antes ultra-som (US), a técnica envolveu a colocação da agulha no terço lateral da distância da espinha ilíaca ântero-superior ao tubérculo púbico, usando uma técnica de “double-pop” à medida que a agulha passa pela fáscia lata e fáscia ilíaca. No entanto, o sucesso do bloqueio nervoso com esta técnica de “sentir” é esporádico porque podem ocorrer falsos “estalos”. Em contraste, a técnica guiada por US permite o monitoramento da colocação da agulha e da administração do anestésico local e garante a administração do anestésico local no plano correto.
ANATOMIA DE ULTRASSOM
A fáscia ilíaca está localizada anterior ao músculo ilíaco (em sua superfície) dentro da pelve. Ele é limitado superolateralmente pela crista ilíaca e se funde medialmente com a fáscia que recobre o músculo psoas. Ambos os nervos femoral e cutâneo lateral da coxa situam-se sob a fáscia ilíaca em seu trajeto intrapélvico. A orientação anatômica começa da mesma forma que o bloqueio do nervo femoral: identificando a artéria femoral ao nível da prega inguinal. Se não for imediatamente visível, deslizamento o transdutor medial e lateralmente irá eventualmente trazer o vaso à vista. Imediatamente lateral e profundamente à artéria e veia femorais está uma grande estrutura hipoecoica, o músculo iliopsoas.Figura 2). É coberto por uma fáscia hiperecoica, que pode ser vista separando o músculo do tecido subcutâneo superficial a ele.
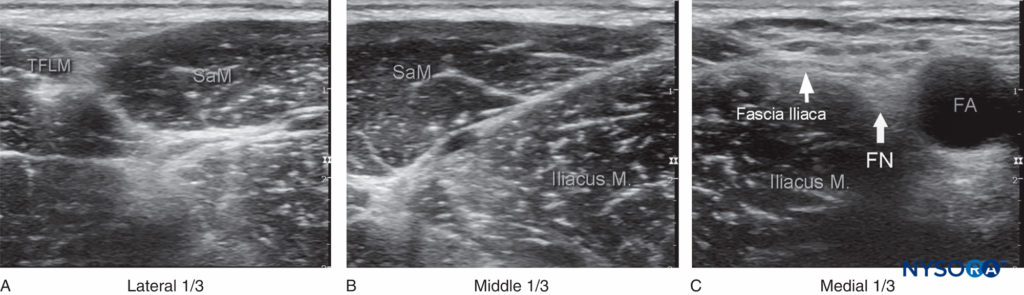
FIGURA 2. Uma visão panorâmica da anatomia US da área do sulco femoral (inguinal). De lateral para medial, são mostrados o músculo tensor da fáscia lata (TFLM), músculo sartório (SaM), músculo ilíaco, fáscia ilíaca, nervo femoral (FN) e artéria femoral (FA). Os terços (A) lateral, (B) médio e (C) medial são derivados pela divisão da linha entre a AF e a espinha ilíaca ântero-superior em três seções iguais. (Reproduzido com permissão de Hadzic A: Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia, 2ª ed. Nova York: McGraw-Hill, 2011.)
O nervo femoral hiperecoico deve ser visto encravado entre o músculo iliopsoas e a fáscia ilíaca, lateralmente à artéria femoral. A fáscia lata (superficial no subcutâneo) é mais superficial e pode ter mais de uma camada.
Mover o transdutor lateralmente vários centímetros traz à vista o músculo sartório coberto por sua própria fáscia, bem como a fáscia ilíaca. O movimento lateral adicional do transdutor revela a espinha ilíaca ântero-superior (ver Figura 2). Detalhes anatômicos adicionais podem ser vistos na anatomia transversal. Uma vez que a anatomia é essencialmente idêntica à descrita para o bloqueio do nervo femoral, não é repetido aqui.
Do Compêndio de Anestesia Regional: Priming cognitivo para um bloqueio da fáscia ilíaca infrainguinal.
Dicas NYSORA
O transdutor pode ser colocado em qualquer lugar entre o nível da prega femoral e o ligamento inguinal.
DISTRIBUIÇÃO DE ANESTESIA
A distribuição da anestesia e da analgesia depende da extensão da disseminação do anestésico local e dos nervos bloqueados. O bloqueio do nervo femoral resulta em anestesia da coxa anterior e medial (até e incluindo a joelho) e anestesia da faixa variável de pele na região medial da perna e do pé (nervo safeno). O nervo femoral também contribui para as fibras articulares do quadril e do joelho. O nervo cutâneo femoral lateral confere inervação cutânea à região anterolateral da coxa (Figura 3).
FIGURA 3. Distribuição esperada do bloqueio sensitivo da fáscia ilíaca (bloqueio dos nervos femorocutâneo lateral e femoral).
EQUIPAMENTO
O equipamento necessário para um bloqueio do nervo da fáscia ilíaca inclui o seguinte:
- Máquina de ultrassom com transdutor linear (6–14 MHz), manga estéril e gel
- Bandeja de bloqueio de nervo padrão
- Duas seringas de 20 mL contendo anestésico local
- Agulha de calibre 80 de 100 a 22 mm (um bisel curto ajuda a provocar o “pop” fascial, se desejado)
- Luvas esterilizadas
Saiba mais sobre Equipamento para Blocos de Nervos Periféricos
MARCOS E POSICIONAMENTO DO PACIENTE
Este bloqueio nervoso é tipicamente realizado com o paciente em decúbito dorsal, com a cama ou mesa achatada para maximizar o acesso à região inguinal (XNUMX).Figura 1). Embora a palpação de um pulso femoral seja um ponto de referência útil, não é necessário porque a artéria é rapidamente visualizada pela colocação do transdutor transversalmente na prega inguinal, seguido de movimento lento lateral ou medialmente. Inclinação a sonda enquanto pressiona ajuda a identificar a fáscia ilíaca hiperecoica superficial ao músculo iliopsoas hipoecoico. Medialmente, o nervo femoral é visualizado profundamente à fáscia e lateral à artéria.Figura 4). Lateralmente, o músculo sartório é identificado por sua forma triangular típica quando comprimido pelo transdutor.
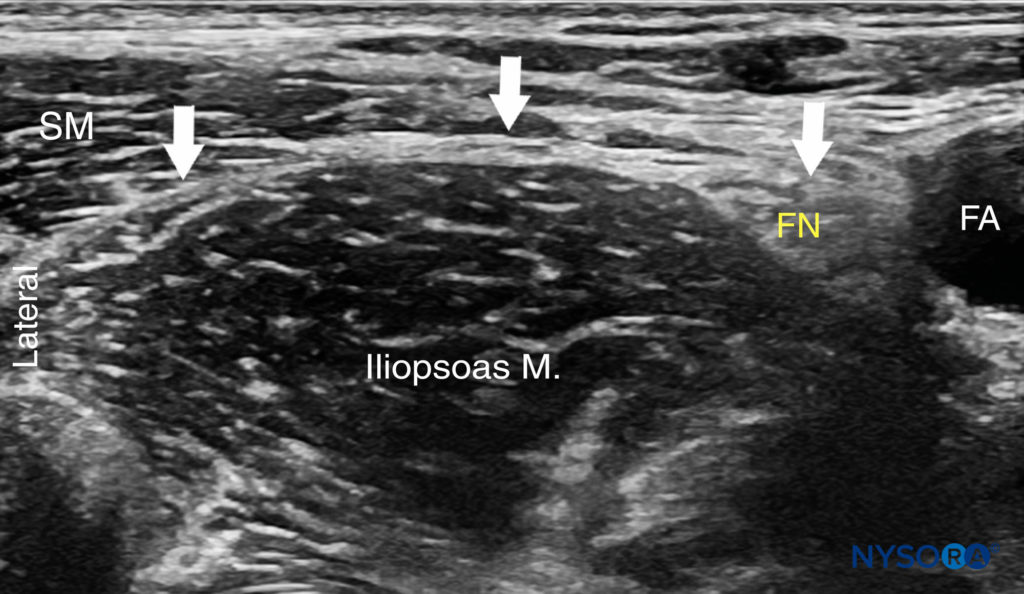
FIGURA 4. Imagem ultrassonográfica da fáscia ilíaca (linha branca e setas) ao nível do ligamento inguinal. O nervo femoral (FN) e a artéria femoral (AF) são visualizados no lado medial e o músculo sartório (SM) no lado lateral.
META
O objetivo é colocar a ponta da agulha sob a fáscia ilíaca aproximadamente no terço lateral da linha que liga a espinha ilíaca ântero-superior ao tubérculo púbico (a injeção é feita vários centímetros lateral à artéria femoral) e depositar um volume relativamente grande (20-40 mL) de anestésico local até que sua disseminação lateral em direção à espinha ilíaca e medialmente em direção ao nervo femoral seja observada com visualização por US.
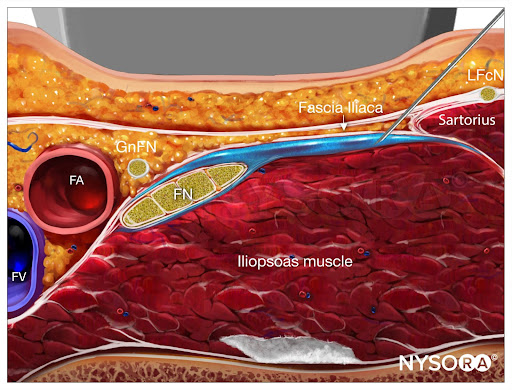
Do Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy para um bloqueio da fáscia ilíaca infrainguinal com inserção da agulha no plano e dispersão do anestésico local (azul). FA, artéria femoral; FV, veia femoral; FN, nervo femoral; GnFN, nervo genitofemoral; LFcN, nervo cutâneo femoral lateral.
TÉCNICA
Com o paciente na posição adequada, a pele é desinfetada e o transdutor posicionado para identificar a artéria femoral e o músculo iliopsoas e a fáscia ilíaca. O transdutor é movido lateralmente até que o músculo sartório seja identificado. Após a formação de uma pápula na pele, a agulha é inserida no plano (consulte Figura 1). À medida que a agulha passa pela fáscia ilíaca, a fáscia é vista pela primeira vez recortada pela agulha.
À medida que a agulha eventualmente perfura a fáscia, um “estalo” pode ser sentido, e a fáscia pode ser vista como “estalando” de volta na imagem dos EUA. Após aspiração negativa, 1-2 mL de anestésico local são injetados para confirmar o plano de injeção adequado entre a fáscia e o músculo iliopsoas.Figura 5a, b).
Se ocorrer disseminação do anestésico local acima da fáscia ou dentro da própria substância do músculo, podem ser necessários reposicionamentos e injeções adicionais da agulha. Uma injeção adequada resultará na separação da fáscia ilíaca pelo anestésico local na direção médio-lateral do ponto de injeção, conforme descrito.
A liberação da pressão do transdutor pode reduzir a resistência à injeção e melhorar a distribuição do anestésico local. Se o espalhamento for considerado inadequado, injeções adicionais lateral ou medialmente à inserção ou injeção original da agulha podem ser feitas para facilitar o espalhamento médio-lateral. Em um paciente adulto, geralmente são necessários 20 a 40 mL de anestésico local para o bloqueio bem-sucedido. Em crianças, 0.7 mL/kg é comumente usado. O sucesso do bloqueio do nervo é melhor previsto documentando-se a propagação do anestésico local em direção ao nervo femoral medialmente e abaixo do músculo sartório lateralmente.Figura 5b). Em pacientes obesos, uma técnica fora do plano pode ser favorecida.
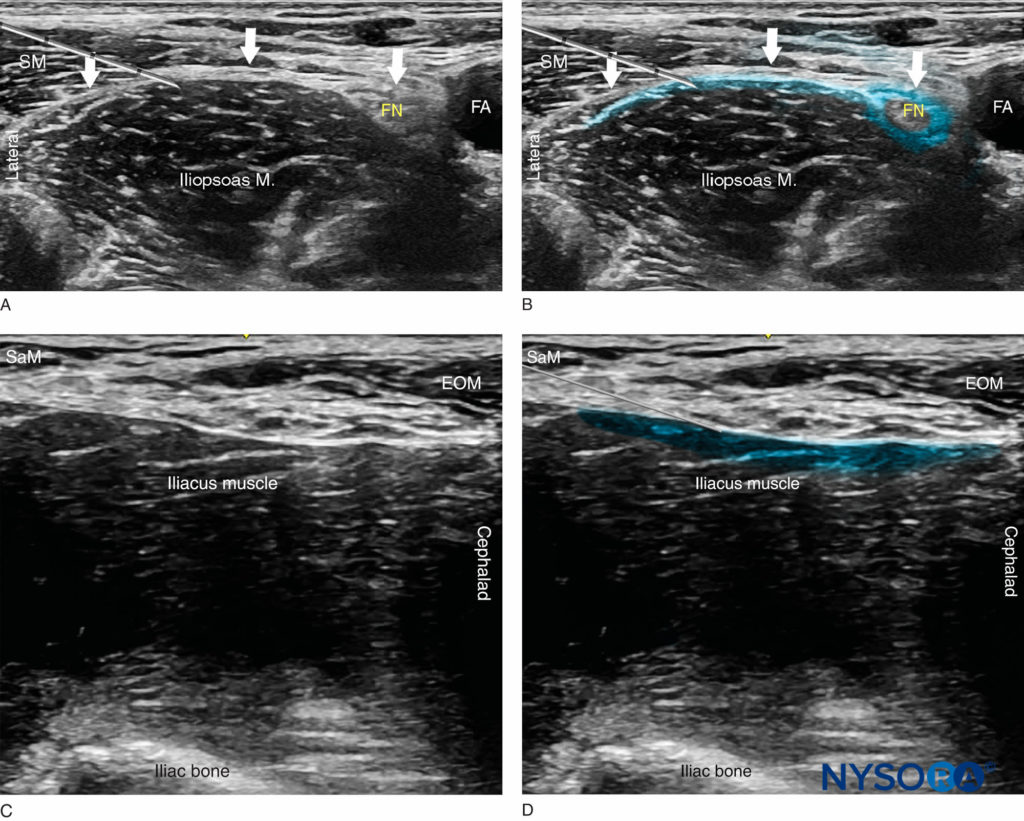
FIGURA 5. (A) Posição da ponta da agulha para o bloqueio do nervo da fáscia ilíaca. A agulha é mostrada abaixo da fáscia ilíaca lateral à artéria femoral, mas não profunda o suficiente para ser alojada no músculo ilíaco. (B) Um espalhamento simulado (área sombreada em azul) de anestésico local para realizar um bloqueio do nervo da fáscia ilíaca. (C) Visão ultrassonográfica da abordagem supra-inguinal com a sonda orientada em plano sagital ao longo do músculo ilíaco. (D) Trajeto da agulha e dispersão simulada do anestésico local (área sombreada em azul) logo abaixo da fáscia ilíaca e do músculo oblíquo externo (EOM). SAM, músculo sartório.
Do Compêndio de Anestesia Regional: Priming cognitivo para um bloqueio da fáscia ilíaca suprainguinal.
O bloqueio do nervo deve resultar em bloqueio do nervo femoral em todos os casos (100%) e do nervo femoral lateral na maioria dos casos (80–100%). o bloqueio do ramo anterior do nervo obturador pode não ocorrer com o bloqueio do nervo da fáscia ilíaca. Quando necessário, este nervo deve ser bloqueado conforme descrito em Bloqueio do nervo obturador guiado por ultrassom. Uma técnica suprainguinal alternativa pode resultar em uma disseminação mais proximal e possivelmente uma analgesia mais eficaz após a cirurgia do quadril.Figuras 5c, 5d e 6).
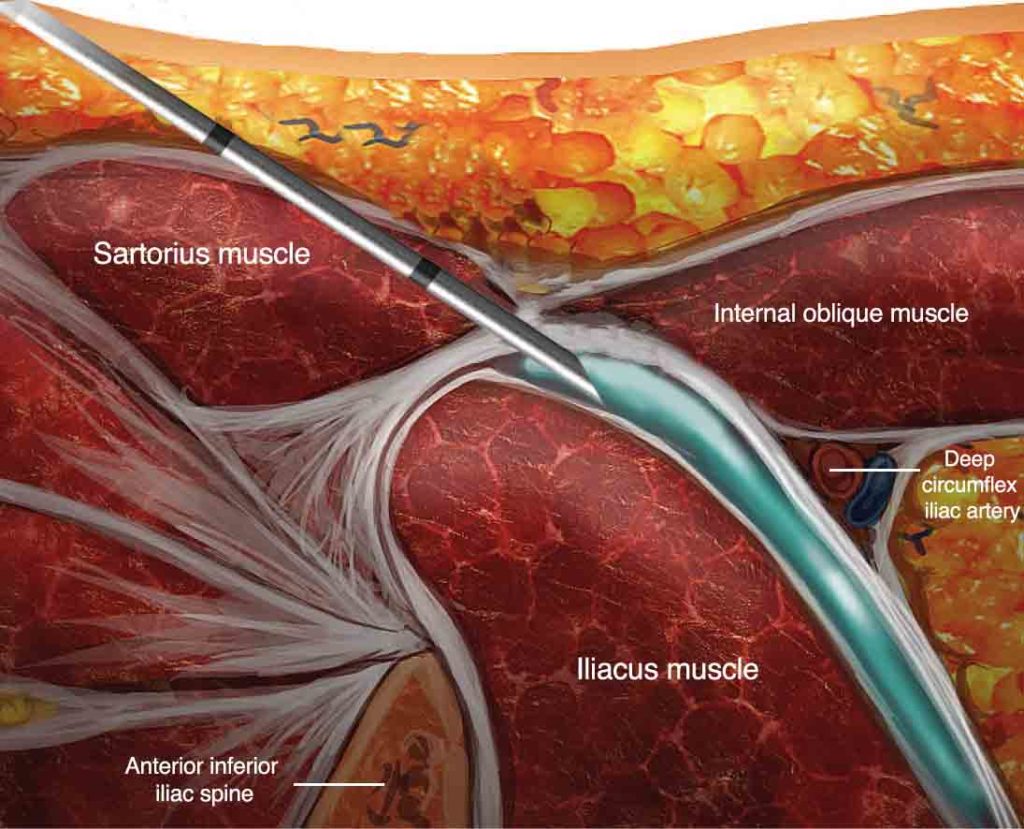
FIGURA 6. Método suprainguinal alternativo para bloqueio do nervo do compartimento da fáscia ilíaca: corte anatômico no plano parassagital.
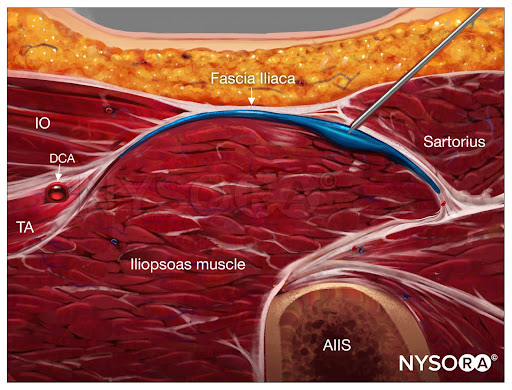
Do Compendium of Regional Anesthesia: Reverse Ultrasound Anatomy para um bloqueio suprainguinal da fáscia ilíaca com inserção de agulha no plano e dispersão do anestésico local (azul). FN, nervo femoral; IO, oblíquo interno; TA, transverso abdominal; EIAI, espinha ilíaca ântero-inferior; DCA, artéria circunflexa profunda.
DICAS
- O bloqueio do nervo da fáscia ilíaca é um bloqueio do nervo de grande volume. Seu sucesso depende da disseminação do anestésico local sob a fáscia ilíaca. Um volume de 30 a 40 mL de injetável é necessário para realizar o bloqueio do nervo.
- A propagação do anestésico local é monitorada com ultrassonografia. Se o padrão de propagação não for adequado (por exemplo, o anestésico local está se acumulando em um local e não “se espalhando”), a injeção é interrompida e a agulha reposicionada antes de continuar. Injeções adicionais podem ser feitas para garantir a disseminação adequada.
Ler Mais Bloqueio do nervo femoral guiado por ultrassom
Este texto foi uma amostra do conteúdo do Compêndio de Anestesia Regional no NYSORA LMS.
NYSORA Compêndio de Anestesia Regional é simplesmente o currículo mais abrangente e prático em Anestesia Regional de A a Z, apresentando o conteúdo Premium do NYSORA. Ao contrário de livros didáticos e e-books, o Compêndio é continuamente atualizado e apresenta os mais novos vídeos, animações e conteúdo visual do NYSORA.
O Compêndio é um dos vários cursos educacionais padrão ouro no Sistema de Aprendizagem da NYSORA (o NYSORA LMS), e o registro para NYSORALMS. com é grátis. O acesso COMPLETO ao Compêndio, no entanto, é baseado em uma assinatura anual, pois requer um exército de ilustradores, editores de vídeo e uma equipe educacional para continuar tornando-o a MELHOR ferramenta de educação sobre anestesia regional. Embora você possa pensar no compêndio como um ebook sobre esteróides, um teste rápido lhe dará uma sensação em tempo real de quão incrível o compêndio realmente é. Sua assinatura transformará a maneira como você lê sobre anestesia regional:
- Aprenda visualmente: tudo regional, incluindo procedimentos de bloqueio espinhal, epidural e nervoso e protocolos de gerenciamento
- Revise as instruções de técnicas passo a passo para mais de 60 bloqueios nervosos
- Acesse as ilustrações, animações e vídeos lendários do NYSORA (como Reverse Ultrasound Anatomy)
- Acesse informações de RA em qualquer dispositivo por meio da plataforma de desktop e aplicativo móvel
- Receba atualizações em tempo real
- Revise infográficos para preparação para exames (por exemplo, EDRA)
- Use o feed da comunidade com discussões de casos reais, imagens e vídeos postados e discutidos por assinantes e pelos maiores especialistas do mundo.
Mesmo que não queira subscrever o Compêndio, registe-se no NYSORA LMS, seja o primeiro a saber o que há de novo em anestesia regional e participe de discussões de casos.
Aqui está o que a atividade se alimenta NYSORA LMS parece:
Estamos convencidos de que, uma vez que você experimente o Compêndio na NYSORA LMS, e você nunca mais voltará aos seus livros antigos, e sua assinatura oferecerá suporte para manter o NYSORA.com gratuito para o resto do mundo.
Leitura adicional
- Capdevila X, Biboulet P, Bouregba M, Barthelet Y, Rubenovitch J, d'Athis F: Comparação dos bloqueios nervosos do compartimento três em um e da fáscia ilíaca em adultos: análise clínica e radiográfica. Anesth Analg 1998;86:1039–1044.
- Dolan J, Williams A, Murney E, Smith M, Kenny GN: Bloqueio do nervo da fáscia ilíaca guiado por ultrassom: uma comparação com a técnica de perda de resistência. Reg Anesth Pain Med 2008;33:526–531.
- Weller RS: O bloqueio do nervo da fáscia ilíaca resulta em bloqueio do nervo obturador? Reg Anesth Pain Med 2009;34:524.
- Hebbard P, Ivanusic J, Sha S: Bloqueio do nervo ilíaco da fáscia supra-inguinal guiado por ultrassom: uma avaliação cadavérica de uma nova abordagem. Anestesia 2011;66:300–305.
- Miller BR: Bloqueio do nervo do compartimento da fáscia ilíaca guiado por ultrassom em pacientes pediátricos usando uma técnica de agulha no plano do eixo longo: relato de três casos. Pediatra Anaesth 2011;21:1261–1264.
- Foss NB, Kristensen BB, Bundgaard M, et al: Bloqueio do compartimento da fáscia ilíaca para controle da dor aguda em pacientes com fratura de quadril: um estudo randomizado, controlado por placebo. Anestesiologia 2007;106:773–778.
- Minville V, Gozlan C, Asehnoune K, et al: Bloqueio do nervo do compartimento fáscia-ilíaca para fratura do osso femoral na medicina pré-hospitalar em uma criança de 6 anos. Eur J Anesthesiol 2006;23:715–716.
- Mouzopolous G, Vasiliadis G, Lasanianos N, et al: Profilaxia do bloqueio do nervo Fascia iliaca para pacientes com fratura de quadril em risco de delirium: um estudo randomizado controlado por placebo. J Orthop Traumatol 2009;10:127–133.
- Swenson JD, Bay N, Loose E, et al: Manejo ambulatorial de cateteres de nervos periféricos contínuos colocados usando orientação por ultrassom: uma experiência em 620 pacientes. Anesth Analg 2006;103:1436–1443.
- Wambold D, Carter C, Rosenberg AD: O bloqueio do nervo da fáscia ilíaca para alívio da dor pós-operatória após cirurgia de joelho. Pain Pract 2001;1:274–277.
- Yun MJ, Kim YH, Han MK, et al: Analgesia antes de um bloqueio do nervo espinhal para fratura do colo do fêmur: bloqueio do nervo do compartimento da fáscia ilíaca. Acta Anesthesiol Scand 2009;53:1282–1287.