Laura Clark
INTRODUÇÃO
O bloqueio do plexo braquial infraclavicular fornece um bloqueio do braço abaixo do ombro. Ao contrário do abordagem axilar, pode ser realizado sem abdução do braço, tornando-o útil para pacientes com mobilidade limitada do ombro. É passível de colocação contínua de cateter por ser mais acessível e mais confortável para um cateter do que a axila. Considera-se que Georg Hirschel, em 1911, realizou o primeiro bloqueio axilar percutâneo porque se aproximou do plexo a partir da axila. Seu objetivo era colocar o anestésico local em cima da primeira costela através da axila. Ele descobriu após suas próprias dissecções do plexo o motivo da incompletude do bloqueio axilar, e foi o primeiro a descrever que os nervos axilar e musculocutâneo se separavam do plexo muito mais alto do que na axila. No entanto, as agulhas no início de 1900 não eram longas o suficiente para atingir essa área para bloquear esses nervos.
Para remediar este problema em 1911, Diedrich Kulenkampff supraclavicular descrição estava a seguir. Ele sentiu que sua técnica era mais segura e precisa que a de Hirschel, mas após o sucesso inicial, surgiram relatos de complicações de pneumotórax. Em 1914, Bazy descreveu a injeção abaixo da clavícula, medialmente ao processo coracóide, ao longo de uma linha que se conecta ao tubérculo de Chassaignac. A trajetória da agulha foi apontada para longe da axila, próxima à clavícula, e parecia apresentar pouca chance de dano pleural. Várias modificações ocorreram nos 8 anos seguintes. Babitszky disse que “discutir a relação anatômica e a técnica de forma mais completa seria supérfluo, pois é costume se familiarizar com a anatomia do campo em questão no cadáver sempre que se tende a usar uma técnica desconhecida”. Gaston Labat, em 1922, essencialmente redescreveu a técnica de Bazy em seu livro Anestesia Regional, assim como Achille Dogliotti em 1939. No entanto, a técnica parecia desaparecer na obscuridade. Por exemplo, o bloqueio infraclavicular não foi incluído no Regional Block de Daniel Moore em 1981 ou no Neural block de Michael Cousins e Phillip Bridenbaugh em Clinical Anesthesia and Pain Management.
Prithvi Raj é creditado com a reintrodução da abordagem em 1973 com modificação das descrições anteriores. Ele descreveu o ponto de entrada inicial no ponto médio da clavícula e direcionou a agulha lateralmente em direção à axila usando um estimulador de nervos. Seus dados sugeriram uma virtual ausência de risco de pneumotórax com a técnica. e um bloqueio mais completo dos nervos musculocutâneo e ulnar. No entanto, esses resultados não foram reprodutíveis na prática clínica de outros profissionais. Kurt Whiffler, em 1981, descreveu o que hoje é comumente chamado de bloco coracóide. O local da injeção foi muito próximo ao detalhado por Sims, mas Whiffler sentiu que o ombro deveria ser deprimido com a cabeça virada para o lado oposto e o braço abduzido 45 graus da parede torácica para aproximar o plexo do processo coracóide. Para estimar a profundidade do plexo identifica-se dois pontos. Um é o ponto além do ponto médio da clavícula onde o pulso subclávio desaparece. O segundo ponto é encontrado determinando o pulso mais alto da artéria na axila e colocando o polegar da mesma mão na superfície anterior da parede torácica que corresponde a esse ponto. Esses pontos são conectados e a agulha é então inserida inferior e medialmente ao processo coracóide nessa linha até a profundidade que o plexo foi estimado. Whiffler não usou um estimulador de nervos porque sentiu que “essa abordagem mais simples não requer um estimulador de nervos”. Injeções incrementais foram usadas para um volume total de 40 mL, retirando a agulha 1 cm uma a duas vezes.
Em 1983, o livro de Alon Winnie, Plexus Anesthesia, descreve várias abordagens infraclaviculares, incluindo as técnicas de Raj (1973), Sims (1977) e Whiffler (1981), embora não dedique uma seção ao bloqueio infraclavicular. Ele afirma que “nenhuma das técnicas infraclaviculares parece oferecer vantagens significativas sobre as técnicas perivasculares mais estabelecidas...” e documenta mais uma vez que a bainha pode ser inserida em qualquer nível. O bloqueio infraclavicular ganhou popularidade na década de 1990, juntamente com o surgimento da anestesia regional. Oivind Klaastad, em 1999, realizou um estudo de ressonância magnética (RM) e determinou que, se seguido exatamente como descrito, a agulha não estava próxima dos cordões. Em um número significativo de casos as cordas estavam caudais e posteriores ao alvo. Além disso, a distância mais curta da trajetória da agulha até a pleura foi de apenas 10 mm, e em um caso atingiu a pleura. Klaastad concluiu que uma abordagem mais lateral a tornaria mais precisa e reduziria o risco de complicações. Na verdade, isso era o que Raj havia encontrado clinicamente e sugerido em palestras, mas não publicado. Ele havia mudado o ponto de inserção da agulha para uma linha entre a pulsação da artéria subclávia e braquial e a 2.5 cm desta linha, cruzando com a borda inferior da clavícula. Isso é o que é comumente chamado de abordagem Raj modificada Quatro abordagens serão descritas neste capítulo: (1) bloqueio infraclavicular vertical conforme descrito por Kilka e colegas, (2) a abordagem coracóide descrita por Whiffler11 e modificado por Wilson e colaboradores, (3) a abordagem de Raj modificada e (4) a abordagem lateral e sagital descrita por Klaastad e associados frequentemente usada para ultrassonografia.
INDICAÇÕES E CONTRA-INDICAÇÕES
Dicas NYSORA
- A distribuição da anestesia consiste na mão, punho, antebraço, cotovelo e a maior parte do braço.
- As indicações são semelhantes às do bloqueio axilar; cirurgia de mão, antebraço, cotovelo e fístula arteriovenosa.
- Essa abordagem oferece maior aplicabilidade devido à maior cobertura e dispensa a necessidade de posicionamento especial do braço (abdução).
As indicações para bloqueio infraclavicular são as mesmas que para bloqueio axilar mas a anestesia completa do braço é obtida da parte inferior do ombro até a mão, tornando-a aplicável para qualquer cirurgia até, mas não incluindo, o ombro. Um torniquete é bem tolerado sem suplementação do nervo intercostobraquial. Bloqueios bilaterais podem ser realizados sem medo de bloquear o nervo frênico. O processo coracóide e os pontos de referência da clavícula são facilmente palpáveis mesmo em pacientes obesos. A técnica também é propícia à colocação contínua de cateter e infusão de longo prazo. Além das contraindicações obrigatórias de infecção no local ou próximo ao local ou coagulopatia existente, não há contraindicações específicas de bloqueio para o bloqueio infraclavicular. Coagulopatia é uma contraindicação relativa e baseada na relação risco x benefício.
ANATOMIA FUNCIONAL
Dicas NYSORA
- O bloqueio ocorre ao nível dos fascículos do plexo braquial abaixo da clavícula.
- Três cordões circundam a artéria axilar.
- A anatomia do plexo braquial é complexa nesta área e existe variabilidade.
- O fascículo lateral é o mais superficial, o fascículo posterior é encontrado em seguida, o fascículo medial é o mais profundo e está abaixo da artéria axilar.
- O cordão lateral e o cordão medial contêm, cada um, metade do nervo mediano.
- O cordão posterior contém todo o nervo radial.
- O nervo musculocutâneo geralmente está fora, mas muito próximo ao cordão lateral.
A anatomia pertinente é ilustrada em Figura 1. As divisões existem como plexo braquial cruza a primeira costela para a área infraclavicular. Originam-se dos troncos e se dividem em divisões anterior e posterior, daí a origem do nome divisão. As divisões anteriores geralmente suprem os músculos flexores (que são mais frequentemente posicionados anteriormente) e as divisões posteriores geralmente suprem os músculos extensores (que geralmente são posteriores). o plexo braquial faz a maioria de suas principais alterações na área infraclavicular em apenas alguns centímetros, à medida que gira e gira de um curso paralelo no pescoço para circundar circunferencialmente a artéria axilar na área infraclavicular e progride para a axila como nervos terminais. A mistura dos nervos ocorre e sua organização pode ser bastante complexa. Figura 2 mostra o trajeto do plexo braquial desde o interescalênico até a área infraclavicular. Os termos anatômicos para os cordões são baseados com o corpo em posição anatômica e em relação ao seu centro; não é assim que o plexo braquial é encontrado clinicamente. Muitos livros apresentam diagramas bidimensionais em vez de tridimensionais do plexo nesta área, o que contribui para a confusão. No entanto, uma sólida compreensão da organização tridimensional do plexo talvez seja o fator mais importante para o sucesso do bloqueio.
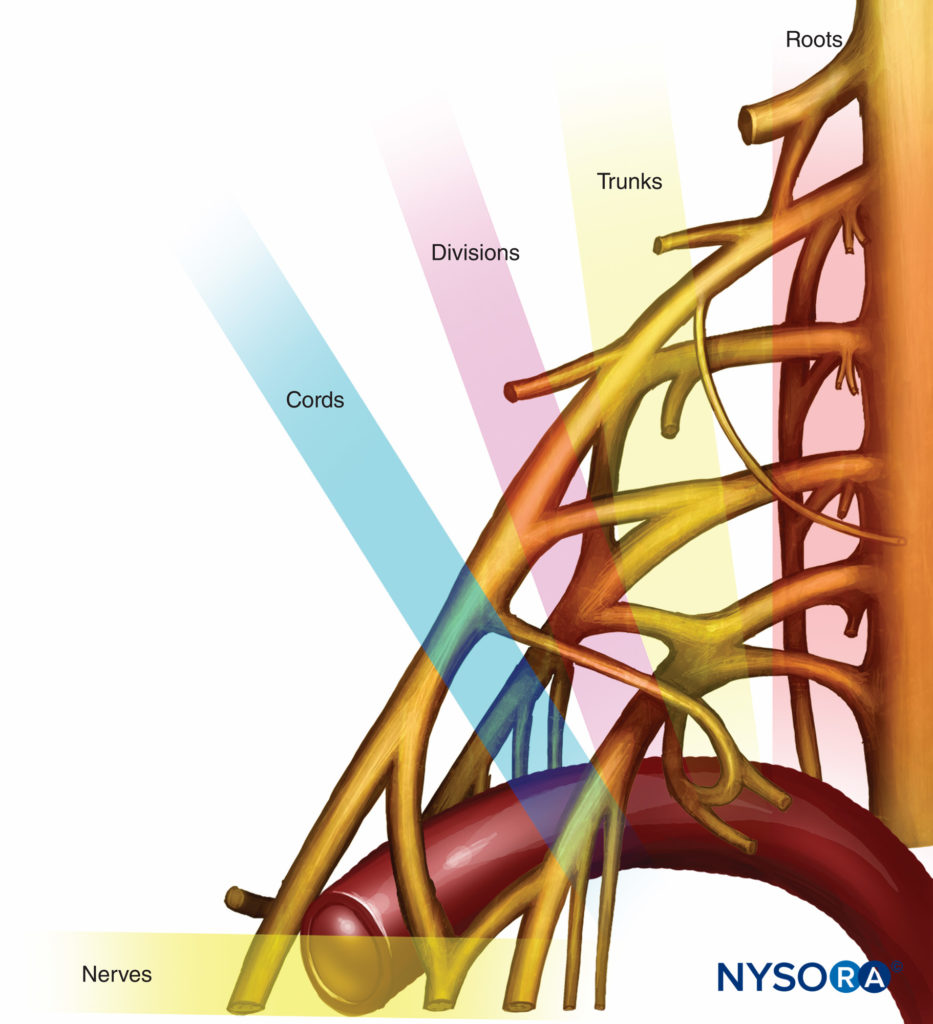
FIGURA 1. Organização do plexo braquial.
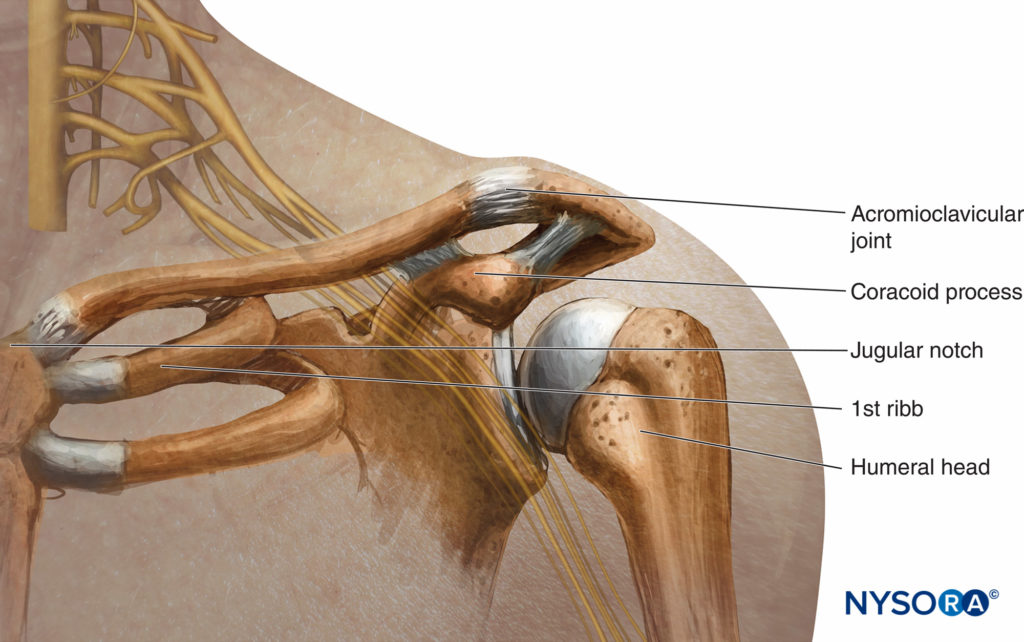
FIGURA 2. Relação do plexo braquial, clavícula e processo coracóide.
Divisões, Ramos, Cordões e Nervos Terminais
As divisões anteriores do tronco superior (C5 e C6) e médio (C7) unem-se para formar o fascículo lateral, que se encontra lateral à artéria axilar e mais superficial ao tórax anterior. As divisões anteriores do tronco inferior (C8 e T1) formam o fascículo medial. Situa-se medialmente à artéria axilar e é a mais profunda da parede torácica. O fascículo posterior é formado por todas as divisões posteriores (C5 a T1) e situa-se posteriormente à artéria logo abaixo do fascículo lateral. Os cordões terminam em ramos terminais que são nervos mistos, que contêm componentes sensoriais e motores. São eles os ramos musculocutâneo, ulnar, mediano, axilar e radial. Outros ramos também saem do plexo antes da formação dos nervos terminais. Eles não são mistos e são únicos por serem nervos sensoriais ou motores. Esses nervos geralmente não são abordados, mas são importantes porque os ramos motores podem ser estimulados durante a execução de um bloqueio e saber onde eles se originam ajudará a determinar onde localizar a ponta da agulha. Tabelas 1 e 2 Liste os ramos do plexo braquial e sua inervação.
TABELA 1. Ramos do plexo braquial.
| Inervação Motora | Movimento Observado | Inervação Sensorial | |
|---|---|---|---|
| Lado | |||
| Nervo peitoral lateral | Peitoral maior | Contração do peitoral | |
| Nervo escapular dorsal | Rombóide maior e menor; elevador da escápula | Aduz e roda o ombro, levanta a escápula | |
| mais tarde | |||
| Subescapular superior | subescapular (parte superomedial) | Rotação medial ou braço | |
| Toracodorsal | latissimus dorsi | Abdução do braço | |
| Subescapular inferior | Subescapular (parte lateral), teres maior | Rotação interna, adução de ombro | |
| Axilar | Deltóide, redondo menor | Elevação do braço | Pele do braço lateral superior |
| Medial | |||
| Peitoral medial | Peitoral menor e maior | Contração do peitoral | |
| Cutâneo medial nervo do braço | Pele do lado medial ou braço |
||
| Nervo cutâneo medial do antebraço | Pele do lado medial ou antebraço |
TABELA 2. Nervos terminais do plexo braquial.
| Inervação Motora | Movimento Observado | Inervação Sensorial | |
|---|---|---|---|
| Lado | |||
| Musculocutâneo | Coracobraquial, bíceps braquial, braquial | Flexão de cotovelo | Pele do lado lateral do antebraço |
| Mediana | Flexor superficial dos dedos— todos, pronador redondo, flexor do carpo radial palmar longo | Flexão dos primeiros dedos, oposição de polegar | Pele da metade radial da palma e lado palmer do radial três e um meio dígito |
| mais tarde | |||
| Radial | Braquiorradial, abdutor do polegar longus, músculos extensores do o pulso e os dedos | Abdução do polegar, extensão do punho e dedos | Pele da parte posterior do braço, antebraço e mão |
| Medial | |||
| ulnar | Abdutor do polegar interósseo músculos intrínsecos da mão | Contração do 4º e 5º dedos e polegar abdução | Pele do lado medial do punho e mão e ulner um ano e meio dígitos |
| Mediana | Flexor superficial dos dedos— todos, pronador leres, flexor carpo radial palmar longo | Flexão dos primeiros 31/2 dedos, oposição de polegar | Pele da metade radial da palma e lado palmer do radial três e um meio dígito |
Observação: Todos os ramos da medula medial transportam fibras C8 e T1, e os segmentos espinhais superiores no plexo braquial (C5 a C6) tendem a inervar os músculos mais proximais na extremidade superior, enquanto os segmentos inferiores (C8, T1) tendem a inervar os músculos mais proximais da extremidade superior, enquanto os segmentos inferiores (C1, TXNUMX) tendem a inervam músculos mais distais, como os da mão (TXNUMX). A variação anatômica e a mistura de fibras de ambos os fascículos laterais e mediais torna impossível dizer com certeza qual cordão está sendo estimulado com a resposta do nervo mediano distal.
ANATOMIA CLÍNICA
Um diagrama esquemático simplificado do plexo é mostrado na Figura 1. Este diagrama mostra o plexo como ele realmente existe e uma representação mais clínica de como ele é encontrado ao realizar o bloqueio infraclavicular. Como mostrado, o fascículo posterior não é realmente o fascículo mais posterior, mas está entre os fascículos lateral e medial. A imagem anatômica mais útil está no plano sagital, como mostrado na Figura 3. Esta figura ilustra o plexo braquial no nível do bloqueio infraclavicular para mostrar essa relação. A relação mostrada em Figura 3 é útil para orientar a colocação da agulha durante a execução deste bloqueio. A visão sagital mostrada aqui ilustra os cordões em uma visão aproximada ao redor da artéria.
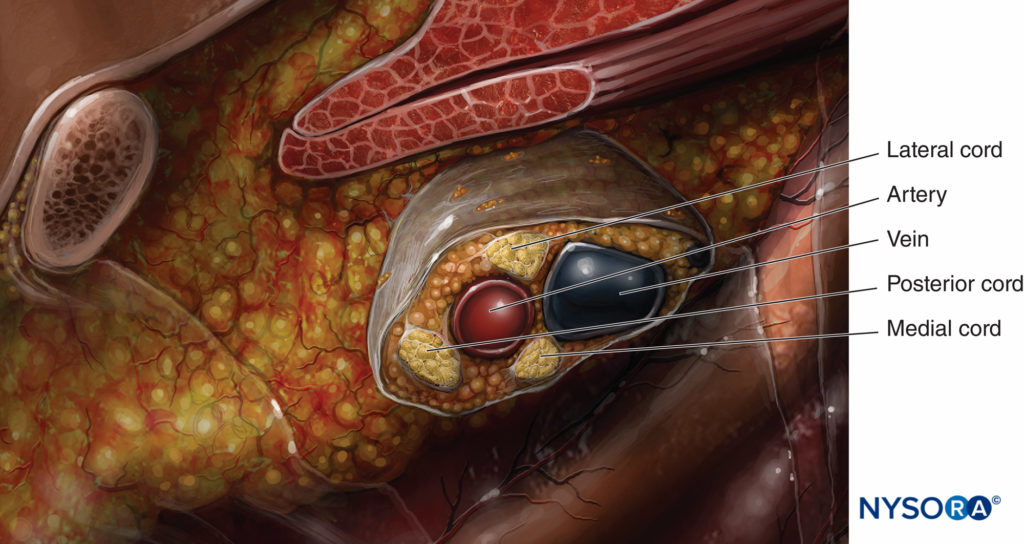
FIGURA 3. Vista aproximada da relação dos fascículos do plexo braquial no nível do bloqueio infraclavicular com a artéria subclávia/axilar.
Uma vez que essa relação é aprendida, a capacidade de alterar as direções da agulha para o posicionamento correto é baseada na anatomia, e a necessidade de passagens subsequentes para obter uma colocação bem-sucedida diminui. O cordão mais frequentemente encontrado primeiro ao realizar o bloqueio infraclavicular é o cordão lateral porque é o mais superficial. Logo além do fascículo lateral está o fascículo posterior, que está próximo, mas um pouco mais profundo do que o fascículo lateral. O fascículo medial está na verdade caudal ou abaixo da artéria axilar, como pode ser visto na visão sagital em Figura 3. O diagrama esquemático do cabo mostrado na Figura 4 demonstra o ângulo de 90 graus de inserção da agulha para o cordão lateral e posterior. Esta figura também ilustra a proximidade da artéria e o risco de punção da artéria ao tentar encontrar o cordão medial. A anatomia do plexo varia amplamente entre os indivíduos. O estudo de ressonância magnética de Sauter revelou que os cordões são encontrados a 2 cm do centro da artéria, aproximadamente a dois terços de um círculo Figura 5.
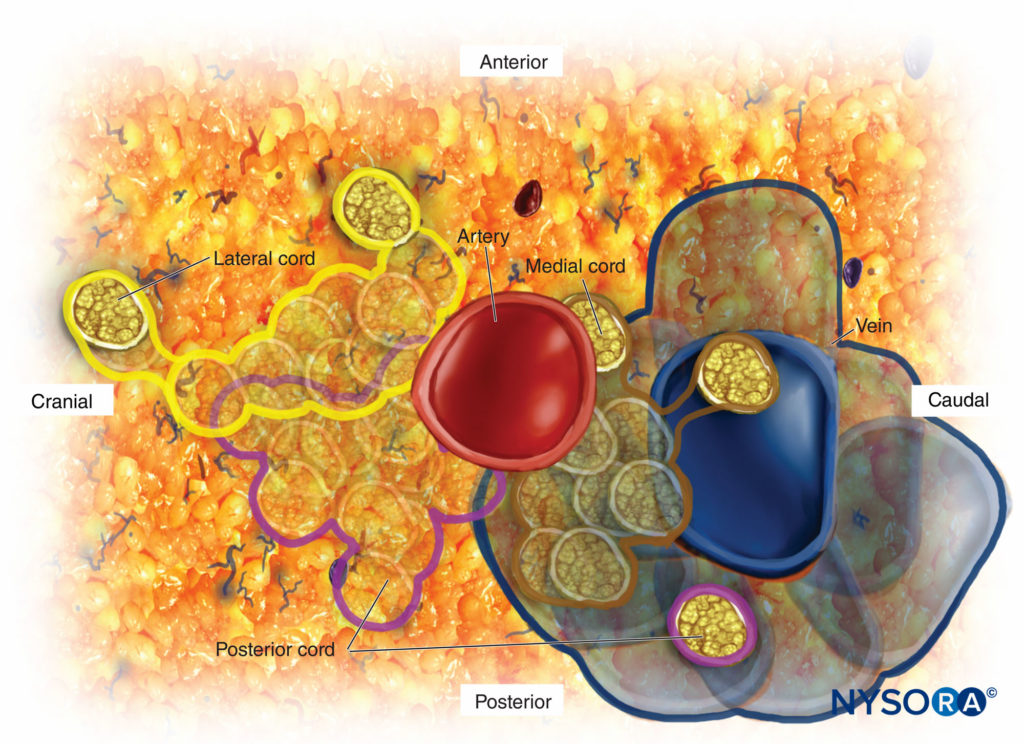
FIGURA 4. Esquema da relação dos fascículos do plexo braquial com a artéria subclávia/axilar.
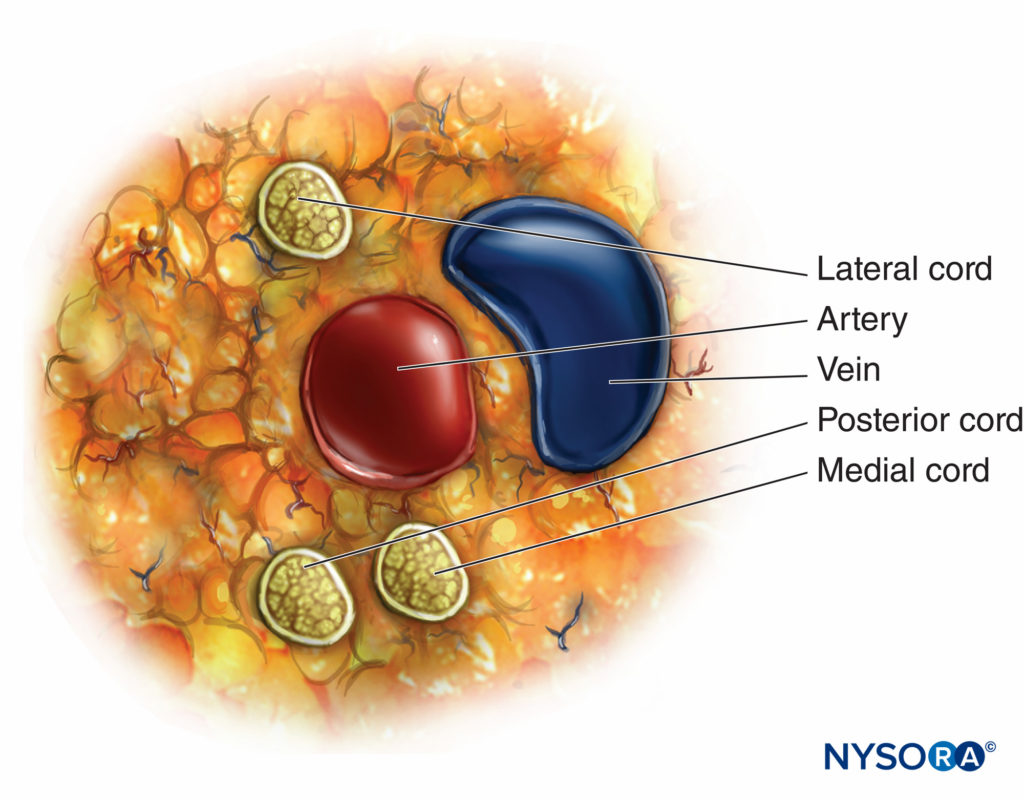
FIGURA 5. Variações anatômicas do plexo braquial infraclavicular entre indivíduos.
O cordão lateral
O fascículo lateral supre a metade lateral do nervo mediano e os ramos dos nervos musculocutâneo e peitoral. Tabelas 1 e 2). Esta porção lateral do nervo mediano é a inervação motora para os músculos flexores do antebraço, flexor radial do carpo, pronador redondo (pronação do antebraço) e o músculo tenar do polegar. Ele fornece inervação sensorial do polegar para a metade lateral do quarto dedo, incluindo as pontas dorsais. A resposta motora mais distal seria a flexão dos dedos ou flexão e oposição do polegar. O polegar também tem inervação motora do nervo ulnar, o que pode ser confuso ao tentar interpretar a contração isolada do polegar. O nervo ulnar supre o adutor do polegar, o flexor curto do polegar e o primeiro músculo interósseo dorsal. Esses músculos aduzem radialmente o polegar. O flexor curto do polegar auxilia na oposição do polegar. A inervação do nervo mediano do flexor longo do polegar, abdutor curto do polegar e oponente do polegar são os principais flexores para a oposição do polegar.
O nervo musculocutâneo tem apenas ramos musculares acima do cotovelo e é puramente sensorial abaixo do cotovelo, tornando-se o nervo cutâneo lateral do antebraço. A resposta motora é a flexão do cotovelo pela contração do bíceps e sensação na parte média a mediana do antebraço. A relação anatômica do nervo musculocutâneo com as cordas e o processo coracóide é pertinente ao bloqueio infraclavicular. Pode ser considerado um ramo porque sai precocemente, mas é mais como um nervo terminal porque possui inervações sensoriais e motoras. Variações na anatomia do plexo braquial são comuns. Como o nervo musculocutâneo geralmente sai do cordão lateral muito cedo, a estimulação desse nervo é considerada um indicador não confiável de estimulação do cordão lateral. Frequentemente, recobre o cordão lateral, que será estimulado com o avanço mais profundo da agulha ao passar pelo ponto de estimulação do nervo musculocutâneo. Figura 6 retrata o cordão lateral com sua resposta motora da mão estimulada.
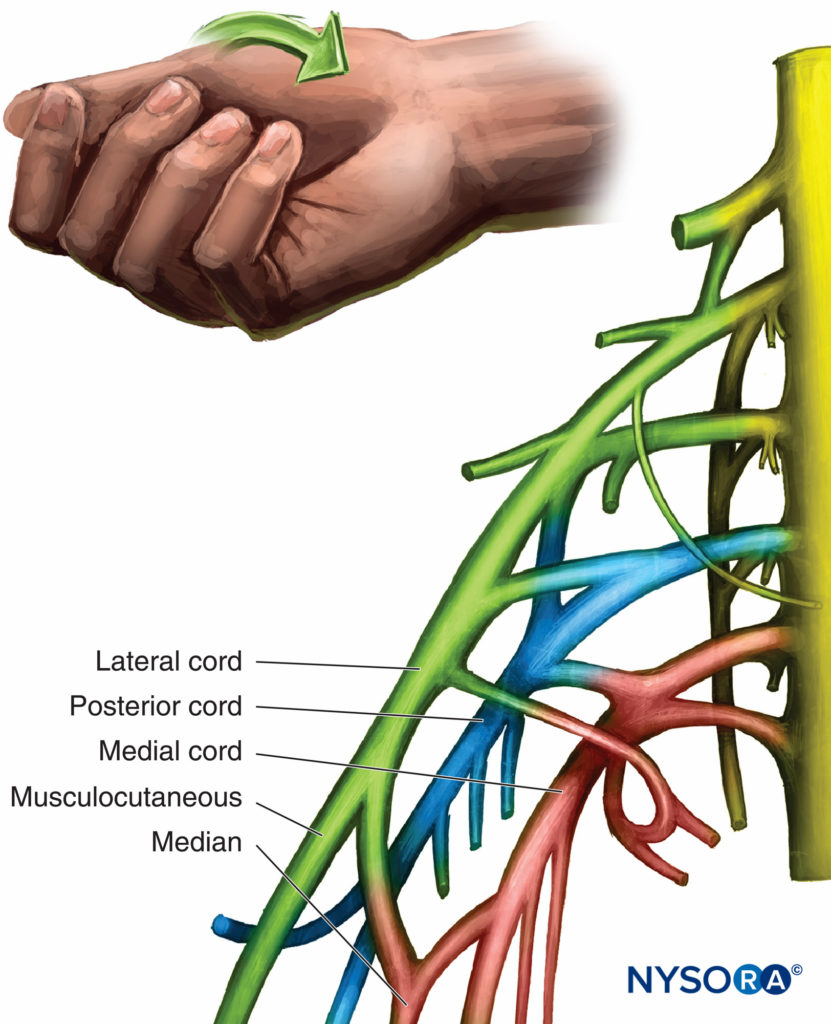
FIGURA 6. Organização e resposta motora da medula lateral.
O cordão posterior
O fascículo posterior é imediatamente profundo ou inferior ao fascículo lateral. Os nervos axilar, toracodorsal e subescapular superior e inferior são os ramos do fascículo posterior. Eles estão envolvidos no movimento do braço e no movimento e rotação do ombro, bem como adução do ombro e abdução do braço. O ramo mais frequentemente encontrado é o nervo axilar, porque muitas vezes se separou da medula antes do processo coracóide. O nervo axilar para o deltóide eleva a parte superior do braço. Além de seus ramos, o fascículo posterior é responsável pelo nervo radial completo. As respostas distais da estimulação são abdução do polegar e extensão do punho e dedos.Figura 7). O músculo braquiorradial é inervado pelo nervo radial e é classificado como extensor. Sua estimulação deve ser caracterizada, pois pode ser confundida com uma resposta do nervo mediano, pois na verdade flexiona a articulação do cotovelo. A flexão do cotovelo com desvio radial do punho representa a estimulação do músculo braquiorradial e uma resposta medular posterior. A agulha deve ser reajustada para obter uma resposta mais distal do nervo radial.
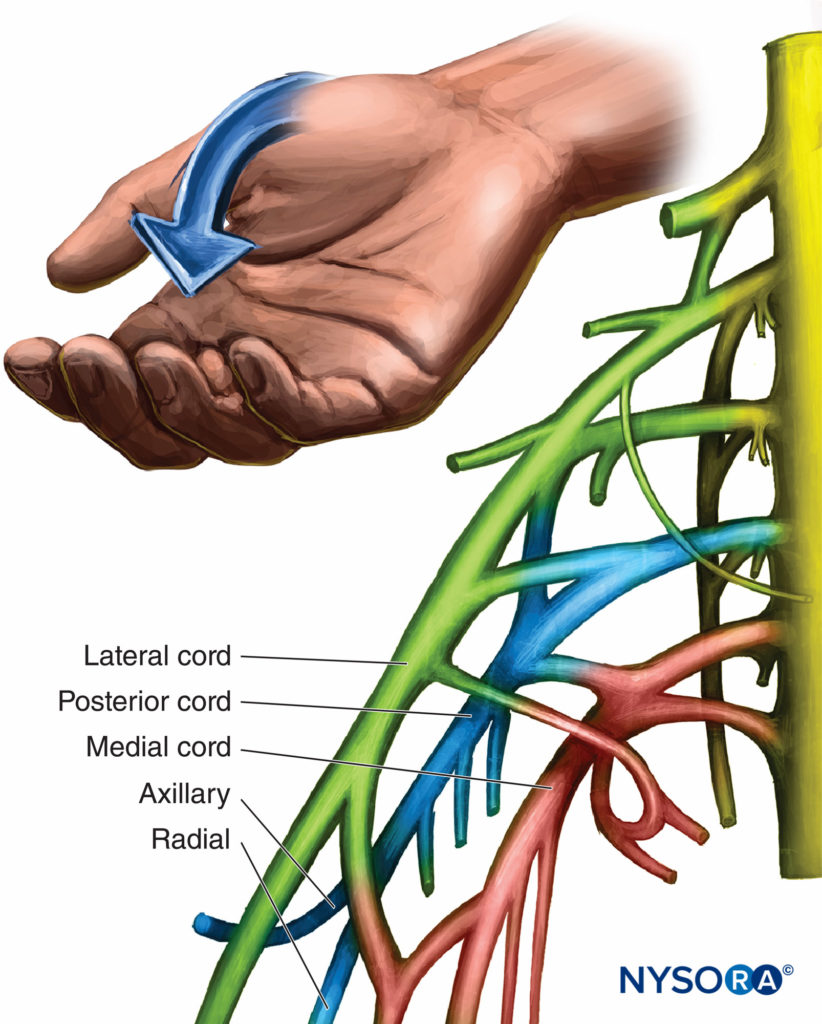
FIGURA 7. Organização e resposta motora da medula posterior.
O Cordão Mediano
O cordão medial se ramifica no nervo ulnar e na metade medial do nervo mediano. Os ramos incluem os nervos peitoral medial, cutâneo medial do braquial e o nervo cutâneo medial do antebraço. Esses ramos inervam a pele das superfícies anterior e medial do antebraço até o punho. O nervo ulnar inerva metade do quarto e quinto dedos, o adutor do polegar e todos os interósseos, o que resulta na contração do quarto e quinto dedos e adução do polegar. A estimulação do nervo mediano resulta em flexão e sensação dos primeiros três dedos e meio, oposição do polegar e sensação da palma da mão.Figura 8). Ao contrário do bloqueio axilar, as respostas à estimulação do nervo mediano durante o bloqueio infraclavicular podem surgir tanto do cordão lateral quanto do medial.
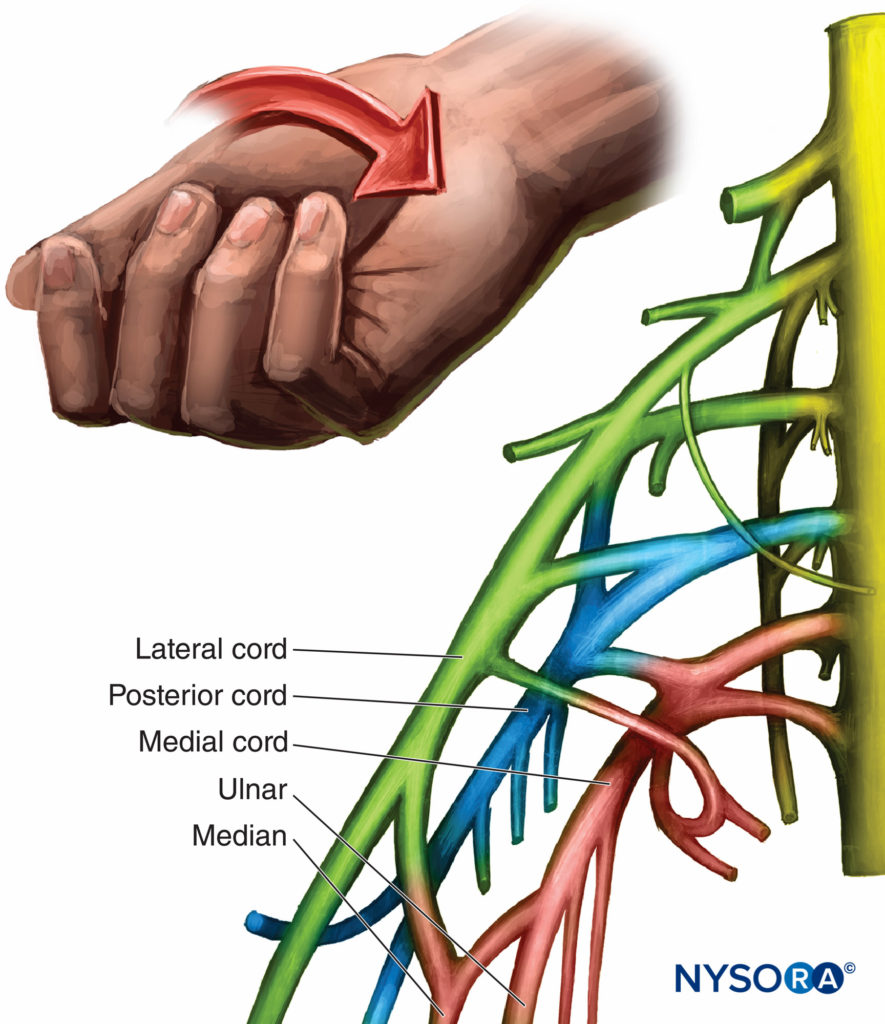
FIGURA 8. Organização e resposta motora do cordão medial.
Estudos clássicos de topografia das fibras do nervo mediano por Sunderland identificaram fibras pronador redondo e flexor radial do carpo na raiz lateral, juntamente com nervos para o flexor profundo dos dedos, flexor longo do polegar e músculos tenares intrínsecos na raiz medial. Estudos de lesão nervosa também sugerem que as fibras medianas para os flexores dos dedos são mais provavelmente encontradas no cordão medial e na raiz medial do nervo mediano. Com a anatomia do plexo mais comum, a flexão do dedo provavelmente identifica a estimulação do cordão medial (ou raiz), mas a flexão do punho pode resultar da estimulação do cordão (ou raiz) mediana ou lateral. Tabelas 1 e 2 resumir os cordões, ramos, nervos terminais e sua resposta ao estímulo motor. Devido à variabilidade anatômica e à mistura do nervo mediano entre os fascículos medial e lateral, as mesmas respostas são listadas para ambos os nervos. Exceto em variantes raras, o nervo ulnar é transportado dentro do cordão medial. Saiba mais sobre a distribuição do plexo braquial em Anatomia Funcional da Anestesia Regional.
MARCOS E TÉCNICAS
Diretrizes Gerais
Os pontos de referência ósseos usados na maioria das abordagens são a clavícula, a fossa ou incisura jugular, a articulação acromioclavicular e o processo coracóide, representados em Figura 9.
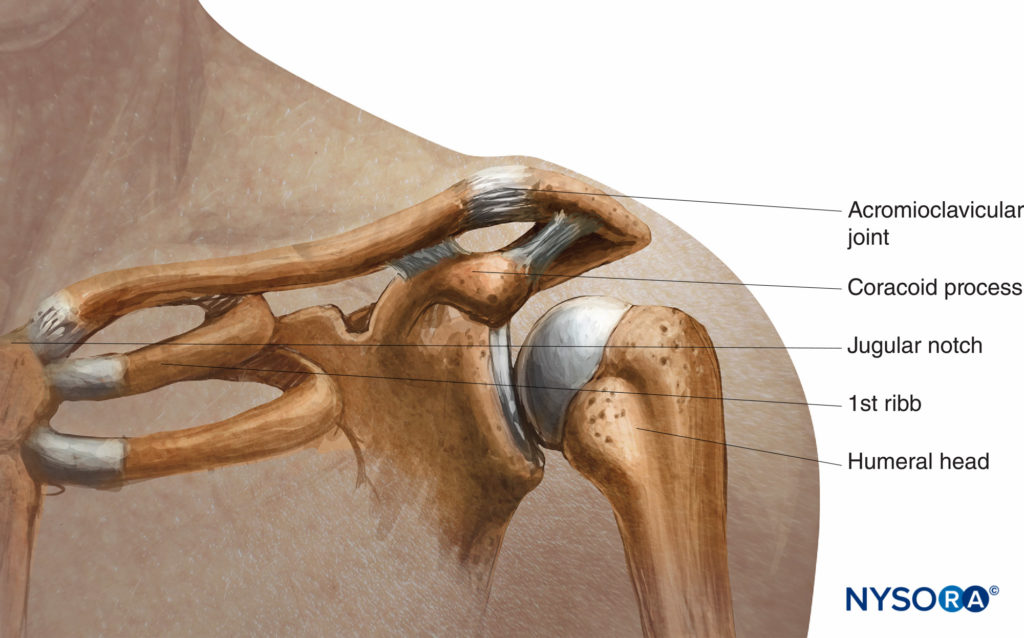
FIGURA 9. Relação da incisura jugular (esternal), clavícula e processo coracóide.
ABORDAGEM RAJ MODIFICADA
Uma pequena quantidade, aproximadamente 5 mL ou menos, de anestésico local é necessária para a pele e o tecido subcutâneo. Deve-se ter cuidado para evitar a pleura, nunca direcionando a agulha em direção medial. Se o plexo não for encontrado, a agulha deve ser retirada e redirecionada sequencialmente por um fator de 10 graus na direção cefálica ou caudal. Se essas manobras não forem bem sucedidas, os marcos devem ser reavaliados antes de tentar outra passagem. Ajustes iniciais no estimulador de nervos são 1.5 mA, com uma resposta aceitável ocorrendo em menos de 0.5 mA. As respostas motoras distais (abaixo do cotovelo) são preferíveis. O bloqueio infraclavicular é um bloqueio de grande volume, sendo necessários 30 mL de anestésico local para bloquear todo o plexo braquial. Algumas soluções anestésicas locais comumente usadas estão listadas em tabela 3.
TABELA 3. Soluções anestésicas locais para bloqueio infraclavicular.
| de duração | Anestésico | |
|---|---|---|
| Baixo (1.5–3.0 h) | 3% cloroprocaína | |
| 1.5% lidocaína | ||
| Não injete quando o paciente queixa de dor ou 1.0%–1.5% mepivacaína | ||
| Nível intermediário (4–5 h) | 2% lidocaína + epinefrina | |
| 1.0% –1.5% mepivacaína | ||
| De longa duração (10–14 h) | 0.25% –0.50% bupivacaína | (0.0625%–0.1% para infusão) |
| 0.50% ropivacaína | 0.1%–0.2% para infusão) |
O paciente está em decúbito dorsal com a cabeça virada para o lado. A artéria subclávia é palpada onde cruza a clavícula, ou o ponto médio da clavícula é marcado. A artéria braquial é palpada e marcada na borda lateral do músculo peitoral. Uma linha que une esses dois pontos é feita com a inserção da agulha 2.5 a 3.0 cm abaixo do ponto médio da clavícula em um ângulo de 45 a 65 graus em direção à artéria axilar.Figura 10). O operador fica do lado oposto ao local de colocação do bloco. A pele é infiltrada com anestésico local na pele e no músculo peitoral. Os dois primeiros dedos da mão palpadora ancoram a pele no ponto de inserção e a agulha é avançada em um ângulo de 45 a 65 graus em direção ao ponto de pulsação braquial ou paralela a uma linha que conecta a cabeça clavicular medial com o coracóide processo se a pulsação não puder ser sentida (Figura 11). Se o plexo não for encontrado, a agulha deve ser retirada e redirecionada 10 graus no sentido cefálico ou caudal, dependendo do ângulo de inserção de origem. Em nenhum momento a agulha deve ser apontada medial ou posteriormente em direção ao pulmão.
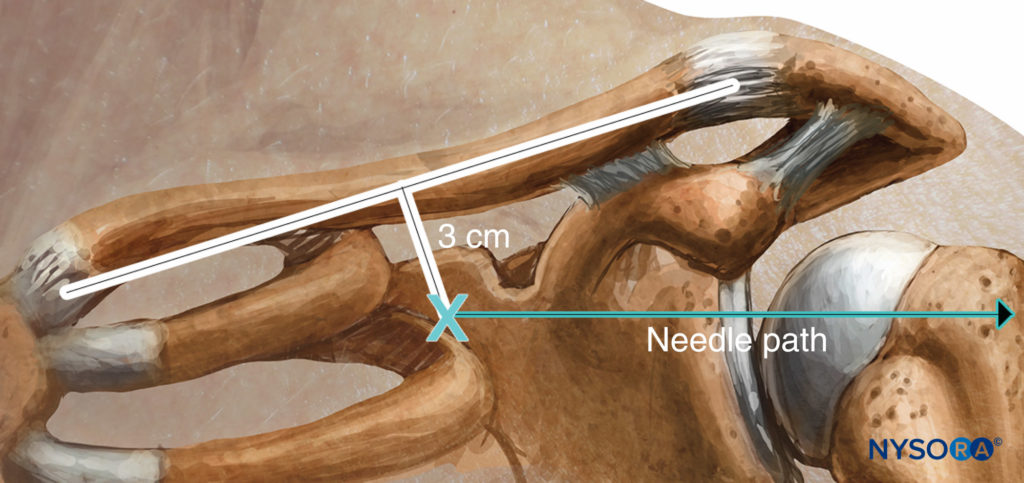
FIGURA 10. Abordagem Raj: Marcos e plano de inserção da agulha.
FIGURA 11. Abordagem Raj: Inserção e orientação da agulha.
BLOCO INFRACLAVICULAR VERTICAL
O bloqueio infraclavicular vertical foi descrito por Kilka e colaboradores em 1995. Os pontos de referência são o ponto médio de uma linha do meio da incisura jugular e o processo ventral do acrômio (Figura 12). O paciente está deitado em decúbito dorsal com o antebraço relaxado no peito com a cabeça levemente virada para o lado.
- A inserção da agulha é no ponto médio da linha da fossa jugular até a articulação acromioclavicular.
- A inserção é logo abaixo da clavícula.
- Agulha assume um ângulo de agulha de 90 graus.
- Uma agulha de 50 mm é usada
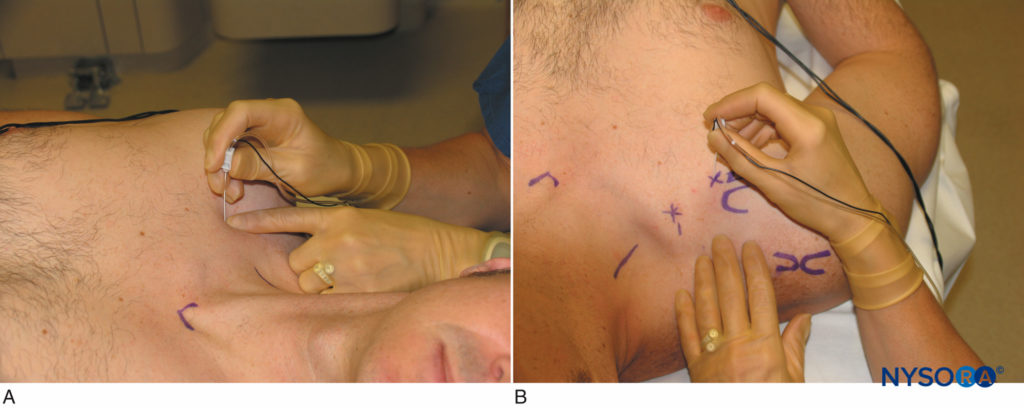
FIGURA 12. A E B. Abordagem vertical: inserção e orientação da agulha.
Uma agulha de 50 mm é inserida próximo à clavícula em um ângulo de 90 graus (ver Figura 12). O anestésico local é injetado após a obtenção de um estímulo distal igual ou inferior a 0.5 mA. Se na primeira passagem a agulha não encontrar o plexo, apenas o ângulo é alterado, mantendo o mesmo plano em 10 graus caudal ou cefálico. A agulha nunca é direcionada de forma medial.
Dicas NYSORA
Os três erros mais comuns que aumentam o risco de pneumotórax são:
- Inserção muito medial da agulha
- Profundidade de inserção da agulha > 6 cm
- Direção medial da agulha
Adams descreveu uma taxa de sucesso melhorada movendo o local da punção 1 cm lateralmente. A taxa de bloqueio sem sucesso (definido como necessidade de analgésico ou sedação adicional) foi reduzida para 8.3%, embora isso possa depender do tamanho do paciente. Usando avaliação ultrassonográfica, Greher e colegas demonstraram a anatomia topográfica em voluntários e compararam a abordagem clássica a um local de punção determinado pela localização ultrassonográfica de alta resolução do plexo. Uma tendência clara foi encontrada para um local de punção mais lateral, especialmente nas mulheres. Eles descobriram que quando a linha da fossa jugular ao acrômio media 22.0-22.5 cm, o local da punção estava exatamente no centro dessa linha. No entanto, para cada 1 cm de diminuição no comprimento desta linha o local da punção se moveu 2 mm lateralmente a partir do centro e para cada 1 cm de aumento o local da punção se moveu 2 mm medialmente.
TÉCNICA CORACÓIDE (BLOCO)
O bloqueio coracóide descrito por Whiffler11 em 1981 utilizou um local de entrada da agulha que é na maioria das vezes inferior e medial ao processo coracóide. Em 1998, Wilson revisou ressonâncias magnéticas e localizou um ponto 2 cm medial ao processo coracoide e 2 cm caudal. Nesse local de entrada na pele, a inserção posterior direta da agulha faz contato com os cordões em um intervalo médio de 4.24 cm ± 1.49 (2.25–7.75 cm) em homens e 4.01 ± 1.29 cm (2.25–6.5 cm) em mulheres. Como mostrado em Figura 13, a ponta lateral do processo coracóide (não a borda medial) é palpada. Kapral,19 em 1999, descreveu uma abordagem lateral com o paciente na mesma posição. O ponto de inserção da agulha é lateral ao ponto lateral do processo coracóide. Após identificar o processo coracoide tocando o osso, a agulha de 7 cm é retirada 2 a 3 mm e redirecionada para baixo do processo coracoide 2 a 3 cm até atingir o plexo braquial. A distância usual era de 5.5 a 6.5 cm. Rodriguez descreveu sua série de bloqueios coracóides como mais próximos do processo coracóide, tornando seu local de punção 1 cm inferior e 1 cm medial ao processo coracóide. Ele relatou uma taxa de sucesso semelhante.
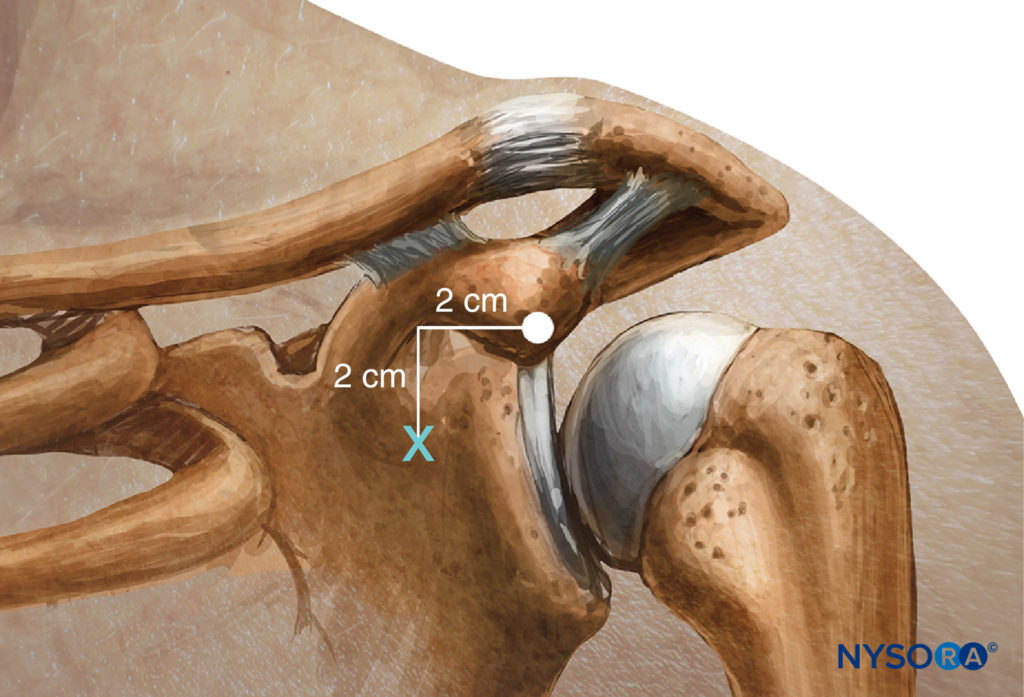
FIGURA 13. Abordagem coracóide: Marcos.
OS MARCOS DA TÉCNICA LATERAL E SAGITAL
Em 2004, Klaastad e colaboradores descreveram essa técnica e a testaram em um modelo de ressonância magnética. O ponto de inserção da agulha é a intersecção entre a clavícula e o processo coracóide (ver Figura 2). A agulha é avançada 15 graus posteriormente, sempre estritamente no plano sagital próximo ao processo coracóide enquanto encosta na borda anteroinferior da clavícula. Todas as direções da agulha neste método aderem estritamente ao plano sagital através desta proeminência coracóide. O fascículo posterior e o fascículo medial foram mais atingidos do que o fascículo lateral. A profundidade de inserção não deve ser superior a 6.5 cm. Embora os cordões geralmente sejam alcançados antes da artéria e veia axilares, a punção desses vasos, bem como da veia cefálica, é sempre uma possibilidade.
Klaastad e colaboradores relataram ocasionalmente a necessidade de inserir a agulha mais de 6.5 cm (sua profundidade máxima de segurança estimada) para obter um contato nervoso satisfatório e não tiveram nenhum caso de pneumotórax. A agulha pode encontrar um vaso. Embora inicialmente usado com um estimulador de nervos, essa técnica tornou-se o método preferido para uso com localização ultrassonográfica dos fascículos do plexo braquial. Os fascículos são superiores e posteriores à artéria axilar, mais comumente a uma profundidade de 4 a 6 cm. Embora sempre seja possível puncionar a artéria, a trajetória dessa abordagem parece evitar a punção dos vasos axilares porque os cordões são encontrados cefálica à artéria e 2-3 cm cefálica à cavidade pleural. O uso de ultra-som pode melhorar o sucesso do bloqueio e diminuir a morbidade em comparação com o estimulador de nervo sozinho.
INJEÇÃO ÚNICA VS INJEÇÃO MÚLTIPLA E TÉCNICA CONTÍNUA
Foi relatado que a estimulação única tem taxas de sucesso de 82% a 100%. Gaertner e colegas compararam a estimulação única à estimulação de todos os três cordões. A multiestimulação demorou um pouco mais (9.0 vs 7.5 min); no entanto, 2 dos 40 pacientes do grupo de multiestimulação foram excluídos porque três cordas não puderam ser localizadas em 15 minutos. Uma resposta distal na mão ou punho foi considerada adequada com 10 mL de anestésico local injetado em cada local. No grupo de estimulação única, 30 mL de anestésico local foram injetados após identificar uma única resposta de qualquer cordão, (Figura 14). Embora sua taxa geral de sucesso tenha sido baixa para ambas as técnicas (40.0% para estimulação única e 72.5% para estimulação múltipla), Gaertner e colegas relataram que a estimulação múltipla foi significativamente mais bem-sucedida do que a única. A quantidade de anestésico local, 30 mL, pode ter contribuído para a diminuição geral da taxa de sucesso. No entanto, esses pesquisadores atribuíram a maior parte da diferença no sucesso geral à definição variável de sucesso na literatura.
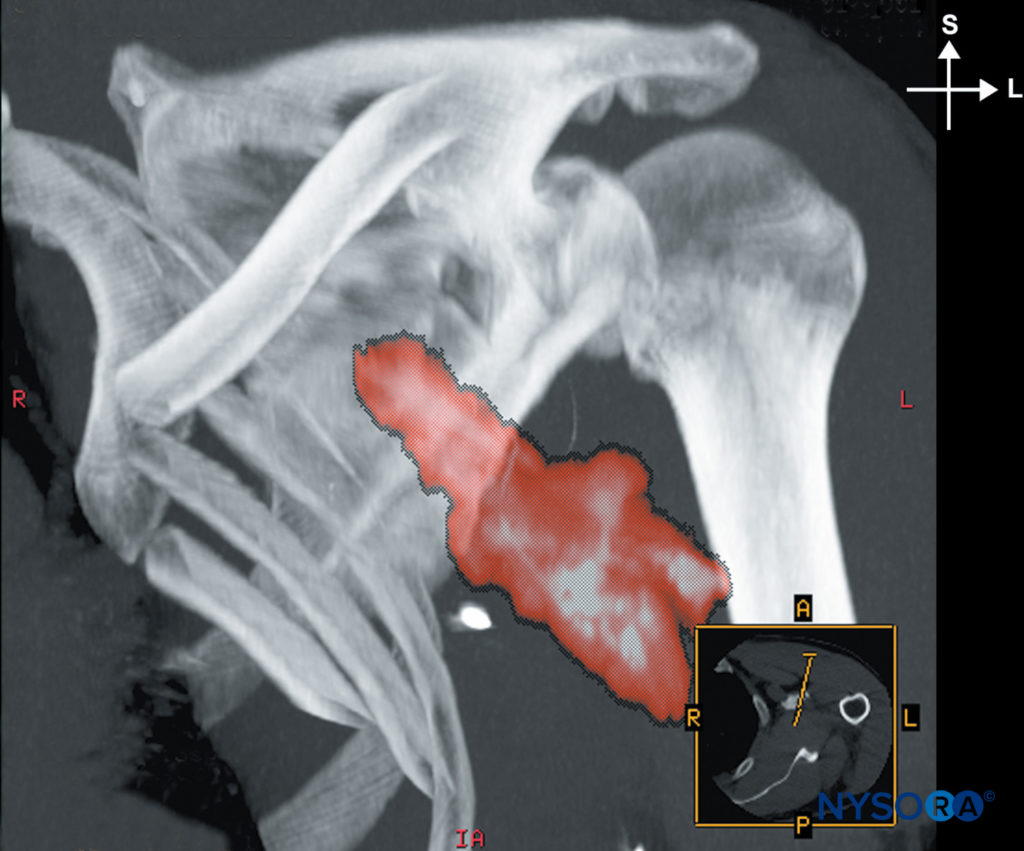
FIGURA 14. Distribuição do anestésico local após a injeção através de um cateter de demora.
A cirurgia da mão constitui grande parte das cirurgias nestes estudos. A maioria das cirurgias de mão pode ser realizada com dois ou três dos nervos da mão bloqueados se estiverem na distribuição correta da cirurgia. Gaertner e colegas sentiram que critérios mais rigorosos deveriam ser usados. Um bloqueio motor e sensitivo completo de todos os nervos foi necessário para seus critérios de sucesso em comparação com o sucesso definido como a conclusão do procedimento sem suplementação ou necessidade de anestesia geral. Um exemplo desse critério é demonstrado por Rodriguez e colaboradores21 em um estudo controlado aleatório comparando a injeção de 42 mL de mepivacaína usando uma técnica de injeção única, dupla ou tripla. Um bloqueio motor significativamente menos completo foi encontrado com injeção única versus injeção dupla ou tripla. Nenhuma diferença significativa foi encontrada nos grupos de injeção dupla ou tripla. Em outro estudo, comparando estimulação simples e dupla, 22% do grupo de estimulação única apresentou resposta musculocutânea ou axilar.
Os pesquisadores afirmam que as recomendações para não aceitar essas respostas são baseadas em um relatório anedótico publicado sobre uma abordagem não-ncoracóide. A injeção dupla foi sugerida como o melhor equilíbrio entre eficácia e conforto para os pacientes e resultou em tempos de execução de bloqueio mais curtos e taxas de punção vascular diminuídas em comparação com a injeção de estimulação tripla. Deluze e colaboradores encontraram uma taxa efetiva semelhante ao comparar estimulação única com estimulação tripla usando 40 mL de ropivacaína a 0.75%.
Técnica Contínua
O bloqueio infraclavicular é adequado para bloqueio nervoso contínuo. Conforto do paciente e cateter são mais fáceis de realizar com um cateter infraclavicular em vez de um curativo no axilar área. Se a distribuição da dor for no nervo axilar ou áreas musculocutâneas, a chance de bloqueio sensitivo constante dessas áreas e alívio da dor são maiores.
Todas as abordagens têm sido utilizadas com sucesso com uma técnica contínua, e não há evidências contundentes que favoreçam uma determinada abordagem.
Dicas NYSORA
- O processo coracóide pode ser facilmente encontrado mesmo em pacientes obesos. O dedo médio é colocado logo abaixo da clavícula e a mão é movida lateralmente em direção ao ombro. A primeira proeminência óssea sentida pelo dedo indicador é o processo coracóide. A cabeça do paciente deve ser virada para o lado oposto.
RESUMO
O bloqueio infraclavicular fornece uma alternativa útil ao bloqueio axilar para cirurgia do braço. O bloqueio é confiável para cirurgia e passível de técnica de ultra-som e pode ser usado para técnicas contínuas e de disparo único.
Para uma revisão mais abrangente do bloqueio infraclavicular, consulte Bloqueio do plexo braquial infraclavicular guiado por ultrassom.
REFERÊNCIAS
- Hirschel G: Die Anasthesierung des Plexus brachialis bei Operationen der oberen Extremitat. 1911:58–1555.
- Kulenkampff D: Anasthesie des Plexus brachialis. Zentralbl Chir 1911;8:1337–1350.
- Bazy L, Pouchet V, Sourdat V, et al: J Anesth Reg 1917; 222-225.
- De Zentralbl Chir 45, 1918. Em Winnie AP: Plexus Anesthesia. Filadélfia, PA: Saunders, 1983, pp 215-217.
- Anestesia Regional de Labat: Sua Técnica e Aplicação Clínica, Filadélfia, PA: Saunders, 1923, p 223.
- Dogliotti AM: Anestesia: Narcose, Local, Regional, Espinhal. SB Debour: Chicago, 1939.
- Moore DC: Bloco Regional, 4ª ed. Springfield, IL: Thomas, 1981.
- Primos MJ, Bridenbaugh PO: Bloqueio Neural em Anestesia Clínica e Manejo da Dor. Filadélfia, PA: Lippincott, 1980.
- Raj PP, Montgomery SJ, Nettles D, et al. Bloqueio infraclaficular do plexo braquial - uma nova abordagem. Anesth Analg 1973;52:897–904.
- Sims JK: Uma modificação de pontos de referência para abordagem infraclavicular ao bloqueio do plexo braquial. Anesth Analg 1977;56:554–557.
- Whiffler K: Bloqueio coracoide – uma técnica segura e fácil. Br J Anaesth 1981;53:845.
- Winnie AP: Anestesia do Plexo. Filadélfia, PA: Saunders, 1983.
- Klaastad O, Lileas FG, Rotnes JS, et al. A ressonância magnética demonstra falta de precisão na colocação da agulha pelo bloqueio do plexo braquial infraclavicular descrito por Raj et al. Anesth Analg 1999;88:593–598.
- Kilka HG, Geiger P, Mehrkens HH: Bloqueio infraclavicular. Um novo método para anestesia do membro superior: um estudo anatômico e clínico. Anestesista 1995;44:339–344.
- Wilson JL, Brown DL, Wongy GY: Bloqueio infraclavicular do plexo braquial: anatomia parassagital importante para a técnica coracóide. Anesth Analg 1998;87:870–873.
- Gelberman RH: Reparação e reconstrução cirúrgica do nervo. Filadélfia, PA: Lippincott, 1991, pág. 1288.
- Sunderland S: A topografia intraneural dos nervos radial, mediano e ulnar. Cérebro 1945;68(pt 4):243-299.
- Weller RS, Gerancher JC: Bloqueio do plexo braquial: “melhor” abordagem e “melhor” resposta evocada – onde estamos? Reg Anesth Pain Med 2004;29:520–523.
- Kapral S, Jandrasits O, Schabernig C, et ai. Bloqueio do plexo infraclavicular lateral versus bloqueio axilar para cirurgia de mão e antebraço. Acta Anesthesiol Scand 1999;43:1047–1052.
- Greher M, Retzl G, Niel P, et ai. A avaliação ultrassonográfica da anatomia topográfica em voluntários sugere uma modificação do bloqueio infraclavicular. Br J Anaesth 2002;88:621–624.
- Rodriguez J, Barcena M, Taboada-Muiz M, et al. Uma comparação de injeções únicas versus múltiplas na extensão da anestesia com bloqueio coracóide infraclavicular do plexo braquial. Anesth Analg 2004;99:1225–1230.
- Rodriguez J, Barcena M, Lagunilla J, et al. Aumento da taxa de sucesso com bloqueio do plexo braquial infraclavicular usando uma técnica de injeção dupla. J Clin Anesthesia 2004;16:251–256.
- Klaastad O, Smith HG, Smedby O, et ai. Um novo bloqueio do plexo braquial infraclavicular: a técnica lateral e sagital, desenvolvida por estudos de ressonância magnética. Anesth Analg 2004;98:252–256.
- Gaertner E, Estebe JP, Zamfir A, et al. Bloqueio do plexo infraclavicular: injeção múltipla versus injeção única. Reg Anesth Pain Med 2002;27:590–594.
- Klaastad O, Smith HJ, Smedby O, et ai. Resposta à carta ao editor. Anesth Analg 2004;99:950–951.
- Brull R, McCartney C, Chan V: Uma nova abordagem ao bloqueio do plexo braquial infraclavicular: A experiência do ultrassom [Carta]. Anesth Analg 2004;99:950.
- Borgeat A, Ekatodramis G, Dumont C: Uma avaliação do bloqueio infraclavicular através de uma abordagem modificada da técnica Raj. Anesth Analg 2001:93:436–441.
- Jandard C, Gentili ME, Girard F, et al. Bloqueio infraclavicular com abordagem lateral e estimulação nervosa: extensão da anestesia e efeitos adversos. Reg Anesth Pain Med 2002;27:37–42.
- Fitzgibbon DR, Deps AD, Erjavec MK: Bloqueio seletivo do nervo musculocutâneo e anestesia infraclavicular do plexo braquial. Reg Anesth 1995;20:239–241.
- Rodriguez J, Taboada-Muiz M, Barcena M, et al. Resposta do nervo mediano versus musculocutâneo com bloqueio coracoide infraclavicuar com injeção única. Reg Anesth Pain Med 2004:29:534–538.
- Deluze A, Gentili ME, et al. Uma comparação de um bloqueio do plexo infraclavicular lateral de estimulação única com um bloqueio axilar de estimulação tripla. Reg Anesth Pain Med 2003;28:89–94.
- Mehrkens HH, Geiger PK: Bloqueio contínuo do plexo braquial por via infraclavicular vertical. Anestesia 1998;53(Supl 2):
19-20. - Macaire P, Gaertner E, Capdevila X: Analgesia regional pós-operatória contínua em casa. Minerva Anestesiol 2001;67:109–116.

