マリーナ・ギットマン、マイケル・フェティプレイス、ガイ・ワインバーグ
はじめに
最初のコカインの導入 局所麻酔薬 (LA)1904世紀後半には、すぐに全身毒性の報告がありました。 毒性の症状は、発作または呼吸不全として頻繁に説明されましたが、心臓への悪影響の説明も含まれる場合がありました。 多くの場合、致命的な局所麻酔薬の全身毒性(LAST)は、カフェイン、アンモニア、さらには皮下エーテルで治療されました。 43年のプロカインの開発は全身毒性の問題を解決せず、局所麻酔薬の毒性効果の研究委員会はLAの使用に関連した50人の死亡例の報告を発表しました。 要因の特定、予防の強調、および臨床診療からのコカインのほぼ完全な排除は、ほぼXNUMX年間のLASTの発生率を低下させるのに役立ちました。
しかし、1950年代後半にブピバカインなどの長時間作用型の脂溶性LAが合成され、その後に関連するLASTの報告があったため、致命的なLASTが返されました。 これらには、頸部傍神経ブロック、心室細動後の心室細動に関連する胎児死亡の複数の症例が含まれていました。 斜角筋間神経ブロック、および尾側神経ブロック後に心停止を起こした若い男性の「センチネル」症例と考えられるもの。 次の数十年は、一般的な問題を説明する孤立した説明に悩まされていました:昇圧剤(例、エピネフリン)や除細動などの利用可能な蘇生手段に特に耐性のあるLASTに関連する心血管(CV)の死亡。
局所麻酔薬の毒性のメカニズム
局所麻酔薬は、神経または神経叢の近くの組織浸潤などの治療部位に限定されている場合、一般的に安全で効果的です。 ただし、大量のLAが体循環に到達すると、治療上の血中および組織レベルが毒性を引き起こす可能性があります。 この血液への移行は、不注意による血管内注射または局所的な広がりからの血管の取り込みが原因である可能性があります。 標的部位では、LAは、エネルギー障壁の増加と立体障害の組み合わせにより、電位依存性ナトリウムチャネルを介したナトリウムイオンフラックスを減少させます。 この神経ブロックは細胞内側から発生し、LAが最初に脂質二重層を横切って移動する必要があります。 LAはまた、同様の濃度でカルシウムチャネルおよび他のチャネルを神経ブロックします。 低濃度では、LAは腫瘍壊死因子αによって誘導されるプロテインキナーゼシグナル伝達を遮断します。 より高い濃度では、LAはミトコンドリアのカルニチン-アシルカルニチントランスロカーゼを含む他のチャネル、酵素、および受容体を阻害する可能性があります。
MECOのチームと生産設備 局所麻酔薬の作用機序
明確なコンセンサスはありませんが、心毒性は電気生理学的機能障害と収縮機能障害の組み合わせによって引き起こされる可能性があります。 一般的な臨床使用の他のLAと比較して、ブピバカインはより親油性であり、電位依存性ナトリウムチャネルに対してより高い親和性を持っています。 これらの性質は、その心毒性プロファイルに寄与する可能性があります。 注目すべきことに、LAは血漿に対して約6:1(またはそれ以上)の比率でミトコンドリアと心臓組織に蓄積するため、毒性は予想よりも低い血清濃度で発生する可能性があります。
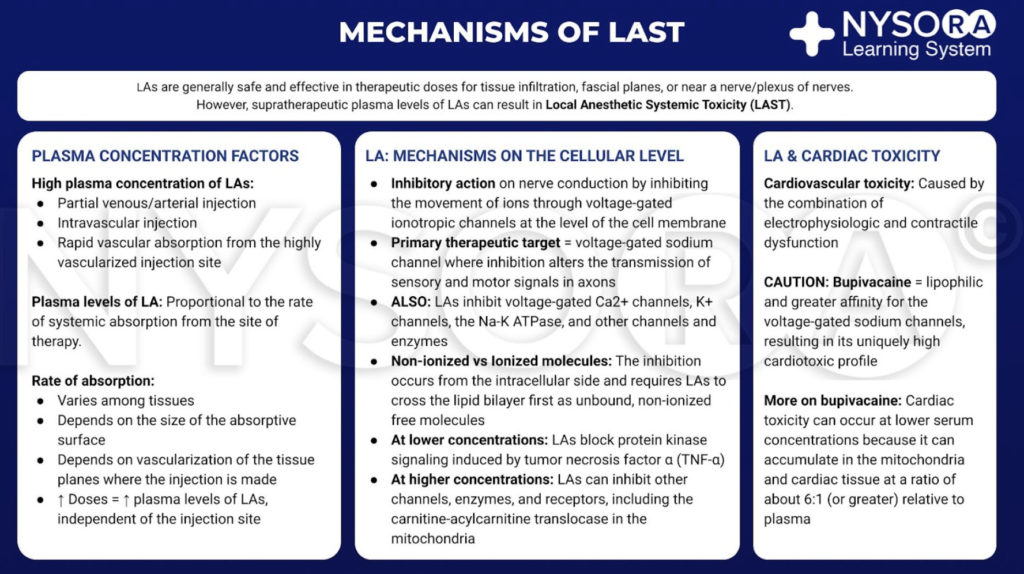
局所麻酔大要から:局所麻酔薬の全身毒性のインフォグラフィックのメカニズム。
診断と要因
LASTの典型的な症状は、通常、口周囲のしびれ、耳鳴り、興奮、構音障害、錯乱などの前駆症状と徴候から始まります。 これらの後に、発作や昏睡などのより重度の中枢神経系(CNS)の混乱が続く場合があります。 CV障害も発生する可能性があり、最初は高血圧と頻脈、次に徐脈と低血圧を示し、心室性不整脈や心静止などのより深刻な合併症に進行します。 有害事象の大部分はLAの注射後1分以内に発生しますが、すべての症例がこのパターンに従うわけではありません。 毒性は、注射後1時間以上遅れて発症する可能性があり、孤立したCV機能障害として、または古典的な進行を伴わないCNSとCVの兆候の組み合わせとして現れる可能性があります。
毒性のリスクを高める変数には、LAの種類と用量、注射部位、患者の併存疾患、極端な年齢、および小さいサイズまたは限られた筋肉量が含まれます。 LAの親油性は毒性と関連しています。 ブピバカインのような親油性の高いLAは、メピバカインやリドカインのような親油性の低いLAに比べて毒性のリスクが高くなります。
より高い総投与量と薬剤の投与量対重量比は、潜在的にLASTの可能性を高める可能性があります。 特に、骨格筋は全身に吸収されたLAの貯蔵庫として機能し、筋肉量が通常よりも大幅に少ない小柄な患者におけるLASTの臨床的リスクを説明している可能性があります。 したがって、より多くの用量を必要とする神経ブロックおよび硬膜外麻酔薬は、そのような患者に固有のリスクを伴います。 たとえば、40 mLもの0.5%ロピバカインを使用して行われる両側腹横筋平面神経ブロックは、局所毒性の発生率を増加させる可能性があります。
最後に、大事なことを言い忘れましたが、注射部位はまた、薬物の血管拡散のリスクに寄与します。 LAの血管吸収が最も高いという古典的な教え 肋間神経ブロック 続い 硬膜外 腕神経叢注射は、LASTの発生率が最も高いのは 傍脊椎神経ブロック、続いて上肢と体幹/下肢の神経ブロック。
患者に依存する危険因子には、臓器機能障害、結合タンパク質の血清レベル、および年齢が含まれます。 既存の 心臓病 LAの不整脈源性および心筋抑制作用を患者に起こしやすくする可能性があります。 非代償性心不全、重度の心臓弁膜症、または心室機能の低下がある場合は、細心の注意を払うことをお勧めします。 肝機能障害または腎機能障害は、代謝とクリアランスの低下、および循環薬物のレベルの上昇をもたらす可能性があります。 さらに、肝臓/腎臓の障害、栄養失調、またはアルブミンの血清レベルの低下をもたらすその他の疾患プロセスは、特定の用量の遊離薬物のレベルを間接的に上昇させる可能性があります。
極端な年齢の患者は毒性の影響を受けやすく、この所見は多くの要因に関連している可能性があります。 The 高齢者 臓器機能障害を起こす可能性が高く、これが毒性の一因となります。 さらに、高齢の患者と小児の患者の両方が筋肉量を減少させている可能性があり、そのため、彼らの体重に対してより高い用量の薬物を投与される可能性が高い。 ほとんどの子供は神経ブロックが置かれるときに麻酔をかけられるので、初期の症状は見落とされ、より深刻な中枢神経系/心臓の混乱が毒性の最初の兆候である可能性があります。

局所麻酔大要から:局所麻酔薬の全身毒性のインフォグラフィックの症状、診断、および治療。
毒性の発生
脊髄幹麻酔と末梢神経ブロック(PNB)は、LAの使用を必要とする最も一般的に実行される手順です。 くも膜下腔内投与に必要な少量の薬剤が問題を引き起こすことはめったにありません。 ただし、 硬膜外麻酔 そしてPNBはLASTのリスクを高めます。 現在入手可能なデータは、PNBに関連するLASTの発生率が1.6年代の2–1000 / 1990から0.08年から0.98年の間に1000–2003 / 2013に減少したことを示しています。実際、最近のある研究では、9000を超えるPNBを伴うLASTの症例は観察されませんでした。 6年間にわたって。 同様に、硬膜外麻酔を伴うLASTの発生率は、9.75年代初頭の1000 / 1980から0.1年代には1.2〜1000 / 1990に減少し、0.1年には1000/2003にとどまりました。
大規模な集団研究は主に硬膜外麻酔とPNBに限定されていますが、他の種類の局所麻酔でLASTを説明している報告は数多くあります。 例えば、腹部手術のための腹横筋平面神経ブロックの最近の人気により、これらの神経ブロックが帝王切開のために行われた後、LASTのいくつかの症例がありました。
神経毒性は、麻酔プロバイダーが気道器具の前に頻繁に使用するLAの局所使用後にも説明されています。 気管挿管。 神経学的症状は軽度(口囲のしびれ、耳鳴り、興奮)であり、覚醒挿管直後の全身麻酔の導入に先行する術前の鎮静によってマスクされる可能性があるため、これは過少報告されている可能性があります。
麻酔科医の通常の範囲外のLASTの時折の原因には以下が含まれます 球後神経ブロック 眼科手術および 下歯槽神経ブロック 歯科治療用。 球後神経ブロックによる毒性は、くも膜下への麻酔薬の拡散によって引き起こされ、脳幹麻酔を引き起こします。 これは、精神状態の変化、無呼吸、発作として現れる可能性があります。 下歯槽神経ブロック後のLASTの具体的な報告はまれですが、明らかに潜在的なリスクです。 翼状下顎腔の血管が豊富な領域は、血管内針の配置のリスクを高めます。これは、経験豊富な口腔外科医の間でも15.3%にもなる可能性があります。 最後に、救急治療室の設定での局所神経ブロックの利用とそれに対応する救急治療室でのLASTの報告が最近増加していますが、この問題の範囲は現在不明です。
処理
現在、LAST治療の20つの柱は、発作管理、二次心肺蘇生法(ACLS)、およびXNUMX%脂質エマルジョンの迅速な投与で構成されています。 発作活動が孤立している血行動態が安定している患者には、ベンゾジアゼピンの静脈内投与を使用できます。 少量のプロポフォールは、発作を制御するためのいくつかの許容可能な代替手段と見なされていますが、LASTで発症する可能性のある心機能障害を悪化させる可能性があります。 酸素補給は、LASTの兆候を示すすべての患者に適していますが、無呼吸、血行動態が不安定な不整脈、または心停止の患者には、即時のより積極的な気道管理または循環補助が必要です。 目標は、肺の換気と十分に酸素化された血液による適切な臓器灌流を維持し、脂質エマルジョン療法の開始までさらなるアシドーシスを回避することです。
脂質エマルジョン蘇生法が導入される前は、重度の心毒性の治療はACLSと心肺バイパスに限定されていました。 蘇生中に昇圧剤を使用すると、アシドーシスと不整脈が悪化する可能性があります。 心肺バイパスが使用された場合もありました。 残念ながら、すべての病院がその機能を備えているわけではありません。 脂質が豊富な物質が特定の薬の効果を逆転させる可能性があるという考えは、1960年代に始まりました。いくつかの動物実験で、オイルエマルジョンの静脈内投与により、チオペンタールの作用時間が減少したり、クロルプロマジンの遊離画分が減少したことが示されました。血液。 偶然にも、1997年に、イソ吉草酸血症とカルニチン欠乏症の若い女性のLASTの症例は、一連の動物実験に影響を与えました。 カルニチンは、β酸化のためにミトコンドリアに脂肪酸を輸送するために必要であり、細胞質のアシルカルニチンの蓄積(例えば、心筋虚血中)は不整脈と関連しています。 したがって、Weinbergらは、脂質エマルジョンを注入することによって細胞に外因性脂肪酸を過剰に負荷させると、LAの毒性が悪化するという仮説を立てました。 驚いたことに、反対のことが見られました。 脂肪乳剤を注入すると、LAの毒性が減少し、さらには逆転しました。
2006年に、脂質乳剤による人間の患者の最初の成功した蘇生が報告されました。 それ以来、成人と子供におけるLASTの効果的な逆転を説明する多くの臨床報告がありました。 静脈内脂質エマルジョンによる毒性の治療は、脂質蘇生療法(LRT)と呼ばれています。 LRTのメカニズムはマルチモデルで動作し、脂質はスカベンジング効果(以前は「リピッドシンク」として知られていました)と直接的な強心効果の両方を発揮します。
除去効果は、親油性部分を取り込み、それらを血液の周りの貯蔵および解毒の部位に移す脂質エマルジョンの能力によって緩和されます。 これは「脂質シャトル」効果を提供します。 しかし、掃気効果は急速な回復を説明するのに十分ではありません。 20番目の効果は、実験室モデルで脂質エマルジョンを注入すると、ボリュームと直接的な強心効果の組み合わせによって心拍出量が増加し、薬物の心臓濃度がイオンチャネル遮断しきい値を下回ると心拍出量が改善されることによって発生します。 XNUMX%脂質エマルジョンは、ブピバカインや、ロピバカイン、メピバカイン、リドカインなどの他の難溶性LAによって引き起こされるLASTの治療に効果的です。
ラットモデルでテストされた脂質エマルジョンLD50(半数致死量)は、ヒトの脂質レスキューに使用された用量よりもはるかに高いことがわかりました。 潜在的な副作用には、臨床検査測定値(ヘモグロビン、メトヘモグロビン、電解質、ベースエクセス)への干渉が含まれます。 アレルギー反応; 吐き気/嘔吐; 呼吸困難; と胸の痛み。 それにもかかわらず、実際に報告された副作用は、気管支痙攣、高アミラーゼ血症、および実験室測定の干渉に限定されています。
経アミン炎、肝脾腫、および細菌汚染は、通常、脂質エマルジョンの長期使用に関連しており、LASTの短期投与には関与しません。 未熟児および低出生体重児での大量の脂質エマルジョン(特に30%)の使用は、肺の脂肪蓄積による死亡と関連していますが、新生児、幼児、および年長の子供で薬物の逆転が成功した症例報告があります20%脂質の標準的な推奨レジメンを使用した過剰摂取(ブピバカインおよび非LA)。 最後に、前述のように、この設定でのプロポフォールの使用には注意が必要です。これは脂質エマルジョンの代替品ではありません。 プロポフォールの標準的な鎮静または抗けいれん薬の脂質含有量は、過剰摂取の設定で利益を発揮するには不十分です。 ただし、プロポフォールはCVの安定性を損なう可能性があります。
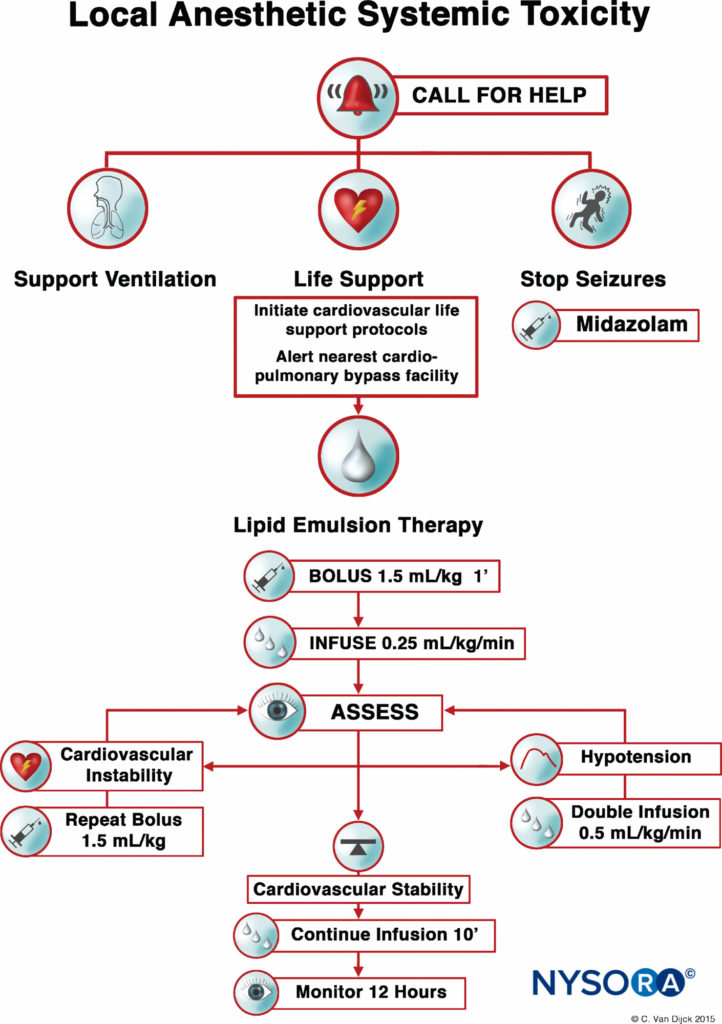
図1 局所麻酔薬の全身毒性の管理のためのチェックリスト。
多数の症例報告がLASTの効果的な治療としてのLRTの役割を検証した後、米国地域麻酔疼痛医学協会(ASRA)は、2010年に実践勧告を発行し、2012年にLASTを管理するためのチェックリストを発行しました(図1)。 ガイドラインは、即時の心肺蘇生法の重要性を強調し、脂質エマルジョンの投与と投与のための詳細なアルゴリズムを提供します。
毒性の最も早い兆候でLRTを適時に使用することで、蘇生努力を改善し、使用する昇圧剤の量を減らすことができます。 生命を脅かす緊急事態と同様に、静脈内アクセスを確保することが不可欠です。 ただし、静脈内アクセスに問題があることが判明した場合は、脂質エマルジョンの骨内投与が代替案として考えられます。
予防
いつものように、最善の治療法は予防です。 これは特にLASTに当てはまります。 LRTの有効性と利用可能性は、治療が成功した場合でも潜在的な罹患率を低下させることはありません。 「銀の弾丸」の存在は注意の必要性を排除しません。 そのため、超音波、血管内マーカー、吸引による漸増注射、毒性の少ない薬剤、および最低有効量の使用が推奨されます。
NYSORAのヒント
- 小柄な患者(小さな筋肉量)、極端な年齢の患者、および既存の心臓病またはカルニチン欠乏症の患者では、LA全身毒性の可能性が高くなります。
- LASTの症例の約半分は非定型であり、発作(他のCNS症状)はなく、CV毒性または発症の遅延のみです。
- 毒性の発生率は、血管の豊富な領域の近くに注射すると増加します。 それは傍脊椎注射で最も高く、次に上肢と下肢のPNBが続きます。
- LAST関連の病的状態の予防には、局所麻酔の完全なシステムを最適化する必要があります。患者の選択、神経ブロックの選択、薬剤と投与量、可能な場合はUSGRAの完全な監視と使用、キットを用意してシミュレーションで練習することによりLASTの準備をします。
- 予防には、意識を高め、麻酔科以外の同僚にLAの適切な使用とLASTの管理を含むリスクについて教育することも含まれます。
超音波にはいくつかの潜在的な利点があります。 これにより、注射可能な薬物の広がりの直接的な視覚化、意図しない血管内注射の検出、および少量のLAの使用が可能になります。 さらに、PNBに超音波を使用するとLASTの発生率を減らすことができるという証拠があります。
10〜15μgのエピネフリンなどの血管内マーカーは、妥当な(不完全ではありますが)感度と陽性の予測値を持ち、テスト用量で投与できます。 10拍/分以上の心拍数の増加、または15 mm Hg以上の収縮期血圧の増加は、血管内注射を示唆しています。 LAの漸増注射(通常3〜5 mL)と頻繁な吸引が定期的に推奨されており、試験用量の使用とともに、硬膜外麻酔で見られるLASTの発生率の低下に寄与している可能性があります。
最後に、最低有効量を使用すると、安全性がさらに高まります。 LASTに対する感受性を高める可能性のある状態にあると認識された患者の用量を下方に調整することも合理的です。 神経ブロックに必要な最小限の用量を常に使用する場合、これはやや冗長に思えます。 慎重さがポイントです。 これらの測定値は、それ自体が正確または完全なものではありません。 したがって、単一の予防ステップに依存するのではなく、患者の安全を最優先するためにいくつかの常識を組み込むことが重要です。
意識と教育
麻酔科医は、さまざまな診療場所でさまざまな手順のためにLAを毎日使用しています。 したがって、LAが潜在的に有毒な用量で使用されるすべてのサイトには、基本的な蘇生装置と20%脂質乳剤を装備する必要があります。 さらに、LASTの治療に関するASRAチェックリストは、治療プロセスのガイドに役立ちます。 電子意思決定支援ツールは、LASTの管理のシミュレーション中のガイドラインへの準拠を改善することが示され、実際のケースでは有益である可能性があります。 最後に、非麻酔提供者の教育は、LASTのリスクとその治療の両方についての認識を高めるために重要です。 そのような非常にまれなイベントが、そうでなければリスクを知らないままである未経験者の中の非麻酔科医または他の人によって適切に診断および管理されれば、患者は救われる可能性があります。 教育は教育機関や部門によって異なりますが、LAの投薬、安全上の注意、およびLASTの治療に関する知識は他の専門分野の中でも最適ではありません。 そのため、LAの毒性が発生した場合、ASRAチェックリストと電子意思決定支援ツールは医師にとって非常に貴重なものになる可能性があります。
参考文献
- Drasner K:局所麻酔薬の全身毒性。 歴史的展望。 Reg Anesth Pain Med 2010; 35:162–166。
- Mayer E:局所麻酔薬の使用後の毒性作用:米国医師会の局所麻酔薬の毒性作用研究委員会に提出された1924人の死亡報告の分析と委員会の勧告。 JAMA 82; 875:876–XNUMX。
- Edde RR、Deutsch S:斜角筋間腕神経叢ブロック後の心停止。 Anesth Analg 1977; 56:446–447。
- Prentiss JE:尾側麻酔後の心停止。 麻酔学1979;50:51–53。
- Clarkson CW、Hondeghem LM:ブピバカインうつ病のメカニズム 心臓伝導の低下:活動電位中のナトリウムチャネルの速い遮断と拡張期の遮断からの遅い回復。 麻酔学1985;62:396–405。
- Coyle DE、Sperelakis N:モルモットの心室筋におけるカルシウム媒介性の遅い活動電位のブピバカインおよびリドカインブロック。 J Pharmacol Exp Ther 1987; 242:1001–1005。
- Piegeler T、Votta-Velis、Bakhshi FR、et al:局所麻酔薬による内皮バリア保護:ロピバカインとリドカインは腫瘍壊死因子a誘発性の内皮細胞Src活性化をブロックします。 麻酔学2014;120:1414–1428。
- Weinberg GL、Palmer JW、VadeBoncouer、et al:ブピバカインは心臓ミトコンドリアのアシルカルニチン交換を阻害します。 Anesthesiology 2000; 92:523–528。
- Wolfe JW、Butterworth JF:局所麻酔薬の全身毒性:メカニズムと治療に関する最新情報。 Curr Opin Anesthesiol 2011; 24:561–566。
- Albright EA:エチドカインまたはブピバカインによる局所麻酔後の心停止。 麻酔学1979;51:285–287。
- Heavner JE:無傷の孤立した心臓モデルにおける局所麻酔薬の心毒性:レビュー。 Reg Anesth Pain Med 2002; 27:545–555。
- Hiller N、Mirtschink P、Merkel C、et al:ブピバカインとロピバカインの心筋蓄積は、ミトコンドリアへの可逆的効果と心筋機能の低下に関連しています。 Anesth Analg 2013; 116:83-92。
- Fettiplace MR、Pichurko A、Ripper R、et al:コカインまたはコカエチレンによって誘発される心臓の鬱病は、スルホブチルエーテル-B-シクロデキストリンよりも効果的に脂質エマルジョンによって軽減されます。 Acad Emerg Med 2015; 22:508–517。
- Di Gregorio、Neal JM、Rosenquist RW、他:局所麻酔薬の全身毒性の臨床症状。 公開された症例のレビュー、1979年から2009年。 Reg Anesth Pain Med 2010; 35:181–187。
- Pertrar S:投与される局所麻酔薬の合計は、局所麻酔薬の全身毒性の症候群に不可欠です。 麻酔学2014;121:1130–1131。
- Barrington MJ、Kluger R:超音波ガイダンスは、末梢神経遮断後の局所麻酔薬の全身毒性のリスクを軽減します。 Reg Anesth Pain Med 2013; 38:289–299。
- Eng HC、Ghosh SM、Chin KJ:局所麻酔薬の実用化 局所麻酔。 Curr Opin Anesthesiol 2015; 27:382–387。
- Calenda E、Baste JM、Hajjej R、et al:重度の低アルブミン血症に苦しむ患者の傍脊椎ブロック後のロピバカインの毒性血漿濃度。 J Clin Anesth 2014; 26:149–151。
- Fagenholz PJ、Bowler GM、Carnochan FM、他:全身ローカル 継続的な胸椎傍脊椎ブロックによる麻酔毒性。 Br J Anaesth 2012; 109:260–262。
- Lonnqvist PA:局所麻酔薬の毒性:小児科の視点。 Paediatr Anaesth 2012; 22:39–43。
- Auroy Y、Narchi P、Messiah A、et al:局所麻酔に関連する重篤な合併症:フランスでの前向き調査の結果。 麻酔学1997;87:447–486。
- Auroy Y、Benhamou D、Barques L、et al:フランスにおける局所麻酔の主な合併症:SOS局所麻酔ホットラインサービス。 Anesthesiology 2002; 97:1274–1280。
- ブラウン、ランサムDM、ホールJA他:局所麻酔と局所 麻酔薬による全身毒性:発作の頻度とそれに伴う心血管系の変化。 Anesth Analg 1995; 81:321–328。
- Barrington MJ、Watts SA、Gledhill SR、他:オーストラリア地域麻酔協力の予備的結果。 神経学的および他の合併症のための7000以上の末梢神経および神経叢ブロックの前向き監査。 Reg Anesth Pain Med 2009; 34:534–541。
- サイトBD、Taenzer AH、Herrick MD他:12,668の超音波ガイド下神経ブロックに関連する局所麻酔薬の全身毒性および術後神経症状の発生率。 将来の臨床レジストリからの分析。 Reg Anesth Pain Med 2012; 37:478–482。
- Orebaugh SL、Kentor ML、Williams BA:関連する有害な結果 神経刺激装置誘導および超音波誘導末梢神経 監視された研修生によるブロック:単一サイトデータベースの更新。 Reg Anesth Pain Med 2012; 37:577–582。
- 田中K、渡辺R、原田T他:大学病院における硬膜外麻酔と鎮痛の広範な適用:技術に関連する合併症の発生率。 Reg Anesth 1993; 18:34–38。
- Kenepp NB、Gutsche BB:腰部硬膜外麻酔中の不注意な血管内注射。 麻酔学1981;54:172–173。
- Griffiths JD、Le NV、Grant S、et al:帝王切開のための横腹部平面ブロック後の症候性局所麻酔毒性および血漿ロピバカイン濃度。 Br J Anaesth 2013; 110:996–1000。
- Weiss E、Jolly C、Dumoulin JL、et al:帝王切開のための両側超音波ガイド下横腹部平面ブロック後の2人の患者のけいれん。 Reg Anesth Pain Med 2014; 39:248–251。
- Giordano D、Panini A、Pernice C、et al:舌根膿瘍患者の覚醒挿管中のリドカインの神経毒性。 症例報告。 Am J Otoralyngol 2014; 35:62–65。
- Gunja N、Varshney K:球後ブロック後の脳幹麻酔:救急科に現れる昏睡のまれな原因。 Emerg Med Australas 2006; 18:83–85。
- Dahle JM、Iserson KV:脳幹麻酔後のED治療
球後ブロック。 Am J Emerg Med 2007; 25:105–106。 - Tatum PL、Defalque RJ:球後ブロック中のくも膜下注射:症例報告。 Am Assoc Nurse Anesth J 1994; 62:49–52。
- Zenous AT、Ebrahimi H、Mahdipour M、et al:発生率 下歯槽神経ブロック注射中の血管内針の入口。JDentResDentClin Prospects 2008; 2:38–41。
- Hahn C、Nagdev A:血管注射を防ぐためのカラードップラー超音波ガイド下鎖骨上腕神経叢ブロック。 West J Emerg Med 2014; 15:703–705。
- Monti M、Monti A、Borgognoni F、et al:局所麻酔薬による毒性に苦しむ患者を蘇生させるための脂質療法による治療。 Emerg Care J 2014; 10:41–44。
- Harvey M、Cave G、Chanwai G、et al:救急科での大腿神経ブロック後の静脈内脂質エマルジョンによるブピバカイン誘発性心血管虚脱からの蘇生の成功。 Emerg Med Australas 2014; 23:209–214。
- Weinberg GL:局所麻酔薬の全身毒性の治療。 Reg Anesth Pain Med 2010; 35:188–193。
- Soltesz EG、van Pelt F、Byrne JG、et al:ブピバカインの心毒性のための緊急の心肺バイパス。 J Cardiothorc Vasc Anesth 2003; 17:357–358。
- ラッセルRL、ウェストフォールBA:バルビツール酸系うつ病の緩和。 Anesth Analg 1962; 41:582–585。
- Krieglstein J、Meffert A、Niemeyer DH:ウサギの血液中のクロルプロマジンの利用可能性に対する乳化脂肪の影響。 Experientia 1974; 30:924–926。
- Corr PB、Yamada KA:虚血性心臓における選択された代謝変化と不整脈発生へのそれらの寄与。 Herz 1995; 20:156–168。
- Weinberg GL、Laurito CE、Geldner P、et al:吸引脂肪吸引のために全身および局所麻酔を受けているイソ吉草酸血症の患者における悪性心室性不整脈。 J Clin Anesth 1997; 9:668–670。
- Weinberg GL、Ripper R、Murphy P、et al:脂質注入は、摘出ラット心臓におけるブピバカインの除去とブピバカイン毒性からの回復を加速します。 Reg Anesth Pain Med 2006; 31:296–303。
- Rosenblatt MA、Abel M、Fischer GW、et al:ブピバカイン関連の心停止と推定された後の患者の蘇生のための20%脂質エマルジョンの使用の成功。 Anesthesiology 2006; 105:217–218。
- Cave G、Harvey M、Willers J、et al:LIPAEMICレポート:オンライン脂質レジストリに報告された薬物毒性における静脈内脂質エマルジョンの臨床使用の結果。 J Med Toxicol 2014; 10:133–142。
- Presley JD、Chyka PA:小児患者の急性薬物毒性を逆転させるための静脈内脂質エマルジョン。 Ann Pharmacother 2013; 47:735–743。
- Fettiplace MR、Weinberg G:脂質蘇生療法の過去、現在、そして未来。 JPEN J Parent Enteral Nutr 2015; 39(1 Suppl):72S–83S、2015。
- Wagner M、Zausiq YA、Ruf S、et al:脂質レスキューは、ラット左心室の心筋細胞におけるブピバカイン誘発性の高速Na +電流(INa)の遮断を逆転させます。 麻酔学2014;120:724–736。
- Mazoit JX、Le Guen R、Beloeil H、et al:脂質エマルジョンへの長期持続性局所麻酔薬の結合。 Anesthesiology 2009; 110:380–386。
- Kuo IK、Akpa BS:局所麻酔薬の全身毒性の逆転のメカニズムとしての脂質シンクの妥当性。 麻酔学2013;118:1350–1361。
- Fettiplace MR、Ripper R、Lis K、et al:脂質エマルジョン注入の急速な強心作用。 Crit Care Med 2013; 41:e156–e162。
- Fettiplace MR、Akpa BS、Ripper Rら:脂質エマルジョンによる蘇生法:心臓の薬物毒性からの用量依存的な回復には、強心効果が必要です。 麻酔学2014;120:915–925。
- Ozcan MS、Weinberg G:局所麻酔薬の全身毒性における脂質エマルジョンの使用に関する最新情報:二次心肺蘇生法の一環としての有効性の差異と脂質エマルジョンに焦点を当てています。 Int Anesthesiol Clin 2011; 49:91–103。
- Hiller DB、DiGrigorio G、Kelly K、et al:大量の脂質エマルジョン注入の安全性。 ラットにおけるLD50の最初の近似。 Reg Anesth Pain Med 2010; 35:140–144。
- Ozcan MS、Weinberg G:薬物毒性の治療のための静脈内脂質エマルジョン。 J Intensive Care Med 2014; 29:59–70。
- Brull SJ:局所麻酔薬毒性の治療のための脂質エマルジョン:患者の安全への影響。 Anesth Analg 2008; 106:1337–1339。
- Neal JM、Bernards CM、Butterworth JF 4th他:局所麻酔薬の全身毒性に関するASRA実践勧告。 Reg Anesth Pain Med 2010; 35:152-161。
- Neal JM、Mulroy MF、Weinberg GL:American Society of Regional
局所麻酔薬を管理するための麻酔と鎮痛薬のチェックリスト
全身毒性:2012年版。 Reg Anesth Pain Med 2012; 37:16–18。 - Fettiplace MR、Ripper R、Lis K、et al:骨内脂質エマルジョン:緊急事態におけるIV送達の効果的な代替手段。 Crit Care Med 2014; 42:157–160。
- Neal JM:超音波ガイド下局所麻酔と患者の安全。 Reg Anesth Pain Med 2010; 35:S59–S67。
- Orebaugh SL、Williams BA、Vallejo M、et al:超音波視覚化の有無による刺激装置ベースの末梢神経ブロックに関連する有害な結果。 Reg Anesth Pain Med 2009; 34:251–255。
- Salinas FV、Hanson NA:超音波ガイド下局所麻酔のための根拠に基づく医療。 Anesthesiol Clin 2014; 32:771–787。
- Mulroy MF、Hejtmanek MR:局所麻酔薬の全身予防
毒性。 Reg Anesth Pain Med 2010; 35:177–180。 - Neal JM:局所麻酔薬の全身毒性。 一度に一歩ずつ患者の安全を改善します。 Reg Anesth Pain Med 2013; 38:259–261。
- Neal JM、Hsiung Rl、Mulroy MF、他:ASRAチェックリストは、局所麻酔薬の全身毒性のシミュレートされたエピソード中の研修生のパフォーマンスを改善します。 Reg Anesth Pain Med 212; 37:8–15。
- McEvoy MD、Hand WR、Stoll WD他:局所麻酔薬の全身毒性の管理に関するガイドラインの順守は、電子意思決定支援ツールと指定された「リーダー」によって改善されます。 Reg Anesth Pain Med 2014; 392:299–305。
- Sagir A、Goyal R:複数の専門分野の大学院生における局所麻酔薬の全身毒性に対する認識の評価。 J Anesth 2015; 29:299–302。
マリーナ・ギットマン、マイケル・フェティプレイス、ガイ・ワインバーグ

