アンナ・カレラ、アナ・M・ロペス、ザビエル・サラ・ブランチ、エルダン・カプール、イルバナ・ハサンベゴビッチ、アドミル・ハジッチ
はじめに
局所麻酔の実践は、機能的な局所麻酔の解剖学的構造に関する十分な知識がなければ考えられません。 外科技術が外科解剖学に依存している、または病理学が病理解剖学に依存しているように、局所麻酔の実施に必要な解剖学的情報は、このアプリケーションに固有でなければなりません。 過去には、多くの神経ブロック技術とアプローチは、機能的な解剖学ではなく、理想化された解剖図と概略図にのみ依存する学者によって考案されました。 ただし、解剖学的層と組織シートが解剖されると、それらの周りの組織鞘のない神経構造の解剖学的構造は、局所麻酔の臨床診療とはほとんど関係がありません。 これは、注射後の針の正確な配置と局所麻酔薬の広がりが、神経と神経叢の単なる解剖学的組織ではなく、神経構造と局所麻酔薬が溜まって蓄積する隣接組織との相互作用に依存するためです。 1990年代にジェリー・ヴロカ博士によって導入された用語である機能的局所麻酔に関する多くの研究は、局所神経ブロックの解剖学的構造のより良い理解に貢献してきました。 さらに、局所麻酔の実践における超音波の導入は、針と神経の関係および局所麻酔薬の広がりのダイナミクスをさらに明らかにしました。
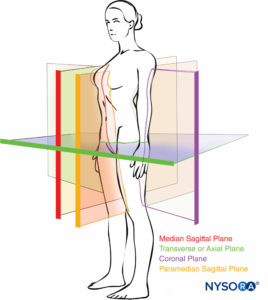
この章の目的は、局所麻酔の実践に関連する解剖学的構造の一般化された、かなり簡潔な概要を提供することです。 個々の局所麻酔技術に関するより具体的な解剖学的議論は、それぞれの章で詳しく説明されています。 読者は参照されます フィギュア 1 本全体で説明されている体の平面の向きを簡単にするため。
末梢神経の解剖学
すべての末梢神経は構造が似ています。 The ニューロン 神経インパルスの伝導に関与する基本的な機能神経ユニットです。 ニューロンは体内で最も長い細胞であり、その多くは長さが1メートルに達します。 ほとんどのニューロンは、通常の状況では分裂することができず、損傷後に自分自身を修復する能力が限られています。 典型的なニューロンは、大きな核を含む細胞体(相馬)で構成されています。 細胞体は、樹状突起と呼ばれるいくつかの分岐過程と単一の軸索に付着しています。 樹状突起は着信メッセージを受信します。 軸索は発信メッセージを実行します。 軸索の長さはさまざまで、ニューロンごとに2つしかありません。 末梢神経では、軸索は長くて細い。 それらは神経線維とも呼ばれます。 末梢神経は、(3)体性感覚または求心性ニューロン、(XNUMX)運動または遠心性ニューロン、および(XNUMX)自律神経のXNUMXつの部分で構成されています。
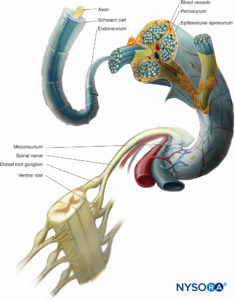
個々の神経線維は、電気ケーブルの個々のワイヤーのように、互いに結合します(フィギュア 2)。 末梢神経では、個々の軸索は神経内膜によって覆われています。神経内膜は、各軸索の周りの疎性結合組織の繊細な層です。 軸索のグループは、末梢神経に機械的強度を与える神経周膜に囲まれた神経束と呼ばれる束の中で密接に関連しています。 外科的処置では、神経周膜は裂けることなく縫合糸を保持します。 その機械的強度に加えて、神経周膜は筋束への拡散バリアとして機能し、軸索の周りの神経内腔を周囲の組織から隔離します。 このバリアは、軸索のイオン環境を維持するのに役立ち、血液脳関門として機能します。 The 神経周膜 各束を囲み、各分岐点でそれと分割します。 束状の束は、順番に、と呼ばれる疎性結合組織に埋め込まれています 束間神経上膜、 これには、脂肪組織、線維芽細胞、肥満細胞、血管(これらの血管を神経支配する小さな神経線維を伴う)、およびリンパ管が含まれています。 対照的に、より高密度のコラーゲン組織は 神経上膜 それは神経全体を取り囲み、それが通過する結合組織にそれを緩く保持します。
注目すべきことに、束は末梢神経全体で連続していません。 それらは、数ミリメートルごとに分割され、互いに吻合します。 ただし、隣接するバンドルの小さなセット内の軸索は、軸索が数センチメートルの間、神経のほぼ同じ象限にとどまるように、それ自体を再分配します。 この配置は、切断された神経を修復しようとする外科医にとって実際的な懸念事項です。 カットがきれいであれば、個々の束を一緒に縫合することが可能かもしれません。 このようなシナリオでは、筋肉とシナプスを形成する神経の遠位部分が運動軸索または感覚軸索の中央断端に縫合される可能性が高くなります。 このような場合、良好な機能回復が見込まれます。 ただし、神経の短い部分が欠落している場合、断端のさまざまな象限の筋束が互いに対応しなくなる可能性があり、良好な軸方向の整列が不可能になる可能性があり、機能回復が大幅に損なわれるか、ありそうにありません。 末梢神経のこの配置は、神経内注射が悲惨な結果をもたらす可能性がある理由を説明するのに役立ちます。
神経の結合組織は、神経線維自体に比べて丈夫であり、神経線維に損傷を与えることなく、ある程度の「伸展」を可能にします。 たとえば、軸索はやや「波状」であり、伸ばされると、それらの周りの結合組織も伸ばされて、ある程度の保護を与えます。 この機能は、超音波でよく見られるように、前進する針で神経を刺すのではなく、神経を「押す」ことを可能にすることで、神経ブロックにおいて「安全」な役割を果たします。 このため、神経ブロック中(例えば、腋窩腕神経叢ブロックおよび坐骨ブロックへのいくつかのアプローチ)に神経および神経叢を伸ばすことを避けることが賢明です。
パラニューリウム 筋肉間中隔の神経血管束など、それらの間の空間を埋める隣接する構造間の安定した関係を保持する疎性結合組織で構成されています。 この組織は、関節や筋肉の動きの間に神経の機能的な可動性に貢献しています。
神経は、その経路に沿って走っている隣接する血管から血液を受け取ります。 より大きな神経へのこれらの摂食枝は、巨視的なサイズで不規則に配置され、吻合を形成して、神経に供給し、補助的な枝を放出する縦方向に走る血管になる。 神経を包む結合組織鞘は神経を伸展から保護するのに役立つが、神経遮断後の神経損傷は、少なくとも部分的には、うまく伸ばされない結合鞘内の圧力または伸展およびその結果としての干渉に起因する可能性があると考えられている。神経への血管供給を伴う。
中枢神経系と末梢神経系の間のコミュニケーション
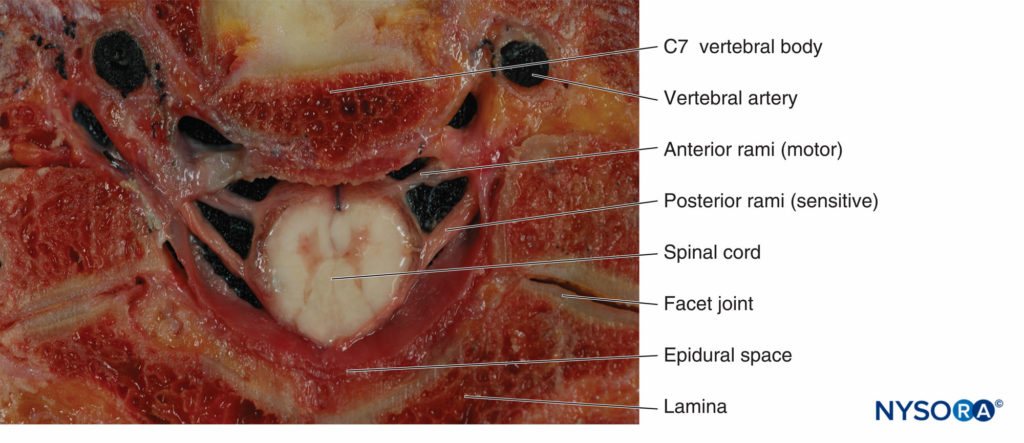
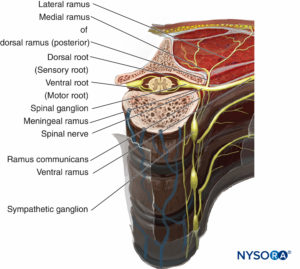
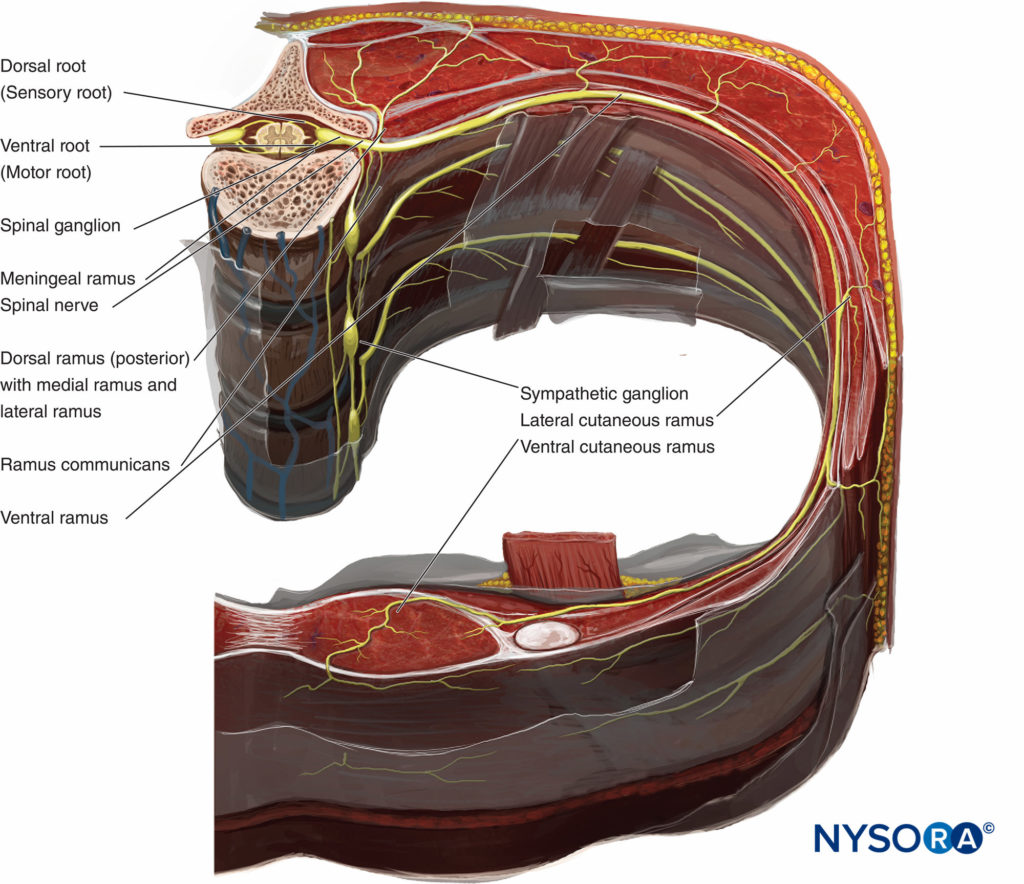
中枢神経系(CNS)と末梢神経系(PNS)の間の機能的境界は、オリゴデンドロサイトが頭蓋神経と脊髄神経を形成する軸索に沿ってシュワン細胞と出会う接合部にあります。 CNSは脊髄神経を介して体と通信します。 脊髄神経には感覚と運動の両方の要素があります(フィギュア 3)。 NS 感覚繊維 後根神経節のニューロンから発生します。 繊維は脊髄の背外側面に入り、後根を形成します。 The モーターファイバー 脊髄の前角のニューロンから発生します。 繊維は脊髄の腹外側面を通過し、前根を形成します。 背側根と腹側根は椎間孔に収束して脊髄神経を形成します。 椎間孔を通過した後、脊髄神経は背側と腹側のラミに分かれます。 脊髄神経後枝は、筋肉、骨、関節、および背中の皮膚を神経支配します。 脊髄神経前枝は、前頸部、胸部、腹部、骨盤、および四肢の筋肉、骨、関節、および皮膚を神経支配します。
脊髄神経
脊髄神経は31対あります(フィギュア 4)。 脊髄神経は、頸部8個、胸部12個、腰椎5個、仙骨5個、尾骨1個の領域ごとに列挙されています。 脊髄神経は、椎間孔の脊柱を通過します。 最初の頸神経(C1)は、C1椎骨(環椎)より上を通過します。 2番目の頸神経(C1)は、C2(環椎)とC8(軸)椎骨の間を通過します。 このパターンは頸椎を下って続きます。 C8椎骨がないため、C8神経でパターンのシフトが発生します。 C7神経は、C1椎骨とT1椎骨の間を通過します。 T1神経はT2椎骨とT1椎骨の間を通過します。 このパターンは、脊椎の残りの部分まで続きます。 2番目の仙骨と最初の尾骨の椎骨の椎弓は初歩的です。 このため、脊柱管は仙骨裂孔で下向きに開きます。 XNUMX番目の仙骨神経と最初の尾骨神経は仙骨裂を通過します。 成人の脊髄(脊髄円錐)の下端はLXNUMXからLXNUMXの椎骨レベルにあるため、脊髄神経の根は、適切な椎間孔を通って脊柱を出る前に脊柱管を通って下降する必要があります。 総称して、これらの根は馬尾と呼ばれます。
脊柱の外側では、さまざまな脊髄レベルの腹側枝が合体して、神経叢と呼ばれる複雑なネットワークを形成します。 神経叢から、神経は首、腕、脚に伸びています。
皮膚筋節、筋節、および筋節
皮膚、筋節、および骨切除の神経支配は、神経ブロックの適用にとって重要であるとして、局所麻酔科のテキストでしばしば強調されています。 ただし、局所麻酔の臨床診療では、神経と脊椎分節を関連する皮膚、筋節、骨切除の領域に一致させようとするよりも、どのブロック技術が特定の外科的処置に適切な鎮痛と麻酔を提供するかを考える方が現実的です。 。 それにもかかわらず、皮膚、筋節、および骨切除の神経支配の説明は、局所麻酔において教訓的に重要であり、ここに簡単に示されています。
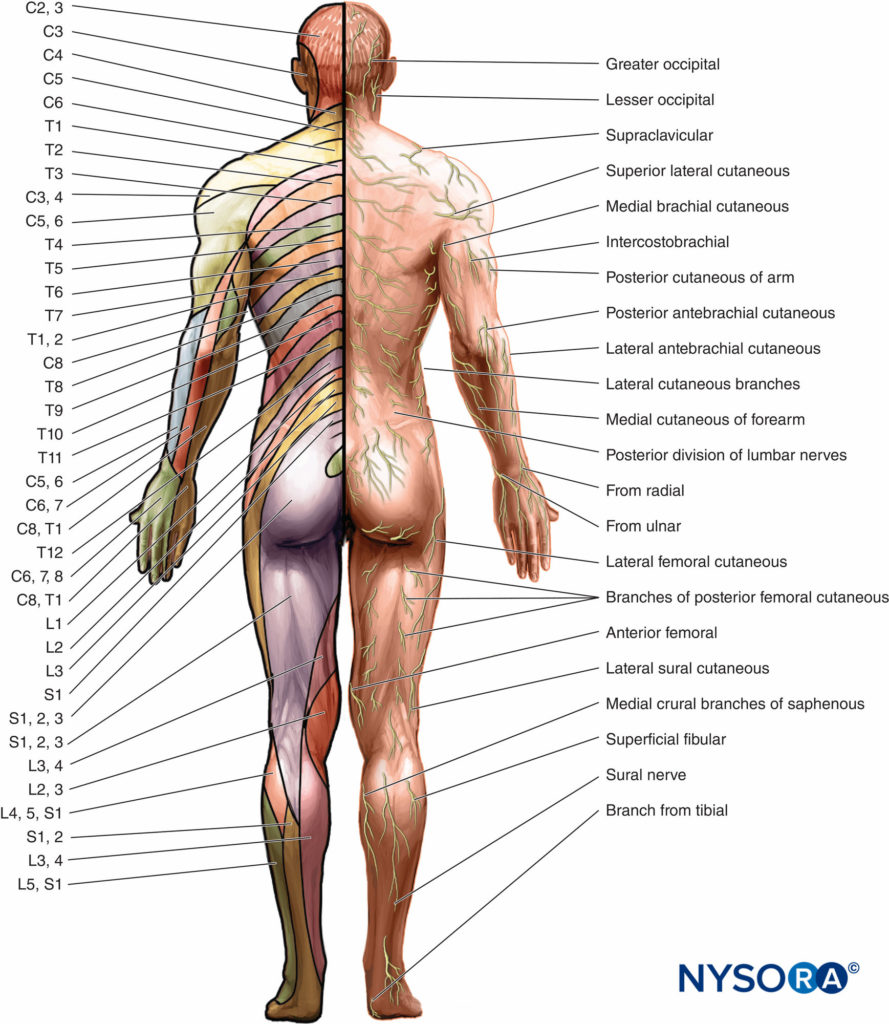
A 皮膚節 脊髄神経の背側(感覚)根によって供給される皮膚の領域です(フィギュア 5a, 5b、および 6)。 体幹では、感覚成分を持たないC1を除いて、各セグメントは水平に配置されています。 第XNUMX頸神経から第XNUMX胸神経まで、および第XNUMX腰椎から第XNUMX仙椎までの四肢の皮膚節は、体幹の正中線から後肢に向かって一連の帯として伸びています。 隣接する皮膚腫の間でかなりの重複が生じることに注意する必要があります。 つまり、各分節神経は隣接する領域と重なります。
A 筋節 脊髄神経の腹側(運動)根による骨格筋の分節性神経支配です。 主要な筋節、それらの機能、および対応する脊椎レベルは、 フィギュア 7。 骨と関節の神経支配(オステオトーム)多くの場合、筋肉や他の軟組織の神経支配と同じ分節パターンに従わない(フィギュア 8).
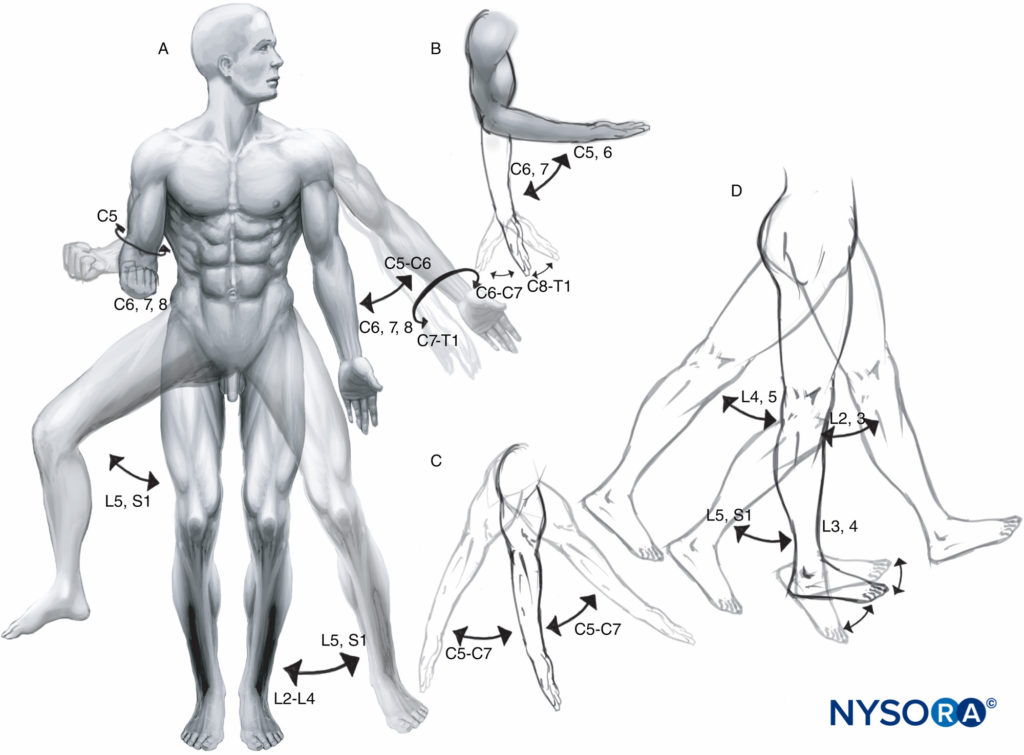
図7 筋肉(筋節)の機能的神経支配:A:肩と股関節の内側と外側の回転、手首と前腕の回内と回外。 肩と腰の外転と内転。 B:肘と手首の屈曲と伸展。 C:肩の屈曲と伸展。 D:股関節と膝の屈曲と伸展。 足首の背屈と足底屈、側面図。
神経叢と末梢神経の解剖学
頸神経叢
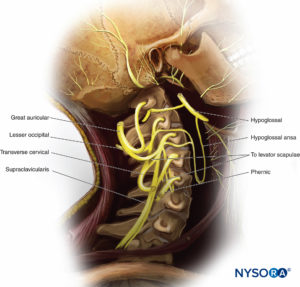
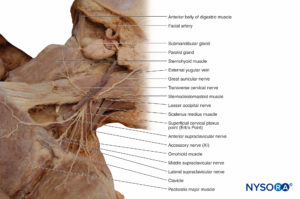
頸神経叢は、前首の筋肉、関節、皮膚を神経支配します(表 1)。 それはC1からC4の腹側枝によって形成されます(フィギュア 9 & 10)。 ラミは頸神経ワナと呼ばれるループを形成し、舌骨下筋に枝を送ります。 さらに、ラミは、斜角筋、横隔膜、鎖骨関節、前首を覆う皮膚など、首と胸部のいくつかの構造に直接通過する神経を形成します。
表1 頸神経叢の組織化と分布。
| 神経 | 脊椎セグメント | 販売 |
|---|---|---|
| 頸神経ワナ(上枝および下枝) | C1からC4 | CN XIIによる外因性喉頭筋のXNUMXつ(胸骨甲状筋、胸骨舌骨筋、肩甲舌骨筋、オトガイ舌骨筋、甲状舌骨筋) |
| より少ない後頭、横頸部、鎖骨上、およびより大きな耳介神経 | C2からC3 | 胸上部、肩、首、耳の皮膚 |
| 横隔神経 | C3からC5 | ダイアフラム |
| 頸神経 | C1からC5 | 肩甲挙筋、斜角筋、胸鎖乳突筋、僧帽筋(CN XIを使用) |
頸神経ワナ
C1の腹側枝はC2からC3の腹側枝に付着します。 アタッチメントは頸神経ワナと呼ばれるループを形成し、舌骨下筋に枝を送ります。 舌骨下筋は、肩甲舌骨筋、胸骨舌骨筋、および胸骨甲状筋で構成されています。 それらは舌骨の前面または甲状軟骨に付着します。 これらの筋肉が収縮すると、舌骨または甲状軟骨が下向きに動き、喉頭の脂肪が効果的に開き、インスピレーションが促進されます。 C1コンポーネントは、甲状舌骨筋とオトガイ舌骨筋にも繊維を送ります。 これらの筋肉が収縮すると、舌骨前部が上向きに動き、喉頭の脂肪が閉じます。 嚥下を安全に行うには、喉頭脂肪の閉鎖が必要です。 これが、高レベルの脊髄くも膜下麻酔が気道の障害と誤嚥のリスクをもたらす理由のXNUMXつです。
斜角筋への神経
C2からC4の腹側枝は、頸椎と肋骨の間に付着する斜角筋に直接枝を送ります。 頸椎が安定すると、収縮により肋骨が上昇します。 これはインスピレーションを促進します。 斜角筋間ブロックは、横隔神経ブロックに加えて斜角筋のブロックをもたらす可能性があります。
これは通常、健康な患者では無症候性ですが、境界肺機能のある患者、または喘息の悪化や慢性閉塞性気管支炎のある患者では急性呼吸不全を引き起こす可能性があります。 腕神経叢ブロックへのより遠位のアプローチとより小さな注射量を使用して、ブロックの頭側の伸展を制限し、呼吸不全の場合に長時間のブロックを回避するために、より短時間で作用する局所麻酔薬を使用することをお勧めします。
横隔神経
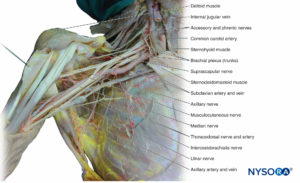
横隔神経は、C3からC5への繊維の接合によって形成されます(図10)そしてそれは横隔膜を神経支配します。 横隔神経は、前斜角筋の前面の首を通って下降し、上胸腔の開口部を通過して、縦隔の壁を横隔膜まで下降します。 横隔神経は、筋線維に加えて、横隔膜の上面と下面に感覚線維を伝達します。 鎖骨の上の腕神経叢のブロックへの大量のアプローチはすべて、横隔神経ブロックを引き起こします(図12).
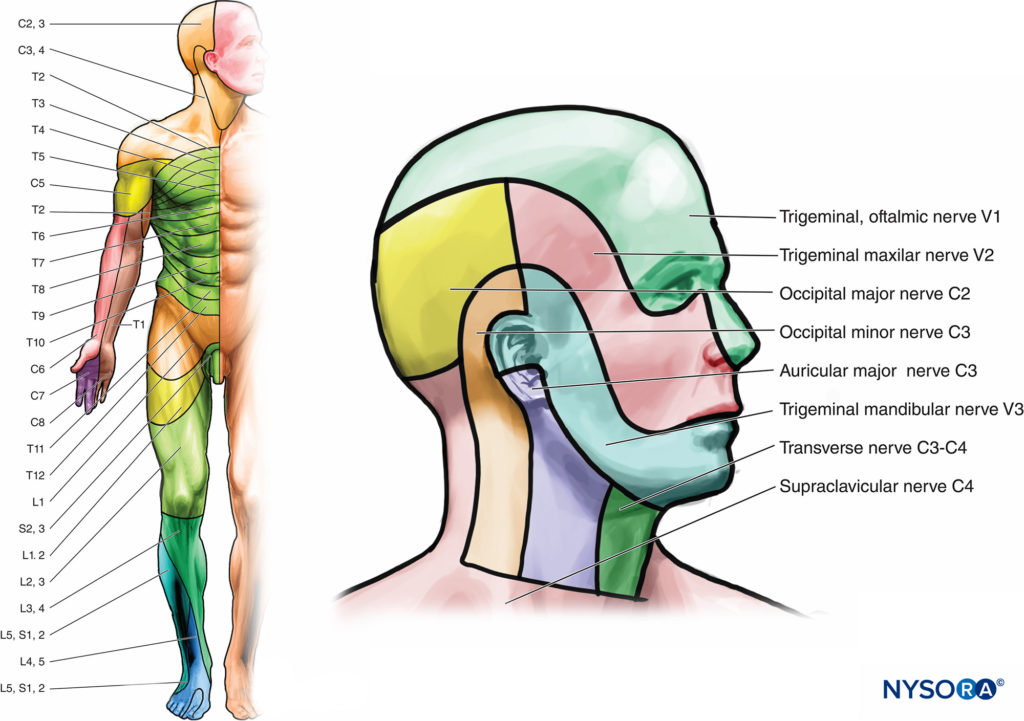
前頸部の皮膚神経
皮膚感覚神経は頸神経叢から発生し、胸鎖乳突筋の後縁を通過し、頭皮と前頸部で終わります。 副後耳神経は頭皮の後耳介領域を通過します。 主要な耳介神経は、耳介と耳珠の前の顔の領域を通過します。 横頸神経は前首に供給します。 一連の鎖骨上神経が鎖骨を覆う領域を神経支配します。 さらに、鎖骨上神経は、胸鎖関節および肩鎖関節に関節枝を提供する可能性があります。
腕神経叢
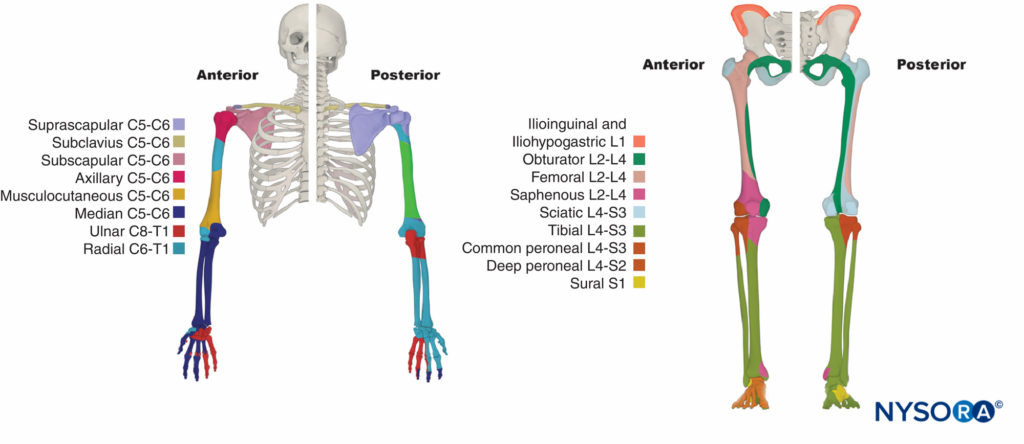
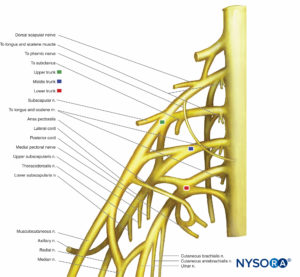
上腕神経叢は、骨、関節、筋肉、および上肢の皮膚を神経支配します(表 2)。 それはC5からT1の腹側枝によって形成されます(フィギュア 11 & 12)。 前斜角筋と中斜角筋の間の後頸三角では、腹側枝が結合して幹を形成します。 C5とC6が結合して体幹を形成します。 C7は中央のトランクを形成します。 C8とT1が結合して下位トランクを形成します。 すべての幹は前部と後部に分岐します。 すべての後部が結合して後索を形成します。 上体幹と中体幹の前部が結合して外側索を形成します。 下半身の前部は内側索を形成します。 後頸三角内にいくつかの終神経が発生します。 それらは鎖骨よりも上に発生するため、鎖骨上枝と呼ばれます。 鎖骨上枝には、肩甲背神経、長胸神経、肩甲骨上神経、および鎖骨下筋への神経が含まれます。
表2 腕神経叢の組織化と分布。
| 神経 | 脊椎セグメント | 販売 |
|---|---|---|
| 鎖骨下筋への神経 | C4からC6 | 鎖骨下筋 |
| 肩甲背神経 | C5 | 菱形筋と肩甲挙筋 |
| 長胸神経 | C5からC7 | 前鋸筋 |
| 肩甲骨上神経 | C5、C6 | 棘上筋と棘下筋 |
| 大胸筋神経(内側胸筋および外側胸筋) | C5からT1 | 大胸筋 |
| 肩甲下神経 | C5、C6 | 肩甲下筋と大円筋 |
| 胸背神経 | C6からC8 | 広背筋 |
| 腋窩神経 | C5、C6 | 三角筋と小円筋; 肩の皮膚 |
| 橈骨神経 | C5からT1 | 腕と前腕の伸筋(上腕三頭筋、尺側手根伸筋、回外筋と肘筋、尺側手根伸筋)と腕橈骨筋; デジタル伸筋と長母指外転筋; 腕の後外側面の皮膚 |
| 筋皮神経 | C5からC7 | 腕の屈筋(上腕三頭筋、上腕筋、烏口腕筋); 前腕の側面の皮膚 |
| 正中神経 | C6からT1 | 前腕の屈筋(橈側手屈筋および長掌筋); 方形回内筋と円回内筋; デジタル屈筋(掌側骨間神経を介して); 手の前外側表面の皮膚 |
| 尺骨神経 | C8、T1 | 尺側手根屈筋、母指内転筋、および小さな指の筋肉。 深指屈筋の内側部分; 手の内側表面の皮膚 |
鎖骨上枝肩甲背神経
肩甲背神経は、C5の腹側枝から発生します。 それは肩甲挙筋に続いて肩甲骨に達し、菱形筋の深部表面で肩甲骨の内側境界を下っていきます。 その経路では、肩甲背神経が肩甲挙筋と菱形筋を神経支配します。
長胸神経
長胸神経は、C5からC7の腹側枝から発生します。 それは中斜角筋の前面に沿って最初の肋骨まで下降し、次に前鋸筋に移動し、それが神経支配します。
肩甲骨上神経
肩甲骨上神経は体幹上半部から発生します。 肩甲舌骨筋の肩甲舌骨筋の下腹部に続きます。 上ノッチを通過して棘上筋窩に入り、そこで棘上筋を神経支配します。 そして、肩甲骨のノッチ(肩甲骨の棘の外側縁)の周りを棘下筋窩まで続き、そこで棘下筋を神経支配します。 筋肉に加えて、肩甲骨上神経は、肩甲上腕関節、肩峰下滑液包、および肩鎖関節の後面を神経支配します。
鎖骨下筋への神経
鎖骨下筋への神経は上半部から発生します。 鎖骨下筋と胸鎖関節を神経支配するために、前方に短い距離を通過します。
腕神経叢の索は後頸三角を離れ、腋窩入口から腋窩に入ります。 末端の枝の残りは、コードから腋窩内に発生します(図12).
後索枝
後索は、肩甲下神経の上部と下部、胸背神経、腋窩神経、および橈骨神経を形成します。
肩甲下神経
肩甲下神経は、C5からC6までの繊維によって形成されます。 上部肩甲下神経は、後索から発生する最初の神経です。 それは肩甲下筋の前面を通過し、それが神経支配します。 下肩甲下神経はより遠位に発生します。 それは肩甲下筋の前面を横切って大円筋まで下降し、肩甲下筋と大円筋の両方を神経支配します。
胸背神経
胸背神経はC5からC7までの繊維によって形成されます。 これは、通常は肩甲下神経の間の後索から発生し、肩甲下筋を横切って大円筋から広背筋まで下降します。 それは広背筋を神経支配します。
腋窩神経
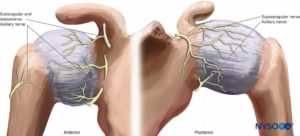
腋窩神経はC5からC6までの繊維によって形成されます(ボックス 1)。 それは、腋窩から大円筋と小円筋の間の肩、上腕三頭筋の長い頭、およびベルポーの上腕骨の四角形の空間を通過します。 小円筋を神経支配します。 神経は上腕骨の外科頸部の後方に続き、三角筋を神経支配します。 腋窩神経の上外側上腕皮枝は三角筋の後縁を通り、三角筋を覆う皮膚を神経支配します。 筋肉と皮膚に加えて、腋窩神経は肩関節と肩鎖関節を神経支配します。 そのコース全体を通して、神経は後部回旋上腕骨動脈とその枝に関連付けられています。
ボックス1。 腋窩神経(C5からC6)。
筋肉の枝
- 肩の外転、屈曲、または伸展
- 三角筋
- 肩の横回転; 肩関節の安定化
- テレスマイナー
関節枝
- 肩鎖関節
- 肩関節の前面
皮膚枝
- 上外側上腕皮神経
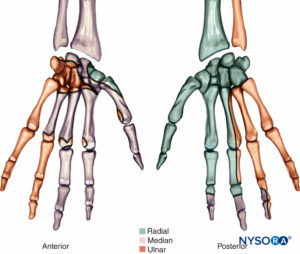
橈骨神経
橈骨神経は、C5からT1までの繊維によって形成されます(ボックス 2)。 それは腋窩から三角形の空間を通って腕に渡されます。 三角形のスペースは、上腕三頭筋の長い頭と上腕骨の間の大円筋の下にあります。 橈骨神経は上腕三頭筋の長い頭を神経支配し、この筋肉を覆っている皮膚に上腕三頭筋の後部皮膚枝を送ります。 それは、深い橈骨動脈に関連して、らせん状の溝で上腕骨のシャフトに沿って下降します。 らせん状の溝では、橈骨神経が上腕三頭筋の内側と外側の頭、および肘筋を神経支配します。 これらの筋肉を神経支配することに加えて、それは後腕を覆う皮膚に下外側腕神経を送り、前腕の後面を覆う皮膚に後前腕皮膚枝を送ります。 橈骨神経は、外側筋間中隔を貫通し、上腕筋と腕橈骨筋の間の外側上顆の前方の肘を横切ります。 ここでは、それは表面的な枝と深い枝に分かれています。 表在枝は、腕橈骨筋の深部表面で前腕を下降します。 手首の近位で、それは皮膚に入り、手の甲を親指、インデックス、中指、および薬指で遠位指節間関節のレベルまで神経支配します。 深い枝は回外筋を貫通し、後骨間神経として骨間膜に沿って前腕を下降します。 途中で、腕橈骨筋、伸筋長橈側手根伸筋とブレビス、回外筋、総指伸筋、伸筋指伸筋、伸筋示指伸筋、伸筋長母指伸筋と外転筋を神経支配します。 さらに、上腕骨、肘、橈尺関節、および手首の関節を神経支配します。
ボックス2。 橈骨神経。
筋肉の枝
- 肩の伸展
- 三頭筋 上腕三頭筋—長い頭
- 肘の伸展
- 三頭筋 上腕三頭筋—長い、外側の、内側の頭
- アンコネウス
- 前腕の回外
- supinator
- 手首の伸展
- 尺側手根伸筋 橈側手根-長橈側手根および短腓骨神経
- 尺側手根伸筋
- 次にリストされている指と親指の伸筋
- 指の伸展(中手指節関節および指節間関節)
- 総指伸筋(人差し指、中指、指輪、小指)
- 示指伸筋(人差し指)
- 小指伸筋(小指)
- 親指の延長
- 長母指伸筋(中手指伸筋および指節間関節)
- 短母指伸筋(中手指節関節)
- 親指の外転
- 長母指外転筋
関節枝
- 肘(腕橈関節および腕尺関節)
- 橈尺関節 関節-近位および遠位
- 橈骨手根関節
皮膚の枝
- 後上腕皮神経
- 下外側上腕皮膚神経
- 後部前腕皮神経
- 橈骨神経の表在枝
側索からの枝
外側索は、外側胸筋神経、筋皮神経、および正中神経の一部を形成します。
外側胸筋神経
外側胸筋は、C5からC7までの繊維によって形成されます。 それは、腋窩を小胸筋まで深く横断し、大胸筋の深部表面を貫通し、それを神経支配します。 さらに、それは肩鎖関節を神経支配します。
筋皮神経
筋皮神経は、C5からC7までの繊維によって形成されます(ボックス 3)。 烏口腕筋を貫通し、上腕筋と上腕二頭筋の間を下降します(「上腕三頭筋」を参照)。 図12)。 途中で、それはこれらすべての筋肉を神経支配します。 肘では、筋皮神経が外側前腕皮神経になり、腕橈骨筋の表面に沿って下降し、その筋肉を覆っている皮膚を神経支配します。 筋肉と皮膚に加えて、筋皮神経は上腕骨の肘と近位橈尺関節を神経支配します。
ボックス3。 筋皮神経(C5からC7)。
筋肉の枝
- 肩の屈曲
- 上腕二頭筋 上腕三頭筋—長い頭
- コラコブラキアリス
- 肘の屈曲
- 上腕筋(腕尺関節)
- 上腕二頭筋 上腕三頭筋—長い頭と短い頭(腕橈関節)
- 前腕の回外
- 上腕二頭筋 上腕三頭筋—長い頭と短い頭
関節枝
- 肘(腕尺関節および腕橈関節)
- 近位橈尺関節
皮膚枝
- 外側前腕皮神経
正中神経
正中神経は、外側索と内側索からの枝の接合部によって形成されます(ボックス 4)。 それは上腕動脈に関連して腕を下降し、動脈の内側の肘窩を横切ります(参照 図12)。 肘では、円回内筋、橈側手屈筋、長掌筋を神経支配します。 それは、円回内筋の上腕骨頭と橈骨頭の間の前腕に入り、浅指屈筋と深指屈筋の間の空間を下降します。 途中で、浅指屈筋、深指屈筋の外側部分(インデックスと中指への繊維)、長母指屈筋、および方形回内筋を神経支配します。 さらに、正中神経は母指球筋を覆う皮膚に手のひらの皮膚の枝を送ります。 手首では、正中神経が手根管を通過して屈筋支帯まで深くなっています。 一方、正中神経は母指球筋に枝を送ります。母指球筋は、短母指外転筋、短母指屈筋、母指対立筋です。 正中神経はXNUMXつの総掌側指動脈枝に分かれており、外側のXNUMXつの虫様筋を神経支配しています。 一般的な掌側枝は、親指、人差し指、中指、および指輪(外側半分)の指の皮膚を神経支配する適切な掌側枝に分かれます。 神経支配は手のひらの表面と爪床を覆っています。 筋肉と皮膚に加えて、正中神経は橈骨と尺骨の骨幹、および前肘とその遠位のすべての関節を神経支配します。
ボックス4。 正中神経。
筋肉の枝
- 肘の屈曲
- 橈側手根屈筋
- 円回内筋
- 前腕の回内
- 円回内筋
- 四肢回内
- 手首の屈曲
- 橈側手根屈筋
- パルマリスロンガス
- 浅指屈筋と深指屈筋
- 長母指屈筋
- 指の屈曲
- 浅指屈筋(人差し指、中指、指輪、小指)
- 深指屈筋(人差し指、中指)
- 中手指節関節の屈曲と指節間関節の伸展
- 虫様筋(人差し指、中指)
- 親指の屈曲
- 長母指屈筋
- 短母指伸筋
- 親指の外転
- 短母指外転筋
- 親指の反対
- 母指対立筋
関節枝
- 肘(腕尺関節および腕橈関節)
- 橈尺関節 関節-近位および遠位
- 手首と手のすべての関節
皮膚の枝
- 正中神経の掌枝
- 適切な手のひらの指神経
内側コード枝
内側索は、内側胸筋神経、内側前腕皮神経、内側前腕皮神経、尺骨神経を形成し、正中神経に線維を送ります。
内側胸筋神経
内側胸筋は、C8からT1までの繊維によって形成されます。 それは小胸筋を貫通し、大胸筋の深部表面で分岐して両方の筋肉を神経支配することで終わります。 前鋸筋および菱形筋に関連する小胸筋の収縮は、上肢に負荷がかかると、胸壁に対して胸帯(鎖骨および肩甲骨)を引っ張ります。 近位関節のこの安定化がなければ、上肢の遠位関節の動きは崩壊するでしょう。
内側上腕および前腕皮膚神経
内側上腕神経と前上腕皮膚神経の両方が、上腕動脈に関連する腕の中で下降します。 内側上腕皮膚神経は、腕の内側表面を覆う皮膚に繊維を分配します。 時折、内側腕神経は第XNUMX肋間神経の外側皮枝に合流して肋間上腕神経を形成します。 内側前腕皮神経は肘窩を横切り、皮膚に入り、前腕の内側側面を神経支配します。
尺骨神経
尺骨神経は、C8からT1までの繊維によって形成されます(ボックス 5)。 上腕動脈に関連して腕を下降させます(参照 図11 & 12)、内側筋間中隔を貫通し、内側上顆の後方で肘を横切る。 肘を横切った後、尺骨神経は尺側手根屈筋と深指屈筋の間の前腕を下降し、両方の筋肉を神経支配します。 深指屈筋の尺骨神経支配は、指輪と小指に影響を与える線維に限定されています。 手首の近位で、尺骨神経は、小指球を覆う皮膚に掌枝を送り、手の背側および内側表面を覆う皮膚に背側枝を送り、指輪および小指の背側表面を覆う皮膚に送る。 尺骨神経は、ガイヨン管(屈筋支帯の深さ)を通過して手に入ります。 それは表面的な枝と深い枝に分かれます。 表在枝は、小指外転筋、短小指屈筋、小指対立筋など、小指球のすべての筋肉に枝を送ります。 次に、それは一般的な掌側指動脈枝に分割され、次にそれは適切な掌側指動脈枝に分割されます。 これらの枝は、リングの掌側表面と小指を覆う皮膚を神経支配します。 神経支配はこれらの指の爪床まで続きます。 尺骨神経の深枝は、母指内転筋の下を通過し、それが神経支配します。 尺骨神経は、手のすべての骨間筋と、指輪と小指に影響を与える虫様筋に繊維を送ります。 尺骨神経は、短母指伸筋の深部頭を神経支配することによって終了します。
そのコースとともに、尺骨神経は、肘関節の内側側面、尺骨、および手首、手、指輪、および小指の内側側面のすべての関節に供給します。
ボックス5。 尺骨神経(C8からT1)。
筋肉の枝
- 手首の屈曲
- 屈筋尺側手根
- 深指屈筋
- 指の屈曲
- 深指屈筋(指輪、小指)
- 短小指屈筋(小指)
- ナックルの屈曲と指の伸展
- 虫様筋(指輪、小指)
- 骨間筋(人差し指、中指、指輪、小指)
- 指の内転(中手指節関節)
- 掌側骨間筋(人差し指、中指、指輪、小指)
- 指の外転
- 背側骨間筋(人差し指、中指、薬指)
- 小指外転筋(小指)
- 小指の反対
- 小指対立筋
- 短掌筋
- 親指の内転
- 母指内転筋
- 親指の屈曲
- 短母指伸筋
関節枝
- Ulnocarpal関節
- 親指の指節間関節を除く手のすべての関節
皮膚の枝
- 尺骨神経の背側枝
- 尺骨神経の掌枝
- 適切な手のひらのデジタルブランチ
胸椎神経
胸椎神経は、胸壁および腹壁の筋肉、関節、皮膚、および胸椎の内層を神経支配します。 神経は肋間腔内を移動するため、肋間神経と呼ばれます。 肋間神経は、上部11胸椎神経の前枝を構成します。 各肋間神経は後方で神経血管面に入り、空間の肋間筋に供給する側枝を与えます。 最初のものを除いて、各肋間神経は、腋窩中央線の近くで上にある筋肉を貫通する外側皮膚枝を放出します。 この皮膚神経は前枝と後枝に分かれ、隣接する皮膚に供給します(フィギュア 13)XNUMX番目からXNUMX番目の空間の肋間神経は胸骨の外側境界近くの表在筋膜に入り、内側と外側の皮膚枝に分かれます。 最初の胸部脊髄神経の前枝の線維のほとんどは、上腕に分布するために腕神経叢に結合します。 小さな最初の肋間神経は側副枝であり、肋間腔の筋肉のみを供給し、上にある皮膚は供給しません。
肋間神経は1つのグループに分けることができます。 5つのグループはT6からT12から生じる神経によって形成されます。 これらの神経は、コース全体を通して肋間腔に留まります。 12番目のグループはTXNUMXからTXNUMXまで発生する神経によって形成されます。 これらの神経は、最初は肋間腔を移動しますが、肋骨縁を越えて腹壁で終わります。 肋間神経のこのサブグループは胸腹部神経と呼ばれます。 TXNUMXの腹側枝は肋骨下神経を形成します。 この神経は完全に腹壁を移動します。
肋間神経
肋間神経は、T1からT11の腹側枝から発生します。 それらは、対応する数の肋骨の下縁に沿って移動します(たとえば、T1神経は肋骨1の下縁に沿って移動します)。 途中、神経は筋肉の最深部(胸横筋)と中間層(内肋間筋)の間にあります。 それは肋間動脈と静脈に関連しています。 上から下に向かって、神経血管束は静脈、動脈、神経(ニーモニックVAN)として配置されます。 肋間神経は、胸横筋、内肋間筋、および外肋間筋に枝を送ります。 それらは肋骨関節を神経支配します。 それらは、外側および前部の皮膚枝を通して、それぞれの肋間腔を覆う皮膚、ならびに肋間腔を裏打ちする壁側胸膜を神経支配します。
胸腹部(肋間T6からT11)神経
T6からT11の肋間(胸腹部)神経は、典型的な肋間神経として始まりますが、肋骨縁を越えて前腹壁の筋肉に枝を送ります。 これらの枝は、腹横筋、内腹斜筋、外腹斜筋、および腹直筋を神経支配します。 さらに、それらは剣状突起から臍へのメタメリックな方法で前壁の皮膚を神経支配します。
肋骨下神経
T12、または肋間神経は肋間腔に入ることはありません。 それは腹壁を通って移動し、臍と恥骨結合の間で終わります。 それはそのコースに沿って筋肉と皮膚を神経支配します。
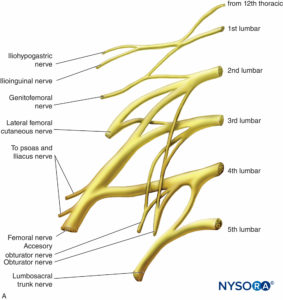
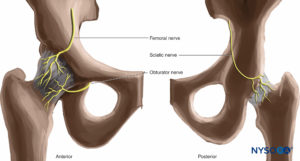
腰仙骨神経叢
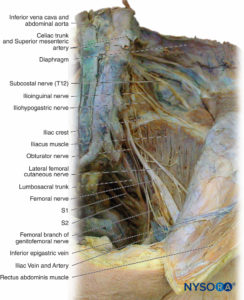
腰仙骨神経叢は、腹骨盤壁の筋肉、関節、皮膚、および腹膜の内層を神経支配します(テーブル3 & 4)。 また、下肢を神経支配します。 それはL1からS5の腹側枝によって形成されます(図14 & 15)。 脊髄神経前枝が結合して終神経を形成します。 L2レベルとS3レベルの間では、神経叢はより複雑です。 脊髄神経前枝は、終神経を形成するために結合する前部と後部に分かれています。 神経叢は、大腰筋と腰方形筋の間の後腹壁にあります(を参照)。 図15).
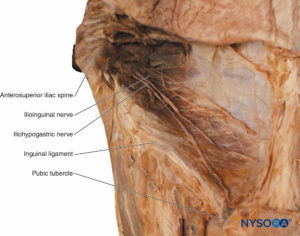
腸骨下腹神経
腸骨下腹神経はL1の腹側枝から発生し、腹壁を恥骨結合のレベルまで移動します(参照 図15 & 16)。 それはそのコースに沿って筋肉、皮膚、および壁側腹膜を神経支配します。
Ilioinguinal神経
腸骨鼠径神経(参照 図15 & 16)L1の腹壁から発生し、腹壁を移動し、鼠径管の後壁を貫通し、表在性鼠径輪を通過し、前陰嚢または大陰唇で終了します。 それはそのコースに沿って筋肉、皮膚、および壁側腹膜を神経支配します。
表3 腰神経叢の組織化と分布
| 神経 | 脊椎セグメント | 販売 |
|---|---|---|
| Iliohypogastric神経 | T12からL1 | 腹筋(外腹斜筋および内腹斜筋、腹横筋); 下腹部と臀部の皮膚 |
| 腸骨鼠径神経 | L1 | 腹筋(腸骨下腹神経を伴う); 上腿、内腿、外性器の一部の皮膚 |
| Genitofemoral神経 | L1、L2 | 太ももの前内側表面の皮膚と生殖器の一部 |
| 外側大腿皮神経 | L2、L3 | 太ももの前面、側面、および後面の皮膚 |
| 大腿神経 | L2からL4 | 太ももの前部の筋肉(縫工筋と大腿四頭筋のグループ); 太ももの内転筋(恥骨筋および腸腰筋); 太ももの前内側表面、脚の内側表面、および足の皮膚 |
| 閉鎖神経 | L2からL4 | 太ももの内転筋(大内転筋、短内転筋、長内転筋); 薄筋; 太ももの内側表面の皮膚 |
| 伏在神経 | L2からL4 | 脚の内側表面の皮膚 |
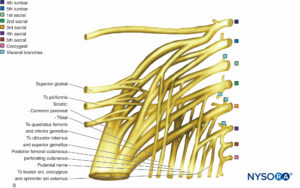
表4 仙骨神経叢の組織化と分布。
| 神経 | 脊椎セグメント | 販売 |
|---|---|---|
| 優れた劣った | L4からS2 | 大腿の外転筋(小殿筋、中殿筋、大腿筋膜張筋); 太ももの伸筋(大殿筋) |
| 後大腿皮神経 | S1からS3 | 会陰の皮膚と太ももと脚の後面 |
| 坐骨神経: | L4からS3 | ハムストリングスのXNUMXつ(大腿二頭筋の半腱様筋と半膜様筋の長い頭); 大内転筋(閉鎖神経を伴う) |
| 脛骨神経 | 膝の屈筋および足首の足底屈筋(膝窩筋、腓腹筋、ヒラメ筋、および後脛骨筋および大腿二頭筋の長い頭); つま先の屈筋; 脚の後面、足の裏の皮膚 | |
| 総腓骨神経 | 大腿二頭筋(短い頭); 長腓骨筋(長腓骨筋および長腓骨筋)および前脛骨筋; つま先の伸筋、脚の前面および足の背面の皮膚; 足の外側部分の皮膚(腓腹神経を介して) | |
| 陰部神経 | S2からS4 | 会陰の筋肉(尿生殖器横隔膜および外肛門括約筋と尿道括約筋を含む)。 外性器および関連する骨格筋(球海綿体筋、坐骨海綿体筋)の皮膚 |
生殖大腿神経
生殖大腿神経は、L1およびL2の脊髄神経前枝から発生します(を参照)。 図15)。 それは腹壁を移動し、深い鼠径輪を通過して鼠径管に入ります。 大腿骨枝は、運河の前壁を貫通し、下腿筋膜の大腿骨裂孔を覆う皮膚を神経支配します。 陰部枝は、表面の鼠径輪を通過して、陰嚢または大陰唇の皮膚を神経支配します。 途中で、精巣挙筋を神経支配します。 精巣挙筋の収縮は陰嚢を上昇させます。
尾骨筋と肛門挙筋への神経
尾骨筋と肛門挙筋への神経は、S3からS4での脊髄神経前枝の後部から生じます。 それは尾骨筋と肛門挙筋の上面に向かって前方に移動します。
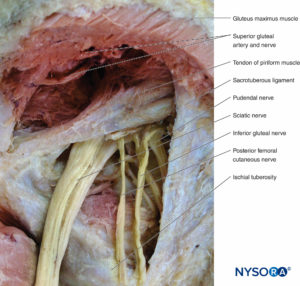
陰部神経
陰部神経は、S2からS4への脊髄神経前枝の前部から発生します。 それは骨盤から大坐骨孔を通って臀部に通過します。 梨状筋より下の臀部に入り、坐骨棘の後方を通過し、小坐骨孔を通過して会陰に入ります。 会陰、肛門管、外肛門括約筋の筋肉と皮膚を刺激します。
上殿神経
上殿神経は、L4からS1での脊髄神経前枝の後部から生じます。 それは骨盤から大坐骨孔を通って臀部に通過します。 それは梨状筋より上の臀部に入り、中殿筋と小殿筋の間の平面を通過し、大腿筋膜張筋で終わります。 途中で、中殿筋と小殿筋、および大腿筋膜張筋を神経支配します。
下殿神経
下殿神経は、L5からS2での脊髄神経前枝の後部から生じます。 それは骨盤から大坐骨孔を通って臀部に通過します。 それは梨状筋の下の臀部に入り、大殿筋の深部表面で終わり、それが神経支配します。
梨状筋への神経
梨状筋への神経は、S1からS2での脊髄神経前枝の後部から生じ、梨状筋の深部表面を通過し、それが神経支配します。
内閉鎖筋と上双子筋への神経
内閉鎖筋および上双子筋への神経は、L5およびS1での脊髄神経前枝の前部から生じます。 それは骨盤から大坐骨孔を通って臀部に通過します。 梨状筋の下の臀筋領域に入り、上双子筋の深部表面に沿って閉鎖神経内閉鎖筋まで通過し、これらの最後のXNUMXつの筋肉を神経支配します。
大腿方形筋と下双子筋への神経
大腿方形筋および下双子筋への神経は、L4からL5での脊髄神経前枝の前部から生じます。 それは、骨盤から大坐骨孔を通って臀部に到達し、梨状筋より下の臀部に入り、その名前が示すように、内閉鎖筋の奥深くを通過して、下双子筋と下双子筋の神経支配を終了します。
外側大腿皮神経
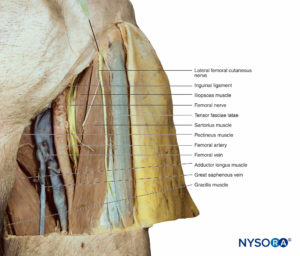
外側大腿皮神経は、L2からL3での脊髄神経前枝の後部から生じます。 それは後腹壁を下降し、腸骨稜を越えて骨盤に入り、そこで腸骨筋を下降し、前腸骨棘の鼠径靭帯まで深く通過し、大腿の外側面の皮膚神経支配を膝 (フィギュア 17).
後大腿皮神経
後大腿皮神経は、S1からS3の脊髄神経前枝の前部と後部から発生します。 それは骨盤から大坐骨孔を通って臀部に通過します。 それは梨状筋より下の臀筋領域に入り、後方の大殿筋と前方の大殿筋の間の筋肉面で下降し、大腿後部に入り、そこで股関節から中頭骨まで皮膚の神経支配を供給します。
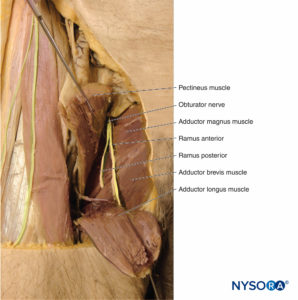
閉鎖神経
閉鎖神経(ボックス 6)L2からL4での脊髄神経前枝の前部から生じる(フィギュア 18)。 それは、骨盤の内側から大腰筋まで下降し、上恥骨枝を下向きに横断し、閉鎖孔を通過して大腿の内側コンパートメントに入り、そこで後枝と前枝に分かれます(を参照)。 図18)。 後枝は大内転筋の表面に下降し、それが神経支配します。 前枝は、閉鎖筋の外閉鎖筋の表面を通過し、短内転筋と長内転筋の間の筋面で大腿部を下降し、薄筋で終わります。 途中で、それはこれらすべての筋肉を神経支配します。 さらに、股関節に関節枝を、大腿内側を覆う皮膚に皮膚枝を提供します。
ボックス6。 閉鎖神経。
筋肉の枝
- 股関節の内転
- 大内転筋、長腓骨筋、および短腓骨筋
- 薄筋
- 股関節の屈曲
- 大内転筋(前大内転筋)
- 長内転筋と短腓骨筋
- 股関節の伸展
- 大内転筋(後部繊維)
関節枝
- お尻
皮膚の枝
- 内側大腿皮枝
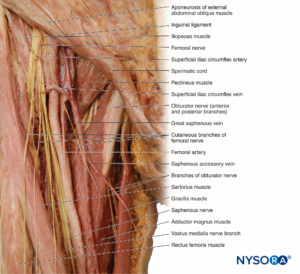
大腿神経
大腿神経は、L2からL4での脊髄神経前枝の後部から発生します(ボックス 7)。 それは、大腰筋の外側の骨盤を通って下降し、鼠径靭帯まで深く通過し、大腿の前部区画に入り、そこで複数の枝に分かれて、その領域の筋肉、関節、および皮膚に供給します。 大腿三角-鼠径部のしわでは、神経は大腿動脈と大腿静脈の外側に配置されます(ニーモニック:へそ)(フィギュア 19)。 筋肉の枝は、腸骨筋、大腰筋、恥骨筋、大腿直筋、外側広筋、内側広筋、内側広筋、および縫工筋を神経支配します。 関節の枝は股関節と膝を神経支配します。
ボックス7。 大腿神経。
筋肉の枝
- 股関節の屈曲
- 腸骨筋
- 大腰筋
- 恥骨筋
- 大腿直筋
- サルトリウス
- 股関節の横回転
- サルトリウス
- 膝の伸展
- 大腿直筋
- 外側広筋
- 中間広筋
- 内側広筋
- 膝の屈曲
- サルトリウス
関節枝
- お尻
- 膝
皮膚の枝
- 大腿神経の前皮神経
- 大腿神経の伏在枝
注目すべきは、鼠径靭帯の下の大腿神経が前部と後部で構成されていることです。 前部には縫工筋と大腿前部の皮膚枝への枝があり、後部には伏在神経(最も内側の部分)と大腿四頭筋の個々の頭への枝があります。
伏在神経および大腿神経の他の皮膚枝
大腿神経の表在枝は、大腿前部を覆う皮膚に供給します。 XNUMXつの皮膚の枝は、縫工筋の深部表面に沿って脛骨に付着します。 ここでは、それは皮膚を通過し、膝から土踏まずまでの内側の脚の神経支配を提供します。 途中、神経は伏在静脈を伴うため、大腿神経の伏在枝と呼ばれます(参照 図19)。 前に述べたように、伏在神経は鼠径部(大腿骨)のしわで大腿神経の最も内側の部分です。
坐骨神経
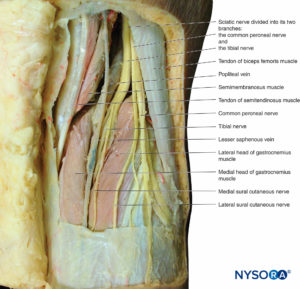
坐骨神経は、脛骨神経と総腓骨神経の接合部によって形成されます(ボックス 8)。 脛骨神経は、L4からS3での脊髄神経前枝の前部から発生します(参照 図14)。 総腓骨神経は、L4からS2での脊髄神経前枝の後部から生じます。 坐骨神経は、骨盤から大坐骨孔を通って臀部に到達します。 梨状筋より下の臀筋領域に入り、大殿筋と内閉鎖筋の間の筋面で前方に下降し、坐骨結節の外側を通過して大腿後部に入ります(フィギュア 20)。 大腿後部では、大内転筋と大腿二頭筋の長い頭の間を通過します。 それは、内側の大腿二頭筋と外側の半腱様筋および半膜様筋の間の溝に下降します。 途中で、大内転筋、大腿二頭筋、半腱様筋、半膜様筋を神経支配します。 膝の後方では、坐骨神経は膝窩に下降し、そこで脛骨神経と総腓骨神経に分岐します(フィギュア 21).
ボックス8。 坐骨神経。
筋肉の枝
- 股関節の伸展-坐骨神経
- 大腿二頭筋—長い頭
- 膝の屈曲-坐骨神経
- 大腿二頭筋—長い頭と短い頭
- 半膜様筋
- 半腱様症
- 膝窩筋—脛骨部のみ
- 腓腹筋—脛骨部のみ
- 足首の足底屈曲—脛骨神経
- ソレウス
- 腓腹筋
- 後脛骨筋
- 長趾屈筋
- 長母趾屈筋
- 長腓骨筋とブレビス—浅腓骨神経
- 足首の背屈—深腓骨神経
- 前脛骨筋
- 長指伸筋
- 長母趾伸筋
- 足首の反転—深腓骨神経
- 前脛骨筋
- の反転 足首-浅腓骨神経
- 長腓骨筋と短腓骨筋
- つま先の内転—脛骨神経
- 足底の骨間筋
- つま先の外転—脛骨神経
- 背側骨間筋
- 母趾外転筋
- 小指外転筋
- つま先の屈曲—脛骨神経
- 長趾屈筋と短腓骨筋
- 長母趾屈筋と短腓骨筋
- つま先の伸展-深腓骨神経
- 長指伸筋と短腓骨筋
- 長母趾伸筋と短腓骨筋
関節枝
- 膝
- 足首
- 足-すべての関節
皮膚の枝
- 浅腓骨
- 腓腹
- 踵骨の枝-内側と外側
- 足底神経-内側および外側
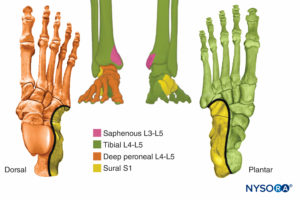
注目すべきことに、これらのXNUMXつの枝は発症とは異なり、同じ組織鞘に包まれて一緒に移動します。 脛骨神経は膝窩を出て、腓腹筋の頭の間を通り、脚の表在性後部区画に入ります。 ここでは、足底筋の深部と膝窩筋の表面に下降します。 ヒラメ筋の脛骨と腓骨の頭の間を通過して、後部の深いコンパートメントに入ります。 神経は内側くるぶしの後方を通過し、そこで足に入り、足の裏の表面の筋肉と皮膚を神経支配する内側と外側の足底神経に分かれます。 総腓骨神経は、大腿二頭筋の腱に沿って腓骨に付着します。 神経は腓骨の首の下を通り、浅い枝と深い枝に分かれます。 表在枝は脚の外側区画に入り、そこで長腓骨筋と短腓骨筋を神経支配します。 神経は、足の背面と側面の皮膚線維として終結します。 深腓骨神経は脚の前部区画に入り、前脛骨筋、長指伸筋、長母趾伸筋を神経支配します。 それは足首の前面を横切って足に入り、そこで短趾伸筋と短母趾伸筋を神経支配します。 それは、第XNUMX趾と第XNUMX趾の間の皮膚に供給する皮膚繊維として終結します。
主要な関節の感覚神経支配
末梢神経ブロックの実践の多くは、整形外科およびその他の関節手術を伴います。 したがって、主要な関節の感覚神経支配の知識は、関節手術後の麻酔または鎮痛を達成するために麻酔をかける必要がある神経成分をよりよく理解するために重要です。 表 5 & テーブル6 上肢と下肢の主要な関節の感覚神経支配をそれぞれ要約します。 テーブル7 & テーブル8 上肢と下肢の主要な筋肉群の神経支配と運動機能をそれぞれ要約します。
表5 上肢の関節の神経支配。
| ジョイント | 神経支配 |
|---|---|
| 胸鎖関節 | 内側鎖骨上、鎖骨下筋への神経 |
| 肩鎖関節 | 腋窩、外側胸筋、外側鎖骨上 |
| 肩(肩関節) | 腋窩、肩甲骨上、外側胸筋 |
| 肘(腕尺関節、腕橈関節) | 放射状、筋皮神経、尺骨 |
| 橈尺関節-近位および遠位 | 正中神経、橈骨神経、筋皮神経 |
| 手首(radiocarpal、ulnocarpal) | 正中神経、尺骨神経、橈骨神経 |
| カーパル間 | 正中神経、尺骨 |
| 手根中手関節 | 正中神経、尺骨神経、橈骨神経 |
| ナックル(中手指節関節) | 正中神経、尺骨 |
| 指節間関節-近位および遠位 | 正中神経、尺骨 |
| 親指の指節間関節 | 中央値 |
表6 下肢の関節の神経支配。
| ジョイント | 神経支配 |
|---|---|
| 股関節(acetabulofemoral) | 大腿骨、閉鎖神経、上殿神経、大腿方形筋神経および下双子筋 |
| 膝(脛骨大腿骨) | 坐骨神経痛、大腿骨神経痛、閉鎖神経痛 |
| 足首(tibiotalar、talocalcaneal) | 脛骨、深腓骨 |
| 中足指節 | 脛骨 |
| 指節間 | 脛骨 |
表7 関節による動きの要約—上肢。
| 肩(肩関節)関節 | ||
| フレキシブル | 上腕三頭筋—長い頭 | 筋皮神経 |
| コラコブラキアリス | ||
| 三角筋 | 腋窩神経 | |
| 大胸筋 | 内側胸筋および外側胸筋 | |
| 拡張 | 上腕三頭筋—長い頭 | 橈骨神経 |
| 広背筋 | 胸背神経 | |
| 三角筋 | 腋窩神経 | |
| 内転 | 広背筋 | 胸背神経 |
| 大胸筋 | 内側胸筋神経と外側胸筋神経 | |
| 大円筋 | 下肩甲下神経 | |
| 肩甲下筋 | 肩甲下神経の上下 | |
| 拉致 | 棘上筋 | 肩甲骨上神経 |
| 三角筋 | 腋窩神経 | |
| 内側回転 | 大胸筋 | 内側胸筋および外側胸筋 |
| 広背筋 | 胸背神経 | |
| 大円筋 | 下肩甲下神経 | |
| 肩甲下筋 | 肩甲下神経の上下 | |
| 横回転 | テレスマイナー | 腋窩神経 |
| 棘下筋 | 肩甲骨上神経 | |
| 肘(腕尺関節、腕橈関節)関節 | ||
| フレキシブル | 上腕筋 | 筋皮神経 |
| 上腕三頭筋—長い頭と短い頭 | ||
| 橈側手根屈筋 | 正中神経 | |
| 拡張 | 上腕三頭筋-長い外側、内側の頭の肘筋 | 橈骨神経 |
| 橈尺関節 | ||
| 回外 | 上腕三頭筋—長い頭と短い頭 | 筋皮神経 |
| supinator | 橈骨神経 | |
| 回内 | 円回内筋 | 正中神経 |
| 四肢回内 | ||
| 手首(Radiocarpal、Ulnocarpal)関節 | ||
| フレキシブル | 橈側手根屈筋 | 正中神経 |
| パルマリスロンガス | ||
| 以下にリストされている指の屈筋 | ||
| 屈筋尺側手根 | 尺骨神経 | |
| 拡張 | 長橈側手伸筋と橈側手根伸筋 | 橈骨神経 |
| 次にリストされている指の伸筋 | ||
| 尺側手根伸筋 | ||
| 手根中手関節 | ||
| 反対 | 母指対立筋 | 正中神経 |
| 小指対立筋 | 尺骨神経 | |
| 中手指節関節 | ||
| フレキシブル | 浅指屈筋 | 正中神経 |
| 深指屈筋 | 正中神経と尺骨神経 | |
| 長母指屈筋と短腓骨筋 | 正中神経 | |
| 背側骨間筋 | 尺骨神経 | |
| 虫様筋 | 正中神経と尺骨神経 | |
| 拡張 | 総指伸筋 | 橈骨神経 |
| 示指伸筋 | ||
| 小指伸筋 | ||
| 内転 | 掌側骨間筋 | 尺骨神経 |
| 長母指外転筋 | ||
| 拉致 | 背側骨間筋 | 尺骨神経 |
| 小指外転筋 | ||
| 長母指外転筋 | 橈骨神経 | |
| 短母指外転筋 | 正中神経 | |
| 指節間関節 | ||
| フレキシブル | 浅指屈筋 | 正中神経 |
| 深指屈筋 | 正中神経と尺骨神経 | |
| 長母指屈筋と短腓骨筋 | 正中神経 | |
| 拡張 | 総指伸筋 | 橈骨神経 |
| 示指伸筋 | ||
| 小指伸筋 | ||
| 虫様筋(人差し指、中指) | 正中神経 | |
| 虫様筋(指輪、小指) | 尺骨神経 | |
| 骨間筋 |
表8 関節による動きの要約—下肢。
| 股関節(Acetabulofemoral)関節 | ||
| フレキシブル | 腸骨筋/大腰筋 | 大腿神経 |
| 恥骨筋 | ||
| 大腿直筋 | ||
| サルトリウス | ||
| 大内転筋 | 閉鎖神経 | |
| 長内転筋と短腓骨筋 | ||
| 大腿筋膜張筋 | 上殿神経 | |
| 拡張 | 大腿二頭筋—長い頭 | 坐骨神経 |
| 半膜症 | ||
| セミテンジノーシス | ||
| 大殿筋 | 下殿神経 | |
| 大内転筋 | 閉鎖神経 | |
| 内転 | 長内転筋、長腓骨筋、短腓骨筋 | 閉鎖神経 |
| 薄筋 | ||
| 恥骨筋 | 大腿神経 | |
| 拉致 | 小殿筋 | 上殿神経 |
| 中殿筋 | ||
| 大腿筋膜張筋 | ||
| 内側回転 | 小殿筋 | 上殿神経 |
| 中殿筋 | ||
| 大腿筋膜張筋 | ||
| 横回転 | ピリホルミス | 梨状筋神経 |
| 閉鎖筋内閉鎖筋 | 内閉鎖筋への神経 | |
| 上双子筋 | 内閉鎖筋への神経 | |
| 劣ったジェメッリ | 大腿方形筋神経 | |
| 大腿方形筋 | 大腿方形筋神経 | |
| サルトリウス | 大腿神経 | |
| 膝(脛骨大腿骨)関節 | ||
| フレキシブル | 大腿二頭筋—長い頭と短い頭 | 坐骨神経 |
| セミテンジノーシス | ||
| 半膜症 | ||
| 膝窩筋 | 脛骨神経 | |
| 腓腹筋 | ||
| サルトリウス | 大腿神経 | |
| 拡張 | 大腿直筋 | 大腿神経 |
| 外側広筋 | ||
| 中間広筋 | ||
| 内側広筋 | ||
| 内側回転 | 膝窩筋 | 脛骨神経 |
| 半膜症 | 坐骨神経 | |
| セミテンジノーシス | ||
| 横回転 | 大腿二頭筋 | 坐骨神経 |
| 足首(Talocrural)関節 | ||
| 足底屈 | ソレウス | 脛骨神経 |
| ガストロネミウス | ||
| 後脛骨筋 | ||
| 長趾屈筋 | ||
| 長母趾屈筋 | ||
| 長腓骨筋と短腓骨筋 | 浅腓骨神経 | |
| 背屈 | 前脛骨筋 | 深腓骨神経 |
| 総指伸筋 | ||
| 長母趾伸筋 | ||
| 距骨下関節 | ||
| 反転 | 前脛骨筋 | 深腓骨神経 |
| 外向 | 長腓骨筋と短腓骨筋 | 浅腓骨神経 |
| 中足指節関節 | ||
| フレキシブル | 長趾屈筋と短腓骨筋 | 脛骨神経 |
| 長母趾屈筋と短腓骨筋 | ||
| 短小指屈筋 | ||
| 虫様筋 | ||
| 骨間筋 | ||
| 拡張 | 長指伸筋と短腓骨筋 | 深腓骨神経 |
| 長母趾伸筋と短腓骨筋 | ||
| 内転 | 底側骨間筋 | 脛骨神経 |
| 母趾内転筋 | ||
| 拉致 | 背側骨間筋 | 脛骨神経 |
| 母趾外転筋 | ||
| 小指外転筋 | ||
| 指節間関節 | ||
| フレキシブル | 長趾屈筋と短腓骨筋 | 脛骨神経 |
| 長母趾屈筋と短腓骨筋 | ||
| 拡張 | 長指伸筋と短腓骨筋 | 深腓骨神経 |
| 長母趾伸筋と短腓骨筋 | ||
| 虫様筋 | 脛骨神経 | |
| 骨間筋 |
肩関節
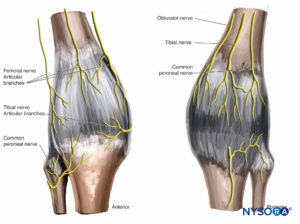
肩関節への神経支配は、主に腋窩神経と肩甲上神経(C5–C7)から生じます。 肩のほとんどの内側部分の皮膚は、頸神経叢から神経を受け取ります(参照 図10)。 このような配置は、肩甲骨間レベルでの上腕神経叢ブロックが肩への麻酔を達成するための最も適切な技術である理由を説明しています(フィギュア 22).
肘関節
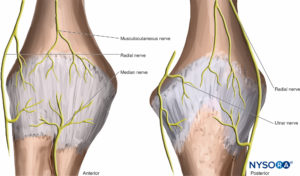
肘関節への神経供給には、関節を横切る腕神経叢のすべての主要な神経の枝が含まれます:筋皮神経、橈骨神経、正中神経、尺骨神経(フィギュア 23).
手首関節
手首関節は、橈骨神経、尺骨神経、正中神経から供給されます(フィギュア 24)、近位前腕で分岐する橈骨神経と正中神経の骨間枝を含む。 これらの神経の皮膚枝は、前腕内側前腕皮神経と外側前腕皮神経に加えて、異なるレベルでそれらの間で頻繁な変化と接続を示し、神経支配領域が重なり合う結果になります。
股関節
股関節への神経には、大腿神経から大腿直筋への神経、閉鎖神経の前部からの枝、仙骨神経叢から大腿直筋への神経が含まれます(フィギュア 25).
膝関節
膝の神経支配は、大腿神経、閉鎖神経、および坐骨神経からの枝から得られます(フィギュア 26)。 大腿神経は関節の前面に供給します。 坐骨神経の脛骨および総腓骨部からの関節枝は後面を神経支配し、一方、閉鎖神経の後部からの線維は、関節の後部からの線維とともに、関節の内側面の神経支配に寄与する可能性があります。閉鎖神経は、関節の神経支配にも寄与する可能性があります。
足首関節
足首関節の神経支配は複雑であり、腓骨神経(深部および浅腓骨神経)、脛骨(後脛骨神経)、および大腿神経(伏在神経)の末端枝が関与しています。 より単純な見方は、足首関節の神経支配全体が坐骨神経に由来するというものです。ただし、内側くるぶしの周りの内側側面の皮膚(大腿神経の枝である伏在神経)を除きます。 フィギュア 27).
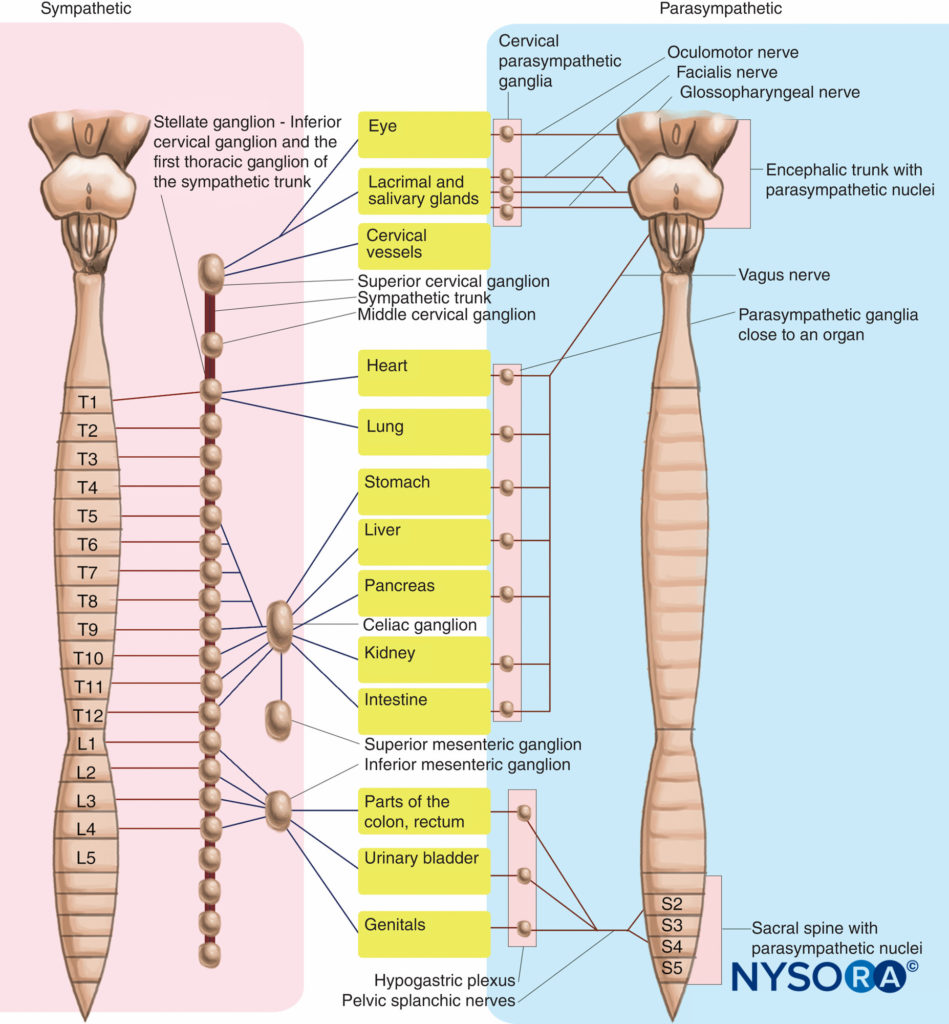
脊髄神経の自律神経成分
すべての脊髄神経は、自律神経線維を、それらが神経支配する領域の腺と平滑筋に伝達します。 自律神経線維は交感神経です。 脊髄神経には副交感神経線維はありません。 交感神経線維は、T1とL2の間の脊髄から発生します。 それらは脊髄からT1の腹側根を通ってL2脊髄神経を通過します。 彼らは脊髄神経から白交通枝を通って交感神経幹に入ります。 交感神経幹は、椎体に隣接し、軸(C2椎骨)から仙骨まで伸びる一連の相互接続された傍脊椎神経節によって形成されます。 節前線維は、傍脊椎神経節を形成するニューロンの細胞体でシナプスを形成します。 傍脊椎神経節(節後線維)の軸索は同じレベルのままであるか、または幹を上昇または下降することによってレベルを変えることができます。 繊維は幹から灰白交通枝を通って脊髄神経に渡ります。 交感神経幹は、すべての脊髄神経に灰白交通枝を送ります。 交感神経は脊髄神経の枝に沿って目的の目的地まで移動します (フィギュア 28).
副交感神経線維は腰仙骨神経叢から発生します。 それらはS2とS4の間の脊髄で発生し、前根を通過し、S2からS4脊髄神経の腹側枝に入ります。 副交感神経線維は、脊髄神経前枝から分離し、骨盤内臓神経を形成します。 この神経は、骨盤横隔膜(肛門挙筋と尾骨筋によって形成される)を横切って移動し、骨盤内臓の壁の壁内神経節でシナプスを形成します。
参考文献
- Kingsley R(ed): 神経系の全体構造、神経科学の簡潔なテキスト。 リッピンコットウィリアムズ&ウィルキンス、2000年、pp 1-90。
- ムーアK、ダリーA: 臨床指向の解剖学入門。 リッピンコットウィリアムズ&ウィルキンス、1999年、42ページ。
- 修正J:神経組織学。 ボルチモアKS(ed): 神経解剖学。 ウィリアムズ&ウィルキンス、1992年、59〜69ページ。
- ガードナーE、バンジR:末梢神経系の肉眼解剖学。 の Dyck P、Thomas P(eds): 末梢神経障害。 Elsevier Saunders、2005年、11〜34ページ。
- 脊髄神経。 Williams P、Bannister L、Berry M、et al(eds): グレイズ 解剖学:医学と外科の解剖学的基礎、第38版。 チャーチル-リビングストーン、 1995年、pp 1258-1292。
- Foerster O:人間の皮膚炎。 脳 1933:1-8。
- 修正J:脊髄。 ボルチモアKS(ed): 神経解剖学。 ウィリアムズ&ウィルキンス、1992年、59〜69ページ。
- ムーアK:首。 Moore K、Dalley A: 臨床指向の解剖学入門。 リッピンコットウィリアムズ&ウィルキンス、1999年、42ページ。
- ハリスW:腕神経叢の真の形とその運動分布。 J Anat 1904; 38:399。
- ハリスW: 腕神経叢の形態. ハンプリー-ミルフォード、 1939.
- Kerr A:人間の神経の上腕神経叢、その形成と枝の変化。 Am J Anat 1918; 23:285。
- サンダーランドS:メトリカルと 橈骨神経の筋肉枝の非計量的特徴。 J Comp Neurol 1946; 85:93。
- サンダーランドS、レイL:正中神経の筋肉枝の計量的および非計量的特徴。 J Comp Neurol 1946; 85:191。
- サンダーランドS、ヒューズE:尺骨神経の筋肉枝の計量的および非計量的特徴。 J Comp Neurol 1946; 85:113。
- ムーアK:胸部と腹部。 Moore K、Dalley A: 臨床指向の解剖学入門。 リッピンコットウィリアムズ&ウィルキンス、1999年、85ページ。
- Horwitz M:腰仙神経の解剖学 神経叢—脊椎の分節化および後仙骨神経叢との関係。 Anat Rec 1939; 74:91。
- ウェバーR:人間の神経の腰神経叢のいくつかのバリエーション。 アクタアナト 1961:44:336–345。
- チョンK:腹部。 Chung K(ed): 肉眼解剖学、 第3版ウィリアムズ &ウィルキンス、1995年、pp 177-178。
- Alast R:手足の神経支配。 J Bone Joint Surg [Br] 1949; 31:452。
- Keegan J、Garrett F:人間の手足の皮膚神経の分節分布。 Anat Rec 1948; 102:409。
- ラングレーJ: 自律神経系。 ヘファー、1926年。